Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Riassunto Dei Sistema Endocrino
Caricato da
Roberta BaratteroTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Riassunto Dei Sistema Endocrino
Caricato da
Roberta BaratteroCopyright:
Formati disponibili
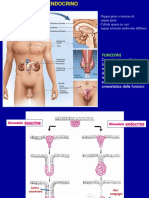
SISTEMA ENDOCRINO
Ghiandole endocrine + sistema endocrino diffuso. Le ghiandole possono essere: follicolari, cordonali, interstiziali. Il
controllo della secrezione avviene per controllo diretto del sistema nervoso o per azione a feedback.
IPOFISI
Forma ellissoidale, nella sella turcica e connesso tramite il peduncolo ipofisario al tuber cinereum dell’ipotalamo. Tra
tuber e chiasma c’è il recesso infundibolare del 3° ventricolo. È contenuta in un estroflessione della dura madre che
forma attorno al peduncolo il diaframma della sella (tentorio ipofisario) mentre lateralmente la parete è comune al
seno cavernoso.
VASCOLARIZZAZIONE: arterie ipofisarie superiori e inferiori della carotide interna. Le inferiori vanno alla neuroipofisi,
le superiori si portano al peduncolo con rete capillare senza barriera emato-encefalica da cui si originano vene porte
ipofisarie che raggiungono l’adenoipofisi e formano una rete mirabile venosa (sistema portale ipotalamo-ipofisario).
Le vene sboccano nel seno cavernoso.
ADENOIPOFISI
Ha origine ectodermica con lobo anteriore e lobo intermedio. LOBO ANTERIORE: stroma forma impalcatura
vascolarizzata in cui ci sono i cordoni de cellule endrocine. Molti ormoni prodotti regolano la secrezione di altre
ghiandole e la sua secrezione è a sua volta regolata da tropine prodotte dai nuclei parvi cellulari dell’ipotalamo. Le
cellule possono essere divise in cromofile e cromofobe.
CROMOFILE CROMOFOBE
ACIDOFILE: secernono ormoni proteici Sono il 50 %, numerose nella parte tuberale:
semplici: - Un tipo numeroso multi potente
- SOMATOTROPE: somatotropina (STH o progenitrici delle cromofile.
GH) agisce sul metabolismo o stimola IGF - Un tipo che sono cromofile in fase di
epatici causa aumento numero di cellule. esaurimento morfo-funzionale.
- ADENOCORTICOTROPE:producono ACTH
stimola la produzione di ormoni gli coattivi
dalla corticale del surrene
- LATTOGENICHE: producono prolattina
BASOFILE
- GONADOTROPE: producono FSH e
LH/ICSH (gonadotropine)
- TIREOTROPE: producono TSH
LOBO INTERMEDIO: tra lobo anteriore e neuroipofisi, interposto tra fessura ipofisaria ( residuo Tasca di Rathke),
formata da cellule basofile che si possono organizzare in follicoli e spingersi nella neuroipofisi. Producono
melanotropina (MSH) che regola la pigmentazione cutanea, il passaggio della melanina dai melanociti ai
cheratinociti.
ASSE IPOTLAMO-ADENOIPOFISARIO: tra nuclei parvi cellulari secernenti dell’ipotalamo (n. arcuato e piccoli
raggruppamenti) che producono RH o IH. Questi vengono veicolati dal circolo portale per immissione con contatti
neuro-emali o tramite i taniciti e stimolano o inibiscono la secrezione delle cellule dell’adenoipofisi.
Neurosecrezione ipotalamica di RH e IH attività endocrina ipofisi ormoni delle ghiandole bersaglio
Molecole trasmettitrici e modulatrici Controllo a feedback lungo
Controllo a feedback corto
Controllo a feedback ultracorto
Ormoni ipotalamici rilascianti: GH-RH, PRH, TRH, CRH, Gn-RH, MSH-RH. Ormoni ipotalamici inibenti: GH-IH, PIH, MIH.
NEUROIPOFISI
Origine neuro ectodermica formata dal peduncolo ipofisario e dal lobo posteriore, vascolarizzato da capillari della
ipofisaria inferiore. Contiene:
- PITUICITI: simili agli astrociti i cui prolungamenti prendono rapporto con la parete dei capillari
- FASCIO IPOTALAMO-NEUROIPOFISARIO: dai nuclei sopraottico e paraventricolare che si mettonon in
contatto con i capillari e con i pituiciti. Queste fibre veicolano ossitocina e adiuretina. Questi sono
trasportati in masserelle (corpi di Herring) come preormoni e poi immessi nei capillari direttamente o
tramite i pituociti.
L’OSSITOCINA stimola la contrazione uterina durante il parto per la dilatazione del collo e dopo per l’involuzione
uterina, favorisce la contrazione delle cellule mio epiteliali degli alveoli della ghiandola mammaria in seguito a
suzione. L’ADIURETINA aumenta il riassorbimento facoltativo dell’acqua nei tubuli distali e collettori del rene e a
condizione elevate ha funzione ipertensiva.
EPIFISI
Sopra i tubercoli quadrigemini superiori, sotto splenio e connessa con commensura delle abenule e commensura
posteriore, tra le quali c’è il recesso pineale del 3° ventricolo.
STRUTTURA:
-PINEALOCITI: grandi, con prolungamenti ringonfi a clava in rapporto con i vasi. Sono stimolati da fibre postgangliari
ortosimpatiche dal ganglio cervicale superiore e producono peptidi e melatonina.
-CELLULE GLIALI: neuroglia fibrosa e microglia con i vasi. Si possono trovare placche gliali, fascetti per fusione dei
prolungamenti fibrosi della neuroglia, e acervuli, accumuli di fosfati e carbonati di calcio e magnesio.
VIA RETINO-EPIFISARIA: retinanucleo soprachiasmatico dell’ipotalamosostanza reticolare colonna di Coppo-
Terni ganglio cervicale superioreplesso carotico epifisi liberazione melatonina nel sangue o nel
liquoripotalamo e adenoipofisi inibizione di secrezione di gonadotropine, adrenocorticotropine e
melanotropine. I livelli di melatonina nel sangue sono massimi di notte e minimi di giorno, si abbassano ddi notte
prima dell’ovulazione e sono massimi anche di giorno in caso di stress. Si hanno variazioni circadiane e circa mensili
anche per cambiamento di abitudini di vita, esercizio fisico, disamenoree da stress e anoressie nervose; il picco
notturno diminuisce con l’età causando disturbi dei ritmi circadiani. La melatonina ha effetti ipnotici e depressivi
(depressioni stagionali).
TIROIDE
Nella regione anteriore del collo, sotto la fascia cervicale superficiale. Occupa la porzione antero-inferiore dello
spazio viscerale del collo con fascia viscerale del collo, qui guaina tiroidea con sotto un ricco plesso venoso (plesso
peritiroideo) attorno alla capsula della tiroide. Lo spazio tra la guaina è la capsula è quindi detto spazio pericoloso.
Dalla guaina partono tralci che sono mezzi di fissità per unire alla cartilagini laringee e anelli tracheali. Ha colore
rosso con due lobi laterali( in rapporto con mm. Sottoioidei, fascio vasculo nervoso del collo, nervo frenico, tronco
ortosimpatico, scaleni, laringe, trachea, paratiroidi, faringe, esofago, nervi ricorrenti), un ponte mediano detto istmo
(che collega i lobi coperto sulla linea mediana solo da cute e linea alba), un prolungamento impari e mediano detto
lobo piramidale di Morgagni-Lallouette che si spinge in alto a sinistra dell’incisura laringea.
STRUTTURA: follicolare, con parenchima compatto, rivestita da capsula fibrosa che invia tralci che la dividono in
lobuli ognuno formato da follicoli attorniati da trama reticolare con capillari, linfatici e fibre nervose. I follicoli sono
vescicole con parete di epitelio follicolare monostratificato formato da tireociti che producono triiodotironina e
tetraiodotironina (o tiroxina). La cavità è piena di colliode follicolare gelatinosa composta da tireoglobulina
(preormone tiroideo). Le dimensioni dei follicoli e lo spessore dell’epitelio varia a seconda dello stato funzionale:
- Fase di accumulo della colloide: la cavità si allarga e l’epitelio è cubico
- Fase di riposo: follicoli ampi con colloide densa ed epitelio piatto
- Fase di riassorbimento della colloide: elaborazione e immissione dell’ormone nel sangue, i follicoli sono
piccolii, colloide fluida e epitelio cilindrico con tireociti in attività.
In rapporto con la membrana basale e quindi con i capillari vi sono CELLULE C (o parafollicolari) che fanno parte del
sistema endocrino diffuso e producono calcitonina ad azione ipocalcemizzante. Questa è prodotta anche nell’SNC
(neuro modulatore), nel polmone e nel timo.
VASI E NERVI: arterie tiroidee superiore(carotide esterna) e inferiore (succlavia). Le vene sono tributarie della
giugulare interna e della succlavia. Linfonodi perifaringei e mediastinici. Nervi dall’ortosimpatico cervicale e laringei
del vago per il parasimpatico.
Gli ormoni tiroidei influenzano il metabolismo basale, l’accrescimento somatico ed intellettivo, il ritmo cardiaco e le
funzioni del sistema vegetativo. La calcitonina è ipocalcemizzante in presenza di ipercalcemia, inibisce l’attività
osteoclastica e stimolando quella osteoblastica, inibisce l’escrezione renale di calcio e stimola quella dei fosfati,
inibisce la secrezione gastrica e pancreatica. La sua azione è secondaria rispetto al paratormone.
PARATIROIDI
Quattro piccoli organi, due superiori e due inferiori sul margine posteromediale della tiroide in rapporto con i nervi
laringei inferiori. STRUTTURA: ricoperte da sottile capsula fibrosa con parenchima in cordoni epiteliali immersi in una
fitta rete di sinusoidi. Troviamo:
- Cellule principali: numerose possono essere cellule scure, che producono PTH ad azione
ipercalcemizzante, e cellule chiare, in riposo funzionale.
- Cellule ossifile: compaiono ai sei anni e aumentano con l’età con significato non noto.
- Cellule ialine: attorno a un capillare o colloide, cellule in regressione.
Vasi e nervi dipendono dalla tiroide. Il PTH favorisce riassorbimento di calcio nei tubuli distali, sia direttamente o
tramite vitamina D assunta con la dieta, con diminuzione della calciuria e riduce riassorbimento di sodio, fosfati e
bicarbonati nel tubulo contorto prossimale. Favorisce assorbimento intestinale di calcio e l’azione osteoclastica.
ISOLOTTI PANCREATICI (PANCREAS ENDOCRINO)
Chiamati anche isole di Langherans, sono masse tondeggianti circondate da trama di connettivo situate nel
parenchima esocrino e hanno maggior concentrazione nella coda. Le cellule sono organizzate in cordoni epiteliali,
separati da sinusoidi ampi e tortuosi. Cellule:
- Cellule A (o alfa): contengono il glucagone ad azione ipercalcemizzante
- Cellule B (o beta): al centro dell’isolotto, contengono insulina ad azione ipocalcemizzante il cui deficit
provoca diabete miellito
- Cellule D (o delta): contengono somatostatina
- Cellule D1 (o P): contengono molecola simile al peptide vasoattivo intestinale (VIP) e alla bombesina
- Cellule PP (o F): contengono polipeptide pancreatico
- Cellule C (o gamma): elementi di regressione o multi potenti.
Negli isolotti penetrano fibre ortosimpatiche e parasimpatiche che formano una rete a contatto con le cellule
endocrine (complessi neuro-insulari). Ha funzione essenziale nel controllo del metabolismo glicidico. Il glucagone è
iperglicemizzante, stimola la glicogenolisi e la gluconeogenesi. L’insulina ha effetto ipoglicemizzante, favorisce la
mobilizzazione del glucosio e la sua utilizzazione tissutale a livello muscolare, adiposo ed epatico. Le fibre nervose
ortosimpatiche noradrenergiche e parasimpatiche colinergiche inibiscono e stimolano le cellule B e le
parasimpatiche stimolano anche le A.
GHIANDOLE SURRENALI O SURRENI
Organi piramidali, appiattiti frontalmente sul polo superiore del rene. 4cm x 3 cm con colore giallo-rosa. Sono nella
loggia renale, divisi dal setto e circondati da adipe. Mezzi di fissità: vasi e legamenti freno-surrenali, cavo surrenale,
epato surrenale, aortico surrenale. La faccia anteriore ha un solco (impropriamente ILO DEL SURRENE) da cui emerge
la vena surrenale. RAPPORTI: rene destro: cava inferiore, fegato, pilastri diaframmatici a L1; rene sinistro: retro
cavità degli epiploon(stomaco, pancreas), aorta, ganglio celiaco sinistro, pilastri diaframmatici a T12.
ARCHITETTURA INTERNA E STRUTTURA: contiene 2 ghiandole endocrine: sostanza corticale(periferica, mesoderma) e
sostanza midollare(centrale, neuro ectoderma), diversi per origine, funzione e struttura. La corticale è più compatta
e la midollare è più lassa. Una sottile capsula riveste l’organo e invia setti nella corticale che raggiungono la midollare
e si perdono sulla vena centrale del surrene.
CORTICALE DEL SURRENE
È la periferica, 80-90% di peso. Possono esistere ghiandole surrenali accessorie. È indispensabile alla sopravvivenza
perché produce ormoni steroidei liposolubili con effetti sull’intero organismo per adattarsi a condizioni ambientali o
critche (stress). Ormoni:
- Corticosteroidi: glicorticoidi (cortisolo) per il metabolismo glicidico, in parte sul protidico e lipidico e
mineralcorticoidi (aldosterone) per metabolismo di sodio e potassio.
- Androgeni surrenalici: ormoni sessuali maschili simili a quelli testicolari.
È formata da cordoni epiteliali con architettura diversa formando tre zone: glomerulare, fascicolata, reticolare. Zona
glomerulare: sotto la capsula, cordoni ripiegati ad ansa. Produce mineralcorticoidi per il controllo del sistema renina-
angiotensina. Zona fascicolata: maggior parte della corticale, cordoni rettilinei e paralleli, cellule più voluminose
contenenti colesterolo e suoi esteri (dette spongiociti). Aumenta in spessore in gravidanza ed è ricca di acido
ascorbico, per lo più in riposo funzionale e sintetizza gli corticoidi e androgeni utilizzando colesterolo per il controllo
dell’asse ipotalamo-adenoipofisario. Zona reticolare: al confine con la midollare, cordoni intrecciati a rete,
normalmente attiva, stimolata dall’asse ipotalamo-adenoipofisario produce androgeni, gli corticoidi e estrogeni. Si
involve subito dopo la nascita e ricompare alla pubertà riducendosi in età avanzata.
La sintesi degli ormoni avviene a partire dal colesterolo, per lo più esogeno. Glicorticoidi e androgeni sono veicolati
per lo più da CBG (proteina epatica) e dall’albumina ed escreti con le urine. I mineralcorticoidi regolando il sodio
regolano la volemia mediante riassorbimento del sodio e eliminazione di potassio e H+ al tubulo contorto distale. I
glicorticoidi hanno azione antinsulinica con effetto normoglicemizzante anche in digiuno o stress (da proteine e
lipidi), aumento catabolismo proteico, gluconeogenesi, sintesi proteica epatica, gittata cardiaca, inibizione
apposizione tessuto osseo, differenziazione tessuti fetali. Gli androgeni surrenalici hanno effetto virilizzante e
anabolizzante minore dei testicolari, importanti per sviluppo genitali e libido sia maschile che femminile. La
secrezione della zona fascicolata e reticolare è indotta per lo più da stress psico-fisico e si realizzano attraverso asse
ipotalamo-adenoipofisi-surrene. La zona glomerulare è regolata dal sistema renina-angiotensina per stimoli
intrarenali o nervosi insieme al livello ematico di sodio e potassio, con l’ormone natiuretico atriale.
MIDOLLARE DEL SURRENE
Sostanza centrale, con cellule progenitrici in comune con i neuroni postgangliari del simpatico(produzione
catecolammine, innervazione orto pregangliare(nervo grande splancnico), neuroni gangliari noradrenergici)
paragonabile a un ganglio con funzioni endocrine. Gli effetti delle catecolammine surrenali che (adrenalina e
noradrenalina) sono simili all’orto, durata maggiore ma sono la minoranza. È formata da tessuto cromaffine
( considerata componente del sistema cromaffine). Formata da cordoni a labirinto con ampi e tortuosi sinusoidi e
venule postcapillari. Le cellule sono poliedriche e sono:
- Cellule conteneti noradrenalina
- Cellule conteneti adrenalina
Le catecolammine sono catabolizzate e inattivate dal fegato ed escrete con l’urina. La loro sintesi è regolata
dall’ortosimpatico(enzima per sintetizzare DOPA) e in parte dalla corticale surrenalica (il cortisolo induce la sintesi
dell’enzima per la sintesi dell’adrenalina da noradrenalina). Gli effetti sono mediati da recettori di membrana alfa e
beta. L’adrenalina è la preponderante, agisce sui beta e quindi aumenta la disponibilità dei substrati energetici e del
metabolismo basale, iperglicemia, stimolazione dell’attenzione, dello stato di veglia, gittata cardiaca e
sanguificazione dei muscoli.
VASI E NERVI: arteria surrenale superiore dalla frenica, media dall’aorta, inferiore dalla renale. Queste formano
arterie capsulari che formano una particolare architettura vascolare con due vie. PRIMA VIA: arterie brevi
sottocapsulari che formano capillari fenestrati per la corticale seguendo l’andamento dei cordoni. Originano vene
capsulari (da glomerulare e fascicolata) per vene surrenali accessorie, venule postcapillari midollari (da reticolare e
midollare) per vena surrenale per cava inferiore e vena renale. Questo contiene glicocorticoidi per midollare.
SECONDA VIA: arterie lunghe che attraversano corticale e formano rete capillare nella midollare da cui originano
venule postcapillari midollari per la vena surrenale. Questo non contiene glicocorticoidi. Queste due vie
condizionano in parte la produzione di adrenalina o noradrenalina. La vena surrenale attraversa il surrene ed ha una
spessa tonaca muscolare per regolare il flusso. Le vene accessorie drenano una piccola parte. Linfatici per linfonodi
pre- e periaortici. I nervi arrivano dal plesso surrenale del vago e dal simpatico. Corticale riceve fibre orto post
mentre la midollare orto pre e contiene neuroni gangliari.
SISTEMA ENDOCRINO DIFFUSO
Costituito da cellule endocrine distribuite in vari organi, isolate o raccolte in gruppi, sovente nelle mucose e
secernono molecole che modulano o amplificano il controllo di altre ghiandole o del sistema nervoso. Quindi
completa e coordina le attività del sistema nervoso e delle ghiandole per il controllo dell’omeostasi corporea e nel
determinare la cenestesi (condizione psico-fisica individuale), sembra pertanto essere implicato nella patogenesi di
molte sindromi di tipo psico-somatico.
CARATTERISTICHE CITOLOGICHE: derivazione neuro-ectodermica; secrezione endocrina ormoni (amine o peptidi)
simili a neuo-trasmettitori o ormoni dell’ipotalamo o di altre ghiandole; il secreto è contenuto in granuli neuro-
endocrini del citoplasma. Le cellule degli epiteli di rivestimento ( vie respiratorie e digerenti) hanno granuli in
posizione basale e un’estremità sul lume per captare segnali. CELLULE: respiratorio, cuore, stomaco, intestino,
pancreas (GEP), uro-genitali, sistema cromaffine, cellule C, principali della paratiroidi, pinealociti dell’epifisi. Cellule
endocrine delle vie respiratorie. Cellule endocrine del cuore: cellule mio endocrine atriali (miociti nell’atrio destro,
secernono ormone natiuretico atriale in isposta a sovra distensione della parete per ipervolemia, aumenta
escrezione di sodio e potassio dai tubuli contorti distali e inibisce secrezione di renina e aldosterone effetto
antipervolemico e antipertensivo) cellule cromaffini sottoepicardiche: sono del sistema cromaffine nel tessuto
adiposo sottoepicardico lungo i solchi della superficie cardiaca, in rapporto con fibre orto producono catecolammine
in sinergia con orto). GEP.
Sistema cromaffine. Cellule cromaffini con granuli neuro-endocrini con catecolammine colorabili con bicromato di
potassio. Associato al simpatico, cellule derivano dai simpatoblasti che formano: neuroni postgangliari dell’orto e del
meta, sif cells dei gangli dell’orto che fungono da interneuroni dopaminergici o come cromaffini inibendo neuroni
postgangliari, feocromociti secernenti adrenalina, noradrenalina e dopamina.
PARAGANGLI : aggregati extrasurrenali vicino o all’interno dei gangli e nel connettivo retro peritoneale presso rene,
ovaio e testicolo, legamento largo dell’utero principale fonte di catecolammine nella vita fetale costituiti da
feocromociti con granuli e cellule satelliti. Tra questi ci sono i corpi par aortici sviluppati nella vita fetale con
dimensioni massime nei primi 3 anni e scompaiono nella puberta.
CORPI CAROTICI(GLOMI CAROTIDEI): passerelle ellissoidali presso il seno-carotideo che contengono sinusoidi
fenestrati e innervati dal glosso-faringeo, dal vago e dall’ortosimpatico. Costituiti da:
- Cellule del glomo: contengono neuro peptidi per contattare le fibre
- Cellule sustentacolari: avvolgono le precedenti separandole dai capillari, regolano l’attività
chemocettrice essendo sensibili all’ipossia e liberando potassio
- Fibre afferenti viscero-sensitive del 9° e fibre pregangliari dell’ortosimpatico: contattano cellule del
glomo
- Neuroni postgangliari dell’ortosimpatico e parasimpatico: assoni diretti alle arteriole provocando
rispettivamente vasocostrizione e vasodilatazione
Il glomo funziona da chemiocettore arterioso: ipossia, ipercapnia o alta concentrazione H+ provocano per via riflessa
un aumento della frequenza respiratoria.
Potrebbero piacerti anche
- 11 EndocrinoDocumento4 pagine11 EndocrinoELENA ISABELA TAUTUNessuna valutazione finora
- Sistema EndocrinoDocumento36 pagineSistema EndocrinogiorgiocaresanaNessuna valutazione finora
- Apparato EndocrinoDocumento10 pagineApparato EndocrinoJoshuaKKyleNessuna valutazione finora
- Istologia 12 - Ipofisi Ed EpifisiDocumento2 pagineIstologia 12 - Ipofisi Ed EpifisiAnonymous oG0VPL2YNessuna valutazione finora
- Lezione II-10 Endocrino 04-04-11Documento91 pagineLezione II-10 Endocrino 04-04-11Roberta RossiNessuna valutazione finora
- 2021 Farmacia Sistema Endocrino 17 MaggioDocumento81 pagine2021 Farmacia Sistema Endocrino 17 MaggioChiara ArdauNessuna valutazione finora
- Endocrinologia PDFDocumento157 pagineEndocrinologia PDFAngelo Di VittoriNessuna valutazione finora
- EndocrinoDocumento5 pagineEndocrinoFrusi VincenzoNessuna valutazione finora
- AnatomiaDocumento7 pagineAnatomiaMarinela GiciuNessuna valutazione finora
- L'Asse Ipotalamo - Ipofisario e L'epifisiDocumento12 pagineL'Asse Ipotalamo - Ipofisario e L'epifisiGabriele Di SienaNessuna valutazione finora
- Istologia 13 - Tiroide e Paratiroidi-2Documento2 pagineIstologia 13 - Tiroide e Paratiroidi-2Anonymous oG0VPL2YNessuna valutazione finora
- EndocrinologiaDocumento76 pagineEndocrinologiaFrancesco LanzaNessuna valutazione finora
- Endocrinologia Lez.2Documento19 pagineEndocrinologia Lez.2Mariarita Di BenedettoNessuna valutazione finora
- EndocrinologiaDocumento157 pagineEndocrinologiaMatteo Geluardi100% (1)
- Malattie della tiroide. Stile di vita ed Alimentazione.Da EverandMalattie della tiroide. Stile di vita ed Alimentazione.Nessuna valutazione finora
- Domande UniteDocumento152 pagineDomande Unitechiara.martinelloNessuna valutazione finora
- Le Ghiandole IIDocumento20 pagineLe Ghiandole IIEleonora Di MarcoNessuna valutazione finora
- Ghiandole EndocrineDocumento5 pagineGhiandole EndocrinevenereNessuna valutazione finora
- Vetrini Istologia - 1Documento60 pagineVetrini Istologia - 1Veronica FracassoNessuna valutazione finora
- Tecniche Della Riabilitazione GraficaDocumento27 pagineTecniche Della Riabilitazione Graficagiorgia.sacchieroNessuna valutazione finora
- Nuclei e IpotalamoDocumento8 pagineNuclei e IpotalamoGianmarcoFiorentiniNessuna valutazione finora
- Endocrino 2Documento15 pagineEndocrino 2gabriele.gasparinettiNessuna valutazione finora
- DiencefaloDocumento4 pagineDiencefalocristianNessuna valutazione finora
- Ginecologia e OstetriciaDocumento56 pagineGinecologia e OstetriciaFlavia IovinoNessuna valutazione finora
- Apparato RiproduttoreDocumento6 pagineApparato RiproduttoreLuigi BorgeseNessuna valutazione finora
- OvogenesiDocumento26 pagineOvogenesiEdnali ZehaviNessuna valutazione finora
- Apparato Genitale MaschileDocumento7 pagineApparato Genitale MaschileGiulia Di NoiNessuna valutazione finora
- SANGUEDocumento12 pagineSANGUEFelisia GiannuzziNessuna valutazione finora
- SbobinaFisiopato Adattcell 070222Documento8 pagineSbobinaFisiopato Adattcell 070222PizzaBike La Pizza a Portafoglio in BiciNessuna valutazione finora
- Anatomia Fisiologia Tiroide 1Documento5 pagineAnatomia Fisiologia Tiroide 1denise2004Nessuna valutazione finora
- 1.ghiandole EndocrineDocumento5 pagine1.ghiandole EndocrinePasqualina Maria Di PalmaNessuna valutazione finora
- Apparato CardiocircolatorioDocumento6 pagineApparato CardiocircolatorioGabrieleNessuna valutazione finora
- Sangue e LinfaDocumento5 pagineSangue e LinfaLauraNessuna valutazione finora
- Sistema EndocrinoDocumento34 pagineSistema EndocrinoDiego LorussoNessuna valutazione finora
- Testiculo CIDocumento33 pagineTesticulo CIElizabethNessuna valutazione finora
- Sistema Glinfatico Linfatico OsteonewsDocumento4 pagineSistema Glinfatico Linfatico Osteonewspaolo68audisioNessuna valutazione finora
- Fisiologia Sistema EndocrinoDocumento7 pagineFisiologia Sistema EndocrinolorenzoNessuna valutazione finora
- EndocrinoDocumento64 pagineEndocrinoAlessandro PiazzaNessuna valutazione finora
- FisiopatologiaDocumento23 pagineFisiopatologiaFilippo BiondiNessuna valutazione finora
- SangueDocumento8 pagineSanguegaudinogiorgia30Nessuna valutazione finora
- Sistema Endocrino e Ormoni Prof. Marco GiammancoDocumento59 pagineSistema Endocrino e Ormoni Prof. Marco GiammancoMarco GiammancoNessuna valutazione finora
- Anatomia 43221Documento5 pagineAnatomia 43221Abdo EllaouhyNessuna valutazione finora
- 1 Asse Ipotalamo Ipofisi Ovaio 2011 2012Documento24 pagine1 Asse Ipotalamo Ipofisi Ovaio 2011 2012Laura Fearsome ViewNessuna valutazione finora
- 3 Nucleo Tematico 4 Lezione Il Sistema Linfatico PDFDocumento25 pagine3 Nucleo Tematico 4 Lezione Il Sistema Linfatico PDFFilippo FerrariNessuna valutazione finora
- Ematologia 2020-21Documento220 pagineEmatologia 2020-21FrancoNessuna valutazione finora
- Apparato Genitale MaschileDocumento4 pagineApparato Genitale MaschileRosa NoceraNessuna valutazione finora
- Malattie Del Sistema Endocrino e MetabolismoDocumento55 pagineMalattie Del Sistema Endocrino e MetabolismoOr MillerNessuna valutazione finora
- EMATOLOGIADocumento130 pagineEMATOLOGIAFrancoNessuna valutazione finora
- Dispensa Musto AK 2020Documento175 pagineDispensa Musto AK 2020f.morea619Nessuna valutazione finora
- Apparato UrogenitaleDocumento7 pagineApparato UrogenitalealessioNessuna valutazione finora
- Sbobina EmbriologiaDocumento48 pagineSbobina EmbriologiaGaia Mitsuko PrioloNessuna valutazione finora
- Embriologia 01 - Apparati Riproduttori e Ciclo OvaricoDocumento5 pagineEmbriologia 01 - Apparati Riproduttori e Ciclo OvaricoAnonymous oG0VPL2YNessuna valutazione finora
- Miei Appunti AnatomiaDocumento10 pagineMiei Appunti AnatomiaCHIARA PACIONINessuna valutazione finora
- Neurochirurgia CompletoDocumento35 pagineNeurochirurgia Completoantonio100% (1)
- 2021 FARMACIA Istologia 5 Sangue 12 MarzoDocumento52 pagine2021 FARMACIA Istologia 5 Sangue 12 MarzoChiara ArdauNessuna valutazione finora
- Endocrinologia File CompletoDocumento35 pagineEndocrinologia File CompletoSara ChiavacciNessuna valutazione finora
- Anatomia Patologica I Emo PoieticoDocumento17 pagineAnatomia Patologica I Emo PoieticoGianmarco DuranteNessuna valutazione finora
- Pompi 2 (Salvataggio Automatico) (Salvataggio Automatico) (Salvataggio Automatico)Documento33 paginePompi 2 (Salvataggio Automatico) (Salvataggio Automatico) (Salvataggio Automatico)Nicola FattoriniNessuna valutazione finora
- 2 - Chimica OrganicaDocumento113 pagine2 - Chimica OrganicaRoberta BaratteroNessuna valutazione finora
- Proteine Di Membrana e TrasportoDocumento4 pagineProteine Di Membrana e TrasportoRoberta BaratteroNessuna valutazione finora
- Tutta Anatomia Umana PDFDocumento119 pagineTutta Anatomia Umana PDFRoberta Barattero100% (1)
- Piastrine CoagulazioneDocumento117 paginePiastrine CoagulazioneRoberta BaratteroNessuna valutazione finora
- Enzimi e Metabolismo GlicidicoDocumento296 pagineEnzimi e Metabolismo GlicidicoRoberta BaratteroNessuna valutazione finora
- Domande Esame Biochimica 2Documento3 pagineDomande Esame Biochimica 2Roberta BaratteroNessuna valutazione finora
- Domande Esame Biochimica 2Documento3 pagineDomande Esame Biochimica 2Roberta BaratteroNessuna valutazione finora
- Appunti Medicina Anatomia Del CranioDocumento9 pagineAppunti Medicina Anatomia Del CranioRoberta BaratteroNessuna valutazione finora
- Riassunto Dei Sistema EndocrinoDocumento5 pagineRiassunto Dei Sistema EndocrinoRoberta BaratteroNessuna valutazione finora
- Ortognatodonzia II File UnicoDocumento94 pagineOrtognatodonzia II File UnicoRoberta BaratteroNessuna valutazione finora
- Domande ProtesiDocumento2 pagineDomande ProtesiRoberta BaratteroNessuna valutazione finora
- Domande Esame Di Parodonto Di OttobreDocumento2 pagineDomande Esame Di Parodonto Di OttobreRoberta BaratteroNessuna valutazione finora
- Domande ProtesiDocumento2 pagineDomande ProtesiRoberta BaratteroNessuna valutazione finora
- ConservativaDocumento118 pagineConservativabogia33100% (4)
- Malnutrizione & Denutrizione: Qual' È La Differenza?Documento18 pagineMalnutrizione & Denutrizione: Qual' È La Differenza?Roberta BaratteroNessuna valutazione finora
- Regno Unito - Balsamo-Mattone (Salvato Automaticamente)Documento20 pagineRegno Unito - Balsamo-Mattone (Salvato Automaticamente)Roberta BaratteroNessuna valutazione finora
- Endodonzia IIDocumento48 pagineEndodonzia IIRoberta BaratteroNessuna valutazione finora
- Lezione 7 Fegato - PancreasDocumento35 pagineLezione 7 Fegato - PancreasRoberta BaratteroNessuna valutazione finora
- I Virus 2° DDocumento14 pagineI Virus 2° DRoberta BaratteroNessuna valutazione finora
- 26 - Anatomia II - 30-03-2017 (R)Documento10 pagine26 - Anatomia II - 30-03-2017 (R)SandroNessuna valutazione finora
- Valutazione Paziente NeurologicoDocumento39 pagineValutazione Paziente NeurologicoAnima MonroeNessuna valutazione finora
- EcocardioDocumento5 pagineEcocardiogiovanni311094Nessuna valutazione finora
- Chirurgia Dellapparato DigerenteDocumento19 pagineChirurgia Dellapparato DigerenteAndreaHistoryXNessuna valutazione finora
- PROTOCOLLO FRENULO Marchesan Anna BeghettoDocumento12 paginePROTOCOLLO FRENULO Marchesan Anna BeghettoAnonymous 1V3LWvE100% (1)
- Appunti NeruopsicologiaDocumento32 pagineAppunti NeruopsicologiaMartina CalvoNessuna valutazione finora
- Nervi CraniciDocumento23 pagineNervi CraniciphawosNessuna valutazione finora
- Schemi Organogenesi Cuore - KeyDocumento29 pagineSchemi Organogenesi Cuore - KeyMarco StuaniNessuna valutazione finora