Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Ovogenesi
Caricato da
Ednali ZehaviTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Ovogenesi
Caricato da
Ednali ZehaviCopyright:
Formati disponibili
Embriologia Ovogenesi:
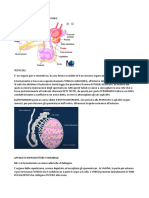
4-6 settimana , le cellule germinali primordiali migrano negli abozzi indiffrenzianti delle gonadi. Durante la migrazione si dividono per mitosi, mentre le gonadi si differenziano in testicoli e ovaie. => le cellule germinali pirimordiali diventano Goni. La diferenza fra spermatogenesi e ovogenesi e che la Meiosi della spermatogenesi cominciano alla puberta, mentre la meiosi del ovogenesi inizia durante la vita fetale e si arresta prima della nascita per poi riprendere alla puberta. Gli OVOGONI perdono la capacita di dividersi per mitosi, diventano Ovociti PRIMARI, quando iniziano la meiosi. MIF-fattore di induzione della meiosi, viene rilasciata dalle cellule della RETE OVARII. Al inizio della meiosi: gli OVOCITI PRIMARI sono circondate da cellule FOLICOLARE. Sono cellule piate del CORDONI CORTICALI. Un rivestimento mono nucleato che secerna al esterno la MEMBRANA PROPRIA. Ovocita Primaria + cellule Folicolare Monostratificati + Membrana propria = FOLLICOLO PRIMORDIALE. l' unit funzionale dell' ovaio. Formazione del folicolo primordiale => gli OVOCITI sono arresti in DIPLOTENE (di prima PROFASE-Diplotene meiotica- quando comparsono gli chiasmi: punti di conttato fra cromosomi omologhi). Gli ovociti acumulano varie proteine e numerosi mRNA , per dopo la fecondazione. le fase della Meiosi: PROFASA(:leplotene, zigotene, Pachitene, Diplotene, Dictiotene) , metafase, anafase, telofase. OMI- Sostanza di inibizione della meiosi ovocitaria. Prodotta dalle cellule folicolari. E trtasmente con giunzione comunicanti. La proliferazione Mitotica degli OVOGONI inizia a 25-30 giorni di svilupo (5 settimana) fino a 5 mese. Raggiungono a 6-7 milioni di OVOCITE PRIMARI. da quel momento cominciano a degenerare formando nel Ovaio i CORPI ATRESICI. Alla nascita rimangono 1-2 milioni di OVOCITI PRIMARI. La 1 ripresa pu avvenire dalla pubert alla menopausa. La ripresa si chiama anche FOLLICOLOGENESI. Durante la puberta, Ogni giorno alcuni folicoli primordiali rientrono nella fase di accrescimento = ciclo ovarico. L' ovulazione avviene in intervali di 28 gg. CICLO OVARICO- il periodo fra 2 ovulazioni successive. Alla ripresa il ciclo ovarico e sudiviso in 2 periodi, prima e dopo l'ovulazione, FASE FOLICOLARE e FASE LUTEICA. FASE FOLICOLARE- acrescimento del follicolo con ormoni estrogeni dominanti.sudivise in 3 fase: preantrale, antrale e perovulatorio. FASE PREANTRALE Crescit dell' ovocita PRIMARIA da 20 a 100m. Formazione della GRANULOSA: le cellule piate diventano cubiche pluristratificati. Con giunzioni communicanti fra la granulosa e la ovocita. Strato privo di vasi. => FOLICOLO PRIMARIO. Secernazione di glicoproteine ZP1, ZP2, ZP3 che sono recettori della zona pelucida per il spermatozoo, riconoscimento dei gameti.il secrezione e da parte della granulosa e dell' ovocita Primaria. Formano la ZONA PELUCIDA. Formazione della TECA- cellule dello STROMA OVARICO condesano e formano una matrice. Vascolarizzata, divisa in TECA INTERNA Circondata da
capsula fibrosa e TECA ESTERNA. Recettori della gonadotropine: la GRANULOSA acquisita recettori per FSH , la TECA acquisita recettori per LH. 3-5 gg. FASE ANTRALE 8-12 gg il salvataggio del folicolo sucede solo con quantita adeguata di ormini LH e FSH , e abastanza recettori di gonadotropine. Il legame del Gonadotropine col suo recettore porta ad un altra ondata di FSH e LH che portano ad ulteriore crescita del folicolo. Il proliferazione del follicolo viene col secrezione del liquido che crea un ANTA dentro la Granulosa, con espensione costante. => FOLLICOLO SECONDARE. 15-20 folicoli entrano nella fase antrale. L' ovocita non aumenta in dimensione. Solo il folicolo. Il liqido ANTRALE: fluido viscoso, formato da proteoglicani secernanti dalla GRANULOSA. Contiene ormoni, specialmente estrogeni. Formazione del CUMULO OOFORO- celula di granolosa monostratificato che circondano l' ovocita. Il follicolo si trasforma in ghiandola endocrina. Le celulle TECHALE INTERNA producono : ANDROGENI, ANDROSTENDIONE e TESTOSTERONE + poco estrogeni. GRANULOSA: sintetiza estrogeni ESTRODIOLO e aromatizano prodotti techali in estrogeni. FEEDBACK POSITIVO: LH => rLH => androgeni => aumenta LH... (uguale con FSH => rFSH => estrogeni =>pi FSH). Creazione di FOLICOLO DOMINANTE. Fine fase antrale l a GRANULOSA acquisita recettori LH. =>meno FSH e estrogeni. Inizia produrre PROGESTERONE.
FASE PREOVULATORIA per superare a questa fase serve una quantita altissima di FSH e LH una ondata che viene poche ore prima dell' ovulazione. Dura 37 ore. Avviene la ripresa della meiosi. MPF- fattore promuove la fase M. richiede il progesterone. Completazione del 1 meiosi => OVOCITA SECONDARIA + GLOBULO POLARE. 2 meiosi inizia dentro la OVOCITA SECONDARIA, fino alla METAFASE e viene la 2 arresta. Formazione delle vescicole corticali (tipo lisosomi) soto la membrana. Scomparsa dei giunzioni cumunicanti e prolungamenti fra l'ovocita secondarie e la granulosa. Ondata LH => il folicolo passa da 6 a 20 mm.=FOLLICOLO DI GRAAF = FOLLICOLO
TERZIARIO. OVULAZIONE Inizia un rigonfiamento visibile sullla superfice dell'ovaio, che diventa un'area avascolare = STIGMA. La rottura del follicolo e dovuta all' azione del enzimi litici come PLASMINAe COLLAGENASI. La rottura del folicolo NON esplosiva. La superfice del ovaio si apre direttamente sulla cavit peritoneale, ma le fimbre nel periodo dell'ovulazione si avvicinano sensibilmente alle gonadi, circonda e catura l'ovocita e spingerlo dentro al padilione dell'ovidotto. All ovultzione si rompe la Stigma e la membrana propria che separa la granulosa dalla teca => Vascolarizzazione della Granulosa. Dopo l'esplusione della viene formazione di un coagulo => CORPO LUTEO: nucleo di fibrina, circondata da cellule Granulosa mista con cellule Tecale interna , e strato di Teca esterna.
FASE LUTEINICA dura 14 giorni il Corpo Luteo ha il funzione principale di produre PROGESTERONE. IPERTROFIA della granulosa: smetono di dividersi. Ingrassano accumulando lipidi, RELmitocondri, proteini e la LUTEINA (pigmento di colore giallastro). Arivva al 30mm. Il mantenimento del corpo luteo dal LH, con funzione proliferativa e nutritiva. PROLATINA e ESTRADIOLO aiutano hanno una finzione trofica che aiuta l' LH. LUTEOLISI- senza fecondazione avviene dopo 14 gg con MECCANISMO DI AUTODISTRUZIONE . Collasso delle cellule luteiniche, ischemia ea apoptosi, seguito da aresto di secrezione di progesteronici. Rimane solo il CORPUS ALBICANS. CORPUS ALBICANS- una cicatrice di collore biancastro che rimane dopo l'atresia del corpo luteo. Dopo qualche mesi viene riasorbita dalla stroma dell' ovaio. hCG- gondotropina corion humano. Soprimere il meccanismo di auto distruzione del corpo luteo. Ha un effeto inibitorio sul ipofisi e ipotalamo. Reprima la secrezione LH e FSH. La quantita del progesterone e estrogeni prodotta del corpo luteo, mantiene la LH e FSH sotto il livelli necesarri per le fasi che portano all' ovulazione. LA PILLOLA- comporta come corpo luteo in quando mantiene il livelli di LH e FSH sotto il livelli necesarri con una miscella adeguata di progesteroni e estrogeni.
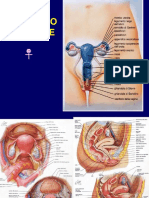
4 Meccanismi di conrtolo del Ciclo Ovarico: 1. FEED BACK NEGATIVO fra le ormoni ovarici e e ormono ipofisari (corpo luteo). 2. FEEDBACK POSITIVO degli estrogeni nel follicolo antrale. 3. FEEDBACK POSITIVO FSH e LH nella fase preovulatoria. 4. AUTO DISTRUZIONE del corpo luteo. Le gonadi hanno 2 funzioni : 1) fabbricarei gameti. 2)fabbricare gli ormoni sessuali. La femmina ha 2 funzione riproduttive: 1)proddure l'uova. 2) smettere di proddure uova e nutrire l'embrione. IL CICLO DELL' UTERO (ciclo mesturale) l' utero firmato da 3 parti: 1. tonaca sieroso = PERIMETRIO:peritoneo che avolge l'utero. 2. tonaca muscolare liscio = MIOMETRIO: la parte pi grossa. Cvostituito da cellule di mosculatura liscia interposte a fibroblasti e numerosi vasi sanguini che sono diramazione dell' arteria uterina. 3. tonaca mucosa = EDNDOMETRIO: formato da epitelio semplice, cilliare esecratorio. La stroma sotostante l'epitelio un tessuto connetivo cin ontenente le ghiandole uterine. L'endometrio , fisiologicamente , formato da 2 stratti: 1. FUNCTIONALIS- si sfalda e riforma in ogni ciclo mesturale. Al max 7 mm, al min 1 mm. 2. BASILIS- non viene rimosso durante la masturazione. CICLO MIOMETRIALE- basa ampieza alta frequenza al OVULAZIONE alta ampieza basa frequenza al MASTURAZIONE. CICLO ENDOMETRIALE- sotto il diretto controlo degli ormoni steroidi dell' ovaie. consite di 2 fasi: 1. fase proliferativa- corisponde alla fase folicolare. Comincia subito dopo la masturazione. Caduti i liveli di progesterone l'ipofisi ricomincia secernare gonadotropine (FSH, LH) stimula le ovaie di secrenare estrogeni l' estrogeni legano a recettori specifici su miometrio (dove aumenta la friquenza del contrazione) e sul endometrio: aumentano la proliferazione della basilis creando il funzionalis: 1. le ghiandole si alungano, le cellule che le rivestono diventano pseudostretificato, le cellule del epitelio diventano clonare . 2. Le cellule epiteliali secernano liquido acquoso che contiene enzimi e proteine. 3. Sintesi di recettori di progesterone. 2. Fase secretiva corisponde alla fase luteinica. Predominata da Progesterone. L' attaco del progesterone ai sui recttori induce: 1) le cellule del endometrio a produrre secrazione mucosa (ricche di glicoproteine, zuccheri e aminoacidi) e 2) stimulare le cellule stromale a proliferare. 3) le arterie assumano una forma spirale. Al momento del sfaldamento c anche invesione di leucociti e contrazione dell' arterie spirale. L' azione di rigenerazione dell funzionalis dipende dalla perdita di tessuto e non dipenda dai ormoni. IL CICLO CERVICALE- la parte superiore della cervice rivestito da epitelio collonare semplice e cellule che secernano il muco cervicale. La parte inferiore ha un epitelio squamoso che continua con l' epitelio della vagina.
La carateristiche del muco cervicale dipendon dagli ormoni steroidi emessi dalle gonadi, e quindi dipende dal ciclo ovarico. Nella fase preovulatoria la cervice diventa pi vascolarizzata e pi edemosa. Il muscolo rilassato e l' epitelio secerna attivamente. Nella fasa luteinica la cervice e pi rigida e la secrezione mucosa ridotta. stato visto in vitro che la presenta dell' estrogeni aumenta la penetrazione spermatica, mentre la presenza di progesteroni la reprime. IL CICLO DEGLI OVIDOTTI (=tube uterine/trombe di falloppio) gli ovidotti sono lunghi 10-15 cm dall' utero all' ovaio. Sono divise in 5 parti: 1. intermurali 2. istmo 3. ampolla 4. padiglione 5. fimbrie il canale degli ovidotti e formato da 3 stati: sieroso, tunica muscolare, mucosa (epitelio clonare semplice ciliato e secratorio). Durante la fase follicolare: svilupo delle ciglie, incrementa la secrazione e contrazione moscolare alta. Durante la fase luteinica: ciglia diminuisce, secrezione ridora e muscoli rilassati. A momento del ovulazione: avvicinamento dei padiglioni all' ovaio. IL CICLO VAGINALE- canale lungo 7-12 cm, dal collo dell' utero ai genitali esterni (vulva). La vagina e fatta da TONACA MUCOSA (epitelio di rivestimento ppavimentoso pluristratificato) e da TONACA PROPRIA (conettivale). Fase folicolare: mitosi crescimento degli strati degli epiteli _ segni di ceratinizzazione. Fase luteinica: strati diminuiscono + desquamazione anche i fluidi della vagina e il pH cambiano periodicamente. La temperatura media del corpo aumenta e maggior ritenzione del sodio e acqua durante la fase luteinica. Il bilancio elettrico cambia fra le fase del ciclo ovarico.
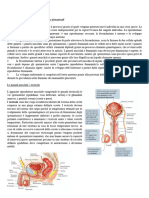
SPERMATOGENESI L' attivit endocrina dei testicoli raggiunge il max al 4 mese di sviluppo. Alla puberta avvengono 4 cambiamenti nei testicoli: 1. i cordoni sminiferi svilupono lume tubuli seminiferi 2. cellule interstiziale cellule di LEYDIG 3. cellule sostancolare cellule di SERTOLI 4. gli spermatogoni riprendono la capacita di dividersi SPERMATOGONI TIPO A COMPARTIMENTI DEL TESTICOLO: gli spermatozoi si svilupono dentro i tubuli seminiferi. Gli androgeni vengono sintetizati nel COMPARTIMENTO INTERSTIZIALE (fra i tubi). Fra la zona intertiziale e i tubuli si separano: 1)parete del tubulo seminifero formata da 2 membrane basali. 2)BARRIERA EMATO TESTICOLARE- separa i fluidi dei tubi dai fluidi dei vasi sanguini e linfatici ( formata da giunzioni ocludenti che uniscono le cellule del sertoli) il tubo seminifero e sudiviso dalla bariera in 2: 1. compartimento basale- fra le parete 2. compartimento adluminale- dentro il tubulo. La spermatogenesi si divide in 3 fase: PEROLIFERAZIONE, MEIOSI, SEPRMIOGENESI. 1. LA PROLIFERAZIONE:
16 gg al 3 mese del embrione le cellule GERMINALE PRIMORDIALE SPERMATOGONI che si blocano in INTERFASE, alla puberta riprende la mitosi SPERMATOGONI PRIMITIVI raquisitano la capacita di proliferare diventano SPERMATOGONI TIPO A (scuri) diventano chiari, inizia la spermatogenesi SPERMATOGONI TIPO A1. SPERMATOGONI DI TIPO A1 si dividono 6 volte: A2 A3 A4 SPERMATOGONE INTERMEDIO SPERMATOGONI TIPO B SPERMATOCITI PRIMARI. Ogni spermatogone da in teoria 64 clone di cellule. Alcuni spermatogoni A4 ritornanto al tipo A1.
2. La MEIOSI: 24 gg Gli SPERMATOCITI non dividono pi in mitosi e lasciano il compartimento BASALE del tubulo seminifero, rompendo la giunzione ocludente fra le cellule sertoli. Migrano nel compartimento ADLUMINALE. Iniziano la meiosi e la ricombinazione genetica, e iniziano sintetizzare proteine. La prima profasa e la pi valnorabile. 1 MEIOSI SPERMATOCITI SECONDARI 2 MEIOSI (4) SPERMATIDI. SPERMATOCITI SECONDARI E SPERMATIDI sono APLOIDI. Ngli spermatociti primari e secondari si divide il nucleo ma non la citoplasma e la membrana rimane attacata in alcuni punti. 3. SPERMIOGENESI 24 GG gli spermatociti e spermatidi hanno forma rotonda gli spermatozoi hano forma affusolata. Il DNAdentro il nucleo si condensa (ETEROCROMATICO). Nella spermiogenesi si formano 3 strotture nuove: 1. ACROSOMA- l'organo della penetrazione. Una spece di lisosoma che contiene enzimi idrolitici. Viene formato dal apparato di golgi. Si trova sulla testa dello spermatozoo. 2. CODA- l' organo del movimento. costituita da un asse cenrale di microtubuli (l' assonema) 9+2, circondato da fibre esterne dense pe gran parte, e guina di mitocondri. Costruita da 4 parte: 1. il COLO, dove stano i centrioli che organizano i microtubuli dell' ASSONEMA. 2. L' INTERMEDIO, dove e avvolta la guaina dei mitocondri. 3. SEGMENTO PRINCIPALE, dove l'assonema circondata da fibre esterne dense. 4. SEGMENTO TERMINALE, dove l'assonema circondata soltanto da membra cellulare. 3. CORPO RESIDUO racoglie i residui citoplasmatiche prodotti durante la spermatogenesi. destinato ad essere fagocitato dalle cellule del SERTOLI. IL CICLO SPERMATOGENICO- la spermatogenesi della clona sucesiva va dopo un periodo di quiescenza, questa dura un quarto del periodo tottale, quindi 16 gg. Le cellule vengono spostate verso il lume da una linea che va dal base verso il centro. Che Si puo vedere con sezione trasversale del tubulo, e qundi si vede i raggi delle colonne c
ellulare di 16, 32, 48, e 64 gg. Gli ormoni o altri agenti non sono capace di influire la velocita del ciclo.
IL CICLO DELL' EPITELIO SEMINIFERO- sezione diverse del tubulo cominciano i cicli in tempi diversi. Nel caso del uomo questo ciclo meno evidente. Oservando un sezione in tempi diversi. L'ONDA DELL' EPITELIO SEMINIFERO- stata studiata con sezione trasversale fatte a livelli deversi del tubulo. stato trovato che il segnale della mitosi si e trasferito in 2 direzione attivando le cellule. Oservando lo stesso tempo, sezioni diversi. L'ORMONI DEL TESTICOLO le cellule del Leydig producono androgeni (testosterone) nel compartimento interstizale. Sono prodotti 4- 10 mg di tostesterone al giorno negli adulti. La maggior parte degli androgeni entra nel sangue , mantenendo i caratteri sessuali maschili. Un picolo partedi tostesterone resta nei testicoli, entrano nel tubulo. Il tostesterone si lega ai reccetori dei androgeni che si trovano nella citoplasma del SERTOLI. Nella sertoli il tostesterone vienemetaboliozzato per proddure estrogeni e DHT ( diidrotostesterone). Le proteine ABP- sono secreti dalle cellule sertoli nel fluido tubulare. Hanno il compito di trasportare il tostesterone nel fluido. Ha un effeto INIBITORIO sull' ipofisi. CONTROLO ORMONALE DELA SPERMATOGENESI ICSH- un ormone glicoproterico identico al LH, prodotto dal ipofisi, che si lega alla cellule di leydig produgendo testosterone. FSH prolattina- prodotto dal ipofisi, si legano al sertoli e gli attivano: gli sertoli aumentano in dimenzione, secernano fluido tubulare, sinteteizano proteine.
LA FECONDAZIONE- il proccesso in qui 2 GAMETI (cellule sessuali) si uniscono per formare la ZIGOTE (trasporta i geni di 2 genitori con il potenziale di dare origine a un nuovo organismo). La fecondazione fatta da 2 processi: sessualita (unione di geni) e la riproduzione (origine di nuovo organismo). La fecondazione avviene in 4 tape: 1. avvicinamento dei gameti 2. penetrazione delle bariere dell' uovo. 3. Reazioni dell uovo. 4. Unione dei cromosomi. TRASPORTO NELLE VIE SPERMATICHE le vie spermatiche sono i canali che vanno dai tubuli seminiferi all' uretra. Le vie spermatiche formata da: tubulli retti, rete testis, dotti efferenti , canale dell' epididimo , dotto deferente, dotto eiaculatorio. L' epididimo ha un canale lungo 7 metri ma ripiegato per 5 cm. Il fluido tubulare viene prodotto dai sertoli, e viene spinto verso la RETE TESTIS con la forza del flusso continuo. Legatura dei vasi prima del epididimo porta allo scoppiamento dei tubuli o vanno a necrosi. Nell' epididimo vengono aggiunte sostanze come carnetina e glicerolfosforilcolina e varie glicoproteine. Inoltra c'e' riassorbimento del fluido tubulare nell' epididimo: la concentrazione dei spermatozoi va da 50 milioni a 5 miliardi per mL. IL PROCESSO DI MATURAZIONE NELL' EPIDIDIMO biochimicamente: gli spermatozoi perdono la loro rivestimento metabolica endogena
e diventano dipendenti dall' substraso esterno. Da meccanismo osidativi vanno al meccanismo del glicolisi. Strutturalmente: 1. viene completata la condensazione della cromatina. 2. cambia la forma della acrosoma, e perdono la GOCCIA CITOPLASMATICA che e rimasta dal corpo residuo. 3. Acqisitano rivestimento glicoproteinico dal secrezione dell' epididimo. Il processo del matturazione dipende da stimulazione dell' epididimo da parte dell androgeni, altrimenti l'epididimo regradisce. Dura 6-12 gg gli spermatozoi passano nel dotto deferente con l'aiuto di contrazioni muscolari del dotto. VASOCTOMIA- legatura dei vasi dopo l'epididimo, gli spermatozoi bloccati vengono rimossi fer fagocitosi o filtrando atraverso gli pareti del epidimo. Il dotto deferente una stazione di sosta fino al momento di eiaculazione. Se non viene gli spermatozoi passono per l' uretra e eliminando con l'urina.
IL SEME- composto da spermatozoi e di fluido seminale. A maggir parte del fluido seminale viene prodotta nelle ghiandole sessuali accessoria: 1. vescicheta seminali 60% 2. la prostata 30% 3. le ghiandole bulbouretrali ( di cowper) un campione normale di seme: 2-4 ml e 200-400 milioni spermatozoi. 75% prive di anomalie. Un campione infecondato: meno di 20 milioni per ml o pi di 25% anomalie. Il fluido seminale contiene: fruttosio, inositolo, acidocitrico,gligerilfosforilcolina, fosfatasi. Non sono indispensabili ma aiutano alla protazione e nutrizione del spermatozoi. Trasporta nelle vie FEMMINILI: Nella vagina forma un coagulo gelatinoso- gli enzimi coagulanti prodoti dalla PROSTATA col substrato dal vasciceta seminale. Aviene solo nell' ambiene molto acido. Il coagulo viene scoltio dopo 20-60 minuti dai proto enzima della prostata. Dopo passano al COLLO DEL UTERO- il passagio pi difficile. Pi di 99% non lo compiano. Sostano nelle CRIPTE DELLA CERVICE fino all' ovulazione- gli possono sopravivere alcuni gg prottii e nutriti dal MUCO CERVICALE. Atraversano rapidamente l'utero entrano negli OVIDOTTI. La scelta dell' ovidoto e guidata da fattori chemiotattici. Il meccanismo del trasporto degli spermatozoi dipende dall corente di fluidi, e altri meccanismi di propulsione. Dopo l'istmo dell'ovidotto gli spermatozoi ralentano e si fermono per qualche ore nell' ampola. Gli arrivano poco di centinaia e gli avviene la fecondazione. Nell' ovidotto possono sopravivere 48 ore. LA CAPACITAZIONE- la capacita di fecondare subito l' uova. un proccesso che rimuove un rivestimentoche utilizavano per proteggere. L'ATTIVAZIONE DEGLI SPERMATOZOI- 3 proccessi principali: 1. l'acrosoma si rigonfia e la sua membrana si fonde con la membrana plasmatica sovrastante. Prepara alla reazione acrosomiale. 2. I movimenti della coda passano da ondulatorio a moti violenti e iregolari. 3. La membrana della testa dello spermatozo diventa capace di fondersi con la membrana dell' uovo. Da questo momento ha sopravivenza molto limitata.
La PENETRAZIONE- ci sono 3 barriere che lo spermatozoo deve superare: 1. la CORONA RADIATA- Reazione acrosomiale con gli enzimi litici: ialuronidasi, e l'enzima di penetrazione. 2. ZONA PELUCIDA- lo spermatozoo si atacca a recettori specifici della zona pelucida ZP3. Porta al RICONOSCIMENTO DEI GAMETI. La proacrosina e la acrosina scavano un passaggio per lo spermatozoo. 3. MEMBRANA VITELLINAfuzione della dello spermatozoo con la membrana del uovo crea un rigonfiamento = CONO DI FRATILIZZAZIONE che permette l'entrata nel uovo. Enta il nucleo con un centriolo dura 15- 20 minuti. REAZIONE DELL' UOVO uovocita fratilizzata chiamata ZIGOTE. 1. Impedire altri spermatozoo di fratilizzare l'uovo- imeddiata (prevenire: poliploidiaANDROGENETICA). Ottenuta da 2 reazione: 1. REAZIONE CORTICALE dell uovo.i granuli corticalidell uovo attacanoattacano la membrana e si esplosano la membrana diventa ipermeabili per lo spermatozoo. 2. REAZIONE DELLA ZONA- la zona pelucida cambia proprieta diventa ipermeabile + celimina i recettori ZP3 2. compia la 2 meiosi e espodereil secondo globulo polare( prevenire: triploidiaginogenetica) richiede un ora.. la seconda divisione meiotica dopo 2-3 ore dalla fecondazione l' espulsione del secondo globulo polare dopo 4 ore dalla fecondazione. 3. ATTIVAZIONE DELL' UOVO aumenta metabolismo liberrazione del calcio intacellulare formazione del FUSO1. il centriolo del spermatozoo si duplica. Formando la CENTROSOMA. 2. La centosoma si duplica e comincia migrazione ai poli diversi della . 3. Organizzazione dei microtubuli. 4. Formazione del fuso che acolie i cromosomi dei 2 gameti. inizia prima MITOSI. L' UNIONE DEI CROMOSOMI- dopo che il nucleo dello spermatozoo entra nell' uovo: la membrana nucleare si rompe (dopo 2-3 ore) la cromatirna si espende e viene sostituita da istoni di origine MATERNA. Completamento della meiosi e epelsione di secondo globulo polare (4-6 ore dopo la fecondazione) ora i cromosomi dell' uovo e del spermatozoo sono liberi nel citoplasma circondati da membrana nucleare ogniuno formando PRONUCLEI DELLA ZIGOTA. I pronuclei migrano verso il centro: durante dupliccano il DNA. Cosi da APLOIDI diventano DIPLOIDI. (dura 12-16 ore). La membrana nucleare si rompe FUSO MITOTICO posizione equatore di METAFASE 3 fasi di mitosi + divisione cellulare divise un 2 cellule (24-30 ore dopo la fecondazione). NON EQUIVALENZA DEI GENOMI l'esploso del globulo polare puo trascinare anche il nucleo dello spermatozoo o i cromosomi feminili. ANEUPLOIDIA (tutti i cromosomi derivano da un singolo genitore. INCOMPATIBILE con uno sviluppo normale. FECONDAZIONE IN VITRO 10% delle copie non sono fertili. Piu' frequente l'occlusione degli ovitotti IVF + EMBRYO TRANSFER
SUPEROVULAZIONE: 1. con ANTIESTROGENI 2. con GnRH- fattori di rilascio della gonadotropine. 3. Con hMG gonadotropine menopausale umana. Prelievo di ovociti lasciati in coltura fino a seconda divisione meiotica vanno a contatto gli spermatosoi capacitati gli zigoti rimangono in coltura fino a 2-8 cellule inseriti nel utero o congelati.S solo 20-25 % degli embrioni trasferiti arivano alla gravidanza. Incapacita degli spermatozoi di passare la zona pelucida. Qui i zigoti del IVF sono trasferiti negli ovidotti = ZIFT(zygote intrafallopian transfer). In caso di baso numeri di spermatozoi o mancanza motilita: gli spermatozoi sono trasferiti nell'ampola poco dopo la ovulazione = GIFT (in vivo)
PRIMA SETTIMANA nei primi 3 giorni il GERME si divide in BLASTOMERI Pi e pi piccoli, senza cambiare il volume. Durante questo si dirige verso l'utero con i muvimenti delle ciglie e il flusso di liquido peritoneale. 1 DEVISIONE 24- 30 ore dopo la fecondazione, produce 2 blastomeri. Le devisioni sono asincroni e disuguali. 1 gg, il geme perde la corona radiata 3 gg: 8-16 blastomeri, compattazione dei blastomeri, formazione di un rivestimento continuo dalla membrana dei blastomeri MORULA: aumenta l sintesi di RNA e proteine. Cambiamenti nella composizione della membrana. Le cellule diventani ASIMETRICHE/ POLARE, le cellule esterne svilupanno microvili, diventano pi piccoli con giunzione ocludente. Pi pollari = adesivit minore. Le cellule dentro lammorula hanno giunzione communicanti. Fino 3 gg: entrano nella cavit dell' utero. 4 gg: 32-64 cellule BLASTOCIST:spazzi pieni di fluido riuniscono formando BLASTOCELE. 2 tipi di cellule: TRROFOBALSTO che richiede un conttato a lungo con la zona pelucida (il primo tessutto extraembrionale, forma il corion e placenta) e MASSA CELLULARE INTERNA. Libera nella cavit dell utero. Continua accumulare fluido.espende il diametro da 100 a 300 m la zona pelucida divente pi sottile. 5 gg: schiusa dalla zona pelucida attivato da enzimi secretti delo trofoblasto. Comincia l'impianto all utero. 2 fasi: aggancio al 6 gg penetrazione 6 gg: aggancio all endometrio: i microvilli della blastocisti atorcigliano a torno quelli dell' endometrio. 7 gg: LA PENETRAZIONE NELL' ENDOMETRIO: secrezione dei enzimi digestivi il trofoblasto con conttato con l'utero differenzia in cellule polinucleate = SINCIZIOTROFOBLASTO. Gli altri = CITOTROFOBLASTO
LA MASSA CELLULARE INTERNA in conttato con la blastocele IPOBLASTO (1 componente del disco embrionale) NODO EMBRIONALE = LA MASSA CELLULARE INTERNA che rimane. il mezo della FASA LUTEINICA PILLOLA DEL GIORNO DOPO: impedisce la gravidanza abbassando il raporto fra progesterone ed estrogeni la blastocita non riesce impiantarsi nel utero. TUTTI POTENZA DEI BLASTOMERI: del germe viene persa al 8 blastomeri (3gg) del embrione fino alla seconda settimana GEMELI BICORIALI :fino a 3 gg GEMELLI MONOCORIALI BIAMNIOTICI: 3-8 gg GEMELLI MONOCORIALI MONOAMNIOTICI: 8-12gg GEMELLI SIAMI> 12-14 gg prima determinazioni di tessuto extara embrionale IMPIANTI ECTOPICI: TERATOCARCINOMA= tumori maglini creati da ECTOPOCI nell ovaio. Consistono di cellule staminali altamente proliferative, e di tessuti differenziati IMPIANTO NORMALE: nella pare alta dell' utero sulla facia dorsale. Anidamento nella parte BASSA dell utero anormale.la placenta chiude L'ORFIZIO DELL' UTERO gravi emorragie nelle ultime fase di gravidanza e nel parto. IMPIANTO ECTOPICO: nel canale cervicale, nell' ovidoto, nell' addome o nell' ovaio. 95% nell' ovidotto rottura dell' ovidotto gravi emoragie nei primi 2 mesi + pericolo alla vita della madre. Impianto nell' ovaio raro indurre TETRACARCINOMI. Animali trasgenici- che il suo genome modificato con un gene esogeno. Si inserisce in un nucleo di un uovo facondato, dentro il pronucleo maschile. Biopsia dei blastomeri- prelievo di alcune cellule della morula per fare l'analisi dei cromosomi. I geni vengono clonati con PCR fino ad ottenere la quantita neccesarie per le analisi.
SECONDA SETTIMANA la blastocita si migra attivamente nella stroma del endometrio e richiude su di esse = impianto interstiziale. distuggendo tutto che sta nella strada con il scopo di liberare grandi quantita di sostanza metabolica. La 2 sett sudivisa in 5 tappi: 1. il disco embrionale: 8-9 gg. Fessure frea il citotrofoblasto e la massa cellulare interna, origina la CAVITA DELL' AMNIOS le cellule della massa celllulare inteerna si divide per IPOBLASTO (cellule piatte) e EPIBLASTO (cellule grande e cilindriche) danno origine al disco embrionale e tessuti extraembionali. L'ipoblasto si espende, rivestendo il citotrofoblasto MAMBRANA DI HEUSER creando il SACCO VUTALINO PRIMARIO. L'epiblasto priliferano e rivestano il cititrofoblasto circondano la cavita dell' amnios cellule AMNIOBLASTI creando il SACCO AMNIOTICO. 2. MEZODERMA EXTRAEMBIONALE: 10-11 GG LA BLASTOCISTI entrata completamente nella stroma del endometrio formando il TAPPO DI CHIUSURA, coagulo di sangue e residui cellulari. Nel sinciziotrofoblasto cominciano a comparire lacune piene di sangue e fluidi ghiandolari. Il citotrofoblasto secerna sostanza a cellulare verso l'interno creando: RETICOLO EXTRAEMBRIONALE attorno al saco vitalino e gran parte del sacco amniotico l'EPIBLASTO prolifera invida nel reticolo con cellule mesenchimali
formando MESODERMA EXTRA EMBRIONALE. 3. LA PRIMA CIRCOLAZIONE: 12 gg le lacune del sinciziotrofoblasto entrano in communicazione formando il SISTEMA LACUNARE . Al periferia del sinciziatrofoblasto sboccano i capilari materni arteriosi e venosi. La differenza del pressione fa circlolare il sangue nel sistema lacunare. Il vero movimento del sangue porta l'osigeno e rimuova rifiuti PRIMA CIRCOLAZIONE UTERO PLACENTARE. Nel MESODERMA EXTRAEMBRIONALE cominciano a formarsi numerosi cavit. L'IPOBLASTO comincia a ricoprire la MEMBRANA DI HEUSER nuovo rivestimento = ENDODERMA EXTRA EMBRIONALE 4. CORION: 13 gg il CELOMA EXTATRA EMBRIONALE: circonda tutto il sacco vitelino e quasi tutto il sacco amniotico creando il PEDUNCOLO D'ATTACCO. il CELOMA EXTATRA EMBRIONALE e la pi grande cavita della blastocisti. Si espende riduce il mesoderma extraembrionale. PEDUNCOLO D'ATTACCO- un cordone di mesoderma extraembrionale che collega il sacco amniotico al cititrofoblasto. SOMATOPLEURA EXTRAEMBRIONALE- mesoderma extraembrionale che rimane affiancata al citotrofoblasto. SPLANCNOPLEURA EXTRAEMBRIONALE- mesoderma extraembrionale che rimane affiancata al sacco vittelineo. CORION= sinciziotrofoblasto + citotrofoblasto + somatopleura extraembrionale. CELOMA EXTRAEMBRIONALE = CAVIT DEL CORION. Il celoma si espende e comprima il sacco vitellino primario. Formazione dei VILLI PRIMARI- il citotrofoblasto che polifera verso il sinciziotrofoblasto. Sono abozzi di villi della parete della placenta. 5. SACCO VITALINO SECONDARIO- 14 gg l'espensione del corion porta al creazione del sacco vitellino secondario: Parete interna: endoderma extraembrionale (dove si formano le cellule germinali primordiali) parete esterna: splancnopleura extraembrionale (diventa il primo tessuto emopoietico dell' embrione). Epiblasto forma l' embrione, Ipoblasto e Sacco vitellino formano cellule germinali primordialie prime cellule del sangue, Amnios contiene il liquido del crescita del embrione, Corion e la parte embrionale della placenta e il peduncolo d'attacco. REAZIONE DECIDUALE- trasforma l'endometrio in decidua che viene eliminata dal, corpo della madre col parto. Aumento permeabilita vascolare aumenta diramazioni dei capillari seguito da EDEMA (infiltrazioni di liquido nei tessuti) alternazione della matrice extracellulare con perdita di fibre collagene cambia morfologia delle cellule stromali in cellule deciduali (gonfie e rotonde, RE pi svilupato, nucleoli ingranditi polisomi, lisosomi, gocce di lipidi e granuli di glicogeno) le ccellule deciduali hanno 2 scoppi: 1) di produrre sostanze nutritive per la blastocisti 2) meccanismo di difesa per la madre limitando l'invesione della blastocisti molecole decidualizzanti -istamina e prostaglandina.il progesterone e comunque neccessario. HCG conadotropin corion umano: 8-10 gg dopo la fecondazione. Legandosi al reccetori LH mimicando l'azione luteinizzante. Mantiene Il cocentrazione di progesterone molto alta.
Il corpo luteo e essenziale solo fino alla 6 sett di svilupo. Dal 6 sett la placenta si comporta come corpo luteo producendo estrogeni e progesterone. Il SINCIZIOTROFOBLASTO responsabile per: 1) il trasporto dell embrione all utero con reazione enzimatica e movimenti ameboidei 2) liberazionedi sostanze nutritive 3) sintesi di hCG 4) REAZIONE DECIDUALE 5) protezzione immunologica dell embrione dalla madre.
TERZA SETTIMANA: GASTRULAZIONE -formazione dei 3 foglietti germinativi. 15 gg formazione della LINEA PRIMITIVA dal cellule del epiblasto migrando verso l'asse centrale, formando un ispesimento quella sara la parte posteriore del corpo e determina la direzione anetro posteriore. NODO DI HENSEN / NODO PRIMITIVO- si forma alla parte posteriore della LINEA PRIMITIVA. 2 processi di invaginazione: 1. cellule del epiblasto che proliferano, cambiano forma e invaginano al interno del disco, fra le cellule dell ipoblasto e spostano verso periferia. Perndono il posto del ipoblasto formando L'ENDODERMA EMBRIONALE il primo foglietto germinativo. 2. Comincia al 16 gg. cellule del epiblasto che proliferano, cambiano forma e invaginano al interno del disco. Migrano lungo la membrana basale del epiblasto, fra l'endoderma e l 'epiblasto formando MESODERMA EMBRIONALE. ECTODERMA EMBRIONALE- quello che resta dal epiblasto dopo l'imigrazione al endoderma e mesoderma. Intensa proliferazione di cellule del disco embrionale in direzione longitudinale allungamento del disco embrionale. FOSSETTA PRIMITIVA- concavita che viene creata nel nodo di hensen. SOLCO PRIMITIVO- creato lungo la linea primitiva. 16 gg creazione della MEMBRANA FARINGEA e MEMBRANA CLOACALE: 2 piccole depressioni circolari che compaiono al estremita del dico embrionale. Una nella parte anteriore e una nella parte posteriore, dove l'ectoderma viene in contatto con l' endoderma. Creando l'inizio e la fine del tubo intestinale primitivo. ALLANTOIDE- diverticolo del sacco vitellino che penetra nel peduncolo di connessione. A cui torno si formano i vasi sanguini che coagulano l'embrione alla placenta. 17 gg- la mesoderma si espende occupando tutto lo spazio fra l'ectoderma e l'endoderma. PROCESSO CEFALICO o PROCESSO NOTOCORDALE: invaginazione di cellule atraverso il nodo di hensen in linea retta verso la membrana faringea. Cellule che invaginano lungo la linea primitiva migrano verso la periferia, creando: SETTO TRASVERSO- al polo anteriore, ispesimenti di cellule mesodermica. Componento del futuro diaframma. AREA CARDIOGENEA- invaginazione mesodermica a fero di cavalo attorno la membrana faringea. Dove si forma gli abbozzi del cuores. Polo Posteriore: invaginazione mesodermica attorno alla membrana cloacale, spingendola fino all' alantoide. FORMAZION DELLA NOTACORDA: il processo cefalico si trasforma in nota corda in 3 stadi: (iniziano al livello cefalico verso caudale) 1. canale cordale (17 gg)- la cavita della fosetta primitiva si prolunga trasformando il processo cefalico in un tubo, formando all suo interno il canale cordale. 2. Placca cordale (18 gg) il pavimento dell processo cefalico si fonda con l'endoderma. Mettendo in communicazione la cavita amniotica col sacco vitellino. La patre che rimane sopra diventa PLACCA CORDALE. La cavita
creata detta CANALE NEURENETICO. 3. Corda dorsale ( 19 gg) la PLACCA CORDALE si piega attorna sestessa creando un cordone pieno detto NOTOCORDA o CORDA DORSALE. L'endoderma atorno formando un strato continuo. Con l'allungamento dell embrione in nodo di hensen diventa piu caudale e la notocorda si alunga continuamente. Fino 4 sett, il nodo di hensen raggiunge la membrana cloacale non resta pi una zona di invaginazione. INDUZIONE SISTEMA NERVOSO PLACCA NEURALE (17 gg)- si forma al ectoderma come ispesamento ovoidale davanti al nodo di hensen. Le cellule sopra il processo cefalico diventano alte e voluminose. Si allunga con l'alungamento del processo cefalico. PIEGA NEURALE (19 gg)- durante la formazione del tubo della notocorda. formazione dell DOCCIA NEURALE dalla placca. 21gg la doccia comincia a chiudersi TUBO NEURALE e CRESTA NEURALE. il nodo di hensen comincia a regradire. SUDDIVISIONE DAL MESODERMA: la invaginazione dell' epiblasto lungo la linea primitiva si divide in 2 lamine di mesoderma, una a destra e una a sinistra della notocorda. 18 gg- le parti piu vicino all asse centrale = MESODERMA PARASIALE ; ai lati del disco embrionale = MESODERMA LATERALE. 19 gg- la mesoderma viene in conttato con la cavita cellomica. In conttato con la ectoderma = MESODERMA SOMATICO (in continuazione col somatopleura extraembrionale).; in conttato col endoderma = MESODERMA SPLANCNICO (in continuazione col splancnopleura extra embrionale). Fra di loro c'e' il celoma embrionale. MESODERMA INTERMEDIO = fra la mesoderma parasiale e le splanco/somato pleura. SOMITOMERI fino 3 sett. Ragrupamenti cellulari del mesoderma parasiale SOMITTI con intervali regolari. CIRCOLAZIONE PRIMITIVA- tutti i componenti del aparato cardiovasolare derivano dal mesoderma splancnico. ANGIOBLASTI- cellule mesenchimali di origine splancnopleura, cha sono percursori del cuore e vasi sanguini. ISOLE SANGUINE-17-18 gg. da loro viene prodotto il sangue. Si differenziano in ANGIOBLASTI (cellule periferiche) e EMATOBLASTI (interni) danno origine agli eritrociti. Eritropoiesi-formazione del eritrociti.EMOBLASTT ERITROCITI PRIMITIVI quando iniziano a sintetizare emoglobina il nucleo diventa pi denso fino che va perdutto ERITROCITI DEFINITIVI. La produzione dei eritrociti inizia nel sacco vitellino poi si sposta al fegato dopo alla milza e alla fine al midollo osseo. ANGIOGENESI formazione dei vasi sanguini. Splancnopleura angioblasti aggrgazione in vescicole : ANGIOCISTI collane di vescicole =CORDONI ANGIOBLASTI. Egli si prolungano in tutte la direzione i pareti e le cavit si uniscono rete dei vasi communicanti. Prima rete si forma al sacco vitellino. Al fino del 3 sett si collegano fra loro e col abbozzi del cuore. Il processo del angiogenesi spontaneo. I vasi con flusso maggiore aumentano in dimensione, queli con flusso piccolo restano piccoli o degenerano. Il PEDUNCOLO OMBELICALE- ha 2 arteria e 1vena ombelicale. GLI ABBOZZI DEL CUORE- origune dal splancnopleura.
Inizia co formazione di 2 cordoni solidi di cellule = CORDONI ENDOCARDIACI. Al fine 3 sett, i cordoni si cavitano = TUBI ENDOCARDIACI Al 4 sett, col ripiegamento dell embrione i TUBIENDOCARDIACI vengano in conttato , si fondano creando il TUBO CARDIACO o ENDOCARDIO. Miocardio sono cellule contratile, formando da cellule mesenchimali che si formano atorno al tubo cardiaco. GELATINA CARDIACA- separa al inizio il miocardio dal endocardio. EPICARDIO- rivestimento esterno del tubo cardiaco, fatto da cellule mesenchimale. Il cuore inizia a battere al 22 gg. Il sangue comincia a circolare al 24 gg.
LA QUARTA SETTIMANA: la struttura piata dell'embrione diventa cilindrica. Ci sono 2 processi fondamentali: 1. la crescita longitudinale dell ectoderma formando la PIEGA CEFALICA e la PIEGA CAUDALE DELL'ECTODERMA. 2. Espensione del amnios che suppera l'espensione del sacco vitellino il pavimento dell'amnios scende lungo il corpo embrionale formando : PIEGA CEFALICA, PIEGA CAUDALE , e PIEGE LATERALE DEL' AMNIOS. Alla fine del 4 sett ha l'aspetto di un vertebrato. Lungo 4 mm LE PIEGHE LONGITUDINALI: PIEGE CEFALICHE- l'ectoderma cresce longitudalmente pi degli altri, e l'amnios si espende moltissimo gli abbozzi anteriori dei organio vengono ruotati 180. il vechio ordine: setto trasverso, abbozzi del cuore, membrana faringea. Il nuovo ordine: membrana faringea, abbozzo del cuore, setto trasverso. PIEGHE CAUDALI- ruotazione 180. il vechio ordine (coda verso testa): membrana cloacale, linea primitiva, estremita tubo neurale. Il nuovo ordine (coda verso testa): estremita tubo neurale, linea primitiva, membrana cloacale. Piege laterali e INTESTINO PRIMITIVO- la crescita dell amnios in direzione trasversa, hanno anche l'effetto di piegare in forma cilindrica. L'endoderma si piega su sestessa da origine all' INTESTINO PRIMITIVO. RAGIONE CEFALICA: la parte destra si fonda con la sinistra tubo dell intestino anteriore e posteriore. RAGIONE CENTRALE- l'avolgimento e incompleto, incontra il sacco vitellino. Alla fine del 4 sett, i bordi si avvicinano e cosi separano il celoma embrionale dal extraembrionale. Le piege longitudinale col caudale formano: 1. INTESTINO PRIMITIVO 2. DOTTO VITALLINO o dotto onfalo-mesentrico. 3. SACCO VITELLINO RESIDUO o VESCICOLA OMBELICALE. 4. Suddivisione del intestino primitivo in 3: MEDIO (dove sbocca il dotto vitellino), ANTERIORE (dal IN. medio al membrana faringea), POSTERIORE (dal medio al membrana cloacale). STOMADEO- la depresione cefalica che finisce con la membrana faringea. PROCTODEO depresione caudale che termina con la membrana cloacale. LO SVILUPPO DEL ECTODERMA- 2 destini: nervoso e epidermico. NEUROPORO- due estremita del tubo neurale che rimngono aperte. Il neuroporo anteriore si chiude al 24 gg. Mente il posteriore al 26 gg. La CRESTA NEURALE- si trova al inizio fra l'epidermide e il tubo neurale, comincia a
migrare da origine a tutti i neuroni e le cellule gliali del SNP. Fanno parte anche di molti nervi cranici, al aracnoide, pia madre, melanociti, il derma della faccia, derma del colo, cartilagine della testa, setto troncoconico del cuore. L'ectoderma che sta sopra il tubo nervoso ECTODERMA di RIVESTIMENTO: epidermide, capelli, peli, unghie, ghiandole sudoripare, sebacce e mamarie , placodu(ricevono segnale). LO SVILUPPO MESODERMICO parassiale: 49 somitomeri (dal cranio verso la coda, 3-4 somitomeri al giorno). Fra l i primi 7, tutti i somitomerri si frammentano in blocchi di SOMITI. Creando 42 copie di somiti 5 degenerano 37 coppie di somiti definitivi: 4 occipitali, 8 cervicali, 12 toracici, 5 lombari, 5 sacrali, 3 cocigei. SVILUPO DEI SOMITI: dal mesoderma parasiale, al inizio sono solidi svilupano cavit cenrale = MIOCELE le cellule somitiche si dividono in 2 gruppi: cellule interne del somite = SCLEROTOMI, cellule esterne = DERMOMIOTOMI (dopo si dividono in dermatomo e miotomo). Le ossa e le cartilagine degli arti derivano da cellule mesenchimali dal mesoderma somatico. Intermedio: al meta della 4 sett col ripiegamenti, i somiti si staccano dal mesoderma intermedio. La parte segmentata da origine a PRONEFRO, la parte non segmentata da origine al MESONEFRO e METANEFRO, danno origine al sistema urogenitale. Laterale:al 3 sett si divide in spalcnopleura e somatopleura. Al 4 sett con l'avvolgimento del amnios la celoma si divide in : cavita pleurica, pericardiaca e peritoneale. Le cellule che tapezzano quele cavit = MESOTELIO= MEMBRANA SIEROSE con entrambi tipi di mesoderma laterale). La somatopleura forma: lo strato parietali delle sierose, maggior parte della derma, mesenchima degli abbozzi degli arti, percursori cartilagini e ossa. La splancnopleura forma: lo stratto viscerale, e l'endocardio, miocardio ed epicardio, la cellule di sangue, vasi sanguini, vasi linfatici, tantti muscoli lisci intestinali. SVILUPPO DELL' ENDODERMA: INTESTINO ANTERIORE- fino 4 sett, forma l'abbozzo dei polmoni, divide l'intestino anteriore in 2 : 1. INTESTINO BRANCHIALE/ FARINGEO (dai polmoni a membrana faringea, gli si formano le tasche, archi e solchi branchiale). 2. Comprende l'esofago, lo stomaco, prima porzione del duodeno, fegato, pancreas, cistifellea. INTESTINO MEDIO- dal duodeno inf. Al ultimo terzo del colon trasverso. Si allunga molto rapidamente. I ripiagamenti formano l'ANSA INTESTINALE PRIMITIVA. Comprende: seconda porzione del duodeno, intestino tenuo, intestino cieco, colon ascendente, primi 2/ 3 del colon trasverso. INTESTINO POSTERIORE- dal colon trasverso alla membrana cloacale. Comprende: ultimo terzo colon trasverso, colon discendente, colon sigmoide, il retto, parte sup. canale anale. L'endoderma da origine solo alla parte epiteliale del intestino e organi. Le componente muscolari e peritoneali sono dal mesoderma.
LA PLACENTA: permete lo scambio metabolico fra la madre e il feto. E costituito da DECIDUA (parte materna) e CORION (del feto). PLACENTA PRIMITIVA- si forma durante la 2 sett. Durante l'impianto. VILLI CORIALI - si sviluppono Per diminuire la distanza fra l'embrione e la madre. Al 13 gg si compaiono come perturbazioni del citotrofoblasto. alungando formano dei VILLI PRIMARI formando cordoni rivestiti da un stratto esterno di
sinciziotrofoblasto. Al 15 gg i villi primari crescono e ramificano, cellule del mesoderma del corion (extraembrionale splancnopleura) formando dentro i villi una stroma connettivale VILLI SECONDARI continuano a crescere e ramificarsi lungo tutto il corion e compaiono vasi sanguini VILLI TERZIARI al 3 sett. Il citotrofoblasto continua a proliferare fuori dal sinciziotrofoblasto, creando il DISCO TROFOBLASO. VILLI ANCORANTI collegano il disco tofoblasto con il sinciziotrofoblasto con il disco corionico. Lo spazio tra i dischi detto: SPAZIO INTERVILLOSO. VILLI LIBERI/ FLUTTUANTI- i vili ancorati con diramazioni nello spazio intervilloso, creando cespugli. Da un superfice di scambio esteso. La decidua si sudivisa in 3: DECIDUA BASALE (senza sporgere nella cavita dell' utero) , DECIDUA CAPSULARE ( fra i villi e la cavit uterina), e DECIDUA PARIETALE (non ha conttato con i villi).
LA PLACENTA DEFINITIVA: le modifiche iniziano durante il 3 mese: il corion si alungato ma la parte espende non viene vascolarizzata. I villi di questa parte non vengono in conttato col sangue e degenerano. questa parte cresce fino a coprire tutto il corion della decidua capsulare = CORION LISCIO. I villi della decidua basale diventano pi folti, pi lunghi e pi ramificati = CORION FONDOSO / VILLOSO. Durante il 3 mese l'amnios si espende, fino ad occupare tutto lo spazio disponibile al interno del corion formazione di membrana unica CORIONAMNIOTICA (eliminando la celoma extraembrionale. Questo espensione amniotico spinge il peduncolo ombelicale contro il sacco vitellino, creando il CORDONE OMBELICALE PRIMITIVO. Fino 3 mese l'amnios si espande in tutto l'utero, portando la decidua capsulare fondere con la decidua parietale DECIDUA VARA. CRESCITA DELLA PLACENTA VILLI DI PRIMO ORDINE- sono villi che rimangono sulla placenta definitiva suddividono il disco corionico in 20-40 COTILEDONI FETALI. La placenta cresce per laumenta dello superfici e volume dei villi di primo ordine, e non per l'aumento in numero. Mano mano che cresce la placenta, il disco diventa piu' sottile fino a scomparire al 3 mese. la decidua basale contate i villi formando lo STRATO COMPATTO e STRATTO SPUGNIOSO. SETTI DECIDUALI, prolungamenti dello strato compatto.sudivise lo spazio intervilloso. Dividono la decidua basale in COTILEDONI MATERNI. Fine gravidanza- la placenta ha un diametro di 15- 20 cm e spesore di 3 cm. Pesa 500-600 gr. Con 10-30 cotiledoni materni. IL CORDONE OMBELICALE FINO 3 SETT- comaiono vasi sanguini.- PEDUNCOLO DI CONNESSIONE PEDUNCOLO OMBELICALE. FINO 3 MESE- espensione dell' amnios cordone ombelicale primitivo (contiene: alantoide, vena e 2 arterie ombelicali, dotto vitellino, vasi vitrllini. Fino 6 mese- l'allantoide, il dotto vitellino e i vasi vitellini si obliterano CORDONE OMBELICALE DEFINITIVO. Contiene una vene e 2 arterie avvolti da tessuto muscolare liscio. L'ARTERIE OMBELICALE- trasportano sangue deossigenato dal feto alla placenta. LA VENA OMBELICALE trasporta sangue ossigenato dalla placenta al feto. Cresce pi lungo delle arterie.
La vena e arterie sono circondate da GELATINA DI WHARTON: fibroblasti immersi in una matrice extracellulare ricca di glicosaminglicani. Da al vasi consistenza gommosa. Fine gravidanza: il cordone ombelicale lungo 50 cm con spessore di 1-2 cm.
CIRCOLAZIONE PLACENTARE CIRCOLAZIONE MATERNA- fino gravidanza il sangue materno contenuto nella placenta 150 mL e viene ricambiato 3-4 volte al min, il flusso 450-600 ml al min (molto elevato). Il sangue materno enta alla placenta con 80- 100 arterie spirale aumenta pressione per 70-80 mm di Hg. Nello spazio intervilloso e 10 mm Gh atraversa velociamente lo spazio villoso , arivando al dosco corionico il sangue rifluisce al indietro, pi lerntamente attorno i villi scambi di sostanze. torna alla decidua basale vene uterine. CIRCOLAZIONE FETALE- arterie ombelicali (48 mm Hg) villi (30 mm Hg) vena ombelicale (24 mmHg). MEMBRANA PLACENTARE- un insieme di membrane che separa il flusso materno di quello fetale = EMOCORIALE struttura primitiva- 4 stratti fra il sangue materne e fetale: 1) sinciziotrofoblasto. 2) citotrofoblasto. 3)tessuto connettivo. 4)endotelio dei vasi sanguini. 6 mese il citotrofoblasto scompare, i vasi sanguini si spostano al periferia. Struttura definitiva- 2 stratti fra il sangue materne e fetale:1) sinciziotrofoblasto. 2) endotelio di vasi sanguini. Richio quando la madre RH negativa e il feto RH positivo al parte succesivo distrugge la milza del fetto. FUNZIONI DELLA PLACENTA: respirazione e nutrizione. L'ossigeno e anidrida carbonica passano per DIFFUSIONE PASSIVA. L'acqua si atraversa per osmosi. Il liquido amniotico verso il parto di 1L e viene ricambiato ogni 3 ore. Contiene piccola quantita di urina. I minerali (sodio, potassio, cloro) accumulati per diffusione pasiva , e viene espolso per diffusione facilitata. I zuccheri attraversano per trasporto ativo elaborato con gli enzimi della placenta. Gli enzimi vengono scisse nella placenta per aminoacidi e cosi vengano trasportati con trasporto attivo. ai villi costruiscono di nuovo proteine fetali. ECCETTO DI: igG (vengono trasporti interi fino al sinciziotrofoblasto). I LIPIDI vengano scisi e ricostruiti. Le vitamineattraversano la membrana ecceto di vitamina K (che il meccanismo sconosciuto. La maggior parte del virus sono arrestati ecceto di: rosalie di epatite, morbillo e AIDS. La maggior parte di microrganismi sono arrestati. Antibiotici passano facilmente. La placenta funziona anche come ghiandola endocrina (hCG, hPL, progesterone e estrogeni.
APPARATO BRANCHIALE: da origine all organi della testa e collo. Origine dal intestino branchiale che origina dalla parte superiori del intestino primitivo. 4 sett- invaginazione endodermica sulle sue parete laterale TASCHE BRANCHIALE= fossete paralele assimetriche. invaginazione ectodermiche SOLCHI BRANCHIALI, i tratti compresi fra i solchi e tasche sono ARCHI BRANCHIALI (formata da tutti i 3 foglietti) MEMBRANE BRANCHIALI- formata da tutti 3 foglieti. Fra solchi e tasche. APPARATO BRANCHIALE PRIMITIVO: archi, tasche e solchi branchiali. Da origine al apparato digerente, e al apparato respiratorio. Si forma in siquenza cranio-caudale (4 sett:
inizia al 22 gg e finisce al 28 gg). Archo 1 = mandibolare.; archo 2 = ioideo si svilupano 5 tasche branchiale e 4 solchi. GLI ARCHI BRANCHIALI- origina da cellule mesenchimali dal cresta neurale e dei somitomeri. I loro componenti sono: cartilagini, muscoli,vasi sanguini. Sono innervati indevidualmente da nervi cranici. Si formano 5 archi branchiali : 1,2,3,4,6 Il primo arco branchiale: processi mandibulari e processi branchiali. CARTILAGINE DI MACKEL cartilagine del processo mandibolare participa per ossificazione endocondrale (indiretta) alla formazione del INCUDINE e MARTELLO. Muscoli masticatori. Secondo arco branchiale: CARTILAGINE DI REICHERT- da origine alla staffa dell orechio, processo stillo ideo, piccolo cono del osso ioide .muscoli mimici terzo arco branchiale: grandi corona, corpo dell'osso ioide e muscolo strilofaringeo. Quarto e sesto archi: cartilagini della laringe (tiroidea, coricoidea, epiglotica, aritenoidea) e muscoli faringei e laringei. Parte cartilaginea degli archi deriva da cresta neurale, i muscoli derivano dai somitomeri. I SOLCHI BRANCHIALI- deriva dal ectoderma. Primo solco: condotto uditivo esterno e parte esterna membrana del timpano. Gli altri solchi vanno ricoperti dal 2 arco branchiale. LE TASCHE BRANCHIALI- deriva dal endoderma. Prima tasca: orechio media ( tromba eustachio parte interna del membrana timpanica. Seconda tasca: tonsilla palatina al 3 mese colonizzata da linfociti. Terza tasca: timo e paratiroidi inferiore. Quarta tasca: 2 paratiroidi superiori quinta tasca: corpo ultimo branchiale ( cellule che produccono calcitonina nel tiroide) LA TIROIDE:compara al fine 4 sett sul pavimento della bocca primitiva. Deriva dal endoderma. Inizia fra il primo e secondo arco branchiale passa atraverso il colo lasciando sasciando un pasaggio (canale) = DOTTO TIREGLOSSO al fine 5 sett il dotto si oblitera, laciando sollo un fondo ceco sul pavimento della bocca. la tiroide forma 2 lobi. Il posizione definitiva, fino 7 sett, del tiroide sta davanti alla trachea. Comincia a produrre ormoni al fino 3 mese. LA LINGUA-il rivestimento esterno di origine endodermica. Il tessuto interno di origine mesodermica. fino 4 sett il pavimento della bocca costituito dal AREA MESOBRANCHIALE= i lati dei archi branchiali. Gli si forma l'abbozo della lingua ( origine endometrio?). Al punto dove onvergono i lati del 1 arco branchiale: Si formano 3 abbozzi della lingua: TUBERCOLO IMPARI (centrale) e 2 TUBERCOLI LATERALI. COPULA- dove si convergono i 2 lati del 2 arco branchiale. EMINENZA IPOBRACHIALE- dove si convergono i lati del 3 arco brachiale. L' ORFIZIO DELLA LARINGE- si forma fra il 4 e il 6 archi. 5 sett- i tubercoli laterali e il tubercolo impari si espendono, fondono e formano il CORPO DELLA LINGUA. La cupola e l' eminenza ipobrachiale si fondano formando la RADICE DELLA LINGUA. Un parte dell'eminenza ipobrachiale forma l'abbozzo del EPIGLUTIDE. SOLCO TERMINALE- ha forma di V , rapresenta quelo che rimane dalla fusione del 1 e il 2 archi brachiali. SOLCO MEDIANO- quelo che rimane dalla fusione dei 2 tubercoli laterali.
Le ghiandole salivari- 1) parotidi dal ectodermache si invagina fra i proccessi mascellari e gli abozzi degli orechi. 2)sotto mandibolare e sotto linguale sono derivati dal del invaginazion endoderma nel pavimento della bocca e solchi para linguali.
APPARATO RESPIRATORIO- origine endodermico. la parte superiore CAVITA NASALE E FARINGE. Dall' intestino branchiale e le pareti del stomodeo. Si svilupa durante la morfogenesi della facia. La parte inferiore- L'ALBERO RESPIRATORIO: laringe, trachea, bronchi e polmoni. Svilupato dal abbozzo della docia tracheale, alla parte inf del intestino branchiale, fino 4 sett. LA DOCIA TRACHEALE- si sviluppa alla faccia anteriore del tubo tracheale si alunga sulla linea mediana. i bordi della parete inf della docia si invaginano creando il SETTO ESOFAGO-TRACHEALE che divide il tubo intestinale in 2: TUBO TRACHEALE e ESOFAGO. Il SETTO ESOFAGO-TRACHEAL cresce dal baso verso l'alto. Lasciando solo la egione della laringe. Fino 4 sett, parte inf del tubo tracheale si rigonfia abozzo del albero polmonarte = GEMMA BRONCHIALE PRIMITIVA divide in ramo Dx e Sx = abbozzi dei bronchi primari. 3 parti (abbozzi) del tubo tracheale: laringe, trachea e bronchi. L'epitelio e di origine ENDODERMICO l'implacatura conettivale, i vasi e i muscoli sono di origine del MESODERMA SPLANCNICA. LA LARINGE: un communicazione fra il tubo della trachea e del intestino. Una fenditura fra il 4 e 6 arco branchiale. 4 sett- proliferazione RIGONFIAMENTI ARITENOIDEI che crescono verso la lingua apertura T = GLOTTIDE PRIMITIVA. 2 mese- proliferazione dell' endoderma 0ccludazione del lume 10 sett riformazione del lume col degenerazione abbozzi delle CORDE VOCALI. EPIGLUTIDE- valvola del apertura della laringe. Sviluppa dalla parte inf dell' EMINENZA IPOBRACHIALE (fra il 3 e 4 arco brachiale. La cartilagine e i muscoli della laringe deriva dal mesenchimali del 4 e 6 arco brachiale. LA TRACHEA: tubo tracheale primitivo: tubo corto e liscio. 5, 6 sett: si allunga e adensa dal mesoderma ANEGLI TRACHEALI. Epitelio e ghiandole di origine endodermica. Cartilagine e muscoli lisci di origine splancnopleura. BRONCHI: fino 4sett: GEMMA BRONCHIALE PRIMITIVA GEMME BRONCHALI PRIMARI DX E SX . 5 sett. Dx (pi grande del Sx) forma 3 BRONCHI SECONDARI e la Sx forma 2. BRONCHI LOBARI = BRONCHI SECONDARI. Danno origine ai lobi dei polmoni primitivi. 6 sett: 3 ramificazione. BRONCHI TERZIARI = BRONCHI SEGMENTARI. Danni origine ai segmenti broncopolmonari del polmone maturo. 10 a dx e 8 a Sx.-> in totale 18 bronchi terziari. FASE BRONCHIALE (4 AL 6 SETT)- la prima fase di sviluppo del albero respiratorio. I POLMONI:somo composti da endoderma e mesoderma splancnica che circondano gli abbozzi dei polmoni. si divide in 4 periodi: 1. PSEUDO GHIANDOLARE- 2 al 4 mese. 16 ordini di ramificazioni BRONCHIOLI TERMINALI. 2. CANALICOLARE- 4 al 7 mese. Per ogni bronchiolo terminale escono 2
BRONCHIOLI RESPIRATORI. Il mesoderma che gli circonda diventa altamente vascolarizzata. Le pareti sono di epitelio squamoso =PNEUMOCITI TIPO 1. ci sono anche PNEUMATICI TIPO 2 = epitelio secretorio che produce surfattante. 3. SACCULARE- 7 al 9 mese. Ogni bronchiolo respiratorio si divide in 3 ALVEOLI PRIMITIVI. Attorno si sviluppa fita rete di capillari sanguini. Aumenta la produzione di surfettante. 4. ALVEOLARE- fine gestazione al 8 anni. Gli alveoli primitivi diventano ALVEOLI MATURI. Le cellule squamose diventano piu sottili. Oltra 7 ordini di ramificazioni. Arrivano fino a 400 milioni alveoli maturi per ogni polmone. SURFATTANTE: una miscela di fosfolipidi e proteine surfattante. Riduce la tensione superficale, cosi facilita gramdemente l'espensione. Preventano gli alveoli di collasare durante l'espirazione. Le sostituzioni del surfettante: da polmoni animali, da fluido amniotico umano, e da miscele sintetiche di fosfolipidi. CAVIT DELLA CELOMA- la cavit compresa fra la splancnopleura e la somatopleura. Si forma durante la 3 sett. All' inizio la celoma extraembrionale in communicazione col la celoma embrionale, ma durante la 4 sett col ripoegamenti si separano. La celloma embrionale diventa: cavit chiusa separata in due parti dal setto trasverso:CAVITA PERICARDIACA PRIMITIVA e CAVITA PERITONEALE. Che rimangono collegati con canali dorsolaterali =CANALI PERICARDIO PERITONEALI. 4 sett: formazione della CAVITA PLEURICA col formazione dell' abbozzo dei polmoni. 5 sett: crescono pieghe dalle pareti laterali che suddividono la cavita pleurica da quella pericardiaca e la cavita peritoneale CAVITA PERICARDIACA DEFINITIVA. La cavit pleurica continua ad essere in communucazione col celoma addominale atraverso i canali PERICARDIOPERITONEALI, fino al 7 sett con la formazione della diaframma. LA DIAFRAMM- si forma alla 7 sett. Composta da muscoli e di tendini. Formato da fusione di 4 strutture: 1. setto trasverso: origine della parte non muscolare = IL TENDINE CENTRALE. 2. membrane pleuroperitoneali: da origine a muscoli inervati da nervo franico e nervi spinali. 3. mesentere dell' esofago: come 2 4. mesoderma delle pareti del corpo: come 2 4 sett il setto trtasverso si trova alla prima vertebra toracica 2 mese si attaca al prima vertebra lombare. MALFORMAZIONE: FISTOLA ESOFAGOTRACHEALE- persistenza di un canale fra l'esofago e la trachea. 1 su 2500 nascit. dovuta al incompleta separazione della docia tracheale dell' intestino primitivo (4-5 sett). associato all' ATRESIA DELL' ESOFAGO. La fistula si forma sopra la atresia esofagea. Impediscono il neonato di inghiottire normalmente. Permettono ai liquidi dello stomaco di fluire nei polmoni. Durante la vita fetale, impedisce al fegato di inghiottire il liquido amniotico accumulo eceesivo del liquido amniotico = POLIIDROAMNIOS. SINDROME DA INSUFISCENZA RESPIRATORIA = malatia della membrana ialina : il fluido forma una membrana traslucida sopra alle superfici respiratorie, sucede di conseguenza alla scarsit si surfettante. AGENESIA DEI POLMONI: assenza di tessuto polmonare: AGENESIA UNILATERALE e BILATERALE. IPOTESIA DEI POLMONI: numero insuffiscente di alveoli polmonari. Causato da: 1. L'ERNIA CONGENITA DEL DIAFRAMMA (la diaframa non si richiuda completamente) la causa pi commune del IPOPLESIA POLMONARE. 1 su 2500
nascit. Pi friquente al latto sinistro. Permette agli organi toracici di sporgere nell' addome ostacola il svilupo dei polmoni. 2. SVENTRAMENTO DEL DIAFRAMMA il muscolo e diffetto e non riesce a contenere la presione viscerale addominale. 3. OLIGOIDROAMNIOS- una quantit troppo scarsa di liquido amniotico pressione esercitato dall' utero riduce lo spazio dei polmoni. APPARATO DIGERENTE- un canale che va dalla bocca al anno col numerosse ghiandole annesse. Il suo epiteluio viene dal endoderma. Ecceto del tratto finale e iniziale che derivano dal ectoderma. Le componente conettivali e muscolari derivano dalla splancnopleura. Dariva da 3 strutture: STOMODEO, INTESTINO PRIMITIVO e PROCTODEO. INTISTINO PRIMITIVO: costituito da un tubo che va dalla membrana faringea alla cloacale. suddiviso in 3:intestino anteriore, medio e posteriore 1. l'intestino ANTERIORE- suddivisa prima dal setto trasverso e poi dal diaframma. Si forma durante la 4 sett. In 2 parte: TORACICA e ADDOMINALE. L'intestino branchiale = toracico: forma col stomodeo le strutture della bocca, naso orechie e collo. Dalla membrana faringea all' abbozzo della trachea. irrorato da 5 arterie l'intestino addominale diviso in 3: ANTERIORE ( irrorato da arteria celiaca), MEDIO ( arteria mesentrica superiore) resta in communicazione col sacco vitellino per lungo tempo , POSTERIORE (arteria mesentrica inferiore)esta in communicazione con l' alantoide, fino al 6 mese. Al inizio l'intestino primitivo si chiude prima anterioramente e poi posterioramente. La membrana faringea si rompe durante la quarta sett. La membrana colacale viene suddivisa inurogenital e analle e viene perforata al 2 mese. MESENTRI- formano alla 4 sett. Formato da 2 lambi piegati della splancnopleura. IL MESENTRE DORSALE DELL' INTESTINO: una struttura che tiene i visceri sospsi nella cavit celomatica. diviso in regioni a secondal dell' organo che gli sostiene. Gli organi viscerali sono clasificati come retroperitoneali, intraperitoneali e secondariamente retroperitoneali. IL MESENTRA VENTRALE: una lamina che fissa l'intestino alla parete anteriore del corpo. di origine dalla chiusura del tubo intestinale all 4 sett, mentre il duodeno e lo stomaco restano attacati. Al 5 sett in setto trasverso si alarga e costituisce il mesentre ventrale. L'ESOFAGO: al 4 sett inizia come il tratto del intestino anteriore che va dal abbozzo del albero respiratorio fino al espensione dello stomaco. Al 7 sett la diaframa lo sodivisa in 2 : TORACICO e ADDOMINALE.il mesoderma che lo circonda da origine al connetivo e ai muscoli ( striato in alto e liscio in basso) LO STOMACO: meta 4 sett inizia come un rigonfiamento dell' intestino anteriore con la forma del fuso. GRANDE CURVATURA- la parte dorsale del fuso che cresciuto pi rapidamente. PICCOLA CURVATURA- la parte ventrale del fuso che si piega di meno. 7-8 sett: 1) ruotazione dello stomaco 90 all'asse centrale grande curvatura sposta Sx e la piccola curvatura a Dx. 2) ruotazione all asse ventro- dorsale la grande curvatura spostata un basso, la piccola curvatura in alto. Il mesogastrio (mesentra gastrica) aumenta la sua superfice in modo sovrabbondante forma un mantello che si piega e scende nella cavita peritoneale, coperta sugli organi inferiori = GRANDE OMENTO. La cavit peritoneale si divide dallo stomaco in 2 parti: IL PICCOLO SACCO, e il
GRANDE SACCO. IL DUODENO- l'ultimo tratto dell' intestino anteriore e il primo tratto dell' intestino medio. Le ruorazione dello stomaco lo spingono a Dx. acquisita una posizione secondariamente retroperitoneale. 4 sett- compiaiono sul duodeno le gemme endodermiche del FEGATO, CISTIFELLA, PANCREAS , e il loro dotti escritori. FEGATO al 22 gg, la prima gemma che compare sul duodeno. Di origine endodermico. Gemma diverticolo epatico nel mesentra ventrale dell' intestino da origine al PARENCHIMA, CANALICOLI BILARI, DOTTO EPATICO. La stroma deriva dal mesenchima della splancnopleura. Inizia produrre al 4 sett LE CELLULE DEL SANGUE dopo che migrano dal mesenchima dell setto trasverso. CISTIFELA- al 26 gg. Deriva dal latto ventrale del duodeno. Gemma endodermica diverticolo cistico l'abbozzo dell doto cistico e del cistifela. DOTTO BILLARE COMUNE = COLEDOCO : formato dal convergazione del dotto epatico e il dotto cistico. Alungando si alontana gli abbozzi della cistifela e il fegato dal duodeno.
APPARATO SCHELETRICO: suddiviso in SCHELETRO ASSILE (cranio e gabia tiracica) e SCHELETRO APENDICOLARE (cingoli e arti). SCHELETRO ASSILE: deriva da mesoderma parassiale e piccole parte dal cresta neurale. SCHELETRO APENDICOLARE: origine da somatopleura OSSIFICAZIONE ENDOCONDRALE- indiretta . Dalle cellule cartilaginea. OSSIFICAZIONE MEMBRANOSA: diretta. Dalla mesenchima. SOMITOMERI E SOMITI: inizial al fine del 3 sett. Ragrupamenti di cellule derivati da mesoderma parasiale = SOMITOMERI. Procede dal cranio verso coda. 3-4 somitomeri al giorno. arivano al 49 somitomeri. 4 sett: eccetto del primi 7 copie tutti i somitomeri trasformano in SOMITI = gruppi di cellule che danno ogniuno a 3 strotture: sclerotomo, miotomo e dermatomo (in ordine di alontananza dall' asse embrionale). gli ultimi 5 coppie del somiti si degenerano. 37 coppie di somiti definitivi: 4 occipitali, 8 cervicali, 12 toracici, 5 lombari, 5 sacrali e 3 coccigei. COLONNA VERTEBRALE: derivano dagli sclerotomi si migrano verso il centro, circondano la notocorda e il tubo neurale. SCLEROTOMO- formato da parte superiore, poco desensa, e parte inferiore pi densa. Al migezione veso l'asse centrale si partono al punti di uscita dei nervi spinali. la parte inf si fonda con la parte superiore sottostante l'abbozzo di una vertebra. Il tubo neurale induce le cellule del a differenziarsi in cellule del arco vertebrale. La NOTOCORDA induce le cellule del sclerotomo A differenziarsi in cellule del corpo vertebrale. dopo di esso la notocorda si degenera, restano solo i residui compresi fra le vertebre NUCLEO POLPOSO attorno cui un ANELLO FIBROSO costituisce il NUCLEO FIBROSO attorno al ANELO FIBROSO insieme sono DISCO INTERVERTEBRALE. Ai confini fra arco e corpo vertebrale indotti le strotture dei processi costali che sporgono ai lati. VERTEBRE + DISCHI INTERVERTEBRALI = COLONNA VERTEBRALE. COSTE E STERNO: si formano negli abbozzi delle vertebre come piccole ispesimenti laterali di mesenchima, ma si alungano soltanto sulle vertebre del torace. Derivano da
percursori cartilacinei = ossa endocondrali. 7 sett le coste cominciano ad alungarsi e si ripiegano con i contorni del corpo. Le 5 coste inferiori chiamate coste false, perche non si colegano allo sterno. LO STERNO- deriva da percursori cartilaginei e si ossifica molto lentamente dal 5 messe fino a doppo la nascita. Si forma da 2 adensamenti di mesenchima detti LE BARRE STERNALI.quanto le 7 coste vanno in contatto con le barre sternali essi si fondano dal alto verso basso. IL NEUROCRANIO- lo sceletro che avvolge l'encefalo. costituito da BASE E VOLTA. La BASE (condrocranio) deriva dadacursori cartilagenei. Si svilupa da 3 parti che presenti in tutti i vertebranti: CARTILAGINI PRECORDALI, CARTILAGINI IPOFIARIE e CARTILAGINI PARACORDALI. La VOLTA- ossa piate formando per ossificazione membranosa.sono le ossa: frontali, parietali, le squame (parti superiore del ossa temporali), e ossa ocipitali. SUTURE- setti di tessuto connetivo denso che separono le osse del cranio durante i primi anni dell'infanzia. Permettono la acrescimento di volume del encefalo e lo slitamento e lo sovrapozizione delle ossa craniche durante il parto. SPLANCNOCRANIO- lo sceletro della facia. Deriva dai primi archi brachiali. 1 arco: mascella,. Mandibola, osso zigomatico, parte superiore dell' osso temporale, incudine, martello dell' orechio medio. 2 arco: staffa, processo stiloideo, parte superiore del osso ioide. Altri archi: osso ioide, cartilagine della laringe. ARTI: fine 4 sett, 2 copie di perturbazione. Fra somiti c5 e c8 le brace. Fra l3 e l5 le gambe. la cresta ectodermica apicale inducono la mesenchima sovrestante di differenziarsi in tessuto cartilagineo. La zona di allungamento una struttura mesenchima che determina le carateristiche anatomiche degli arti. La zona di attivit polarizzante- dettermina le differenze indeviduali fra le dita. L'apoptosi. L'ossificazione degli arti avviene in 2 fasi: 1. centro di ossificazione primari- formano nella parte centrale (diafisi), compia tutto entro 3 mese. 2. Centri di ossificazione secondari- formano ai epifisi al fine sel periodo fetale e dopo la nascita. METAFISI- fra l'epifisi e la diafisi. Un stratto cartilagineo. ARTICOLAZIONI MESENCHIMA INTERZONALE = uno strato di mesenchima indifferenziato che si forma fra 2 ossa. Pu dare origine a articolazione fibrose, cartilaginee o sinoviali. 1. Nella Articolazione fibrose (es. cranio) si differenzia in connetivo denso. 2. Nella Articolazione cartilagenea (es.sinfisi pubica) si diferrenzia in cartilagine ialina o cartilaginr fibrosa. 3. Nella cartilagine sinoviali (mobili) la parte periferiche da origine al capsula fibrosa e legamenti e la parte centale da origine alla cavit dell' articolazione. Le cellule che rivestano la capsula fibrosa danno origine alla membrana sinoviale. MALFORMAZIONE del CRANIO ACRANIA o CRANIOSCHISI- l'assenza della volta cranica dovuta alla mancanza di svilupo dell encefalo (anecefalia). 1 caso su 1000 , incompatibile con la vit. Pi frequente nelle femine. MICROCEFALIA- la formazione di un cranio eccessivamente piccolo. Dovuto dal svilupo ridotto del cervelo. IDROCEFALIA- dovuto al accumulo eccesivo del liquido cerebro spinale. CRANIOSTENOSI- dovuto al fusione prematura delle suture.
Del GABBIA TORACICA- coste fuse, coste soprannumerarie e sterno fessurato. La fusione di alcune vertebre cervicali. SPINA BIFIDA- pi comune, di conseguenza di incompleta chiusura del tubo neurale durante la 4 sett. Degli ARTI: difetti di riduzione, di duplicazione (pi commune) e displesie (svilupo anomale). AMELIA- l'assenza completa di uno o 2 arti. MEROMELIA- l'assenza di un parte del arto. Dello SCHELETRO- l'ACONDROPLASIA un diffetto del ossificazione endocondrale che colpisce l'epifisi riducendo la crescita delle ossa lunga. causa NANISMO. 1 su 10000. IPERPITUTARISMO crescit eccessiva degli arti e del tronco o crescita sproporzionata di faccia, mani e piedi.
APPARATO MUSCOLARE di origine mesodermico. Muscoli scheletrici- ambdue le estremita sono collegati allo scheletro. Muscili cutanei- hanno almeno una estremita con la parte profonda della cute. Muscoli striatici cutanei e scheletrici- derivano dal mesoderma parasiale dei somitomeri. muscoli Striati del cuore- dal mesoderma splancnopleura muscoli lisci- dal mesoderma splancnica o somatica, eccetto dal IRIDI che derivano dall' ectoderma. MUSCILI DELLA TESTA- derivano dal mesenchimale dei 7 somitomeri e 4 somiti occipitali. Durante la 4 sett. Vanno colonizatti in 3 regioni: 1. origine dai somitomeri migrano negli archi branchiali differenziano in muscoli mastigatori, faciali, palato, faringe e laringe. 2. Origine nei somiti muscoli striati degli occhi 3. origine nei somiti muscoli della lingua. MUSCOLI TRONCO- i striati, ecceto del cuore, derivano dal miotomi. Alla 6 sett.- i miotomi si dividano in parte dorsal = EPIMERO, e parte ventrale = IPOMERO. EPIMERI- muscoli esterni della colona = epiassiali IPOMERI- muscoli flessori del tronco =IPOASIALI. nella torace Si dividono in 3: intercostali esterni, intercostali interno muscolo trasverso del torace. Nell'addominale si dividono in 3: obliquo esterno, obliquo interno e trasverso. Si differenzia in 4 segmenti che formano il retto dell'addome. MUSCOLI DEGLI ARTI- derivano dal mesenchimali del miotomi. Mesoderma perassiale. 7 sett- si divide in muscoli flessori (parte ventrale) e muscoli estensori ( parte dorsale). Il diferenziamento e indotto dalla mesenchima somatopleura. MUSCOLI DEL CUORE- dal mesenchima della spancnopleura. Le miofibrile sono uguali a quelli dei striati ma la membrana cellulare del mioblasti diversa. Sono mononucleati col nucleo al centro. I mioblasti sono collegati col DISCHI INTERCALARI. Fino 2 mese, si differenzioano in FIBRE DEL PURCANGI : pi gandi con meno miofibrile. conducendo gli impulsi cardiaci. MUSCOLI LISCI- derivano dal mesoderma splancnica o somatica. Nell'apparato digerene o albero respiratorio hanno origine dal mesenchime splancnopleura che circonda l'intestino primitivo. Muscoli sanguini della testa, gli arti e i pareti del corpo, derivano dal somatopleura. I muscoli dell'iridi, del corpo cilliare dell'occhio, i mioepiteliali della ghiandola mammaria e ghiandole sudoripare - derivano dall'ectoderma. MALFORMAZIONE: pi noti: mancanza tottale o parziale del muscolo petorale maggiore, drapezio,o quadrato del femore.
Pi gravi: difetti del muscolo del diaframma che puo causare SVENTRAMENTO DEL DIAFRAMMA (riduce la cavit toracica) , ERNIA CONGENITA DEL DIAFRAMMA (una apertura che colega la cavita toracica col addominale). Danni subiti dal parto: stiramento del sternocleidomastoideo provoca emorogia TORCICOLLO CONGENITO. DISTROFIA MUSCOLARE- provoca la degenerazione progresiva delle fibre muscolari. Si puo diagnosticare prima della nascita col BIOPSIA DEI VILLI CORIALI. LA DISTROFIA MUSCOLARE DI DUCHENNE colpisce solo maschi, ereditaria recessiva legata al sesso, Compaia al 3 anni. Non sopravivano i12 anni. DISTROFIA MUSCOLARE DI BECKER- come duchenne ma pi tardi, pi lento fino a 50 anni. DISTROFIA MIOTONICA- colpisce mani e piedi. I muscoli contraggono facilmente ma si rilassano col dificolta. Eredita autosomica dominante.
APPARATO URINARIO: 3 componenti: reni, via urinaria alta e via urinaria basse. I RENI- funzione di filtrare il sangue e produrre l'urina.derivano dal METANEFRO. LE VIE URINARIE ALTE uretre, calici e tubuli collettori. Trasportano l'urina dai reni al serbatoio della vescica. Deriva dal MESONEFRO LE VIE URINARIE BASSE- vescica e uretra. Portano l'urina fuori dal corpo. Deriva dal SENO UROGENITALE di origine endodermica. 3 fasi del svilupo urinario: mesoderma intermedia pronefro mesonefro metanefro ; la parte inf del intestino primitivi = cloaca seno urogenitale. PRONEFRO: fine 3 sett, parte sup sel mesoderma intermedio si framenta in vescicole isolate communicante pronefro. Degenera rapidamente al fine 4 sett. Induce lo sviluppo del mesonefro. MESONEFRO: inizio 4 sett, il mesoderma intermedio sotto il pronefro inizia il mesonefro: TUBULI MESONEFRICI (seria di dotti, dal alto verso basso) ai latti del asse embrionale. la regione toracica comincia a degenerare fine 5 sett rimangono solo 20 copie di tubuli nei primi 3 somiti meta 4 sett, comparano il DOTTI MESONEFRICI = DOTTO Di WOLFF ( iniziano con 2 cordoni solidi nella parte sup del mesonefro che alungano, raggiunge le pareti della cloaca alla fine del 4 sett i condotti mesonefrici si cavitano formazione del sistema di canali continua. Dal mesonefro ,6 sett, Dotti PARAMESONEFRICI= DOTTI DI MULLER. Non fanno parte del apparato urinario, solo del apparato genitale. I TUBULI MESANEFRICI si differenziano in unit esretici che rapresentano una versione semplificata dei nefroni adulti. Si allungano fino a incontrare un nodo di capilari sanguini, gli i loro apice libero si espende creando un cappucio attorno al nodo = GLOMERULO. Il cappucio del tubulo = capsula di BOWMAN. CORPUSCOLO RENALE = Capsula di bowmen + glomerulo. l'unit escretica che filtra il sangue. Produce una piccola quantit di urine fra la 6 e 10 sett. comincia a degradire fra ne le parte della via genitale. Gemma uretrica- formano alla base di dotto do wolf durante la 5 sett. Si dirige verso la regione del metanefro. Da orrigine alla via urinaria alta dell'apparato escratore. METANEFRO-deriva dal mesoderma intermedia. Forma i reni definitivi. Da un la to esce la GEMMA URETRICA e dal altro il BLASTEMA METANEFRICO LA GEMMA URETRICA- l'abbozzo del sistema collettore. Compaia all'inizio del 5 sett. IL BLASTEMA METANEFRICO- l'abbozzo del sistema filtrante.
Potrebbero piacerti anche
- APOPTOSI NEL GAMETE FEMMINILE: ANALISI DEI GENI DEL MACCHINARIO NELL’OVOCITA UMANO E NELLE CELLULE DEL CUMULODa EverandAPOPTOSI NEL GAMETE FEMMINILE: ANALISI DEI GENI DEL MACCHINARIO NELL’OVOCITA UMANO E NELLE CELLULE DEL CUMULONessuna valutazione finora
- Apparato Riproduttore MaschileDocumento4 pagineApparato Riproduttore MaschileAnna Del PreteNessuna valutazione finora
- A2.4a - Fisiopatologia Degli Apparati Riproduttori (24-10-2019)Documento86 pagineA2.4a - Fisiopatologia Degli Apparati Riproduttori (24-10-2019)Massimo PregnolatoNessuna valutazione finora
- Sbobina EmbriologiaDocumento48 pagineSbobina EmbriologiaGaia Mitsuko PrioloNessuna valutazione finora
- Ginecologia e OstetriciaDocumento56 pagineGinecologia e OstetriciaFlavia IovinoNessuna valutazione finora
- Apparato Genitale FemminileDocumento7 pagineApparato Genitale FemminileGiulia Di NoiNessuna valutazione finora
- Apparato RiproduttoreDocumento6 pagineApparato RiproduttoreLuigi BorgeseNessuna valutazione finora
- Embriologia 01 - Apparati Riproduttori e Ciclo OvaricoDocumento5 pagineEmbriologia 01 - Apparati Riproduttori e Ciclo OvaricoAnonymous oG0VPL2YNessuna valutazione finora
- 26 Regolazione Del Ciclo MestrualeDocumento47 pagine26 Regolazione Del Ciclo MestrualesilasjubaNessuna valutazione finora
- Gametogenesi FemminileDocumento44 pagineGametogenesi FemminileРуслан БаранNessuna valutazione finora
- Biologia Applicata - Biologia Dello SviluppoDocumento59 pagineBiologia Applicata - Biologia Dello Sviluppoapi-3826003100% (4)
- EMBRIOLOGIA - Riassunti 2011 - 1Documento54 pagineEMBRIOLOGIA - Riassunti 2011 - 1alessan9100% (2)
- Apparato Riproduttore Maschile e FemminileDocumento6 pagineApparato Riproduttore Maschile e FemminileMichele CasiniNessuna valutazione finora
- EmbriologiaDocumento10 pagineEmbriologiamallnitz04Nessuna valutazione finora
- GinecologiaDocumento227 pagineGinecologiaRoberto Zucconi100% (1)
- Riproduzione Dell'uomo/ Gravidanza /partoDocumento5 pagineRiproduzione Dell'uomo/ Gravidanza /partoAnthony EverettNessuna valutazione finora
- 11 EndocrinoDocumento4 pagine11 EndocrinoELENA ISABELA TAUTUNessuna valutazione finora
- Anatomia - Appunti - Apparato Genitale FemminileDocumento37 pagineAnatomia - Appunti - Apparato Genitale FemminileSalvatore Primo VetroNessuna valutazione finora
- 2021 Farmacia Genitale Femminile 14 MaggioDocumento42 pagine2021 Farmacia Genitale Femminile 14 MaggioChiara ArdauNessuna valutazione finora
- 1 Asse Ipotalamo Ipofisi Ovaio 2011 2012Documento24 pagine1 Asse Ipotalamo Ipofisi Ovaio 2011 2012Laura Fearsome ViewNessuna valutazione finora
- Apparato RiproduttoreDocumento8 pagineApparato RiproduttoreAlice BormoliniNessuna valutazione finora
- Riassunto Dei Sistema EndocrinoDocumento5 pagineRiassunto Dei Sistema EndocrinoRoberta BaratteroNessuna valutazione finora
- Lezione II-10 Endocrino 04-04-11Documento91 pagineLezione II-10 Endocrino 04-04-11Roberta RossiNessuna valutazione finora
- Apparato UrogenitaleDocumento7 pagineApparato UrogenitalealessioNessuna valutazione finora
- La PlacentaDocumento5 pagineLa PlacentaPOLLONessuna valutazione finora
- Schemi Embriologia (Istologia Io Anno Appunti)Documento28 pagineSchemi Embriologia (Istologia Io Anno Appunti)Gianluca NatoNessuna valutazione finora
- Il Sistema RiproduttoreDocumento11 pagineIl Sistema Riproduttoredaniele trematerra39Nessuna valutazione finora
- Aparato Urogenital WDocumento3 pagineAparato Urogenital WKarol SouzaNessuna valutazione finora
- Apparato RiproduttoreDocumento4 pagineApparato RiproduttoreSilvia KhalilNessuna valutazione finora
- GinecologiaDocumento23 pagineGinecologiachiaraNessuna valutazione finora
- Anatomia Fisiologia FemminileDocumento49 pagineAnatomia Fisiologia FemminileTony TrumpetNessuna valutazione finora
- Linea Germinale e Formazione Delle GonadiDocumento42 pagineLinea Germinale e Formazione Delle GonadimenafabNessuna valutazione finora
- Ciclo Mestruale e MestruazioniDocumento26 pagineCiclo Mestruale e MestruazioniAnonymous p6x3UDNessuna valutazione finora
- 11 - Gonadi MaschiliDocumento10 pagine11 - Gonadi MaschiliEmanuela GargiuloNessuna valutazione finora
- 12.corso OSS DODICESIMA LEZIONE - Apparato Genitale Maschile e FemminileDocumento67 pagine12.corso OSS DODICESIMA LEZIONE - Apparato Genitale Maschile e FemminileIna InaNessuna valutazione finora
- OvaieDocumento1 paginaOvaieGilbertoBruciaferriNessuna valutazione finora
- GINECOLOGIADocumento150 pagineGINECOLOGIASelene ColapietraNessuna valutazione finora
- Genitale FemminileDocumento10 pagineGenitale FemminileRoberta CavagninoNessuna valutazione finora
- PARTODocumento4 paginePARTOannalisaNessuna valutazione finora
- Apparato Genitale MaschileDocumento7 pagineApparato Genitale MaschileGiulia Di NoiNessuna valutazione finora
- Sarò mamma! - Igiene e consigli prima, durante e dopo il partoDa EverandSarò mamma! - Igiene e consigli prima, durante e dopo il partoNessuna valutazione finora
- EndocrinoDocumento5 pagineEndocrinoFrusi VincenzoNessuna valutazione finora
- EmbriogenesiDocumento70 pagineEmbriogenesidolceale83Nessuna valutazione finora
- Domande Biologia Dello SviluppoDocumento8 pagineDomande Biologia Dello SviluppoMarina Tigris100% (1)
- Ginecologia e OstetriciaDocumento14 pagineGinecologia e OstetriciaMartina PrestoNessuna valutazione finora
- Endocrinologia PDFDocumento157 pagineEndocrinologia PDFAngelo Di VittoriNessuna valutazione finora
- Apparato Genitale MaschileDocumento4 pagineApparato Genitale MaschileRosa NoceraNessuna valutazione finora
- AnatomiaDocumento7 pagineAnatomiaMarinela GiciuNessuna valutazione finora
- Anatomia Apparato Genitale FemminileDocumento8 pagineAnatomia Apparato Genitale FemminileTony TrumpetNessuna valutazione finora
- L'Apparato RiproduttoreDocumento14 pagineL'Apparato RiproduttoreCarlotta MazzoniNessuna valutazione finora
- Apparato GenitaleDocumento4 pagineApparato GenitaleeristelaNessuna valutazione finora
- Fisiologia e Struttura Apparato RiproduttoreDocumento6 pagineFisiologia e Struttura Apparato RiproduttorelorenzoNessuna valutazione finora
- Anatomia Della CerviceDocumento5 pagineAnatomia Della CerviceTony TrumpetNessuna valutazione finora
- Patologia Della Mammella2Documento35 paginePatologia Della Mammella2Guido CaroniaNessuna valutazione finora
- 2 - Apparato Riproduttore FemminileDocumento8 pagine2 - Apparato Riproduttore FemminileTony TrumpetNessuna valutazione finora
- SbobinaFisiopato Adattcell 070222Documento8 pagineSbobinaFisiopato Adattcell 070222PizzaBike La Pizza a Portafoglio in BiciNessuna valutazione finora
- Trasformazioni Del Corpo in GravidanzaDocumento18 pagineTrasformazioni Del Corpo in GravidanzaLaura Fearsome ViewNessuna valutazione finora
- Domande Scritto Ginecologia Per Argomenti-1Documento14 pagineDomande Scritto Ginecologia Per Argomenti-1KristiNessuna valutazione finora
- 8 Anatomia Comparata Appunti CompletiDocumento98 pagine8 Anatomia Comparata Appunti CompletiEugenio Molesti100% (1)
- SCBI18 2564a 54 PDFDocumento34 pagineSCBI18 2564a 54 PDFLeonardo SaviNessuna valutazione finora
- PhylumDocumento14 paginePhylumWendy Marilyn Ysamar AlvaroNessuna valutazione finora
- 1 - Classificazione Dei VertebratiDocumento149 pagine1 - Classificazione Dei VertebratiEugenio MolestiNessuna valutazione finora
- Classificazione Dei VertebratiDocumento78 pagineClassificazione Dei VertebratiEugenio MolestiNessuna valutazione finora
- Anatomia ComparataDocumento106 pagineAnatomia ComparataAndrea GattoNessuna valutazione finora