Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Apparato Riproduttore
Caricato da
Silvia Khalil0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
135 visualizzazioni4 pagineRiassunto sull'apparato riproduttore
Titolo originale
APPARATO RIPRODUTTORE
Copyright
© © All Rights Reserved
Formati disponibili
DOCX, PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoRiassunto sull'apparato riproduttore
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
135 visualizzazioni4 pagineApparato Riproduttore
Caricato da
Silvia KhalilRiassunto sull'apparato riproduttore
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 4
APPARATO RIPRODUTTORE
L’organizzazione e le funzioni degli apparati riproduttori maschile e femminile
Il processo che sta alla base della riproduzione umana presenta tre caratteristiche:
- La riproduzione è sessuata: è la generazione di prole attraverso la fecondazione, ossia la fusione di due cellule
aploidi detti gameti (maschili-spermatozoi, femminili-cellule uovo o oociti). Il corredo cromosomico dei
gameti è dimezzato (23 cromosomi). I gameti si formano a partire da specifiche cellule staminali diploidi grazie
a un processo chiamato gametogenesi, che avviene nelle gonadi attraverso la meiosi. I gameti maschili e
femminili sono per dimensioni e aspetto diversi: cellule uovo grandi e prive di movimento; spermatozoi piccoli e
quasi privi di citoplasma, si muovono grazie ai loro flagelli in un liquido chiamato sperma con la funzione di
nutrirli e facilitarne il movimento.
- La fecondazione è interna: è possibile grazie alla presenza nel maschio di organi specifici detti organi
copulatori, con i quali depone gli spermatozoi entro l’apparato riproduttore femminile. La cellula che si forma
è lo zigote. Anche lo sviluppo dell’embrione a partire dello zigote avviene all’interno dell’apparato riproduttore
femminile.
- Lo sviluppo embrionale avviene all’interno del corpo materno: si completa nell’utero grazie alla
presenza della placenta, un organo che si forma durante la gravidanza.
Ovaie e testicoli hanno anche la funzione di produrre ormoni essenziali per lo sviluppo dei caratteri sessuali.
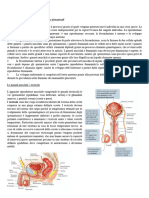
L’apparato riproduttore maschile comprende: le gonadi (testicoli, dove vengono prodotti gli spermatozoi); le vie
spermatiche (epididimo, vaso deferente, uretra) e le ghiandole annesse; i genitali esterni (scroto e pene). I
testicoli sono due corpi ovoidali localizzati all’esterno della cavità corporea, in una piega cutanea definita
scroto. I testicoli devono trovarsi all’esterno del corpo perché la temperatura ottimale per lo svolgimento della
spermatogenesi è leggermente inferiore a quella corporea; lo scroto per tanto contribuisce a mantenere i testicoli entro
valori corretti di temperatura. Particolari muscoli annessi allo scroto permettono una retrazione di tale struttura in caso
di basse temperature, portando così i testicoli a contatto con il calore corporeo, viceversa nel caso di caldo eccessivo. Nei
testicoli ogni giorno vengono prodotti milioni di spermatozoi immaturi che passano in una struttura di
raccolta definita epididimo, dove completano la maturazione e diventano mobili. Ciascun epididimo è un canale
sottile e lungo, connesso all’uretra, tranne che per un piccolo tratto, mediante un canale detto vaso
deferente. Circa il 60% del volume dello sperma è secreto da due ghiandole pari, le vescichette seminali, che
sboccano nei vasi deferenti per formare i dotti eiaculatori poco prima della loro confluenza nell’uretra. Il liquido seminale
appare denso per il suo alto contenuto di muco e fibrinogeno, una proteina presente anche neo vasi sanguigni, dove la sua
polimerizzazione serve alla coagulazione del sangue. Il liquido seminale contiene anche lo zucchero fruttosio, che funge
da nutrimento per gli spermatozoi. La prostata è una ghiandola che avvolge il primo tratto dell’uretra e contribuisce per il
30% al volume complessivo dello sperma. Il fluido prostatico è alcalino e contribuisce a neutralizzare l’acidità tipica delle
vie genitali maschili e anche di quelle femminili, rendendo tali ambienti più favorevoli alla sopravvivenza degli
spermatozoi. La prostata produce anche un enzima addensante che consente al fibrinogeno prodotto dalle vescichette
seminali di trasformare lo sperma in una massa gelatinosa, facilitandone l’espulsione e il trattenimento della porzione
superiore delle vie genitali femminili. Le ghiandole bulbouretrali producono una piccola quantità di un secreto mucoso e
alcalino, che contribuisce a neutralizzare l’acidità dell’uretra e a lubrificarne la cavità in modo da facilitare il passaggio
dell’uretra (insomma, tutto facile per ‘sti cazzo di uomini). La secrezione da parte di queste ghiandole precede la fase di
eiaculazione e può trasportare attraversi il pene alcuni spermatozoi prima della fase culminante dell’atto sessuale: ecco
perché non è efficace praticare il coito interrotto. Il pene e lo scroto formano i genitali esterni maschili. Il corpo del pene
è rivestito da normale epidermide, mentre il suo apice particolarmente sensibile, detto glande, è ricoperto da pelle più
sottile, assai recettiva alla stimolazione sessuale. Una piega cutanea definita prepuzio copre il glande del pene umano.
Erezione del pene: particolari terminazioni nervose rilasciano un neurotrasmettitore gassoso, l’ossido nitrico, nei vasi
sanguigni che arrivano al pene. Tale sostanza stimola la produzione di GMP ciclico che a sua volta causa la dilatazione dei
vasi. L’aumento dell’afflusso sanguigno che ne deriva fa riempire e rigonfiare il tessuto spugnoso ed erettile che forma la
struttura del pene. L’ampliamento delle microcavità di tale tessuto comprime i vasi che normalmente drenano il sangue
che scorre all’interno del pene. Di conseguenza il tessuto erettile si ingorga di sangue causando l’erezione. Nella fase
culminante di un rapporto sessuale, una quantità di circa 2-6 ml transita attraverso i vasi deferenti e l’uretra mediante
due fasi distinte, l’emissione e l’eiaculazione:
- Durante l’emissione le contrazioni ritmiche della muscolatura liscia associata ai vasi deferenti e alle ghiandole
accessorie fanno procedere lo sperma lungo l’uretra, fino alla base del pene.
- L’eiaculazione è provocata dalla contrazione di altri muscoli situati attorno all’uretra, proprio alla base del pene.
La rigidità del pene eretto fa si che le contrazioni spingano la massa gelatinosa dello sperma attraverso l’ultimo
tratto dell’uretra e poi all’esterno del pene. L’intenso piacere che accompagna questa fase è detto orgasmo ed è
manifestato con un aumento temporaneo della frequenza cardiaca e respiratoria, della pressione sanguigna e di
contrazioni della muscolatura scheletrica.
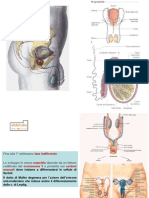
L’apparato riproduttore femminile comprende: le gonadi (ovaie); le vie genitali (tube, utero, vagina); i genitali esterni
(grandi e piccole labbra). Le ovaie sono due piccoli corpi ovoidali collocati nella parte bassa dell’addome. Al loro interno
sono presenti numerosissimi follicoli ovarici con l’aspetto di piccole vescicole cave. Ogni follicolo contiene una cellula
uovo immatura circondata da uno strato di cellule follicolari che producono gli estrogeni e che maturano ciclicamente.
Durante questo processo, che coinvolge un follicolo a volta, questo si ingrossa, l’oocita va incontro alla gametogenesi e
viene espulso dall’ovaia nell’ovidotto. Il processo di espulsione è chiamato ovulazione e avviene ogni 28 giorni circa. Le
tube uterine, note come tube di Falloppio sono due canali lunghi una decina di cm che si estendono dalle ovaie all’utero.
Presentano un’apertura ondulante e sfrangiata che non è in diretto contatto con l’ovaia corrispondente: ciononostante le
estroflessioni terminali, chiamate fimbrie, circondano parzialmente le ovaie, in modo che la tuba possa accogliere l’oocita
quando viene espulso dal follicolo ovarico. Qui ha luogo inoltre la fecondazione. L’epitelio ciliato che ricopre la parete
interna delle tube fa avanzare lentamente lo zigote verso l’utero. Mentre procede, va incontro alle prime divisioni
mitotiche e si trasforma in embrione. L’utero è un organo muscolare cavo che ha l’aspetto di una pera rovesciata: è fissato
alla cavità pelvica mediante legamenti ed è la sede in cui si sviluppa l’embrione. Durante la gravidanza, l’utero si dilata
notevolmente. La parete uterina è formata da tre strati: l’endometrio è una mucosa molto vascolarizzata, a cui si attacca
l’embrione quando giunge nell’utero; il miometro è uno spesso strato muscolare costituito di fibre lisce incrociate che può
contrarsi attivamente; il perimetrio è il rivestimento esterno dell’utero. L’utero si restringe in corrispondenza di una
regione definita cervice, al confine con la vagina. Quest’ultima è un condotto che apre all’esterno del copro. Due serie di
pieghe cutanee circondano l’apertura della vagina e quella dell’uretra, attraverso cui transita l’urina. Le pliche più
interne, ricoperte da delicato epitelio, vengono dette piccole labbra, mentre quelle esterne, grandi labbra. Nel punto di
unione anteriore delle piccole labbra è situata la clitoride, una minuscola struttura a bulbo formata da tessuto erettile.
Anche al clitoride è estremamente sensibile e svolge un ruolo importante nella risposta sessuale. L’apertura esterna della
vagina in una donna vergine è di regola coperta da una sottile membrana definita imene, che può lacerarsi in seguito a
intensa attività fisica o al momento del primo atto sessuale.
La gametogenesi produce gameti aploidi
I gameti si formano per gametogenesi a partire da cellule germinali diploidi, chiamate spermatogoni nei maschi e oogoni
nelle femmine. La gametogenesi avviene nelle gonadi e implica due eventi: la meiosi e il differenziamento. Questo
avvengono con modalità e tempi diversi nel maschio e nella femmina; per questo motivo occorre distinguere il processo
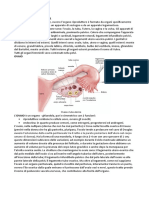
di oogenesi e di spermatogenesi. Le tappe fondamentali di quest’ultima avvengono nei testicoli, all’interno di tubicini
strettamente ripiegati su sé stessi chiamati tubuli seminiferi. Sono costituiti da numerose cellule spermatogeniche in vari
stadi di maturazione: verso la parte più esterna si trovano gli spermatogoni (le cellule staminali iniziali), mentre verso il
lume del tubulo ci sono le cellule in via di maturazione crescente. Le cellule di Sertoli sostengono e forniscono nutrimento
ai gameti in fase di maturazione. Altre cellule chiamate cellule interstiziali o di Leydig producono invece gli ormoni
sessuali maschili. Le fasi della maturazione degli spermatogoni sono:
1. Ogni spermatogonio si divide per mitosi producendo due cellule diploidi: una cellula staminale indifferenziata
che rimane nell’epitelio di rivestimento del tubulo e uno spermatocita primario che andrà incontro a meiosi.
2. Lo spermatocita primario si posta verso il lume del tubulo e va incontro alla prima divisione meiotica,
producendo due spermatociti secondari, aploidi (in cui ogni cromosoma contiene però due cromatidi).
3. I due spermatociti completano la seconda divisione meiotica originando quattro spermatidi aploidi con un
singolo cromatidio.
4. Gli spermatidi migrano verso il lume dei tubuli seminiferi e passano nell’epididimo dove completano il
differenziamento e si trasformano in spermatozoi. Il loro nucleo diviene progressivamente più compatto e gran
parte del citoplasma viene eliminato. Nel frattempo si forma un flagello che si raccorda alla testa mediante il
segmento intermedio e il collo. Nel segmento intermedio si sviluppa una guaina mitocondriale a forma di spirale
che produce una grande quantità di ATP.
L’oogenesi prende l’avvio dagli oogoni, cellule staminali diploidi femminili. Queste non si trovano nelle ovaie di una
bambina o di una donna adulta; gli oogoni iniziano la prima divisione meiotica durante la vita embrionale e si
trasformano immediatamente in oociti primari. Quest’ultimi sono cellule ferme allo stato di profase della prima divisione
meiotica. Alla nascita ogni follicolo ovarico contiene un solo oocita primario, che rimane inattivo fino alla pubertà. Poiché
i follicoli maturano uno per volta, alcuni possono rimanere in profase I fino alla menopausa. Nel corso della lunga profase
I, l’oocita primario si accresce notevolmente a seguito di un aumento della produzione di ribosomi, RNA, organuli e
molecole energetiche. L’oocita immagazzina al suo interno tutte le riserve di cui la cellula uovo matura avrà bisogno per
sopravvivere ed effettuare le prime divisioni cellulari dopo la fecondazione. Dall’inizio della pubertà gli oociti primari si
attivano e riprendono lo sviluppo:
1. Il nucleo dell’oocita primario completa la prima divisione meiotica, portandosi in prossimità della superficie
cellulare. Le due cellule che ne derivano ricevono quantità di citoplasma molto diverse, mentre nella
spermatogenesi la ripartizione è circa uguale. Nel caso dell’oogenesi la cellula che alla fine della prima divisione
meiotica riceve gran parte del citoplasma diventa l’oocita secondario, mentre quella che ne riceve di meno forma
il primo corpuscolo polare.
2. L’oocita secondario è una cellula aploide con cromosomi formati da due cromatidi. Essa viene espulsa dall’ovaia
e passa nell’ovidotto mentre si trova nella meiosi II, mentre il corpuscolo polare degenera.
3. L’oocita secondario può vivere fino a 3 giorni. Se in quel lasso di tempo non viene fecondato, esso degenera e
muore senza portare a termine la meiosi. La seconda divisione meiotica avviene solo se si verifica la
fecondazione: in questo caso il nucleo dello spermatozoo penetra all’interno dell’oocita secondario.
4. Anche la seconda divisione meiotica del grosso oocita secondario comporta una ripartizione ineguale del
citoplasma: una delle due cellule forma un ootide, che diventa la cellula uovo matura, mentre l’altra dà origine a
un corpuscolo polare secondario, che viene espulso e degenera.
5. Dopo l’ovulazione, le cellule follicolari continuano a proliferare e formano una massa delle dimensioni di una
biglia, il cosiddetto corpo luteo. Esso funziona come una ghiandola endocrina, producendo estrogeni e
progesterone per due settimane. A quel punto, se non è avvenuta la fecondazione, il corpo luteo degenera.
6. Il risultato finale dell’oogenesi è quindi la formazione di un’unica cellula uovo per ogni oocita primario che
intrapreso il processo di meiosi. Questa cellula ha ereditato tutto il citoplasma dell’oocita primario, dal
momento che i globuli polari eliminano solo i cromosomi in eccesso.
La spermatogenesi e l’oogenesi si svolgono rispettando lo schema della meiosi, ma producono risultati diversi:
- La spermatogenesi produce quattro spermatozoi per ogni spermatocita primario, mentre l’oogenesi porta a una
sola cellula uovo per ogni oocita primario.
- La spermatogenesi si completa sempre, mentre l’oogenesi si arresta quasi sempre allo stadio di oocita
secondario.
- La spermatogenesi è un processo continuo che interessa contemporaneamente un gran numero di
spermatogoni: gli spermatozoi non si esauriscono perché ogni mitosi produce, oltre allo spermatocita primario,
anche una cellula staminale. L’oogenesi è un processo ciclico e ogni ciclo comporta l’attivazione di un solo
follicolo (ciclo ovarico).
- La spermatogenesi inizia con la pubertà e prosegue per tutta la vita, l’oogenesi avviene in un arco di tempo
limitato e riguarda un numero limitato di oociti.
Come funzionano l’apparato riproduttore maschile e femminile?
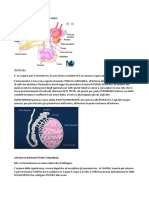
La riproduzione e lo sviluppo sono sotto il controllo degli ormoni sessuali: il testosterone nel maschio, il progesterone e
gli estrogeni nella femmina. Il controllo di questi ormoni avviene grazie a due ormoni ipofisari: l’ormone luteinizzante
(LH) e l’ormone follicolo-stimolante (FSH) prodotti dall’ipofisi anteriore. LH e FSH vengono prodotti in risposta a un
ormone ipotalamico chiamato fattore di rilascio delle gonadotropine (GnRH). In pubertà l’ipotalamo incrementa il
rilascio di GnRH e stimola l’ipofisi anteriore a produrre FSH e LH. Come risposta le ovaie e i testicoli si attivano
iniziando a produrre ormoni sessuali, che a loro volta determinano lo sviluppo degli organi genitali e dei caratteri sessuali
secondari e l’inizio della gametogenesi.
Controllo ormonale della spermatogenesi: stimolato da segnali provenienti da altre parti dell’encefalo, l’ipotalamo libera
GnRH che stimola le cellule dell’ipofisi anteriore a secernere LH e FSH; l’incremento del livello di LH stimola le cellule
interstiziali dei testicoli a produrre ormoni androgeni, soprattutto testosterone; lo FSH agisce sulle cellule di Sertoli
insieme al testosterone, stimolando la produzione degli spermatozoi; trasportato dal sangue, il testosterone agisce poi
con un meccanismo di feedback negativo sull’attività dell’ipofisi anteriore e dell’ipotalamo, inibendo la sintesi di GnRH e
di LH. Alla pubertà, la sensibilità dell’ipotalamo al testosterone diminuisce temporaneamente; di conseguenza vi è un
incremento della concentrazione ematica del testosteronee che determina diversi effetti: lo sviluppo dei caratteri sessuali
secondari; incremento del tasso di crescita; aumento della massa muscolare; maturazione dei testicoli e la produzione
degli spermatozoi. Nell’adulto la produzione di testosterone si mantiene mediamente costante, ed è essenziale sia per il
mantenimento dei caratteri sessuali secondari sia per la spermatogenesi.
L’apparato riproduttore femminile presenta un’attività ciclica che comporta mutamenti periodici sia a livello delle ovaie
sia a livello dell’utero. Il ciclo femminile è costituito da due cicli distinti, sincronizzati dagli ormoni sessuali: il ciclo
ovarico e quello uterino. Il ciclo ovarico dura in media 28 giorni ed è costituito dall’insieme di eventi grazie ai quali
l’oocita primario giunge a maturazione e si trasforma in oocita secondario. Il ciclo inizia con la fase preovulatoria (14 gg);
all’inizio di questa fase un numero variabile da sei a dodici follicoli comincia a maturare. Dopo una settimana uno di
questi continua a crescere per andare incontro all’ovulazione. Questa è il momento centrale del ciclo ovarico: il follicolo si
rompe e l’oocita può sopravvivere circa 72 ore, intervallo in cui può avvenire solo la fecondazione. Nella fase
postovulatoria le cellule follicolari formano il corpo luteo. Il ciclo uterino accompagna quello ovarico e consiste in un
progressivo ispessimento dell’endometrio e nel suo successivo sfaldamento se non avviene la fecondazione. All’inizio del
ciclo ovarico l’utero si prepara ad accogliere l’embrione: l’endometrio si accresce, raggiunge lo spessore massimo circa 5
giorni dopo l’ovulazione e lo mantiene per altri 9 giorni circa. Se l’embrione non si impianta, l’endometrio comincia a
sfaldarsi; il tessuto in via di distacco e il sangue sono eliminati attraverso la vagina producendo il flusso mestruale o
mestruazione, che ha una durata di circa 5 giorni. Il ciclo ovarico e quello uterino sono coordinati da ormoni che vengono
prodotti a tre livelli: l’ipotalamo produce GnRH che ha come bersaglio l’ipofisi anteriore; questa produce LH e FSH che
agiscono sulle ovaie; queste producono estrogeni e progesterone. Prima della pubertà la secrezione di LH e FSH è scarsa
e le ovaie sono inattive. Alla pubertà, l’ipotalamo incrementa il rilascio di GnRH e stimola l’ipofisi a produrre FSH e LH.
Come risposta, il tessuto ovarico prolifera e secerne estrogeni, che determinano lo sviluppo degli organi genitali e dei
caratteri sessuali secondari femminili e la comparsa delle mestruazioni. Durante tutta l’età fertile , l’interazione di GnRH,
ormoni ipofisari e steroidi sessuali controlla il ciclo ovarico e quello uterino con il meccanismo a feedback illustrato di
seguito:
- Pochi giorni prima della mestruazione, l’ipotalamo libera GnRh stimolando l’ipofisi a secernere FSH e LH. Il
tasso di FSH aumenta leggermente e nelle ovaie i follicoli cominciano a maturare, iniziando a produrre
estrogeni. Anche i livelli di LH aumentano, ma di poco e molto lentamente.
- I livelli ematici degli estrogeni aumentano, stimolando la proliferazione dell’endometrio. Finchè la loro
concentrazione è bassa, gli estrogeni agiscono con un meccanismo a feedback negativo sull’ipofisi, inibendo la
sintesi di LH e FSH. Durante i primi 12 giorni del ciclo ovarico, il livello di FSH e LH resta basso.
- Quando si avvicina il momento dell’ovulazione, l’assetto ormonale si modifica drasticamente. Intono al 12esimo
giorno gli estrogeni raggiungono il loro picco; gli alti livelli di estrogeno esercitano un feedback positivo
sull’ipotalamo, che induce l’ipofisi a produrre grandi quantità di LH e FSH. Di conseguenza si verificano il picco
di LH e quello minore di FSH.
- Il picco di LH induce l’ovulazione e stimola le cellule follicolari a trasformarsi in corpo luteo.
- Il corpo luteo inizia a produrre progesterone ed estrogeni. La combinazione dei due ormoni esercita un controllo
a feedback negativo sull’ipotalamo e sull’ipofisi, inibendo il rilascio di LH e FSH. La diminuzione dei livelli
ematici di FSH e LH impedisce che nuovi follicoli inizino a maturare.
- Se non avviene l’impianto dell’embrione, intorno al 26esimo giorno del ciclo il corpo luteo degenera e cessa di
produrre estrogeni e progesterone: l’endometrio si sfalda e si verifica la mestruazione. Il calo di steroidi in
circolo rallenta il feedback negativo su ipotalamo e ipofisi, innescando la produzione di GnRH, LH, FSH e dando
inizio cosi a un nuovo ciclo.
Attorno ai 50 anni la donna entra in menopausa, mettendo fine all’età fertile. Nel corso della vita di una donna, la
maggior parte degli oociti primari degenera e non ne vengono prodotti di nuovi.
La risposta dell’uomo e della donna alla stimolazione sessuale consiste in 4 fasi: fase dell’eccitazione, fase stazionaria,
orgasmo, rilassamento. Quando una donna inizia l’eccitazione sessuale, il ritmo cardiaco e la pressione del sangue
aumentano. I genitali esterni si inturgidiscono e si arricchiscono di sangue, mentre le pareti interne della vagina
emettono un muco lubrificante. Nella fase stazionaria, aumentano i battiti cardiaci e la pressione ulteriormente. La
sensibilità, in un primo momento concentrata sul clitoride, si diffonde a tutti i genitali esterni, mentre la clitoride diventa
ancor più sensibile. L’orgasmo può verificarsi nel corso di pochi minuti e può ripetersi più volte e in rapida successione.
Durante la fase di rilassamento, il sangue viene drenato dai genitali ei valori corporei ritornano nei normali parametri
fisiologici. Nell’uomo, la fase dell’eccitazione è caratterizzata da un aumento della pressione sanguigna e del battito
cardiaco, come pure da tensione muscolare ed erezione del pene. Nella fase stazionaria, la respirazione aumenta e le
ghiandole accessorie entrano in attività e una piccola quantità di liquido lubrificante, prodotto dalle ghiandole
bulbouretrali, fuoriesce dal pene. La pressione e la stimolazione meccanica sulle terminazioni nervose delle ghiandole
accessorie e dell’epidermide lungo il corpo del pene inducono l’orgasmo. L’intensa contrazione dei muscoli dell’area
genitale e le contrazioni degli organi riproduttori accessori danno luogo all’eiaculazione. La risposta sessuale maschile
prevede un periodo refrattario immediatamente successivo all’orgasmo. Durante questa fase, che può durare pochi
minuti o ore, l’uomo non può realizzare una nuova erezione e un altro orgasmo. Tale periodo è necessario per consentire
un nuovo accumulo di spermatozoi lungo le vie di transito e la formazione di una nuova quantità di sperma.
Potrebbero piacerti anche
- L'Apparato RiproduttoreDocumento14 pagineL'Apparato RiproduttoreCarlotta MazzoniNessuna valutazione finora
- Il Sistema RiproduttoreDocumento11 pagineIl Sistema Riproduttoredaniele trematerra39Nessuna valutazione finora
- Utilizzo del Poloscopio nella valutazione della maturità ovocitariaDa EverandUtilizzo del Poloscopio nella valutazione della maturità ovocitariaNessuna valutazione finora
- Riproduzione Dell'uomo/ Gravidanza /partoDocumento5 pagineRiproduzione Dell'uomo/ Gravidanza /partoAnthony EverettNessuna valutazione finora
- Sarò mamma! - Igiene e consigli prima, durante e dopo il partoDa EverandSarò mamma! - Igiene e consigli prima, durante e dopo il partoNessuna valutazione finora
- Apparato Genitale MaschileDocumento7 pagineApparato Genitale MaschileGiulia Di NoiNessuna valutazione finora
- APOPTOSI NEL GAMETE FEMMINILE: ANALISI DEI GENI DEL MACCHINARIO NELL’OVOCITA UMANO E NELLE CELLULE DEL CUMULODa EverandAPOPTOSI NEL GAMETE FEMMINILE: ANALISI DEI GENI DEL MACCHINARIO NELL’OVOCITA UMANO E NELLE CELLULE DEL CUMULONessuna valutazione finora
- Embriologia 01 - Apparati Riproduttori e Ciclo OvaricoDocumento5 pagineEmbriologia 01 - Apparati Riproduttori e Ciclo OvaricoAnonymous oG0VPL2YNessuna valutazione finora
- Apparato UrogenitaleDocumento7 pagineApparato UrogenitalealessioNessuna valutazione finora
- Apparato RiproduttoreDocumento6 pagineApparato RiproduttoreLuigi BorgeseNessuna valutazione finora
- Apparato Genitale MaschileDocumento4 pagineApparato Genitale MaschileRosa NoceraNessuna valutazione finora
- Apparato GenitaleDocumento4 pagineApparato GenitaleeristelaNessuna valutazione finora
- 12.corso OSS DODICESIMA LEZIONE - Apparato Genitale Maschile e FemminileDocumento67 pagine12.corso OSS DODICESIMA LEZIONE - Apparato Genitale Maschile e FemminileIna InaNessuna valutazione finora
- Apparato Genitale FemminileDocumento7 pagineApparato Genitale FemminileGiulia Di NoiNessuna valutazione finora
- Apparato Riproduttore Maschile e FemminileDocumento6 pagineApparato Riproduttore Maschile e FemminileMichele CasiniNessuna valutazione finora
- Anatomia - Appunti - Apparato Genitale FemminileDocumento37 pagineAnatomia - Appunti - Apparato Genitale FemminileSalvatore Primo VetroNessuna valutazione finora
- SpermatogenesiDocumento5 pagineSpermatogenesiFederica D'AgostinoNessuna valutazione finora
- Appparato Riproduttore Maschile VeroDocumento11 pagineAppparato Riproduttore Maschile Veronon importaNessuna valutazione finora
- Testiculo CIDocumento33 pagineTesticulo CIElizabethNessuna valutazione finora
- GinecologiaDocumento23 pagineGinecologiachiaraNessuna valutazione finora
- Genitale FemminileDocumento10 pagineGenitale FemminileRoberta CavagninoNessuna valutazione finora
- Genitale MaschileDocumento14 pagineGenitale MaschileAgostino InzerilloNessuna valutazione finora
- 47 Anatomia 28.04.2016 Apparato GenitaleDocumento8 pagine47 Anatomia 28.04.2016 Apparato GenitaleSandroNessuna valutazione finora
- Fisiologia e Struttura Apparato RiproduttoreDocumento6 pagineFisiologia e Struttura Apparato RiproduttorelorenzoNessuna valutazione finora
- EMBRIOLOGIA - Riassunti 2011 - 1Documento54 pagineEMBRIOLOGIA - Riassunti 2011 - 1alessan9100% (2)
- A2.4a - Fisiopatologia Degli Apparati Riproduttori (24-10-2019)Documento86 pagineA2.4a - Fisiopatologia Degli Apparati Riproduttori (24-10-2019)Massimo PregnolatoNessuna valutazione finora
- Anatomia Apparato Genitale MaschileDocumento6 pagineAnatomia Apparato Genitale MaschilecarloNessuna valutazione finora
- EmbriologiaDocumento10 pagineEmbriologiamallnitz04Nessuna valutazione finora
- GinecologiaDocumento227 pagineGinecologiaRoberto Zucconi100% (1)
- 2 - Apparato Riproduttore FemminileDocumento8 pagine2 - Apparato Riproduttore FemminileTony TrumpetNessuna valutazione finora
- EmbrioDocumento35 pagineEmbrioDaniele DarNessuna valutazione finora
- Sbobina EmbriologiaDocumento48 pagineSbobina EmbriologiaGaia Mitsuko PrioloNessuna valutazione finora
- Apparato Riproduttore MaschileDocumento2 pagineApparato Riproduttore MaschileEMANUELE CONTESSININessuna valutazione finora
- Apparato Genitale FemminileDocumento9 pagineApparato Genitale Femminileedosuper1Nessuna valutazione finora
- Anatomia Apparato Genitale FemminileDocumento8 pagineAnatomia Apparato Genitale FemminileTony TrumpetNessuna valutazione finora
- Embriologia 03 - Seconda, Terza, Quarta Settimana e OrganogenesiDocumento6 pagineEmbriologia 03 - Seconda, Terza, Quarta Settimana e OrganogenesiAnonymous oG0VPL2YNessuna valutazione finora
- Anatomia Della CerviceDocumento5 pagineAnatomia Della CerviceTony TrumpetNessuna valutazione finora
- Ginecologia e OstetriciaDocumento14 pagineGinecologia e OstetriciaMartina PrestoNessuna valutazione finora
- Apparato Genitale FemminileDocumento2 pagineApparato Genitale FemminileCarolaNessuna valutazione finora
- Apparato Riproduttore MaschileDocumento4 pagineApparato Riproduttore MaschileAnna Del PreteNessuna valutazione finora
- Apparato RiproduttoreDocumento8 pagineApparato RiproduttoreAlice BormoliniNessuna valutazione finora
- GinecologiaDocumento192 pagineGinecologiaEnricContiniNessuna valutazione finora
- Apparato Genitale FemminileDocumento12 pagineApparato Genitale FemminileClaudia MarracciniNessuna valutazione finora
- Apparato EscretoreDocumento3 pagineApparato EscretoreGiacomo VatteroniNessuna valutazione finora
- Gametogenesi FemminileDocumento44 pagineGametogenesi FemminileРуслан БаранNessuna valutazione finora
- Aparato Urogenital WDocumento3 pagineAparato Urogenital WKarol SouzaNessuna valutazione finora
- Apparato Genitale FemminileDocumento4 pagineApparato Genitale FemminilesuzyNessuna valutazione finora
- Apparati RiptoduttoriDocumento4 pagineApparati Riptoduttorigloria.piscopo04Nessuna valutazione finora
- Embriologia 02 - Spermatogenesi, Fecondazione e Prima Settimana PDFDocumento5 pagineEmbriologia 02 - Spermatogenesi, Fecondazione e Prima Settimana PDFAnonymous oG0VPL2YNessuna valutazione finora
- Anatomia Scuole MedieDocumento34 pagineAnatomia Scuole Mediepihev34789Nessuna valutazione finora
- Domande Biologia Dello SviluppoDocumento8 pagineDomande Biologia Dello SviluppoMarina Tigris100% (1)
- EmbriogenesiDocumento70 pagineEmbriogenesidolceale83Nessuna valutazione finora
- Apparato EndocrinoDocumento10 pagineApparato EndocrinoJoshuaKKyleNessuna valutazione finora
- Anato 3.1Documento3 pagineAnato 3.1OROZCO PADILLA SHACHI GUADALUPENessuna valutazione finora
- OvogenesiDocumento26 pagineOvogenesiEdnali ZehaviNessuna valutazione finora
- 11 EndocrinoDocumento4 pagine11 EndocrinoELENA ISABELA TAUTUNessuna valutazione finora
- Gineco HackmedDocumento192 pagineGineco HackmedPk2.91839Nessuna valutazione finora
- Anatomia 5Documento14 pagineAnatomia 5Marine CondezNessuna valutazione finora
- Sistema NervosoDocumento60 pagineSistema NervosoAnnapaola PoliNessuna valutazione finora
- Fusi NeuromuscolariDocumento3 pagineFusi NeuromuscolariRosaria GuidoNessuna valutazione finora
- Fisiopatologia GeneraleDocumento39 pagineFisiopatologia GeneraleFedericoPppzPippoNessuna valutazione finora
- Benefici e Controindicazioni Nel Surya NamaskaraDocumento2 pagineBenefici e Controindicazioni Nel Surya Namaskaraste_85Nessuna valutazione finora
- La CellulaDocumento7 pagineLa CellulaScuola primaria "Santa Chiara d'Assisi"Nessuna valutazione finora
- Domande IstologiaDocumento3 pagineDomande IstologiamarcoNessuna valutazione finora
- Sistema LimbicoDocumento94 pagineSistema LimbicoStefano OrsoNessuna valutazione finora
- Sistema LinfaticoDocumento26 pagineSistema Linfaticothe_walnutNessuna valutazione finora