Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Insufficienza Celiaco Mesenterica
Caricato da
Barbara MelchiorettoTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Insufficienza Celiaco Mesenterica
Caricato da
Barbara MelchiorettoCopyright:
Formati disponibili
INSUFFICIENZA CELIACO MESENTERICA
Alterazione acuta o cronica di circolazione arteriosa o venosa a livello di intestino tenue e colon.
epidemiologia La fase acuta dellICM infarto intestinale, mediamente raro: 1/1000 ricoveri, la percentuale tuttavia dipende da et popolazione. Prognosi spesso piuttosto infausta per diagnosi tardiva. 1-2% delle patologie acute addominali. fisiopatologia Ostruzione, riduzione flusso ipoperfusione intestino necrosi gangrena peritonite acuta stercoracea (una delle cause di peritonite acuta II). Tipologia ed eziopatogenesi 1. Danno a vaso arterioso o venoso. 2. Ostruzione da trombo, embolo, placca aterosclerotioca. 3. Bassa gittata, ostacolo funzionale: a livello splacnico il circolo andato incontro a riduzione. Lesempio paradigmatico fase di compenso a shock ipovolemico: in prima fase vasocostrizione a livello splacnico pu comportare ischemia. Oppure bassa portata per bassa gittata cardiaca per scompenso cardiaco congestizio, in cui per deficit funzione cuore dx in cui la pompa cardiaca non funziona in maniera adeguata. 4. Farmaci (RARO) che determinano vasocostrizione splacnica, amine o somatostatina, molto un tempo (oggi molto poco) usata in pz con emorragie digestive alte o pancreatiti acute, per ridurre perfusione del cicrcolo splacnico, potrebbe determinare infarto. Oppure farmaci per controllo di uno shock ipovolemico. 5. Intossicazione da cocaina. Sapere che esistono queste diverse cause importante perch allosservazione i pz sono diversi: es. un pz anziano sar pi predisposto a unostruzione di tipo aterosclerotico, un pz giovane o adulto pu avere sindrome da bassa gittata per shock ipovolemico, pz con ostruzione venosa molto spesso una donna neanche tanto anziana, un pz con intossicazione da cocaina sicuramente non sar un vecchietto di 80 anni con gravi problemi cardiaci e aterosclerotici. 50 - 70% dei casi su base embolica o trombotica. Qualche volta (a seconda della sede, vedi poi) pu comportare una grave mortalit operatoria, anche 80% dei casi. Lembolia nasce spesso dal cuore:
fibrillazione atriale, in cui avremo anche terapia anticoagulante; altri casi di embolizzazione possono essere dovuti anche ad endocarditi settiche, lesioni valvolari, infarto, aneurismi, trombi nel contesto della sacca aneurismatica, miocardite.
La trombosi nasce da malattie dei vasi. Patologia aterosclerotica, panvasculopatia, malattia estesa a tutti i distretti. Il vaso pu essere andato incontro a questa patologia, dalla placca pu staccarsi un embolo che migra in periferia. Pz tipico anziano di sesso maschile. Malattia autoimmune quali arterite, LES, AR, coinvolti vasi di piccolo e medio calibro. Qualche volta queste patologie possono manifestarsi con addome acuto legato a infarto intestinale. Cambia la tipologia di pz, donna adulta da 30 a 50 anni.
20% forme a bassa gittata 15% forme venose maggiore incidenza sesso femminile. Coinvolte vena porta, mesenterica inferiore e superiore. Flebo trombosi tronculari (discendenti), quadro di occlusione vascolare per danno che parte a livello della porta quale neoplasia, cirrosi, splenomegalia. Flebo trombosi radicolari (ascendenti): danno di natura trombotica a partenza da flogosi endoaddominale: app. acuta, diverticolite, peritonite. Iatrogeno, traumi chirurgici (es. post appendicectomia.) Cause ematologiche, ipercoagulabilit: alla base della fisiopatologia delle TVP c triade di Virchow: alterazione parete, stasi venosa, alterazione coagulabilit. In questa situazione molto importante alterazione della coagulabilit: sono pz a volte senza riscontro anamnestico, perch spesso la diagnosi viene fatta a posteriori, capita spesso che vi siano stati episodi pregressi si flebotrombosi agli arti inferiori a cui segue infarto intestinale. I deficit sono di antitrombina III, proteina S, proteina C, fattore V Leiden. Non rientrano in quei disturbi ematologici che si vanno ad indagare tramite le normali prove per gli assetti emocoagulativi,
Compressione estrinseca, dissezione aortica, che pregiudica afflusso a distretto splacnico: sono pi rare, non serve ricordarle.
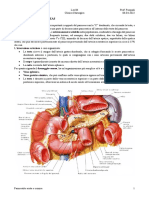
RICHIAMI ANATOMICI
I vasi pi importanti sono: TRONCO CELIACO 20%, fegato, milza, pancreas, duodeno. MESENTERICA SUPERIORE,70%, tenue, colon dx. MESENTERICA INFERIORE 10%, colon sx, resto superiore. Retto medio e inferiore tramite ipogastrica. I vasi sono tra loro collegati : Circolo pancreatico duodenale collega mesenterica super e tronco celiaco. Arcata di Riolano collega mesenterica inferiore (aa colica sx) e mesenterica superiore (grande ramo dell aa colica media). Importante per quanto riguarda la circolazione intestinale ed in grado di controllare eventuale gravit. A livello di arteria mesenterica inferiore, vasi ipogastrici. Arcata di Drummond.
In ischemia cronica c la possibilit di sfruttare questi circoli collaterali che si adattano alle condizioni instaurando una forma di compenso, solo la loro integrit potrebbe mettere a riparo da eventuali problemi. Naturalmente, per es. una lesione allarteria mesenterica superiore sar pi grave di una alla mesenterica inferiore anche con integrit dei circoli collaterali. Tali collegamenti hanno dei punti di debolezza in cui anatomicamente i due distretti, specie a livello colico, non sono vascolarizzati in modo adeguato (riferiti in particolare ad arteria marginale): punto di Griffith in flessura splenica. punto di Sudeck in giunzione retto sigmoidea. Questi punti, che gi fisiologicamente hanno una ridotta vascolarizzazione, sono suscettibili a cali di pressione, anche non di grande entit: in una situazione di bassa portata si possono verificare delle alterazioni, che portano di solito a una colite ischemica (vedi in fondo), che interessa solo mucosa e sottomucosa, non tutti gli strati. E abbastanza frequente come situazione. Fisiologicamente, a digiuno, il distretto splacnico riceve il 20% della portata normale, percentuale che aumenta quando c maggiore richiesta, fase postprandiale, interessando maggiormente strati mucosi per favorire assorbimento. Esiste una certa autoregolazione del flusso splacnico, tramite gli sfinteri: se esiste una portata con una P adeguata, che basta sia di 70 mmHg siamo in grado di garantire una certa perfusione a livello intestinale.
Tipologia di infarto Fondamentale conoscere sede del distretto vascolare interessato e tipo di vaso colpito. Infarto arterioso ACUTO o CRONICO. Se la P cala, (infarto, miocardio e scompenso cardiaco congestizio) a 50-40 mmHg la parete intestinale, dagli strati pi interni ai pi esterni, va incontro a delle alterazioni dovuti allinstaurarsi di uno stato ischemico. In caso di ischemia cronica le alterazioni sono compensate del circolo collaterale, mentre in un caso acuto il controllo sar pi difficile. SEDE. Deve essere considerata anche quella che la sede dellostacolo: es. se trombo interessa un vaso ileo colico andr incontro ad infarto intestinale il colon di destra ed ultimi 15 cm di tenue. Diverso se viene occluso quello che conosciuto come il segmento critico di Reiner: se ostruzione a questo livello (acuta, quindi in assenza di possibilit di utilizzo di un circolo collaterale), si avr esclusione vascolare totale dal secondo ramo digiunale a tutto il vaso ileo colico,alla flessura colica di dx, causando necrosi totale di tutto il digiuno(praticamente da sotto il Treitz), e di tt il colon trasverso. E una situazione che anche nellopzione chirurgica di una resezione incompatibile con la vita. Anatomia mesenterica superiore: si vede primo ramo e secondo ramo digiunale, seguiti da tutti i rami digiunali e ileali che son quelli che vascolarizzano tutta la matassa del tenue. Ileo colica: ultimi 15 cm di lieo, appendice, colon di dx. Colica di dx, che pu esserci o essere sostituita da Colica media.
Infarto venoso Blocco per diverse cause di quella che la perviet del lume difficolt scarico sangue aumento P venualre ostruzione delle venule intramurali danno flusso arteriolare infartio, che pu evolvere in modo pi lento ma pu portare sicuramente anche in questo caso a una gangrena. 2. Bassa portata: calo P arteriosa tentativo di compenso con spasmo arteriolare (vedi poi pulsazione a EO!), chiusura degli sfinteri precapillari. Lo stesso nellazione esercitata da alcuni farmaci come digossina, molto importanti amine usate in trattamento shock. 1.
Anatomopatologia Le alterazioni AP hanno importante correlazione con la clinica. I danni vanno dallinterno allesterno.
MUCOSA, primi 10-20 min. Lesioni di tipo ischemico che coinvolgono in prima battuta i tratti pi interni, alterazione mucosa non tanto nella sua vascolarizzazione, ma pi unalterazione di tipo funzionale: alterato riassorbimento; alterata permeabilit perdita barriera vs traslocazione batterica. MUSCOLO, 3h. Inizialmente l ipoperfusione d contrattura, responsabile del dolore crampi forme, ritrovato in fasi precocissime dellinfarto intestinale, il che tradotto in pratica vuol dire che una situazione e un sintomo che non si trova quasi mai. Durata temporale di 6-7 ore, nelle quali il pz non arriva nemmeno allosservazione perch non ha nemmeno consapevolezza di questo .
SIEROSA, 6h. Con levoluzione del fatto ischemico interessamento trans murale fino alla sierosa, ileo paralitico: il dolore forse potrebbe anche cessare. Immissione in circolo dei prodotti di lisi cellulare: CPK, LDH, fosfati, tutti enzimi valutabili da un pdv ematochimico, dosandoli nel siero. Si pu arrivare alla perforazione con sviluppo di peritonite e sepsi. Classificazione anatomo clinica: STADIO I, colite che potrebbe essere anche transitoria. Tipo di danno. E quello che succede nelle coliti ischemiche, in cui c questo danno da ipoafflusso in punti critici che spesso evolve in remissione quasi completa. Mucosa pallida con alterazioni degli enterociti che possono andare incontro a distruzione, inoltre vasodilatazione. Sistemico. Da un pdv sistemico nella prima fase SIRS, cio infiammazione. Fase. La colite si traduce clinicamente come contrattura della muscolatura liscia, quindi la fase cosiddetta spastica, di durata 6-7 ore.
STADIO II infarto colico. Tipo di danno. Evoluzione infartuale con danno che si estende anche alla sottomucosa, potremmo essere ancora in una fase di reversibilit, tuttavia la fase di riparazione potrebbe condizionare la formazione di una cicatrice, non si ha restituito ad integrum. Si possono avere inoltre ulcere e petecchie. Fase. Siamo nella fase paralitica, in cui danno sottomucoso pu coinvolgere anche muscolare, fino alla sierosa, ma il danno non sar tale da produrre perforazione.
STADIO III gangrena. Tipo di danno. Danno ha coinvolto tutte le strutture e pu arrivare alla filtrazione se non alla perforazione, siamo nella cosiddetta fase peritonitica. Sistemico. A livello sistemico la situazione tra lo stadio II e III pu evolvere in sepsi, che diventa severa se c disfunzione dorgano (insufficienza renale, accentuata richiesta polmonare), massimo MOD, cio shock settico che si verifica tipicamente in seguito a peritonite stercoracea, con mortalit elevata.
Infarto da ostruzione venosa. Linfarto venoso ha evoluzione pi lenta rispetto allarterioso; in prima battuta si ha infarto emorragico: come nei volvoli, primo coinvolgimento di tipo venoso, percui lansa si presenta turgida di colore rosso vinoso. A livello dei vasi del meso pu esserci pulsazione, che non si ha nel caso di infarto arterioso, in cui la vascolarizzazione viene mantenuta anche in vasi di piccolo calibro. Anche in questa situazione man mano che evolve si pu arrivare a una fase di gangrena.
Manifestazioni Cliniche 1. TIPOLOGIA DI PZ. Un infarto su base embolica aterosclerotica coinvolge prevalentemente pz anziani e vasculopatici, con pregresso infarto, TIA, ischemia arti inferiori o arteriopatici. 2. SINTOMI. Dolore acuto e improvviso. Vomito, Diarrea, caratteristicamente enterorragia dato che il primo danno ischemico a livello di mucosa, quindi distruzione enterociti, alterata produzione di muco, sofferenza di tipo ischemico che provoca questa diarrea mucosa sanguinolenta. Lenterorragia presente nel 25-30% dei casi quindi possono benissimo esserci pz che non presentano questo sintomo. Evoluzione in ileo paralitico: chiusura dellalvo e distensione addominale. Normalmente non c febbre a meno che il danno ischemico non sia evoluto. Segni secondari sono polso piccolo e fq, ipotensione. Questo elenco di sintomi, che serve solo a fini orientativi, quello che importante inquadrare la clinica del pz in base allo stadio della classificazione AP. Danno ischemico della mucosa che potrebbe essere ancora reversibile, il danno non trans murale. Contrattura a livello di muscolatura liscia. Dolore continuo, a volte crampiforme come inizio espressione della contrattura della mm liscia. Diarrea (anossica). EO addome negativo dato che non c interessamento sieroso: fase che non si vede.
Fase spastica, 1-3 ore.
Fase paralitica, fino 24 ore.
Limitazione lesioni ischemiche a mucosa e sottomucosa, possono essere anche di tipo trans murale, ma limitatissime e tali da non dare quadro di irritazione peritoneale. Pz sofferente che lamenta dolore.
EO addome trattabile. Incongruenza da quadro sintomatologico ed EO, detto da alcuni autori addome acuto senza addome acuto, clinica di addome acuto ma il rilievo obiettivo non lo . E una fase a cui prestare molta attenzione.
Fase peritonitica
Ileo paralitico si instaura col passare delle ore. Chiusura dellalvo secondaria ad irritazione peritoneale. Stadio secondario a lesioni ischemiche estese, peritonite. Stato di shock.
Infarto da ostruzione venosa quadro clinico pi lento. Cambia la tipologia di pz, pu essere donna anche di 20 anni pi giovane a pz anziano vasculopatico. Dolore ha uninstaurazione pi progressiva e sar addominale di tipo gravativo. Nausea e talvolta vomito. Distensione addominale secondaria allirritazione peritoneale. Ascite, quando si crea un quadro di ipertensione portale, come a seguito di trombosi.
Diagnosi Nellultimo stadio la diagnosi sar facile ma tardiva, quindi bisogna prestare molta att enzione specie alla fase seconda chiedendosi il motivo della sofferenza del pz senza un quadro di obiettivit eclatante. Inoltre occorre prestare attenzione a situazioni pi subdole quali pz con scompenso, infarto del miocardio, shock ipovolemico, in cui magari ci si concentra su questi aspetti trascurando invece quelli che possono essere dei motivi di sofferenza addominale causati dalla patologia. La diagnosi uguale per infarto intestinale arterioso e venoso. ANAMNESI, importante anamnesi per valutare modalit di insorgenza, tipologia e irradiazione del dolore. Inoltre dati su eventuali patologie precedenti, ipercoagulabilit, malattue autoimmuni EO, da ricordare possibile incongruenza tra dolore e EO!!!! LABORATORIO, pu aiutare perche con esami ematochimici anche semplici trova parametri espressione della sofferenza intestinale: Leucocitosi N anche elevata, 30-35000. Unappendicite acuta o una diverticolite non hanno mai livelli cos elevati. Fosforemia: PO4 altamente contenuto nelle cell intestinali. Immesso in vena porta e poi in circolo sistemico, dove si manifesta lesubero. Nel caso di infarto venoso con trombosi della vena porta, si possono ritrovare dei livelli di fosforemia normali, perch non possono essere immessi nel circolo. Acidosi metabolica, viraggio del metabolismo da aerobio ad anaerobio. CPK.
La fosforemia non un esame che si riesce a fare in emergenza, assume un valore pi relativo. In PS si ha la disponibilit di fare una EGA, conta dei bianchi, CPK e LDH. STRUMENTALE, la diretta addome utile per escludere perforazione, ma possiamo capirlo anche allEO se pz non ha difesa addominale. Sui vecchi testi viene indicato che in pz che andato incontro a infarto intestinale c assenza di aria nel tenue. In realt, nelle fasi evolute si pu trovare meteorismo, ileo paralitico, ma noi non abbiamo bisogno di arrivare a queste situazioni. Oggi come oggi, hanno la massima importanza i seguenti dati: 1. pz sofferente, dolore importante, 2. EO negativo, 3. conta globuli bianchi molto elevata, se positivi, si ha lautorizzazione a chiedere ANGIOTAC in cui abbiamo la visualizzazione dei vasi . Dopodich, lindicazione chirurgica assoluta.
terapia 1. Infarto su base arteriosa. Varia a seconda del momento in cui si interviene e la causa. TERAPIA FARMACOLOGICA. Negli infarti conseguenti a una bassa portata era stata ipotizzata la possibilit di utilizzare dei vasodilatatori per ripermeare il circolo aumentando la capienza del letto circolatorio, tipo la PAPAVERINA. Ma sono stati abbandonati, non si utilizzano praticamente pi. TERAPIA CHIRURGICA. Negli infarti da ostruzione vascolare arteriosa, a seconda della gravit: A) rivascolarizzazione diretta, quindi, nel caso di embolo: 1)aggredire il vaso coinvolto nellostruzione, 2)aprirlo con arteriotomia,3) ripulire vaso con embolectomia con catatere di Fogarty, 4)valutare il ripristino della vascolarizzazione, lansa pallida riprende colore. Si pu fare quando intestino non d segni di sofferenza e coinvolgimento parietale, ovvero se ci troviamo in una fase iniziale in cui le anse appaiono pallide. Nel caso di trombo, la situazione pi complessa, tromboendoarterectomia o bypass. B) resezione intestinale, di entit e gravit proporzionale al segmento coinvolto: se il segmento quello di Reiner, situazione di incompatibilit con la vita, impensabile resecare tutto lintestino tenue, colon di destra e colon di sinistra!!! In questi casi bisogna sempre sperare nella possibilit di una rivascolarizzazione diretta e resecare il pezzo francamente necrotico. Confezionare subito unanastomosi diventa rischioso(deiscenza e peritonite post operatoria), percui si adotta la tecnica two stages o second look: 1) first stage: in fase del primo intervento, dopo episodio acuto 1)resezione del primo segmento, verosimilmente intestinale, a volte anche del colon. 2)Le due brecce vengono chiuse con suturatrice meccanica e lasciate a livello di cavo peritoneale per 24h; son pz di solito degenti in terapia intensiva quindi sedati, curarizzati e con ventilazione. Non faccio anastomosi: trattandosi di evento acuto, sottoporrei il pz a complicanze gravi.
2) second stage (o second look): dopo 24-48 h il pz riportato in sala per vedere entit e vitalit dei margini intestinali chiusi. Se la situazione favorevole e i margini sono sani si procede con anastomosi, altrimenti se sono ischemici si reseca un po oltre e si confeziona anastomosi in sicurezza. Lintervento chirurgico deve risolvere il problema, ma non si deve trascurare la garanzia di una qualit di vita adeguata: occorre quindi escludere che pz possa andare incontro a sindrome da intestino corto. Se non si pu evitare, impostare adeguata terapia. 2. Infarto su base venosa. Se infarto su base venosa, obiettivo resecare segmento intestinale andato incontro a necrosi,non si va ad aggredire direttamente il vaso come nel caso arterioso ma si imposta terapia sistemica con eparina che verr successivamente bilanciata con anticoagulante se vi sono turbe della coagulazione. CASO signora 40enne, in PS per sintomatologia dolorosa in fossa iliaca sx, esordita da 15 h. in addome modesto dolore spontaneo e provocato, minima reazione di difesa. Si pensa ad appendicite acuta. Laboratorio: 15000 GB, abbastanza compatibile con ipotesi, quindi indicazione chirurgica di esplorazione, laparoscopia diagnostica. Si vede che segmento di tenue distale in necrosi ischemica, non ancora perforato ma quasi. Vasi arteriosi che pulsavano a livello di mesotenue venoso! Si procede quindi con resezione intestinale. Lipotesi poteva essere che la signora portatrice di malattia autoimmune, LES, malattia da Ab anti PLpoi si pensato che potesse essere sofferenza venosa. Risolta fase durgenza a livello anamnestico, mesi prima, flebotrombosi delarto inferiore, identificato con ECO doppler e trattato con eparina a basso peso molecolare. Anamnesi patologica familiare risulta che questi episodi risultano fq anche nella madre. A questo punto risulta necessario identificare il fattore eziopatogenetico che ha causato questo infarto, documentato peraltro con TAC che dimostrava ostruzione pressoch totale in mesenterica superiore. Da assetto emocoagulativo evidenza di un deficit di proteina S. La pz viene infine messa in eparina, sostituita poi da terapia anticoagulante per os da fare per tutta la vita.
SINDROME DA INTESTINO CORTO deve essere considerata in quanto occorre garantire anche una prognosi quo valitudine al pz. E una sindrome da mal assorbimento, non c unadeguata superficie assorbente a livello intestinale, tanto pi grave quanto pi lungo il tratto di intestino resecato. Conseguenze sono diarrea e perdita di peso. Tipi di paziente Pz che ha avuto insuff vascolare Enterite post attinica: pi raro, pz sottoposto radioterapia postoperatoria per tumori di origine uterina, intestinale, endometrio: il campo di applicazione della radioterapia cerca di essere circoscritto ma pi di tanto non possibile, la matassa intestinale si trova nei pressi, e la terapia pu causare unalterazione anatomico-funzionale. In et pediatrica, patologie di tipo congenito che comportano delle enterocoliti necrotizzanti.
Fisiopatologia In caso di resezione, importante considerare: LUNGHEZZA del segmento resecato: esiste un livello soglia a cui fare attenzione: dobbiamo essere sicuri di riuscire a garantire un tratto di intestino sufficientemente lungo per non alterare i processi di riassorbimento. Se ci si trova costretti a resecare 180 cm, alla lunga si pregiudicher sindrome da intestino corto, perch residua un segmento di intestino troppo breve. A questo punto, tentativo di compenso: il restante intestino cerca di vicariare situazione con ipertrofia dei villi, favorendo lassorbimento, con aumento di tutti quei mediatori (gastrina, EGF, PG) che possono stimolare la mucosa e il trofismo della mucosa stessa. SEDE dellintestino resecato: se asportazione anche di meno di un metro di tenue e di tutto il colon, pz da nutrire per via parenterale, perch pregiudicata capacit di assorbimento ottimale. Se invece, come risulta necessario nel caso di un cancro al colon di dx, resecati ultimi 50 cm tenue, il colon dx e la valvola ileocecale che fa da barriera a possibile permeazione dei germi a livello colico, sicuramente il pz va incontro alla sindrome dellansa cieca (transito pi veloce, alte probabilit di infezione). In questo caso tramite lassunzione di alimenti adeguati la qualit di vita pu essere tutto sommato buona. Limportanza della sede dovuta soprattutto al fatto che ogni tratto di intestino ha dell e peculiarit per quanto riguarda i processi di riassorbimento: Nell ileo avviene il riassorbimento vit B12 e sali biliari. Sono pz in cui noi dobbiamo tenere presente la possibilit che ci sia un deficit. Nel digiuno ci sono i recettori per il riassorbimento di folati, Fe e Ca. Diagnosi Dal pdv clinico si identifica pz che assorbe male,perch a fronte di un introito alimentare anche adeguato dal pdv calorico, calo ponderale per malassorbimento e diarrea, perdita di liquidi ed elettroliti. Terapia Come si agisce? Dopo aver avvisato il pz della possibilit di scariche diarroiche e malassorbimento: Controllare il tutto bilanciando le perdite. Cercare ove possibile di instaurare alimentazione enterale con gli alimenti il pi semplice possibile, quindi pi facilmente assorbibili, Fibre per aumentare la consistenza della massa fecale, Evitare carboidrati perch sono in grado di esercitare effetto osmotico quindi depauperare ulteriormente la riserva idrica, TG a catena corta: sono in commercio tutta una serie di olii ed integratori adatti a questo scopo, facilmente assimilabili. Nelle situazioni pi gravi nutrizione parenterale che pu essere somministrata anche a domicilio. Casi limite, trapianto intestinale.
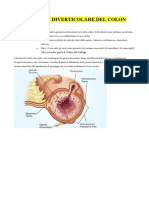
COLITE ISCHEMICA ATEROSCLEROSI VASCULITI SINDROMI DA BASSA PORTATA IATROGENI DI CHIRURGIA VASCOLARE in aorta addominale: bypass aorto femorale, innesti per aneurisma, aorto aortici o aorto iliaci. - riparazioni aneurisma aortico in cui la protesi pu andare in qualche modo a ridurre o bloccare il flusso di sangue. Inoltre aneurisma segnale di patologia aterosclerotica. In punti gi deficitarii visti prima, pu minare ulteriormente integrit della parete. Essendo una colite ischemica, non infarto, e quindi la necrosi ischemica interessa solo gli strati pi interni: mucosa, sottomucosa, muscolare. A volte colite ischemica pu evolvere, nel 10% dei casi, prodromo di un infarto vero e proprio: si avr evidenza di questo dalla variazione del tipo di dolore, continuo, sofferenza colica a tutto spessore che porta a gangrena e perforazione. ANAMNESI: Paziente standard maschio, vasculopatico. EO: lamenta dolore vario, crampifrome localizzato in punti deficitari, quind in fossa iliaca sx o ipocondrio di sx, proiezione flessura splenica. Diarrea mista a sangue rosso scuro, a volte arriva solo con colonrragia, che non sar mai causa di squilibri emodinamici ma spesso lunico segno di malattia, quindi entra in diagnosi differenziale:tumore, malattia diverticolare, colite ischemica. Febbre modesta, nausea e vomito. Alvo pervio. No reazione di difesa, interessamento fino alla muscolare. Peristalsi accentuata. LABORATORIO leucocitosi (mai come quella delle fasi di infarto), acidosi metabolica. STRUMENTALE diretta delladdome non dice nulla, per colonscopia veramente patognomonica: fa vedere quadro di mucosa edematosa, iperemica, ispessita, ulcere superficiali, caratteristica fondamentale lo scalino, questa regione di interessamento della mucosa sar localizzata nei punti che vengono vascolarizzati in modo atipico da questa criticit di flusso, e questo si verifica specie a livello di flessura splenica e giunzione sigmoidea. Percui scalini in cui inizialmente mucosa rosea, compare mucosa interessata da processo ischemico, e successivamente ricompare mucosa rosea. TERAPIA Questi pz non si operano quasi mai in prima battuta, solo pz che in seguito a terapia dopo 15 giorni non vanno incontro a remissione, oppure gangrena nelle primissime fasi, allora si opera. Intestino a riposo con fluido terapia, Terapia Ab EV per scongiurare sovrinfezioni batteriche Stretta osservazione clinica e follow up endoscopico. Non considerando il 10% in cui il quadro evolve drammaticamente verso un infarto, lendoscopia pu farci vedere guar igione in risposta a terapia che non comporta mai una restituito ad integrum ma guarisce come una ferita chirurgica,
qiundi una fase cicatriziale, tessuto di granulazione, fibroblasti che condizionano alterazioni mucosa, strato muscolare stenosi ed una occlusione, che non si manifesta subito ma come disturbi dellalvo a distanza di 6-7 sett. E comunque unevenienza pi rara, nella stragrande maggioranza dei casi va incontro a remissione.
Potrebbero piacerti anche
- 7 Ischemia IntestinaleDocumento13 pagine7 Ischemia IntestinaleStefania HasanajNessuna valutazione finora
- Chirurgia - Emorragie DigestiveDocumento15 pagineChirurgia - Emorragie DigestiveGabriele BignanteNessuna valutazione finora
- 5-Stenosi MitralicaDocumento8 pagine5-Stenosi MitralicaScribdNixNessuna valutazione finora
- Appunti - Chirurgia Generale - Infarto IntestinaleDocumento6 pagineAppunti - Chirurgia Generale - Infarto IntestinalesilasjubaNessuna valutazione finora
- Ischemia IntestinaleDocumento3 pagineIschemia IntestinaleGilbertoBruciaferriNessuna valutazione finora
- Cause Di Dolore Toracico e Diagnosi DifferenzialeDocumento16 pagineCause Di Dolore Toracico e Diagnosi Differenzialebaum14Nessuna valutazione finora
- ANGIOLOGIADocumento25 pagineANGIOLOGIAFedericoPppzPippoNessuna valutazione finora
- 2 ShockDocumento6 pagine2 ShockPIPPORUBBATONessuna valutazione finora
- Aneurismi, Dissezioni, ArteropatieDocumento17 pagineAneurismi, Dissezioni, ArteropatieBeatrice ColottiNessuna valutazione finora
- Lez.06 - Pucciarelli-Pasquali - 06!04!22-Pancreatite Acuta e CronicaDocumento16 pagineLez.06 - Pucciarelli-Pasquali - 06!04!22-Pancreatite Acuta e CronicaFrancesco MazzalveriNessuna valutazione finora
- Anatomia Patologica Catedra B (1parte y 2 Parte) DefDocumento455 pagineAnatomia Patologica Catedra B (1parte y 2 Parte) DefPablo Novoa FernándezNessuna valutazione finora
- Cirrosi CardiacaDocumento1 paginaCirrosi CardiacaGilbertoBruciaferriNessuna valutazione finora
- 18.cliniche Chirurgiche-07-01-2020-Colon-Francesca AlbertoniDocumento11 pagine18.cliniche Chirurgiche-07-01-2020-Colon-Francesca AlbertoniCeceNessuna valutazione finora
- TVP Arto SuperioreDocumento3 pagineTVP Arto SuperioreGilbertoBruciaferriNessuna valutazione finora
- 23-05-2011 Chirurgia Generale (Casi Clinici)Documento8 pagine23-05-2011 Chirurgia Generale (Casi Clinici)En Caí Picha UmbeNessuna valutazione finora
- Fisiopatologia Chirurgica PT.1Documento35 pagineFisiopatologia Chirurgica PT.1FedericoPppzPippoNessuna valutazione finora
- Malattie Del SangueDocumento15 pagineMalattie Del SangueGiulia MeniconziNessuna valutazione finora
- Cardiochirurgia 1Documento10 pagineCardiochirurgia 1Mariarita Di BenedettoNessuna valutazione finora
- LO SHOCK E CATETERE DI SWAN GANZ Parte ScrittaDocumento12 pagineLO SHOCK E CATETERE DI SWAN GANZ Parte ScrittaJasdeep AtwalNessuna valutazione finora
- FegatoDocumento5 pagineFegatoGilbertoBruciaferriNessuna valutazione finora
- Riassunto Megacolon PDFDocumento3 pagineRiassunto Megacolon PDFGiancarlo LuzziNessuna valutazione finora
- Sbobs Chir.d'Urgenza A.Bulgari 2020-21Documento40 pagineSbobs Chir.d'Urgenza A.Bulgari 2020-21SerenaNessuna valutazione finora
- Sindrome MediastinicaDocumento2 pagineSindrome MediastinicamaxNessuna valutazione finora
- Patologia Chirurgica Della MilzaDocumento16 paginePatologia Chirurgica Della MilzaGabriele BignanteNessuna valutazione finora
- Stenosi MitralicaDocumento3 pagineStenosi MitralicaFederico ParoliniNessuna valutazione finora
- 32 Shock IpovolemicoDocumento13 pagine32 Shock IpovolemicoRiccardo IntruglioNessuna valutazione finora
- Chirurgia VascolareDocumento23 pagineChirurgia VascolareTeresa CozzolinoNessuna valutazione finora
- VAVULOPATIEDocumento14 pagineVAVULOPATIEChloe BujuoirNessuna valutazione finora
- DiverticoliteDocumento14 pagineDiverticoliteNancy SpungenNessuna valutazione finora
- Appunti Di NeuroradiologiaDocumento8 pagineAppunti Di NeuroradiologiaCarlotta ArturiNessuna valutazione finora
- Trattato Di Ecocardiografia Clinica - Fase DiastoleDocumento37 pagineTrattato Di Ecocardiografia Clinica - Fase Diastoledani7MAUNessuna valutazione finora
- VALVULOPATIEDocumento17 pagineVALVULOPATIEKreshnik IdrizajNessuna valutazione finora
- Dispensa Marzullo - Serio AP1 PDFDocumento99 pagineDispensa Marzullo - Serio AP1 PDFUmberto CarbonaraNessuna valutazione finora
- CPN CompletoDocumento265 pagineCPN CompletoGiovanni MarascoNessuna valutazione finora
- PiccoloDocumento8 paginePiccoloArian CinigianiNessuna valutazione finora
- Chirurgia Pediatrica Finale PDFDocumento31 pagineChirurgia Pediatrica Finale PDFZohar Shaharabani100% (1)
- Dissecazione AorticaDocumento12 pagineDissecazione AorticaIndifferentistaNessuna valutazione finora
- Patologia Generale Disturbi Di CircoloDocumento24 paginePatologia Generale Disturbi Di Circolobaum14Nessuna valutazione finora
- Cirrosi EpaticaDocumento10 pagineCirrosi EpaticaGilbertoBruciaferriNessuna valutazione finora
- Chirurgia Vascolare RevisionatoDocumento56 pagineChirurgia Vascolare RevisionatoFrancesco DilengiteNessuna valutazione finora
- Sindrome Di MirizziDocumento8 pagineSindrome Di MirizziAlberto Al MorganaNessuna valutazione finora
- Lezioni Di Medicina InternaDocumento257 pagineLezioni Di Medicina Internasiyaveb522Nessuna valutazione finora
- Pneumologia - Versamenti PleuriciDocumento7 paginePneumologia - Versamenti PleuriciandreaNessuna valutazione finora
- AneurismiDocumento8 pagineAneurismiElena RalucaNessuna valutazione finora
- PatologieDocumento12 paginePatologiemarcoNessuna valutazione finora
- Polli Fiammetta NeuroDocumento22 paginePolli Fiammetta NeuroGiuseppe FoggiaNessuna valutazione finora
- Scompenso CardiacoDocumento27 pagineScompenso CardiacoAntonio Della PollaNessuna valutazione finora
- Dispense Hackmed Chirurgia VascolareDocumento42 pagineDispense Hackmed Chirurgia VascolareAlessandro FazioNessuna valutazione finora
- Cardiopatie CongeniteDocumento21 pagineCardiopatie CongeniteMariarita Di BenedettoNessuna valutazione finora
- Genovesi Malattie Del Cuore ValvulopatieDocumento59 pagineGenovesi Malattie Del Cuore ValvulopatieAmedeo CogniNessuna valutazione finora
- Lezione 06 - Sistematica IDocumento19 pagineLezione 06 - Sistematica Imaria cristina ristagnoNessuna valutazione finora
- AnnegamentoDocumento3 pagineAnnegamentoGilbertoBruciaferriNessuna valutazione finora
- Le Malattie Della Pleura PDFDocumento103 pagineLe Malattie Della Pleura PDFPaoly PalmaNessuna valutazione finora
- 0149.RC - Crush Syndrome e RabdomiolisiDocumento4 pagine0149.RC - Crush Syndrome e RabdomiolisinoloudnessNessuna valutazione finora
- Fisiologia Del Cuore - Riassunto Tratto Da Conti e LezioniDocumento11 pagineFisiologia Del Cuore - Riassunto Tratto Da Conti e Lezioniemanuelemix100% (1)
- Moroni ModificatoDocumento66 pagineMoroni ModificatoGiuseppe FoggiaNessuna valutazione finora
- Shock Settico, Neurogeno, Termico, Anafilattico e CardiogenoDocumento44 pagineShock Settico, Neurogeno, Termico, Anafilattico e CardiogenomaxNessuna valutazione finora
- 0021 - Anatomia Patologica 1Documento14 pagine0021 - Anatomia Patologica 1Louis FortunatoNessuna valutazione finora
- Emergenze Medico ChirurgicheDocumento193 pagineEmergenze Medico ChirurgicheBarbara Melchioretto100% (3)
- Emergenze Medico Chirurgiche, Prof. Berlot, 2013, Barbara MelchiorettoDocumento26 pagineEmergenze Medico Chirurgiche, Prof. Berlot, 2013, Barbara MelchiorettoBarbara MelchiorettoNessuna valutazione finora
- Appunti Di OrtopediaDocumento84 pagineAppunti Di OrtopediaBarbara Melchioretto100% (3)
- Cattin Emergenze Completo, 2013 - Barbara MelchiorettoDocumento20 pagineCattin Emergenze Completo, 2013 - Barbara MelchiorettoBarbara MelchiorettoNessuna valutazione finora
- Fisiopatologia Chirurgica Dell' EsofagoDocumento14 pagineFisiopatologia Chirurgica Dell' EsofagoBarbara MelchiorettoNessuna valutazione finora
- Ernie DiaframmaticheDocumento12 pagineErnie DiaframmaticheBarbara MelchiorettoNessuna valutazione finora
- DiverticoliDocumento16 pagineDiverticoliBarbara MelchiorettoNessuna valutazione finora
- Fisiopatologia Chirurgica - PeritonitiDocumento21 pagineFisiopatologia Chirurgica - PeritonitiBarbara Melchioretto100% (1)
- FeocromocitomaDocumento3 pagineFeocromocitomaBarbara Melchioretto0% (1)
- Patologie Del SurreneDocumento8 paginePatologie Del SurreneBarbara MelchiorettoNessuna valutazione finora
- Patologie Della TiroideDocumento20 paginePatologie Della TiroideBarbara Melchioretto100% (1)
- Patologie Delle ParatiroidiDocumento8 paginePatologie Delle ParatiroidiBarbara MelchiorettoNessuna valutazione finora
- Claudia Rainville Metemedicina2Documento437 pagineClaudia Rainville Metemedicina2onorio_caponi3081100% (10)
- Esercizi 5Documento11 pagineEsercizi 5Elia LipreriNessuna valutazione finora
- Attività Meccanica Del CuoreDocumento7 pagineAttività Meccanica Del CuoreLisaNessuna valutazione finora
- Consigli Liturgici Tempo Di Pasqua II VI DomenicaDocumento7 pagineConsigli Liturgici Tempo Di Pasqua II VI DomenicaDavideNessuna valutazione finora
- Corsi Di Geotecnica 1, Geotecnica 2 e Meccanica Delle Terre e Delle Rocce. Esercizzi SvoltiDocumento52 pagineCorsi Di Geotecnica 1, Geotecnica 2 e Meccanica Delle Terre e Delle Rocce. Esercizzi Svoltijonnynho89Nessuna valutazione finora
- Paramorfismi e DismorfismiDocumento20 pagineParamorfismi e DismorfismiTiziana FioreNessuna valutazione finora
- Linee Guida Edizione Birori BaldiDocumento59 pagineLinee Guida Edizione Birori BaldiMonkNessuna valutazione finora
- Mai Più Emorroidi Libro PDF EbookDocumento13 pagineMai Più Emorroidi Libro PDF EbookMai Più Emorroidi Pdf Gratuito50% (2)
- Andersen FiabeDocumento533 pagineAndersen FiabeGheorgheNessuna valutazione finora