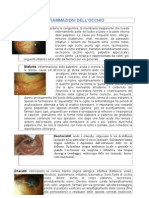
INFIAMMAZIONI DELL'OCCHIO
Congiuntivite: riguardano la congiuntiva, la membrana trasparente che riveste esternamente parte del bulbo oculare e la parte interna delle palpebre. Le cause pi frequenti sono: allergie, infezioni (batteriche, virali, micotiche, da parassiti), irritative. I sintomi pi frequenti sono: occhio rosso, bruciore agli occhi, prurito agli occhi, lacrimazione, senso di corpo estraneo, transitori annebbiamenti visivi, secrezione (occhio sporco, palpebre appiccicate), occhio gonfio. La terapia rappresentata da colliri, gel, unguenti oftalmici ed a volte da farmaci per via generale. Blefarite: infiammazione delle palpebre, acuta o cronica. Le forme acute hanno le stesse cause ed allincirca gli stessi sintomi delle congiuntiviti acute e si avvalgono delle stesse terapie. Una particolare blefarite acuta lorzaiolo, che un foruncolo a carico di una ciglia: si risolve, spontaneamente o con lausilio di colliri, in qualche giorno (si forma la punta gialla piena di pus che si apre riversando allesterno il contenuto del foruncolo e la successiva necrosi e cicatrizzazione del follicolo della ciglia).Le forme croniche, pi frequenti, danno arrossamento del bordo della palpebra, prurito, senso di corpo estraneo e spesso la formazione di squamette tra le ciglia; la sintomatologia ha periodi di acutizzazione alternata a fasi di relativo benessere; importante una costante igiene palpebrale con appositi prodotti (garzine, gel) ed eventualmente con farmaci topici (gel, unguenti) per evitare il sovrapporsi di infezioni e linsorgenza di calazion, granuloma che si forma nella palpebra a partenza da ghiandole sebacee contenute nel suo spessore, che dopo una fase acuta che simula i sintomi dellorzaiolo, porta alla formazione di una o pi palline durenella palpebra che, se non si risolvono con luso di colliri e pomate, pu richiedere la asportazione chirurgica. Dacriocistiti: acute e croniche, colpiscono le vie di deflusso lacrimale ed in particolare il sacco lacrimale. Solitamente hanno origine infettiva e dipendono dallostruzione delle vie di deflusso. Richiedono terapia antibiotica locale e generale e, quando locclusione sia completa e definitiva, una terapia chirurgica (sondaggio, endoscopia delle vie lacrimali, dacriocisto-rinostomia).
Cheratiti: interessano la cornea; hanno origine allergica, infettiva (batterica, virale, micotica), autoimmune, irritativa, traumatica. Sono fonte di occhio rosso, dolore, senso di corpo estraneo, secrezione, annebbiamento visivo. Devono essere curate tempestivamente (con colliri, unguenti, farmaci per via generale, talvolta bendaggio) poich si possono verificare un assottigliamento della cornea (fino alla perforazione) o residuare delle opacit corneali (nubecole,
�leucomi) in grado di causare limitazioni visive anche importanti, tali da richiedere una fotocheratectomia terapeutica con laser ad eccimeri nelle forme superficiali ed il trapianto di cornea nei casi estremi. Scleriti ed episcleriti: solitamente di natura immunitaria, colpiscono la sclera e lepisclera, possono avere carattere recidivante ed associarsi ad uveiti ed altri sintomi generali; la terapia a base di colliri, farmaci per via generale Uveiti: infiammazioni a carico delluvea. Le forme anteriori (irido-cicliti) interessano liride ed il corpo ciliare; sovente recidivanti, molto spesso di carattere autoimmunitario (inquadrabili in Sindromi di tipo reumatico), altrettanto spesso ad eziologia ignota, sono caratterizzate dalla produzione di materiali infiammatori nellocchio, di carattere colloso, che possono dare aumento della pressione dellocchio ed esitare in aderenze fibrose nella parte anteriore dellocchio che a volte causano un danno visivo anche importante; possono essere la fonte dellinsorgenza di una cataratta secondaria; si manifestano con occhio rosso, dolore, calo visivo e vanno curate al pi presto con colliri e farmaci sistemici. Le forme posteriori (corioretiniti) interessano la coroide e quindi la retina che in stretta contiguit; leziologia simile a quella delle forme anteriori, ma sono caratteristiche delle forme congenite (da toxoplasma e rosolia); esitano in cicatrici corio-retiniche che, se interessano la parte posteriore della retina sono in grado di causare anche gravi limitazioni visive.
GLAUCOMA
Il termine glaucoma comprende una serie di patologie dellocchio, in realt diverse luna dallaltra nelle manifestazioni cliniche, ma accomunate dallaumento della pressione dellocchio. Si definisce pressione (o tono) dellocchio la spinta che i liquidi allinterno del bulbo oculare esercitano nei confronti dellinvolucro; essa dipende in massima parte dallequilibrio tra la produzione ed il deflusso dellumore acqueo, prodotto a livello del corpo ciliare ed eliminato attraverso il trabecolato irido-sclerocorneale, un setaccio situato nellangolo formato tra la periferia della cornea e liride; tale struttura provvede a regolare il drenaggio dell umore acqueo mantenendo la pressione oculare entro limiti fisiologici. Una diminuzione del deflusso dellacqueo determina un aumento della pressione dellocchio; ci porta ad una sofferenza delle fibre del nervo ottico e, nel tempo, ad una ad una loro progressiva ed irreversibile perdita (atrofia ottica) con alterazioni prima periferiche (campo visivo), poi centrali (acutezza visiva) della visione, fino alla cecit completa nei casi terminali.
�Esistono glaucomi primari e secondari ad altre patologie (uveiti, diabete, cataratta avanzata, prolungata assunzione di cortisone ecc.). Quelli primari sono classificabili in: Malformativi, che comprendono tutto il gruppo dei cosiddetti glaucomi congeniti; Glaucoma primario ad angolo chiuso: si verifica quando liride collabisce in periferia con la cornea, chiudendo langolo irido-corneale e determinando un rapido aumento della pressione oculare che pu raggiungere valori molto elevati (si parla allora di glaucoma acuto). Tale condizione si verifica in occhi anatomicamente predisposti (soprattutto ipermetropi elevati) ed in condizioni particolari. La sintomatologia solitamente eclatante con dolore allocchio che si irradia allorbita ed alla fronte, calo visivo, nausea, vomito. La terapia deve essere tempestiva (colliri miotici ed ipotonizzanti, compresse o fiale ipotonizzanti, iridotomia chirurgica o con YAG-laser) per cercare di rendere meno grave possibile il danno del nervo ottico. Molto importante sar lesecuzione preventiva, da parte delloculista, di una o pi iridotomie con YAGlaser in occhi predisposti: ci eviter nella quasi totalit dei casi linsorgenza dellevento acuto. Glaucoma cronico ad angolo aperto: si verifica quando i pori del trabecolato iridocorneale si intasano determinando un minore drenaggio dellacqueo ed un conseguente innalzamento del tono oculare. I valori che raggiunge la pressione non sono in genere elevati, fatto che rende particolarmente insidiosa questa forma in quanto il paziente non avverte sintomi premonitori, quindi non si fa visitare dalloculista, ritardando la diagnosi e consentendo alla malattia di produrre lentamente ma inesorabilmente la compromissione del nervo ottico. Quando il paziente avverte disturbi visivi il danno di solito molto grave ed irreversibile. E quindi essenziale la prevenzione: tutti dovrebbero misurare annualmente la pressione dellocchio dopo i 40 anni, anche in et pi giovane i soggetti geneticamente predisposti (il glaucoma ereditario). Infatti lazione delloculista consiste nella somministrazione di farmaci, per via generale o locale (fortunatamente negli ultimi anni sono a nostra disposizione numerosi colliri che diminuiscono la produzione di umore acqueo), eventualmente
�laser-terapia o intervento chirurgico e nellattenta monitorizzazione clinica e strumentale (esame del campo visivo o perimetria, pachimetria corneale, OCT, RTA, GDX) del danno al nervo ottico. Viene comunemente considerata normale un pressione inferiore ai 20 mmHg; in realt ci non risponde completamente al vero, poich in un soggetto giovane senza patologie concomitanti una pressione di 24-25 mmHg pu non produrre danni significativi, mentre in un anziano vasculopatico o in casi particolari (glaucoma a bassa pressione critica) un tono inferiore ai 20 mmHg pu essere fonte di danno glaucomatoso.
DEGENERAZIONE MACULARE SENILE
Intendiamo per degenerazione maculare senile, o legata allet (DMS, AMD in inglese), una patologia che coinvolge dopo i 50-55 anni la parte posteriore della retina (macula) responsabile della visione centrale (la visione dritto avanti, i decimi che siamo in grado di vedere) determinando una diminuzione variabile della vista a seconda delle forme, mantenendo inalterato il campo visivo (visione periferica).
Distinguiamo: Forme secche, o atrofiche,spesso bilaterali, che rappresentano la maggior parte delle degenerazioni maculari senili. Evolvono in modo lento causando un danno lento e progressivo che pu diventare severo solo nelle fasi terminali. Non esiste terapia eziologia della malattia, ma solo dei farmaci (la cui utilit non univocamente riconosciuta) che ne ritardano la progressione. Forme umide o neovascolari: in questi casi si ha la comparsa di neovasi sottoretinici o membrana vascolare coroideale (nuovi capillari anomali) a livello della macula che prima trasudano liquido (che d un sollevamento retinico maculare) e poi possono rompersi e sanguinare (ci causa un importante calo visivo ad insorgenza acuta); successivamente si ha la retrazione cicatriziale della membrana neovascolare con un sovvertimento anatomico della macula ed un severo danno della visione centrale. Molto importante che il paziente noti i primi sintomi (consistenti in una distorsione delle immagini, come se un film venisse proiettato non su uno schermo liscio ma su una parete irregolare); questo consentir un tempestivo intervento delloculista che aiutandosi anche con la diagnostica strumentale, fluorangiografia retinica con fluoresceina e con verde indocianina (ICGA) potr evidenziare precocemente eventuali neovasi e trattarli con fotocoagulazione laser o con terapia fotodinamica (PDT). Importante anche la monitorizzazione delle distorsioni visive, che il paziente potr fare a casa utilizzando il test di Amsler, in entrambi gli occhi, in quanto questa forma pu interessare a distanza di tempo laltro occhio.
�retinopatia diabetica
Il diabete responsabile di gravi alterazioni a carico dei vasi sanguigni di piccolo calibro. Questo interessa tutto lorganismo e non risparmia locchio, che ha nella coroide un importante contingente di vasi sanguigni, deputati allirrorazione di gran parte dei tessuti oculari. Nelle prime fasi (retinopatia diabetica non proliferante) compaiono microaneurismi ed aree ischemiche (le modificazioni vascolari producono un minore afflusso di sangue nei distretti interessati) che si apprezzano come essudati (duri e cotonosi) ed emorragie retiniche (superficiali e profonde) allesame oftalmoscopico del fondo dellocchio ed edema della macula (evidenziabile con la fluorangiografia retinica).
Se le aree ischemiche non vengono diagnosticate e trattate con il laser, favoriscono la comparsa di nuovi vasi sanguigni anomali (neovasi), a partenza dalla coroide, i quali invadono la retina e lo spazio vitreale e possono dare gravi episodi emorragici (emorragie retiniche, emovitreo) con grave compromissione visiva. La contrazione dei neovasi e dei coaguli di sangue pu portare a distacco di retina trazionale. Linteressamento anteriore delluvea (rubeosis iridea) pu contemplare laffollamento dei neovasi nellangolo irido-corneale con diminuito deflusso dellumore acqueo e comparsa di glaucoma neo-vascolare. Nellinsorgenza della retinopatia diabetica rivestono importanza sia la durata che la gravit della malattia diabetica. E quindi essenziale che il paziente diabetico tenga sotto controllo al meglio la sua malattia e si sottoponga a visite oculistiche annuali ed a fluorangiografia retinica periodica, in quanto solo una tempestiva terapia laser (che distrugge le aree ischemiche ed i neovasi) pu evitare le gravi sequele emorragiche della retinopatia diabetica proliferante. Nel caso queste si siano verificate necessario ricorrere alla chirurgia vitreo-retinica per asportare i coaguli ematici nel vitreo ed eventualmente riaccollare la retina, ma i risultati funzionali sono di solito non confortanti a causa del grave danno subito nel frattempo dalle strutture retiniche. Nella maggior parte dei casi il diabete produce retinopatia dopo 10-15 anni dalla sua insorgenza, ma in casi gravi le lesioni retiniche possono comparire precocemente.
Patologie vitreali
�Il vitreo una gelatina trasparente che occupa tutta la parte posteriore dellocchio, dietro liride ed il cristallino e tappezza tutta la retina aderendo ad essa posteriormente ed in periferia (base del vitreo). Le patologie vitreali pi frequenti sono: Corpi mobili vitreali (o miodesopsie); particolarmente frequenti nei miopi, sono viste dal paziente come mosche volanti quando si guarda una superficie chiara omogenea: il cielo, una parete, un foglio di carta. Sono espressione di localizzate zone in cui il vitreo perde la trasparenza (a causa di fenomeni degenerativi) o di distacco posteriore di vitreo (il vitreo si scolla dalla retina a causa di traumi, miopia elevata, disidratazione). Si tratta di forme non gravi a meno che non si accompagnino a degenerazioni vitreoretiniche (che necessario escludere con un accurato esame della periferia della retina ed eventualmente trattare con un barrage laser). Il fastidio avvertito dal paziente, anche intenso, generalmente diminuisce nel tempo (il nostro cervello si abitua). Degenerazioni vitreo-retiniche: sono aree di aderenze anomale tra il vitreo periferico e la retina. Nel caso si verifichi un distacco posteriore di vitreo le trazioni generate possono causare rotture e successivo distacco di retina. I sintomi sono rappresentati da lampi e mosche volanti E quindi molto importante evidenziare e trattare con un barrage laser queste degenerazioni, per evitare le sequele retiniche. Sindrome dellinterfacies vitreo-retinica: il vitreo pu ispessirsi a livello della macula, formando una membrana epiretinica (cellophane maculare, pucker maculare). Poich in questa zona aderisce alla retina la contrazione della membrana pu stirare la retina determinando distorsioni visive e causare la formazione di microcisti intraretiniche, la cui rottura pu produrre un foro maculare (con conseguente danno della visione centrale). E quindi importante che ai primi sintomi il paziente si rivolga al proprio oculista che monitorizzer il progredire della malattia (con il test di Amsler e con lOCT) decidendo leventuale momento in cui ricorrere allasportazione chirurgica della membrana
Cheratocono
Si definisce cheratocono una malattia degenerativa ereditaria della cornea caratterizzata da uno sfiancamento dellapice corneale che assume la forma di un conoide. Si possono avere forme lievissime, di cui il paziente non si accorge e che sono diagnosticate solo topograficamente (addirittura solo a carico della superficie posteriore: si parla allora di endocheratocono o cheratocono interno), a forme molto gravi in cui la deformazione e lassottigliamento della cornea producono un astigmatismo irregolare molto elevato e delle opacit centrali che limitano fortemente la visione. Tra questi due estremi si osservano tutti i quadri intermedi. Le forme pi lievi possono essere corrette con occhiali. Se la deformazione del centro della cornea diventa maggiore lastigmatismo corneale creatosi rende necessario luso di lenti a contatto rigide; qualora si verifichi intolleranza a lenti a contatto si pu fare ricorso allimpianto allinterno dello spessore della cornea di segmenti di plastica rigida che ne rendano pi uniforme la curvatura (anelli corneali intra-stromali o INTACS). In caso di opacit ed assottigliamento marcati bisogna ricorrere al trapianto di cornea: cheratoplastica perforante, cio di un lembo corneale
�a tutto spessore, oppure cheratoplastica lamellare profonda, ossia sostituzione di un lembo di cornea che conservi gli strati pi profondi. Recentemente sono allo studio degli interventi di cheratoplastica lamellare a guida laser che paiono dare buone prospettive. La diagnosi del cheratocono, eseguibile nelle forme avanzate con la biomicroscopia del segmento anteriore e la cheratometria durante una routinaria visita oculistica, si avvale nelle forme meno evolute dellausilio della topografia corneale. In particolare fondamentale la topografia corneale altitudinale (ORBSCAN) che mostra la conformazione sia della superficie anteriore, sia di quella posteriore della cornea oltre alla pachimetria corneale (la misura dello spessore della cornea). La periodica esecuzione di questo esame consente di controllare con precisione levoluzione del cheratocono.
CATARATTA
Si parla di cataratta quando si opacizza il cristallino, la lente sita dietro liride. E una patologia nella gran parte dei casi legata allet, interessando persone oltre i 60 anni; esistono per cataratte congenite, presenti alla nascita o nei primi mesi di vita (malformative o da infezioni contratte dalla madre durante la gravidanza), cataratte da abuso di farmaci (soprattutto da cortisone), da prolungata esposizione a raggi X o UV, da folgorazione, cataratte nella miopia elevata, cataratte secondarie a malattie sistemiche (diabete, ipoparatiroidismo, collegate a Sindromi ecc.) o a patologie dellocchio (uveiti, glaucoma), cataratte traumatiche. Queste forme possono comparire a qualsiasi et. Quale che sia la causa, leffetto risultante una opacizzazione del cristallino che fonte di sintomi diversi: calo visivo, annebbiamento visivo, fotofobia, aloni intorno alle immagini, progressiva miopizzazione (il paziente si accorge che prima vedeva male per vicino mentre ora ci riesce, il contrario per lontano), variazione del potere degli occhiali, sdoppiamento visivo. Il disturbo visivo anche in funzione della localizzazione delle opacit: importanti opacit periferiche del cristallino possono non dare un gran calo visivo (non interessando larea pupillare), mentre piccole opacit centrali sono in condizione di limitare fortemente la vita del paziente. La terapia chirurgica; il momento in cui intervenire variabile in relazione alle esigenze visive del paziente (un giovane che deve guidare, lavorare, mal tollerer anche un lieve disturbo visivo; viceversa un anziano che non guida e che vive per la maggior parte del tempo in casa riterr sufficiente per la sua quotidianit anche un residuo visivo relativamente basso). Va considerato per il fatto che il concetto di anzianit si considerevolmente modificato nel corso degli ultimi decenni: mentre 30 anni fa un sessantenne difficilmente guidava lauto, oggi molti sono gli ottantenni che non vogliono o non possono rinunciarvi. Il momento dellintervento deve essere quindi deciso concordemente tra il chirurgo ed il paziente, dopo aver considerato tutti gli aspetti, non ultimo che un ritardo eccessivo
�nellesecuzione dellintervento dovuto ad eccessivo avanzamento della cataratta pu aumentarne la difficolt ed il rischio di complicanze intra-operatorie.