Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Anatomia Riassunti Martini
Caricato da
Donatella CristianoTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Anatomia Riassunti Martini
Caricato da
Donatella CristianoCopyright:
Formati disponibili
Anatomia Umana
Indice
Pag. 1 — Organizzazione del corpo umano (capitolo 1.6)
Pag. 3 — Apparato scheletrico (capitoli 6-7-8)
Pag. 22 — Apparato muscolare (capitoli 10-11)
Pag. 27 — Sistema nervoso (capitoli 13-14-15-16-17-18)
Pag. 70 — Sistema endocrino (capitolo 19)
Pag. 76 — Apparato cardiovascolare (capitoli 20-21-22)
Pag. 95 — Sistema linfatico (capitolo 23)
Pag. 101 — Apparato respiratorio (capitolo 24)
Pag. 109 — Apparato digerente (capitolo 25)
Pag. 123 — Apparato urinario (capitolo 26)
Pag. 129 — Apparato genitale (capitolo 27)
Pag. 140 — Embriologia (capitolo 28)
Document shared on www.docsity.com
Organizzazione del c"po umano
(Capitolo 1.6)
Posizione anatomica: individuo in piedi con le gambe unite e i piedi poggiati sul pavimento;
le mani sono poste ai fianchi con i palmi rivolti in avanti.
Quadranti addominopelvici:
• Quadrante superiore dx → lobo destro del fegato, colecisti, rene destro, parte dello
stomaco, dell’intestino tenue e dell’intestino crasso
• Quadrante superiore sn → lobo sinistro del fegato, stomaco, pancreas, rene sinistro,
milza, parte dell’intestino crasso
• Quadrante inferiore dx → cieco, appendice vermiforme, parte dell’intestino tenue, organi
della riproduzione (ovaio destro nelle femmine e cordone spermatico destro nei maschi) e
uretere destro
• Quadrante inferiore sn → gran parte dell’intestino tenue, parte dell’intestino crasso,
uretere sinistro, organi della riproduzione (ovaio sinistro nelle femmine e cordone
spermatico sinistro nei maschi
Piani di sezione:
• Piano sagittale → divide il corpo umano longitudinalmente in due parti simmetriche (una
parte destra e una parte sinistra).
• Piano frontale o coronale → divide il corpo umano longitudinalmente in una parte
anteriore e in una parte posteriore.
• Piano trasverso → divide il corpo umano nel suo asse trasversale in una porzione
superiore (detta anche craniale) e in una inferiore (detta anche caudale).
• Piano laterale e mediale → si dice di una parte del corpo rispettivamente più lontana o
più vicina alla linea mediana del corpo.
• Piano prossimale e distale → si dice di quella parte o elemento costitutivo di un organo o
segmento corporeo situato rispettivamente più lontano o più vicino ad un determinato
punto di origine, che per gli arti è la loro radice, per il tubo digerente la bocca, per i vasi il
cuore, per i nervi il punto di emergenza dal nevrasse, per le coste la colonna vertebrale.
Document shared on www.docsity.com
App#ato schele$ico
(Capitolo 6-7-8)
L’apparato scheletrico è costituito da 206 ossa; è diviso in due parti: lo scheletro assile e lo
scheletro appendicolare.
Lo scheletro assile è costituito da 80 ossa, e comprende:
• Il cranio (22 ossa);
• Le ossa associate al cranio (6 ossicini dell’udito + osso ioide);
• La colonna vertebrale (24 vertebre, osso sacro e coccige);
• La gabbia toracica (24 coste + sterno)
Inoltre esso svolge diverse funzioni, ovvero:
— creare una struttura che sostiene e protegge gli organi nelle cavità del corpo (tra cui gli
organi speciali di senso);
— fornire un’ampia superficie per l’inserzione di muscoli che regolano la posizione della
testa, del collo e del tronco, eseguono i movimenti respiratori e stabilizzano le strutture dello
scheletro appendicolare.
— generare le cellule del sangue mediante il midollo rosso localizzato in porzioni delle
vertebre, dello sterno e delle coste.
(Componente a%ile)
&anio e o%a a%ociate
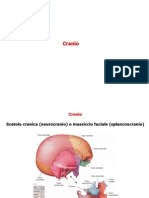
Il cranio è costituito da 22 ossa: 8 formano il neurocranio o scatola cranica, 14 costituiscono
lo splancnocranio o scheletro della faccia. Esso circonda e protegge l’encefalo ed è formato
dalle ossa:
• Occipitale • Frontale • Sfenoide
• Parietali • Temporali • Etmoide
Queste insieme delimitano la cavità cranica, che contiene un liquido che ammortizza e
sostiene l’encefalo. La superficie esterna fornisce un’ampia area per l’inserzione dei muscoli
che determinano il movimento degli occhi, mandibola e testa. Le ossa della faccia
superficiali forniscono superfici per l’inserzione dei muscoli che controllano le espressioni del
viso e assistono nella masticazione del cibo; esse sono:
• Mascellari • Nasali • Lacrimali • Mandibola
• Palatine • Zigomatiche • Vomere
Suture del 'anio
Sutura = tessuto connettivo denso fibroso che tiene insieme saldamente le ossa; le 5 più
importanti sono:
• Sutura lambdoidea → situata sulla superficie posteriore del cranio, unisce l’osso
occipitale alle ossa parietali; lungo questa sutura si possono trovare una o più ossa suturali
(ossa Wormiane).
• Sutura sagittale → inizia posteriormente sulla linea mediana superiore della sutura
lambdoidea, e si estende anteriormente tra le ossa parietali fino alla sutura coronale.
• Sutura coronale → si estende sulla superficie superiore del cranio, unendo l’osso frontale
alle ossa parietali; le ossa occipitale, parietali e frontale formano il calvario (o calotta
cranica).
• Sutura squamosa → su ciascun lato del cranio, si trova tra l’osso temporale e l’osso
parietale dello stesso lato.
• Sutura frontonasale → si trova tra i margini superiori delle due ossa nasali e l’osso
frontale.
Document shared on www.docsity.com
O%a del neuro'anio
— Osso occipitale: partecipa alla costituzione delle superfici posteriore, laterale e inferiore
del neurocranio. La superficie inferiore presenta un’ampia foratura circolare, il forame
magno, che mette in comunicazione la cavità cranica con il canale spinale racchiuso nella
colonna vertebrale; attraverso i condili occipitali, adiacenti al forame magno, il cranio si
articola con la 1a vertebra cervicale. La superficie esterna posteriore presenta una serie di
creste prominenti: la cresta occipitale esterna si estende posteriormente dal forame magno e
termina in un rilievo centrale definito protuberanza occipitale esterna; due creste
orizzontali, le linee nucali inferiore e superiore, dipartono da tale cresta e danno inserzione
ai muscoli che stabilizzano l’articolazione atlo-occipitale (tra 1a vertebra e occipite).
L’osso occipitale inoltre forma in parte il foro giugulare, che fornisce una via di passaggio a
vasi-vene-nervi. I canali dell’ipoglosso si trovano lateralmente alla base di ciascun condilo
occipitale, e danno passaggio ai nervi ipoglossi, che controllano i muscoli della lingua.
— Ossa parietali: questa coppia di ossa forma la maggior parte della volta cranica; la
superficie esterna presenta delle linee poco marcate, le linee temporali superiore e inferiore,
che segnano l’inserzione del muscolo temporale (permette la chiusura della bocca). La
superficie al di sopra delle linee è invece liscia ed è detta eminenza parietale.
— Osso frontale: alla nascita, la sua fusione non è ancora completa, ma sono presenti due
ossa frontali che si articolano lungo la sutura frontale (metopica); la sutura scompare a 8
anni con la fusione delle ossa. Quel che rimane della sutura coronale decorre al centro
dell’eminenza frontale, e la superficie anteriore convessa è detta squama del frontale (parte
squamosa o fronte). La parte frontale dell’osso frontale termina a livello dei margini
sopraorbitari (che formano il tetto di ciascuna orbita); su ciascun margine è presente una
cresta, l’arcata sopraciliare, dove si trova il sopracciglio. Il centro di ciascun margine è
perforato dal foro sopraorbitario.
La fossa lacrimale, situata sulla superficie anteriore, rappresenta la sede della ghiandola
lacrimale; la superficie interna è caratterizzata invece dalla cresta frontale che fornisce il sito
di attacco per le meningi.
— Ossa temporali: contribuiscono a formare le pareti laterali e inferiore del neurocranio;
proteggono organi di senso dell’orecchio interno, e si articolano con le ossa zigomatiche,
parietali e occipitale, oltre che con lo sfenoide e la mandibola. Ciascun osso temporale ha
una porzione squamosa, una timpanica ed una petrosa.
La porzione squamosa corrisponde alla superficie laterale; il margine inferiore è
formato dal processo zigomatico, che si incurva lateralmente fino ad incontrare il
processo temporale dell’osso zigomatico. Questi processi formano insieme l’arcata
zigomatica. Alla base del processo zigomatico, l’osso temporale si articola con la
mandibola tramite la fossa mandibolare e il tubercolo articolare (evidente rilievo).
La porzione timpanica, in posizione posteriore e laterale alla fossa mandibolare,
circonda l’ingresso del condotto uditivo esterno (o meato acustico esterno); questo
condotto termina a livello della membrana del timpano.
La porzione petrosa è la parte più spessa dell’osso temporale e circonda gli organi di
senso deputati all’udito e all’equilibrio. Sulla superficie laterale vi è un rilievo posto
inferiormente e posteriormente al meato acustico, ovvero il processo mastoideo.
Quest’ultimo fornisce inserzione ai muscoli che ruotano ed estendono la testa. Vicino
alla base del processo mastoideo si apre il foro mastoideo, attraverso cui decorrono i
vasi sanguigni che vascolarizzano le meningi. Sul processo stiloideo si inseriscono
Document shared on www.docsity.com
legamenti di sostegno dell’osso ioide; posteriormente si trova il foro stilomastoideo,
che fornisce una via di passaggio al nervo faciale.
Il canale carotico, visibile nella parte inferiore, permette all’arteria carotide interna di
penetrare nel cranio e vascolarizzare l’encefalo; lateralmente e anteriormente al
canale carotico, l’osso temporale si articola con l’osso sfenoide. A livello di
quest’articolazione si trova un piccolo canale muscolotubarico che delimita la tuba
uditiva (o tuba di Eustachio o faringotimpanica), un condotto contenente aria che
inizia a livello della faringe e termina nella cavità timpanica. La cavità timpanica, o
orecchio medio, contiene gli ossicini dell’udito.
La porzione petrosa costituisce quindi la superficie mediale dell’osso temporale; il
condotto uditivo interno rappresenta il passaggio per vasi sanguigni e nervi destinati
all’orecchio interno.
— Osso sfenoide: è un ponte che unisce le ossa del neurocranio e le ossa dello
splancnocranio; si articola con le ossa frontale, occipitale, parietale, etmoide e temporali del
neurocranio, e con le ossa palatine, zigomatiche, mascellari e il vomere dello splancnocranio.
La sua forma ricorda un pipistrello con le ali aperte ed il corpo costituisce la porzione
centrale dell’osso. Un’ampia depressione centrale tra le ali, chiamata fossa ipofisaria,
accoglie l’ipofisi, mentre la porzione ossea concava è detta sella turcica. Anteriormente a
quest’ultima si trovano i processi clinoidei anteriori, delle proiezioni posteriori delle piccole
ali dello sfenoide; il tubercolo della sella forma il margine anteriore della sella turcica,
mentre il dorso della sella quello posteriore. I processi clinoidei posteriori si prolungano
lateralmente dal dorso della sella.
Poco più sopra della depressione si trova il solco del chiasma ottico, dove alle estremità si
trova il canali ottico: qui passano i nervi ottici che trasportano informazioni visive dagli
occhi all’encefalo. Le grandi ali dello sfenoide sono perforate dal foro rotondo, foro ovale e
foro spinoso, nella quale passano vasi e nervi diretti alla cavità orbitaria, alla faccia e alla
mandibola; posteriormente queste ali terminano a livello della spina sfenoidale.
I processi pterigoidei dello sfenoide sono proiezioni verticali che emergono dall’unione tra le
grandi e le piccole ali; ognuno è formato da due lamine pterigoidee dove si inseriscono i
muscoli che muovono la mandibola e il palato molle. Alla base di ciascun processo, il canale
pterigoideo viene attraversato da un piccolo nervo e da un’arteria diretti al palato molle e a
strutture adiacenti.
— Osso etmoide: è un osso di forma complessa che costituisce la parete dell’orbita, il
pavimento anteromediale del neurocranio, il tetto delle cavità nasali e parte del setto nasale.
Esso è formato da 3 parti: lamina cribrosa, labirinto etmoidale e lamina perpendicolare.
La lamina cribrosa è contenuta nella porzione superiore dell’etmoide; è caratterizzata
da una cresta sviluppata, la crista galli, che separa i lati sinistro e destro della lamina
cribrosa, e fornisce un sito di inserzione alla falce del cervello (piega meningea).
Il labirinto etmoidale, dal quale emergono i cornetti nasali superiore e medio, è
costituito da cellule intercomunicanti contenenti aria, che si aprono nelle cavità nasali
dove drenano le secrezioni mucose. I cornetti nasali sono sottili lamine che si
proiettano su entrambe le pareti della lamina perpendicolare, che interrompono il
flusso d’aria creando vortici e mulinelli; questo meccanismo rallenta il movimento
dell’aria e favoriscono il suo riscaldamento, la sua umidificazione e la rimozione della
polvere.
La lamina perpendicolare è una sottile lamina ossea che si proietta verso il basso dalla
crista galli e forma parte del setto nasale, insieme a vomere e cartilagine ialina.
Document shared on www.docsity.com
Per quanto riguarda invece le fosse craniche, la base neurocranica presenta a ciascun livello
una depressione concava detta fossa cranica:
— la fossa cranica anteriore è formata dall’osso frontale, dall’etmoide e dalle piccole ali dello
sfenoide, e accoglie i lobi frontali degli emisferi cerebrali;
— la fossa cranica media si estende dal margine posteriore delle piccole ali (sfenoide) alla
porzione petrosa dell’osso temporale. Questa fossa è costituita dallo sfenoide, dalle ossa
temporali e dalle ossa parietali, ed accoglie i lobi temporali degli emisferi cerebrali, il
diencefalo e la parte superiore del tronco cerebrale (mesencefalo);
— la fossa cranica posteriore si estende dalla porzione petrosa delle ossa temporali alla
superficie posteriore del cranio; è formata prevalentemente dall’osso occipitale, con
partecipazione delle ossa temporali e parietali. Accoglie i lobi occipitali degli emisferi
cerebrali, il cervelletto la parte inferiore del tronco cerebrale (ponte e midollo allungato).
O%a deo splancno'anio
— Ossa mascellari: si articolano con tutte le altre ossa facciali ad eccezione della
mandibola; il processo frontale di ciascun osso mascellare si articola con l’osso frontale e con
l’osso nasale. Esse contengono inoltre i processi alveolari nei quali si articolano i denti
dell’arcata superiore. La fessura orbitaria inferiore è delimitata in ogni orbita dall’osso
mascellare e dallo sfenoide. Gli ampi seni mascellari sono visibili in sezione sia orizzontale
che mediale; sono i seni più ampi del cranio e alleggeriscono la porzione dell’osso mascellare
che si trova sopra i denti. Inoltre producono una secrezione mucosa che bagna la superficie
inferiore delle cavità nasali. Vi sono poi i processi palatini, che formano la maggior parte del
palato duro della bocca.
— Ossa palatine: il palatino è un piccolo osso pari a forma di L, le cui lamine orizzontali si
articolano con le ossa mascellari per formare la parte posteriore del palato duro. La cresta
nasale, che si viene a creare nel punto in cui le ossa palatine di destra e di sinistra si
articolano tra loro, permette l’articolazione con il vomere. La porzione verticale della “L” è
costituita dalla lamina perpendicolare dell’osso palatino, che si articola con le ossa
mascellare, sfenoide, etmoide e cornetto inferiore.
La superficie mediale della lamina perpendicolare presenta due creste: una cresta concava (si
articola con il cornetto nasale inferiore) ed una cresta etmoidale (si articola con il cornetto
nasale medio dell’etmoide).
— Ossa nasali: pari, si articolano con l’osso frontale al centro della faccia, nella sutura
frontonasale. La cartilagine che si inserisce sui loro margini inferiori forma la parte flessibile
del naso, che si estende fino alla sua apertura esterna.
— Cornetti nasali inferiori: pari, simili ai cornetti superiori e medi dell’etmoide, svolgono le
loro stesse funzioni e si trovano sulla parete laterale della rispettiva cavità nasale.
— Ossa zigomatiche: il processo temporale dell’osso zigomatico si articola con il processo
zigomatico dell’osso temporale, per formare l’arcata zigomatica. Un foro zigomaticofaciale
sulla superficie anteriore di ciascun osso zigomatico fa passare un nervo sensitivo che innerva
la guancia; inoltre, le ossa zigomatiche contribuiscono a formare il margine laterale
dell’orbita.
— Ossa lacrimali: pari, sono le più piccole ossa del cranio; sono situate sulla parte mediale
di ciascuna orbita, dove si articolano con le ossa frontale, mascellare ed etmoide. Una
depressione poco profonda, il solco lacrimale, accoglie lo stretto canale nasolacrimale,
attraversato dal dotto lacrimale che si dirige verso la cavità nasale.
Document shared on www.docsity.com
— Vomere: poggia sul pavimento della cavità nasale e si articola al centro con entrambe le
ossa mascellari e palatine; il suo margine superiore si articola con lo sfenoide e la lamina
perpendicolare dell’etmoide, formando un setto nasale.
— Mandibola: in essa si distinguono un corpo orizzontale ed un ramo su ciascun lato
ascendente, che si unisce al corpo formando l’angolo mandibolare. I denti dell’arcata
inferiore sono accolti negli alveoli presenti nella mandibola; i processi condiloidei terminano
con la superficie articolare liscia del condilo (testa) della mandibola, che si articola con la
fossa mandibolare dell’osso temporale (articolazione temporomandibolare ATM).
I processi coronoidei sono il sito di inserzione del muscolo temporale; anteriormente, i fori
mentonieri attraversano il corpo della mandibola ai lati del mento, e fanno passare i nervi
che trasportano informazioni sensitive dal labbro inferiore e dal mento verso l’encefalo.
L’incisura mandibolare è la depressione che si trova tra i processi condiloideo e coronoideo;
la porzione alveolare è un’area ispessita che contiene gli alveoli e le radici dei denti
dell’arcata inferiore. La linea miloioidea si trova sulla faccia mediale del corpo della
mandibola e costituisce il punto di origine del muscolo miloioideo, che sostiene il pavimento
della bocca e la lingua. La ghiandola salivare sottomandibolare è accolta nella fossa
sottomandibolare, situata inferiormente alla linea miloioidea. Vicino all’estremità
posterosuperiore della linea miloioidea, l’ampio foro mandibolare dà accesso al canale
mandibolare, sito di passaggio per vasi sanguigni e nervi diretti ai denti dell’arcata inferiore.
Comple%i "bit#io e nasale e o%o ioide
Le orbite sono le cavità ossee che accolgono e proteggono gli occhi; oltre all’occhio, ogni
orbita ha una ghiandola lacrimale, il tessuto adiposo, i muscoli motori dell’occhio, vasi
sanguigni e nervi. L’osso frontale forma il tetto, l’osso mascellare la maggior parte del
pavimento; medialmente, il margine orbitario e la prima porzione della parete sono costituiti
dalle ossa mascellare e lacrimale e dalla massa laterale dell’etmoide; lo sfenoide forma la
maggior parte della parete posteriore; infine, lateralmente, le ossa sfenoide e mascellare si
articolano con l’osso zigomatico che va a formare la parete laterale e il margine dell’orbita.
Il complesso nasale comprende le ossa e le cartilagini che delimitano le cavità nasali e i seni
paranasali; si estende dal vestibolo del naso alle coane. La parete superiore delle cavità nasali
è costituita dalle ossa frontale, sfenoide ed etmoide; la lamina perpendicolare dell’etmoide ed
il vomere formano la parte ossea del setto nasale; le pareti laterali sono per la maggior parte
formate dalle ossa mascellari, lacrimali, etmoide e cornetti nasali inferiori; il ponte del naso è
costituito dalle ossa mascellari e nasali.
Le ossa frontale, sfenoide, etmoide e mascellari contengono i seni paranasali, camere
contenenti aria che si aprono nelle cavità nasali; essi alleggeriscono il cranio, producono
muco e funzionano da cassa di risonanza durante la fonazione. Le secrezioni mucose
vengono convogliate nelle cavità nasali: l’epitelio ciliato spinge il muco verso la faringe, dove
viene deglutito (insieme alle particelle di polvere e microrganismi in esso contenute). In
questo modo si protegge il parenchima polmonare.
L’osso ioide si trova inferiormente al cranio, sospeso per mezzo dei legamenti stiloioidei e dei
muscoli responsabili dei movimenti della lingua e della laringe. I processi più grandi sono le
grandi corna, che aiutano a sostenere la laringe; le piccole corna forniscono invece punti di
inserzione ai legamenti stiloioidei, attraverso i quali l’osso ioide e la laringe sono connessi al
cranio.
Document shared on www.docsity.com
&anio del neonato, del bambino e de'adulto
Alla nascita, la funzione del cranio non è ancora completa e sono presenti: 2 ossa frontali, 4
occipitali, e più elementi per le ossa sfenoide e temporale. Inoltre sono collegate da aree di
tessuto connettivo fibroso; queste lo rendono flessibile e può essere deformato senza danno.
Le aree fibrose sono chiamate fontanelle:
• La fontanella anteriore (frontale) è la più grande e si trova alla giunzione tra le suture
frontale, sagittale e coronale;
• La fontanella posteriore (occipitale) si trova alla giunzione tra le suture lambdoidea e
sagittale;
• Le fontanelle sfenoidali si trovano alle giunzioni tra le suture squamose e la sutura
coronale;
• Le fontanelle mastoidee si trovano alle giunzioni tra le suture squamose e la sutura
lambdoidea.
La crescita più significativa del cranio avviene prima dei 5 anni, quando l’encefalo smette di
espandersi e si sviluppano le suture craniche.
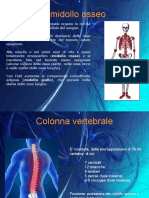
Colonna v)te*ale
La colonna vertebrale è divisa nelle regioni cervicale, toracica, lombare, sacrale e coccigea.
— 7 vertebre cervicali costituiscono il collo e si estendono inferiormente verso il tronco.
— La 1a vertebra cervicale si articola con i condili dell’osso occipitale, mentre la 7a si
articola con la 1a vertebra toracica.
— 12 vertebre toraciche formano la regione mediana del dorso e ciascuna si articola con
una o più paia di coste; la 12a si articola con la 1a vertebra lombare.
— 5 vertebre lombari formano la parte inferiore del dorso; la 5a vertebra lombare si articola
con il sacro che, a sua volta, si articola con il coccige.
Durante lo sviluppo, il sacro si forma a seguito della fusione di cinque vertebre e questa
fusione termina attorno ai 25 anni; il coccige è inizialmente formato da tre-cinque vertebre.
La lunghezza totale della colonna di un adulto è in media 71 cm.
La colonna vertebrale mostra 4 curvature:
• Cervicale → o lordosi cervicale
• Toracica → o cifosi toracica
• Lombare → o lordosi lombare
• Sacrale → o cifosi sacrale
Quella toracica e sacrale sono dette curvature primarie o di accomodazione; quella cervicale
e lombare sono dette curvature secondarie o di compensazione. Il loro scopo è allineare il
peso con l’asse del corpo.
Generalmente, ogni vertebra presenta anteriormente un corpo spesso, di forma cilindrica,
dal quale si estende posteriormente un arco vertebrale. I processi articolari si proiettano da
quest’ultimo su entrambi i lati.
Il corpo vertebrale è la parte che trasferisce il peso lungo l’asse della colonna vertebrale;
ognuno è unito a quello adiacente attraverso legamenti, e sono separati per mezzo di
cuscinetti di fibrocartilagine detti dischi intervertebrali.
L’arco vertebrale (o arco neurale) delimita i margini laterali e posteriore del foro vertebrale,
che circonda il midollo spinale; i peduncoli originano dai margini posterolaterali del corpo.
Le lamine si estendono a completare il tetto dell’arco, e dalla fusione delle lamine origina
sulla linea mediana un processo spinoso (palpabili attraverso la cute del dorso). I processi
Document shared on www.docsity.com
trasversi si proiettano lateralmente su ambedue i lati, dal punto in cui le lamine si uniscono
ai peduncoli (anche i processi articolari originano in questo punto). Su ogni lato sono
presenti un processo articolare superiore ed uno inferiore; i primi si proiettano cranialmente,
i secondi caudalmente. I processi articolari inferiori di una vertebra si articolano con i
processi articolari superiori della vertebra sottostante; ciascuno di essi presenta una
superficie liscia detta faccetta articolare.
Gli archi vertebrali della colonna formano nell’insieme il canale vertebrale, che contiene il
midollo spinale; esso però non è completamente circondato da osso, in quanto sono presenti
dei fori intervertebrali tra i peduncoli di vertebre contigue. Questi permettono il passaggio di
nervi.
Le regioni vertebrali sono:
— Vertebre cervicali: sono 7 e sono quelle di minori dimensioni; si estendono dall’osso
occipitale al torace. La prima, la seconda e la settima sono atipiche, mentre le altre sono
tipiche. Presentano un corpo relativamente piccolo e a questo livello il midollo spinale ha
dimensioni maggiori.
Atlante (C1): sostiene la testa, articolandosi con i condili dell’osso occipitale; la sua
articolazione permette la flessione in avanti e l’estensione indietro (“sì”), ma
impedisce la torsione. Esso si differenzia dalle altre vertebre in quanto: non presenta
un corpo; ha due archi vertebrali semicircolari (uno anteriore ed uno posteriore)
contenenti ciascuno un tubercolo anteriore ed uno posteriore; vi sono faccette
articolari superiori ovoidali e faccette articolari inferiori rotondeggianti; foro
vertebrale più ampio.
Epistrofeo (C2): durante lo sviluppo, il corpo dell’atlante si fonde al corpo della
seconda vertebra cervicale, detta epistrofeo; questa fusione dà origine al dente (o
processo odontoideo), motivo per la quale tra le due non è presente un disco
intervertebrale. Il legame fissa il dente sulla superficie interna dell’atlante, formando
un perno per la rotazione del cranio rispetto alla colonna vertebrale. Ciò permette la
rotazione da un lato all’altro (“no”).
Vertebra prominente (C7): ha un lungo e sottile processo spinoso ed è l’interfaccia tra la
lordosi cervicale e la cifosi toracica; i processi trasversi sono estesi, mentre i fori
trasversi sono ridotti o assenti. Il legamento nucale comincia a questo livello e si
estende cranialmente verso la cresta occipitale esterna; questo agisce quando la testa
è eretta, in modo da mantenere la lordosi cervicale senza sforzo muscolare.
— Vertebre toraciche: sono 12; una tipica vertebra di questa zona ha un corpo a forma di
cuore, un foro vertebrale più piccolo rispetto alle precedenti, ed un lungo e sottile processo
spinoso. Ciascuna di loro si articola con le coste a livello della superficie dorsolaterale del
corpo: le vertebre da T1 a T8 presentano faccette costali per l’articolazione con due coppie
di coste; da T9 a T12 hanno una singola faccetta costale su ciascun lato in quanto si
articolano con solo una coppia di coste.
I processi trasversali da T1 a T10 sono robusti e le loro superfici anterolaterali presentano
faccette costali trasverse per l’articolazione con i tubercoli costali.
— Vertebre lombari: sono 5 e sono le più grandi; il corpo è quindi voluminoso, e le superfici
superiore ed inferiore sono ovoidali. Non vi sono faccette articolari e il foro vertebrale è
triangolare. Esse sostengono il peso maggiore e sono frequenti danni da compressione; il
danno più comune è l’ernia del disco (rottura del suo tessuto connettivo).
Document shared on www.docsity.com
— Osso sacro: è costituito dalla fusione di 5 vertebre sacrali; questa struttura fornisce
protezione per organi degli apparati riproduttivo, digerente e urinario, oltre che collegare lo
scheletro assile alla cintura pelvica dello scheletro appendicolare.
Esso presenta una convessità dorsale; la porzione inferiore è ristretta e forma l’apice sacrale,
mentre la superficie posteriore è la base. Vi è una sporgenza dell’estremità anteriore della
base, detta promontorio sacrale, ed è un importante punto di repere durante l’esame della
pelvi femminile, ma anche durante travaglio e parto. I processi spinosi delle cinque vertebre
sacrali fuse tra loro formano una serie di rilievi detta cresta sacrale mediana; le lamine della
quinta non si uniscono però alla linea mediana e formano le corna sacrali. Questi rilievi
costituiscono i margini dello iato sacrale, orifizio di uscita del canale sacrale. I fori sacrali
posteriori rappresentano poi i fori intervertebrali.
L’ampiezza della curvatura è maggiore nel sesso maschile; lateralmente, la superficie
auricolare costituisce la superficie articolare per le ossa del cingolo pelvico (articolazione
sacroiliaca).
— Coccige: è un piccolo osso formate da 3-5 vertebre che si iniziano a fondere all’età di 26
anni; esso fornisce una superficie di inserzione per numerosi legamenti e per il muscolo
sfintere dell’ano. Le lamine sviluppate della prima vertebra coccigea sono dette corna del
coccige, che si uniscono alle corna del sacro. Nei maschi il coccige è rivolto anteriormente,
nelle femmine inferiormente; nelle persone molto anziane, può essere fuso con il sacro.
Gabbia t"acica
La gabbia toracica svolge due funzioni principali:
— protegge cuore, polmoni, timo e altre strutture accolte nella cavità toracica.
— fornisce un punto di inserzione ai muscoli coinvolti nella respirazione, nel mantenimento
della posizione della colonna vertebrale e nei movimenti del cingolo scapolare e degli arti
superiori.
Esistono 12 paia di coste; le prime 7 paia sono dette coste vere (o vertebrosternali), in quanto
sono connesse allo sterno dalle cartilagini costali. Le coste dall’ottavo al dodicesimo paio
sono dette coste false (o vertebrocondrali) perché non si connettono allo sterno in maniera
diretta: le cartilagini costali delle coste 8-10 si fondono tra loro prima di raggiungere lo
sterno; le ultime due paia sono dette coste fluttuanti poiché non si collegano con lo sterno.
La testa di ogni costa si articola con il corpo di una vertebra toracica. Dopo un breve collo, il
tubercolo si proietta dorsalmente; la porzione inferiore del tubercolo presenta una faccetta
articolare che si articola con il processo trasverso della vertebra toracica. Quando invece la
costa si articola tra vertebre adiacenti, la superficie articolare è divisa in emifaccette
articolari superiore e inferiore per mezzo della cresta interarticolare.
L’angolo costale indica il punto in cui il corpo della costa inizia a curvare verso lo sterno; la
superficie interna della costa è lievemente concava, ed un evidente solco costale è lungo il
margine inferiore per segnare il decorso di nervi e vasi sanguigni. La superficie esterna è
invece convessa e fornisce inserzione ai muscoli del cingolo scapolare e del tronco.
Lo sterno dell’adulto è un osso piatto posto al centro della linea mediana anteriore del
torace; è costituito da 3 parti:
• Il manubrio, di forma triangolare, si articola con le clavicole dello scheletro appendicolare
e con le cartilagini del primo paio di coste. È la parte più estesa e più craniale dello
sterno; l’incisura giugulare è un incavo sulla superficie superiore del manubrio, situato tra
le incisure clavicolari;
• Il corpo, di forma allungata, si estende verso il basso lungo la linea mediana.
Document shared on www.docsity.com
• Il processo xifoideo, la parte più piccola dello sterno, è attaccato alla superficie inferiore
del corpo; qui si inseriscono il diaframma toracico e i muscoli retti dell’addome.
Prima dei 25 anni, che coincidono con la fine della sua fusione, lo sterno è costituito da 4
ossa.
(Componente appendicol#e)
+to sup)i"e: cingolo scapol#e e p#te lib)a
Lo scheletro della parte libera dell’arto superiore è costituito dall’omero nel braccio, da
radio e ulna nell’avambraccio, dalle ossa carpali nel polso, dalle ossa metacarpali e dalle
falangi nella mano. Ciascun arto si articola con il tronco attraverso il cingolo scapolare (o
cingolo toracico); la clavicola, a forma di S, si articola con il manubrio dello sterno
costituendo l’unica connessione diretta tra cingolo scapolare e scheletro assile.
— Cingolo scapolare: è costituito da clavicola e scapola, i cui movimenti stabilizzano
l’articolazione della spalla, fornendo una base per il movimento dell’arto che viene
determinato dai muscoli che originano in questo punto.
— Clavicola: connette il cingolo scapolare allo scheletro assile; ciascuna di esse origina a
livello del margine laterale superiore del manubrio dello sterno, lateralmente all’incisura
giugulare. Dall’estremità sternale, la clavicola assume una forma ad S fino ad articolarsi con
l’acromion della scapola (estremità acromiale). La superficie superiore, liscia, si trova sotto
alla cute, mentre la superficie inferiore, rugosa, è caratterizzata da linee marcate e tubercoli:
il tubercolo conoide si trova verso l’estremità acromiale, la tuberosità costale in quella
sternale.
— Scapola: il corpo della scapola ha la forma di un triangolo e presenta diversi punti di
repere per l’inserzioni di muscoli e legamenti; i tre lati costituiscono i margini superiore,
mediale (o vertebrale) e laterale (o ascellare). Gli angoli sono definiti superiore, inferiore e
laterale: l’angolo laterale, o testa della scapola, contiene la cavità glenoidea a livello della
quale la scapola si articola con l’estremità prossimale dell’omero (articolazione gleno-
omerale o scapolo-omerale). La fossa sottoscapolare rappresenta la faccia anteriore della
scapola. Sul margine superiore della cavità glenoidea, si estendono due ampi processi:
Il processo coracoideo, anteriore, funge da sito di origine per il capo breve del bicipite
brachiale; alla base di questo processo si trova l’incisura soprascapolare.
L’acromion, posteriore, forma un angolo di 90° con l’estremità laterale della spina
della scapola; rappresenta uno dei punti di inserzione del trapezio. Inoltre si articola
con la clavicola nell’articolazione acromioclavicolare.
Vi sono vari siti di inserzione sulla superficie della scapola: il tubercolo sopraglenoideo è il
punto di origine del capo lungo del bicipite brachiale; il tubercolo infraglenoideo è il punto
di origine del capo lungo del tricipite brachiale. L’acromion continua con la spina della
scapola, che attraversa il corpo della scapola; divide la superficie posteriore in due regioni:
l’area al di sopra della spina è la fossa sopraspinata, sito di origine del muscolo sopraspinato;
l’area inferiore alla spina costituisce la fossa infraspinata, sito di origine del muscolo
infraspinato.
Parte libera dell’arto superiore:
— Omero: osso prossimale della parte libera dell’arto superiore; la porzione superiore
mediale rappresenta la testa dell’omero, che si articola con la scapola a livello della cavità
glenoidea. Il margine laterale dell’epifisi presenta una sporgenza, il tubercolo maggiore (o
grande tuberosità) dell’omero, che forma il margine laterale della spalla. Il tubercolo
maggiore presenta 3 impronte per l’inserzione di muscoli che originano sulla scapola: il
Document shared on www.docsity.com
muscolo sopraspinato sull’impronta superiore, il muscolo infraspinato su quella intermedia e
il muscolo piccolo rotondo su quella inferiore. Il tubercolo minore (o piccola tuberosità) si
trova sulla superficie anteriore e mediale dell’epifisi prossimale, e costituisce il sito di
inserzione del muscolo sottoscapolare. I due tubercoli sono separati dal solco
intertubercolare; il collo anatomico, al di sotto della testa dell’omero, segna il limite distale
della capsula articolare dell’articolazione scapolo-omerale. In posizione distale rispetto ai
tubercoli, il collo chirurgico segna invece la metafisi dell’osso in via di accrescimento.
In sezione, la diafisi (corpo) è rotondeggiante; la tuberosità deltoidea si trova lungo il
margine laterale del corpo, e qui si inserisce il muscolo deltoide (da qui il nome).
L’epifisi distale è dominata dalla superficie articolare; è divisa in due distinte regioni,
rappresentate dalla troclea e dal condilo:
La troclea è in posizione mediale, ha la forma di una puleggia e si articola con l’ulna;
si estende dalla base della fossa coronoidea della faccia anteriore, alla fossa
oleocranica della faccia posteriore.
Il condilo costituisce la porzione laterale e si articola con la testa del radio; la fossa
radiale è situata al di sopra del condilo e accoglie una piccola sporgenza della testa
del radio durante la flessione del gomito.
Sulla faccia posteriore, vi è il solco radiale sulla quale decorre il nervo radiale, che trasmette
le informazioni sensitive provenienti dal dorso della mano e fornisce il controllo motorio ai
muscoli che determinano l’estensione del gomito. Vicino all’estremità distale dell’omero, il
corpo si espande lateralmente, formando una superficie triangolare; due processi si
sviluppano sopra ciascuna articolazione, fornendo superfici per le origini dei muscoli
dell’avambraccio: l’epicondilo (laterale) e l’epitroclea (epicondilo mediale), che si proiettano
dai lati dell’epifisi distale dell’omero fino all’articolazione del gomito.
— Ulna: sostiene l’avambraccio ed è parallelo al radio; si trova medialmente rispetto a
quest’ultimo. L’olecrano (o processo olecranico) dell’ulna costituisce la sporgenza del gomito,
formando la porzione superiore e posteriore dell’epifisi prossimale. Sulla superficie anteriore,
l’incisura trocleare (o incisura semilunare) si articola con la troclea dell’omero (l’olecrano
forma il labbro superiore dell’incisura, mentre il processo coronoideo quello inferiore).
Durante l’estensione del gomito, l’olecrano viene accolto nella fossa olecranica della faccia
posteriore dell’omero, mentre durante la flessione il processo coronoideo si porta nella fossa
coronoidea della faccia anteriore dell’omero. Lateralmente al processo coronoideo, l’incisura
radiale accoglie la testa del radio nell’articolazione radioulnare prossimale.
Il corpo dell’ulna è triangolare; la membrana interossea unisce i margini laterale dell’ulna e
mediale del radio. Distalmente quest’osso termina con la testa dell’ulna, il cui margine
posteriore presenta un processo stiloideo; qui si inserisce un disco articolare fibroso, che isola
la testa dell’ulna dalle ossa del polso.
— Radio: osso laterale dell’avambraccio; la testa (o capitello radiale) a forma di disco si
articola con il condilo dell’omero. Il collo si estende dalla testa del radio alla prominente
tuberosità radiale, dove si inserisce il muscolo bicipite brachiale. Per via della cartilagine tra
l’ulna e le ossa prossimali del polso, solo l’estremità distale del radio partecipa
all’articolazione del polso (articolazione radiocarpica).
La superficie mediale dell’estremità distale si articola con la testa dell’ulna a livello
dell’incisura ulnare del radio (articolazione radioulnare distale). L’articolazione radioulnare
prossimale permette la rotazione mediale o laterale della testa del radio; la rotazione mediale
a questo livello vede l’incisura ulnare del radio ruotare attorno alla superficie rotondeggiante
della testa dell’ulna. Il risultato del movimento è detto pronazione; il contrario, che consiste
nella rotazione laterale a livello delle articolazioni radioulnari, è detto supinazione.
Document shared on www.docsity.com
— Polso: è una regione posta fra l’avambraccio e la mano; il segmento prossimale
corrisponde al carpo, che conta 8 ossa carpali disposte su due file (4 sulla fila prossimale e 4
sulla fila distale). Quelle prossimali sono:
• Scafoide → localizzato sul margine laterale del polso, vicino al processo stiloideo del
radio;
• Semilunare → medialmente all’osso scafoide e si articola col radio;
• Piramidale → (triangolare) mediale rispetto al semilunare, ha forma di una piccola
piramide e si articola con il disco articolare fibroso che separa la testa dell’ulna dal carpo;
• Pisiforme → a forma di pisello, si trova anteriormente al piramidale ed è il più mediale di
tutte le altre ossa del carpo.
Sono invece distali:
• Trapezio → osso laterale della fila distale e si articola con lo scafoide;
• Trapezoide → a forma di cuneo, si trova medialmente al trapezio e anch’esso si articola
con lo scafoide;
• Capitato → (grande osso) è l’osso più voluminoso del carpo e si trova tra il trapezoide e
l’uncinato;
• Uncinato → forma di uncino, l’osso mediale della fila distale del carpo.
Vi sono 5 ossa metacarpali che si articolano con le ossa della fila distale del carpo,
costituendo lo scheletro del palmo della mano. Per identificarle vengono utilizzati i numeri
romani, iniziando dall’osso metacarpale laterale. Ciascuno di esso ha una larga base
prossimale, un piccolo corpo ed una testa distale; in quest’ultima si articolano con le falangi.
Esistono 14 falangi in ciascuna mano: il pollice ne ha due, mentre tutte le altre ne hanno tre.
+to inf)i"e: cingolo pelvico e p#te lib)a
— Cingolo pelvico: è costituito da due ossa dell’anca (ossa coxali o innominate); il loro
compito è proteggere e sostenere i visceri. La pelvi comprende le ossa coxali dello scheletro
appendicolare, e il sacro e il coccige dello scheletro assile. La parte libera dell’arto inferiore è
costituita da 3 segmenti: coscia (prossimale), gamba (intermedia) e piede (distale).
Ciascun osso dell’anca dell’adulto si forma per la fusione di 3 ossa (che si completa a 25
anni): ileo, ischio e pube. Alla nascita, queste sono separate da cartilagine ialina.
L’articolazione sacroiliaca coinvolge le superfici auricolari del sacro e la superficie
posteromediale dell’ileo. Le porzioni anteromediali delle ossa dell’anca si connettono per
mezzo di un disco di fibrocartilagine, nella sinfisi pubica; sulla superficie laterale di ciascuna
è invece presente un incavo, l’acetabolo, nel quale si articola la testa del femore.
L’interruzione fra le estremità inferiori è detta incisura acetabolare, mentre lo spazio
delimitato dalla parete dell’acetabolo è detta fossa acetabolare. L’acetabolo contiene una
superficie curva a forma di C, la faccia semilunare, che si articola con la testa del femore.
— Anca: ileo, ischio e pube si incontrano a livello della fossa acetabolare: l’ileo, l’osso più
grande dei tre, costituisce la porzione superiore (circa i 2/5 della superficie acetabolare); esso
fornisce un’ampia area al di sopra dell’acetabolo per l’inserzione di muscoli, tendini e
legamenti. Le linee glutee anteriore, posteriore e inferiore costituiscono siti di origine per i
muscoli glutei. L’espansione iliaca inizia superiormente alla linea arcuata; il margine
anteriore comprende la spina iliaca anteroinferiore, al di sopra dell’incisura iliaca inferiore, e
continua anteriormente nella spina iliaca anterosuperiore. Incurvandosi posteriormente, il
margine superiore sostiene la cresta iliaca; quest’ultima termina a livello della spina iliaca
posterosuperiore. Inferiormente alla spina, il margine iliaco continua verso il basso con la
spina iliaca posteroinferiore, che si trova superiormente alla grande incisura ischiatica
(attraverso cui il nervo ischiatico lascia la cavità addominale e raggiunge l’arto inferiore).
Document shared on www.docsity.com
In prossimità del margine superiore e posteriore dell’acetabolo, l’ileo si fonde con l’ischio;
questo è il più robusto tra le 3 ossa. Posteriormente all’acetabolo, la spina ischiatica si
proietta al di sopra della piccola incisura ischiatica. Una sporgenza rugosa, la tuberosità
ischiatica, costituisce il margine posterolaterale; si questa sporgenza viene sostenuto il peso
del corpo quando siamo seduti.
Il ramo ischiatico si fonde poi anteriormente col pube, incontrando il ramo inferiore del
pube. Anteriormente, quest’ultimo ha inizio nel tubercolo pubico, dove incontra il ramo
superiore del pube, dov’è presente la cresta pubica. I rami pubico e ischiatico delimitano il
forame otturatorio; nel vivente, questo spazio è chiuso dalla membrana otturatoria.
— Pelvi: è costituita dalle due ossa dell’anca, dal sacro e dal coccige. È un anello osseo: le
parti anteriore e laterale sono costituite dalle due ossa dell’anca, mentre la parete posteriore
è formata dal sacro e dal coccige. La pelvi può essere divisa in grande (falsa) pelvi e piccola
(vera) pelvi.
La grande pelvi è costituita dalla porzione laminare (ala) di ciascun ileo, posta al di
sopra della linea ileopettinea; questa racchiude gli organi della porzione inferiore
della cavità addominale.
La piccola pelvi parte al di sotto della linea ileopettinea, che segna i confini della
cavità pelvica; sono comprese le porzioni inferiori di ciascun ileo, entrambe le ossa
pubiche, l’ischio di entrambi i lati, il sacro e il coccige. Il margine superiore osseo
della piccola pelvi è definito stretto superiore della pelvi. Quest’ultimo è l’apertura
che si trova sul versante inferiore; i tessuti molli che la chiudono inferiormente
costituiscono il pavimento pelvico e formano la regione del perineo.
Lo scheletro dell’arto inferiore è costituito da femore, patella (o rotula), tibia e fibula (o
perone), ossa del tarso, in corrispondenza della caviglia, ossa del metatarso e falangi delle
dita del piede.
— Femore: è l’osso più lungo e più pesante del corpo; distalmente si articola con la tibia
nell’articolazione del ginocchio. L’epifisi prossimale (o testa del femore) si articola con l’anca
a livello dell’acetabolo. Il legamento stabilizzante, detto legamento rotondo, si inserisce sulla
testa del femore a livello della depressione fovea capitis. Il collo si unisce poi al corpo, che
presenta una curvatura lungo l’asse longitudinale, in modo da facilitare lo scarico del peso.
Nei punti in cui vi sono tendini che prendono inserzione sul femore si sviluppano i
trocanteri: il grande trocantere si proietta lateralmente a livello del collo, mentre il piccolo
trocantere origina sulla superficie posteromediale del femore. Sulla superficie anteriore vi è
invece la linea intertrocanterica, che segna il limite distale della capsula articolare; questa
linea continua sulla superficie posteriore, al di sotto dei trocanteri, come cresta
intertrocanterica. Al di sotto di quest’ultima, la linea pettinea mediale e la tuberosità glutea
laterale rappresentano il punto di inserzione dei muscoli pettineo e grande gluteo
rispettivamente. La linea aspra, una cresta prominente, decorre poi al centro della superficie
posteriore del corpo femorale; distalmente, questa linea si divide in due creste
sopracondiloidee, una mediale ed una laterale, che delimitano la superficie poplitea.
La cresta sopracondiloidea mediale termina nel tubercolo adduttorio, al di sopra
dell’epicondilo mediale.
La cresta sopracondiloidea laterale termina a livello dell’epicondilo laterale.
I condili mediale e laterale si trovano distalmente agli epicondili, e continuano attraverso la
superficie inferiore del femore.
Document shared on www.docsity.com
Le superfici articolari si fondono per determinare la superficie patellare, sulla quale scivola la
patella; sulla superficie posteriore i due condili sono separati da una profonda fossa
intercondiloidea.
— Patella: è un osso sesamoide all’interno del tendine del muscolo quadricipite femorale,
muscolo estensore del ginocchio formato da 4 capi; tale osso aumenta la forza di contrazione
dei tendini del quadricipite e protegge la superficie anteriore dell’articolazione del ginocchio.
È grossolanamente triangolare e presenta una superficie anteriore convessa e rugosa,
un’ampia base superiore e un apice appuntito. Su questa si inserisce anche il legamento
patellare, che continua dall’apice della patella alla tibia. La superficie posteriore patellare
presenta due faccette concave (mediale e laterale) per l’articolazione con i condili mediale e
laterale del femore.
— Tibia: è il voluminoso osso mediale della gamba; i condili mediale e laterale del femore si
articolano con i condili mediale e laterale dell’epifisi prossimale della tibia. Il condilo laterale
presenta una faccetta per l’articolazione con la fibula (articolazione tibiofibulare prossimale).
Una cresta, l’eminenza intercondiloidea, è posta tra i due condili e su di essa vi sono due
tubercoli (mediale e laterale). La superficie anteriore della tibia presenta in prossimità dei
condili la tuberosità tibiale, che fornisce un sito di inserzione al legamento patellare.
Il margine anteriore inizia distalmente alla tuberosità tibiale e si estende lungo la superficie
tibiale anteriore; il margine laterale della diafisi costituisce la cresta interossea, sulla quale si
impianta la membrana interossea. Distalmente, la tibia si assottiglia e il margine mediale
termina in un processo detto malleolo mediale.
L’epifisi distale della tibia presenta la superficie articolare per l’articolazione tibiotarsica (o
talocrurale): una troclea che si instaura fra tibia e astragalo, osso prossimale del tarso. Il
malleolo mediale è il supporto per quest’articolazione, impedendo lo scivolamento laterale
della tibia sull’astragalo. La superficie posteriore della tibia presenta la linea del muscolo
soleo (o linea poplitea) che rappresenta la zona di inserzione di numerosi muscoli, tra cui il
popliteo e il soleo.
— Fibula: (o perone) è un osso sottile parallela al margine laterale della tibia; la testa della
fibula si articola con il margine laterale della tibia, sulla superficie posteroinferiore del
condilo laterale. Il margine mediale del corpo è unito alla tibia dalla membrana interossea
della gamba (o membrana interossea crurale); questa membrana aiuta a stabilizzare la
posizione dei due segmenti scheletrici. La fibula non partecipa all’articolazione del ginocchio
e non trasmette il peso alla caviglia e al piede, ma costituisce una sede per l’inserzione dei
muscoli. Inoltre, lateralmente all’articolazione della caviglia si trova un processo definito
malleolo laterale, che fornisce stabilità laterale alla caviglia.
— Ossa del tarso: sono 7 e sono:
• Talo → (o astragalo) trasmette il peso del corpo dalla tibia in avanti verso le dita dei piedi.
L’articolazione tibiotarsica coinvolge la superficie superiore liscia della troclea del talo
(con due superfici articolari, una laterale ed una mediale: la prima per il malleolo laterale
della fibula, la seconda per il malleolo mediale della tibia).
• Calcagno → è il più voluminoso osso del tarso, ed essendo sotto al talo viene trasmessa
anche su di esso la maggior parte del peso corporeo. La parte posteriore è costituita da
una sporgenza nella quale si inserisce il tendine calcaneale (tendine di Achille). I muscoli
del polpaccio sollevano il tallone e la pianta del piede.
• Osso cuboide → si articola con la superficie anterolaterale del calcagno.
• Osso navicolare → posto sulla superficie mediale della caviglia, si articola con la
superficie anteriore del talo; la sua superficie distale si articola con le 3 ossa cuneiformi.
Document shared on www.docsity.com
• Ossa cuneiformi → sono 3, hanno forma di cuneo e sono disposte su una fila anteriore al
navicolare. Sono denominate in base alla loro posizione: osso cuneiforme mediale,
intermedio e laterale.
Le superfici distali del cuboide e delle ossa cuneiformi si articolano con le ossa metatarsali
del piede. Le ossa metatarsali sono 5 e formano lo scheletro del metatarso del piede; sono
indicate con i numeri romani da I a V: partendo da quelle più mediali, le prime 3 si
articolano con le 3 ossa cuneiformi, mentre le ultime 2 si articolano con il cuboide.
Le 14 falangi hanno la stessa organizzazione anatomica di quelle della mano: il primo dito,
l’alluce, ha due falangi, le altre quattro presentano tre falangi ciascuna.
(+ticolazioni)
Cla%ificazione dee #ticolazioni
Vi sono due differenti categorie di articolazioni (metodo morfologico):
— articolazioni per continuità (due ossa collegate tra loro tramite l’interposizione di tessuto),
chiamate sinartrosi, classificate in base al tipo di tessuto connettivo interposto tra le superfici
articolari.
— articolazioni per contiguità (due ossa vicine, ma separate), chiamate diartrosi, classificate
in base alla forma della superficie articolare.
Invece, in base all’ampiezza del movimento consentito dall’articolazione (metodo
funzionale), possono essere classificate in:
— articolazioni immobili, dette sinartrosi;
— articolazioni scarsamente mobili, dette anfiartrosi;
— articolazioni mobili, dette diartrosi.
Le prime due sono classificate come fibrose o cartilaginee, le diartrosi secondo il grado di
movimento permesso.
• Una sutura è un tipo di sinartrosi presente tra le ossa del cranio, nelle quali i capi
articolari sono uniti da tessuto connettivo; esse sono organizzate in modo da permettere
la propagazione delle forze da un osso a un altro con il minimo movimento articolare.
Una gonfosi è una forma specializzata di sinartrosi, che fissa ciascun dente all’alveolo
corrispondente e il tessuto connettivo presente è di tipo lasso (legamento periodontale). In
un osso in via di sviluppo, diafisi ed epifisi sono tenute insieme da un disco epifisario
cartilagineo, costituendo un esempio di sinartrosi cartilaginea detta sincondrosi. È detta
invece sinostosi quando due ossa separate si fondono creando un’articolazione immobile.
• Un’anfiartrosi permette movimenti molto limitati: in una sindesmosi, un legamento tiene
insieme e limita il movimento delle ossa che partecipano all’articolazione (es. tra tibia e
fibula, tra radio e ulna con membrana interossea). Un altro esempio di anfiartrosi si può
trovare a livello di una sinfisi, in cui le ossa sono separate da un cuscinetto di
fibrocartilagine mentre le superfici articolari sono rivestite da cartilagine ialina.
• Le diartrosi, o articolazioni sinoviali, permettono un ampio grado di movimento: le
superfici ossee non sono a contatto, ma sono rivestite da cartilagini articolari (la matrice
contiene una grande quantità di liquidi) e si realizzano in genere tra le epifisi delle ossa
lunghe. Tutte presentano le stesse caratteristiche di base: una capsula articolare,
cartilagini articolari, una cavità articolare contenente liquido sinoviale, una membrana
sinoviale che riveste la capsula articolare, strutture accessorie, nervi sensitivi e vasi
sanguigni.
La capsula articolare è costituita da uno strato esterno di tessuto connettivo fibroso denso
e da una membrana sinoviale (o sinovia) che riveste la cavità articolare e termina a livello
delle cartilagini articolari; quest’ultima produce il liquido sinoviale, le cui funzioni sono:
Document shared on www.docsity.com
Azione lubrificante → riduce l’attrito tra le superfici articolari, grazie anche alla
presenza di ialuronano e lubricina.
Distribuzione dei nutrienti → vi sono 3 ml di liquido sinoviale in un articolazione di
questo genere; questo, circola nella cavità trasportando nutrienti e gas mentre
rimuove prodotti di scarto.
Ammortizzamento → attenua traumi nelle articolazioni sottoposte a compressione
(es. anca, ginocchio e caviglia durante la deambulazione).
Le articolazioni sinoviali possono presentare inoltre una serie di strutture accessorie:
— cartilagini e cuscinetti adiposi → i menischi e i dischi articolari sono cuscinetti
fibrocartilaginei che possono suddividere una cavità sinoviale, indirizzando il flusso del
liquido sinoviale e riducendo il movimento dell’articolazione; i cuscinetti adiposi, spesso
situati alla periferia dell’articolazione, forniscono invece protezione alle cartilagini
articolari.
— legamenti → due tipi di legamenti accessori sostengono e rafforzano le articolazioni
sinoviali: i legamenti capsulari, costituiti da ispessimenti localizzati nella capsula
articolare; i legamenti extracapsulari, esterni alla capsula articolare.
— tendini → pur non partecipando alla costituzione dell’articolazione, possono
attraversarla o circondarla; la contrazione muscolare li mantiene in tensione e la loro
presenza limita l’ampiezza del movimento dell’articolazione.
— borse → piccole tasche di tessuto connettivo che riducono l’attrito e assorbono gli urti;
sono rivestite da membrana sinoviale e contengono liquido sinoviale. Si formano nelle
sedi in cui un tendine o un legamento sfregano contro un altro tessuto, e soprattutto nelle
articolazioni sinoviali. Le guaine tendinee sinoviali sono borse di forma tubulare che
circondano i tendini nei punti di passaggio su una superficie ossea.
F"ma e funzione dee #ticolazioni
Vi sono diversi movimenti che caratterizzano le articolazioni sinoviali:
— movimento angolare → comprende l’abduzione, l’adduzione, la flessione e l’estensione.
L’abduzione è il movimento di allontanamento dall’asse longitudinale mediano del
corpo lungo il piano frontale (es. sollevamento laterale dell’arto).
L’adduzione è il movimento opposto.
La flessione è il movimento che si svolge sul piano sagittale che riduce l’angolo tra gli
elementi ossei che si articolano (.
L’estensione incrementa questo angolo.
La circumduzione, ad es. quello che compie il braccio nel disegnare un cerchio alla
lavagna con un solo movimento continuo.
— rotazione → ad es. i movimenti degli arti, se la superficie anteriore ruota verso l’interno è
detta rotazione interna o mediale; se ruota verso l’esterno si parla di rotazione esterna o
laterale. È detto pronazione il movimento che vede il palmo rivolto all’indietro, mentre il
movimento opposto è detto supinazione.
— movimenti speciali → che sono:
L’eversione è il movimento di rotazione della pianta del piede verso l’esterno; il
movimento opposto è l’inversione.
La flessione dorsale e la flessione plantare.
L’inclinazione laterale, quando la colonna vertebrale si flette su un lato.
La protrusione consiste nel movimento di un segmento del corpo in avanti, lungo il
piano orizzontale (es. mandibola quando si afferra con i denti inferiori il labbro
superiore); la retrazione è il movimento opposto.
Document shared on www.docsity.com
L’opposizione è un movimento del pollice che lo pone in contatto con il palmo della
mano o con le altre dita; la retrazione è il movimento opposto.
L’elevazione e la depressione, quando un segmento si muove in direzione superiore o
inferiore.
+ticolazione temp"omandibol#e
L’articolazione temporomandibolare si realizza tra la fossa mandibolare dell’osso temporale
e il processo condiloideo della mandibola; la sua peculiarità è avere sulle superfici articolari
della cartilagine fibrosa anziché ialina, ma anche la presenza di un disco fibrocartilagineo tra
le ossa che si articolano (articolazione doppia e completa). La capsula articolare non è ben
definita; la parte laterale, relativamente spessa, è definita legamento laterale. Sono presenti
anche due legamenti extracapsulari:
• il legamento stilomandibolare, esteso dal processo stiloideo del temporale al margine
posteriore dell’angolo del ramo mandibolare;
• il legamento sfenomandibolare, dalla spina dello sfenoide alla superficie mediale del ramo
mandibolare.
L’articolazione temporomandibolare è una condiloartrosi.
+ticolazioni int)v)te*ali
Tutte le vertebre a partire da C2 fino a S1 si articolano tramite sinfisi tra i corpi vertebrali e
articolazioni sinoviali tra le faccette articolari
— articolazioni zigapofisarie → (o articolazioni tra le faccette articolari) sono articolazioni
sinoviali che si instaurano tra i processi articolari superiori ed inferiori di vertebre adiacenti;
le superfici articolari sono ricoperte da cartilagine ialina e consentono movimenti come
flessione, estensione, inclinazione laterale e rotazione della colonna vertebrale.
— dischi intervertebrali → dall’epistrofeo al sacro, le vertebre sono ammortizzate dai dischi
intervertebrale (nel sacro e nel coccige le vertebre si fondono per sinostosi). Svolgono due
funzioni: separano le singole vertebre e trasmettono il carico da una vertebra all’altra.
Ciascun disco è composto da uno strato esterno di cartilagine fibrosa, l’anello fibroso, che
circonda il nucleo polposo gelatinoso (costituito principalmente da acqua e fibre reticolari ed
elastiche sparse); quest’ultimo conferisce elasticità al disco. Le superfici superiore ed inferiore
del disco sono invece ricoperte da sottili piastre terminali vertebrali, di cartilagine ialina e
fibrosa.
I movimenti della colonna comprimono il nucleo polposo e lo spostano in direzione opposta;
con l’avanzare dell’età, il suo contenuto di acqua diminuisce e il disco perde
progressivamente la funzione di ammortizzatore.
— legamenti intervertebrali → vi sono:
il legamento longitudinale anteriore, che aderisce ai dischi intervertebrali e alla
superficie anteriore di ciascun corpo vertebrale;
il legamento longitudinale posteriore, parallelo al precedente, ma passa sulle superfici
posteriori dei corpi vertebrali;
i legamenti gialli connettono le lamine di vertebre adiacenti;
i legami interspinosi connettono i processi spinosi di vertebre adiacenti;
il legamento sopraspinoso interconnette gli apici dei processi spinosi da C7 a L3 o L4.
Il legamento nucale è la porzione spessa del legamento sopraspinoso che si estende
dalla base del cranio a C7.
Document shared on www.docsity.com
Comple%o #ticol#e dea spaa
Il complesso articolare della spalla è costituito dalla clavicola, dalla scapola, dall’omero e
dalle articolazioni associate, ovvero articolazione sternoclavicolare e gleno-omerale (o della
spalla). Esso collega l’arto superiore al torace
— articolazione sternoclavicolare → articolazione sinoviale tra capo mediale della clavicola
e manubrio dello sterno; i suoi movimenti spostano la scapola sulla parete toracica, aiutando
l’articolazione della spalla a raggiungere il massimo grado di movimento.
— articolazione della spalla → (o gleno-omerale) articolazione lassa e con capi articolari
poco profondi, infatti è tra tutte le articolazione del corpo, quella che permette la più ampia
escursione di movimenti (per questo va più frequentemente incontro a lussazione). È
classificata come enartrosi, nella quale la testa dell’omero si articola con la cavità glenoidea
della scapola. Sul margine della cavità glenoidea si inserisce un labbro glenoideo
fibrocartilagine, che ne aumenta la profondità; funge inoltre da attacco per i legamenti
gleno-omerali e per il capo lungo del muscolo bicipite brachiale.
La capsula articolare, che si estende dal collo della scapola all’omero, è di dimensioni
maggiori rispetto al contorno dei capi e la sua struttura contribuisce alla gamma di
movimenti dell’articolazione della spalla.
I legamenti principali sono:
legamenti gleno-omerali → partecipano alla stabilizzazione articolare solo se l’omero
raggiunge o supera normali limiti di movimento;
legamenti coraco-omerale → origina alla base del processo coracoideo e si inserisce
sul tubercolo maggiore dell’omero;
legamento coracoacromiale → occupa lo spazio tra il processo coracoideo e
l’acromion;
legamento acromioclavicolare → collega l’acromion alla clavicola e limita i
movimenti della clavicola a livello dell’acromion;
legamenti coracoclavicolari → connettono la clavicola al processo coracoideo e
limitano i movimenti tra clavicola e scapola;
legamento trasverso dell’omero → si estende tra il tubercolo maggiore e il tubercolo
minore e trattiene il tendine del capo lungo del muscolo bicipite brachiale.
+ticolazioni del gomito e radiouln#i
— articolazione del gomito → è composta dalle articolazioni tra omero e ulna, e omero e
radio, che permettono la flessione e l’estensione del gomito. Quella più voluminosa e
resistente è l’articolazione omeroulnare, nella quale la troclea dell’omero si proietta
nell’incisura trocleare dell’ulna. A livello dell’articolazione omeroradiale, posta lateralmente
alla precedente, il condilo omerale si articola con la testa del radio.
La superficie mediale dell’articolazione del gomito è stabilizzata dal legamento collaterale
ulnare, che si estende dall’epitroclea dell’omero; il legamento collaterale radiale stabilizza la
superficie laterale dell’articolazione, estendendosi tra l’epicondilo dell’omero e il legamento
anulare che connette la testa del radio all’ulna.
— articolazioni radioulnari → a livello dell’articolazione radioulnare prossimale, la testa del
radio si articola con l’incisura radiale dell’ulna. La testa del radio è mantenuta in sede dal
legamento anulare e dal legamento quadrato; l’articolazione radioulnare distale è una
diartrosi trocoide in cui le superfici articolari sono l’incisura ulnare del radio, l’incisura
radiale dell’ulna e un disco articolare.
Document shared on www.docsity.com
+ticolazione del polso e dea mano
— articolazioni del polso → è costituita dall’articolazione radiocarpica e dalle articolazioni
intercarpiche;
l’articolazione radiocarpica coinvolge la superficie articolare distale del radio e le tre
ossa prossimali del carpo: scafoide, semilunare e piramidale. È una condiloartrosi
le articolazioni intercarpiche sono articolazioni piane che permettono movimenti di
scivolamento e di lieve rotazione.
Una capsula di tessuto connettivo fibroso circonda il polso e stabilizza la posizione delle
singole ossa del carpo; i principali legamenti che rinforzano questa capsula sono:
• il legamento radiocarpico palmare, che connette l’estremità distale del radio alla
superficie anteriore di scafoide, semilunare e piramidale;
• il legamento radiocarpico dorsale, che connette l’estremità distale del radio alla superficie
posteriore delle stesse ossa;
• il legamento collaterale ulnare, che si estende dal processo stiloideo dell’ulna alla
superficie mediale dell’osso piramidale;
• il legamento collaterale radiale, che si estende dal processo stiloideo del radio alla
superficie laterale dello scafoide
— articolazioni della mano → le ossa del carpo si articolano con le ossa metacarpali; il
primo osso metacarpale presenta un’articolazione a sella a livello del polso (articolazione
carpometacarpica del pollice), mentre tutte le altre sono articolazioni piane. Vi sono poi le
articolazioni intercarpiche (tra le ossa del carpo) e metacarpofalangee (tra le ossa
metacarpali e le falangi prossimali); quest’ultime sono condiloartrosi.
+ticolazione de'anca
L’articolazione dell’anca è un’enartrosi nella quale un cuscinetto fibrocartilagineo, il labbro
acetabolare, ricopre la superficie articolare dell’acetabolo e si estende ai lati dell’incisura
acetabolare. La capsula articolare, molto resistente, contribuisce alla stabilità articolare. Si
estende dalle superfici laterale e inferiore del cingolo pelvico alla linea intertrocanterica e
alla cresta intertrocanterica del femore, racchiudendo testa e collo di quest’ultimo.
Quattro ampi legamenti rinforzano la capsula articolare: i legamenti ileofemorale,
pubofemorale e ischiofemorale, che rappresentano un ispessimento della capsula; e il
legamento acetabolare trasverso, che unisce i margini dell’incisura acetabolare. Un quinto
legamento, il legamento della testa del femore (o legamento rotondo), si inserisce al centro
della testa del femore e viene messo in tensione quando la coscia flessa va incontro a
rotazione esterna.
+ticolazione del ginocchio
L’articolazione del ginocchio, insieme alle articolazioni dell’anca e della caviglia, sostiene il
peso del corpo quando è nella stazione eretta. Presenta la maggior ampiezza di movimento
(fino a 160°) rispetto a tutte le altre articolazioni dell’arto inferiore; è priva della grande
massa muscolare che sostiene e rafforza l’articolazione dell’anca, ed è priva dei legamenti
che sostengono l’articolazione della caviglia. Funziona come un ginglimo angolare, ma
morfologicamente dovrebbe essere considerata una condiloartrosi doppia e incompleta, per
la presenza dei menischi.
Il ginocchio è composto da due articolazioni comprese all’interno di una capsula articolare:
una tra tibia e femore (articolazione femorotibiale) e l’altra tra la patella e la superficie
patellare del femore (articolazione femoropatellare).
Tra le superfici articolari della tibia e del femore vi sono i menischi laterale e mediale, che
agiscono da ammortizzatori e si adattano alla forma delle superfici articolari durante i
Document shared on www.docsity.com
cambiamenti di posizione del femore. I principali legamenti di supporto che stabilizzano
quest’articolazione sono:
• il tendine del muscolo quadricipite femorale, che passa sulla superficie anteriore
dell’articolazione comprendendo la patella, e continuandosi come legamento patellare
fino alla tuberosità tibiale.
Gli altri legamenti sono definiti extracapsulari o intracapsulari; i primi comprendono:
• il legamento collaterale tibiale (legamento collaterale mediale) che rinforza la superficie
mediale del ginocchio, e il legamento collaterale fibulare (legamento collaterale laterale) di
rinforzo alla superficie laterale. Stabilizzano quando il ginocchio è in estensione completa;
• legamenti poplitei, superficiali, che si estendono tra il femore e le teste della tibia e della
i
fibula, sul versante dorsale.
I legamenti intracapsulari sono:
• il legamento crociato anteriore e il legamento crociato posteriore, che connettono le aree
intercondiloidee della tibia ai condili femorali. Limitano i movimenti anteriori e posteriori
del femore, dove si inseriscono.
Il ginocchio si blocca quando è in posizione estesa. Durante una completa estensione, una
minima rotazione laterale della tibia mette in tensione il legamento crociato anteriore, fa in
modo che i tubercoli tibiali si incastrino nell’incisura intercondiloidea e blocca il menisco tra
la tibia e il femore.
+ticolazione dea caviglia e del piede
— articolazione della caviglia → (o articolazione talocrurale) è un ginglimo angolare
formato dalle articolazioni tra tibia, fibula e talo (astragalo); l’articolazione tibiotarsica è
quella che a livello della caviglia sostiene il peso corporeo, e si realizza tra la superficie
articolare distale della tibia e la troclea del talo. Questa stabilità è determinata da 3
articolazioni: tibiofibulare prossimale, tibiofibulare distale e fibulotalare.
L’articolazione tibiofibulare prossimale è un’artrodia che si realizza tra la superficie
posterolaterale della tibia e la testa della fibula.
L’articolazione tibiofibulare distale consiste in una sindesmosi fibrosa tra le faccette
distali della tibia e della fibula.
L’articolazione fibulotalare è invece quella che si vede tra il malleolo laterale della
fibula e la superficie articolare laterale del talo.
I principali legamenti sono il legamento deltoideo (mediale), e i tre legamenti laterali.
— articolazioni del piede → vi sono 4 gruppi di articolazioni sinoviali:
articolazioni intertarsali, tra le ossa del tarso (artrodie);
articolazioni tarsometatarsali → tra le ossa tarsali e le ossa metatarsali (artrodie);
articolazioni metatarsofalangee → tra le ossa metatarsali e le falangi (condiloartrosi);
articolazioni interfalangee → tra le falangi (ginglimi).
+ticolazioni e invecchiamento
— Reumatismo è un termine riferito a dolore e rigidità a carico dell’apparato scheletrico,
dell’apparato muscolare o di entrambi.
— L’artrite comprende tutte le malattie reumatiche a carico delle articolazioni sinoviali;
implica sempre un danno alle cartilagini articolari, con cause variabili.
Document shared on www.docsity.com
App#ato muscol#e
(Capitolo 10-11)
L’apparato muscolare è diviso in una porzione assile ed una appendicolare (come lo
scheletro).
(Componente a%ile)
I qua,ro -uppi di muscoli a%ili
La muscolatura assile è fondamentale per i movimenti della testa e della colonna vertebrale;
si possono individuare 4 gruppi di muscoli assili:
1° gruppo) muscoli della testa e del collo → permettono i movimenti di faccia, lingua,
faringe, laringe ed occhi; consentono movimenti come la masticazione, la suzione, la
deglutizione etc.
2° gruppo) muscoli della colonna vertebrale → include numerosi muscoli flessori ed
estensori dello scheletro assile;
3° gruppo) muscoli obliqui e retti → formano la parete muscolare della cavità toracica e
addominopelvica, tra la prima vertebra toracica e la pelvi; fondamentali durante la
respirazione, comprimono la cavità addominale e ruotano la colonna vertebrale.
4° gruppo) muscoli del perineo e del diaframma pelvico → si estendono dall’osso sacro al
cingolo pelvico, chiudendo inferiormente la cavità pelvica.
Muscoli dea testa e del coo
Possono essere divisi in più gruppi:
— Muscoli mimici → originano sulla superficie del cranio; il gruppo più numeroso è quello
dei muscoli associati alla bocca: il muscolo orbicolare della bocca restringe la rima labiale; il
muscolo buccinatore consente di soffiare e svolge due funzioni relative all’alimentazione
(durante la masticazione, coopera con i muscoli masticatori spostando il cibo dallo spazio
interno delle guance verso i denti; nei neonati, svolge una funzione importante nell’atto di
suzione del capezzolo). L’epicranio (o scalpo) contiene i muscoli temporoparietale e
occipitofrontale: il primo muove l’orecchio, il secondo solleva le sopracciglia e retrae
l’epicranio. Infine il platisma, muscolo superficiale che riveste la superficie anterolaterale del
collo, mantiene in tensione la cute del collo e abbassa la mandibola.
— Muscoli estrinseci dell’occhio → (o muscoli oculomotori, extraoculari) sono 6 e
originano sulla superficie dell’orbita, inserendosi sulla sclera. Controllano la posizione di
ciascun occhio e sono: retto inferiore, retto mediale, retto superiore, retto laterale, obliquo
inferiore e obliquo superiore. Il loro nome indica la direzione in cui l’occhio viene mosso
attraverso la loro funzione; essi sono innervati dai nervi cranici III (oculomotore), IV
(trocleare) e VI (abducente).
I muscoli intrinseci dell’occhio si trovano invece all’interno del bulbo oculare e sono costituiti
da fascetti di muscolatura liscia; controllano il diametro pupillare e la forma del cristallino.
— Muscoli masticatori → determinano il movimento della mandibola tramite
l’articolazione temporomandibolare. Il massetere, il più potente tra questi, determina il
sollevamento della mandibola; il muscolo temporale contribuisce al sollevamento della
mandibola, mentre i muscoli pterigoidei interno (mediale) ed esterno (laterale) possono
elevare, portare in avanti o far scivolare la mandibola da un lato all’altro. Tutti sono
innervati dal nervo V (trigemino).
— Muscoli della lingua → quelli estrinseci sono: il muscolo genioglosso, che origina a livello
del mento, il muscolo ioglosso a livello dell’osso ioide, il muscolo palatoglosso a livello del
palato e il muscolo stiloglosso a livello del processo stiloideo dell’osso temporale. Vengono
Document shared on www.docsity.com
utilizzati per i movimenti necessari all’articolazione del linguaggio e alla deglutizione. Tutti,
ad eccezione del palatoglosso (innervato da X nervo cranico, vago), sono innervati dal XII
nervo cranico (ipoglosso).
— Muscoli della faringe → sono tutti muscoli pari, importanti per dare inizio alla
deglutizione. I muscoli costrittori della faringe (superiore, medio e inferiore) danno il via al
processo spostando il bolo verso l’esofago; i muscoli palatofaringeo, salpingofaringeo e
stilofaringeo innalzano la faringe e la laringe (detti infatti muscoli elevatori); i muscoli
palatali, tensore del velo palatino ed elevatore del velo palatino innalzano il palato molle e le
porzioni adiacenti, determinando anche l’apertura dell’orifizio della tuba uditiva. I muscoli
della faringe sono innervati dai nervi cranici IX (glossofaringeo) e X (vago).
— Muscoli anteriori del collo → quelli che stabilizzano la posizione della laringe vengono
definiti muscoli estrinseci, mentre quelli che controllano le corde vocali intrinseci. Inoltre, in
base alla loro posizione rispetto all’osso ioide, vengono distinti in sopraioidei e sottoioidei. Il
muscolo digastrico è formato da due ventri, uno teso tra la mandibola e l’osso ioide, l’altro
tra l’osso ioide e il processo mastoideo dell’osso temporale; esso agisce abbassando la
mandibola e determinando l’apertura della bocca. Il muscolo miloioideo forma il pavimento
della bocca; il muscolo genioioideo, superiore al precedente, fornisce un ulteriore supporto.
Il muscolo stiloioideo origina dal processo stiloideo dell’osso temporale e si inserisce sull’osso
ioide. Il muscolo sternocleidomastoideo ha origine con due capi dallo sterno (capo sternale)
e dalla clavicola (capo clavicolare) e si inserisce sul processo mastoideo dell’osso temporale.
Il muscolo omoioideo origina dalla scapola, si inserisce sull’osso ioide ed è connesso la
clavicola e alla prima costa.
Muscoli del rachide
I muscoli del rachide sono ricoperti da muscoli del dorso più superficiali e comprendono
soprattutto estensori posteriori e pochi flessori anteriori.
— Strato superficiale muscoli intrinseci del dorso → i muscoli splenii sono quelli più
superficiali del dorso; lo splenio della testa ha origine sul legamento nucale e sui processo
spinosi della settima vertebra cervicale e delle prime quattro vertebre toraciche, inserendosi
poi sul cranio. Lo splenio del collo ha origine sui processi spinosi delle vertebre toraciche
(dalla terza alla sesta) e si inserisce sull’atlante, sull’epistrofeo e sulla terza vertebra cervicale.
Questi determinano l’estensione, la rotazione e la flessione laterale.
— Strato intermedio muscoli intrinseci del dorso → è costituito dal muscolo erettore della
colonna vertebrale, formato dai muscoli spinali, lunghissimi e ileocostali.
— Strato profondo muscoli intrinseci del dorso → esso interconnette e stabilizza le
vertebre; sono definiti anche muscoli trasversospinali, e comprendono i muscoli semispinali,
multifidi, rotatori, interspinali e intertrasversari. Determinano una limitata estensione o
flessione laterale della colonna vertebrale.
— Muscoli flessori spinali → nel collo i muscoli lunghi della testa e del collo determinano
la rotazione o la flessione del collo; mentre nella regione lombare, l’esteso muscolo quadrato
dei lombi flette lateralmente la colonna vertebrale e abbassa le coste.
Muscoli obliqui e re,i
I muscoli obliqui e retti sono compresi tra la colonna vertebrale e la linea mediana ventrale;
sono suddivisi in 3 gruppi: cervicali, toracici, addominali.
Il gruppo dei muscoli obliqui comprende i muscoli scaleni (regione cervicale), intercostali e
trasverso del torace (regione toracica). I muscoli scaleni si trovano nel collo e vengono
suddivisi in anteriore, medio e posteriore.
Document shared on www.docsity.com
I muscoli obliqui dell’addome, così come quelli della regione toracica, sono disposti in 3
strati: muscoli obliqui esterno, interno e trasverso.
Il retto dell’addome origina dal processo xifoideo dello sterno e si inserisce sull’osso pubico;
un fascio di tessuto connettivo fibroso, detto linea alba, lo separa dal controlaterale.
— Muscolo diaframma → è fondamentale per la respirazione; con la sua contrazione,
determina un aumento del volume della cavità toracica, promuovendo l’inspirazione. Al
contrario, il suo rilascio lo riduce promuovendo l’espirazione.
Muscoli del p)ineo e del dia.amma pelvico
I limiti del perineo corrispondono ai margini inferiori della pelvi; tracciando una linea che
unisce le tuberosità ischiatiche, il perineo viene suddiviso in 2 triangoli: uno anteriore,
diaframma o triangolo urogenitale, ed uno posteriore, o triangolo anale. Uno strato
muscolare, il diaframma pelvico, rappresenta la base muscolare del triangolo anale.
(Componente appendicol#e)
Muscoli del cingolo scapol#e e de'#to sup)i"e
I muscoli del cingolo scapolare e dell’arto superiore sono suddivisi in 4 gruppi:
— Muscoli che stabilizzano la posizione del cingolo scapolare → il trapezio è un muscolo
largo che riveste il dorso e parte del collo; origina lungo la linea mediana del collo e del
dorso, inserendosi poi sulla clavicola e sulla spina della scapola. Al di sotto vi sono i muscoli
romboidi e l’elevatore della scapola, che originano rispettivamente dai processi spinosi e dai
processi trasversi delle vertebre cervicali e toraciche, e si inseriscono sulla scapola; i primi
retraggono la spalla. Sulla parete laterale del torace, il muscolo dentato anteriore origina dai
margini superiori e anteriori delle prime 8-10 coste e si inserisce sul margine vertebrale della
scapola. Altri due muscoli che originano dalla superficie ventrale delle coste sono il muscolo
succlavio ed il muscolo piccolo pettorale; entrambi con la loro contrazione abbassano e
portano in avanti l’estremità scapolare.
— Muscoli che muovono il braccio → il muscolo deltoide è il principale abduttore del
braccio, ma colui che dà l’avvio al movimento è il muscolo sopraspinato. I muscoli
sottoscapolare e grande rotondo ruotano medialmente il braccio, mentre i muscoli
infraspinato e piccolo rotondo lo ruotano lateralmente. Tutti questi originano dalla scapola.
Il muscolo coracobrachiale è l’unico connesso alla scapola che determina la flessione e
l’adduzione del braccio a livello dell’articolazione della spalla.
Il muscolo grande pettorale si estende tra la porzione anteriore del torace e la cresta del
tubercolo maggiore dell’omero, ed il compito è flettere l’omero a livello dell’articolazione
della spalla. Il muscolo grande dorsale si estende tra le vertebre toraciche e il pavimento del
solco intertubercolare dell’omero; svolge il compito opposto al grande pettorale, estendendo
l’omero.
I tendini dei muscoli sopraspinato, infraspinato, sottoscapolare e piccolo rotondo si uniscono
al tessuto connettivo della capsula articolare della spalla per formare la cuffia dei rotatori.
— Muscoli che muovono l’avambraccio e la mano → essi originano per la maggior parte
dall’omero e si inseriscono sull’avambraccio e sul polso. Ci sono però due eccezioni:
• Il capo lungo del muscolo tricipite brachiale, origina dalla scapola e si inserisce
sull’olecrano dell’ulna;
• Il capo lungo del bicipite brachiale origina dalla scapola e si inserisce sulla tuberosità del
radio.
La contrazione del primo estende e adduce la spalla, estendendo anche il gomito; la
contrazione del secondo flette sia la spalla sia il gomito e supina l’avambraccio.
Document shared on www.docsity.com
Anche i muscoli brachiale e brachioradiale flettono il gomito, e sono antagonisti dei muscoli
anconeo e tricipite brachiale.
— Muscoli che muovono la mano e le dita → si dividono in estrinseci ed intrinseci: i tendini
dei primi non devono interferire con l’articolazione del polso, e attraversano le superfici
ventrale e dorsale di quest’ultimo attraverso guaine tendinee sinoviali. I secondi controllano i
movimenti più fini della mano, e sono responsabili di flettere, estendere, abdurre e addurre
le dita a livello delle articolazioni metacarpofalangee, oltre che dell’opposizione del pollice e
ritorno. I 4 muscoli lombricali hanno origine a livello del palmo e si inseriscono sui tendini
del muscolo estensore comune delle dita (estendono le art. interfalangee); l’abduzione delle
dita avviene mediante i 4 muscoli interossei dorsali.
Comp#timenti e sezioni anatomiche del *accio e de'avam*accio
Vi sono compartimenti separati, che suddividono i tessuti molli:
• La fascia profonda forma spesse guaine fibrose, i setti intermuscolari laterale e mediale; il
primo si estende lungo il margine laterale della diafisi omerale, mentre il secondo si
estende lungo il margine mediale della diafisi omerale. Queste due membrane dividono il
braccio in un compartimento anteriore (o compartimento dei flessori) ed un
compartimento posteriore (o compartimento degli estensori). I muscoli bicipite brachiale,
coracobrachiale e brachiale sono situati nel compartimento anteriore, mentre il muscolo
tricipite brachiale è l’unico nel compartimento posteriore.
• La fascia profonda e la membrana interossea suddividono l’avambraccio in 4
compartimenti: un compartimento anteriore superficiale, uno anteriore profondo, uno
laterale ed uno posteriore.
Muscoli del cingolo pelvico e de'#to inf)i"e
Questi possono essere suddivisi in 3 gruppi: i muscoli che muovono la coscia, i muscoli che
muovono la gamba ed i muscoli che muovono il piede e le dita.
— Muscoli che muovono la scoscia → molti di essi originano dalla pelvi; vengono suddivisi
in muscoli glutei, muscoli extrarotatori, muscoli adduttori e muscolo ileopsoas. I muscoli
glutei rivestono la superficie esterna dell’ileo; il muscolo grande gluteo, il più voluminoso e il
più superficiale, origina dalla linea glutea posteriore e dalla cresta iliaca, e la sua contrazione
determina estensione e rotazione laterale dell’anca. Esso condivide un’inserzione con il
muscolo tensore della fascia lata, ed insieme sollevano il tratto ileotibiale (fibre collagene
poste lungo la superficie laterale della coscia). I muscoli medio e piccolo gluteo originano
anteriormente al grande gluteo e si inseriscono a livello del grande trocantere del femore;
entrambi determinano abduzione e rotazione mediale dell’articolazione dell’anca.
Sei muscoli extrarotatori (o rotatori laterali) agiscono ruotando lateralmente la coscia; il
muscolo piriforme determina l’abduzione a livello dell’anca. Quest’ultimo e i muscoli
otturatori interno ed esterno sono i principali muscoli rotatori laterali.
I muscoli adduttori (grande adduttore, adduttore breve, adduttore lungo, pettineo e gracile)
si trovano inferiormente all’acetabolo; tutti originano dal pube e si inseriscono quasi tutti
sulla linea aspra lungo la superficie inferiore del femore.
La porzione mediale della pelvi è dominata da una coppia di muscoli: il muscolo grande
psoas il muscolo iliaco. Il primo origina dai processi trasversi delle vertebre lombari e si
inserisce sul piccolo trocantere del femore, ma prima di raggiungerlo il suo tendine si unisce
con quello del muscolo iliaco, a livello della fossa iliaca. Nel complesso vengono indicati
come muscolo ileopsoas.
— Muscoli che muovono la gamba → l’orientamento anteroposteriore dei muscoli che
muovono la gamba è invertito; ciò significa che i muscoli le cui linee di azione passano
Document shared on www.docsity.com
anteriormente all’asse dell’articolazione del ginocchio (es. m. quadricipite femorale) sono
estensori del ginocchio, e viceversa.
Il quadricipite femorale è un muscolo formato da 4 capi, costituito da tre muscoli vasti (vasto
laterale, vasto mediale e vasto intermedio) i quali originano lungo il corpo del femore e
avvolgono il muscolo retto del femore. Tutti e quattro si inseriscono sulla tuberosità tibiale
determinando l’estensione del ginocchio. I muscoli bicipite femorale, semimembranoso,
semitendinoso e sartorio sono flessori del ginocchio; originano lungo il margine della pelvi e
si inseriscono sulla tibia e sulla fibula.
La contrazione del muscolo popliteo è determinante per sbloccare l’articolazione una volta
iniziata la flessione del ginocchio.
— Muscoli che muovono il piede e le dita → si dividono anch’essi in muscoli estrinseci ed
intrinseci. Il gastrocnemio è un muscolo del polpaccio determinante per la flessione plantare;
le fibre lente del sottostante muscolo soleo ne aumentano la potenza. Entrambi terminano
con un tendine comune, il tendine calcaneale o tendine di Achille.
Al di sotto si trovano i due muscoli fibulari (peronei o peronieri) che determinano eversione
del piede e flessione plantare della caviglia. Il muscolo tibiale anteriore (antagonista del
gastrocnemio) provoca la flessione dorsale della caviglia; il muscolo tibiale posteriore provoca
invece l’inversione del piede e la flessione plantare della caviglia.
I muscoli intrinseci del piede invece originano dalle ossa del tarso e del piede.
Comp#timenti e sezioni anatomiche dea coscia e dea gamba
La coscia contiene i setti intermuscolari mediale e laterale, e può essere suddivisa nei
compartimenti anteriore, posteriore e mediale (o adduttore)
• Il compartimento anteriore contiene il muscolo tensore della fascia lata, il sartorio e il
gruppo muscolare del quadricipite;
• Il compartimento posteriore contiene i muscoli posteriori della coscia;
• Il compartimento mediale contiene i muscoli gracile, pettineo, otturatore esterno,
adduttore lungo, adduttore breve e grande adduttore.
La tibia e fibula, la membrana interossea della gamba e i setti della gamba creano 4
compartimenti principali: anteriore, laterale, posteriore superficiale e posteriore profondo.
• Il compartimento anteriore contiene i muscoli responsabili della flessione dorsale della
caviglia e dell’estensione delle dita;
• Il compartimento laterale è responsabile dell’eversione e flessione plantare della caviglia;
• I muscoli superficiali del compartimento posteriore effettuano la flessione plantare della
caviglia, così come quelli profondi;
Document shared on www.docsity.com
Sistema n)voso
(Capitolo 13-14-15-16-17-18)
Il sistema nervoso è suddiviso in due parti principali: il sistema nervoso centrale (SNC) e il
sistema nervoso periferico (SNP).
• Il sistema nervoso centrale è costituito dall’encefalo e dal midollo spinale; è responsabile
di integrazione, elaborazione e coordinamento delle informazioni sensitive (input) e degli
stimoli motori (output); è la sede delle funzioni come l’intelligenza, la memoria,
l’apprendimento e le emozioni. Esso appare inizialmente come un tubo cavo (la cavità si
chiama neurocele), ma durante il processo di sviluppo la sua cavità centrale si riduce e lo
spessore delle pareti cambia; aggiungono i ventricoli, ampie cavità in specifiche regioni
dell’encefalo, in continuità con il canale centrale. Il liquido cerebrospinale (LCS) riempie
il canale centrale e i ventricoli, e circonda il SNC.
• Il sistema nervoso periferico comprende tutti i nervi periferici e tutto il tessuto nervoso
presente al di fuori del SNC; trasporta le informazioni sensitive al SNC e comandi motori
dal SNC ai tessuti e organi periferici. Si divide in compartimento afferente ed efferente.
Compartimento afferente → trasporta le informazioni sensitive al SNC. Un recettore
percepisce una specifica modificazione nell’ambiente esterno; può essere un dendrite,
una cellula o un organo di senso come l’occhio o l’orecchio.
Compartimento efferente → trasporta le informazioni motorie ai muscoli e alle
ghiandole; origina all’interno del SNC e termina a livello di un effettore (una cellula
muscolare, ghiandolare o specializzata).
Entrambi i compartimenti hanno una componente viscerale e una somatica:
Il compartimento afferente trasporta informazioni proveniente dai recettori sensitivi
somatici, che controllano la muscolatura scheletrica, le articolazioni e la cute, e dai
recettori sensitivi viscerali, che controllano la muscolatura liscia e cardiaca, le
ghiandole e organi degli apparati respiratorio e digerente.
Il compartimento efferente comprende il sistema nervoso somatico (SNS), che
controlla le contrazioni della muscolatura scheletrica, e il sistema nervoso autonomo
(SNA) o visceromotore, che regola l’attività della muscolatura (liscia e cardiaca) e
delle ghiandole. Le attività del sistema nervoso somatico possono essere volontarie (es.
avvicinare con la mano un bicchiere d’acqua alla bocca) o involontarie (es. tirare via
la mano da una sorgente di calore), mentre le attività del sistema nervoso autonomo
sono involontarie, come il battito cardiaco, i processi digestivi e la risposta istintiva ai
pericoli.
Organizzazione ceul#e nel te%uto n)voso
Il tessuto nervoso possiede due diversi tipi di cellule: le cellule nervose, o neuroni, e le cellule
di supporto, o nevroglia.
• I neuroni sono responsabili del trasferimento e dell’elaborazione delle informazioni;
presenta un corpo cellulare (pirenoforo o soma) e vicino al nucleo vi è il pericarion. Il
corpo cellulare presenta diverse ramificazioni dette dendriti, altamente ramificati nel
SNC, e ogni ramificazione presenta processi detti spine dendritiche. Quest’ultime
ricevono informazioni da altri neuroni e rappresentano l’80-90% della superficie totale
del neurone. Dal corpo cellulare si distacca l’assone, che termina con uno o più bottoni
sinaptici tramite i quali un neurone comunica con un’altra cellula.
• Le cellule gliali (della nevroglia) sono circa 5 volte il numero dei neuroni; sono più piccole
dei neuroni e mantengono la capacità di dividersi.
Document shared on www.docsity.com
Ne/oglia
Nel SNC vi sono 4 tipi di cellule gliali: astrociti, oligodendrociti, microglia e cellule
ependimali.
• Astrociti → cellule gliali più grandi e più numerose; le sue funzioni sono:
Controllo dell’ambiente interstiziale: grazie al gran numero di terminazioni,
facilitano lo scambio con il fluido extracellulare di ioni, neurotrasmettitori o altri
prodotti metabolici che si accumulano nel microambiente dei neuroni.
Mantenimento della barriera ematoencefalica: le cellule endoteliali che rivestono i
capillari del SNC sono caratterizzate da una permeabilità selettiva e controllano gli
scambi chimici tra sangue e liquido interstiziale; molte delle terminazioni
citoplasmatiche degli astrociti (chiamate pedicelli astrocitari) rivestono la gran parte
della superficie di questi capillari, e tale rivestimento è interrotto solo nei punti in cui
prendono contatto altre cellule gliali. Ciò che producono gli astrociti mantiene intatta
la barriera ematoencefalica (BEE).
Formazione di una rete di sostegno tridimensionale per il SNC.
Riparazione del tessuto nervoso danneggiato: mediante la produzione di tessuto
cicatriziale a livello del sito della lesione.
Guida dello sviluppo embrionale: nell’encefalo embrionale, gli astrociti sarebbero
coinvolti nella regolazione della crescita e nelle interconnessioni che si stabiliscono tra
i neuroni in via di sviluppo, attraverso la secrezione di sostanze chimiche chiamate
fattori neurotropici.
• Oligodendrociti → anch’esse presentano sottili terminazioni citoplasmatiche, ma
possiedono corpi cellulari più piccoli e un numero inferiore di terminazioni; essi
prendono contatto con i neuroni raggruppandoli e migliorandone la funzionalità
avvolgendo gli assoni con la mielina lungo l’intera lunghezza. Le aree relativamente
grandi ricoperte da mielina sono dette internodi; piccole interruzioni della guaina
mielinica sono invece chiamate nodi di Ranvier. Le regioni del SNC in cui predominano
gli assoni mielinici costituiscono la sostanza banca, mentre le regioni in cui predominano i
corpi cellulari, i dendriti e gli assoni amielinici sono dette sostanza grigia.
• Microglia → le cellule microgliali sono le cellule gliali più piccole, presentano sottili
prolungamenti citoplasmatici con numerose ramificazioni, e rappresentano un sistema
difensivo del tessuto nervoso. Originano da cellule staminali mesodermiche nel midollo
osseo, comuni a quelle che daranno vita a macrofagi tissutali e monociti ematici, e il loro
compito è quello di inglobare detriti cellulari, agenti patogeni e cellule tumorali.
Costituiscono il 5% delle cellule gliali nel SNC, ma aumentano durante un’infezione/
lesione.
• Cellule ependimali → i ventricoli cerebrali e il canale centrale del midollo spinale sono
rivestiti da una strato cellulare detto ependima; le cellule ependimali hanno forma cubica
o cilindrica e possono agire come recettori che monitorano la composizione del LCS.
Durante i primi anni dello sviluppo, la superficie libera delle cellule ependimali presenta
delle ciglia che possono persistere poi nell’adulto in particolari zone: nel canale centrale
del midollo spinale, nei ventricoli laterali e nel quarto ventricolo (ma non nel terzo
ventricolo). Queste facilitano la circolazione del LCS, mentre i microvilli il suo
assorbimento.
Document shared on www.docsity.com
Nel SNP, i pirenofori sono riuniti in gruppi detti gangli; gli assoni, avvolti da tessuto
connettivo, formano i nervi periferici o semplicemente nervi. Le due tipologie presenti in
questo caso sono: cellule satelliti e cellule di Schwann.
• Cellule satelliti → circondano i pirenofori e regolano gli scambi di sostanze nutritizie/
scorie tra questo e il fluido extracellulare. Inoltre isola il neurone da stimoli diversi da
quelli prodotti a livello delle sinapsi.
• Cellule di Schwann → o neurolemmociti, forniscono un rivestimento completo intorno a
ciascun assone periferico sia mielinico che amielinico; la membrana cellulare di un assone
è detta assolemma, mentre il rivestimento citoplasmatico di superficie è detto
neurolemma. Svolgono lo stesso compito degli oligodendrociti nel SNC, ma con una
differenza: mentre i primi possono depositare il materiale (la mielina) su più segmenti,
questo non può essere attuato dalle cellule di Schwann.
Neuroni
Il neurone presenta un corpo cellulare con un nucleo rotondeggiante, mentre il citoplasma
costituisce il pericarion; quest’ultimo ha un aspetto granusolo per la presenza di numerosi
mitocondri, di ribosomi fissi e liberi, e del RER. Il citoscheletro del pericarion contiene
neurofilamenti e neurotubuli, mentre le neurofibrille si estendono nei dendriti e nell’assone
rinforzandoli. In alcune zone del pericarion si trovano dei raggruppamenti di ribosomi liberi
e RER, detti sostanza tigroide o corpi di Nissl; essa è responsabile del colore grigio delle aree
contenenti i pirenofori.
L’assone, lunga terminazione citoplasmatica, è capace di propagare un potenziale d’azione;
in un neurone multipolare, una regione specializzata ovvero il cono assonale (o monticolo
assonico), connette il segmento iniziale dell’assone al pirenoforo. L’assoplasma (o citoplasma
assonale) contiene neurofibrille, neurotubuli, piccole vescicole, lisosomi, mitocondri e vari
enzimi. Un assone può ramificarsi dando origine a rami collaterali, che terminano insieme a
quello principale in sottili terminazioni dette arbonizzazioni terminali (o telodendri). Ogni
telodendro finisce con un bottone sinaptico.
La classificazione morfologica dei neuroni è basata sul numero delle terminazioni che
emergono dal corpo cellulare:
• Neuroni anassonici → di piccole dimensioni, si trovano solo nel SNC e in particolari
organi di senso; la loro funzione è poco conosciuta;
• Neuroni bipolari → hanno dendriti sottili, fusi per dare origine ad un singolo dendrite; il
pirenoforo è situato tra questo dendrite e il singolo assone; sono rari, i loro assoni sono
amielinici e sono importanti per lo scambio di informazioni sensitive, visive, olfattive e
uditive;
• Neuroni pseudounipolari → dentriti e assoni si trovano in continuità e il pirenoforo si
trova lateralmente; sono diffusi nel SNP e il loro assone può essere mielinico;
• Neuroni multipolari → possiedono numerosi dendriti e un singolo assone, che può avere
una o più ramificazioni; sono il tipo più comune nel SNC (lo sono tutti i motoneuroni che
controllano i muscoli scheletrici e hanno assone mielinico).
La classificazione funzionale, invece, comprende 3 categorie:
• Neuroni sensitivi → formano il compartimento afferente del SNP e la loro funzione è
quella di condurre le informazioni sull’ambiente interno ed esterno verso il SNC. Gli
assoni dei neuroni sensitivi, detti fibre afferenti, si estendono da un recettore sensitivo fino
al midollo spinale o all’encefalo.
Document shared on www.docsity.com
I neuroni sensitivi somatici trasmettono informazioni sul mondo esterno e sulla
posizione che il corpo vi occupa;
I neuroni sensitivi viscerali raccolgono informazioni riguardanti le condizioni interne
e lo stato degli organi interni.
I recettori possono essere le terminazioni di neuroni sensitivi specializzati, o cellule
controllate da neuroni sensitivi. Si suddividono in:
Enterocettori → ricevono informazioni dagli apparati digerente, respiratorio,
cardiovascolare, urinario e riproduttivo, ma anche informazioni pressorie e
dolorifiche, e sul gusto (sensibilità specifica);
Esterocettori → raccolgono informazioni riguardanti tatto, temperatura e pressione,
ma anche informazioni relative alla sensibilità specifica di vista, olfatto e udito;
Propriocettori → monitorano la posizione ed il movimento dei muscoli scheletrici e
delle articolazioni.
Le informazioni provenienti da esterocettori e da propriocettori → trasportate da neuroni
sensitivi somatici; quelle provenienti da enterocettori → trasportate da neuroni sensitivi
viscerali.
• Neuroni motori → (o motoneuroni) formano il compartimento efferente del sistema
nervoso; essi sono in grado di stimolare o modificare l’attività di un tessuto periferico, di
un organo o di un apparato. Gli assoni che si allontanano dal SNC sono detti fibre
efferenti; le due componenti efferenti del SNP (sistema nervoso somatico SNS e sistema
nervoso autonomo SNA) innervano effettori periferici differenti.
Il SNS comprende tutti i motoneuroni somatici che innervano i muscoli scheletrici; i
pirenofori di questi motoneuroni si trovano nel SNC, mentre gli assoni si estendono
verso le giunzioni neuromuscolari; la maggior parte del SNS è sotto il controllo
volontario.
Il SNA comprende i motoneuroni viscerali, che si dividono in 2 gruppi: un gruppo i
cui pirenofori sono all’interno del SNC e un altro i cui corpi cellulari sono situati in
gangli periferici; i neuroni posti nel SNC controllano quelli posti nei gangli, che a
loro volta controllano gli effettori periferici. Gli assoni che si estendono dal SNC ai
gangli sono detti fibre pregangliari; gli assoni che si estendono dai gangli gli effettori
periferici sono detti fibre postgangliari; le attività del SNA sono involontarie.
• Interneuroni → (o neuroni associativi) sono situati tra i neuroni sensitivi e i neuroni
motori nell’encefalo e nel midollo spinale; essi modulano le afferenze sensitive e
coordinano gli impulsi motori. Possono essere classificati come eccitatori (rilasciano
neurotrasmettitori eccitatori) o inibitori sulla base di loro effetti sulla membrana
postsinaptica di altri neuroni.
Rigen)azione del te%uto n)voso
Un neurone ha una limitata capacità di recupero dopo aver subito una lesione; nel
pirenoforo di un neurone danneggiato, i corpi di Nissl scompaiono e il nucleo si sposta al
margine del corpo cellulare. Se il problema è dovuto ad un apporto insufficiente di ossigeno
e di sostanze nutritizie (come dopo un ictus) o ad una compressione meccanica (come dopo
un danno al midollo osseo o ai nervi periferici), il neurone recupera la sua funzione solo se la
circolazione viene ripristinata o la pressione viene rimossa in breve tempo. Nella
rigenerazione è fondamentale il ruolo dell’assone, il quale perde la propria eccitabilità; in
caso di pressione forte e prolungata si producono effetti simili a quelli che si osservano
quando esso viene reciso dal corpo cellulare.
Document shared on www.docsity.com
Nel SNP, le cellule di Schwann svolgono un ruolo importante nella riparazione di un nervo
danneggiato: nel processo noto come degenerazione walleriana, la parte di assone distale al
sito del danno si deteriora e i macrofagi migrano per fagocitare i detriti. Le cellule di
Schwann andranno poi a dividersi per formare un cordone cellulare che segue il percorso
originario dell’assone; inoltre rilasciano fattori di crescita per promuovere la rigenerazione
assonale. Nel caso in cui l’assone venga reciso, nella zona prossimale del taglio appariranno
nuovi assoni dopo poche ore; mentre nel caso di schiacciamento o strappo ci vorranno una o
più settimane per la comparso di un nuovo segmento assonico.
Se l’assone continua a crescere distalmente lungo il cordone creato dalle cellule di Schwann,
esso potrà ristabilire anche le connessioni sinaptiche.
All’interno del SNC può avvenire una limitata rigenerazione, ma la la situazione è
complicata dal fatto che:
1. In genere sono coinvolti più assoni;
2. Gli astrociti producono tessuto cicatriziale che impedisce la crescita dell’assone; inoltre,
rilasciano sostanze che ne bloccano la ricrescita.
Impulso n)voso
Un potenziale d’azione, o impulso nervoso, è una modificazione del potenziale di
membrana che si sviluppa quando l’assolemma è stimolato ad un “livello di soglia”.
• Tutte le cellule hanno un potenziale di membrana che rappresenta la carica elettrica della
cellula a riposo, dovuta alla diversa distribuzione di ioni positivi e negativi sui due lati
della membrana plasmatica.
• Quando l’assone è raggiunto da uno stimolo, quest’ultimo produce una temporanea
modificazione di permeabilità dell’assolemma in una regione localizzata dell’assone.
• Questa temporanea modificazione di permeabilità determina una modificazione del
potenziale di membrana dell’assone; se lo stimolo è sufficiente a determinare un
potenziale d’azione, viene detto stimolo soglia.
• Quando un potenziale d’azione si sviluppa in una determinata regione dell’assone, è
destinato a propagarsi lungo di esso verso il bottone sinaptico.
• Una volta generato l’impulso, la sua velocità di conduzione dipende dalle proprietà
dell’assone (diametro, presenza o meno di mielina); maggiore è il suo diametro, più veloce
sarà l’impulso condotto. Un assone mielinico è in grado di condurre impulsi da 5 a 7 volte
più velocemente rispetto ad un assone amielinico.
Comunicazione sinaptica
Una sinapsi è un sito di comunicazione intercellulare tra un neurone e un’altra cellula. Può
essere chimica (vescicolare) o elettrica (non vescicolare):
• Sinapsi chimiche → in essa, un neurotrasmettitore rilasciato a livello della membrana
presinaptica di un bottone sinaptico si lega ad un recettore sulla membrana postsinaptica,
innescando un cambiamento del potenziale di membrana della cellula postsinaptica
(ricevente). Solo la membrana presinaptica rilascia il neurotrasmettitore e così la
comunicazione avviene solo in una direzione: dal neurone presinaptico al neurone
postsinaptico. Un esempio è la giunzione neuromuscolare, che utilizza come
neurotrasmettitore l’acetilcolina (ACh); la sequenza generale degli eventi è simile. Possono
essere presenti migliaia di sinapsi chimiche sul corpo cellulare di un singolo neurone,
molte delle quali sono sempre attive, ma l’attività del neurone ricevente dipenderà dalla
somma di tutti gli impulsi eccitatori o inibitori a livello del cono assonale.
• Sinapsi elettriche → nelle sinapsi non vescicolari, le membrane cellulari pre- e
postsinaptica sono a stretto contatto (non vi è una fessura sinaptica) e giunzioni
Document shared on www.docsity.com
comunicanti permettono il passaggio di ioni tra le due cellule. Queste funzionano come se
avessero una membrana plasmatica in comune, quindi l’impulso nervoso può essere
condotto in entrambe le direzioni e con un controllo minore rispetto alle sinapsi chimiche.
Organizzazione ed elab"azione neuronale
Un raggruppamento (pool) neuronale è un insieme di neuroni connessi tra loro per svolgere
specifiche funzioni; può essere diffuso, coinvolgendo neuroni in diverse aree dell’encefalo, o
localizzato, con neuroni che appartengono ad una specifica regione dell’encefalo o del
midollo spinale; possono contenere un numero limitato di afferenze ed efferenze, e può
contenere neuroni sia eccitatori che inibitori. Lo schema elettrico di un raggruppamento
neuronale è detto circuito neuronale, che può avere una di queste modalità di trasmissione:
• La divergenza è la propagazione dell’informazione da un neurone verso numerosi
neuroni o da un raggruppamento verso vari raggruppamenti; questa permette un’ampia
distribuzione di impulsi specifici (es. informazione visiva).
• La convergenza è invece basata su numerosi neuroni che contraggono sinapsi sullo stesso
neurone sinaptico; permette il controllo variabile di neuroni motori attraverso un
meccanismo sia volontario che involontario (es. movimento diaframma e coste).
• Nell’elaborazione seriale invece l’informazione può essere trasportata in sequenza
graduale da un neurone all’altro o da un raggruppamento all’altro; viene adottata quando
un’informazione sensitiva deve viaggiare tra i centri di elaborazione dell’encefalo (es.
sensazioni dolorifiche).
• L’elaborazione in parallelo si verifica quando numerosi neuroni o raggruppamenti di
neuroni elaborano la stessa informazione contemporaneamente, ottenendo allo stesso
modo risposte differenti.
• Infine alcuni circuiti utilizzano feedback positivi per produrre riverbero; in questo modo
assoni collaterali tornano verso la sorgente dell’impulso e stimolano ulteriormente i
neuroni presinaptici. Una volta attivati i circuiti riverberanti, continuano a funzionare
finché non vi è affaticamento sinaptico o uno stimolo inibitorio. Può essere coinvolto nel
mantenimento della coscienza, nella coordinazione muscolare e nel normale ritmo
respiratorio.
Organizzazione anatomica del sistema n)voso
L’informazione sensitiva afferente e gli impulsi motori efferenti sono trasportati dal SNP; nel
SNC e nel SNP assoni e pirenofori sono distribuiti per formare agglomerati o fasci con limiti
anatomici ben distinti.
Nel SNP:
• Il corpo cellulare dei neuroni sensitivi e dei motoneuroni i trovano nei gangli;
• Fasci di assoni formano i nervi; i nervi cranici sono connessi all’encefalo, i nervi spinali al
midollo spinale.
Nel SNC:
• Un gruppo di pirenofori di neuroni che svolgono la stessa funzione è chiamato centro; un
centro con evidente confine anatomico è chiamato nucleo. Uno strato di sostanza grigia
chiamato corteccia cerebrale ricopre alcune aree della superficie encefalica;
• La sostanza bianca contiene fasci di assoni con la stessa origine e terminazione, e
svolgono le stesse funzioni. Questi fasci sono chiamati tratti, e i tratti del midollo spinale
formano gruppi più ampi, chiamati cordoni o fascicoli;
• I centri e i tratti che collegano l’encefalo con il resto del corpo sono chiamati vie. Ad es. le
vie ascendenti (sensitive) portano l’informazione dai recettori periferici ai centri di
Document shared on www.docsity.com
elaborazione nell’encefalo; le vie discendenti (motorie) hanno origine nei centri del SNC
coinvolti nel controllo del movimento e terminano negli organi effettori.
Anatomia ma'oscopica del midoo spinale
Il midollo spinale di un soggetto adulto si estende dal forame magno del cranio al margine
inferiore della prima vertebra lombare L1; la superficie dorsale presenta un solco
longitudinale poco profondo, il solco mediano posteriore. La profonda incisura lungo la
superficie ventrale si chiama invece fessura mediana anteriore.
La quantità di sostanza grigia è maggiore nelle porzioni di midollo spinale dalle quali
originano i nervi che si occupano dell’innervazione motoria e sensitiva degli arti; queste
regioni contengono interneuroni responsabili di:
1. Trasmissione dell’informazione sensitiva in arrivo.
2. Coordinamento delle attività dei motoneuroni somatici che controllano la muscolatura
degli arti inferiori.
Este aree formano rigonfiamenti.
• Il rigonfiamento cervicale fornisce nervi al cingolo scapolare e agli arti superiori;
• Il rigonfiamento lombare fornisce nervi al cingolo pelvico e agli arti inferiori;
Al di sotto di quest’ultimo il midollo spinale diventa appiattito e conico, e questa zona
prende il nome di cono midollare; si trova poco sotto la prima vertebra lombare.
Un’espansione di tessuto fibroso, il filum terminale, si estende a partire all’estremità inferiore
del cono midollare e continua per tutta la lunghezza del canale vertebrale fino alla faccia
posteriore del coccige, su cui si fissa.
Il midollo spinale può essere suddiviso in 31 segmenti, ed ognuno di questi è associato ad un
paio di gangli della radice dorsale. Su ogni lato del midollo spinale, la radice dorsale è
formata da assoni dei neuroni sensitivi, mentre la radice ventrale è costituita dagli assoni
(efferenti) dei neuroni motori somatici e, in certi livelli, dai neuroni motori viscerali che
controllano gli organi effettori periferici. Queste radici passano attraverso i fori
intervertebrali adiacenti. Distalmente ad ogni ganglio della radice dorsale, le fibre sensitive e
motorie si uniscono a formare un nervo spinale: essi sono nervi misti, in quanto contengono
sia fibre afferenti (sensitive) che efferenti (motorie).
Il midollo spinale continua ad accrescersi fino ai 4 anni, dopodiché la colonna vertebrale
continua ad accrescersi, mentre il midollo si blocca. La crescita della colonna trascina i
gangli della radice dorsale e i nervi spinali lontano dalla loro posizione originale, e da ciò si
avrà il graduale allungamento delle radici dorsali e vertebrali.
Il filum terminale e le lunghe radici ventrali e dorsali, che si estendono caudalmente al cono
midollare, prendono il nome di cauda equina (poiché somiglianti ad una coda di cavallo).
Meningi spinali
Le meningi spinali rivestono il midollo spinale e circondano le radici dei nervi spinali; i vasi
sanguigni che si ramificano nelle meningi trasportano ossigeno e sostanze nutritizie al
midollo spinale. A livello del forame magno del cranio, le meningi spinali si continuano con
le meningi encefaliche, che circondano l’encefalo. I tre strati meningei sono: dura madre,
aracnoide e pia madre.
• Dura madre → strato di tessuto connettivo denso irregolare, con superfici interna ed
esterna rivestite da un epitelio pavimentoso semplice. L’epitelio esterno non è adeso alle
pareti ossee del canale vertebrale, ma esiste uno spazio epidurale contenente tessuto
areolare, vasi sanguigni e tessuto adiposo. Inserzioni della dura madre che stabilizzano il
midollo spinale:
Document shared on www.docsity.com
Contorno del forame magno
Seconda e terza vertebra cervicale
Sacro
Legamento longitudinale posteriore.
Caudalmente, la dura madre si assottiglia diventando un denso cordone di fibre collagene
che si fonde con i componenti del filum terminale a formare il legamento coccigeo (che si
estende lungo il canale sacrale e termina fondendosi con il periostio del sacro e del
coccige).
• Aracnoide → in molti preparati anatomici si ha uno sottile spazio subdurale che separa la
dura madre dagli strati meningei più profondi, ma è probabile che nel vivente esso non
esista e che la la superficie interna della dura madre sia a contatto con la superficie
esterna dell’aracnoide. Lo spazio subaracnoideo, che contiene il liquido cerebrospinale
separa l’aracnoide dalla pia madre; il LCS agisce come agente protettivo e mezzo di
diffusione per gas disciolti, sostanze nutritizie, messaggeri chimici e prodotti di rifiuto. Le
trabecole aracnoidee (fasci di fibre) si estendono dalla superficie interna dall’aracnoide
alla superficie esterna della pia madre.
• Pia madre → le sue fibre elastiche e collagene sono intrecciate con le trabecole
aracnoidee; qui si trovano i vasi sanguigni superficiali che irrorano il midollo spinale ed
essa è strettamente adesa al sottostante tessuto nervoso. Lungo tutto il midollo spinale vi
sono coppie di estensioni della pia madre spinale, dette legamenti denticolati, che
collegano pia madre e aracnoide alla dura madre; questi originano da entrambi i lati del
midollo spinale, tra le radici dorsali e ventrali, impedendo lo scivolamento verso il basso
del midollo. Infine le fibre di tessuto connettivo della pia madre proseguono nel filum
terminale che si fonde con il legamento coccigeo.
Anatomia di sezione del midoo spinale
Il midollo spinale contiene una massa centrale di sostanza grigia a forma di H, costituita dai
corpi cellulari dei neuroni e delle cellule gliali; questa circonda il canale centrale. Le
proiezioni della sostanza grigia verso la superficie esterna del midollo spinale sono chiamate
corna. La sostanza bianca, situata perifericamente, contiene numerosi assoni mielinici e
amielinici , organizzati in tratti e cordoni.
• Organizzazione della sostanza grigia → i pirenofori sono organizzati in gruppi, definiti
nuclei, con specifiche funzioni: i nuclei sensitivi ricevono e trasmettono le informazioni
sensitive provenienti dai recettori periferici (es. cute); i nuclei motori indirizzano i
comandi motori agli effettori periferici (es. muscoli scheletrici). Una sezione frontale lungo
l’asse del canale centrale separa i nuclei sensitivi (dorsali) dai nuclei motori (ventrali). Le
corna posteriori (dorsali) contengono nuclei sensitivi viscerali e somatici, mentre le corna
anteriori (ventrali) contengono neuroni fondamentali per il controllo motorio somatico.
Le corna laterali (corna intermedie), tra i segmenti T1 e L2, contengono motoneuroni
viscerali; le due commessure grigie invece contengono assoni diretti orizzontalmente a
connettere i due antimeri del midollo spinale.
I nuclei presenti in ciascun cono sono altamente organizzati, e la dimensione delle corna
anteriori varia al variare del numero di muscoli scheletrici innervati da quel segmento; da
ciò si deduce che le corna anteriori delle regioni cervicale e lombare, che controllano i
muscoli associati agli arti, siano quelle di dimensioni maggiori.
• Organizzazione della sostanza bianca → la distribuzione della sostanza grigia e della
sostanza bianca è la stessa lungo tutto il midollo spinale, ma la quantità di quest’ultima
diminuisce via via che ci si sposta caudalmente nel midollo. Può essere suddivisa in
Document shared on www.docsity.com
cordoni (o fascicoli); i cordoni posteriori si trovano tra le corna posteriori ed il solco
mediano posteriore, mentre i cordoni anteriori tra le corna anteriori e la fessura mediana
anteriore. Essi sono interconnessi dalla commessura bianca anteriore, mentre la sostanza
bianca tra i cordoni anteriore e posteriore rappresenta i cordoni laterali.
Ogni cordone contiene tratti (o fasci) costituiti da assoni uniformi rispetto a diametro,
mielinizzazione e velocità di conduzione; tutti quelli che fanno parte di un tratto
conducono informazioni nella stessa direzione. I fasci ascendenti trasportano
informazioni sensitive verso l’encefalo, mentre i fasci discendenti conducono informazioni
motorie al midollo spinale.
N)vi spinali
Vi sono 31 paia di nervi spinali: 8 cervicali, 12 toracici, 5 lombari, 5 sacrali e 1 coccigeo.
Nella regione cervicale, il primo paio di nervi spinali (C1) fuoriesce tra il cranio e la prima
vertebra cervicale; per questo i nervi cervicali assumono la numerazione della vertebra che li
segue immediatamente. Tra l’ultima vertebra cervicale e la prima toracica, il metodo di
identificazione cambia. Il nervo spinale compreso tra le due vertebre si chiama C8, per cui vi
sono 7 vertebre cervicali e 8 nervi cervicali. I nervi spinali caudali alla prima vertebra
toracica prendono il nome dalla vertebra immediatamente precedente.
Ogni nervo periferico presenta 3 strati concentrici di tessuto connettivo:
• Epinevrio (esterno) → spessa guaina fibrosa costituita da tessuto connettivo irregolare
denso (fibre collagene e fibroblasti); in corrispondenza di ciascun foro intervertebrale,
l’epinevrio di un nervo spinale si continua con la dura madre del midollo spinale.
• Perinevrio (intermedio) → (fibre collagene, fibre elastiche e fibroblasti) suddivide il nervo
in compartimenti che contengono fasci di assoni; ognuno di quest’ultimi prende il nome
di fascicolo. I nervi periferici devono essere isolati e protetti, e tale funzione è svolta dalla
barriera ematoencefalica, composta da fibre di tessuto connettivo e dai fibroblasti del
perinevrio.
• Endonevrio (interno) → costituita da tessuto connettivo lasso irregolare(fibre collagene ed
elastiche, pochi fibroblasti); i capillari si ramificano nell’endonevrio e forniscono ossigeno
e sostanze nutritizie agli assoni e alle cellule di Schwann.
Allontanandosi dal midollo, i nervi spinali si suddividono in vari rami; tutti formano due
rami, uno dorsale e uno ventrale, con l’eccezione dei nervi spinali da T1 a L2 che presentano
4 rami:
- Un ramo comunicante bianco
- Un ramo comunicante grigio
- Un ramo dorsale
- Un ramo ventrale.
I rami comunicanti trasportano fibre motorie viscerali da e verso il ganglio simpatico
(autonomo) adiacente al SNA. In quanto gli assoni pregangliari sono mielinici, il ramo che
porta le suddette fibre al ganglio ha un colore chiaro e prende il nome di ramo comunicante
bianco. Quelle che innervano le strutture ghiandolari e le fibre muscolari lisce formano i
rami comunicanti grigi, che ritornano poi al nervo spinale. Le fibre pregangliari e
postgangliari dirette agli organi interni non ritornano ai nervo spinali, ma formano una serie
di nervi autonomi indipendenti, come ad es. i nervi splancnici (coinvolti nella regolazione
delle funzioni di organi nella cavità addominopelvica).
Il ramo dorsale di ogni nervo spinale si occupa delle innervazioni sensitiva e motoria della
cute e dei muscoli del collo e del dorso; il ramo ventrale, innerva la parete ventrolaterale del
Document shared on www.docsity.com
corpo e gli arti. Ciascun paio di nervi spinali innerva una specifica regione cutanea, nota
come dermatomero.
Ple%i n)vosi
I rami comunicanti bianchi e grigi si trovano solo nei segmenti da T1 a L2, mentre i rami
comunicanti grigi, i rami dorsali e i rami ventrali sono caratteristici di tutti i nervi spinali.
I rami dorsali provvedono all’innervazione sensitiva segmentale, ma il suo allineamento non
è preciso e anzi si assiste ad una sovrapposizione tra dermatomeri adiacenti; anche la
distribuzione periferica dei rami ventrali (che partono dai segmenti del midollo spinale
adulto e controllano la muscolatura del collo e degli arti superiori ed inferiori) non procede
in maniera diretta verso i bersagli periferici corrispondenti. Durante lo sviluppo embrionale
invece, i rami ventrali di nervi spinali adiacenti fondono le loro fibre, dando origine ad una
serie di tronchi nervosi composti. La rete nervosa complessa che ne deriva prende il nome di
plesso nervoso.
I plessi nervosi si formano quando piccoli muscoli scheletrici si fondono per formare muscoli
più grandi con origini composite; lo schema di innervazione originario resta comunque
intatto nonostante scompaiano i confini anatomici tra muscoli embrionali. I 4 plessi nervosi
principali sono: il plesso cervicale, il plesso brachiale, il plesso lombare e il plesso sacrale.
• Plesso cervicale → costituito da ramificazioni muscolari e cutanee dei rami ventrali dei
nervi spinali da C1 a C4, e da alcune fibre nervose provenienti da C5; si trova in
profondità rispetto al muscolo sternocleidomastoideo e anteriormente al muscolo scaleno
medio e al muscolo elevatore della scapola. I rami cutanei di questo plesso innervano la
testa, il collo e il torace. I suoi nervi principali sono:
Nervo piccolo occipitale
Nervo grande auricolare
Nervo cervicale trasverso
Nervo sopraclavicolare
Nervo frenico
• Plesso brachiale → più esteso e più complesso rispetto a quello cervicale, è formato da
rami ventrali dei nervi spinali da C5 a T1, e innerva il cingolo scapolare e l’arto superiore.
I rami ventrali convergono a formare i tronchi superiore, medio e inferiore. Da ciascuno
di questi tronchi origina una divisione anteriore e una divisione posteriore, e tutte le 3
divisioni posteriori si uniscono per per formare la corda posteriore, mentre le divisioni
anteriori dei tronchi superiore e medio si uniscono a formare la corda laterale. Infine, la
corda mediale è formata dalla continuazione della divisione anteriore del tronco inferiore.
I suoi nervi principali sono:
Nervo ascellare
Nervo muscolocutaneo
Nervo radiale
Nervo ulnare
Nervo mediano
• Plesso lombare e sacrale → originano rispettivamente dai segmenti lombare e sacrale del
midollo spinale. I loro rami ventrali vanno a innervare il cingolo pelvico e l’arto inferiore,
e spesso si parla di plesso lombosacrale.
Il plesso lombare nasce dai rami ventrali dei nervi spinali da L1 a L4 (con un piccolo
contributo di T12); mentre il plesso sacrale deriva dai rami ventrali dei nervi spinali da L4
a S4. I nervi principali del plesso lombare sono:
Nervo ileoipogastrico
Document shared on www.docsity.com
Nervo ileoinguinale
Nervo genitofemorale
Nervo femorale
Nervo otturatorio
Nervo cutaneo laterale della coscia.
I nervi principali del plesso sacrale sono:
Nervi glutei superiore e inferiore
Nervo pudendo
Nervo ischiatico (che si divide in nervo tibiale e nervo peroneo)
Rifle%i
Un riflesso è una risposta motoria involontaria immediata a uno stimolo specifico; questi
aiutano a mantenere l’omeostasi effettuando rapidi aggiustamenti funzionali di organi o
apparati. L’attivazione di un particolare riflesso produce sempre la stessa risposta motoria e
il suo percorso nervoso prende il nome di arco riflesso.
Stadio 1 - arrivo dello stimolo e attivazione di un recettore. Ogni recettore ha un
caratteristico intervallo di sensibilità; alcuni recettori, come quelli dolorifici, rispondono
quasi ad ogni stimolo. Mentre altri, come quelli specifici per la vista, l’udito o il gusto,
rispondono solo ad un intervallo limitato di stimoli.
Stadio 2 - attivazione del neurone sensitivo. L’informazione viene trasmessa sotto forma di
potenziale d’azione lungo la fibra afferente; in questo caso, l’assone conduce potenziali
d’azione al midollo spinale attraverso una radice dorsale.
Stadio 3 - elaborazione dell’informazione nel SNC. Essa inizia quando un
neurotrasmettitore, rilasciato dal terminale sinaptico di un neurone sensitivo, raggiunge la
membrana postsinaptica di un motoneurone o di un interneurone. Nei riflessi semplici,
l’elaborazione è eseguita da un motoneurone che controlla effettori periferici; nei riflessi più
articolati, uno o più interneuroni sono interposti tra i neuroni sensitivi e motori, ed avviene
un’elaborazione seriale e in parallelo utile per selezionare la risposta motoria appropriata
tramite l’attivazione di motoneuroni specifici.
Stadio 4 - attivazione di un motoneurone. Una volta raggiunto il livello soglia, l’assone di un
motoneurone conduce un potenziale d’azione verso l’organo effettore periferico tramite la
radice ventrale di un nervo spinale.
Stadio 5 - risposta dell’effettore. L’attivazione del motoneurone genera la risposta di un
effettore periferico, come un muscolo scheletrico o una ghiandola.
Vi sono 4 criteri principali con cui sono classificati i riflessi: sviluppo (innati o acquisiti),
risposta (somatici o viscerali), complessità dei circuiti (monosinaptici o polisinaptici), sito di
elaborazione (spinali o encefalici).
• Riflesso monosinaptico → è l’arco riflesso più semplice in cui un neurone sensitivo
contrae sinapsi direttamente con un motoneurone. La trasmissione dell’informazione
attraverso una sinapsi chimica comporta sempre un ritardo sinaptico, ma con una sola
sinapsi il ritardo tra stimolo e risposta è minimo.
• Riflesso polisinaptico → presenta un ritardo più lungo tra lo stimolo e la risposta, e la
lunghezza del ritardo è proporzionale al numero di sinapsi coinvolte. Esso può produrre
risposte più complesse.
Per quanto riguarda i riflessi spinali, quello meglio conosciuto è il riflesso da stiramento, un
riflesso monosinaptico semplice che consiste nella regolazione automatica della lunghezza
Document shared on www.docsity.com
del muscolo scheletrico. Lo stiramento di un muscolo rilasciato attiva un neurone sensitivo,
che innesca la contrazione di quel medesimo muscolo. Il riflesso da stiramento più familiare
è il riflesso patellare: un colpo secco sul legamento patellare stira i fusi neuromuscolari del
muscolo quadricipite, provocando una contrazione riflessa del muscolo e un calcio deciso
subito dopo; se nella norma, significa che i nervi spinali e i segmenti L2-L4 non hanno subito
danni.
Organizzazione e schemi dee vie del midoo spinale
- I fasci sono pari, disposti bilateralmente e simmetricamente lungo il midollo spinale;
- Tutti i fasci coinvolgono sia l’encefalo che il midollo spinale;
- La parte iniziale del nome indica l’origine del fascio.
Vie sensitive
Recettori sensitivi: registrano le condizioni presenti all’interno e all’esterno del corpo; una
volta stimolati, trasmettono le informazioni al SNC. L’informazione sensitiva, definita
sensazione, viaggia all’interno di una fibra afferente (sensitiva) sotto forma di potenziali
d’azione. Le 3 vie principali della sensibilità somatica (o vie somatosensitive) sono: via del
cordone posteriore, via spinotalamica e via spinocerebellare.
• Via del cordone posteriore → (o via del lemnisco mediale) trasporta informazioni
proveniente dalla cute e dall’apparato muscoloscheletrico inerenti le sensibilità
propriocettiva (posizione degli arti) cosciente, tattile finemente discriminata (epicritica) ,
pressoria e vibratoria. I neuroni coinvolti sono di tre tipi:
Neuroni sensitivi di primo ordine → i loro assoni raggiungono il SNC tramite le radici
dorsali dei nervi spinali e le radici sensitive dei nervi cranici; dalle radici dorsali dei
nervi spinali, gli assoni che entrano nel midollo spinale inferiormente a T6 ascendono
formando il fascicolo gracile, mentre quelli che entrano superiormente formano il
fascicolo cuneato.
I neuroni di primo ordine del fascicolo gracile contraggono sinapsi con i neuroni di
secondo ordine nel nucleo gracile a livello del midollo allungato; lo stesso avviene tra i
neuroni di primo ordine del fascicolo cuneato e i neuroni di secondo ordine nel
nucleo cuneati.
Neuroni sensitivi di secondo ordine → tutti quelli del cordone posteriore, non appena
lasciano i nuclei, passano nella metà controlaterale del SNC (decussazione) e
trasmettono l’informazione al talamo sul lato opposto dell’encefalo, tramite un fascio
chiamato lemnisco mediale. Queste verranno poi proiettate a specifiche regioni della
corteccia sensitiva primaria (grazie a ciò si può conoscere la natura degli stimoli e la
loro sede di insorgenza).
Neuroni sensitivi di terzo ordine
La percezione di sensazioni definite come il tatto dipendono da processi di elaborazione a
livello talamico; nel caso di lesione corticale, sarà ancora possibile percepire una lieve
sensazione tattile (in quanto non sono stati lesi i nuclei talamici), ma non sarà possibile
determinare la provenienza in quanto è stata danneggiata la corteccia sensitiva primaria.
Stimolando elettricamente la superficie corticale, è stata creata una mappa funzionale
della corteccia sensitiva primaria, definita homunculus sensitivo.
• Via spinotalamica → (o sistema anterolaterale) trasporta informazioni che riguardano la
sensibilità tattile protopatica (grossolana), termica, pressoria e dolorifica. Anche qui
partecipano neuroni sensitivi di primo, secondo e terzo ordine. Gli assoni dei neuroni
sensitivi di primo ordine entrano nel midollo spinale e contraggono sinapsi con i neuroni
Document shared on www.docsity.com
di secondo ordine all’interno delle corna posteriori; gli assoni dei neuroni di secondo
ordine passano nella metà opposta del midollo, prima di ascendere come fasci
spinotalamici anteriore e laterale. Questi fasci raggiungono i nuclei ventrali posterolaterali
del talamo, dove contraggono sinapsi con i neuroni sensitivi di terzo ordine, i cui assoni
costituiscono le fibre di proiezione dirette alla corteccia sensitiva primaria.
• Via spinocerebellare → conduce al cervelletto informazioni propriocettive che
riguardano la contrazione dei muscoli, il grado di tensione dei tendini e la posizione delle
articolazioni. Gli assoni dei neuroni sensitivi di primo ordine contraggono sinapsi con i
neuroni sensitivi di secondo ordine nelle corna posteriori del midollo spinale. Gli assoni
dei neuroni sensitivi di secondo ordine ascendono come fasci spinocerebellari anteriore e
posteriore. Questa via trasporta informazioni propriocettive che vengono elaborate a
livello inconscio.
Vie mot"ie
Il SNC invia risposte motorie agli stimoli sensitivi. I comandi motori efferenti sono distribuiti
agli organi effettori sia tramite il SNS (che trasporta gli impulsi per la contrazione della
muscolatura scheletrica) che tramite il SNA o viscerale (che innerva la muscolatura liscia dei
visceri, il muscolo cardiaco, le ghiandole e gli adipociti). L’attività delle vie motorie è
regolata dai nuclei della base e dal cervelletto.
Il sistema piramidale è deputato al controllo cosciente volontario della muscolatura
scheletrica; ha origine dalle cellule piramidali della corteccia motoria primaria. Gli assoni di
questi motoneuroni superiori discendono nel tronco encefalico e nel midollo spinale, dove
contraggono sinapsi con i motoneuroni inferiori, che controllano la muscolatura scheletrica.
La via corticospinale è un sistema motorio diretto, ma agisce anche in via indiretta,
innervando altri centri motori. La via piramidale include tre coppie di fasci discendenti: fasci
corticonucleari, fasci corticospinali laterali e fasci corticospinali anteriori.
• Fasci corticonucleari → gli assoni dei fasci corticonucleari contraggono sinapsi con i
motoneuroni inferiori nei nuclei motori dei nervi cranici III, IV, V, VI, VII, IX, X, XI e
XII; essi assicurano il controllo volontario dei muscoli scheletrici oculari, masticatori e
mimici, e di alcuni muscoli di collo e faringe. Innervano bilateralmente i nuclei motori del
tronco encefalico (eccezione: porzione inferiore del nucleo del VII nervo cranico; intero
nucleo del XII nervo cranico).
• Fasci corticospinali → gli assoni dei fasci corticospinali contraggono sinapsi con i
motoneuroni inferiori delle corna anteriori del midollo spinale. Appaiono sulla superficie
ventrale del midollo allungato e vengono definiti piramidi. L’85% degli assoni si decussa a
questo livello per stare sul lato opposto del midollo spinale, nei fasci corticospinali laterali
discendenti, mentre il restante 15% delle fibre scende direttamente senza decussare, con il
nome di fasci corticospinali anteriori; quest’ultimi controllano i muscoli scheletrici di
collo, spalle e arti superiori.
Anche in questo caso le aree corticali sono state mappate creando un homunculus motorio
Nel sistema motorio involontario o extrapiramidale, i fasci e i nuclei sono raggruppati in
base alle loro funzioni primarie:
- i fasci vestibolospinali, tettospinali e reticolospinali coadiuvano il controllo dei movimenti
grossolani del tronco e dei muscoli delle parti prossimali degli arti;
- i fasci rubrospinali coadiuvano il controllo dei muscoli delle porzioni distali degli arti, che
eseguono movimenti più precisi.
Document shared on www.docsity.com
Il sistema motorio involontario può quindi modificare o dirigere le contrazioni della
muscolatura scheletrica stimolando, facilitando o inibendo i motoneuroni inferiori. Le
diverse vie motorie interagiscono, all’interno dell’encefalo, mediante interconnessioni tra la
corteccia motoria primaria e i centri motori nel tronco encefalico, e a livello dei
motoneuroni inferiori, mediante interazioni eccitatorie o inibitorie.
• Fasci vestibolospinali → i nuclei vestibolari ricevono, tramite il nervo vestibolococleare
(VIII), informazioni dai recettori posti nell’orecchio interno, che controllano la posizione
e il movimento della testa. La funzione primaria di questi fasci è quindi mantenere
l’equilibrio e la postura. I neuroni motori inferiori discendendo nel midollo spinale
formano i fasci vestibolospinali.
• Fasci tettospinali → i collicoli superiore ed inferiore sono localizzati nel tetto del
mesencefalo: il primo riceve informazioni visive, il secondo informazioni uditive; gli
assoni dei motoneuroni superiori dei due collicoli discendono nei fasci tettospinali, e
decussano immediatamente prima di contrarre sinapsi con i motoneuroni inferiori. Essi
dirigono cambiamenti riflessi nella posizione di testa, collo e arti superiori in risposta a
luci intense, movimenti improvvisi e rumori forti.
• Fasci reticolospinali → la formazione reticolare consiste in una rete di neuroni
lassamente organizzata, che si estende lungo il tronco encefalico; gli assoni dei
motoneuroni superiori della formazione reticolare discendono nei fasci reticolospinali
senza incrociarsi. In base all’area stimolata, gli effetti che ne derivano possono essere vari.
• Fasci rubrospinali → essi sono implicati nel controllo del tono muscolare e dei
movimenti delle parti distali degli arti superiori; i comandi motori che trasportano
facilitano i muscoli flessori e inibiscono i muscoli estensori. I motoneuroni di questi fasci si
trovano all’interno dei nuclei rossi del mesencefalo e si estendono fino al midollo spinale
cervicale; il loro ruolo è marginale, ma possono essere importanti nel mantenimento del
controllo motorio nel caso in cui vi sia una lesione dei fasci corticospinali laterali.
In$oduzione a'"ganizzazione de'encefalo
L’encefalo contiene quasi il 95% del tessuto nervoso di ogni individuo; il SNC nasce come
un tubo neurale contenente una cavità (neurocele), che con lo sviluppo si suddivide per
formare camere chiamate ventricoli. Alla quarta settimana di sviluppo, nella porzione
cefalica del tubo neurale si allargano 3 vescicole cerebrali primarie, che prendono il nome
dalla posizione che occupano:
• Prosencefalo (parte anteriore)
• Mesencefalo (parte centrale)
• Rombencefalo (parte posteriore)
Prosencefalo e rombencefalo si suddividono ulteriormente, formando vescicole cerebrali
secondarie; il primo formerà il telencefalo e il diencefalo. Il telencefalo costituirà il cervello (i
due emisferi cerebrali); il diencefalo ha un tetto ed una parte posteriore (epitalamo), due
pareti laterali (talamo di destra e di sinistra) e un pavimento (ipotalamo e subtalamo). Il
mesencefalo non si suddivide, ma le sue pareti si ispessiscono e il neurocele diventa un
canale sottile con diametro paragonabile a quello del canale centrale del midollo spinale.
La porzione di rombencefalo adiacente al mesencefalo forma il metencefalo, la cui parte
posteriore diventerà il cervelletto, mentre la parte anteriore il ponte. La porzione di
rombencefalo più vicina al midollo spinale diventerà il mielencefalo, che forma il midollo
allungato o bulbo.
Document shared on www.docsity.com
L’encefalo adulto può essere suddiviso in 6 regioni principali; midollo allungato, ponte e
mesencefalo nell’insieme prendono il nome di tronco encefalico. Quest’ultimo contiene
importanti centri di elaborazione delle informazioni e trasporta impulsi da e verso il
cervelletto e il cervello.
• Midollo allungato → (o bulbo) è il punto di connessione tra il midollo spinale ed il
tronco encefalico. La parte superiore ha un tetto sottile e membranoso, mentre la
porzione caudale è simile al midollo spinale. Le informazioni sensitive vengono
indirizzate al talamo e ad altri centri del tronco encefalico; inoltre, contiene i principali
centri per la regolazione delle funzioni autonome (frequenza cardiaca, pressione
sanguigna e digestione).
• Ponte → si trova al di sopra del midollo ed il suo nome deriva dal fatto che esso connette
il cervelletto al tronco encefalico; il ponte contiene i nuclei coinvolti nel controllo motorio
viscerale e somatico.
• Mesencefalo → i nuclei presenti in esso elaborano informazioni visive e uditive, e
coordinano risposte motorie somatiche involontarie a tali stimoli. Qui vi sono anche
alcuni centri coinvolti nel mantenimento della coscienza.
• Diencefalo → è la porzione profonda dell’encefalo, in continuità con il cervello, e
presenta 4 suddivisioni:
Epitalamo: contiene l’epifisi (ghiandola pineale), formazione endocrina che secerne
melatonina.
Talamo (di destra e di sinistra): centro di trasmissione e di elaborazione di
informazioni sensitive.
Ipotalamo: centro di controllo viscerale; un sottile peduncolo collega l’ipotalamo
all’ipofisi (ghiandola pituitaria). Esso contiene centri coinvolti nel controllo delle
emozioni e delle funzioni autonome e nella produzione di ormoni; è la principale
sede di comunicazione tra sistema nervoso e sistema endocrino.
Subtalamo: partecipa al controllo e alla regolazione della motilità.
• Cervelletto → i suoi emisferi sono situati posteriormente al ponte e inferiormente agli
emisferi cerebrali; ha il compito di correggere le attività motorie sulla base di
informazioni sensitive e della memoria di movimenti acquisiti.
• Cervello o telencefalo → è la porzione più voluminosa dell’encefalo ed è suddiviso in due
ampi emisferi cerebrali separati da una scissura longitudinale. La corteccia cerebrale è
composta da sostanza grigia e vi è la presenza di solchi, che separano le circonvoluzioni
adiacenti, dette giri. Il cervello è diviso in lobi, che prendono il nome dalle ossa del cranio
situate al di sopra (es. lobi parietali adiacenti alle ossa parietali). Da qui originano
coscienza, funzioni intellettive, memoria, ricordo e attività motorie complesse.
La sostanza grigia dell’encefalo forma nuclei di pirenofori di forma irregolare, ovale o
sferica; la sua distribuzione non è però regolare come nel midollo spinale: infatti la
disposizione varia, e la sostanza bianca è coperta dalla corteccia cerebrale (strato superficiale
di sostanza grigia). I centri superiori sono i nuclei e aree corticali nel cervello, cervelletto,
diencefalo e mesencefalo.
Nell’encefalo adulto ci sono 4 ventricoli: uno all’interno di ciascun emisfero cerebrale, uno
nel diencefalo e uno tra ponte e cervelletto; ognuno di essi è riempito di LCS e tappezzato
da cellule ependimali.
I ventricoli laterali hanno una forma complessa: sono separati da una porzione mediana, il
setto pellucido, e il loro corpo è posizionato all’interno del lobo parietale con un corno
Document shared on www.docsity.com
anteriore che si estende nel lobo frontale; vi è inoltre un corno posteriore che si proietta nel
lobo occipitale, ed un corno inferiore che va all’interno del lobo temporale. Non c’è
connessione diretta tra i due ventricoli laterali, ma ognuno comunica col ventricolo
diencefalico (detto terzo ventricolo) attraverso un foro interventricolare (forame di Monro).
Il mesencefalo è attraversato da un sottile canale detto acquedotto mesencefalico (o
cerebrale o del Silvio), che connette il terzo ventricolo con il quarto ventricolo, tra ponte e
cervelletto. Quest’ultimo continua poi con il canale centrale del midollo spinale.
Protezione e sostegno de'encefalo
Per la protezione, il nutrimento e il sostegno dell’encefalo sono importanti: le ossa del cranio,
le meningi encefaliche, la barriera ematoencefalica, il liquido cerebrospinale e
un’abbondante vascolarizzazione.
L’encefalo è protetto dalle ossa del cranio, che forniscono protezione meccanica; all’interno
della cavità cranica vi sono le meningi encefaliche, che circondano l’encefalo e e agiscono
come ammortizzatori che prevengono il contatto con le ossa circostanti. Queste continuano
con le meningi che circondano il midollo spinale, e sono costituite da 3 strati: dura madre
(esterna), aracnoide (intermedia) e pia madre (interna).
• Dura madre → è costituita da 2 strati fibrosi: lo strato endostiale (il più esterno), fuso al
periostio che riveste le ossa craniche, e lo strato meningeo (il più interno). Questi strati
sono separati da un sottile spazio con fluido interstiziale e vasi sanguigni, tra cui le grandi
vene note come seni durali. Le vene dell’encefalo si aprono in questi seni e riportano il
sangue verso la vena giugulare interna del collo. Vi sono 4 regioni in cui i prolungamenti
della dura madre si estendono in profondità nella cavità cranica:
1. La falce cerebrale si proietta tra gli emisferi cerebrali nella scissura longitudinale.
La sua porzione inferiore si inserisce sulla crista galli (anteriormente), sulla cresta
occipitale interna e sul tentorio del cervelletto (posteriormente); i seni sagittali
superiore e inferiore decorrono in questa piega durale.
2. Il tentorio del cervelletto sostiene i due lobi occipitali e separa gli emisferi
cerebellari dagli emisferi cerebrali; al suo livello è posto il seno trasverso.
3. La falce cerebellare si estende lungo la linea sagittale mediana, e divide i due
emisferi cerebellari.
4. Il diaframma della sella è una continuazione del foglietto durale che circonda la
sella turcica dello sfenoide; àncora la dura madre all’osso sfenoide e ricopre la
base dell’ipofisi.
• Aracnoide → è una delicata membrana; vi è uno spazio subdurale tra dura madre e
aracnoide, ma in vivo probabilmente non esiste. Al di sotto dell’aracnoide è presente
invece lo spazio subaracnoideo, con una rete di fibre elastiche e collagene che lo vanno a
connettere con la pia madre. Delle sue estensioni digitiformi vanno a perforare la dura
madre, proiettandosi nei seni venosi, dove formano le granulazioni aracnoidee. Questa
membrana va quindi a costituire un tetto sopra i vasi sanguigni del cranio, mentre la pia
madre rappresenta il pavimento.
• Pia madre → aderisce strettamente alla superficie dell’encefalo ed è altamente
vascolarizzata.
La barriera ematoencefalica è formata dalle cellule endoteliali che rivestono internamente i
capillari del SNC; queste cellule sono strettamente adese grazie a giunzioni serrate, che
impediscono la diffusione di materiali. Solo i composti liposolubili possono diffondere nel
Document shared on www.docsity.com
liquido interstiziale dell’encefalo e del midollo spinale; le sostanze idrosolubili possono
attraversare la parete capillare con meccanismi di trasporto attivo o passivo.
Il trasporto endoteliale attraverso la barriera ematoencefalica è selettivo e direzionale. I
neuroni necessitano un costante apporto di glucosio, che viene trasportato dalle cellule
endoteliali dal sangue verso il liquido interstiziale encefalico. Al contrario, la concentrazione
dell’aminoacido glicina (neurotrasmettitore) nel tessuto nervoso deve essere mantenuta più
bassa rispetto alla circolazione ematica: a tale scopo, le cellule endoteliali assorbono
attivamente questa molecola dal liquido interstiziale per riversarla nel sangue.
La barriera ematoencefalica è continua in tutto il SNC, ma vi sono 4 eccezioni:
1. In alcune porzioni dell’ipotalamo, l’endotelio capillare è più permeabile, e ciò espone i
nuclei ipotalamici nella circolazione generale.
2. I capillari dell’epifisi (ghiandola pineale) sono altamente permeabili; l’epifisi è una
struttura endocrina situata nella parete posteriore del diencefalo.
3. I capillari del plesso coroideo, il sito di produzione del LCS; esso è formato da un’ampia
rete capillare che si proietta nella cavità ventricolari, a livello del terzo e del quarto
ventricolo. Le attività di trasporto di cellule ependimali modificate (i taniciti)
impediscono l’accesso di sostanze verso il SNC.
4. I capillari del lobo posteriore della ghiandola pituitaria, in continuità con il pavimento
dell’ipotalamo; qui la vasopressina e l’ossitocina prodotte dai neuroni ipotalamici
vengono rilasciate nel circolo sanguigno.
Il liquido cerebrospinale (LCS) circonda e bagna le superfici esposte del SNC. Alcune delle
sue funzioni:
• Impedire contatto tra le strutture nervose e le ossa circostanti;
• Sostenere l’encefalo;
• Trasportare sostanze nutritizie, messaggeri chimici e prodotti di rifiuto; ad eccezione del
plesso coroideo, il rivestimento ependimale è permeabile e il LCS è in costante
comunicazione chimica con il liquido interstiziale del SNC.
Tutti i ventricoli contengono un plesso coroideo costituito da cellule ependimali specializzate
e capillari altamente permeabili; esso è responsabile della produzione di LCS: i capillari
sono altamente permeabili e fenestrati, e attraverso una combinazione di trasporto attivo e
passivo, secernono il LCS nei ventricoli.
I plessi coroidei producono circa 500 ml di LCS al giorno, ed il volume complessivo in ogni
momento è di 140-270 ml. Ciò significa che l’intero volume viene rimpiazzato ogni 8-12 ore
e la velocità di produzione è uguale alla velocità di assorbimento.
Il LCS una volta prodotto, fluisce attraverso i fori interventricolari nel terzo ventricolo, poi
nell’acquedotto mesencefalico, fino al quarto ventricolo dal quale passa nello spazio
subaracnoideo attraverso due fori laterali (del Luschka) e un foro mediano (del Magendie)
presenti nel tetto. Esso rientra nella circolazione generale attraverso le granulazioni
aracnoidee.
I neuroni hanno un’elevata richiesta di energia, ma sono provo di riserve energetiche. Per
questo è necessaria un’ampia irrorazione vascolare: il sangue arterioso raggiunge l’encefalo
attraverso le arterie carotidi interne e le arterie vertebrali; la maggior parte del sangue
venoso lascia poi il cranio attraverso le vene giugulari interne, che drenano i seni durali.
Midoo aungato (o bulbo)
Il midollo allungato connette l’encefalo al midollo spinale ed include 3 gruppi di nuclei:
Document shared on www.docsity.com
• Stazioni intermedie e centri di elaborazione → molti fasci ascendenti possono contrarre
sinapsi nei nuclei sensitivi e motori del midollo allungato, che agiscono appunto come
stazioni intermedie. Ad es. il nucleo gracile e il nucleo cuneato trasmettono informazioni
sensitive somatiche al talamo, e i nuclei olivari inviano alla corteccia cerebellare
informazioni proveniente dal midollo spinale, corteccia cerebrale, diencefalo e tronco
encefalico. Questi nuclei formano le olive, rigonfiamenti che sporgono sulla superficie
ventrolaterale del midollo allungato.
• Nuclei dei nervi cranici → contiene nuclei motori e sensitivi associati a 5 nervi cranici,
che innervano muscoli della faringe, del collo, del dorso e alcuni organi della cavità
toracica e addominale.
• Nuclei autonomi → ricevono impulsi dai nervi cranici, dalla corteccia cerebrale, dal
diencefalo e dal tronco encefalico, regolandone le funzioni vitali autonome. I principali
centri sono:
I centri cardiovascolari, che modificano la frequenza cardiaca, l’intensità delle
contrazioni cardiache e il flusso di sangue a livello periferico.
I centri del ritmo respiratorio, che controllano la frequenza di base dei movimenti
respiratori.
Ponte
Il ponte si trova tra il mesencefalo ed il midollo allungato; forma una sporgenza sulla
superficie anteriore del tronco encefalico. Gli emisferi cerebellari sono situati posteriormente
al ponte, e separati da esso dal quarto ventricolo. Su ciascun lato, è connesso al cervelletto
per mezzo di 3 peduncoli cerebellari. Contiene:
• Nuclei motori e sensitivi per 4 nervi cranici (V, VI, VII, VIII) che innervano i muscoli
masticatori, superficie anteriore della faccia, uno dei muscoli estrinseci dell’occhio (retto
laterale) e gli organi dell’udito e dell’equilibrio presenti nell’orecchio interno;
• Nuclei che assistono il controllo involontario della respirazione;
• Nuclei che elaborano e trasmettono comandi cerebellari che arrivano tramite i peduncoli
cerebellari medi; quest’ultimi sono collegati con le fibre trasverse del ponte;
• Fasci ascendenti, discendenti ed orizzontali, che permettono la comunicazione tra gli
emisferi cerebellari dei lati opposti.
Mesencefalo
La superficie del mesencefalo situata posteriormente all’acquedotto mesencefalico è detta
tetto (lamina quadrigemina); essa contiene due paia di nuclei sensitivi, i tubercoli
quadrigemini (o collicoli) superiori e inferiori. Questi nuclei sono stazioni intermedie delle
vie ottiche e uditive.
Il mesencefalo contiene inoltre i principali nuclei della formazione reticolare; stimoli specifici
in questa regione possono produrre numerose risposte motorie involontarie. Su ciascuna
metà del mesencefalo si trovano due nuclei: il nucleo rosso e la sostanza nera.
- Il nucleo rosso contiene molti vasi (contribuiscono alla colorazione), integra informazioni
proveniente dal cervello e dal cervelletto e indirizza comandi motori involontari per il
mantenimento del tono muscolare e della posizione degli arti.
- La sostanza nera si trova lateralmente al nucleo rosso, contiene cellule molto pigmentate e
quindi scure e regola le efferenze motorie provenienti dai nuclei della base.
I peduncoli cerebrali sono poi fasci di fibre nervose presenti sulle superfici ventrolaterali del
mesencefalo; contengono fibre ascendenti che contraggono sinapsi nei nuclei talamici, e
fibre discendenti della via corticospinale.
Document shared on www.docsity.com
Diencefalo
Il diencefalo connette gli emisferi cerebrali al tronco encefalico; è costituito dall’epitalamo,
dai due talami di destra e di sinistra, da ipotalamo e subtalamo.
• Epitalamo → costituisce il tetto e la parete posteriore del terzo ventricolo; contiene
anteriormente una porzione estesa del plesso coroideo, e posteriormente l’epifisi, che
secerne l’ormone melatonina (regola cicli circadiani, con effetti secondari sulle funzioni
riproduttive).
• Talamo → due formazioni ovoidali che costituiscono le pareti e circondano il terzo
ventricolo; sono centri di controllo di informazioni sensitive e motorie, e sono
particolarmente importanti per le informazioni sensitive ascendenti che saranno
proiettate alla corteccia sensitiva primaria. Vi è una proiezione mediale di sostanza grigia,
l’adesione intertalamica. (o massa intermedia) che si estende da ciascun lato del talamo
nel terzo ventricolo; all’interno di ciascun talamo si trova una massa rotondeggiante
composta da diversi nuclei talamici interconnesso. Quest’ultimi sono coinvolti nella
trasmissione delle informazioni sensitive verso i nuclei della base e la corteccia cerebrale. I
principali sono 5:
1. Nuclei anteriori → fanno parte del sistema limbico e svolgono un ruolo
importante nelle emozioni, nella memoria e nell’apprendimento. Trasmettono
informazioni dall’ipotalamo e dall’ippocampo al giro del cingolo.
2. Nuclei mediali → correlati al mantenimento della coscienza degli stati
emozionali, connettono i nuclei della base e l’ipotalamo con la corteccia
prefrontale cerebrale.
3. Nuclei ventrali → trasmettono informazioni sensitive riguardanti il tatto, la
pressione, il dolore, la temperatura, la propriocezione alla corteccia sensitiva
primaria del lobo parietale.
4. Nuclei posteriori → comprendono il pulvinar e i nuclei genicolati: il primo
proietta informazioni sensitive alle aree associative della corteccia cerebrale; il
nucleo genicolato laterale di ciascun talamo riceve informazioni visive dagli occhi
(per mezzo di tratti ottici) e le proiettano alla corteccia visiva; i nuclei genicolati
mediali trasmettono informazioni uditive da recettori specializzati nell’orecchio
interno alla corteccia uditiva.
5. Nuclei laterali → stazioni di passaggio nei circuiti a feedback, che modulano
l’attività del giro del cingolo e del lobo parietale.
• Ipotalamo → forma il pavimento del terzo ventricolo e si estende dalla regione superiore
al chiasma ottico, fino ai margini posteriori dei corpi mammillari. Posteriormente al
chiasma ottico, si estende inferiormente l’infundibulum (infundibolo) che connette
l’ipotalamo all’ipofisi.
Contiene un gran numero di centri integrativi e di controllo: essi ricevono informazioni
sensitive dal cervello, dal tronco encefalico e dal midollo spinale; inoltre i neuroni
ipotalamici percepiscono le variazioni della composizione del LCS e del liquido
interstiziale, oltre che stimoli dal sangue circolante, in quanto i capillari ipotalamici sono
molto permeabili. Le sue funzioni quindi comprendono:
- Controllo inconscio delle contrazioni della muscolatura scheletrica: guidano funzioni
motorie somatiche associate a stimoli emozionali come collera, piacere, dolore ed
eccitazione sessuale;
Document shared on www.docsity.com
- Controllo delle funzioni autonome: correggono e coordinano attività di centri autonomi
in altre parti del tronco encefalico, impegnate nella regolazione della frequenza cardiaca,
pressione sanguigna, attività respiratoria e funzioni digestive;
- Secrezione di ormoni: il nucleo ipotalamico sopraottico secerne l’ormone antidiuretico
(riduce l’eliminazione di acqua a livello renale), mentre il nucleo paraventricolare secerne
l’ossitocina (stimola la contrazione della muscolatura liscia dell’utero e della prostata).
Entrambi gli ormoni trasportati attraverso gli assoni lungo l’infundibulum e rilasciati in
circolo a livello della porzione posteriore dell’ipofisi.
- Emozioni e comportamento: es. la stimolazione del centro della sete produce il desiderio
di bere (producono quindi sensazioni che portano ad un certo comportamento);
- Coordinazione tra le funzioni volontarie e autonome;
- Regolazione della temperatura corporea: l’area preottica dell’ipotalamo controlla le
risposte fisiologiche ai cambiamenti della temperatura corporea; in questo modo coordina
l’attività di altri centri del SNC e regola altri sistemi fisiologici;
- Controllo dei ritmi circadiani: il nucleo soprachiasmatico coordina i cicli giornalieri delle
attività legate ai cicli giorno-notte.
C)vee,o
Il cervelletto presenta due emisferi cerebellari; ogni emisfero consiste di due lobi, anteriore e
posteriore, separati da una scissura primaria. Lungo la linea mediana questi emisferi sono
separati da una sottile striscia di tessuto corticale, detta verme; inoltre, anteriormente e
inferiormente ad essi, si trovano i sottili lobi flocculonodulari (importanti per l’equilibrio e i
movimenti dell’occhio). I lobi anteriori e posteriori sono coinvolti nella programmazione,
esecuzione e coordinamento dei movimenti degli arti e del tronco. La corteccia cerebellare
contiene le voluminose cellule di Purkinje, ramificate, con pirenoforo a forma di pera, i cui
assoni raggiungono i nuclei cerebellari. All’interno, la sostanza bianca del cervello presenta
una struttura ramificata che in sezione ricorda la forma di un albero, da qui il nome arbor
vitae. Il cervelletto riceve informazioni propriocettive (senso della posizione) dal midollo
spinale, mentre le informazioni riguardanti i comandi motori che partono dalla corteccia
cerebrale lo raggiungono indirettamente. I fasci che connettono il cervelletto con il tronco
encefalico, il cervello e il midollo spinale, lasciano gli emisferi cerebellari attraverso i
peduncoli cerebellari superiori, medi e inferiori.
- I peduncoli cerebellari superiori connettono il cervelletto con i nuclei presenti nel
mesencefalo, nel diencefalo e nel telencefalo.
- I peduncoli cerebellari medi sono connessi ad un fascio di fibre che attraversano la
superficie ventrale del ponte, e connettono gli emisferi cerebellari con i nuclei sensitivi e
motori del ponte.
- I peduncoli cerebellari inferiori permettono la comunicazione tra il cervelletto e i nuclei
del midollo allungato, e trasportano fasci cerebellari ascendenti e discendenti da e verso il
midollo spinale.
Il cervelletto possiede due principali funzioni:
1. Correzione dei muscoli posturali del corpo, modificando l’attività del nucleo rosso;
2. Programmazione e regolazione fine dei movimenti volontari e involontari (esso
mantiene il ricordo dei movimenti acquisiti).
C)veo (o telencefalo)
Il cervello è coinvolto nell’elaborazione di informazioni sensitive e motorie somatiche. Le
informazioni sensitive somatiche trasportate al cervello raggiungono lo stato di coscienza e i
Document shared on www.docsity.com
neuroni cerebrali esercitano un controllo diretto (volontario) o indiretto (involontario) sui
neuroni motori somatici.
Uno spesso strato di sostanza grigia superficiale (corteccia) ricopre i due emisferi cerebrali,
che formano le superfici superiore e laterale del cervello. La superficie corticale forma una
serie di circonvoluzioni, che incrementano l’area e rappresenta un ulteriore spazio per i
neuroni corticali. Gli emisferi sono separati per via della scissura longitudinale, e ciascuno di
essi può essere suddiviso in lobi. Un solco profondo, il solco centrale, si estende lateralmente
alla scissura longitudinale; l’area che si trova anteriormente al solco centrale prende il nome
di lobo frontale, e il solco laterale segna il suo limite inferiore. La regione al di sotto del solco
laterale prende il nome di lobo temporale; divaricandolo lateralmente si scopre l’insula, una
zona di corteccia. Il lobo parietale si estende posteriormente al solco centrale, fino al solco
parieto-occipitale; la regione dietro quest’ultimo si chiama lobo occipitale.
Per quanto riguarda i lobi temporali, è necessario ricordare che:
- ogni emisfero cerebrale riceve informazioni sensitive e genera comandi motori destinati
alla metà opposta del corpo: l’emisfero sinistro controlla il lato destro e viceversa;
- i due emisferi presentano delle differenze funzionali;
- ogni regione può svolgere diverse funzioni (es. la coscienza viene attribuita a più di una
regione).
I processi cognitivi coscienti e tutte le funzioni intellettive si originano negli emisferi
cerebrali, mentre l’elaborazione delle informazioni coinvolge per lo più le aree cerebrali. Il
solco centrale separa le aree motoria e sensitiva della corteccia; il giro precentrale del lobo
frontale forma il limite anteriore del solco centrale, e la sua superficie rappresenta la
corteccia motoria primaria. I neuroni della corteccia motoria primaria controllano la
muscolatura volontaria (hanno il controllo sui motoneuroni somatici a livello del tronco
encefalico e del midollo spinale); questi neuroni prendono il nome di cellule piramidali, e la
via che controlla i movimenti volontari è detta via corticospinale (sistema piramidale).
Il giro postcentrale del lobo parietale forma il margine posteriore del solco centrale, e la sua
superficie contiene la corteccia sensitiva primaria. I neuroni in questa regione ricevono
informazioni sensitive somatiche dai recettori tattili, pressori, dolorifici, gustativi e termici
del cordone posteriore, e dalla via spinotalamica.
Le informazioni sensitive che riguardano la vista, l’udito e l’olfatto raggiungono altre aree
della corteccia cerebrale: rispettivamente la corteccia visiva, uditiva e olfattiva. La corteccia
gustativa invece, che si trova nella porzione anteriore dell’insula e nelle porzioni adiacenti
del lobo frontale, riceve informazioni dai recettori gustativi di lingua e faringe.
Ciascuna delle regioni sensitive e motorie della corteccia è connessa ad un’area associativa,
coinvolte nell’integrazione delle informazioni sensitive e motorie, interpretandole e
pianificandole rispettivamente. Ad es. l’area associativa sensitiva somatica permette di
comprendere le dimensioni, la forma e la consistenza di un oggetto, mentre l’area associativa
motoria somatica (o corteccia premotoria) utilizza i ricordi di schemi di movimenti acquisiti
per coordinare le attività motorie.
Le funzioni di ordine superiore hanno le seguenti caratteristiche:
- sono eseguite dalla corteccia cerebrale;
- coinvolgono le complesse interazione tra diverse aree della corteccia cerebrale e tra aree
di corteccia cerebrale ed encefalo;
- coinvolgono l’elaborazione delle informazioni sia coscienti che incoscienti;
I centri integrativi ricevono informazioni da numerose aree associative e dirigono attività
motorie estremamente complesse; ad es. la corteccia prefrontale integra informazioni
Document shared on www.docsity.com
provenienti dalle aree associative sensitive ed esegue funzioni intellettive astratte come
prevedere le future conseguenze di eventi/azioni. Questa tipologia di centri hanno sede nei
lobi e nelle aree corticali di entrambi gli emisferi cerebrali.
Le aree di Broca (o centro del linguaggio) e di Wernicke, coinvolte nel calcolo matematico,
nel linguaggio, nella scrittura e nella comprensione delle relazioni spaziali, sono presenti in
uno solo dei due emisferi, che svolgono funzioni differenti.
La funzione del linguaggio è legata all’area di Wernicke e al centro di linguaggio, entrambe
associate con l’emisfero sinistro: la prima è vicino alla corteccia uditiva, e svolge un ruolo
importante nella definizione della personalità; il secondo, detto anche area di Broca, si trova
vicino alla corteccia motoria ed è associato alla produzione del linguaggio, ma regola anche
la respirazione e la vocalizzazione richieste. Coordina quindi i muscoli respiratori, i muscoli
laringei e faringei, i muscoli di lingua, labbra, mascella e guance.
La corteccia prefrontale (o area associativa prefrontale) del lobo frontale coordina
l’informazione trasferita da tutte le aree associative corticali; esegue le funzioni di
apprendimento e ragionamento, oltre che provvedere al contesto emozionale. Essa completa
il suo sviluppo intorno ai vent’anni e ad essa sono associate le sensazioni di frustrazione,
ansietà e tensione; per questo la lobotomia prefrontale venne adottata negli anni ‘20 come
cura per diverse patologie mentali (specialmente quelle associate a comportamenti violenti o
antisociali). Questo provocava però anche perdita di interesse verso l’igiene e il decoro
personale.
Le funzioni di ordine superiore non sono equamente distribuite su entrambi gli emisferi;
questa specializzazione degli emisferi prende il nome di lateralizzazione funzionale:
l’emisfero sinistro controlla le funzioni verbali e di astrazione, mentre l’emisfero destro le
funzioni non verbali e percettivo-sensoriali.
Nella maggior parte delle persone il centro del linguaggio si trova nell’emisfero sinistro, detto
anche emisfero categorico; esegue anche compiti analitici come calcoli matematici o
prendere decisioni logiche.
L’emisfero cerebrale destro, detto emisfero rappresentativo, analizza le informazioni sensitive
e mette il corpo in relazione con l’ambiente esterno; è importante nel riconoscimento delle
facce e nella comprensione delle relazioni spaziali tridimensionali.
La sostanza bianca centrale è coperta dalla sostanza grigia della corteccia cerebrale; è
costituita da fibre mieliniche, che formano fasci che si estendono da un’area corticale ad
un’altra. Contiene:
• Le fibre associative, che interconnettono porzioni di corteccia cerebrale dello stesso
emisfero; quelle più brevi sono le fibre arcuate, quelle più lunghe sono organizzate in
fascicoli. I fascicoli longitudinali connettono il lobo frontale con gli altri lobi dello stesso
emisfero;
• Un fascio compatto di fibre commessurali, che permette la comunicazione tra i due
emisferi; tra quelli più importanti vi sono il corpo calloso e la commessura anteriore;
• Le fibre di proiezione, che collegano la corteccia cerebrale al diencefalo, al tronco
encefalico, al cervelletto e al midollo spinale.
I nuclei della base (o nuclei cerebrali) si trovano in ciascun emisfero, al di sotto del
pavimento dei ventricoli laterali; sono circondati da sostanza bianca centrale e tra di essi vi
sono fibre di proiezione o commessurali. Essi comprendono il nucleo caudato ed il nucleo
lenticolare.
Document shared on www.docsity.com
- Il nucleo caudato possiede una testa voluminosa e un’esile coda incurvata che segue la
curva del ventricolo laterale; la sua testa è posta anteriormente al nucleo lenticolare.
- Il nucleo lenticolare consiste di un putamen laterale e di un globus pallidus mediale.
Raggruppamenti → corpo striato = nucleo caudato e nucleo lenticolare; neostriato = nucleo
caudato e putamen. Il claustro è un sottile strato di sostanza grigia che sta vicino al
putamen, e il corpo amigdaloideo (o amigdala), che fa parte del sistema limbico, è posto
anteriormente alla coda del nucleo caudato e inferiormente al nucleo lenticolare.
Funzioni dei nuclei della base:
• Controllo inconscio e integrazione del tono della muscolatura scheletrica;
• Coordinazione degli schemi motori acquisiti;
• Elaborazione, integrazione e trasmissione delle informazioni dalla corteccia cerebrale al
talamo.
Mentre si cammina, il nucleo caudato ed il putamen controllano le sequenze di movimento
degli arti tra il momento in cui si decide di iniziare a camminare, e il momento in cui si
smette di farlo. Il globus pallidus controlla e corregge il tono muscolare, in particolare a
livello dei muscoli appendicolari. Le funzioni degli altri nuclei della base sono poco
conosciute.
Il sistema limbico comprende i nuclei e i fasci che si trovano lungo il confine tra cervello e
diencefalo; le sue funzioni sono:
• Controllo degli stati emozionali e delle condotte comportamentali correlate;
• Collegamento delle funzioni intellettive consce della corteccia cerebrale con le funzioni
autonome inconsce di altre parti dell’encefalo;
• Archiviazione della memoria.
Comprende componenti telencefaliche, diencefaliche e mesencefaliche (rappresenta un
raggruppamento funzionale piuttosto che anatomico). Il lobo limbico consiste di giri e di
strutture adiacenti al diencefalo:
- Il giro del cingolo si trova al di sopra del corpo calloso;
- Il giro dentato e l’adiacente giro paraippocampico nascondono l’ippocampo, un nucleo in
profondità nel lobo temporale.
L’ippocampo è importante per l’apprendimento e la memorizzazione a lungo termine. Il
fornice è un tratto di sostanza bianca che collega l’ippocampo all’ipotalamo; molte di queste
fibre terminano nei corpi mammillari, nuclei presenti nell’ipotalamo. La stimolazione di
quest’ultimo ha potuto provare il suo collegamento con alcune emozioni come collera,
paura, dolore, comportamenti sessuali e piacere.
N)vi 'anici
I nervi cranici vengono numerati a seconda della loro posizione lungo l’asse longitudinale
dell’encefalo, a partire dal telencefalo. Si utilizzano i numeri romani da soli o seguiti da
prefisso N o NC. Ognuno di essi si connette all’encefalo in prossimità dei nuclei sensitivi e/o
motori alla quale sono associati. Sono classificati come:
- Sensitivi
- Sensitivi specifici
- Motori
- Misti (sia sensitivi che motori)
Questa è basata sulla funzione principale, ma i nervi cranici possono svolgere anche
importanti funzioni secondarie.
• Nervo olfattivo (I N) →
Funzione principale: sensibilità specifica (olfatto)
Document shared on www.docsity.com
Origine: recettori dell’epitelio olfattivo
Attraversa: lamina cribrosa dell’osso etmoide
Destinazione: bulbi olfattivi
I recettori olfattivi sono neuroni specializzati situati nell’epitelio che riveste il tetto delle
cavità nasali, le conche nasali superiori dell’etmoide e la porzione superiore del setto
nasale. I loro fascicoli vanno a costituire i nervi olfattivi, e penetrano nei bulbi olfattivi
(masse di sostanza nervosa ai lati della crista galli), dove le fibre afferenti contraggono
sinapsi. Gli assoni dei neuroni postsinaptici raggiungono il telencefalo lungo i sottili fasci
olfattivi.
I nervi olfattivi sono l’unico paio di nervi cranici connesso direttamente al telencefalo; gli
altri originano o terminano nei nuclei diencefalici o del tronco encefalico. Tutte le
informazioni sensitive ascendenti, a parte quelle olfattive, prima di raggiungere il cervello
contraggono sinapsi nel talamo.
• Nervo ottico (II N) →
Funzione principale: sensibilità specifica (vista)
Origine: retina dell’occhio
Attraversa: canale ottico dell’osso sfenoide
Destinazione: diencefalo
I nervi ottici trasportano informazioni visive provenienti da speciali gangli sensitivi
presenti nell’occhio; quest’ultimi passano attraverso i canali ottici dello sfenoide e
convergono nel chiasma ottico (a livello del margine ventrale e anteriore del diencefalo).
Qui le fibre mediali provenienti da ciascun nervo ottico decussano portandosi sul lato
opposto dell’encefalo, mentre quelle laterali restano sullo stesso lato; gli assoni proseguono
poi verso i nuclei genicolati laterali del talamo sotto forma di tratti ottici. Una volta
contratte le sinapsi a livello dei nuclei genicolati laterali, le fibre trasportano le
informazioni al lobo occipitale dell’encefalo.
• Nervo oculomotore (III N) →
Funzione principale: motoria, movimento degli occhi
Origine: mesencefalo
Attraversa: fessura orbitaria superiore dell’osso sfenoide
Destinazione: motoria somatica: muscoli retti superiore, inferiore e mediale; muscolo
obliquo inferiore; muscolo elevatore della palpebra superiore - motoria viscerale:
muscoli intrinseci dell’occhio
Il nervo oculomotore emerge dalla superficie ventrale del mesencefalo e penetra nella
cavità orbitaria attraverso la fessura orbitaria superiore; controlla 4 dei 6 muscoli
estrinseci dell’occhio e il muscolo elevatore della palpebra superiore. Inoltre, trasporta
fibre autonome pregangliari destinate ai neuroni del ganglio ciliare.
• Nervo trocleare (IV N) →
Funzione principale: motoria, movimento degli occhi
Origine: mesencefalo
Attraversa: fessura orbitaria superiore dell’osso sfenoide
Destinazione: muscolo obliquo superiore
Il nervo trocleare, il più piccolo tra i nervi cranici, innerva il muscolo obliquo superiore
dell’occhio.
• Nervo trigemino (V N) →
Funzione principale: mista (sensitiva e motoria); rami sensitivi oftalmico e mascellare;
ramo misto mandibolare
Document shared on www.docsity.com
Origine: ramo oftalmico (sensitivo): strutture orbitarie, cavità nasale, cute della fronte,
palpebra superiore, sopracciglia, parte del naso - ramo mascellare (sensitivo):
palpebra inferiore, labbro superiore, gengive e denti; guance; naso, palato e parte
della faringe - ramo mandibolare (misto): sensitivo dall’arcata gengivale inferiore, da
denti, labbra, parte del palato e della lingua; motorio dai nuclei motori del ponte
Attraversa: fessura orbitaria superiore (ramo oftalmico); foro rotondo (ramo
mascellare); foro ovale (ramo mandibolare)
Destinazione: nuclei sensitivi del ponte (ramo oftalmico, mascellare e mandibolare);
muscoli masticatori (ramo mandibolare)
Il nervo trigemino è il più voluminoso tra tutti i nervi cranici; fornisce un’innervazione
sensitiva proveniente dalla testa e dalla faccia, e il controllo motorio dei muscoli
masticatori. Il ganglio semilunare (ganglio trigemino) contiene i pirenofori dei neuroni
sensitivi.
Il trigemino ha 3 rami (o branche) principali
- 1° ramo → il ramo oftalmico è solamente sensitivo, e innerva le strutture della cavità
orbitaria, le cavità nasali e i seni paranasali, la cute di fronte, sopracciglia, palpebre e
naso. Passa attraverso la fessura orbitaria superiore.
- 2° ramo → il ramo mascellare è solo sensitivo; innerva la palpebra inferiore, il labbro
superiore, le guance e il naso, ma anche la gengiva superiore, l’arcata dentale superiore, il
palato e parte della faringe. Lascia il cranio passando per il foro rotondo, ed entra
nell’orbita attraverso la fessura orbitaria inferiore.
- 3° ramo → il ramo mandibolare è un nervo misto (e il più voluminoso tra i 3); esce dal
cranio attraverso il foro ovale. La componente motoria innerva i muscoli masticatori,
mentre quella sensitiva: la cute delle tempie, la superficie laterale, le gengive e i denti
dell’arcata dentaria inferiore, le ghiandole salivari, la porzione anteriore della lingua.
I rami del nervo trigemino sono associati ai gangli ciliare, pterigopalatino (o
sfenopalatino), sottomandibolare e otico. Sono gangli autonomi i cui neuroni innervano
le strutture della faccia.
• Nervo abducente (VI N) →
Funzione principale: motoria, movimento degli occhi
Origine: ponte
Attraversa: fessura orbitaria superiore dell’osso sfenoide
Destinazione: muscolo retto laterale
Il nervo abducente innerva il muscolo retto laterale, il 6° dei muscoli estrinseci
dell’occhio; esso permette i movimenti laterali del bulbo oculare. Raggiunge l’orbita
attraverso la fessura orbitaria superiore, insieme ai nervi oculomotore e trocleare.
• Nervo faciale (VII N) →
Funzione principale: mista (sensitiva e motoria)
Origine: recettori gustativi presenti sui 2/3 anteriori della lingua (sensitiva); nuclei
motori del ponte (motoria)
Attraversa: condotto uditivo interno dell’osso temporale, lungo il canale faciale, per
raggiungere il foro stilomastoideo
Destinazione: nuclei sensitivi del ponte (fibre sensitive) - muscoli mimici (fibre motorie
somatiche) - ghiandole lacrimali e mucose nasali attraverso il ganglio pterigopalatino,
ghiandole sottomandibolare e sottolinguale attraverso il ganglio sottomandibolare
(fibre motorie viscerali)
Il nervo faciale è un nervo misto; i pirenofori dei neuroni sensitivi si trovano nel ganglio
genicolato, mentre i nuclei motori si trovano nel ponte. I neuroni sensitivi monitorano i
Document shared on www.docsity.com
propriocettori presenti nei muscoli mimici, forniscono sensazioni di pressione profonda
sulla faccia e ricevono informazioni gustative dai 2/3 della lingua. Le fibre motorie
somatiche controllano i muscoli superficiali del cuoio capelluto e della faccia, e i muscoli
profondi situati vicino all’orecchio. Il nervo faciale trasporta fibre autonome pregangliari
destinate ai gangli pterigopalatino e sottomandibolare.
Ganglio pterigopalatino → è innervato dal nervo grande petroso; le fibre
postgangliari provenienti da questo ganglio innervano la ghiandola lacrimale e le
piccole ghiandole delle cavità nasali e della faringe.
Ganglio sottomandibolare → le fibre postgangliari provenienti da esso innervano le
ghiandole sottomandibolare e sottolinguale.
• Nervo vestibolococleare (statoacustico) (VIII N) →
Funzione principale: sensibilità specifica: equilibrio (ramo vestibolare) e udito (ramo
cocleare)
Origine: recettori dell’orecchio interno (vestibolo e coclea)
Attraversa: condotto uditivo interno dell’osso temporale
Destinazione: nuclei vestibolare e cocleare dl ponte e del midollo allungato
Il nervo vestibolococleare (o statoacustico o uditivo) ha due rami principali, il ramo
vestibolare e il ramo cocleare; esso decorre lateralmente all’origine del nervo faciale, e
raggiunge i recettori sensitivi presenti nell’orecchio interno attraverso il condotto uditivo
interno (col nervo faciale).
- Il nervo vestibolare, il più voluminoso dei due, origina a livello dei recettori del vestibolo,
porzione dell’orecchio interno deputato al mantenimento dell’equilibrio. Gli assoni dei
neuroni sensitivi (localizzati a livello di un ganglio sensitivo) si portano ai nuclei vestibolari
del midollo allungato.
- Il nervo cocleare controlla i recettori presenti nella coclea deputati a rilevare gli stimoli
sonori. Le cellule nervose sono localizzate in un ganglio periferico e i loro assoni
contraggono sinapsi nei nuclei cocleari del midollo allungato.
• Nervo glossofaringeo (IX N) →
Funzione principale: mista (sensitiva e motoria)
Origine: terzo posteriore della lingua, parte della faringe e del palato, arterie carotidi
(sensitiva); nuclei motori del midollo allungato (motoria)
Attraversa: foro giugulare delimitato dalle ossa occipitale e temporale
Destinazione: nuclei sensitivi del midollo allungato (fibre sensitive) - muscoli faringei
coinvolti nella deglutizione (fibre motorie somatiche) - ghiandole parotide, dopo aver
contratto sinapsi nel ganglio otico (fibre motorie viscerali)
Il nucleo glossofaringeo innerva la lingua e la faringe; è un nervo misto con principale
componente sensitiva. I neuroni sensitivi sono localizzati nel ganglio superiore (ganglio
giugulare) e nel ganglio inferiore (ganglio petroso). È inoltre responsabile della sensazione
del gusto proveniente dal terzo posteriore della lingua, e possiede recettori specifici che
controllano la pressione arteriosa e la concentrazione di alcuni gas disciolti nel sangue.
• Nervo vago (X N) →
Funzione principale: mista (sensitiva e motoria)
Origine: faringe, padiglione auricolare, condotto uditivo esterno, diaframma e organi
interni presenti nelle cavità toracica e addominopelvica (sensitiva viscerale); nuclei
motori presenti nel midollo allungato (motoria viscerale)
Attraversa: foro giugulare delimitato dalle ossa occipitale e temporale
Destinazione: nuclei sensitivi e centri autonomi del midollo allungato (fibre sensitive)
- muscoli del palato e della faringe (fibre motorie somatiche) - organi degli apparati
Document shared on www.docsity.com
digerente, respiratorio e cardiovascolare delle cavità toracica e addominale (motorie
viscerali)
Il nervo vago origina al di sotto del nervo glossofaringeo, e si ramifica in maniera
articolata. I neuroni sensitivi sono localizzati nei gangli superiore (giugulare) e inferiore
(nodoso). Fornisce informazioni sensitive somatiche riguardanti il condotto uditivo
esterno, una porzione dell’orecchio e il diaframma, nonché informazioni sensitive
specifiche provenienti dai recettori gustativi faringei; la maggior parte delle fibre afferenti
fornisce però informazioni sensitive viscerali provenienti da esofago, vie aeree e visceri
addominali.
Le componenti motorie, invece, sono dirette al cuore, alla muscolatura liscia e alle
ghiandole nelle aree controllate dalle sue fibre sensitive.
• Nervo accessorio (XI N) →
Funzione principale: motoria
Origine: nuclei motori del midollo spinale e del midollo allungato
Attraversa: foro giugulare delimitato dalle ossa occipitale e temporale
Destinazione: il ramo interno innerva i muscoli volontari del palato, della faringe e
della laringe; il ramo esterno controlla i muscoli sternocleidomastoideo e trapezio
Il nervo accessorio differisce dagli altri nervi cranici in quanto alcune delle sue fibre
motorie originano dalle porzioni laterali delle corna anteriori dei primi 5 segmenti del
midollo spinale; queste fibre formano la radice spinale del nervo accessorio, che entra nel
cranio attraverso il grande foro occipitale (insieme alle fibre motorie della radice craniale).
È costituito da due rami:
- il ramo interno si unisce al nervo vago e innerva i muscoli volontari della deglutizione
presenti nel palato molle e nella faringe, e i muscoli intrinseci che controllano le corde
vocali;
- il ramo esterno controlla i muscoli sternocleidomastoideo e trapezio di collo e dorso.
• Nervo ipoglosso (XII N) →
Funzione principale: motoria, movimenti della lingua
Origine: nuclei motori del midollo allungato
Attraversa: canale dell’ipoglosso nell’osso occipitale
Destinazione: muscoli della lingua
Il nervo ipoglosso lascia il cranio attraverso il canale dell’ipoglosso nell’osso occipitale, e
raggiunge i muscoli scheletrici della lingua; provvede al controllo volontario di
quest’ultima.
Con.onto $a sistema n)voso somatico e sistema n)voso autonomo
SNA:
- Costituito dalla divisione simpatica e parasimpatica
- Innerva gli effettori viscerali
- Possiede neuroni afferenti ed efferenti
- Le informazioni sensitive afferenti al SNA vengono elaborate nel sistema nervoso centrale
- Le vie afferenti originano nei recettori viscerali (muscolatura liscia e ghiandole)
- L’assone di un motoneurone viscerale posto all’interno del SNC va ad innervare un
secondo neurone localizzato in un ganglio periferico, il quale innerva un effettore
periferico
- I motoneuroni viscerali (o neuroni pregangliari) del SNC inviano le loro fibre pregangliari
a contrarre sinapsi con i neuroni gangliari (i cui pirenofori si trovano al di fuori del SNC,
nei gangli del SNA)
Document shared on www.docsity.com
- Gli assoni che originano dai gangli autonomi sono lunghi e amielinici; sono detti fibre
postgangliari in quanto trasportano impulsi lontano dal ganglio.
SNS:
- Innerva i muscoli scheletrici
- Possiede neuroni afferenti ed efferenti
Spesso le due divisioni hanno effetti opposti, ma possono inoltre agire in maniera
indipendente, e alcune strutture sono innervate unicamente da una delle due. In generale, la
divisione parasimpatica predomina in condizioni di riposo, mentre la simpatica in
condizioni di esercizio fisico, stress o emergenza.
Il SNA include anche una terza divisione: il sistema nervoso enterico (SNE), intreccio di
neuroni localizzato nelle pareti del canale digerente.
Divisione simpatica
Alla divisione simpatica (o toracolombare, “lotta o fuggi”) del SNA appartengono sia le fibre
pregangliari che i gangli. I neuroni pregangliari sono situati esclusivamente tra i segmenti T1
e L2 del midollo spinale; i neuroni gangliari mostrano 3 localizzazioni:
• Gangli della catena simpatica → (o gangli paravertebrali) posti su entrambi i lati della
colonna vertebrale; le fibre postgangliari che emergono da questi gangli innervano gli
effettori situati nella parete corporea, nella testa e nel collo, negli arti e nella cavità
toracica;
• Gangli collaterali → (o prevertebrali) posti anteriormente alla colonna vertebrale; le fibre
postgangliari che emergono, innervano gli organi effettori della cavità addominopelvica;
• Neuroni simpatici specializzati posti nella midollare del surrene → la midollare del
surrene è un ganglio simpatico modificato, e rappresenta una regione all’interno della
ghiandola surrenale in cui sono situati neuroni simpatici specializzati; qui i neuroni
gangliari hanno assoni molto brevi e rilasciano, quando stimolati, neurotrasmettitori che
vanno in circolo come ormoni.
Ogni catena gangliare è formata da 3 gangli simpatici cervicali, 11-12 toracici, 2-5 lombari,
4-5 sacrali e 1 coccigeo. Ciascun nervo spinale contiene un paio di rami comunicanti grigi
che trasportano fibre simpatiche postgangliari; i rami dorsale e ventrale forniscono
un’innervazione alla parete corporea e agli arti, mentre nella testa, fibre postgangliari dai
gangli simpatici cervicali sono dirette a tutte le strutture innervate dai nervi cranici III, VII,
IX e X. Riassumendo:
• Solo i gangli da T1 a L2 ricevono fibre pregangliari attraverso rami comunicanti bianchi;
• Le catene gangliari cervicale, lombare (da L3 a L5) e sacrale ricevono l’innervazione
pregangliare dai segmenti toracico e lombare superiore tramite fibre pregangliari che
ascendono o discendono lungo la catena;
• Ciascun nervo spinale riceve un ramo comunicante grigio da un ganglio della catena del
simpatico.
I visceri addominali ricevono l’innervazione simpatica da fibre pregangliari simpatiche che
contraggono sinapsi in gangli collaterali separati; tali fibre formano i nervi splancnici pari,
che si trovano nella parete posteriore della cavità addominale. Hanno origine come gangli
pari, ma solitamente i due gangli di ogni coppia si fondono.
I nervi splancnici (grande, piccolo, lombare e sacrale) innervano 3 gangli collaterali; le fibre
pregangliari dei 7 segmenti toracici inferiori terminano nei gangli celiaco e mesenterico
Document shared on www.docsity.com
superiore, posti all’interno del plesso autonomo. Le fibre pregangliari dei segmenti lombari
formano nervi splancnici che terminano nel ganglio mesenterico inferiore; i nervi splancnici
sacrali terminano nel plesso ipogastrico (rete autonoma che innerva gli organi pelvici e i
genitali esterni).
• Ganglio celiaco → situato alla base del tronco celiaco; le sue fibre postgangliari vanno ad
innervare stomaco, duodeno, fegato, cistifellea, pancreas, milza e reni. È frequentemente
costituito da due masserelle di sostanza grigia comunicanti tra loro.
• Ganglio mesenterico superiore → situato vicino all’origine dell’arteria mesenterica
superiore; le sue fibre postgangliari innervano l’intestino tenue e il tratto iniziale
dell’intestino crasso.
• Ganglio mesenterico inferiore → situato vicino all’origine dell’arteria mesenterica
inferiore; le sue fibre postgangliari innervano il tratto terminale dell’intestino crasso, i
reni, la vescica urinaria e gli organi genitali.
Alcune fibre pregangliari che originano tra T5 e T8 passano attraverso le catene simpatiche e
il ganglio celiaco senza interruzioni sinaptiche, e si dirigono nella regione midollare del
surrene, dove contraggono sinapsi con neuroni modificati che svolgono funzioni endocrine.
Questi neuroni hanno assoni molto brevi e, dopo stimolazione, liberano i neurotrasmettitori
adrenalina e noradrenalina, che raggiungono i vari organi bersaglio comportandosi come
ormoni.
- L’adrenalina (o epinefrina) rappresenta il 75-80% del secreto;
- La noradrenalina (o norepinefrina) rappresenta il 20-25%.
Il loro effetto è paragonabile a quello prodotto dalla stimolazione delle fibre simpatiche
postgangliari dalla quale differiscono per due aspetti: le cellule non innervate da fibre
simpatiche postgangliari possono comunque risentire dei loro effetti, se possiedono i recettori
specifici; gli effetti durano molto più a lungo rispetto a quelli prodotti da un’innervazione
simpatica diretta (gli ormoni si diffondono al di fuori del sangue circolante per un periodo
prolungato).
Vi è una serie di fenomeni, definita attivazione simpatica, che si innesca in situazioni
critiche; è controllata dai centri simpatici ipotalamici, e agisce non solo sui tessuti periferici,
ma anche sull’attività del SNC. Gli eventi che si verificano sono:
• Aumentato livello di attenzione attraverso la stimolazione del sistema reticolare attivante
(dà la sensazione di essere “in bilico”);
• Sensazione di euforia e di vigore, spesso associata a sottostima del pericolo e a
temporanea insensibilità agli stimoli dolorosi;
• Aumentata attività dei centri cardiovascolare e respiratorio del midollo allungato e del
ponte, che porta a incremento della frequenza cardiaca e della forza di contrazione del
cuore, oltre che innalzamento della pressione arteriosa, della frequenza e della profondità
del respiro;
• Generale potenziamento del tono muscolare attraverso la stimolazione del sistema
extrapiramidale, tale da provocare tensione e probabile inizio di tremore;
• Mobilizzazione delle riserve energetiche attraverso scissione di glicogeno da parte delle
cellule epatiche e muscolari, e rilascio di lipidi da parte del tessuto adiposo.
Tutto ciò prepara l’individuo a situazioni di stress o potenzialmente pericolose.
L’acetilcolina (ACh) rilasciata dai neuroni pregangliari colinergici durante l’attivazione del
simpatico stimola sempre i neuroni gangliari; ciò determina il rilascio da parte delle fibre
Document shared on www.docsity.com
postgangliari di noradrenalina (NE) a livello delle giunzioni neuroeffetrici (terminali
simpatici adrenergici). Nella divisione simpatica esiste anche un numero limitato di neuroni
gangliari che rilasciano adrenalina al posto della noradrenalina; questo avviene a livello delle
giunzioni neuroeffetrici della parete corporea, della cute e della muscolatura scheletrica.
La giunzione neuroeffetrice simpatica forma un’estesa rete ramificata; ciascuna
ramificazione ricorda un filo di perle, dove ogni perla (definita varicosità) contiene
mitocondri e vescicole di neurotrasmettitore. Un singolo assone può fornire 20.000
varicosità che si distribuiscono a decine di cellule effettrici. Gli effetti del neurotrasmettitore
rilasciati dalle varicosità durano pochi secondi, il tempo necessario perché venga assorbito,
degradato o rimosso dalla circolazione sanguigna.
Gli effetti di adrenalina e noradrenalina, invece, hanno una durata maggiore poiché non vi
sono nella circolazione sanguigna degli enzimi che possano degradarli, e la maggior parte
dei tessuti contiene concentrazioni basse di tali enzimi.
Esistono due classi di recettori sensibili ad adrenalina e noradrenalina: recettori alfa e
recettori beta (ognuno dei quali presenta 2-3 sottotipi). L’adrenalina stimola entrambe le
classi dei recettori, la noradrenalina stimola principalmente i recettori alfa.
Riassumendo:
• La divisione simpatica del SNA comprende due catene gangliari (simili a collane di perle)
su ciascun lato della colonna vertebrale, tre gangli collaterali anteriori al midollo spinale e
la zona midollare delle due ghiandole surrenali;
• Le fibre pregangliari sono brevi (essendo i gangli vicini al midollo spinale), mentre le fibre
postgangliari sono più lunghe (in quanto gli organi bersaglio sono a distanza);
• La divisione simpatica mostra un’ampia divergenza; una singola fibra pregangliare può
innervare fino a 32 neuroni gangliari di gangli diversi;
• Tutti i neuroni pregangliari liberano acetilcolina in corrispondenza delle loro sinapsi con i
neuroni gangliari; la maggior parte delle fibre postgangliari libera noradrenalina, una
minima parte adrenalina;
• La risposta effettrice dipende dalla funzione del recettore di membrana attivato quando
adrenalina o noradrenalina si legano a recettori alfa o beta.
Divisione p#asimpatica
La divisione parasimpatica (o craniosacrale, “riposa e digerisci”) è costituita dalle fibre
pregangliari che hanno origine nel tronco encefalico (e decorrono nei nervi cranici III, VII,
IX e X) e nel tratto sacrale del midollo. Le fibre pregangliari contraggono sinapsi con i
neuroni di gangli terminali, situati nei pressi degli organi bersagli, o con i neuroni dei gangli
intramurali situati all’interno degli organi bersaglio.
Le fibre parasimpatiche dei nervi III, VII e IX sono deputate al controllo delle strutture
viscerali della testa. Le sinapsi di queste fibre vanno verso i gangli ciliare, pterigopalatino,
sottomandibolare e otico, e da qui, le fibre postgangliari proseguono verso i rispettivi
bersagli periferici. Il nervo vago (X N) fornisce innervazione parasimpatica pregangliare ai
gangli intramurali posti all’interno dei visceri della cavità toracica e addominopelvica;
rappresenta da solo il 75% di tutte le efferenze parasimpatiche. Le efferenze parasimpatiche
sacrali formano i nervi pelvici, che innervano i gangli intramurali di reni e vescica urinaria.
Alcuni degli effetti prodotti dalla divisione parasimpatica sono:
• Costrizione delle pupille per ridurre la quantità di luce che penetra negli occhi; messa a
fuoco degli oggetti vicini;
Document shared on www.docsity.com
• Secrezione delle ghiandole dell’apparato digerente (tra le quali ghiandole salivari,
gastriche, duodenali, intestinali, pancreas e fegato;
• Secrezione di ormoni che determinano l‘assorbimento di sostanze nutritizie da parte delle
cellule periferiche;
• Aumento di attività della muscolatura liscia dell’apparato digerente;
• Stimolazione e coordinamento della defecazione;
• Contrazione della vescica urinaria durante la minzione;
• Costrizione delle vie respiratorie;
• Riduzione della frequenza cardiaca e della forza contrattile del miocardio;
• Controllo del desiderio sessuale e stimolazione delle ghiandole dell’apparato genitale di
entrambi i sessi.
Tutte le funzioni sono incentrate sul rilassamento, sulla trasformazione del cibo e
sull’assorbimento energetico.
Le giunzioni neuroeffetrici parasimpatiche sono piccole, con fessure sinaptiche ristrette. Gli
effetti della stimolazione sono di breve durata (la maggior parte dell’acetilcolina liberata
viene inattivata dall’acetilcolinesterasi AChE); gli effetti sono quindi localizzati e durano
qualche secondo.
La divisione parasimpatica si avvale quindi dello stesso neurotrasmettitore (l’ACh) a livello di
tutte le sinapsi e le giunzioni neuromuscolari o neuroghiandolari. Sulle membrane
postsinaptiche è possibile ritrovare due diversi tipi di recettori per l’ACh:
1. Recettori nicotinici → situati sulla superficie di tutti i neuroni gangliari, sia simpatici
che parasimpatici, e sulle giunzioni neuromuscolari del SNS. Il contatto con
l’acetilcolina provoca sempre eccitazione del neurone gangliare o della fibra muscolare,
attraverso l’apertura di canali del sodio chemio-dipendenti presenti nella membrana
postsinaptica;
2. Recettori muscarinici → si trovano a livello di tutte le giunzioni neuromuscolari o
neuroghiandolari colinergiche della divisione parasimpatica, e nelle poche giunzioni
neuroeffetrici colinergiche della divisione simpatica; la loro stimolazione provoca effetti
di durata maggiore rispetto ai precedenti recettori nicotinici.
I termini nicotinismo e muscarinico indicano i composti chimici che stimolano questi siti
recettoriali; i primi legano la nicotina, i secondi la muscarina (tossina estratta da alcuni
funghi velenosi).
Riassumendo:
• La divisione parasimpatica comprende nuclei motori viscerali situati nel tronco
encefalico, associati ai nervi cranici III, VII, IX e X; nei segmenti sacrali S2 - S4, i nuclei
autonomi giacciono nelle porzioni laterali delle corna anteriori;
• I neuroni gangliari sono posti in gangli terminali o intramurali;
• La divisione parasimpatica innerva le strutture della testa e gli organi delle cavità toracica
e addominopelvica;
• Tutti i neuroni parasimpatici sono colinergici. Il rilascio di ACh da parte dei neuroni
pregangliari stimola i recettori nicotinici presenti sui neuroni gangliari, e l’effetto è sempre
eccitatorio. Nelle giunzioni neuroeffetrici, l’ACh stimola invece i recettori muscarinici, il
cui effetto può essere sia eccitatorio che inibitorio, a seconda della natura degli enzimi
attivati dal legame acetilcolina-recettore;
• Gli effetti della stimolazione parasimpatica sono di breve durata e limitati ad organi/siti
specifici.
Document shared on www.docsity.com
Int)relazioni $a le divisioni simpatica e p#asimpatica
La maggior parte degli organi vitali riceve una doppia innervazione, sia simpatica che
parasimpatica. Le due divisioni esercitano spesso azioni antagoniste: ad es. la stimolazione
simpatica riduce la motilità del canale digerente, mentre la stimolazione parasimpatica la
incrementa.
Fibre autonome che entrano nella cavità toracica si intersecano a livello dei plessi cardiaco e
polmonare, che contengono sia fibre simpatiche (che innervano il cuore) sia fibre
parasimpatiche (che innervano cuore e polmoni). Il plesso esofageo è formato da fibre
discendenti del nervo vago e dei nervi splancnici.
Fibre pregangliari parasimpatiche del nervo vago entrano nella cavità addominale insieme
all’esofago; si uniscono poi alla rete del plesso celiaco (o plesso solare) che, insieme al piccolo
plesso mesenterico inferiore, innerva i visceri all’interno della cavità addominopelvica. Il
plesso ipogastrico contiene le efferenze parasimpatiche dei nervi pelvici, fibre postgangliari
simpatiche dal ganglio mesenterico inferiore, e nervi splancnici sacrali della catena del
simpatico. Esso innerva gli organi degli apparati digerente, urinario e riproduttivo nella
cavità pelvica.
I riflessi viscerali sono riflessi autonomi che hanno inizio nei visceri; permettono risposte
motorie automatiche che possono essere modificate dai centri superiori (soprattutto quelli
ipotalamici). Ad es. un bagliore di luce in uno degli occhi avvia un riflesso viscerale che
costringe le pupille; al buio queste si dilatano. I nuclei motori responsabili di ciò sono
controllati anche dai centri ipotalamici che presiedono agli stati emozionali.
Tutti i riflessi viscerali sono polisinaptici; ogni arco riflesso viscerale consta di un recettore,
un neurone sensitivo, un centro di elaborazione (uno o più interneuroni) nel SNC e due
motoneuroni viscerali (uno pregangliare ed uno gangliare). I nervi afferenti (sensitivi)
trasportano informazioni al SNC lungo i nervi spinali, cranici e del SNA, che innervano gli
effettori periferici.
I riflessi viscerali possono essere lunghi o brevi:
- i riflessi lunghi sono l’equivalente autonomo dei riflessi polisinaptici; i neuroni sensitivi
viscerali trasportano informazioni al SNC lungo le radici dorsali dei nervi spinali,
all’interno dei compartimenti sensitivi dei nervi cranici e anche dei nervi autonomi (che
innervano gli effettori viscerali). La fase di elaborazione coinvolge interneuroni del SNC.
- i riflessi brevi bypassano interamente il SNC; coinvolgono neuroni sensitivi e interneuroni
i cui pirenofori sono localizzati all’interno di gangli autonomi. Gli interneuroni
contraggono sinapsi con i neuroni gangliari, e i comandi motori sono distribuiti dalle fibre
postgangliari.
Nella maggior parte degli organi, i primi sono determinanti nella regolazione delle attività
viscerali (tranne l’apparato digerente e ghiandole annesse, controllati principalmente da
riflessi brevi e neuroni che formano il sistema nervoso enterico).
Rece,"i
Un recettore sensitivo è una cellula (o un processo cellulare) specializzata, che controlla le
condizioni presenti all’interno e all’esterno del corpo; se stimolato è in grado di alterare la
generazione di potenziali d’azione in un neurone sensitivo.
L’informazione sensitiva che giunge al SNC viene definita sensazione, mentre la percezione
è la presa di coscienza di una sensazione.
Document shared on www.docsity.com
Fanno parte della sensibilità generale: sensazioni inerenti a temperatura, dolore, tatto,
pressione, vibrazione e propriocezione (posizione del corpo nello spazio). I recettori di
sensibilità generale sono posti un po’ in tutto il corpo e il punto di arrivo delle sensazioni è la
corteccia sensitiva primaria (o corteccia somatosensitiva)
Alla sensibilità specifica appartengono invece: olfatto, gusto, equilibrio, vista e udito. I
recettori di sensibilità specifica sono posti all’interno degli organi di senso e terminano nei
centri dell’encefalo.
I recettori più semplici sono i dendriti dei neuroni sensitivi di primo ordine, definiti
terminazioni nervose libere; quest’ultime, nel caso in cui siano deputate alla raccolta di
stimoli dolorifici, possono rispondere a impulsi chimici e pressori, a variazioni di
temperatura o a danni fisici. Al contrario, le cellule recettoriali dell’occhio sono circondate
da cellule accessorie che, in condizioni normali, ne impediscono la stimolazione da parte di
impulsi diversi dalla luce. Questa caratteristica specificità è detta specificità recettoriale.
La regione controllata da un singolo recettore viene definita campo recettoriale; quando uno
stimolo di intensità sufficiente giunge in quest’ultimo, l’informazione viene trasmessa al SNC
sotto forma di potenziali d’azione. Più ampio è il campo recettoriale, minore è la capacità di
localizzare uno stimolo.
Quando un’informazione sensitiva raggiunge il SNC, viene indirizzata diversamente a
seconda della natura e della localizzazione dello stimolo. La connessione nervosa tra
recettore e neurone corticale è definita via di conduzione, e ciascuna trasporta informazioni
concernenti una specifica sensazione; tutte le caratteristiche dello stimolo vengono codificate
e convogliate nelle fibre afferenti (la codificazione sensitiva fornisce anche informazioni su
intensità, durata di applicazione e spostamento di uno stimolo).
Alcuni neuroni sensitivi, detti recettori tonici, sono sempre attivi: ad es. i fotorecettori
dell’occhio e i diversi recettori che controllano la posizione corporea.
Altri recettori, detti recettori fasici, forniscono informazioni riguardo l’intensità e la
frequenza di variazione di uno stimolo; normalmente sono inattivi, ma divengono attivi
quando cambiano condizioni che essi stessi controllano. Un esempio sono numerosi recettori
tattili e pressori presenti nella cute.
I recettori che presentano attività sia tonica che fasica: coloro che controllano le posizioni e i
movimenti delle articolazioni.
Per adattamento si intende una riduzione di sensibilità in presenza di uno stimolo costante.
• Quando i recettori o i neuroni sensitivi modificano i loro livelli di attività, si verifica
l’adattamento periferico (sensitivo). Questo è tipico dei recettori fasici (o recettori ad
adattamento rapido); i recettori tonici mostrano un modesto adattamento periferico e
vengono definiti recettori ad adattamento lento.
• Pochi secondi dopo l’esposizione ad un nuovo dolore, la percezione cosciente dello
stimolo virtualmente scompare, nonostante i neuroni sensitivi siano ancora attivi. Questo
è definito adattamento centrale, e vede l’inibizione di neuroni situati lungo una via
sensitiva.
Vi sono però anche delle limitazioni sensoriali:
- nel corpo umano non sono presenti recettori in grado di registrare ogni possibile stimolo;
- i recettori sono in grado di registrare soltanto stimoli compresi entro un determinato
intervallo (range di sensibilità);
Document shared on www.docsity.com
- ogni stimolo deve essere interpretato dal SNC, quindi la percezione è solo
un’interpretazione che non sempre rappresenta la realtà oggettiva.
Sensibilita gen)ale
I recettori possono essere classificati in esterocettori, propriocettori ed enterocettori (o
introcettori.
• Esterocettori → forniscono informazioni sull’ambiente esterno;
• Propriocettori → sulla posizione del corpo;
• Enterocettori → sulle condizioni presenti all’interno del corpo.
Una classificazione più dettagliata individua 4 tipi di recettori, in base alla natura dello
stimolo:
• Nocicettori → rispondono a stimoli associati a danno tissutale; la loro attivazione provoca
sensazione di dolore;
• Termocettori → rispondono a variazioni di temperatura;
• Meccanorecettori → stimolati o inibiti da contatto o pressione sulla loro membrana
cellulare;
• Chemocettori → controllano la composizione chimica dei liquidi corporei e rispondono a
molecole specifiche.
- Nocicettori:
Si distinguono 3 tipi di nocicettori:
Sensibili a temperature estreme
Sensibili a eccessive sollecitazioni meccaniche
Sensibili a sostanze chimiche rilasciate ad es. dalle cellule danneggiate
Stimoli termici, meccanici o chimici di particolare intensità possono eccitare tutti e tre tipi di
nocicettori.
Le sensazioni di dolore rapido (o pungente) raggiungono velocemente il SNC dando origine
a risposte riflesse e, quando arrivano alla corteccia somatosensitiva primaria, divengono
coscienti. Questa sensazione cessa solo quando termina il danno tissutale o la percezione
può essere ridotta da fenomeni di adattamento centrale, anche se i nocicettori continuano ad
essere stimolati.
Le sensazioni di dolore lento (o urente) sono provocate dagli stessi stimoli lesivi che
provocano il dolore rapido, ma iniziano più tardi e durano più a lungo. Es. ferita sulla mano
= inizialmente dolore rapido, più tardi sensazione di dolore lento. Quest’ultima provoca
un’attivazione generalizzata della formazione reticolare e del talamo; il soggetto è
consapevole del dolore, ma non è sicuro dell’area colpita.
Le sensazioni dolorose degli organi interni (viscerali) sono trasportate da nervi sensitivi che
raggiungono il midollo spinale con le radici dorsali dei nervi spinali; spesso vengono
localizzate nelle regioni più superficiali del tronco, innervate dagli stessi nervi spinali (dolore
riferito).
- Termocettori:
Vi sono due tipi di recettori di temperatura: per il caldo e per il freddo. Quelli del freddo
sono 3-4 volte più numerosi di quelli del calore, ma tra i due non vi sono differenze
strutturali. La sensibilità termica viene trasportata dalla via spinotalamica che conduce la
sensibilità dolorifica; essa raggiunge la formazione reticolare, il talamo, ed infine la corteccia
somatosensitiva primaria.
Document shared on www.docsity.com
I termocettori sono recettori fasici, molto attivi quando si verifica un cambiamento di
temperatura, ma adattabili quando questa diviene stabile (es. ambiente con aria
condizionata).
- Meccanocettori:
Esistono 3 classi di meccanocettori:
Recettori tattili (1), che registrano stimoli pressori o vibratori agenti sulla superficie
corporea
Barocettori (2), che registrano stimoli pressori agenti sulla parete di vasi sanguigni e di
organi cavi degli apparati digerente, riproduttivo e urinario
Propriocettori (3), che registrano stimoli derivanti dalla posizione di articolazioni e
muscoli scheletrici (i più complessi tra i recettori di sensibilità generale).
(1) I recettori per la sensibilità pressoria e tattile discriminata (tatto fine o sensibilità
epicritica) forniscono informazioni dettagliate riguardo origine, localizzazione, forma,
dimensioni, natura e spostamento di uno stimolo. Questi recettori sono estremamente
sensibili e hanno campi recettoriali limitati.
I recettori per la sensibilità pressoria e tattile non discriminata (tatto grossolano o sensibilità
protopatica) forniscono una localizzazione imprecisa e poche informazioni riguardo lo
stimolo. I recettori tattili si suddivisi in 2 gruppi: non capsulati e capsulati.
I recettori non capsulati hanno terminazioni nervose libere presenti nello strato papillare
del derma; alcune di queste sono associate a follicoli piliferi, con la quale formano i plessi
della radice pilifera. Queste terminazioni rilevano le distorsioni e i movimenti sulla
superficie corporea (es. pelo rimosso). I recettori non capsulati si adattano rapidamente e
sono importanti nella percezione del contatto della cute con un oggetto; alcune
ramificazioni dendritiche possono penetrare nell’epidermide e rapportarsi con le cellule di
Merkel dello strato basale. Ciascuna cellula di Merkel comunica con un neurone sensitivo
primario (o di primo ordine) tramite una sinapsi chimica, che coinvolge una terminazione
dendritica espansa, detta disco tattile; sono coinvolte nella sensibilità tattile discriminata e
sono recettori tonici sensibili con piccoli campi recettoriali.
I recettori capsulati, divisi a sua volta in:
‣ I corpuscoli tattili (o corpuscoli di Meissner), voluminose formazioni ovalari
localizzate nelle regioni di cute dove la sensibilità tattile è più sviluppata: palpebre,
labbra, polpastrelli, capezzoli e genitali esterni; le terminazioni dendritiche sono
intrecciate con cellule di Schwann modificate, e una capsula circonda l’intero
complesso fissandolo al derma; i corpuscoli tattili percepiscono il tatto lieve,
riconoscono il movimento e la vibrazione, e si adattano rapidamente (entro 1 sec dal
contatto).
‣ I corpuscoli di Ruffini, ubicati nel derma, sono sensibili alla pressione e alla
distorsione della cute, ma sono tonici e mostrano scarsa capacità di adattamento.
Presentano una capsula con all’interno un complesso di dendriti e fibre collagene.
‣ I corpuscoli lamellari (o corpuscoli di Pacini) sono i più grandi tra i recettori
capsulati; i dendriti sono situati all’interno di una serie di strati concentrici di fibre
collagene (lamelle) che li protegge dalla maggior parte degli stimoli, tranne quelli di
intensità tale da comprimere le lamelle. Rispondono a pressioni forti, ma sono anche
molto sensibili a stimoli intermittenti o vibratori, e si adattano più rapidamente
rispetto ai precedenti. Sono distribuiti soprattutto nel derma delle dita, della
mammella e dei genitali esterni; anche nelle fasce superficiali e profonde, nel
Document shared on www.docsity.com
periostio, nelle capsule articolari, nel mesentere e in alcuni visceri (pancreas, uretra e
vescica urinaria).
(2) I barocettori sono recettori da stiramento che rilevano variazioni pressorie; sono
rappresentati da terminazioni nervose libere che si ramificano nel tessuto elastico dei vasi
sanguigni o nella parete di un organo cavo dei tratti urinario, respiratorio o digerente.
(3) I propriocettori controllano la posizione delle articolazioni, lo stato di tensione di tendini
e legamenti, e lo stato di contrazione dei muscoli; non si adattano durante una stimolazione
costante. I fusi neuromuscolari ne sono un esempio, e controllano la lunghezza dei muscoli
scheletrici; gli organi muscolotendinei di Golgi controllano invece lo stato di tensione dei
tendini durante la contrazione muscolare.
- Chemocettori:
Sono neuroni specializzati in grado di rilevare variazioni, anche minime, della
concentrazione di determinate sostanze chimiche; rispondono solo a sostanze idrosolubili o
liposolubili disciolte nei liquidi con cui vengono a contatto.
Olfa,o
Il senso dell’olfatto è fornito da organi olfattivi pari, localizzati nelle cavità nasali. Sono
costituiti da:
• Neuroepitelio specializzato (epitelio olfattivo) contenente recettori olfattivi (neuroni
bipolari), cellule di sostegno e cellule basali (cellule staminali);
• Una lamina propria di tessuto connettivo lasso contenente: ghiandole olfattive (o
ghiandole di Bowman) che producono muco, vasi sanguigni e nervi.
L’epitelio olfattivo riveste la superficie inferiore della lamina cribrosa dell’etmoide, la
porzione superiore del setto nasale e i cornetti nasali superiori.
I recettori olfattivi sono neuroni altamente modificati; il dendrite di ciascun neurone olfattivo
possiede una dilatazione (bottone o vescicola) che si proietta oltre la superficie epiteliale e
sporge nella cavità nasale. Dal bottone si sviluppano 20 ciglia ricoperte di muco; la
stimolazione olfattiva si verifica sulla superficie di queste ciglia, in seguito al legame della
sostanza odorosa con specifici recettori di membrana: quando una sostanza odorosa si lega
al proprio recettore, avviene una depolarizzazione della membrana recettoriale, che dà
l’avvio a un potenziale d’azione che si propaga lungo l’assone del neurone olfattivo.
Il sistema olfattivo è molto sensibile: bastano 4 molecole di una sostanza odorosa per attivare
un recettore olfattivo, ma non è garantita sempre la percezione cosciente dello stimolo. La
via olfattiva è una via a due neuroni; gli assoni dei neuroni olfattivi di primo ordine si
raccolgono in 20 o più fascetti che lasciano la mucosa olfattiva e attraversano la lamina
cribrosa dell’etmoide, per andare a contrarre sinapsi con i neuroni sensitivi di secondo
ordine situati nel bulbo olfattivo.
L’insieme di questi fascetti costituisce il nervo olfattivo (I N), il primo nervo cranico. Gli
assoni si dirigono poi verso la corteccia olfattiva, l’ipotalamo e altre regioni del sistema
limbico (non vi sono interruzioni sinaptiche nel talamo).
Esistono 50 differenti tipi di “odori primari” e nonostante non vi siano differenze strutturali
tra i neuroni olfattivi, l’epitelio contiene recettori in grado di rispondere a stimoli odorosi
differenti. Il SNC interpreta l’odore in base al tipo di recettore attivato (e l’elaborazione
avviene in prevalenza nella corteccia olfattiva).
Document shared on www.docsity.com
I recettori olfattivi costituiscono un esempio di rigenerazione neuronale; ma nonostante
vengano periodicamente sostituiti, essi diminuiscono con l’avanzare dell’età e diventano
meno sensibili. Per questo gli anziani mostrano difficoltà a percepire odori a basse
concentrazioni.
Gusto
Il gusto fornisce informazioni sulle sostanze liquide o solide che vengono ingerite. I recettori
gustativi si trovano nelle papille gustative che sono distribuite sulla superficie dorsale della
lingua e sulle porzioni adiacenti di faringe e laringe; sono dati da cellule epiteliali che si
raggruppano nei calici gustativi, i quali si trovano a loro volta su estroflessioni della mucosa
della lingua, dette papille. Vi sono 3 tipi principali di papille: filiformi, fungiformi e
circumvallate.
Ogni calice contiene 40-100 cellule gustative, cellule epiteliali specializzate di forma
assottigliata e molte cellule staminali (che si dividono per produrre cellule figlie che
maturano in 3 stadi: basali, di transizione e mature). Le cellule mature sono quelle gustative.
Ogni cellula gustativa presenta microvilli (o peli gustativi) che sporgono nella cavità del
calice, che comunica con la cavità orale attraverso il poro gustativo. Una cellula gustativa
vive in media 10-12 giorni.
L’informazione gustativa è veicolata dai nervi cranici faciale (VII N), glossofaringeo (IX N) e
vago (X N).
- Il nervo faciale innerva tutti i calici gustativi dei due terzi anteriori della lingua (dalla
punta alla linea delle papille circumvallate).
- Il nervo glossofaringeo innerva le papille circumvallate e il terzo posteriore della lingua.
- Il nervo vago innerva i calici gustativi sulla superficie dell’epiglottide.
Le informazioni relative alla consistenza del cibo, alla temperatura o il grado di piccantezza
di questo sono invece trasportate da fibre sensitive del nervo cranico trigemino (V N).
Le sensazioni gustative primarie sono il dolce, il salato, l’aspro e l’amaro. Essi non sono però
sufficienti a descrivere la gamma completa delle percezioni gustative che si possono
sperimentare; oltre ad essi, sono stati descritti altri 2 tipi di gusto:
• Umami: è un gusto piacevole, caratteristico del brodo di carne bovina o di pollo, che è
rilevato da recettori gustativi sensibili alla presenza dell’aminoacido glutammato; sono
presenti nei calici gustativi delle papille circumvallate;
• Acqua: vi sono studi che hanno dimostrato la presenza di recettori per l’acqua,
specialmente nella mucosa della faringe; le sensazioni generate vengono poi elaborate
nell’ipotalamo e influenzano i sistemi implicati nella regolazione del bilancio idrico e della
pressione sanguigna.
La soglia per la stimolazione recettoriale varia per ogni tipo di sensazione gustativa
primaria; i recettori rispondono più velocemente ad uno stimolo sgradevole che ad uno
piacevole.
La sensibilità alle sostanze acide è 1000 volte maggiore di quella alle sostanze dolci o salate,
mentre la sensibilità all’amaro è 100 volte superiore di quella all’acido; questo perché le
sostanze acide possono danneggiare la mucosa della bocca e della faringe, e molte sostanze
tossiche possiedono un gusto amaro (quindi significato protettivo).
I calici gustativi, che alla nascita sono 10.000, diminuiscono dopo i 50 anni; questa perdita
va di pari passo con la perdita del numero di recettori olfattivi.
Document shared on www.docsity.com
Equili*io e udito
L’orecchio viene anatomicamente suddiviso in 3 regioni: orecchio esterno, orecchio medio e
orecchio interno.
- L’orecchio esterno è la porzione visibile, che raccoglie le onde sonore per dirigerle verso il
timpano; comprende il padiglione auricolare (natura cartilaginea elastica), che circonda il
condotto uditivo esterno (o meato acustico esterno), favorendo o impedendo così la
propagazione dei suoni alla membrana del timpano. Quest’ultima è una lamina sottile,
semitrasparente di tessuto connettivale, che segna il confine tra orecchio interno e
orecchio medio. Le ghiandole ceruminose sono distribuite lungo il condotto uditivo
esterno e secernono il cerume, un materiale ceroso che impedisce il passaggio a particelle
estranee o insetti (grazie anche alla presenza di numerosi peli corti); il cerume rallenta
inoltre la crescita dei microrganismi e riduce la possibilità di infezioni.
- L’orecchio medio è rappresentato da una cavità all’interno dell’osso temporale, la cavità
timpanica, che contiene gli ossicini dell’udito; questa è separata dal condotto uditivo
esterno tramite la membrana del timpano, mentre comunica con il rinofaringe attraverso
la tuba uditiva. Quest’ultima, chiamata anche tuba faringotimpanica o di Eustachio, è un
condotto di 4 cm che decorre nella porzione petrosa dell’osso temporale; la sua funzione è
quella di equilibrare la pressione presente nella cavità dell’orecchio medio con la
pressione atmosferica: questo evita una distorsione della membrana del timpano. Può
permettere inoltre il passaggio di microrganismi dal rinofaringe alla cavità del timpano,
provocando un infezione chiamata otite media (frequente nei bambini, dove la tuba è più
breve e larga).
La cavità timpanica contiene 3 piccole ossa, chiamate ossicini dell’udito, che
rappresentano i più piccoli segmenti ossei del corpo umano e sono: il martello, l’incudine
e la staffa. Essi connettono la membrana timpanica con il complesso recettoriale
dell’orecchio interno. La porzione laterale del martello è connessa in 3 punti con la
superficie interna della membrana del timpano; l’incudine connette la parte mediale del
martello con la staffa, la cui base occupa quasi completamente la finestra ovale, apertura
della cavità dell’orecchio medio. Le vibrazioni della membrana timpanica convertono le
onde sonore in arrivo in movimenti meccanici; questi movimenti fanno vibrare il
martello, che fa vibrare l’incudine che infine fa vibrare la staffa. Il movimento di
quest’ultimo viene trasmesso ai liquidi dell’orecchio interno sotto forma di variazioni di
pressione.
All’interno della cavità timpanica vi sono due piccoli muscoli che impediscono che la
membrana del timpano e gli ossicini eseguano movimenti esagerati (in caso di rumore
molto intenso):
Il muscolo tensore del timpano, un fascetto muscolare sottile che origina nella
porzione petrosa dell’osso temporale e si inserisce sul martello; contraendosi, esso
sposta il martello medialmente, irrigidendo la membrana del timpano. Il muscolo è
innervato a fibre motrici del nervo trigemino (V N);
Il muscolo stapedio, innervato dal nervo faciale (VII N), origina sulla parete
posteriore della cavità del timpano e si inserisce sulla staffa; la sua contrazione tira
quest’ultima riducendo i movimenti a livello della finestra ovale.
- L’orecchio interno si occupa delle sensibilità relative all’equilibrio e all’udito, avendo al
suo interno dei recettori appositi. Questi sono posti nelle pareti del labirinto membranoso,
un complesso di canalicoli e camere intercomunicanti contenenti un liquido detto
endolinfa. L’endolinfa presenta una concentrazione alta di potassio e bassa di sodio (il
contrario dei comuni liquidi extracellulari).
Document shared on www.docsity.com
Il labirinto osseo è un complesso sistema di cavità delimitate da osso compatto che
racchiude il labirinto membranoso, mentre la parete esterna è fusa con l’osso temporale.
Tra labirinto osseo e labirinto membranoso scorre la perilinfa, con proprietà simili a
quelle del liquido cerebrospinale. Il labirinto osseo piò essere suddiviso in: vestibolo,
canali semicircolari e coclea (o chiocciola); i primi due formano il complesso vestibolare,
che contiene due sacche membranose, dette utricolo e sacculo.
La coclea (più avanti approfondita) contiene una porzione ristretta del labirinto
membranoso, detta condotto cocleare, compreso tra due camere perilinfatiche. Il tutto è
avvolto a spirale intorno ad un fulcro osseo. Esternamente, le due camere della coclea
sono formate da osso compatto, tranne in due regioni alla base: l’area inferiore è la
finestra rotonda (o cocleare) chiusa da una membrana sottile e flessibile; l’area superiore è
la finestra ovale, chiusa in parte dalla staffa.
I recettori dell’orecchio interno sono rappresentati da cellule epiteliali specializzate, le
cellule capellute, con 80-100 stereociglia sulla superficie apicale; sono situate nella parete
del labirinto membranoso, sono circondate da cellule di sostegno e vengono innervate da
fibre sensitive afferenti. Le cellule capellute sono meccanocettori specializzati, sensibili
alla distorsione delle stereociglia, che generano impulsi legati al senso dell’equilibrio e
all’udito.
Il complesso vestibolare è la porzione di orecchio interno che genera sensazioni relative
all’equilibrio, rilevando rotazione, gravità e accelerazione (costituito da condotti
semicircolari, sacculo e utricolo).
Canali semicircolari → distinti in anteriore, posteriore e laterale, sono in continuità
con il vestibolo; ogni canale contiene un condotto semicircolare, che sono in
continuità con l’utricolo. In ciascun condotto è presente una porzione dilatata detta
ampolla, dove sono situati i recettori che rispondono ai movimenti rotatori della testa;
al suo interno vi sono anche le creste ampollari, formate da cellule capellute.
Oltre alle stereociglia, le cellule capellute presentano il chinociglio, un singolo lungo
ciglio: quando una forza esterna agisce su di esso (e sulle stereociglia), la distorsione
della loro membrana determina l’insorgenza di potenziali d’azione, con conseguente
rilascio di neurotrasmettitori chimici da parte delle cellule capellute. Le stereociglia e
il chinociglio sono immersi nella cupola, formazione gelatinosa che riempie
completamente l’ampolla.
I recettori di ciascun condotto rispondono ad uno di questi stimoli rotatori:
- una rotazione su un piano orizzontale (“no” con la testa), stimola le cellule
capellute del condotto semicircolare laterale;
- una rotazione su un piano verticale (“sì” con la testa) comporta l’eccitazione dei
recettori del condotto semicircolare anteriore;
- un’inclinazione laterale della testa determina stimolazione dei recettori del
condotto semicircolare posteriore.
Utricolo e sacculo → sono connessi con lo stretto condotto endolinfatico, che
termina con il sacco endolinfatico; l’endolinfa, tramite quest’ultimo, torna nella
circolazione generale. Le cellule capellute dell’utricolo e del sacculo sono raggruppate
nelle macule di forma ovale; anche qui sono immerse in una sostanza gelatinosa, con
cristalli di carbonato di calcio, detti otoliti (il complesso prende invece il nome di
membrana otolitica).
Vie per la sensibilità vestibolare → le cellule capellute del vestibolo e dei condotti
semicircolari sono innervate da neuroni sensitivi posti vicino al ganglio vestibolare; da
qui le fibre sensitive si proiettano e formano il ramo vestibolare del nervo
Document shared on www.docsity.com
vestibolococleare (VIII N). Giunte nel SNC, esse contraggono sinapsi con i neuroni
dei nuclei vestibolari; le risposte riflesse determinate da quest’ultimi vengono inviati
ai nuclei motori e dei nervi cranici che controllano i movimenti della testa, collo e
occhi (III, IV, VI e XI).
Per quanto riguarda l’udito, la coclea è un canale osseo scavato nella porzione petrosa del
temporale, avvolto a spirale intorno ad un fulcro centrale chiamato modiolo; all’interno di
quest’ultimo è presente il ganglio spirale, che contiene i corpi dei neuroni sensitivi che
controllano il condotto cocleare. Il condotto cocleare (o scala media) è compreso tra due
camere perilinfatiche, il condotto vestibolare (scala vestibolare) e il condotto timpanico (scala
timpanica) tra loro comunicanti.
Le cellule capellute del condotto cocleare (cellule uditive) formano l’organo del Corti (o
organo spirale), formazione sensitiva posta sopra la membrana basilare, che separa il
condotto cocleare dalla scala timpanica. Queste cellule mancano di chinociglio e presentano
stereociglia in contatto con la membrana tectoria posta superiormente.
Per cui, la ricezione dell’udito: onde sonore penetrano condotto uditivo esterno → verso
membrana timpanica → staffa esercita pressione su finestra ovale e base della staffa si muove
verso coclea → contemporaneamente membrana che chiude finestra rotonda va verso
cavità del timpano → movimenti staffa generano onde pressorie nella perilinfa →
distorsione pareti condotto cocleare e organo del Corti → stimolazione cellule capellute.
Sordità = rottura stereociglia delle cellule capellute.
1) Gli assoni dei neuroni sensitivi di primo ordine, nel ganglio spinale, formano il ramo
cocleare del nervo vestibolococleare, ed entrano nel midollo allungato per contrarre
sinapsi nei nuclei cocleari omolaterali;
2) I neuroni di secondo ordine, localizzati in tali nuclei, danno origine ad assoni che si
dirigono (ascendono) verso i collicoli inferiori del mesencefalo e i nuclei olivari superiori;
3) Il collicolo inferiore (sede del neurone sensitivo di terzo ordine) coordina numerose
risposte a stimoli acustici; questi riflessi permettono lo spostamento automatico della
testa in risposta a rumori improvvisi e forti;
4) Prima di raggiungere la corteccia cerebrale, le sensazioni uditive contraggono sinapsi nel
corpo genicolato mediale del talamo (sede del neurone sensitivo di quarto ordine); da
quest’ultimo partono fibre che proiettano sulla corteccia uditiva del lobo temporale;
5) Nella corteccia uditiva è presente una rappresentazione dell’organo del Corti.
Vista
Le strutture accessorie dell’occhio proteggono, lubrificano e supportano l’occhio; sono
incluse le palpebre, la congiuntiva e le formazioni deputate alla produzione, alla secrezione e
alla rimozione delle lacrime.
Le palpebre, superiore e inferiore, sono in continuità con la cute; i loro movimenti
intermittenti mantengono la superficie anteriore dell’occhio lubrificata e libera da polvere e
altre particelle. I margini liberi delle palpebre delimitano la fessura palpebrale, ma sono uniti
a livello delle commessure (o canti) mediale e laterale. Le ciglia sono innervate ciascuna da
un plesso della radice pilifera, e il loro spostamento dà avvio a riflessi che impediscono
l’entrata di particelle estranee nella superficie oculare. Annesse alle palpebre vi sono le
ghiandole sebacee, le ghiandole di Zeis e le ghiandole sudoripare. Lungo il versante interno
del margine palpebrale vi è lo sbocco delle ghiandole tarsali (di Meibomio), che secernono
una sostanze ricca di lipidi che impedisce alle palpebre di sigillarsi una all’altra. A livello
Document shared on www.docsity.com
della commessura mediale vi è la caruncola lacrimale, che contiene ghiandole che elaborano
un secreto denso, che spesso si ritrova al risveglio mattutino.
La superficie esterna della palpebra è rivestita da cute sottile (epitelio pavimentoso
stratificato); al di sotto della cute e del sottocutaneo vi è uno strato costituito da lamine di
connettivo denso, chiamato piatto tarsale.
La superficie interna delle palpebre, e gran parte della superficie anteriore dell’occhio, sono
rivestite dalla congiuntiva, membrana mucosa che presenta un epitelio pavimentoso
stratificato specializzato; la congiuntiva palpebrale riveste la superficie interna delle
palpebre, la congiuntiva oculare (o bulbare) riveste la superficie anteriore dell’occhio (tranne
in corrispondenza della cornea). Infatti a livello della cornea, l’epitelio stratificato della
congiuntiva trapassa in un epitelio pavimentoso più basso.
L’apparato lacrimale di ciascun occhio consiste di una ghiandola lacrimale, due canalicoli
lacrimali (superiore e inferiore), un sacco lacrimale e un condotto nasolacrimale. La tasca
che si crea nel punto in cui la congiuntiva palpebrale si continua con la congiuntiva oculare
viene chiamata fornice. Il fornice superiore riceve dalla ghiandola lacrimale; quest’ultima è
una ghiandola accolta in una depressione dell’osso frontale, nella porzione superolaterale
della cavità orbitaria. La sua secrezione è acquosa e leggermente alcalina, e contiene
l’enzima lisozima ad azione antibatterica. Essa produce circa 1 ml di lacrime al giorno;
raggiunte le superfici congiuntivali, esse si mescolano con le secrezioni delle ghiandole
accessorie di Meibomio e di Zeis (il loro secreto rallenta l’evaporazione delle lacrime).
Tramite due piccoli fori, i punti lacrimali superiore e inferiore, le lacrime si riversano nei
canalicoli lacrimali, che conducono al sacco lacrimale. Da qui, si origina il condotto
nasolacrimale, delimitato dall’osso lacrimale e mascellare; esso riversa le lacrime nel meato
inferiore della cavità nasale dello stesso lato.
Gli occhi sono due formazioni sferoidali con un diametro medio di 24 mm e peso di 8 g;
ciascuno di essi occupa una cavità orbitaria insieme ai muscoli estrinseci dell’occhio, alla
ghiandola lacrimale, ai nervi cranici e ai vasi sanguigni. Vi è poi un ammasso di tessuto
adiposo (corpo adiposo dell’orbita) che svolge funzioni di riempimento e isolamento. La
parete dell’occhio è formata da 3 tonache sovrapposte distinte dall’esterno all’interno in:
tonaca fibrosa, tonaca vascolare e tonaca nervosa. All’interno di ciascun bulbo oculare si
trovano 2 cavità: una cavità posteriore detta camera vitrea (contenente il corpo vitreo, di
consistenza gelatinosa) e una cavità anteriore divisa in camera anteriore e posteriore
(contenenti l’umore acqueo, un liquido limpido).
• Tonaca fibrosa → è formata dalla sclera e dalla cornea; svolge diverse funzioni: offre
sostegno meccanico e protezione fisica, dà attacco ai muscoli estrinseci dell’occhio e
contiene le formazioni coinvolte nel processo di messa a fuoco delle immagini. La
maggior parte della superficie oculare è coperta dalla sclera, costituita da tessuto
connettivo denso, con fibre collagene ed elastiche. La superficie anteriore della sclera (“il
bianco dell’occhio”) contiene vasi sanguigni e nervi.
La cornea è porzione più sensibile di tutto l’occhio ed è la parte anteriore, trasparente,
della tonaca fibrosa; la sua superficie è rivestita da un epitelio pavimentoso stratificato
(epitelio corneale), e al di sotto vi è una tonaca connettivale densa. Essa è in continuità
con la sclera e la giunzione sclerocorneale rappresenta il limite tra queste. La cornea non
è vascolarizzata, quindi l’epitelio corneale trae nutrimento dalle lacrime e dall’umore
acqueo.
Document shared on www.docsity.com
• Tonaca vascolare → (o uvea) rappresenta la via di accesso per i vasi sanguigni e linfatici
che irrorano l’occhio, regola la quantità di luce in entrata, secerne e riassorbe l’umore
acqueo che circola nell’occhio e controlla la forma del cristallino. Questa tonaca
comprende iride, corpo ciliare e coroide.
— L’iride può essere visto attraverso la superficie corneale; contiene vasi sanguigni,
cellule pigmentate e due strati di muscolatura liscia. Quest’ultimi determinano il diametro
della pupilla: le fibre muscolari disposte concentricamente intorno ad essa formano il
muscolo sfintere della pupilla, che riduce il diametro pupillare; le fibre muscolari che dal
margine della pupilla si portano radialmente formano il muscolo dilatatore della pupilla.
Entrambi i muscoli con funzione antagonista sono sotto il controllo del sistema nervoso
autonomo: il parasimpatico provoca costrizione pupillare (o miosi), il simpatico
dilatazione (o midriasi). La parte centrale dell’iride è costituita da tessuto connettivo ed il
colore degli occhi è determinato dalla densità e dalla distribuzione delle cellule
pigmentate.
— Il corpo ciliare si estende dal margine periferico dell’iride fino all’ora serrata
(posteriormente). È costituito da un anello muscolare, il muscolo ciliare, su cui è posto un
epitelio che si solleva in una serie di pieghe dette processi ciliari; qui, si inserisce il
legamento sospensore del cristallino. Questo legamento mantiene il cristallino applicato
alla superficie posteriore dell’iride e centrato rispetto alla pupilla.
— La coroide è uno strato vascolare che separa la tonaca fibrosa dalla tonaca interna e
contiene un reticolo di vasi capillari e melanociti sparsi.
• Tonaca nervosa → la tonaca nervosa è formata da due strati distinti: uno più interno
detto retina (o tonaca nervosa propriamente detta, contiene i fotorecettori) e uno più
esterno detto epitelio pigmentato; quest’ultimo ha il compito di assorbire la luce. La
retina è formata da fotorecettori, recettori in grado di registrare stimoli luminosi, cellule
di sostegno e neuroni che modulano le informazioni sensitive, e infine vasi sanguigni che
irrorano i tessuti della cavità posteriore. Anteriormente, lo strato pigmentato si prolunga
sul corpo ciliare e sull’iride.
Nella retina vi sono 130 milioni di fotorecettori, ciascuno dei quali controlla una
determinata porzione retinica; essi si dividono in due tipologie principali: i bastoncelli e i
coni.
— I bastoncelli non permettono la discriminazione dei colori, ma sono molto sensibili alla
luce e rendono visibili ambienti poco illuminati, al tramonto o al chiaro di luna;
— I coni sono neuroni differenziati e la loro stimolazione permette la discriminazione dei
colori; producono immagini più nitide rispetto ai bastoncelli, ma richiedono una luce più
intensa.
I primi sono posti nella parte periferica della retina; i secondi sono invece situati in
vicinanza del polo posteriore dell’occhio (la maggior parte nella parte centrale della
macula, la fovea). Bastoncelli e coni contraggono sinapsi con circa 6 milioni di neuroni
bipolari: la trasmissione di impulsi da fotorecettori a neuroni bipolari viene regolata da un
reticolo di cellule orizzontali; i neuroni bipolari, a loro volta, contraggono sinapsi con i
neuroni multipolari (o cellule gangliari, gli unici che inviano impulsi all’encefalo), e anche
questo passaggio è modulato dalle cellule amacrine.
Gli assoni di circa 1 milione di neuroni multipolari convergono sul disco ottico (detto
anche punto cieco) per arrivare poi al diencefalo formando il nervo ottico (II N).
Le camere dell’occhio sono le camere anteriore, posteriore e vitrea; le prime due sono
riempite da umore acqueo: esso si forma come liquido interstiziale che filtra attraverso le
Document shared on www.docsity.com
cellule epiteliali dei processi ciliari e si riversa nella camera posteriore. Ritorna poi in circolo
attraverso la camera anteriore. Dopo diffusione attraverso l’epitelio, passa nel canale di
Schlemm (o seno venoso della sclera) che rappresenta una via di deflusso verso il circolo
venoso dell’occhio.
Posteriormente alla corna vi è il cristallino, che con i suoi sospensori delimitano
anteriormente la camera vitrea, contenente il corpo vitreo (o umore vitreo); quest’ultimo
contribuisce a mantenere la forma dell’occhio e mantiene in posizione la retina.
La funzione principale del cristallino è quella di mettere a fuoco l’immagine sui fotorecettori
della retina; è formato da strati concentrici di cellule ed è rivestito da una capsula di tessuto
connettivo denso. Lungo il suo margine, le fibre della capsula si intrecciano con quelle del
legamento sospensore; la trazione di quest’ultimo, a riposo, supera la resistenza elastica della
capsula e stira il cristallino, che presenta forma di lente appiattita: in questa condizione,
l’occhio mette a fuoco le immagini distanti. Quando invece il muscolo ciliare si contrae, il
corpo ciliare si avvicina al cristallino, si riduce la tensione del legamento sospensore e il
cristallino assume una forma quasi sferica: in questo modo l’occhio mette a fuoco le
immagini vicine.
I due nervi ottici, uno per occhio, raggiungono il diencefalo a livello del chiasmo ottico; a
questo punto si ha una parziale decussazione di fibre: metà di esse procede verso il corpo
genicolato laterale omolaterale, l’altra metà verso quello dalla parte opposta. I corpi
genicolati laterali sono connessi sia con centri del tronco encefalico, sia con la corteccia
cerebrale. La percezione visiva nasce dall’integrazione di informazioni che arrivano alla
corteccia visiva dei lobi occipitali della corteccia cerebrale. Essendo le immagini prodotte dai
due occhi leggermente differenti, le aree di integrazione e di associazione della corteccia le
confrontano e le sommano; la parziale decussazione fa sì che la corteccia visiva di un lato
riceva un’immagine composita dell’intero campo visivo.
Molti centri del tronco encefalico ricevono informazioni visive sia dai corpi genicolati
laterali, sia falle fibre dei nervi ottici, che contraggono sinapsi a livello del collicolo superiore
o dell’ipotalamo. Impulsi visivi possono giungere al nucleo soprachiasmatico dell’ipotalamo
e a cellule endocrine della ghiandola pineale; questi circuiti servono ad imporre un ritmo
circadiano ad alcune funzioni del sistema nervoso (come la regolazione del metabolismo),
ma anche funzioni endocrine, pressione arteriosa, attività digestive e ciclo sonno-veglia.
Document shared on www.docsity.com
Sistema endo'ino
(Capitolo 19)
Il sistema endocrino comprende tutte le cellule e i tessuti endocrini del corpo che producono
ormoni; le cellule endocrine sono cellule secernenti che riversano il loro prodotto nel liquido
interstiziale, nella linfa o nel sangue. Gli ormoni sono messaggeri chimici che esercitano
effetti su cellule o tessuti specifici, generalmente distanti dalla sede di produzione; è possibile
classificarli in 3 gruppi in base alla loro composizione chimica:
• Derivati degli amminoacidi → molecole di dimensioni ridotte simili agli aminoacidi; ad
es. derivati della tirosina, come gli ormoni tiroidei (tiroxina e triiodotironina) rilasciati
dalla tiroide e le catecolamine (adrenalina, noradrenalina e dopamina) secrete dalla
midollare; derivati del triptofano, come la melatonina sintetizzata dall’epifisi.
• Ormoni peptidici → rappresentano il gruppo di ormoni più numeroso e sono formati da
catene di amminoacidi; es. tutti gli ormoni ipofisari.
• Derivati dei lipidi → possono essere divisi in 2 gruppi: gli eicosanoidi e gli ormoni
steroidei. Gli eicosanoidi sono piccole molecole che presentano un anello a 5 atomi di
carbonio ad una estremità, e sono rilasciati dalla maggior parte delle cellule corporee;
coordinano le attività cellulari e influenzano processi enzimatici (come coagulazione del
sangue). Gli ormoni steroidei sono simili al colesterolo e sono rilasciati ad es. dagli organi
riproduttivi e dalla corticale delle ghiandole surrenali.
Ogni ormone esercita il suo effetto sulle cellule bersaglio, che possiedono recettori in grado
di legarsi specificatamente e successivamente di rispondere a questi. L’attività endocrina
viene stimolata da: stimoli umorali (variazioni nella composizione del fluido extracellulare);
segnali ormonali (arrivo o rimozione di uno specifico ormone); impulsi nervosi (arrivo di
neurotrasmettitori a livello delle giunzioni neuroendocrine). Nella maggior parte dei casi, le
risposte endocrine vengono regolate da meccanismi a feedback negativo.
Ipotalamo e ipofisi
L’ipotalamo è il principale centro di organizzazione del sistema endocrino; integra le attività
dei sistemi nervoso ed endocrino ed è in rapporto con entrambi i lobi dell’ipofisi,
regolandone le funzioni. L’ipofisi (o ghiandola pituitaria) è un piccolo corpuscolo che si trova
inferiormente all’ipotalamo, in una depressione dell’osso sfenoide chiamata sella turcica.
L’infundibolo è la parte inferiore dell’ipotalamo, che si estende in basso fino a raggiungere
l’ipofisi.
Specifici ormoni per il controllo della secrezione ormonale adenoipofisaria vengono rilasciati
da neuroni secernenti dell’ipotalamo, situati all’interno di capillari sanguigni a livello
dell’eminenza mediana (rigonfiamento adiacente al punto d’attacco dell’infundibolo).
Questa rete capillare costituisce una serie di vasi che andranno poi a raggiungere il lobo
anteriore dell’ipofisi. In questa sede questi vasi danno origine ad una seconda rete capillare
che si ramifica tra le cellule endocrine: tutto ciò costituisce il sistema portale ipofisario.
Il lobo anteriore dell’ipofisi (detto anche adenoipofisi) è suddiviso in 3 regioni: pars distalis,
pars intermedia e pars tuberalis. Gli ormoni prodotti da esso sono:
• Ormone tireo-stimolante → (o tireotropo TSH) è secreto dalle cellule della pars distalis,
le tireotrope. Ha come organo bersaglio la ghiandola tiroide, che stimola a rilasciare gli
ormoni tiroidei iodati tiroxina (T4) e triiodotironina (T3).
• Ormone adrenocorticotropo → (ACTH) è secreto dalle cellule corticotrope e promuove
il rilascio di ormoni steroidei dalla corticale del surrene; è diretto alle cellule che
producono i glucocorticoidi (GC), che agiscono sul metabolismo del glucosio.
Document shared on www.docsity.com
• Ormone follicolo-stimolante → (FSH) è secreto dalle cellule gonadotrope: nella femmina
promuove lo sviluppo dell’ovocita all’interno del follicolo ovarico, e stimola le cellule
follicolari dell’ovaio a produrre estrogeni (es. estradiolo); nel maschio promuove la
spermatogenesi all’interno dei testicoli.
• Ormone luteinizzante → (LH) nella femmina induce l’ovulazione e promuove la
secrezione ovarica dei progestinici, ormoni steroidei che preparano alla gravidanza (es.
progesterone); nel maschio, stimola la produzione di ormoni androgeni (es. testosterone)
da parte delle cellule interstiziali del testicolo.
FSH e LH vengono definiti gonadotropine in quanto i relativi organi bersaglio sono le
gonadi femminile (ovaio) e maschile (testicolo).
• Prolattina → (PRL) è prodotta dalle cellule lattotrope, stimola lo sviluppo delle ghiandole
mammarie e la produzione di latte durante la gravidanza; nel maschio la sua funzione
non è ancora nota.
• Ormone della crescita → (GH, o somatotropina) viene secreto dalle cellule somatotrope;
promuove l’accrescimento corporeo e la replicazione cellulare accelerando la sintesi
proteica. I suoi effetti sono visibili soprattutto sull’apparato scheletrico e muscolare; nel
fegato, le cellule epatiche sintetizzano e rilasciano somatomedine, ormoni peptidici che
promuovono la sintesi proteica e la crescita cellulare nelle fibre muscolari scheletriche,
nella cartilagine etc. Una produzione insufficiente può portare a nanismo ipofisario.
• Ormone melanotropo → (o melanocita-stimolante MSH) è l’unico ormone secreto dalla
pars intermedia dell’ipofisi; stimola la produzione e la distribuzione di melanina nei
melanociti cutanei. Viene secreto dalle cellule corticotrope in particolari condizioni
(gravidanza, durante sviluppo fetale, in stati patologici etc.)
Il lobo posteriore dell’ipofisi (detto anche neuroipofisi) contiene gli assoni di neuroni con
corpo localizzato nell’ipotalamo; non avendo rapporto col sistema portale ipofisario, riceve
sangue dall’arteria ipofisaria inferiore ed è drenato dalle vene ipofisarie. Esso rilascia due
ormoni:
• Ormone antidiuretico → (o vasopressina) viene secreto in risposta all’aumento della
concentrazione di elettroliti nel sangue o a una caduta del volume o della pressione del
sangue; riduce così la quantità di urina prodotta dai reni, e inoltre provoca
vasocostrizione periferica.
• Ossitocina → stimola la contrazione della muscolatura liscia dell’utero e delle cellule
mioepiteliali che circondano le cellule secernenti delle ghiandole mammarie; la
stimolazione della muscolatura uterina è necessaria per dare il via al travaglio e al parto.
Dopo la nascita, la suzione del capezzolo stimola la secrezione di ulteriori quantità di
ossitocina che provoca la fuoriuscita del latte. Nel maschio, quest’ormone stimola la
contrazione della muscolatura liscia del dotto deferente e della prostata.
Ghiandola t0oide
La ghiandola tiroide, situata al di sotto delle cartilagini tiroidea e cricoidea della laringe,
avvolge la superficie anterolaterale della trachea; ha un colorito rosso scuro per via della
ricca vascolarizzazione: vi sono due arterie tiroidee superiori che provengono dalle arterie
carotidi esterne, e due arterie tiroidee inferiori che provengono dal corrispondente tronco
tireocervicale. Il ritorno venoso avviene a opera delle vene tiroidee superiori, medie e
inferiori. È formata da due lobi uniti sulla linea mediana per mezzo di un istmo; la porzione
superiore si estende sulla superficie laterale della trachea, mentre la porzione inferiore
termina a livello del II-III anello tracheale, con la quale aderisce per mezzo di una capsula.
Document shared on www.docsity.com
Le unità secernenti della ghiandola sono i follicoli tiroidei, rivestiti da un epitelio cubico
semplice composto da tireociti (o cellule follicolari); in realtà, quando i follicoli sono inattivi,
il tipo di epitelio si trasforma in pavimentoso semplice, mentre se in attività diventa
cilindrico semplice. I tireociti circondano la cavità follicolare, contenente il colloide (secreto
viscoso ad alta concentrazione proteica); quest’ultimo è costituito da una proteina globulare
chiamata tireoglobulina, prodotta dai tireociti.
La tiroide è l’unica ghiandola endocrina che accumula gli ormoni al di fuori delle cellule che
li producono. La concentrazione di TSH ipofisario nel sangue stimola il trasporto attivo
dello ioduro nelle cellule follicolari; il TSH è rilasciato in risposta all’ormone stimolante il
rilascio della tireotropina (TRH), prodotto dall’ipotalamo. Sotto l’influenza del primo, le
cellule follicolari prelevano la tireoglobulina dal follicolo attraverso meccanismi di
endocitosi. Una volta all’interno delle cellule, la tireoglobulina viene sottoposta ad azione dei
lisosomi, che scindono la molecola e liberano gli ormoni T3 e T4, mettendoli in circolo.
Quest’ultimo rappresenta il 90% delle secrezioni della tiroide; entrambi determinano un
incremento dell’attività metabolica in quasi tutte le cellule corporee.
La tiroide contiene anche un secondo tipo di cellule endocrine: le cellule C (chiare) o cellule
parafollicolari; sono responsabili della produzione di calcitonina (CT), ormone che controlla
la concentrazione di calcio nei fluidi corporei, ma è importante anche nella riduzione della
perdita di massa ossea durante il digiuno prolungato e negli ultimi stadi della gravidanza.
Ghiandole p#at0oidi
Le ghiandole paratiroidi sono quattro piccoli organi di colore rosso-marrone, poste sulla
superficie posteriore dei lobi della tiroide; sono avvolte da una propria capsula connettivale,
che suddividono il parenchima interno in piccoli lobuli. La vascolarizzazione arteriosa delle
paratiroidi avviene a opera delle arterie tiroidee superiori e tiroidee inferiori; il ritorno
venoso è lo stesso della ghiandola tiroide. Vi sono due tipi di cellule nelle paratiroidi:
— cellule paratiroidee → (o cellule principali) sono responsabili della produzione del
paratormone (PTH); controllano la concentrazione ematica di ioni calcio (come le cellule C
della tiroide). Quando il livello di calcio è basso, secernono paratormone che lo incrementa,
stimolando gli osteoblasti a secernere un fattore di crescita che si lega agli osteoclasti.
Questo fattore aumenta l’attività degli osteoclasti, e in questo modo la concentrazione
ematica di calcio aumenta. Il PTH riduce inoltre l’escrezione urinaria di calcio e la
produzione di calcitriolo, ormone renale che favorisce l’assorbimento di calcio a livello
intestinale.
— cellule ossifile → funzione non nota; compaiono con la pubertà e il loro numero
aumenta con l’età.
Timo
Il timo è situato nella cavità toracica, nel mediastino superiore, dietro il manubrio dello
sterno; produce ormoni necessari allo sviluppo e al mantenimento delle normali difese
immunitarie. L’estratto timico in grado di promuovere lo sviluppo e la maturazione dei
linfociti venne originariamente chiamato timosina. È però in realtà un insieme di più
ormoni differenti.
Ghiandole surrenali
Le ghiandole surrenali sono organi di forma piramidale e colorito giallastro, posti sul polo
superiore di ciascun rene e circondati da una capsula fibrosa densa. Ricevono rami
Document shared on www.docsity.com
provenienti dall’arteria renale, dall’arteria frenica inferiore e dall’aorta; il ritorno venoso è a
opera della vena surrenale. Ogni ghiandola può essere divisa in due parti, secernenti ormoni
diversi, ma entrambe operano nel controllo dello stress:
— corticale → (o corticosurrene) situata all’esterno, presenta un colorito giallastro per via
della presenza di lipidi (soprattutto colesterolo e acidi grassi); produce più di 24 ormoni
steroidei, chiamati corticosteroidi (o steroidi corticosurrenalici), di importanza vitale.
All’interno della corticale si possono individuare tre zone diverse, dall’esterno all’interno:
zona glomerulare, zona fascicolata e zona reticolare.
Zona glomerulare → occupa il 15% della corticale e si estende dalla capsula alla zona
fascicolata; essa secerne mineralocorticoidi (MC), ormoni steroidei responsabili del
controllo della composizione elettrolitica dei fluidi corporei. Il principale è
l’aldosterone, che favorisce la ritenzione di ioni sodio e l'eliminazione di ioni potassio;
per far ciò riducono la perdita di sodio con le urine, con il sudore e con le secrezioni
digestive. La secrezione di aldosterone è stimolata da un calo della concentrazione
ematica del sodio, da un aumento dei livelli ematici di potassio o dalla produzione di
angiotensina II.
Zona fascicolata → copre l’80% del volume corticale; le cellule sono di dimensioni
maggiori rispetto alla zona glomerulare e hanno un contenuto lipidico più abbondante.
Inoltre, esse vanno a formare dei cordoni che si dirigono nella zona reticolare e ognuno
è separato da vasi sanguigni appiattiti fenestrati. Vengono prodotti in questa zona i
glucocorticoidi (GC), regolatori del metabolismo del glucosio la cui secrezione viene
stimolata dall’ormone ACTH adenoipofisario. I principali sono il cortisolo (o
idrocortisone) e il corticosterone; il fegato converte parte del cortisolo in cortisone, un
altro ormone glucocorticoide attivo. Essi accelerano i processi di sintesi di glucosio e di
formazione del glicogeno.
Zona reticolare → occupa il 5% della corticale del surrene, e le sue cellule sono molto
più piccole di quelle della midollare, quindi è facile identificarne i confini; queste
formano un reticolo ramificato ricco di capillari. La zona reticolare secerne piccole
quantità di ormoni sessuali androgeni; quest’ultimi stimolano lo sviluppo dei peli pubici
prima della pubertà. Nei maschi adulti non hanno un ruolo importante in quanto la
quota principale di androgeni viene prodotta dai testicoli, ma nelle femmine adulte
promuovono lo sviluppo della massa muscolare, inducono la formazione delle cellule
nel sangue e sostengono la libido.
— midollare → (o medullosurrene) ha un colorito grigio chiaro o rosa, dovuto alla ricca
vascolarizzazione; le sue cellule, dette cellule cromaffini, sono grosse e rotondeggianti,
innervate da fibre simpatiche pregangliari. L’attività del simpatico a opera dei nervi
splancnici promuove l’attività secernente. Vi sono due popolazioni di cellule secernenti:
quelle che secernono adrenalina (o epinefrina)
quelle che secernono noradrenalina (o norepinefrina)
Insieme queste due sostanze vengono chiamate catecolamine e quella maggiormente
prodotta è l’adrenalina (con rapporto 3:1). Il loro scopo è aumentare il consumo di energia,
producendo un potenziamento della forza e della resistenza muscolare.
A,ivita endo'ina di reni e cu"e
I reni producono l’enzima renina e gli ormoni eritropoietina (peptidico) e calcitrolo
(steroideo). Una volta in circolo, la renina converte l’angiotensinogeno (proteina inattiva
Document shared on www.docsity.com
prodotta dal fegato) in angiotensina I; questa, a livello dei capillari polmonari, viene
convertita in angiotensina II, che stimola la secrezione di aldosterone da parte della corticale
del surrene.
I reni rilasciano l’ormone peptidico eritropoietina (EPO) in seguito a diminuzione
dell’ossigenazione ematica a livello renale; l’EPO stimola la produzione di globuli rossi da
parte del midollo osseo e la loro maturazione. Il calcitriolo viene invece secreto in seguito
alla liberazione di paratormone nel circolo ematico; la sua sintesi dipende dalla disponibilità
di colecalciferolo (vitamina D3), assunto tramite alimentazione o sintetizzato a livello
cutaneo. Il fegato lo converte in un prodotto intermedio, che viene riversato in circolo e
captato dai reni, dove viene convertito in calcitriolo; la sua funzione conosciuta
maggiormente è la stimolazione dell’assorbimento di ioni calcio e fosfato lungo il canale
digerente. Quindi il paratormone, stimolando il rilascio di calcitriolo, agisce indirettamente
sull’assorbimento intestinale del calcio.
Le cellule miocardiche producono il peptide natriuretico atriale (ANP) in risposta
all’aumento di volume ematico o della pressione sanguigna, i cui effetti sono opposti a quelli
dell’angiotensina II, promuovendo la perdita di ioni sodio e acqua dai reni e inibendo la
secrezione di renina, ADH e aldosterone.
Pan'eas e al$i te%uti endo'ini de'app#ato dig)ente
Il pancreas è una ghiandola sia esocrina che endocrina; si trova nella cavità
addominopelvica, in rapporto con l’ansa formata dal duodeno, ed ha un colorito pallido con
aspetto grumoso. Nell’adulto è lungo 20-25 cm e peso di circa 80 g.
— Il pancreas esocrino occupa il 99% del volume pancreatico.
— Il pancreas endocrino è rappresentato dalle isole pancreatiche (o isole di Langerhans),
che si aggirano intorno ai 2 milioni circa nonostante rappresentino solo 1%.
Le principali arterie dirette al pancreas sono le arterie pancreaticoduodenali e pancreatiche;
del ritorno venoso se ne occupa il sistema della vena porta. In ogni isola di Langerhans si
osservano 4 tipi cellulari:
• Cellule alfa → producono l’ormone glucagone, ad azione iperglicemizzante tramite
stimolazione della glicogenolisi epatica e della cessione di glucosio da parte del fegato;
• Cellule beta → producono l’ormone insulina, ad azione ipoglicemizzante tramite
stimolazione dell’utilizzo di glucosio da parte della maggior parte delle cellule corporee;
• Cellule delta → producono l’ormone somatostatina, ad azione inibente sulla produzione
e secrezione di insulina e glucagone, oltre che sulla secrezione dell’ormone della crescita;
• Cellule F → producono il polipeptide pancreatico (PP) ad azione inibente sulle
contrazioni della colecisti e di regolazione della produzione di alcuni enzimi pancreatici.
Te%uti endo'ini de'app#ato genitale
I tessuti endocrini dell’apparato genitale sono rappresentati dalle gonadi maschili e
femminili, quindi testicoli e ovaio.
• Le cellule interstiziali dei testicoli producono ormoni maschili chiamati androgeni, tra
cui il più importante ovvero il testosterone. Le azioni di quest’ultimo sono: promozione
della spermatogenesi, mantenimento delle ghiandole annesse all’apparato genitale
maschile, determinazione dei caratteri sessuali secondari maschili e stimolazione dello
sviluppo della muscolatura scheletrica. Le cellule di sostegno (del Sertoli) presenti nei
testicoli sostengono il differenziamento e la maturazione fisica degli spermatozoi; in
risposta alla stimolazione dell’FSH, queste cellule secernono l’inibina, ormone che
inibisce con un feedback negativo il rilascio di ulteriori quantità di FSH da parte del
lobo anteriore dell’ipofisi.
Document shared on www.docsity.com
• Nelle ovaie, gli ovociti iniziano la loro maturazione in gameti femminili all’interno dei
follicoli; l’ormone FSH controlla il processo maturativo sia dell’ovocita che del follicolo.
Le cellule follicolari producono estrogeni (estradiolo in particolare), per indurre la
maturazione degli ovociti e favorire la rigenerazione del rivestimento interno dell’utero.
Così come nel testicolo, anche qui le cellule follicolari attive producono inibina (stessa
funzione di prima). Dopo l’ovulazione, le cellule del follicolo che ha espulso l’ovocita si
riorganizzano nel corpo luteo, che rilascia soprattutto progesterone. Quest’ultimo
accelera il movimento dell’ovocita lungo le tube uterine e prepara la mucosa uterina ad
accogliere l’embrione in via di sviluppo.
Epifisi (ghiandola pineale)
L’epifisi (o ghiandola pineale) è di colore rosso ed è a forma di pigna; fa parte dell’epitalamo.
Contiene neuroni e cellule interstiziali, ma anche speciali cellule secernenti chiamate
pinealociti. I pinealociti sono responsabili della sintesi di melatonina, ormone derivato dal
neurotrasmettitore serotonina. La melatonina inibisce la produzione dei fattori di rilascio
ipotalamici di FSH e LH, con conseguente rallentamento nella maturazione degli
spermatozoi, degli ovociti e degli organi genitali in generale. La sua produzione aumenta nel
corso della notte e diminuisce di giorno; questo è importante nella regolazione dei ritmi
circadiani.
Ormoni e invecchiamento
— Alla pubertà, in entrambi i sessi inizia la produzione di ormoni sessuali.
— Alla menopausa, nel sesso femminile si verifica un calo della produzione di ormoni
sessuali.
Document shared on www.docsity.com
App#ato c#diovascol#e
(Capitolo 20-21-22)
Il sangue è un tessuto connettivo fluido che svolge differenti funzioni:
• Trasporto di gas disciolti (ossigeno dai polmoni ai tessuti e anidride carbonica dai tessuti
ai polmoni)
• Trasporto di sostanze di rifiuto al rene, che si occupa dell’escrezione
• Trasporto di enzimi ed ormoni a specifici organi bersaglio
• Contiene e veicola cellule specializzate alla difesa dei tessuti da infezioni e malattie
• Prevenzione della perdita di fluidi attraverso vasi danneggiati (processo coagulativo)
• Stabilizzazione del pH e della temperatura corporea (sangue = 38°C)
Le sue componenti sono:
• Plasma, matrice liquida del sangue, con densità lievemente maggiore a quella dell’acqua;
al suo interno vi sono proteine e soluti disciolti. Costituisce il 55% del volume del sangue
e la sua composizione è:
Acqua 92%
Proteine plasmatiche 7%
• Albumine 60% → concentrazione osmotica del plasma e azione tampone;
trasporto di lipidi e ormoni steroidei
• Globuline 35% → trasporto di ioni, ormoni e lipidi; funzioni immunitarie
(immunoglobuline prodotte dalle plasmacellule che derivano dai linfociti B)
• Fibrinogeno 4% → essenziale per la coagulazione, può essere convertito in
fibrina insolubile
• Proteine regolatrici < 1% → enzimi, proenzimi, ormoni
Altri soluti 1%
• Elettroliti → contribuiscono alla pressione osmotica dei fluidi corporei (tra le
quali Na+, K+, Ca2+, Mg2+)
• Nutrienti organici → tra cui lipidi, carboidrati e amminoacidi
• Rifiuti organici → tra cui l’urea, l’acido urico, la creatinina, la bilirubina e gli
ioni ammonio
• Elementi figurati, sospesi nel plasma
Eritrociti o globuli rossi → trasportano ossigeno e anidride carbonica
Leucociti o globuli bianchi → sistema immunitario
Piastrine o trombociti → contiene enzimi e fattori essenziali per la coagulazione del
sangue
Volemia: circa 5-6 l di sangue in un maschio adulto, 4-5 l nella donna.
pH: debolmente alcalino (7,35 - 7,45)
Temperatura: leggermente più alta rispetto a quella corporea (38 °C)
Differenze tra plasma e liquido interstiziale:
• Concentrazione di ossigeno e anidride carbonica → il primo è maggiormente contenuto
nel plasma, il secondo nel fluido
• Concentrazione delle proteine solubili → contenute nel plasma, la loro forma globulare
impedisce loro di attraversare le pareti dei capillari
Eri$ociti
Gli eritrociti hanno forma di un disco biconcavo, conferendogli così resistenza e flessibilità
(rapida diffusione tra citoplasma e plasma circostante), oltre che la capacità di formare delle
Document shared on www.docsity.com
pile, dette rouleaux, che attraversano facilmente i capillari. Corrispondono a poco meno
della metà del volume del sangue.
• Valore ematocrito (indica la percentuale di sangue occupato dagli elementi figurativi,
spesso indicato come volume eritrocitario): 45 nell’uomo, 42, nella donna.
• 5,4 milioni nell’uomo e 4,8 milioni nella donna per mm3
Non presentano nucleo né organuli, ma solo una componente citoscheletrica; per questo si
procurano energia tramite metabolismo anaerobio (tramite glucosio del plasma circostante)
e non potendo svolgere sintesi proteica per sostituire elementi danneggiati, la sua vita media
è di 120 giorni. Dopodiché vengono eliminati dai macrofagi della milza, del midollo osseo e
del fegato.
Il 95% delle proteine è rappresentato dalle molecole di emoglobina (Hb); questa è
responsabile della capacità di trasportare ossigeno e anidride carbonica.
• È un pigmento rosso che gli conferisce il colorito
• L’emoglobina ossigenata (o ossiemoglobina) è di colore rosso intenso, l’emoglobina
deossigenata (o deossiemoglobina) è di colore rosso scuro.
• È costituita da quattro catene polipeptidiche, due alfa e due beta, ognuna delle quali
presenta una molecola di eme
• Ogni eme contiene uno ione ferro che interagisce con una molecola di ossigeno (per cui
ogni molecola può trasportare max 4 molecole di ossigeno)
• Viene trasportato anche il 23% di anidride carbonica (si lega agli aminoacidi, legame
reversibile tanto quanto quello dell’ossigeno con l’eme)
Gruppo sanguigno: determinato dalla presenza di un certo numero di antigeni di superficie
sulla membrana cellulare, che sono esposti al plasma. Esistono 50 tipi di agglutinogeni (che
possono essere glicoproteine o glicolipidi), i più importanti sono indicati con A, B e D (Rh).
Gli eritrociti di ogni individuo ne presenta una combinazione, che può essere:
• Tipo A
• Tipo B
• Tipo AB → quando presenta entrambi
• Tipo 0 → quando non ne presenta nessuno
L’agglutinogeno D, detto fattore Rh, può essere presente (detto Rh positivo) o assente (Rh
negativo).
Il plasma contiene anticorpi, dette agglutinine, che attaccano agglutinogeni estranei, per
questo:
• Individuo di gruppo A ha agglutinine anti-B
• Individuo di gruppo B ha agglutinine anti-A
• Individuo di gruppo 0 non ha agglutinogeni e presenta entrambe le agglutinine anti-A e
anti-B
• Individuo di gruppo AB ha entrambi gli agglutinogeni ma nessuna agglutinina.
Mentre il plasma di un soggetto Rh-negativo non contiene sempre agglutinine anti-Rh, ma
solo nel caso in cui sia stato esposto ad eritrociti Rh-positivi (può succedere tramite
trasfusione o gravidanza). Nel caso in cui un’agglutinina incontra il suo specifico
agglutinogeno, i globuli rossi aderiscono tra loro nel processo di agglutinazione, per poi
subire un emolisi, ovvero una rottura, provocando costrizione nei vasi.
Leucociti
I leucociti sono cellule provviste di nucleo che si trovano dispersi nei tessuti periferici per
difendere l’organismo ed in un mm3 sono contenuti da 6000 a 9000 di essi. Si dividono in
due gruppi:
• Granulociti → possiedono inclusioni granulari nel loro citoplasma
Document shared on www.docsity.com
Neutrofili (50-70%) → chiamati così perché non si colorano, svolgono attività
fagocitaria e contengono enzimi lisosomiali e composti battericidi; nucleo denso e
polilobato, per questo chiamati anche leucociti polimorfonucleati; hanno una vita
media di 12 ore e dopo aver digerito detriti e patogeni, muoiono andando a costituire
il pus.
Eosinofili (2,4%) → chiamati così perché i loro granuli si colorano con l’eosina
(colorante acido) divenendo di colore rosso; svolgono attività fagocitaria e aumentano
durante le crisi allergiche o le infezioni parassitarie.
Basofili (meno dell’1%) → chiamati così in quanto i loro granuli appaiono di colore
blu/porpora attraverso coloranti basici; i loro granuli contengono istamina, che
provoca vasodilatazione, ed eparina, che impedisce la coagulazione del sangue.
Entrambe le sostanze vengono rilasciate nei siti danneggiati.
• Agranulociti, divisi in:
Monociti (2-8%) → di forma sferica, con nucleo voluminoso; essi rimangono in
circolo per pochi giorni prendendo il nome di macrofagi liberi (distinti dai macrofagi
fissi del connettivo), che raggiungono il sito di lesione per secondi, dopo i neutrofili.
Rilasciano sostanze che attraggono altri monociti e fagociti, oltre che fibroblasti per
produrre una rete di fibre collagene. Questi includono tutte le cellule del sistema
monocito-macrofagico (come microglia nel SNC, cellule di Langherans nella cute
etc)
Linfociti (20-30%) → componente principale del sistema linfatico, sono responsabili
dell’immunità specifica, quindi della risposta su base individuale a un determinato
stimolo patogeno. Si dividono in 3 tipologie:
‣ Linfociti T → prodotti nel midollo osseo ma maturati nel timo, aggrediscono
direttamente le cellule estranee
‣ Linfociti B → si differenziano in plasmacellule, che secernono anticorpi specifici
per antigeni localizzati in distretti lontani
‣ Cellule Natural Killers → o grandi linfociti granulari, importanti nella
prevenzione del cancro.
Pias$ine
Le piastrine sono frammenti cellulari circondati da membrana provenienti dal citoplasma
dei megacariociti, che sono prodotti nel midollo osseo e si sfaldano gradualmente formando
circa 4000 di esse.
• Hanno una vita media di 10-12 giorni prima di essere fagocitate
• In un mm3 se ne trovano circa 350.000
• Circa ⅓ di esse è trattenuto nella milza e in altre riserve dove verranno mobilizzate nel
caso si presenti una crisi circolatoria (es. emorragia)
• Numero troppo basso di piastrine = trombocitopenia (distruzione eccessiva o produzione
inadeguata); i sintomi sono sanguinamento a livello del canale digerente, cutaneo e del
SNC.
• Numero troppo alto di piastrine = trombocitosi, può raggiungere le oltre 1.000.000
piastrine per mm3; di solito in seguito a infezioni, infiammazioni o tumori.
Le piastrine partecipano all’emostasi, che limita la perdita di sangue attraverso la parete dei
vasi danneggiati. Comprende più passaggi:
1. Trasporto di sostanze chimiche per la formazione del coagulo
2. Formazione di un tappo temporaneo nella parete del vaso danneggiato tramite la loro
aggregazione (tappo piastrinico)Contrazione attiva dopo la formazione del coagulo (le
Document shared on www.docsity.com
piastrine contengono filamenti di actina e miosina che, dopo la formazione del coagulo,
si contraggono per ridurre la dimensione dello stesso)
Emopoiesi
L’emopoiesi è il processo di formazione delle cellule del sangue; vengono prodotte dalle
cellule staminale (o c. staminali pluripotenti o emocitoblasti)
• Eritropoiesi → indica specificamente la formazione di eritrociti; questi vengono prodotti
nel midollo osseo rosso, che si trova nelle vertebre, nello sterno, nelle coste, nelle ossa
craniche, nelle scapole, nel bacino e nelle epifisi prossimali delle ossa degli arti. Il midollo
osseo giallo (presente nelle diafisi delle ossa lunghe) può convertirsi in midollo rosso, come
per emorragia. Per questa attività sono necessari aminoacidi, ferro e soprattutto vitamina
B2 (contenuta soprattutto nella carne).
• L’eritropoiesi è controllata dall’eritropoietina (EPO), ormone sintetizzata e secreta
principalmente dal rene in condizioni di ipossia, svolgendo essenzialmente 2 funzioni:
Stimolare la proliferazione delle cellule staminali e degli eritroblasti
Accelerare la maturazione degli eritrociti, aumentando la velocità di sintesi
dell’emoglobina.
La maturazione dell’eritrocita richiede differenti stadi:
Cellule staminali pluripotenti → cellule staminali mieloidi e linfoidi
Cellule staminali mieloidi → cellule progenitrici → varie classi di cellule del sangue
• Leucopoiesi → formazione dei leucociti; tra questi vi sono i linfociti, che originano
anch’essi nel midollo osseo (linfopoiesi) ma molti migrano nel timo dove matureranno: si
tratta dei linfociti T. Le tipologie B e NK maturano invece nel midollo osseo. Il midollo
osseo e il timo sono gli organi linfoidi primari, mentre quelli secondari sono la milza, le
tonsille e i linfonodi, dove migrano le cellule immature.
Cu"e
Il cuore è un organo cavo con dimensioni simili a quelle di un pugno chiuso, che comprende
4 camere:
• Atrii destro e sinistro
• Ventricoli destro e sinistro
Questi lavorano insieme per pompare il sangue in una rete di vasi sanguigni che presenta
due circolazioni distinte:
• Circolazione polmonare (o piccolo circolo) → conduce sangue ricco di anidride carbonica
dal cuore agli alveoli polmonari (dove avvengono gli scambi gassosi) per poi riportarlo
ricco di ossigeno al cuore
• Circolazione sistemica (o grande circolo) → trasporta sangue ricco di ossigeno ai tessuti
periferici per poi condurlo nuovamente al cuore ricco di anidride carbonica
Vi sono varie tipologie di vasi:
• Arterie → trasportano il sangue lontano dal cuore, verso i tessuti periferici
• Vene → riportano il sangue verso il cuore
• Capillari → detti vasi di scambio, in quanto composti da una parete sottile che permette
lo scambio di sostanze nutritizie, gas e prodotti di rifiuto
P)ic#dio
Il cuore è contenuto nella cavità pericardica, situata tra le cavità pleuriche e all’interno del
mediastino. La sua base corrisponde alla porzione più ampia (margine superiore), che
comprende le superfici dei due atri ed è localizzata a livello della terza cartilagine costale;
Document shared on www.docsity.com
l’apice invece corrisponde all’estremità arrotondata (margine inferiore) e raggiunge il quinto
spazio intercostale. Essendo leggermente ruotato verso sinistra, la faccia sternocostale, o
anteriore, è costituita dall’atrio e dal ventricolo destro; la faccia diaframmatica, o posteriore,
è formata dall’atrio sinistro, da una porzione dell’atrio destro e dalla parete posteroinferiore
del ventricolo sinistro.
Il pericardio va a rivestire sia l’organo che la cavità e viene suddiviso in due strati:
• Pericardio fibroso → tessuto connettivo denso con abbondanti fibre collagene, costituisce
lo strato più esterno del pericardio; uniscono la base del cuore al mediastino e limita il
movimento dei vasi durante la contrazione
• Pericardio sieroso → due strati di membrana sierosa, che si dividono a sua volta in
Pericardio viscerale (o epicardio), strato più interno
Pericardio parietale, strato più esterno
Cavità pericardica va a separare questi due strati, contenendo 10-20 ml di liquido
pericardico secreto dalle sierose con azione lubrificante
In sezione, la parete del cuore risulta (dall’interno verso l’esterno) costituita da 3 strati:
• Endocardio → epitelio pavimentoso semplice, continua con l’endotelio dei vasi
• Miocardio → strati di tessuto muscolare cardiaco e di tessuto connettivo, vasi sanguigni e
nervi; quello presente negli atri è sottile e i suoi strati circondano gli sbocchi dei vasi
venosi; il miocardio ventricolare invece è molto più spesso
• Epicardio → pericardio viscerale, ricopre superficie esterna del cuore
Le cellule che compongono il tessuto muscolare cardiaco, dette cardiociti o miocardiociti,
sono piuttosto piccole con nucleo posizionato al centro.
• Queste sono quasi totalmente dipendenti dalla respirazione aerobica per la sintesi di ATP
necessario alla contrazione; per questo il sarcoplasma contiene molti mitocondri e riserva
di mioglobina per immagazzinare l’ossigeno. Le riserve energetiche sono conservate sotto
forma di inclusioni di glicogeno e lipidi
• Rispetto al muscolo scheletrico, la contrazione del miocardio è più duratura ed è
indipendente dallo stimolo nervoso
• I miocardiociti sono uniti mediante dischi intercalari
I dischi intercalari (o strie scalariformi) sono unicamente presenti nel t. muscolare cardiaco;
a livello di questi vi sono:
• Desmosomi (maculae adhaerens), che legandosi alle membrane di due miocardiociti
contribuiscono a stabilizzare la posizione e mantenere la struttura tridimensionale del
tessuto
• Fasce aderenti (zonulae adhaerens), che legano le miofibrille delle cellule adiacenti in
modo che le cellule muscolari possano contrarsi simultaneamente
• Gap junctions (giunzioni comunicanti), che consentono la diffusione di ioni e piccole
molecole da un citoplasma all’altro
Nel suo insieme, il muscolo cardiaco è considerato un sincizio funzionale in quanto funziona
come un’unica enorme cellula muscolare.
Lo scheletro fibroso va a costituire un’impalcatura di tessuto connettivo che, separando gli
strati muscolari superficiali da quelli profondi, permette lo svolgimento di diverse funzioni:
- Stabilizzare la posizione dei cardiomiociti e delle valvole
- Assicurare un sostegno fisico ai cardiomiociti, ai vasi e ai nervi dei miocardio
- Distribuire le forze di contrazione
- Rinforzare le valvole e impedire una eccessiva espansione del cuore
- Fornire elasticità affinché il cuore, una volta contratto, torni alla forma originaria
- Isolare le fibre muscolari atriali dalle fibre muscolari ventricolari.
Document shared on www.docsity.com
Le quattro camere interne sono divise da solchi visibili sulla superficie esterna:
• Solco interatriale → poco profondo, separa i due atri
• Solco coronario → più profondo, separa atri e ventricoli
• Solco interventricolare anteriore e posteriore → separano ventricoli destro e sinistro
Gli atri e i ventricoli svolgono diverse funzioni: i primi pompano il sangue verso i ventricoli, i
secondi spingono il sangue all’interno dei vasi che danno inizio alla circolazione.
Entrambi gli atri presentano una parete muscolare sottile ed estensibile; la loro porzione
espandibile è detta auricola o appendice atriale.
Ciascun atrio comunica con il ventricolo dello stesso lato attraverso le valvole, pieghe di
endocardio che si inseriscono a livello degli orifizi di comunicazione. Queste si chiudono al
fine di impedire il reflusso di sangue e mantenere l’unidirezionalità del flusso dagli atri verso
i ventricoli.
A$io des$o
L’atrio destro riceve il sangue povero di ossigeno del circolo sistemico attraverso:
• la vena cava superiore → si apre nella porzione postero-superiore dell’atrio destro, riporta
sangue proveniente dalla testa, dal collo, dagli arti superiori e dal torace.
• la vena cava inferiore → si apre nella porzione postero-inferiore, riporta sangue
proveniente dalla zona addominale e pelvica e dagli arti inferiori
• le vene cardiache → vene reflue del cuore stesso, raccolgono il sangue dal miocardio
riversandolo poi nel seno coronario (situato sotto lo sbocco della vena cava inferiore)
Nella superficie interna dell’auricola destra si estendono i muscoli pettinati, mentre il setto
interatriale separa l’atrio destro dall’atrio sinistro.
Dalla quinta settimana fino alla nascita, il setto presenta un’apertura chiamata foro ovale,
che consente al sangue di passare dall’atrio destro all’atrio sinistro quando i polmoni sono in
via di sviluppo, ma dopo 48 ore dalla nascita questo scompare in seguito alla loro
espansione. È visibile solo una piccola depressione nell'adulto, chiamata fossa ovale.
(In caso rimanga una comunicazione di grande entità, questa può portare ad ingrossamento
cardiaco, accumulo di liquidi nei polmoni e insufficienza cardiaca).
Ven$icolo des$o
Dall'atrio destro, il sangue si sposta poi nel ventricolo destro attraverso la valvola
atrioventricolare destra o tricuspide (in quanto presenta tre lembi fibrosi detti cuspidi); vi
sono delle strutture chiamate corde tendinee (tessuto connettivo fibroso) che collegano i
lembi valvolari ai muscoli papillari presenti sulla superficie interna del ventricolo destro.
Queste corde limitano il movimento delle cuspidi e prevengono il reflusso dal ventricolo
all’atrio corrispondente. Vi sono inoltre delle pieghe muscolari irregolari, dette trabecole
carnee, mentre il fascio moderatore separa i due ventricoli partendo dal setto
interventricolare.
Sulla superficie superiore del ventricolo destro è presente una borsa a pareti lisce chiamata
cono arterioso, che termina a livello della valvola semilunare polmonare formata da tre
lembi e fa passare il flusso ematico verso il tronco polmonare. Ha così inizio il circolo
polmonare; questo si dirige poi nelle arterie polmonari destra e sinistra, ai rispettivi polmoni
e infine ai capillari dove avverranno gli scambi gassosi.
A$io sinis$o
Dai capillari polmonari, il sangue (che ora è ricco di ossigeno) viene raccolto in piccole vene
che si trasformano poi nelle quattro vene polmonari, due per ciascun polmone. Queste 4
sono collegate posteriormente all’atrio sinistro, che presenta l’auricola e trabecole sottili al
Document shared on www.docsity.com
posto dei muscoli pettinati. Il sangue passa poi al ventricolo sinistro attraverso la valvola
atrioventricolare sinistra, chiamata anche valvola mitrale o bicuspide (costituita da due
cuspidi).
Ven$icolo sinis$o
Questo possiede le pareti più spesse in quanto ha il compito di pompare il sangue nell’intero
circolo sistemico (mentre il ventricolo destro ha pareti sottili per pompare il sangue solo nel
circolo polmonare); nonostante questo la sua organizzazione interna è simile al ventricolo
destro.
Da qui il sangue raggiunge poi l’aorta ascendente passando attraverso la valvola semilunare
aortica (disposizione dei lembi uguale a quella semilunare polmonare). Alla radice dell’aorta
ascendente sono presenti dilatazioni sacciformi corrispondenti a ciascuna cuspide dette seni
aortici: evitano che i lembi della valvola aderiscano alla parete dell’aorta durante l’apertura
valvolare. Da questi, presenti sia a destra che a sinistra, originano le arterie coronarie destra
e sinistra, deputate alla vascolarizzazione del miocardio. Dall’aorta il sangue prosegue
nell’arco aortico e nell’aorta discendente. Il tronco polmonare e l’arco aortico sono uniti da
una banda fibrosa chiamata legamento arterioso.
Diff)enze s$u,urali $a ven$icoli des$o e sinis$o
- Ventricolo destro:
Imprime minore pressione al sangue diretto nel circolo polmonare, in quanto i vasi
sono brevi e ampi (pressioni elevate sono pericolose poiché i capillari polmonari sono
molto fragili)
Parete sottile
Quando si contrae, si muove verso la parete del ventricolo sinistro
Il sangue passa per la valvola semilunare polmonare
- Ventricolo sinistro:
Imprime una pressione 6-7 volte maggiore rispetto a quello destro
Parete molto spessa
Quando si contrae, la distanza tra apice e base si riduce e così anche il diametro della
camera ventricolare (la forza contrattile viene parzialmente trasferita alla cavità
destra, con aumento della sua efficienza)
S$u,ura e funzione dee valvole c#diache
Le valvole atrioventricolari, situate tra atri e ventricoli, presentano 4 componenti:
• Anello di tessuto connettivo che fa parte dello scheletro fibroso del cuore
• Cuspidi di tessuto connettivo che interrompono la comunicazione tra le camere cardiache
• Corde tendinee che ancorano i margini delle cuspidi ai muscoli papillari
• Muscoli papillari della parete cardiaca
Le valvole semilunari, che controllano l’efflusso dai due ventricoli, presentano 3 cuspidi con
forma di mezza luna; si dividono in valvola polmonare (all’origine del tronco polmonare del
ventricolo destro) e valvola aortica (all’origine dell’aorta del ventricolo sinistro).
Vasi c"on#ici
La circolazione coronarica fornisce il sangue alla muscolatura cardiaca e comprende una
vasta rete di vasi; durante l’esercizio la richiesta di ossigeno che serve alle fibrocellule
cardiache si innalza, per questo il flusso ematico al cuore può aumentare fino a nove volte
rispetto alle condizioni basali. Vi sono le arterie coronarie destra e sinistra che hanno origine
alla base dell’aorta ascendente (all’interno dei seni aortici). In questo punto la pressione
sanguigna è più elevata rispetto a tutto il circolo sistemico.
Document shared on www.docsity.com
- Arteria coronaria destra: passa tra auricola destra e tronco polmonare, proseguendo poi nel
solco coronario. I suoi rami forniscono sangue all’atrio destro, ad una porzione dell’atrio
sinistro, al setto interatriale, al ventricolo destro, a una porzione del ventricolo sinistro e a
porzioni dl sistema di conduzione del cuore. I rami principali sono:
Rami atriali → vascolarizzano il miocardio dell’atrio destro e di una porzione
dell’atrio sinistro
Rami ventricolari → dall’arteria coronaria destra origina il ramo marginale destro
(acuto) che si estende anteriormente al ventricolo destro, mentre posteriormente vi è
il ramo interventricolare posteriore o arteria discendente posteriore, che decorre nel
solco interventricolare posteriore.
Rami per il sistema di conduzione → un ramo vicino alla base dell’arteria coronaria
destra penetra nella parete per raggiungere il nodo senoatriale, detto pacemaker
cardiaco; un’altro ramo va verso il nodo atrioventricolare.
- Arteria coronaria sinistra: fornisce sangue alla maggior parte del ventricolo sinistro, a una
piccola porzione del ventricolo destro, a gran parte dell’atrio sinistro e a ⅔ del setto
interventricolare. Questa, raggiunto il solco coronario, si biforca in un ramo circonflesso e
un ramo interventricolare anteriore.
Il ramo circonflesso si dirige verso la superficie superiore per dare origine a uno o più
rami diagonali; di solito emette un ramo marginale sinistro (ottuso) e un ramo
ventricolare posteriore sinistro.
Il ramo interventricolare anteriore, o ramo discendente anteriore sinistro, decorre
lungo la faccia anteriore fornendo sangue al miocardio ventricolare anteriore;
presenta delle diramazioni in collegamento con ramificazioni del ramo
interventricolare posteriore dell’arteria coronaria destra. Queste interconnessione
vengono dette anastomosi, che mantengono costante l’irrorazione sanguigna alla
muscolatura ventricolare.
Vene c#diache
Le vene cardiache magna e media confluiscono nel seno coronario, ovvero una grande vena
a perete sottile che è accolta nella porzione posteriore del solco coronario e si apre nell’atrio
destro (precisamente nella parte inferiore allo sbocco della vena cava inferiore). Le vene
cardiache che drenano nella vena cardiaca magna o nel seno coronario includono:
• Vena posteriore del ventricolo sinistro → raccoglie il territorio irrorato dall’arteria
circonflessa
• Vena cardiaca media → drena il territorio irrorato dall’arteria interventricolare posteriore
• Vena cardiaca parva → riceve sangue dalle superfici posteriori del ventricolo e dell’atrio
destro.
Ciclo c#diaco
Il periodo tra l’inizio di un battito cardiaco e quello successivo corrisponde al ciclo cardiaco.
Questo si divide in due fasi:
• Durante la contrazione, o sistole, una camera spinge il sangue nella camera adiacente o in
un tronco arterioso.
• Dopo vi è il rilasciamento, o diastole, durante la quale una camera si riempie di sangue e
si prepara per la sistole successiva.
In particolare…
1. Comincia la sistole atriale: la sua contrazione spinge sangue nel ventricolo (che è in fase
di diastole) passando per le valvole AV; quest’ultime hanno quindi muscoli papillari non
contratti. Le valvole semilunari sono invece chiuse.
Document shared on www.docsity.com
2. Finisce la sistole atriale e inizia la sistole ventricolare (durante la quale si assiste alla
diastole atriale): la contrazione ventricolare spinge le valvole AV a chiudersi (la tensione
dei muscoli papillari e delle corde tendinee permette il mantenimento dei cuspidi in sede
impedendone il ribaltamento all’interno dell’atrio), ma non si crea ancora abbastanza
pressione per aprire le valvole semilunari; nella seconda fase la pressione ventricolare
aumenta e supera quella nelle arterie, quindi le valvole semilunari si aprono e il sangue
viene espulso.
3. Fase precoce della diastole ventricolare, durante la quale il ventricolo si rilassa e la
pressione cala; le semilunari vengono chiuse e il sangue fluisce negli atri rilassati)
4. Diastole ventricolare-tardiva, in cui le camere sono rilassate e avviene un riempimento
ventricolare passivo.
Dopodiché il ciclo ricomincia. È importante ricordare che il sangue fluisce da un atrio ad un
ventricolo solo se la valvola AV è aperta e la pressione atriale supera quella ventricolare;
analogamente, il sangue fluisce dal ventricolo ad un tronco arterioso solo se la valvola
semilunare è aperta e la pressione ventricolare è maggiore di quella arteriosa. A differenza
del muscolo scheletrico, la contrazione del muscolo cardiaco è autonoma (proprietà detta
automatismo o autoritmicità) in quanto insorge indipendentemente da uno stimolo nervoso
od ormonale, che possono però modificare il ritmo di base. Le sue contrazioni sono
coordinate da fibrocellule cardiache specializzate, le cellule di conduzione; queste si dividono
in:
• Cellule nodali → responsabili del ritmo cardiaco; le loro membrane si depolarizzano
spontaneamente fino al livello soglia e sono elettricamente collegate tra loro e con le fibre
di conduzione, oltre che con le fibrocellule miocardiche. Il loro potenziale si propaga
attraverso il sistema di conduzione raggiungendo tutto il tessuto muscolare cardiaco.
• Fibre di conduzione → distribuiscono lo stimolo contrattile al miocardio comune.
Nodi senoa$iale e a$ioven$icol#e
Non tutte le cellule nodali si depolarizzano però alla stessa velocità: alcune cellule nodali
raggiungono per prime il livello soglia, il cui impulso porterà tutte le altro a raggiungerlo.
Queste cellule pacemaker si trovano nel nodo senoatriale, detto pacemaker cardiaco. Questo
si trova nell’atrio destro, in prossimità dello sbocco della vena cava superiore, e l’attività delle
cellule nodali che contiene è controllata dal sistema nervoso autonomo; ogni volta che esso
genera un impulso, produce un battito cardiaco.
Vari fattori possono modificare la frequenza cardiaca: ad esempio l’acetilcolina (ACh)
rilasciata dai neuroni motori parasimpatici è in grado di rallentare la depolarizzazione
spontanea e ridurre la frequenza cardiaca, mentre la noradrenalina rilasciata dai neuroni
simpatici provoca l’aumento dell’indice di depolarizzazione e della frequenza cardiaca. In
condizioni normali di riposo, la frequenza cardiaca va da 80-100 battiti al minuto a 70-80
battiti imposti dal nodo senoatriale.
• Si usa il termine bradicardia per indicare una frequenza cardiaca inferiore alla norma
• Tachicardia indica una frequenza più alta.
Sistema di conduzione del cu"e
Le cellule del nodo senoatriale sono connesse elettricamente con quelle del nodo
atrioventricolare attraverso le fibre di conduzione presenti nella parete atriale. Il segnale
passa dal nodo SA a quello AV attraverso le vie internodali e le fibre di conduzione
trasportano lo stimolo contrattile alle cellule muscolari di entrambi gli atri. Lo stimolo
interessa solo gli atri in quanto lo scheletro fibroso isola elettricamente il miocardio atriale
dal miocardio ventricolare.
Document shared on www.docsity.com
Dal nodo AV (che si trova nel pavimento dell’atrio destro, vicino all’apertura del seno
coronario) il potenziale d’azione viaggia lungo il fascio di His; esso è composto da fibre di
conduzione che decorrono lungo il setto interventricolare per un breve tratto prima di
dividersi in due branche, uno destro e uno sinistro. Queste si dirigono verso l’apice del
rispettivo ventricolo e a questo livello si ramificano nelle fibrocellule del Purkinje, che
trasmettono in maniera rapidissima l’impulso alle cellule contrattili del miocardio
ventricolare. Dal fascio moderatore, lo stimolo va ai muscoli papillari che mette in tensione
le corde tendinee chiudendo le valvole atrioventricolari prima che i ventricoli si contraggano.
In particolare...
1. Attivazione del nodo SA e inizio dell’attività atriale (tempo = 0)
2. Lo stimolo diffonde attraverso lo superfici atriali e raggiunge il nodo AV (tempo
trascorso = 50 msec)
3. A livello del nodo AV vi è un ritardo di 100 msec; inizia la contrazione atriale (tempo
trascorso = 150 msec)
4. L’impulso viaggia lungo il setto interventricolare attraverso il fascio AV e i rami del
fascio, verso le fibre di Purkinje e, attraverso la banda moderatrice, ai muscoli papillari
del ventricolo destro (tempo trascorso = 175 msec)
5. L’impulso è distribuito dalle fibre di Purkinje e trasmesso al miocardio ventricolare. La
contrazione atriale viene completata ed inizia la contrazione ventricolare (tempo
trascorso = 225 msec).
Con$oo autonomo dea .equenza c#diaca
Le divisioni simpatica e parasimpatica del SNA forniscono innervazione al cuore attraverso
il plesso cardiaco; entrambe le suddivisioni innervano il nodo SA e quello AV, così come la
muscolatura atriale e ventricolare e la muscolatura liscia delle pareti dei vasi sanguigni
cardiaci.
I centri cardiaci bulbari contengono i centri autonomi del controllo cardiaco. La
stimolazione del centro cardioacceleratore attiva i neuroni simpatici, mentre il centro
cardioinibitore regole l’attività dei neuroni parasimpatici (questi centri sono controllati dai
centri simpatici e parasimpatici dell’ipotalamo).
Le fibre sensitive viscerali si occupano di mandare le informazioni sullo stato del sistema
cardiovascolare ai centri cardiaci, che rispondono rapidamente a cambiamenti della
pressione sanguigna e a variazione della quantità di ossigeno/anidride carbonica disciolti nel
sangue arterioso (se ad es. la pressione cala e vi è un incremento di anidride carbonica, i
centri cardiaci aumentano la frequenza cardiaca e intensificano la contrazione attraverso il
sistema nervoso simpatico).
Organizzazione istologica dei vasi sanguigni
Le pareti dei vasi sanguigni sono composti da 3 strati, che dal più interno al più esterno
sono:
• Tonaca intima → include il rivestimento endoteliale e uno strato di tessuto connettivo;
nelle arterie, il versante esterno di questa tonaca contiene uno spesso strato di fibre
elastiche (membrana elastica interna)
• Tonaca media → contiene fasci di muscolatura liscia immersi in una rete di tessuto
connettivo lasso; questi fasci, disposti circolarmente intorno al lume del vaso, hanno la
capacità di contrarsi in seguito a stimolazione e ridurre il diametro del vaso, portando così
alla vasocostrizione. Il rilasciamento delle fibrocellule provoca invece la vasodilatazione.
Tra la tonaca media e la tonaca avventizia delle arterie si trova un sottile strato di fibre
elastiche (membrana elastica esterna)
Document shared on www.docsity.com
• Tonaca avventizia → forma una guaina molto spessa di tessuto connettivo intorno al
vaso, costituita principalmente da fibre collagene e una minor quantità di fibre elastiche.
Questa fornisce stabilità e ancoraggio ai vasi sanguigni, e nelle vene è solitamente più
spesso rispetto alla tonaca media.
In quanto le pareti delle arterie e delle vene di maggior calibro sono troppo spesse per
permettere scambi di sostanze, queste ricevono piccole arterie e vene dette vasa vasorum
(vasi dei vasi) per l’apporto di sangue.
Diff)enze $a #t)ie e vene
• Pareti → le pareti delle arterie sono più spesse rispetto a quelle delle vene (la tonaca
media delle arterie contiene più fibre muscolari lisce ed elastiche)
• Lume → le arterie hanno un lume più piccolo delle vene e in sezione mantengono la loro
forma circolare; le vene invece tendono a collassare e appaiono schiacciate o distorte
• Rivestimento → il rivestimento endoteliale di un’arteria non può contrarsi, quindi
quando essa si contrae l’endotelio si solleva in pieghe; il rivestimento delle vene invece
non presenta queste pieghe
• Valvole → le vene contengono in genere valvole semilunari (impediscono il reflusso di
sangue nei capillari); le arterie ne sono prive
+t)ie
- Arterie elastiche: o arterie di conduzione, hanno un diametro di 2,5 cm massimo;
trasportano grandi volumi di sangue e alcuni esempi sono rappresentati dai tronchi
polmonare e aortico con i rispettivi rami collaterali principali (rispettivamente le arterie
polmonari e le arterie carotidi, succlavie e iliache comuni). Le loro pareti non sono spesse,
ma sono resistenti in quanto la tonaca media contiene un’alta percentuale di fibre
elastiche in grado di sopportare le variazioni di pressione causate dal ciclo cardiaco; vi
sono poche fibrocellule muscolari lisce che non si contraggono attivamente in risposta alla
stimolazione simpatica o locale.
Durante la sistole ventricolare, le arterie elastiche vengono distese
Durante la diastole ventricolare, ritornano alle dimensioni originali per la decrescita
della pressione arteriosa
- Arterie muscolari: o arterie di distribuzione, distribuiscono il sangue ai muscoli scheletrici
e agli organi interni. Hanno un diametro di 4 mm e sono caratterizzate da una spessa
tonaca media con maggiori fibre muscolari lisce rispetto a quelle presenti nelle arterie
elastiche; sono controllate dalla componente simpatica del sistema nervoso autonomo
(SNA) che regola il flusso sanguigno a ciascun organo.
- Arteriole: il loro diametro è di 30 µm ed hanno una tonaca media costituita da fibre
muscolari liscie che non formano uno strato completo; controllano il flusso tra le arterie e
i capillari attraverso l’azione della stimolazione simpatica o endocrina.
Capi#i
I capillari sono i vasi sanguigni più piccoli e delicati, e gli unici che permettono gli scambi
tra il sangue e i fluidi interstiziali circostanti (il sangue al loro interno scorre lentamente
fornendo un tempo sufficiente per la diffusione). Il loro diametro medio è di circa 8 µm e si
dividono in più tipologie:
• Capillari continui → rivestimento endoteliale completo, formato da cellule connesse tra
loro tramite giunzioni strette e desmosomi
Document shared on www.docsity.com
• Capillari fenestrati → rivestimento endoteliale incompleto per presenza di pori
(“fenestrature”); sono presenti nel complesso coroideo dell’encefalo, in varie ghiandole
endocrine, cistifellea, reni, pancreas etc
• Sinusoidi → appiattiti e irregolari, hanno pori più grandi rispetto ai capillari fenestrati e
una lamina basale più sottile; sono presenti nel fegato, nel midollo osseo e nei surreni.
Esistono 4 meccanismi responsabili dello scambio di materiali:
1. Diffusione attraverso le cellule endoteliali dei capillari (materiali liposolubili, gas e acqua
mediante osmosi)
2. Diffusione attraverso aperture presenti tra le cellule endoteliali adiacenti (acqua e soluti
di piccole dimensioni; soluti più grandi nel caso dei sinusoidi)
3. Diffusione attraverso pori dei capillari fenestrati (acqua e soluti)
4. Trasporto vescicolare mediante cellule endoteliali
I capillari non funzionano però come entità isolate, ma fanno parte di una rete interconnessa
detta plesso capillare o letto capillare; ogni sfintere precapillare (anello di tessuto muscolare
liscio situato all’imbocco di un capillare) si contrae e si rilascia a intervalli regolari, quindi il
flusso è intermittente. Questo processo è detto autoregolazione capillare.
Le reti capillari di un distretto sono spesso irrorate da più arterie, dette collaterali, che si
ramificano e si fondono a costituire un’anastomosi arteriosa (piuttosto che formare una serie
di arteriole). Le anastomosi arteriose si trovano nell’encefalo, nel cuore, nello stomaco e in
altre zone dove garantiscono l’apporto vascolare anche in caso di blocco di uno dei vasi
arteriosi.
Le anastomosi arterovenose rappresentano invece connessioni tra arteriole e venule e sono
presenti nei visceri e nelle articolazioni. Quando esse sono dilatate, il sangue salta il letto
capillare e si dirige direttamente nella circolazione venosa. Il segmento che connette
arteriole e venule è detto metarteriola, mentre la restante parte del canale possiede
caratteristiche analoghe ad un capillare tipico ed è detta canale preferenziale.
Vene
Le vene raccolgono il sangue da tessuti e organi per riportarlo al cuore. Le loro pareti sono
più sottili e meno elastiche rispetto a quelle delle arterie poiché la pressione venosa è più
bassa, e generalmente hanno un diametro maggiore rispetto alle arterie corrispondenti.
Venule
Le venule sono le vene con il calibro inferiore e raccolgono il sangue dal letto capillare.
Quelle più piccole, dette venule postcapillari, sono simili a capillari dilatati; se hanno un
diametro inferiore di 50 µm mancano della tonaca media.
Vene di medio cali*o
Le vene di medio calibro hanno un diametro che va da 2 a 10 mm (tra queste vi sono la
maggior parte delle vene profonde, tra cui quella radiale, tibiale e poplitea) e si trovano
generalmente nella stessa guaina di tessuto connettivo fianco a fianco con un’arteria
muscolare. Lo stato più spesso è la tonaca avventizia, che contiene fasci longitudinali di fibre
elastiche e collagene. Sono inoltre fornite di valvole.
Valvole venose
Le valvole semilunari venose, presenti nelle venule e nelle vene di medio calibro, sono
formate da pieghe della tonaca intima che vanno a costituire due lembi valvolari a nido di
rondine con la concavità rivolta verso il cuore. La compressione venosa determinata dalla
contrazione dei muscoli scheletrici adiacenti crea una pressione che favorisce il
mantenimento del flusso venoso verso il cuore: questo meccanismo è detto pompa muscolare
scheletrica e assicura la circolazione anche durante la posizione eretta.
Document shared on www.docsity.com
Vene di -o%o cali*o
Le vene di grosso calibro comprendono le vene cave superiore e inferiore con i loro affluenti,
tra cui succlavia, renale, mesenterica e portale. Anche qui lo strati più spesso è la tonaca
avventizia e non c’è la presenza di valvole; infatti sono i cambiamenti della pressione
all’interno della cavità toracica ad assicurare il movimento del sangue verso il cuore (in
particolare la depressione toracica durante l’inspirazione).
Dis$ibuzione del sangue
• Il cuore, le arterie e i capillari contengono il 35% del volume ematico (1,5 l)
• Il sistema venoso contiene il 65-70% (circa 3,5 l)
Per capacità di un vaso sanguigno s’intende la relazione tra il volume di sangue contenuto e
la pressione sanguigna, ed essendo capaci di distendersi otto volte in più rispetto alle arterie,
le vene sono considerate vasi di capacità. Per questo agiscono come serbatoi ematici.
Se si verifica un’emorragia, il centro vasomotore bulbare stimola l’innervazione simpatica
delle cellule muscolari lisce presenti nella parete delle vene di medio calibro; queste,
contrandosi, provocano venocostrizione e viene così ridotto il volume del sistema venoso.
Contemporaneamente, il sangue presente nei distretti epatico, midollare e cutaneo viene
dirottato nella circolazione generale. Tutto ciò in modo da mantenere più o meno nella
norma il volume ematico nel distretto arterioso.
C0colazione polmon#e
Le arterie della circolazione polmonare differiscono dalle arterie della circolazione sistemica
in quanto trasportano sangue deossigenato; il tronco polmonare dà origine alle arterie
polmonari destra e sinistra. Queste si ramificano dando origine ad arterie sempre più piccole
che entrano nei polmoni e vanno a costituire le arteriole polmonari. Quest’ultime forniscono
sangue alle reti capillari che circondano gli alveoli (piccoli sacchi contenenti aria), i quali
hanno una parete tanto sottile da permettere gli scambi di gas tra il sangue e l’aria inspirata.
Dopo che lascia i capillari alveolari, il sangue ossigenato entra nelle venule, che vanno a
costituire via via vene sempre più grandi fino ad arrivare alle 4 vene polmonari (2 per
ciascun polmone) dirette all’atrio sinistro. Qui termina la circolazione polmonare.
C0colazione sistemica
̣ +t)ie sistemiche
La circolazione sistemica inizia a livello della valvola semilunare aortica e termina l’ingresso
dell’atrio destro.
• Aorta: origina a livello della valvola semilunare aortica del ventricolo sinistro. È divisa in
più segmenti
Aorta ascendente → rappresenta il primo segmento e dalla sua base originano le
arterie coronarie destra e sinistra; l’arco aortico, che si ripiega sopra la superficie
posteriore del cuore, connette l’aorta ascendente all’aorta discendente e da qui
originano tre arterie elastiche (il tronco brachiocefalico, l’arteria carotide comune
sinistra e l’arteria succlavia sinistra) che trasportano sangue alla testa, al collo alle
spalle e agli arti superiori. Il tronco brachiocefalico, detto anche arteria anonima,
risale per un breve tratto prima di suddividersi in un’arteria succlavia destra e
un’arteria carotide comune destra.
• Arterie succlavie → si arcuano sull’apice dei polmoni destro e sinistro e conducono il
sangue agli arti superiori, alla parete toracica, alle spalle, al dorso, all’encefalo e al midollo
spinale. Da qui originano tre rami: il tronco tireocervicale, che fornisce il sangue ai
muscoli e agli altri tessuti del collo, della spalla e della parte superiore del dorso; l’arteria
toracica interna, che porta il sangue al pericardio e alla parete anteriore del torace;
Document shared on www.docsity.com
l’arteria vertebrale, che irrora l’encefalo e il midollo spinale. Dopo aver lasciato la cavità
toracica, l’arteria succlavia diviene arteria ascellare; le arterie ascellari forniscono sangue
ai muscoli della regione pettorale e delle ascelle. Una volta che attraversa l’ascella ed
entra nel braccio, dà origine alle arterie circonflesse omerali, che irrorano strutture vicine
alla testa dell’omero. Distalmente, l’arteria ascellare diviene arteria brachiale, che
vascolarizza l’arto superiore. Dall’arteria brachiale origina poi l’arteria brachiale
profonda e le arterie collaterali ulnari, che insieme alle arterie ricorrenti ulnari
vascolarizzano la regione del gomito.
L’arteria brachiale si divide in arteria radiale, che segue il radio, e arteria ulnare, che
segue l’ulna arrivando al polso. A livello di quest’ultimo, queste arterie formano due
arcate palmari, una superficiale (fornisce sangue al palmo della mano) ed una profonda
(fornisce sangue alle arterie digitali del pollice e delle dita).
• Arterie carotidi comuni → ciascuna si divide in un’arteria carotide esterna ed un’arteria
carotide interna. Il seno carotideo è localizzato alla base dell’arteria carotide interna ed è
coinvolto nella regolazione cardiocircolatoria. Le arterie carotidi esterne portano sangue
al collo, alla faringe, all’esofago, alla laringe, alla mandibola e alla faccia; quelle interne
invece apportano sangue all’encefalo attraversando i canali carotici delle ossa temporali,
risalendo fino al nervo ottico dove ognuna si divide in 3 rami:
Arteria oftalmica, che vascolarizza l’occhio
Arteria cerebrale anteriore, che rifornisce i lobi frontali e parietali dell’encefalo
Arteria cerebrale media, che va verso il mesencefalo e le superfici laterali degli
emisferi cerebrali
L’encefalo è attraversato anche dalle arterie vertebrali, che originano dalle succlavie ed
entrano nel cranio attraverso il forame magno, dove si fondono a costituire l’arteria
basilare. Quest’ultima si divide poi nelle arterie cerebrali posteriori dalle quali originano
le arterie comunicanti posteriori. L’encefalo è estremamente sensibile alle modificazioni
dell’apporto vascolare: un’interruzione di qualche secondo provoca incoscienza, oltre i 4
minuti ci possono essere danni cerebrali permanenti. Grazie alle numerose arterie che lo
irrorano, queste crisi circolatorie sono rare.
Le arterie carotidi interne e l’arteria basilare sono interconnesse per mezzo del circolo
arterioso cerebrale (o circolo di Willis), che assicura il passaggio di sangue verso l’encefalo
sia dalle arterie carotidi che dalle arterie vertebrali.
Aorta discendente → collegata all’aorta ascendente dall’arco aortico, essa viene
divisa dal diaframma in aorta toracica e aorta addominale
• Aorta toracica → inizia a livello di T5 e termina a livello di T12; decorre nel mediastino, a
livello della parete toracica posteriore e a sinistra della colonna vertebrale. Vascolarizza i
visceri e i muscoli del torace, il diaframma e la porzione toracica del midollo spinale. I
suoi rami vengono divisi in
Rami viscerali → apportano sangue agli organi toracici
‣ Arterie bronchiali irrorano le vie di conduzione bronchiale nel polmone
‣ Arterie pericardiche irrorano il pericardio
‣ Arterie mediastiniche irrorano le strutture contenute nel mediastino
‣ Arterie esofagee irrorano l’esofago
Rami parietali → apportano sangue alla parete toracica
‣ Arterie intercostali irrorano i muscoli toracici e il segmento corrispondente della
colonna vertebrale
‣ Arterie freniche superiori irrorano la superficie superiore del muscolo diaframma
che separa la cavità toracica da quella addominopelvica.
Document shared on www.docsity.com
• Aorta addominale → inizia al di sotto del diaframma, a sinistra rispetto alla colonna
vertebrale e posteriormente alla cavità peritoneale; vascolarizza le pareti e gli organi
addominopelvici ed è spesso circondata da un’abbondante quantità di tessuto adiposo. A
livello della L4, si divide nelle arterie iliache comuni destra e sinistra (in un punto detto
segmento terminale dell’aorta), che irrorano gli organi pelvici e gli arti inferiori, e nella
piccola arteria sacrale media.
Rami diretti ai visceri addominali: impari, originano sulla parete anteriore dell’aorta
addominale
Rami diretti alla parete addominale, ai reni e a strutture fuori dalla cavità
peritoneale: pari, originano sulle pareti laterali dell’aorta addominale
Le arterie impari sono 3:
Tronco celiaco → porta sangue al fegato, allo stomaco, alla porzione addominale
dell’esofago, alla colecisti, al duodeno, al pancreas e alla milza. Dopo la sua origine si
divide in 3 rami:
‣ Arteria gastrica sinistra → vascolarizza lo stomaco e la porzione inferiore
dell’esofago
‣ Arteria splenica (o lienale) → fornisce sangue alla milza oltre che ramificarsi
verso lo stomaco (arteria gastroepiploica sinistra) e verso il pancreas (arteria
pancreatica)
‣ Arteria epatica comune → si ramifica per irrorare il fegato (arteria epatica
propria), lo stomaco (arteria gastrica destra), la colecisti (arteria cistica) e il
duodeno (arteria gastroduodenale, gastroepiploica destra e
pancreaticoduodenale superiore)
Arteria mesenterica superiore → origina inferiormente al tronco celiaco e si ramifica
per portare sangue verso il duodeno (arteria pancreaticoduodenale inferiore), verso
l’intestino tenue (arterie intestinali) e verso il crasso (arteria colica destra, colica media
e ileocolica)
Arteria mesenterica inferiore → origina sopra il segmento terminale dell’aorta e
irrora la porzione terminale del colon (arterie colica sinistra e sigmoidea) e del retto
(arterie rettali).
Le arterie pari sono 5:
Arterie freniche inferiori → vascolarizzano la superficie inferiore del diaframma e la
porzione inferiore dell’esofago
Arterie surrenali medie → originano ai lati dell’aorta, vicino alla base dell’arteria
mesenterica superiore. Ciascuna di esse vascolarizza la rispettiva ghiandola surrenale,
che è anche vascolarizzata dalle arterie surrenali superiori (queste originano dalle
arterie freniche inferiori e dalle arterie surrenali inferiori che originano a sua volta
dalle arterie renali)
Arterie renali → sono brevi ed originano lungo la superficie posterolaterale dell’aorta
addominale; raggiungono i reni e i surreni.
Arterie gonadiche → originano tra le arterie mesenteriche superiore e inferiore; nel
maschio sono dette arterie testicolari, che portano sangue ai testicoli e allo scroto,
mentre nella femmina prendono il nome di arterie ovariche che irrorano ovaie, tube
e utero.
Arterie lombari → originano dalla parete posteriore dell’aorta e vascolarizzano le
vertebre, il midollo spinale e la parete addominale.
Document shared on www.docsity.com
• Arterie della pelvi e degli arti inferiori → le arterie iliache comuni destra e sinistra e la
piccola arteria sacrale media portano sangue alla pelvi e agli arti inferiori, decorrendo
lungo la superficie interna dell’ileo. Scendono poi posteriormente al cieco e al colon
sigmoideo, fino all’articolazione lombosacrale, dove ciascuna arteria iliaca comune si
divide in un’arteria iliaca interna ed una esterna.
Le arterie iliache interne entrano nella cavità pelvica per vascolarizzare la vescica, le
pareti interne ed esterne della pelvi, i genitali esterna e la faccia mediale della coscia.
I suoi principali rami collaterali sono le arterie glutea superiore, pudenda interna,
otturatoria e sacrale laterale, che nella femmina irrorano inoltre l’utero e la vagina.
Le arterie iliache esterne portano sangue agli arti inferiori e hanno un diametro
maggiore.
- Arterie della coscia e della gamba: l’arteria iliaca esterna attraversa la superficie del
muscolo ileopsoas e penetra la parete addominale tra la spina iliaca anterosuperiore e
la sinfisi pubica; emerge sulla superficie anteromediale della coscia come arteria
femorale. Dalla superficie laterale si dirama emettendo l’arteria femorale profonda, che
dà origine alle arterie circonflesse laterali e mediali (fornisce sangue alla cute delle facce
anteriore e laterali e ai muscoli profondi della faccia). L’arteria femorale si ramifica a
livello della fossa poplitea dando origine all’arteria discendente del ginocchio, che
irrora la faccia mediale del ginocchio. Attraversato il muscolo grande adduttore,
l’arteria femorale diviene arteria poplitea, che si divide poi in arterie tibiale posteriore e
anteriore.
L’arteria tibiale posteriore irrora la cute e i muscoli posteriori della gamba; dà
origine all’arteria fibulare, o arteria peronea, che irrora i muscoli e la cute della
regione laterale della gamba.
L’arteria tibiale anteriore passa tra la tibia e la fibula per irrorare la cute e i muscoli
della regione anteriore della gamba.
Arterie del piede: quando l’arteria tibiale anteriore raggiunge la caviglia, prende il
nome di arteria dorsale del piede (vascolarizza la caviglia e la parte dorsale del piede).
L’arteria tibiale posteriore invece, raggiunta la caviglia, si divide in arterie plantari
laterale e mediale (portano sangue alla superficie plantare del piede). Queste sono
connesse all’arteria dorsale del piede.
̣ Vene sistemiche
Le vene e le arterie di ciascun lato spesso decorrono fianco a fianco e in molti casi hanno lo
stesso nome. Il drenaggio venoso è abbastanza variabile, con cambiamenti nel numero e
nella localizzazione delle vene nella zona del collo e degli arti. In queste regione, le arterie
non sono presenti sulla superficie, ma sono collocate in profondità protette dalle ossa e dai
tessuti molli circostanti.
Viceversa, le vene periferiche nel collo e negli arti sono divise in due gruppi, uno superficiale
ed uno profondo. Le vene superficiali si trovano appena al di sotto della cute, per questo
spesso utilizzate per avere campioni di sangue.
• Vena cava superiore → riceve il sangue dai tessuti e dagli organi della testa, del collo, del
torace, delle spalle e degli arti superiori; le vene cerebrali superficiali (si svuotano in una
rete di seni durali tra cui il seno sagittale superiore, il più grande) e le vene cerebrali
interne si occupano di drenare il sangue dagli emisferi cerebrali. Quest’ultime si uniscono
a formare la grande vena cerebrale, che porta il sangue nel seno retto; altre vene cerebrali
lo drenano nel seno cavernoso e da qui il sangue raggiunge la vena giugulare interna
attraverso i seni petrosi.
Document shared on www.docsity.com
I seni venosi convergono all’interno della dura madre (nei pressi della sutura lambdoidea)
nel confluente dei seni, dove si formano i seni trasversi destro e sinistro (vicino alla parte
petrosa dell’osso temporale). Ciascun seno drena in un seno sigmoideo, che penetra nel
foro giugulare prendendo così il nome di vena giugulare interna. Quest’ultima scende
parallelamente lungo il collo insieme all’arteria carotide comune.
Le vene vertebrali drenano il midollo spinale cervicale e la superficie posteriore del
cranio, e si svuotano nelle vene brachiocefaliche.
Vene superficiali della testa e del collo → caratteristiche della testa sono le vene
faciali, temporali e mascellari; quest’ultime due drenano nella vena giugulare esterna,
mentre quella faciale nella giugulare interna. La vena giugulare esterna scende poi
verso il muscolo nocleidomastoideo e sbocca nella vena succlavia.
Per quanto riguarda gli arti inferiori, le vene digitali confluiscono nelle vene palmari
superficiali e profonde della mano, interconnesse a formare le arcate venose palmari.
L’arco superficiale si svuota poi nella vena cefalica, che risale lungo il lato radiale
dell’avambraccio, ma anche nella vena antebrachiale mediana e nella vena basilica, che
risalgono lungo il lato ulnare dell’avambraccio. Anteriormente al gomito scorre la vena
cubitale mediana superficiale, che interconnette la vena cefalica e quella basilica.
Le vene palmari drenano nelle vene radiale e ulnare, che dopo aver attraversato il gomito
si fondono con la vena interossea anteriore per formare la vena brachiale (situata
parallelamente all’arteria brachiale). Questa riceve il sangue dalla vena basilica prima di
entrare nell’ascella prendendo così il nome di vena ascellare.
La vena cefalica si unisce alla vena ascellare sulla superficie esterna della prima costa,
formando la vena succlavia; quest’ultima si fonde con le vene giugulari interna ed esterna
dello stesso lato, creando la vena brachiocefalica (o vena anonima, drena porzione
posteriore del cranio e del midollo spinale). A livello della prima e della seconda costa, le
vene brachiocefaliche destra e sinistra si uniscono dando origine alla vena cava superiore.
La vena azygos, l’unico affluente di quest’ultima, risale dalla regione lombare sul lato
destro della colonna vertebrale, penetrando poi nella cavità toracica attraverso il
diaframma. Riceve il sangue dalla vena emiazygos, che può inoltre drenare nella vena
intercostale suprema o nella vena intercostale superiore sinistra.
Quindi le vene azygos ed emiazygos sono le due principali vene di raccolta del sangue
refluo dalla cavità toracica; ricevono il sangue da:
Vene intercostali → drenano il sangue dai muscoli del torace
Vene esofagee → drenano il sangue dall’esofago
Vena bronchiale destra e altre piccole vene.
• Vena cava inferiore → raccoglie la maggior parte del sangue venoso dagli organi
sottodiaframmatici (una piccola quota raggiunge la VCS attraverso vene azygos ed
emiazygos). Il sangue che lascia i capillare della pianta del piede si raccoglie in una rete di
vene plantari (vanno a formare l’arco venoso plantare), andando poi verso le vene
profonde della gamba: vena tibiale anteriore, vena tibiale posteriore e vena fibulare (o
vena peronea). L’arco venoso dorsale raccoglie sangue dai capillari della superficie dorsale
del piede e dalle vene digitali delle dita; esso è drenato da due vene superficiali: la vena
grande safena e la vena piccola safena.
La vena grande safena risale lungo il margine mediale della gamba e della coscia per
drenare nella vena femorale
La vena piccola safena ha origine nell’arco venoso dorsale, risale lungo il margine
laterale e posteriore del polpaccio per entrare nella fossa poplitea, dove drena la vena
Document shared on www.docsity.com
poplitea (è formata dall’unione delle vene tibiale anteriore, tibiale posteriore e
fibulare)
Quando raggiunge il femore, la vena poplitea diventa vena femorale (parallela all’arteria
femorale). La vena femorale riceve il sangue da:
Vena grande safena
Vena femorale profonda → raccoglie sangue dalle strutture profonde della coscia
Vena femorale circonflessa → drena il sangue dalla testa e dal collo del femore
Quando poi la vena femorale penetra nella parete corporea riemergendo nella cavità
pelvica, prende il nome di vena iliaca esterna. Le vene iliache esterne ricevono sangue
dagli arti inferiori, dalla pelvi e dalla porzione inferiore dell’addome; ciascuna di esse si
fonde con la vena iliaca interna omolaterale (drena il sangue degli organi pelvici dello
stesso lato) mentre decorrono lungo la superficie interna dell’osso iliaco, dando origine
alla vena iliaca comune. Le vene iliache interne sono formate dall’unione delle vene
glutea, pudenda interna, otturatoria e sacrale laterale. La vena sacrale media, che drena
la regione irrorata dall’arteria sacrale media, si svuota nella vena iliaca comune sinistra.
Le vene iliache comuni destra e sinistra risalgono successivamente per unirsi a formare la
vena cava inferiore.
La parete addominale, le gonadi, il fegato, i reni, le ghiandole surrenali e il diaframma
sono drenati dalla vena cava inferiore; quest’ultima risale posteriormente la cavità
peritoneale, parallelamente all’aorta, per portare il sangue all’atrio destro. La sua
porzione addominale si occupa di raccogliere sangue proveniente principalmente da sei
gruppi di vene:
Vene lombari → drenano la porzione lombare dell’addome; collegate con la vena
azygos a destra ed emiazygos a sinistra
Vene gonadiche (ovariche o testicolari) → drenano ovaie e testicoli; quella destra
drena il sangue nella vena cava inferiore, quella sinistra nella vena renale sinistra
Vene epatiche → drenano il fegato e si svuotano nella VCI (vertebra T10)
Vene renali → raccolgono sangue refluo dai reni e sono le più voluminose vene
tributarie della VCI
Vene surrenali → drenano sangue proveniente dalle ghiandole surrenali (quella
destra direttamente nella VCI, quella sinistra nella vena renale sinistra)
Vene freniche → drenano il diaframma (quella destra direttamente nella VCI, quella
sinistra nella vena renale sinistra)
Il fegato è il solo organo che viene drenato direttamente dalla vena cava inferiore: infatti il
sangue che lascia i letti capillari irrorati dalle arterie splenica, mesenterica superiore e
mesenterica inferiore fluisce nelle vene del sistema portale epatico. Il sangue che scorre in
quest’ultimo è differente da quello presente in altre vene sistemiche (i livelli ematici di
glucosio e aminoacidi nella vena porta sono più elevati rispetto ad altre regioni). Il vaso
più grosso del sistema portale epatico è la vena porta (formata dalla confluenza delle vene
splenica e mesenterica superiore), che trasporta sangue venoso al fegato; essa lo riceve da
3 vene drenanti gli organi della cavità peritoneale:
Vena mesenterica inferiore → raccoglie sangue dai capillari della porzione inferiore
dell’intestino crasso (tributarie: vena colica sinistra e vene rettali superiori, che
drenano il colon discendente, il colon sigmoideo e il retto).
Vena splenica → raccoglie sangue dalla vena mesenterica inferiore e dalle vene della
milza, dalla vena gastroepiploica sinistra (parte laterale dello stomaco) e dalle vene
pancreatiche.
Document shared on www.docsity.com
Vena mesenterica superiore → raccoglie sangue refluo dallo stomaco (vena
gastroepiploica destra), dall’intestino tenue (vene intestinale e pancreaticoduodenale)
e da 2/3 dell’intestino crasso (vene ileocolica, colica destra e colica media).
Inoltre riceve sangue dalle vene gastriche (drenano faccia mediale dello stomaco) e dalle
vene cistiche (drenano cistifellea).
Il sistema portale epatico termina nei sinusoidi epatici; da qui il sangue si dirige nelle vene
epatiche che si svuotano nella VCI.
Modificazioni dea c0colazione aa nascita
• Tutte le esigenze nutrizionali e respiratorie del feto sono assicurate per diffusione dalla
placenta (regola scambio tra circolazione materna e fetale), per questo i polmoni e il
canale alimentare non sono funzionanti.
• Da ciascuna arteria iliaca interna del feto origina un’arteria ombelicale, che entra nel
cordone ombelicale e porta sangue alla placenta.
• Il sangue ritorna dalla placenta al feto attraverso un’unica vena ombelicale, ricco di
ossigeno e nutrimenti. La vena ombelicale drena nel dotto venoso.
• Alla nascita, la connessione placentare si interrompe e i vasi ombelicali degenerano
rapidamente.
• I setti interatriali e interventricolari si formano precocemente, ma rimangono
funzionalmente incompleti fino alla nascita, sotto forma di un’apertura detta foro ovale
che agisce come una valvola. Il sangue può quindi passare da atrio destro ad atrio sinistro
scavalcando la circolazione polmonare.
• Alla nascita, quando il neonato effettua il primo atto respiratorio, i polmoni e i vasi
polmonari si espandono.
• La muscolatura del dotto arterioso si contrae separando i tronchi aortico e polmonare,
così il sangue scorre completamente attraverso la circolazione polmonare; il residuo del
dotto arterioso prende il nome di legamento arterioso.
• L’aumento della pressione nell’atrio sinistro porta alla chiusura dei lembi del foro ovale e
completa il rimodellamento circolatorio; nel setto interatriale di un adulto vi è solo un
residuo di foro ovale, detto fossa ovale.
App#ato c#diovascol#e e invecchiamento
Le capacità dell’apparato cardiovascolare si riducono progressivamente con l’età. Vi possono
essere:
• Modificazioni del sangue → riduzione del valore dell’ematocrito; costrizione od
occlusione delle vene periferiche in seguito a trombosi (coagulo sanguigno stazionario) che
può staccarsi ed incastrarsi in un’arteria (spesso all’interno dei polmoni) provocando
un’embolia polmonare; stasi ematica nelle vene degli arti inferiori per incontinenza
valvolare.
• Modificazioni anatomiche del cuore → riduzione gittata cardiaca massima; riduzione
elasticità dello scheletro fibroso; aterosclerosi dei vasi coronarici; sostituzione di tessuto
cardiaco danneggiato con tessuto fibroso; variazioni nell’attività di cellule di conduzione e
pacemaker.
• Modificazioni dei vasi (spesso legate all’aterosclerosi) → riduzione dell’elasticità della
parete vascolare, meno capace di tollerare incrementi di pressione, che può portare
all’aneurisma e quindi ad un possibile ictus, infarto o massiva perdita ematica;
deposizione di sali di calcio nello spessore delle pareti vascolari, con aumento del rischio
di ictus e infarto; formazione di trombi a causa di placche aterosclerotiche.
Document shared on www.docsity.com
Sistema linfatico
(Capitolo 23)
La linfa è il tessuto connettivo fluido trasportato e regolato dal sistema linfatico (o sistema
linfoide); i vasi che lo trasportano prendono il nome di vasi linfatici, mentre le cellule sospese
al suo interno sono i linfociti. I vasi linfatici hanno inizio nei tessuti periferici e indirizzano il
loro contenuto nella circolazione venosa. La linfa è costituita da:
• Liquido interstiziale → molto simile al plasma sanguigno, ma con minore concentrazione
di proteine
• Linfociti → cellule deputate alla risposta immunitaria
• Macrofagi → cellule fagocitiche di diverso tipo
Le funzioni del sistema linfatico sono:
• Produzione, mantenimento e distribuzione dei linfociti → questi vengono prodotti e
accumulati all’interno degli organi linfoidi (es. milza, timo, midollo osseo rosso); vengono
divisi in due categorie:
Organi linfoidi primari → responsabili dello sviluppo e della maturazione dei linfociti
(tra questi vi sono il midollo osseo rosso e il timo)
Organi linfoidi secondari → nella quale i linfociti si attivano e producono cellule
dello stesso tipo (i linfociti B attivati si dividono al loro interno per produrre ulteriori
linfociti B). Queste sono localizzate nelle zone che per prime entrano in contatto con
i patogeni invasori (tra questi vi sono i linfonodi, le tonsille, la polpa bianca della
milza, le placche di Peyer e l’appendice).
• Mantenimento della volemia ed eliminazione delle variazioni locali nella composizione
chimica del fluido interstiziale → la pressione sanguigna nella porzione iniziale di un
capillare sistemico è circa 35 mmHg; esiste un continuo movimento di liquido interstiziale
dalla circolazione sistemica verso i tessuti e ritorno alla circolazione stessa attraverso i vasi
linfatici, eliminando così le differenze regionali. La rottura di uno dei vasi linfatici
principali può provocare una rapida e fatale diminuzione della volemia.
• Via alternativa per il trasporto di ormoni, sostanze nutritive e di rifiuto
S$u,ura dei vasi linfatici
I vasi linfatici veicolano la linfa solo dalla periferia alla circolazione venosa; anche questi,
come i vasi sanguigni, variano nelle dimensioni:
• Capillari linfatici → la circolazione linfatica ha inizio da una fitta rete di capillari linfatici
chiusi, con pareti sottili ed endotelio senza lamina basale continua; le loro cellule
endoteliali possiedono filamenti ancoranti di collagene che si estendono dalla lamina
basale incompleta nel tessuto connettivo circostante e contribuiscono a mantenere le vie
di passaggio aperte quando la pressione interstiziale aumenta; hanno un aspetto
irregolare o appiattito e un’elevata permeabilità poiché le interruzioni tra le cellule
endoteliali (che si sovrappongono) permettono il passaggio di fluidi. Questa
sovrapposizione che si presenta agisce come una valvola che permette l’entrata a senso
unico di fluido interstiziale, soluti, virus, batteri e altri, ma non si assiste la loro fuoriuscita.
I capillari linfatici sono numerosi nel t. connettivo sottocutaneo e nelle membrane
mucose; in particolar modo nell’intestino tenue, dove trasportano i lipidi assorbiti e
prendono il nome di vasi chiliferi. Mancano nei tessuti non vascolarizzati, come la
cornea.
• Vasi linfatici di calibro maggiore → dai capillari linfatici, la linfa passa in vasi via via con
calibro maggiore, fino al tronco. Quelli di piccolo e medio calibro possiedono valvole
interne molto ravvicinate in modo da impedire il reflusso del loro contenuto (come per le
Document shared on www.docsity.com
vene) e insieme a queste, la bassa pressione al loro interno assicura il normale flusso della
linfa verso la cavità toracica; questo scopo è incentivato inoltre dalle contrazioni della
muscolatura scheletrica.
Quando un vaso linfatico viene compresso/ostruito, il fluido interstiziale continua ad
uscire dai capillari sanguigni, ma non potendo più essere rimosso dal sistema linfatico la
sua pressione e il suo volume aumentano progressivamente. Questa condizione, detta
linfedema, il tessuto presenta un rigonfiamento.
Vasi linfatici 1incipali - do,i coe,"i
Vi sono due grandi gruppi di vasi linfatici: i linfatici superficiali e quelli profondi
• Vasi linfatici superficiali → sono più numerosi delle vene superficiali e si trovano nel
tessuto sottocutaneo, nei tessuti connettivi lassi delle membrane mucose (tappezzano gli
apparati digerente, respiratorio, urinario e riproduttivo), nei tessuti connettivi lassi delle
membrane sierose (tappezzano le cavità pleurica, pericardica e peritoneale)
• Vasi linfatici profondi → raccolgono la linfa proveniente dalla muscolatura scheletrica e
da altri organi di collo, arti e tronco, ma anche dai visceri delle cavità toracica e
addominopelvica.
Sia i linfatici superficiali che quelli profondi vanno a formare vasi di calibro maggiore, detti
tronchi linfatici, che includono: tronchi lombari, tronchi intestinali, tronchi
broncomediastinici, tronchi succlavi e tronchi giugulari. I tronchi linfatici si svuotano a loro
volta in due grossi vasi collettori: dotto toracico e dotto linfatico destro, che indirizzano la
linfa nella circolazione venosa.
• Dotto toracico → raccoglie la linfa dalla porzione sottodiaframmatica e dalla metà
sinistra sopradiaframmatica; inizia come cisterna del chilo, che ha inizio a livello della
vertebra L2, la quale riceve la linfa attraverso i tronchi lombari destro e sinistro e i tronchi
intestinali. Quando la cisterna del chilo passa insieme all’aorta attraverso il diaframma
(apertura detta iato aortico), continua come dotto toracico. A livello della vertebra T5,
questo risale a sinistra e raccoglie la linfa dai tronchi broncomediastinico sinistro,
succlavio sinistro e giugulare sinistro, per poi svuotarsi nel punto di confluenza della vena
succlavia sinistra con la vena giugulare interna sinistra.
• Dotto linfatico destro → ha un diametro ridotto e raccoglie la linfa dalla metà destra
sopradiaframmatica; il suo percorso parte dai vasi linfatici nella regione claveare destra,
per poi svutarsi nel punto di confluenza della vena giugulare interna destra con la vena
succlavia destra.
Linfociti
I linfociti sono deputati all’immunità specifica; il loro scopo è attaccare virus, batteri, cellule
somatiche anomale infettate da virus o neoplastiche e proteine estranee come tossine
batteriche. Vengono trasportati dal sangue e dalla linfa per raggiungere i tessuti periferici,
dopodiché tornano nel torrente ematico attraverso il sistema linfatico. Esistono 3 classi di
linfociti:
• Linfociti T → timo-dipendenti; rappresentano l’80% dei linfociti circolanti. Originano nel
midollo osseo per poi migrare nel timo, dove si differenziano e diventano
immunocompetenti. Si occupano dell’immunità cellulo-mediata e si dividono in più
tipologie:
Linfociti T citotossici → coinvolti nell’attacco cellulare diretto e responsabili
dell’immunità cellulo-mediata.
Linfociti T helper → stimolano le risposte dei linfociti T e B, attivando quest’ultimi
per produrre anticorpi
Document shared on www.docsity.com
Linfociti T di regolazione → sottoinsieme di linfociti T che moderano la risposta
immunitaria
Linfociti T di memoria → rispondono ad antigeni già incontrati mediante clonaggio;
se ricompaiono gli stessi antigeni eliminati in una risposta primaria, le cellule di
memoria innescano una rapida risposta secondaria
Linfociti T soppressori/induttori → sopprimono l’attività dei linfociti B, ma
stimolano quella dei linfociti T
• Linfociti B → derivati dal midollo osseo; rappresentano il 10-15% dei linfociti circolanti e
quando sono attivi producono cellule figlie che si differenziano in plasmacellule
(plasmociti) e linfociti B di memoria. Le plasmacellule sono deputate alla produzione e
alla secrezione di anticorpi (o immunoglobuline). Quando un anticorpo si lega ad un
antigene, ha inizio una catena di eventi che porta a distruzione, neutralizzazione o
eliminazione dell’antigene. I linfociti B sono quindi responsabili dell’immunità anticorpo-
mediata e questo tipo di immunità viene detta immunità umorale.
• Linfociti NK → natural killer; rappresentano il 5-10% dei linfociti circolanti e
normalmente attaccano cellule estranee, cellule infettate da virus e cellule cancerose che
compaiono in tessuti normali. Il loro controllo, insieme a quello dei linfociti T citotossici,
sui tessuti periferici viene detto sorveglianza immunitaria.
Le difese specifiche derivano dalle attività del linfociti T e B.
Risposta immunit#ia e linfocitopoiesi
1. Dopo la comparsa di un antigene, il primo momento della risposta immunitaria è
rappresentato dalla sua fagocitosi da parte di un macrofago, che incorpora frammenti
antigenici sulla propria membrana plasmatica, presentando l’antigene ai linfociti T.
2. I linfociti T rispondono a quel particolare antigene attraverso il processo di immunità
cellulo-mediata, in quanto presentano sulla loro membrana recettori specifici per esso.
3. Una volta avvenuto il legame con l’antigene, le cellule T vengono attivate e iniziano a
dividersi.
I linfociti hanno una vita molto più lunga rispetto agli altri elementi figurati del sangue;
circa l’80% sopravvive per 4 anni, alcuni per 20 anni o più. Questo è determinato da un
processo chiamato linfocitopoiesi.
La linfocitopoiesi (formazione dei linfociti) avviene nel midollo osseo rosso, nel timo e nei
tessuti linfoidi periferici.
• Midollo osseo rosso → un gruppo di cellule staminali linfonodi rimane al suo interno,
dove genera cellule figlie che maturano in linfociti B e linfociti NK sotto l’influenza di
interleuchina-7. Appena maturi, migrano nei tessuti periferici attraverso il torrente
sanguigno.
• Timo → l’altro gruppo migra qui, dove dopo varie divisioni genera cellule figlie che
maturano in linfociti T sotto l’influenza di ormoni timici. Migrano poi nel midollo osseo
rosso, nella milza e in altri tessuti linfoidi.
Te%uto linfoide
Il tessuto linfoide è una tipologia di tessuto connettivo nel quale predominano i linfociti. Nel
tessuto linfoide diffuso, i linfociti sono solo scarsamente aggregati (es. tonaca mucosa degli
apparati respiratorio e urinario), mentre negli organi linfoidi secondari essi risultano
fittamente stipati in una rete di sostegno di fibre reticolari. Quest’ultimi hanno una forma
ovale con una zona centrale pallida, detta centro germinativo, contenente linfociti B che
vanno incontro a divisione cellulare e poi a selezione per il recettore a maggiore affinità.
Spesso si trovano a livello del tratto digerente.
Document shared on www.docsity.com
L’insieme degli aggregati linfoidi negli epiteli degli apparati digerente, urinario e genitale
forma il tessuto linfoide associato alle mucose (MALT). I grossi organi linfoidi presenti nella
parete della faringe vengono chiamati tonsille, dove i linfociti hanno il compito di
riconoscere e rimuovere gli agenti patogeni ingeriti insieme al cibo o inalati insieme all’aria.
Le tonsille presenti nell’organismo sono 5:
• Una tonsilla faringea → chiamata anche adenoide, situata nella parete posterosuperiore
del rinofaringe
• Due tonsille palatine → situate al margine posteroinferiore della cavità orale, lungo il
confine tra faringe e palato molle
• Due tonsille linguali → poste in profondità della mucosa alla base della lingua
Vi sono poi aggregati linfoidi (placche di Peyer) presenti nella mucosa dell’intestino tenue e
un ammasso di noduli linfatici fusi all’interno delle pareti dell’appendice, in una tasca
tubulare presente nel fondo dell’intestino cieco.
Organi linfoidi
I linfonodi, il timo e la milza sono organi linfoidi separati dai tessuti circostanti.
• Linfonodi → (diametro: da 1 a 25 mm) ampiamente distribuiti in tutto il corpo, sono
rivestiti da una capsula fibrosa connettivale densa che si espande all’interno del corpo
costituendo trabecole. Attraverso l’ilo penetrano i vasi sanguigni e i nervi; ogni linfonodo
possiede due gruppi di vasi linfatici:
Vasi linfatici afferenti → recano al linfonodo la linfa proveniente dai tessuti periferici
Vasi linfatici efferenti
L’interno di un linfonodo è suddiviso in una corticale esterna, una midollare interna e
una regione in mezzo detta paracorticale. La linfa attraversa prima il seno sottocapsulare,
che contiene un reticolo di fibre reticolari, macrofagi e cellule dendritiche (quest’ultime
coinvolte nell’innesco della risposta immunitaria). Successivamente, la linfa fluisce
attraverso la corticale del linfonodo, la cui periferia contiene linfociti B, e poi verso l’area
paracorticale, nella quale vi sono soprattutto linfociti T. La linfa passa infine della zona
midollare, che contiene linfociti B e macrofagi organizzati; dopo essere passata attraverso
i seni midollari, dove si trovano i cordoni midollari, esso si dirige ai vasi linfatici efferenti
situati all’ilo del linfonodo.
I linfonodi agiscono quindi come filtri, rimuovendo il 99% degli antigeni; quelli di
maggiori dimensioni, detti ghiandole linfatiche, sono situati alla base del collo, nelle
ascelle e nell’inguine, dove i linfatici periferici si connettono con il tronco.
L’ingrossamento delle ghiandole linfatiche è indice di infezione a carico delle strutture
periferiche. Infatti sia il tessuto linfoide che i linfonodi sono presenti in aree suscettibili a
lesioni/invasioni.
I linfonodi cervicali filtrano la linfa che si forma nella testa e nel collo, compresa
quella presente nei vasi linfatici delle meningi encefaliche
I linfonodi ascellari filtrano la linfa che giunge al tronco dagli arti superiori; nella
femmina, drena inoltre la linfa proveniente dalla ghiandola mammaria
I linfonodi poplitei filtrano la linfa che giunge alla coscia dalla gamba
I linfonodi inguinali filtrano la linfa che giunge al tronco dagli arti inferiori
I linfonodi toracici filtrano la linfa proveniente da polmoni, vie aeree, e formazioni
del mediastino
I linfonodi addominali filtrano la linfa proveniente dagli apparati urinario e
riproduttivo
Document shared on www.docsity.com
I linfonodi intestinali e i linfonodi mesenterici filtrano la linfa proveniente dalla
componente deputata all’assorbimento dell’apparato digerente.
• Timo → si trova posteriormente al manubrio sternale, porzione superiore del mediastino.
Dimensione massima 30-40g raggiunta entro i primi 1–2 anni di vita. Dalla pubertà in
poi si rimpicciolisce in quanto le cellule funzionalmente attive vengono gradualmente
sostituite da tessuto connettivo fibroso. La capsula che ricopre il timo divide l’organo in
due lobi timici; dopodiché dei setti fibrosi suddividono i lobi in lobuli (ampiezza: 2 mm),
costituiti da una densa corticale esterna e da una midollare centrale.
La zona corticale contiene le cellule staminali linfoidi, che si dividono e producono cellule
figlie che maturano in linfociti T. Queste migrano poi nella zona midollare; durante il
processo di maturazione, le cellule T sensibili ai normali antigeni tissutali vengono
distrutte, mentre le cellule T che sopravvivono non prendono parte alla risposta
immunitaria, rimanendo inattive finché non raggiungono la circolazione sanguigna.
È presente una barriera ematotimica, in quanto i capillari timici sono simili a quelli del
SNC e non consentono liberi scambi tra il liquido interstiziale e il sangue. Questa ha la
capacità di prevenire la prematura stimolazione dei linfociti T in via di sviluppo.
Inoltre, sparse per i linfociti del timo, vi sono le cellule reticolari epiteliali: esse sono
responsabili della produzione degli ormoni timici che promuovono il differenziamento
delle cellule T. Nella midollare, queste cellule si organizzano in strati concentrici
formando i corpuscoli timici (di Hassal), con funzione ancora sconosciuta.
• Milza → è l’organo linfoide di dimensioni maggiori (lunghezza: 12 cm, peso: 160 g) ed è
situato lungo il margine laterale dello stomaco, incuneata tra stomaco, rene sinistro e
muscolo diaframma. È inoltre collegata ad una lamina peritoneale che forma il
legamento gastrosplenico (o gastrolienale). Ha un colore rosso vivo dovuto alla ricca
vascolarizzazione e svolge nei confronti del sangue le stesse funzioni svolte dai linfonodi
nei confronti della linfa:
Rimuovere le cellule del sangue anomale tramite la fagocitosi (detta emocateresi
splenica)
Accumulare ferro derivante dal riciclaggio dei globuli rossi
Dare inizio alla risposta immunitaria mediata dai linfociti B e T in seguito a contatto
con gli antigeni presenti nel sangue circolante.
Anatomia macroscopica: la sua faccia diaframmatica è liscia e convessa, modellata sulla
forma del diaframma; la faccia viscerale mostra le impronte dello stomaco (area gastrica)
e del rene sinistro (area renale). L’arteria splenica, la vena splenica e i vasi linfatici che
drenano la milza entrano ed escono dall’ilo.
Anatomia microscopica: è delimitata da una capsula connettivale che proteggono al suo
interno la polpa.
La polpa rossa forma i cordoni splenici, contenenti grandi quantità di eritrociti, ma
anche macrofagi fissi e liberi. La sua impalcatura consiste in una rete di fibre
reticolari, che viene attraversata dal sangue; dopodiché quest’ultimo entra in
sinusoidi nelle cui pareti si trovano macrofagi fissi, per poi raggiungere le vene
trabecolari dirette all’io della milza
La polpa bianca è costituita da aree simili ai noduli linfatici
L’arteria splenica, una volta penetrata attraverso l’ilo, si divide in arterie chiamate arterie
trabecolari, che si ramificano fino a formare arteriole che vengono circondate da polpa
bianca.
Document shared on www.docsity.com
Sistema linfatico e invecchiamento
Con l’avanzare dell’età:
- i linfociti T divengono meno reattivi agli antigeni e il numero dei linfociti T citotossici è
inferiore.
- Anche i T helper si riducono, così i B divengono meno responsivi
- Maggiore suscettibilità a infezioni batteriche e virali
- Maggiore incidenza dei tumori.
Document shared on www.docsity.com
App!ato resp"at#io
(Capitolo 24)
L’apparato respiratorio comprende naso, cavità nasali e seni paranasali, faringe, laringe,
trachea e condotti che veicolano l’aria negli alveoli, dove avviene lo scambio gassoso. È
anatomicamente diviso in tratti superiore e inferiore:
• Vie aeree superiori → costituite da seni paranasali, cornetti nasali, naso, cavità nasali e
rinofaringe. Queste vie di passaggio filtrano, riscaldano e umidificano l’aria (grazie alle
proprietà dell’epitelio respiratorio), proteggendo le vie aeree inferiori da detriti, agenti
patogeni e condizioni ambientali estreme.
• Vie aeree inferiori → costituite da laringe, trachea, bronchi, polmoni, bronchioli e alveoli
polmonari.
Tratto respiratorio è costituito da: una porzione di conduzione, che si estende dal naso ai
bronchioli, e una porzione respiratoria, che include i bronchioli respiratori e gli alveoli.
Dopo che l’aria viene filtrata, riscaldata e umidificata nelle vie aeree superiori, essa prosegue
verso gli alveoli polmonari.
Epitelio resp"at#io
L’epitelio respiratorio è un epitelio pseudostratificato, cilindrico e ciliato, con numerose
cellule caliciformi. Riveste l’intero tratto respiratorio tranne la porzione inferiore della
faringe (rivestita invece da epitelio pavimentoso stratificato) e gli alveoli. Questa porzione
della faringe è responsabile della conduzione dell’aria nella laringe e del cibo nell’esofago.
Le cellule caliciformi presenti nell’epitelio e le ghiandole mucose situate nella lamina
propria, producono muco denso e viscoso che ricopre le superfici dell’epitelio stesso.
Nelle cavità nasali vi sono le ciglia, che indirizzano il muco verso la faringe da cui può
passare nello stomaco dove viene esposto agli acidi e agli enzimi gastrici (così come nelle vie
respiratorie inferiori, dove le ciglia si muovono in direzione della faringe); ha inoltre un
meccanismo di filtrazione che rimuove tutte le particelle con diametro superiore a 10 µm:
- le particelle più grandi sono rimosse dalle vibrisse, presenti all’interno del vestibolo nasale;
- le particelle più piccole possono invece rimanere intrappolate nel muco prodotto nella
rinofaringe o nelle porzioni inferiori della faringe.
Vie a%ee sup%i#i
Naso e cavita nasali
Il naso è la principale via di passaggio per l’aria che entra nell’apparato respiratorio. Questa
entra attraverso le due narici che si aprono nel vestibolo nasale e nelle cavità nasali.
• Vestibolo nasale → porzione iniziale della cavità nasale, è delimitato da tessuti flessibili ed
è sostenuto da un paio di sottili cartilagini laterali e due paia di cartilagini alari. Nel suo
epitelio sono presenti peli ruvidi che si estendono fino alle narici, il cui compito è
intrappolare particelle di grosse dimensioni come sabbia, polvere o insetti.
Setto nasale → separa le due cavità nasali destra e sinistra. La sua porzione ossea è data
dalla fusione della lamina perpendicolare dell’etmoide con la lamina del vomere; la porzione
anteriore è completata da cartilagine ialina che funge da supporto al dorso e all’apice del
naso.
Le ossa mascellari, nasale, frontale, etmoide e sfenoide formano le pareti laterali e superiore
delle cavità nasali. La porzione superiore delle cavità nasali (regione olfattiva) include
strutture rivestite dall’epitelio olfattivo che consistono in:
- superficie inferiore della lamina cribrosa dell’etmoide
- cornetti nasali superiori dell’etmoide
Document shared on www.docsity.com
- porzione superiore del setto nasale.
• Cornetti nasali → (conche, turbinati) superiore, medio e inferiore sporgono verso il setto
nasale dalle pareti laterali delle cavità nasali. Per passare dal vestibolo alle coane (aperture
nasali posteriori), l’aria circola tra i cornetti adiacenti attraverso i meati superiore, medio
o inferiore; quest’ultimi sono strette insenature e l’aria che entra rimbalza sulle superfici
dei cornetti assumendo un moto vorticoso. Lo scopo è mettere a contatto con il muco le
particelle contenute in essa.
• Palato duro → osseo, costituisce il pavimento delle cavità nasali ed è formato dalle ossa
mascellare e palatino; separa la cavità orale dalle cavità nasali.
• Palato molle → carnoso, si estende posteriormente al palato duro e segna il confine tra la
rinofaringe (superiore) e il resto della faringe. Le cavità nasali si aprono nella rinofaringe a
livello delle coane.
F!inge
La faringe appartiene sia all’apparato digerente che all’apparato respiratorio e si estende
dalle coane fino all’ingresso di trachea ed esofago. La volta e le pareti posteriori sono a
contatto con la base cranica e la colonna vertebrale ed è divisa in 3 regioni:
• Rinofaringe → porzione superiore, comunica con la porzione posteriore delle cavità
nasali attraverso le coane ed è separata dalla cavità orale tramite il palato molle; la tonsilla
faringea (adenoide) si trova sulla volta posteriore, mentre sulle pareti laterali si apre
l’orifizio faringeo della tuba uditiva.
• Orofaringe → si estende tra il palato molle e la base della lingua a livello dell’osso ioide; al
confine tra rinofaringe e orofaringe l’epitelio cambia, e da epitelio respiratorio tipico
(nella rinofaringe) diventa pavimentoso stratificato non cheratinizzato, simile a quello
della cavità orale. Il margine posteriore del palato molle sostiene l’ugola e comprende due
paia di archi muscolari (faringei): l’arco palatoglosso (anteriore), e l’arco palatofaringeo
(posteriore).
• Laringofaringe → compreso tra l’osso ioide e l’ingresso dell’esofago; anche questa parte è
rivestita da epitelio pavimentoso stratificato non cheratinizzato.
L’aria inspirata lascia poi la faringe passando per un’apertura ristretta chiamata glottide.
C!tilagini dea l!inge
Vi sono 3 grandi cartilagini impari che compongono il corpo della laringe:
• Cartilagine tiroidea → cartilagine ialina, è la più voluminosa tra le cartilagini laringee
andando a costituire la maggior parte delle pareti anteriore e laterale. La faccia anteriore
è a forma di scudo ed al centro presenta una cresta rilevata, la prominenza laringea
(pomo d’Adamo); il margine inferiore si articola con la cartilagine cricoidea, mentre la
faccia posteriore fornisce attacco legamentoso all’epiglottide e alle piccole cartilagini
aritenoidee.
• Cartilagine cricoidea → cartilagine ialina, è posta inferiormente alla cartilagine tiroidea e
ha la forma di un anello completo; la porzione posteriore, detta lamina della cricoide, è
molto sviluppata e funge da supporto alla faccia posteriore della laringe. Sia questa che
quella tiroidea proteggono la glottide e l’ingresso della trachea.
• Epiglottide → cartilagine elastica, ha la forma di un calzascarpe ed è situata al di sopra
della glottide; attraverso legamenti è unita alle superfici superiori della cartilagine tiroidea
e dell’osso ioide. Durante la deglutizione, la laringe si innalza e l’epiglottide si piega
all’indietro sopra la glottide per impedire l’entrata di acqua e cibo nelle vie respiratorie.
La laringe compresente anche 3 paia di piccole cartilagini:
Document shared on www.docsity.com
• Cartilagini aritenoidee → si articolano con il margine superiore della lamina della
cricoide situata posteriormente alla cartilagine cricoidea.
• Cartilagini corniculate → si articolano con l’apice delle cartilagini aritenoidee,
partecipando così al meccanismo di apertura e chiusura della glottide.
• Cartilagini cuneiformi → a forma di cuneo, si trovano nello spessore delle pieghe
ariepiglottiche, estese tra le porzioni laterali di ciascuna cartilagine aritenoidea e
l’epiglottide.
Legamenti l!ingei
- I legamenti intrinseci connettono tutte le 9 cartilagini
- I legamenti estrinseci connettono la cartilagine tiroidea all’osso ioide e la cartilagine
cricoidea alla trachea
- I legamenti vestibolari e i legamenti vocali si estendono tra la cartilagine tiroidea e le
cartilagini aritenoidee; i primi sono contenuti all’interno di pieghe superiori conosciute
come pieghe vestibolari (poco elastiche, prevengono l’entrata di corpi estranei nella
glottide) che proteggono le più delicate pieghe vocali. Quest’ultime sono molto elastiche
in quanto il legamento vocale è una lamina di tessuto elastico, e sono definite anche corde
vocali vere poiché coinvolte nella produzione del suono; le pieghe vestibolari invece non
prendono parte alla fonazione e sono definite corde vocali false.
Fonazione: l’aria che passa attraverso la glottide determina la vibrazione delle pieghe
vocali e produce onde sonore. L’intensità del suono dipende da diametro, lunghezza e
tensione delle pieghe vocali.
- Diametro e lunghezza → correlati a dimensioni della laringe
- Tensione → controllata dalla contrazione dei muscoli scheletrici, fanno variare la distanza
tra cartilagine tiroidea e aritenoidea (se aumenta = suono acuto, se diminuisce = suono
più basso).
Muscolatura l!ingea
La laringe è associata a due diversi gruppi di muscoli, i muscoli intrinseci e i muscoli
estrinseci.
• Muscoli laringei intrinseci → svolgono 2 funzioni: un gruppo (formato da muscoli che si
inseriscono sulle cartilagini tiroidea, aritenoidee e corniculate) regola la tensione delle
pieghe vocali; l’altro (che si inserisce sulle cartilagini aritenoidee) apre e chiude la rima
della glottide.
• Muscoli laringei estrinseci → connettono la laringe alle strutture circostanti,
mantenendola stabile e muovendola verso l’alto e il basso durante la deglutizione e la
fonazione
I secondi innalzano la laringe, piegando l’epiglottide sulla rima della glottide, cosicché il
bolo, durante la deglutizione, possa scivolare al di sopra evitando di cadere nella laringe nel
frattempo quelli intrinseci chiudono la glottide. Nel caso in cui vi sia contatto di sostanze
liquide/solide con le pieghe vestibolari o vocali, si scatena una tosse riflessa che evita
l’ingresso attraverso la glottide.
Trachea
La trachea è un condotto resistente e flessibile con un diametro di 2,5 cm e una lunghezza di
11 cm; inizia anteriormente alla vertebra C6 con l’attacco legamentoso alla cartilagine
cricoidea e termina nel mediastino, a livello di T5, per poi dividersi in bronco destro e
sinistro. Il rivestimento della trachea consiste nell’epitelio respiratorio, che poggia sulla
Document shared on www.docsity.com
lamina propria (strato di tessuto connettivo lasso), e insieme costituiscono la tonaca mucosa
della trachea. Vi è poi uno spesso strato di tessuto connettivo, la tonaca sottomucosa, che
contiene le ghiandole mucose che comunicano con la superficie epiteliale tramite i dotti
escretori. Ancora più in profondità si trovano 15-20 anelli cartilaginei tracheali (a forma di
C) uniti da legamenti anulari elastici, che vanno a delimitare la superficie della trachea,
rinforzare le pareti e proteggere il passaggio aereo; prevengono collasso, iperespansione e
variazioni pressorie.
I margini posteriori di ciascun anello tracheale sono connessi da un legamento elastico e una
banda di muscolatura liscia, il muscolo tracheale; la sua contrazione modifica il diametro del
lume tracheale e la resistenza al flusso aereo.
Bronchi 'incipali
La trachea si ramifica e si divide in bronchi principali destro e sinistro, che vengono anche
definiti bronchi extrapolmonari. Alla loro origine è presente una cresta detta carena e il loro
compito è ventilare il rispettivo polmone. Ciascuno prima di dividersi ulteriormente passa
attraverso l’ilo polmonare, un incavo situato nella faccia mediale del rispettivo polmone e
che serve a far passare i vasi e i nervi destinati ad esso. Infine la radice, di tessuto connettivo
denso, si occupa di fissare vasi e nervi oltre che tenere ancorati i polmoni al mediastino.
Polmoni
I due polmoni sono situati nelle rispettive cavità pleuriche. Ciascuno presenta un apice che si
estende superiormente fino alla base del collo, al di sopra della prima costa; la porzione
inferiore, o base, poggia sulla superficie superiore del diaframma.
Essi sono divisi in lobi per via delle scissure:
- il polmone destro è costituito da 3 lobi → superiore, medio e inferiore; tra lobo superiore
e inferiore vi è la scissura obliqua, tra lobo superiore e medio la scissura orizzontale
- il polmone sinistro è costituito da 2 lobi → superiore e inferiore, separati dalla scissura
obliqua
Sup%fici polmon!i
La faccia costale è la parte convessa del polmone, che si trova in rapporto con la gabbia
toracica; la faccia mediastinica contiene l’ilo e ha una forma più irregolare, in quanto
lasciano impronte i grossi vasi e il cuore. Visto anteriormente, il margine mediale del
polmone destro forma una linea verticale, mentre il margine mediale del polmone sinistro
presenta l’incisura cardiaca.
Il tessuto connettivo della radice di ciascun polmone va a formare delle trabecole all’interno
del parenchima, contenenti fibre elastiche, cellule muscolari lisce e vasi linfatici; queste
suddividono i lobi in compartimenti sempre più piccoli.
Le suddivisioni terminali, i setti, suddividono il polmone in lobuli, ognuno dei quali è
vascolarizzato da vasi tributari delle arterie e delle vene polmonari.
Bronchi polmon!i
I bronchi principali con le loro ramificazioni formano l’albero bronchiale; i primi si
suddividono a formare condotti aerei di dimensioni progressivamente inferiori. Ogni bronco
principale si suddivide a formare i bronchi lobari (o secondari) che a loro volta si ramificano
per formare i bronchi segmentali (o terziari), ciascuno dei quali ventila un singolo segmento
broncopolmonare; nel polmone destro sono presenti 10 bronchi segmentali destinati a 10
segmenti broncopolmonari, mentre nel sinistro sono inizialmente 10, per poi ridursi a 8 o 9
per successiva fusione. La componente cartilaginea diminuisce a partire dai bronchi
principali, per poi ridursi a placche cartilaginee nei bronchi lobari e bronchi segmentali.
Document shared on www.docsity.com
• Ramificazioni del bronco principale destro → il polmone destro, essendo diviso in 3 lobi,
riceve 3 bronchi lobari: bronco lobare superiore, bronco lobare medio e bronco lobare
inferiore.
• Ramificazioni del bronco principale sinistro → il polmone sinistro, essendo diviso in 2
lobi, riceve 2 bronchi lobari: bronco lobare superiore e bronco lobare inferiore.
• Ramificazioni dei bronchi lobari → nel polmone destro, il lobo superiore è ventilato da 3
bronchi segmentali, il medio da 2 e l’inferiore da 5; il lobo superiore del polmone sinistro
contiene 4 bronchi segmentali, il lobo inferiore 5.
• Segmenti broncopolmonari → ogni lobo polmonare può essere suddiviso in unità più
piccole chiamate segmenti broncopolmonari, i cui nomi corrispondono ai nomi dei
bronchi segmentali associati.
Bronchioli
Ogni bronco segmentale si ramifica ripetutamente all’interno di un segmento
broncopolmonare formando molti bronchioli; questi si ramificano a loro volta in condotti di
calibro più piccolo detti bronchioli terminali (da ciascun bronco segmentale hanno origine
6500 bronchioli terminali).
Nelle loro pareti prevale il tessuto muscolare liscio regolato dal sistema nervoso autonomo,
che quindi controlla il diametro bronchiale.
- L’attivazione del sistema simpatico e il rilascio di adrenalina dalla midollare del surrene
determina broncodilatazione con riduzione della resistenza al flusso d’aria.
- L’attivazione del sistema parasimpatico provoca invece broncocostrizione.
Ciascun bronchiolo terminale invia aria ad un singolo lobulo polmonare, dove si ramifica in
numerosi bronchioli respiratori, che sono le più sottili e delicate ramificazioni dell’albero
bronchiale. Le loro pareti sono rivestite da epitelio cubico semplice ciliato.
Do(i alveol!i e alveoli
I bronchioli respiratori sono connessi a singoli alveoli e a multipli alveoli attraverso regioni
chiamate dotti alveolari, vie di passaggio che terminano a livello dei sacchi alveolari, camere
connesse a più alveoli. I dotti alveolari sono rivestiti da epitelio pavimentoso semplice.
Ogni alveolo è connesso a un ampio reticolo di capillari perialveolari; l’epitelio alveolare è
pavimentoso semplice, formato da grandi cellule chiamate pneumociti di tipo I o cellule
alveolari di tipo I, e tra queste vi sono presenti i pneumociti di tipo II o cellule alveolari di
tipo II che sono invece di forma rotondeggiante e producono una sostanza oleosa
contenente una miscela di fosfolipidi. Questa secrezione viene definita surfactante e ha il
compito di ridurre la tensione superficiale del fluido che riveste la superficie alveolare; senza
questo gli alveoli collasserebbero. Infine sono presenti macrofagi alveolari che proteggono
l’epitelio.
Gli scambi gassosi avvengono a livello della membrana respiratoria degli alveoli, che è
costituita da 3 strati: epitelio alveolare, endotelio dei capillari e lo strato costituito dalle
lamine basali fuse dei due strati precedenti.
Vascol!izzazione del polmone
Le superfici deputate agli scambi respiratori ricevono sangue dalle arterie della circolazione
polmonare; le arterie polmonari, sinistra e destra, entrano nel rispettivo polmone attraverso
l’ilo e si suddividono seguendo le ramificazioni dei bronchi via via che si avvicinano ai lobuli.
Ogni lobulo riceve un’arteriola che forma una rete capillare, circondante i singoli alveoli, e si
Document shared on www.docsity.com
riunisce a formare una venula. Dai capillari alveolari il sangue passa nelle vene polmonari
(attraverso le venule polmonari) dirette all’atrio sinistro del cuore.
Oltre agli scambi gassosi, l’endotelio dei capillari alveolari è la fonte principale dell’enzima
di conversione dell’angiotensina (ACE), che converte l’angiotensina I circolante in
angiotensina II, coinvolta nella regolazione del volume e della pressione del sangue.
Il tratto di conduzione dell’apparato respiratorio riceve sangue dalle arterie carotidi esterne,
dal tronco tireocervicale e dalle arterie bronchiali.
Cavita e si%ose pleuriche
La cavità toracica ha la forma di un tronco di cono e al suo interno sono contenute le due
cavità pleuriche separate dal mediastino; ogni polmone occupa una singola cavità pleurica,
delimitata da una membrana sierosa chiamata pleura, che a sua volta viene suddivisa in
pleura parietale e pleura viscerale.
- Pleura parietale → riveste la superficie interna della parete toracica e si estende sul
diaframma e sul mediastino
- Pleura viscerale → riveste la superficie esterna dei polmoni e si inserisce all’interno delle
scissure che separano i lobi
Lo spazio tra le due pleure è detto cavità pleurica ed è definito spazio virtuale poiché i due
strati viscerale e parietale sono solitamente a stretto contatto. Entrambe secernono una
piccola quantità di liquido pleurico, un fluido umido e viscoso che lubrifica le superfici
pleuriche, riducendo l’attrito durante la respirazione.
L’infiammazione del rivestimento pleurico, della pleurite, può determinare eccessiva
produzione e secrezione di liquido pleurico oppure l’adesione dei due foglietti, con
conseguente difficoltà respiratoria e necessità di un intervento.
Muscoli resp"at#i e ventilazione polmon!e
La ventilazione polmonare consiste nel movimento fisico dell’aria da e verso l’albero
bronchiale; la sua funzione mantiene un’adeguata ventilazione alveolare.
I più importanti muscoli scheletrici coinvolti nella respirazione sono il diaframma e gli
intercostali esterni; sono classificati in:
• Muscoli respiratori principali (primari)
• Muscoli respiratori accessori
I movimenti respiratori possono essere classificati in eupnea e iperpnea, a seconda che
l’espirazione sia passiva o attiva.
- Nell’eupnea (o respirazione tranquilla) l’inspirazione richiede la contrazione muscolare e
l’espirazione è un processo passivo; durante ciò l’espansione dei polmoni provoca lo
stiramento delle fibre elastiche presenti all’interno di essi; inoltre, l’innalzamento della
gabbia toracica esercita uno stiramento della muscolatura scheletrica e delle fibre
elastiche che si trovano nel tessuto connettivo delle pareti. Quando i muscoli inspiratori si
rilasciano, le strutture elastiche si contraggono e il diaframma e/o la gabbia toracica
tornano nella posizione iniziale. L’eupnea si realizza attraverso respirazione
diaframmatica o costale:
Durante la respirazione diaframmatica (o respirazione profonda) la contrazione del
diaframma, innervato dai nervi frenici, provoca le variazioni di volume del torace;
quando il diaframma si contrae, l’aria viene condotta ai polmoni, mentre quando il
diaframma si rilascia, l’aria viene espirata.
Durante la respirazione costale (o respirazione superficiale) il volume toracico varia in
base ai cambiamenti di forma della gabbia toracica. La contrazione dei muscoli
intercostali esterni innalza le coste e amplia la cavità toracica, determinando
Document shared on www.docsity.com
l’inspirazione; il rilasciamento di questi muscoli provoca l’espirazione. Durante la
gravidanza, la respirazione si fa progressivamente costale, perché l’utero che si
ingrandisce spinge i visceri addominali contro il diaframma.
Nell’iperpnea (o respirazione forzata), sia inspirazione che espirazione sono processi attivi;
durante l’inspirazione agiscono i muscoli accessori, nell’espirazione i muscoli trasverso del
torace e intercostali interni. Per intensi sforzi fisici, nell’espirazione intervengono anche i
muscoli addominali, che si contraggono comprimendo i visceri dell’addome e spingendoli
contro il diaframma.
Cambiamenti resp"at#i aa nascita
- Prima della nascita, la resistenza arteriosa polmonare è alta in quanto i vasi polmonari
sono collassati. I polmoni e le vie aeree contengono una piccola quantità di fluido.
- Alla nascita, il neonato compie il primo atto respiratorio attraverso la contrazione del
diaframma e dei muscoli intercostali esterni; l’aria che viene inspirata possiede una forza
sufficiente a spingere il fluido fuori dalle vie aeree e a insufflare l’intero albero bronchiale
e la maggior parte degli alveoli. La stessa caduta pressoria permette al sangue di entrare
nella circolazione polmonare; le variazioni del flusso sanguigno portano alla chiusura del
foro ovale e del dotto arterioso.
- La successiva espirazione non riesce a svuotare completamente i polmoni e la gabbia
toracica non torna alla situazione precedente (di compressione).
- La presenza di cartilagine e di tessuto connettivo mantiene aperte le vie aeree; il
surfactante che riveste le superfici alveolari ne impedisce il collassamento. I successivi atti
respiratori completano l’espansione degli alveoli.
Cen)i resp"at#i de'encefalo
I tassi di assunzione di ossigeno e di eliminazione di anidride carbonica a livello cellulare
sono condizionati dalla circolazione del sistema capillare, ma quando sono necessarie
correzioni gli apparati cardiovascolare e respiratorio devono essere coordinati. I centri di
regolazione sono localizzati nel ponte e nel midollo allungato (bulbo).
I centri respiratori sono rappresentati da 3 paia di nuclei non ben organizzati, posti nella
formazione reticolare del ponte e del midollo allungato: questi controllano l’attività dei
muscoli respiratori, regolando la frequenza e la profondità della ventilazione polmonare.
• Il ritmo basale e la profondità del respiro sono controllati dal centro del ritmo
respiratorio, che si suddivide in un gruppo respiratorio dorsale (GRD) e un gruppo
respiratorio ventrale (GRV)
Il gruppo respiratorio dorsale (o centro inspiratorio) controlla i motoneuroni che
innervano i muscoli intercostali esterni e il diaframma; interviene nella respirazione
sia tranquilla che forzata.
Il gruppo respiratorio ventrale (o centro espiratorio) agisce solo nella respirazione
forzata, innervando i motoneuroni che controllano i muscoli accessori coinvolti
nell’espirazione attiva e nell’espirazione massimale.
I centri apneustico e pneumotassico del ponte sono nuclei pari che correggono le efferenze del
centro del ritmo, modificando la velocità e profondità del respiro in risposta a stimoli
sensitivi o a informazioni provenienti dai centri superiori.
I riflessi coinvolti nella regolazione della respirazione sono 3:
- Riflessi mediati da meccanorecettori in risposta a variazioni del volume dei polmoni o
della pressione arteriosa
- Riflessi mediati da chemiocettori in risposta a variazioni di PCO2, pH e PO2 nel sangue e
nel liquido cerebrospinale
Document shared on www.docsity.com
- Riflessi protettivi che rispondono ad aggressioni meccaniche o irritazioni dell’apparato
respiratorio.
App!ato resp"at#io e invecchiamento
- Con l’avanzare dell’età si assiste ad una degenerazione del tessuto elastico, con
conseguente riduzione della capacità polmonare di assumere ed eliminare l’aria
- I movimenti della gabbia toracica vengono limitati da cambiamenti nelle articolazioni
costali (artriti) e da diminuzione della flessibilità delle cartilagini costali
- Irrigidimento e riduzione dei movimenti del torace
- In media, dopo i 30 anni vengono perduti ogni anno circa 30 cm2 di superficie
respiratoria; l’entità della degenerazione varia poi in rapporto alle abitudini (fumo ed
esposizione a sostanze irritanti).
Document shared on www.docsity.com
App!ato dig%ente
(Capitolo 25)
L’apparato digerente è costituito da un tubo muscolare, detto canale digerente, e da vari
organi accessori:
- Il primo è formato da cavità orale (bocca), faringe, esofago, stomaco, intestino tenue e
intestino crasso.
- I secondi comprendono i denti, la lingua e varie ghiandole, come le ghiandole salivari, il
fegato, la cistifellea e il pancreas (che secernono acqua, enzimi etc).
Questi cooperano per svolgere le seguenti funzioni:
• Ingestione → avviene quando cibi solidi e liquidi entrano nel canale digerente attraverso
la bocca
• Elaborazione meccanica → molti cibi solidi, prima di venire deglutiti, subiscono
trattamenti meccanici da parte della lingua e dei denti
• Digestione → è la degradazione chimica ed enzimatica di zuccheri complessi, lipidi e
proteine in piccole molecole organiche che vengono poi assorbite dall’epitelio di
rivestimento del canale digerente.
• Secrezione → la digestione prevede l’azione di acidi ed enzimi prodotti con un
meccanismo di secrezione attiva; la maggior parte vengono secrete da organi accessori
come il pancreas
• Assorbimento → movimento di molecole organiche, elettroliti, vitamine e acqua
attraverso l’epitelio e nei fluidi interstiziali del tratto digerente
• Escrezione → eliminazione dal corpo dei residui di cibo ingeriti e dei prodotti di scarto
del metabolismo; i rifiuti prodotti vengono secreti dalle ghiandole accessorie (soprattutto
fegato) nel canale digerente.
• Compattazione → progressiva disidratazione del materiale ingerito e dei rifiuti organici
prima della loro escrezione; il materiale compattato prende il nome di feci, che vengono
eliminate attraverso l’ano tramite la defecazione.
Organizzazione istologica de'app!ato dig%ente
I principali strati di rivestimento del canale digerente sono, dall’interno all’esterno: tonaca
mucosa, tonaca sottomucosa, tonaca muscolare, tonaca sierosa.
• Tonaca mucosa → è una membrana mucosa, uno strato di connettivo lasso rivestito da
epitelio; quest’ultimo può essere semplice o stratificato a seconda della zona che riveste
(cavità orale ed esofago = epitelio pavimentoso composto; stomaco, intestino tenue e
maggior parte dell’intestino crasso = meno soggetti ad abrasioni, epitelio cilindrico
semplice specializzato per la secrezione e l’assorbimento). Molti segmenti del canale
digerente presentano pieghe circolari (o pliche), che aumentano la superficie assorbente e
secernente; in alcune regioni sono permanenti coinvolgendo la mucosa e la sottomucosa,
mentre in altre sono transitorie e scompaiono quando il lume si riduce al riempimento
dell’organo.
Al di sotto è presente uno strato di tessuto areolare chiamato lamina propria, che contiene
vasi sanguigni e linfatici, terminazioni nervose, fibre muscolari lisce e aree sparse di
tessuto linfoide. In molte regioni del canale digerente, al di sotto della lamina propria si
trova uno stretto strato di fibrocellule muscolari lisce e fibre elastiche definito muscularis
mucosae; le sue fibre muscolari lisce sono organizzate in 2 sottili strati concentrici (uno
strato interno, lo strato circolare, che circonda il lume, mentre uno strato esterno, lo strato
longitudinale, che contiene fibre muscolari orientate parallelamente all’asse longitudinale
del canale.
Document shared on www.docsity.com
• Tonaca sottomucosa → strato di tessuto connettivo areolare posto al di sotto della
muscularis mucosae; contiene vasi sanguigni e linfatici, in alcune regioni anche ghiandole
esocrine che secernono i prodotti nel lume. Contiene un reticolo di fibre nervose e corpi
di neuroni sparsi che formano i plessi nervosi sottomucosi (quest’ultimi provvedono
all’innervazione della mucosa e contengono neuroni sensitivi, gangli parasimpatici e fibre
simpatiche postgangliari).
• Tonaca muscolare → doppio strato di fibre muscolari lisce (circolare interno e
longitudinale esterno) posto al di sotto della mucosa; le fibre svolgono un ruolo essenziale
nelle trasformazioni meccaniche e nella propulsione del materiale ingerito lungo il canale
digerente. I movimenti vengono coordinati dal plesso nervoso mioenterico, una rete di
gangli parasimpatici e fibre simpatiche postgangliari che si trova tra gli strati interno ed
esterno della tonaca muscolare; stimolazione parasimpatica = stimola contrazione e
aumenta tono muscolare, stimolazione simpatica = promuove rilasciamento e riduce tono
muscolare. In alcune zone è presente un maggiore spessore dello strato di muscolatura
circolare, che formano gli sfinteri (o valvole), le quali si costringono per limitare il
movimento dei materiale lungo il lume o garantire il passaggio unidirezionale.
• Tonaca sierosa → nella cavità peritoneale, la tonaca muscolare è coperta dalla tonaca
sierosa, mentre ne sono privi la cavità orale, la faringe, l’esofago e il retto. In essi è invece
presente un reticolo denso di fibre collagene detto tonaca avventizia, che mantiene il
canale digerente unito alle strutture circostanti.
La muscularis mucosae e la tonaca muscolare del canale digerente contengono tessuto
muscolare liscio viscerale. Le cellule muscolari lisce hanno un diametro che varia da 5 a 10
µm e una lunghezza che va da 30 a 200 µm. Sono circondate da tessuto connettivo e ci sono
due principali differenze rispetto alla muscolatura scheletrica:
- Le fibre collagene del tessuto connettivo non formano tendini e aponeurosi
- Le loro proteine contrattili non sono organizzate in sarcomeri, quindi si tratta di
muscolatura non striata.
Le cellule dei filamenti contrattili delle fibre muscolari lisce si adattano quindi facilmente alla
nuova lunghezza, riuscendo a mantenere la capacità di contrarsi secondo le necessità.
Questa tolleranza a stiramenti estremi è detta plasticità.
Nella muscularis mucosae e nella tonaca muscolare sono localizzate cellule segnapassi, che
vanno incontro a depolarizzazione spontanea, innescando così la contrazione della
muscolatura liscia (che perlopiù non ha un’innervazione motoria autonoma); giunzioni
comunicanti connettono elettricamente le cellule muscolari adiacenti.
Peristalsi e segmentazione: la peristalsi è data da onde di contrazioni della muscularis
mucosae che spingono il bolo lungo il canale digerente; durante un’onda peristaltica, si
contrae prima la muscolatura circolare e poi la muscolatura longitudinale.
In quasi tutto l’intestino tenue e in alcune regione dell’intestino crasso avviene la
segmentazione, che consiste in dei movimenti che mescolano e frammentano il contenuto
luminale mettendolo a contatto con le secrezioni intestinali; queste contrazioni non
producono un movimento in una particolare direzione.
La peristalsi e la segmentazione sono anche indotte da ormoni, sostanze chimiche e agenti
fisici. Le onde peristaltiche sono promosse da fibre afferenti ed efferenti dei nervi
glossifaringeo, vago o dai nervi pelvici; movimenti peristaltici locali (che interessano pochi
centimetri del canale digerente) sono scatenati da recettori sensitivi presenti nella parete del
canale stesso. Queste fibre afferenti contraggono sinapsi a livello del plesso mioenterico,
determinando riflessi mioenterici localizzati e brevi, che non coinvolgono il SNC.
Document shared on www.docsity.com
Quest’ultimo viene invece coinvolto quando si tratta di scatenare riflessi lunghi; i riflessi
lunghi, determinati da interneuroni e motoneuroni nel SNC, forniscono un alto livello di
controllo sulle attività ghiandolari e digestive. Possono coinvolgere anche fibre motorie dei
nervi glossofaringeo, vago o di nervi pelvici.
Il peritoneo è una membrana sierosa divisa in 2 parti:
- il peritoneo viscerale (o tonaca sierosa), in continuità con quello parietale
- il peritoneo parietale, che riveste la superficie interna della parete corporea.
Gli organi addominali mostrano uno o più rapporti con le membrane peritoneali:
• Gli organi intraperitoneali, ricoperti da tutti i lati dal peritoneo viscerale (stomaco, fegato,
ileo)
• Gli organi retroperitoneali, rivestiti dal peritoneo parietale solo sulla loro superficie
anteriore e risiedendo quindi al di fuori della cavità peritoneale (reni, ureteri, aorta
addominale)
• Gli organi retroperitoneali secondari, organi del canale digerente che si formano come
organi intraperitoneali, ma successivamente diventano retroperitoneali; la transizione
avviene durante lo sviluppo embrionale (pancreas, 2/3 distali del duodeno)
Il peritoneo produce in maniera continua un liquido acquoso che lubrifica i due foglietti
peritoneali; ogni giorno vengono secreti e riassorbiti circa 7 l di liquido.
Il peritoneo parietale e il peritoneo viscerale sono connessi da foglietti sierosi chiamati
mesenteri, che permettono di tenere in sospensione la maggior parte delle regioni del canale
digerente. Durante lo sviluppo, il canale digerente e gli organi accessori sono sospesi da
mesenteri dorsale e ventrale all’interno della cavità peritoneale; successivamente, il
mesentere ventrale rimane solo sulla superficie ventrale dello stomaco, tra lo stomaco e il
fegato (piccolo omento), e tra fegato, parete addominale anteriore e diaframma (legamento
falciforme).
Mentre si allunga, il canale digerente ruota all’interno della cavità peritoneale; il meso
dorsale dello stomaco si allarga e forma una tasca detta grande omento, che si estende
inferiormente (tra la parete corporea e la superficie anteriore dell’intestino tenue). Tutto
l’intestino tenue, a parte i primi 25 cm, è sospeso da uno spesso foglietto sieroso mesenterico,
detto mesentere. Il mesocolon è invece un meso attaccato all’intestino crasso:
- il colon trasverso è sospeso dal mesocolon trasverso
- il colon sigmoideo, che conduce al retto e all’ano, è sospeso dal mesocolon sigmoideo
- durante lo sviluppo, il meso dorsale del colon ascendente, del colon discendente e del
retto si fondono con la parete posteriore del corpo.
Cavita #ale
La cavità orale è rivestita dalla mucosa orale, costituita da un epitelio pavimentoso
stratificato non cheratinizzato, che protegge la bocca da abrasioni. La mucosa delle guance è
supportata da cuscinetti adiposi e dai muscoli buccinatori; anteriormente, questa continua
con le labbra. Il vestibolo orale è lo spazio esistente tra le guance, labbra e denti. Le gengive
invece circondano la base di ogni dente sui processi alveolari delle mascelle e sulla parte
alveolare della mandibola.
La lingua forma il pavimento della cavità orale, che riceve ulteriore supporto dal muscolo
miloioideo, localizzato al di sotto della lingua. Il palato duro separa la cavità orale dalla
cavità nasale ed è formato dai processi palatini della mascella e dalle lamine orizzontali delle
ossa palatine. Il palato molle, localizzato posteriormente al palato duro, separa la cavità
orale dalla rinofaringe e chiude quest’ultima durante la deglutizione. Dal centro del margine
Document shared on www.docsity.com
posteriore del palato molle pende l’ugola, che previene l’ingresso prematuro del cibo nella
faringe. Ai lati dell’ugola si trovano due archi palatali muscolari:
- Gli archi palatoglossi → si estendono tra il palato molle e la base della lingua. Ogni arco è
costituito da membrana mucosa, muscolo palatoglosso e tessuti associati;
- Gli archi palatofaringei → si estendono tra il palato molle e le pareti laterali della faringe.
Ogni arco è costituito da membrana mucosa, muscolo palatofaringeo e tessuti associati.
Le tonsille palatine si trovano tra le due arcate; lo spazio tra la cavità orale e la faringe,
delimitato dal palato molle e dalla base della lingua, costituisce le fauci.
La lingua presenta quattro funzioni principali:
1. Digestione meccanica del cibo tramite compressione, abrasione e rimescolamento;
2. Assistenza alla masticazione e alla preparazione del cibo che verrà deglutito;
3. Analisi sensoriale tramite recettori tattili, termici e gustativi
4. Secrezione di mucina e dell’enzima lipasi linguale (che dà inizio alla scissione dei lipidi).
Essa è divisa in un corpo anteriore e una radice posteriore; il dorso della lingua contiene
numerose papille linguali, il cui epitelio di rivestimento fornisce attrito al movimento di
materiale effettuato dalla lingua; inoltre, lungo i margini di molte papille sono presenti calici
gustativi.
Lungo la linea mediana inferiore vi è una sottile piega di membrana mucosa, il frenulo
linguale, che connette il corpo della lingua alla mucosa del pavimento orale; inoltre evita
movimenti eccessivi della lingua. Se però il frenulo è troppo corto (anchiloglossia) può
impedire di mangiare o parlare normalmente.
La lingua contiene due diversi gruppi di muscoli, estrinseci ed intrinseci, tutti sotto il
controllo del nervo ipoglosso (XII):
- i muscoli estrinseci → muscoli ioglosso, stiloglosso, genioglosso e palatoglosso, responsabili
dei movimenti più grossolani della lingua;
- i muscoli intrinseci → più sottili, modificano la forma della lingua e assistono la
muscolatura estrinseca ad esempio durante l’articolazione del linguaggio.
Le 3 ghiandole salivari riversano il loro secreto nella cavità orale.
1. Le parotidi sono le più grandi (peso: 20 g); la porzione anterosuperiore di ciascuna
ghiandola è compresa tra la superficie inferiore dell’arcata zigomatica e il margine
anteriore del muscolo sternocleidomastoideo. La porzione posteriore si estende dal
processo mastoideo dell’osso temporale in avanti, incrociando la superficie del muscolo
massetere. Le secrezioni di ciascuna ghiandola sono drenate da un dotto parotideo, che
si apre nel vestibolo della bocca a livello del secondo molare superiore.
2. Le ghiandole sottolinguali sono rivestite dalla mucosa che riveste il pavimento della
bocca; i dotti sottolinguali si aprono ai due lati del frenulo linguale.
3. Le ghiandole sottomandibolari si trovano nel pavimento della bocca, lungo le superfici
mediali della mandibola, al di sotto della linea miloioidea; i dotti mandibolari si aprono
ai due lati del frenulo linguale, subito dietro ai denti.
Saliva: 70% secrezione delle ghiandole sottomandibolari, 25% parotidi, 5% sottolinguali. Le
ghiandole salivari producono 1-1,5 l di saliva al giorno; le glicoproteine chiamate mucine
sono responsabili principalmente degli effetti lubrificanti della saliva. La riduzione o
l’eliminazione della secrezione salivare provoca un’esplosione batterica nella cavità orale.
Le secrezioni salivari sono sotto il controllo del sistema nervoso autonomo ed ogni ghiandola
salivare ha un’innervazione sia simpatica che parasimpatica. Il cibo all’interno della bocca
Document shared on www.docsity.com
dà il via a un riflesso salivare tramite stimolazione dei recettori del nervo trigemino o dei
calici gustativi. La stimolazione parasimpatica accelera la secrezione di tutte le ghiandole
salivari, con produzione di grandi quantità di saliva; il ruolo dell’innervazione simpatica non
è chiara.
I denti sono responsabili della masticazione; essi sono formati per la maggior parte da una
matrice mineralizzata simile all’osso, chiamata dentina. Quest’ultima però non contiene
cellule, ma espansioni citoplasmatiche che si estendono nella dentina dalle cellule della
cavità pulpare (cavità centrale della polpa), spugnosa e vascolarizzata. Riceve vasi e nervi
attraverso un canale ristretto, il canale radicolare, che si trova alla radice del dente. L’arteria
dentale, la vena dentale e il nervo dentale entrano nel canale radicolare attraverso il foro
apicale alla sommità della radice.
La radice del dente si trova ancorata in una cavità ossea detta alveolo dentale. Uno strato di
cemento ricopre la dentina della radice, stabilizzando così il legame periodontale, che va a
formare l’articolazione fibrosa detta gonfosi.
Il colletto del dente segna il confine tra radice e corona, porzione visibile del dente; il solco
gengivale va a circondare poi il colletto di ogni dente e impedisce la colonizzazione batterica
della lamina propria gengivale. La dentina della corona è rivestita da uno strato di smalto,
che forma la superficie masticatoria, e i rilievi presenti su essa sono detti cuspidi.
Vi sono l’arcata dentale mascellare (o arcata dentale superiore) e l’arcata dentale
mandibolare (o arcata dentale inferiore), che contengono entrambe 4 tipi di denti:
• Incisivi → denti foggiati a lametta posti nella porzione anteriore della bocca; essi tagliano
il cibo
• Canini o cuspidi → conici, con una cresta acuminata e un apice aguzzo; lacerano il cibo
• Premolari o bicuspidi → hanno corone appiattite; schiacciano e triturano
• Molari → hanno corone molto appiattite e cuspidi arrotondate per schiacciare e triturare.
Durante lo sviluppo vanno a formarsi due ordini di denti: decidui e permanenti. I denti
decidui sono i primi a comparire e nei bambini se ne possono contare 20; si possono contare
su ciascun lato della mascella e della mandibola due incisivi, un canino e un paio di molari.
Questi verranno poi sostituiti dalla dentizione permanente, grazie all’erosione dei legamenti
periodontali e delle radici dei denti da latte. Si arriverà ad un numero definitivo di 32, con
l’aggiunta di 3 molari su ciascuna emiarcata. Gli ultimi molari, i denti del giudizio, possono
anche non spuntare prima dei 21 anni.
F!inge
La faringe rappresenta una via di passaggio comune per cibi solidi, liquidi e aria; al di sotto
della lamina propria della mucosa vi è uno strato compatto di fibre elastiche unito alla
muscolatura scheletrica sottostante.
- I muscoli costrittori della faringe superiore, medio e inferiore spingono il bolo verso
l’esofago;
- I muscoli palatofaringeo e stilofaringeo innalzano la laringe;
- I muscoli palatali innalzano il palato molle e le porzioni adiacenti della parete faringea.
I muscoli della faringe cooperano con i muscoli della cavità orale e dell’esofago per il
processo della deglutizione, che presenta 3 fasi:
1. Fase buccale → inizia con la spinta del bolo contro il palato duro; la retrazione della
lingua porta il bolo verso la faringe, innalza il palato molle (grazie ai muscoli palatali) e
isola la rinofaringe. Questa fase è sotto il controllo della volontà, ma una volta che il
Document shared on www.docsity.com
bolo entra nell’orofaringe parte un riflesso involontario che ne determina il movimento
verso lo stomaco;
2. Fase faringea → inizia quando il bolo viene a contatto con gli archi palatali, con la parete
posteriore della faringe o con entrambi. I muscoli palatofaringeo e stilofaringeo
innalzano la laringe, mentre il ripiegamento dell’epiglottide dirige il bolo verso la
glottide (che ora è chiusa); poco dopo i muscoli costrittori della faringe lo spingono
nell’esofago, e durante questo tragitto i centri del respiro sono inibiti e la respirazione si
arresta.
3. Fase esofagea → inizia con l’apertura dello sfintere esofageo superiore; dopo averlo
superato, il bolo viene spinto lungo l’esofago da onde peristaltiche e si va ad aprire lo
sfintere esofageo inferiore. Successivamente il bolo prosegue verso lo stomaco.
Esofago
L’esofago è un condotto muscolare cavo che induce i cibi solidi e liquidi allo stomaco. Si
trova posteriormente alla trachea e lievemente a sinistra rispetto alla linea mediana; entra
poi in cavità peritoneale attraverso un orifizio del diaframma, lo iato esofageo. L’esofago
inizia a livello della cartilagine cricoidea della laringe, anteriormente a C6, e termina
anteriormente a T7. L’esofago viene vascolarizzato da:
- Arterie esofagee
- Rami di tronco tireocervicale
- Arterie carotidi esterne nel collo
- Arterie bronchiali
- Arterie esofagee nel mediastino
- Arteria frenica inferiore
- Arteria gastrica sinistra nell’addome.
Il sangue passa poi nelle vene tiroidea inferiore, azygos, esofagea e gastrica. L’innervazione
avviene a opera del nervo vago e del sistema simpatico attraverso il plesso esofageo.
Nonostante vengano chiamati sfintere esofageo superiore e sfintere esofageo inferiore (o
sfintere cardiale), non sono paragonabili a quelli presenti in altre sedi del canale digerente,
ma sono diventati ormai di uso comune.
La parete esofagea è composta da tonaca mucosa, sottomucosa e muscolare; le sue
caratteristiche sono:
• L’epitelio della mucosa dell’esofago è un epitelio pavimentoso stratificato non
cheratinizzato, resistente alle abrasioni;
• Mucosa e sottomucosa si sollevano in pieghe che occupano l’intera lunghezza
dell’esofago, consentendo l’ampliamento del lume durante il passaggio del bolo;
• Lo strato di muscolatura liscia della muscularis mucosae (che nell’esofago presenta un
singolo strato longitudinale) può essere molto sottile o mancare del tutto in vicinanza della
faringe, ma si inspessisce in prossimità della giunzione con lo stomaco;
• La sottomucosa contiene ghiandole esofagee sparse; esse sono ghiandole tubulari semplici
ramificate che producono un secreto mucoso che lubrifica il bolo e protegge la superficie
epiteliale;
• La tonaca muscolare presenta due strati: circolare interno e longitudinale esterno, che
viene controllata da riflessi viscerali;
• Non è presente tonaca sierosa, ma esteriormente alla tonaca muscolare una tonaca
avventizia di tessuto connettivo fissa l’esofago alla parete corporea posteriore.
Document shared on www.docsity.com
Stomaco
Le funzioni dello stomaco sono: accumulo temporaneo del cibo ingerito, digestione
meccanica del cibo, digestione chimica del cibo attraverso l’azione di acidi e di enzimi
(secreti dalle ghiandole gastriche). Ciò va a produrre una sostanze viscosa fortemente acida
chiamata chimo.
Le facce anteriore e posteriore dello stomaco sono convesse e si va a stendere tra T7 e L3.
Occupa l’ipocondrio sinistro, l’epigastrio e parte delle regioni ombelicale e lombare sinistra;
può essere diviso in 4 regioni:
• Cardias → così chiamato perché in prossimità del cuore, è la porzione superomediale
dello stomaco e il lume dell’esofago si apre in esso tramite l’orifizio cardiale.
• Fondo → si proietta al di sopra della giunzione tra esofago e stomaco, in rapporto con le
superfici posteriore e inferiore del diaframma.
• Corpo → corrisponde alla regione situata tra il fondo e la curvatura dell’organo; è la parte
più dilatata e rappresenta il serbatoio all’interno del quale avviene il rimescolamento del
cibo ingerito.
• Parte pilorica → compresa tra il corpo e il duodeno, si suddivide in:
Antro pilorico, connesso al corpo dello stomaco;
Canale pilorico, che si svuota nel duodeno;
Piloro, il tessuto muscolare che circonda l’orifizio pilorico.
Durante la digestione la forma della parte pilorica cambia frequentemente; un
ispessimento dello strato muscolare all’interno del piloro, detto sfintere pilorico, regola il
rilascio del chimo nel duodeno.
Α stomaco vuoto, compaiono le pliche gastriche, mentre a stomaco pieno queste vanno ad
appiattirsi gradualmente fino a scomparire del tutto.
Lo stomaco è vascolarizzato da 3 rami del tronco celiaco:
1. L’arteria gastrica sinistra vascolarizza le regioni del cardias e della piccola curvatura
2. L’arteria lienale o splenica vascolarizza il fondo, e la grande curvatura tramite l’arteria
gastroepiploica sinistra
3. L’arteria epatica comune si ramifica nelle arterie gastrica destra, gastroepiploica destra e
gastroduodenale. Questi vasi vascolarizzano la piccola curvatura e la grande curvatura;
le vene gastrica e gastroepiploica drenano il sangue dallo stomaco nella vena porta.
La muscularis mucosae e la tonaca muscolare esterna dello stomaco presentano ulteriori
strati di muscolatura liscia (oltre gli strati circolare e longitudinale):
- la prima contiene uno strato circolare esterno;
- la seconda presenta uno strato obliquo interno.
Tutto l’organo è rivestito da epitelio cilindrico semplice costituito da cellule secernenti un
muco di protezione dal succo gastrico. La mucosa presenta lievi depressioni chiamate
fossette gastriche, nella quale vi sono delle cellule staminali che sostituiscono le cellule
superficiali quando vengono incluse nel chimo.
Ciascuna fossetta gastrica comunica con diverse ghiandole gastriche presenti nella lamina
propria sotto l’epitelio; queste sono tubulari semplici ramificate. Entrambe, sia fossette che
ghiandole, contengono 4 tipi di cellule secernenti: cellule mucose del colletto, cellule
parietali, cellule G e cellule principali. Le cellule parietali e principali vanno a secernere ogni
giorno circa 1,5 l di succo gastrico.
Document shared on www.docsity.com
• Cellule mucose del colletto → sono presenti in tutte le regioni dello stomaco e presentano
una forma cilindrica; il loro prodotto lubrifica il contenuto gastrico
• Cellule parietali → sono cellule grandi, tondeggianti a forma di spirale, numerose nelle
porzioni prossimali delle ghiandole gastriche; secernono fattore intrinseco, una
glicoproteina che facilita l’assorbimento della vitamina B12, attraverso il rivestimento
intestinale. Esse secernono anche acido cloridrico (HCl), che abbassa il pH del succo
gastrico, uccide i microrganismi, degrada i tessuti connettivi presenti nella carne e
denatura le proteine.
• Cellule enteroendocrine e cellule G → le prime sono numerose nel fondo dello stomaco,
occasionalmente nel cardias e nella parte pilorica; le seconde invece sono cellule
enteroendocrine presenti nelle fossette gastriche della parte pilorica e secernono l’ormone
gastrina. Questo ormone viene secreto nel momento in cui il cibo entra nello stomaco,
stimolando l’attività secretoria delle altre cellule.
• Cellule principali → presenti esclusivamente nel fondo, sono abbondanti vicino alla base
delle ghiandole gastriche; esse secernono pepsinogeno, un proenzima inattivo. L’acido
presente nel lume gastrico converte il pepsinogeno in pepsina, un enzima proteolitico
attivo; la sua efficacia massima si ha con pH 1,5-2. Lo stomaco dei neonati produce
rennina e lipasi gastrica, enzimi importanti per la digestione del latte: il primo determina
la coagulazione delle proteine del latte, la seconda dà l’avvio alla digestione dei grassi del
latte.
Il rivestimento dello stomaco non assorbe direttamente alcun nutriente, ma una parte dei
sali, dell’acqua e delle sostanze liposolubili sì. L’alcol e alcuni farmaci (es. aspirina e FANS)
penetrano attraverso la lamina propria della mucosa dopo aver danneggiato l’epitelio di
superficie.
Regolazione dell’attività gastrica: esistono due meccanismi che esercitano un controllo diretto
sula produzione di acido ed enzimi a opera della mucosa gastrica. Uno di questi coinvolge il
SNC e avviene ad opera del nervo vago (sistema parasimpatico) e dei rami del plesso celiaco
(sistema simpatico).
- La vista o il pensiero del cibo costituiscono uno stimolo per il vago. Una volta che esso
arriva nello stomaco, va a stimolare i recettori da stiramento posti nella parete e i
chemocettori posti nella mucosa, determinando contrazione riflessa della tonaca
muscolare della parete gastrica, e secrezione di gastrina da parte delle cellule G. Le cellule
sia parietali che principali rispondono alla presenza di gastrina accelerando le loro attività
secretorie.
- L’attivazione del sistema simpatico invece va ad inibire l’attività gastrica. Due ormoni
secreti dalle cellule dell’intestino tenue, la secretina e la colecistochinina, inibiscono la
secrezione gastrica e stimolano le secrezioni di fegato e pancreas.
Intestino tenue
L’assorbimento si svolge per il 90% a livello dell’intestino tenue, e solo per il 10% nella
porzione prossimale del crasso. La sua lunghezza media è di 6 m, mentre il diametro varia
dai 2,5 ai 4 cm; occupa gran parte della cavità peritoneale.
La superficie interna dell’intestino tenue presenta pliche circolari (valvole di Kerckring),
analoghe alle pliche dello stomaco ma permanenti, infatti non scompaiono quando si
riempie. La tonaca mucosa presenta inoltre villi intestinali e ciascuna cellula dell’epitelio di
superficie possiede piccoli microvilli sulla superficie apicale.
Document shared on www.docsity.com
L’intestino tenue può essere diviso in 3 regioni:
• Duodeno → (25 cm) è il tratto più breve e con il diametro maggiore; è connesso al piloro
tramite lo sfintere pilorico, la quale regola il passaggio del chimo dallo stomaco al
duodeno. Assume una forma a C la cui concavità abbraccia il pancreas; la porzione
prossimale è intraperitoneale, mentre la restante parte è secondariamente
retroperitoneale, localizzata tra le vertebre L1 ed L4.
Specializzazione istologica duodeno: oltre alle cripte intestinali nella lamina propria della
tonaca mucosa, la tonaca sottomucosa contiene le ghiandole sottomucose duodenali
(ghiandole di Brunner), che producono grandi quantità di muco. Questo protegge
l’epitelio dall’acidità del chimo e contiene ioni bicarbonato che aumentano il pH.
Il dotto coledoco, proveniente dal fegato e dalla cistifellea, e il dotto pancreatico si
occupano di portare tamponi, enzimi (provenienti dal pancreas) e bile (proveniente dal
fegato) al duodeno; i due dotti entrano in un comparto muscolare detto ampolla
duodenale. L’ampolla si apre nel lume del duodeno a livello di un piccolo sollevamento
della parete, detto papilla duodenale. Lo sfintere epatopancreatico muscolare circonda il
lume del coledoco, oltre che il dotto pancreatico e l’ampolla duodenale.
• Digiuno → (2,5 m) il confine tra duodeno e digiuno è segnato dalla flessura
duodenodigiunale; a questo livello l’intestino tenue rientra nella cavità peritoneale
divenendo intraperitoneale ed è sostenuto da una piega mesenterica. Qui avviene la gran
parte della digestione chimica e dell’assorbimento dei nutrienti.
• Ileo → (3,5 m) ultimo tratto, nonché il più lungo, che termina a livello della valvola
ileocecale; quest’ultima controlla il flusso di materiale dall’ileo al cieco dell’intestino
crasso. Non esiste una distinzione anatomica netta tra digiuno e ileo, ma presentano lievi
differenze anatomiche:
il digiuno ha una parete più spessa e un diametro maggiore dell’ileo;
il digiuno è tipicamente presente nella regione ombelicale, mentre l’ileo tende a
essere localizzato nella regione ipogastrica della cavità addominale;
il mesentere che riveste l’ileo è più spesso e contiene più grasso rispetto a quello che
riveste il digiuno;
la vascolatura che si estende dal mesentere al digiuno tende ad essere più lineare e
con meno ramificazioni di quella che si estende dal mesentere all’ileo.
Specializzazione istologica digiuno/ileo: le pliche e i villi sono molto evidenti nella prima metà
del digiuno, mentre diminuiscono in dimensione e numero alla fine dell’ileo. Le porzioni
distali dell’ileo, prive di plichi circolari, presenta noduli linfatici aggregati sottomucosi
posti nella lamina propria, o placche di Peyer. Quest’ultime proteggono l’intestino tenue
dai batteri normalmente residenti nell’intestino crasso.
La tonaca mucosa dell’intestino tenue si solleva a formare digitazioni, dette villi intestinali,
che si proiettano nel lume intestinale; ogni villo è rivestito da epitelio cilindrico semplice, con
cellule che presentano il cosiddetto “orletto a spazzola” nella porzione apicale, formato da
proiezioni ancora più piccole, dette microvilli. Pliche circolari, villi e microvilli incrementano
l’area di assorbimento di oltre 600 volte.
Alla base dei villi vi è lo sbocco delle ghiandole intestinali (o cripte intestinali), che si trovano
nella sottostante lamina propria; nei pressi della base di ogni ghiandola, le divisioni delle
cellule staminali producono continuamente nuove cellule epiteliali, che vengono spostate di
continuo verso la superficie per finire nell’apice di un villo. Questo processo rinnova la
superficie epiteliale e aggiunge enzimi intracellulari al chimo.
Document shared on www.docsity.com
Le cellule di Paneth poste alla base delle ghiandole intestinali rivestono un ruolo
nell’immunità innata e rilasciano defensine e lisozima; tali secrezioni uccidono alcuni batteri
mentre consentono ad altri di sopravvivere, stabilendo la composizione della flora del lume
intestinale.
La lamina propria è il tessuto connettivo areolare localizzato nel complesso centrale di
ciascun villo intestinale. Essa contiene numerose cellule linfatiche, noduli linfatici e un’estesa
rete di capillari. Inoltre ogni villo contiene un capillare linfatico centrale detto vaso chilifero,
che trasporta le sostanze che non entrano nei capillari sanguigni: es. gli acidi grassi sono
assemblati in complessi lipoproteici, detti chilomicroni, troppo voluminosi per il torrente
ematico.
Intestino *a+o
L’intestino crasso (o grosso intestino) inizia dopo il tratto terminale dell’ileo e termina a
livello dell’ano; si trova inferiormente a stomaco e fegato. È lungo in media 1,5 m e largo 7,5
cm. È suddiviso in 3 parti:
- cieco, prima porzione, ha l’aspetto di una tasca;
- colon, il tratto più lungo;
- retto, rappresenta gli ultimi 15 cm.
Il suo compito è assorbire acqua ed elettroliti, compattare il contenuto intestinale in feci,
assorbire importanti vitamine liberate dalla flora batterica commensale e accumulare le feci
prima della defecazione. L’organo riceve sangue da rami delle arterie mesenteriche
superiore e inferiore, mentre il sangue venoso viene raccolto mediante le vene mesenteriche.
• L’ileo si congiunge alla superficie mediale del cieco, che si apre a livello della valvola
ileocecale; qui avvengono la raccolta dei materiale e l’inizio della compattazione. Alla
superficie posteromediale del cieco è connessa l’appendice (o appendice vermiforme),
organello sottile cavo di lunghezza media di 9 cm, connesso a ileo e a cieco da un piccolo
meso detto mesenteriolo (o mesoappendice); la sua principale funzione è quella di fungere
da organo del sistema linfatico.
• Il colon presenta diverse caratteristiche distintive:
lungo tutta la parete si osserva una serie di tasche (haustra), che consentono margine
di distensione e di allungamento;
tre fasce isolate di muscolatura liscia disposte longitudinalmente, le tenie del colon,
decorrono lungo la superficie esterna del colon subito al di sotto della sierosa. Queste
corrispondono allo strato longitudinale esterno della tonaca muscolare;
la tonaca sierosa del colon contiene numerose sacche di tessuto adiposo a forma di
goccia, chiamate appendici epiploiche (o appendici grasse del colon).
Il colon può essere diviso in 4 regioni:
- Ascendente → inizia in corrispondenza del margine superiore del cieco fino a
raggiungere la superficie inferiore del fegato, dove piega verso sinistra a livello della
flessura colica destra (o flessura epatica), che segna l’inizio del colon trasverso. Il
colon ascendente è secondariamente retroperitoneale: solo le pareti anteriore e
laterali dono rivestite da peritoneo viscerale.
- Trasverso → ha inizio dalla fessura colica destra, si incurva anteriormente e
attraversa la cavità addominale da destra verso sinistra. Il segmento iniziale è
retroperitoneale, supportato dal mesocolon trasverso, mentre una volta che passa
inferiormente alla grande curva dello stomaco (con la quale è connesso tramite
legamento gastrocolico), diventa secondariamente retroperitoneale. Nei pressi della
Document shared on www.docsity.com
milza, il colon piega ad angolo retto a formare la flessura colica sinistra (o flessura
splenica) e poi procede inferiormente come colon discendente.
- Discendente → è secondariamente retroperitoneale e prosegue inferiormente lungo il
lato sinistro dell’addome; a livello della fossa iliaca, il colon discendente si incurva e
continua come colon sigmoideo.
- Sigmoideo → ha una forma ad S ed è lungo 15 cm; inizia a livello della flessura
sigmoidea e termina a livello del retto. Esso è situato posteriormente alla vescica
urinaria, sospeso dal mesocolon sigmoideo (mesosigma).
• Il retto costituisce gli ultimi 15 cm del canale digerente e consente l’accumulo
temporaneo delle feci. Il canale anale, l’ultimo tratto del retto, si solleva in piccole pieghe
longitudinali, le colonne anali, e termina a livello dell’ano (o orifizio anale) dove
l’epidermide diviene cheratinizzata e identica alla superficie cutanea. Lo strato circolare
della tonaca muscolare forma lo sfintere anale interno, costituito da muscolatura liscia
involontaria; lo sfintere anale esterno circonda la porzione distale del canale anale, ed è
costituito da un anello di muscolatura striata che si contrae e si rilascia sotto il controllo
della volontà.
Caratteristiche che distinguono l’intestino grasso dall’intestino tenue:
- la parete del crasso è sottile, ma il diametro del colon è 3 volte quello del tenue;
- nel crasso mancano i villi;
- le cellule caliciformi sono più abbondanti nell’epitelio mucoso del crasso;
- le ghiandole intestinali sono molto più profonde di quelle del tenue, e contengono più
cellule caliciformi;
- nella lamina propria e nella sottomucosa sono sparsi grandi noduli linfatici;
- lo strato longitudinale della tonaca muscolare è ridotto alle tre bande muscolari delle tenie
del colon.
Quando lo stomaco e il duodeno sono dilatati, vengono inviati dei segnali ai plessi nervosi
intestinali, che causano potenti contrazioni peristaltiche chiamate movimenti di massa, che
spingono il materiale dal colon trasverso lungo il resto dell’intestino crasso, fino a sforzare le
feci nel retto.
La distensione della parete rettale stimola poi la defecazione, e porta al rilascio dello sfintere
anale interno. Quando anche lo sfintere anale esterno, sotto il controllo della volontà, si
rilascia, le feci vengono emesse all’esterno.
Organi anne+i al canale dig%ente
Gli organi annessi al canale digerente sono: fegato, cistifellea e pancreas.
• Fegato
Il viscere più voluminoso, pesa 1,5 kg e ha un colorito rosso-bruno. Situato nelle regioni
ipocondriaca ed epigastrica, svolge diverse funzioni:
- Regolazione metabolica → controlla i livelli di lipidi, carboidrati e aminoacidi
circolanti. Tutto il sangue refluo dalle superfici assorbenti di stomaco, intestino tenue e
intestino crasso entra nel circolo portale epatico e fluisce nel fegato. Ciò permette alle
cellule epatiche di estrarre dal sangue tossine o sostanze nutritizie prima che queste
raggiungano il circolo sistemico tramite le vene epatiche; i nutrienti in eccesso possono
essere rimossi o immagazzinati dagli epatociti, mentre le tossine e i prodotti di scarto
vengono rimossi per poi essere inattivati, accumulati o escreti. Inoltre le vitamine
liposolubili (A, D, K, ed E) vengono assorbite ed accumulate a livello epatico.
Document shared on www.docsity.com
- Regolazione ematologica → il fegato rappresenta la principale riserva di sangue
dell’organismo e riceve il 25% della gittata cardiaca; durante il passaggio di sangue
attraverso il fegato, i fagociti rimuovono i globuli rossi invecchiati o danneggiati, i detriti
cellulari e i microrganismi patogeni; gli epatociti sintetizzano e secernono nel sangue
proteine plasmatiche che contribuiscono alla concentrazione osmotica del sangue,
trasportano le sostanze nutritizie e stabilizzano il sistema della coagulazione e del
complemento.
- Produzione di bile: la bile viene sintetizzata dagli epatociti, accumulata nella cistifellea e
infine escreta nel lume del duodeno; è costituita da acqua, piccole quantità di ioni,
bilirubina e sali biliari. L’acqua e gli ioni contribuiscono alla diluizione e alla
neutralizzazione degli acidi del chimo quando questo entra nell’intestino tenue; i sali
biliari emulsionano i lipidi del chimo, rendendo così possibile l’attacco degli enzimi che
trasformano questi lipidi in acidi grassi assorbibili.
Al fegato si attribuiscono oltre 200 funzioni e le cellule epatiche hanno una limitata capacità
di rigenerazione in seguito a un danno, per questo un grave danno epatico va a mettere
seriamente in pericolo la vita del paziente.
Il fegato è un organo intraperitoneale, avvolto da una capsula fibrosa e rivestito da uno
strato di peritoneo viscerale. Sulla superficie anteriore, un mesentere ventrale, il legamento
falciforme, segna il confine tra il lobo sinistro e il lobo destro del fegato. Il margine inferiore
del legamento falciforme è ispessito poiché contiene il legamento rotondo, una banda fibrosa
che rappresenta un residuo della vena ombelicale fetale degenerata. L’organo è poi sospeso
dalla superficie inferiore del diaframma dal legamento coronario.
La sua faccia anteriore si adatta alla concavità della parete corporea, mentre la faccia
posteriore mostra le impronte di stomaco, intestino tenue, rene destro e intestino crasso.
Viene suddiviso in 4 lobi:
• Il solco su cui si adagia la vena cava inferiore permette di separare il lobo destro dal lobo
caudato;
• Inferiormente al lobo caudato si trova il lobo quadrato, compreso tra il lobo sinistro e la
cistifellea
La nuova terminologia suddivide i lobi epatici in segmenti sulla base delle principali
suddivisioni di arteria epatica, vena porta e dotti epatici.
I vasi sanguigni che raggiungono il fegato passano attraverso il tessuto connettivo del piccolo
omento, e convergono a livello di una regione detta ilo epatico. I due vasi che convogliano il
sangue al fegato sono l’arteria epatica propria (1/3 del totale) e la vena porta (i 2/3 restanti).
Il ritorno venoso avviene tramite le vene epatiche che si aprono nella vena cava inferiore.
Ciascun lobo epatico è suddiviso per mezzo del tessuto connettivo in circa 100.000 lobuli
epatici, unità funzionali del fegato. Gli epatociti formano una serie di lamine di forma
irregolare, disposte come i raggi di una ruota. Ogni lamina è formata da una fila di cellule
disposte su un solo strato, le cui superfici apicale e basale sono coperte da brevi microvilli. Il
sangue che giunge al fegato drena in capillari fenestrati detti sinusoidi epatici, che
circondano le lamine degli epatociti, e si svuotano nella vena centrolobulare o centrale. Il
rivestimento dei sinusoidi mostra numerosi macrofagi stellati (o cellule di Kupffer), delle
cellule fagocitiche facenti parte del sistema monocitomacrofagico e la cui funzione è quella
di fagocitare agenti patogeni, detriti cellulari e globuli rossi danneggiati; inoltre
immagazzinano ferro, alcuni lipidi e metalli pesanti come stagno e mercurio.
Document shared on www.docsity.com
In sezione trasversale, un lobulo tipico ha forma esagonale e presenta 6 triadi portali,
ciascuna contenente 3 strutture:
- una vena interlobulare;
- un’arteria interlobulare;
- un dotto biliare interlobulare.
Gli epatociti producono la bile, che viene secreta in una rete di canalicoli biliari; questi
vanno poi a connettersi con i duttuli biliari, che convogliano la bile in un dotto biliare
interlobulare. I dotti epatici destro e sinistro raccolgono la bile da tutti i dotti e convergono
nel dotto epatico comune, che esce dal fegato. Dal dotto epatico comune, la bile fluisce nel
coledoco, che si apre nell’ampolla duodenale, oppure fluisce nel dotto cistico, diretto alla
cistifellea.
• Cistifellea
È una sacca muscolare cava a forma di pera, la cui funzione è accumulare e concentrare la
bile prima che questa raggiunga l’intestino tenue. Questa è situata in una fossa posta sulla
superficie posteriore del lobo epatico destro e come il fegato, è un organo intraperitoneale.
La cistifellea è suddivisa in 3 regioni: fondo, corpo e collo. Il dotto cistico unisce la cistifellea
all’ilo epatico, e si unisce al dotto epatico comune per formare il coledoco. A livello del
duodeno, uno sfintere dell’ampolla muscolare circonda il lume del coledoco e l’ampolla
duodenale. Quest’ultima si apre nel duodeno a livello della papilla duodenale, e la
contrazione di questo sfintere impedisce alla bile di entrare nell’intestino tenue.
Le sue due funzione principali sono deposito e modificazione della bile, ed ha una capacità
massima di 40-70 ml. La sua emissione viene stimolata dall’ormone colecistochinina (CCK),
che viene immesso nel circolo a livello duodenale quando arriva il chimo; la CCK provoca il
rilasciamento dello sfintere dell’ampolla e la contrazione della cistifellea.
La sua parete è composta esclusivamente da tonaca mucosa, lamina propria, tonaca
muscolare e tonaca sierosa, mentre è priva di muscularis mucosae e di tonaca sottomucosa;
la mucosa presenta numerose pieghe che dividono la superficie in ghiandole mucose
irregolari.
• Pancreas
È situato posteriormente allo stomaco e si estende dal duodeno fino alla milza; ha una forma
allungata con colorito grigio-giallastro (lunghezza 15 cm e peso 80 g); si possono individuare
3 porzioni:
- la testa, formata dal segmento iniziale del duodeno;
- il corpo allungato che si estende verso la milza;
- la coda corta.
È un organo retroperitoneale secondario, la sua superficie ha un aspetto nodulare ed è
avvolto da una capsula di tessuto connettivo. Il pancreas è una ghiandola mista, con funzioni
sia esocrine che endocrine: la porzione esocrina produce enzimi digestivi e tamponi.
Il grande dotto pancreatico principale convoglia le secrezioni esocrine verso l’ampolla
duodenale, mentre il piccolo dotto pancreatico accessorio (dotto di Santorini) può originare
dal dotto pancreatico principale prima che questo lasci il pancreas. Il sangue arterioso
raggiunge il pancreas attraverso rami del tronco celiaco: arterie splenica, mesenterica
superiore ed epatica comune; i principali rami derivanti da questi vasi sono le arterie
pancreatiche e pancreaticoduodenali (superiore e inferiore). L’organo è poi drenato dalla
vena splenica o lienale e dalle sue ramificazioni.
Document shared on www.docsity.com
Il parenchima pancreatico è diviso in lobuli attraverso setti di tessuto connettivo, e
rappresentano la via di passaggio per i vasi e i rami tributari dei dotti pancreatici. Le unità
secretorie del pancreas esocrino sono gli acini pancreatici, composti da epitelio cubico
semplice; essi sono la parte iniziale del sistema di dotti del pancreas, che infine drenano nel
dotto pancreatico principale.
Gli acini pancreatici secernono una miscela di acqua, ioni ed enzimi digestivi (succo
pancreatico) nel duodeno. Gli enzimi pancreatici svolgono la maggior parte dei processi
digestivi nell’intestino tenue. Le isole di Langerhans sono sparse tra gli acini, ma
rappresentano solo l’1% del parenchima pancreatico e svolgono la funzione endocrina
dell’organo.
Gli enzimi pancreatici vengono classificati in base al loro bersaglio:
• Lipasi = attaccano lipidi
• Carboidrasi = zuccheri e amidi
• Nucleasi = acidi nucleici
• Enzimi proteolitici = proteine (comprendono proteasi, che scindono grosse molecole
proteiche, e peptidasi, che trasformano piccole catene peptidiche in amminoacidi
semplici).
La secrezione pancreatica avviene in risposta ad ormoni secreti dal duodeno: quando il
chimo acido raggiunge l’intestino tenue, ha inizio la produzione di secretina, che dà l’avvio
alla secrezione del succo pancreatico.
App!ato dig%ente e invecchiamento
- Con l’invecchiamento, si ha la graduale perdita dei denti in seguito a carie e gengivite
- Sostanze tossiche come alcol o metalli pesanti assorbite a livello intestinale vengono
trasportate al fegato, e un’esposizione cronica può portare a cirrosi altre malattie
- Vi è una diminuzione del tasso di divisione delle cellule staminali epiteliali e l’epitelio
digerente diviene maggiormente suscettibile ad abrasioni, acidi o enzimi; aumenta il
rischio di ulcera peptica
- Diminuzione del tono della muscolatura liscia, con diminuzione della motilità e
indebolimento delle onde peristaltiche
- Aumento dell’incidenza dei tumori: stomaco e colon sono gli organi più colpiti negli
anziani.
Document shared on www.docsity.com
App!ato urin!io
(Capitolo 26)
L’apparato urinario rimuove la gran parte dei rifiuti metabolici prodotti dalle cellule; svolge
però anche altre funzioni essenziali:
— Regolazione delle concentrazioni plasmatiche di sodio, potassio, cloruro, calcio e altri
ioni tramite il controllo della loro eliminazione con le urine;
— Regolazione di volume e pressione del sangue mediante: modulazione del volume di
acqua, rilascio di eritropoietina, rilascio di renina;
— Stabilizzazione del pH ematico;
— Conservazione delle sostanze nutritizie utili;
— Eliminazione di rifiuti organici come urea e acido urico, di sostanze tossiche e di farmaci;
— Sintesi di calcitriolo, che stimola l’assorbimento di ioni calcio da parte dell’epitelio
intestinale;
— Cooperazione con il fegato per la detossificazione dei veleni;
— Deaminazione, durante il digiuno, degli aminoacidi in modo tale che altri tessuti possano
utilizzarli.
Esso comprende reni, ureteri, vescica urinaria e uretra. La funzione escretoria viene svolta
dai reni, organi pari che producono l’urina, il prodotto di rifiuto; quest’ultima viaggia lungo
le vie urinarie, costituite dai due ureteri, fino a raggiungere la vescica urinaria. Durante la
minzione, la contrazione della tonaca muscolare della vescica spinge l’urina all’esterno del
corpo tramite l’uretra.
Reni
I reni sono posti ai lati della colonna vertebrale, nelle docce paravertebrali tra la 12a vertebra
toracica e la 3a lombare. La faccia anteriore del rene destro è coperta da fegato, flessura
epatica del colon e duodeno; quella del rene sinistro è coperta da milza, stomaco, pancreas,
digiuno e flessura splenica del colon; sul polo superiore di entrambi i reni è situata la
ghiandola surrenale. Reni, ghiandole surrenali e ureteri si trovano in posizione
retroperitoneale. Ciascun rene è protetto e stabilizzato da 3 strati concentrici di tessuto
connettivo:
• La capsula fibrosa, uno strato di fibre collagene che riveste la superficie esterna dell’intero
organo; fornisce protezione meccanica.
• Il grasso perirenale, uno strato di tessuto adiposo (capsula adiposa), che circonda la
capsula fibrosa.
• Infine la fascia renale, strato esterno di connettivo denso, che àncora il rene alle strutture
circostanti. Posteriormente è unita alla fascia profonda, anteriormente si collega al
peritoneo.
Ogni rene ha un colorito rosso-bruno e la forma di un fagiolo; quello di un adulto misura 10
cm di lunghezza, 5.5 cm di larghezza e 3 cm di spessore; pesa 150 g. Sul margine mediale di
ciascun rene si trova una depressione, l’ilo renale, che rappresenta il punto d’entrata per
l’arteria renale e di uscita per la vena renale e l’uretere. La capsula renale è costituita da due
strati, interno ed esterno: il primo riveste il seno renale, cavità situata all’interno del rene
dove si ramificano i vasi sanguigni e linfatici, i nervi e l’uretere; il secondo incrocia
esternamente l’ilo stabilizzando le formazioni che lo attraversano.
La corticale renale (colorito rosso-bruno con aspetto granulare) corrisponde alla porzione
più esterna del rene, a contatto con la capsula; la midollare renale (colore più scuro con
Document shared on www.docsity.com
aspetto striato) si trova internamente. È costituita da 6-18 formazioni triangolari chiamate
piramidi renali (di Malpighi); la base di ogni piramide è rivolta verso la corticale, mentre
l’apice (o papilla renale) si proietta nel seno renale. Le piramidi adiacenti sono separate da
bande di tessuto corticale dette colonne renali (di Bertin). Un lobo renale comprende una
piramide renale, l’area corticale sovrastante e la porzione adiacente di colonne renali.
La produzione di urina avviene all’interno dei lobi renali, dopodiché i dotti presenti
all’interno di ogni papilla renale scaricano l’urina in un’area a forma di coppa detta calice
minore. 4-5 calici minori formano un calice maggiore, che a loro volta formano la pelvi
renale; quest’ultima continua con l’uretere, che drena il rene. In particolare, la produzione di
urina inizia a livello di strutture tubulari chiamate nefroni, di cui se ne conoscono due tipi:
— nefroni corticali, nella corticale renale (circa l’85%);
— nefroni iuxtamidollari, più vicini alla midollare renale.
In ogni rene vi sono 1,25 milioni di nefroni (145 km).
I reni ricevono il 20-25% della gittata cardiaca totale, quindi 1200 ml di sangue al minuto.
Ogni rene riceve la rispettiva arteria renale, che ha origine sulla superficie laterale dell’aorta
addominale (vicino all’arteria mesenterica superiore). Dopo esser entrata nel seno renale
l’arteria renale si ramifica in arterie segmentali, che si dividono ulteriormente in arterie
interlobari, che si estendono fino alla corticale. Quest’ultime portano il sangue alle arterie
arcuate, che danno origine ad altre arterie dette interlobulari (o corticali radiate), che
vascolarizzano porzioni del lobo renale adiacente. Da ciascuna arteria interlobulare si
ramificano le arteriole afferenti, destinate ai singoli nefroni.
Dai nefroni, il sangue raggiunge le vene interlobulari, che portano il sangue alle vene
arcuate, che si svuotano nelle vene interlobari, che si uniscono per formare la vena renale.
I reni e gli ureteri sono innervati dai nervi renali; nonostante i primi siano innervati da
entrambe le divisioni del sistema nervoso autonomo, le fibre sono per la maggior parte fibre
postgangliari simpatiche provenienti dai gangli celiaco e mesenterico inferiore. Un nervo
renale penetra in ciascun rene a livello dell’ilo, segue le ramificazioni dell’arteria renale e
raggiunge i singoli nefroni. L’innervazione simpatica varia la velocità di formazione di urina
modificando il flusso sanguigno a livello del nefrone, e influenza la composizione dell’urina
stimolando il rilascio di renina.
Il nefrone rappresenta l’unità anatomo-funzionale del rene: ognuno di essi consiste di un
corpuscolo renale e di un tubulo renale. Il corpuscolo renale è una struttura sferica costituita
da una capsula glomerulare, una camera a forma di coppa e una rete capillare detta
glomerulo; il tubulo renale è invece un lungo condotto che inizia a livello del corpuscolo
renale. Ciascun tubulo renale si svuota nel sistema collettore.
Il sangue arriva al glomerulo tramite l’arteriola afferente e si allontana da esso tramite
l’arteriola efferente; la sua filtrazione avviene attraverso le pareti del glomerulo (filtrato
glomerulare o semplicemente filtrato), divenendo una soluzione aproteica che dal
corpuscolo passa nel tubulo. Gli elementi che compongono il tubulo renale sono:
— tubulo contorto prossimale (TCP)
— ansa di Henle
— tubulo contorto distale (TCD).
Ogni nefrone si apre in un sistema di dotti collettori; il tubulo contorto distale continua poi
con un tubulo reuniente che convoglia il filtrato nel dotto collettore (che scende dalla
Document shared on www.docsity.com
corticale per passare nella midollare) che a sua volta porta il fluido verso il dotto papillare,
che riversa il filtrato nella pelvi renale.
I nefroni di zone differenti cambiano leggermente nella loro struttura: nei nefroni corticali,
l’ansa di Henle è breve e l’arteriola efferente porta il sangue ad una rete di capillari
peritubulari, che circonda l’intero tubulo renale. I nefroni iuxtamidollari invece, hanno
un’ansa di Henle piuttosto lunga e si approfonda nelle piramidi renali.
I segmenti tubulari del nefrone sono responsabili di:
- riassorbimento delle sostanze organiche utili contenute nel filtrato;
- riassorbimento di più dell’80% dell’acqua;
- secrezione all’interno del filtrato di rifiuti persi al momento della filtrazione.
In particolare, i segmenti di un nefrone iuxtamidollare sono:
• Corpuscolo renale → ha un diametro medio di 150-250 µm e comprende il gomitolo
capillare del glomerulo e la capsula glomerulare (capsula di Bowman). La parete esterna
della capsula rivestita da epitelio pavimentoso semplice, in continuità con l’epitelio
viscerale che copre i capillari glomerulari. L’epitelio viscerale è formato da podociti,
grandi cellule specializzate con espansioni digitiformi chiamate pedicelli; i due epiteli
sono separati dallo spazio capsulare.
La filtrazione avviene grazie alla pressione sanguigna che spinge nello spazio capsulare i
fluidi e i soluti disciolti (il filtrato a questo punto è simile al plasma, ma privo di proteine)
ed avviene attraverso 5 barriere di filtrazione.
1. Strato endoteliale superficiale → limita la filtrazione di grandi proteine plasmatiche
fuori dai capillari glomerulari.
2. Endotelio capillare → è fenestrato, con pori di 60-100 nm abbastanza piccoli da
impedire il passaggio delle cellule del sangue, ma troppo grandi per limitare la
diffusione dei soluti.
3. Membrana basale → si presenta più spessa delle comuni membrane basali (grazie alla
lamina densa), limita il passaggio delle proteine plasmatiche di grandi dimensione,
ma non di piccole proteine plasmatiche, aminoacidi, glucosio, sostanze nutritizie e
ioni. Essa può circondare due o più capillari, e tra le cellule endoteliali di capillari
adiacenti si trovano le cellule del mesangio, le cui funzioni sono: fungere da sostegno
fisico ai capillari, inglobare sostanze organiche che potrebbero ostruire la lamina
densa, regolare flusso glomerulare e filtrazione (regolando il diametro capillare).
4. Epitelio glomerulare → i pedicelli dei podociti vanno ad avvolgere la superficie esterna
della lamina basale dei capillari glomerulari, e sono intervallati da fessure molto
ristrette dette diaframmi di filtrazione, che consentono l’entrata nello spazio
capsulare di un filtrato con acqua, ioni disciolti e qualche proteina plasmatica.
Spazio subpodocitico → occupa il 60% circa dello spazio di filtrazione del glomerulo; è
localizzato tra i pedicelli e il soma dei podociti.
• Tubulo contorto prossimale → primo tratto del tubulo renale, ha inizio in corrispondenza
del polo urinifero del corpuscolo renale; è rivestito da epitelio cubico (o cilindrico)
semplice con orletto a spazzola. La sua principale funzione è il riassorbimento di sostanze
nutritizie, ioni e nel caso proteine plasmatiche. Quando questi vengono assorbiti, la forza
osmotica spinge l’acqua attraverso la parete del TCP nel circostante fluido interstiziale (o
fluido peritubulare).
• Ansa di Henle → il TCP termina incurvandosi ad angolo acuto (verso la midollare) per
continuare con l’ansa di Henle; in ogni ansa si individuano un segmento discendente e un
segmento ascendente. Questi contengono un tratto spesso e un tratto sottile di spessore
Document shared on www.docsity.com
dell’epitelio di rivestimento: il primo è più vicino alla corticale, mentre il secondo riveste
le porzioni midollari. Il fluido interstiziale midollare contiene una grande quantità di
soluti, in quanto il tratto spesso pompa ioni sodio e cloruro fuori dal fluido tubulare
tramite meccanismo di trasporto attivo (concentrazione soluti = espressa in milliosmoli).
L’alta concentrazione osmotica dell’ambiente che circonda l’ansa di Henle provoca un
flusso osmotico di acqua fuori dal nefrone, che viene riassorbita dai capillari del vasa recta
e la riportano alla circolazione generale. Il riassorbimento, tra TCP e ansa di Henle,
recupera di solito tutte le sostanze nutritizie, l’85% di acqua e il 90% di ioni sodio e
cloruro; la restante parte di acqua e ioni e tutti i rifiuti organici entrano poi nel tubulo
contorto distale.
• Tubulo contorto distale → fuoriesce dalla midollare, penetra la corticale e decorre tra le
arteriole afferente e efferente; il TCD differisce dal TCP poiché ha un diametro inferiore,
le sue cellule epiteliali non mostrano microvilli e i confini tra le cellule epiteliali del TCD
sono distinti. La sua funzione è incentrata principalmente sulla secrezione: in particolare
si occupa della secrezione di ioni, acidi e altre sostanze, riassorbimento selettivo di ioni
sodio e calcio dal fluido tubulare e riassorbimento selettivo di acqua. L’attività di trasporto
attivo del sodio è controllata dall’ormone aldosterone secreto dalla corticale della
ghiandola surrenale.
L’apparato iuxtaglomerulare è una struttura coinvolta nella regolazione della pressione
sanguigna e della formazione del filtrato; la renina e l’eritropoietina incrementano il volume
ematico, i livelli di emoglobina e la pressione sanguigna, ristabilendo la normale velocità di
produzione del filtrato. Esso è composto da 3 tipi di cellule specializzate:
— Macula densa → controllano la concentrazione di ioni sodio nel fluido tubulare, regolano
la velocità di filtrazione glomerulare e il rilascio di renina da parte delle cellule
iuxtaglomerulari.
— Cellule iuxtaglomerulari → sono cellule muscolari lisce modificate nella parete
dell’arteriola afferente che secernono renina.
— Cellule del mesangio extraglomerulare → sono localizzate nello spazio triangolare tra le
arteriole glomerulari afferente ed efferente; forniscono un controllo a feedback tra macula
densa e cellule iuxtaglomerulari.
• Sistema dei dotti collettori → il TCD, ultimo tratto del nefrone, si apre nel sistema
collettore che comprende i tubuli reunienti, i dotti collettori e i dotti papillari. Più dotti
collettori si svuotano nel dotto papillare, che si svuota a sua volta in un calice minore nella
pelvi renale. L’epitelio di rivestimento del sistema collettore è cubico semplice nei tubuli
reunienti, mentre diviene cilindrico nei dotti collettori e papillari. Vi sono dei dotti che
attraversano la sostanza midollare che, tramite la variazione della loro permeabilità
all’acqua, regolano il volume e la concentrazione osmotica del fluido tubulare. L’ormone
antidiuretico (ADH o vasopressina) è responsabile del controllo della permeabilità a
livello del sistema collettore; maggiore è la sua concentrazione, maggiore è la quantità di
acqua assorbita e quindi l’urina sarà maggiormente concentrata.
S)u(ure con il compito di )asp#to, accumulo ed eliminazione de'urina
Le modificazioni del filtrato e la produzione di urina terminano quando il flusso entra nei
calici minori; i tratti successivi dell’apparato urinario (ureteri, vescica e uretra) hanno il
compito di trasportare, accumulare ed eliminare l’urina. I calici minori e maggiori, la pelvi
renale, gli ureteri, la vescica e la porzione prossimale dell’uretra sono rivestiti da un epitelio
di transizione che sopporta l’alternanza contrazione-distensione senza danneggiarsi.
Document shared on www.docsity.com
Gli ureteri sono due condotti muscolari retroperitoneali che dai reni si dirigono alla vescica;
ciascuno di essi è lungo 30 cm e passano inferiormente e medialmente al muscolo grande
psoas. Penetrano poi nella parete posteriore della vescica senza entrare nella cavità
peritoneale, attraverso lo sbocco ureterale.
La parete degli ureteri è composta da 3 strati: una tonaca mucosa interna rivestita da
epitelio di transizione, una tonaca muscolare intermedia costituita da fibre muscolari lisce
longitudinali (interne) e circolari (esterne), ed una tonaca avventizia esterna di tessuto
connettivo che è in continuità con la capsula fibrosa renale e con il peritoneo parietale della
parete addominale. Ogni mezzo minuto, le contrazioni peristaltiche della parete muscolare
(avviate dai recettori da stiramento nella parete ureterale) portano l’urina dalla pelvi renale
verso la vescica attraverso gli ureteri.
La vescica urinaria è un organo muscolare cavo che funge da deposito temporaneo di urina.
— Nel maschio, la sua base si trova tra il retto e la sinfisi pubica;
— nella femmina inferiormente all’utero e anteriormente alla vagina.
Se piena, può contenere 1 l di urina. La faccia superiore della vescica vuota è rivestita dal
peritoneo, ma quando si riempie, lo sposta dalla parete anteriore dell’addome e diviene
intraperitoneale. Il legamento ombelicale mediano si estende dall’apice vescicale
all’ombelico; i legamenti ombelicali laterali passano lungo i lati della vescica e raggiungono
anch’essi l’ombelico. Le facce posteriore, inferiore e anteriore sono invece ancorate tramite
legamenti alle ossa pelviche.
La mucosa che la riveste si solleva in pieghe che scompaiono quanto la vescica è piena di
urina. La regione triangolare delimitata dagli sbocchi degli ureteri e dall’origine dell’uretra
viene chiamata trigono vescicale; qui la mucosa è liscia e spessa, non sono presenti rughe.
L’ingresso in uretra rappresenta l’apice del trigono ed è il punto più basso della vescica. La
regione circostante, detta collo vescicale, contiene uno sfintere uretrale interno muscolare, la
cui muscolatura fornisce un controllo involontario sul rilascio dell’urina da parte della
vescica.
Quest’ultima è innervata da fibre postgangliari provenienti dai gangli del plesso ipogastrico,
e da fibre parasimpatiche dei gangli intramurali, controllati da rami dei nervi pelvici.
La parete della vescica è formata da una tonaca mucosa con epitelio di transizione (con
rughe), una tonaca sottomucosa di tessuto connettivo e una tonaca muscolare; quest’ultima è
organizzata in 3 strati: longitudinale interno, strato di muscolatura circolare, longitudinale
esterno. Questi strati insieme formano il muscolo detrusore.
L’uretra si estende dal collo della vescica all’esterno del corpo.
— Nella femmina essa è molto breve (3-5 cm) e l’orifizio uretrale esterno si trova vicino alla
parete anteriore della vagina.
— Nel maschio si estende dal collo della vescica all’apice del pene (18-20 cm) e si suddivide
in 3 porzioni: prostatica, membranosa, peniena.
L’uretra prostatica attraversa la prostata.
L’uretra membranosa comprende il breve segmento che penetra nel diaframma
urogenitale.
L’uretra peniena (o spongiosa) si estende dal margine distale del diaframma urogenitale
all’orifizio uretrale esterno che si trova all’apice del pene.
In entrambi i sessi vi è uno sfintere uretrale esterno che circonda la porzione di uretra che
attraversa il diaframma; le sue contrazioni, insieme allo sfintere uretrale interno, sono
controllate dal ramo perineale del nervo pudendo.
Document shared on www.docsity.com
Nella femmina, l’uretra è rivestita da epitelio di transizione a livello del collo della vescica,
mentre le restanti parti sono rivestite da epitelio pavimentoso stratificato. La lamina propria
contiene abbondanti plessi venosi.
Nel maschio vi sono invece variazioni della tipologia di epitelio lungo i vari tratti: passa da
epitelio di transizione a epitelio cilindrico pseudostratificato o stratificato, ed infine a
pavimentoso stratificato. La lamina propria è spessa ed elastica.
Lo stimolo a urinare si avverte in genere quando la vescica contiene almeno 200 ml di urina;
vi sono due riflessi spinali:
• Riflesso di riempimento vescicale → si realizza attraverso riflessi spinali e centro pontino di
deposito; quando l’urina viene immagazzinata, impulsi afferenti a bassa frequenza dai
recettori di stiramento agiscono per incrementare l’attività simpatica e stimolare la
contrazione dello sfintere uretrale esterno. Il centro pontino di deposito stimola i
motoneuroni somatici che innervano lo sfintere uretrale esterno, provocandone la
contrazione.
• Riflesso di svuotamento vescicale → si realizza attraverso riflessi spinali e centro pontino
della minzione; comincia quando impulsi afferenti ad alta frequenza dai recettori di
stiramento stimolano interneuroni che inviano impulsi al centro pontino della minzione;
questo avvia i riflessi spinali sacrali che stimolano l’aumento dell’attività parasimpatica,
diminuiscono l’attività simpatica e diminuiscono l’attività dei nervi motori somatici. Al
termine della minzione, la vescica contiene meno di 10 ml di urina.
App!ato urin!io e invecchiamento
- Diminuzione del numero di nefroni funzionanti: tra i 25 e gli 85 anni diminuiscono del
30-40%;
- Riduzione della filtrazione glomerulare;
- Minore sensibilità all’ormone ADH: vi è un minore riassorbimento dell’acqua e di sodio,
con minzione più frequente;
- Alterazioni del riflesso della minzione causati da 3 fattori:
perdita del tono muscolare dello sfintere uretrale esterno;
morbo di Alzheimer, ictus o altre patologie a carico della corteccia cerebrale o
dell’ipotalamo;
nei maschi, ritenzione urinaria a causa di infiammazioni croniche della prostata.
Document shared on www.docsity.com
App!ato genitale
(Capitolo 27-28)
L’apparato genitale comprende:
— organi riproduttivi, o gonadi, che producono gameti e gli ormoni sessuali;
— le vie genitali, sistema di dotti che ricevono, accumulano e trasportano i gameti;
— ghiandole annesse che riversano il proprio secreto nelle vie genitali o in altri dotti
escretori;
— strutture perineali associate all’apparato genitale, collettivamente note come genitali
esterni.
Nel maschio adulto, le gonadi (testicoli) secernono ormoni sessuali detti androgeni
(principalmente testosterone) e producono 500 milioni di spermatozoi al giorno; una volta
accumulati, gli spermatozoi maturi passano attraverso le vie spermatiche dove si uniscono
alle secrezioni delle ghiandole per formare lo sperma (o seme, viene emesso all’esterno
tramite eiaculazione).
Le gonadi femminili, ovaie, producono un solo gamete immaturo, l’ovocita, ogni mese. Esso
passa attraverso le tube uterine che si aprono nell’utero (messo in comunicazione con
l’esterno tramite la vagina); durante il coito, l’eiaculazione maschile espelle lo sperma in
vagina, in modo che gli spermatozoi accedano alle tube uterine dove possono incontrare un
ovocita e dare inizio al processo di fecondazione.
Anatomia de'app!ato genitale maschile
Il percorso degli spermatozoi, una volta che lasciano i testicoli, attraversano una serie di
dotti che comprendono epididimo, dotto deferente, dotto eiaculatore e uretra. Gli organi
annessi (vescichette seminali, prostata e ghiandole bulbouretrali) riversano i loro secreti nei
dotti eiaculatori e nell’uretra. I genitali esterni comprendono invece lo scroto, al cui interno
si trovano i testicoli, e il pene, attraversato dalla porzione terminale dell’uretra.
Ciascun testicolo è lungo 5 cm e largo 3 cm; lo spessore è di 2,5 cm con peso di 10-15 g.
Sono accolti all’interno dello scroto, borsa cutanea sospesa inferiormente al perineo e
anteriormente all’ano.
Durante lo sviluppo, i testicoli si formano all’interno della cavità addominale, ma man mano
che il feto si ingrandisce vanno a spostarsi inferiormente e verso la parete addominale
anteriore. Il gubernaculum testis è un cordone formato da tessuto connettivo e fibrocellule
muscolari, esteso dal margine inferiore di ciascun testicolo alla parete di una sacca
peritoneale situata inferiormente. I due gubernacula non si allungano durante lo sviluppo, in
modo che i testicoli rimangano in posizione. Durante il 7° mese dello sviluppo, i testicoli si
accrescono rapidamente e gli ormoni stimolano la contrazione dei muscoli del
gubernaculum testis; di conseguenza, questi si spostano, attraverso il canale inguinale, nello
scroto. Questo processo prende il nome di discesa dei testicoli; durante questa i testicoli sono
accompagnati dai dotti deferenti, dai vasi sanguigni e linfatici e dai nervi testicolari: nel loro
insieme vanno a formare il corpo del funicolo spermatico.
I funicoli spermatici sono strutture pari che si estendono tra la cavità addominopelvica e i
testicoli; ognuno ha inizio a livello dell’anello inguinale profondo, attraversa il canale
inguinale, esce a livello dell’anello inguinale superficiale e raggiunge il rispettivo testicolo. Si
formano durante l’ascesa dei testicoli: sono costituiti da strati di fasce e muscolatura che
racchiudono il dotto deferente, vasi sanguigni, linfatici e nervi.
I vasi sanguigni includono:
— arteria deferenziale, arteria testicolare, e plesso pampiniforme della vena testicolare.
Document shared on www.docsity.com
L’innervazione è fornita da:
— nervi ileoinguinale e genitofemorale, provenienti dal plesso lombare.
Il condotto che connette ciascuna loggia scrotale e la cavità peritoneale è detto canale
inguinale, occupato completamente dal funicolo spermatico.
Lo scroto è suddiviso internamente in due camere separata; un ispessimento esterno della
superficie scrotale segna questa divisione ed è chiamato rafe dello scroto. La tonaca vaginale
è una membrana sierosa che riveste internamente la cavità scrotale, occupata ognuna da un
testicolo. Esso è formato da un sottile strato cutaneo con sottostante fascia superficiale; al di
sotto del derma dello scroto vi sono due strati di muscolatura: il più superficiale è di
muscolatura liscia, il muscolo dartos (a riposo eleva i muscoli), e al di sotto di quest’ultimo vi
è il muscolo cremastere, un muscolo scheletrico (le sue contrazioni spingono il testicolo verso
la parete corporea).
Il normale sviluppo di spermatozoi all’interno dei testicoli richiede una temperatura di circa
1,1 °C inferiore rispetto alla temperatura corporea generale; se la temperatura atmosferica o
corporea aumenta, il muscolo cremastere si rilascia e i testicoli si allontanano dal corpo;
avviene il contrario nel caso di diminuzione della temperatura.
L’innervazione dello scroto avviene ad opera di:
— nervi sensitivi e motori del plesso ipogastrico, rami e nervi ileoinguinale e genitofemorale,
e nervo pudendo.
La vascolarizzazione avviene ad opera di:
— arterie pudende interne, arterie pudende esterne e ramo cremasterico delle arterie
epigastriche inferiori.
Il testicolo è rivestito da uno strato denso di tessuto connettivo fibroso, la tonaca albuginea:
questa è ricca di fibre collagene continue con quelle che circondano l’epididimo; le fibre si
estendono anche all’interno del testicolo, formando i suoi setti che convergono verso il
mediastino del testicolo. Quest’ultimo sostiene vasi sanguigni e linfatici testicolari, ma anche
i dotti che raccolgono gli spermatozoi, e indirizza tutto verso l’epididimo.
I setti del testicolo suddividono il parenchima in lobuli, dove sono distribuiti circa 800 tubuli
seminiferi: sono sottili condotti di lunghezza pari a 80 cm dove si verifica la produzione di
spermatozoi. Ogni tubulo è connesso ad un unico tubulo retto, che entra nel mediastino
testicolare; in quest’ultimo vanno a formare la rete testis, un reticolo connesso all’epididimo
attraverso 15-20 condottini efferenti più ampi.
Gli spazi tra i tubuli sono riempiti da tessuto connettivo lasso e al loro interno si trovano
numerosi vasi sanguigni e grosse cellule endocrine interstiziali (cellule di Leydig), che
producono gli ormoni sessuali maschili. Le funzioni del testosterone sono:
• Stimolare la spermatogenesi;
• Promuovere la maturazione morfofunzionale degli spermatozoi;
• Mantenere la funzionalità degli organi accessori delle vie genitali maschili;
• Determinare i caratteri sessuali secondari, come i peli del viso;
• Stimolare la crescita e il metabolismo in tutto il corpo;
• Influenzare lo sviluppo encefalico stimolando i comportamenti e gli impulsi sessuali.
La spermatogenesi è il processo di formazione degli spermatozoi; inizia nello strato cellulare
più esterno dei tubuli seminiferi.
1. Cellule staminali, dette spermatogoni, si formano durante lo sviluppo embrionale ma
rimangono quiescenti fino alla pubertà. A partire dall’epoca di maturazione sessuale, gli
spermatogoni si dividono continuamente per tutto il corso della vita.
Document shared on www.docsity.com
2. Ad ogni divisione, una delle cellule figlie rimane nello strato esterno del tubulo
seminifero (come cellula staminale indifferenziata), mentre l’altra viene spinta verso il
lume.
3. Quest’ultima si differenzia in spermatocita primario, che si prepara ad iniziare la meiosi,
attraverso cui si producono gameti che contengono metà del corredo cromosomico,
quindi definiti aploidi.
Nel testicolo, la meiosi I consiste nella divisione di uno spermatocita primario in due
spermatociti secondari, ognuno dei quali si divide e forma due spermatidi. La
spermatogenesi è stimolata direttamente dal testosterone e indirettamente dall’ormone FSH.
Nel processo di spermiogenesi, gli spermatidi si differenziano in spermatozoi fisicamente
maturi; ma prima, vengono accolti in invaginazioni del citoplasma delle cellule del Sertoli
(cellule nutrici o di sostegno). Quest’ultime sono ancorate alla membrana basale del tubulo;
una volta che lo spermatide diviene uno spermatozoo maturo, si stacca dalla cellula del
Sertoli e raggiunge il lume del tubulo seminifero. L’intero processo, dalla divisione degli
spermatogoni alla produzione di spermatozoi maturi, dura circa 9 settimane.
Le cellule del Sertoli svolgono 5 importanti funzioni:
1. Mantenimento della barriera ematotesticolare: i tubuli seminiferi sono isolati dalla
circolazione generale tramite una barriera ematotesticolare, paragonabile alla barriera
ematoencefalica. Il trasporto di materiale attraverso le cellule del Sertoli è strettamente
controllato; inoltre, la membrana plasmatica degli spermatozoi in via di sviluppo
contiene antigeni specifici non presenti sulla membrana delle cellule somatiche, per cui
se non ci fosse questa barriera, verrebbero attaccati dal sistema immunitario.
2. Supporto a mitosi e meiosi: gli ormoni FSH e testosterone stimolano le cellule di
Sertoli, che successivamente supportano la divisione degli spermatogoni e le divisioni
meiotiche degli spermatociti.
3. Supporto alla spermiogenesi: essa necessita della presenza delle cellule di Sertoli, che
circondano e avvolgono gli spermatidi, fornendo stimoli chimici e sostanze nutritizie
necessarie allo sviluppo.
4. Secrezione di inibina: è un ormone che secernono le cellule di Sertoli, che deprime la
produzione ipofisaria dell’ormone follicolo-stimolante (FSH) e del fattore di rilascio delle
gonadotropine (GnRH); questo rappresenta un controllo a feedback negativo sulla
spermatogenesi.
5. Secrezione di una proteina legante gli androgeni: la proteina legante gli androgeni
(ABP) è importante nell’innalzamento della concentrazione di androgeni all’interno dei
tubuli e la stimolazione della spermiogenesi; la sua produzione è stimolata dall’FSH.
In ogni spermatozoo si possono individuare 3 regioni distinte: testa, corpo (o segmento
intermedio) e coda.
• Testa → contiene cromosomi altamente compattati; l’apice della testa contiene
l’acrosoma, un compartimento vescicolare rivestito da membrana che contiene enzimi
che intervengono nella fecondazione.
• Collo → connette la testa al corpo, contiene entrambi i centrioli dello spermatide di
origine;
• Coda → rappresenta l’unico esempio di flagello di tutto il corpo umano, permette lo
spostamento dello spermatozoo e diversamente dalle ciglia, che battono con modalità
ondulatoria prevedibile, esso presenta un movimento a “cavatappi”.
Document shared on www.docsity.com
Gli spermatozoi maturi mancano di reticolo endoplasmatico, apparato del Golgi, lisosomi,
perossisomi, e non contengono glicogeno o altre riserve energetiche (assorbono fruttosio dal
fluido che li circonda).
Vie spermatiche:
• Epididimo → costituisce il primo tratto delle vie genitali e si localizza lungo il margine
posteriore di ciascun testicolo; è costituito da un lungo tubulo (7 m) ripiegato e avvolto su
se stesso, e può essere diviso in testa, corpo e coda.
La testa è il tratto superiore, riceve gli spermatozoi dai condottini efferenti che
provengono dal mediastino testicolare.
Il corpo inizia distalmente all’ultimo condottino efferente e si estende inferiormente
lungo il margine posteriore del testicolo.
La coda inizia in prossimità del polo inferiore del testicolo, dove l’epitelio cambia
(scompaiono le ciglia) e prosegue in quello del dotto deferente, segmento successivo.
La coda è la principale zona coinvolta nell’accumulo di spermatozoi.
Le 3 principali funzioni dell’epididimo sono:
- controllo e modificazione della composizione del fluido prodotto dai tubuli seminiferi;
- riciclaggio di spermatozoi alterati → quest’ultimi vengono fagocitati e i prodotti della
degradazione enzimatica vengono rilasciato nel fluido interstiziale, e prelevati poi dalla
circolazione;
- accumulo di spermatozoi e facilitazione della loro maturazione funzionale → uno
spermatozoo impiega 2 settimane ad attraversare l’epididimo e in questo periodo
completa la propria maturazione. Divengono mobili e completamente attivi solo dopo il
processo di capacitazione, che avviene normalmente in due fasi:
1. Gli spermatozoi divengono mobili quando si uniscono alle secrezioni delle
vescichette seminali;
2. Divengono fecondanti quando cambia la loro membrana plasmatica, in seguito
all’esposizione alle condizioni esistenti all’interno delle vie genitali femminili.
• Dotto deferente → (o condotto deferente) ha una lunghezza di 40-50 cm; inizia come
continuazione della coda dell’epididimo e risale attraverso il canale inguinale per andare
verso la cavità addominopelvica. Qui passa posteriormente e inferiormente lungo la
superficie laterale della vescica, per poi discendere (lungo la superficie posteriore della
vescica) verso il margine posterosuperiore della prostata. Appena prima di raggiungere
quest’ultima, esso si espande in un’ampolla deferenziale.
La parete del dotto comprende uno spesso strato di muscolatura liscia, le cui contrazioni
peristaltiche fanno progredire spermatozoi e fluido lungo il condotto (rivestito da epitelio
cilindrico pseudostratificato con stereociglia); il dotto deferente può accumulare
spermatozoi per mesi, dove stanno in uno stato di inattività temporaneo caratterizzato da
bassa attività metabolica. Il tratto terminale di ciascuna ampolla si unisce al dotto
escretore di una vescichetta seminale per formare il dotto eiaculatore (di 2 cm, penetra la
capsula della prostata per aprirsi nell’uretra prostatica).
• Uretra → l’uretra maschile si estende dalla vescica urinaria all’apice del pene ed è lunga
15-20 cm; è suddivisa nelle regioni prostatica, membranosa e peniena (o spongiosa);
rappresenta dunque una via di passaggio comune agli apparati urinario e genitale.
Le vescichette seminali, la prostata e le ghiandole bulbouretrali contribuiscono alla
formazione del liquido seminale.
Document shared on www.docsity.com
• Vescichette seminali → sono situate tra la parete posteriore della vescica e la parete
anteriore del retto; ogni vescichetta è una ghiandola tubulare con lunghezza di 15 cm, che
presenta numerosi rami laterali brevi, e l’intero complesso forma una massa compatta.
Sono ghiandole estremamente attive, dotate di epitelio di rivestimento cilindrico
pseudostratificato la cui secrezione compone il 60% del volume del liquido seminale.
Quest’ultimo contiene prostaglandine, fatto della coagulazione e fruttosio, che viene
facilmente metabolizzato dagli spermatozoi per produrre ATP. Al momento
dell’eiaculazione, il liquido seminale viene riversato nel dotto deferente grazie alle
contrazioni peristaltiche del deferente, delle vescichette seminali e della prostata.
• Prostata → è una ghiandola con una ricca componente fibro-muscolare di forma
rotondeggiante, che circonda la prima porzione dell’uretra. Contiene 30-50 ghiandole
tubuloalveolari composte, rivestite generalmente da epitelio cilindrico semplice e
circondate da fibrocellule muscolari lisce. La prostata produce il liquido prostatico, che
contribuisce per il 20-30% al volume del liquido seminale; questa soluzione è ricca di
enzimi che nutrono gli spermatozoi e ne prevengono la coagulazione all’interno della
vagina. Essa contiene inoltre la plasmina seminale, che previene le infezioni del tratto
urinario maschile.
• Ghiandole bulboretrali → (o ghiandole di Cowper) sono 2 corpuscoli rotondeggianti situati
alla base del pene; il dotto escretore di ciascuna si apre nel lume uretrale e sia le ghiandole
che i dotti sono rivestiti da epitelio semplice cubico o cilindrico. Il secreto è rappresentato
da un muco denso e alcalino, che contribuisce a neutralizzare l’acidità dell’urina che può
permanere nell’uretra.
Una eiaculazione normale rilascia 2-5 ml di sperma, che contiene:
— spermatozoi: 20-100 milioni di spermatozoi per millilitro di sperma;
— liquido seminale: componente fluida dello sperma, è una miscela di secrezioni
ghiandolari derivate da vescichette seminali (60%), prostata (30%), cellule di Sertoli ed
epididimo (5%) e ghiandole bulbouretrali (5%).
— enzimi: tra i quali
proteasi per contribuire a dissolvere il muco vaginale
plasmina seminale (enzima antibatterico) attivo anche nei confronti di Escherichia
coli
enzima prostatico, che converte il fibrinogeno in fibrina, determinando la
coagulazione dello sperma entro pochi minuti dall’eiaculazione
fibrinolisina, che opera la liquefazione dello sperma coagulato dopo 15-30 minuti.
Il pene è un organo tubulare che serve per l’amplesso e per condurre l’urina all’esterno del
corpo. Le sue strutture principali sono la radice, il corpo e il glande.
• La radice è la porzione che connette il pene ai rami dell’ischio nel triangolo urogenitale,
al di sotto della sinfisi pubica.
• Il corpo (asta) è la porzione tubulare mobile che contiene masse di tessuto erettile.
• Il glande è la porzione distale espansa che circonda l’orifizio uretrale esterno.
Il derma contiene uno strato di muscolatura liscia, e il connettivo lasso sottostante contiene
arterie superficiali, vene e vasi linfatici. L’apice del pene è circondato da una piega cutanea
chiamata prepuzio, che inizia a livello del collo del glande, e continua al di sopra di
quest’ultimo; è privo di follicoli piliferi ma contiene le ghiandole del prepuzio che secernono
una sostanza cerosa detta smegma. Lo smegma rappresenta una fonte di nutrimento per i
Document shared on www.docsity.com
batteri per questo motivo c’è chi ricorre alla circoncisione, la rimozione chirurgica del
prepuzio.
In profondità si trova un reticolo di fibre elastiche che circondano le strutture interne del
pene. Gran parte di esso è costituito da 3 colonne cilindriche disposte parallelamente e
formate da tessuto erettile. Il pene non eretto poggia sulla superficie anteriore dello scroto,
ma durante l’erezione si irrigidisce ed assume una posizione diretta in alto.
Sulla superficie ventrale del pene si trovano i due corpi cavernosi, separati da un setto sottile
e circondati da una guaina di collagene. A livello della base, essi divergono a formare le
radici (crura) del pene, che si connettono al ramo dell’ischio e del pube; i corpi cavernosi si
dirigono poi fino al glande. Il tessuto erettile all’interno di ciascun corpo cavernoso circonda
l’arteria profonda del pene.
L’uretra peniena è circondata dal corpo spongioso, formato da tessuto erettile che si estende
dalla fascia superficiale all’apice del pene, dove si espande a formare il glande; l’estremità
prossimale ispessita del corpo spongioso viene chiamata bulbo del pene.
Dopo che si verifica l’erezione, il rilascio dello sperma avviene in due fasi:
1. Durante l’emissione, il sistema nervoso simpatico coordina le contrazioni peristaltiche
che miscela le varie componenti fluide dello sperma all’interno delle vie spermatiche;
2. In seguito avviene l’eiaculazione, con contrazioni ritmiche che hanno inizio a carico dei
muscoli ischiocavernoso e bulbocavernoso. Il primo si inserisce ai lati delle radici del
pene e la sua contrazione contribuisce all’erezione; il secondo avvolge la base del pene e
determina l’emissione dello sperma attraverso l’orifizio uretrale esterno.
Anatomia de'app!ato genitale femminile
Gli ovociti si formano nelle ovaie; successivamente viaggiano lungo le tube uterine (tube di
Falloppio) dove può avvenire la fecondazione e da qui raggiungono infine l’utero.
Quest’ultimo si apre nella vagina, il cui orifizio esterno è circondato dagli organi genitali
esterni. Ovaie, tube uterine e utero sono compresi nello spessore del legamento largo. Le
tube uterine si aprono nella cavità pelvica lateralmente alle ovaie; la piega che dal legamento
largo si impianta su ogni tuba viene detta mesosalpinge, mentre la piega mesovario stabilizza
la posizione di ciascun ovaio.
I legamenti larghi si connettono alle pareti laterali e al pavimento della cavità pelvica, dove
continuano con il peritoneo parietale. Quest’ultimo forma due tasche a fondo cieco (cavi): il
cavo tra la parete posteriore dell’utero e la parete anteriore del retto prende il nome di cavo
rettouterino (di Douglas), mentre quello tra la parete anteriore dell’utero e la parete
posteriore della vescica viene detto cavo vescicouterino.
Le ovaie sono piccoli organi di forma ovalare appiattita (lunghezza 5 cm, larghezza 2,5 cm e
spessore 8 mm, peso 6-8 g) situati nei pressi delle pareti laterali della cavità pelvica. Sono
responsabili della produzione di ovociti e della secrezione di ormoni.
Esse non presentano un rivestimento peritoneale, ma ciascuno è stabilizzato dal mesovario e
dai legamenti utero-ovarico e sospensore. Il legamento utero-ovarico si estende dalla parete
laterale dell’utero alla superficie mediale dell’ovaio; il legamento sospensore invece si estende
dalla superficie laterale dell’ovaio alla parete pelvica. Quest’ultimo contiene nel suo spessore
l’arteria ovarica e la vena ovarica, che si connettono all’ovaio a livello dell’io (punto di
congiunzione tra ovaio e mesovario).
Le due ovaie hanno colorito giallastro o rosaceo con consistenza nodulare; la loro superficie
è rivestita dall’epitelio germinativo (epitelio cubico semplice) che copre uno strato di tessuto
connettivo denso, la tonaca albuginea. Il parenchima ovarico, detto stroma, può essere
Document shared on www.docsity.com
suddiviso in zona corticale (esterna) dove ha luogo la produzione di gameti, e zona midollare
(interna) posta in profondità.
Vi sono 3 processi importanti che riguardano la conservazione della specie dal punto di vista
femminile: ovogenesi, ciclo ovarico e ciclo uterino.
• Ovogenesi → è la produzione di gameti femminili, detti ovociti; questo processo ha inizio
prima della nascita, accelera durante la pubertà e termina con la menopausa. Durante lo
sviluppo fetale, le cellule staminali riproduttive femminili, dette ovogoni, producono gli
ovociti primari diploidi (2n). I follicoli ovarici sono le strutture specializzate (presenti nella
corticale delle ovaie) dove accrescono gli ovociti e l’ovogenesi.
• Ciclo ovarico → è la sequenza mensile di eventi associata alla maturazione dell’ovocita.
Alla pubertà, l’aumentata concentrazione di ormone FSH ipofisario dà l’avvio al ciclo
ovarico e, da allora in poi, ogni mese alcuni follicoli primordiali verranno stimolati
dall’FSH a proseguire il loro processo maturativo.
1. Follicoli ovarici primordiali: ciascuno degli ovociti presenti in un nido di uova è
circondato da un singolo strato squamoso di cellule follicolari. L’ovocita primario
e le cellule follicolari costituiscono quindi un follicolo ovarico primordiale.
2. Formazione dei follicoli ovarici primari: il ciclo ovarico inizia con l’attivazione dei
follicoli primordiali, che si trasformano in follicoli ovarici primari; le cellule
follicolari assumono una forma cubica e si dividono ripetutamente, per cui
l’epitelio intorno all’ovocita diviene pluristratificato. Queste cellule follicolari sono
chiamate cellule della granulosa. L’ovocita in accrescimento secerne proteine che
formano un rivestimento extracellulare attorno ad esso, chiamato zona pellucida.
Questa viene penetrata dai microvilli delle cellule della granulosa e dell’ovocita.
Man mano che le cellule follicolari si accrescono e si moltiplicano, le cellule
adiacenti dello stroma ovarico formano uno strato di cellule endocrine tecali
intorno al follicolo. Le cellule endocrine tecali e le cellule della granulosa
lavorano insieme per produrre gli ormoni sessuali chiamati estrogeni; l’estradiolo
è l’ormone più importante e dominante nel periodo precedente l’ovulazione. La
sua funzione è:
- stimolazione dell’accrescimento osseo e muscolare
- mantenimento dei caratteri sessuali secondari femminili
- controllo dei comportamenti sessuali e dell’affettività mediato dal SNC
- mantenimento della funzionalità degli organi che costituiscono le vie
genitali e delle ghiandole annesse
- avvio della riparazione e della crescita della mucosa interna.
3. Formazione dei follicoli ovarici secondari: molti follicoli primordiali si trasformano
in follicoli primari, ma non tutti maturano ulteriormente; questo processo è sotto
il controllo di un fattore di crescita prodotto dall’ovocita. Quando lo spessore
della parete aumenta, il complesso viene definito follicolo ovarico secondario e
l’ovocita continua ad accrescersi lentamente.
4. Formazione del follicolo terziario: durante i successivi 2-3 mesi, la parete del
follicolo continua a crescere e le cellule follicolari più profonde cominciano a
secernere liquido follicolare; a questo punto il follicolo secondario ha raddoppiato
le sue dimensioni e viene definito follicolo terziario (o follicolo vescicolare).
L’ovocita e il suo rivestimento di cellule follicolari si proiettano nella porzione
centrale espansa, l’antro follicolare, circondato da un ammasso di cellule della
granulosa; quest’ultime ancora associate all’ovocita secondario, vanno a formare
uno strato protettivo detto corona radiata. Fino a quel momento, l’ovocita
Document shared on www.docsity.com
primario si trovava bloccato nella profase della I divisione meiotica. Ora la
divisione si completa in maniera uguale alla spermatogenesi, tranne per il fatto
che il citoplasma dell’ovocita primario non viene equamente distribuito. Per cui la
I divisione meiotica, anziché produrre 2 ovociti secondari, crea un ovocita
secondario e un piccolo globulo polare inattivo. L’ovocita secondario prosegue
fino alla metafase della II divisione meiotica, che non viene completata fino a che
non avviene la fecondazione: quando accade, viene completata la II divisione
meiotica e si producono una cellula uovo ed un secondo globulo polare inattivo.
Ciò che ne risulta sono una singola cellula uovo che contiene la maggior parte del
citoplasma dell’ovocita primario, e due globuli polari che fungono da contenitori
dei cromosomi in eccesso.
5. Ovulazione: all’ovulazione, il follicolo terziario rilascia l’ovocita secondario;
quando il follicolo si rompe, il contenuto follicolare si riversa nella cavità pelvica e
mantiene la corona radiata ancorata alla superficie ovarica. L’ovocita viene
quindi trasferito nella tuba uterina. Solitamente, all’ovulazione viene rilasciato un
solo ovocita nella cavità pelvica, mentre tutti i follicoli che si sono sviluppati
vanno incontro ad atresia.
6. Formazione del corpo luteo: il follicolo terziario che ha espulso l’ovocita inizia a
collassare e si ha un lieve sanguinamento dei vasi perifollicolari. Le rimanenti
cellule della granulosa invadono l’area, proliferano e si trasformano in corpo
luteo sotto l’effetto dell’ormone LH.
7. Formazione del corpus albicans: se non avviene la fecondazione, il corpo luteo
inizia a degenerare 12 giorni dopo l’ovulazione, provocando il crollo dei livelli di
estrogeni e progesterone. I fibroblasti invadono il corpo luteo producendo un
ammasso di tessuto cicatriziale detto corpus albicans.
La disintegrazione del corpo luteo segna la fine del ciclo ovarico; il crollo di estrogeni e
progesterone porta alla secrezione ipotalamica dell’ormone stimolante il rilascio delle
gonadotropine (GnRH) che stimola la secrezione di FSH e LH da parte dell’adenoipofisi
e dà inizio al nuovo ciclo.
• Ciclo uterino → serie di eventi che prepara l’utero per l’impianto di un ovocita fecondato
(descritto dopo).
Le tube uterine sono due condotti muscolari cavi con lunghezza di 13 cm; ogni tuba può
essere divisa in 5 regioni:
— Fimbrie → numerose proiezioni digitiformi che si estendono dalla superficie ovarica.
— Infundibolo → estremità più vicina all’ovaio, a forma di imbuto; l’epitelio che riveste la
sua superficie interna presenta cellule ciliate il cui movimento delle ciglia è rivolto verso il
segmento intermedio della tuba.
— Ampolla → porzione intermedia della tuba.
— Istmo → breve segmento che collega l’ampolla alla parete uterina adiacente.
— Parte uterina → continuazione dell’istmo che si apre nella cavità uterina.
L’epitelio cilindrico semplice che riveste la tuba uterina è formato da cellule ciliate e
secernenti; la mucosa è circondata da strati concentrici di muscolatura liscia.
Il trasporto dei materiali lungo la tuba uterina avviene mediante l’azione sinergica delle
contrazioni peristaltiche muscolari e del movimenti delle ciglia delle cellule epiteliali; questo
meccanismo viene messo in moto poche ore prima dell’ovulazione, mediato dai nervi
simpatici e parasimpatici del plesso ipogastrico. Per passare dall’infundibolo all’utero,
Document shared on www.docsity.com
l’ovocita impiega 3-4 giorni; la fecondazione avviene solo se l’ovocita secondario incontra gli
spermatozoi durante le prime 12-24 ore del suo viaggio, e avviene nell’ampolla della tuba
uterina. Gli ovociti non fecondati degenerano.
L’utero vuoto è un organo che ricorda una pera, lungo 7,5 cm con diametro di 5 cm e peso
di 30-40 g. In condizioni normali, la sua posizione è antiflessione, quindi piegato in avanti in
prossimità della base; così giace sulle facce superiore e posteriore della vescica urinaria. Se
invece l’utero si piega all’indietro verso il sacro, si parla di retroflessione (nel 20% delle
donne adulte, nessun significato clinico).
Oltre al legamento largo, sono 3 paia di legamenti che stabilizzano l’utero:
— i legamenti uterosacrali → si estendono dalle pareti laterali dell’utero alla faccia anteriore
del sacro, limitando i movimenti in basso e in avanti;
— i legamenti rotondi → hanno inizio sui margini laterali dell’utero, al di sotto dell’attacco
delle tube, e terminano nel tessuto connettivo dei genitali esterni; limitano i movimenti
posteriori;
— i legamenti cardinali → (o legamenti cervicali trasversi) si estendono dalla base di utero e
vagina alle pareti laterali della pelvi, limitando i movimenti verso il basso.
Il corpo è la porzione più voluminosa dell’utero, e il fondo è invece la porzione più
arrotondata, situata posteriormente all’attacco delle tube uterine; il corpo termina a livello
di un restringimento detto istmo uterino. Il collo (cervice) è la porzione inferiore, che va
dall’istmo alla vagina: all’interno è situato l’orifizio uterino esterno; tramite quest’ultimo la
cavità della vagina comunica con il canale cervicale, un canale ristretto che si apre nella
cavità uterina attraverso l’orifizio uterino interno.
La vascolarizzazione dell’utero avviene ad opera di rami delle arterie e vene uterine (che
hanno origine da rami delle arterie iliache interne) e ovariche (che hanno origine dall’aorta
addominale), oltre che di vasi linfatici; viene innervato da fibre autonome dei nervi del plesso
ipogastrico (sistema simpatico) e dei segmenti sacrali S3 e S4 (sistema parasimpatico).
La parete uterina è costituita da uno strato muscolare esterno, il miometrio, e uno strato
interno ghiandolare, l’endometrio; il perimetrio copre invece le facce esterne del fondo e le
facce anteriore e posteriore del corpo uterino. Il miometrio è la porzione più spessa della
parete uterina, costituita da 3 strati di muscolatura liscia; le sue contrazioni sono
fondamentali per spingere il feto dall’utero nella vagina.
Sulla superficie dell’endometrio si aprono le ghiandole uterine, che sotto l’influenza degli
ormoni estrogeni si modificano con le varie fasi del ciclo uterino. L’endometrio può essere
suddiviso in 2 strati:
— uno strato basale esterno, adiacente al miometrio; contiene ramificazioni terminali delle
ghiandole tubulari;
— uno strato funzionale interno, più vicino alla cavità uterina; contiene la maggior parte
delle ghiandole uterine.
All’interno del miometrio vi sono le arterie arcuate (che si formano da rami delle arterie
uterine), che circondano l’endometrio, e da qui originano le arterie radiale, dalle quali
originano a sua volta le arterie rette, che vascolarizzano lo strato basale dell’endometrio, e le
arterie spirali che vascolarizzano lo strato funzionale.
Il ciclo uterino (o ciclo mestruale) ha una durata media di 28 giorni, e si suddivide in 3 fasi:
mestruale (mestruazione), proliferativa e secretiva.
Document shared on www.docsity.com
• Fase mestruale → periodo caratterizzato dalla degenerazione dello strato funzionale
dell’endometrio, causato dalla costrizione delle arterie che nutrono lo strato funzionale; le
pareti delle arterie indebolite si rompono, e il sangue finisce nella cavità uterina insieme
all’endometrio degenerato. La desquamazione di quest’ultimo, detta mestruazione, dura
1-7 giorni e comporta la perdita di 35-50 ml di sangue (quando dolorosa è detta
dismenorrea). Essa si verifica in seguito a diminuzione della concentrazione di estrogeni e
progestinici al termine del ciclo ovarico.
• Fase proliferativa → durante la mestruazione, la vascolarizzazione dello strato basale
dell’endometrio resta costante; nei giorni successivi alla fine della prima fase, i livelli di
estrogeni in circolo aumentano e ciò comporta la moltiplicazione delle cellule epiteliali
delle ghiandole, ripristinando l’integrità dell’epitelio uterino. Vi è infine la completa
ricostruzione dello strato funzionale, ed avviene nel momento in cui i follicoli primari e
secondari aumentano di dimensioni (secernono estrogeni). Al momento dell’ovulazione, è
presente un ampia vascolarizzazione e le ghiandole secernono un muco ricco di
glicogeno, essenziale per la sopravvivenza dell’uovo fecondato.
• Fase secretiva → sotto stimolazione di estrogeni e progestinici prodotti dal corpo luteo, le
ghiandole endometriali si dilatano e incrementano la loro secrezione; questa fase ha inizio
al momento dell’ovulazione e dura finché resta in funzione il corpo luteo. L’attività
secretoria raggiunge il picco massimo 12 giorni dopo l’ovulazione, e già dopo 1-2 giorni
l’attività ghiandolare cala. Il ciclo uterino termina quando la produzione ormonale da
parte del corpo luteo cessa; ha inizio così un nuovo ciclo.
• Menarca e menopausa → per menarca si intende il primo ciclo uterino, che si manifesta
all’età di 11-12 anni; il termine menopausa indica invece il momento in cui si manifesta
l’ultimo ciclo uterino, verso i 45-55 anni.
La vagina ha una lunghezza media di 7,5-9 cm; alla sua estremità prossimale, il collo
dell’utero si proietta nel canale vaginale. Essa decorre poi parallelamente all’intestino retto,
con il quale si trova posteriormente a stretto contatto; la sua vascolarizzazione avviene
principalmente ad opera dei rami vaginali delle arterie e delle vene iliache (o uterine)
interne. L’innervazione avviene ad opera del plesso ipogastrico, dei nervi sacrali S2-S4, e di
rami del nervo pudendo.
La vagina svolge 3 funzioni principali:
1. Funge da via di passaggio per l’eliminazione del flusso mestruale;
2. Riceve il pene durante l’accoppiamento e gli spermatozoi diretti all’utero;
3. Rappresenta l’ultimo tratto del canale del parto, attraverso il quale passa il feto.
Le sue pareti sono lubrificate da secrezioni della cervice uterina. È presente una piega
elastica di tessuto epiteliale, l’imene, che separa la vagina dal vestibolo; l’orifizio vaginale è
circondato su entrambi i lati dai due muscoli bulbocavernosi, restringendone l’accesso con la
loro contrazione. I bulbi del vestibolo sono ammassi di tessuto erettile localizzati ai due lati
dell’ingresso della vagina (coperti dai muscoli): hanno la stessa derivazione embriologica del
corpo spongioso dell’uretra maschile.
La vagina contiene una popolazione batterica alimentata dalle sostanze nutritizie del muco
cervicale; l’attività metabolica dei batteri crea un ambiente acido che limita la crescita di
molti organismi patogeni, ma inibisce la motilità degli spermatozoi.
Il lume vaginale è rivestito da epitelio pavimentoso stratificato mucoso, che in stato di riposo
si solleva in rughe; la lamina propria sottostante contiene vasi sanguigni, nervi e noduli
Document shared on www.docsity.com
linfatici. La porzione di vagina adiacente all’utero ha un rivestimento sieroso continuo con il
peritoneo pelvico, mentre nelle altre porzioni è ricoperta da tonaca avventizia altamente
elastica.
La regione che comprende gli organi genitali esterni femminili viene chiamata vulva o
pudendo; la vagina si apre nel vestibolo, uno spazio centrale delimitato dalle piccole labbra.
Anche l’uretra termina a livello del vestibolo, ma anteriormente all’orifizio vaginale; nei
pressi dell’orifizio uretrale esterno si aprono le ghiandole uretrali e anteriormente si proietta
il clitoride, costituito all’interno da tessuto erettile. L’apice del clitoride è sormontato dal
piccolo glande, mentre il corpo è circondato da estensioni delle piccole labbra che formano
il prepuzio del clitoride.
Sulla superficie libera del vestibolo, le ghiandole vestibolari minori e le ghiandole vestibolari
maggiori riversano il loro secreto (simili alle ghiandole bulbouretrali nel maschio). Il monte
di Venere limita anteriormente la vulva ed è una sporgenza dovuta a tessuto adiposo
sottocutaneo; le grandi labbra invece limitano la vulva ai lati, sono omologhe allo scroto nel
maschio e contengono anch’esse tessuto adiposo. La superficie esterna di entrambe è
coperta da peli ruvidi.
Mammelle: durante il primo periodo di assestamento dopo il parto, il neonato riceve
nutrimento dal latte secreto dalle ghiandole mammarie della madre, dove avviene la
produzione di latte (o lattazione). Le mammelle si trovano nel tessuto sottocutaneo del
cuscinetto adiposo pettorale, sulla faccia anteriore del torace; ognuna termina con una
sporgenza conica chiamata capezzolo, che rappresenta il punto in cui i dotti delle ghiandole
mammarie si aprono sulla superficie corporea. Il capezzolo è circondato da una regione
chiamata areola, di aspetto granulare per la presenza di ghiandole sebacee nel derma
sottostante.
Il parenchima ghiandolare apocrino della mammella è diviso in lobi, contenenti ciascuno
numerosi lobuli secernenti; i dotti lobulari convergono a formare un solo dotto galattoforo
per ciascun lobo. I dotti galattofori si espandono a formare una camera detta seno
galattoforo (15-20 di essi si aprono sulla superficie di ogni capezzolo).
Il sistema di dotti è circondato da tessuto connettivo denso posto in bande, chiamate
legamenti sospensori della mammella; la vascolarizzazione delle ghiandole mammarie è
determinata da rami dell’arteria toracica interna.
Lo sviluppo della ghiandola mammaria durante la gravidanza richiede una combinazione di
ormoni, tra i quali la prolattina (PRL), ormone della crescita (GH), entrambi secreti
dall’adenoipofisi, e lattogeno placentare umano (HPL), secreto dalla placenta. Grazie alla
stimolazione di tali ormoni, l’epitelio dei dotti galattofori è sede di attività mitotica, e
compaiono le cellule secernenti. Alla fine del 6° mese di gravidanza, le ghiandole mammarie
sono completamente sviluppate.
App!ato genitale e invecchiamento
— Menopausa: cessano i cicli ovarici e mestruali; si manifesta in genere a 45-55 anni, e
prima dei 40 anni si parla di menopausa precoce dovuta a scarsità di follicoli primordiali.
Essa è accompagnata da un picco di secrezione di GnRH, FSH ed LH, e dalla diminuzione
di estrogeni e progesterone circolanti. Questo provoca riduzione delle dimensioni dell’utero
e delle mammelle, assottigliamento delle pareti di uretra e vagina, indebolimento del tessuto
connettivo di supporto di ovaie, utero e vagina.
Document shared on www.docsity.com
— Climaterio maschile: o andropausa, si verifica intorno ai 50-60 anni, quando inizia a
diminuire la concentrazione di testosterone circolante, parallelamente all’incremento di FSH
ed LH. La produzione di sperma continua, ma si assiste ad un calo del desiderio sessuale.
Em,iologia e sviluppo umano
Nel processo di sviluppo, un essere umano si forma nell’utero per 9 mesi circa e cresce fino a
raggiungere la maturità in 15-20 anni. È un processo continuo che può essere suddiviso in 2
periodi caratterizzati da specifici cambiamenti anatomici:
— Lo sviluppo prenatale inizia alla fecondazione (o concepimento), quando i gameti
maschile e femminile si fondono, e continua fino al parto. Embriologia = studio degli eventi
maturativi che avvengono durante lo sviluppo prenatale. Questo periodo può essere
ulteriormente diviso:
lo sviluppo pre-embrionale coinvolge i processi che si verificano nelle prime 2
settimane dopo la fecondazione;
lo sviluppo embrionale include invece gli eventi dalla 3a all’8a settimana;
lo sviluppo fetale comincia dall’inizio della 9a settimana alla nascita.
— Lo sviluppo postnatale ha inizio alla nascita e prosegue fino alla maturità.
Fecondazione
La fecondazione implica la fusione di due gameti aploidi, ciascuno contenente 23
cromosomi, così da produrre uno zigote diploide contenente 46 cromosomi. Lo
spermatozoo rilascia i cromosomi paterni nella sede in cui avviene il fenomeno, mentre
l’ovocita deve provvedere al nutrimento e al programma genetico necessari per sostenere lo
sviluppo embrionale per quasi una settimana dopo il concepimento.
La fecondazione normale avviene tra l’ampolla e l’istmo della tuba uterina; lo spermatozoo
deve quindi raggiungere la sede, e ciò avviene poiché vanno incontro a capacitazione nelle
vie genitali femminili (diventano mobili). Le contrazioni della muscolatura uterina e le
correnti ciliari nelle tube accelerano il movimento degli spermatozoi e il tempo impiegato
per questo passaggio può essere da 30 min a 2 ore. Dei 200 milioni di spermatozoi che
entrano in vagina con un tipico eiaculato, solo 10.000 entrano nella tuba uterina e meno di
100 raggiungono l’ampolla.
La fecondazione di un ovocita è complicata da 3 fattori:
1. L’ovocita è circondato da uno strato di cellule follicolari, la corona radiata;
2. I processi metabolici dell’ovocita sono stati bloccati;
3. L’ovocita secondario che lascia il follicolo è nella metafase della II divisione meiotica.
La corona radiata protegge l’ovocita durante il passaggio attraverso la parete del follicolo
scoppiato; il processo della fecondazione richiede che un solo spermatozoo entri in contatto
con la membrana dell’ovocita. Esso passa attraverso la corona radiale grazie alla reazione
acrosomale, che libera gli enzimi contenuti nel cappuccio acrosomale, inclusa la ialuronidasi;
questo enzima scioglie il cemento intercellulare fra le cellule follicolari della corona. Il
processo richiede la ialuronidasi di decine di spermatozoi, e anche se molti attraversano il
varco, solo uno potrà portare a termine la fecondazione.
Non appena lo spermatozoo passa attraverso la zona pellucida ed entra in contatto con
l’ovocita secondario, le loro membrane si fondono ed esso entra nell’ovoplasma (citoplasma
dell’ovocita); la fusione delle membrane comporta l’attivazione dell’ovocita, che implica una
serie di cambiamenti nella sua attività metabolica. Cambiamenti immediati della membrana
Document shared on www.docsity.com
cellulare prevengono la fecondazione da parte di ulteriori spermatozoi (più di uno
spermatozoo entra nell’ovocita = polispermia = non avviene sviluppo normale).
Dopo l’attivazione dell’ovocita e il completamento della meiosi, il materiale nucleare rimasto
nell’ovocita si organizza sotto forma di pronucleo femminile; nel mentre il nucleo dello
spermatozoo si rigonfia, divenendo pronucleo maschile, che migra al centro della cellula e si
fonde con quello femminile (processo detto anfimissi). La fecondazione è ora completa con
la formazione di uno zigote con 46 cromosomi.
Sviluppo 'enatale
Il tempo dello sviluppo prenatale è detto gestazione, diviso generalmente in 3 trimestri:
• Primo trimestre → periodo dello sviluppo pre-embrionale, embrionale e fetale precoce;
compaiono i rudimenti di tutti i maggiori sistemi di organi.
• Secondo trimestre → gli organi e i sistemi di organi fetali completano la maggior parte
del loro sviluppo; le proporzioni del corpo cambiano e alla fine il feto mostra sembianze
umane
• Terzo trimestre → rapido accrescimento fetale; la maggior parte dei sistemi di organi
diventa pienamente funzionante.
— Primo trimestre
Alla fine del primo trimestre (12a settimana di sviluppo) il feto è lungo 75 mm e pesa 14 g. È
il periodo più pericoloso nella vita prenatale; soltanto il 40% dei concepimenti sopravvive al
primo trimestre, e per tale motivo le gestanti devono evitare farmaci, alcol o stress dannosi in
questo periodo. Vi sono 4 processi generali che si verificano:
1. Segmentazione → sequenza di divisioni cellulari che ha inizio dopo la fecondazione e
termina al primo contatto dello zigote con la parete uterina; durante questo periodo, lo
zigote diviene pre-embrione che si sviluppa in un complesso pluricellulare detto
blastocisti.
2. Impianto → inizia con l’attacco della blastocisti all’endometrio e continua finché la
blastocisti non invade la parete uterina.
3. Formazione della placenta → inizia quando si formano vasi sanguigni intorno ai margini
della blastocisti; la placenta fornisce un legame vitale fra i sistemi materno ed
embrionale ed è un supporto respiratorio e nutrizionale essenziale per l’ulteriore
sviluppo prenatale.
4. Embriogenesi → formazione di un embrione vitale; questo porta allo sviluppo dei
principali sistemi di organi.
— Segmentazione: la serie di divisioni da cui è caratterizzata suddividono lo zigote in cellule
più piccole, dette blastomeri. La prima divisione produce un pre-embrione di due blastomeri
identici ed è completa dopo 30 ore dalla fecondazione; le successive divisioni avvengono a
intervalli di 10-12 ore. Durante le divisioni iniziali, tutti i blastomeri vanno incontro a mitosi
contemporaneamente; dopo 3 giorni il pre-embrione è una piccola sfera di cellule chiamata
morula; dopo 5 giorni di segmentazione i blastomeri formano una sfera cava, la blastocisti,
con cavità interna detta blastocele.
A questo stadio sono visibili le differenze tra le cellule della blastocisti: lo strato esterno, che
separa l’ambiente esterno dal blastocele, è detto trofoblasto e il suo compito è quello di
provvedere al nutrimento dell’embrione in via di sviluppo; sono le uniche cellule che
prendono contatto con la parete uterina. Vi è poi un secondo gruppo di cellule, la massa
cellulare interna, che è addensato a un polo della blastocisti; essa è costituita da cellule
staminali responsabili della produzione di tutti i tipi cellulari del corpo umano.
Document shared on www.docsity.com
— Impianto: al momento della fecondazione, lo zigote dista 4 giorni dall’utero; arriva nella
cavità uterina come morula e nei successivi 2-3 giorni avviene la formazione della blastocisti.
Quando quest’ultima è completamente formata, entra in contatto con l’endometrio, nel
fondo o nel corpo dell’utero, e avviene l’impianto: la superficie della blastocisti più vicina
alla massa cellulare interna tocca e aderisce alla parete uterina.
Nel punto di contatto, le cellule del trofoblasto si dividono rapidamente, rendendolo
pluristratificato. Vicino alla parete dell’endometrio, le membrane che separano le cellule
trofoblastiche scompaiono, formando uno strato di citoplasma plurinucleato; quest’ultimo è
chiamato sinciziotrofoblasto. Il sinciziotrofoblasto si fa strada attraverso l’epitelio uterino
secernendo l’enzima ialuronidasi, che scioglie i proteoglicani presenti fra cellule epiteliali
adiacenti. All’inizio quest’erosione crea discontinuità nella parete uterina, ma la migrazione
e le divisioni di cellule epiteliali adiacenti richiudono la superficie; quando la riparazione è
completa, la blastocisti perde contatto con la cavità uterina e viene racchiusa completamente
dall’endometrio.
Con il procedere dell’impianto, il sinciziotrofoblasto continua ad allargarsi e a diffondersi
nell’endometrio circostante, portando alla distruzione e alla digestione enzimatica delle
ghiandole uterine. Le sostanze nutritizie rilasciate vengono assorbite dal sinciziotrofoblasto e
distribuite per diffusione, attraverso il sottostante citotrofoblasto, alla massa cellulare interna.
Espansioni del trofoblasto crescono intorno ai capillari endometriali, e dopo che le pareti dei
capillari vengono distrutte, il sangue materno comincia a dirigersi verso i canali del
trofoblasto chiamati lacune. I villi primari, estroflessioni digitiformi formati da un’estensione
del sinciziotrofoblasto, si estendono nel circostante endometrio; nei giorni successivi, il
trofoblasto comincia a distruggere le arterie e le vene endometriali più grandi e il sangue che
fluisce nelle lacune aumenta.
Formazione del blastodisco → allo stadio di blastocisti precoce, la massa cellulare
interna ha un’organizzazione poco visibile, ma al momento dell’impianto ha già
incominciato a separarsi dal trofoblasto; la separazione aumenta gradualmente,
creando uno spazio pieno di liquido detto cavità amniotica. Quest’ultima si può
vedere dal giorno 9. A questo stadio le cellule della massa cellulare interna sono
organizzate in una lamina ovale (blastodisco) formata da due strati epiteliali:
l’epiblasto, che guarda verso la cavità amniotica, e l’ipoblasto, esposto al liquido
contenuto nel blastocele.
Gastrulazione e formazione dei foglietti embrionali → pochi giorni dopo, con il
processo di gastrulazione, comincia a formarsi un terzo foglietto; cellule di specifiche
aree dell’epiblasto si muovono verso il centro del blastodisco formando una linea
definita linea primitiva. Una volta giunte alla linea primitiva, le cellule migranti
lasciano la superficie e si pongono fra epiblasto ed ipoblasto; a questo punto vi sono 3
foglietti embrionali (o germinativi): quello rivolto verso la cavità amniotica è detto
ectoderma (ex epiblasto), l’ipoblasto è detto endoderma, ed il nuovo foglietto
interposto è il mesoderma. Ognuno di loro contribuirà alla formazione di diversi
apparati.
La gastrulazione produce un disco embrionale bilaminare, che formerà il corpo
dell’embrione, mentre le altre cellule della blastocisti saranno parte delle membrane
extraembrionali.
Formazione delle membrane extraembrionali → i foglietti germinativi formano anche 4
strutture che si estendono al di fuori del corpo dell’embrione; queste sono dette
membrane extraembrionali o annessi embrionali, e sono:
Document shared on www.docsity.com
— sacco vitellino (endoderma e mesoderma) → il primo tra gli annessi embrionali a
comparire, origina quando cellule migranti dell’ipoblasto si spargono intorno ai
margini esterni del blastocele fino a formare un sacchetto completo sospeso sotto il
blastodisco. Questo sacchetto è già visibile 10 giorni dopo la fecondazione; durante la
gastrulazione, cellule mesodermiche migrano intorno ad esso e completano la sua
formazione. Presto compaiono vasi sanguigni nel mesoderma e il sacco vitellino
diviene un’importante sede di formazione precoce delle cellule del sangue.
— amnios (ectoderma e mesoderma) → è una membrana che, mentre l’embrione (e
più tardi il feto) si ingrandisce, continua ad espandersi aumentando il volume della
cavità amniotica. Questa racchiude il liquido amniotico, che circonda e protegge
dagli urti l’embrione e il feto in via di sviluppo.
— allantoide (endoderma e mesoderma) → inizia come una estroflessione
dell’endoderma vicino alla base del sacco vitellino, divenendo poi un sorta di
sacchetto la cui base darà origine più avanti alla vescica urinaria.
— corion (mesoderma e trofoblasto) → nasce dal mesoderma associato all’allantoide,
che si espande intorno alla parete interna del trofoblasto; la sua funzione è quella di
fornire nutrimento all’embrione in quanto i vasi sanguigni che si formano nel
mesoderma rappresentano una via di transito rapido che connette l’embrione con il
trofoblasto.
Per placentazione si intende la formazione della placenta da tessuti embrionali e materni; il
primo passo nella sua formazione è la comparsa di vasi sanguigni nel corion. Nella terza
settimana di sviluppo, il mesoderma si estende lungo l’asse di ciascuno dei villi trofoblastici,
formando i villi coriali in contatto con i tessuti materni. Dapprima l’intera blastocisti è
circondata dai villi coriali; il corion continua ad ingrandirsi, ed alla quarta settimana
embrione, amnios e sacco vitellino sono sospesi in una cavità in espansione piena di liquido.
La connessione fra embrione e corion, detta peduncolo di connessione, contiene la porzione
distale dell’allantoide e i vasi sanguigni che portano il sangue verso la placenta. La stretta
connessione fra endoderma embrionale e sacco vitellino viene detta dotto vitellino.
Nella placenta cominciano a svilupparsi differenze regionali non appena la sua espansione
forma un rigonfiamento nella superficie dell’endometrio. La porzione sottile dell’endometrio
che copre l’embrione e lo separa dalla cavità uterina è detta decidua capsulare, non
partecipa più agli scambi nutritizi e in essa scompaiono i villi coriali. Le funzioni della
placenta sono ora concentrate nella porzione più profonda dell’endometrio, detta decidua
basale. La porzione rimanente di endometrio che non ha contatto con il corion viene detta
decidua parietale. Verso la fine del primo trimestre, il feto si allontana dalla placenta e vi
rimane connesso per mezzo del cordone ombelicale (o funicolo ombelicale), che contiene
l’allantoide, i vasi sanguigni placentari e il dotto vitellino.
Per quanto riguarda la circolazione placentare, il sangue scorre dal feto alla placenta tramite
due arterie ombelicali, e torna al feto tramite un’unica vena ombelicale. La placenta inoltre
sintetizza importanti ormoni: HCG dopo pochi giorni dall’impianto e stimola il corpo luteo
a continuare la produzione di progesterone durante i primi stadi della gravidanza; nel
secondo-terzo trimestre progesterone, estrogeni, ormone lattogeno placentare umano (HPL)
e relaxina (rilasciati dal trofoblasto).
L’embriogenesi è un processo che vede, poco dopo l’inizio della gastrulazione, il corpo
dell’embrione che inizia a separarsi dal disco embrionale; esso comincia quando il
ripiegamento e l’accrescimento differenziale del disco embrionale producono un
Document shared on www.docsity.com
rigonfiamento che sporge nella cavità amniotica, la piega cefalica; movimenti simili
conducono alla formazione di una piega caudale (terza e quarta settimana).
— Secondo e terzo trimestre
Alla fine del primo trimestre, gli abbozzi di tutti i principali sistemi di organi sono formati.
Durante il secondo trimestre, il feto, circondato dall’amnios, cresce più rapidamente della
placenta che lo circonda; presto il mesoderma esterno che ricopre l’amnios si fonde con la
parete interna del corion. Invece, durante il terzo trimestre, tutti i sistemi di organi
diventano funzionanti; vi è il massimo acquisto di peso (di circa 2,6 kg, raggiungendo alla
nascita un peso di 3,2 kg).
Al termine della gravidanza, un utero tipico si ritrova da 7,5 iniziali a 30 cm di lunghezza, e
contiene circa 5 l di liquido. L’utero e i relativi contenuti pesano circa 10 kg;
quest’espansione avviene grazie ad allargamento e allungamento delle fibre muscolari lisce.
Travaglio e p!to
Il travaglio è l’espulsione del feto dall’utero attraverso la cervice e la vagina, processo definito
parto o nascita. Il travaglio è scatenato da un aumento del livello di ossitocina e
dall’aumentata sensibilità dell’utero ad essa; questa combinazione stimola le contrazioni del
miometrio. Durante il vero travaglio si verificano contrazioni forti a intervalli regolari che,
con l’avvicinarsi del parto, aumentano di forza e di frequenza, cambiando la posizione del
feto; il falso travaglio invece è costituito da contrazioni uterine occasionali. Gli stadi del
travaglio sono:
• Stadio dilatativo → inizia con l’ingresso nel travaglio vero, quando la cervice si dilata e il
feto inizia a penetrare lungo il canale cervicale; questo stadio dura 8 ore circa e le
contrazioni si verificano a intervalli di 10-30 minuti. Verso la fine, l’amnios in genere si
rompe (“rottura delle acque”).
• Stadio espulsivo → inizia con la completa dilatazione della cervice, aperta a forza dal feto;
l’espulsione continua finché il feto non fuoriesce dalla vagina (parto), per un periodo che
dura meno di 2 ore. Se il canale vaginale è troppo stretto per permettere il passaggio del
feto, viene praticata un’incisione nella muscolatura perineale (episiotomia); se insorgono
invece complicazioni durante lo stato dilatativo o espulsivo, si ricorre al taglio cesareo
(incisione della parete addominale e dell’utero).
• Secondamento → durante ciò, la tensione muscolare determina le contrazioni delle pareti
dell’utero parzialmente vuoto e l’organo diminuisce gradualmente di dimensioni. Queste
contrazioni interrompono le connessioni fra endometrio e placenta, ed entro un’ora dal
parto il secondamento termina con l’espulsione della placenta. Il distacco di quest’ultima
è accompagnato da perdita di sangue (500-600 ml), ma ciò può essere tollerato.
Il travaglio prematuro si verifica quando il vero travaglio ha inizio prima che il feto abbia
completato il normale sviluppo; le possibilità di sopravvivenza del neonato sono correlate al
peso al momento del parto. Per parto prematuro si intende quello che si realizza alla 28a-36a
settimana (peso di circa 1 kg); il neonato ha buone probabilità di sopravvivere e di non
presentare anomalie dello sviluppo.
P%iodo neonatale
Il periodo neonatale va dal momento della nascita alla fine del primo mese di vita; vi sono
una varietà di alterazioni che si verificano mentre il feto completa il passaggio allo stato
neonatale. Il processo da feto a neonato si riassume così:
1. I polmoni alla nascita sono collassati e pieni di liquido e il loro riempimento con l’aria
presuppone un completo e potente atto respiratorio.
Document shared on www.docsity.com
2. Quando i polmoni si espandono, il quadro della circolazione cardiovascolare si
modifica, per via dei cambiamenti della pressione sanguigna e della velocità del flusso. Il
dotto arterioso si chiude, isolando i tronchi polmonare e aortico, e la chiusura del foro
ovale (di Botallo) separa i due atri, completando la separazione delle circolazioni
polmonare e sistemica.
3. Una frequenza cardiaca di 120-140 battiti al minuto e una frequenza respiratoria di 30
respiri al minuto sono normali nei neonati.
4. Prima della nascita, l’apparato digerente resta inattivo, nonostante accumuli secrezioni
biliari, muco e cellule epiteliali. Questo insieme di detriti viene secreto nei primi giorni
di vita; durante questo periodo il neonato comincia ad alimentarsi.
5. Via via che i prodotti di rifiuto entrano nel sangue arterioso, vengono filtrati dall’urina a
livello renale; la filtrazione glomerulare è normale, ma l’urina non può essere
concentrata a un livello significativo, quindi vi è una forte perdita di acqua.
6. Il neonato ha scarsa capacità di controllare la temperatura corporea, ma non appena
aumenta lo spessore del tessuto adiposo bianco sottocutaneo, anche il suo tasso
metabolico si innalza.
Document shared on www.docsity.com
Potrebbero piacerti anche
- Meridiani Miofasciali - Anatomy TrainsDocumento5 pagineMeridiani Miofasciali - Anatomy TrainsSalvatore Renzo Marano100% (1)
- Arto Inferiore PDFDocumento24 pagineArto Inferiore PDFMaurizio de CesareNessuna valutazione finora
- Riassunto AnatomiaDocumento38 pagineRiassunto Anatomianuny91100% (4)
- Muscolatura Origini InserzioniDocumento10 pagineMuscolatura Origini InserzionithebigleoNessuna valutazione finora
- Arto Inferiore PDFDocumento24 pagineArto Inferiore PDFMaurizio de CesareNessuna valutazione finora
- Compendio OrtopediaDocumento74 pagineCompendio OrtopediaFrancesco LanzaNessuna valutazione finora
- Muscoli Dell'Arto InferioreDocumento8 pagineMuscoli Dell'Arto InferioreDj Audio100% (8)
- La Classificazione Delle OssaDocumento39 pagineLa Classificazione Delle OssaHelloNessuna valutazione finora
- Riassunto AnatomiaDocumento25 pagineRiassunto AnatomiaSilviaNessuna valutazione finora
- OsteologiaDocumento37 pagineOsteologiaVlad OfticiNessuna valutazione finora
- Scheletro SN 2012Documento132 pagineScheletro SN 2012Anonymous 00r0iDvPboNessuna valutazione finora
- Sbobina 2 Apparato Locomotore PDFDocumento6 pagineSbobina 2 Apparato Locomotore PDFalessiavazzana08100% (1)
- Anatomia (Seconda Parte Del 08/11/22) : Il CranioDocumento3 pagineAnatomia (Seconda Parte Del 08/11/22) : Il CranioRosi De LucaNessuna valutazione finora
- Colonna VertebraleDocumento4 pagineColonna VertebraleFrancesco Berry BerardiniNessuna valutazione finora
- ScheletroDocumento15 pagineScheletroMAGLIOCCO MARZIANessuna valutazione finora
- Miei Appunti AnatomiaDocumento10 pagineMiei Appunti AnatomiaCHIARA PACIONINessuna valutazione finora
- Anatomía Del DorsoDocumento16 pagineAnatomía Del Dorsocatalina SanchezNessuna valutazione finora
- LP2.1 IT AnatoDocumento59 pagineLP2.1 IT Anatococo dorinNessuna valutazione finora
- Miologia VeterinariaDocumento7 pagineMiologia VeterinariaSabrina CillariNessuna valutazione finora
- Sistema Muscolo-ScheletricoDocumento6 pagineSistema Muscolo-ScheletricoturchettinoNessuna valutazione finora
- Sistema Scheletrico, Scienze MotorieDocumento8 pagineSistema Scheletrico, Scienze MotoriemicolNessuna valutazione finora
- Lezione Di AnatomiaDocumento9 pagineLezione Di AnatomiaMarinela GiciuNessuna valutazione finora
- 6 Lazione - La Classificazione Delle OssaDocumento32 pagine6 Lazione - La Classificazione Delle OssaHorga LucianNessuna valutazione finora
- Anatomia CranioDocumento6 pagineAnatomia CranioStefano NicastroNessuna valutazione finora
- Apparato ScheletricoDocumento10 pagineApparato ScheletricoEmail SitiNessuna valutazione finora
- 02.apparato LocomotoreDocumento36 pagine02.apparato LocomotoreRossella AlbaniNessuna valutazione finora
- CranioDocumento34 pagineCranioPhodemos DemosNessuna valutazione finora
- Organo DelluditoDocumento34 pagineOrgano DelluditogiorgiocaresanaNessuna valutazione finora
- Anatomia Del Cranio PDFDocumento14 pagineAnatomia Del Cranio PDFrobertNessuna valutazione finora
- Appunti Medicina Anatomia Del CranioDocumento9 pagineAppunti Medicina Anatomia Del CranioRoberta BaratteroNessuna valutazione finora
- Anatomia 10Documento5 pagineAnatomia 10Olimpia PreveteNessuna valutazione finora
- Apparato LocomotoreDocumento23 pagineApparato LocomotoreWEFsNessuna valutazione finora
- App. Locomotore OKDocumento28 pagineApp. Locomotore OKKakarot SaiyanNessuna valutazione finora
- Anatomia UmanaDocumento26 pagineAnatomia UmanaCamy RomanoNessuna valutazione finora
- Bank AnatoDocumento23 pagineBank AnatoYamilet Solis RuizNessuna valutazione finora
- AnatomiaDocumento30 pagineAnatomiaSabrina CeppiNessuna valutazione finora
- Anatomia OdontoDocumento5 pagineAnatomia OdontoBescioNessuna valutazione finora
- Anatomia Apparato Genitale MaschileDocumento6 pagineAnatomia Apparato Genitale MaschilecarloNessuna valutazione finora
- Anatomia StudioDocumento26 pagineAnatomia StudioGabriele SalvoNessuna valutazione finora
- Il Sistema Scheletrico.Documento3 pagineIl Sistema Scheletrico.Vanny CorteseNessuna valutazione finora
- Muscolatura AssileDocumento5 pagineMuscolatura Assilecarmelo93sNessuna valutazione finora
- Osso Temporale + Mandibolare + Atm+ BacinoDocumento6 pagineOsso Temporale + Mandibolare + Atm+ Bacinoantonia corosNessuna valutazione finora
- Appunti Di Anatomia Umana PDFDocumento174 pagineAppunti Di Anatomia Umana PDFLisa PatriziNessuna valutazione finora
- 5 CranioDocumento6 pagine5 CranioSalvo Danilo LombardoNessuna valutazione finora
- ANATOMIADocumento50 pagineANATOMIAnairi2005lupezzaNessuna valutazione finora
- Anatomia Del CranioDocumento17 pagineAnatomia Del Craniouniroma2Nessuna valutazione finora
- Apparato Scheletrico - Parte 2Documento6 pagineApparato Scheletrico - Parte 2Email SitiNessuna valutazione finora
- Appunti Di Ortopedia e TraumatologiaDocumento43 pagineAppunti Di Ortopedia e TraumatologiaLuciano BecciaNessuna valutazione finora
- 2 - Il Sistema ScheletricoDocumento12 pagine2 - Il Sistema ScheletricoIman MazharNessuna valutazione finora
- Anatomia 12-03-18Documento16 pagineAnatomia 12-03-18arancinetopNessuna valutazione finora
- Osservazioni Anatomiche-FisiologicheDocumento30 pagineOsservazioni Anatomiche-FisiologicheGiuseppe La MarcaNessuna valutazione finora
- Traumi DispensaDocumento17 pagineTraumi DispensaSergio Di VitantonioNessuna valutazione finora
- 17 Perineo e Trigono 2018Documento96 pagine17 Perineo e Trigono 2018Tiziana FioreNessuna valutazione finora
- Anatomía MioDocumento14 pagineAnatomía MioMelissa BaranNessuna valutazione finora
- CranioDocumento11 pagineCraniostefano_valcherNessuna valutazione finora
- Le Ossa Del CranioDocumento10 pagineLe Ossa Del CranioFrancescaNessuna valutazione finora
- Ed. Fisica - Ricerca Apparato ScheletricoDocumento11 pagineEd. Fisica - Ricerca Apparato ScheletricoLaetitiaBonacorsiNessuna valutazione finora
- CAPITOLO 2 Manuale Antropologia FisicaDocumento8 pagineCAPITOLO 2 Manuale Antropologia FisicaGyulyxNessuna valutazione finora
- 5 Apparato ScheletricoDocumento10 pagine5 Apparato Scheletricomariannaguadagno00Nessuna valutazione finora
- CaricareDocumento7 pagineCaricareCostanza LiberatoreNessuna valutazione finora
- Compiti Anatomia GIGA-merged PDFDocumento566 pagineCompiti Anatomia GIGA-merged PDFfred simpsonsNessuna valutazione finora
- Sistema ScheletricoDocumento40 pagineSistema ScheletricoNicola RainoneNessuna valutazione finora
- Il Sollevamento Della Gamba Tesa L'ileopsoas e Gli Effetti Sulla Colonna Lombare PrintDocumento35 pagineIl Sollevamento Della Gamba Tesa L'ileopsoas e Gli Effetti Sulla Colonna Lombare PrintCiccio MaranoNessuna valutazione finora
- 6-10-09Documento7 pagine6-10-09xluca89xNessuna valutazione finora
- PINNACLE Tecnica OperatoriaDocumento36 paginePINNACLE Tecnica OperatoriavalerioNessuna valutazione finora
- STOMACODocumento34 pagineSTOMACOJessica RossiNessuna valutazione finora
- Biomeccanica Del Bacino - Parte PrimaDocumento10 pagineBiomeccanica Del Bacino - Parte PrimaCipriano D'AmbrosioNessuna valutazione finora
- Dispense Classe PRIMA PDFDocumento71 pagineDispense Classe PRIMA PDFenzoNessuna valutazione finora
- RIELLO SimoneDocumento57 pagineRIELLO SimoneRebeca TesnerNessuna valutazione finora
- GINECOLOGIA 2020 (Completo)Documento107 pagineGINECOLOGIA 2020 (Completo)Marco DifonzoNessuna valutazione finora
- Postura e Rieducazione - PDFDocumento40 paginePostura e Rieducazione - PDFMarcello Salvaggio100% (1)
- TOPOGRAFICADocumento66 pagineTOPOGRAFICASfamoZeroNessuna valutazione finora
- Riassunto OrtopediaDocumento50 pagineRiassunto OrtopediaKostantsiia OpaitsNessuna valutazione finora
- Nervi SpinaliDocumento2 pagineNervi SpinaliPietro MonticelliNessuna valutazione finora
- Apparato LocomotoreDocumento16 pagineApparato LocomotoreCristiana GiulianoNessuna valutazione finora
- Cingolo PelvicoDocumento26 pagineCingolo PelvicoPierpaolo PolinoNessuna valutazione finora
- Peggoty InfoDocumento2 paginePeggoty InfoMauro LondrilloNessuna valutazione finora
- PelvicoDocumento35 paginePelvicoMatteo DepetrisNessuna valutazione finora
- Manuale OrtopediaDocumento106 pagineManuale Ortopediapsoas3Nessuna valutazione finora
- Esercizi Di Stretching Per Chi CorreDocumento2 pagineEsercizi Di Stretching Per Chi CorreGoffredo AlfieriNessuna valutazione finora
- Canale InguinaleDocumento12 pagineCanale InguinaleBeatrice Vivaldi100% (1)
- Osso Temporale + Mandibolare + Atm+ BacinoDocumento6 pagineOsso Temporale + Mandibolare + Atm+ Bacinoantonia corosNessuna valutazione finora
- BACINO 1 Parte PDFDocumento55 pagineBACINO 1 Parte PDFGeorgiana DragoiNessuna valutazione finora
- Schema Su Muscoli e ArticolazioniDocumento38 pagineSchema Su Muscoli e ArticolazioniAlan DoevNessuna valutazione finora
- Anatomia 2Documento90 pagineAnatomia 2Antonio Delle faveNessuna valutazione finora
- Punti Di DolorabilitàDocumento2 paginePunti Di DolorabilitàBarbabiancaNessuna valutazione finora
- Fratture Pelvi, Terapia Esposte, LussazioniDocumento17 pagineFratture Pelvi, Terapia Esposte, LussazioniBeatrice ColottiNessuna valutazione finora
- MuscoliDocumento17 pagineMuscoliMaria MirabelliNessuna valutazione finora