Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Fisiologia Apparato Cardiocircolatorio 1
Caricato da
Alessandro RiggiTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Fisiologia Apparato Cardiocircolatorio 1
Caricato da
Alessandro RiggiCopyright:
Formati disponibili
Fisiologia dell'apparato cardiocircolatorio
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio (1a parte)
Antonio Cevese
1. INTRODUZIONE L'apparato cardiocircolatorio assolve ad una funzione di trasporto, nell'ambito dei meccanismi che contribuiscono al mantenimento della "costanza dell'ambiente interno" (omeostasi). L'attivit di trasporto riguarda non soltanto i gas respiratori (ossigeno ed anidride carbonica), ma anche tutti i materiali nutritizi (glucosio, aminoacidi, acidi grassi), i loro prodotti di degradazione, i messaggi chimici (ormoni), il calore. Ovviamente gli elementi trasportati sono veicolati dal sangue, la cui circolazione in un sistema chiuso, appare oggi un dato scontato. Si tratta tuttavia di un'acquisizione relativamente recente, nella storia delle conoscenze della fisiologia umana. Fu infatti William Harvey che, nella sua "Exercitatio Anatomica De Motu Cordis et Sanguinis in Animalibus", pubblicata nel 1623, introdusse chiaramente l'idea di un moto circolare. Il sistema sar trattato in base a tre elementi fondamentali: il contenuto ( IL SANGUE ), la pompa (IL CUORE ) e l'insieme dei vasi che formano il circuito ( ARTERIE, CAPILLARI E VENE ). 2. IL SANGUE Il liquido circolante nel sistema una sospensione di cellule (per la maggior parte eritrociti) in un mezzo acquoso contenente proteine ed elettroliti (plasma).Sia le sue caratteristiche chimiche, sia quelle fisiche, sono peculiari; tuttavia ci limiteremo ad accennare ai problemi inerenti alla viscosit. 2.1. Viscosit Il sangue si comporta come un liquido non newtoniano, in quanto la sua viscosit diminuisce con l'aumentare della velocit e con la riduzione del diametro dei tubi. La viscosit dovuta per una parte, piuttosto costante, alla componente plasmatica, soprattutto in relazione alla presenza di proteine, e per un parte, pi variabile, alla componente cellulare. Al rapporto volumetrico fra parte cellulare e parte liquida si d il nome di ematocrito (valore normale intorno a 0.4). Questo parametro cambia da individuo ad individuo e nello stesso soggetto pu alterarsi in diversi punti del sistema circolatorio. Si attribuisce al sangue un valore normale di viscosit di 0.03-0.04 Poise. Il comportamento non newtoniano dovuto alla disposizione delle cellule nel torrente circolatorio: queste tendono ad allinearsi prevalentemente lungo l'asse centrale dei vasi, ma sono possibili anche moti trasversali. A livello dei capillari, dove il lume pu essere pi piccolo del diametro delle cellule, la dinamica del flusso ancora ampiamente controversa. Il volume del plasma regolato dai meccanismi che controllano il volume totale e la composizione del liquido extracellulare, del quale il volume plasmatico una funzione lineare, con saturazione. Anche il volume delle componenti cellulari regolato, prevalentemente in funzione dell'effettivo trasporto dell'ossigeno. 3. IL CUORE Il cuore composto da due pompe in serie, formate ciascuna da due cavit (gli atri ed i ventricoli) e munite di valvole unidirezionali. Le valvole impediscono il reflusso del sangue dai ventricoli agli atri e dalle grosse arterie (polmonare ed aorta) ai ventricoli, mentre la giunzione fra grosse vene ed atri non protetta da valvole. 3.1 Struttura Le cavit cardiache sono avvolte da pareti muscolari costituite da fibrocellule striate di forma allungata. Ogni fibrocellula dotata di un solo nucleo, avvolta da una membrana
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Pag. 1 di 10
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio
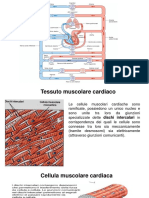
cellulare continua, contiene un sistema di microtubuli ben organizzato (reticolo sarcoplasmatico) e proteine "contrattili" filamentose disposte ordinatamente lungo l'asse maggiore della cellula. Queste formano i sarcomeri, cio le unit contrattili, che conferiscono al tessuto il caratteristico aspetto striato. Nonostante il muscolo cardiaco, a differenza di quello scheletrico, sia costituito di cellule piccole, esso pu essere considerato un "sincizio funzionale", poich particolari strutture a bassa resistenza elettrica (le giunzioni strette ed i dischi intercalari) consentono il passaggio dello stato di attivit da una cellula all'altra. 3.2 Cellule miocardiche L 'anatomia microscopica del miocardio rivela che esistono diversi tipi di cellule, oltre a quelle caratteristiche che costituiscono il cosiddetto miocardio di lavoro. Vi sono cellule pi piccole {cellule nodali), che hanno forma stellare e sono dotate di scarsa striatura; si trovano riunite in due punti particolari nell'atrio destro, il nodo senoatriale (SA) ed il nodo antrioventricolare (AV). Un altro tipo la cellula di Purkinje, pi grossa ed anch'essa poco striata, che forma una specie di fascio che riunisce il nodo AV al setto interventricolare (fascio di His) e, dividendosi in una branca destra ed una branca sinistra, si riflette presso l'apice del cuore e percorre le pareti esterne dei ventricoli, dall'apice verso la base. Le cellule di Purkinje sono localizzate presso la superficie endocardica delle pareti miocardiche. Esistono infine degli elementi di transizione, che uniscono le cellule del miocardio di lavoro alle cellule specializzate. 3.3 Fenomeni elettrici L'aspetto pi peculiare del funzionamento del cuore consiste nella sua capacit di funzionare automaticamente, attraverso la produzione ciclica spontanea dello stato di eccitamento nelle cellule nodali, ed in particolare in quelle del nodo SA (almeno in condizioni normali). Le cellule viventi mantengono gradienti di concentrazione ionica fra il liquido intra e quello extracellulare, e di conseguenza, poich le membrane cellulari sono selettivamente permeabili agli ioni, si formano attraverso esse gradienti elettrici. Nelle cellule eccitabili si possono distinguere condizioni di riposo, caratterizzate da elettronegativit all'interno (potenziale di riposo), e condizioni di attivit (eccitamento), caratterizzate da una rapida e transitoria inversione del potenziale elettrico (potenziale d'azione). Una trattazione pi dettagliata dell'attivit elettrica del cuore oggetto di un'altra lezione (Prof. Taccardi); ci limiteremo pertanto a ricordare i fatti pi significativi. 3.4 Autoeccitazione Il passaggio dallo stato di riposo a quello di eccitamento determinato da variazioni della permeabilit di membrana, le quali a loro volta possono essere causate da alterazioni del potenziale. Nelle cellule del miocardio di lavoro il potenziale stabile, ma nelle cellule nodali la permeabilit di membrana si altera spontaneamente determinando una lenta riduzione dell'elettronegativit (prepotenziale); questa, a sua volta, accelera le variazioni di permeabilit, finch la cellula riesce ad attivarsi. Queste alterazioni spontanee dello stato elettrico delle cellule nodali possono essere trasmesse alle cellule vicine, attraverso le giunzioni strette ed i dischi intercalari, propagando cos lo stato di eccitamento. 3.5 Conduzione La propagazione dello stato di eccitamento (conduzione) dovuta alla diffusione di piccole correnti elettriche dalle cellule eccitate a quelle ancora a riposo (correnti elettrotoniche); ma l'insorgere del potenziale d'azione nelle cellule invase dalle correnti elettrotoniche legato
Pag. 2 di 10 Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Fisiologia dell'apparato cardiocircolatorio
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
alle variazioni di permeabilit ionica in esse indotte. Pertanto la conduzione avviene con una velocit limitata e variabile: particolarmente lenta nelle cellule nodali e particolarmente veloce nelle cellule di Purkinje (nel loro insieme, queste costituiscono il tessuto di conduzione del cuore). Esiste un punto particolare, corrispondente all'ingresso nel nodo AV, nel quale cellule molto sottili (cellule J) rallentano fortemente la conduzione, obbligando gli atri ad attivarsi in anticipo rispetto ai ventricoli. Infatti, fra atri e ventricoli frapposto un anello fibroso, che impedisce la propagazione di correnti elettrotoniche: lo stato di eccitamento pertanto obbligatoriamente veicolato dal nodo AV e dal fascio di His (almeno in condizioni normali). 3.6 Periodo refrattario La cellula miocardica, una volta eccitata, non ulteriormente eccitabile per buona parte del potenziale d'azione (periodo refrattario): ci essenziale per il funzionamento della pompa, poich impedisce che l'eccitamento "rientri" dalle zone che vengono eccitate per ultime a quelle dalle quali erano partiti i primi potenziali d'azione. Allo stesso fatto si deve il prevalere del nodo SA (il pacemaker naturale) sulle altre zone autoeccitabili, in quanto quest'area si attiva con una frequenza superiore rispetto alle altre, annullando cos la loro attivit spontanea, che inevitabilmente coinciderebbe con i periodi refrattari. 3.7 Potenziale d'azione Il potenziale d'azione delle cellule miocardiche dura cira 250 ms: un periodo di gran lunga superiore alla durata di analoghi fenomeni in altri tessuti eccitabili (fibre nervose e muscolo scheletrico). Tale lunga durata dovuta essenzialmente ad un rallentamento della fase di ripolarizzazione, per cui il potenziale rimane su valori leggermente positivi (plateau), dopo una rapidissima depolarizzazione ed una fase di rapida ma parziale ripolarizzazione. Il plateau sostenuto da un transitorio aumento della permeabilit della membrana agli ioni calcio; perci in questa fase ha luogo una corrente di calcio verso l'interno della cellula. 3.8 Accoppiamento elettromeccanico Alla corrente di calcio legato il fenomeno dell'accoppiamento elettromeccanico, cio la risposta contrattile all'eccitamento della cellula. Il potenziale d'azione, attraverso gli elementi del reticolo sarcoplasmatico (tubuli T), si propaga quasi istantaneamente all'interno della cellula, dove la corrente transmembrana di calcio provoca la liberazione di altro calcio da depositi intracellulari (cisterne longitudinali) nel liquido intracellulare (sarcoplasma), in diretto contatto con le proteine contrattili. Queste, in presenza di calcio, si uniscono a formare complessi macromolecolari, attraverso ponti lateriali che si ripiegano verso il centro di ciascun sarcomero, determinandone l'accorciamento. Se l'attivit metabolica della cellula normale, i ponti vengono immediatamente distrutti, ma continuano a riformarsi finch permane disponibilit di calcio, e cio per tutta la durata del plateau del potenziale d'azione. Quando questo si esaurisce, le molecole contrattili si separano, ed ha luogo il rilasciamento. Da quanto detto finora emerge chiaramente come la funzione del cuore debba essere ciclica: le cellule del miocardio di lavoro si ripolarizzano dopo la fine del plateau, e conservano un potenziale stabile, finch non vengono raggiunte da nuove correnti elettrotoniche di intensit sufficiente a provocare un'altra depolarizzazione. Queste correnti hanno origine dal potenziale d'azione che insorge nelle cellule nodali, in seguito alla loro lenta depolarizzazione spontanea. 3.9 Contrattilit cardiaca Il potenziale d'azione delle cellule miocardiche di per se un fenomeno non graduabile, in quanto presenta una soglia di depolarizzazione, al di sotto della quale non si manifesta e al di sopra della quale si presenta sempre uguale (fenomeno tutto o nulla); anche la
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Pag. 3 di 10
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio
conseguente contrazione dovrebbe svilupparsi sempre con le stesse caratteristiche. Queste considerazioni contrastano tuttavia con il fatto evidente che la contrazione cardiaca un fenomeno variabile, in genere perfettamente adatto alle pi diverse esigenze funzionali . I problemi della contrattilit cardiaca e della sua regolazione saranno trattati dal Prof. L'Abbate. Ricordiamo qui soltanto i punti pi importanti. Per quanto riguarda il potenziale d'azione, esso effettivamente un fenomeno tutto o nulla, ma la "quantit del tutto" dipende dal livello del potenziale di riposo e dalla velocit della depolarizzazione. La forza sviluppata dalla contrazione dipende invece dal numero di ponti laterali che si possono formare per ogni sarcomero (funzione della disponibilit di calcio intracellulare). La forza sviluppata da ogni ponte dipende dai rapporti reciproci fra le molecole contrattili, per cui essa aumenta, entro certi limiti, con l'aumentare della lunghezza dei sarcomeri, prima di ogni contrazione. Infine, la velocit dell'accorciamento delle molecole contrattili regolata dai processi enzimatici che provocano la rottura dei ponti laterali . Fra i fattori sopra elencati, un ruolo particolare deve essere assegnato alla lunghezza dei sarcomeri, poich nel cuore funzionante essa dipende dal volume di sangue che riempie le cavit cardiache, prima di ogni contrazione; questo rapporto funzionale fa del cuore una pompa a volume autoregolata, rendendolo in grado" di pompare, entro i limiti fisiologici, esattamente la quantit di sangue che riceve (legge del cuore o meccanismo di FrankStarling). 3.10 Regolazione nervosa efferente Il cuore sottoposto al controllo delle due branche del sistema nervoso autonomo (simpatico e parasimpatico), che esercitano su di esso un'influenza tonica, modulata dai riflessi cardiovascolari. Di questo argomento parler il Prof. Pinotti; pertanto vengono qui riassunti soltanto i meccanismi efferenti del controllo nervoso, cio le risposte cardiache. Le due branche nervose autonome hanno azioni simili ma contrapposte: i principali effetti si esplicano sulla frequenza (e. cronotropo), sulla forza di contrazione (e. inotropo), sulla velocit di conduzione (e. dromotropo) e sull'eccitabilit (e. batmotropo). Il simpatico eccitatore, mentre il parasimpatico inibitore, ma le loro azioni si combinano in modo complesso, sia per la diversa distribuzione delle fibre efferenti sul cuore, sia per il diverso andamento temporale delle risposte, sia infine per l'esistenza di un'azione reciproca fra le terminazioni nervose stesse. Il meccanismo d'azione della stimolazione efferente dei nervi cardiaci va ricercato nelle alterazioni delle propriet elettriche delle cellule miocardiche, che forniscono spiegazioni univoche per i diversi effetti. 4. IL CICLO CARDIACO La migliore rappresentazione del funzionamento del cuore come pompa si ottiene dall'analisi degli eventi meccanici che caratterizzano il ciclo cardiaco. Per il ventricolo sinistro, si fa in genere riferimento ad una figura (Fig. 1) che mostra, allineate sullo stesso asse dei tempi, le tracce della pressione atriale, della pressione ventricolare, del volume ventricolare, della pressione aortica, della gettata cardiaca e del fonocardiogramma (toni cardiaci). Analoghe tracce possono riferirsi al ventricolo destro. Dalla Fig. 1 appare evidente l'andamento ciclico di tutti i fenomeni rappresentati e la possibilit di dividere ciascun ciclo in fasi successive. La principale suddivisione riguarda il funzionamento dei ventricoli, in base al quale il ciclo si divide in una fase sistolica, coincidente con la contrazione ventricolare, ed una fase diastolica, durante la quale il ventricolo rilasciato. Quando la pressione ventricolare raggiunge e supera quella aortica, la valvola si apre ed ha inizio l'espulsione del sangue. Il volume ventricolare si riduce dapprima rapidamente (eiezione rapida) e
Pag. 4 di 10 Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Fisiologia dell'apparato cardiocircolatorio
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
poi lentamente (eiezione lenta), come attestato dalla curva di velocit del sangue, che ha una forma asimmetrica, con una derivata positiva pi ampia della derivata negativa. La pressione ventricolare sale ancora, mantenendo un gradiente positivo rispetto alla pressione aortica finche non si riduce l'accelerazione del sangue. A questo punto la pressione comincia a diminuire, ed il gradiente ventricolo-aorta si inverte, ma la valvola rimane ancora aperta, per effetto dell'energia accumulata duranta la prima parte della sistole. A questa fase si d il nome di protodiastole. Fig. 1 II ciclo cardiaco si divide in due periodi (sistole e diastole) ciascuno dei quali pu essere scomposto in quattro fasi. I sistole isovolumetrica. II eiezione rapida. III eiezione lenta. IV protodiastole. V diastole isovolumetrica. VI riempimento rapido. VII riempimento lento. VIII sistole atriale. Le tracce si riferiscono al cuore sinistro. ECG: elettrocardiogramma. riportato a titolo orientativo. in quanto gli eventi elettrici del cuore non sono obbligatoriamente accompagnati dagli eventi meccanici.
4.1 Sistole isovolumetrica Prima dell'inizio della sistole, la pressione ventricolare molto bassa ed il volume al suo massimo valore. Quando il ventricolo si contrae, la pressione sale rapidamente, ma il volume non varia: si ha la chiusura della valvola atrioventricolare, (primo tono), mentre la valvola aortica non si ancora aperta. A questa fase si d il nome di sistole isovolumetrica. 4.2 Fase di eiezione Quando la pressione ventricolare raggiunge e supera quella aortica, la valvola si apre ed ha inizio l'espulsione del sangue. Il volume ventricolare si riduce dapprima rapidamente (eiezione rapida) e poi lentamente (eiezione lenta), come attestato dalla curva di velocit del sangue, che ha una forma asimmetrica, con una derivata positiva pi ampia della derivata negativa. La pressione ventricolare sale ancora, mantenendo un gradiente positivo rispetto alla pressione aortica finche non si riduce l'accelerazione del sangue. A questo punto la pressione comincia a diminuire, ed il gradiente ventricolo-aorta si inverte, ma la valvola rimane ancora aperta, per effetto dell'energia accumulata durante la prima parte della sistole. A questa fase si d il nome di protodiastole. 4.3 Diastole isovolumetrica La pressione cade nel ventricolo, perch la sistole terminata, e nell'aorta, perch il sangue procede nel letto circolatorio; quando la velocit di tale caduta superiore nel ventricolo, si ha la chiusura della valvola aortica (secondo tono), seguita da una fase di diastole isovolumetrica, durante la quale la pressione ventricolare cade rapidamente, ma non vi variazione di volume, perch la valvola atrioventricolare non si ancora aperta.
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Pag. 5 di 10
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio
4.4 Riempimento rapido Se si prende in considerazione la curva della pressione atriale, vi si riconoscono tre onde: la prima (onda P) dovuta alla contrazione atriale, che precede quella ventricolare; la seconda (onda C) bifasica, ed dovuta alla protrusione dei lembi valvolari nell'atrio, nella prima parte della si stole isovolumetrica, ed allo spostamento verso il basso dell'anello di congiunzione atrioventricolare, in seguito; la terza onda (onda V) dovuta all'accumularsi del sangue nell'atrio, durante tutta la sistole ventricolare. Pertanto, la diastole isovolumetrica si interrompe ad una pressione relativamente alta, a causa dell'onda V atriale, che fa aprire la valvola atrioventricolare durante la caduta di pressione nel ventricolo. La pressione ventricolare per raggiunge il basso valore della diastole, e quindi, all'apertura della valvola, il gradiente di pressione atrioventricolare notevole. Ne consegue un rapido riempimento del ventricolo circa nel primo terzo della diastole (terzo tono). 4.5 Riempimento lento e si stole atriale Quando l'atrio ha svuotato nel ventricolo il sangue accumulato, continua un riempimento ventricolare assai pi lento, regolato direttamente dal ritorno venoso. Questa fase si conclude con la contrazione dell'atrio, la quale provoca un aumento di pressione nella camera, che per solo parzialmente efficace, data la mancanza di valvole dal lato venoso. L'importanza emodinamica della sistole atriale controversa; non v' dubbio tuttavia che essa contribuisca al riempimento dei ventricoli e possa rappresentare un fattore di regolazione fine della lunghezza delle fibre miocardiche, e quindi, indirettamente, della forza di contrazione. altres probabile che l'onda P provocando un piccolo aumento di pressione anche nel ventricolo, subito seguito da una caduta de]la pressione atriale, metta in movimento i lembi della valvola atrioventricolare, facilitandone la chiusura completa all'inizio della sistole ventricolare. La fase di riempimento ventri colare rapido rende possibile, entro certi limiti, l'accorcimento della diastole senza che sia compromessa la successiva gettata sistolica. Pertanto, a parit di altri fattori, la gettata cardiaca legata alla frequenza da una relazione parabolica. Durante la diastole la pressione ventricolare aumenta molto poco, in funzione del volume di riempimento: tale funzione esponenziale perch la compliance ventricolare va diminuendo con l'estensione delle fibre miocardiche; tuttavia, per variazioni limitate del volume, pu essere considerata una funzione lineare. La presenza del pericardio limita la possibilit di riempimento del cuore in situ, riducendone ulteriormente la compliance. 5. I VASI Il sistema circolatorio costituito dalla piccola e dalla grande circolazione (rispettivamente, il circolo polmonare ed il circolo sistemico), in serie tra di loro. Parleremo pi estesamente del circolo sistemico, che collega il ventricolo sinistro all'atrio destro, attraverso una serie di tubi, di caratteristiche diverse, che sono disposti a formare numerosi circuiti in parallelo fra loro (circoli distrettuali). 5.1 I tubi In base alla dislocazione, al calibro ed alla struttura, i vasi vengono suddivisi in: arterie, arteriole, capillari, venule e vene. Ciascuno di questi elementi svolge funzioni fisiologiche diverse, dettate essenzialmente dalle propriet biofisiche delle pareti. I materiali che costituiscono, in proporzioni diverse, le pareti vasali sono: endotelio, fibre collagene, fibre elastiche, fibre muscolari lisce. 5.2 Endotelio
Pag. 6 di 10 Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Fisiologia dell'apparato cardiocircolatorio
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
La parte interna di tutti i vasi rappresentata da un rivestimento continuo di cellule appiattite e compatte, che realizzano un tessuto estremamente liscio, tale da prevenire la coagulazione del sangue e da assicurarne la scorrevolezza. Fra le cellule endoteliali sono compresi elementi secretori, la cui importanza funzionale sta diventando sempre pi evidente. 5.3 Fibre collagene L'endotelio sostenuto da una serie di elementi connettivali (membrana basale), pi o meno complessi. Nel caso pi semplice, rappresentato dai capillari, la membrana basale rappresentata da un unico strato di fibre collagene; queste per si trovano anche nei vasi a parete maggiormente strutturata, con la funzione di limitarne l'estensibilit. 5.4 Fibre elastiche Fra gli elementi del connettivo sono comprese fibre elastiche, la cui presenza determina le caratteristiche dinamiche delle pareti. Tali fibre si comportano in maniera complessa, presentando non linearit ed isteresi. 5.5 Fibre muscolari lisce Le pareti dei vasi possono contenere una percentuale variabile di elementi contrattili, disposti secondo la circonferenza, oppure variamente avvolti a spirale. Si tratta di cellule muscolari lisce di tipo particolare, dotate di autoeccitabilit (aumentata in risposta allo stiramento), plasticit (stress relaxation), sensibilit a messaggi umorali, veicolati dal sangue o dal liquido extracellulare, e, almeno parzialmente, innervate dal sistema simpatico. probabile che la popolazione delle cellule muscolari dei vasi non sia omogenea. A seconda della direzione delle fibre muscolari, l'effetto prevalente della loro contrazione si esplica sulla capacitanza, oppure sulla resistenza dei vasi. 5.6 Arterie La grande circolazione ha inizio da un unico vaso, l'aorta, che esce dal ventri colo sinistro e si estende fino alla biforcazione iliaca. Nel suo decorso, essa emette numerose collaterali e si riduce progressivamente di diametro. Queste caratteristiche (diramazioni e riduzione di calibro) si riscontrano anche nei rami dell'aorta, e si ritrovano, invertite, nel compartimento venoso. Perci una corretta rappresentazione del sistema circolatorio costituita da un doppio albero fortemente ramificato e rastrellato (questa rappresentazione non include i capillari): la comune modellizzazione di tubi dicotomizzati non realistica. Le pareti arteriose contengono tutti gli elementi del connettivo, ma in proporzioni variabili: prevalgono le fibre elastiche nelle arterie di maggior calibro, mentre, passando nei rami pi piccoli, aumenta il numero delle fibre muscolari. Le variazioni di composizione delle pareti sono continue fino all'estremit distale delle arterie che d origine alle arteriole. La funzione principale delle arterie affidata alla loro componente elastica, che consente l'accumulo di sangue e di energia potenziale, durante la sistole, e la restituzione durante la diastole (effetto "windkessel"). L'attivit della muscolatura liscia provoca variazioni delle caratteristiche dinamiche delle pareti, modificandone la compliance. 5.7 Arteriole Fra arterie e capillari sono interposti brevi tratti di vaso dotati di una importante tunica muscolare a disposizione circolare, la cui contrazione regola il calibro, provocandone anche profonde modificazioni. Le arteriole vengono considerate i principali elementi resistivi, ed infatti attraverso esse ha luogo la maggior caduta di pressione dell'intero sistema. Il raggio delle arteriole inferiore a 50 m, ed il loro numero molto alto, ma minore del numero dei capillari.
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Pag. 7 di 10
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio
5.8 Capillari Questi vengono anche definiti i vasi di scambio, in quanto la composizione semplificata delle loro pareti permette il passaggio di gas, acqua, sostanze disciolte e di alcune cellule. Gli scambi avvengono per diffusione e per gradienti pressori e sono regolati dalla selettiva permeabilit capillare, determinata principalmente dalle dimensioni dei pori che attraversano la membrana basale. Esistono capillari fenestrati, la cui permeabilit, anche all'acqua, particolarmente elevata. Non tutti gli elementi costituitivi del plasma possono attraversare la barriera capillare: in particolare, le proteine di peso molecolare superiore a 60000 dalton rimangono nel plasma. Pertanto i capillari funzionano come membrane semipermeabili nei confronti delle proteine, creando gradienti osmotici (pressione colloido-osmotica). 5.9 Vene e venule Le venule, all'uscita dai capillari, sono dotate di una discreta tunica muscolare, che, regolandone il calibro, contribuisce ad aggiustare la caduta di pressione attraverso i capillari (e quindi la pressione di filtrazione capillare). Le vene vere e proprie sono tubi sottili e poco elastici: la loro parete costituita prevalentemente di fibre collagene, con una scarsa componente muscolare a disposizione quasi longitudinale. L'attivit della muscolatura liscia provoca essenzialmente variazioni di compliance, facendo delle vene un importante serbatoio dinamico di sangue. Le vene degli arti inferiori sono dotate di valvole parziali che contrastano l'effetto della gravit sul ritorno venoso. La fisiologia del compartimento venoso non completamente nota, e presenta aspetti di particolare difficolt alla modellizzazione, dato il basso regime di flusso e la forma spesso ellittica di questi vasi . 6. PRINCIPI DI EMODINAMICA Il cuore spinge ad ogni sistole un certo volume di sangue nell'aorta; ma a causa della resistenza de1 circuito e dell'elasticit dei vasi, una parte dell'energia cinetica impressa dalla contrazione ventricolare al sangue si trasforma in energia potenziale (pressione), nella misura in cui una frazione della gettata sistolica viene accolta dalla dilatazione dell'aorta. Si genere un'onda pressoria (onda sfigmica), che raggiunge il valore massimo della pressione ventricolare, ma, alla chiusura della valvola aortica, non segue pi la caduta pressoria del ventricolo, bens scende esponenzialmente, dopo una piccola e brusca oscillazione dovuta alla chiusura della valvola aortica (incisura dicrota). Pertanto la pressione nell'aorta, ed in tutto il sistema arterioso, rimane relativamente alta durante la diastole. Si possono quindi indicare per la pressione arteriosa un valore sistolico, un valore telediastolico ed un valore medio, rispettivamente pari a 120, 80 e 95 mmHg, come valori basali indicativi. L 'onda sfigmica si propaga lungo le arterie con una velocit pi elevata di quella del sangue, ed responsabile del polso, evidente alla palpazione di qualunque arteria periferica. Il cuore espelle 5-6 L di sangue al minuto (gettata cardiaca) suddivisi in 70-80 battiti. I valori normali della gettata e della frequenza cardiaca sono variabili da specie a specie e fra individui: in generale, la gettata proporzionale alla superficie corporea (ed direttamente correlata al consumo di ossigeno), e la frequenza inversamente proporzionale alla massa corporea. Il flusso di sangue che entra nell'aorta ad ogni sistole viene ripartito nei circoli distrettuali, in funzione delle singole resistenze. La distribuzione della gettata cardiaca non uniforme, ed controllata sia dall'innervazione autonoma, sia da fattori locali. 6.1 Ritorno venoso
Pag. 8 di 10 Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Fisiologia dell'apparato cardiocircolatorio
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Poich il cuore sostanzialmente inserito in un circuito chiuso, la quantit di sangue che esso pompa deve essere uguale a quella che vi arriva. convinzione prevalente che il ruolo del cuore consista in pratica nello spostare il sangue dalle vene alle arterie: tutti i meccanismi di regolazione del cuore servono ad ottimizzare questa funzione, ma non a regolare la gettata cardiaca, che dipende esclusivamente dal ritorno venoso, quando il cuore non sia insufficiente. A sua volta, il ritorno venoso una funzione della pressione di riempimento del sistema (pressione circolatoria media), che dipende dal volume di sangue e dalla capacitanza complessiva. In definitiva, quindi, la gettata cardiaca regolata dai meccanismi che controllano queste grandezze. Non vi spazio per trattarli esaurientemente, ma ricordiamo che nella regolazione del volume entrano fattori ormonali e renali, ed anche fattori fisici; nella regolazione della capacitanza gioca un ruolo prevalente l'attivit della muscolatura liscia del compartimento venoso. 6.2 Rapporto pressione-flusso Le leggi che governano il moto dei fluidi in un sistema di tubi sono applicabili, con notevoli semplificazioni, anche al sistema cardiocircolatorio. La pi nota la legge di Poiseuille, che stabilisce che il flusso proporzionale alla differenza di pressione fra i due capi del tubo divisa per la resistenza. La resistenza dipende dalla geometria del tubo e dalla viscosit del liquido che vi circola; in particolare, inversamente proporzionale alla quarta potenza del raggio del tubo. Per caratterizzare l'emodinallica del sistema circolatorio assai diffusa l'applicazione della legge appena enunciata: conoscendo la pressione aortica media e la gettata cardiaca, si possono calcolare le resistenze periferiche totali con una semplice divisione (spesso usata un'unit di misura empirica: URP=mmHg/ml/min). Si ottiene cos una valutazione della "opposizione media complessiva al moto del sangue". Un aumento di resistenza sar interpretato come vasocostrizione, ed una riduzione come vasodilatazione. possibile valutare anche l'emodinamica distrettuale, sostituendo alla gettata cardiaca il flusso del distretto di interesse. Tuttavia considerare l'emodinamica solo in termini di resistenza riduttivo, e porta a conclusioni parziali, se non errate. Le ragioni di questa affermazione verranno soltanto elencate qui di seguito, senza commenti, per necessaria brevit: 1) il flusso pulsatile; 2) i tubi sono elastici, ramificati e rastrellati (con conseguente effetto capacitivo, perdita di carico e riflessioni); 3) il sangue non un fluido newtoniano; 4) l'ematocrito e la temperatura variano nel circuito; 5) fra arterie e vene compreso un compartimento filtrante; 6) il flusso pu non essere laminare. 6.3 Autoregolazione Poich i vasi sono elastici, il rapporto pressione-flusso (resistenza) non pu essere costante, in quanto la pressione all'interno del tubo lo fa dilatare (legge di Laplace): il flusso pertanto dovrebbe aumentare proporzionalmente di pi, per ogni aumento di pressione fino al limite di rottura della parete. Questo non per il comportamento della maggior parte dei distretti circolatori funzionanti in condizioni normali, nei quali il flusso rimane quasi costante, di fronte a variazioni anche ampie della pressione. A questa propriet si d il nome di autoregolazione: ne parler il Prof. Pinotti. 6.4 Microcircolazione
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Pag. 9 di 10
Prof. Marcello Bracale Appunti del corso di Elettronica Biomedica
Fisiologia dell'apparato cardiocircolatorio
Abbiamo gi affermato che la reologia dei piccolissimi vasi controversa, a causa delle difficolt teoriche nella formulazione di leggi appropriate e di difficolt tecniche nella determinazione del flusso capillare. Un modello credibile di microcircolazione disponibile soltanto per quei tessuti a distribuzione bidimensionale (mesentere, padiglione dell'orecchio del coniglio, ala di pipistrello) nei quali possibile una visualizzazione diretta dei capillari. Si proposta una struttura a moduli, in cui da ogni arteriola parte un capillare preferenziale, direttamente abboccato all'estremit venulare; questa ansa capillare racchiude un'area rifornita da rami che si staccano dal capillare preferenziale e sono ampiamente anastomizzati fra loro (capillari nutritizi); ogni ramo controllato da una cellula mioepiteliale (sfintere precapillare), che contraendosi ne occlude il lume; l'attivit contrattile di queste cellule fasica (pulsazioni), ed regolata da fattori locali. In alcuni casi esistono anche cortocircuiti (shunts) arterovenosi, controllati dal sistema simpatico, che possono escludere completamente i capillari dalla circolazione. 6.5. Filtrazione capillare Accenneremo brevemente a questa funzione, che oltre a costituire la ragion d'essere dei capillari, partecipa alla regolazione della dinamica cardiocircolatoria. Ci riferiremo quindi in particolare agli scambi di liquido. Il sangue perde la sua pulsatilit attraversando le arteriole ed arriva ai capillari preferenziali con una pressione che regolata dal tono arteriolare; subisce quindi un'ulteriore perdita di pressione nel decorso del capillare, e questa regolata dalla resistenza venulare. All'ingresso del capillare la pressione ha un valore di circa 35 mmHg, che tende a spingere acqua negli spazi interstiziali. Entrano in gioco altre tre forze, e cio la pressione idrostatica dell'interstizio e le pressioni colloido-osmotiche del plasma e dell'interstizio. I valori di tutte queste forze sono difficili da determinare sperimentalmente, e vi notevole controversia: in particolare, i valori assoluti delle pressioni colloido-osmotiche sono influenzati dalla nuvola cationica che circonda le molecole proteiche, aumentandone l'attivit osmotica in maniera difficilmente prevedibile (effetto Donnan); inoltre, con particolari accorgimenti sono stati misurati valori negativi per la pressione idrostatica interstiziale, ma non ancora chiaro se tali valori siano reali, o dovuti ad artefatti tecnici. A prescindere dai valori effettivi delle pressioni che entrano in gioco, chiaro che all'ingresso dei capillari la forza netta spinge l'acqua verso l'interstizio, mentre all'altro capo prevalgono le forze per il riassorbimento: il bilancio fra i movimenti dell'acqua nelle due direzioni dipende comunque dai valori medi di queste forze. Di norma la filtrazione leggermente prevalente sul riassorbimento, ed il liquido in pi che non torna nei capillari va a formare la linfa. La quantit di liquido che effettivamente attraversa le pareti di un capillare nell'unit di tempo dipende anche dalla sua permeabilit (coefficiente di filtrazione). L 'equilibrio fra filtrazione e riassorbimento si altera quando cambia la pressione i9rostatica, riducendo o aumentando rapidamente il volume del plasma circolante. Pertanto ] capillari partecipano alla regolazione generale dell'emodinamica. Bibliografia [1] HONIG C.R., Fisiologia cardiovascolare attuale. Centro Scientifico Torinese, 1982. [2] KATZ A.M., Fisiologia del cuore. Centro Scientifico Torinese, 1978.
Pag. 10 di 10
Napoli, 6 Marzo 2002
Rif. Int.: Fisiologia dell'apparato cardiocirgolatorio.doc/ GV - Rev 1
Potrebbero piacerti anche
- Ringiovanire Con Il Plasma Sanguigno Dei GiovaniDa EverandRingiovanire Con Il Plasma Sanguigno Dei GiovaniNessuna valutazione finora
- Citometria a flusso:principi generali e applicazione allo studio di alcune malattie ematologicheDa EverandCitometria a flusso:principi generali e applicazione allo studio di alcune malattie ematologicheNessuna valutazione finora
- Fisiologia - Fisica Dell'EcgDocumento23 pagineFisiologia - Fisica Dell'EcgBenjaminMeghnagi0% (1)
- Fisiologia Del Sistema CardiocircolatorioDocumento175 pagineFisiologia Del Sistema Cardiocircolatorioriky1000Nessuna valutazione finora
- Origine e Propagazione Dell'Eccitamento Nel CuoreDocumento16 pagineOrigine e Propagazione Dell'Eccitamento Nel CuoreRapIoaPer100% (1)
- Fisiologia Degli Apparati (CuoreDocumento146 pagineFisiologia Degli Apparati (CuoreDario Dall'agataNessuna valutazione finora
- MiorisoluzioneDocumento2 pagineMiorisoluzionearabia26Nessuna valutazione finora
- Muscolo LiscioDocumento20 pagineMuscolo Liscioleo.sei.beloNessuna valutazione finora
- FisiologiaDocumento42 pagineFisiologiaLaura TreggiariNessuna valutazione finora
- Fisiologia Generale 5Documento46 pagineFisiologia Generale 5OrlandoCialliNessuna valutazione finora
- Cristal 6Documento32 pagineCristal 6Vale46 RossiNessuna valutazione finora
- 03.ecgmio - Anatomia Vie Di Conduzione e Fisiologia PDFDocumento6 pagine03.ecgmio - Anatomia Vie Di Conduzione e Fisiologia PDFSabrina CenerazzoNessuna valutazione finora
- Biomeccanica Del Tessuto MuscolareDocumento34 pagineBiomeccanica Del Tessuto MuscolareduskyroseNessuna valutazione finora
- FISIOLOGIADocumento6 pagineFISIOLOGIAMariateresa SantorsolaNessuna valutazione finora
- OLIVIERO AUDISIO EstrattoDocumento8 pagineOLIVIERO AUDISIO EstrattoBiancamacarioNessuna valutazione finora
- Cap 4 Riassunto FinDocumento13 pagineCap 4 Riassunto Finandrorru.stefanoNessuna valutazione finora
- Teoria SinapticaDocumento5 pagineTeoria SinapticaFran BisoNessuna valutazione finora
- Elettrocardiogramma Tesina Bioingegneria ElettronicaDocumento31 pagineElettrocardiogramma Tesina Bioingegneria ElettronicasmNessuna valutazione finora
- Fisiologia Del ComportamentoDocumento20 pagineFisiologia Del ComportamentoracheleNessuna valutazione finora
- Dispensa Fisiologia UnitoDocumento497 pagineDispensa Fisiologia Unitodorian88Nessuna valutazione finora
- Muscolo ScheletricoDocumento4 pagineMuscolo ScheletricoHghh NgthhNessuna valutazione finora
- Fisiologia Generale, Marco Virgili, Università Di BolognaDocumento165 pagineFisiologia Generale, Marco Virgili, Università Di BolognaSofia PieriNessuna valutazione finora
- (Med ITA) Fisiologia - Automatismo CardiacoDocumento6 pagine(Med ITA) Fisiologia - Automatismo CardiacoZorayda PatriciaNessuna valutazione finora
- Olom-OraDocumento8 pagineOlom-OrariccardosalviNessuna valutazione finora
- Appunti Modulo 1-2-3Documento84 pagineAppunti Modulo 1-2-3ERIKA BERNOCCHINessuna valutazione finora
- Pubblicazioni Sulle MicrocorrentiDocumento13 paginePubblicazioni Sulle Microcorrenticarne23Nessuna valutazione finora
- S NervosoDocumento104 pagineS NervosoAgostino InzerilloNessuna valutazione finora
- Fisiologia PDFDocumento75 pagineFisiologia PDFMarioNessuna valutazione finora
- Fisiologia CardiacaDocumento1 paginaFisiologia CardiacaGaia BorraccesiNessuna valutazione finora
- 2.fisiologia MuscolareDocumento17 pagine2.fisiologia MuscolareHussam SmithNessuna valutazione finora
- AAA Elettroterapia PDFDocumento51 pagineAAA Elettroterapia PDFOsteofisioNessuna valutazione finora
- Muscolo CardiacoDocumento26 pagineMuscolo CardiacomelissaNessuna valutazione finora
- File Completo IstologiaDocumento56 pagineFile Completo IstologiaSara Chiavacci100% (1)
- 14-Emostasi PrimariaDocumento43 pagine14-Emostasi PrimariaSpinelli PietroNessuna valutazione finora
- Sbob Russo-Calabro 2018-2019 PDFDocumento156 pagineSbob Russo-Calabro 2018-2019 PDFStani SantangeloNessuna valutazione finora
- Tessuto MuscolareDocumento3 pagineTessuto Muscolareyeast60Nessuna valutazione finora
- CuoreDocumento48 pagineCuoreLADYOSCARNessuna valutazione finora
- Lezione 3 (13 Ottobre)Documento9 pagineLezione 3 (13 Ottobre)ste MassariNessuna valutazione finora
- Dispositivi Cardiaci ImpiantabiliDocumento101 pagineDispositivi Cardiaci Impiantabilithecorfiot5Nessuna valutazione finora
- Appunti FisiologiaDocumento30 pagineAppunti FisiologiaWartortle BiancanubbaNessuna valutazione finora
- Istologia 42 - Muscolare Liscio PDFDocumento3 pagineIstologia 42 - Muscolare Liscio PDFAli S SaadNessuna valutazione finora
- 22 Lezione Biomeccanica MuscoloDocumento36 pagine22 Lezione Biomeccanica MuscoloFlavio VillaNessuna valutazione finora
- FISIOLOGIADocumento30 pagineFISIOLOGIAlorenzo carliniNessuna valutazione finora
- Fisiologia e Biologia Per Corso Di Ingegneria BiomedicaDocumento13 pagineFisiologia e Biologia Per Corso Di Ingegneria BiomedicaMarco FunaroNessuna valutazione finora
- Il MuscoloDocumento25 pagineIl MuscoloSimone CipollettiNessuna valutazione finora
- Trasporti Di MembranaDocumento10 pagineTrasporti Di MembranaFrancesco BorealeNessuna valutazione finora
- Il Battito CardiacoDocumento4 pagineIl Battito CardiacoGiulia GiuffridaNessuna valutazione finora
- FISIOLOGIA AppuntiDocumento70 pagineFISIOLOGIA AppuntiMarta OreficiniNessuna valutazione finora
- Ematologia Lez 18Documento25 pagineEmatologia Lez 18SIMONA ACANFORANessuna valutazione finora
- Fisiologia UmanaDocumento99 pagineFisiologia UmanaLuis Criscuolo100% (1)
- Attività Elettrica Del CuoreDocumento26 pagineAttività Elettrica Del CuoreStella FilanteNessuna valutazione finora
- Biologia 31 - NucleoDocumento3 pagineBiologia 31 - NucleoFrancesco TarulloNessuna valutazione finora
- Sistema Nervoso EntericoDocumento3 pagineSistema Nervoso EntericophotopemNessuna valutazione finora
- Fisiolgia-Mauro13-Cellule Autoritmiche Ed Innervazione Autonoma Del CuoreDocumento5 pagineFisiolgia-Mauro13-Cellule Autoritmiche Ed Innervazione Autonoma Del CuorecosedasapereNessuna valutazione finora
- 12 Citoscheletro PDFDocumento44 pagine12 Citoscheletro PDFDiego Flores EgüezNessuna valutazione finora
- Verifica Di AnatomiaDocumento3 pagineVerifica Di AnatomiaGelsomino GrilloNessuna valutazione finora
- Tessuto Muscolare PDFDocumento15 pagineTessuto Muscolare PDFLuis CriscuoloNessuna valutazione finora
- MITOCONDRIDocumento4 pagineMITOCONDRIMartina PorcuNessuna valutazione finora
- Conta GlobuliDocumento8 pagineConta Globulimatijacej03speedNessuna valutazione finora
- 1 Potenziale Di Equilibrio Di NernstDocumento5 pagine1 Potenziale Di Equilibrio Di NernstClaudia OrlannoNessuna valutazione finora
- Allergia Sistemica Al Nickel e DietaDocumento24 pagineAllergia Sistemica Al Nickel e DietaSergio Oliva100% (1)
- Vocab Idiomatiche AnimaliDocumento11 pagineVocab Idiomatiche AnimaliPasquale CicchettiNessuna valutazione finora
- Le Malattie Del Legno Della Vite Di Origine Fungina: Salvatorica Serra Renzo PerettoDocumento44 pagineLe Malattie Del Legno Della Vite Di Origine Fungina: Salvatorica Serra Renzo PerettoRoberta PippiNessuna valutazione finora
- Parete Addominale PosterioreDocumento4 pagineParete Addominale Posteriorealessan9Nessuna valutazione finora
- Garoni Il Canile Come Centro Servizi PDFDocumento175 pagineGaroni Il Canile Come Centro Servizi PDFmarinagrossi5212Nessuna valutazione finora