Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Dolori Dentali e Orofacciali PDF
Caricato da
Sina MardukTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Dolori Dentali e Orofacciali PDF
Caricato da
Sina MardukCopyright:
Formati disponibili
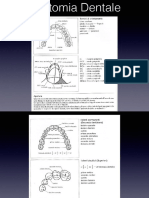
Dolori dentali e oro-facciali diagnosi differenziale
Sintesi della relazione tenuta da Nicola Perrini al 45 Congresso degli AdB (Rimini, 16-18 maggio 2002)
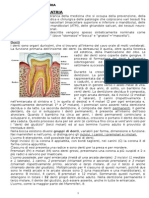
Introduzione E' esperienza quasi quotidiana per l'odontoiatra ricevere un paziente, affetto da dolore, che gli si rivolge con la speranza e la fiducia di esserne liberato. Cos inizia quello che si pu chiamare "il gioco del dolore" (S. Seltzer), che ha un esito spesso felice per il paziente e per il medico, ma altre volte insoddisfacente per entrambi. Il terapeuta si confronta infatti con il compito non sempre facile di diagnosticare la causa del dolore onde poterlo, con adeguato trattamento, eliminare. Se il problema non viene risolto, il paziente ritorna e il dentista cambia la diagnosi e la terapia e, qualora manchi di nuovo il successo, inizia un processo di diminuzione di fiducia del paziente, che si rivolge a un altro odontoiatra, con cui pu ricominciare "il gioco del dolore", talvolta lungo e frustrante per la persona sofferente e per il curante. Allo scopo di mettersi nelle migliori condizioni possibili di risolvere i problemi del paziente che ha dolore occorre che il professionista abbia delle cognizioni abbastanza precise e corrette. L'argomento dei dolori oro-facciali comprende accanto a quelli di origine prettamente dentale, di competenza odontoiatrica, quelli di origine nasale, sinusale, oculare, otica; vi sono poi i vasti capitoli delle sindromi nevralgiche e di quelle neurovascolari. Non possibile in questa sede trattare in modo esauriente un tema di tale estensione per cui ci si occuper dei dolori da patologie dentali e delle sindromi a esse connesse, particolarmente per quanto attiene alla diagnosi differenziale. Dolori di origine dentale Nel gruppo dei dolori da patologie dentali si distinguono principalmente: 1) l'ipersensibilit dentinale, 2) la sindrome del dente incrinato, 3) i dolori da patologia pulpare, 4) i dolori da patologia periapicale; 5) i dolori da patologia parodontale. Per comprendere le caratteristiche dei singoli quadri clinici e per orientarsi nella diagnosi differenziale, si deve sapere che la polpa possiede essenzialmente due tipi di fibre nervose. Uno rappresentato dalle fibre A-, mieliniche, abbastanza grosse, con alta velocit di conduzione, che sono devolute in parte alla sensibilit dolorifica, peculiarmente alla sensibilit termica e tattile. Sono ubicate soprattutto alla periferia della polpa, particolarmente nelle zone dei cornetti e del tetto pulpari, mentre tendono a diminuire di numero, fin quasi a sparire, man mano che si procede apicalmente verso la zona del colletto. L'altro tipo costituito dalle fibre C, nocicettive, amieliniche, essenzialmente dolorifiche, situate eminentemente al centro della polpa (Figg. 1-2-3).
Figg. 1, 2, 3 - Classificazione delle fibre nervose, differenza fra fibre A- e C e rispettiva ubicazione della polpa
Alcune caratteristiche di queste fibre aiutano nel porre meglio le diagnosi differenziali: le fibre mieliniche, periferiche sono pi sensibili agli stimoli termici, sia al freddo che al caldo, quelle all'interno della polpa sono sensibili solamente (o quasi) al caldo. Le fibre pi periferiche non tendono a dare dolore irradiato, cio forniscono una sensazione dolorifica esattamente riferita alla zona dove vengono stimolate, mentre le fibre amieliniche possono dare molto spesso dolore irradiato. L'aumento della pressione pulpare, l'ipossia e l'infiammazione sono in condizione di attivare le fibre amieliniche, mentre le fibre mieliniche non sono sensibili o lo sono scarsamente a questi fenomeni. Quindi le fibre amieliniche sono coinvolte nei dolori che si avvertono quando c' una compromissione, spesso irreversibile, della polpa. Si inquadrano ora questi concetti nelle cinque evenienze dolorifiche elencate sopra. Ipersensibilit dentinale Per ipersensibilit dentinale si intende una breve e violenta reazione dolorosa, provocata o in certi momenti spontanea, che parte dalla dentina esposta, scatenata da stimoli termici, meccanici e chimico-osmotici. Le teorie proposte per spiegare questa sensibilit aberrante sono tre. La prima, teoria nervosa, presuppone che le fibre nervose penetrino nei tubuli dentinali e quindi vengano stimolate direttamente o indirettamente tramite il fluido che riempie il lume tubulare. E' un'ipotesi ben suffragata da prove morfologiche: a livello dei cornetti e della camera pulpari la percentuale dei tubuli direttamente innervati ammonta al 45% del totale, mentre verso il colletto scende all'1,3%, nella radice poi addirittura allo 0,1% - 0,01%. Questo meccanismo spiegherebbe quindi soltanto la sensibilit legata alla met coronale della camera pulpare. La seconda, ipotesi odontoblastica, suppone che l'odontoblasta sia inteso come recettore, in contatto, mediante una sinapsi, con la fibra nervosa sensitiva. E' l'ipotesi pi debole perch un recettore una cellula che risponde in maniera violentissima a stimoli deboli,al contrario l'odontoblasta risponde molto lentamente a stimoli intensi. Riguardo alla terza ipotesi, quella idrodinamica, secondo Gysi che la descrisse nel 1901, le fibre nervose contrarrebbero rapporto solo con il polo caudale dell'odontoblasta e verrebbero stimolate dagli spostamenti dell'odontoblasta che verrebbe stirato nel tubulo o schiacciato verso il centro della polpa, a seconda dei vari stimoli sulla dentina esposta. E' un'ipotesi suggestiva, per ha scarso supporto morfologico perch non spiega l'ipersensibilit, ad esempio al colletto o alla radice, dove gli odontoblasti sono praticamente privi di fibre sensitive poich in queste zone non presente il plesso di Raschkoff (che termina come visto a met della corona) (Fig. 4).
fig.4 schema delle tre teorie sulla patogenesi dell'ipersensibilit dentinale
Sono state avanzate altre teorie, quale quella dell'infiammazione neurogena, ma a tutt'oggi non sono disponibili ipotesi alternative, scientificamente dimostrate, circa l'ipersensibilit dentinale. Questa sindrome si instaura in presenza di dentina esposta (specialmente nell'area cervicale) per usura, abrasione, erosione, per difetti dello smalto oppure per cause iatrogene, quali procedure conservative, protesiche, parodontali, ortodontiche, chirurgiche ecc. L'odontoiatra deve essere in condizione di distinguere una ipersensibilit dentinale da uno stato pulpitico, anche perch molte volte le pulpiti esordiscono con sintomi di ipersensibilit. La sindrome da ipersensibilit dentinale transitoria, alterna periodi di acuzie a periodi di quiescenza. Una conferma diagnostica si pu avere (a prescindere da quale sia il meccanismo patogenetico) ripristinando la chiusura dei tubuli verso l'esterno con l'applicazione in studio di sealant, ossalati ecc., oppure mediante terapia domiciliare con fluoruri o altro: i sintomi cessano o diminuiscono in modo rilevante. Non presente nessun segno radiografico.
Nel corso degli ultimi 150 anni si impiegato un numero sterminato di sussidi per cercare di far fronte alla ipersensibilit dentinale: ci significa che la patogenesi di questa sindrome ancora tutta da scoprirsi al pari della sua specifica terapia. La terapia sintomatica, ha lo scopo, non sempre raggiungibile, di eliminare il sintomo principale che il dolore, mediante l'occlusione dei tubuli. Ovviamente il carattere acuto, localizzato e transitorio del dolore indica chiaramente che esso mediato dalle fibre A-. Se dopo la rimozione dello stimolo rimane il dolore o se questo insorge spontaneamente, significa che sono attive le fibre C, al centro della polpa e che gi in atto un danno pulpare. Sindrome del dente incrinato Il dentista deve essere in grado di porre diagnosi di dente incrinato; i sintomi sono essenzialmente due, sempre abbinati: 1) il fortissimo dolore allo stimolo termico, al freddo nella fase iniziale, mentre successivamente diminuisce il dolore al freddo e aumenta quello al caldo, 2) dolore intenso alla masticazione. L'abbinamento di questi due sintomi fornisce un'altissima probabilit di presenza di una incrinatura o di una microfrattura. Una conferma della diagnosi viene dal test del freddo con stick di ghiaccio (ricavato da una siringa a cui si sia tagliata la punta in modo che esca una matita di ghiaccio che si pone sul dente) e dal test della masticazione (interponendo tra le due arcate il foglietto di piombo contenuto nelle pellicole radiografiche piegato in quattro): quando il paziente stringe il foglietto si adatta, svolgendo un'azione dilatante sul dente, per cui, se c' un'incrinatura, questa tende ad aprirsi evocando un dolore fortissimo (Fig. 5). Si comprende facilmente come non sia possibile con nessun mezzo sigillare queste fessure, si possono solo eliminare asportando tutta la dentina interessata, il che possibile a patto che l'incrinatura sia obliqua e non interessi verticalmente la radice. In questo caso la prognosi del dente diventa infausta, per cui si deve essere sicuri della diagnosi. Si devono rimuovere i restauri per evidenziare la linea di frattura, il che si ottiene meglio per mezzo della transilluminazione o di coloranti (anche di tintura di iodio). Si presentano tre casi clinici. Il primo tipico con la presenza dei due sintomi: si rimuove l'otturazione e si vede come lo iodio indichi gi rima di frattura, che interessa tutto il tetto della camera pulpare, eliminato il quale e asportata la relativa polpa, si vede che la frattura prosegue sulla radice (come si evidenzia anche dopo l'estrazione (Fig. 6). Istologicamente la linea di frattura si presenta come una voragine ampia pi di 100 micron, infarcita di batteri che hanno determinato aree di necrosi pulpari (Fig. 7).
fig. 5 - I due test di conferma diagnostica della sindrome del dente incrinato
fig. 6 - Frattura verticale, estesa alla radice, in dente otturato vitale
fig. 7 - Quadro istopatologico relativo al dente della figura precedente
In questa fase presente ancora la risposta al freddo, in una immediatamente successiva inizier la grossa risposta al caldo. Il secondo caso riguarda una signora di una certa et che lamenta a carico di un dente vitale dolori violenti al freddo e alla masticazione e rifiuta l'estrazione; dopo dieci giorni i batteri hanno prodotto la distruzione del setto osseo interradicolare: vi una lesione della biforcazione passante, con fuoriuscita di pus (Fig. 8).
fig 8 - frattura verticale, estesa alla radice, in dente integro (evoluzione)
Il terzo il caso di un dente devitalizzato (in modo corretto) che d dolore fortissimo alla masticazione e alla percussione; manca ovviamente la sensibilit termica, mentre il sondaggio parodontale riscontra un difetto tubulare netto esteso fino all'apice, nonostante la radiografia non mostri alcun segno. La diagnosi di frattura verticale di radice implica l'estrazione, che viene rifiutata dal paziente il quale dopo un mese si presenta con la distruzione ossea del setto interdentale, con pregiudizio anche per il canino adiacente. L'attesa ha comportato un peggioramento notevole della situazione (Fig. 9).
fig.9 - frattura verticale, estesa alla radice, in dente devitalizzato (evoluzione)
Dolore da patologia pulpare Nel dolore pulpare i pazienti usano espressioni colorite per descrivere il tipo di sensazione dolorosa che provano: acuta, lancinante, urente, diffusa, a fitte ecc. E' fondamentale ricordare che non esiste alcuna relazione fra le caratteristiche del dolore (che sono condizionate dalla sensibilit individuale) e lo stato istopatologico della polpa. La maggior parte delle volte le pulpiti sono silenti, quiescenti; danno dolore solo le pulpiti croniche parziali o totali con presenza di necrosi parziali. Si tratta di quelle lesioni pulpari in cui si ha la colliquazione di una parte del tessuto pulpare in un contesto di polpa che ancora vitale (Fig. 10). I dolori sono lancinanti, continui, gravativi, impediscono al paziente di dormire la notte, si accentuano con la posizione sdraiata, si attenuano in posizione eretta e a volte tendono a diminuire con l'applicazione del freddo, mentre si esacerbano moltissimo con il caldo.
fig. 10 - quadri istopatologici di pulpiti croniche parziali e totali con necrosi parziali
Le altre forme pulpitiche sono praticamente prive di sintomi: la pulpite cronica di per se stessa completamente asintomatica e la cosiddetta pulpite acuta praticamente non esiste, perch non uno stato clinico ma istopatologico, il quale dura da poche ore a un giorno al massimo ed asintomatico. Quella che viene comunemente definita come pulpite acuta solamente la sintomatologia acuta di una pulpite cronica riacutizzata. Le forme che l'insegnamento tradizionale, fortemente datato rispetto alle conoscenze attuali, molte volte definiva come iperemia pulpare e pulpite sierosa non meritano la dignit di patologia specifica, in quanto sono momenti successivi del processo di angioflogosi (che la fase iniziale dell'infiammazione) e pertanto rappresentano soltanto quadri istopatologici che coesistono in tutte le patologie pulpari. Si eviti la brutta figura di formulare delle diagnosi (quale quella di iperemia pulpare) che oggi sono ingiustificabili. Che cosa si richiede all'odontoiatra? Egli deve semplicemente stabilire se il dente che d dolore ha una patologia reversibile, che quindi pu essere trattata in maniera conservativa, mantenendo la polpa o se il tessuto pulpare ha subito un danno irreversibile per cui deve essere eliminato. Per fare questa differenziazione, verso una sintomatologia dolorosa basta applicare uno stimolo termico o meccanico: nel caso di pulpite reversibile il dolore che si instaura moderato e cessa immediatamente appena eliminato lo stimolo. In caso contrario il dolore aumenta notevolmente e persiste per un certo tempo: ci espressione di un danno irreversibile del tessuto pulpare, perch con gli stimoli termici, soprattutto con il caldo, si produce un aumento della pressione pulpare, che nell'infiammazione gi sopra la norma, per cui brevi incrementi di temperatura evocano dei dolori veramente lancinanti. E' una diagnosi semplice perch il dentista deve scegliere fra due sole possibilit: ovviamente vi sono margini di errore ma, anche sbagliando nello scambiare una pulpite irreversibile per reversibile, il danno relativo in quanto il paziente ritorna il giorno successivo e il gioco del dolore viene chiuso subito. Riassumendo quanto detto finora, la prima diagnosi differenziale va posta fra dolore dentinale e dolore pulpare: il primo acuto, lancinante, insorge rapidamente per uno stimolo esterno e deriva dalla stimolazione delle fibre A-, il secondo forte, pulsante, sordo, si instaura sempre per un aumento della pressione intrapulpare, dovuto alla stimolazione delle fibre C (nelle infiammazioni estese sono ovviamente interessate anche le fibre A- e quelle autonome). Quindi nel test al freddo la risposta con un dolore acuto depone per esposizione dentinale o per pulpite reversibile, mentre l'insorgere lento del dolore d gi un segno di irreversibilit del danno. La risposta al freddo indica polpa sana, il test al caldo (con la guttaperca riscaldata) fortemente positivo nelle pulpiti con necrosi parziali e scarsi resti pulpari. Va posta attenzione nell'eseguire il test al caldo che, quando positivo, molto doloroso: bisogna essere pronti a raffreddare il dente con un getto di acqua (con la siringa in mano). La validit dei test termici si basa sul confronto fra le risposte del dente testato e di un dente di controllo, per cui occorre sempre testare i denti dell'arcata controlaterale. Se si evoca una risposta diversa da quella di un dente sano generalmente si autorizzati a pensare a un interessamento dell'organo pulpare, mentre quando non si provoca alcuna reazione si pu essere ragionevolmente certi che la polpa non soggetta ad alcun processo patologico. In caso di dubbio preferibile astenersi da terapie invasive e osservare un periodo di attesa; infatti, come si vedr in seguito, un dolore molto simile a quello delle pulpiti pu non dipendere dal dente stesso, ma da altre strutture lontane. Se nei casi di necrosi pulpari parziali il paziente spesso indica in maniera precisa, toccandolo con il dito, il dente che gli duole, altre volte il dolore non ben localizzato, o addirittura riferito ad altri denti della stessa emiarcata o della controlaterale o addirittura a zone del viso. Il paziente lamenta per esempio dolore a un quarto inferiore, il quale per non presenta nessuna condizione che giustifichi il dolore; si cominci allora anzitutto a vedere se vi sia qualche
altro dente che possa giustificare una sensazione dolorosa riflessa in quella zona; in caso negativo si valuteranno anche altre eventualit (non dentali, come si vedr pi avanti). Per comprendere il dolore riflesso occorre ricordare che le fibre sensitive del trigemino afferiscono a un nucleo situato nel ponte, il nucleo caudale. Nelle diverse sezioni di questo, che hanno una corrispondenza topografica secondo la mappa di innervazione del viso (Fig. 11), arrivano gli stimoli che provengono dai denti, dalle gengive, dalla muscolatura, dalla cute, dalle ghiandole salivari, dalla lingua ecc. Non essendo la polpa dentale dotata di propriocettori, pu avvenire che impulsi di origine diversa (i quali poi tramite il lemnisco trigeminale vanno alla circonvoluzione postcentrale, sensitiva, della corteccia cerebrale) vengano a sovrapporsi fra di loro, per cui si ha come una confusione. La localizzazione della sensazione dolorosa non ha corrispondenza con la sua origine reale, il che complica notevolmente il problema diagnostico. Vi sono di conseguenza due eventualit di riflessione dei dolori pulpari: su altri denti o su zone del viso. Esempi frequenti di irradiazione dolorosa (su base statistica) della prima specie: ai tre molari superiori con partenza dai due premolari inferiori, a tutta l'emiarcata superiore con partenza dal canino superiore, ai due premolari inferiori a partenza dal canino superiore. Esempi per il secondo tipo di irradiazione: gli incisivi centrali e laterali irradiano nella zona del seno frontale, il canino e il primo premolare nella fossa canina, allo zigomo e lateralmente all'orbita; il secondo premolare e il primo molare all'angolo della mandibola, alla mastoide e all'occipite (Fig. 12). La diagnosi in questi casi resa ancor pi difficile dal fatto che in queste aree del viso irradiano, come si vedr, altri tipi di dolore (non dentale).
fig. 11 - schema di spiegazione del dolore riferito
fig.12 - esempi di irradiazione del dolore da denti a zone del viso
Per orientarsi nello stabilire qual il dente in causa, si tenga presente che un dolore pulpare non insorge mai all'improvviso per cui di grande aiuto l'anamnesi. E' un buon trucco del mestiere porre sempre al paziente la domanda: "E' la prima volta che avverte questo dolore o precedentemente ha avuto un altro episodio doloroso collegato allo stesso dente?". Normalmente risponde che in precedenza, a volte mesi prima, ha avuto dolore (risolto a seguito dell'uso di antidolorifici) al dente, che indicher con il dito. Molto spesso quel dente evidenzier una possibile causa della sintomatologia. Un mezzo poi per confermare la diagnosi fornito dall'anestesia, che si deve comunque fare per trattare il dente: il dolore deve cessare completamente, altrimenti, a meno che non sia stata correttamente eseguita l'anestesia, si pu escludere che quello sia il dente ricercato, per cui ci si deve fermare e si deve indagare meglio. I test anestetici sono abbastanza utili: eccettuato il caso del blocco del nervo alveolare inferiore, i denti si possono anestetizzare settorialmente. Dolore da patologia periapicale Il dolore periapicale presente solamente quando si ha una riacutizzazione della lesione apicale cronica, che normalmente asintomatica. Si presenta come sordo, gravativo e, a volte, con sensazione di dente allungato. La radiografia evidenzia la perdita della triade parodontale a livello dell'apice. Il dolore dato soprattutto dall'ascesso, dovuto all'interazione fra i batteri (fondamentale la presenza di certi tipi batterici) del canale e le difese dell'ospite. La terapia non pu limitarsi alla prescrizione di antibiotici, ma deve assicurare l'evacuazione del pus (la compressione delle terminazioni nervose da parte della raccolta purulenta provoca il dolore). Superata la fase acuta si completa la terapia endodontica. Talvolta ascessi di notevoli proporzioni, che danno trisma, richiedono il drenaggio esterno; va posta particolare attenzione ai casi in cui la raccolta purulenta pu prendere la via del mediastino, a volte con esito letale (Fig. 13).
fig. 13 - ascesso endodontico di notevoli proporzioni, con trisma, che ha richiesto il drenaggio esterno
Dolore da patologia parodontale L'ascesso parodontale manifesta una sintomatologia del tutto simile al periapicale, con la differenza di presentare un difetto osseo laterale, che pu anche raggiungere la zona apicale, spesso il dente vitale (Fig. 14). La terapia d'urgenza prevede lo sbrigliamento e la detersione del difetto osseo, attraverso il quale si drena il pus: il dolore scompare immediatamente. In seguito si attueranno le terapie necessarie. La necrosi chimica consiste in un sequestro osseo nel setto interdentale causato per lo pi da paraformaldeide applicata sulla polpa e coperta con una otturazione provvisoria che non chiude bene. Ascesso periapicale e parodontale e necrosi chimica si accompagnano tutti con interessamento dei linfonodi corrispondenti: la palpazione di questi non deve essere mai tralasciata, perch pu far escludere subito altre origini del dolore come quella miofasciale.
fig. 14 - ascesso parodontale: il dente vitale
Odontalgia atipica L'odontalgia atipica o idiomatica o fantasma consiste in un forte dolore individuato esattamente in un dente o a volte in una zona della bocca priva di denti, al quale non corrisponde alcuna situazione locale che possa giustificare il sintomo. Talora insorge dopo una otturazione o una terapia endodontica bene eseguite, altre volte senza alcun nesso apparente. Questo tipo di sintomatologia fu descritta per la prima volta in amputati che lamentavano dolore all'arto mancante. In odontoiatria stato riportata a partire dagli anni '70: la casistica pi importante riporta 25 casi, con et media di 44 anni, di sesso in maggioranza femminile, della durata media di 5 anni e con una media di medici consultati di 11 per persona. Non si tratta di persone mentalmente squilibrate come qualcuno indotto a pensare: stata dimostrata un'attivit elettrica accentuata a livello della circonvoluzione cerebrale postcentrale rispetto alla normalit e al lato controlaterale (Fig. 15).
fig. 15 attivit elettrica corticale in caso di odontalgia fantasma
Sinusiti Le sinusiti sono di frequente riscontro da parte dell'odontoiatra, al quale vengono inviati pazienti per l'esecuzione di terapie endodontiche su denti che in realt non hanno alcuna patologia. Il 25% delle sinusiti sono di origine odontogena e di questa quota il 95% sono iatrogene. Per confermare la diagnosi pu essere utile la transilluminazione, che nei pazienti privi di patologia evidenzia bene i due seni, la palpebra inferiore e le pupille, mentre se c' compromissione dei seni non passa luce attraverso queste strutture. La estesa distribuzione e l'interconnessione dei seni paranasali (mascellari, frontali, etmoidali, sfenoidali) d ragione della possibile insorgenza di pansinusiti e del loro potenziale pericolo per la vita stessa del paziente, data la contiguit della fossa cranica. Si riporta un esempio di sinusite iatrogena: in un paziente in cui sono insorti improvvisamente dolori irradiati alla zona del canino, all'orbita e al forame sottoorbitario (che non pu neppure essere sfiorato), rinorrea purulenta e fetida e temperatura elevatissima, la TAC documenta un empiema del seno mascellare e della parte destra della cavit nasale. Un mese prima gli era stato trattato il settimo superiore destro e lasciato aperto, donde colonizzazione batterica massiccia (con presenza di enterococcus fecalis come riscontrato dall'esame di un prelievo) (Fig. 16).
fig. 16 - Sinusite iatrogena a partenza dal dente 17 con empiema del seno mascellare destro e della parte destra della cavit nasale
Mioartropatie Le mioartropatie (MAP) sono disturbi che hanno la loro origine nella muscolatura masticatoria e/o nell'articolazione temporo-mandibolare. Il 40%-70% della popolazione presenta almeno un segno di MAP senza sintomi: non c' qui nessuna indicazione a intervenire. Il 30% invece degli individui presenta almeno un sintomo, quindi si tratta di una patologia molto diffusa. Il dolore per lo pi riscontrato a partire dalla giovane et, aumenta con questa per poi diminuire dopo i 50 anni; la prevalenza nelle donne di certe categorie sociali, quali insegnanti e impiegate. Il trattamento necessario solo nel 3%-9% dei pazienti sintomatici e solo il 2% chiede la terapia: si deve procedere con molta prudenza con questi pazienti, perch con loro il "gioco del dolore" si fa difficile e se ne pu uscire spesso perdenti. Ci si limita qui a occuparsi della diagnosi differenziale delle MAP. Il sistema stomatognatico ha una capacit di adattarsi alle diverse situazione di impegno, che varia con la condizione sociale, il grado di educazione ecc.; superato il limite fisiologico, che varia da persona a persona, si evidenziano le disfunzioni e i dolori. Lo stress generale a cui si trova sottoposto un individuo lo pone in una situazione di ipervigilanza, che abbassa la soglia di adattabilit per cui determinate noxae dentali (quali disarmonie occlusali) normalmente tollerate scatenano un'iperattivit muscolare: che provoca fatica muscolare, miospasmo e quindi dolore. Un elemento di predisposizione talvolta rappresentato dalla lassit legamentosa (Fig. 17).
fig. 17 schema dell'eziopatogenesi della MAP
Quali sono le caratteristiche del dolore da MAP che aiutano a distinguerlo da quello dentale? Si tratta di dolori spontanei multipli, che possono essere intensi ma mai pulsanti, a carattere continuo e non a fitte, che possono sparire e ritornare dopo settimane con le stesse caratteristiche (mentre un dolore dentale non d questa sintomatologia), spesso limitano i movimenti della bocca, diminuiscono la forza masticatoria, talora sono associati a sintomi estranei all'apparato stomatognatico, quali lacrimazione, vertigini, depressione dell'umore e disturbi del sonno. Se il dolore riferito a un dente, questo appare privo di qualsiasi situazione in grado di giustificarlo. Ci si trova spesso di fronte persone sofferenti, difficili da trattarsi, che non vanno catalogate, come qualcuno sbrigativamente fa, come mentalmente labili: spesso la loro storia caratterizzata dall'assunzione di moltissimi analgesici , antinfiammatori e sedativi. Talora la diagnosi si pone semplicemente sulla base del cambiamento del visus, per la evidenza di ipertrofia dei muscoli masseteri, dei temporali, dei digastrici, degli sternocleidomastoidei. Non sempre per cos: per individuare le sedi di partenza del dolore occorre esaminare con pazienza e sistematicit tutti i fasci e i capi muscolari, le rispettive inserzioni tendinee, ecc. Le zone dei muscoli sedi di iperattivit sono chiamate trigger points o zone grilletto perch da esse partono gli impulsi che hanno come bersaglio altre zone del viso oppure addirittura dei denti, simulando una pulpite. Da qui pu nascere una catena di errori: si tratta il dente sul quale irradiato il dolore, che non cessa e perci lo si ritratta, poi si passa al dente vicino, ecc. I punti trigger attivi sono zone localizzate, dolenti, situate in una banda di muscolo teso, in una fascia o in un tendine, che ha la capacit di provocare spontaneamente il dolore in un'area anatomica di riferimento. I trigger point latenti invece danno dolore solo se stimolati (sono pazienti portatori di segni e non di sintomi, che rappresentano il 70% della popolazione come visto sopra). Alcune volte si tratta di zone singole, ma in altri casi sono multiple (anche fino a 10). Una volta individuato un punto trigger si pu eseguire il blocco analgesico diagnostico iniettandovi una goccia di anestetico: il dolore, quando non cessa, si attenua in maniera notevole (Fig. 18). Esistono delle regole costanti a cui si pu far riferimento: se si stimola la sede dove il dolore riferito, per esempio un dente, il dolore non aumenta mai, mentre stimolando la zona trigger aumenta il dolore nell'area di riferimento e il paziente riconosce quello provocato come il dolore che lamenta a quel dente. Il test analgesico a sua volta efficace solo se agisce sul punto trigger e non sul dente (Fig. 19). Si portano alcuni esempi di punti trigger che frequentemente danno dolori riflessi ai denti. Il capo anteriore del muscolo temporale riflette sugli incisivi centrali e laterali, il capo medio sul canino e il premolare, il capo posteriore sui molari e la mastoide (Fig. 20).
fig. 18 - blocco anestetico in un punto trigger
fig. 19 - il dolore aumenta stimolando il punto trigger e non stimolando la zona di irferimento
fig. 20 - esempi di punti trigger del muscolo temporale che danno dolore riflesso ai denti
Il capo superficiale del massetere irradia su premolari e molari superiori, la porzione che si inserisce all'angolo mandibolare su premolari e molari inferiori, il capo profondo su strutture ossee (orecchio, mastoide), mai su denti (Fig. 21).
fig. 21 esempi di punti trigger del muscolo massetere che danno dolore riflesso ai denti
Esistono tecniche precise per la palpazione dei muscoli, ci si limita a ricordare il ruolo fondamentale che gioca il muscolo pterigoideo esterno in tutti i disturbi miofasciali e dell'atm, in quanto si inserisce sul condilo, sulla capsula e sul menisco. Si presenta il caso di una paziente con molteplici punti grilletto (che irradiano dolore a tutti i denti) e ipertrofia di tutti i muscoli masticatori. La terapia si giova molto dell'applicazione di placche, soprattutto del tipo Michigan, che risolvono la fase acuta e in pochi mesi cambiano la fisionomia della paziente, poi si dovranno eseguire le cerature diagnostiche, i provvisori e solo dopo un anno, un anno e mezzo, si decider di finalizzare il caso. Un altro caso riguarda una paziente che lamentava dolore fortissimo all'incisivo centrale inferiore destro, che voleva devitalizzare nonostante l'assoluta assenza di segni clinici e radiografici. La storia evidenzia che stato recentemente corretto ortodonticamente un crossbite moderato dall'incisivo laterale al settimo di sinistra (con il quale la paziente aveva convissuto per 40 anni, con solo qualche periodo di fastidio). La palpazione del capo anteriore del digastrico evidenzia un trigger point la cui stimolazione esacerba il dolore sull'incisivo. Con una placca si risolve la fase acuta, dopodich o si porta la placca a vita o si deve sottoporre a chirurgia per distrarre il mascellare superiore (Figg. 22-23).
figg. 22, 23 - Caso di dolore riferito al dente 1, sano, a partenza dal capo anteriore del muscolo digastrico; la situazione di partenza era di un moderato crossbite sinistro; la situazione occlusale post trattamento ortodontico risulta alla base del dolore
Ultimo il caso di un paziente con distrazione del condilo, a cui uno gnatologo applica una placca di Gerber (ha contatti solo con premolari e molari e serve per distrarre i condili in 7-10 giorni) e la fa portare per un anno. Si sono intrusi tutti i posteriori, c' un open bite di 3-4 mm e il paziente per alimentarsi deve indossare la placca. Sono presenti trigger points su quasi tutti i muscoli. E' stato risolto dall'ortodontista estrudendo uno per uno tutti i denti, recuperando la funzione e modificando anche l'aspetto del viso (Figg. 24-25-26). Si conclude con la raccomandazione di usare prudenza nel trattare pazienti con MAP, perch facile trasformare sindromi lievi in situazioni di grave compromissione con successivo contenzioso legale.
figg. 24, 25, 26 - Caso di open bite posteriore iatrogeno con trigger points su molti muscoli; estrusione ortodontica di un dente alla volta; recupero funzionale ed estetico
Potrebbero piacerti anche
- INDAGINE CEFALOMETRICA SULLA MALOCCLUSIONE DI II CLASSE DefinitivaDocumento134 pagineINDAGINE CEFALOMETRICA SULLA MALOCCLUSIONE DI II CLASSE DefinitivaMiriam Polito100% (1)
- Sbob OdontostomatologiaDocumento83 pagineSbob OdontostomatologiaGiovannino FasciasaleNessuna valutazione finora
- Denti DevitalizzatiDocumento26 pagineDenti DevitalizzaticabuonavNessuna valutazione finora
- Traumatologia DentaleDocumento4 pagineTraumatologia DentaleSina MardukNessuna valutazione finora
- Il codice Bocca-Postura. Come migliorare salute, benessere e postura cominciando dalla tua boccaDa EverandIl codice Bocca-Postura. Come migliorare salute, benessere e postura cominciando dalla tua boccaNessuna valutazione finora
- 01-Malocclusioni e Anomalie PDFDocumento24 pagine01-Malocclusioni e Anomalie PDFJorge Luis Hurtado EcheverriaNessuna valutazione finora
- Espansione Ortopedica Del MascellareDocumento23 pagineEspansione Ortopedica Del Mascellaregregorio_macchioneNessuna valutazione finora
- Sbobina Completa Di MaxilloDocumento106 pagineSbobina Completa Di MaxilloGrecu Mădălina100% (1)
- Implanto-Protesi Full Arch Semplificata…: e un po’ di crescita personaleDa EverandImplanto-Protesi Full Arch Semplificata…: e un po’ di crescita personaleNessuna valutazione finora
- Il trattamento della cefalea e dell'emicrania: ipotesi etiopatogenetiche ed efficacia dell'intervento osteopaticoDa EverandIl trattamento della cefalea e dell'emicrania: ipotesi etiopatogenetiche ed efficacia dell'intervento osteopaticoNessuna valutazione finora
- Lezioni Di Tecniche P.Documento33 pagineLezioni Di Tecniche P.TimoBollNessuna valutazione finora
- Il ColoreDocumento30 pagineIl ColoreTera PixelNessuna valutazione finora
- Il Trattamento Odontoiatrico Del Paziente Con Patologia Broncopolmonare, Neurologica e psichiatrica-ANDI PDFDocumento26 pagineIl Trattamento Odontoiatrico Del Paziente Con Patologia Broncopolmonare, Neurologica e psichiatrica-ANDI PDFSina MardukNessuna valutazione finora
- BoccaDocumento64 pagineBoccaFrancesco SonnatiNessuna valutazione finora
- 16-Anatomia-II-09.11.15-Cavità Orale, Visione Esterna Palato Lingua e ArterieDocumento7 pagine16-Anatomia-II-09.11.15-Cavità Orale, Visione Esterna Palato Lingua e ArterieCeceNessuna valutazione finora
- Tessuti Dente e Parodonto - FonziDocumento7 pagineTessuti Dente e Parodonto - FonziTimoBollNessuna valutazione finora
- CefalometriaDocumento116 pagineCefalometriaSina MardukNessuna valutazione finora
- Implantologia SammartinoDocumento147 pagineImplantologia SammartinoDomenico SirignanoNessuna valutazione finora
- 1 Cenni Di Anatomia Del Distretto Dento - MaxillofaccialeDocumento58 pagine1 Cenni Di Anatomia Del Distretto Dento - MaxillofaccialeMassimo Ciullo100% (1)
- Master Gnatologia 24 Giugno 2016Documento5 pagineMaster Gnatologia 24 Giugno 2016williamNessuna valutazione finora
- Anatomia 2Documento23 pagineAnatomia 2LilloNessuna valutazione finora
- Montagna 2005, La Malattia Focale OdontogenaDocumento41 pagineMontagna 2005, La Malattia Focale OdontogenaLorenzo AcerraNessuna valutazione finora
- Atm Per StudentiDocumento39 pagineAtm Per StudentiGiuseppe FoggiaNessuna valutazione finora
- Attacchi OrtodonziaDocumento4 pagineAttacchi Ortodonziaermes85Nessuna valutazione finora
- 1.-2.embriologia Dei Mascellari e Degli Elementi DentariDocumento18 pagine1.-2.embriologia Dei Mascellari e Degli Elementi Dentariuniroma2100% (1)
- Resumen ProffitDocumento13 pagineResumen ProffitStephanie BrownNessuna valutazione finora
- Ortognatodonzia II File UnicoDocumento94 pagineOrtognatodonzia II File UnicoRoberta BaratteroNessuna valutazione finora
- Appunti OdontoiatriahfDocumento20 pagineAppunti OdontoiatriahfFulvio PalmieriNessuna valutazione finora
- Formulario Farmacologico ATCDocumento42 pagineFormulario Farmacologico ATCGigiNessuna valutazione finora
- Deglutizione Dislalie e MalocclusioniDocumento21 pagineDeglutizione Dislalie e MalocclusioniBuzatu Ionel100% (1)
- Occlusione in ConservativaDocumento24 pagineOcclusione in ConservativaPaolo Generali100% (1)
- MAXILLO Malformazioni PDFDocumento450 pagineMAXILLO Malformazioni PDFFrancesco Lanza100% (1)
- Odontoiatria ConservativaDocumento17 pagineOdontoiatria ConservativaBokiNessuna valutazione finora
- DISPENSADocumento421 pagineDISPENSADomenico SirignanoNessuna valutazione finora
- MORFOLOGIA DentaleDocumento145 pagineMORFOLOGIA DentaleGiorgia ManieroNessuna valutazione finora
- Amalgama Dentaria PDFDocumento3 pagineAmalgama Dentaria PDFGiorgio CaudulloNessuna valutazione finora
- 2 LEZIONE - Anatomia DentiDocumento3 pagine2 LEZIONE - Anatomia DentiGiuseppe PriviteraNessuna valutazione finora
- Domande ODS TutteDocumento19 pagineDomande ODS TutteAndrea NucciNessuna valutazione finora
- Articolatori in OdontoiatriaDocumento21 pagineArticolatori in OdontoiatriaFrancesco Liborio100% (1)
- La Terapia ParodontaleDocumento52 pagineLa Terapia ParodontaleRamona MateiNessuna valutazione finora
- CAPITOLO 1-2 - 3 PRETI PERA PROTESI-compressedDocumento317 pagineCAPITOLO 1-2 - 3 PRETI PERA PROTESI-compressedGerardo Martinez100% (1)
- Anatomia Dentale-Arcate e DentiDocumento6 pagineAnatomia Dentale-Arcate e DentiDavideLomagnoNessuna valutazione finora
- Restauri 1 ClasseDocumento9 pagineRestauri 1 ClasseNikolaj Vasilevic GogolNessuna valutazione finora
- Lezione Parodonto Full Mouth DisinfectionDocumento62 pagineLezione Parodonto Full Mouth DisinfectionSina Marduk100% (1)
- Tesi Riccardo RiattiDocumento96 pagineTesi Riccardo RiattiLiuva Padron PerezNessuna valutazione finora
- Caso Clinico Con EquilibratoreDocumento9 pagineCaso Clinico Con EquilibratoreCentro Medico e Dentario FaroNessuna valutazione finora
- Logo PediaDocumento57 pagineLogo PediareeredNessuna valutazione finora
- GnatologiaDocumento20 pagineGnatologiawilliamNessuna valutazione finora
- Trattamento Odontoiatrico Nel Paziente Con Patologia CardiovascolareDocumento36 pagineTrattamento Odontoiatrico Nel Paziente Con Patologia Cardiovascolareermes85100% (1)
- Nervo Trigemino אנטומיה מילוליDocumento7 pagineNervo Trigemino אנטומיה מילוליDvir AviramNessuna valutazione finora
- Anamnesi OrtodonticaDocumento24 pagineAnamnesi OrtodonticaOrazio Maximilian BenniciNessuna valutazione finora
- Avulsione Dentaria Step by StepDocumento6 pagineAvulsione Dentaria Step by StepSina MardukNessuna valutazione finora
- DentalscanDocumento23 pagineDentalscanPaolo FilNessuna valutazione finora
- Lezione Parodonto FotodinamicaDocumento38 pagineLezione Parodonto FotodinamicaSina MardukNessuna valutazione finora
- Il Trattamento Odontoiatrico Del Paziente in Gravidanza, Nei Primi Anni Di Vita e disabile-ANDI PDFDocumento18 pagineIl Trattamento Odontoiatrico Del Paziente in Gravidanza, Nei Primi Anni Di Vita e disabile-ANDI PDFSina MardukNessuna valutazione finora
- Lezione Parodonto Full Mouth DisinfectionDocumento62 pagineLezione Parodonto Full Mouth DisinfectionSina Marduk100% (1)
- Salute Parodontale in GravidanzaDocumento78 pagineSalute Parodontale in GravidanzaSina MardukNessuna valutazione finora
- Rossi ORLDocumento82 pagineRossi ORLlcucinina100% (1)
- Epatiti Virali e AIDS in Odontoiatria PDFDocumento41 pagineEpatiti Virali e AIDS in Odontoiatria PDFSina MardukNessuna valutazione finora
- Il Trattamento Odontoiatrico Del Paziente Con Patologie Sistemiche-Andi PDFDocumento33 pagineIl Trattamento Odontoiatrico Del Paziente Con Patologie Sistemiche-Andi PDFSina Marduk100% (1)
- Ortodonzia InfantileDocumento1 paginaOrtodonzia InfantileSina MardukNessuna valutazione finora
- Il Trattamento Odontoiatrico Del Paziente Con Patologia Broncopolmonare, Neurologica e psichiatrica-ANDI PDFDocumento26 pagineIl Trattamento Odontoiatrico Del Paziente Con Patologia Broncopolmonare, Neurologica e psichiatrica-ANDI PDFSina MardukNessuna valutazione finora
- Rossi ORLDocumento82 pagineRossi ORLlcucinina100% (1)
- Sedazione Cosciente PDFDocumento7 pagineSedazione Cosciente PDFSina MardukNessuna valutazione finora
- Avicenna - Il Principe Dei MediciDocumento7 pagineAvicenna - Il Principe Dei MediciSina MardukNessuna valutazione finora
- Emostasi e Cure Odontoiatriche PDFDocumento4 pagineEmostasi e Cure Odontoiatriche PDFSina MardukNessuna valutazione finora
- Tutti I Perche' Dello Sperpero Sessuale PDFDocumento12 pagineTutti I Perche' Dello Sperpero Sessuale PDFSina MardukNessuna valutazione finora
- Inclusione Dentaria PDFDocumento9 pagineInclusione Dentaria PDFSina MardukNessuna valutazione finora
- Peganum HarmalaDocumento4 paginePeganum HarmalaSina MardukNessuna valutazione finora
- Strumentario E Suture in Chirurgia OraleDocumento72 pagineStrumentario E Suture in Chirurgia OraleSina Marduk100% (2)
- AlitosiDocumento17 pagineAlitosiSina MardukNessuna valutazione finora
- Mieloma MultiploDocumento5 pagineMieloma MultiploSina MardukNessuna valutazione finora
- Avulsione Dentaria Step by StepDocumento6 pagineAvulsione Dentaria Step by StepSina MardukNessuna valutazione finora
- Diagnosi Ortodontica.Documento6 pagineDiagnosi Ortodontica.Sina MardukNessuna valutazione finora
- (Farmacologia) AntidepressiviDocumento9 pagine(Farmacologia) AntidepressiviSina MardukNessuna valutazione finora
- Scale Di Valutazione Del DoloreDocumento10 pagineScale Di Valutazione Del DoloreSina MardukNessuna valutazione finora
- Recessioni Gengivali: Innesto Libero Di GengivaDocumento3 pagineRecessioni Gengivali: Innesto Libero Di GengivaSina MardukNessuna valutazione finora
- CHIRURGIA - ORALE - Raccomandazioni ClinicheDocumento25 pagineCHIRURGIA - ORALE - Raccomandazioni ClinicheSina MardukNessuna valutazione finora
- Smart Drugs ISSDocumento160 pagineSmart Drugs ISSSina MardukNessuna valutazione finora
- Fisiopatologia Del DoloreDocumento33 pagineFisiopatologia Del DoloreSina MardukNessuna valutazione finora
- PulpopatieDocumento2 paginePulpopatieSina MardukNessuna valutazione finora
- CefalometriaDocumento116 pagineCefalometriaSina MardukNessuna valutazione finora
- Alice - CopioneDocumento29 pagineAlice - CopionevittoriatresNessuna valutazione finora
- Dispensa Di OmeopatiaDocumento64 pagineDispensa Di OmeopatiaNino Ballarino100% (1)
- Principi Generali Tossicologia Forense (Pierini 2006)Documento124 paginePrincipi Generali Tossicologia Forense (Pierini 2006)Agostino ManzoNessuna valutazione finora
- Dalla Semina Al TrapiantoDocumento37 pagineDalla Semina Al TrapiantoreamauNessuna valutazione finora
- 23 1231840702Documento173 pagine23 1231840702sdfreuisdNessuna valutazione finora
- 6185-La Celiachia oDocumento3 pagine6185-La Celiachia oAdriana PietrodangeloNessuna valutazione finora
- Ematologia: Analisi Cliniche MicronDocumento4 pagineEmatologia: Analisi Cliniche MicronMartinaNessuna valutazione finora