Il 0% ha trovato utile questo documento (0 voti)
57 visualizzazioni7 pagineVentilazione Meccanica
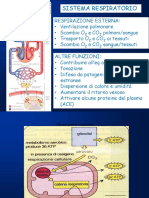
Il documento tratta dell'uso della ventilazione meccanica, discutendo le indicazioni, le modalità e i tipi di ventilazione. Viene descritta nel dettaglio la ventilazione a pressione alternata, spiegandone il funzionamento e le impostazioni.
Caricato da
chiara massaroCopyright
© © All Rights Reserved
Per noi i diritti sui contenuti sono una cosa seria. Se sospetti che questo contenuto sia tuo, rivendicalo qui.
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
Il 0% ha trovato utile questo documento (0 voti)
57 visualizzazioni7 pagineVentilazione Meccanica
Il documento tratta dell'uso della ventilazione meccanica, discutendo le indicazioni, le modalità e i tipi di ventilazione. Viene descritta nel dettaglio la ventilazione a pressione alternata, spiegandone il funzionamento e le impostazioni.
Caricato da
chiara massaroCopyright
© © All Rights Reserved
Per noi i diritti sui contenuti sono una cosa seria. Se sospetti che questo contenuto sia tuo, rivendicalo qui.
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd