Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Malattie Infettive
Caricato da
momi3110 valutazioniIl 0% ha trovato utile questo documento (0 voti)
491 visualizzazioni129 paginemalattie infettive
medicina
torino
Copyright
© © All Rights Reserved
Formati disponibili
PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentomalattie infettive
medicina
torino
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato PDF, TXT o leggi online su Scribd
0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
491 visualizzazioni129 pagineMalattie Infettive
Caricato da
momi311malattie infettive
medicina
torino
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 129
1
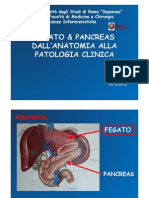
Mal at t ie inf et t ive
2
S SE EP PS SI I E E S SH HO OC CK K S SE ET TT TI IC CO O
La confusione sulla terminologia da adoperare ancora molta: in Europa, fin dagli inizi del 900, sepsi e
setticemia venivano usati come sinonimi di una medesima condizione caratterizzata da infezione batterica o
micotica generalizzata con batteriemia persistente. Nel 1992 una conferenza di specialisti di medicina
toracica e intensiva ha suggerito luso del termine SIRS (Sistemic Inflammation Response Sindrome) per
indicare una condizione caratterizzata da precisi parametri:
temperatura > 38 C o < 36 C
frequenza cardiaca: > 90/min
frequenza respiratoria: > 20l/min o Pa
CO2
< 32 mmHg
leucociti ematici > 12000/mm3 o < 4000/mm3 o ancora + del 10% di polimorfonucleati immaturi
quando il paziente ha una SIRS clinicamente diagnosticata con causa infettiva accertata allora si parla
di sepsi. A proposito del paziente settico per ci sono una serie di altre condizioni diverse, chiamate
comunemente con i seguenti nomi:
batteriemia (o fungemia): presenza di batteri o funghi vitali nel torrente circolatorio, con positivit
alle emocolture
setticemia: denominazione generica per evidenziare una malattia sistemica causata dalla diffusione
di microbi o loro tossine nel circolo ematico
SIRS: sindrome sistemica da risposta infiammatoria; una definizione fatta su parametri puramente
clinici, pertanto non fa distinzione tra eziologia infettiva e non
Sepsi: SIRS con eziologia microbica sospetta o comprovata
Sepsi severa (sindrome settica): sepsi accompagnata da uno o pi segni di disfunzione organica,
ipoperfusione, ipotensione, acidosi metabolica, obnubilamento acuto mentale, oliguria e ARDS; per
parlare di ipotensione la pressione sistolica deve essere < 90 mmHg o comunque 40 mmHg al di sotto
dei valori abituali, senza altra causa apparente
Shock settico: sepsi con le alterazioni precedentemente descritte pi con insufficienza acuta e
duratura del flusso arterioso refrattaria alla reidratazione con liquidi, con conseguente deficit di
perfusione tissutale
Shock settico refrattario: forma non responsiva alla terapia reidratativi e vasopressoria, che dura
pi di 1 h
MOF: Multiple Organ Failure, fase terminale dello shock con disfunzione grave di 1 o pi organi
che richiede lintervento terapeutico per il mantenimento dellomeostasi interna
Eziologia
Virtualmente qualunque classe di microrganismi, sia batteri che miceti, pu causare sepsi. La batteriemia
un fattore spesso presente nella sepsi ma non affatto sufficiente. Come pure non necessario, in quanto
anche la diffusione locale o sistemica di tossine o molecole di segnale possono sollecitare la risposta.
Il 20-40% dei pazienti con sepsi severa presenta emocolture positive (2 prelievi fatti ad almeno 45 di
distanza luno dallaltro), percentuale che sale a 40-70% in caso di shock settico conclamato. La maggior
parte delle infezioni da singole specie di batteri, solo il 15-20% dipende da miceti o associazioni di batteri.
Nei pazienti con emocolture negative si procede allisolamento di materiale infetto prelevato localmente.
batteri gram +
Stafilococcus Aureus Naso e cute
Stafilococchi coagulasi negativi Cute
Enterococco Intestino
Pneumococco Rinofaringe
Streptococchi Viridanti Ororinofaringe e intestino
Batteri gram -
Escherichia Coli, Kleibsiella, Enterobacter, Serratia,
Proteus, Pseudomonas
Intestino (orofaringe in caso di dismicrobismo?)
Salmonella Intestino, animali
Brucella animali
3
Epidemiologia
Negli USA 100000 persone ogni anno muoiono per setticemia: 2/3 dei casi interessano pazienti
ospedalizzati. Lincidenza della setticemia non affatto diminuita negli ultimi anni per una serie di malattie
concomitanti predisponesti alle infezioni, e cio:
Diabete mellito
Malattie linfoproliferative
Cirrosi epatica
Ustioni
Procedure mediche invasive
Farmaci immunosoppressori
Sostanze stupefacenti
Cateteri vascolari
Dispositivi meccanici permanenti
Neutropenia
Chemioterapia ad ampio spettro
Alla fine le condizioni predisponesti maggiori rimangono linvecchiamento della popolazione, con aumento
della prevalenza delle malattie cronico-degenerative o comunque debilitanti sul sistema immune. Con la
presenza di fattori predisponesti dellospite linfezione pu partire da un serbatoio endogeno (es. il naso e la
cute per lo S. aureus, lintestino per i G- saprofiti coliformi)
Fisiopatologia e patogenesi
La risposta settica viene avviata quando i microrganismi commensali superano le barriere mucocutanee.
Questo il primum movens per linstaurazione di un focolaio sepsigeno, posto a cavallo del sistema
circolatorio; il focolaio pu essere:
tromboflebitico
endocarditico
linfangitico (febbre tifoide)
empiemico
in una minoranza di casi i microbi sono introdotti direttamente in circolo e non vi evidenza di nessun
focolaio infettivo.
Altrimenti lingresso nel torrente circolatorio si verifica solo quando sono state superate le difese innate o
acquisite, che sono perci critiche in tal senso.
Azione dei componenti strutturali dei microbi
LLPS meglio studiato componente dei batteri G-: si sa ad es. che la risposta ad esso mediata da una
plasmaproteina chiamata LBP, che trasferisce lintero complesso al CD14 espresso sulla superficie di
monoliti, macrofagi e neutrofili. Questa interazione sollecita prontamente la produzione di mediatori come il
TNFa, che ne amplifica il segnale.
Inoltre il lipopolisaccaride pu attivare il fattore XII di Hageman e tramite questo la via delle chinine; infine
pu attivare il C per via alternativa portando alla produzione di fattori chemiotattici per i neutrofili (C5a) e
fattori liberanti istamina (C3a).
Oltre allLPS, vi una classe particolare di Ag, capaci di interagire non gi con le regioni ipervariabili delle
Ig e del TCR ma con il loro idiotipo, cio con una regione esterna a variabilit assai pi limitata. Queste
sostanze sono perci dette superantigeni e sono gli acidi teicoici dei G+, la TSST-1 o tossina dello shock
tossico, e la tossina A di S. pyogenes).
Risposta dellospite
Nella sepsi vi sono complesse interazioni tra componenti microbici, leucociti e mediatori umorali ed
endotelio vasale. Tali relazioni si estrinsecano attraverso un complicato network citochinico dal quale
dipendono molti aspetti clinici della malattia.
Ad esempio il TNF una citochina che alle normali concentrazioni con cui prodotta esercita per lo pi
effetti paracrini (come attivazione endoteliale, aumento del metabolismo dellacido arachidonico e
potenziamento del burst ossidativo del macrofago). Invece introdotta ad alte dosi in animali da laboratorio
capace di riprodurre molti aspetti della sepsi, tra cui febbre, tachicardia, tachipnea, mialgia, leucocitosi e
G -
G +
funghi
4
sonnolenza; a dosi ancora maggiori si ha shock ipotensivo (dovuto a vasodilatazione e aumento della
permeabilit vasale), CID e morte.
Il TNF certamente per queste propriet la tossina centrale dello shock settico ma ve ne sono altre
importanti dotate di propriet simili come lIL-1, lIFN-, e lIL-8; con laggravarsi della sepsi si amplia
anche il pattern di citochine prodotto, tant che si elevano sopra la norma circa 30 mediatori infiammatori:
a questo punto risulta estremamente difficile bloccare il processo e sia gli animali che luomo muoiono
inevitabilmente.
Oltre alle citochine rivestono sicura importanza i mediatori di derivazione fosfolipidica come la PGE2 e la
prostaciclina, che determinano vasodiltazione periferica generalizzata, il trombossano, potente aggregante
piastrinico e mediatore di ischemia da vasocostrizione; il ruolo dei leucotrieni pi incerto anche perch la
risposta endotossica normale nei topi con knock-out del gene per la lipossigenasi.
Fattori della coagulazione: la deposizione di fibrina intravasale, la trombosi e la CID, sono tutti aspetti
caratteristici della sepsi. Il processo mediato dal TNF, che promuove lespressione sui monociti del
fattore tissutale, che si lega al fattore VIIa della coagulazione per formare un complesso in grado di attivare
i fattori X e IX (quindi sia la via intrinseca che estrinseca). La coagulazione inoltre promossa dallLPS,
capace di attivare direttamente il fattore XII di Hageman ( cascata coagulativa e liberazione di chinine)
Il risultato che si verifica coagulazione diffusa ed emorragia per depauperamento dei fattori plasmatici
della coagulazione.
Il C5a, introdotto sperimentalmente in cavie induce ipotensione, vasocostrizione polmonare, neutropenia (per
extravasazione leucocitaria) e aumentata permeabilit vascolare dovuta al danno endoteliale.
Questultimo probabilmente il meccanismo di danno comune verso i tessuti: lo stravaso di liquidi, ledema
e la microtrombosi riducono lapporto e lutilizzazione di O2 da parte dei tessuti stessi. Mediatore principale
del danno endoteliale ancora una volta il TNFa, ma sono importanti anche gli enzimi rilasciati dai
neutrofili, e dai radicali dellO2 che fanno parte dellarsenale antimicrobico dei macrofagi.
Ruolo del nitrossido: numerose evidenze indicano che lattivazione della Nos inducibile sarebbe in grado di
produrre grandi quantit di NO, e che esso ad elevate concentrazioni sarebbe il mediatore principale dello
shock settico, o meglio principalmente del suo aspetto principale e pi grave, lipotensione e lipoperfusione.
Tuttavia partecipano anche altre molecole, come le b-endorfine, la bradichinina e il PAF, visto che topi
knock-out per il gene delliNOS sono comunque suscettibili a sviluppare lo shock endotossico.
Meccanismi di controllo: lorganismo mette in atto complessi e poco definiti meccanismi per autolimitare il
processo infiammatorio controproducente, anche se la maggior parte delle volte essi si rivelano insufficienti.
I glucocorticoidi inibiscono la produzione di citochine e di metabolici dellacido arachidonico e sono
protettivi nei confronti dello shock settico quando somministrati precocemente: quasi sempre si riscontra
infatti in vivo un picco di cortisolo, dovuto anche alla condizione di stress metabolico.
Anche gli inibitori endogeni delle citochine (come lantagonista del recettore per lIL-1) o le citochine ad
azione anti-infiammatoria, come lIL-10 e il TGF-b. La presenza di questi mediatori rende i linfociti
prelevati dal paziente settico meno responsivi allazione dellLPS.
CLINICA
Il quadro clinico della sepsi si compone di 3 aspetti:
1. stato tossinfettivo acuto: febbre, cefalea, astenia, mialgia, lingua secca/fuligginosa
2. segni sistemici: brividi, splenomegalia
3. segni di metastasi infetta: ecthima gangrenosum, osteomielite, lesioni cutanee
a queste si accompagnano alterazioni di parametri ematici come gli indici infiammatori aspecifici e nelle fasi
avanzate alterazioni dei profili biochimici dorgano, segno di compromissione mono- o multiorganica.
Landamento clinico della sepsi pu essere:
1. acutissimo: es. sindrome di Waterhouse-Fridericksen (sindrome settica del bambino con necrosi
emorragica bilaterale dei surreni e morte in 24-48 h)
2. acuto: germi virulenti, quadro condizionato dalla risposta dellospite
3. subacuto: germi poco virulenti che approfittano di condizioni predisponesti dellospite (es.
endocarditi batteriche da streptococchi viridanti)
5
Classicamente lo shock settico attraversa tre fasi:
fase pre-ipotensiva
dominata generalmente dalla febbre, che pu essere molto alta ma non in tutti i pazienti, anzi alcuni sono
addirittura ipotermici; lassenza di febbre pi comune nei neonati, negli anziani nei soggetti alcolizzati o
con sindrome uremica; si pu avere anche obnubilamento del sensorio, tachicardia, ipossiemia con
tachipnea compensatoria (che produce ipocapnia da iperventilazione se gli scambi gassosi polmonari non
sono ostacolati), e ipoperfusione renale
fase ipotensiva 1 (VASODILATATORIA)
in questa fase le resistenze vascolari periferiche cominciano a cadere e i liquidi extravasano negli spazi
perivascolari: tutto ci si traduce in un diminuito precarico e in ipotensione (prima diminuisce la diastolica,
poi anche la sistolica), nonostante sia presente tachicardia ed elevata portata cardiaca; la cute si presenta
calda e arrossata, al contrario di come appare negli altri tipi di shock (cardiogeno, ipovolemico, ostruttivo
extracardiaco) tutti caratterizzati da bassa portata cardiaca fin dallinizio; il flusso urinario scende fino alla
soglia dellanuria (20 ml/h) e fanno la loro comparsa le prime possibili gravi complicanze dello shock
settico: la CID e la ARDS
fase ipotensiva 2 (della DEPRESSIONE MIOCARDICA)
entro 24h dallesordio conclamato dello shock settico nella maggior parte dei pazienti si verifica una
considerevole depressione della funzionalit miocardia, evidenziata dalla diminuzione della FE e
dallaumento dei volumi telediastolici e del precarico, che permettono almeno inizialmente di mantenere
invariata la portata cardiaca nonostante la bassa FE; la depressione miocardica molto probabilmente
dovuta allacidosi e allipossiemia prolungata; la cute diventa fredda e algida per lattivazione
adrenergica, presente tachicardia associata a ritmo di galoppo per la presenza di un III tono.
Altri aspetti
Lipotensione e la CID predispongono allacrocianosi e alla necrosi ischemica dei tessuti periferici, come le
dita, ma anche il tratto GE, soprattutto lo stomaco, che sede di ulcere acute (di Curling) che possono
causare emorragie digestive alte che aggravano la condizione di shock. Pi rara la necrosi ischemica
dellintestino.
La cute pu presentare anche cellulite, pustole, bolle e lesioni emorragiche dovute alla disseminazione
metastatica ematogena dei microbi nei tessuti molli. Talvolta tali lesioni sono fortemente indicative del
germe in causa, ad es.:
petecchie cutanee o porpora N. meningitidis o febbre delle montagne rocciose (se il soggetto
stato punto da una zecca in unarea di endemia
ecthima gangrenosum si osserva quasi esclusivamente in soggetti neutropenici con infezione da
P. aeruginosa: si tratta di una lesione bollosa con edema circostante e necrosi emorragica centrale
eritroderma generalizzato S. aureus o S. pyogenes
littero colestatico spesso precede gli altri segni di sepsi ed dovuto a disfunzione epatocellulare o
canalicolare
Complicanze maggiori
LARDS o polmone da shock una conseguenza a livello distrettuale di una condizione generalizzata di
aumento della permeabilit capillare, con accumulo di liquidi negli alveoli che interferisce negativamente
con gli scambi gassosi ( ipossiemia refrattaria allO
2,
PaO2 < 60 mmHg) e con la meccanica respiratoria
( diminuzione della compliance o elastanza). Questo quadro si verifica nel 25-50% dei pazienti settici e la
sepsi peraltro ne la causa pi frequente. Clinicamente (e radiologicamente) indistinguibile da una
polmonite da P. carinii (detta polmonite a fiocchi per la presenza di infiltrati opachi diffusi sia interstiziali
che alveolari). La situazione pu rapidamente peggiorare a causa della
Linsufficienza renale nella maggior parte dei casi da causa pre-renale (ipoperfusione e danno capillare)
ma poi tende a diventare renale perch si ha la NTA (necrosi tubulare acuta) o nei casi pi gravi addirittura
necrosi corticale acuta: i pazienti mostrano oliguria, iperazotemia, proteinuria e cilindri ialino-epiteliali nelle
urine; altri pazienti invece si presentano con segni di GN acuta o nefrite tubulo-interstiziale. Il danno renale,
assai frequente, impone di non usare tra gli antibiotici gli aminoglicosidi, data la loro nefrotossicit accertata.
6
Nei pazienti con sepsi subacuta della durata di settimane-mesi, pu instaurarsi una polineuropatia da
malattia critica che produce debolezza dei muscoli distali e pu rendere obbligatoria la ventilazione
assistita.
Laboratorio
Nelle fasi iniziali si ha leucocitosi, ma in pazienti defedati pu aversi neutropenia fin dallinizio. I neutrofili
possono contenere granulazioni tossiche e vacuoli citoplasmatici. Quando si instaura la CID diminuisce
fortemente il numero di piastrine, aumenta il tempo di protrombina, si riduce il fibrinogeno e aumenta il
dimero D plasmatico (proteina derivata dalla scissione endogena della fibrina da parte del plasminogeno).
Quando la sepsi diventa pi grave si alterano gli indici di funzionalit renale e/o epatica: se il germe
responsabile un Clostridio pu esservi emolisi attiva.
Durante le fasi iniziali della sepsi liperventilazione provoca alcalosi, poi con laffaticamento dei muscoli
respiratori, lARDS e laccumulo di acido lattico subentra di solito acidosi metabolica, con aumento del gap
anionico, accompagnata da ipossiemia, prima correggibile con lossigenoterapia, poi refrattaria ad essa. I
pazienti diabetici sviluppano pi frequentemente di altri sepsi iperglicemia, anzi la sepsi stessa pu scatenare
la chetoacidosi, che aggrava ulteriormente lipotensione.
Diagnosi
Test specifici al 100% non ce ne sono ma dati suggestivi includono febbre o ipotermia, tachicardia,
leucocitosi o leucopenia in un paziente con provata infezione; sono di aiuto anche reperti come la
trombocitopenia, alterazioni acute dello stato mentale, ARDS e IRA.
Tuttavia la risposta del paziente settico assai varia: per es. il 36% pu avere normotermia, il 40% eupnea e
il 33% leucociti nella norma.
Occorre anche vagliare tutte le eventuali cause di SIRS non infettiva, come pancreatite, ustioni, traumi,
insufficienza surrenalica, embolia polmonare, aneurisma dissecante aortico, IMA, emorragie occulte,
tamponamento cardiaco ecc
Per la diagnosi eziologica necessario lisolamento del germe dal sangue o da una sede localizzata di
infezione: le sepsi da G- danno di solito una batteriemia estremamente modesta e sono necessari molti
prelievi ed incubazione prolungata delle emocolture. Lo S. aureus invece cresce pi facilmente in un tempo
inferiore alle 48h. Emocolture persistentemente negative contro levidenza possono dipendere da una
precedente terapia antibiotica, dalla mancata disseminazione ematica oppure da esigenze particolare del
microrganismo in coltura. Altre volte invece i microbi possono essere osservati e riconosciuti direttamente su
strisci di sangue periferico, tanto sono concentrati: il caso delle sepsi pneumococciche in individui
splenectomizzati o nella meningococcemia fulminante.
La determinazione dellendotossiemia con il test al limulus o il dosaggio di citochine specifiche possono
avere un valore prognostico ma hanno ancora un valore clinico assai limitato.
Terapia
La sepsi costituisce unurgenza medica, oltre che chirurgica (in limitati casi in cui occorra eliminare il
focolaio settico, ad es. un ascesso addominale). Le misure terapeutiche devono essere volte a:
assicurare un supporto alle principali funzioni dorgano (cardiaca, respiratoria e renale)
eliminare il microbo responsabile e il focolaio settico
trattare eventuali malattie di base dei pazienti, che influenzano pesantemente il decorso
Il supporto emodinamico, respiratorio e metabolico consiste nel ripristino della volemia, che deve essere
attuato in fase ipotensiva 1 per garantire la per fusione tissutale e prevenire lacidosi e la cardiodepressione.
Ci si fa con soluzione salina allo 0,9% - 1-2 litri in 1-2 h monitorando continuamente la PVC (e la
pressione di incuneamento capillare polmonare, per evitare un sovraccarico del piccolo circolo). La diuresi
va mantenuta almeno sopra 30 ml/h: dovrebbero bastare semplicemente i liquidi, altrimenti si d un diuretico
dellansa. La maggior parte dei pazienti risponde bene e la PAM si mantiene al di sopra di 60 mmHg, con
portata cardiaca superiore a 4 l/min. Se queste linee guida non sono sufficienti occorre instaurare:
terapia inotropica: dopamina (preferibile per il suo effetto dilatatorio sul circolo renale ottenibile a
basse dosi), dobutamina (agente agonista
1
selettivo)
terapia vasopressoria
7
Nei pazienti con ipotensione refrattaria e sepsi da N. meningitidis, oppure con anamnesi di terapia
glucocorticoidea prolungata, oppure TBC disseminata, si pu avere insufficienza surrenalica acuta, da
trattare con idrocortisone acetato.
Lintubazione endotracheale indicata nelle seguenti condizioni: ipossiemia progressiva refrattaria ad O2
terapia, ipercapnia, segni di fatica dei muscoli respiratori.
Il bicarbonato talvolta somministrato in presenza di acidosi grave, con Ph intorno a 7.
La CID, se complicata da sanguinamenti cospicui va trattata con trasfusione di plasma fresco congelato e
piastrine.
Nelle sepsi subacute di lunga durata un apporto parenterale ipercalorico pu diminuire limpatto negativo per
le condizioni generali dellipercatabolismo proteico.
Agenti antimicrobici: in attesa del risultato dellemocoltura e dellantibiogramma va intrapresa subito una
terapia empirica ad ampio spettro sulla base del sospetto clinico (nei pazienti immunocompetenti e adulti una
b-lattamico ad ampio spettro come la piperacillina e il tazobactam o limipenem). preferibile la
somministrazione endovena, per tanti motivi (vomito, possibilit di controllare la c.p. e adeguarla
rapidamente in caso di insufficienza renale). La terapia specifica, che il pi delle volte fatta con un solo
agente chemioterapico, va protratta per 2-3 settimane, ma ci dipende da diversi fattori come la sensibilit
del microbo, la sede dellinfezione tissutale e lefficienza del drenaggio chirurgico posizionato. Per
lendocardite subacuta va invece continuata per 1 mese o pi.
Le linee guida indicano un uso aggressivo dei chemioterapici: vanno preferiti quelli ad azione battericida
(quindi i macrolidi, le tetracicline, il cloramfenicolo, la clindamicina e i sulfamidici non vanno bene),
somministrati a dosi elevate (picchi > MBC e livelli battericidi persistenti per tutte le 24h)
Ovviamente il focolaio settico va individuato e quando possibile rimosso immediatamente: i cateteri venosi a
permanenza vanno tolti e la loro punta strisciata su agar-sangue per lesame colturale; lo stesso i sondini
nasali ( sinusiti da G- nosocomiali). Per lindividuazione i eventuali ascessi profondi ci si avvale delle
comuni tecniche di imaging.
Nonostante tutte queste misure il 25-35% dei pazienti con sepsi severa e il 50% di quelli con shock settico
muoiono nei successivi 30 giorni: i decessi tardivi sono imputabili a infezione mal controllata, complicanze
della terapia intensiva e insufficienza dorgano. Per questo sono allo studio ulteriori misure in grado di
bloccare la cascata infiammatoria:
agenti antiendotossine: sfortunatamente non sono stati pi efficaci del placebo in 2 studi clinici; si
scoperto retrospettivamente che lAb monoclonale contro il lipide A utilizzato non legava il proprio
bersaglio con la necessaria affinit; sono allo studio Ab modificati e coniugati polimixina-destrano
per adsorbire lLPS
anticitochine (metilprednisolone): neanche questi hanno abbassato il numero dei decessi rispetto al
placebo, poich linibizione della sintesi dei mediatori centrali dello shock settico compromette
anche le capacit di difesa antimicrobica, e quindi lefficacia della chemioterapia.
La misura migliore rimane quindi la prevenzione: essa va fatta soprattutto in ospedale, dove c il > numero
di casi di sepsi, limitando luso e la durata di cateteri a permanenza, la durata di neutropenia grave (<
500/mm
3
), le procedure invasive e limpiego indiscriminato di antibiotici e glucocorticoidi.
importante anche la prevenzione terziaria, che si basa sul pronto riconoscimento dello shock in fase
iniziale e sul tempestivo trattamento con le misure suddette.
STREPTOCOCCIE
Sono malattie infettive sostenute da streptococchi tramite 3 meccanismi:
1. Invasione diretta dei tessuti (forme invasive): piodermiti, ascessi, erisipela, setticemie, tonsillite,
febbre puerperale, polmoniti
2. Azione delle tossine (forme tossiche): scarlattina
3. Reazione differita dellorganismo di natura immunologica o meglio immunoallergica (malattie
metastreptococciche): RAA, glomerulonefrite poststreptococcica, eritema nodoso, porpora di
S.H.
Gli streptococchi sono cocchi gram + capsulati che possiedono sulla membrana cellulare:
8
proteina M dotata di potere antifagocitario interferisce con lattivazione del complemento, ha potere
patogeno e determina la formazione di Ab che proteggono dalle reinfezioni dello stesso sierotipo. Gli
streptococchi possono essere suddivisi in base alla proteina M in 80 sierotipi.
proteina T un marker epidemiologico ma non rappresenta un fattore di virulenza
acidi lipoteicoici importanti per ladesione alle membrane
polisaccaride C: o antigene C di superficie permette di distinguere 18 sierotipi dalla A alla R
(classificazione di Lancefield)
Alcuni streptococchi non tipizzabili per proteina M sono tipizzabili per proteina T.
In base alla capacit di produrre emolisi se incubati in agar-sangue gli streptococchi vengono distinti in:
1. -emolitici: che producono emolisi incompleta (viridanti); pneumococchi, gruppo B e D
commensali del cavo orofaringeo; possono determinare granulomi ed endocarditi batteriche
subacute.
2. -emolitici: che producono emolisi completa; Pyogenes, Agalactiae, Milleri, enterococchi; sono
commensali del cavo orale.
3. -emolitici o anemolitici: che non producono emolisi, gruppo B e D, Streptococcus mutans che
determina carie dentaria e peptostreptococchi anaerobi obbligati, saprofiti del cavo orale che se
vanno incontro a virulentazione determinano infezione dei tessuto necrotici con ascessi che hanno il
caratteristico odore putrido
gli streptococchi -emolitici sono quelli dotati di maggiore potere patogeno.
gli streptococchi patogeni per luomo sono rappresentati da:
streptococchi -emolitici di gruppo A (Pyogenes) hanno il maggiore potere patogeno, sono responsabili di
forme invasive, scarlattina, RAA, glomerulonefrite
streptococchi -emolitici di gruppo B (Agalactiae) che colonizzano la vagina e sono responsabili di
polmoniti, infezioni neonatali e infezioni vaginali
streptococchi -emolitici di gruppo C e G: infezioni faringee
streptococchi -emolitici di gruppo D (enterococchi o non enterococchi): infezioni urinarie, setticemie,
endocarditi, colangiti
streptococchi -emolitici di gruppo F (Milleri): meningiti, endocarditi, infezioni suppurative
Infezioni da streptococco -emolitico di gruppo A
Gli streptococchi di gruppo A determinano infezioni clinicamente evidenti o inapparenti e sono responsabili
del 2% delle URI (infezioni del tratto respiratorio superiore).
La massima incidenza in inverno e primavera, la trasmissione infatti interumana diretta e favorita dal
freddo umido e dai contatti stretti (diffusione intrafamiliare).
Ci sono numerosi portatori sani a livello del naso e del faringe.
Gli Streptococchi di gruppo A producono numerose tossine:
streptolisina O
streptolisina S
streptochinasi
ialuronidasi
proteasi
NADG (nicotinamide-adenina-dinucleotide-glicoidrolasi)
Tossina eritrogenica (nei batteri infettati da fagi lisogeni)
Gli enzimi hanno la funzione di facilitare la diffusione batterica e rendono fluido il pus. Determinano la
comparsa di Ab specifici che permettono di documentare linfezione (TAOS, Streptozyme).
INFEZIONI A PATOGENESI INVASIVA
Comprendono piodermiti (infezioni suppurative del derma), ascessi, erisipela, tonsillite essudativa, febbre
puerperale, polmoniti.
Faringo-tonsillite streptococcica (angina streptococcica)
Colpisce soprattutto tra 5-15 anni. La diffusione avviene per contagio diretto, secrezioni salivari o nasali ed
favorita da sovraffollamento e mesi invernali. I portatori sani faringei sono 15-20%.
9
La durata di 2-4 giorni.
Si possono manifestare in 2 forme:
angina eritematosa: intenso arrossamento e congestione del faringe e delle tonsille
angina essudativo-follicolare: presenza di essudato giallo-grigiastro cremoso
la sintomatologia quella tipica delle faringotonsilliti: inizio brusco con febbre elevata, faringodinia intensa
(angina), disfagia orofaringea, tumefazione dei linfonodi regionali (linfadenite consensuale) in particolare
angolo-mandibolari.
AllEO si nota faringe arrossato (rosso vivo), tonsille aumentate di volume con essudato confluente, giallo-
biancastro, cremoso non debordante.
La diagnosi viene fatta tramite tampone nasofaringeo e TAOS-Steptozyme.
La malattia in genere autolimitante ma pu complicarsi con diffusione alle cavit paraorali con sinusite,
otite media, mastoidite, otite suppurativa, ascesso tonsillare o con le malattie metastreptococciche.
Si possono avere anche ascessi tonsillari o paratonsillari che richiedono un drenaggio chirurgico in quanto
lo scolo in basso delle secrezioni purulente potrebbe determinare una diffusione al mediastino con
conseguente mediastinite.
Nei primi 3-4 anni di vita sono pi frequenti le forme atipiche con rinorrea e sono pi facili le complicanze
suppurative.
Poich la migliore prevenzione di queste complicanze rappresentata dal trattamento radicale dellinfezione
acuta, importante che questa venga esattamente diagnosticata e differenziata da altre forma di tonsillite
eritematosa o essudativa (mononucleosi, difterite, adenovirosi).
Criteri di diagnosi differenziale sono:
assenza di rinite e bronchite
linfoadenopatia angolomandibolare (al contrario della linfadenite cervicale diffusa che si ha in corso di
infezione virale, pi diffusa)
leucocitosi neutrofila (assente nelle forme virali)
aumento del TAOS (NB: non durante langina ma 15 giorni dopo)
tampone faringeo positivo
la terapia viene fatta con penicillina o macrolidi (profilassi primaria di RAA).
La terapia viene fatta non con penicillina G ma con penicillina ritardo che assicura una copertura di 10
giorni (la penicillina benzatina assicura una copertura anche per 1 mese).
Non vanno utilizzati sulfamidici.
dermatosi piogeniche o piodermiti (forme cutanee)
sono lesioni cutanee causate da ceppi nefritogeni.
Sono rappresentate da:
forme dermico-epidermiche (impetigine contagiosa)
colpisce bambini tra i 2-5 anni. La diffusione avviene per contagio diretto, contaminazione ambientale o
attraverso vettori ed favorita dal clima umido.
Si pu avere inoculazione intradermica tramite abrasioni, traumi minori o punture di insetti.
una eruzione papulosa circoscritta che evolve in vescicola pustola e squamo-crosta gialliccia mielicerica
(lo Streptococco isolabile al di sotto della crosta) che determina prurito e bruciore ma non dolore.
La lesione guarisce in alcuni giorni lasciando spesso una macchia pigmentaria transitoria.
La localizzazione per lo pi nelle zone scoperte ed in particolare al volto ed alle mani.
Se linfezione si approfonda nel derma si verifica necrosi (echtyma).
Limpetigine pu comparire anche su altre affezioni cutanee in particolare lesioni tramutatiche superficiali,
dermopatie eczematose, herpes, ustioni ed in questo caso si parla di impetiginizzazione.
Il TAOS basso, al contrario che nella faringo-tonsillite
Si pu avere come complicanza la glomerulonefrite ma non la RAA.
forme dermiche (erisipela)
una infezione suppurativa del derma profondo e dellipoderma, caratterizzata da febbre, sintomi sistemici e
leucocitosi. Il contagio pu essere autogeno (portatori sani a livello del naso e delle tonsille) o esogeno.
Colpisce soprattutto bambini e adulti > 20-50 anni.
Limpianto favorito da traumatismi come ferite vaccinazioni, innesto di orecchini e piercing.
Linizio brusco con febbre con brivido, antro 24 ore si forma una placca rilevata eritemato-edematosa di
colorito rosso vivo, lucente a superficie liscia a buccia darancio, a margini netti e rilevati che tende a
diffondersi spesso con un apprezzabile margine sollevato (segno dello scalino: alla palpazione si avverte
come uno scalino tra la zona di cute colpita e quella sana). La lesione accompagnata da bruciore e dolore.
10
La zona centrale tende a diventare pi chiara mano man mano che la lesione si estende in periferia.
La tumefazione particolarmente evidente nelle zone ricche di tessuto connettivo come ad esempio i
genitali, viso, padiglione auricolare.
presente linfangite con linfoadenopatia consensuale.
La guarigione avviene tramite desquamazione entro 10 giorni in assenza di terapia ma tende a recidivare.
Pu complicarsi con glomerulonefrite ma non RAA.
La terapia si basa su penicillina G e in caso di allergia macrolidi.
La fascite necrotizzante una complicazione dellerisipela in pazienti immunodepressi o diabetici.
Il quadro drammatico ed inizia con febbre elevata e setticemia, la cute diventa violacea e le bolle evolvono
in escare.
Lunico trattamento quello chirurgico.
forme ipodermiche (ascesso, flemmone)
un processo suppurativo del derma profondo e dellipoderma che si manifesta soprattutto negli arti
inferiori ed in particolare in pazienti diabetici. Il pus che si produce in queste lesioni molto fluido, per la
produzione da parte dello streptococco di vari enzimi litici, che favoriscono la sua invasivit diretta.
Compare una placca eritematosa e infiltrata, calda e dolente, con linfangite e linfadenite satellite. Segue poi
lascessualizzazione della placca ed il suo svuotamento (spontaneo o chirurgico).
La terapia antibiotica soprattutto nella fase iniziale, dopo lascessualizzazione necessaria lincisione
chirurgica.
INFEZIONI A PATOGENESI TOSSICA
Sono rappresentate essenzialmente dalla scarlattina che una malattia esantematica causata da ceppi di
streptococco infettati da un fago lisogeno che sono in grado di produrre una tossina eritrogenica in vivo.
Il periodo di incubazione di 2-5 giorni, il periodo di invasione o prodromico di poche ore cio
praticamente assente perci linizio brusco con febbre ed angina streptococcica.
Si ha quindi la formazione di:
esantema: maculo-papula di 1-2 mm che rappresenta la lesione elementare che tende a confluire con
quelle circostanti; pu rimanere tra le lesioni un po di cute integra ma pur sempre lievemente eritematosa a
causa della capillarite causata dalla tossina che determina stravaso di eritrociti nellinterstizio con
degradazione dellHb in emosiderina (per questo la digitopressione sullesantema determina il segno della
mano gialla itterica); lesantema inizia alla radice degli arti e diffonde sia alle estremit che al tronco, sono
risparmiati labbro superiore, inferiore e mento cio la regione circumorale (maschera di Filatow). La
capillarite determina fragilit vascolare che si pu evidenziare con la prova del laccio che determina lesioni
petecchiali a valle. Nelle pieghe cutanee (ex. gluteo o ascelle) dove c sfregamento sono present strie rosse
sempre dovute al danno capillare
enantema (a livello delle mucose del cavo orale): la lingua appare inizialmente impanata cio bianca con
bordi rossi, poi compaiono dei puntini rossi dovuti allipertrofia delle papille gustative (lingua a fragola
invertita) quindi scompare il bianco e rimane lipertrofia (lingua a lampone) e si ha la desquamazione che
determina perdita della lucidit (lingua opaca) e successiva riepitelizzazione con ritorno alla lucidit (lingua
verniciata)
Il decorso di 5-7 giorni.
La risoluzione dellesantema si verifica tramite desquamazione furfuracea al tronco e lamellare sul
palmo della mano e sulla pianta del piede (la pelle si stacca a grossi lembi: segno del guanto e del calzino).
La diagnosi si basa oltre che sul quadro clinico anche su dati di laboratorio:
Elevati incidici aspecifici di malattia (VES, PCR)
Neutrofilia ed eosinofilia
Tampone faringeo positivo
Sieroconversione del TAOS (incremento del titolo anticorpale di circa 4 volte in 2 campioni di siero raccolti
allinizio della malattia e dopo 15 giorni) e Streptozyme
Si possono avere complicanze tossiche precoci (miocardite, nefrite interstiziale) e artrite (diversa dalla RAA)
+ le stesse complicanze della faringite streptococcica.
La terapia la stessa della faringite streptococcica.
MALATTIE METASTREPTOCOCCICHE
Sono rappresentate da 2 malattie mutuamente esclusive cio che sono determinate da diversi ceppi di batteri:
11
Malattia reumatica: causata da ceppi reumatogeni positivi per la proteina M che danno faringotonsillite
(ma non piodermite), rara prima dei 5 anni e ha un massimo di incidenza tra 5-15 anni
Glomerulonefrite post-streptococcica che causata da ceppi nefritogeni negativi per la proteina M che
determinano piodermiti, colpisce spesso prima dei 5 anni
Altre streptococcie a patogenesi immunologica sono leritema nodoso (aspecifico) e la porpora di S. H che
pu anche essere determinata da farmaci.
Malattia reumatica
Viene anche definita febbre reumatica o reumatismo articolare acuto.
una malattia infiammatoria sistemica ad andamento acuto o subacuto recidivante che coinvolge il cuore, le
articolazioni, la cute ed il SNC (gangli della base) e si manifesta quindi clinicamente con poliartrite,
pancardite, corea e manifestazioni cutanee.
Rappresenta una sequela tardiva, che insorge nel 2-3% dei pazienti, di una infezione delle alte vie aeree (in
genere una faringite) sostenuta dallo Streptococco emolitico di gruppo A.
Linfezione insorge dopo un periodo di latenza di 2-3 settimane (necessario per montare la risposta immune)
da angina streptococcica che in 1/3 dei casi decorre asintomatica.
La probabilit dellinsorgenza correlata alla durata ed alla gravit della faringite.
Lincidenza della malattia reumatica ha subito una progressiva riduzione con il miglioramento delle
condizioni di vita, il miglior controllo terapeutico delle infezioni streptococciche, la riduzione della virulenza
dei ceppi e la diagnosi precoce.
N.B. linfezione responsabile non solo della malattia reumatica ma anche delle singole recidive cio le
recidive sono dovute ad una reinfezione da parte dello Streptococco emolitico di gruppo A.
La prima infezione in genere ha un picco di incidenza tra i 5-15 anni ed rara prima dei 20 anni, recidive si
possono avere anche in et pi avanzata.
Lincidenza del primo episodio dopo angina streptococcica si ha nello 0.3-3% dei casi mentre lincidenza di
recidive in seguito a reinfezione > 50%.
Eziopatogenesi
La malattia non invasiva, infatti le lesioni tissutali sono sterili e lemocoltura negativa.
La patogenesi di tipo immunologico determinata dalla cross-reazione tra gli anticorpi contro gli antigeni
streptococcici ed Ag self:
gli Ag della proteina M cross-reagiscono con il sarcolemma del muscolo cardiaco e scheletrico
polisaccaride C cross-reagisce con le glicoproteine delle valvole cardiache
proteine della capsula con sinovia articolare
membrana cellulare con neuroni del nucleo caudato e subtalamico
il processo infiammatorio colpisce fibroblasti valvolari, neuroni, miofibrille del muscolo liscio e componenti
connettivali.
Gioca un ruolo fondamentale la predisposizione genetica.
Le lesioni si verificano a carico del tessuto connettivo di molteplici organi.
Le lesioni anatomo-patologiche fondamentali sono i noduli (o corpi) di Aschoff, che si trovano
prevalentemente nel miocardio a livello del connettivo interstiziale, in sede perivasale.
levoluzione nella sclerosi e cicatrice in sede perivasale.
Le lesioni cardiache determinano la cosiddetta cardiopatia reumatica.
I noduli di Aschoff possono essere presenti anche nel pericardio e nellendocardio determinando un
completo coinvolgimento del cuore (pancardite reumatica):
miocardite
pericardite fibrinosa o sierofibrinosa
i noduli di Aschoff si trovano nel tessuto sottosieroso.
Si possono formare aderenze tra epicardio parietale e viscerale e si pu avere evoluzione in pericardite
costrittiva.
Endocardite verrucosa
Si formano a livello dellendocardio delle verruche costituite macroscopicamente da escrescenze
corpuscolari distribuite soprattutto a livello valvolare in corrispondenza del margine di chiusura della
valvola in ununica filiera detta a corona di rosario.
Le verruche tendono a formarsi sul margine di chiusura poich questo pi soggetto a traumatismo sia per i
fenomeni di apertura e di chiusura che per la forte pressione sanguigna e quindi presenta pi facilmente
lesioni di disepitelizzazione su cui possono impiantarsi le verruche.
12
Per questo motivo le valvole sono pi colpite dal lato che vede il flusso: la faccia atriale per la valvola
mitralica e quella ventricolare per la valvola aortica. Microscopicamente la verruca formata da un trombo
di fibrina e piastrine, le lesioni di disepitelizzazione dellendocardio infatti determinano trombosi.
Le verruche dellendocardite reumatica sono formate in superficie da trombi e nello spessore dellendocardio
dai noduli di Aschoff.
In fase acuta si ha dilatazione ed insufficienza valvolare.
Dal cercine iniziano a proliferare vasi, la valvola si vascolarizza e si ha organizzazione del trombo che
diventa aderente (dando luogo alla verruca) e non da emboli.
La vascolarizzazione della valvola facilita limpianto di una endocardite batterica. La scoperta di un
microvaso sullendotelio valvolare indice di una pregressa endocardite reumatica poich la valvola non
normalmente vascolarizzata e riceve nutrimento direttamente dal flusso con cui in contatto.
Le verruche tendono a guarire per fibrosi determinando vizi valvolari semplici, doppi o combinati.
Nel 75% dei casi si verifica interessamento esclusivo della valvola mitrale mentre nel 25% dei casi si ha
interessamento sia della mitrale che dellaortica.
Le alterazioni valvolari fondamentali sono costituite dallispessimento dei lembi, dalla fusione e
dallaccorciamento delle commissure e dallispessimento e fusione delle sorde tendinee.
La presenza di tessuto fibroso e di calcificazioni tra le commissure valvolari da origine allimmagine di
stenosi a bocca di pesce.
Si pu avere calcificazione della valvola aortica.
Lendocardite reumatica non colpisce sono le valvole ma pu colpire anche lendocardio parietale e cordale
(endocardite valvolare, parietale e cordale).
Clinica
La malattia esordisce dopo alcune settimane dallinfezione streptococcica con il tipico quadro tossinfettivo:
febbre elevata, malessere, sudorazione, cefalea, dolori addominali, vomito etc.
Sono inoltre presenti manifestazioni specifiche:
artrite 75%
Cardite 40-50%
Corea 15%
Noduli sottocutanei <10%
Eritema marginato <10%
Lartrite una forma poliarticolare acuta ad andamento migrante, prevalentemente a carico delle grandi
articolazioni che si manifesta con artralgia, tumefazione, arrossamento ed estrema dolorabilit.
Le articolazioni vengono colpite in successione e quindi guariscono spontaneamente senza alterazioni
funzionali residue (restitutio ad integrum).
In genere una articolazione viene colpita una sola volta.
Lendocardite si manifesta come insufficienza mitralica isolata (soffio sistolico di punta) o associata ad
insufficienza aortica.
La miocardite determina ritmo di galoppo, tachicardia sproporzionata alla febbre (dissociazione del polso)
e alterazioni elettrocardiografiche della conduzione e del ritmo (extrasistoli, blocco atrioventricolare,
blocco di branca soprattutto dx) per interessamento del tessuto di conduzione da parte dei noduli.
Alterazioni allECG sono onda T invertita o piatta, slivellamento del tratto ST, P-R > 0.2 (non diagnostico
di cardite). Unaritmia frequente la fibrillazione atriale che predispone allinsorgenza di trombosi atriale
con possibilit di embolizzazione sistemica.
Sono presenti inoltre toni parafonici (segno di sofferenza cardiaca) e soffi da rigurgito causati dalla
dilatazione cardiaca.
La pericardite si manifesta con dolore precordiale, versamenti (incremento dellaia di ottusit cardiaca) e
sfregamenti pericardici, allECG inversione dellonda T e sopraslivellamento del tratto ST.
Linteressamento del SNC determina la corea minor che una sindrome neurologica che si manifesta
tardivamente fino a 6 mesi di distanza, la diagnosi infatti difficile per la correlazione alla precedente
infezione streptococcica.
caratterizzata da movimenti involontari afinalistici, improvvisi, rapidi, che non diminuiscono con il
riposo, scompaiono con il sonno e si accentuano con gli atti volontari.
presente anche labilit emotiva, debolezza muscolare e tics.
Le manifestazioni cutanee sono rappresentate dai noduli sottocutanei e dalleritema marginato.
13
I noduli sottocutanei sono noduli di 0.1-1 cm, duri, non dolenti, ricoperti da cute mobile non infiammata,
localizzati in corrispondenza dei tendini o sulla superficie estensoria delle prominenze ossee o su ossa piatte
del cranio (noduli di Meynet). Sono formati da noduli di Aschoff giganti.
Leritema marginato costituito da macule o papule eritematose asintomatiche, fugaci e migranti, che
presentano un centro chiaro e margini irregolari (alone giallastro a carta geografica) tendono a confluire in
forme di aspetto serpiginoso. Leritema cio tende a scomparire al centro e a fondersi in periferia con aspetto
a carta geografica.
Il decorso regressivo nel corso di settimane o mesi (2-3 mesi nel caso della cardite).
Dopo la prima manifestazione, la vulnerabilit dellorganismo alla riattivazione aumenta e si verificano
infezioni streptococciche ricorrenti con sintomatologia clinica analoga e manifestazioni pi gravi e pi
diffuse. Si pu avere inoltre linteressamento delle altre sierose: pleura e peritoneo.
Diagnosi
Si basa oltre che sullevidenza clinica di una infezione streptococcica anche su 2 criteri maggiori o 1
maggiore + 2 minori:
criteri maggiori Criteri minori
Poliartrite Pregresso episodio di MR
Cardite Febbre
Corea Artralgie
Eritema marginato PR > 0.2
Noduli di Meynet Indici aspecifici di malattia infettiva alterati
Per la diagnosi inoltre necessaria anche la dimostrazione di recente infezione Streptococcica: positivit di
TAOS o Streptozyme, positivit alla coltura su tampone o evidenza di scarlattina.
importante la diagnosi differenziale con artrite reumatoide, porpora di S.H., reumatismo focale e malattia
da siero.
Le indagini di laboratorio evidenziano positivit di TAOS e Streptozyme, leucocitosi neutrofila, incremento
dei VES e proteine di fase acuta.
Terapia
Normalmente il decorso della malattia verso la regressione spontanea in alcune settimane ma c una
elevata tendenza alla recidiva.
importante leradicazione dellinfezione e la profilassi delle recidive (profilassi secondaria) tramite
penicillina benzatina 1.200.000 UI/mese i.m. ogni 28 giorni per 10 anni (in presenza di cardite per tutta la
vita).
N.B. la recidiva sempre conseguenza di una reinfezione dello streptococco perci fondamentale la
prevenzione secondaria.
La terapia della malattia reumatica si basa sullacido acetilsalicinico (100-120 mg/kg/die in 4-6
somministrazioni, salicilemia 25-35 mg%) e prednisone 1mg/Kg/die in caso di caridite.
La durata della terapia dipende dalla normalizzazione degli indici aspecifici di malattia, in genere per le
forme lievi di 1 mese mentre per le forme gravi di 2 mesi.
STAFILOCOCCIE
Sono malattie causate da infezione diretta da parte degli Stafilococchi o da ingestione delle loro tossine.
Comprendono:
infezioni a carico di cute, annessi cutanei e mucose
infezioni degli organi interni e generalizzate
malattie a patogenesi tossinica
gli Stafilococchi sono presenti in 3 specie: Aureus, Epidermidis e Saprofiticus.
gli Stafilococchi sono cocchi gram + con crescita a grappolo, capsulati, asporigeni, anaerobi facoltativi.
Fermentano il glucosio in anaerobiosi in 5 giorni (a differenza dei micrococchi).
Hanno facile crescita sui comuni terreni di coltura dove formano colonie grandi, rotondeggianti, rilevate ed
opache.
14
La notevole alofilia li rende capaci di svilupparsi anche ad elevate concentrazioni di NaCl tali da inibire lo
sviluppo di altri batteri (terreni selettivi es terreno di Chapman con NaCl al 7,5%).
In passato il marcatore di patogenicit era la produzione di pigmento giallo (lo S. aureus prende infatti il
nome dal pigmento mentre S. epidermidis e S. saprofiticus); oggi invece il marker di patogenicit la
produzione di coagulasi: essa un isoenzima che si combina con un fattore plasmatico e forma la
stafilotrombina che ha azione analoga alla trombina (trasforma il fibrinogeno in fibrina):
coagulasi positivi: Aureus patogeno
coagulasi negativi: Epidermidis e Saprofiticus considerati non patogeni, ma possono diventarlo in
base alle condizioni dellospite
I principali fattori di virulenza degli Stafilococchi sono:
capsula che ha funzione antifagocitaria, opera la chemiotassi dei PMN e facilita ladesione a materiali
sintetici (cateteri, protesi, giunture e shunt) i ceppi privi di capsula sono meno invasivi
parete cellulare (peptidoglicano + acidi teicolici) determina attivazione del complemento che sta alla base
dello shock tossico, gli acidi teicolici hanno funzione di adesione
gli Stafilococchi producono numerose esotossine ed enzimi:
1. emolisine , , , provocano la lisi di eritrociti e PMN con rilascio di enzimi lisosomiali che
provocano danno ai tessuti (azione dermonecrotica)
2. tossina esfoliativa o epidermolitica che responsabile della sindrome della cute ustionata o
dermatite esfoliativa (SSS)
3. tossina della sindrome da shock tossico TSS1 (o enterotossina F) che prodotta dallo S. Aureus
ed un superantigene in grado di determinare la produzione di citochine
4. enterotossina termostabile acido-stabile che presente in 5 diversi tipi A, B, C, D, E, prodotta in
situ (enterocolite Stafilococcica) o assorbita attraverso le mucose (tossinfezione alimentare)
5. penicillinasi o lattamasi che un enzima che determina variazione delle PBP e viene acquisito
tramite plasmidi
6. stafilochinasi o fibrinolisina che converte il plasminogeno in plasmina enzima proteolitico che in
grado di scindere i coaguli di fibrina
La patogenesi delle infezioni stafilococciche si basa su diverse tappe: penetrazione nei tessuti, liberazione di
tossine ed enzimi, richiamo di PMN, infiammazione, trombosi dei piccoli vasi, necrosi, colliquazione con
formazione di pus giallo-cremoso, con un PH acido che impedisce la diffusione dei farmaci e li inattiva
perci importante levacuazione (ubi pus ibi evacua)
Il principale meccanismo di difesa immunitaria contro gli Stafilococchi rappresentato dai PMN e dal C.
Fattori predisponenti alle infezioni stafilococciche sono: tumori, leucomi, diabete (alterazioni del PH e
della composizione del sudore), infezioni respiratorie (alterazione della barriera mucosa), ustioni e altre
dermatosi (riduzione della barriera cutanea), malattia granulomatosa con deficit di PMN, malattie con
aumento delle IgE, endoplastiti (cateteri, protesi).
Fondamentali sono i deficit qualitativi e quantitativi dei PMN e del C.
Gli Stafilococchi sono ubiquitari in quanto sono tra i pi resistenti allambiente esterno tra i batteri
asporigeni.
Epidemiologia
Il principale serbatoio luomo, infatti fanno parte della normale flora batterica commensale, nella cute, nel
tratto respiratorio superiore e del tratto GI. I portatori sani (continui o discontinui) arrivano al 40-70% della
popolazione e da tale condizione pu derivare una infezione endogena. Negli ospedali il 50-100% del
personale portatore di ceppi antibiotico-resistenti.
Un problema della terapia delle stafilococcie linsorgenza di germi penicillina-resistenti soprattutto negli
ospedali che viene acquisita soprattutto tramite plasmidi.
I ceppi penicillino-resistenti vengono trattati con penicilline antistafilococciche (meticillina) o cefalosporine,
ma ci ha selezionato ceppi meticillina-resistenti MRSA che non sono sensibili alle cefalosporine (cross-
resistenza con le cefalosporine).
Vanno utilizzati quindi vancomicina o teicoplanina anche se ultimamente sono comparsi anche ceppi
vancomicina e teicoplanina-resistenti. La resistenza agli antibiotici ha origine plasmidica e viene acquisita
tramite trasduzione.
15
INFEZIONI CUTANEE
Sono pi frequenti nei bambini e nei giovani adulti in particolare durante la pubert.
Impetigine stafilococcica
Si manifesta soprattutto sulla cute umida e glabra, durante lestate, tende a recidivare ed meno contagiosa
dellimpetigine streptococcica.
Insorge soprattutto intorno alle narici o alla barba ed caratterizzata da bolle che si trasformano in pustole,
quindi si rompono danno origine a squamo-croste mieliceriche e guariscono con restitutio ad integrum.
Pemfigo endemico del neonato
una infezione neonatale che si manifesta con una eruzione bollosa impetiginoide altamente contagiosa che
diffonde a tutto lambito cutaneo (esclusi palmo della mano e pianta del piede) e che si associa a
compromissione generale.
Follicolite
una infezione superficiale del follicolo pilifero, caratterizzata dalla formazione di una pustola centrata da
un pelo con alone eritematoso, la cui rottura determina fuoriuscita di pus e formazione di una squamo-crosta
mielicerica. Si pu associare allimpetigine. Lagente causale lo S. Epidermidis.
Sicosi della barba
una follicolite cronica dei peli della barba, caratterizzata da pustole gementi pus dalle quali i peli si
asportano con facilit.
Foruncolo
una infezione profonda del follicolo pilifero e della ghiandola sebacea ad esso annessa che si manifesta con
una flogosi necrotico-suppurativa che porta alla formazione di un cencio necrotico.
Si presenta come un nodulo caldo, dolente e centrato da un pelo; quindi si forma un cratere a contenuto
purulento da cui escono pus e sangue, infine viene espulsa una concrezione grigio-giallastra che costituisce il
cencio necrotico.
Lagente causale lo S. Aureus.
La foruncolosi recidivante si verifica quando si ha il ripetersi di foruncoli subentranti per periodi di tempo
prolungati. Colpisce soprattutto in condizioni di PH alcalino o neutro, umidit, uso incongruo di antibiotici.
La terapia antibiotica topica infatti pu selezionare ceppi resistenti, perci meglio un antisettico liquido che
tra laltro non lascia umidit (al contrario della crema) la quale facilita limpianto dei batteri.
Condizioni predisponenti sono diabete, alcolismo e obesit.
Il foruncolo maligno della faccia colpisce il naso o il labbro superiore, da qui tramite il plesso venoso della
faccia i cocchi raggiungono lorbita e quindi tramite i linfatici la cavit cranica determinando una
tromboflebite del seno cavernoso con diffusione alle meningi e quindi meningite ed ascesso cerebrale.
Favo
Si realizza quando pi foruncoli confluiscono interessando le parti molli fino alla fascia muscolare.
Si presenta come un piastrone rilevato di colorito rosso vivo duro e infiltrato molto doloroso, su cui dopo
alcuni giorni compaiono pustole a sede follicolare che si aprono formando crateri dai quali fuoriescono pus,
sangue e detriti necrotici fino alla espulsione dei cenci.
Le sedi pi frequenti sono quelle irritanti da contatto come collo e natiche.
Idrosadenite
un processo suppurativo a carico delle ghiandole sudoripare apocrine a livello del cavo ascellare,
dellareola mammaria o delle regioni genitali.
Appaiono come noduli duri, congesti, profondi e spesso molto dolenti che si aprono allesterno emettendo
pus denso giallastro e sangue. Hanno spesso un decorso cronico e sono favorite dalla depilazione e dalluso
di deodoranti antitraspiranti.
Patereccio o perionissi piogenica
una infezione suppurativa delle falangi distali lungo i bordi e sul tetto dellunghia.
Il perinichio diventa eritematoso, tumido, teso, lucente, molto dolente e pulsante; il pus defluisce attraverso
le tasche periungueali e scolla la lamina ungueale. presente linfoadenopatia epitrocleare e ascellare e sono
facili le recidive. Complicazioni sono losteomielite delle falangette e la diffusione flemmonosa alla mano.
Flemmone o cellulite
un processo suppurativo del derma profondo e dellipoderma che si manifesta soprattutto negli arti
inferiori ed in particolare in pazienti diabetici.
Compare una placca eritematosa e infiltrata, calda e dolente, con linfangite e linfadenite satellite.
16
Si ha in genere lascessualizzazione della placca ed il suo svuotamento spontaneo o chirurgico.
La terapia antibiotica soprattutto nella fase iniziale, dopo lascessualizzazione necessaria lincisione
chirurgica.
Mastite puerperale
una infezione suppurativa del capezzolo favorita dal traumatismo della suzione e dal tugore della
ghiandola che determinano la formazione di ragadi che tendono ad infettarsi.
Orzaiolo
Infezione suppurativa delle ghiandole lacrimali.
Ascesso sottocutaneo
Frequente a livello gluteo, dovuto ad iniezioni di sostanze che fissano i germi senza una adeguata
disinfezione.
Infezione di ferite traumatiche, chirurgiche e ustioni
INFEZIONI MUCOSE
Congiuntivite
Otite media
Sinusite
Tonsillite
Uretrite, prostatite, balanite
Tracheite
INFEZIONI DEGLI ORGANI INTERNI
Polmonite sfafilococcica
La polmonite da Stafilococco (che facilmente chemioresistente) tende ad essere necrotica con formazione
di microascessi.
Gli Stafilococchi dal rinofaringe colonizzano lalbero bronchiale e quindi il parenchima polmonare, favoriti
da condizioni come influenza, BPCO e cardiopatie croniche scompensate (polmonite da ipostasi).
La polmonite si pu manifestare con focolaio unico (polmonite lobare) o focolai multipli (broncopolmonite).
Il quadro clinico pi variabile rispetto alla forma Pneumococcica e va da forme paucisintomatiche a forme
fulminanti con rapida evoluzione verso lIRA.
Si pu verificare anche il cosiddetto foruncolo del polmone per ascessualizzazione di una polmonite a
focolaio unico e la foruncolosi polmonare, secondaria in genere a diffusione ematogena del microrganismo.
Nel bambino frequente lo pneumatocele dovuto allo svuotamento di un ascesso in un bronco con
formazione di bolle tipiche causate dal meccanismo a valvola.
Osteomielite
causata dallo Stafiloccoccus Aureus che raggiunge le ossa per via ematica.
Colpisce soprattutto bambini e giovani, pu essere una manifestazione post-traumatica o post-operatoria e si
pu associare ad artrite purulenta.Interessa in genere le ossa lunghe in particolare a livello della cartilagine di
accrescimento che quella pi riccamente vascolarizzata dove iniziano i processi di ascessualizzazione
(quando cessa laccrescimento non c pi infezione). Lesordio clinico brusco con febbre elevata, stato
generale compromesso e forti dolori ossei.
LRx negativo nelle prime 2 settimane, poi mostra il caratteristico segno della bara con il cadavere dentro
(dovuto a rimaneggiamento osseo): zona centrale con densit aumentata (dovuta a calcificazione per
fenomeni di ossificazione) e zona periferica con riduzione di ossificazione.
Infezioni renali
Caratterizzate da pielonefrite che si pu complicare con lascesso renale con eventuale diffusione ad ascesso
pararenale.
Infezioni cerebrali
Meningite purulenta (letalit del 30-40%) e ascesso peridurale (spesso iatrogeni, nosocomiali), ascesso
cerebrale (misto con anaerobi).
Altre infezioni
Artrite purulenta, empiema della colecisti, piomiosite purulenta.
17
SEPSI STAFILOCOCCICA
Le sepsi acute sono sostenute dallo Stafilococcus Aureus ed hanno una prognosi grave con frequenti
localizzazioni metastatiche a diversi organi.
Le sepsi Stafilococciche sono particolarmente temute nei reparti chirurgici, di rianimazione o terapia
intensiva dove spesso sono causate da microrganismi selezionati dallantibiotico-terapia.
La localizzazione a livello endocardico da luogo allendocardite batterica acuta (causata dallo S.Aureus
nel 70% dei casi) che coinvolge in genere la mitrale ed letale nel 40-80% dei casi. Nei tossicodipendenti si
pu avere interessamento della tricuspide con emboli settici polmonari.
Raramente si hanno sepsi acute da S. Aureus privo di capsula che determinano shock settico con CID che
pu simulare la sindrome di Waterhause-Friederichsen.
Si possono anche avere sepsi subacute da Stafilococchi coagulasi-negativi, associati a endocarditi subacute
e endoplastiti (infezioni di protesi valvolari, cateteri venosi etc.); in questi casi necessario sostituire la
protesi dopo terapia che sterilizza la sede di impianto altrimenti si verifica reinfezione.
STAFILOCOCCIE A PATOGENESI TOSSINICA
Sindrome dello shock tossico TSS1
causata dalla tossina della sindrome dello shock tossico che prodotta dallo S. Aureus, la quale funziona
da superantigene determinando la produzione di una vasta gamma di citochine.
Lassorbimento della tossina avviene da focolai infettivi a livello della cute o delle mucose, soprattutto nelle
mucose vaginali in caso di uso di tamponi vaginali assorbenti durante le mestruazioni o nella mucosa
intestinale in caso di enterite.
La sindrome si manifesta con un quadro tossinfettivo acuto (febbre, cefalea, alterazioni del sensorio)
accompagnato da:
Congiuntivite
Diarrea e vomito
Rash disseminato con desquamazione cutanea
Shock ed ARDS
Danno miocardico ed aritmie
La letalit del 30%, la terapia sintomatologica e si basa sulla rimozione del focolaio infettivo da cui viene
immessa in circolo la tossina.
Lemocoltura negativa (si tratta di una tossiemia) ed presente ipoalbuminemia, incrmento di GOT, GPT
e CPK e piastrinopenia (no CID).
Sindrome della cute ustionata o dermatite esfoliativa SSS
causata dalla immissione in circolo della tossina esfoliativa o epidermolitica prodotta da alcuni ceppi
presenti a livello di focolai infettivi.
Colpisce soprattutto i bambini in genere in seguito a onfalite o circoncisione infetta.
presente febbre e lesioni cutanee diffuse: la cute si presenta diffusamente arrossata e dolorabile, si formano
bole e flittene (come nelle ustioni di 1 e 2 grado) e quindi si ha esfoliazione della cute a grossi lembi
(pianori clivaggio= strato granuloso), analogamente a quanto avviene nel pemfigo (segno di Nikosky +).
La terapia si basa su antibiotici e reidratanti (no steroidi).
La prognosi buona.
Tossinfezione alimentare stafilociccica
Enterocolite stafilococcica: vedi tossinfezioni alimentari
Diagnosi
Lisolamento dei batteri pu essere fatto dai diversi campioni biologici: alimenti, tampone faringeo, ascessi,
emocoltura.
Lesame microscopico con colorazione di gram evidenzia cocchi gram + a grappolo.
La coltura viene fatta su agar sangue (presente alone di emolisi) o su terreno selettivo MSA (mannite, sali,
agar).
Terapia
Le lesioni cutanee benigne come foruncoli guariscono spontaneamente mentre le raccolte purulente di
maggiori dimensioni vengono trattate con evacuazione chirurgica.
18
Se le lesioni cutanee sono profonde va associata terapia antibiotica generale come anche in caso di sepsi e
infezioni dorgano.
La terapia in genere prolungata e deve essere mirata in base allantibiogramma, in base al quale possono
essere usati diversi antibiotici:
Penicilline semisintetiche penicillinasi-resistenti (la maggior parte degli Stafilococchi produce
penicillinasi): meticillina
Cefalosporine da non utilizzare in caso di Stafilococchi meticillina resistenti in quanto questi sono cross-
resistenti con le cefalosporine
Vancomicina e teicoplanina attive sui ceppi meticillina-resistenti
Utili in associazione:
Rifampicina
Aminoglicosidi
Cotrimoxazolo
Fluorochinoloni
Acido fusidico
Fosfomicina
La terapia di associazione in quanto compare facilmente resistenza (penicillina semisintetica +
aminoglicosidi/rifampicina).
ENDOCARDITE INFETTIVA
la forma di endocardite pi frequente.
una affezione a decorso acuto o subacuto dovuta ad invasione batterica di unarea focale di endocardio
valvolare o parietale accompagnata da una batteriemia persistente che determina uno stato di sepsi in cui gli
Ag microbici sono rilasciati direttamente in circolo ed anche la risposta immunitaria avviene direttamente nel
torrente circolatorio.
Nella maggior parte dei casi si parla di endocardite batterica ma possono essere implicati anche miceti,
rickettsie e virus.
Epidemiologia
Le caratteristiche epidemiologiche della malattia hanno subito notevoli cambiamenti begli ultimi decenni a
causa dellaumento dellet media della popolazione, del declino della malattia reumatica, dei progressi della
cardiochirurgia, dellantibioticoterapia e della grande diffusione della tossicodipendenza.
In era preantibiotica il 90% delle infezioni era dovuta allo Streptococcus Viridans, colpiva pi
frequentemente individui giovani con valvulopatia reumatica. Generalmente i pazienti venivano osservati
nelle fasi avanzate della malattia.
Oggi sono spesso implicati diversi agenti infettivi, la malattia spesso contratta in ambiente ospedaliero o
per luso di droghe e i pazienti vengono in genere osservati nelle fasi iniziali della malattia.
Il rapporto maschi/ femmine di 2:1.
Eziopatogenesi
I germi che raggiungono lendocardio tramite batteriemia.
Le condizioni di batteriemia si possono aver in seguito a :
o affezioni del cavo orale come estrazioni dentarie, ascessi e stomatiti
o infezioni dellapparato urogenitale
o infezioni cutanee come piodermiti
o cateterismo
la batteriemia pu essere anche fugace quando sono interessati batteri ad alta adesivit: streptococchi,
pseudomonas e stafilococchi.
condizioni predisponenti sono rappresentate da:
o esito di una endocardite reumatica
o cardiopatie congenite che determinano a causa di uno shunt lesioni endocardiche da getto
o impianto di protesi e pacemaker
o uso di stupefacenti endovena
o alcolismo
o cardiochirurgia (complicazioni infettive)
i germi infatti tendono pi facilmente ad impiantarsi su valvole che presentano gi delle alterazioni
strutturali.
19
Perch si abbia una endocardite in ogni caso necessario che si abbia una condizione predisponente che porti
alla formazione di una soluzione di continuo dellendocardio con conseguente trombosi: sui trombi infatti si
impiantano i batteri, lulteriore deposizione di fibrina e di piastrine li protegge dalla fagocitosi favorendone
la sopravvivenza e la proliferazione e determina la formazione delle vegetazioni.
Generalmente il danno endoteliale si ha quando una corrente di sangue molto rapida passa da una camera ad
alta pressione ad una a bassa pressione attraverso un orifizio ristretto che determina il gradiente pressorio.
Immediatamente a valle dellorifizio si ha una riduzione della pressione laterale del sangue (effetto Venturi)
e della nutrizione dellendocardio. Le caratteristiche del flusso favoriscono sia il danno endoteliale che la
deposizione di germi sullendocardio immediatamente a valle dellorifizio.
Unaltra zona particolarmente predisposta il margine di chiusura valvolare che risente maggiormente dello
stress emodinamico.
Lendocardite infettiva pu anche essere di natura fungina (endocardite micotica) frequente nei
tossicodipendenti e negli immunodepressi.
Anatomia patologica
Le lesioni caratteristiche di unendocardite batterica acuta o subacuta sono le vegetazioni che sono
formazioni spesse friabili ed estese. Al contrario dellendocardite reumatica non hanno disposizione a filiera
e non sono localizzate solo sul margine di chiusura ma interessano tutta la faccia della valvola. La
vegetazione formata essenzialmente da un trombo di fibrina e piastrine al cui interno si trovano batteri.
Le vegetazioni si formano nel 90% dei casi a sinistra sulla valvola mitrale ed aortica ma possono
coinvolgere anche il cuore di destra soprattutto in caso di tossicodipendenti o di vizi cardiaci congeniti.
Allinterno del trombo i batteri si replicano dando origine a colonie batteriche che si possono trovare sia in
superficie che in profondit del trombo.
Spesso le vegetazioni possono essere il punto di partenza di batteriemie fugaci con tipica febbre
intermittente che sale con brividi e scende con sudorazione. Durante lascesso febbrile lemocoltura
positiva.
Nel 5% dei casi di endocardite nessun microrganismo viene isolato dal sangue (endocarditi a coltura
negativa) a causa della localizzazione profonda dei microrganismi allinterno delle vegetazioni, i quali non
vengono immessi in circolo.
I batteri hanno attivit litica e pertanto tendono a lisare il trombo, visto che la vegetazione friabile il flusso
ematico stacca facilmente degli emboli settici. Se lembolo di grandi dimensioni pu provocare infarto o
ascesso dorgano
1. se ostruisce completamente il lume del vaso determina subito infarto
2. se non ostruisce il lume del vaso lembolo libera i batteri che diffondono nel parenchima formando
lascesso che pu anche essere multiplo
visto che le vegetazioni possono formarsi anche nella valvola aortica di fronte allorigine delle coronarie
lembolo pu anche provocare infarto del miocardio o miocardite batterica.
Nel caso di endocardite micotica nelle vegetazioni si trovano le ife fungine.
La risposta immunitaria determina anche sequele di tipo immunologico caratterizzate da formazione di ICC
che determinano vasculite dei vasi periferici e glomerulonefrite diffusa.
La vasculite dei capillari determina la formazione di petecchie emorragiche sulla cute e sulle mucose, sono
tipiche le petecchie orali, renali e retiniche.
Endocardite batterica acuta EBA
una infezione a carattere distruttivo che insorge in una valvola precedentemente sana (o protesi valvolare)
sostenuta da un germe altamente virulento.
Ha durata < 6 settimane.
I principali germi implicati sono:
o stafilococcus aureus 70% dei casi
o streptococco Pyogenes
o pneumococco
o enterococco
o pseudomonas Aeruginosa
o brucella
le vegetazioni causano erosioni e ulcerazioni dei lembi valvolari fino a formare cavit ascessuali
(endocardite vegeto-ulcerante).
20
Ci pu determinare rottura delle corde tendinee con insufficienza valvolare acuta o alterazione del profilo di
apertura o di chiusura valvolare che provoca un soffio aspro e mutevole (perch si ha una variazione
dinamica dellalterazione, al contrario dei vizi valvolari stabili).
Le lesioni dopo adeguata terapia antibiotica vanno incontro a sterilizzazione e progressiva organizzazione e
fibrosi che pu anche dare luogo calcificazioni, lasciando come esiti delle piccole escrescenze nodulari
fibrocalcifiche.
Complicazioni
o Le vegetazioni possono estendersi dai lembi delle valvole AV alle corde tendinee ed ai muscoli
papillari con possibile rottura.
o Nei casi di endocardite aortica si possono formare aneurismi nei seni di Valsava.
o Linfezione si pu estendere allanello determinando ascessi.
o I germi oltre alle valvole possono anche colonizzare lendocardio parietale e lintima dei vasi dando
luogo ad endoarteriti.
o Nella persistenza del dotto arterioso di Botallo si formano delle tasche secondarie ad alterazioni da
getto in cui si impiantano facilmente i batteri.
o Linteressamento dellendocardio parietale pu portare a rottura del setto interventricolare.
Nelle valvole sono frequenti i reperti di vascolarizzazione.
Endocardite batterica subacuta EBS
una forma a decorso insidioso e decorso protratto che insorge su di una valvola dove sono gi presenti
lesioni ed sostenuta da germi a bassa virulenza.
La durata > 6 settimane.
I principali germi implicati sono:
o streptococcus viridans
o streptococcus epidermidis
o enterococco
o streptococchi anaerobi o microaerofili
la lesione preesistente sede di formazione di trombi che funzionano da trappola per i batteri
le lesioni sono meno destruenti e possono andare in contro a completa guarigione: le valvole gi interessate
in precedenza da lesioni infatti sono ispessite e sclerotiche e pertanto sono pi resistenti e non vanno incontro
ad ulcerazione.
La storia naturale della malattia pu essere cos riassunta:
1. penetrazione del germe (frequentemente attraverso manovre invasive, cateterismo vascolare, urinario
ecc)
2. batteriemia
3. impianto dei batteri sullendocardio e formazione del focolaio sepsinogeno
4. sepsi alimentata dallimmissione in circolo di emboli settici periodici (rari) o di una quantit modesta
ma continua di germi dovuta al fatto che il focolaio sepsinogeno meglio si trova direttamente nel
sangue batteriemia persistente, la cui entit dipende dal tipo di agente interessato (ex. bassa per
lenterococco)
5. formazione di focolai metastatici suppurativi o di infarti asettici
6. produzione di anticorpi e formazione di IC circolanti che possono essere responsabili di sequele di
tipo immunologico
Clinica
Febbre: nellEBS di tipo remittente e non supera i 39 mentre nellEBA spesso supera i 40
soffi cardiaci mutevoli e variabili, causati da diverse alterazioni valvolari quali ulcerazione della valvola,
dilatazione del cuore o dellanello valvolare, rottura di corde tendinee o formazione di vegetazioni
voluminose
epatosplenomegalia soprattutto nelle forme subacute
petecchie su cute e mucose
lesioni di Janeway = piccole macchie emorragiche o eritematose sul palmo delle mani o sulla pianta dei
piedi
noduli di Osler = papule sottocutanee dolorose di colore rosso vivo localizzate sui polpastrelli delle dita
macchie di Roth = emorragie retiniche
21
glomerulonefrite di Lohlein: microematuria glomerulare (emazie dismorfiche), proteinuria e cilindri
eritrocitari, pi frequente nelle forme subacute
complicazioni cardiache:
disfunzioni valvolari
pericardite suppurativa
infarto miocardico
ascessi cardiaci
complicazioni emboliche:
infarto o ascesso splenico
infarto renale
embolie cerebrali che causano emorragie con manifestazioni neurologiche
se lagente infettivo a bassa virulenza gli infarti settici e gli ascessi metastatici sono rari mentre sono pi
frequenti se i microrganismi hanno una elevata petogenicit.
nellEBS i sintomi compaiono insidiosamente e sono caratterizzati da febbricola soprattutto serale,
sudorazioni notturne, astenia, affaticamento, anoressia, perdita di peso, artralgie, mialgie, sintomi neurolo-
gici.
NellEBA lesordio solitamente brusco e preceduto da una infezione suppurativa (meningite
pneumococcica, tromboflebite settica, cellulite streptococcica, ascessi staffilococcici).
Diagnosi
La diagnosi di endocardite batterica viene fatta tramite emocoltura. Le emocolture vanno effettuate prima
dellinizio della terapia antibiotica.
Nelle endocarditi la batteriemia in genere persistente e pertanto non necessario un grande numero di
emocolture, ma ne vanno effettuate almeno 3 durante lascesso febbrile o subito prima di esso.
Le norme di antisepsi e sterilit durante il prelievo devono essere scrupolose: disinfettare con alcol iodato la
cute del paziente e delloperatore. La quantit di sangue deve essere abbondante e sufficientemente diluita.
NellEBA sono necessarie 3-4 emocolture con prelievi effettuati ogni 15 minuti, mentre nellEBS in cui la
necessit di terapia non cos urgente possono essere effettuate un numero maggiore di emocolture (6-8).
Nel 5-10% dei casi le emocoltura sono negative e pertanto non possibile precisare leziologia
dellendocardite (endocardite ad emocoltura negativa).
molto importante anche la visualizzazione delle vegetazioni tramite lecocardiografia transesofagea
positiva nell85% dei casi.
La VES elevata ed presente una anemia normocitica normocromica lieve o moderata (anemia da
disordine cronico?).
I leucociti possono essere normali o poco aumentati nella EBS mentre nella EBA presente una spiccata
leucocitosi.
Spesso si ha anche la presenza di crioglobuline e fattore reumatoide (Reuma test +).
Terapia
Lassenza di vasi sulla vegetazione spiega la necessit di una terapia protratta per 1-3 mesi con farmaci
battericidi.
importante la determinazione di MIC, MBC e KR, prove di sinergismo e attivit batteriostatica o
battericida nel siero per selezionare gli antibiotici e il dosaggio e la durata di somministrazione.
NellEBA a causa della rapida evolutivit giustificata una terapia empirica prima della risposta
dellemocoltura mentre nelle EBS in genere meglio attendere i risultati dellemocoltura in modo da
intraprendere una terapia mirata.
Una terapia antibiotica profilattica indicata in tutti i pazienti portatori di valvulopatia o di protesi
valvolari prima di affrontare un intervento sul cavo orale, vie respiratorie, apparato GI e urogenitale.
22
INFLUENZA
una malattia infettiva acuta caratterizzata dallinteressamento delle alte vie respiratorie da parte dei virus
influenzali A-B-C.
Il nome influenza deriva dalla credenza che fosse dovuta allinflusso malefico degli astri.
I virus influenzali appartengono al genere orthomixovirus che un virus a RNA con nucleocapside a
simmetria elicoidale mantellato.
Allinterno della matrice tra il capside e il mantello presente la proteina M, mentre nel mantello si trovano
2 glicoproteine:
Emoagglutinina HA che rappresenta lantirecettore virale che si lega allacido sialico presente sulle cellule
dellepitelio delle vie respiratorie (ma anche sulle emazie tanto che in grado di produrre emolisi) e
promuove la penetrazione del virus al loro interno, va frequentemente in contro a mutazioni e si hanno 4
varianti H0, H1, H2, H3
Neuroaminidasi NA che scinde il legame con lacido sialico e facilita il passaggio del virus da una cellula
allaltra, va incontro a mutazione anche se con minore frequenza dellemoaglutinina e si hanno 2 varianti N1
e N2
Gli Ab verso questi Ag di superficie sono protettivi.
I 3 sierotipi si distinguono per lAg RNP (ribonucleoproteico) ma possono variare per gli Ag di superficie
attraverso 2 meccanismi:
Antigenic drift (deriva antigenica) che avviene ogni 2-3 ani e comporta una variazione minima del virus
tanto che gli Ab prottettivi nei confronti della variante precedente cross-reagiscono assicurando una
protezione parziale che limita la diffusione del virus, ci determina linsorgenza di epidemie limitate
Antigenic shift (mutazione antigenica) che avviene ogni 10-20 anni e comporta la completa sostituzione dei
caratteri antigenici tanto che i vecchi Ab sono inefficaci e il virus pu diffondersi ampliamente determinando
una pandemia
La specie A presenta sia antigenic drift che shift e quindi associato a epidemie diffuse e pandemie,
mentre la specie B che presenta solo antigenic drift associata ad epidemie sia locali che diffuse e la specie
C che ha una relativa stabilit antigenica associata a casi sporadici ed episodi epidemici minori.
La nomenclatura attuale dei ceppi si basa su: tipo, sottotipo, luogo di isolamento, n di ordine, anno di
isolamento, formula antigenica.
Le ultime pandemie sono state quella del 1957-58 (asiatica) H2N2 e quella del 1968-69 H3N2, nel 1977
ricomparso il ceppo H1N1 ma ha continuato a circolare la variante H3 N2.
Il serbatoio costituito dalluomo e la modalit di trasmissione inalatoria tramite le goccioline di flugge.
Clinica
Il periodo di incubazione di 1-3 giorni.
Linizio brusco con febbre elevata (39-40) subcontinua per 1-2 giorni con polso concordante, malessere
generale, artromialgia, rachialgia, epistassi, cefalea retrorbitaria.
Successivamente compaiono i sintomi respiratori: rinite, starnuti, farngodinia, raucedine, tosse secca,
dolore urente retrosternale (tracheite).
Possono anche essere presenti sintomi oculari: lacrimazione, bruciore, fotofobia, dolore nel movimento degli
occhi; digestivi: nausea, anoressia, vomito, dolore addominale e diarrea.
La durata della sintomatologia di circa 3-5giorni, poi la febbre cala per lisi con sudorazione e rimane un
senso di prostrazione, la tosse stizzosa pu permanere a lungo (convalescenza prolungata).
LEO mostra segni di bronchiolite.
Si possono avere complicanze dovute allazione diretta del virus o a superinfezioni batteriche.
La polmonite virale rara e compare dopo 2-3 giorni.
Il decorso rapido e pu determinare gravi fenomeni asfittici.
presente dolore toracico, tosse insistente, espettorato rosa-salmone o emorragico, tachicardia dispnea e
cianosi.
LEO obiettivo mostra rantoli a piccole bolle e in fasi terminali ipofonesi diffusa.
LRX torace mostra infiltrati nodulari diffusi bilaterali.
Le indagini di laboratorio evidenziano leucocitosi neutrofila e incremento della VES (minore che nelle forme
batteriche).
23
Vi possono essere anche complicanze probabilmente su base immunoallergica rappresentate dalla
miocardite e dalla nevrassite demielinizzante o encefalite emorragica.
La superinfezione batterica pu essere precoce o tardiva ed favorita dallalterazione dellepitelio
respiratorio ed in particolare dalla riduzione della clearance muco-ciliare.
Si manifesta come otite, sinusite (che possono anche complicarsi con meningite purulenta), bronchite,
broncopolmonite.
Le broncopolmonite da superinfezione batterica possono essere dovute a Pneumococco, Haemophilus
Influenzae e soprattutto allo Stafilococcus Aureus.
Sono particolarmente a rischio di forme gravi cardiopatici, broncopneumopatici, anziani, donne in
gravidanza, pazienti con patologie croniche epatiche o renali.
Si ha una ripresa della febbre e compare tosse produttiva, si ha leucocitosi neutrofila e spiccato incremento
della VES.
Diagnosi
Pu essere fatto lisolamento del virus dalle secrezioni nasofaringee con colture cellulari (uovo embrionato o
cavit amniotica).
Linfezione pu essere dimostrata dalla sirologia (fissazione del complemento).
Terapia
La terapia con amantadina dovrebbe essere iniziata entro 48 ore dallinsorgenza dei sintomi: 100 mg os x 2
al giorno per 3-5 giorni negli adulti, 150 mg /die in 2 somministrazioni per i bambini.
Lamantadina pu essere utilizzata anche a scopo profilattico (chemioprofilassi).
Per il controllo della febbre va utilizzato il paracetamolo; lacido acetilsalicilico non va utilizzato in
particolare nei bambini per il rischio di sindrome di Reye.
Gli antibiotici non dovrebbero essere utilizzati nellinfluenza non complicata (tranne che nei pazienti a
rischio) in quanto non sono di alcun beneficio ed alterano la flora delle prime vie respiratorie, permettendo la
superinfezione da parte di un ceppo resistente.
Se il paziente invece sviluppa una polmonite batterica va iniziata la terapia antibiotica prima di ottenere i
risultati colturali, poich lo Stafilococcus Aureus in genere implicato va usato un macrolide o una
penicillina semisintetica.
Prima di iniziare la terapia comunque va fatto un esame colturale e batteriologico dellespettorato in modo da
poter successivamente fare una terapia mirata.
Sono stati realizzati programmi vaccinali ogni anno prima del verificarsi dellepidemia influenzale nella
comunit.
Il vaccino non previene necessariamente linfezione ma comunque ne riduce la gravit e le complicanze,
determina immunit per 6 mesi.
utile soprattutto nei soggetti a rischio di complicazioni.
INFEZIONI RESPIRATORIE ACUTE (IRA)
Sono malattie infettive in cui lapparato respiratorio rappresenta la principale o esclusiva localizzazione
dellagente patogeno.
Nonostante la molteplicit degli agenti patogeni le forme cliniche sono uniformi.
Classificazione:
1. infezioni delle alte vie respiratorie:
rinite (rhinovirus, parainfluenza, RSV, Adenovirus batteri r. allergica)
faringotonsillite (angina):
eritemato-essudativa: adenovirus, parainfluenza, RSV, S. -emolitico, Haemophylus, meningococco
pseudomembranosa: EBV, difterite
vescicolare: Coxsackie A (herpangina)
ulcero-necrotica
otite media
laringo-tracheo-bronchite stenosante
croup difterico
pseudocroup: parainfluenza 1-2-3, influenza A e B, Adenovirus, RSV, morbillivirus, VZV edema
laringeo e subglottideo, essudato denso e vischioso, tossiemia generale
bronchite
24
2. infezioni delle basse vie respiratorie:
bronchiolite
polmonite/broncopolmonite
nell80% dei casi leziologia virale, i principali virus implicati sono:
adenovirus
rhinovirus
paramyxovirus (virus parainfluenzale e virus respiratorio sinciziale)
echovirus
coxsackievirus
la diffusione ubiquitaria.
Vi una variazione stagionale con massima incidenza in inverno e primavera, dovuta alla riduzione delle
temperatura (che riduce la motilit delle ciglia vibratili e aumenta la vitalit dei virus) e allumidit (che
aumenta la stabilit delle goccioline di flugge).
Il serbatoio luomo.
Le modalit di trasmissione avvengono direttamente tramite contatto con le goccioline di flugge o
indirettamente attraverso mani, fazzoletti, uso di posate o altri oggetti contaminati di recente dalle secrezioni
infette.
Il periodo di incubazione varia da 1-10 giorni e il periodo di contagiosit si estende solitamente per tutta la
durata della malattia in fase acuta.
La moltiplicazione dei microorganismi a livello delle vie respiratorie determina danno diretto o danno
indiretto dovuto alla risposta dellospite.
Croup
attraversa tipicamente quattro stadi:
1. Febbre, raucedine, tosse abbaiante con stridore inspiratorio
2. ostruzione respiratoria: stridore, tirage, cornage
3. ipossia-ipercapnia: agitazione, sudorazione, tachipnea, pallore
4. lesioni atossiche irreversibili: cianosi e arresto respiratorio
DD: croup difterico, pseudocroup virale, epiglottide acuta da H. influenzae
Terapia: eziologia-sintomatica (steroidi per ridurre ledema, fluidificanti per il muco
ADENOVIROSI
Sono infezioni delle prime vie respiratorie associate a segni extrapolmonari.
Gli adenovirus sono virus a DNA, con capside icosaedrico, sprovvisti di mantello che fuoriescono dalla
cellula per lisi (effetto citopatico).
Essendo virus nudi, privi di mantello sono resistenti allessicamento, ai detergenti e allacidit gastrica.
Sono presenti circa 30 sierotipi, quelli patogeni sono i tipi bassi: 1-7, 11, 14, 21.
I sierotipi 8 e 9 sono responsabili di congiuntivite epidemica in Giappone.
Il contagio interumano.
Vi notevole diffusione dellinfezione (5-10% delle IRA, soprattutto in inverno).
Limmunit sierotipo-specifica e duratura.
Lincidenza stagionale: inverno-primavera per le infezioni respiratorie e primavera-estate per le infezioni
oculari.
Clinica
Gli adenovirus sono responsabili di diversi quadri clinici:
Malattia respiratoria acuta indifferenziata
causata dalladenovirus 3-4-7-14-21. detta anche malattia delle reclute poich tende a colpire i nuovi
arrivati (non immunizzati) in una comunit affollata.
Il periodo di incubazione di 5-6 giorni.
Lesordio graduale con febbre senza brivido e segni generali quali malessere, cefalea, artromialgia,
faringite, tonsillite, tosse.
La febbre cede per lisi entro 2-4 giorni.
La convalescenza lunga (1-2 settimane) e caratterizzata da sintomi respiratori.
25
Febbre adenofaringocongiuntivale
Causata dagli adenovirus 1-2-3-5-7-14.
una sindrome contagiosa febbrile con contemporanea presenza di faringotonsillite (simile alla
streptococcica con essudato biancastro), linfoadenopatia laterocervicale (NB: nellangina streptococcica
SOLO angolo-mandibolare), congiuntivite congestizia-follicolare bilaterale dolorosa scarsamente secretiva
che dura per 3-14 giorni. Tali segni possono essere tutti e tre presenti o 2 soltanto (in genere per la faringite
sempre presente)
Congiuntivite epidemica
causata dagli adenovirus 8-9.
Il periodo di incubazione di 10 giorni.
Si manifesta con una congiuntivite follicolare con adenopatia preauricolare con piccole opacit corneali che
scompaiono in 2 settimane-2 anni. Limmunit duratura.
Esantemi minori
possono essere di tipo morbilliforme, rubeoliforme, scarlattiniforme e sono causati dagli adenovirus 1-2-3-4-
7.
Forme rare
sono rappresentate dalle adenomesenteriti dellinfanzia (con quadro simile ad appendicite e alladdome
acuto), cistite acuta emorragica (nel bambino o nel paziente immunodepresso, gastroenterite acuta (da
adenovirus non coltivabili).
Diagnosi
Il virus pu essere isolato dal tampone faringeo, tonsillare o congiuntivele.
In coltura cellulare determina effetto citopatico.
Possono essere fatte prove di neutralizzazione sfruttando gli Ag di gruppo.
INFEZIONE DA VIRUS RESPIRATORIO SINCIZIALE
Il virus respiratorio sinciziale appartiene al genere Paramyxovirus che comprende anche il morbillivirus, il
virus parainfluenzale e il virus della parotite.
un virus ad RNA, con capsule elicoidale, mantellato con glicoproteine di superficie tra cui la proteina F
che responsabile dellattivit fusogena che determina la penetrazione del virus allinterno della cellula
ospite e il passaggio da una cellula allaltra con formazione di sincizi.
Linfezione ubiquitaria la diffusione avviene per contagio interumano diretto, visto che il virus ha una
scarsissima resistenza allambiente esterno
Si verificano epidemie nei mesi invernali, tutti i bambini che attraversano 2-3 epidemie si infettano.
A 4 anni Ab nei confronti del virus sono presenti in tutti i soggetti.
Il virus colonizza le prime vie respiratorie e determina danno cellulare mediato dalla risposta immunitaria
dellospite (non c effetto citopatico) cio con meccanismo immuno-allergico.
La malattia grave nella prima infanzia e nel lattante dove non presente immunit mentre le successive
infezioni sono meno gravi.
Le IgA secretorie determinano immunit locale protettiva, mentre le Ig circolanti non proteggono in casi
gravi.
Clinica
Le manifestazioni cliniche sono molteplici:
o adulti e adolescenti: rinite, faringo-tonsillite, otite media
o anziani: bronchite acuta/bronchite cronica riacutizzata
o bambini: bronchiolite (< 2 anni), polmonite (3-5 anni)
o pseudocroup
come si nota la malattia da RSV pi grave nella prima infanzia, poi con lo sviluppo dellimmunit le
reinfezioni sono sempre meno gravi, tranne che nellanziano dove vi sono condizioni favorenti (calo delle
difese specifiche e aspecifiche, stasi polmonare).
la diagnosi viene fatta tramite lisolamento del virus dalle secrezioni respiratorie.
La coltura difficile in quanto ci sono poche cellule permissive.
Non presente effetto citopatico ma formazione di sincizi.
26
Bronchiolite
una sindrome ad eziologia virale che colpisce i bambini di et < 2 anni caratterizzata da infiammazione
con ostruzione delle utime diramazioni bronchiali.
Oltre allRSV, raramente si possono avere forme da virus parainfluenzale o adenovirus.
La massima incidenza si ha nel 2 trimestre di vita in quanto prima dei 3 mesi si ha la presenza di Ab materni
protettivi.
presente infiammazione con ispessimento della parete dei bronchioli dovuta ad edema ed infiltrato
linfomonocitario fino allocclusione del lume da parte dei detriti cellulari e del muco.
Quando lostruzione completa laria viene intrappolata e successivamente riassorbita con fenomeni di
atelettasia, quando lostruzione parziale invece si crea un meccanismo a valvola con un quadro di enfisema.
Le alterazioni non sono uniformemente distribuite per cui accanto a zone atelettasiche e enfisematose ci sono
zone di parenchima integro.
Le conseguenze fisiopatologiche sono rappresentate da compromissione degli scambi gassosi che nelle
forme meno gravi interessano soltanto lossigeno con ipossia e nelle forme pi gravi anchela CO2 con
ipercapnia.
Clinica
Il periodo di incubazione di 1-7 giorni.
Linizio caratterizzato da sintomatologia di interessamento delle alte vie respiratorie che dura per 1-3
giorni, con assenza di febbre o febbricola rinorrea e tosse secca.
Poi compare in modo acuto spesso drammatico il quadro tipico della bronchiolite:
o polipnea e dispnea inspiratoria con rientramento del giugulo e degli intercostali e tirage (retrazione
della fossa sopraclaveare con evidenzia dei muscoli accessori in quanto lincremento delle resistenze
al flusso aereo determina limpiego dei muscoli respiratori accessori)
o cianosi, pallore e agitazione
o tosse secca continua di tipo parossisitico (pertussoide)
o tachicardia dissociata dalla temperatura corporea (180/200 al minuto)
o alterazione delle condizioni generali
allEO sono presenti segni di enfisema acuto: riduzione del murmure vescicolare, fini rantoli subcrepitanti
diffusi, sibili, ipofonesi, torace espanso e basi ipomobili.
Con levoluzione benigna della sintomatologia rimangono solo segni di bronchite.
Possibili complicanze sono: otite catarrale media (virus) o purulenta (batteri), superinfezioni batteriche,
disidratazione, disordini metabolici, scompenso cardiocircolatorio.
Levoluzione favorevole nel 90% dei casi, mentre nell1-10% letale squilibri idroelettrolitici ed acido-
base determinati dallipercapnia o per scompenso cardiocircolatorio.
Diagnosi
Leucociti e VES sono per lo pi =.
LECG evidenzia tachicardia sinusale, p polmonare, asse elettrico deviato a destra, T piatto.
LRx torace evidenzia irregolarit di areazione per atelettasie multiple variabili, accentuazione della trama
broncovascolare, infiltrazioni peribronchiali e ingrandimento degli ili.
presente inoltre il quadro dellenfisema con torace espanso, coste orizzontalizzate, diaframma piatto, aree
di iperdiafania.
Terapia
Si basa sullossigenoterapia e sulla ribavirina (in aerosol).
Va fatta anche terapia di supporto con liquidi e correzione delle alterazioni metaboliche e acido-base.
Non vanno usati broncodilatatori per limmaturit delle strutture bronchiolari per cui mancano i recettori per
questi farmaci. Anche per gli steroidi non provata una sicura attivit.
Gli antibiotici vanno usati soltanto in caso di complicanze batteriche.
POLMONITE
una infiammazione acuta o subacuta del parenchima polmonare che interessa lalveolo e/o linterstizio.
Classificazione epidemiologica:
1. polmonite acquisita in comunit (CAP)
27
2. polmonite nosocomiale o ospedaliera acquisita da pazienti entrati in ospedale per altri motivi, con
permanenza di almeno 72 ore (periodo di latenza) provoca in genere da agenti aggressivi e invasivi
che hanno una forte resistenza agli antibiotici
classificazione clinica-eziologica
polmonite atipica sostenuta da germi non comuni (intracellulari) che non rispondono ai comuni
antibiotici come penicillina e derivati (ma rispondono ai macrolidi)
polmonite tipica (o lobare franca) causata da germi extracellulari, si manifesta clinicamente con i
reperti clessici delladdensamento polmonare
classificazione anatomopatologica:
polmonite alveolare prevalentemente batteria o micotica, causata da Streptococco Pneumoniae
(Pneumococco), Klebsiella Pneumoniae, Haemophilus Influenzae, Legionella pneumophyla
polmonite interstiziale da Micoplasma, Clamidia, Rickettzia, Coxiella burnetii, Bordetella
Pertussis, virus
polmonite necrotizzante ascessuale che caratterizzata da necrosi parenchimale e formazione di
ascessi, causata da piogeni o anaerobi soprattutto saprofiti della cavit orale in corso di polmonite ab
ingestis, in genere associata a condizioni favorenti locali o sistemiche
possono essere implicati nella genesi della polmonite anche agenti opportunistici come: aerobi gram (E.C.
proteus, enterobacter, Serratia, Pseudomonas), bramhanella catarralis, stafilococchi coagulasi negativi,
streptococchi anemolitici, Bacterioides ed altri anaerobi, Pneumocystis Carinii.
in base allestensione:
polmonite lobare o franca = coinvolge un ampia porzione di un lobo polmonare o un intero lobo,
sopratutto i lobi inferiori
polmonite lobulare o broncopolmonite = coinvolge uno o pi lobuli, in genere caratterizzata da
focolai multipli e sparsi che possono confluire interessando un intero lobo (polmonite pseudolobulare)
polmonite segmentaria che colpisce un segmento in particolare la lingula (segmento anteriore) in
generale sono pi colpiti i lobi inferiori, il lobo medio e la lingula perch sono poco ventilati e quindi i
germi sono eliminati con maggiore difficolt.
Epidemiologia
In Italia c stata una riduzione di incidenza. Lincidenza attuale 4-12 per 100000.
Eziopatogenesi
Modalit di trasmissione:
aspirazione dei microrganismi che colonizzano normalmente lorofaringe (soprattutto in caso di
polmonite ab ingestis)
inalazione di particelle aerosolizzate infette
disseminazione ematica o linfoematica da una sede extrapolmonare di infezione
inoculazione diretta (ferita o intubazione)
diffusione per contiguit da una sede adiacente di infezione; transtoracica (ex. ferita settica) o
trasdiaframmatica (ex. flora batterica intestinale)
Fisiopatologia
Il polmone in condizioni di normalit sterile. Linfezione polmonare si manifesta quando i meccanismi di
difesa sono deficitari o le resistenze dellospite si abbassano. Anche lentit e levoluzione dellinfezione
dipende dal bilancio tra virulenza dellagente patogeno e difese dellospite.
Meccanismi di difesa delle vie aeree e del parenchima polmonare sono rappresentati da:
filtro naso-faringeo che assicura la depurazione dellaria inspirata tramite larresto delle particelle
di diametro superiore a 2-4 e tramite una azione di spazzolamento operata dallepitelio mucoso
ciliato che spinge il muco verso il faringe dove viene inghiottito
clereance mucociliare tracheobronchiale, lepitelio cilindrico pseudostratificato provvisto di
ciglia che si muovono in maniera ritmica e coordinata determinando un movimento del muco verso
lorofaringe da cui esso viene inghiottito o espettorato
tosse
riflesso epiglottideo
fagocitosi ad opera dei macrofagi alveolari
28
Ab soprattutto IgA ma anche IgG o IgM
Linfociti T
Fattori predisponenti alle infezioni polmonari sono dunque:
Perdita o soppressione del riflesso della tosse: coma, anestesia, alterazioni neuromuscolari,
farmaci (sedativi e oppiacei), dolore toracico (di tipo pleurico accentuato dalla tosse), tutte queste
condizioni possono anche portare ad aspirazione del contenuto gastrico
Alterazione dellapparato muco-ciliare: fumo di sigaretta, inalazione di gas caldo o corrosivo,
malattie virali e disturbi di origine genetica (sindrome delle ciglia immobili)
Riduzione di attivit fagocitica e battericida dei macrofagi: alcol, fumo, anossia, intossicazione da
O2
Congestione ed edema polmonare (polmonite epostatica)
Accumulo di secrezioni: fibrosi cistica e occlusione bronchiale (BPCO o carcinoma
endobronchiale)
Infezioni virali che determinano necrosi delle cellule ciliate
Fattori predisponenti sono anche connessi ad una riduzione generale delle resistenze dellospite di
tipo immunologico:
Immunodeficienze
Ipogammaglobulinemia (soprattutto per le forme da germi capsulati)
Splenectomia funzionale (ex. da drepanocitosi)
Deficit del complemento
Coma (assenza del riflesso epiglottideo e della tosse)
Periodo neo-perinatale o senile
Vasculocerebropatie
BPCO
Malattie croniche debilitanti
Neoplasie (riduzione delle difese immunitarie)
Diabete (riduzione delle difese immunitarie)
Farmaci immunosoppressori o citostatici
Trapianto dorgano (terapia immunosoppressiva)
Alcol colonizzazione facilitata dellorofaringe, riduzione di difese meccaniche ed umorali (gram- e
Legionella)
Malnutrizione
Fumo aumento dei fattori di adesione agli alveoli
In particolare fattori di rischio per le polmoniti nosocomiali sono:
Tecniche diagnostiche invasive con strumenti non sterili (broncoscopia, pleuroscopia)
endoscopia
Trattamento immunodepressivo o citostatico
Antibioticoterapia indiscriminata o cronica che determina chemioresistenza
Terapia cortisonica protratta (asma, sarcoidosi)
Spostamento dei malati
Edifici ospedalieri malsani
Anche listituzionalizzazione (ricovero per anziani) determina un fattore di rischio dovuto allet e alla
comunit chiusa.
Diagnosi
Nel 30-50% dei casi non si riesce a fare una diagnosi eziologica. Si pu tenere conto della stagionalit:
Inverno: Streptococco
Postinfluenzali: Pneumococco, Stafilococco, Haemophylus influenzae
Se sono colpiti pi membri della famiglia in genere si tratta di agenti atipici in particolare Clamidia.
Spesso sono presenti forme miste causate da agenti tipici e atipici.
La BPCO si associa frequentemente a infezioni da Haemophilus, Pneumococco o germi gram- della flora
batterica intestinale.
I gram- colpiscono soprattutto anziani, etilisti e ospedalizzati.
Nellanziano sono frequenti infezioni da Enterobatteri, Haemophilus, Pneumococco e Pseudomonas.
Polmonite interstiziale Polmonite alveolare
virus micoplasma Gram+ Gram-
29
Bambini 80 0 10-20 0-5
Adulti 5 60 30
Malati cronici 5 5 40 50
anziani 5 0 35 60
La diagnosi batteriologica viene normalmente effettuata sullespettorato raccolto con paziente in decubito
opposto rispetto alla lesione e testa in basso. Lespettorato per pu essere contaminato da germi
commensali dellorofaringe come Streptococcus Pneumoniae, Staphylococcus Aureus, Haemophilus
Influenzae, Branhamella Catarralis, alcuni bacilli gram-. Non sono mai commensali Legionella e
Mycobacterium Tuberculosis.
Per evitare la contaminazione viene fatto prima del prelievo uno sciacquo con soluzione fisiologica.
Il campione deve essere portato in laboratorio entro 2 ore altrimenti la flora commensale elimina quella
patogena.
Per definire la validit di un campione di espettorato necessario far precedere ad un esame colturale un
esame citologico dellespettorato: la prevalenza di cellule squamose (pi di 10 per campo) indica che il
materia le proviene in buona parte dal cavo orale e quindi vi contaminazione mentre la prevalenza di PMN
(pi di 10 per campo) depone per la validit del campione (criteri di Barlet per il giudizio di idoneit di un
espettorato per lesame batteriologico).
Alternativamente si pu fare la coltura sul materiale proveniente da agoaspirazione in corso di broncoscopia
o sul BAL.
In caso di polmoniti con intrattabilit terapeutica in cui necessario fare diagnosi eziologica si pu ricorrere
alla puntura transcricoridea, puntura transtoracica o biopsia a torace aperto.
Indagini sierologiche si basano sul confronto tra titolo anticorpale del siero di fase acuta e del siero
convalescente o su unico campione di siero. In questo caso la diagnosi viene formulata solo a posteriori e
non quindi utile nellimmediato per la scelta terapeutica.
Clinica
la sintomatologia diversa nellanziano rispetto alladulto.
adulto Anziano
Tosse + + -
Dolore pleurico + -
Compromissione psichica - +
Addensamenti polmonari + -
Estensione del danno
vascolare stabilizzato
- +
Tachipnea - +
Scompenso cardiaco - +
febbre + + -
Fattori prognostici sfavorevoli:
Bassa temperatura
Tachipnea (>20 min)
Insuff. Respiratoria (pO2 = 55 mmHg)
Batteriemia
Leucopenia < 10000
Terapia
La scelta terapeutica spesso empirica e basata sulle condizioni in cui stata acquisita linfezione, sulla
presentazione clinica, sulle alterazioni radiografiche, sullanalisi dellespettorato.
POLMONITE BATTERICA O TIPICA
una polmonite alveolare e purulenta.
Si pu manifestare come polmonite lobare o broncopolmonite in base alla quantit dei microrganismi e alle
resistenze dellorganismo: una carica elevata di microrganismi tende a dare una polmonite lobare, una
carica bassa una broncopolmonite. La polmonite lobare difficilmente colpisce vecchi e bambini ed rara,
mentre la broncopolmonite pi frequente negli anziani.
30
Lagente eziologico nel 95% dei casi rappresentato dallo Pneumococco, nel 5% da altri agenti
(Haemophilus Influenzae, Stafilococcus Aureus, Klebsiella Pneumoniae, Pseudomonas)
Lingresso avviene attraverso le vie aeree e in genere si verifica una iniziale infezione delle vie aeree
superiori con conseguente aspirazione bronchiale delle secrezioni infette che porta alla successiva
localizzazione polmonare.
Lo pneumococco un cocco gram + capsulato con aspetto a fiamma di candela: 2 cocchi con forma
allungata ed alone sfumato dovuto alla capsula.
In base agli antigeni capsulari sono distinguibili 86 sierotipi, i tipi bassi 1-23 sono patogeni, mentre i tipi alti
24-86 sono opportunisti.
Lantigene capsulare ha la funzione di proteggere dalla fagocitosi, lantigene capsulare solubile ha una
azione aggressinica di blocco delle opsonine.
Gli Ag capsulari avocano Ab protettivi che sono in grado di provocare lopsonizzazione.
Gli pneumococchi possono anche dare sepsi, meningiti ed altre forme extrapolmonari (sinusiti, otiti,
mastoiditi, artriti, endocarditi, sierositi).
Anatomia patologica
La polmonite lobare non trattata evolve attraverso i 4 stadi classici:
1. congestione
si nelle prime 24-48 ore e corrisponde alla colonizzazione batterica del parenchima polmonare che coinvolge
soprattutto il lobo medio ed i lobi inferiori. dovuto a iperemia vascolare e formazione di essudato
intralveolare in cui sono presenti PMN e batteri (edema infiammatorio).
Vi una riduzione della crepitazione (subcrepitazione). La pleura liscia o appena opacata in quanto ancora
linteressamento pleurico modesto.
Microscopicamente presente essudato intralveolare ricco di batteri con materiale proteinaceo e rari
eritrociti e PMN (alveolite sierosa).
Liperemia determina dilatazione dei capillari del setto alveolare.
2. epatizzazione rossa
macroscopicamente si ha accentuazione delle modificazioni della prima fase cio ulteriore incremento di
volume, peso e consistenza (simile a quella del parenchima epatico). presente una pleurite fibrinosa o
fibrinopurulenta dovuta alla diffusione del processo infiammatorio per contiguit alla superficie pleurica.
N.B. la pleurite purulenta viceversa una complicanza della polmonite lobare dovuta allimpianto dei batteri
nel cavo pleurico. La pleurite fibrinosa responsabile di dolore puntorio e sfregamenti pleurici. Il crepitio
assente.
Il colore diventa pi rosso perch si ha ulteriore dilatazione dei capillari e passaggio dei globuli rossi
allinterno dellalveolo.
Microscopicamente visto che il processo infiammatorio determina incremento di permeabilit capillare e
diapedesi si ha presenza allinterno dellalveolo di numerosi PMN, eritrociti e formazione di fibrina.
Spesso si forma un coagulo endoalveolare che offusca la normale architettura alveolare. Questa fase
corrisponde clinicamente allemissione di espettorato di colore roseo.
3. epatizzazione grigia
macroscopicamente si ha un ulteriore incremento di volume, peso e consistenza del polmone. Il colorito
grigio, la crepitazione assente. La superficie di taglio appare grigia, granulosa e asciutta. Lalveolo ripieno
di macrofagi e PMN che fagocitano i batteri.
Lessudato purulento e fibrina comprimono la parete settale dellalveolo schiacciando i capillari alveolari.
Verso la fine di questa fase il coagulo endoalveolare si retrae e si stacca, si ha cos la cessazione della
compressione sui capillari e il ripristino della vascolarizzazione.
4. risoluzione
macroscopicamente permane lincremento di volume e peso ma la consistenza diventa pi flaccida.
Ricompare il crepitio (subcrepitazione). I neutrofili e i macrofagi vanno incontro a lisi e liberano enzimi che
digeriscono la fibrina (digestione del coagulo endoalveolare). La ricomparsa della vascolarizzazione fa in
modo che arrivino dal sangue enzimi fibrinolitici che digeriscono la fibrina.
Lessudato alveolare da denso diventa sempre pi liquido di cui una parte viene riassorbita tramite i linfatici
ed il sangue e una parte viene eliminata tramite lespettorazione.
Si arriva in genere alla restitutio ad integrum resa possibile dal fatto che linfiammazione alveolare
(alveolite) non altera in genere le pareti alveolari ma rimane confinata allinterno del lume alveolare.
attualmente losservazione di queste fasi diventata sempre meno frequente a causa del precoce intervento
della terapia antibiotica.
31
Complicanze
carnificazione polmonare che consiste nellorganizzazione dellessudato con esito in fibrosi (si associa a
organizzazione della fibrina a livello pleurico con formazione di aderenze pleuriche)
ascesso polmonare a causa della distruzione del parenchima e necrosi tissutale (soprattutto in caso di
Pneumococco di tipo 3 o Kleibsiella)
empiema per diffusione dei batteri al cavo pleurico
risoluzione ritardata se c un preesistente difetto del setto per cui il coagulo non viene rapidamente
allontanato (>21 giorni)
disseminazione batterica (batteriemia) che pu complicarsi con sepsi (i germi capsulati non danno CID a
meno che non vi siano dei deficit immunitari) e disseminazione metastatica con meningite, endocardite e
artrite (in epoca preantibiotica era frequente la triade del Marchiofava: polmonite, endocardite, meningite)
la broncopolmonite preceduta sempre da una bronchite o bronchiolite.
Macroscopicamente caratterizzata da focolai di consolidamento disseminati o confluenti che interessano
soprattutto i lobi inferiori, dove pi facilmente tendono a ristagnare i secreti.
Le aree si consolidamento pi spesso sono multilobari e frequentemente bilaterali.
I focolai hanno in genere un diametro di 3-4 cm, sono lievemente rilevati asciutti, granulosi di colore da
grigio-rossastro a giallastro ed hanno margini scarsamente delimitati. Le lesioni elementari sono analoghe a
quelle della polmonite lobare ma sono asincrone cio sfalsate nel tempo poich i germi arrivano in tempi
diversi. La lesione in genere profonda e raramente subpleurica.
Solo nel caso in cui la lesione subpleurica si ha la pleurite fibrinosa.
Esistono 2 forme:
a focolai disseminati in cui non c mai interessamento pleurico
a focolai confluenti (pseudolobare) in cui ci pu essere interessamento pleurico
In genere la broncopolmonite guarisce spontaneamente ma pu dare luogo ad ascesso polmonare o
rarissimamente a carnificazione polmonare con fibrosi polmonare circoscritta.
Fisiopatologia
Lessudato infiammatorio determina ispessimento della barriera alveolocapillare con riduzione degli
scambi gassosi che determina ipossia che non si associa a ipercapnia a causa delliperventilazione
compensatoria. ( cianosi e dispnea).
La cianosi massima nellepatizzazione rossa quando la presenza dellessudato riduce lossigenazione del
sangue senza impedirne il circolo con aumento del rapporto V/Q, mentre nello stadio di epatizzazione grigia
la cianosi si riduce perch la compressione dei capillari determina lesclusione delle zone interessate dalla
circolazione polmonare (rapporto V/Q normale).
In questa fase inoltre la polmonite lobare non trae giovamento dallossigenoterapia perch le zone colpite
sono escluse sia dalla ventilazione che dalla perfusione.
Clinica
Lesordio in genere brusco con febbre alta (39-41) e brividi improvvisi.
La febbre continua o subcontinua nella polmonite da pneumococco mentre continuo-remittente nella
polmonite da altri batteri ed intermittente nella polmonite stafilococcica.
Il paziente accusa malessere generale con spiccata adinamia ed presente cianosi, dispnea e tachicardia.
Spesso presente un dolore toracico di origine pleurica puntorio localizzato in corrispondenza del focolaio
broncopneumonico, accentuato dalla tosse e dalla respirazione che determinando linterruzione del respiro
profondo determina tachipnea e polipnea (respiro superficiale).
La tosse dapprima secca diventa produttiva con espettorato mucopurulento e talvolta croceo (rugginoso),
soprattutto nelle fasi finali.
Nella polmonite da anaerobi lespettorato marroncino e maleodorante, nella polmonite da Pseudomonas
verdastro e nella polmonite da Stafilococco purulento e denso.
Pu essere presente herpes labialis (riacutizzazione dovuta ad abbassamento dellimmunit CM).
In alcuni pazienti si pu avere distensione addominale da meteorismo che pu essere di entit tale da
assumere laspetto di un ileo paralitico.
Nellevoluzione spontanea si ha sfrebbramento per crisi dopo 7-9 giorni con sudorazione profusa.
Quando si instaura terapia antibiotica si ha un miglioramento del quadro clinico in circa 24 ore ma nel 50%
dei pazienti la temperatura si normalizza dopo 4-6 giorni.
32
Diagnosi
Allesame obiettivo lemitorace interessato ipoespansibile, presente ottusit dovuta al consolidamento
polmonare, aumento del FVT, rantoli crepitanti soprattutto nel periodo iniziale (crepitatio index) e nella
fase di risoluzione (crepitatio redux) e eventualmente un soffio bronchiale (nella fase di epatizzazione
rossa in cui il consolidamento tale da non permettere lingresso di aria).
presente broncofonia: facendo pronunciare al paziente il numero 33 sembra che il suono parta dalla zona
addensata.
La pleurite parapneumonica o reattiva determina sfregamenti pleurici e il soffio pleurico.
LRx torace mostra un area di opacit omogenea e densa a contorni netti con estensione lobare o sublobare.
spesso presente un broncogramma aereo cio la proiezione dellimmagine iperchiara del bronco pervio
sullo sfondo di del parenchima opaco.
in genere presente una spiccata leucocitosi neutrofila fino a 15-25000 con presenza anche di forme
immature come forme a banda (non segmentate) o metamielociti.
Lesame colturale dellespettorato permette di giungere alla diagnosi eziologica tramite esame a fresco e
poi esame colturale.
In forme particolarmente gravi possono essere utilizzate anche tecniche invasive quali biopsia, puntura
retrosternale e broncoscopia con biopsia o BAL (iniezione di sostanza fisiologica tramite lendoscopio e poi
aspirazione).
Va fatta anche lemocoltura che positiva nel 30% dei casi e la ricerca dellantigeni solubili nel sangue e
nelle urine tramite latex test, che una metodica che non viene inficiata dallantibioticoterapia perch la
distruzione batterica determina un incremento delleliminazione dellAg.
importante la diagnosi differenziale con la lobite tubercolare (in cui si vede il complesso primario),
atelettasia polmonare (non ci sono rantoli perch non passa aria e si ha assenza del MV, larea collassata
meglio delimitata) e infarto polmonare (il dolore precede la febbre e si ha emottisi).
Terapia
Di solito la polmonite lobare si risolve spontaneamente dopo 7-10 giorni, ma se va in contro a complicazioni
pu anche portare a morte.
1. Polmonite da Pneumococco: penicillina G (ampicillina, cefalosporine, rifampicina, teicoplanina).
2. Polmonite da Stafilococco: cloxacillina, rifampicina, teicoplanina, vancomicina.
3. Batteri gram negativi anaerobi: aminoglicosidi, piperacillina.
4. Anaerobi: cefoxitina, metronidazolo, clindamicina.
Lantibiotico di prima scelta delle CAP la claritromicina, mentre nei pazienti ospedalizzati,
immunodepressi o comunque > 60 anni consigliabile lassociazione tra una cefalosporina di III generazione
e un aminoglicosidi o un carbapenemico.
disponibile anche la vaccinazione antipneumococcica costituita da numerosi Ag capsulari di diversi
sierotipi.
Polmonite stafilococcica
la polmonite da Stafilococco (che facilmente chemioresistente) tende ad essere necrotica con formazione di
microascessi.
Gli Stafilococchi dal rinofaringe colonizzano lalbero bronchiale e quindi il parenchima polmonare.
Condizioni favorenti sono influenza, BPCO e cardiopatie croniche scompensate (polmonite da epostasi).
La polmonite si pu manifestare con focolaio unico (polmonite lobare) o focolai multipli (broncopolmonite).
Il quadro clinico pi variabile rispetto alla forma Pneumococcica e va da forme paucisintomatiche a forme
fulminanti con rapida evoluzione verso lIRA.
Si pu verificare anche il cosiddetto foruncolo del polmone per ascessualizzazione di una polmonite a
focolaio unico (?) secondaria in genere a diffusione ematogena del microrganismo.
Nel bambino frequente lo pneumatocele dovuto allo svuotamento di un ascesso in un bronco con
formazione di bolle tipiche causate dal meccanismo a valvola (pneumocele).
Ascesso polmonare
un processo necroticosuppurativo del parenchima polmonare (polmonite purulenta necrotizzante).
In era preantibiotica lagente eziologico pi frequente era lo Pneumococco, oggi pi frequente una
eziologia polimicrobica.
Sono frequentemente interessati Stafilococcus Aureus e Streptococchi e germi anaerobi normalmente
localizzati nel cavo orale.
33
Il meccanismo patogenetico pi importante rappresentato dallevoluzione di una polmonite da
aspirazione per cui fattori predisponenti sono:
infezioni del cavo orale
alterazione della deglutizione (coma, anestesia)
ostruzione delle vie aeree di tipo meccanico da corpi estranei o neoplasie
ostruzione delle vie aeree di tipo funzionale da BPCO
particolarmente seria laspirazione di contenuto gastrico poich contribuiscono allinfiammazione anche
lazione irritante del cibo e lazione lesiva del succo gastrico.
Altre cause di ascesso polmonare sono:
complicazione di infezioni batteriche soprattutto in pazienti immunodepressi
embolie settiche soprattutto da tromboflebiti e endocarditi batteriche vegetanti che determinano infarto
settico
carcinoma endobronchiale che determina ostruzione con atelettasia o subocclusione con ristagno di
secrezioni che favoriscono episodi broncopneumonici ricorrenti
diffusione da focolai di infezione in organi contigui: esofago, cavo pleurico, spazio subfrenico, colonna
vertebrale
ferita penetrante
disseminazione ematogena ( a differenza dell impianto di un embolo settico si ha la presenza solo dei
germi senza materiale trombotico e sono presenti tanti piccoli ascessi multipli, foruncolosi, anzich solo
alcuni pi grandi)
anatomia patologica
i focolai ascessuali hanno dimensioni variabili da pochi millimetri ad ampie cavit di 5-6 cm, possono
interessare qualsiasi parte del polmone ed essere singoli o multipli.
Gli ascessi da aspirazione sono molto pi frequenti nel polmone di destra poich il bronco principale di
destra forma un angolo rispetto alla trachea che meno marcato rispetto a quello del bronco di sinistra e sono
in genere singoli.
La localizzazione inoltre in rapporto alla posizione del paziente:
paziente in piedi: segmenti basali del lobo inferiore di destra
paziente in decubito laterale destro: segmento apicale del lobo inferiore, segmento basale del lobo superiore
paziente in decubito laterale sinistro: segmento superiore del lobo inferiore
Gli ascessi che si hanno come complicanza di polmoniti o bronchiectasie sono invece multipli diffusi e a
localizzazione basale.
Gli ascessi conseguenti a batteriemia o emboli settici sono multipli e possono colpire qualsiasi regione del
polmone (pi frequenti in lobi superiori che sono pi colpiti da infarto polmonare)
Se lascesso di piccole dimensioni tende alla guarigione che accelerata dalla terapia antibiotica, se invece
diventa di grandi dimensioni difficilmente tende a guarire ed necessaria la terapia chirurgica che evita
linsorgenza di complicazioni.
Complicazioni
quando lascesso subpleurico tende a determinare, analogamente alla polmonite, una pleurite fibrinosa
circoscritta, se per lascesso si apre nel cavo pleurico si ha la diffusione dei microrganismi nel cavo pleurico
con formazione di una pleurite purulenta fino allempiema
se si forma una fistola tra ascesso e cavo pleurico e c comunicazione tra lascesso ed un bronco si realizza
una fistola broncopleurica che provoca uno pneumotorace detto piopneumotorace
lapertura dellascesso nel mediastino da origine a mediastinite
dallascesso possono partire emboli settici che determinano ascessi a distanza in particolare lascesso
cerebrale
quando un ascesso (primario) si apre in un bronco durante la espulsione parte del suo contenuto (pus o
materiale necrotico contenente batteri) viene diffuso nelle parti declivi rispetto al bronco drenante con
formazione di ascessi secondari che a differenza degli ascessi multipli sono asincroni
il materiale necrotico della cavit ascessuale non drenata diventa facilmente sede di infezioni sovrapposte da
parte di saprofiti e lo stato di infezione continua porta alla gangrena polmonare con formazione di ampie
cavit
clinica
lesordio pu essere acuto con sintomatologia simile a quella di una polmonite: febbre, brividi, dolore
toracico, tosse con escreato purulento di odore fetido in caso di infezione da anaerobi.
A volte invece se lascesso la complicanza di un episodio infettivo la sintomatologia pi sfumata.
34
Pu anche essere presente tosse senza espettorato.
Quando un ascesso di dimensioni grandi si svuota in un bronco si pu avere la vomica rappresentata da
emissione di abbondante quantit di espettorato purulento e emorragico.
Se alla vomica segue il totale svuotamento dellascesso si pu assistere al miglioramento del quadro clinico.
Allesame obiettivo presente ottusit, riduzione del murmure e crepitii circoscritti.
Diagnosi
AllRx torace presente un addensamento omogeneo nel cui contesto appare precocemente unarea pi
chiara segno dellescavazione.
La presenza di unimmagine escavata con allinterno livelli idroaerei indice di svuotamento dellascesso in
un bronco.
La broncoscopia permette il prelievo del materiale purulento dal bronco di drenaggio su cui pu essere fatto
lesame microbiologico.
I dati di laboratorio evidenziano leucocitosi neutrofila ed incremento della VES.
POLMONITE ATIPICA
cos chiamata per differenziarla da quella tipica cio quella lobare. Viene infatti definita come in
infiammazione acuta con caratteristiche cliniche e radiologiche diverse dalla polmonite Pneumococcica.
Al contrario della polmonite tipica infatti si ha mancanza di essudato alveolare e alterazioni infiammatorie a
focolai limitate al setto alveolare e allinterstizio (polmonite interstiziale).
causata da vari microrganismi:
Mycoplasma Pneumoniae
Clamidia Pneumoniae
Rickettzie
Virus influenzali tipo A e B
Virus respiratorio sinciziale
Adenovirus
Rhinovirus
Virus parainfluenzale
Virus della varicella
Virus della rosolia
Ciascuno di questi agenti pu causare una semplice infezione delle vie aeree superiori o una infezione pi
grave delle basse vie respiratorie che associata a elementi favorenti (i classici, et avanzata, malnutrizione
bla bla bla)
La gravit della polmonite pu dipendere anche da una superinfezione batterica: il coinvolgimento
bronchiale infatti pu determinare necrosi dellepitelio ciliato con riduzione della clereance muco-ciliare e
quindi aumentata suscettibilit alle infezioni batteriche.
La polmonite atipica a volte inizia come polmonite interstiziale e poi evolve in broncopolmonite.
Anatomia patologica
La morfologia indipendente dallagente eziologico.
Macroscopicamente sono presenti aree congeste di colorito rossastro o rosso-bruno, subcrepitanti. Il peso del
polmone moderatamente aumentato. La pleura liscia, raramente si instaura pleurite (altra differenza
con la polmonite tipica). A differenza della polmonite tipica non si ha consolidamento polmonare.
Microscopicamente si ha dilatazione dei capillari e essudato ed infiltrato che determinano lispessimento del
setto alveolare.
Al contrario della polmonite tipica la cavit alveolare non estesamente interessata, soltanto
parzialmente: lelemento fondamentale infatti la natura interstiziale del processo infiammatorio
virtualmente limitato alle pareti alveolari.
La risposta prevalentemente di tipo linfocitario a livello interstiziale perivascolare, perilinfatico e
peribronchiale (al contrario della polmonite lobare in cui sono prevalentemente interessati i PMN).
Talvolta la necrosi degli pneumociti e la trasudazione di fibrina determina la formazione di membrane ialine
che riflettono quindi lesistenza di un danno alveolare.
Quando si ha danno alveolare grave e diffuso si determina lARDS che porta ad insufficienza respiratoria
(polmonite fulminante).
35
Clinica
Una caratteristica della polmonite atipica la cosiddetta dissociazione clinico-patologica cio il fatto che alla
sintomatologia clinica non corrispondano reperti allesame obiettivo o questi sono molto scarsi (lRX invece
da una immagine ben visibile).
Lesordio in genere graduale con febbre remittente irregolare senza brividi.
In genere si ha tosse secca insistente anche se questa pu essere anche assente.
Lescreato scarso e mucoso, raramente striato di sangue se il processo infiammatorio porta alla rottura di
vasi.
presente bruciore retrosternale tipo trachite che si accentua con i colpi di tosse.
Si ha cefalea, astenia e mialgia.
Difficilmente si hanno sintomi pleurici.
Allesame obiettivo non sono presenti particolari reperti.
In genere non si verifica ispessimento della barriera alveolo-capillare e quindi non si ha dispnea e cianosi.
Diagnosi
Nel 20% dei casi infatti lesame obiettivo completamente negativo.
AllRx sono presenti opacit disomogenee a limiti non netti (a vetro smerigliato).
Alla spirometria nelle forme lobari o interstiziali si possono avere dei quadri di tipo restrittivo con
riduzione dei volumi statici e dinamici.
Gli esami di laboratorio evidenziano una linfocitosi con incremento relativo di monociti e linfociti ( non
presente leucocitosi neutrofila).
La VES e gli altri indici aspecifici sono di poco alterati.
Terapia
Mycoplasma Pneumoniae: tetracicline, macrolidi.
Clamydia Psittaci: tetracicline.
Coxiella Burnetii: tetraciline, macrolidi.
Pneumocistis Carinii: cotrimoxazolo.
Polmonite atipica Polmonite tipica
inizio graduale Brusco
febbre Remittente irregolare Continua o subcontinua
brivido assente Presente
Dolore toracico retrosternale Pleurico
tosse Secca stizzosa Produttiva
espettorato mucoso Purulento rugginoso
Sindrome influenzale Presente Quasi sempre assente (pu
precedere la polmonite in caso di
soprainfezione)
Dispnea e cianosi assenti Presenti
Frequenza del polso Bradicardia relativa Tachicardia
Herpes labialis Assente Spesso presente
EO torace Povert di reperti Segni di addensamento
Rx torace Opacit estese a vetro
smerigliato
Opacit dense
Leucocitosi neutrofila assente Presente
VES e altri indici aspecifici Variabili Alterate
emocoltura negativa Positiva
CIE latex negativa Positiva
Sensibilit a penicillina e
aminoglicosidi
negativa Positiva
Sensibilit a tetracilcine e
macrolidi
positiva negativa
Polmonite da Mycoplasma Pneumoniae
detta anche polmonite atipica primaria ed la pi frequente forma di polmonite interstiziale.
36
Micoplasma Pneumoniae non possiede parete cellulare e pertanto non risponde alla penicillina.
La diffusione ubiquitario a carattere endemico.
Colpisce tutte le et ma pi frequentemente bambini e giovani adulti.
La modalit di trasmissione interumana legata allinalazione di goccioline provenienti dal nasofaringe o per
contatto diretto con una persona infetta o con oggetti contaminati di recente con secrezioni del naso o della
gola di un paziente con infezione acuta.
Sono colpite soprattuto comunit studentesche, militari, famiglie.
Si associa a epidemie di infezioni delle vie respiratorie superiori che poi possono progredire a polmonite.
Lincubazione di 14 giorni.
La diagnosi viene fatta tramite indagini sierologiche (FC, EAI, IFA) che ricercano gli Ab verso il
microrganismo e tramite la ricerca del movimento sierologico aspecifico rappresentato dalle agglutinine a
frigore.
Polmonite da Clamydia Psittaci
una antropozoonosi in cui il serbatotio animale rappresentato da pappagalli (psittacosi) o uccelli in
particolari piccioni e colombe (ornitosi).
La Clamydia uno schistomicete difettivo, parassita cellulare obbligato.
Il periodo di incubazione di 12 giorni, i sintomi sono simili a quelli delle gravi forme batteriche, ci pu
essere cefalea e alterazioni del sensorio.
In alcuni casi presente eruzione cutanea.
Nel 30% dei casi presente epatosplenomegalia.
Vi sono alterazioni degli indici aspecifici di malattia.
LRx torace spesso mima quello delle alveolite.
Polmonite da Clamydia Pneumoniae
Il contagio esclusivamente interumano, lincidenza dellinfezione uguale a tutte le et con maggiore
predilezione per il giovane adulto.
Polmonite da Coxiella Burnetii
La Coxiella Burnetii uno schistomicete difettivo parassita endocellulare obbligato che resiste
allessiccamento.
lagente infettivo della cosiddetta febbre Q che una antropozoonosi in cui il serbatoio rappresentato da
ovini, bovini, caprini, cani e zecche.
Il periodo di incubazione di 3 settimane.
La forma polmonare benigna dura 2-3 settimane.
La diagnosi sierologica e tramite agglutinazione.
Complicanze sono rappresentate da endocariditi (visto che il microrganismo infetta gli endoteli).
Altre forme cliniche sono la febbre pura e linteressamento neurologico (meningite?).
Malattia dei legionari
cos chiamata una forma di polmonite atipica (?) causata da Legionella Pneumophila un batterio gram
che viene coltivato con difficolt a causa delle sue notevoli esigenze nutrizionali.
Il serbatoio a livello di acquitrini e terreni umidi, ma anche sistemi di refrigerazione e di riscaldamento e
sistemi di aria condizionata.
Generalmente responsabile di CAP ma pu dare anche epidemie ospedaliere (secondo la legge basta la
segnalazione di 2 casi in 6 mesi perch lospedale venga chiuso).
Colpisce soprattutto bambini, anziani e pazienti immunodepressi o debilitati.
Si trasmette tramite linalazione di aerosol contaminato.
La prima epidemia fu documentata nel 1976 e si verific nei partecipanti ad un raduno dei reduci della II
guerra mondiale facenti parte dellAmerica Legion svoltosi a Philadelphia.
Anatomia patologica
una broncopolmonite (alveolite) a focolai diffusi confluenti o non confluenti che frequentemente tende a
complicarsi con microascessi. Negli immunodepressi in particolare sono presenti ascessi con ampie aree di
colliquazione.
Spesso i focolai sono subpleurici e danno luogo ad una pleurite sierofibrinosa o fibrinoemorragica.
37
Sono presenti Legionelle libere allinterno dei granuli dei macrofagi, la legionella infatti un germe
intracellulare che parassita i macrofagi, inibisce la fusione del fagosoma con il lisosoma e si moltiplica
allinterno del macrofago per poi lisarlo alla fine.
Le lesioni hanno carattere distruttivo con tendenza allorganizzazione ed alla formazione di cicatrici.
Clinica
Il periodo di incubazione di circa 6 giorni.
presente febbre elevata con brividi, tosse, dispnea, dolore pleurico e sputo striato di sangue (per rottura di
piccoli vasi durante lascessualizzazione).
Sono presenti anche sintomi generali come malessere, cefalea, mialgie, anorresia, diarrea, nausea, vomito.
presente anche bradicardia relativa e si pu avere perdita del sensorio.
Si ha modesta leucocitosi ( non presente leucocitosi neutrofila) e incremento della VES.
Sono presenti anche manifestazioni extrapolmonari quali anomalie neurologiche, pericardite, endocardite e
insufficienza renale.
Queste sembrano essere dovute alla produzione di numerose esotossine e di una endotossina.
La letalit del 7-15%.
Diagnosi
AllRx presente addensamento polmonare e versamento pleurico.
Linteressamento sistemico determina incremento delle transaminasi, alterazione degli indici di funzionalit
renale e iponatremia.
La diagnosi eziologica viene fatta tramite indagini sierologiche o immunofluorescenza indiretta su
espettorato o aspirato transtracheale o biopsia polmonare.
La coltura non pone problemi di contaminazione perch il terreno talmente selettivo che impedisce la
crescita di eventuali specie contaminanti.
possibile anche la ricerca dellAg urinario della Legionella.
T TU UB BE ER RC CO OL LO OS SI I
una malattia infettiva cronica granulomatosa a prevalente localizzazione polmonare causata dal
Mycobacterium Tuberculosis (pu anche non essere granulomatosa perch questo dipende dalle capacit di
risposta dellospite).
Linfezione da parte del germe costituisce la condizione necessaria ma non sufficiente perch si instauri la
malattia che si verifica infatti solo nel caso in cui si creino particolari rapporti tra il germe e lospite.
Infezione = condizione che consegue al contatto con il M.T. , viene espressa dallipersensibiit tubercolinica
Malattia = processo morboso secondario allinfezione caratterizzato da segni e sintomi clinici.
Epidemiologia
1/3 della popolazione mondiale presenta linfezione (90-98% nei paesi invia di sviluppo, 60% di individui in
et lavorativa).
Lincidenza della malattia di 8 milioni lanno con una mortalit di 2.8 milioni.
In Italia fino al 1989-90 c stato un declino dellincidenza poi c stata un inversione di tendenza dovuta
allincremento di condizioni predisponenti quali HIV e immunodepressione.
Altri fattori predisponenti sono:
malnutrizione (anche in corso di malattia peptica o malassorbimento)
alcolismo
cirrosi
malattie croniche debilitanti
diabete
linfoma di Hodking
trattamento con corticosteriodi o immunosoppressori
malattie croniche polmonari
et avanzata (il soggetto con et > 65 pi suscettibile in particolare alla riattivazione)
in generale tutte queste condizioni determinano una incapacit di sviluppare e mantenere una immunit di
tipo cellulomediato.
La coninfezione con lHIV in particolare determina una deplezione di linfociti T CD4+ molto grave (la TBC
daltra parte pu determinare la riattivazione del virus: effetto sinergico).
Sono molto importanti anche fattori genetici che determinano lintensit della risposta immune (controllo
genetico della risposta immune): correlazione con aplotipi HLA.
38
I geni di classe II determinano la differenziazione dei linfociti nei 2 sottotipi Th1 e Th2 : una prevalenza
della differenziazione in senso Th1 si associa ad una buona resistenza alla TBC ma anche ad una maggiore
tendenza alle allergie
Nel topo il gene BCG conferisce la resistenza
Il rischio di progressione della malattia et correlato:
< 6 mesi > 50%
< 4 anni 20%
4-13 anni 2-3%
13-25 anni 10%
25-60 anni 2-3%
> 60 anni 5-15%
Fattori che determinano una maggiore incidenza nei paesi in via di sviluppo sono:
affollamento
cattive condizioni igieniche
povert
guerre civili
scarso impegno governativo
condizioni economiche scadenti
in passato venivano colpiti soprattutto bambini e giovani adulti, ultimamente si avuto uno spostamento
dellet in avanti.
La TBC diventa una malattia importante nel 1700 a causa del cambiamento delle condizioni
epidemiologiche: lindustrializzazione porta al sovraffollamento e quindi alla diffusione della malattia.
Inizialmente viene fatto un approccio chirurgico (chiusura delle caverne) e lisolamento nei sanatori, dopo la
2 guerra mondiale vengono scoperti i farmaci antitubercolari che consentono un controllo dellinfezione,
con lampliamento degli schemi terapeutici inoltre si riducono i tempi di trattamento e non necessario pi
lisolamento.
Negli anni 80 si avuto un nuovo incremento a causa dellimmigrazione, dellinfezione da HIV ,
dellincremento dellet media ed in generale di tutte quelle condizioni che portano ad un deficit della ICM.
Ora si registrano anche epidemie nosocomiali da ceppi multiresistenti.
La diffusione della malattia dipende dalle capacit di resistenza della popolazione.
Degli infettati il 90% infetto ma non contagioso, il 10% malato e di questi il 50% contagioso, quindi di
tutti gli infettati il 5% diffusore della malattia.
Per mantenere un trend di infezione stabile quindi un diffusore deve infettare almeno 20 persone (il 5% di 20
1).
Nei paesi industrializzati 1 diffusore in media determina 2-3 infezioni, mentre in Africa determina 10-14
infezioni.
Per il miglioramento delle condizioni socioeconomiche il trend era in diminuzione anche in era
prechemioterapica, la chemioterapia ha ridotto la contagiosit (per riduzione del periodo contagioso) e quindi
ridotto ulteriormente il trend.
Se la resistenza nativa di una popolazione si riduce vi un incremento della contagiosit e quindi del trend.
Eziopatogenesi
La TBC viene contratta per infezione da parte di:
Mycobacterium Tuberculosis
Mycobacterium Bovis che viene ingerito tramite il latte non pastorizzato e determina TBC
intestinale
il Mycobacterium Tuberculosis o bacillo di Koch ha particolari caratteristiche:
Gram+, asporigeno, acido alcol resistente ci ne permette lidentificazione con particolari tecniche di
colorazione (metodo di Ziehl-Nielsen);
aerobio stretto, per questo motivo infetta soprattutto le zone apicali del polmone ben ventilate e si accresce
pi rapidamente nelle caverne, mentre non sopravvive in condizioni di necrosi caseosa
laccrescimento ritardato da PH acido (< 6.5), anaerobiosi, acidi grassi a lunga catena, condizioni che si
hanno in corso di necrosi caseosa
lenta moltiplicazione (circa 20 ore) e metabolismo ci legato al lento esordio e progressione della malattia
presenza di mutanti primitivamente chemioresistenti che rende necessaria una polichemioterapia
39
presenza di lipidi di superficie che conferiscono resistenza alla disidratazione e agli agenti chimici, per
questo motivo i bacilli possono sopravvivere a lungo nellambiente esterno senza tuttavia moltiplicarsi (
possibilit di contagio anche indiretto)
sensibilit ai raggi ultravioletti (linattivazione del batterio alla luce solare)
i micobatteri inoltre sono in grado di sopravvivere allinterno dei macrofagi tramite linibizione della fusione
tra fagosoma e lisosoma (grazie alle cere che formano il fattore cordale)
Sono inoltre capaci di inibire in diversi modi la risposta immune.
Il M.T. possiede 2 principali tipi di polisaccaridi della parete cellulare:
arabinogalactano che induce la formazione di Ab
lipoarabinomannano che inibisce la distruzione intracellulare e la produzione di INF e quindi induce la
produzione della DTH
Epidemiologia
Vi sono 2 sorgenti di infezione:
Uomo: tramite espettorato emesso con la fonazione, lo starnuto o la tosse, ma anche tramite le altre
secrezioni biologiche, le urine e le feci (in corso di TBC miliare)
Bovini: tramite il latte infetto
Le vie di infezione principale sono:
1. Respiratoria
2. Intestinale
3. Cutanea tramite linfezione di ferite (TBC cutanea)
Si pu anche avere infezione durante il passaggio nel canale del parto (cheratocongiuntivite).
1. Il rischio di contagio in funzione di diversi fattori:
carica batterica emessa: dipende dal tasso di produzione e eliminazione da parte del soggetto
contagioso, un paziente infetto pu anche non essere infettante, la capacit di produzione dipende da
gravit e stadio di TBC, il maggiore pericolo costituito dai pazienti portatori di caverne, in quanto
essendo queste lesioni comunicanti con lalbero bronchiale sono caratterizzate da unalta pO2 che
favorisce la proliferazione batterica
frequenza e durata di esposizione al contagio: il rischio maggiore per soggetti conviventi in
ambienti ristretti con pazienti che eliminano i bacilli con lespettorato (ex. familiari); lintroduzione della
chemioterapia ha ridotto la durata del periodo contagiante a solo 4 gg
Condizioni dellambiente: gli ambienti chiusi, poco illuminati e scarsamente areati aumentano la
concentrazione dei bacilli nellaria
Condizioni di recettivit dellospite: condizioni generali e immunitarie
in una popolazione con resistenza nativa bassa:
individui infettati 10% sviluppano la malattia
malati 50% diventano diffusori
Per mantenere il trend di infezione stazionario 1 diffusore deve infettare almeno 20 persone
I micobatteri si trovano nellambiente allinterno dei cosiddetti nuclei bacilliferi (droplet) che vengono
trasportati dai flussi daria anche a notevoli distanze, la trasmissione quindi non necessariamente diretta ma
pu essere anche indiretta per contaminazione ambientale.
Essi hanno dimensioni di 1-3 e contengono 1-3 bacilli vivi e vitali.
Patogenesi
Una volta inalati i nuclei bacilliferi di maggiori dimensioni vengono intrappolati nello strato mucoso delle
vie aeree e drenati allesterno tramite la clearance mucociliare, le particelle pi piccole (circa 50%) invece
penetrano fino a livello alveolare dove determinano una flogosi (alveolite siero-fibrino-emorragica) del
tutto aspecifica con essudato e numerosi PMN.
Successivamente subentrano i macrofagi alveolari che fagocitano attivamente i microrganismi.
Nei macrofagi non attivati i micobatteri sono in grado di sopravvivere e moltiplicarsi grazie al cosiddetto
fattore cordale che inibisce la fusione tra fagosoma e lisosoma.
Essi vengono quindi trasportati dai fagociti ai linfonodi satelliti dove si sviluppa una reazione infiammatoria
simile a quella parenchimale che determina la tumefazione ghiandolare (linfoadenopatia satellite).
Linsieme del focolaio di flogosi parenchimale e della linfoadenopatia collegati da fenomeni linfoangitici
prende il nome di complesso primario (di Ghon).
40
Il complesso primario si localizza ai campi polmonari medi e inferiori: una TBC apicale SEMPRE
secondaria a diffusione ematogena occulta.
Alla diffusione a livello dei LN locoregionali fa seguito infatti la disseminazione ematica (diffusione
linfoematogena occulta pre-allergica a rene, epifisi, corpi vertebrali, aree meningee juxta ependimali, aree
apicali polmonari).
I macrofagi funzionano anche da APC presentando gli Ag batterici processati tramite lMHC II ai linfociti T
CD4+ che si differenziano nei 2 sottotipi:
Th2 che determinano lattivazione dei linfociti B con produzione di Ab che svolgono la funzione di
opsonizzazione (non ancora chiaro se questi Ab esercitino una funzione protettiva, anzi secondo alcuni
la presenza di elevati titoli anticorpali e associata a prognosi sfavorevole in quanto si associa ad una
riduzione della ICM)
Th1 che rilasciano IL2, CSF-GM e INF stimolano la risposta di tipo cellulomediato dando luogo
ad una risposta di ipersensibilit di tipo ritardato (DTH) (lINF determina la produzione di idrossilasi
I che interagisce con la vitamina D che diventa calcitriolo che attiva il killing intracellulare dei
macrofagi)
Lipersensibilit di tipo ritardato si manifesta in genere dopo 4 settimane dallinfezione e determina una
reazione di tipo specifico nei confronti del batterio rappresentata dalla formazione del granuloma
tubercolare o tubercolo.
Un ruolo chiave nella formazione del granuloma svolto dal TNF e dal CSF-GM che determina il richiamo
di monociti dal circolo i quali si trasformano in macrofagi che a loro volta danno origine alle cosiddette
cellule epitelioidi che sono elementi altamente attivati a funzione secretoria (enzimi, citochine, radicali
ossidanti) e microbicida.
Allinterno del focolai pu anche crearsi una zona di necrosi tessutale (necrosi caseosa) che costituisce un
ambiente ostile alla sopravvivenza dei micobatteri. Ci avviene in condizioni in cui la carica microbica
elevata e si ha una maggiore produzione di TNF da parte dei macrofagi che vengono attivati dal
lipoarabinomannano.
La necrosi caseosa determina delle condizioni di riduzione del metabolismo dei bacilli (PH acido,acidi grassi
a lunga catena, anaerobiosi) ed ha perci lo scopo di distruggere il bacillo, ma determina anche delle lesioni
parenchimali.
In queste condizioni i micobatteri possono soccombere dando origine ad una lesione sterile o possono crearsi
delle condizioni di equilibrio per cui i batteri sopravvivono in condizioni di metabolismo molto torpido
(murati vivi) anche per tutta la durata della vita del paziente e possono riattivarsi in particolari condizioni
favorevoli. La riattivazione delle lesioni quiescenti sta alla base della TBC postprimaria endogena.
In una minoranza dei casi la capacit aggressiva dei batteri supera le capacit di difesa immunologiche e le
lesioni non vengono circoscritte ma il materiale caseoso va in contro a colliquazione formando un materiale
fluido che costituisce un ottimo materiale di coltura per M.T. che vi si moltiplica attivamente cosicch
quando questo viene espulso attraverso le vie aeree si ha facilmente la diffusione dellinfezione nelle vie
aeree e il contagio tramite lespettorato.
Mentre la caseosi un meccanismo di difesa che ha effetti positivi la colliquazione rappresenta un evento
sfavorevole per il paziente in quanto con la formazione della caverna si modificano le condizioni di
ossigenazione a livello del focolaio e si creano le condizioni favorevoli per la proliferazione dei batteri,
inoltre tramite il drenaggio nel bronco si pu avere la disseminazione ematogena.
Il materiale colliquato pi altamente infettivo e viene anche pi facilmente eliminato allesterno tramite i
bronchi.
In sostanza quindi il tipo di risposta dipende dal bilancio tra la produzione di TNF e INF:
IFN- fondamentale perch determina lattivazione macrofagica e stimola limmunit cellulo mediata
(aspetto produttivo)
TNF sta invece alla base della formazione della necrosi caseosa e quindi delle lesioni parenchimali (aspetto
distruttivo)
la produzione di TNF dipende dalla carica bacillare e da fattori inerenti allospite:
bassa carica bacillare: scarsa produzione di TNF e quindi assenza di lesioni polmonari
elevata carica bacillare: alta produzione di TNF e quindi danno polmonare
fattori positivi: acquisizione di resistenza ed immunit
41
il 90% dei soggetti che va in contro a infezione non presenta malattia, si instaura lipersensibilit
tubercolinica e le lesioni decorrono in maniera asintomatica e si risolvono con un esito fibroso o
fibrocalcifico che spesso costituisce un reperto radiografico accidentale.
Nel 5% dei casi si sviluppa la malattia nel periodo immediatamente successivo al contagio cio nel periodo
primario (TBC primaria) che generalmente si risolve spontaneamente.
Raramente la TBC primaria va in contro a complicazioni o a disseminazione per via broncogena o
ematogena dando luogo alla TBC miliare.
Nel restante 5% dei casi la malattia si manifesta nel periodo postprimario (TBC postprimaria) cio a
distanza di tempo anche molto lunga dal contagio.
La TBC postprimaria pu derivare da una riattivazione delle lesioni in cui i bacilli sono rimasti in condizioni
di latenza biologica (riattivazione endogena 95%) o molto pi raramente per una seconda infezione da
parte di batteri provenienti dallesterno (reinfezione esogena 5%).
Le lesioni del periodo postprimario sono di tipo specifico, cio non si ha la ripetizione del complesso
primario, poich i linfociti T sono gi stati sensibilizzati al M.T. ma si forma subito il tubercoloma
espressione della DTH.
In base al potere di resistenza acquisito lorganismo risponde con 2 forme diverse:
1. forma produttiva o miliarica in caso di forte resistenza
Si verifica quando prevale la reazione granulomatosa caratterizzata dalla formazione di un tubercoloma
compatto che pu presentare un centro caseoso ma che non ha alcuna tendenza ad espandersi ed
circoscritto da un vallo linfocitario e da una reazione fibroblastica che da luogo ad una evoluzione fibrosa o
fibrocalcifica senza comportare danni al parenchima polmonare.
2. forma essudativa in caso di scarsa resistenza
si verifica quando prevale la necrosi caseosa, caratterizzata da tubercolomi ampi con tendenza
allestensione ed alla confluenza che presentano unestesa area centrale di necrosi caseosa che non
circondata da una reazione fibrotica. Levoluzione non verso la fibrosi ma verso la colliquazione con
esteso danno al parenchima polmonare.
La formazione della caverna o tisiogenesi dipende da:
colliquazione della necrosi caseosa (evento biologico perch dipende dalla presenza del bacillo di
Koch)
distruzione del parenchima polmonare che determina riduzione delle fibre elastiche e quindi della
compliance e formazione di aderenze pleuriche che determinano trazione (evento meccanico)
A partire da tutte le forme che portano a necrosi caseosa, si pu sviluppare una lesione caratteristica detta
tubercoloma.
Essa una lesione simil-neoplastica (da cui il nome) caratterizzata dalla presenza di un centro caseoso,
stratificato o omogeneo, circondato da una capsula fibrosa, cos denso da avere laspetto macroscopico di
una massa occupante spazio, radiologicamente visibile.
Anatomia patologica
Tubercolosi polmonare primaria (complesso primario e sua evoluzione)
Pu svilupparsi oltre che nel polmone anche nellintestino e nella cute.
Nel polmone predilige la parte superiore del lobo inferiore, la parte inferiore del lobo superiore soprattutto a
livello subpleurico dove c una elevata PO2.
Linfezione polmonare si manifesta inizialmente con una triade sintomatologica chiamata complesso
primario di Ghon.
Esso caratterizzato da:
1. focolaio parenchimale subpleurico (di solito nel polmone di destra, nella scissura interlobare fra
superiore e medio)
2. linfangite consensuale (cio dalla stessa parte del focolaio parenchimale) caratterizzata da strie
grigio-rossastre
3. Adenopatia satellite: linfonodi aumentati di volume e ridotti di consistenza, al taglio colorito
rossastro con punteggiatura giallastra (espressione di necrosi caseosa)
Poich nella prima fase della infezione i micobatteri si disseminano per via ematogena, questo complesso
primario non si trova necessariamente solo nel polmone, e anche se la sua genesi in altri organi un evento
raro, comunque possibile.
Questa evenienza rientra nel contesto dei complessi primari atipici.
In ogni caso, per i complessi extrapolmonari valgono le stesse cose riportate per quelli polmonari.
42
Il complesso primario si forma immediatamente, prima ancora che si verifichi lipersensibilit.
Evoluzioni della lesione parenchimale:
Regressione o scomparsa: condizioni non favorevoli per il micobatterio. In questi soggetti il focolaio non si
organizza come cicatrice, e non si ha nessuna conseguenza dellinfezione, non un evento favorevole
perch si sviluppa ipersensibilit ma non immunit e resistenza perci una eventuale reinfezione esogena pu
determinare una TBC pericolosa
Fibrosi o calcificazione: se il soggetto non presenta particolari complicazioni immunologiche e lambiente
sano, la regola delle infezioni primarie attecchite la guarigione per fibrosi o calcificazione (90%) La
piccola cicatrice che rimane non contiene micobatteri vitali.
Lesioni latenti: una piccola quantit di focolai rimane con una certa carica di micobatteri allinterno di una
reazione granulomatosa e fibrosa di contenimento. Questi (che possono essere localizzati in tutti gli organi
parenchimatosi dove si diffuso il micobatterio) hanno una probabilit di riattivarsi in media del 5-10%. Le
condizioni che promuovono la riattivazione sono gli stati di stress e di deficit immunitario.
Progressione e disseminazione: levento pi raro, possibili praticamente solo nei lattanti e negli
immunodeficienti, la progressione a lesioni cavitarie (polmonite caseosa) e la disseminazione ematogena
immediata. Questa condizione, molto grave, si pu avere anche per una carica batterica alta (tubercolosi
primaria progressiva) ed inoltre pi frequente nei bambini < 3 anni e nella pubert
Complessi primari atipici
Ci sono alcune condizioni, dipendenti da molteplici fattori individuali e di carica batterica, in cui il
complesso primario non ha la morfologia descritta prima oppure differisce per altre caratteristiche. Questi
complessi primari sono detti atipici pur non essendo cos rari, e hanno una notevole importanza diagnostica.
Impianto contemporaneo di BK con creazione di focolai multipli: come gi ricordato, ciascuno di questi
focolai identico al complesso di Ghon cio ha la sua adenite satellite e lesione linfonodale caseosa
Focolaio caseoso gigante: questa complesso primario, che si manifesta con un granuloma di grandi
dimensioni che difficilmente guaribile, pu avere due evoluzioni insolite:
Formazione di una caverna primaria (detta cos perch di solito le caverne sono legate alla tubercolosi
secondaria)
Propagazione endobronchiale con gravi conseguenze nel parenchima a valle
Polmonite e/o bronchite caseosa che si differenzia da quella della forma postprimaria perch vi
necessariamente ladenite satellite
Adenite ilare gigante: sviluppo preponderante delle lesioni linfonodali rispetto al focolaio parenchimale.
Tubercolosi sub-primaria
Si tratta dellinsieme di eventi che si accompagnano in alcuni casi alla tubercolosi primaria e che si svolgono
indipendentemente dal destino del complesso primario.
Sono infatti conseguenti alla iniziale disseminazione ematogena del bacillo di Koch, che responsabile
anche del complesso primario.
Tubercolosi primaria tardiva
Si tratta della denominazione data ad un particolare caso di TBC primaria che colpisce soprattutto anziani
che hanno un sistema immunitario meno reattivo.
La causa risiede probabilmente in una precedente esposizione al BK con bassa carica bacillare in cui si
avuta ipersensibilit senza acquisizione di resistenza.
Il focolaio parenchimale caratterizzato da maggiore tendenza alla caseosi e minore fibrosi con tendenza alla
formazione di tisi e diffusione linfoematogena precoce e polmonite caseosa.
E molto simile alla tubercolosi nodulare tisiogena, ma non una forma subprimaria perch la lesione
tisiogena parte da un complesso primario, solo poco sviluppato.
Anche linteressamento linfonodale scarso.
Non si pu nemmeno definire una forma di TBC secondaria perch al momento della reinfezione non sono
presenti focolai con bacillo latente.
Tubercolosi post-primaria
Tubercolosi miliare
Fa seguito alla disseminazione linfoematogena a partire dai linfonodi ilari, ma anche da focolai
parenchimali del polmone e addirittura da focolai extraparenchimali.
43
Di solito la diffusione limitata al polmone dal fatto che il circolo linfatico drena nel cuore destro, e da qui il
sangue torna nuovamente la polmone. Il circolo capillare polmonari solitamente abbastanza a maglie strette
da bloccare ulteriori diffusioni sistemiche della malattia.
Tuttavia non infrequente la disseminazione ematogena proveniente dal polmone per shunt arterovenosi o
altro e quindi il coinvolgimento di molti parenchimi (rene, milza, fegato, retina e midollo osseo sono i
bersagli principali).
Il coinvolgimento isolato di altri organi senza interessamento polmonare un evento molto raro.
Sono piccoli e numerosi e ricordano i grani di miglio (da cui miliare).
Tubercolosi cronica degli apici polmonari
una forma di TBC post-primaria molto frequente 70-90% caratterizzata dalla riattivazione di un focolaio
apicale che decorre in maniera lenta e ha una evoluzione in genere benigna verso la regressione spontanea o
la calcificazione.
La localizzazione allapice polmonare dovuta allelevata tensione di O2 e alla diffusione agevolata dalla
posizione eretta.
Clinica
I quadri di presentazione clinica della malattia sono notevoli ed eterogenei in quanto condizionati dalla
reattivit del soggetto e dallentit della carica infettante.
Sono presenti sintomi sistemici rappresentati da: febbricola pomeridiana, senso di freddo, sudorazioni
notturne, anoressia, perdita di peso, mialgia, astenia.
Sintomi locali sono invece:
tosse secca e stizzosa in caso di lesioni chiuse o produttiva in caso di lesioni aperte (caverne in fase
di attivit) con espettorato che pu essere pi o meno infettante
emoftoe o emottisi, in condizioni di malattia avanzata in cui si ha erosione dei vasi bronchiali
dolore toracico di tipo pleurico accentuato dal respiro profondo e dalla tosse (dovuto a pleurite
tubercolare)
dispnea anche in rapporto al dolore toracico che limita i movimenti respiratori
le indagini di laboratorio possono evidenziare:
incremento della VES
ipergammaglobulinemia
ipoalbuminemia
anemia da disordine cronico
la TBC miliare pu essere:
acuta: se si ha la disseminazione del bacillo prima dello sviluppo della reattivit tubercolinica
moderata: in presenza di un focolaio polmonare cronico
cronica: disseminazione progressiva in presenza di difese immunitarie compromesse; pu avvenire a
distanza anche di molti anni dalla formazione del focolaio primario
nella TBC miliare sono presenti segni di insufficienza respiratoria acuta e di coinvolgimento
extrapolmonare:
irritazione meningea (cefalea e rigidit nucale)
epatosplenomegalia
ascite
alterazioni renali ( iponatremia)
alterazioni ossee
pericardite tubercolare
meningite tubercolare: generalmente dovuta alla rottura di un tubercolo subependimale nello spazio
subaracnoideo, pi che a diretta localizzazione ematogena. Si manifesta come complicanza della TBC
miliare dopo molte settimane di malattia, con un marcato coinvolgimento delle meningi alla base del
cervello, formazione di un essudato spesso, gelatinoso, dal ponte al chiasma ottico, che pu consolidare e
occludere lo spazio subaracnoideo, dando origine a idrocefalo ostruttivo. Il coinvolgimento delle arterie
sotto forma di arterite obliterant pu causare ischemia o infarto cerebrale.
Inizia subdolamente con irritabilit, accompagnata da astenia e febbricola, poi da cefalea sempre pi intensa
e vomito, arrivando alla sindrome meningea conclamata, accompagnata eventualmente da paralisi dei nervi
cranici. Lesito letale nel 100% dei casi non trattati, in un tempo medio di 6 settimane.
44
Il liquor si presenta limpido e a glicorrachia diminuita: poich tali caratteristiche si hanno anche nella
meningite linfomatosa importante fare lesame citologico per la ricerca di cellule atipiche se i micobatteri
non sono visibili allesame microscopico diretto.
nella tubercolosi primaria possiamo distinguere 3 quadri sintomatici:
1. Regredibile: non da sintomi e guarisce subito, lasciando eventualmente segni di calcificazioni
linfonodali o parechimali
2. Sintomatica semplice: pochi disturbi respiratori aspecifici, simili a bronchite o broncopolmonite.
Regrediscono con lacquisizione della resistenza
3. Sintomatica progressiva: in paziente defedato o anziano o lattante. In genere si ha una evoluzione
molto varia, da sintomi di TBC miliare diffusa, spesso accompagnata dalla meningite, a pleurite
essudativa, che pu anche essere la manifestazione principale. Linteressamento dei linfonodi porta
alla aspirazione di materiale che deriva delle fistole con sviluppo di broncopolmonite, oppure alla
compressione e atelettasia bronchiale
Nella tubercolosi primaria inoltre si possono avere reazioni di sensibilizzazione rappresentate da:
Eritema nodoso: nodulo dermo-ipodermico prima rosso-violaceo che in seguito diventa giallo-verdastro e
quindi scompare senza lasciare sequele
Congiuntivite flittenulare: piccole flittene a livello della congiutiva
Diagnosi
Lesame obiettivo nella forma primaria negativo se il focolaio primario piccolo e situato in periferia, se
invece superficiale e associato a notevole adenopatia si ha:
segno di Kramer = ipofonesi interscapolovertebrale a livello C2-C4
segno di De La Camp = ipofonesi sulle prime vertebre dorsali
nella tubercolosi postprimaria si ha nella fase iniziale una modesta ipofonesi sottoclaveare e rantoli
crepitanti mentre nella fase avanzata si ha ottusit, soffio bronchiale e rantoli bollosi o cavitari.
Allanamnesi va indagata la sede di provenienza del soggetto, le fonte eventuale di contatto e la frequenza di
contatto, la presenza di eventuali malattie che possono aver portato ad un deficit di ICM, la eventuale terapia
con immunosoppressori.
molto importante indagare la presenza di infezione da HIV e la tossicodipendenza.
Di fronte ad un sospetto clinico vengono fatte indagini di I livello:
test con tubercolina
esame di espettorato (almeno 3 campioni al mattino a digiuno)
Rx torace
La diagnosi di infezione viene fatta in base al test alla tubercolina che valuta la presenza di ipersensibilit
verso derivati proteici purificati del batterio (PPD) attraverso iniezione intradermica (test di Mantoux).
La reazione standard: introduzione sottocute di 5 unit, non va praticata pi profondamente per evitare il
wash out da parte del circolo.
La risposta viene valutata misurando il diametro maggiore dellarea di indurimento della cute che si sviluppa
entro 48-72 ore:
test positivo = diametro maggiore di 10 mm
test negativo = diametro minore di 5 mm
test dubbio = diametro compreso tra 5 e 10 mm
in genere larea di indurimento di 16-17 mm, nelle aree in cui le infezioni da MOTT sono ubiquitario le
reazioni di 5-12mm sono considerate negative, mentre nelle aree senza endemia da MOTT le reazioni da 5-
12 mm sono sospette.
La riconversione a cutinegativo dell8% allanno: per questo in persone con infezione di vecchia data si
pu avere negativit e va ripetuto il test dopo 12-24 mesi il quale risulta invece positivo (effetto booster).
Vanno fatte indagini ripetute nel tempo per differenziare la cuticonversione dalleffetto booster.
Si pu avere la presenza di falsi negativi in condizioni di depressione dellICM o in alcune forme di TBC
attiva in cui c un esaurimento di cellule infiammatorie. Falsi negativi si possono avere anche in condizioni
di anergia (perdita della memoria immunologica?) in particolare nellanziano, in questo caso il test va
ripetuto dopo 1 settimana in cui si pu avere positivizzazione (conversione per effetto Pasteur di richiamo
immunologico).
45
La positivit al test tubercolinico indica linfezione (pregressa o in atto) e non lo stato di malattia.
La diagnosi di malattia tubercolare viene fatta tramite la dimostrazione di M.T. nei fluidi biologici, in primo
luogo lespettorato, alternativamente il broncoaspirato, laspirato gastrico e il liquido pleurico.
Il liquido pleurico inoltre presenta linfocitosi e vi si pu dosare ladenosildeaminasi.
In caso di TBC miliare possono essere analizzati altri materiali come le urine in caso di interessamento
renale.
importante che non sia stata fatta una chemioterapia per escludere cause infettive diverse dalla TBC con
antibiotici che hanno effetto anche sul M.T. perch questo pu condizionare la diagnosi.
Inizialmente viene fatto un esame microscopico diretto a fresco del materiale dopo colorazione con Ziehl-
Neelsen che pu dare origine a falsi negativi pertanto fatta la coltura.
La coltura viene fatta su terreni solidi (Lowenstein Jensen, Middlebrook) in particolare il terreno di
Petragnani o liquidi con acido palmitico radiomercato, la crescita normalmente richiede 3-6 settimane ma
con metodi radioattivi si pu ottenere in 2 settimane.
La dimostrazione del M.T. in coltura importante perch ne dimostra la vitalit e permette la diagnosi
differenziale con micobatteri apici che possono dare un quadro simile.
La diagnosi con i micobatteri atipici viene fatta tramite linibizione della crescita in presenza di NAP
(nitroacetilaminoidrossipropiofenone) e con sonde di DNA.
I micobatteri atipici o MOTT (Mycobacteria other than Tuberculosis) sono batteri saprofiti ubiquitari che
determinano numerosi quadri clinici e non sono sensibili alla terapia tradizionale per il MT, comprendono il
M. avium intracellulare che causa infezione sistemica soprattutto nei pazienti con deficit della ICM in
particolare con AIDS.
In attesa della risposta dellesame colturale viene intrapresa comunque la terapia.
AllRx torace la TBC primaria caratterizzata dal corrispettivo radiologico del complesso primario:
opacit polmonare dovuta al focolaio essudativo
ingrandimento dellombra ilare omolaterale dovuta alla linfoadenopatia satellite
strie a partenza ilare che si dirigono verso il focolaio corrispondenti alla linfoangite consensuale
nella TBC secondaria non sono presenti i segni del complesso primario e il quadro radiologico delle
fasi iniziali pu essere poco significativo.
Nelle forme circoscritte sono presenti ombre micronodulari soprattutto in regione apicale con gradi diversi
di radiopacit in base alla componente necrotica e al grado di fibrosi.
Nelle forma miliari disseminate le ombre micronodulari sono diffuse a tutti i campi polmonari.
Indagini di II livello sono rappresentate da:
metodiche colturali rapide
PCR su RNA (non DNA che presente anche nei bacilli morti)
TAC che completa lRx torace
Terapia
In alcune categorie a rischio in caso di negativit alla tubercolina viene fatta la vaccinazione tramite
inoculazione di ceppi attenuati di M.bovis (bacillo di Calmette e Guerin BCG) che induce lo stato di
ipersensibilit.
Nei soggetti tubercolinopositivi a rischio pu essere fatta un chemioprofilassi con isoniazide 300 mg/die per
6 mesi (12 mesi nei pazienti immunodepressi):
familiari di pazienti con TBC
soggetti immunodepressi per varie cause
soggetti HIV positivi
lisoniazide possiede per epatotossicit, nei pazienti che non la tollerano pu essere utilizzata rifampicina
600 mg7die per os per 6 mesi.
Il trattamento della TBC viene fatto con una combinazione di farmaci.
La polichemioterapia serve a evitare la chemioresitenza cio la selezione di ceppi resistenti ad un
determinato farmaco data la frequenza di insorgenza di ceppi mutageni.
Una popolazione di bacilli tubercolari mai esposta a farmaci contiene mutanti resistenti al chemioterapico in
un rapporto di 1 su 10
6-8
, data la grande quantit di microrganismi presenti nelle lesioni cavitarie (10
9-11
)
inevitabile una terapia di combinazione fin dallinizio.
La terapia viene protratta per 6-9 mesi a causa della crescita lenta del batterio in modo da essere sicuri di
avere sterilizzato tutte le lesioni.
Attualmente la terapia di scelta :
46
isoniazide 300 mg
rifampicina 600 mg
pirazinamide 25-35 mg/Kg
etambutolo 15-25 mg/Kg
per 2 mesi poi:
isoniazide
rifampicina
per i successivi 4-7 mesi.
Recentemente stata vista la sensibilit alle ansamicine (rifabutina e rifapentina) che vengono utilizzate
soltanto in caso di resistenza al trattamento convenzionale o in presenza di effetti collaterali gravi.
Nei pazienti con AIDS la terapia pi aggressiva.
In aree con ceppi miltiresistenti possono essere utilizzati anche 5-6 farmaci.
necessaria la valutazione della funzionalit epatica, visto che alcuni farmaci sono epatotossico e la
somministrazione di piridossina 25-50 mg/die nei pazienti predisposti alla neuropatia (diabetici, alcolisti o
pazienti con deficit nutrizionali).
fondamentale monitorare la risposta alla terapia, tramite esame dellespettorato (sia microscopico che
colturale) ogni settimana nelle prime 6 settimane di trattamento e 1 volta al mese dopo la negativizzazione
della coltura.
La persistenza dei sintomi dopo 3 mesi dallinizio della terapia fa nascere il sospetto della presenza di
resistenza ai farmaci o di non aderenza alla terapia.
Per molti anni il presidio chirurgico principale stato la collassoterapia, introdotta da Forlanini agli inizi del
XX sec. che prevedeva listituzione di uno pneumotorace al fine di favorire il collasso delle caverne e la loro
cicatrizzazione.
Altre metodiche furono usate per ovviare agli inconvenienti (presenza di aderenze fibrose). Tra queste:
Collassoterapia endoscopica di Jacobaeus: anestesia locale, istituzione di uno pneumotorace parziale e
introduzione di strumenti ottici e termocauterio per recidere le briglie aderenziali. Metodica storicamente
importante in quanto punto di partenza della chirurgia videotoracoscopica.
Pneuomotorace extrapleurico: scollamento della pleura parietale dalla fascia endotoracica.
Piombaggio: introduzione nel cavo pleurico creato con uno pneuomotorace di paraffina. Metodica non
scevra di gravi complicanze.
Frenico-exeresi: paralisi di un emidiaframma per far collabire le caverne. Complicanze funzionali gravi,
invalidanti e durature ne sconsigliarono presto luso.
Toracoplastica: Asportazione delle prime 3-5 coste. Intervento mutilante e spesso deformante.
Attualmente le indicazioni per la chirurgia recettiva della TBC tendono al massimo risparmio del parenchima
sano, contrariamente ai criteri ad es. di radicalit oncologica. Si preferiscono quindi segmentotomie (di
Nelson), enucleazioni (nel caso dei tubercolomi). Lobectomie si rendono necessarie per lesioni di vecchia
data cicatrizzate, soprainfettate, fistole bronco-pleuriche. Tavolta necessaria la decorticazione in caso di
esiti fibroadesivi di pleurite.
Lempiema si tratta con drenaggio, antibiotico terapia sistemica e locale, oppure con lempiemectomia, che
consiste nel rimuovere in toto il guscio che circoscrive la raccolta, cercando di trovare i piani di clivaggio
con la pleura viscerale e la fascia endotoracica.
Le stenosi si trattano con resezione pi anastomosi termino-terminale.
Pu essere necessaria lasportazione del parenchima a valle perch irrimediabilmente alterato.
Il laser non va utilizzato perch possono causarsi perforazioni.
PLEURITE TUBERCOLARE
Nel periodo primario la pleurite costituisce una manifestazione di elevata reattivit, mentre nella fase post-
primaria essa pu manifestarsi secondariamente a:
diffusione a partenza da un focolaio nel parenchima sottostante
propagazione da un linfonodo
disseminazione ematogena
Molto frequentemente si manifesta una pleurite siero-fibrinosa a carattere quindi essudativo.
Altre forme meno comuni sono le pleuriti fibrinosa secca, purulenta, emorragica, eosinofila.
Possono derivare da un processo primario o post-primario, essere estese a tutto il polmone o localizzarsi in
posizioni circoscritte.
Levoluzione della pleurite di solito la formazione di briglie aderenziali con retrazione cicatriziale che
pu anche essere importante e portare a grave deficit funzionale.
47
La pleura risulta ispessita con depositi di calcio, e nel cavo pleurico si repertano spesso blocchi di fibrina
oppure calcio.
Un forma oggi poco frequente ma molto grave la pleurite purulenta, con formazione di essudato
empiemico diffuso, che deriva essenzialmente dalla rottura di sacche granulomatose sotto la pleura stessa, o
pi frequentemente da una fistola bronco-pleurica.
la diagnosi si basa sullesame colturale del liquido pleurico ma pu essere difficoltosa a causa dello scarso
numero di microrganismi presenti nel campione.
Altre caratteristiche del versamento tubercolare sono il carattere essudativo (proteine > 50 g/l) il PH acido
la linfocitosi e la concentrazione di glucosio < 30 mg/dl.
importante anche la ricerca delladenosindeaminasi (ADA) un enzima che si occupa della trasformazione
dellinositolo.
La diagnosi definitiva di pleurite tubercolare pu in alcuni casi derivare dalla dimostrazione dei tipici
granulomi su campioni di biopsia pleurica.
FORME DI TUBERCOLOSI MILIARE
Meningite tubercolare
Tubercolosi cutanea
Tubercolosi renale
dovuta allimpianto del bacillo di Koch livello del parenchima renale per via ematogena.
Linfezione inizia a livello della corticale (visto che ha una elevata tensione di O2) dove si formano tubercoli
microscopici che nella maggior parte dei casi regrediscono spontaneamente.
In alcuni casi i tubercoli si ingrossano e si fondono con quelli contigui formando delle cavit che
distruggono il parenchima e si aprono a livello dei calici e della pelvi disseminando cos i bacilli lungo la via
escretrice per via discendente.
A livello renale la fibrosi accentua il danno parenchimale e pu determinare una stenosi serrata dei calici e
del giunto pielo-ureterale.
A livello ureterale si formano stenosi cicatriziali.
A livello vescicale la fibrosi determina una riduzione della compliance.
Dalla vescica i bacilli inoltre possono raggiungere anche prostata dotti deferenti e vescichette seminali
determinando alterazioni che possono portare fino allinfertilit.
Le forme renali chiuse evolvono in genere in maniera subclinica ma talvolta presente dolore sordo a livello
delle logge renali.
Nelle forme aperte alla pelvi il dolore pu essere intenso talvolta con i caratteri di colica renale dovuta al
passaggio di coaguli o materiale caseoso a livello delluretere.
Con il progredire dellinfezione lungo le vie urinarie diventano prevalenti i sintomi derivanti dal
coinvolgimento della vescica: disuria, urgenza minzionale, pollachiuria, nicturia e dolore soprapubico.
Lescrezione urinaria del bacillo di Koch in genere intermittente per cui devono essere analizzati campioni
ripetuti di urina.
Lesame dellurina rivela anche la presenza di piuria ed un PH acido (quando normalmente la piuria dovuta
ad altri tipi di infezione si associa a PH alcalino).
LRx diretta addome mette in evidenza calcificazioni multiple del parenchima renale.
Lecografia e la TC mettono in evidenza i processi ulcero-caseosi.
Lurografia discendente pu evidenziare caverne parenchimatose in comunicazione con calici deformati e
distorti e stenosi uretrali alternate a tratti pi o meno dilatati.
Le complicazioni a livello renale e delle vie urinarie vanno trattate chirurgicamente.
Tubercolosi ossea
Si manifesta come osteomielite o artrite delle grandi articolazioni.
La massima incidenza a 3 anni, ma si possono avere anche manifestazioni tardive.
La localizzazione alle vertebre da luogo alla spondilite tubercolare.
Peritonite tubercolare
La localizzazione a livello del peritoneo pu fare seguito alla diffusione ematogena o per contiguit.
La peritonite tubercolare si verifica con maggiore frequenza negli alcolisti con cirrosi dove pu essere
confusa con la semplice ascite.
Possiamo distinguere una forma ascitica e una anascitica, fibrocaseosa o fibrosclerosante.
La sintomatologia caratterizzata da un dolore addominale ad esordio graduale, diffuso, profondo, continuo
o subcontinuo, con nausea e vomito saltuari.
48
In caso di una forma fibroaderenziale si possono verificare episodi occlusivi o subocclusivi.
Sono presenti i sintomi generali: astenia, anorresia, anemizzazione, calo ponderale, febbricola.
Lobbiettivit addominale in genere negativa se non per la presenza di ascite.
La diagnosi deriva dallesame colturale e chimico-fisico del liquido ascitico che non sempre consente di
evidenziare la presenza di bacilli tubercolari ma comunque assume delle caratteristiche peculiari: aumentata
concentrazione proteica, peso specifico > 1016, eccesso di linfociti, concentrazione di glucosio < 30 mg/dl.
A volte necessaria la biopsia peritoneale per via laparotomia o laparoscopica.
La terapia quella medica della TBC, le complicanze occlusive richiedono lintervento chirurgico.
Tubercolosi intestinale
Pu rappresentare la manifestazione primaria di infezione da M. bovis o essere la conseguenza della
deglutizione di micobatteri in corso di TBC cronica.
Sono presenti dolori addominali indeterminati.
Pericardite caseosa
presente in corso di tubercolosi miliare.
Sono presenti i tipici noduli miliari e nel liquido pericardico c anche la componente caseosa.
Si ha precipitazione di calcio in corrispondenza dei 2 foglietti pericardici con evoluzione in pericardite
cronica fibrocalcifica costrittiva.
49
E EN NT TE ER RO OC CO OL LI IT TI I
Sono malattie infiammatorie o ulceroinfiammatorie dellintestino associate a sindrome diarroica.
Possono essere fatte diverse classificazioni:
criterio topografico
diffuse
segmentarie (appendicite, enterite regionale)
criterio patogenetico
specifiche
aspecifiche
criterio morfologico
catarrale
pseudomembranosa
suppurativa
granulomatosa
criterio eziologico
da causa nota
infettiva
non infettiva (ischemia, radiazioni, uremia, metalli pesanti, citotossici, antibiotici)
da causa sconosciuta (in assenza di morbo di Crohn o colite ulcerosa)
ENTEROCOLITI DI NATURA INFETTIVA
Sono dovute alla colonizzazione intestinale di batteri, virus o protozoi che possono localizzarsi
prevalentemente nellintestino tenue o nellintestino crasso o in entrambi.
Si possono distinguere in:
invasive quando linfiammazione si estende a tutta la parete, sono provocate da batteri
enteroinvasivi che sono in grado di penetrare attraverso la mucosa ed alterarla producendo o meno una
tossina (Clostridium Difficilis, Escherichia Coli invasivo o enteroemorragico, Shigella, Salmonella,
Yersinia, Stafilococcus Aureus), la diarrea di tipo muco-sanguinolento, si ha infiammazione della
mucosa intestinale e presenza di leucociti nelle feci, pu essere presente febbre ed altri sintomi
generali come cefalea e mialgie
non invasive quando linfiammazione non coinvolge lintera parete intestinale sono provocate da
batteri non invasivi o enterotossigeni che agiscono mediante la produzione di una tossina senza
invadere la parete intestinale (Vibrio Cholerare, Escherichia Coli enterotossica), la diarrea di tipo
acquoso (diarrea secretoria), non si ha infiammazione ne invasione della mucosa e non c
presenza di leucociti nelle feci, non presente febbre ne sintomi di interessamento generale
le tossine prodotte dai batteri non invasivi agiscono con un meccanismo di diarrea secretiva agendo sui
meccanismi che nellenterocita sono predisposti alla secrezione di ioni quali K+ e Cl-.
Le tossine prodotte dai batteri invasivi invece sono citossiche cio provocano un danno tissutale diretto
mediante la necrosi delle cellule epiteliali.
La diarrea acuta infettiva pu anche manifestarsi come intossicazione alimentare (non propriamente
infezione) tramite cibo contaminato da tossine batteriche (ex. Clostridium Botulinum, Staffilococcus
Aureus).
Quadri misti sono le cosiddette tossinfezioni in cui al danno della tossina si somma quello prodotto dai
microrganismi non invasivi presenti negli alimenti contaminati che si moltiplicano a livello intestinale
(Clostridium Perfrigenes, Bacillus Cereus, Vibrio Parahaemoliticus).
La maggior parte delle infezioni batteriche presentano un quadro istologico aspecifico: danno allepitelio
superficiale, diminuita maturazione delle cellule epiteliali, aumento del numero delle mitosi, iperemia ed
edema della lamina propria, infiltrazione neutrofila di grado variabile della lamina propria e dellepitelio.
Intossicazione stafilococcica
Insorge dopo ingestione di alimenti contaminati con lenterotossina termostabile che viene prodotta da
numerosi ceppi di S.Aureus.
I cibi vengono contaminati tramite il contatto con le mani di persone infette o portatrici senza che i cibi
vengono poi cotti o refrigerati (in genere panna creme e mascarpone).
50
Quando infatti i cibi rimangono per parecchio tempo a temperatura ambiente gli Stafilococchi
tossinoproduttori possono moltiplicarsi ed elaborare la tossina.
Il periodo di incubazione breve di 1-6 ore. Lesordio brusco con vomito, diarrea e crampi addominali,
sudorazione, scialorrea, cefalea e ipotensione arteriosa. Il vomito una manifestazione clinica peculiare
probabilmente legata allazione diretta dellenterotossina a livello del SNC.
Non presente febbre.
La diarrea non di tipo infiammatorio: nelle feci non si ritrovano n leucociti, n eritrociti n tantomeno
stafilococchi.
Si ha una rapida remissione spontanea del quadro in 2-4 giorni, ma nel paziente anziano pu essere
importante la reidratazione.
La diagnosi per lo pi clinica ed facilitata in caso di interessamento simultaneo di pi individui che hanno
consumato lo stesso cibo contaminato; il singolo caso invece etichettato come gastroenterite acuta.
La diagnosi differenziale con le tossinfezioni alimentari si fa in base al periodo di incubazione che nella
forma stafilococcica pi breve.
BOTULISMO
una intossicazione alimentare causata da una neurotossica prodotta dal Clostridium botulinum un bacillo
gram +, sporigeno, mobile, anaerobio obbligato, un saprofita del suolo e commensale dellintestino di
alcuni animali.
Ne sono presenti almeno 7 tipi dalla A alla G ciascuno dei quali produce una tossina.
La tossina botulinica termolabile e viene prodotta in condizioni di anaerobiosi stretta, PH alcalino e
temperatura di 30 (ma anche a temperatura di frigo, 4C).
Lintossicazione alimentare si verifica per ingestione di cibo contaminato dalla tossina in particolare: carne
in scatola, prosciutto, insaccati, vegetali sottolio, pesce in scatola.
Sono implicate soprattutto le conserve alimentari di produzione casalinga difficilmente cibi di produzione
industriale.
I caratteri organolettici dei cibi inquinati in genere non si alternano in modo evidente ma molto
caratteristico il rigonfiamento delle scatole metalliche dovuto alla formazione di gas.
Una forma particolare di botulismo quello da ferita in cui si verifica la contaminazione di una ferita da
parte delle spore con successiva germinazione e produzione di tossina da parte della forma vegetativa. Il
periodo dincubazione in questo caso sensibilmente pi lungo.
Nel botulismo infantile (la forma pi frequente) la tossina viene prodotta e assorbita nellintestino a seguito
della germinazione delle spore. La colonizzazione avviene per ingestione di alimenti contaminati come il
miele ed facilitata dallincompleto sviluppo della flora locale. Anche alcuni casi di botulismo in cui non
sembra essere implicato alcun cibo seguono il modello infantile (botulismo adulto di tipo neonatale).
La produzione della tossina avviene lentamente (2-14 giorni) e lazione della tossina estremamente potente
tanto che ne basta una piccola quantit per provocare la malattia (dose letale: 0.0084 mg/os).
La tossina botulinica viene assorbita a livello di stomaco ed intestino e diffonde per via ematica andando ad
agire a livello delle sinapsi colinergiche dove inibisce a livello presinaptico la liberazione di acetilcolina.
Ci determina paralisi flaccida non solo della muscolatura scheletrica ma anche della muscolatura liscia e
delle ghiandole.
Clinica
La malattia pu andare da una forma molto lieve che non richiede lintervento medico fino a una forma
grave che pu portare a morte in 24 h.
Dopo un periodo di incubazione di 12-36 ore si ha inizio della sintomatologia con nausea, vomito e dolori
addominali. Non presente febbre ne diarrea ed il sensorio integro.
Compare quindi la paralisi muscolare flaccida che di tipo simmetrico discendente con progressione
cranio-caudale dai nervi cranici fino alle estremit.
Inizialmente si ha visione offuscata e diplopia seguite da paralisi della muscolatura intrinseca ed estrinseca
dellocchio (paralisi oculari del III-IV e VI paio di nervi cranici) con strabismo, ptosi palpebrale, midriasi,
anisocoria e paralisi dellaccomodazione.
Quindi compare paralisi del IX-X e XII nervo cronico con disturbi della deglutizione, disfagia, disfonia e
paralisi della lingua.
Si hanno inoltre paralisi neurovegetative con xerostomia, xeroftalmia, secchezza della gola (per blocco
delle ghiandole mucipare delle prime vie respiratorie), stipsi, ileo paralitico, ritenzione urinaria.
Il liquor normale.
51
La letalit del 30-70% e la morte pu intervenire per paralisi respiratoria o bulbare.
Diagnosi
essenzialmente clinica, la diagnosi di conferma pu essere fatta tramite lisolamento della tossina
botulinica dal cibo contaminato. La dimostrazione della tossina nel siero del paziente mediante la prova
biologica nel topino determinante ma presenta falsi negativi in caso di botulismo da ferita o infantile.
Anche levidenziazione della tossina nel vomito, nel succo gastrico e nelle feci fortemente indicativa,
perch la condizione di portatore intestinale rarissima. Non basta invece a fini diagnostici il solo
isolamento del germe dai cibi senza contemporanea dimostrazione della tossina.
Terapia
La terapia si basa sullimpiego dellantitossina con siero polivalente di cavallo,la cui efficacia dipende
dalla precocit dellassunzione.
necessario procedere alla prova di sensibilit cutanea verso il siero di cavallo, in caso di negativit si
somministrano ev 50-100 ml di siero trivalente ABE da sostituire con le antitossine specifiche se si giunge a
tipizzazione.
La antitossina neutralizza la sola tossina circolante e quindi deve essere ripetuta. Quando il consumo degli
alimenti inquinati recente viene fatta la lavanda gastrica altrimenti va fatto un clisma e purganti (solo se
non si ancora instaurato un ileo paralitico).
Luso della guanetidina che dovrebbe aumentare la liberazione di Ach non ha dato risultati soddisfacenti.
I pazienti devono essere sottoposti ad attento monitoraggio tramite spirometria e ossimetria per il rischio di
sviluppare insufficienza respiratoria: quando i valori si alterano del 30% in poche ore imperativo il ricorso
allintubazione endotracheale e alla ventilazione meccanica.
Altre tossinfezioni alimentari
TOSSINFEZIONE DA BACILLUS CEREUS
Fa seguito allingestione di cibi contaminati dallenterotossina del Bacillus Cereus che un bacillo gram +,
aerobio, sporigeno.
I cibi sono: farina di cereali, riso ed altri cibi secchi.
Il quadro simile alla forma Stafilococcica con incubazione di 8-10 ore.
TOSSINFEZIONE DA VIBRIO PARAHAEMOLICUS
causata dallingestione di cibi contaminati dallenterotossina del Vibrio Parahaemoliticum che un bacillo
gram -.
I cibi sono: pesce crudo, frutti di mare, crostacei consumati crudi o inadeguatamente cotti.
Il quadro clinico simile a quello dellenterite da Salmonella.
TOSSINFEZIONE DA CLOSTRIDIUM PERFRIGENES
causata dallingstione di cibi contaminati dallenterotossina del Clostridium Perfrigenes che un bacillo
gram +, sporigeno.
I cibi interessati sono: carni (di grossa pezzatura) cotte in modo inadeguato o riscaldate, in quanto con la
cottura le forme vegetative vengono uccise mentre le spore sopravvivono ma se le carni vengono lasciate
raffreddare e consumate successivamente si ha germinazione delle spore che formano la tossina.
Il periodo di incubazione di 8-20 ore.
Compare quindi diarrea con doloriaddominali di breve durata.
Non presente febbre e le feci non sono infiammatorie.
La diagnosi si basa sullisolamento di grandi quantit di Clostridium negli alimenti infetti e nelle feci.
Colite Pseudomembranosa
una lesione necrotico flogistica del colon caratterizzata dalla formazione di pseudomembrane.
Eziopatogenesi
detta anche colite iatrogena poich nella maggior parte dei casi dovuta alla somministrazione di
antibiotici ad ampio spettro che modificano la normale flora batterica intestinale favorendo la
colonizzazione dellintestino de parte del Clostridium Difficilis un normale saprofita del colon che
determina danno della mucosa tramite la produzione di enterotossine.
Anche altri agenti infettivi possono essere implicati come Shigella, Stafilococco e Candida (anche in
esofago).
52
La malattia pu manifestarsi anche in assenza di terapia antibiotica in alcune situazioni particolari: in corso
di ischemia con infezione secondaria (ex. dopo interventi chirurgici, ustioni e shock) o anche in corso di
malattie croniche debilitanti.
Sono implicati diversi antibiotici, assunti per via IM fino da due settimane prima, o per via orale di recente,
di cui il principale la clindamicina ma anche Vancomicina, Cefalosporine, Aminoglicosidi, Penicillina
possono modificare la flora batterica intestinale aerobica, uccidendola a spese di quella anaerobica.
Anatomia patologica
La malattia colpisce il colon principalmente a livello della flessura epatica e del retto-sigma.
Raramente viene colpito il piccolo intestino.
La caratteristica della malattia la formazione delle pseudomembrane che sono caratterizzate da un
coagulo di detriti fibrino-purulento-necrotici e da muco che aderiscono alla mucosa colica lesa (non sono
delle vere e proprie pseudomembrane in quanto non sono costituite da uno strato epiteliale).
Nella colite da Clostridium Difficilis sono presenti delle alterazioni microscopiche peculiari:
nella lamina propria presente un infiltrato di PMN che invade le cripte determinando la distruzione della
ghiandola.
Le cripte diventano ripiene di essudato purulento che fa eruzione sulla superficie epiteliale danneggiata e vi
aderisce determinando la formazione delle pseudomembrane.
Clinica
Clinicamente la malattia si manifesta con diarrea modesta o abbondante che pu anche essere di tipo
mucosanguinolenta che in genere compare dopo alcuni giorni dallinizio del trattamento antibiotico ma che
pu comparire anche dopo 1-2 settimane dalla sospensione.
Diagnosi
Le membrane si osservano bene alla colonscopia e ci unito alla coprocultura sufficiente a fare una
diagnosi, fortemente indicata anche dalla sola anamnesi.
Terapia
La terapia specifica non sempre necessaria, in quanto basta spesso sospendere la terapia antibiotica per
ottenere la guarigione.
Lantibiotico delezione contro il Clostridium Difficilis la vancomicina.
INFEZIONI DA SALMONELLE
una malattia infettiva acuta di tipo endemico-epidemico causata dal bacillo di Elberth o Salmonella
Tiphy.
La trasmissione della malattia avviene per via orofecale attraverso cibi infetti soprattutto carne, uova, latte e
derivati e cibi poco cotti o preparati su superfici contaminate o da manipolatori infetti.
La malattia diffusa soprattutto nei mesi caldi.
Linfezione da Salmonella pu determinare 2 condizioni (oltre a quella di portatore sano): enterite
(tossinfezione alimentare) o febbre enterica.
Tossinfezione alimentare
Dopo 4-6 ore dal consumo di cibo infetto si verificano i sintomi che durano da 2 giorni ad 1 settimana:
nausea, vomito, diarrea senza sangue, febbre, crampi addominali, mialgia, cefalea.
La Salmonella essendo resistente al PH gastrico si localizza a livello dellintestino tenue, penetra negli
enterociti per endocitosi e sopravvive e si moltiplica allinterno della cellula.
Il microrganismo determina incremento della secrezione di liquidi tramite aumento di cAMP e rilascio di
prostaglandine.
Febbre enterica
Che comprende:
febbre tifoide provocata da Salmonella Tiphy
febbre paratifoide provocata da Salmonella Paratiphy (forma pi mite)
eziopatogenesi
Sono state fatte diverse ipotesi sulla modalit di diffusione della Salmonella allinterno dellorganismo.
Ipotesi di Koch: tramite gli alimenti infetti la Salmonella invade direttamente lintestino.
Ipotesi di Santarelli: tramite gli alimenti infetti la Salmonella raggiunge lintestino dove viene bloccata
nellanello di Waldayer e pre via ematica ricolonizza lintestino.
53
Ipotesi di Shottmuller: tramite gli alimenti infetti le Salmonella raggiungono la mucosa e sottomucosa
dellintestino tenue, si localizzano nelle placche del Pejer e nei follicoli solitari e penetrano nei linfonodi
mesenterici e tramite il dotto toracico raggiungono il circolo ematico dove provocano una fugace batteriemia
(batteriemia primaria).
Si localizzano quindi nelle cellule reticolo-endoteliali di linfonodi, fegato, milza e midollo osseo al cui
interno si moltiplicano attivamente.
Dopo un certo periodo di tempo (che corrisponde al periodo di incubazione) raggiunta una notevole
consistenza numerica) passano di nuovo nel sangue provocando una batteriemia secondaria che persiste
alcuni giorni e determina febbre.
Si ha quindi la localizzazione in diversi organi tra cui il rene (eliminazione con le urine) e la colecisti da cui
attraverso la bile raggiungono lintestino tenue provocando una colonizzazione secondaria della sua mucosa.
I microrganismi si localizzano di nuovo nelle placche del Pejer e nei follicoli solitari dove determinano una
infiammazione del tessuto linfatico gi sensibilizzato.
Le placche del Pejer vanno incontro a ulcerazione e formazione di escare il cui distacco causa emorragia ed
in alcuni casi anche perforazione intestinale.
Nell1-5% dei casi dopo un anno dalla guarigione si ha una infezione subacuta scarsamente sintomatica
dovuta al fatto che la Salmonella persiste a lungo a livello della colecisti.
Questi soggetti come anche i malati eliminano la Salmonella con le feci ma essendo apparentemente sani
sono tra le pi pericolose sorgenti di infezione.
Anatomia patologica
Le lesioni anatomopatologiche della febbre tifoide interessano caratteristicamente lultima parte dellileo ed
evolvono in modo caratteristico attraverso 4 stadi che corrispondono approssimativamente ai 4 settenari in
cui classicamente viene suddiviso landamento clinico della malattia.
1 stadio: si osserva tumefazione delle placche del Pejer e dei follicoli solitari con aspetto encefaliode ed
accumulo di monciti-macrofagi con allinterno detriti batterici (cellule tifose).
2 stadio: nel tessuto linfatico sono presenti aree focali di necrosi che confluiscono tra di loro a formare un
escara (in genere di colore verdastro per la presenza della bile) che pu anche cadere.
3 stadio: si ha colliquazione che determina il distacco dellescara lasciando lulcera con fondo necrotico di
profondit variabile talvolta fino alla perforazione. Il distacco dellescara pu anche provocare la rottura di
un vaso con conseguente enterorragia. Le principali complicanze di questa fase sono dunque la
perforazione con peritonite e lenterorragia.
4 stadio: si ha la formazione di tessuto di granulazione e rigenerazione epiteliale, scompare la necrosi e le
ulcere appaiono deterse con fondo pulito e poi lasciano il posto ad una cicatrice piana, liscia con puntini
nerastri (a barba rasata) che derivano dallemorragia.
Il coinvolgimento extraintestinale determina:
o tumefazione della milza che appare di consistenza molle (tumore infettivo della milza)
o flogosi delle vie biliari e della colecisti che possono anche fare da serbatoio dellinfezione
o nel fegato, midollo osseo e linfonodi sono presenti piccoli focolai sparsi di necrosi parenchimale
allinterno dei quali vi sono aggregati di monociti-macrofagi detti noduli linfoidi
o fenomeni degenerativi cardiaci
o nefrosi tossica
o roseola tifosa cutanea = papula provocata dalla localizzazione della Salmonella nei capillari cutanei
o broncopolmonite
Clinica
Lincubazione di 10-16 gg. Le manifestazioni differiscono tra i 4 settenari:
1. invasione: febbre che sale con andamento a dente di sega fino alla fine del primo settenario, quando
raggiunge 40-41C; accompagnata da cefalea, bradicardia relativa, epistassi, lingua a dardo
(impaniata al centro, rossa ai lati), sintomi digestivi (anoressia, stipsi, meteorismo, gorgoglio
ileocecale); assente invece la sudorazione, anche quando il paziente sfebbra nel 4 settenario
2. stato: addome pastoso bench trattabile, febbre subcontinua (40 C) refrattaria al trattamento con
antipiretici, che provocano solo sudorazione, stato tifoso (obnubilamento del sensorio), splenomega-
lia molle, presenza di roseole tifose (maculo-papule di 5 mm, localizzate alladdome e ai fianchi in
numero di 7-8 circa, vi si pu isolare la salmonella e sono patognomoniche), bronchite
3. periodo anfibolico: febbre intermittente o remittente, con notevole oscillazione; il periodo pu
pericoloso per complicazioni come perforazione intestinale ed enterorragia (se compaiono si
54
modifica la formula leucocitaria leucocitosi neutrofila mentre nella salmonellosi non complicata
c eosinopenia) e nevrassite tifosa
4. sfebbramento: anche questo richiederebbe una settimana ma con unadeguata terapia antibiotica dura
2-3 gg e impiegando anche uno steroide solo 1 giorno: lo steroide per non va impiegato da solo
perch produce solo una guarigione fittizia, mentre resta il pericolo delle complicanze
Diagnosi
Nel 1-2 settenario positiva lemocoltura, che lesame dirimente insieme alla sieroagglutinazione
(reazione di Widal) che rivela la comparsa si Ab (agglutinine) nei confronti degli Ag batterici O ed H e che
comincia a positivizzarsi alla fine della 1 settimana.
La coprocoltura invece si positivizza solo nel 3 settenario e serve per stabilire solo lo stato di portatore
cronico ma NON per fare diagnosi.
Terapia
Ceftriaxone 500 mg x 3/die x 15 gg + ciprofloxacina
In passato il farmaco di 1 scelta era il Cloramfenicolo ma con questi la prognosi migliore.
Esiste anche un vaccino con germi attenuati che garantisce una protezione per 2 anni.
COLERA
una enterite acuta causata da Vibrio Cholerae, endemica in Asia ed epidemica in Europa (lultima
pandemia risale al 1961).
Linfezione si trasmette per via orofecale attraverso lacqua ed i cibi contaminati o per contatto diretto con il
materiale fecale infetto (FFFF)
In particolare la trasmissione avviene tramite i frutti di mare mangiati crudi.
Il periodo di incubazione di 2-3 giorni.
Il Vibrio Colerae sensibile al PH gastrico perci necessaria una alta concentrazione di Vibrioni perch
questi possano superare la barriera gastrica e raggiungere lintestino tenue (individui con acloridria sono
maggiormente suscettibili).
I vibrioni si moltiplicano nella superficie della mucosa intestinale dellileo (talvolta anche del colon) senza
penetrare nellepitelio non sono cio invasivi.
Lazione patogena viene svolta esclusivamente da una enterotossina la tossina colerica costituita da una
subunit A e 5 subunit B che la circondano come una corona. Le subunit B si legano ai recettori degli
enterociti costituiti dai gangliosidi M permettendo alla subunit di penetrare nel citosol.
Dalla subunit A si libera il frammento A1 che si lega alla proteina G che attiva ladenilato ciclasi
innalzando i livelli intracellulari di cAMP che determina una ipersecrezione di elettroliti da parte degli
enterociti.
Gli elettroliti provocano per richiamo osmotico lafflusso di un gran volume di acqua che nei casi pi gravi
pu anche raggiungere i 14 litri al giorno con pi di 10 scariche lora (diarrea secretiva).
La tossina inoltre determina vasodilatazione dei capillari con trasudazione di liquidi.
Non essendo il batterio invasivo le alterazioni della parete intestinale sono minime e rappresentate da lieve
infiltrato infiammatorio della lamina propria e piccole lesioni allapice dei villi.
Clinica
Clinicamente il colera si presenta bruscamente con numerose scariche diarroiche (anche 50-100 al giorno),
non precedute n accompagnate da febbre o dolori addominali ma da vomito.
Le feci si presentano acquose e biancastre e possono contenere fiocchi di muco assumendo laspetto ad
acqua di riso, peraltro hanno un odore dolciastro contrariamente a quanto si potrebbe immaginare. Esse sono
praticamente isotoniche con il plasma, infatti le concentrazioni dei vari elettroliti sono: [Na
+
]=130 mEq/l,
[Cl
-
]=95 mEq/l; le concentrazioni di HCO
3
-
e di K
+
sono rispettivamente doppie e quadruple di quelle del
plasma, motivo per cui la diarrea pu portare ad acidosi e spasmi muscolari.
La diarrea profusa provoca disidratazione ( tachicardia, ipotensione con polso filiforme, marcata
emoconcentrazione, oliguria, sudorazione algida vischiosa, occhi infossati, guance scavate, naso affilato). Il
sensorio integro tranne che nelle fasi che precedono lexitus, che sopravviene nel 60% dei pazienti non
trattati.
Diagnosi
Il vibrione isolabile ampiamente dalle feci: provvisoriamente esse possono essere mescolate ad acqua
peptonata, poich il pH alcalino favorisce il vibrione, poi in altri terreni selettivi.
55
Terapia
imperativo innanzitutto reidratare il paziente, ma non con soluzione fisiologica semplice, poich questa
provoca sovraccarico del cuore sinistro ed edema polmonare. Si usa una soluzione sostitutiva bilanciata cos
composta: 5 g di NaCl, 4 g di NaHCO
3
, 1 g KCl in 1 litro di H
2
0 (soluzione 5-4-1). Alternativamente pu
essere usata la seguente preparazione: 600 ml di sol. Fisiologica, 400 ml di glucosata al 32%, 17 ml KCl, 25
ml di NaHCO3.
Visto che non compromessa la capacit di assorbimento stato definitivamente provato che la soluzione si
pu dare x os, tuttavia se presente vomito o se il paziente parzialmente incosciente si procede
allinfusione EV; la velocit dinfusione pu essere regolata in base a:
1. peso del paziente: va dato un volume di soluzione pari al 10% del peso corporeo nelle prime 24h (il
50% di questo nella prima ora dal ricovero)
2. peso specifico del plasma: VN=1025; per ogni unit di peso specifico in difetto infondere 4 ml di
soluzione
per valutare lefficacia della reidratazione si misura la PA e la diuresi. Per la terapia di mantenimento si
calcolano tutte le perdite (i letti dei malati di colera hanno un buco centrale sotto con un secchio graduato)
e si reinfondono (non le perdite ovviamente bens altri liquidi).
Gli antibiotici servono ad abbassare la carica vibrionica pi rapidamente: i pi efficaci sono le tetracicline e i
fluorochinoloni (ciprofloxacina)
Profilassi: isolamento del paziente e denuncia del caso; chemioprofilassi con tetracicline e cotrimossazolo;
invito a uno stile di vita attento.
Enterocolite stafilococcica
una infezione conseguente alla moltiplicazione dello Stafilococcus Aureus a livello della mucosa
intestinale.
Lo S.Aureus un normale componente della flora batterica intestinale perci la sintomatologia compare solo
quando esso viene a costituire la parte pi cospicua della flora gram+ in genere per piazzamento della
normale flora commensale a causa di un trattamento antibiotico (cloramfenicolo, tetracicline, neomicina etc.)
o per riduzione dei poteri di difesa dellospite.
Sono pi colpiti neonati e soggetti anziani.
I reperti anatomopatologici sono sovrapponibili a quelli della colite pseudomembranosa.
Lesordio si ha dopo alcune settimane dallinizio della terapia antibiotica ed brusco, caratterizzato da dolori
addominali, febbre, nausea, vomito e diarrea.
La diarrea di tipo essudativo e la perdita di liquidi cospicua e porta a disidratazione e squilibri
idroelettrolitici.
La terapia si basa sulla correzione degli squilibri idroelettrolitici e sullinterruzione degli antibiotici causali.
Si possono somministrare anche antibiotici attivi sullo S. Aureus come vancomicina e teicoplanina.
Enterite da Escherichia Coli
I tipi patogeni di escherichia Coli che determinano enterite sono:
ETEC enterotossigeni: sono la principale causa di diarrea infantile nei paesi sottosviluppati e di diarrea del
viaggiatore, devono la loro azione patogena alla produzione di 2 potenti enterotossine che determinano
diarrea secretiva
EPEC enteropatogeni: che determinano diarrea nei bambini, sono caratterizzati da una peculiare adesivit
per le membrane degli enterociti e provocano diarrea mucosanguinolenta
EIEC enteroinvasivi: sono responsabili di una dissenteria simile a quella provocata da Shigella, invadono le
cellule della mucosa dellintestino crasso al cui interno si moltiplicano provocandone la lisi
EAEC enteroadesivi: colonizzano lintestino tenue provocando una diarrea persistente con vomito e
disidratazione
EHEC enteroemorragici: producono 2 potenti citotossine che entrano nel circolo ematico e si legano alle
cellule endoteliali dove stimolano il rilascio di citochine che provocano fenomeni emorragici a livello del
colon (colite emorragica) SNC e rene (sindrome uremico-emolitica: IRA, anemia emolitica
microangiopatica e trombocitopenia)
56
Shigellosi o dissenteria bacillare
caratterizzata da una breve periodo di incubazione, i sintomi sono rappresentati da violente scariche
diarroiche con feci prima acquose e poi mucosangionolente.
Il contagio avviene per via orofecale tramite acqua e cibi contaminati.
Le Shigelle vanno a localizzarsi a livello della mucosa del colon penetrano negli enterociti e si riproducono
allinterno dei vacuoli fagocitari.
Esse inoltre producono una potente enterotossica, la tossina di Shiga, che provoca la necrosi dellepitelio del
colon tramite blocco della sintesi proteica.
La Shigella Dissenterie inoltre produce anche una esotossina simile a quella di E.C. enteroemorragico che
determina la sindrome uremico-emolitica.
Per quanto riguarda le alterazioni anatomopatologiche inizialmente un essudato fibrino-suppurativo ricopre
la mucosa a tratti e poi diffusamente producendo una pseudomembrana.
Si instaura quindi una reazione infiammatoria allinterno della mucosa intestinale con infiltrato
linfomonocitario nella lamina propria e ulcere superficiali con infiltrato di PMN.
Con la remissione della malattia le ulcere guariscono con la rigenerazione dellepitelio mucoso.
Colite amebica
causata da un parassita commensale dellintestino crasso detto Entamoeba Histolitica.
La trasmissione dellinfezione avviene per via orofecale tramite acqua e cibi contaminati.
LEntamoeba viene ingerita sotto forma di cisti che sotto lazione del succo gastrico si trasforma in
trofozoita che rappresenta la forma metaboliticamente attiva la quale invade le pareti del colon e produce
enzimi citolitico che determinano danno tissutale con formazione di ulcere.
I parassiti vengono eliminati con le feci sotto forma di trofozoiti nelle forme acute e di cisti nelle forme
croniche e nello stato di portatore.
La capacit patogena del parassita dipende dalla sua trasformazione dalla forma minuta alla forma invasiva
in seguito a diversi stimoli e situazioni dellospite: flora batterica intestinale, stato di nutrizione, condizioni
del sistema immune.
Allinfezione per tanto pu far seguito:
Stato di portatore sano in cui il trofizoita presente in forma minuta, rappresenta un serbatoi dellinfezione
in quanto elimina la cisti con le feci
Amebiasi intestinale in cui il trofoziota presenta in forma magna invasiva che penetra nella mucosa,
invade le cripte attraverso cui si apre un varco nella lamina propria e determina danno con formazione di
ulcere (tipicamente a forma di fiasco con un collo stretto ed unampia base) che possono determinare anche
perforazione con peritonite, clinicamente si ha diarrea mucosanguinolenta, raramente si pu avere la
formazione di un ameboma caratterizzato da un focolaio di intensa risposta granuleggiante ai parassiti
In circa il 40% dei pazienti con dissenteria amebica i parassiti penetrano nei vasi portali ed embolizzato il
fegato producendo ascessi solitari o multipli (ascessi amebici epatici).
La diagnosi viene fatta tramite la ricerca del parassita nelle feci.
G GA AS ST TR RO OE EN NT TE ER RI IT TI I V VI IR RA AL LI I
Nei paesi sviluppati la diarrea infettiva rimane un importante causa di morbilit sia negli adulti che nei
bambini; gli agenti eziologici pi frequenti sono due distinti gruppi di virus, i Rotavirus e i virus di Norwalk.
ROTAVIRUS
Appartengono alla famiglia delle Reoviridae e hanno la caratteristica di avere un genoma frammentato in 11
segmenti di RNA a doppia elica, motivo per cui i Rotavirus vanno incontro con elevata frequenza a fenomeni
di ricombinazione genetica (anche se non noto quanto questo aspetto sia importante nel generare la
diversit antigenica).
L'infezione da Rotavirus ubiquitaria e all'et di tre anni virtualmente ogni bambino ha contratto almeno una
volta l'infezione; nelle zone a clima temperato l'infezione segue l'andamento stagionale, verificandosi nei
mesi invernali. I rotavirus sono responsabili del 30-50% di tutti i casi diarrea che richiedono
ospedalizzazione o intensa reidratazione; bench la maggior parte dei casi interessi i bambini al di sotto dei
tre anni, si riscontrano frequentemente associati a diarrea negli adulti, particolarmente negli anziani e negli
immunocompromessi (malati di AIDS). Le infezioni subcliniche sono comunque la maggioranza dei casi,
57
per lo pi tra gli adulti, ma anche tra i bambini, nei quali conferiscono un'immunit che dura tre anni circa.
Negli adulti con bassi livelli di IgAs si possono verificare reinfezioni sintomatiche, che potenziano
l'immunit.
I rotavirus vengono abbondantemente eliminati con le feci ed presumibile che la trasmissione avvenga per
via oro-fecale.
I rotavirus causano un'infezione litica delle cellule mature poste all'estremit dei villi dell'intestino tenue:
esse sono sostituite da cellule immature con inefficienti capacit assorbitive: la diarrea quindi osmotica da
malassorbimento e pu essere occasionalmente fatale. L'esordio dei sintomi in genere brusco, con vomito e
diarrea e, in 1/3 dei casi, febbre anche superiore a 39C. I sintomi gastroenterici, che si esauriscono tra il 2 e
il 6 giorno, sono accompagnati a sintomi respiratori, anche se non c' evidenza che i rotavirus siano capaci
di replicarsi nelle cellule dell'apparato respiratorio.
Altre sindromi cliniche di volta in volta associate a infezione da rotvirus sono; sindrome di Reye,
meningoencefaliti, polmoniti, enterocoliti necrotizzanti, porpora di SH, CID ecc... Probabilmente nella
maggior parte dei casi questa associazione casuale.
Diagnosi: esistono numerosi kit per la rilevazione degli Ag dei rotavirus direttamente in campioni di feci,
come pure le DNA probes; clinicamente invece non ci sono segni patognomonici, eccetto forse una maggiore
disidratazione.
Terapia: il pi delle volte sufficiente una terapia reidratante orale standard (solo nei casi gravi si rende
necessaria una reidratazione per via endovenosa). Poich l'infezione da rotavirus ampiamente diffusa anche
nei paesi sviluppati, improbabile che possa essere prevenuta solo attraverso misure igienico sanitarie; per
quanto riguarda il futuro allo studio un vaccino vivo attenuato.
VIRUS DI NORWALK E CALICIVIRUS ENTERICI CORRELATI
Rappresentano gli agenti eziologici pi frequentemente studiati responsabili di gastroenteriti acute non
batteriche.
L'infezione da virus di Norwalk assai comune e non ha andamento stagionale; il primo contatto si verifica
in un et considerevolmente pi bassa nei bambini dei paesi meno sviluppati, in conseguenza del fatto che la
trasmissione oro - fecale.
Tuttavia il virus di Norwalk ritenuto responsabile di numerose epidemie di gastroenterite virale di origine
alimentare (cibi e acqua potabile), soprattutto in alberghi, navi da crociera e scuole. Il reale impatto della
diarrea da esso provocata nei paesi meno sviluppati difficilmente quantificabile poich l'epidemiologia va
differenziata da quella degli altri calicivirus enterici.
L'infezione limitata al tratto prossimale di intestino tenue, al livello del quale si ha accorciamento dei villi,
iperplasia criptica e infiltrazione della lamina propria da parte di monociti e polimorfonucleati; non sono note
le cellule nelle quali si verifica la replicazione virale. Le alterazioni funzionali si riflettono in: steatorrea,
malassorbimento dei carboidrati e diminuiti livelli di alcuni enzimi dell'orletto a spazzola; non vi sono invece
alterazioni nell'attivit dell'Adenil ciclasi.
Dopo un periodo di incubazione compreso tra 18 e 72 ore, la malattia esordisce improvvisamente con nausea
e crampi, seguiti da vomito (pi nei bambini) e/o diarrea; met dei pazienti presenta anche febbricola, cefalea
e mialgie. Le feci non sono infiammatorie. La malattia generalmente lieve e ad auto risoluzione spontanea
nell'arco di un paio di giorni.
La maggior parte dei pazienti non sviluppa una resistenza a lungo termine (due o pi anni) alla reinfezione; il
dato pi curioso che c' una reazione paradossale tra livelli di anticorpi specifici nel siero e nell'intestino e
suscettibilit alla malattia: sembra quindi che la risposta immunitaria non sia il fattore determinante nella
protezione, per cui anche il ruolo di un'eventuale vaccinazione sarebbe dubbio.
Trattandosi di forme acute e a risoluzione spontanea, normalmente non necessaria la diagnosi eziologica
(peraltro possibile con test radioimmunologici e immunoenzimatici) e nemmeno la terapia (solo nei casi
gravi indicata la reidratazione).
ALTRI VIRUS PATOGENI ENTERICI
58
Gli adenovirus enterici non coltivabili costituiscono una causa minore (10%) di diarrea nei neonati e nei
bambini, mentre il loro ruolo negli adulti e nei paesi meno sviluppati non conosciuto; questo gruppo
differisce dagli altri adenovirus per fattori che includono la diversit dei sierotipi e lo spettro di di gestione
con enzimi di restrizione.
Gli astrovirus sono emersi come agenti comuni di diarrea in ospiti immunocompromessi (soprattutto
trapiantati di midollo osseo e affetti da Aids): la recente disponibilit di saggi diagnostici specifici e sensibili,
potrebbe ampliare la conoscenza della loro reale portata.
I coronavirus sono spesso responsabili di diarrea in una grande variet di animali, ma le particelle virali
identificate nelle feci pazienti con diarrea non hanno le caratteristiche morfologiche di questi virus e
potrebbero rappresentare prodotti di degradazione batterica o frammenti cellulari.
INFEZIONI DA HERPES VIRUS
Gli herpes virus sono virus a DNA suddivisi in 3 sottofamiglie:
-herpes virus: crescita rapida, scarsa selettivit cellulare, effetto citopatico
herpes simplex di tipo 1 HSV 1
herpes simplex di tipo 2 HSV 2
varicella zoster HSV 3 o VZV
-herpes virus: crescita lenta, selettivit cellulare, effetto citopatico
citomegalovirus HSV 5 o CMV
herpes virus linfotropico HSV 6 e HSV 7
-herpes virus: crescita lenta in cellule linfoidi, integrazione nel genoma virale con
immortalizzazione (oncogenicit)
virus di Eipstein Barr HSV 4 o EBV
HSV 8
Gli herpes virus sono virioni rotondeggianti di 120 nm di diametro, il genoma formato da una molecola di
DNA lineare bicatenaria rivestita da un capside icosaedrico avvolto in un mantello (costituito dalla
membrana citoplasmatica e nucleare della cellula ospite e da glicoproteine di origine virale) che rende il
virus sensibile al PH acido, ai solventi ai detergenti ed allessicamento.
Il virus comunque relativamente stabile a temperatura ambiente ma ha scarsa sopravvivenza nellambiente.
Lo spazio tra il capside ed il mantello chiamato tegumento e contiene proteine ed enzimi virali.
Il ciclo di replicazione inizia con lendocitosi mediata da recettore (le glicoproteine dellenvelope
riconoscono il R e inducono Ab neutralizzanti) si ha quindi il rilascio del nucleocapside nel citoplasma e la
migrazione del genoma nel nucleo.
La trascrizione del genoma avviene in 3 fasi:
1. attivazione da parte delle proteine del tegumento dei geni immediati che trascrivono le proteine
immediate che regolano la trascrizione del genoma
2. proteine precoci che sono enzimi tra cui la DNA-polimerasi che determina la replica del genoma
3. proteine tradive che sono proteine strutturali che regolano lassemblaggio del virione
lassemblaggio del virione avviene allinterno del nucleo ed il virus gemma dalla membrana nucleare (in
coltura infatti si hanno inclusioni nucleari).
Nel caso dellEBV si ha integrazione dei geni virali nel genoma della cellula ospite, il provirus non rimane
totalmente quiescente ma si ha lespressione di geni virali selettivi (geni regolatori).
La trasformazione cellulare documentata soltanto per i virus linfotropici:
EBV: linfomi B e T, carcinoma nasofaringeo, leiomiosarcoma
HSV 8: linfomi, sarcoma di Kaposi, malattia di Castelman multicentrica
Il tropismo dipende dal tipo di virus:
HSV e HZV : cellule epiteliali e fibroblasti
CMV: fibroblasti
EBV: linfociti B
HSV 6 e 7: linfociti T CD 4
La trasmissione dellinfezione avviene da individui con virus in attiva replicazione, ad eccezione di
trasfusioni e trapianti in cui il virus pu essere in fase di latenza.
59
La trasmissione pu avvenire per contatto diretto:
Lesioni infette: HSV 1 e 2 e VZV
Rapporti sessuali: HSV 2 e CMV
Saliva: EBV, HSV 6 e 7
Sangue e trapianti: CMV e EBV
O per contatto indiretto:
Inalazione di aerosol: VZV
Trasfusioni trapianti: CMV, EBV
Per quanto riguarda la patogenesi ci sono 3 meccanismi di danno:
1. azione diretta
lesioni cutanee o mucose HSV, HZV
lesioni viscerali HSV; VZV, CMV
2. azione immunomediata
eritema polimorfo
complicanze ematologiche (anemia emolitica, trombocitopenia)
complicanze neurologiche (postinfettiva)
3. trasformazione neoplastica
linfomi B, carcinoma nasofarigneo EBV
sarcoma di Kaposi HSV 8
HERPES SIMPLEX
I virus di tipo 1 e 2 si differenziano per Ag di superficie e Antirecettori che ne determinano il tropismo:
mucosa orale HSV 1 genitale HSV 2 e congiuntivele entrambi
LHSV prevale nellinfanzia mentre lHSV 2 nella pubert.
Lingresso avviene attraverso la mucosa o la cute abrasa, si ha quindi la replica a livello delle cellule
epiteliali.
Linfezione pu essere asintomatica o manifestarsi con la presenza di vescicole espressione delleffetto
citopatico del virus.
La risposta immunitaria che sia umorale che cellulo-mediata e porta alla guarigione clinica.
Gli Ab limitano la diffusione del virus, limmunit cellulomediata fondamentale per la risoluzione
dellinfezione, in sua assenza si ha disseminazione del virus.
Dalla sede di infezione primaria quindi il virus migra in modo retrogrado lungo le terminazioni nervose
sensitive e raggiunge i gangli sensitivi corrispondenti: trigemino HSV 1 e lombosacrale HSV 2.
Qui il virus infetta i neuroni dove stabilisce una infezione latente che dura per tutta la vita e rende lindividuo
una fonte perenne di contagio.
Il virus va incontro a riattivazione in seguito a vari stimoli: stress, malattie concomitanti, traumi locali,
febbre, esposizione ai raggi solari o elevate temperature, sbalzi ormonali.
Si ha quindi la diffusione periferica nella sede di infezione primaria del virus riattivato e ricorrenza
dellinfezione con produzione delle stesse lesioni.
Le infezioni ricorrenti sono in genere meno severe e di minore durata rispetto alla primaria a causa
dellinstaurarsi di una memoria immunologica.
Clinica
Linfezione primaria frequentemente asintomatica o si pu manifestare con:
gengivostomatite e faringite (HSV 1): pi frequente nei bambini e meno negli adulti; dopo un
periodo di incubazione di 2-12 giorni, compare febbre ed angina, vescicole o ulcerazioni piatte dolorose
di tipo aftoso su base eritematosa, sulla mucosa orale e faringea, lingua, gengive, palato molle estese alle
labbra. Spesso le vescicole si estendono alla cute perilabiale. presente linfoadenopatia satellite, i
linfonodi sono palpabili e dolenti. Si risolve in 14-21 giorni. Non facile la diagnosi differenziale con
eritema multiforme, forme infettive, sindrome di S.J.
Herpes cutaneo (HSV 1 e 2): pi frequente nella seconda infanzia e nelladulto che spesso si
contagia per motivi professionali (medici, dentisti, infermieri) o nella pratica degli sport. Le lesioni che
compaiono sulla parte superiore del corpo sono dovute allHSV 1 mentre quelle che compaiono nella
parte inferiore allHSV 2, quelle a livello delle mani possono essere dovute ad entrambi i virus. Si ha la
comparsa delle classiche vescicole spesso accompagnata a febbre ed adenopatie. Lherpes cutaneo
traumatico dovuto alla penetrazione del virus attraverso soluzioni di continuo (punture, abrasioni,
60
escoriazioni, ustioni) con formazione di vescicole e febbre e linfoadenopatia. Lherpes cutaneo
disseminato caratterizzato dalla disseminazione delleruzione cutanea a vaste superfici cutanee o a tutto
il corpo. Si verifica quando sono presenti condizioni di immunodepressione.
Herpes oculare (HSV 1): si verifica rigonfiamento e congestione della congiuntiva
(congiuntivite)con opacit superficiale della cornea e la comparsa di un linfonodo retroauricolare
palpabile. Sono presenti vescicole sulla cute e sul bordo palpebrale. Si pu avere anche interessamento
corneale sotto forma di piccole lesioni puntiformi (cheratocongiuntivite).
Herpes genitale primitivo: dopo incubazione di 2-7 giorni compare febbre, adenopatia inguinale
bilaterale, lesioni vescicolari a livello della vulva, vagina, perineo, ano, glande, pene. Nella donna si pu
avere anche interessamento cervicale ed stata avanzata lipotesi che lHSV 2 possa essere un cofattore
insieme al papilloma virus per il cancro della cervice uterina. importante la diagnosi differenziale con
la sifilide in cui si ha una maggiore infiltrazione dei tessuti, con lesione pi consistente, non dolorosa ed
in genere singola. Lherpes genitale ha la tendenza a recidivare maggiore delle altre manifestazioni
erpetiche ed particolarmente doloroso.
Le ricorrenze sono caratterizzate da segni sistemici meno severi e coinvolgimento locale meno esteso, si
manifestano con:
Herpes labialis
localizzato nella regioneperilabiale inferiore o superiore, si manifesta come una eruzione
eritematopapulosa spesso preceduta da prurito e bruciore dacui si formano vescicole superficiali a grappolo
che tendono a confluire e successivamente si rompono lasciando una abrasione da cui geme liquido che si
rapprende formando squamo-croste che si distaccano senza lasciare cicatrici (che si formano soltanto in caso
di superinfezione).
Herpes ocularis
caratterizzato a differenza dellinfezione primaria dal costante coinvolgimento della cornea, mentre rara
la congiuntivite.
La cheratite si manifesta come una tipica ulcera dendridica.
Herpes genitalis
Si possono anche avere forme cliniche particolari:
Encefalite erpetica
ritenuta la pi frequente encefalite sporadica, rappresentando il 10-20% di tutte le encefaliti acute.
Per lo pi espressione di una infezione primaria, ma si pu osservare anche nel corso di ricorrenze.
La propagazione del virus al SNC pu avvenire per via ematogena o attraverso i tronchi nervosi.
una forma di encefalite necrotico emorragica con localizzazione temporale, asimmetrica.
presente una modesta pleiocitosi liquorale.
Le convulsioni localizzate o generalizzate si osservano pi frequentemente che in altre encefaliti virali e i
segni meningei sono presneti nel 50% dei casi. Caratteristiche sono le turbe psichiche: turbe della
personalit, sindromi allucinatorie, deficit mnemonici ma anche turbe del linguaggio.
Levoluzione verso il coma frequente e il decorso spesso rapido e drammatico.lesito letale nel 40% dei
casi ma anche tra quelli che evolvono a guarigione permangono esiti neuropsichici gravi nell80% dei casi.
Infezioni neonatali HSV 2
Sono dovute a diffusione retrograda del virus (infezioni congenite) o a infezione durante il passaggio nel
canale del parto (infezioni connatali).
Il rischio maggiore se linfezione stata acquisita recentemente.
Le manifestazioni possono essere lievi e localizzate o disseminate.
Linfezione congenita si manifesta alla nascita con ittero, epatosplenomegalia, diatesi emorragica,
microcefalia, microftalmia, convulsioni, corioretinite e vescicole cutanee.
Linfezione connatale si manifesta dopo alcuni giorni o settimane spesso in un prematuro con lesioni cutanee
o mucose disseminate e lesioni necrotico-emorragiche a carico di vari organi (fegato, apparato respiratorio,
surreni), le lesioni sono generalizzate perch lospite indifeso visto che non c passaggio di Ab materni.
Infezioni dellospite compromesso
Coinvolgono il paziente geriatrico, le gestanti, i pazienti con AIDS e i trapiantati.
Si verifica disseminazione ematogena del virus con manifestazioni generalizzate caratterizzate in particolare
da coinvolgimento respiratorio (tracheobronchiti, polmoniti) e gastrointestinale (esofagite, coliti, epatiti).
61
Diagnosi
Lisolamento del virus pu essere fatto dal liquido delle vescicole o dal raschiamento delle lesioni, dalla
saliva, dalle secrezioni vaginali, dal liquor.
Un esame rapido e semplice il test citodiagnostico di Tzanck che consiste nello strisciare su un vetrino il
materiale ottenuto dal pavimento di una vescicola e colorare con Giemsa, esso evidenzia cellule giganti
multinucleate (visto che il virus in grado di passare direttamente da una cellula allaltra formando sincizi) e
inclusioni nucleari (visto che il virus si replica allinterno del nucleo).
Pu essere fatta ibridizzazione diretta del DNA sul campione o Ab monoclonali verso antigeni specifici (che
permette di differenziare HSV 1 da HSV 2) o coltura cellulare su cellule diploidi umane o cellule in linea
continua che evidenzia effetto citopatico entro 24-48 ore.
Linfezione primaria erpetica pu essere provata dalla sieroconversione o dallaumento del titolo anticorpale
ma richiede 15-20 giorni per dare risultati significativi. La sierologia invece non ha alcun valore in caso di
ricorrenze che non si associano ad un incremento del titolo anticorpale.
Terapia
La terapia in genere non indicata nella maggior parte delle riattivazioni dellospite immunocompetenti,
mentre indicata nelle forme primarie e nelle ricorrenze associate a complicanze e nellospite
immunodepresso.
Acyclovir 200 mg/Kg 5 volte al giorno per os per 10 gg
Acyclovir 5-10 mg/Kg 3 volte al giorno iv per 10 giorni
Sono stati segnalati ceppi R allacyclovir in questo caso si usa il foscarnet (40 mg/Kg ogni 8 ore).
Si pu fare anche una sieroprofilassi nei pazienti immunodepressi o in quelli immunocompetenti che
presentino un alto tasso di recidive, che si basa su una terapia di 7 giorni la mese per alcuni cicli.
Esiste anche una pomata ad azione topica di acyclovir al 3% o 5% che pu essere utilizzata per le recidive.
Virus della varicella zoster (VZV)
responsabile di 2 distinti quadri clinici:
1. Infezione primaria varicella
2. Riattivazione dellinfezione herpes zoster
Varicella
una malattia infettiva acuta contagiosa caratterizzata dalla comparsa di un tipico esantema vescicolare non
doloroso (malattia esantematica).
Colpisce soprattutto bambini tra 1-13 anni, ma pu colpire anche gli adulti.
Lincubazione di 15 giorni, il periodo di invasione assente, il periodo infettante va da 48 ore prima del
rash alla fase crostosa (5 giorni dopo la comparsa delle prime ondate di vescicole).
una malattia altamente contagiosa: la trasmissione avviene per contagio diretto dal liquido contenuto nelle
vescicole o indiretto per via inalatoria (a differenza delle infezioni da Coxakiae), non molto frequente ma
possibile contrarre linfezione da un paziente affetto da herpes zoster.
Il virus colonizza le vie respiratori e attraverso i linfatici raggiunge il sangue dove determina una viremia
primaria, infetta quindi le cellule del SRE e da una viremia secondaria con la localizzazione definitiva a
livello della cute.
La replica allinterno delle cellule del derma porta a degenerazione balloniforme di queste con formazione di
vescicole ed anche necrosi con emorragie.
Lesordio con febbre non elevata, malessere generale ed esantema maculo-papulo-vescicolare ad
evoluzione crostosa (la febbre e il malessere si manifestano contemporaneamente allesantema = periodo di
invasione assente).
Le prime manifestazioni sono maculo-papule pruriginose che evolvono in vescicole con parete sottile,
contententi liquido limpido (a goccia di rugiada) e circondate da un alone eritematoso.
Successivamente il contenuto si intorbida, la vescicola si avvalla al centro cio compare la cosiddetta
ombelicatura e successivamente si secca a formare una crosta che cade dopo alcuni giorni senza lasciare una
cicatrice. Sono presenti anche lesioni mucose di tipo erosivo-ulcerativo e linfoadenopatia generalizzata.
Lesantema dura circa 1-2 settimane.
Le caratteristiche peculiari dellesantema sono:
o diffusione centripeta: compare inizialmente al tronco e alladdome quindi si estende agli arti, al
volto, alla mucosa orale e al quoio capelluto d.d. con vaiolo in cui si ha una diffusione centripeta
o esantema a cielo stellato cio le lesioni sono asincrone e quindi in diverso stadio evolutivo perci si
ha un polimorfismo (d.d con vaiolo in cui le lesioni sono sincrone monomorfe)
62
o esantema senza evoluzione pustolosa ma con formazione direttamente di croste d.d. vaiolo in cui si
formano pustole con liquido torbido allinterno
o assenza di cicatrice d.d. vaiolo
o assenza del periodo di invasione d.d. vaiolo in cui c periodo di invasione con febbre
o vescicole piccole e ombelicate
possibili complicanze sono:
o atassia cerebellare 20 giorni dopo lesantema
o encefalite nello 0.1-0.2% dei casi, con letalit del 5-20% e sequele nel 15% dei sopravvissuti (a
differenza del morbillo) quindi va fatta la terapia anche con antiedemigeni
o polmonite primaria varicellosa che colpisce il 20% di adulti, soprattutto immunocompromessi
o sindrome di Reye in caso di somministrazione di aspirina, perci va somministrato paracetamolo
per abbassare la febbre
nellimmunocompromesso si pu avere:
o progressivo coinvolgimento degli organi interni (polmone, fegato, SNC)
o porpora varicellosa caratterizzata da estesa necrosi con emorragie: ematemesi, melena, ematuria,
epistassi (associata a trombocitopenia dovuta allazione diretta del virus o a patogenesi
immunologica)
o varicella gangrenosa (evoluzione ulcerosa e necrotizzante delle vescicole)
la varicella congenita rarissima (il rischio di infezione in gravidanza minimo) si manifesta con anomalie
oculari, ipoplasia degli arti e deficit neurologici.
la varicella perinatale pi grave e pi frequente: essendo lospite indifeso (in assenza di Ab materni
protettivi) si ha diffusione del virus, progressivo interessamento sistemico con letalit del 30%.
Zooster
la reinfezione da parte dellVZV caratterizzata da eruzione vescicolosa dolorosa con distribuzione
metamerica nella cute innervata da un ben determinato tronco nervoso.
Naturalmente questa malattia non si trasmette direttamente ma solo tramite la rosolia.
Sono colpiti esclusivamente i soggetti con pregressa infezione da VZV.
Sono prevalentemente interessate le et avanzate ed i soggetti con deficit della ICM, in particolare pazienti
diabetici, tanto che lherpes zoster pu rivelare la presenza di un diabete.
Dopo linfezione primaria infatti si verifica una fase di latenza del virus nei gangli nervosi sensitivi cui pu
seguire una riattivazione a causa della riduzione della ICM. Il virus diffonde lungo le terminazioni nervose
sensitive fino a raggiungere il distretto cutaneo innervato dal ganglio (dermatomero) dove provoca
nuovamente rash cutaneo associato a forti dolori (fuoco di S. Antonio). presente una fase pre-eruttiva
caratterizzata da febbre, dolore, parestesie, iperestesie sul dermatomero.
Compaiono quindi le vescicole dermoepidermiche, profonde con tetto resistente, tipicamente riunite a
grappolo, che seguono la distribuzione radicolare e si estendono trasversalmente nel tronco e
orizzontalmente negli arti. Le lesioni sono quasi sempre monolaterali e si arrestano nel rafe mediano. Si pu
avere linfoadenopatia dolente.
Le lesioni regrediscono in 2-4 settimane lasciando spesso cicatrici permanenti, depresse, discromiche.
Normalmente la replicazione virale viene controllata ed un secondo attacco di zoster raro.
Il dolore pu essere particolarmente lancinante e difficilmente controllabile.
Possono essere interessate le sedi di distribuzione di nervi sia cranici che spinali.
Le principali sedi di localizzazione sono torace, collo, volto, regione lombare e sacrale.
Linteressamento del nervo oftalmico pu determinare cheratocongiuntivite, del frontale lesioni del cuoio
capelluto, della fronte e della met mediale della palpebra superiore e del ganglio genicolato eruzioni del
padiglione auricolare e palato molle con perdita del gusto (sindrome di Hunt).
La localizzazione in regione lombosacrale pu causare anche disturbi viscerali quali stipsi, disuria e coliche.
Nel 2-5% dei casi si pu avere generalizzazione dellinfezione.
Si possono aver complicazioni come la nevralgia posterpetica che persiste per mesi/anni.
Diagnosi
Si basa sullisolamento del virus dai fluidi delle vescicole e coltura su fibroblasti embrionari umani dove si
evidenziano tipiche cellula multinucleate contenenti inclusi intranucleari eosinofili.
I test sierologici sono diagnostici se evidenziano la presenza di IgM o sieroconversione per la varicella (nello
zoster vi sono solo IgG).
63
Terapia
La terapia della varicella sintomatica: antipiretici (non aspirina ma paracetamolo), antistaminici e antisettici
o antibiotici per ridurre le sovrainfezioni.
In caso di pazienti immunodepressi va fatta lospedalizzazione e la somministrazione di acyclovir 10 mg/Kg
ev per 3 volte al giorno per 15 giorni.
I pazienti immunodepressi ed i neonati non immuni (infezione materna la termine della gravidanza) vanno
protetti tramite profilassi passiva basata su Ig iperimmuni che prevengono o attenuano la sintomatologia.
disponibile anche un vaccino vivo attenuato che da protezione nel 94-100% di bambini sani e nell89-
100% di bambini immunodepressi (6-64% di rash).
Nellherpes zoster la somministrazione di acyclovir 800 mg 5 volte al giorno per os per 5 giorni riduce la
durata delleruzione e la sintomatologia dolorosa.
Nei soggetti immunodepressi necessario il ricovero ospedaliero e la somministrazione di acyclovir 10
mg/Kg 3 volte al giorno iv per 5-15 giorni.
Anche il valacyclovir 1 g 3 volte al giorno os per 7-10 giorni in grado di ridurre la durata della
sintomatologia dolorosa. Le Ig non svolgono nessuna azione preventiva nello Zoster.
MONONUCLEOSI INFETTIVA
una malattia infettiva acuta, scarsamente contagiosa, caratterizzata da febbre, angina, adenopatie,
splenomegalia, leucocitosi e presenza in circolo di monociti atipici.
frequente negli adolescenti (massima incidenza 13-25anni) dei paesi industrializzati, mentre nei paesi in
via di sviluppo colpisce prevalentemente i bambini dove in genere decorre in modo asintomatico.
Dopo la guarigione come anche nella forma asintomatica il virus continua ad essere eliminato in grandi
quantit con la saliva per oltre un anno e leliminazione prosegue poi in modo saltuario per tutta la vita.
La trasmissione avviene per via orofaringea con la saliva tramite il bacio o il contatto con oggetti
contaminaati come bicchieri, piatti etc. ed anche attraverso il sangue.
Il virus infetta inizialmente le cellule epiteliali dellorofaringe poi i linfociti B che possiedono il recettore
C3b o CR 2 del sangue e del tessuto linfatico dove provoca una infezione di tipo immortalizzante.
I linfociti B infatti vengono stimolati a proliferare indefinitivamente ed inoltre si verifica una attivazione
policlonale con produzione di anticorpi eterofili che comprendono anche di auto-Ab contro eritrociti e
piastrine che sono responsabili di eventuali manifestazioni di anemia e piastrinopenia autoimmune.
I linfociti B trasformati presentano degli Ag di superficie che evocano la risposta cellulo-mediata dei linfociti
T suppressor che appaiono come linfociti atipici che non sono quindi quelli infetti ma quelli attivati nei
confronti di questi ultimi.
Tutto ci determina una specie di reazione di rigetto che si esprime con interessamento degli organi del
sistema reticolo-endoteliale (linfoadenomegalia ed epatosplenomegalia).
Clinica
Dopo un periodo di incubazione di 30-50 giorni si ha un esordio brusco con febbre (generalmente abbastanza
elevata), malessere generale, faringodinia, cefalea e mialgia.
Langina che si manifesta anche con odinofagia e disfagia, in genere di tipo pseudomembranoso (anche
eritematosa, essudativa o ulcerosa) come quella difterica dalla quale si differenzia per il fatto che la
pseudomembrana costituita da cellule infiammatorie non si dissolve in acqua.
presente linfoadenopatia generalizzata, splenomegalia ed epatomegalia con incremento delle
transaminasi e rash cutaneo nel 15% dei casi (dopo ampicillina nel 90%).
Possibili complicanze sono:
o rottura di milza dopo traumatismo per attivit fisica, perci indicato il riposo
o ostruzione laringea
o sindrome emorragica rara, da piastrinopenia autoimmune
o anemia emolitica autoimmune
o forme neurologiche <1%: encefaliti, meningiti, sindrome di Gullain-Barr
lEBV agisce anche come cofattore del linfoma di Burkitt e del carcinoma nasofaringeo che per la sua
maggiore frequenza in Cina sembra anche essere associato a predisposizione genetica e tipo di
alimentazione.
LEBV pu causare anche un linfoma a cellule B in pazienti con deficit del cromosoma X in cui si ha un
deficit di produzione dei linfociti T suppressor con conseguente mancato controllo dei linfociti B infetti che
si espandono dando luogo ad un quadro leucemico (sindrome linfoproliferativa X-linked).
64
Diagnosi
presente una linfomonocitosi con presenza di monociti atipici variabili per forma, dimensioni e morfologia
del nucleo, con citoplasma azzurrofile, sarcoplasma e caratteri intermedi tra linfociti, monociti e
plasmacellule.
LEBV cresce in vitro soltanto nei linfociti B o in cellule epiteliali nesofaringee, non determina effetto
citopatico, ma nelle cellule infettate il DNA virale presente nel nucleo in forma episodica o integrato nel
genoma.
Dopo linfezione le cellule che contengono il genoma virale integrato possono essere coltivate
indefinitivamente e vengono denominate cellule trasformate o immortalizzate.
Non viene fatta la coltura cellulare, mentre sono importanti le prove sierologiche:
o reazione di Paul-Bunnel: test di agglutinazione con siero del paziente ed eritrociti di montone che
esprimono 3 tipi di Ag: F, S, M; questultimo quello condiviso con lEBV: se si verifica
agglutinazione, per vedere quali tipi di Ab siano responsabili si procede con la reazione di Davidson
o reazione di Davidson: il siero viene aggiunto a rene di cavia che adsorbe gli Ab anti F ed S; se il
siero stesso mantiene le propriet agglutinanti nella reazione di Paul-Bunnel test+
o ricerca di IgM antiEB-VCA o antigene capsidico che sono tipici della fase acuta dellinfezione e
quindi importanti per la diagnosi
conversione di anticorpi antiEB-NA o antigene nucleare, le IgG raggiungono un picco nella 3-4 settimana
della malattia e possono persistere per tutta la vita
importante la diagnosi differenziale con leucomi acuta, sindrome similmononucleosica (CMV, HIV,
toxoplasma, Herpes), Listeriosi, Diferite.
Terapia
La terapia sintomatica: gli steroidi sono indicati soltanto in caso di severa ostruzione faringea,
piastrinopenia o anemia emolitica.
INFEZIONE DA CITOMEGALOVIRUS
una infezione estremamente diffusa: 70-80% nei paesi industrializzati e 100% in Africa.
La percentuale di infezione varia in base allet:
o 30% ad 1 anno: infezioni congenite (passaggi attraverso la placenta) o perinatali (passaggio nel
canale del parto o allattamento)
o 40-80% a 10 anni: infezioni congenite o perinatale e infezioni trasmesse per via inalatoria
o 90-100% nelladulto: infezioni congenite o perinatali, infezioni trasmesse per via inalatoria, sessuale
(sperma, secrezioni cervicali, saliva) o tramite sangue, emoderivati e trapianti (virus in fase latente)
il CMV si replica in fibroblasti, cellule epiteliali, macrofagi e PMN.
Una volta acquisito il virus determina una infezione primaria che pu essere sintomatica o asintomatica,
quindi permane in forma latente e si pu riattivare in seguito a condizioni di deficit della ICM determinando
una infezione secondaria o riattivazione.
Clinica
Infezione congenita
Il rischio di infezione da madre a figlio varia in base al periodo di gestazione: (1 e 2 trimestre 12.5%, 3
trimestre 37%); nellinfezione primaria il rischio del 50% di cui il 25% asintomatica, nelle infezioni
secondarie, grazie alla parziale protezione svolta dagli Ab materni del 10% e le infezioni sono sempre
asintomatiche.
presente viruria positiva entro 7 giorni.
Alla nascita si manifesta con la malattia citomegalica (letargia, ARDS, convulsioni, poi compare ittero,
epatosplenomegalia, rash petecchiale, coinvolgimento multisistemico). Sequele sono rappresentate da
microcefalia e corioretinite.
Infezione perinatale
Il rischio di infezione nel parto e nel post-partum (allattamento) del 57%.
Linfezione in genere decorre asintomatica, ma pu manifestarsi con sindrome simil-mononucleosica e si
possono avere sequele subdole come ipoacusia fino alla perdita delludito e ritardo mentale.
La viruria in questo caso diventa positiva entro 4-8 settimane.
Infezione nellospite immunocompetenti
Linfezione in genere decorre asintomatica, ma pu manifestarsi anche con malattia febbrile pura, sindrome
simil-mononucleosica.
65
Si possono associare alla sindrome simil-mononucleosica anche: pneumopatia interstiziale, epatite
granulomatosa (con incremento di transaminasi e -GT), meningoencefalite, miocardite, trombocitopenia o
anemia emolitica e sindrome di Guillain-Barr.
Infezione nellimmunodepresso
Condizioni di rischio sono: trapianti dorgano, AIDS, emolinfopatie, immunodepressione farmacologica.
Il trapianto dorgano pu rappresentare un cofattore dellinfezione primaria.
Nei trapiantati dorgano linfezione da CMV associata spesso a GVHD (graft-host-disease) o HVGD (host-
versus-graft-disease) con rigetto dellorgano trapiantato.
GVHD un importante cofattore della polmonite da CMV del trapiantato di midollo, mentre HVGD un
importante cofattore nella epatite da CMV dopo trapianto di fegato da donatore positivo.
Le espressioni cliniche dellinfezione da CMV nellimmunodepresso sono diverse:
o polmonite interstiziale che la manifestazione pi tipica, ha un andamento acuto che evolve verso
lARDS con IRA o un andamento lento e progressivo nei pazienti con AIDS
o corioretinite emorragica ( evolve verso la cecit)
o epatite in genere anitterica ma itterica nei trapiantati di fegato
o rinite emorragica frequente nei pazienti con AIDS
o interessamento gastroenterico ulcerativo (in particolare esofagite e stomatite)
o meningoencefaliti, radicolomieliti, mieliti ascendenti
o adrenaliti (?)
Diagnosi
impossibile su base esclusivamente clinica, necessita quindi di una conferma laboratoristica.
Lisolamento del virus su colture di fibroblasti umani dove determina la formazione di grandi inclusioni
nucleari e citoplasmatiche, richiede tempi molto lunghi (4 settimane) perci vengono usate metodiche di
isolamento rapide:
o ricerca di antigeni immediati-precoci sui PMN circolanti
o ricerca di antigeni precoci-immediati su colture in shell vials (24-48 ore)
o utilizzazione di probes per ibridizzazione del DNA su campioni bioptici
inoltre pu essere fatta la ricerca di IgM specifiche che utile per la diagnosi delle infezioni primarie.
Poich lantigenemia positiva prima delle manifestazioni cliniche nei pazienti con AIDS utile il
monitoraggio della viremia ogni settimana perch questa precedendo la localizzazione permette di fare una
terapia preventiva.
Anche nei pazienti immunodepressi utile una profilassi post-esposizionale in tutto il periodo in cui
presente immunodepressione.
Terapia
Non necessaria nel paziente immunocompetenti, mentre utile nel paziente immunodepresso (per tutto il
periodo di immunodepressione) e nelle infezioni congenite (paziente immunimmaturo):
Ganciclovir 5 mg/Kg per 2 volte al giorno iv per 21 giorni, quindi 5 mg/Kg/die iv di mantenimento. Poco
consigliato nei trapiantati di midollo perch mielotossico
Foscarnet 60 mg/Kg per 3 volte al giorno per 21 giorni, poi 60 mg/Kg/die iv di mantenimento. Meno
mielotossico ma pi nefrotossico
La immunoprofilassi passiva con Ig anti-CMV utile nel ridurre il rischio di infezione primaria.
E ES SA AN NT TE EM MI I I IN NF FE ET TT TI IV VI I
Eruzioni cutanee localizzate o diffuse, che possono comparire anche in corso di allergie, intossicazioni e altre
manifestazioni da ipersensibilit ad altre sostanze.
La diagnosi clinica non sempre agevole, ma possono essere indicativi i seguenti criteri:
tipo di lesione elementare: maculo-papulare, con eventuale evoluzione a vescicola (morbillo,
rosolia); vescicole (HSV 1 e 2, VZV, Coxsackie, rickettsiosi varicelliforme), petecchie emorragiche
(meningococcemia, febbre bottonosa e montagnosa, febbri emorragiche, tifo petecchiale)
dimensioni: maculo-papule piccole scarlattina, intermedie (2-3 mm) rosolia, grandi (>5 mm)
morbillo
distribuzione topografica: scarlattina: diffusione sincrona in tutto lorganismo; morbillo e rosolia:
diffusione cranio-caudale
66
periodo dinvasione: lintervallo di tempo che intercorre tra linizio delle manifestazioni cliniche
(solitamente febbre e altri sintomi sistemici) e linizio dellesantema; di 3-5 giorni nel morbillo, mentre
assente nella rosolia,
evoluzione: senza desquamazione; desquamazione furfuracea, lamellare o mista (tipica della
scarlattina desquamazione furfuracea al tronco e lamellare agli arti (segno del guanto e del calzino)
MORBILLO
una malattia infettiva febbrile, acuta e contagiosa, caratterizzata da un esantema maculo-papuloso che
insorge dopo una fase di invasione dominata da un interessamento di tipo mucositico.
Eziologia: il virus del morbillo un paramixovirus che un virus ad RNA, di forma sferica, 100-250 nm,
con nucleocapside di struttura elicoidale e mantellato che lo rende non resistente al trattamento con
tensioattivi e allesposizione per qualche ora a temperatura ambiente.
Nel mantello si trovano le glicoproteine M (proteina della matrice), H (responsabile dellingresso nelle
cellule che esprimono CD 46) ed F (responsabile della fusione del mantello con la membrana cellulare).
La proteina F responsabile anche di un particolare effetto citopatico: la fusione delle cellule infette che
esprimono la proteina F determina la formazione dei sincizi che favoriscono il passaggio del virus da una
cellula allaltra senza esporlo allazione di Ab neutralizzanti.
In coltura su cellule di rene di scimmia infatti si osserva la formazione di cellule a stella cio cellule giganti
multinucleate con inclusi intranucleari.
Epidemiologia: il morbillo una malattia molto contagiosa poich il virus resiste allambiente esterno; vi
sono cicli epidemici ogni 3-5 anni con epidemia che dura 3-4 mesi. La vaccinazione ha determinato la
scomparsa della malattia ma non della circolazione del virus, cosicch si possono avere casi di malattia tra
cluster di persone non raggiunte dal programma vaccinale (immigrati ecc).
Il contagio avviene per contatto interumano diretto o indiretto per via inalatoria ed il periodo contagioso va
dallinizio del periodo di invasione allinizio del periodo esantematico.
Clinica
Il virus si localizza a livello delle cellule epiteliali delle alte vie respiratorie, infetta quindi i linfociti ed i
monociti determinando una viremia primaria cui fa seguito la localizzazione nel SRE con una viremia
secondaria da cui il virus si localizza in tutti gli organi ed in particolare a livello di cute e mucose.
Il periodo di incubazione di 10-14 giorni.
Il periodo di invasione di 3-5 giorni ed caratterizzato da febbre, malessere generale, rinite, bronchite,
congiuntivite con edema palpebrale, lacrimazione e fotofobia.
Alla fine compaiono le macchie di Koplik patognomoniche, costituite da piccole macchie biancastre a
spruzzo di calce con alone eritematoso periferico, localizzate sulle mucose delle guance a livello del 2
molare.
Si passa quindi al periodo esantematico in cui compare il rash macolo-papuloso che compare inizialmente a
livello retroauricolare e lungo al linea di impianto dei capelli, diffonde al volto non risparmiando la regione
circumorale (a differenza della scarlattina) e quindi al tronco ed agli arti non risparmiando il palmo delle
mani e la pianta del piede (diffusione cranio-caudale)
La macula di dimensioni > 5 mm, tende a confluire, ha durata di 5-7 giorni e termina con desquamazione
furfuracea.
La febbre cede per lisi il giorno dopo la diffusione dellesantema agli arti.
Possibili complicanze a livello dellapparato respiratorio sono: laringite stenosante o croup (afonia, dispena
con crisi di soffocazione, rientramenti inspiratori toracici e IRA), pneumopatie interstiziali, complicanze
batteriche (otiti medie, sinusiti, mastoiditi, polmoniti) e nellimmunodepresso polmonite a cellule giganti. Si
verificano in occasione della seconda viremia: il virus lede la scala mobile mucociliare e facilita anche la
superinfezione batterica.
Complicanze a carico del SNC sono:
1. encefalomielite che si verifica in fase di convalescenza nello 0.1-0.2% dei casi, una forma di tipo
demielinizzante, analoga alle altre encefaliti postinfettiva e postvaccinali a patogenesi
immunoallergica, mortale nel 15% dei casi e nel 30% dei casi lascia sequele
2. panencefalite sclerosante subacuta SSPE una encefalopatia molto grave, progressiva, di tipo
degenerativo, che insorge in 1 caso su 1.000.000, insorge a distanza dallinfezione (tutti i casi finora
documentati sono di et compresa tra 5 e 20 anni) ed causata da un virus mutato per i geni che
codificano per le proteine M, H e F con difetto di assemblaggio e alterata risposta immune al virus
modificato; lesordio insidioso con deterioramento delle funzioni intellettive, mioclonie diffuse
67
simmetriche, assenza di febbre; lEEG evidenzia ritmo di base lento ed irregolare, parossismi di alti
voltaggi di singola onda lenta o breve bouffee di attivit lenta che corrispondono sul piano clinico
alle mioclonie; levoluzione verso lo stupore, cecit, demenza, decerebrazione e morte nellarco di
soli 6 mesi 2 anni
Manifestazioni cliniche atipiche
pazienti vaccinati con vaccino ucciso (che non induce anticorpi verso la proteina F che facilita la
diffusione del virus): periodo di invasione ridotto a 1-2 giorni, rash orticarioide, maculo-papulare,
emorragico, vescicolare, assenza di diffusione cranio-caudale.
immunodepressi in cui nel 40% dei casi non presente rash e si ha una maggiore frequenza di
polmonite (58%) e encefalite (20%), o nei pazienti con HIV in cui assente il rash nel 27% dei casi
e vi polmonite nell82%.
Diagnosi
Si basa sulla presenza di IgM specifiche (non sieroconversione perch il periodo di incubazione troppo
lungo: solo per le malattie infettive in cui lincubazione maggiore di 2-3 settimane la sieroconversione pu
avere valore diagnostico).
Terapia
Pu essere fatta limmunoprofilassi passiva in persone a rischio di una forma severa (chemioterapia,
radioterapia, HIV) con Ig 0.25-0.5 ml/Kg im.
disponibile un vaccino vivo attenuato facoltativo che non va effettuato nelle donne in gravidanza e negli
individui con deficit di ICM. Il vaccino generalmente somministrato in forma trivalente (MMR: measles,
mumps, ribella) allet di 15 mesi e poi pi tardi nellinfanzia. Il vaccino determina rash dopo 1 settimana
nel 5-15% dei casi.
ROSOLIA
una malattia infettiva acuta contagiosa (ma meno del morbillo), caratterizzata da esantema, febbre e
linfoadenopatia.
causata dal virus della rosolia o rubivirus che appartinene alla famiglia delle Togeviridae.
Ha forma sferica, 55-60 nm di diametro, RNA monocatenario, capside icosaedrica costituito dalle proteine
C, mantello con glicoproteine transmembranarie E1 ed E2. Presenta un effetto citopatico tardivo.
Epidemiologia: la rosolia una malattia contagiosa che presentava epidemie ogni 6-9 anni in epoca
prevaccinale. Colpisce soprattutto bambini di 5-9 anni, ha una contagiosit inferiore al morbillo.
La trasmissione avviene per contatto diretto o indiretto per via inalatoria.
Il periodo di contagiosit va da 10 giorni prima a 15 giorni dopo il rash.
I neonati con rosolia congenita eliminanno il virus fino a 18 mesi dopo la nascita costituendo una pericolosa
fonte di contagio.
Linfezione determina una immunit non completa tanto che sono possibili reinfezione asintomatiche dopo
linfezione primaria, soprattutto in soggetti con bassi titoli di Ab anti emagglutinina (< 1:64);
fortunatamente le reinfezioni non si accompagnano a viremia e ci importante soprattutto nelle donne in
gravidanza.
Nei vaccinati nell84% dei casi si ha reinfezione.
Patogenesi: segue lo schema consueto: il virus si localizza nella mucosa orofaringea, da qui diffonde
attraverso i linfatici nel sangue dove determina una viremia primaria, quindi si moltiplica nel SRE determina
una viremia secondaria e si localizza a livello della cute dove determina le manifestazioni esantematiche che
sono derivate da manifestazioni di tipo immunologico.
Clinica
Nel 50-60% dei casi linfezione decorre asintomatica.
Il periodo di incubazione di 12-13 giorni, nei bambini non presente periodo di invasione, mentre negli
adulti questo pu essere presente e manifestarsi con febbre ed anorresia.
Lesantema si manifesta con piccole maculo-papule di colorito roseo, non confluenti che durano per 3 gionri
e poi svaniscono senza desquamazione. Lesantema inizia sulla fronte e sul collo e poi diffonde agli arti e al
tronco (diffusione craniocaudale). Talvolta sono presenti sul palato molle delle lesioni petecchiali non
patognomoniche (macchie di Forscheimer).
presente linfoadenopatia soprattutto retroauricolare e latero-posterocervicale.
In circolo si ha aumento di monociti e plasmacellule.
Possibili complicanze sono:
68
artriti delle grandi e piccole articolazioni di durata di 1 mese soprattutto nelle donne
trombocitopenia con manifestazioni emorragiche
encefaliti con decorso grave, letalit del 20-50% che colpiscono soprattutto gli adulti (1:5000 casi di
malattia)
Rosolia congenita (fetopatia rubeolica)
Il rischio che linfezione primaria contratta dalla madre procuri danni al feto varia in base al periodo di
gestazione:
o 65-80% nei primi 2 mesi (aborti e difetti multipli)
o 30-35% nel 3 mese (difetto singolo)
o 10% nel 4 mese
o basso fino alla 20 settimana (sordit)
lembriopatia rubeolica una sindrome malformativa caratterizzata dalla classica triade:
1. malformazioni cardicache: perviet del dotto arterioso di Botallo, tetralogia di Fallot, difetto
interventricolare, comunicazione interatriale, stenosi polmonare, miocardiopatia
2. lesioni oculari: cataratta, microftalmia, retinopatia, glaucoma congenito,
3. difetti del SNC: microcefalia, idrocefalo, ritardo mentale, sordit
la fetopatia rubeolica una forma morbosa che prosegue dopo la nascita con lesioni evolutive:
porpora trombocitopenica, anemia emolitica, epatiti, miocarditi
lesioni ossee asintomatiche
diabete mellito
la panencefalite progressiva rubeolica colpisce soprattutto soggetti tra 8-19 anni e in particolare pazienti
con rosolia congenita.
caratterizzata da deterioramento delle facolt intellettive, mioclonie, atassia cerebellare (manca nella
SSPE), decorso afebbrile. Dal punto di vista istologico la lesione fondamentale rappresentata da
demielinizzazione, gliosi, infiammazione a manicotto perivascolare e meningea.
Diagnosi
Si basa sulla ricerca delle IgM specifiche anche nelle reinfezione.
In gravidanza viene fatta la biopsia placentare a 12 settimane, PCR su cordocentesi o liquido amniotico o
IgM sul sangue fetale (> 22 settimane) che non possono essere trasmesse dalla madre al contrario delle IgG.
Le IgM materne non garantiscono la non trasmissione madrefeto.
Terapia
La terapia sitomatica.
La vaccinazione con virus vivo attenuato facoltativa, ha una efficacia del 95% e pu dare rosolia attenuata
con artriti soprattutto negli adulti.
Non va effettuata in donne in gravidanza poich il virus attenuato determina viremia e pu infettare il feto,
anche se non si conoscono i suoi effetti teratogeni.
raccomandata a tutte le donne prepuberi e in et fertile: costoro devono evitare una gravidanza entro i 3
mesi successivi dalla vaccinazione.
Le Ig sopprimono i sintomi ma non la viremia, perci la immunoprofilassi passiva ha uno scarso impiego.
MEGALOERITEMA INFETTIVO (5 MALATTIA)
Il Parvovirus B19 il pi piccolo dei virus a DNA avendo un diametro di 20 nm, ha un capside icosaedrica,
assenza di mantello, resistente allinattivazione a 56 per 1 ora.
Possiede 3 proteine virali magiori, una non strutturale e due capsidiche, non ha varianti antigeniche.
La trasmissione avviene per via inalatoria o parenterale tramite sangue e derivati.
Il virus ha un tropismo peculiare per i precursori eritrocitari (eritroblasti, megacariociti) soprattutto
quando questi si trovano in attiva replicazione come in caso di eritropoiesi compensatoria o nella vita fetale.
Il recettore cellulare il complesso antigenico P presente anche sulle cellule endoteliali che determina il
passaggio transplacentare.
Linfezione determina un blocco della produzione di eritrociti per 4-8 giorni che determina una crisi aplasica
nei soggetti con alto turnover eritrocitario.
La formazione di IC determina il rash e la poliartropatia immunomediata.
69
Clinica
Megaloeritema infettivo o quinta malattia
Si manifesta soprattutto tra i 2-12 anni. Il periodo di incubazione di 5-15 giorni.
presente periodo di invasione (durata 2-3 giorni) con febbre, cefalea, rinite e sintomi GI. Lo stato generale
tuttavia ben conservato.
Dopo 2-5 giorni compare leritema maculo-papuloso a farfalla alle guance che risparmia la regione
circumorale e si estende progressivamente agli arti e al tronco (ma in molti soggetti pu rimanere confinato
al volto).
Il rash pu essere transitorio o ricorrente.
Sindrome artropatica
una poliartropatia simmetrica simile alla AR che colpisce le mani, ginocchia, caviglie e polsi. La durata
di 1-3 settimane. Vi possono essere ricorrenze. Compare per lo pi negli adulti e talvolta non si accompagna
allesantema.
Crisi aplasica transitoria
Si manifesta in pazienti con anemie emolitiche ereditarie (sferocitosi, microcitemia, talassemia, sferocitosi,
anemia emolitica autoimmune). Sono presenti febbre, malessere generale e cefalea, la crisi aplasica si
manifesta dopo 2-4 giorni. La risoluzione avviene entro 7-10 giorni.
Aplasia pura della serie rossa
In pazienti immunodepressi si verifica una infezione persistente del midollo con anemia cronica.
Sindrome emofagocitica virus associata
caratterizzata da iperplasia istiocitaria, marcata emofagocitosi, citopenia.
Idrope fetale
Avviene per trasmissione intrauterina dellinfezione (rischio 30% maggiore nel II semestre).
Complessivamente responsabile del 10-15% delle idropi non immuni.
Si verifica infezione fetale a livello del fegato con idrope generalizzata e grave anemia con evoluzione letale.
Il paramixovirus B 19 pu causare anche meningiti a liquor limpido o miocariditi.
Diagnosi
Ricerca del DNA virale (durata 2-4 giorni) o IGM specifiche (durata 2-3 mesi).
Terapia
sintomatica. Nei pazienti immunodepressi IgG iv ad alto dosaggio (0.4g/Kg/die per 5 giorni).
FEBBRE BOTTONOSA
una malattia infettiva acuta esantematica febbrile causata dalla Rickettsia conorii che appartiene alla
famiglia delle Rickettsiales; sono coccobacilli gram-, immobili, pleiomorfe, che hanno componenti
antigeniche in comune con il Proteus Vulgaris. Sono parassiti endocellulari che riscono a sopravvivere
allinterno dei fagolisosomi al cui interno si moltiplicano.
La febbre bottonosa unantropozoonosi trasmessa dalle zecche in particolare la zecca del cane
(Riphycephalus sanguineus); di difficile distinzione rispetto alla febbre maculosa delle Montagne Rocciose,
benche sia la specie di Rickettsia che del vettore siano diversi.
Serbatoi sono rappresentati da cani, conigli lepri ed anche gli stessi artropodi vettori che trasmettono
linfezione alla propria progenie (trasmissione verticale).
La zecca si infetta pungendo un animale infetto e resta infestante per tutta la vita e trasmette linfezione alla
sua progenie, luomo contrae linfezione in seguito alla puntura della zecca.
Lingresso avviene quindi a livello cutaneo nel punto in cui avviene la puntura, si ha quindi la diffusione a
livello linfatico ed ai piccoli vasi.
La Rickettsia ha un particolare tropismo per le cellule endoteliali sia a livello sistemico che polmonare che
vengono infettate determinando endotelite a livello di arteriole, vene e capillari.
Linfiammazione determina anche rilascio di TNF che causa incremento della permeabilit capillare a
livello polmonare che pu determinare ARDS.
Il periodo di incubazione di 7-14 giorni.
70
Il periodo di invasione dura 3-4 giorni caratterizzato da febbre elevata, cefalea, mialgie, pu essere
presente compromissione del sensorio, nausea, vomito e dolori addominali. Laumento della pressione
liquorale pu far destare il sospetto di una meningite (magari da ARBOvirus). Nella sede di puntura della
zecca per in genere presente la macchia nera (tache noire) che unescara che poi cade lasciando
unulcera accompagnata a linfoadenopatia satellite. Essa fortemente indicativa.
Dopo 3-4giorni si ha il periodo esantematico con esantema maculo-papulare ad impronta emorragica di
tipo lenticolare che si propaga dagli arti inferiori a tutto il soma e non risparmia la regione palmo-plantare.
Lesantema di impronta emorragica impone la DD con la sepsi meningococcica, dove non c periodo
dinvasione.
La risoluzione si ha in 10-15 giorni.
La letalit del 3-5% ed dovuta a complicanze emorragiche, miocardite, insufficienza renale ed ARDS.
Diagnosi
La diagnosi differenziale con il morbillo si basa sullassenza di mucositi e chiazze di Koplik e con la sepsi
meningococcica sul fatto che in questa non c periodo di incubazione.
La reazione di Weil-Felix positiva a causa della presenza di Ag simili a quelli del Proteus (OX-19 e OX
2). La reazione di immunofluorescenza indiretta positiva quando il titolo anticorpale > 1:64.
Terapia
Tetracicline (doxiciclina) 100mg 2 volte al giorno per 7-10 giorni.
Ciprofloxacina 500 mg 3 volte al giorno per 5-7 giorni.
Cloramfenicolo 500 mg 4 volte al giorno o 30-50 mg/Kg in bambini < 8 anni (farmaco di scelta in et
pediatrica).
DIFTERITE
una infezione acuta contagiosa causata dal Corynebacterium Diphteriae, con formazione di
pseudomembrane grigiastre a carico delle prime vie respiratorie.
Eziologia
Cocco gram +, aerobio, asporigeno, immobile.
Nelle colture i batteri sono presenti in diverse fasi di separazione e simulano gli ideogrammi dellalfabeto
cinese perci si dice che hanno disposizione a lettere cinesi.
Crescono in concentrazioni di tellurito di potassio tossiche per altri batteri e ci viene sfruttato per allestire
terreni selettivi.
Presentano granulazioni metacromatiche polari e interne (reperto incostante negli stadi di quiescenza o su
crescita in presenza di sali di tellurio).
Si possono distinguere 3 differenti tipi: Gravis, Intermedius, Mitis.
I ceppi in grado di dare la difterite sono solo i ceppi tossinogenici infettati dal fago B che in grado di
integrare il suo genoma sotto forma di profago e contiene il gene tox + responsabile della produzione della
tossina difterica.
Epidemiologia
Il Corynebacterium Difteriae un parassita obbligato delluomo. La trasmissione avviene in modo sia diretto
che indiretto per via inalatoria, la contagiosit non elevata (10-20%).
Individui a rischio sono soggetti non vaccinati o immunodepressi che dopo la vaccinazione non esprimo Ab
(individui non responsivi al vaccino).
La vaccinazione non protegge contro lo stato di portatore e non protegge oltre i 10 anni, ma ha diminuito la
probabilit di portatori di ceppi tossinogenici.
Il microrganismo possiede una modesta invasivit e pertanto resta localizzato nella primitiva sede di
impianto mentre la tossina difterica oltre ad esplicare la sua azione locale diffonde nel sangue e determina le
manifestazioni sistemiche.
Patogenesi
La tossina difterica una esotossina che blocca la sintesi proteica inibendo la incorporazione degli
aminoacidi attivati sui ribosomi.
responsabile di
lesioni necrotiche locali che determinano la formazione delle pseudomembrane rappresentate da un
coagulo denso formato da fibrina, leucociti e cellule necrotiche
fenomeni tossici sistemici: miocardite, demielinizzazione, NTA
71
Clinica
Il periodo di incubazione di 2-4 giorni.
Le manifestazioni cliniche iniziali sono dovute alla localizzazione del batterio ed alla produzione locale della
tossina:
angina difterica (faringite)
presente febbre moderata, malessere generale e astenia.
Il faringe si presenta arrossato, edematoso, coperto da essudato che tende a formare le pseudomembrane di
colorito grigiastro, maleodoranti, che non si sciolgono in soluzione, debordano dalle logge tonsillari ed
invadono palato molle, ugola, retrofaringe.
Sono molto tenaci ed aderenti ai piani sottostanti e si asportano con difficolt lasciando la base di impianto
abrasa e sanguinante.
presente linfoadenopatia laterocervicale e angolomandibolare (adenopatia satellite).
importante la d.d con la mononucleosi in cui le pseudomembrane sono costituite da cellule e fibrina, non
debordano e si dissolvono in soluzione; presente
Gli indici aspecifici di malattia sono alterati, presente leucocitosi neutrofila e la risoluzione si ha in 8-10
giorni.
forma laringea
si formano le pseudomembrane che sono meno aderenti visto che presente un epitelio cilindrico ciliato e
non pavimentoso pluristratificato.
pu assumere un carattere di gravit nella fase acuta in quanto le pseudomembrane insieme alledema
possono ostacolare il transito aereo soprattutto nei bambini piccoli, dove si pu avere il tipico quadro definito
CROUP caratterizzato da dispnea inspiratoria, disfonia e stridore laringeo, che evolve verso lostruzione
laringea completa con soffocamento.
Importante la DD con pseudocroup del bambino.
forma tracheobronchiale
rinite difterica
prevalente nel bambino piccolo ed afebbrile. presente una secrezione sieroematica dalle narici e piccole
ulcere rotondeggianti con pseudomembrane grigiastre (coriza difterica)
difterite cutanea
si manifesta con ulcere cutanee croniche non dolenti, non progressive, raramente segni tossici sistemici.
altre localizzazioni: onfalite, vulvovaginite, otite, congiuntivite
le manifestazioni sistemiche dovute allazione della tossina si hanno soprattutto in caso di angina difterica
visto che il faringe riccamente vascolarizzato. Le complicanze sono rappresentate principalmente da:
miocardite: compare in genere alla fine dellangina. pu comparire in forma subdola nel 66% dei
casi o con disfunzione cardiaca nel 10-25% dei casi. Dopo 1-2 settimane compaiono inizialmente segni
di alterata conducibilit elettrica (alterazioni ST e onda T, blocco AV di 1 grado o pi severo,
dissociazione AV etc.) e quindi di insufficiente contrattilit (riduzione della PA, tachicardia
sproporzionata alla febbre, aia cardica ingrandita, toni parfonici, ritmo di galoppo, alterazione della
frazione di eiezione visibile allecocardiogramma, dispnea fino allinsufficienza cardiaca congestizia), si
hanno inoltre alterazioni enzimatiche simili allinfarto (incremento di GOT e CPK) e la letalit del 50-
60%.
Neuropatie: sono complicanze tardive (dopo 2-3 settimane) dovute a fenomeni di
demielinizzazione, proporzionali alla severit dellinfezione primaria (non compaiono nelle forme lievi,
mentre nel 75% delle forme gravi). Nei primi giorni si ha paralisi del palato molle e del retrofarige con
rigurgito e rinolalia, successivamente compare paralisi dei nervi cranici II, IV e VII, dopo 2-10
settimane compaiono polinevriti degli arti inferiori simmetriche con debolezza, iperreflessia fino alla
paralisi totale (andamento discendente al contrario della sindrome di Guillain-Barr che ascendente).
La prognosi buona con restitutio ad integrum.
DD con botulismo: non presente interessamento autonomico perci non c midriasi, secchezza della fauci
etc ma solo disturbi motori.
72
Diagnosi
Viene fatto lisolamento dal tampone faringeo tramite esame diretto con colorazione di Neisser che
evidenzia i granuli metacromatici (indice di attiva replicazione) e le figure cinesi e coltura su terreni selettivi
(terreno di Loeffler o terreno al tellurio).
Terapia
Importante la terapia tempestiva con antisiero a base di antitossina difterica che neutralizza la tossina in
circolo prima del suo ingresso nelle cellule.
Lefficacia inversa alla durata della malattia, la dose diversa a seconda della localizzazione primaria
o 20-40.000 unit per la faringite
o 40-60.000 unit per le forme nasofaringee
o 80-100.000 unit per le forme > 3 giorni
la desensibilizzazione alla Besredka, consiste nella somministrazione frazionata di dosi progressive ogni 15
minuti:
0.05 ml di siero diluito al 1:20 sottocute
ml di siero diluito 1:10 sottocute
0.3 ml di siero diluito 1:10 sottocute
ml di siero indiluito sottocute
ml di siero indiluito sottocute
0.5 ml di siero indiluito intramuscolo
il siero rimanente diluito
importante tenere a disposizione ladrenalina e lidrocortisone in caso di shock anafilattico.
10% con ipersensibilit a proteine di cavallo: test 1:10 in congiuntiva + adrenalina, test 1:10-1:100 sottocute
+ adrenalina.
Va fatta anche antibioticoterapia con penicillina e eritromicina per 14 giorni ed necessario avere almeno 3
colture negative dopo gli antibiotici.
Nel sospetto diagnostico si deve iniziare la terapia in attesa dei risultati delle indagini di laboratorio.
Il vaccino obbligatorio e viene fatto con anatossina associata a quelle tetanica e per tossica (vaccino
trivalente DPT), pu essere fatto il richiamo nelladulto.
Schema vaccinale: 3 dosi + 1 dose
Per vedere se lindividuo immune verso la difterite viene fatto il test di Schock che consiste
nellinoculazione intradermica di una piccola quantit di tossina: se gli Ab sono presenti si ha
neutralizzazione della tossina e nessuna reazione cutanea, se non sono presenti si ha edema localizzato con
necrosi nel punto di inoculazione.
P PE ER RT TO OS SS SE E
Malattia acuta delle vie aeree ad andamento clinico tendenzialmente cronico causata da un batterio, la
Bordetella pertussis; i Cinesi la chiamano tosse dei 100 giorni per sottolinearne la notevole durata; laltra
denominazione popolare tosse canina in realt poco appropriata perch il tipico urlo inspiratorio
abbaiante non presente in tutti i pazienti. Il termine pertosse (lett.: tosse insistente) fu invece coniato da
Sidenham nel 1679 ed ancora valido.
Agente eziologico
La B. pertussis fu isolata per la prima volta nel 1900 da Bordet e Gengou nel terreno di coltura che porta il
loro nome: altre specie correlate sono la B. parapertussis e la B. bronchiseptica: tuttavia poich non
producono la tossina della pertosse causano affezioni respiratorie assai pi lievi, oltretutto opportunistiche.
B. pertussis un coccobacillo G- molto esigente in termine di coltura e a lenta crescita: cresce bene sul
terreno di Bordet e Gengou, arricchito di NADH, formando in 3-6 gg colonie puntiformi circondate da un
alone di emolisi.
Il solo ospite conosciuto luomo.
La bordetella condivide con altri patogeni un meccanismo preciso per la regolazione dellespressione dei
suoi fattori di virulenza in risposta ai diversi stimoli ambientali: questi meccanismi comprendono la
modulazione antigenica e la variazione di fase: secondo alcuni entrambe potrebbero facilitare leliminazione
del microrganismo dal tratto respiratorio, diminuendo lespressione dei fattori di adesione alla mucosa e
consentendo la sopravvivenza in condizioni ambientali ostili; oppure potrebbero permettere la sopravvivenza
73
in sede intracellulare, inducendo uno stato di quiescenza ed eliminando i bersagli antigenici della risposta
immune contro di essa.
Patogenesi
Il germe ha diversi fattori di virulenza:
fattori di adesione alla mucosa bronchiale: fimbrie e pili; le fimbrie inducono la produzione di agenti
agglutinanti e sono pertanto detti agglutinogeni (2 esempi possono essere lemagglutinina filamentosa e
la pertactina: esse consentono ladesione alle cellule ciliate ma anche di altro tipo); queste adesine
presentano sequenze ripetute di Arg e Asp e rientrano pertanto nella superfamiglia delle integrine
eucaristiche
tossine:
citotossina tracheale ciliostatica: blocca la scala mobile mucociliare e predispone alla superinfezione
anche da parte di altri patogeni tipicamente polmonari e non
adenil-ciclasi: blocca la fagocitosi
LPS: differisce in parte dallendotossina degli altri G- ma svolge lo stesso un ruolo in quanto Ab anti
LPS sono protettivi e lLPS una componente del vaccino antipertosse a subunit
PT (tossina pertossica): conforme al modello generale delle esotossine enzimatiche batteriche, in
quanto possiede una subunit A in cui risiede la componente enzimatica e la subunit B, con
funzione di adesivit; la subunit catalizza lADP-ribosilazione di certe proteine endocellulari
regolatrici come la proteina G; ci produce una variet disparata di effetti che comprendono
linibizione della migrazione linfocitaria, la sensibilizzazione allistamina (in parte dovuta
allaumentata produzione di IgE) e lincremento della secrezione insulinica in risposta alla
stimolazione -adrenergica
Ci che in ultima istanza provoca la tipica tosse parossistica non per ben chiaro: la PT riveste sicuramente
un ruolo poich bambini immunizzati col solo tossoide sviluppano una malattia grave con frequenza
inferiore dell80-90% rispetto ai controlli.
La sequenza patogenetica la seguente:
1. colonizzazione del tratto respiratorio superiore e adesione alle cellule ciliate
2. moltiplicazione attiva
3. danno mucosale e induzione della tosse parossistica
Epidemiologia
La pertosse estremamente contagiosa: la probabilit di infettarsi da parte di familiari non immunizzati del
malato virtualmente del 100%. La trasmissione per via aerea attraverso le goccioline di Flugge.
Prima dellintroduzione del vaccino in USA venivano riportati circa 150 casi x 100000 abitanti, con
epidemie ogni 3-4 anni. Lo zenith fu raggiunto negli anni 40, in cui la pertosse fece pi vittime della
difterite, della poliomielite, del morbillo, della meningite e della scarlattina messe assieme.
Dopo lintroduzione del vaccino DPT, lincidenza calata di 100-150 volte.
Al giorno doggi quasi la met dei casi riguarda bambini di et inferiore a 1 anno: si visto che circa la met
di quelli che si ammalano non hanno ricevuto lappropriato numero di dosi del vaccino.
Studi di sieroprevalenza effettuati sulla popolazione indicano per che la reale incidenza della malattia
quasi 1000 volte superiore a quella stimata in base ai cai notificati CDC (Centro per la prevenzione e il
controllo della malattie).
Lelevata trasmissibilit facilita le epidemie nelle scuole, negli ospedali e persino nelle zone residenziali: la
pertosse sintomatica non diagnosticata degli adulti rappresenta una sicura fonte di contagio per i bambini di
prima e seconda infanzia e un fattore di perpetuazione della malattia, che invece potrebbe essere eradicata
totalmente, essendo la bordetella un patogeno esclusivamente umano senza particolari caratteristiche come la
mutazione antigenica.
In passato si riteneva che limmunit naturale che lasciava la malattia fosse vita natural durante ma studi
recenti hanno dimostrato che essa viene persa dopo circa 20 anni, ma forse anche prima.
Clinica
La pertosse una malattia a carattere prolungato, della durata complessiva di 6-8 settimane, ma passibile di
strascichi qualora insorgano complicazioni come le polmoniti da superinfezione.
Lincubazione per lo pi di 7-10 giorni; i sintomi attraversano caratteristicamente 3 fasi:
74
catarrale (1-2 settimane): sintomi aspecifici come starnuti, rinorrea, tosse moderata, lacrimazione,
astenia e febbricola
parossistica (2-4 settimane): episodi parossistici di tosse intensa e stizzosa, costituiti da 10-30 colpi
di tosse per volta, che avvengono tutti entro un singolo ciclo respiratorio, elemento di aiuto nella
diagnosi differen-ziale; nei casi gravi laccesso cos intenso e prolungato da procurare ingorgo della
vene del collo, protrusione dei bulbi oculari (per lo sforzo espiratorio), cianosi e il patognomonico urlo
abbaiante inspiratorio, dovuto a inspirazione forzata a glottide chiusa; la crisi scatenata da stimoli
esterni come il contatto fisico o anche forti rumori. Spesso porta alleliminazione di abbondante
espettorato viscoso e si accompagna a vomito alla fine dellaccesso (elemento anche questo indicativo di
pertosse). La febbre generalmente assente in questa fase, ma si possono presentare le complicazioni.
Tipicamente nella fase parossistica si possono avere anche 25 attacchi nello stesso giorno, anche durante
il sonno
convalescenza: graduale attenuazione dellintensit della tosse; questo stadio pu durare diversi
mesi e pu essere prolungato da soprainfezioni virali e batteriche che producono gravi riesacerbazioni
con ripresa della tosse parossistica daccapo (che gusto)
negli adolescenti e adulti mancano 2 elementi chiave per la diagnosi clinica: lurlo e la linfocitosi; per questo
ci si avvale sul piano clinico di altri elementi clinici come la dispnea durante lattacco, la tosse notturna e una
sensazione di prurito nel retro della gola
Laboratorio
Reperto assai caratteristico ma non universale e la linfocitosi assoluta, con conte dei bianchi che vanno da
10000 a 30000 cellule e una linfocitosi del 75%: essa probabilmente una conseguenza diretta dellazione
della tossina visto che negli adolescenti e negli adulti, che hanno immunit antitossina, non si verifica.
Complicanze
Quelle pi comuni sono di lieve entit: dipendono principalmente dallaumento della pressione intratoracica
e sono lemorragia subcongiuntivale e le petecchie nella parte superiore del tronco. Cianosi e apnea
prolungata sono comuni nei bambini (prevalenza del 20-50%), come anche la malnutrizione e la perdita di
peso per il vomito scatenato dallattacco e per linadeguata assunzione calorica.
Le principali complicanze sono per:
polmoniti: generalmente da patogeni capsulati come S. pneumonite ed H. influenzae; la loro incidenza
molto pi alta nei bambini (21%) che negli adulti (solo 3%); i lattanti non immunizzati possono sviluppare
anche una forma di polmonite primaria da B. pertussis
complicanze neurologiche: per fortuna assai rare (encefalopatia: 0,7%, convulsioni: 2%); esse sono attribuite
al verificarsi di ipossia e ipoglicemia causata dalla tossina per tossica ed emorragie secondarie
allipertensione venosa, oppure allazione di ipotetiche neurotossine o virus neurotossici
Diagnosi
Quella su base clinica assai agevole (la fanno agevolmente anche i genitori); per la conferma dei casi
sospetti il gold standard rappresentato dallisolamento di B. pertussis dal tampone nasofaringeo. Il tampone
deve essere immediatamente seminato su un apposito terreno di trasporto o direttamente sul terreno di
Bordet-Gengou. Le colture sono positive entro 3-5 giorni in una % che raggiunge l80% nei bambini se
lesame eseguito entro 2 settimane dallesordio clinico. Laccuratezza diagnostica tuttavia diminuisce
rapidamente e dopo 4 settimane lisolamento non quasi mai possibile. La PCR su secrezioni nasofaringee
pu migliorare laccuratezza diagnostica in caso di pregressa somministrazione di antibiotici.
Passate 3-4 settimane la sierologia diventa lunico mezzo a disposizione: per individui precedentemente
immunizzati non necessario che ci sia la sieroconversione, basta un semplice aumento del titolo oltre 2DS.
Diagnosi differenziale: B. parapertussis causa una forma respiratoria pi frusta, senza complicanze e
linofocitosi: essa associata epidemiologicamente alla B. pertussis. Non esistono virus in grado di riprodurre
il quadro clinico tipico con urlo e linfocitosi, ma si deve ricordare che negli adulti questi sono assenti e allora
occorre considerare anche altri patogeni come linfluenza, lRSV, lAdenovirus, il M. pneumoniae, la C.
pneumoniae e lo pneumococco.
Terapia
75
La terapia della pertosse diminuisce la durata della malattia e il periodo di contagio in quanto si propone di
eradicare il germe dal nasofaringe. Il trattamento delezione leritromicina estolato al dosaggio di 50
mg/kg, da protrarsi per almeno 14 giorni per evitare ricadute. Anche gli altri macrolidi vanno bene: stato
riportato un solo caso di resistenza alleritromicina.
La terapia di supporto per crisi gravi prevede laspirazione delle secrezioni, la ventilazione con O2 e il
controllo degli episodi di cianosi-apnea prolungati (eventuale intubazione).
La somministrazione di glucocorticoidi e salbutamolo pi empirica che altro. I sedativi della tosse sono
acqua fresca.
Prevenzione
La profilassi dei contatti si fa con i chemioterapici, non con il vaccino: si usa sempre leritromicina; nei
bambini lo schema vaccinale va comunque intrapreso o continuato lo stesso.
Per limmunizzazione disponibile il vaccino DPT, costituito da bordetelle intere uccise combinati con il
tossoide del tetano e della difterite adsorbiti su un adiuvante (alluminio fosfato). Lo schema prevede 3 dosi
iniziali a intervalli di 2 mesi pi alcune dosi di richiamo somministrate fino al 6 anno di et. Oltre i 6 anni la
vaccinazione non raccomandate, tranne che per controllare epidemie nosocomiali.
Lefficacia protettiva del 90% nei primi 2 anni, poi declina gradualmente: dopo 12-20 anni il rischio di
ammalarsi quasi pari a quello della popolazione non vaccinata.
Il vaccino a cellula intera associato a reazioni locali e febbre nel 30-50% dei casi: si pu arrivare ad effetti
avversi molto gravi come ipertermia, pianto persistente a tonalit elevata, convulsioni, episodi ipotonici e
adinamici, anafilassi ed encefalopatia (non chiaro se direttamente scatenata dal DTP o risultato di
concomitanti anomalie cerebrali).
In studi recenti vaccini cellulari a subunit hanno mostrato unefficacia paragonabile a quella dei vaccini
interi senza i relativi effetti collaterali e negli Usa sono gi approvati come dosi di richiamo tra il 15 e il 18
mese e poi tra il 4 e il 6 anno.
Essendo la bordetelle un patogeno esclusivamente umano e pertanto candidato alleradicazione attraverso
limmunizzazione di tutta la popolazione.
PAROTITE EPIDEMICA
infezione virale acuta, sistemica e contagiosa, il cui carattere distintivo principale ledema di una o
entrambe le ghiandole parotidi (carattere che per pu eccezionalmente mancare).
Eziologia
Il v. della parotite (Mumps Virus) un Paramyxovirus pleomorfo, con diametro variabile da 100 a 600 nm,
con un involucro provvisto di 2 tipi di glicoproteine:
HN: emagglutinina-neuraminidasi
F: Ag di emolisi e fusione cellulare
Esiste soltanto un tipo antigenico
Epidemiologia
Lincidenza della parotite epidemica drasticamente diminuita (99%) dopo lintroduzione del vaccino,
avvenuta nel 1967 negli USA. La malattia comunque endemica con sporadiche riaccensioni epidemiche.
Il periodo dincubazione di 14 giorni circa (con estremi documentati di 7 e 23 giorni): talvolta risulta
difficile da stabilire perch il soggetto pu diffondere i virus prima dello sviluppo della malattia oppure
questa pu essere subclinica.
Linfezione acquisita conferisce unimmunit a vita, limmunizzazione ne garantisce comunque una di lunga
durata.
Patogenesi
La trasmissione avviene attraverso le goccioline di Flugge, la saliva, oggetti e indumenti contaminati. Il virus
replica nelle cellule epiteliali delle alte vie respiratorie e d luogo a una viremia, cui fa seguito linfezione
degli organi per i quali il virus manifesta tropismo (ghiandole salivari e SNC prima di tutto, ma anche gonadi
e pancreas).
Clinica
I prodromi consistono in sintomi sistemici classici (febbre, artromialgia, anoressia). Solitamente entro 1-3
giorni si sviluppa la parotite, che bilaterale ma allinizio pu essere asincrona; possono essere coinvolte
anche le ghiandole salivari minori, ma non da sole. L'edema della ghiandola accompagnato da
ipersensibilit e pu determinare disfagia, otalgia e disfagia, tuttavia regredisce del tutto entro una settimana.
76
L'orchite la manifestazione pi comune dopo la parotite nei maschi in et post puberale, sviluppandosi nel
20% dei casi circa, mentre looforite nelle donne molto meno comune. I testicoli diventano edematosi e poi
vanno incontro ad atrofia. Tuttavia essendo l'interessamento raramente bilaterale, la sterilit dopo la parotite
rara.
La meningite asettica un'altra comune manifestazione sia nei bambini che negli adulti: pu svilupparsi
prima, durante, dopo o anche in assenza di parotite. accompagnata da pleiocitosi linfocitaria e modesta
ipoglicorrachia (che pu destare il sospetto di una meningite batterica). generalmente a risoluzione
spontanea: soltanto occasionalmente possono aversi sequele neurologiche permanenti dovute a paralisi dei
nervi cranici (soprattutto lVIII paio sordit neurogena). Assai pi rare sono le encefaliti e sindromi
neurologiche correlate come l'atassia cerebellare e la sindrome di Guillain-Barr. Lencefalite in particolare
interessa frequentemente il sistema libico, con sintomatologia psichiatrica.
La pancreatite si presenta con dolore addominale: un valore elevato delle amilasi sieriche pu essere
associato per sia alla parotite che alla pancreatite. Pu essere colpito anche il pancreas endocrino (
variazioni della glicemia).
Altre complicanze insolite come la miocardite, tiroidite, nefrite, artrite e porpora trombocitopenica sono
importanti; la parotite contratta nel corso del primo trimestre di gravidanza si associa a un elevato numero di
aborti spontanei, ma non a parto prematuro n ha malformazioni fetali.
Diagnosi
Viene posta facilmente in presenza di parotite acuta bilaterale con un'anamnesi di recente esposizione: vanno
per considerate le numerose cause possibili di edema bilaterale della parotite, come infezioni da altri virus
(Influenza A, Coxsackie), malattie metaboliche (diabete, uremia) e farmaci (tiouracile).
Quando la parotite unilaterale o assente, o quando sono coinvolti altri organi richiesta la diagnosi di
laboratorio.
Il virus pu essere isolato nella saliva, nel faringe, nel liquor (in presenza di meningite) e nelle urine, dove
persiste per due settimane; cresce bene in un a variet di colture cellulari (rene di scimmia e fibroblasti di
polmone fetale), dopo di che pu essere rapidamente identificato con la metodica degli shell-vials.
Terapia
solo sintomatica e si basa sull'uso di analgesici e impacchi con acqua fredda per lenire il dolore parotideo o
testicolare. Le Ig non hanno alcun valore, n per la profilassi n per la terapia.
Prevenzione: vaccino vivo attenuato (ceppo Jeryl Lynn), solitamente somministrato come parte del vaccino
morbillo - parotite rosolia (MMR) all'et di 15 mesi e poi pi tardi nell'infanzia. Il vaccino MMR, o quello
monovalente, raccomandato a anche per maschi adolescenti non immunizzati, mentre va evitato in
gravidanza e in soggetti immunocompromessi.
TETANO
una malattia infettiva con interessamento neurologico caratterizzata ipertono dei muscoli striati e da crisi
spastiche parossistiche provocati dalla tetanospasmina, una potente neurotossica prodotta dal Clostridium
Tetani.
I clostridi sono bacilli gram +, anaerobi, mobili, sporigeni, comprendono 4 specie patogene per luomo:
tetani, perfrigenes, botulinum e difficile.
Sono normalmente saprofiti che vivono nel suolo o commensali del tratto digerente delluomo o di alcuni
animali sotto forma di spore o forme vegetative.
Il C. tetani ubiquitario e si trova nel suolo o nelle feci animali o talvolta umane.
Luomo un ospite occasionale del Clostridium Tetani che produce spore nellambiente le quali sono
altamente resistenti e riescono a sopravvivere per anni.
Le zone tetaningene dipendono da: insediamento di animali erbivori, terreni coltivati o concimati,
caratteristiche del suolo e del clima.
La malattia pi comune nelle zone rurali.
Nei pesi in cui non vi un programma di vaccinazione predominano il tetano neonatale e quello dei bambini
mentre nei paesi in cui obbligatoria la vaccinazione linfezione si verifica in persone non raggiunte dal
programmadi vaccinazione (immigrati) o in persone che non riescono a mantenere limmunit acquistita
tramite il vaccino (anziani).
La maggior parte dei casi di tetano si verifica per contaminazione di una ferita penetrante o con lacerazione,
ma anche in caso di ustioni, congelamenti, manovre chirurgiche o uso droghe per inoculazione sottocutanea.
Il Clostridium Tetani un microrganismo opportunista non invasivo.
77
Linfezione avviene in caso di lesioni di continuo della cute o delle mucose che consentono la penetrazione
delle spore.
necessario che si crei un ambiente di anaerobiosi necessario perch si abbia la germinazione della spora in
forma vegetativa che quella in grado di produrre la tossina tetanica.
Sono particolarmente a rischio infatti le ferite lacero-contuse in cui presente tessuto necrotico, ritenzione
di corpi estranei, ustioni, aborti clandestini e anche le ferite nellanziano che spesso soffre di insufficienza
arteriosa ( bassa pO
2
)
La tossina tetanica o tetanospasmina codificata da un plasmide, un veleno potentissimo caratterizzato da
uno spiccato neurotropismo ed quella che causa la sintomatologia clinica visto che il Clostridium non
invasivo.
La tossina si lega ai gangliosidi ricchi di acido sialico presenti sui motoneuroni nella placca
neuromuscolare dei muscoli striati, quindi tramite trasporto assonale retrogrado raggiunge il midollo spinale
dove per migrazione trans-sinaptica si localizza in altri neuroni in particolare i neuroni inibitori presinaptici
glicinergici e GABAergici che operano il riflesso inibitorio che porta la rilasciamento dei muscoli antagonisti
nel momento in cui si contraggono gli agonisti.
Ci comporta la tipica rigidit o ipertono muscolare dovuto alla contrazione contemporanea sia dei muscoli
agonisti che degli antagonisti (paralisi spastica).
Nei casi gravi si verifica anche interessamento autonomico per azione soppressiva sulla inibizione dei
neuroni autonomica delle corna intermedio-laterali del midollo che determina incremento dei livelli di
catecolamine con aumento di attivit ortosimpatica.
La tossina in casi particolari agisce direttamente sulla giunzione neuromuscolare inibendo la liberazione di
acetilcolina determinando paralisi flaccida (?) come accade nella paralisi faciale che si verifica nel tetano
cefalico.
Clinica
Il decorso clinico influenzato dalla quantit di tossina prodotta e dalla lunghezza del tragitto necessario per
raggiungere il nevrasse.
Se la quantit di tossina prodotta scarsa vi diffusione retrograda solo dalle giunzioni neuromuscolari
distrettuali con interessamento dei muscoli locali (tetano localizzato) e il periodo di incubazione dipende
dalla lunghezza del tragitto da per correre (e anche dalla velocit di sviluppo delle forme vegetative).
Se la quantit di tossina elevata si ha oltre alla retrodiffusione che interessa numerose giunzioni
neuromuscolari anche diffusione per via ematica o linfatica e interessamento di numerosi gruppi muscolari,
di cui i primi coinvolti sono quelli pi vicini al nevrasse.
Il periodo di incubazione quello che va dal contatto con la spora alle prime manifestazioni cliniche
(trisma) varia da 2 giorni (in caso di tetano cefalico) a 3 mesi ed in media di 2-3 settimane.
Il periodo di invasione (onset) va dalle prime contrazioni muscolari alle prime crisi spastiche parossistiche
(ascessi tetanici).
Le manifestazioni cliniche sono progressive:
1. Contrazione dei muscoli masseteri e pterigoidei (trisma) che determina iniziale incapacit ad aprire
bene la bocca e poi la tipica smorfia o ghigno (riso sardonico)
2. Interessamento dei muscoli faringei con disfagia
3. Rigidit nucale
4. Contrazione dei muscoli dorsali (paravertebrali) con inarcamento del tronco e iperestensione degli
arti (opistotono)
5. Contrazione dei muscoli addominali con addome a barca (addome acuto)
Il periodo di stato caratterizzato da crisi spastiche parossisitiche (ascessi tetanici) doorose, generalizzate o
localizzate che durano secondi-minuti con cianosi e sensorio conservato.
pericoloso linteressamento dei muscoli respiratori che determina riduzione della ventilazione ed il
laringospasmo.
Nelle forme molto gravi si ha la sindrome simpatica maligna caratterizzata da incrementata liberazione di
catecolamine che determina: ipertensione, tachicardia, aritmie, vasocostrizione periferica, ipeersudorazione e
iperpiressia.
importante la valutazione prognostica che ci permette di distinguere:
Tetano di 1 grado
ha un periodo di incubazione > 14 giorni, periodo di invasione > 6 giorni, sono presenti ascessi tetanici
circoscritti e brevi che evolvono in guarigione, manca disfagia.
78
Tetano di 2 grado
Il periodo di incubazione di 7-14 giorni, periodo di invasione 3-6 giorni, si hanno contrazioni generalizzate
fin dallinizio compresa la disfagia, la dispnea e la cianosi non sono gravi ma necessario il ricovero in
rianimazione per la ventilazione assistita.
Tetano di 3 grado
Il periodo di incubazione < 7 giorni, periodo di invasione < 3 giorni, gli attacchi sono generalizzati, intensi
e prolungati, presente disfagia intensa fino alla polmonite ab ingestis, talvolta laringospasmo, presente la
sindrome simpatica maligna, la letalit > 50%.
La valutazione prognostica viene fatta su dati anamnesici in base in particolare al periodo di incubazione e di
invasione, fondamentale valutare se il tetano tende a progredire oltre il 1 grado perch in caso di disfagia e
dispnea grave indicato il trasferimento in unit di terapia intensiva.
In base alla porta di ingresso possiamo distinguere un tetano post-traumatico, neonatale, puerperale, post-
abortivo, chirurgico e criptogenetica, in base al quadro clinico un tetano cefalico, disfagico, ad domino-
toracico e degli arti.
Il tetano neonatale si presenta come tetano generalizzato ed spesso fatale, si sviluppa in bambini nati da
madri non adeguatamente immunizzate in genere dopo trattamento non sterile del cordone ombelicale.
Il tetano cefalico una rara forma di tetano locale secondario a ferite alla testa o a otiti, si manifesta con
trisma o disfunzione di uno o pi nervi cranici, il periodo di incubazione di pochi giorni e la letalit alta.
In generale il decorso del tetano verso la guarigione in 2-8 settimane o la morte che pu essere dovuta a
anossia acuta, collasso cardiocircolatorio, arresto cardiaco, infezioni.
Diagnosi
La diagnosi di tetano posta completamente su base clinica.
importante la diagnosi differenziale con:
o Processi infiammatori che possono dare rigidit riflessa locale con trisma
o Avvelenamento da stricnina che determina contrazione a partire dal tronco (assenza di trisma)
o Rabbia in cui gli spasmi muscolari sono seguiti da rilasciamento della muscolatura mentre nel tetano
sono inscritti in uno stato di contrazione muscolare generalizzata
LEMG pu mostrare una scarica continua delle unit motorie e una riduzione o assenza dellintevallo silente
che si osserva normalmente dopo un p.d.a.
Terapia
Gli obiettivi della terapia sono:
1. Eliminare il focolaio infettivo che fornisce la tossina
Viene effettuata toilette chirurgica ( in caso di ferita lacero-contusa, con corpi estranei o ritensione di
materiale necrotico), disinfezione con agenti ossidanti (acqua ossigenata o ipoclorito), infiltrazione con Ig
antitetaniche della zona circostante e penicillina G ev o tetracicline nei pazienti allergici per eradicare le
forme vegetative fonte di produzione della tossina.
2. Bloccare la tossina non fissata al SNC (la tossina infatti si fissa irreversibilmente perci la sua
attivit pu essere bloccata soltanto prima del legame al recettore)
viene fatta immunoprofilassi passiva con Ig umane antitetaniche im (siero antitetanico) in 2
somministrazioni di 3000 UI (250 UI intratecali >= 1000 UI im) che servono a neutralizzare la tossina.
3. prevenzione degli spasmi muscolari e terapia delle complicanze
effettuata con diazepam 5-10 mg ev ogni 6-8 ore (azione sedativa, antivonvulsivante, rilassante) o curarici
(pancuronio bromuro).
In caso di blocco della muscolatura respiratoria fondamentale la respirazione assistita.
Inoltre importante il monitoraggio arterioso di PH, pO2, pCO2 e PA e catetere urinario.
In caso di sindrome simpatica maligna necessario lutilizzo di -blocanti e bloccanti.
necessaria anche una profilassi delle complicanze infettive e non infettive.
La vaccinazione antitetanica obbligatoria e si basa sullanatossina inattivata in formaldeide in 4
somministrazioni (3 mese, 4-5 mese, 10-12 mese, 6 anno) insieme al vaccino antidifterico e
antipertossico.
Pu essere fatto un richiamo ogni 10 anni volontario.
Pu essere fatta una profilassi post-esposizionale in caso di sospetto contagio: nei soggetti vaccinati da meno
di un anno non si fa nulla, in quelli vaccinati da pi di un anno si fa il richiamo, in quelli vaccinati da pi di
10 anni il richiamo + limmunoprofilassi passiva con Ig.
79
Nei soggetti che hanno ricevuto solo una dose di vaccino si fa una dose di vaccino + le Ig, nei soggetti non
vaccinati si fanno 3 somministrazioni di vaccino + le Ig.
Le Ig in 250 UI assicurano una copertura per 1 mese.
Il vaccino post-esposizionale deve essere effettuato entro 24 ore dalla contaminazione.
CARBONCHIO (ANTRACE)
una antropozoonosi provocata dal Bacillus Antracis.
Il B. antracis un bacillo G+ , capsulato, immobile, sporigeno che infetta gli animali in particolare ovini e
bovini.
La malattia interessa prevalenetemente lambiente agricolo ed industriale.
stato usato nella guerra batteriologica nel 1967 in Russia per difussione delle spore da un laboratorio.
Non si ha contagio internumano ma soltanto dallanimale alluomo. Gli animali infetti quando muoiono
vengono sotterrati e dalle carcasse si liberano i microorganismi che al contatto con il suolo si trasformano in
spore (nellanimale vivo sono presenti soltanto le forme vegetative) le quali vengo riportate in superficie dai
lombrichi o tramite laratura.
Le spore resistono nellambiente anche per 60 anni. Gli animali erbivori ingeriscono le spore e costituiscono
la fonte di contagio per luomo.
La trasmissione dellinfezione avviene tramite 3 modalit:
1. per via inalatoria: inalazione di particele veicolanti il Bacillus Antracis
2. per ingestione di carni non ben cotte di animali infetti
3. per penetrazione attraverso soluzioni di continuo della cute
fattori di virulenza del B. Antracis sono rappresentati da:
o Ag protettivo che permette lingresso allinterno delle cellule previa scissione da parte di
proteasi cellulari ed evoca Ab protettivi
o capsula
o Fattore edemigeno (Adenil ciclasi) che determina incremento della permeabilit capillare
con conseguente edema
o Fattore letale che determina necrosi cellulare con conseguenti lesioni necrotico-emorragiche
Antrace polmonare
Le particelle inalate vengono raggiungono gli alveoli polmonari dove vengono fagocitate dai macrofagi che
le trasportano ai linfonodi mediastinici e peribronchiali dove la produzione delle tossine determina una
linfadenite necrotico-emorragica.
Dopo un periodo di incubazione di 2-3 giorni (ma che pu arrivare anche a 40 giorni) si ha un esordio
subdolo con sintomi simil-influenzali quindi si ha una brusca progressione verso lARDS con tosse
produttiva ed escreato emorragico.
Il quadro quello di una polmonite con interessamento mediastinico (mediastinite emorragica) visibile
allRX come ingrandimento del mediastino.
Frequentemente si ha setticemia con meningite (nel 70% dei casi) ad esito letale.
importante la diagnosi differenziale con tularemia, forma polmonare della peste, psittacosi,
coccidiomicosi, istoplasmosi, polmonite da Mycoplasma o da Legionella.
Carbonchio cutaneo
Nella sede di inoculazione compare una piccola papula rotonda che evolve in vescicola con edema
perilesionale o un anello di vescicole satelliti.
La vescicola quindi si rompe lasciando un ulcera che si trasforma in escara che cade lasciando una cicatrice.
Pu essere presente linfadenite distrettuale.
Raramente si ha setticemia con interessamento cutaneo generalizzato e la prognosi relativamente buona
(letalit del 10%).
La d.d. con fasciti necrotizzanti da cocchi, tularemia, peste (in cui c linfoadenopatia massiva bubboni),
ecthyma gangrenoso (infezione da Pseudomonas in pazienti neutropenici), punture da zecca.
Carbonchio gastrointestinale
Dopo 2-3 giorni dallingestione di alimenti contaminati si manifestano febbre, nausea, vomito e diarrea,
ematemesi e melena e intensi dolori addominali fino ad un quadro di addome acuto.
Si pu avere febbre con brivido e compromissione del sensorio.
80
Raramente si hanno ulcere faringee con linfoadenopatia cervicale.
Diagnosi
Lisolamento del batterio pu essere fatto da diversi campioni biologici a seconda della forma: liquido delle
vescicole, escreato, vomito o feci, liquor.
Pu essere inoltre fatta lemocoltura. B. anthracis cresce bene in agar-sangue; la manipolazione dei campioni
va fatta esclusivamente sotto cappa sterile.
Indagini di IF.
Terapia
In passato il farmaco di elezione era la penicillina G oggi invece ci sono stipiti penicillino-resistenti;
pertanto la terapia si basa su ciprofloxacina 400 mg/die ev per 7-14 giorni. Nella forma polmonare viene
affiancata da amoxicillina o altri chinolonici che superano la BEE (la ciprofloxacina non ha questa
caratteristica, pur essendo molto efficace in vivo.
La profilassi post-esposizionale si basa su:
ciprofloxacina 500 mg 2 volte al giorno o doxicillina 100 2 volte al giorno per 60 gg.
Oppure: Ciprofloxacina/doxicillina per 30 gg + 1 ciclo di vaccinazione
possibile effettuare la vaccinazione tramite vaccino vivo attenuato produttore di Ab protettivi: 0.5 ml
sottocute al giorno 0, 14, 28 poi a 6, 12, 18 mesi e successivamente ogni anno. Lefficacia del 92.5%.
M MA AL LA AT TT TI IA A D DI I L LY YM ME E
una malattia infettiva a decorso in pi fasi causata dalla Borrelia burgdorferi, trasmessa dalla puntura di
una zecca del genere Ixodes.
La Borrelia Burgdorferi stata responsabile di una epidemia del 1975 nell citt di Lyme e fu isolata nel
1981, appartiene al genere Spirocheta (che comprende Treponema, Borrelia e Leptospira).
Le Spirochete sono microorganismi di forma allungata avvolta a spirale con caratteristiche intermedie tra
batteri e protozoi. Sono gram -, asporigeni, acapsulati, mobili. Non sono coltivabili in vitro e sono visibili al
microscopio ottico (tranne il Treponema che richiede il microscopio a contrasto di fase) dopo colorazione
con impregnazione argentica o MGG nel caso della Borrelia.
La Borrelia burgdorferi microaerofilo flagellato, possiede una membrana citoplasmatica interna ed esterna,
la pi lunga, la pi sottile e quella con meno flagelli di tutte le Borrelie.
La trasmissione alluomo dellinfezione avviene tramite la puntura della zecca Ixodes che in Europa
predilige il clima caldo umido temperato, non oltre i 1200 m di altezza, specie vicino alle zone boschive.
Le zecche adulte che fanno un pasto breve parassitano i mammiferi mentre le zecche giovani (ninfe) che
fanno un pasto pi lungo parassitano i roditori. Poich la trasmissione della Borrelia richiede il contatto
prolungato i veri serbatoi dellinfezione sono i roditori.
La Borrelia si moltiplica nel punto di inoculo e quindi diffonde nel sottocutaneo e nei vasi.
Tramite la diffusione ematogena la Borrelia raggiunge diversi organi tra cui meningi, miocardio, retina,
muscoli, osso, fegato, milza e SNC.
Linvasivit del batterio causata alladesione sulla sua superficie del plasminogeno e del suo attivatore che
ne determina la trasformazione in plasmina che rappresenta una potente proteasi.
La risposta immunitaria tardiva (IgM dopo 6 settimane quindi IgG) e si hanno manifestazioni generali
indotte dal TNF e dallIL- e formazione di IC e crioglobuline.
La Borrelia negli individui non trattati in grado di persistere per anni nelle articolazioni, nella cute e nel
SNC.
Clinica
Il periodo di incubazione assai variabile: da 3 a 30 giorni.
Nei pazienti non trattati la malattia evolve caratteristicamente in 3 stadi (lantibioticoterapia instaurata a
qualsiasi livello pu modificare o sopprimere levoluzione):
1. Primo stadio
dura alcune settimane con autorisoluzione, caratterizzato dal tipico eritema cronico migrante che una
papula rossa che si espande formando una lesione anulare con bordi rilevati eritematosi e centro di colorito
accesso ad evoluzione vescicolare o necrotica.
La lesione calda e dolorabile ed presente linfoadenopatia regionale. Alcuni giorni dopo linsorgenza della
lesione primitiva nel 50% dei casi si osservano lesioni secondarie simili. La regressione spontanea e si
attua nellarco di qualche settimana.
81
presente inoltre febbre, malessere generale, cefalea e artromialgia.
2. Secondo stadio
Si presenta nei mesi successivi con alterazioni neurologiche: poliradiculonevrite, meningoradiculonevrite,
quindi meningite a liquor limpido, lieve encefalite, nevrite dei nervi cranici e mielite.
Nel 5% dei casi si verifica interessamento cardiaco con blocco A-V di grado variabile, miocardite e
pericardite.
Si ha inoltre astenia intensa, sintomatologia muscolo-scheletrica migrante soprattutto delle grandi
articolazioni (tipo monoartrite di breve durata).
La risoluzione clinica avviene in alcune settimane ma si possono avere recidive.
3. Terzo stadio (60% dei pazienti non trattati)
Dopo mesi o anni dallesordio dellinfezione compaiono poliartriti a decorso intermittente o cronico di
durata maggiore (anche 1 anno) con artrite erosiva (presenza nel liquido sinoviale di neutrofili e IMC) a
carico delle grandi/piccole articolazioni.
presente inoltre encefalomielite cronica demielinizzante progressiva con deficit del VII e VIII nervo
cranico (DD con sclerosi multipla) che interessa la memoria, lumore, il sonno ed il linguaggio.
Pu essere presente anche acrodermite cronica atrofizzante: lesione violacea che diventa quindi sclerotica ed
atrofica.
Diagnosi
La ricerca di IgM e IgG ha problemi di sensibilit e specificit: a causa della risposta tardiva dellospite si ha
positivit nella fase acuta del 40%, dopo 4 settimane del 70%, dopo 6 settimane del 90%. Le IgM e le IgG
vengono ricercate o con tecniche immunoenzimatiche o con il Western Blot.
Nella neuroborreliosi importante la ricerca degli Ab specifici nel liquor ed il rapporto tra Ig specifiche
liquor/ Ig specifiche sangue e Ig totali liquor/ Ig totali sangue:
se 1 significa che si ha passaggio di Ig attraverso la BEE mentre se > 1 significa che si ha produzione di
Ig in loco.
Questo importante per la DD con il tetano in cui non ci sono Ig specifiche nel liquor e non c loro
produzione locale.
Nellartrite si pu fare la ricerca del genoma batterico con PCR.
Terapia
Va fatta per 3-4 settimane (anche per 2 mesi nelle artriti)
doxiciclina 100 mg x 2 os 21-28 giorni
amoxicillina 500 mg x 4 os 20-30 giorni
cefuroxime 500 mg x 2 im 20-30 giorni
ceftriaxone 2 g im 14-28 giorni
penicillina 5.000.000 x 4 ev 30 giorni nelle fasi avanzate della malattia
LEPTOSPIROSI
una antropozoonosi sostenuta dalla Leptospira.
La Leptospira appartiene al genere delle Spirochete (poco colorabili con il metodo di Gram), visibile in
campo oscuro (tendono a ruotare su loro stesse) o con impregnazione argentica, ha crescita lenta in terreni
contenenti alcoli o acidi grassi a lunga catena.
Le forme patogene appartengono alla specie Leptspira interrogans che divisa in sierogruppi che hanno
lantigene somatico in comune e differiscono per gli antigeni di superficie.
I diversi sierogruppi sono correlati ad un diverso serbatoio animale:
o L. batavia: Micromys minutus porcinus
o L. icterohaemorragiae: ratto
o L. pomora: maiale
o L. canicola: cane
Gli animali sono portatori occasionali, transtitori o permanenti.
Nellanimale linfezione si localizza a livello dei tubuli contorti di II ordine e del bacinetto renale e si ha
quindi eliminazione delle Leptospire con le urine.
Le Leptospire sono in grado di sopravvivere a lungo anche per mesi nelle acque stagnanti, nelle risaie e nel
fango che vengono contaminati dalle urine infette.
82
Linfezione delluomo avviene accidentalmente per contatto con la cute bagnata soprattutto in soggetti che
permangono a lungo in acqua come pescatori, in cui si verifica macerazione della cute da parte dellacqua.
La penetrazione pu avvenire anche attraverso le mucose come le congiuntive.
Dalla cute le Leptospire invadono il torrente circolatorio dando luogo ad una prima fase setticemica quindi
compaiono gli Ab specifici e scompaiono le Leptospire dal sangue circolante, si verifica infatti
opsonizzazione con presenza di IC e clearance RE (che pu determinare sequele da IC).
La diffusione sistemica produce endotelite e vasculite sistemica; dopodich si passa alla fase di localizza-
zione dorgano.
Le Leptospire hanno un particolare tropismo dorgano per meningi, corticale renale (tubuli contorti distali)
e fegato.
La gravit della malattia dipende dal sierotipo interessato e varia da forme asintomatiche a forme letali.
Clinica
Il periodo di incubazione di 1-2 settimane.
Morbo di Weil (L. icterohaemorrhagiae)
Ha inizio brusco con brividi, febbre a 39-40, mialgie intense e diffuse, artralgie, cefalea, anorresia, nausea,
vomito, congiuntivite, bradicardia relativa ed epatosplenomegalia (DD con normale quadro settico).
Questa sintomatologia dura per 5-7 giorni poi la febbre scende per lisi e si ha un intervallo apiretico di 1-2
giorni dopo di che compare la fase itterica con ittero color arancio (perch allittero si associa
vasodilatazione periferica: rosso+gialloarancione) ed epatomegalia con modico incremento delle
transaminasi (d.d. epatite virale), incremento della fosfatasi alcalina e iperbilirubinemia indiretta (per
emolisi e deficit di captazione).
Laltro aspetto importante il danno renale con albuminuria, cilindruria (d.d. sindrome epatorenale),
microematuria, iperazotemia; spesso necessario ricorrere alla diagnosi.
Si possono avere anche manifestazioni emorragiche dovute a capillarite e piastrinopenia come epistassi,
petecchie,emorragie congiuntiveli o polmonite o ARDS o miocardite.
Si verifica quindi caduta della febbre per lisi dopo 14-20 giorni con regressione dellittero e
dellinsufficienza renale. Quadri gravi sono caratterizzati da stato stuporoso e IRC.
Sindrome meningea a liquor limpido (L. pomona, L. canicola, L. batavia)
Il decorso spesso bifasico con prima fase febbrile, poi miglioramento e quindi seconda fase con febbre e
sintomi meningei. Essendo una meningite a liquor limpido va distinta da quelle ad eziologia virale: in questo
caso la patogenesi da IMC e non da azione diretta della Leptospira, che non presente.
presente cefalea intensissima, mialgie intense ed eventualmente esantema, e congiuntivite concomitante.
La durata di circa 10 giorni.
Forme afebbrili pure
Il decorso aspecifico, prevalgono le mialgie e vi una lieve sofferenza epatica. La diagnosi per lo pi
retrospettiva anche perch sono a risoluzione spontanea.
Diagnosi
presente leucocitosi neutrofila e incrmento della VES, aumento di CPK e FA.
Lemocoltura positiva nella fase acuta mentre dopo 2-3 settimane lisolamento delle Leptospire va fatto
nelle urine.
Le indagini sierologiche si basano su prove di agglutinazione: la sieroconversione per tardiva, in quanto
richiede fino a 30 giorni.
Tecniche ELISA sono in grado di evidenziare IgM specifiche anche in 3-4 giornata.
Terapia
La terapia tanto pi efficace quanto pi precoce. Si basa su penicilline (in alternativa cloramefenicolo o
tetracicline), ma lefficacia non comprovata nella fase tardiva della malattia.
B BR RU UC CE EL LL LO OS SI I
Zoonosi trasmessa dagli animali infetti. La malattia non ha caratteristiche cliniche estremamente specifiche e
ha molti sinonimi in base alla localizzazione geografica (febbre mediterranea, maltese, di Gibilterra, di
Cipro) o ai caratteri della febbre (febbre ondulante) o per la relativa somiglianza con la malaria e il tifo (es.
tifo intermittente).
Eziologia
83
Le specie di brucella (cos chiamata dal medico inglese D. Bruce che la scopr a Malta nel 1887) patogene
per luomo sono 4: B. melitensis (la + comune, acquisita per lo pi dalle pecore e dai cammelli), B. abortus
(acquisita dai bovini), B. suis (dai maiali), B. canis (indovinate un po chi la trasmette).
Le brucelle sono molto resistenti allambiente esterno: ad es. sopravvivono 40 giorni nei terreni essiccati
contaminati da feci e urine, ancor di pi se c umidit; resistono bene anche al congelamento ma non dalla
bollitura, pertanto la pastorizzazione dei prodotti caseari una misura assai valida.
Epidemiologia
Lincidenza globale della brucellosi non facilmente decodificabile ma comunque una malattia ubiquitaria:
solo alcuni Paesi nordici, la Svizzera, la Repubblica Ceca e Slovacca, la Romania, il Regno Unito, lOlanda e
il Giappone. In Italia quindi presente.
Nei Paesi industrializzati si pensa possa essere fino a 26 volte pi diffusa di quanto dicano i casi notificati. I
maggiori fattori di rischio per lesposizione e il contagio sono il consumo di formaggi dimportazione, i
viaggi allestero e lesposizione professionale (lavorazione della carne e dei derivati del latte).
Le modalit di trasmissione sono molteplici: quella attraverso lingestione di alimenti infetti soltanto la pi
comune; infatti pu essere acquisito per via inalatoria dalla polvere di terreni contaminati o dal mantello
degli animali infetti, oppure attraverso soluzioni di continuo della cute, per autoinoculazione o attraverso la
congiuntiva.
Il contagio interumano diretto possibile attraverso la placenta, con lallattamento e, pi raramente con i
rapporti sessuali.
Patogenesi
La brucella ha una PANtropismo, con particolare predilezione per il sistema reticolo-endoteliale: essa infatti
viene fagocitata dai PMN e dai macrofagi attivati. infatti un parassita endocellulare, per cui pu sviluppare
una risposta infiammatoria granulomatosa, anche con aspetti di caseificazione, di necrosi e di ascessualizza-
zione. Tra le citochine prodotte una preponderanza di IL-2 protettiva perch stimola la sintesi di
interferone, che attiva i macrofagi. Al contrario lIL-10 dannosa perch limita lefficienza della CMI. Le
brucelle possono cos replicarsi indisturbate nei LN e nei tessuti del reticolo-endotelio in genere.
Clinica
Dal punto di vista clinico la brucellosi una malattia ostica da diagnosticare poich non ha punti fissi o
caratteristiche peculiari. Per es. lincubazione in genere di 1-3 settimane ma pu protrarsi anche per alcuni
mesi, per cui anche uneventuale rischio di esposizione presente in anamnesi va ponderato. I sintomi
esordiscono in maniera brusca (1-2 giorni) o graduale.
Tra i sintomi pi comuni vi sono:
febbre: non ha un andamento specifico ma pu presentare un certo ritmo circadiano, con temperatura
normale al mattino e elevata nelle ore pomeridiane e serali
brividi
sudorazione (sudore che sa di urina di topo)
cefalea
mialgia
artralgia: nella maggior parte dei casi si tratta di una poliartrite reattiva asimmetrica che interessa le
ginocchia, lanca e il cingolo scapolare; il liquido sinoviale ha i caratteri classici della flogosi
(abbondanza di PMN, ridotta concentrazione di glucosio e aumentata di proteine e ridotta viscosit)
ed positivo alla ricerca delle brucelle nella dei casi
anoressia e perdita di peso
dolore lombare: losteomielite brucellare colpisce pi comunemente le vertebre lombari, iniziando
dallestremit superiore del piatto vertebrale e da qui pu progredire fino a interessare lintero corpo
vertebrale e lo spazio discale
stipsi
odinofagia
tosse secca
come si vede, nessuno specifico di questa malattia e tutti quanti possono presentarsi da soli o associati a
uno o pi degli altri segni-sintomi compresi nellelenco, peraltro nientaffatto completo. Anche lE.O.
ingannevole in quanto i pazienti possono apparire s pallidi, con linfadenopatia, epatosplenomegalia, artrite,
84
orchiepididimite, rash cutaneo, soffi cardiaci o polmoniti. Altri per appaiono perfettamente normali e in
buona salute.
Altri danni dorgano
Cuore: si pu avere una pericardite, miocardite oppure unendocardite: questultima si sviluppa su valvole
precedentemente danneggiate ad es. per un RAA o per malformazioni congenite, e non clinicamente
distinguibile dalle altre endocarditi batteriche; in era pre-antibiotica costituiva la principale causa di decesso
per brucellosi. I medici devono indicare ai laboratori microbiologici il sospetto clinico di brucellosi sulla
base di dati anamnestici-clinici, poich sono necessari accorgimenti e terreni particolari per la coltura.
Vie respiratorie: modesta sindrome flu-like, laringodina, tonsillite e tosse secca; molto rari i casi di
polmonite, noduli multipli o solitari, ascesso polmonare ed empieva pleurico.
Tratto GE: lievi disturbi come vomito, nausea, stipsi o diarrea e dolore addominale acuto; uneventuale
biopsia epatica, peraltro mai eseguita per questo scopo, potrebbe mettere in evidenza granulomi non
caseficanti, ascessi suppurativi o infiltrazione da parte di cellule mononucleate. Lepatosplenomegalia
comune, talvolta accompagnata da ittero e movimento delle transaminasi.
Tratto genito-urinario: alla brucellosi sono state attribuite diverse affezioni quali lorichiepididimite, la
prostatite, la dismenorrea, gli ascessi tubo-ovarici, la salpingite e la cervicite nelle donne, la pielonefrite in
entrambi i sessi; urinocolture positive nel 50% dei casi.
SNC: la neurobrucellosi una manifestazione assai grave ma per fortuna infrequente; pu manifestarsi con
quadri di meningoencefalite, ascessi multipli cerebrali e cerebellari, la rottura di aneurismi micotici, la
mielite, la sindrome di Guillin-Barr, la lesione dei nervi cranici, lemiplegia e la sciatica. In particolare se
vengono interessati il III, IV e VI paio di nervi cranici si possono avere gravi danni oculari come neurite
retrobulbare, atrofia ottica e oftalmoplegia. Spesso sussiste ipertensione endocranica: il liquor
macroscopicamente variabile, da limpido a torbido e ad emorragico, con proteine e linfociti aumentati; la
Brucella pu essere isolata dal liquor.
Cheratiti, endoftalmiti, ulcere corneali e perfino distacco della retina sono possibili quando ci sia una
massiva contaminazione degli occhi.
Durante la gravidanza la Brucella pu trovarsi nella placenta e nel feto e causa frequentemente aborto.
Le manifestazioni endocrinologiche possibili comprendono la tiroidine, linsufficienza surrenalica e la
SIADH.
Diagnosi
Anche se lemocoltura risulta negativa, la diagnosi di brucellosi viene considerata certa in presenza di un
quadro clinico compatibile, di unesposizione probabile e dellaumento dei livelli di agglutinine brucellari;
occorre dire infatti che le brucelle, avendo un tropismo particolare per il SRE spariscono velocemente dal
circolo ematico per situarsi per lo pi a livello di fegato, milza e midollo osseo.
Gli antigeni usati per i testi sierologici sono cross-reagenti con le specie patogene di Brucella pi diffuse,
eccetto B. canis.
Nelle zone endemiche usuale il riscontro di elevati titoli anticorpali, per cui per confermare la diagnosi si fa
un ulteriore prelievo dopo 2-4 settimane per verificare un aumento del titolo: se sono elevate le IgM significa
che c stata unesposizione recente, mentre le IgG indicano uno stato di malattia attiva.
Il sospetto di brucellosi va indicato al microbiologo, poich le bottiglie per le emocolture vanno conservate
per un periodo prolungato, che pu raggiungere le 6 settimane. Il 50% delle emocolture e il 70% delle
sternomielocolture sono positive con i procedimenti appropriati.
La valutazione dei danni scheletrici si basa sulla radiografia convenzionale (mette in rilievo la presenza di
sclerosi ossea), sulla scintigrafia ossea (pi sensibile nel documentare zone di aumentata fissazione a livello
delle articolazioni sacroiliache), sulla TC e sulla RMN (pi accurate nella definizione dei danni vertebrali.
Terapia
Le linee guida prescrivono assolutamente limpiego di un solo farmaco per un periodo limitato di tempo,
perch questa strategia si associa ad alto tasso di recidiva.
Lo schema raccomandato prevede lassociazione di doxiciclina + un aminoglicoside per 4 settimane, seguita
da doxiciclina + rifampicina per 4-8 settimane. La rifampicina abbassa i livelli plasmatici di doxiciclina, per
cui va aggiustato il dosaggio oppure impiegato un sostituto come la netilmicina.
85
La meningite brucellare, molto grave, si tratta aggiungendo ai suddetti farmaci altri 2 come i fluorochinoloni
e le cefalosporine di III generazione (entrambi efficaci in vitro).
In gravidanza invece, per prevenire laborto si preferisce usare il cotrimossazolo.
Affezioni gravi come lendocardite possono richiedere la cardiochirurgia, per la rimozione di ascessi del
tronco aortico.
La terapia dovrebbe condurre alla remissione dei sintomi entro 4-14 giorni e la riduzione
dellepatosplenomegalia in 2-4 settimane; tuttavia i pazienti vanno seguiti clinicamente e sierologicamente
per 2 anni, effettuando emocolture ogni 3-6 mesi.
Prevenzione
Si pu intervenire sulla sorgente dinfezione, immunizzando gli animali e pastorizzando il latte. Il vaccino
umano usato solo nei Paesi dellex URSS, Cina e Francia nelle categorie professionali a rischio, nelle quali
ha marcatamente diminuito le infezioni, ma solo per un periodo di 2 anni.
Prognosi
Gi in era pre-antibiotica la letalit era bassa e per lo pi dovuta ad endocardite. Oggi le cause di morte sono
tutte ampiamente prevenibili, tuttavia rimane il pericolo di complicanze neurologiche e muscolo-scheletriche
permanenti. Alcune di esse come la sordit neurosensoriale potrebbero essere dovuti alla meningite ma anche
alla streptomicina
LEISHMANIOSI UMANA
Il genere Leishmania comprende numerose specie in grado di dare differenti forme cliniche; il tipo di
malattia che si sviluppa dipende infatti da:
fattori inerenti il parassita
invasivit
tropismo
virulenza
fattori inerenti lospite
tipo di risposta immune
3 sono le forme cliniche principali:
L. viscerale (in cui c un coinvolgimento generalizzato degli organi che fanno parte del SRE milza,
midollo e fegato): causata dalle specie L. donovani, L. infantum e L. cagasi
L. cutanea del vecchio mondo: L. tropica, L. major, L. aethiopica
L. cutanea del nuovo mondo: L. braziliensis, L. panamensis, L. mexicana ecc
Patogenesi
Linfezione viene contratta attraverso la puntura da parte del vettore: nella sede di inoculo sottocutaneo si
produce una piccola papula, quasi in apparente (evidenza clinica del granuloma). Dopodich levoluzione
dipende dalla complessa interazione tra virulenza parassitaria e risposta dellospite.
La Leishmania un parassita endocellulare dei macrofagi e come tale si replica al loro interno resistendo ai
sistemi di killing aspecifici. Luccisione del parassita possibile solo con lattivazione del macrofago ad
opera di una risposta immune specifica che si sviluppa nelle seguenti fasi:
infezione del macrofago produzione di Il-1 e TNF attivazione dei L.Th e differenziazione verso il
subset Th1 produzione da parte di questi di un vasto spettro di citochine, tra cui lIFN-g potenziamento
burst ossidativo macrofagico (aumento Nos, mieloperossidasi ecc)
Una risposta di tipo Th1 protettiva, mentre una di tipo Th2 dannosa, poich i L. Th2 producono 2
importanti citochine che bilanciano gli effetti innanzi visti:
IL-4: inibisce lattivazione e il killing macrofagico
IL-10: inibisce lespressione delle molecole di MHC-II sulle APC e inibisce la sintesi di citochine ad azione
differenziativi verso il subset Th1.
Limportanza del tipo di risposta dellospite stata compresa grazie ad evidenza sperimentali:
nel siero di pazienti con L. cutanea cronica distruttiva cerano elevati livelli di IL-4, mentre in quelli affetti
dalla forma localizzata erano preponderanti IL-2 e IFN-g
86
evidenza dellefficacia di Ab anti IL-4 in studi su L. sperimentale delle cavie
Come si noter le caratteristiche del microbo, localizzazione a parte assomigliano a quelle dei micobatteri e
non a caso la lesione anatomo-clinica fondamentale della leishmaniosi e il granuloma.
Microbiologia
Le Leishmanie (appartenenti alla famiglia delle Trypanosomatidae) sono protozoi asessuati (si moltiplicno
esclusivamente per scissione binaria longitudinale) dixeni (cio che compiono una parte del loro ciclo vitale
nellinsetto).
Le forme in cui si possono trovare sono:
promastigote: allungato, flagellato, presente nellintestino dellinsetto
amastigote: rotondeggiante, senza flagello, citoplasma blu e nucleo rosso
Epidemiologia
Il vettore rappresentato dai ditteri (moscerini) del genere Phlebotomus; serbatoio dinfezione sono invece i
cani, i piccoli roditori e, in India, luomo stesso, poich il vettore antropofilico. La malattia, pur nelle sue
varianti cliniche, endemica nella penisola arabica, in America Latina, nellAfrica equatoriale,
nellaltopiano del Tibet e nelle regioni mediterranee. In Italia in particolare sono interessate le isole, il
Gargano e la costa tirrenica.
Le categorie maggiormente a rischio sono i bambini di et inferiore ai 10 anni, i giovani e gli adulti solo se
sovraesposti al vettore per ragioni professionali o di altro motivo e, naturalmente, i soliti sfigati pazienti con
deficit dellimmunit, soprattutto quella cell-mediated.
Clinica
L. VISCERALE
Lincubazione di durata assai variabile: pu andare da 10 gg fino anche a 34 mesi, con una media di 3-8
mesi; spesso difficile da calcolare perch la lesione iniziale pu passare inosservata, essendo poco
appariscente. Dalla sede di inoculo per gli amastigoti diffondono per via ematogena e infettano gran parte
delle cellule del SRE, con interessamento multiorgano.
Anche lesordio graduale e subdolo, con malessere e altri sintomi aspecifici. Compaiono poi via via i
seguenti sintomi (non necessariamente tutti):
febbre (intermittente o remittente, con picchi bi-quotidiani, a volte con andamento pi bizzarro) in genere
ben tollerata
tosse
diarrea
epifenomeni emorragici (come epistassi, gengivorragie ecc)
importanti segni clinici di accompagnamento sono invece:
splenomegalia ingravescente, accompagnata da epatomegalia e linfadenopatia generalizzata
(espressione di uniperplasia diffusa del sistema reticolo-endoteliale)
leucopenia (con neutropenia relativa)
piastrinopenia
anemia (normocromica-normocitica, di natura multifattoriale: emolisi, infiltrazione midollare,
ipersplenismo, emodiluizione)
ipergammaglobulinemia (a base larga, di tipo policlonale, dovuta ad attivazione di molteplici stipiti
di L. B)
VES aumentata (spesso < 100 dopo 1 h)
La cute si presenta sottile e secca, con una sfumatura grigiastra.
Per queste stigmate cliniche occorre porre diagnosi differenziale con: leucemie/linfomi, sepsi, brucellosi
(altro parassita dei macrofagi con interessamento multiorgano), tifo bacillare.
Diagnosi
87
Esame diretto dellaspirato midollare per evidenziare i promastigoti (ben visibili perch lunghi e flagellati)
nelle cellule del SRE, oppure, se non si notano, sternomielocoltura su NNN (tipo di terreno).
Test sierologici (IF, ELISA)
L. CUTANEA DEL VECCHIO MONDO
Nota con diversi altri nomi, tra cui bottone doriente e piaga di Baghdad, rappresenta levoluzione della
papula che compare in sede dinoculo. Si distinguono 3 forme:
forma secca : L. tropica Lesione papulosa, rosso caminio, unica, estesa in profondit e in superficie (per
2-3 cm, con confini mal delimitabili), ad evoluzione necrotico-ulcerativa nel giro di qualche settimana
forma umida : L .major Lesione di maggiori dimensioni, pi scavata, ad evoluzione pi rapida e di
prognosi peggiore; il nome le stato conferito per la superficie ulcero-caseosa a carattere pi umido rispetto
alla forma secca
forma cutanea diffusa: in questo caso la lesione non si ulcera ma rimane papula o nodulo, intorno al quale
si formano invece lesioni satelliti e metastatiche (pi a distanza); predilige le aree cutanee pi fredde.
L. CUTANEA DEL NUOVO MONDO
3 forme:
cutanea localizzata: lesioni ulcerative (simili alla forma secca)
cutanea diffusa: lesioni papulo-nodulari (simile alla forma diffusa del vecchio mondo)
mucocutanea:
espundia: lesioni granulomatose necrotizzanti mestastatiche a carico di orofaringe, naso e trachea
ecc altamente destruenti (portano a mutilazioni gravi come quella del setto nasale); possono comparire
anche a distanza di tempo dalla lesione iniziale
pian bois: lesioni mucocutanee di aspetto verrucoso, prodotte dalla disseminazione per via linfatica
dei parassiti.
Terapia
Antimoniali pentavalenti come il PENTOSTAM (stibogluconato di sodio) e il GLUCANTIM (meglumine
antimoniato).
Hanno molti effetti collaterali nientaffatto trascurabili come anoressia, nausea/vomito/dolori addominali,
malessere, artromialgie ma soprattutto morte cardiaca improvvisa su base aritmica, dovuta ad allungamento
della ripolarizzazione (monitorare lintervallo QT e londa T.
Se non tollerati si pu usare lAmfotericina B (in soluzione glucosata al 5%, in intralipid o in forma
liposomale).
Le recidive comunque sono frequenti e, nei pazienti HIV+ sfiorano il 70-80%.
MALARIA
una malattia infettiva causata da protozoi del genere Plasmodium e trasmessa da zanzare del genere
Anopheles.
Il Plasmodium un protozoo parassita che svolge il suo ciclo biologico tra 2 ospiti:
1. Un vertebrato in genere rappresentato dalluomo che rappresenta lospite intermedio in cui compie la
riproduzione asessuale o schizogonia (tramite cariodieresi e citodieresi)
2. La zanzara che rappresenta lospite definitivo in cui si svolge la riproduzione sessuale o sporogonia
Epidemiologia
Vi sono 4 generi di Palsmodium: Falciparum, Vivax, Ovale e Malariae.
Linfezione si contrae principalmente per puntura dellAnopheles ma anche tramite trasfusioni di sangue
(malaria post-trasfusionale), aghi e siringhe contaminate (malaria dei TD) e passaggio transplacentare.
stata descritta anche una malaria aeroportuale per infezione da zanzare trasportate da aerei provenienti da
zone endemiche.
Vi un incremento delle infezioni nel tempo a causa dellincremento dei viaggi e della diffusione delle
resistenze.
Il P. Vivax endemico in America centrale e del Sud ed in Asia, il P. Malariae in queste zone ed anche in
Africa, il P. Falciparum ed Ovale in Africa.
Il P.Falciparum rappresenta il 90% dei plasmodi africani, massima endemicit nella savana e nella foresta.
88
Il 95% degli Africani portatore del P.Falciparum, la malria in Africa la prima causa di morte soprattutto
in et pediatrica.
La distribuzione dellanemia falciforme, delle talassemia e del deficit di G6PD suggeriscono che queste
malattie comportino una protezione contro la Malaria e ci ha una motivazione fisiopatologia soprattutto
nel caso della malaria perniciosa.
Il P.Vivax si trova anche in zone temperate, in quanto la presenza degli ipnozoiti permette la sopravvivenza
parassitaria anche in inverno quando manacano gli insetti vettori, il P.Falciparum al contrario si trova solo in
zone con presenza del vettore per tutto lanno (mancano gli ipnozoiti).
Patogenesi
I plasmodi sono parassiti endocellulari il cui ciclo biologico si divide in diversi stadi:
1. fase schizogonica esoeritrocitaria o epatocitaria
la femmina dellAnopheles tramite puntura inietta gli sporozoiti presenti sulle sue ghiandole salivari i quali
dal sangue raggiungono il fegato e penetrano negli epatociti allinterno dei quali si trasformano in schizonti
da cui originano un certo numero di merozoiti che passano in circolo (1 schizonte epatocitario da 10
3-4
merozoiti).
Una parte degli sporozoiti di P.Vivax ed Ovale entrano in una fase latente allinterno degli epatociti sotto
forma di ipnozoiti i quali sono responsabili di recidive a distanza (anche dopo 6-11 mesi).
2. fase schizogonica intraeritrocitaria
i merozoiti penetrano nei globuli rossi e si trasformano al loro interno in trofozoiti ad anello con castone cos
chiamati per la presenza al loro interno di un vacuolo allinterno del quale viene degradata lHb. I parassiti
infatti ricavano energia a spese della cellula ospite. LHb viene degradata e leme viene trasformato in
emozina, un pigmento bruno che viene immesso nel sangue e viene fagocitato dai PMN.
Il trofozoita quindi si trasforma in schizonte da cui originano numerosi merozoiti che lisano leritrocita e si
riversano allesterno andando a parassitare altri eritrociti (1 schizonte eritrocitario da 24-32 merozoiti).
Il ciclo schizogonico si ripete ogni 48 nella terzana e ogni 72 nella quartana e termina con la lisi degli
eritrociti che libera i parassiti ed il pigmento malarico che funziona da pirogeno endogeno causando i
caratteristico ascesso febbrile.
3. fase gametogonica
dopo alcuni cicli schizogonici i merozoiti allinterno degli eritrociti si differenziano nelle forme sessuate
rappresentate dal macrogametocita e dal microgametocita (questo rappresenta lunico stadio infettante per
lAnopheles femmina).
4. fase sporogonica
lAnopheles femmina durante il suo pasto ematico acquisisce i gemetociti che si trovano allinterno dei
globuli rossi i quali a livello dello stomaco fuoriescono e diventano sessualmente maturi producendo
macrogameti (femminile) e microgameti (maschile).
Avviene quindi la fecondazione del macrogamete da parte del microgamete a formare uno zigote che si
trasforma in oocinete e quindi in ovocisti che da luogo a numerosi sporozoiti che migrano nelle ghiandole
salivari della zanzara.
Caratteristiche peculiari dei diversi tipi di Plasmodium:
Falciparum Vivax Ovale Malariae
Eritrociti non modificati Eritrociti ingranditi e
scolorati
Eritrociti lievemente
aumentati di volume
Eritrociti tendono a
diminuire di volume
Trofozoiti anulari con 1-2
castoni
Trofozoiti anulari con 1
castone
Trafozoiti anulari con 1
castone
Trofozoiti anulari con
castone
No granulazioni, in
qualche caso macchie di
Maurer, rosa-scuro
Granulazioni
intraeritrocitaria rosa fini
(granuli di Schuffner)
Granulazioni color
porpora (granuli di
James)
No granulazioni
Parassitemia elevata
3-30% anche >1
trofozoita per gr
Parassitemia < 2%
1 trofozoita per gr
Parassitemia < 1% Parassitemia bassa < 1%
Schizonte con 12-24
merozoiti
Schizonte con 16-24
merozoiti
Schizonte a banda
trasversale
Gametofiti a sigaro o a
banana
Gametofiti rotondeggianti Gametofiti piccoli
89
La risposta immunitaria di tipo umorale indotta dalla presenza in circolo di merozoiti e schizonti eritrocitari
(non le forme epatiche latenti) si instaura lentamente e limita lincremento della parassitemia ma non
conferisce protezione nei confronti dellinfezione, limmunit permane soltanto se la stimolazione antigenica
sempre rinnovata tramite reinfezioni come accade nei soggetti che si trovano in aree endemiche in si hanno
spesso infezioni asintomatiche.
Tale situazione detta premonizione e pu essere persa quando i soggetti si allontanano dalla zona di endemia
per lunghi periodi di tempo.
Il P.Falciparum lunico parassita malarico che produce malattia microvascolare.
Nelle emazie parassitate infatti compaiono delle estroflessioni di membrana sotto forma di protuberanze che
determinano citoaderenza allendotelio (lespressione di recettori endoteliali TNF dipendente) con danno
del microcircolo e sequestro in periferia delle emazie dovuto anche alla mire deformabilit delle emazie
parassitate.
Il sequestro periferico protegge il parassita dalla rimozione dal circolo ad opera del filtro splenico e dal
danno ossidativo per passaggi ripetuti attraverso il letto capillare polmonare a pO2 elevata.
In caso di anemia falciforme il sequestro delle emazie facilita la loro falcemizzazione (dovuta alla riduzione
della pO2) che determina la rottura delleritrocita con liberazione del parassita.
In questo modo lanemia Falciforme protegge dallinfezione severa complicata da P-Falciparum ma non da
altri plasmodi in cui non si ha il sequestro in periferia.
La malaria da P.falciparum caratterizzata inoltre da una elevata parassitemia che determina una maggiore
estensione e gravit della malattia mucrovascolare e una maggiore severit degli effetti metabolici che sono
rappresentati da:
o ipoglicemia: per deplezione del glicogeno epatico, consumo di glucosio da parte dei parassiti,
liberazione di TNF (anche liberazione di insulina in caso di terapia con chinino o chinidina)
o perossidazione dei lipidi causata dal ferro libero che determina formazione di radicali dellO2
o acidosi lattica dovuta alla glicolisi anaerobia nei tessuti in cui gli eritrociti parassitari interferiscono
con il microcircolo e dalla produzione da parte del parassita
nellinfezione da P. Vivax ed Ovale che parassitano soltanto le emazie vecchie la parassitemia limitata
dalla richiesta di emazie giovani e lemolisi determina reticolocitosi.
Nella malaria da P.Malariae il parassita pu persistere nel sangue fino a 30 anni e le manifestazioni sono
dovute alla formazione di IC.
Clinica
La gravit clinica della malaria dipende dalla specie di plasmodi, dalla carica parassitaria e dalla situazione
immunologica specifica dellospite.
I fattori legati allospite sono rappresentati dalla funzione di filtro operata dalla milza (in individui
splenectomizzati la malattia decorre in modo pi grave) e dal sistema HLA (HLABw53 con polimorfismo
del promoter per il TNF proteggente).
Il periodo di incubazione di 10-30 giorni (10-14 per P. Vivax, Ovale e Falciparum e 21-30 per P. Malariae).
Inizialmente presente febbre irregolare preceduta da brivido con nausea vomito, cefalea, mialgia,
alterazioni del sensorio e ipotensione. I sintomi sono causati dallattivazione dei macrofagi e dalla
produzione di citochine in particolare TNF. presente anche epatosplenomegalia dovuta alliperplasia del
SRE in cui vengono distrutte le emazie parassitate. Pu essere presente anemia emolitica.
Dopo 2-3 cicli schizogonici si verifica la sincronizzazione del ciclo parassitario (poich temperature > 40
sono schizonticide) che determina la febbre tipica:
fase algida con brividi squassanti e freddo intenso
puntata febbrile
defervescenza con sudorazione
le puntate febbrili si ripetono ogni 48 ore per P. Falciparum, Ovale e Vivax (terzana) e ogni 72 ore per P.
Malariae (quartana).
Levoluzione se il primo episodio non viene trattato diversa a seconda della specie:
o P.Vivax e Ovale: recrudescenza (<8 settimane) o recidive (> 24 settimane) con sintomatologia pi
lieve, febbre caratteristica fin dallinizio e splenomegalia presente da subito
o P.Malariae: glomerulonefrite e sindrome nefrosica dovute ad IC
o P.Falciparum: guarigione o forme perniciose
La malaria perniciosa caratterizzata da:
90
o Alterazioni neurologiche fino al coma dovute a alterazioni del microcircolo cerebrale, ipoglicemia,
acidosi lattica, febbre elevata e liberazione di NO che compensa il danno atossico con
vasodilatazione ma determina inibizione della neurotrasmissione
o Anemia con Hb < 7g causata dallemolisi e dallinibizione dellemopoiesi causata dal TNF
o Edema polmonare (ARDS) causato dal TNF
o Insufficienza renale con oligoanuria, iperazotemia, emoglobinuria e proteinuria causata dalle
alterazioni microcircolatoria e dallemoglobinuria dovuta allemolisi (necrosi tubulare acuta da
pigmenti motivo per cui la malaria perniciosa chiamata anche black water fever)
o Ipoglicemia, alterazioni idroelettrolitiche, leucocitosi neutrofila
o Febbre continua, tachicardia e shock
o Ittero emolitico (iperbilirubinemia indiretta dovuta a emolisi)
o Alterazioni intestinali con crampi addominali, vomito e diarrea
Diagnosi
Si basa sulla dimostrazione del parassita allesame diretto dello striscio di sangue durante il picco febbrile,
che da anche un orientamento sulla specie di Plasmodium in base a:
o Numero di castoni nei trofozoiti
o Numero di trofozoiti nel globulo rosso
o Parassitemia
o Morfologia dei globuli rossi
Si pu fare anche la ricerca di Ab specifici tranne che nelle zone endemiche, dove chiaramente tutti gli
individui li possiedono.
Terapia
La scelta della terapia in funzione della zone di acquisizione della malattia: solo in Egitto, Messico e
Arabia non presente clorochino-resistenza.
1. Malaria da P.Vivax, Ovale Malariae (Falciparum sensibile alla clorochina)
Clorochina 600 mg per os, 300 mg dopo 6 ore, 300 mg dopo 24 ore, 300 mg dopo 48 ore
In caso di P.Vivax o Ovale anche primachina (che in grado di distruggere le forme epatiche) 15 mg/die
per 14 giorni, importante saggiare i pazienti per il deficit di G6PD (se G6PD < 10% non va usata
primachina, se 10-60% 45 mg/wK per 8 wK?). La primachina non va usata in donne in gravidanza e in caso
di malaria da trasfusione dal momento che non si sviluppa il ciclo esoeritrocitario epatico.
2. Malaria da P.Falciparum clorochino-resistente
Meflochina 1250 mg una tantum o meflochina 750 mg + 500 mg dopo 6 ore + 250 mg dopo 12 ore
Oppure chinino 650 mg x 3 per 7 giorni + doxicillina 100 mg x 2 per 7 giorni o chinino 650 mg x 3 per 7
giorni + fansidar 3 cpr una tantum
Oppure artesunato 4 mg/Kg al giorno per 3 giorni + meflochina (doxicillina in zone meflochina-resistenti)
in zone chinino-resistenti.
3. Malaria perniciosa
Chinino ev 600 mg x 3 (non pu essere somministrato per os a causa di alterazione della coscienza) +
doxicillina 100 mg x 2 per 10 giorni
La doxicillina da problemi di fotosensibilizzazione che rappresenta quindi un problema nei viaggi in zone
tropicali.
4. Malaria in gravidanza
Chinino + clindamicina 450 mg x 3
La profilassi si basa su:
prevenzione antivettoriale: evitare la permanenza allestterno dopo il tramonto, zanzariere, condizionatori
daria, emanatori di vapori al pietro (insetticida), insetticidi spray e repellenti cutanei da applicare
ripetutamente sulle zone cutanee esposte
chemioprofilassi da una settimana prima a 4 settimane dopo la fine dellesposizione:
clorochina 300 mg alla settimana (in zone non a rischio di esposizione al P.Falciparum clrochino-resistente)
controindicato in donne in gravidanza e bambini < 1 Kg.
Meflochina 250 mg alla settimana in zone a rischio per P.Falciparum clorochino-resistente o in alterantiva
doxicillina 100 mg al giorno.
91
TOXOPLASMOSI
un infezione causata da Toxoplasma Gondii ubiquitaria in tutto il mondo ed estremamente diffusa.
Decorre nella maggior parte dei casi asintomatica ma la sua rilevanza clinica riguarda le forme congenita e
dellimmunodepresso.
Il Toxoplasma Gondii appartiene al genere Amicoplexa, classe Sporozoi, sottoclasse Coccidi ed un
parassita endocellulare dixene che compie il suo ciclo biologico tra:
ospite definitivo: gatto in cui si svolge la fase sessuata (sporogonia)
ospite intermedio: animali tra cui luomo in cui si svolge la fase asessuata (schizogonia)
il ciclo biologico del toxoplasma avviene in 3 fasi:
1. fase intestinale nel gatto
il gatto ingerisce una oocisti infettante che si divide in numerosi trofozoiti i quali a livello dellintestino del
gatto si trasformano in schizonti, merozoiti e quindi micro e macrogametociti che danno luogo ai gameti.
Il microgamete quindi feconda il macrogamete dando luogo ad uno zigote che quindi va a costituire loocisti
che viene eliminata con le feci.
2. fase esogena nellambiente
le oocisti sono una forma di resistenza in grado di sopravvivere per mesi nelle feci o nel suolo.
Lingestione delloocisti da parte del gatti fa ricominciare il ciclo.
3. fase endogena extraintestinale nelluomo
luomo ingerisce la cisti infettante il cui involucro protettivo viene digerito dai succhi gastrici e si ha la
liberazione degli sporozoiti che penetrano e si moltiplicano nelle cellule epiteliali dellintestino dando luogo
ai merozoiti che per via linfatica ed ematica (parassitemia) raggiungono il sistema RE ed in particolare i
linfonodi dove si verifica iperplasia follicolare con gruppi di istiociti epitelioidi ai margini dei centri
germinativi e cellule monocitarie.
I merozoiti quindi quindi parassitano i macrofagi allinterno dei quali si trasformano in tachizoiti che
rappresentano la forma proliferativa responsabile della distruzione tessutale.
La risposta immune dellorganismo blocca la replicazione dei parassiti trasformandoli in bradizoiti che
permangono nel muscolo striato, nellocchio e nel SNC in fase di latenza sotto forma di cisti.
Nei pazienti immunodepressi questa forma latente si pu riattivare.
Per il controllo dellinfezione sono fondamentali sia limmunit cellulo-mediata che limmunit umorale.
Il toxoplasma un parassita intracellulare che riesce a sopravvivere allinterno della cellula parassita tramite
la formazione di un vacuolo parassitoforo e linibizione della fusione con il lisosoma.
I parassiti opsonizzati penetrano nei macrofagi tramite il recettore FcR, linvasione attiva dei macrofagi
attiva il killing intracellulare.
I linfociti CD4+ svolgono un ruolo centrale nella risposta immune in quanto secernono IL2 che attiva le
cellule NK (abili nel killing diretto del parassita) e stiomola la produzione di INF che aumenta il killing
macrofagico.
Svolgono un ruolo importante anche i linfociti CD8+ e le cellule LAK in grado di distruggere le cellule
parassitate.
LIL-4 e IL-10 invece riducono il killing macrofagico.
La trasmissione dellinfezione pu avvenire atraverso:
- ingestione di carne cruda o poco cotta contente cisti
- ingestione di oocisti presenti nelle feci di gatto
- trasmissione transplacentare
- trasfusione di sangue (donatore in fase acuta con parassitemia)
- trapianto di organo
Clinica
Toxoplasmosi acquisita del soggetto immunocompetente
Nel 90% dei casi evolve in modo asintomatico mentre nel 10% dei casi si ha un quadro clinico simil-
mononucleosi con linfoadenopatia, febbre ed astenia.
La linfoadenomegalia generalizzata o pi spesso localizzata a livello cervicale.
Toxoplasmosi del soggetto immunodepresso
Nel paziente immunodepresso in particolare con AIDS si pu avere la riattivazione dellinfezione latente con
diversi quadri clinici:
toxoplasmosi cerebrale
si pu manifestare con meningite, meningoencefalite, encefalomielite o encefalite.
92
Le lesioni sono multiple e focali e la localizzazione alla giunzione corticomidollare.
Alla TC cranio sono presenti lesioni ipodense, con effetto massa, edema perilesionale e che prendono il
mezzo di contrasto in periferia.
toxoplasmosi polmonare
indistinguibile dalla polmonite da Pneumocystis Carinii.
toxoplasmosi oculare
relativamente infrequente nei pazienti con AIDS.
Toxoplasmosi congenita
Linfezione acuta in gravidanza importante per il rischio di trasmissione al feto.
La trasmissione al feto per via transplacentare si verifica solo se linfezione primaria avviene dopo il
concepimento e cio durante la gestazione.
Il rischio di trasmissione :
25% 1 trimestre: aborto, malformazioni congenite
40% 2 trimestre: morte intrauterina e forme connatali
60% 3 trimestre: neonato infetto apparentemente sano
clinicamente le manifestazioni della toxoplasmosi congenita si distinguono in:
forme maggiori ad esordio clinico neonatale (fetopatia)
- encefalomielite con tetrade di Sabin: idrocefalo, corioretinite, calcificazioni
cerebrali, ritardo mentale
- toxoplasmosi generalizzata: ittero, epatosplenomegalia, manifestazioni cutanee e
disordini ematologici
forme minori ad esordio clinico precoce
- forme oculari isolate
- forme neurologiche localizzate
- forme itteriche isolate
forme ad esordio clinico tardivo
- forme neurologiche (ritardo psicomotorio, sindromi convulsive)
- corioretiniti
la forma oculare pu essere sia congenita (nella maggior parte dei casi) che acquisita.
caratterizzata da corioretinite o panuveite monolaterale o bilaterale presente alla nascita o a distanza di
tempo (il secondo occhio pu essere interessato anche a distanza di 20 anni).
Sono frequenti le recidive.
Diagnosi
essenzialmente sierologica tramite toxo-test.
Il Dye-test (incubazione del siero del paziente con toxoplasma per vedere leventuale neutralizzazione da
parte di Ab) stato soppiantato dallimmunofluorescenza diretta.
importante la ricerca di IgM e IgG prima e subito dopo il concepimento.
In caso di sieronegativit la donna a rischio di contrarre linfezione durante la gravidanza (controllo
sierologico ogni mese).
In caso di sieropositivit importante valutare il titolo di IgM e IgG:
- infezione pregressa: assenza di IgM e presenza stabile di IgG
- infezione in atto: presenza di IgM e IgG (le IgM rimangono fino ad 1 anno dallinfezione)
in caso di sospetta infezione congenita si fa la ricerca di IgM nel sangue cordale tramite funicolocentesi e poi
nel siero del neonato.
La presenza di IgM indica infezione del feto in quanto le IgM al contrario delle IgG non attraversano la
barriera placentare e quindi sono prodotte dal feto.
Si possono inoltre ricercare le sequenze di DNA specifiche per toxoplasma tramite PCR nel fluido
amniotico.
Terapia
In caso di diagnosi di toxoplasmosi in gravidanza va fatta terapia con spiramicina 2g al giorno fino al parto.
La toxoplasmosi nel soggetto immunocompetenti non necessita di terapia.
La terapia del paziente immunodepresso consiste in:
regime standard: pirimetamina 200 mg poi 50 mg die + acido folinico 10-20 mg die + sulfadiazina 4-6 g
die (4 dosi) / clindamicina 600 mg x 4 die.
Alternativa: cotrimoxazolo 120-160 mg x 4 die (o claritromicina, dapsone, pirimetamina).
93
importante la prevenzione dellinfezione nella donna in gravidanza che si basa sullevitare iil contatto con i
gatti, astenersi dal contatto con carne cruda o poco cotta, lavaggio ccurato di frutta e verdura che potrebbero
contenere oociti e monitoraggio sirologico.
M ME EN NI IN NG GI IT TI I
Malattie infiammatorie delle meningi e dello spazio subaracnoideo caratterizzate da un corteo di segni clinici
( sindrome meningea) e, sul piano laboratoristico da un aumento di leucociti nel liquor (pleiocitosi).
Laffezione pu avere andamento acuto (< 28 giorni), subacuto e cronico.
Sindrome meningea
Il riscontro allEO dei segni clinici della sindrome meningea (alcuni, non necessariamente tutti) una
condizione necessaria per fare diagnosi di meningite.
Possiamo dividere le manifestazioni cliniche in 4 gruppi:
Segni di irritazione delle terminazioni nervose (cefalea, rigidit nucale, segno di Kernig e di Brudzinski,
Lasegue +, addome a barca, decubito a cane di fucile)
Segni di ipertensione endocranica (cefalea, vomito centrale a getto, bradicardia discordanza del polso
arterioso, papilla da stasi)
Segni di irritazione dellencefalo (delirio confuso, fotofobia, psicrofobia, convulsioni, sonnolenza, stupor,
coma)
Segni focali di deficit neurologici (paralisi dei nervi cranici soprattutto il 4, 6 e 7 paio, emiparesi,
afasia, alterazioni del campo visivo) Il deficit del 6 paio di n.c. fortemente suggestivo di aumento della
PIC.
Disturbi di tipo neurovegetativo (ritenzione urinaria fino al globo vescicole, respiro di Cheine-Stokes)
in caso di sindrome meningea (meningismo), la rigidit nucale pu essere lunico segno presente. Daltra
parte invece essa estremamente rara da riscontrare nei bambini.
Esame del liquor (rachicentesi lombare in L3-L4)
Permette di differenziare, indipendemente dalla loro eziologia, le seguenti condizioni:
meningismo
liquor con aspetto normale (ad acqua di roccia)
assenza di pleiocitosi liquorale (<6/mm
3
)
nessuna alterazione dei parametri biochimici
PIC aumentata (espressione di una condizione di irritazione dei plessi coriodei su base tossica o
tossinfettiva)
meningite sierosa
liquido limpido o lievemente citrino, smerigliato
pleiocitosi liquorale (con prevalenza di monociti)
glicorrachia normale/diminuita
protidorrachia normale/aumentata
meningite purulenta
liquor purulento, torbido
pleiocitosi neutrofila
glicorrachia diminuita
protidorrachia aumentata
PIC aumentata
emorragia subaracnoidea
liquor ematico (la DD con puntura traumatica sia fa tramite la conta differenziata tra leucociti ed emazia in
caso di lesione traumatica di una vaso inoltre il liquor si schiarisce progressivamente per lemostasi a livello
del vaso lesionato dallago)
le meningiti a liquor torbido (con presenza di + di 2000 x 106 leucociti/l), soprattutto se con glicorrachia
inferiore al 23% della glicemia e protidorrachia superiore a 2,2 g/l sono ad eziologia batterica nel 99% dei
casi.
Nelle meningiti a liquor limpido si pone invece il problema di differenziare le forme virali da quelle
batteriche (soprattutto quella tubercolare). La DD possibile, ma non certa, solo in base alla glicorrachia, il
cui valore normale dovrebbe essere il 50-66% della glicemia misurata nello stesso momento.
94
1. Meningiti sierose a glicorrachia normale:
virali (compresa quella da HIV)
da vicinanza (ad un focolaio infettivo)
batteriche (Toxoplasma, Chlamydie/Rickettsie, Leptospire, B. burgdorferi)
2. Meningiti a glicorrachia diminuita
tubercolare
neoplastica (frequentemente emorragica)
micotica (C. neoformans, H. capsulatum)
batterica (brucelle, salmonella, treponemi e tutte le meningiti batteriche parzialmente trattate)
MENINGITE BATTERICA
Malattia infiammatoria su base infettiva della pia madre, dellaracnoide, e dello spazio subaracnoideo attorno
allencefalo, al MO e ai nervi ottici. Coesiste quasi sempre una ventriculite.
Epidemiologia
Resta una malattia con unincidenza e una mortalit non trascurabile, soprattutto nei paesi a basso standard.
La frequenza con cui si isolano le varie specie batteriche responsabili correlata allet (vedi tabella). N.
meningitidis comunque rappresenta lunico agente causale importante di meningite batterica epidemica.
Lintroduzione del vaccino contro lHaemophylus influenzae di tipo B ha ridotto lincidenza delle infezioni
invasive, ivi compresa la meningite, ma sono aumentati i casi dovuti alla Listeria e agli aerobi G-.
Eziologia
Quasi tutti i casi provocati da H. influenzae si manifestano in et compresa tra 1 mese e 6 anni (nei soggetti
pi anziani solo in presenza di condizioni predisponesti come sinusiti, otiti, polmoniti, trauma cranico con
liquorrea, diabete mellito e altri deficit immunitari. In genere la meningite legata allinvasione sistemica del
batterio residente a livello del nasofaringe, analogamente a quanto succede per la N. meningitidis in individui
con deficit della properdina o delle componenti terminali del C.
La meningite pneumococcica la forma che si riscontra pi frequentemente negli adulti (ma non dopo 60
anni); essa si associa frequentemente a focolai infettivi a distanza (polmonite, otite media, sinusite,
endocardite). Il tasso di mortalit alto, 19-30%, soprattutto in presenza di deficit dell'immunit umorale
(splenectomia, mieloma multiplo, ipogammaglobulinemia).
La Listeria rende conto solamente di una piccola % dei casi, tutti per con mortalit elevata in neonati,
anziani, alcolisti e immunodepressi; pu dare gravi epidemie di origine alimentare.
I bacilli aerobi G- costituiscono unimportante causa nei neonati e negli anziani, ma i casi di infezione,
perlopi di origine ospedaliera, sono in aumento, soprattutto in soggetti debilitati, alcolisti e diabetici.
La meningite da S. aureus piuttosto rara, tuttavia pu manifestarsi come conseguenza della contaminazione
di shunt liquorali oppure secondariamente a endocardite infettiva.
Patogenesi
I batteri possono raggiungere delle meningi in diversi modi:
per contiguit attraverso focolai infettivi viciniori (otiti, sinusiti, mastoiditi) - meningite da vicinanza
direttamente dall'esterno (traumi cranici con deiscenza meninge e liquorrea)
manovre invasive
disseminazione ematogena (la pi comune)
I momenti patogenetici quindi sono:
colonizzazione del naso faringe: fimbrie adesive del meningococco, proteasi attive sulla IgA, danno a carico
delle cellule ciliate
invasione del circolo ematico: il meningococco penetra attraverso un processo di endocitosi, mentre
H.influenzae supera le giunzione serrate
batteriemia: i batteri patogeni esprimono sulla loro superficie un polisaccaride capsulare che permette loro di
sfuggire alla mia alternativa del complemento dell'ospite
invasione meningea: la sede e il meccanismo attuato dai batteri non sono ben noti; probabilmente avviene o a
livello dei seni venosi o a livello dei plessi corioidei, grazie all'elevato flusso ematico e alla presenza di
capillari finestrati
sopravvivenza nello spazio subaracnoideo: facilitata dall'inefficienza dei meccanismi di difesa umorali
dell'ospite, quali:
rapporto Ig siero:liquor = 800:1
95
frazioni del C assenti (distrutti da proteasi batteriche?)
deficit fagocitarlo nel liquor per difetto dellopsonizzazione e della capacit battericida)
L'infiammazione dello spazio subaracnoideo, indotta dalla parete cellulare dei batteri in G+ e dallLPS di
quelli G-, si rendere responsabile di una serie di conseguenze fisiopatologiche che determinano la sindrome
clinica:
aumento della permeabilit della BBB (Brain Blood Barrier)
edema cerebrale
aumento delle resistenze al deflusso del liquor
vasculite cerebrale/ diminuzione del flusso ematico/ perdita dell'autoregolazione
aumento della PIC
La pleiocitosi neutrofila rappresenta una caratteristica fondamentale di infiammazione del liquor, ma non
nota la via attraverso cui i neutrofili lo raggiungono, in quanto la presenza di molti dei fattori di adesione
endoteliali non ancora stata dimostrata nell'endotelio cerebrale. I leucociti liquorali causano un aumento
della permeabilit della BBB nella fase tardiva della malattia, tramite la produzione di mediatori
infiammatori come IL-1, TNF e/o prostaglandine.
Laumento della PIC causato in primo luogo dalla comparsa di edema cerebrale, che pu essere:
1. vasogenico: deriva prevalentemente dallaumento della permeabilit della BBB
2. citotossico: dovuto a rigonfiamento delle cellule, legato alla liberazione di fattori citotossici da
parte dei PMN o dei batteri stessi
3. interstiziale: legato allostruzione delle normali vie di deflusso del liquor
lipertensione endocranica pu derivare anche da accumulo di essudato fibrino-purulento che interferisce con
il riassorbimento a livello delle granulazioni aracnoidee.
ledema diffuso e laumento della PIC possono causare pericolose erniazioni cerebrali.
La perdita dellautoregolazione del flusso ematico cerebrale comporta un rischio maggiore di lesione
cerebrale legato a unipotensione transitoria. La diminuzione del flusso produce localmente ipossia, acidosi
lattica liquorale che, insieme agli intermedi reattivi dellO
2
possono determinare encefalopatia.
La somministrazione di inibitori della NOs inducibile in animali da esperimento ha ridotto i danni da
eccitotossicit e anche le altre alterazioni fisiopatologiche.
Clinica
Vale quanto detto per la sindrome meningea. In pi dell85% dei pazienti i sintomi desordio sono
rappresentati da febbre, cefalea e rigidit nucale, con segni variabili di disfunzione cerebrale.
Accessi epilettici ripetuti si riscontrano pi frequentemente nella meningite pneumococcica.
La comparsa di deficit neurologici focali ed encefalopatia pu indicare unischemia corticale, aumento della
PIC o sviluppo di un empieva subdurale.
Un esantema si pu presentare associato alla meningite da meningococco ma anche da rickettsie e da S.
aureus.
Alcuni sottogruppi di pazienti presentano quadri pi sfumati: nei neonati pu mancare la febbre e la rigidit
nucale e gli unici segni sono allora apatia, pianto stridulo, rifiuto del cibo e altri segni piuttosto vaghi. Negli
anziani prevalgono sintomi insidiosi come torpore afebbrile.
Le complicazioni pi importanti sono rappresentate da sequele neurologiche permanenti: circa un terzo di
coloro che sopravvivono a una meningite da G- riporta sordit, ritardo mentale, epilessia e anomalie
comportamentali.
Diagnosi
Si articola in 2 capisaldi:
diagnosi batteriologica
le caratteristiche del liquor sono gi state elencate; da sottolineare che il liquor pu essere torbido per
labbondanze di germi in assenza di una significativa pleiocitosi e ci costituisce un segno prognostico
sfavorevole.
Lesame diretto del centrifugato di liquor colorato con Gram o Blu di metilene dovrebbe essere eseguito
perch ha una buona sensibilit (75%). Lesame colturale positivo nell80% dei casi, meno nei casi
parzialmente trattati, per i quali opportuna la semina in terreni liquidi.
96
Sono stati elaborati altri test diagnostici di rapida esecuzione, qualora la colorazione risulti negativa, come la
CIE (ControImmunoElettroforesi) e la Latex Agglutination, ancor pi rapida, sensibile e specifica. La PCR
pu venire adoperata per rendere pi facile la rilevazione di H. influenzae, menigococco, e Listeria.
La diagnosi strumentale (RX, TC, RMN) riveste un importanza minore tranne che nei seguenti casi:
presenza di papilledema e altri segni neurologici focali che suggeriscono la presenza di masse occupanti
spazio (in questo caso la rachicentesi deve essere posticipata alla TC/RMN; se per si ritiene la meningite
molto probabile si pu iniziare una terapia antibiotica empirica)
Diagnosi differenziale
Numerosi processi sia infettivi che non possono essere responsabili di una sindrome meningea, tra cui:
focolai infettivi parameningei, empiema subdurale, meningoencefalite virale, neoplasie del SNC, sarcoidosi,
sindrome maligna da neurolettici, reazioni a farmaci e mezzi di contrasto radiologici.
Terapia
una volta identificato il micro organismo infettante in coltura il trattamento antibiotico pu essere attuato in
maniera ottimale in base ai risultati dell'antibiogramma.
Per le meningiti dovute a N. meningitidis la penicillina G resta il farmaco di prima scelta (come alternativa
pu essere usata la ampicillina).
La stessa terapia era praticata per la meningite pneumococcica, ma lo sviluppo di ceppi con resistenza
intermedia o elevata (se la MIC>2 microgrammi/ml) in alcune aree come la Spagna ha reso necessario
l'impiego di vancomicina + una cefalosporina di terza generazione, o in alternativa imipenem e fosfomicina.
Nella meningite da Haemophylus si d ampicillina o, in presenza di ceppi produttori di b-lattamasi, una
cefalosporina di terza generazione (o in alternativa un fluorochinolonico come lofloxacina).
La Listeria sensibile all'ampicillina e al cotrimossazolo.
Le meningiti causate da bacilli aerobi G- sono oggi trattate efficacemente con le cefalosporine di 3
generazione: nei pochi casi che non rispondono si danno fluorochinoloni o, in ultima istanza, aminoglicosidi
per via intratecale.
Il trattamento empirico si basa ovviamente in primo luogo sull'et del paziente che condiziona la probabilit
dei vari microrganismi in causa: nei bambini con meno di un mese di vita bene evitare di somministrare il
ceftriaxone, poich esso si lega considerevolmente all'albumina, spiazzando la bilirubina, con pericolo di
kernittero.
La durata della terapia va dai sette giorni per la Neisseria ed Haemophylus ai 14 dello S. pneumoniae, alle 3
settimane dei bacilli G-; tuttavia ci si basa largamente sull'esperienza.
Oltre che dalla sensibilit dell'agente causale, la scelta dell'antibiotico condizionata da problemi di ordine
farmacocinetico (capacit di attraversare la barriera ematoliquorale); le dosi di antibiotici non devono
diminuire fino alla fine del ciclo, poich la diminuzione dell'infiammazione ripristina la normale
permeabilit della BBB.
Un rapido effetto battericida pu causare il rilascio nel liquor di componenti batterici ad azione pro
infiammatoria, motivo per cui si ritengono utili i corticosteroidi somministrati insieme allantibiotico (gi
usati con profitto nella meningite da Haemophylus)
Terapia di supporto
Pazienti con segni di PIC possono beneficiare di un sollevamento della testa dal letto, delliperventilazione
(fino a una PaCO2 di 27-30 mmHg) e della somministrazione di farmaci iperosmolari (mannitolo).
Eventualmente possono rendersi utili lossigenoterapia e il posizionamento di un catetere vescicale e di un
sondino nasogastrico.
MENINGITI VIRALI
I sintomi sono quelli classici della sindrome meningea, tuttavia non si arriva mai nei casi non complicati allo
stupor, al coma, alle convulsioni, alla paralisi dei nervi cranici o ad altri deficit focali. La cefalea associata in
questo caso tipicamente localizzata in sede frontale o retro-orbitaria ed spesso accompagnata da fotofobia
e da dolore durante i movimenti oculari. La febbre pu essere accompagnata da malessere, mialgie,
anoressia, nausea e vomito.
Eziologia
Pu essere determinata con tecniche sierologiche, colturali o, pi efficacemente con la PCR. Bench i virus
neurotropi segnalati nella letteratura medica siano centinaia, le cause pi comuni di meningite asettica sono:
enterovirus
ARBOvirus
97
HIV
HSV-2
Cause meno comuni ma pur sempre da tenere presenti sono: HSV-1, LCMV, virus della parotite. Rari invece
sono: Adenovirus, CMV, EBV, virus influenzali e parainfluenzali, virus del morbillo.
La netta stagionalit dei vari agenti eziologici pu fornire indizi per la diagnosi.
Patogenesi
Colonizzazione delle superfici mucose (non necessaria per gli arbovirus, introdotti direttamente nel circolo
sanguigno da un vettore)
Disseminazione ematogena (o diffusione lungo i nervi olfattori HSV-1)
Superamento della BBB (diretto, mediato da infezione delle cellule endoteliali o da leucociti infettati)
infezioni di neuroni e cellule gliali
superamento della barriera emato-liquorale (epitelio dei plessi corioidei) ingresso nello spazio
subaracnoideo e dispersione del virus nel liquor flogosi delle cellule meningee ed ependimali
La risposta immunitaria si manifesta con l'innalzamento dei livelli liquorali di IL-6, IL-1b e IFN-g (ma non
di TNF, come avviene nelle infezioni batteriche. Lo sviluppo della risposta infiammatoria produce il
passaggio nel liquor di proteine e il reclutamento di linfociti B, che si trasformano in plasma cellule (
sintesi intratecale di Ig).
Diagnosi di laboratorio
esame del liquor: modesta pleiocitosi linfocitaria (conte cellulari sempre inferiori a 1000/mm3), leggera
protidorrachia, glicorrachia solitamente normale (pu essere Reed o da del 10 -30% nella meningite da virus
della parotite); nessuna colorazione evidenzia alcun organismo nel liquor
esami colturali: sono generalmente di scarsa utilit, a causa delle basse concentrazioni di virioni nel liquor e
delle diverse procedure di isolamento necessarie; inoltre solo i Coxsackie virus, gli Echov. e il virus della
parotite e della coriomeningite linfocitaria possono essere coltivati con profitto; da ricordare per che i virus
la possono essere isolati anche da altre sedi o liquidi corporei: la presenza di enterovirus nelle feci non per
diagnostica poich persiste per molte settimane
amplificazione degli acidi nucleici: molto utile soprattutto per infezioni da Herpesviridae
studi sierologici: nella maggior parte dei casi una diagnosi definitiva posta solo a posteriori in base alle
riscontro di una siero conversione.
La sintesi intratecale di Ig, fortemente suggestiva di infezione del liquor, pu essere desunta dall'indice
anticorpale liquor/siero:
(Ig liquorali specifiche/Ig liquorali totali)/(Ig sieriche specifiche/Ig sieriche totali)
valori maggiori o uguali a 1,5 indicano sintesi intratecale di Ig, mentre valori inferiori una lesione a specifica
della barriera EE.
Tramite elettroforesi su agarosio di campioni di liquor si possono evidenziare bande oligoclonali,
moderatamente suggestive di infezione da parte dellHIV, HTLV, virus della parotite, PESS, panencefalite
post rubeolica.
Esami ematochimici completi (emocromo con formula, conta delle piastrine, ematocrito, VES, elettroliti,
testa di funzionalit epatica, renale e pancreatica): possono dare qualche indicazione eziologia, visto il
diverso tropismo dorgano degli agenti in causa.
Statisticamente gli enterovirus costituiscono la causa pi comune (80% dei casi ad eziologia identificata) e
dovrebbero essere sospettati sempre nei casi che si verificano nei mesi estivi.
I casi che insorgono nel tardo inverno o all'inizio della primavera, soprattutto nei maschi, possono essere
dovuti al virus della parotite epidermica, ipotesi avvalorata in presenza di lieve ipoglicorrachia, orchite,
pancreatine, da escludere invece in presenza di pregressa infezione o vaccinazione in anamnesi.
Se presente una storia di contatto con un topolino, un animale domestico o un roditore, l'agente in causa
pu essere lLCMV (che produce anche esantema cutaneo e infiltrati polmonari).
Le infezioni da ARBOvirus si verificano tipicamente nei mesi estivi, hanno una precisa localizzazione
geografica e si presentano in forma epidermica, come per tutte le malattie trasmesse da insetti vettori.
Altri esempi:
EBV: presenza di linfociti atipici nel sangue e nel liquor, dimostrazione di IgM specifiche, amplificazione
con PCR
98
VZV: segni/sintomi di varicella o zoster concomitanti
Diagnosi differenziale
vanno escluse innanzitutto le cause non virali:
meningite batterica trattata parzialmente
meningite micotica, tubercolare, sifilitica, parassitaria
infezione batterica che simula un'encefalite: Listeria, rickettsie, Coxiella, Brucella
meningite neoplastica
meningite secondaria a malattie infiammatorie e non infettive (es. sarcoidosi)
Terapia
Nei casi comuni il decorso spontaneamente favorevole nell'arco di 7-15 giorni e non richiesto il ricovero,
tranne che per i pazienti con deficit dell'immunit umorale (che beneficiano del trattamento con gamma
globuline per via EV), neonati con infezioni massive o casi dubbi.
Lacyclovir x os o E.V. pu impiegato nei casi di meningite causata da Herpesviridae, lAZT in quella da
Hiv.
A parte questi casi la terapia si limita al controllo di eventuali disturbi metabolici (soprattutto la SIADH), al
trattamento sintomatico della cefalea (alleviata dalla somministrazione di analgesici e dalla puntura lombare)
e dell'edema cerebrale.
Si impone inoltre la valutazione di un eventuale interessamento encefalitico, poich molti virus sono in grado
di dare sia meningite che encefalite asettica.
E EN NT TE ER RO OV VI IR RO OS SI I
Gli enterovirus sono cos denominati per la loro capacit di moltiplicarsi nel tratto gastrointestinale, anche se
non sono una causa importante di gastroenteriti.
Appartengono alla famiglia delle Picornaviridae e comprendono 67 sierotipi umani cos suddivisi:
3 sierotipi di poliovirus
23 di coxsackie virus A,
6 di coxsackie virus B
31 di Echovirus
4 di Enterovirus
Il genoma costituito da un singolo filamento di RNA, circondato da un capside icosaedrico formato da
quattro proteine virali (da VP1 a VP4 - VP1 il principale bersaglio di anticorpi neutralizzanti).
Il recettore cellulare per i poliovirus appartiene alla superfamiglia delle immunoglobuline, quello per gli
Echovirus l'integrina VLA-2 e quello per l'enterovirus 7 il DAF (fattore accelerante il degrado).
L'infezione da poliovirus limitata ai primati (uomo e scimmie antropomorfe), per la capacit delle
loro cellule di esprimere il recettore per il virus. Il poliovirus cresce bene cresce bene su linee cellulari
continue (HeLa, Hep2) dove manifesta una ECP rapido.
Mancando di rivestimento lipidico gli enterovirus sono stabili in ambiente acido, compreso quello gastrico,
resistono ai comuni disinfettanti e possono persistere per giorni a temperatura ambiente. Resistenti anche
alletere.
Patogenesi e immunit
I poliovirus sono i meglio studiati e il loro modello di infezione costituisce un prototipo per tutti gli
enterovirus.
Essi sono introdotti per via orale, infettano le cellule epiteliali della corsa nel tratto digerente dopodich
diffondono e si replicano nel tessuto linfoide associato alle mucose (come le tonsille e le placche del Peyer).
Dopo aver raggiunto i linfonodi regionali, entrano nel sangue (prima viremia minore) e si replicano nelle
strutture del SRE. In alcuni casi i poliovirus raggiungono ancora sangue (viremia maggiore secondaria)
raggiungendo e replicandosi in vari organi, causando talvolta una malattia sintomatica. Il processo
patogenetico pu per arrestarsi a uno qualunque degli stadi innanzi elencati, motivo per cui la maggior
parte delle infezioni sono asintomatiche.
Secondo recenti acquisizioni, i poliovirus raggiungono il SNC a attraverso i nervi periferici, penetrando al
livello della placca motrice.
99
I virioni possono essere isolati nel sangue da 3 a 5 giorni dopo l'infezione, prima dello sviluppo di anticorpi
neutralizzanti: la replicazione virale continua nel tratto gastroenterico (per pi di tre settimane nell'orofaringe
e per pi di 8 nell'intestino).
L'immunit umorale conferisce protezione a vita contro malattie causate dello stesso sierotipo ma non
previene l'infezione e la diffusione del virus, per le quali necessaria l'immunit secretoria (IgAs).
Epidemiologia
Gli enterovirus sono ubiquitari e molte delle loro infezioni sono asintomatiche (90% di quelle da poliovirus e
50% di quelle da altri enterovirus). Nella maggior parte dei casi il periodo di incubazione varia da due a
quattordici giorni. Le infezioni sono pi comuni nelle aree socioeconomiche pi svantaggiate, poich la
maggior parte degli enterovirus trasmessa per via oro-fecale; altre vie di trasmissione sono quella per via
aerea (importante per i coxsackie A21), per inoculazione diretta negli occhi (come l'enterovirus 70,
responsabile di congiuntivite acuta emorragica) e la trasmissione attraverso la placenta.
Diagnosi
Il metodo pi usato l'isolamento degli enterovirus su colture cellulari, anche se l'isolamento dalle feci o
dalle secrezioni faringee non prova che essi siano effettivamente associati con la malattia, poich queste sedi
(soprattutto l'intestino) sono frequentemente colonizzate per settimane in pazienti con infezioni subcliniche.
In alcuni casi il virus pu essere isolato solo dal sangue o solo dal liquor. importante identificare gli
enterovirus responsabili di gravi infezioni durante le epidemie e differenziare i ceppi vaccinali di poliovirus
da altri enterovirus isolabili nel faringe e nelle feci. La PCR su liquor molto sensibile (> 95%), specifica
(circa 100 %) ed globalmente il migliore della cultura su linee cellulari (che spesso risultano negative nei
pazienti con immunodeficienza trattati con immunoglobuline), anche per l'elevato grado di omologia tra i
diversi sierotipi di enterovirus in posizione 5'- terminale del genoma, che permette l'individuazione con una
singola coppia di primer.
La diagnosi sierologica limitata dall'ampio numero di sierotipi e l'utilit della sieroconversione limitata a
studi epidemiologici (in tal caso il siero del paziente dovrebbe essere raccolto e congelato subito dopo l'inizio
della malattia e dopo quattro settimane).
Terapia
Nella maggior parte dei casi l'infezione da enterovirus non grave e regredisce spontaneamente; nei pazienti
affetti da malattie cardiache, epatiche o del SNC, possono essere necessari trattamenti intensivi di supporto;
pazienti con ipogammaglobulinemia affetti da meningoencefalite cronica possono beneficiare della
somministrazione endovenosa, intratecale o intraventricolare di immunoglobuline. L'uso di Ig in alcuni casi
di infezione in neonati che non avevano acquisito anticorpi materni ha ridotto la viremia ma senza sostanziali
benefici clinici.
POLIOMIELITE
Esistono 3 sierotipi di poliovirus: il tipo 1 responsabile di epidemie, il 2 endemico, il 3 d raramente
epidemie (questo ovviamente in epoca pre-vaccinale). Limmunit stabile ma tipo-specifica, cio non c
immunit crociata!
Prima della vaccinazione era endemico in Nordafrica. In Italia prima del 1963 cerano mediamente 5-6
casi/10
5
abitanti (tipo 1); dopo lintroduzione del vaccino Sabin appena 0,002 casi /10
5
.
L'infezione da poliovirus nella maggior parte dei casi asintomatica: dopo un'incubazione variabile da 5 a 40
giorni (media: 17), solo il 5% nei pazienti presenta sintomi prodromici aspecifici (quali febbre, malessere,
anoressia, faringodinia, disturbi dellalvo, cefalea...) che di solito regrediscono in 3 giorni. L' 1% nei pazienti
presenta una meningite asettica sierosa (polio non paralitica): l'esame del liquor mostra in questi casi
pleiocitosi (polimorfonucleata nelle prime 24 h poi linfocitaria), glicorrachia e protidorrachia normale; la
sindrome meningea accompagnata da febbre e disturbi neurovegetativi con iperidrosi.
Dopo il periodo prodromico c un periodo intervallare di guarigione apparente (o reale nelle forme che
non evolvono)
La malattia paralitica costituisce il quadro di presentazione meno comune: essa segue generalmente di 1 o
pi giorni la meningite asettica (che costituisce il periodo pre-paralitico). Si distinguono diverse forme:
forma spinale: compare inizialmente dolore al dorso, al collo e ai muscoli, seguito da rapido deficit
motorio, con distribuzione capricciosa assai varia a gruppi di muscoli o singole fibre, prossimale
100
(gambe, braccia, muscoli addominali) e compare durante la fase febbrile, senza progredire oltre
durante la defervescenza. All'E.O. si riscontrano deficit di forza, fascicolazioni, ipotonia e
iporeflessia. Non segni di deficit piramidale. Il sensorio integro. La maggior parte dei pazienti
recupera alcune funzioni dopo settimane o mesi ma circa i 2/3 dei pazienti hanno esiti neurologici
permanenti dovuti alla rigenerazione delle fibre motrici superstiti che porta alla formazione delle
unit macromotrici (diminuita capacit di compiere movimenti fini e coordinati). Nella fase di
recupero c dissociazione albumino-citologica del liquor. Forma particolarmente grave quella
ascendente tipo Landry (arti inf. tronco, arti sup. bulbo)
forma bulbo-pontina: paralisi isolata mono o bilaterale dei nervi cranici VII, IX, X; disfagia e
insufficienza respiratoria per interessamento dei centri bulbari cardiorespiratori
forma cerebellare: atassia e incordinazione motoria
forma mesencefalica: oculoplegia e sonnolenza
forma encefalitica: paralisi spastica (NB!), convulsioni, iperpiressia, coma
in presenza di una paralisi spastica insorta di recente la possibilit di polio non va scartata!
Le forme con insufficienza respiratoria (quella bulbare soprattutto, ma anche le forme spinali o quelle con
disturbi della deglutizione polmonite ab ingestis) sono le pi gravi perch minacciano la vita del malato.
La malattia paralitica meno comune nei bambini, motivo per cui MENO diffusa nei Paesi meno
sviluppati, in cui la prima infezione si verifica in et precoce (talvolta quando sono ancora presenti gli Ab
protettivi materni).
La sindrome post polio si manifesta a distanza anche di 20-30 anni con una nuova comparsa di riduzione
della forza faticabilit, fascicolazioni, dolore e atrofia che interessano i muscoli gi interessati dalla polio ma
non solo. La prognosi comunque buona, con progressione molto lenta e periodi di stazionariet anche
lunghi. Piuttosto che a un'infezione persistente o a una reinfezione, si ritiene che la sindrome post polio sia
determinata dalla disfunzione dei motoneuroni residui dovuti a senescenza.
Anatomia patologica
A livello del SNC si hanno fenomeni regressivi cellulari (cromatolisi, scomparsa corpi di Nissl, picnosi
nucleare seguiti da citolisi e neurofagocitosi) accompagnati da fenomeni infiammatori reattivi (infiltrati
linfomonocitari perivascolari). Le aree pi colpite sono le corna anteriori del MS, soprattutto a livello del
rigonfiamento lombare e cervicale, nuclei dei nervi cranici, talamo/ipotalamo, verme cerebellare.
Le lesioni muscolari da denervazione consistono in atrofia, fibrosi e sostituzione con tessuto fibroadiposo.
Prognosi
La letalit oscilla tra il 3 e il 25% ed particolarmente elevata nelle forme bulbari con insufficienza
respiratoria se non si interviene con ventilazione meccanica. Il recupero funzionale difficilmente
prevedibile allinizio ma si giova della fisiocinesiterapia riabilitativi.
Prevenzione
Dopo l'introduzione del vaccino i casi di poliomielite sono vertiginosamente diminuiti a partire dai primi
anni '60 in tutti i Paesi che l'hanno adottato, Italia compresa. 2 sono i tipi di vaccino attualmente usati:
IPV (Salk): vaccino con poliovirus inattivato in formalina; raccomandato negli adulti poich essi
presentano un modesto aumento del rischio di paralisi con l'altro vaccino
OPV (Sabin): oral poliovirus vaccine, ottenuto per tutti e 3 i sierotipi attraverso passaggio in colture
di rene di scimmia;
Siccome i ceppi OPV differiscono da quelli selvaggi per un numero limitato di nucleotidi (circa 60)
possibile che avvenga un processo di retromutazione che porta alla riacquisizione della patogenicit del
ceppo selvaggio (in effetti attualmente gli unici casi di poliomielite negli USA sono dovuti all'OPV): per
questo dal 1996 il CDC raccomanda il seguente schema vaccinale:
2 dosi di IPV-e: somministrati al 2 e al 4 mese
2 dosi di OPV: a 16-18 mesi e a 4-6 anni di et
Si prevede di poter eradicare la poliomielite nel mondo entro tempi brevissimi, cos da eliminare il rischio di
polio da importazione. La vaccinazione tanto pi importante se si considera che la malattia non ha una
terapia specifica efficace.
I IN NF FE EZ ZI IO ON NI I D DA A M ME EN NI IN NG GO OC CO OC CC CO O
La Neisseria meningitidis pu causare diverse manifestazioni nosologiche, ma le pi comuni (e temibili)
sono la setticemia e la meningite. Landamento clinico vario ma in alcuni casi pu essere acutissimo, e la
101
morte sopravviene entro poche ore dallesordio dei sintomi. Poche malattie possono competere con la
meningite meningococcica quanto a rapidit del decorso.
La N. meningitidis un diplococco G- con aspetto tipico a chicco di caff; cresce meglio in terreni
arricchiti (agar-sangue e agar-cioccolato) o selettivi a 37C in CO
2
al 10%.
altamente sensibile al raffreddamento e allessiccamento (aspetto che condiziona il tipo di contagio e la
possibile presenza di falsi negativi di campioni di tampone faringeo).
Le varie specie di Neisseria vengono differenziate sulla base della capacit di utilizzare zuccheri: ad es. N.
meningitidis utilizza glucosio e maltosio ma non lattosio e saccarosio (DD con altre Neisserie); essa inoltre
si distingue rispetto agli altri meningococchi per la presenza di una capsula polisaccaridica.
Ag: Sulla base degli Ag glicosidici capsulari le neisserie possono essere divise in 13 sierogruppi: di questi i
gruppi A, C, Y, W135 e 29E causano da soli il 99% delle infezioni meningococciche. Il gruppo A era
prevalente negli anni 60; a partire dalla fine degli anni 70 ha acquistato importanza il gruppo Y.
Epidemiologia
I meningococchi danno infezioni solo nelluomo e il loro habitat usuale il nasofaringe: il contagio di
tipo interumano diretto, attraverso le gocce di Flugge e il contatto diretto; la neisseria infatti non sopravvive
a lungo in ambiente esterno.
Nei periodi non epidemici la % di portatori nella comunit limitata a 10, ma pu raggiungere 60 nelle
popolazioni chiuse in ambienti affollati. Nei periodi epidemici la % sale anche al 90%, poich in tutti coloro
che hanno contatti con i malati la neisseria alberga nel rinofaringe.
I portatori possiedono Ab specifici contro il ceppo colonizzante: la colonizzazione progredisce solo in una
minoranza di casi e se ci avviene solo nei primi giorni dopo la colonizzazione, quando non si sono
ancora sviluppati gli Ab specifici.
Alcuni dati:
incidenza 1-2 casi x 10
5
abitanti (> nei primi 4 mesi dellanno)
pi colpiti sono i bambini di et compresa tra 6 mesi e 3 anni (incidenza di 10-15 casi x 105 ab.)
altro gruppo relativamente pi a rischio sono gli adolescenti di 14-20 anni
lincidenza pu salire a 100 x 10
5
tra i contatti dei casi sporadici
epidemie a larga scala vengono regolarmente riportate dallAfrica, dalla Cina e dal Sud America:
essi sono quasi sempre causati dal serovar A: laffollamento e il basso standard sociosanitario
rappresentano fattori di rischio determinanti
in Africa lincidenza diminuisce nettamente con lavventi della stagione delle piogge: stato
ipotizzato che la polvere interferisca con la secrezione nasale di IgAs protettive
Patogenesi
Dopo ladesione alla mucosa nasofaringea, i meningococchi capsulati vengono trasportati attraverso le
cellule epiteliali non ciliate entro grandi vacuoli fagocitari, a livello della sottomucosa, a diretto contatto con
i vasi e le cellule. Linfezione nasofaringea quasi sempre subclinica. Dopo una breve fase di adattamento i
germi passano in circolo, dove vanno incontro a due destini:
vengono eliminati dallazione combinata del C, degli Ab specifici e delle cellule fagocitarie
si moltiplicano a una ritmo nettamente superiore a quello della loro eliminazione
nel secondo caso la drammaticit del decorso unica: un soggetto in buona salute pu morire in poche ore
per shock irreversibile accompagnato da diatesi emorragica.
LLPS svolge un ruolo centrale nella patogenesi della malattia: i suoi livelli plasmatici dosati correlano
abbastanza bene con la gravit della malattia. Nella malattia fulminante i livelli di LPS sono infatti i pi alti
riscontrabili nelluomo e provocano lattivazione sistemica della dei sistemi connessi con la risposta
infiammatoria, vale a dire il C, la cascata coagulativa, il sistema delle chinine, la fibrinolisi e la produzione
di citochine e NO. Lattivazioni di tali sistemi e le relative conseguenza sono state descritte a proposito dello
shock settico.
Pur essendo la meningococcemia disseminata una malattia essenzialmente batteriemica, la N. meningitidis ha
un marcato tropismo per le meningi e la cute, in minor misura anche per la sinovia, le sierose e i surreni: la
presentazione pi comune complessivamente costituita dalla meningite e dalla sepsi.
102
Il meningococco aderisce tenacemente allendotelio cerebro-vascolare e passa attraverso la parete dei vasi
sanguigni con un meccanismo non noto; una volta penetrata la BBB (Brain-Blood Barrier) la permeabilit di
questa aumenta notevolmente per la produzione locale di citochine indotta dallelevata concentrazione di
endotossina nel liquor (da 100 a 1000 volte superiore a quella di campioni di plasma prelevati
contemporaneamente negli stessi individui).
Immunit dellospite: la meningococcemia disseminata si verifica esclusivamente in individui che non
possiedono Ab protettivi nei confronti del ceppo in causa: in tal senso i neonati sono relativamente protetti
dagli Ab materni poi essi vengono rapidamente catabolizzati e lincidenza aumenta, raggiungendo un picco
tra 6 e 12 mesi. Successivamente essa torna di nuovo a diminuire mano mano che vengono acquisiti gli Ab in
seguito alla colonizzazione ad opera di batteri strettamente correlati al meningococco ma non patogeni, come
la N. lactamica e la N. meningitidis non virulenta oppure E. coli K1. Queste specie di Neisseria agiscono
quindi da vaccini naturali, in modo che quando il meningococco patogeno colonizza il rinofaringe i bambini
possiedono gi Ab opsonizzanti e citotossici verso un ampio spettro di meningococchi patogeni. Il
meningococco pu persistere nel rinofaringe anche in presenza di elevati livelli sierici di Ab protettivi. Gli
Ab protettivi sono di 2 tipi:
opsonizzanti (diretti verso Ag capsulari)
batteriolitici (diretti verso Ag proteici) via C: NON garantiscono protezione assoluta (5% dei malati
in corso di epidemie si ammalano)
Lintegrit della cascata complementare essenziale per la protezione, in quanto le Neisserie sono tra i pochi
batteri lisati direttamente dal MAC (Membrane Attach Complex): individui portatori di deficit delle proteine
della cascata terminale del C sviluppano attacchi ricorrenti di malattia meningococcica, anche se in forma
non grave, poich la funzione opsonizzante del C generalmente integra e anche perch la mancata lisi
plasmatici riduce la frazione di LPS liberato. La prevalenza di individui con deficit genetico del C bassa
ma tale anomalia immunitaria pu risultare anche da diverse malattie sistemiche come il LES e la GN
membrano-proliferativa.
Pi grave invece il deficit della properdina, una malattia legata al sesso che impedisce lattivazione del C
per via alternativa (cio indipendente dallanticorpo). Infine anche gli individui ipogammaglobulinemici
(deficit primitivo isolato di IgM o asplenia funzionale) hanno un rischio aumentato ma in essi la principale
suscettibilit verso lo pneumococco.
stata ipotizzata lassociazione tra infezione meningococcica e infezioni delle vie respiratorie alte, ma essa
si rivelata debolmente significativa solo per linfluenza A.
Clinica
Tra lo spettro delle infezioni meningococciche la sequenza temporale tipica la seguente:
infezione vie respiratorie superiori: una limitata % di pazienti lamenta sintomi generici come
febbre o prodromi quali rinorrea, tosse, cefalea, odinofagia; non chiaro se essi siano da imputare
direttamente al meningococco oppure ad altri patogeni che ne facilitano la diffusione
meningococcemia: 30-40% dei pazienti la presenta, pur senza segni clinici di meningite; la gravit
spazia ampiamente da modeste forme batteriemiche alla sepsi fulminante, con esordio improvviso
caratterizzato da vomito, rash cutaneo (maculo-papulare, petecchiale o ecchimotico), artralgie e
mialgie; la febbre quasi sempre molto alta, tranne alcuni casi fulminanti, dove ci pu essere invece
ipotermia accompagnata da un rash molto grossolano con formazione di estese ulcerazioni sovrapposte a
bolle emorragiche. A differenza delle sepsi causate da altri microrganismi, le petecchie non sono causate
solo dalla CID (che consuma i fattori della coagulazione), ma da un tropismo specifico per i vasi (
endotelite).
Segni prognostici sfavorevoli sono costituiti da:
petecchie ampie e diffuse
ipotensione
riduzione della per fusione periferica
assenza di segni di meningismo
Forma acuta fulminante (s. di Waterhouse-Fridericksen): molto aggressiva e ad evoluzione rapidamente
fatale (anche in meno di 10 h dallesordio); lincidenza il 20% di tutte le meningococcemie. I segni clinici
103
sono quelli comuni dello shock settico, cui si aggiunge la porpora, che aumenta rapidamente di dimensione
estendendosi oltre che alla cute alle mucose e alcuni organi interni (soprattutto i surreni). La mortalit
elevatissima, intorno al 50-60%, ed dovuta per lo pi a insufficienza cardiaca o respiratoria: coloro che
sopravvivono portano comunque lesioni cutanee permanenti, talvolta addirittura la mutilazione degli arti a
causa della gangrena. Anche la malattia di Addison di grado variabile comune.
Forma cronica: sindrome rara (1-2% di tutti i casi di malattia meningococcica, quasi sempre in pazienti
con deficit del C) della durata di settimane o mesi con eruzione maculo-papulare o petecchiale; pi
difficile da diagnosticare perch nei periodi afebbrili i pazienti possono apparire in ottima salute: tuttavia la
mancata diagnosi pu portare allinstaurarsi della malattia disseminata.
Meningite meningococcica: la maggior parte dei pazienti mostra segni di irritazione meningea (triade
classica: cefalea nucale, fotofobia, vomito centrale, cui si aggiunge talvolta letargia), che non differiscono
significativamente da quelli associate alle meningiti da altri agenti eziologici (unico elemento presuntivo pu
essere il rash ad impronta petecchiale). I lattanti spesso non hanno segni specifici ma solo la fontanella tesa e
allargata; i segni specifici sono sovente assenti anche negli anziani e nelle forme fulminanti. Con la
progressione della malattia invece possono comparire convulsioni, paresi dei nervi cranici ed emiparesi o
altri segni neurologici focali.
Manifestazioni meno comuni: comprendono lartrite, la polmonite (x+ N. meningitidis di gruppo
Y, pu dare batteriemie secondarie nel 15% dei casi), la congiuntivite e lendoftalmite. In particolare
lartrite colpisce le grandi articolazioni, ma i meningococchi raramente vengono isolati dal liquido
sinoviale: si tratta infatti di una forma immunologicamente mediata che non d esiti particolari.
Lendocardite e la pericardite sono diventati quadri estremamente rari dopo lintroduzione degli
antibiotici.
Complicanze: le pi temibili sono quelle neurologiche, che possono essere il risultato dellinfezione
diretta del parenchima cerebrale ( il caso della cerebrite o dellascesso), del danno dei nervi cranici
risultante dal passaggio di essi attraverso le meningi infiammate, di un infarto venoso o arterioso
(convulsioni, infarto), delledema cerebrale (ipertensione endocranica), di ostacolo al deflusso del liquor
(idrocefalo) e al versamento sottodurale ( effetto massa). Oltre a queste si pu avere la riacutizzazione
dellherpes labiale, analogamente a quanto avviene in corso di altre gravi infezioni acute.
Laboratorio
Di solito nella malattia disseminata i meningococchi possono essere isolati, oltre che dal sangue, dal liquor,
dalle lesioni petecchiali e dai fluidi posti allinterno delle cavit sierose, ma non dal liquido sinoviale.
Mediante test di immunoelettroforesi o agglutinazione in lattice poi possibile evidenziare i polisaccaridi
capsulari gruppo-specifici nei liquidi corporei, ma con una sensibilit estremamente bassa (fino al 50% di
falsi negativi): tuttavia sono utili quando le emocolture sono falsamente negative per una precedente terapia
antibiotica; in questo caso risultano utili esami pi sofisticati come la PCR su liquor. Per una diagnosi
retrospettiva ci si basa sulla sieroconversione durante la convalescenza.
Altri dati di laboratorio, utili ma non affatto specifici sono la leucocitosi neutrofili (tranne nei pazienti con
forma fulminante che possono essere invece marcatamente neutropenici e/o piastrinopenici); il PTT aumenta
sempre in corso di CID.
Reperti indicativi di meningite sono lipertensione endocranica, la proteinorrachia, lipoglicorrachia e nella
maggior parte dei casi anche la pleiocitosi (100-20000 leucociti per campo).
Diagnosi
Nella fase acuta la meningococcemia disseminata non differisce apprezzabilmente da altre infezioni acute
sistemiche, come linfluenza o qualsiasi altra forma virale. Per questo in assenza di segni indicativi di
meningismo la malattia pu essere misconosciuta allinizio, mentre essenziale una diagnosi tempestiva. Per
cui opportuno ricercare attentamente, anche nelle pieghe cutanee, lesioni maculo-papulari che poi
progrescono a ecchimotiche e purpuriche (pu essere opportuno segnarle con un pennarello per valutarne
levoluzione); esse possono ricordare quelle delle infezioni da Mycoplasma, Echovirus 9 o la febbre
bottonosa. Ogni paziente febbrile che presenti eruzione petecchiale deve essere tattato come se fosse affetto
da infezione meningococcica.
104
In assenza dellesantema la meningite meningococcica non distinguibile da quella causata da altri patogeni.
La diagnosi definitiva fatta in base allisolamento del germe da vari liquidi corporei e dagli aspirati
petecchiali: lisolamento dal nasofaringe permette solo di stabilire la condizione di portatore.
Terapia
Innanzitutto si procede al prelievo di sangue per le emocolture; il trattamento va comunque iniziato subito
senza attendere i risultati. Nei pazienti ospedalizzati opportuno praticare un accesso venoso diretto per gli
antibiotici; a domicilio, se ci difficoltoso, si pu usare la via IM utilizzando un grande numero di accessi,
visto lelevato volume di antibiotici da iniettare.
La penicillina G rimane il farmaco di scelta (20-24 x 10
6
U ev x 15 gg), ma prima dellidentificazione certa
del meningococco si usano cefalosporine di III generazione, poich hanno una maggiore attivit contro i
comuni patogeni capaci di causare meningite, scarsa tossicit e buona capacit di penetrazione attraverso la
BBB. Inoltre sono efficaci anche contro ceppi di N. meningitidis resistenti alla penicillina G, segnalati
soprattutto nel Sudafrica e in Spagna. Il cloramfenicolo pu sostituire efficacemente la penicillina G nei
pazienti allergici.
Terapia di supporto: essendo il decorso imprevedibile, i pazienti devono essere mantenuti in strettissima
osservazione per le prime 48 h, monitorando la PA, il polso, la diuresi, la PVC e la temperatura centrale e
periferica. Segni prognostici negativi al momento del ricovero sono una bassa conta leucocitaria, uneruzione
purpurica rapidamente progressiva e lassenza di segni di meningismo.
In presenza di segni anche iniziali di evoluzione a shock settico devono essere attuate le misure di supporto
alla circolo e alla ventilazione polmonare. La dialisi permette una pronta correzione dellacidosi e degli
squilibri elettrolitici, vista la frequente anuria escretoria associata e pertanto andrebbe fatta precocemente;
inoltre previene la NTA dovuta al meningococco.
Praticamente tutti pazienti con malattia disseminata grave sviluppano una CID marcata: il trattamento con
eparina non aumenta la sopravvivenza tuttavia pu essere tentato in associazione con plasma fresco in
pazienti gravemente coagulopatici a rischio di sviluppo di gangrena: il plasma fresco serve a ripristinare i
livelli di antitrombina III, proteina C ed S (inibitori della coagulazione), che sono ridotti.
Lipertensione endocranica viene trattata con la restrizione di liquidi, ma siccome ci controproducente per
lo shock, si preferisce usare il mannitolo (0,25-1 g/Kg).
Gli studi per stabilire lefficacia di agenti anti-endotossine sono ancora in corso.
Prognosi
Una volta era infausta nella quasi totalit dei casi: con lintroduzione degli antibiotici scesa al 10%, ma
rimane sopra il 50% nello shock settico: la maggior parte delle morti si verifica nelle prime 24-48 h dal
momento del ricovero. Anche i reliquari possono essere notevoli: essi comprendono sordit, paralisi dei
nervi cranici e deficit neurologici.
Principali criteri prognostici sfavorevoli: shock in atto, febbre > 40C, mancanza di leucocitosi,
trombocitopenia, elevata antigenemia, et estrema.
Prevenzione
indicata nelle seguenti categorie:
familiari di casi sporadici
viaggiatori che si recano in aree di epidemia
persone che vivono per lunghi periodi in ambienti affollati (ad es. reclute)
le misure da attuare prevedono
chemioprofilassi con schemi specifici (rifampicina, ciprofloxacina, minociclina) o una tantum
(ceftriaxone); sulfadiazina se c evidenza epidemiologica che oltre il 90% dei ceppi sensibile; la
penicillina non efficace perch non eradica la Neisseria dallorofaringe; la profilassi va fatta anche
nei malati trattati, prima della dimissione.
vaccino: disponibile il vaccino polivalente diretto contro 4 serovar (A, C, Y, W135; lAg di gruppo
B non immunogeno): esso ha efficacemente diminuito i casi di meningite tra le reclute; nei
bambini con < 2 anni la risposta anti C per scarsa.
105
RABBIA
una malattia infettiva acuta sostenuta dal Rhabdovirus che colpisce gli animali a sangue caldo e
accidentalmente luomo causando una encefalite di regola mortale.
Il Rhabdovirus un virus ad RNA, con capside elicoidale mantellato che viene distrutto da calore, etere,
formalina ed alcol 70.
Si riconoscono 2 tipi di rabbia:
Rabbia urbana legata ad animali domestici in paricolare i cani (ma anche gatti, bovini, equini)
Rabbia silvestre legata ad animali selvatici in particolare la volpe (in Europa) ma anche lupi,
sciacalli, ratti, scoiattoli, cervi e pipistrelli (in USA)
La malattia diffusa lungo le catene montuose dellarco alpino e appenninico.
Oggi la situazione sotto controllo grazie alla vaccinazione delle volpi tramite polpette.
Il virus viene trasmesso dalla saliva degli animali rabici tramite morsicatura o graffiamento o lambimento di
zone cutanee lese.
Nel cane la saliva infetta da 3- giorni prima delle manifestazioni cliniche quindi nel dubbio importante
tenere lanimale in osservazione.
La malattia si osseva nel 50% dei casi esposti e dipende la quantit di virus inoculato,innervazione della zona
di introduzione (massimo contagio in capo, collo e polpastrelli) e dal fatto che la cute sia esposta o ricoperta
da indumenti.
Il virus si replica a livello dei fusi muscolari che si trovano nella giunzione neuromuscolare, quindi diffonde
in via retrograda alle radici dorsali del midollo e quindi va ad interessare i neuroni midollari sensitivi, infine
ha diffonde per via transinaptica ascendente al SNC.
Nel SNC avviene la seconda replicazione del virus allinterno dei neuroni (non interessa le cellule della glia)
e quindi il virus diffonde in modo centrifugo lungo i nervi autonomici fino a raggiungere altri tessuti tra cui
le ghiandole salivari per cui viene eliminato con la saliva.
Il meccanismo di azione del virus oscuro.
Anatomia patologica
Il cervello appare friabile, edematoso e congesto.
La necrosi neuronale minima, mentre si ha interferenza con la neurotrasmissione.
Sono presenti caratteristiche inclusioni citoplasmatiche nelle cellule piramidali, ganglionari e nelle cellule
cerebellari del Purkinje dette corpi di Negri che appaiono come formazioni rotonde o ovalare di 1-15 m
acidofile in sede paranucleare.
Si pu avere interferenza con la neurotrasmissione.
I corpi di negri possono essere presenti anche a livello miocardico dove presente miocardite.
Clinica
Nel cane si ha una fase prodromica di 2-3 giorni con febbre, anorresia ed irritabilit.
Nella forma furiosa che dura 3-7 giorni con tremori, agitazione, aggressivit, spesso convulsioni, il cane
ringhia costantemente e mode animali ed oggetti, ala fine si ha morte preceduta da un breve periodo
paralitico.
Nella forma paralitica invece si ha paralisi della mandibola, salivazione eccessiva, crisi di soffocazione e
afonia, paralisi e morte.
Nelluomo il periodo di incubazione di 2-3 settimane.
Il periodo prodromico caratterizzato da febbre, anorresia, cefalea, nausea, faringodinia, parestesie nella
regione della morsicatura, cambio di personalit.
Nella forma furiosa si verifica ipereccitazione psichica e motoria per irritazione ed ipereccitabilit del SNC.
Le manifestazioni cliniche sono rappresentate da iperestesia cutanea, fotofobia, idrofobia, intolleranza ai
rumori, insonnia, agitazione, allucinazioni sensoriali olfattive e gustative, senso di paura.
Si ha inoltre aumento del tono muscolare con spasmi muscolari che si differenziano da quelli del teetano
perch mentre questi si inscrivono in uno stato di contrazione generalizzata quelle della rabbia terminano con
uno stato di rilasciamento muscolare.
Si ha febbre irregolare, tachicardia, aritmie cardiache, stipsi, ritensione urinaria, scialorrea con bava alla
bocca.
Si verificano anche crosi convulsive generalizzate con opistotono, spasmi dei muscoli respiratori e
aggressivit.
La morte interviene in 4-5 giorni preceduta o non da manifestazioni paralitiche.
Nella forma paralitica manca la fase eccitatoria e si verifica paralisi ascendente che inizia dala regione
colpita dalla morsicatura e sale progressivamente fino ai centri bulbari, infine si ha coma e morte.
106
La prognosi infausta: solo 4 casi al mondo sopravvissuti.
Diagnosi
Le indagini di laboratorio rivelano leucocitosi neutrofila, EEG alterato e ECG da danno miocardico.
importante lsservaazione dellanimale morsicatore per 10 giorni.
Lisolamento del virus pu essere fatto da saliva, urine, liquor, secrezioni nasali e congiuntiveli, viene fatta
quindi coltura su cellule diploidi umane in linea continua.
Si pu fare anche limmunofluorescenza diretta su campioni bioptici per lidentificazione di Ag specifici.
Allautopsia si pu fare dimostrazione dei corpi di Negri nellIppocampo e nel cervelletto.
Terapia
importante lavare e disinfettare bene la ferita ci riduce il rischio del 90%.
In caso di zone a basso rischio si fa losservazione dellanimale per 10 giorni, in caso di coparsa di
sintomatologia sospetta viene fatta la profilassi.
In zone a basso rischio o se non stato ritrovato lanimale morsicatore si fa immunoprofilassi passiva con Ig
umane 20 UI/Kg (siero antirabbico) intorno alla ferita e lontano dallinoculo del vaccino (se sono disponibili
solo Ig eterologhi la dose doppia).
Viene quindi inoculato il vaccino im nel deltoide costituito da ceppi virali coltivati su cellule diploidi umane
inattivati (HDCV).
La terapia inoltre comprende ricovero in reparto intensivo, sedativi, respirazione assistita, curarizzazione ed
alimentazione parenterale.
Viene inoltre fatta la profilassi tramite vaccinazione di animali domestici e selvatici e delle popolazioni a
rischio: veterinari, laboratoristi, cacciatori, esposti a morsicature in zone a rischio.
Si somministrano 3 dosi di HDCV con richiami almeno ogni 2 anni.
In caso di morsicatura sufficiente fare il richiamo del vaccino.
107
A AI ID DS S
La sindrome da immunodeficienza acquisita una malattia caratterizzata dalla comparsa di infezioni
opportunistiche o particolari neoplasie in pazienti con deficit dellICM causato dallinfezione da HIV.
LHIV o virus dellimmunodeficienza acquisita un retrovirus (possiede cio la trascriptasi inversa) che
appartiene ai lentivirus.
I retrovirus comprendono anche gli spumavirus e gli oncovirus.
Esistono 2 sierotipi di HIV: HIV -1 pi comune in America, Europa ed Asia e HIV-2 pi comune in Africa.
Ha una forma rotondeggiante e un diametro di 100 nm.
Il genoma costituito da 2 molecole di RNA a polarit + unite da 2 proteine a formare un complesso
ribonucleoproteico che contenuto in un core (capside) allungato di forma cilindrica formato da ununica
proteina detta p24.
Nel capside si trovano i componenti necessari per la replicazione del virus cio due copie del genoma RNA+,
molecole di t-RNA e alcuni prodotti del gene POL che codificano per trascriptasi inversa, proteasi e
integrasi.
Il capside avvolto da un mantello al quale dovuta la bassa resistenza del virus alle alte temperature e
allacidit gastrica.
Il mantello contiene 2 glicoproteine che derivano per scissione proteolitica dalla gp 160 codificata dal gene
env e sono:
Gp 120 extracitoplasmatica che rappresenta lantirecettore capace di legarsi al CD4
Gp 41 transmembranaria che ha attivit fusogena
Il mantello deriva dalla gemmazione del virus dalla cellula ospite e pertanto contiene anche proteine
appartenenti alla membrana citoplasmatica di questa.
La fuoriuscita del virus dalla cellula infatti avviene tramite gemmazione o tramite la formazione di sincizi tra
la cellula infettata e quelle contigue, grazie allazione fusogena della gp41.
Il genoma virale costituito da diversi geni strutturali:
GAG che codifica per le proteine del capside
POL che codifica per la trascriptasi inversa, proteasi (che scinde le proteine prodotte),
endonucleasi-integrasi
ENV che codifica per la gp 160
Vi sono inoltre geni regolatori importanti per lavvio della trascrizione.
Le sequenze geniche sono caratterizzate da schemi di lettura aperti sovrapposti (ORF opening reading
frame) per cui un gene risulta essere parte di un altro con il risultato che da un singolo frammento genico pu
essere ottenuta attraverso diversi schemi di lettura linformazione per pi di una proteina.
Pertanto lHIV riesce a codificare con ORF pi proteine dallo stesso tratto di genoma.
La penetrazione del virus allinterno della cellula avviene per endocitosi mediata da recettore.
Lantirecettore gp 120 si lega alla molecola CD4 presente su linfociti T, macrofagi e cellule dendridiche.
Sono possibili bersagli (cellule permissive) anche linfociti B, linfociti T CD8 e cellule della glia.
Il legame della gp 120 con il CD4 comporta la modificazione conformazionale della glicoproteina virale che
determina lesposizione e lattivazione della gp 41 che a sua volta interagisce con la membrana cellulare
inducendo la fusione di questa con il mantello del virus.
Perch si abbiano le modificazioni dellenvelope necessarie per la penetrazione del virus necessaria
lazione di 2 corecettori: il corecettore CX CR4 (che responsabile dellingrasso dei ceppi T-tropici cio
quelli che infettano prevalentemente linfociti T) e il corecettore CC CKR5 (che responsabile dellingresso
dei ceppi M-tropici cio quelli che hanno tropismo per le cellule di origine macrofagica).
Inoltre literazione della regione ipervariabile V3 di gp 120 con CD 26 dei linfociti T attivati influenza il
tropismo, linfettivit e la formazione di sincizi.
Dopo la penetrazione il virus viene denudato dellenvelope ed inizia la fase di replicazione del genoma virale
allinterno del capside.
La trascriptasi inversa tramite la sua funzione DNA-polimerasica-RNA-dipendente sintetizza una prima
copia di DNA complementare ad una delle 2 catene di RNA del genoma utilizzando come primer il t-RNA e
tramite la sua attivit ribonucleasica degrada librido DNA-RNA che si forma, quindi tramite la sua attivit
DNA-polimerasica-DNA-dipendente sintetizza una seconda catena di DNA utilizzando come stampo quella
appena sintetizzata.
108
Al termine della trascrizione il genoma virale costituito da una duplice catena di DNA che viene trasportato
nel nucleo e la endonucleasi integrasi scinde il DNA della cellula ospite ed il DNA virale in un punto
preciso ed inserisce il provirus.
Il provirus si integra quindi nel DNA cellulare e dopo alcuni cicli replicativi rimane silente provocando una
infezione latente.
Occasionalmente il provirus pu riattivarsi obbligando la cellula a produrre numerose particelle virali, in tal
caso il linfocita va incontro a morte.
LHIV mostra una notevole variabilit genetica e fenotipica dovuta al fatto che linformazione genetica
subisce ad ogni ciclo replicativo una serie di passaggi che comportano un elevato numero di errori di
trascrizione.
La trascriptasi inversa infatti rispetto alle normali polimerasi meno fedele cio compie un maggior numero
di errori di trascrizione.
Questa notevole variabilit genetica determina lisolamento di diversi tipi di virus non solo da paziente a
paziente ma anche nello stesso paziente nel corso della malattia.
Per questo motivo sono consigliabili rapporti protetti anche tra pazienti entrambi infetti da HIV perch si pu
avere tra trasmissione di sierotipi pi virulenti o resistenti a farmaci.
stato dimostrato che in alcuni soggetti resistenti allinfezione producono una notevole quantit di
particolari chemochine proinfiammatorie (RANTES, MIP-1, MIP-2) che attivano la chemiotassi e si
legano ai recettori CCR5 e CXCR4 che infatti rappresentano i corecettori per HIV.
stato provato anche che forme alterate del corecettore CC CKR5 determinano resistenza allHIV.
Linfezione viene trasmessa per:
Via sessuale ( pi a rischio la donna rispetto alluomo per la pi lunga permanenza dello
sperma in vagina)
Via parenterale: tramite uso di aghi e siringhe infette (oggi non pi trasfusione di sangue ed
emoderivati grazie allo screening dei donatori di sangue a partire dal 1985)
Trasmissione verticale: transplacentare e durante il parto o lallattamento
Anche se il virus viene emesso con diversi liquidi biologici (lacrime, saliva, urine, secrezioni bronchiali)
non si ha notizia di trasmissione in seguito al contatto con tali liquidi.
Non sono a rischio infatti i contatti interpersonali che si possono avere in luoghi pubblici come baci abbracci
etc. mentre manicure, pedicure, forbici e spazzolini da denti non costituiscono modalit di propagazione ma
di esposizione.
Non stata documentata la trasmissione familiare.
LHIV possiede minore infettivit rispetto allHBV:
HIV non resiste allambiente esterno, concentazione nel sangue 10
4
/ml
HBV resiste allambiente esterno, concentrazione nel sangue 10
13
/ml
Sono molto rari i contagi del personale sanitario esposto a malati con AIDS (0.1-0.3% contro il 15-20% per
HBV).
Sterilizzazione di materiale contaminato con HIV
autoclave 1 atm 10 min
Pastorizzazione 56 30 min
etanolo 90-95% 5 min
Acqua ossigenata 3% 10 min
ipoclorito 0.5% 5-10 min
Sterilizzazione materiale contaminato con HBV
autoclave 2 atm 20 min
ebollizione 100 30 min
Storia
Primi casi nella seconda met degli anni 70 (documentazione postuma)
1981 San Francisco: omosessuali maschi
1982 tossicodipendenti, omosessuali, politrasfusi
1983 primi casi in Italia. Trasmissione eterosessuale
1984 primi casi in Umbria
1985 possibilit di diagnosi sierologica
109
1995 avvento della triplice terapia
vi sono 3 modelli epidemiologici:
Omosessuali maschi: USA e Europa del Nord
Tossicodipendenti, donne, eterosessuali, infezioni connatali: Italia e Spagna
Trasmissione eterosessuale: Africa
Recentemente si osservato un incremento della trasmissione eterosessuale e il rapporto M:F=1:1.
Poich soggetta a denuncia solo lAIDS e non linfezione non si conosce lincidenza di questa ma solo
quella della malattia conclamata.
Lincidenza dellAIDS diminuita grazie ai progressi della terapia ma non diminuita linfezione che anzi si
stima essere aumentata.
eziopatogenesi
La malattia legata alla progressiva e continua deplezione delle cellule TH1, organizzatori centrali delle
risposte immune, e di tutte le cellule in generale CD4+, a seguito delleffetto citopatico del virus, e alle
manifestazioni secondarie di tipo neurologico legate allinfezione diretta delle cellule nervose.
Una volta entrato, lHIV viene trasportato dalle cellule follicolari dendridiche nelle zone paracorticali dei
linfonodi, dove si replica incessantemente fino a raggiungere un valore critico dopo il quale da una intensa
fase di viremia primaria, che si osserva nelle prime settimane dellinfezione.
La viremia produce una disseminazione ematica del virus in diversi tessuto compreso il SNC prima che
lorganismo monti una risposta immune efficace.
Questa fase corrisponde dal punto di vista clinico alla fase di infezione primaria acuta che si manifesta con
una sintomatologia simil-mononucleosica.
Nelle settimane successive la risposta immunitaria sia umorale che citossica determina un rapido declino
della quantit di virus sia circolante che intracellulare con un ripristino del numero di linfociti CD4+
circolanti con conseguente limitazione della diffusione sistemica.
Nei linfonodi infatti a livello dei centri germinativi i linfociti CD4 infetti vengono distrutti dai linfociti
citotossici CD8+ ed inoltre si verifica una risposta anticorpale neutralizzante con intrappolamento degli IC a
livello delle maglie del reticolo.
La risposta immune per non in grado di eliminare completamente il virus che rimane stabile allinterno
dellorganismo sotto forma di infezione latente.
Il virus rimane infatti a livello linfonodale e probabilmente anche a livello di possibili santuari
inaccessibili in particolare il SNC.
Inizia cos la fase di latenza clinica (cio il periodo di asintomaticit) che non per accompagnata da
latenza biologica in quanto comunque presente replicazione virale (infezione cronica persistente).
Si stima infatti che circa 10
8-9
particelle virali vengano prodotte e rimosse ogni giorno nellorganismo in una
situazione di equilibrio dinamico.
Si verifica la distruzione dei linfociti con infezione attiva ma anche il ricircolo di quelli con infezione latente
che mantengono stabile linfezione.
Inoltre si manifestano alterazioni funzionali dei linfociti CD4, CD8, dei linfociti B e delle cellule monocito-
macrofagiche.
La replica virale bassa nel sangue ed alta a livello linfonodale.
Contrariamente a quanto si pensa, non c nel virus una strategia mutazionale che gli porti qualche
vantaggio: in effetti, il virus che crea la risposta immune primaria e quello che riesce a sfuggire e a creare
uno stato cronico sono la stessa copia genomica, e quindi non la variabilit che nelle fasi iniziali impedisce
allorganismo di evitare la cronicizzazione dellinfezione.
I meccanismi che invece appaiono importanti sono:
Saturazione delle Apc follicolari con gli Ag del virus, che si estende anche ai CTL. Queste cellule, che
sono quelle in grado di controllare linfezione, si espandono nella prima fase della disseminazione, ma in
seguito il loro clone viene deleto dalla iperstimolazione da parte delle APC follicolari.
Localizzazione dei processi replicativi ed infettivi del virus nella zona paracorticale del linfonodo, dove
le cellule CTL sono presenti in concentrazione molto bassa e con poche eccezioni non ricevono uno
stimolo adeguato
Cronicizzazione dellinfezione: dopo un certo tempo, le cellule infettate che non sono state lisate dai
CTL entrano nello stadio di portatrici del provirus integrato, senza esprimere gli Ag virali. A questo
punto, esse non sono pi riconosciute dai CTL e non si pu pi eradicare linfezione.
Inoltre a livello linfonodale i CD4+ infetti vengono eliminati dai CD8 ma infettano anche altri CD4.
110
I CD4 distrutti quotidianamente vengono rimpiazzati grazie alla capacit rigenerativa del midollo ma questo
equilibrio nella maggior parte dei pazienti temporaneo e successivamente il livello di CD4 scende
costantemente e inesorabilmente.
Infatti le cellule infettate vengono continuamente sostituite da altre che vengono contaminate e questo
processo subisce un massiccio incremento soprattutto in quelle condizioni in cui le cellule infette vengono ad
essere attivate come in caso di infezioni, allergie e stress che provocano la produzione di specifiche
citochine che attivano la proliferazione T determinando la cosiddetta slatentizzazione dellinfezione.
Ag, virus, citochine attivano infatti lespressione del fattore di trascrizione cellulare NF-Kb che
normalmente determina la trascrizione dei geni che codificano per il recettore dellIL-2, nelle cellule infette
inoltre questo fattore determina anche la trascrizione delle sequenze virali LTR che funzionano da
promotori ed enhancer per la trascrizione del provirus.
Questo spiega perch con il ridursi del numero dei CD4+ il quadro si aggrava rapidamente: ogni nuova
infezione aumenta la progressione della malattia, diminuisce il numero di TH1 attivi e aumenta la
suscettibilit a nuove infezioni, in un circolo vizioso che diventa rapidamente un quadro terminale.
Fondamentale inoltre il ruolo degli organi linfoidi.
Tutti i pazienti con HIV hanno una iperplasia follicolare notevole, che rappresenta la reazione del sistema
immune alle cellule infette.
In alcuni pazienti tale attivit si traduce in una linfoadenopatia generalizzata che corrisponde clinicamente
alla cosiddetta sindrome linfoadenopatica LAS caratterizzata da linfonodi tumefatti, non dolenti, mobili e
di consistenza parenchimatosa.
Inoltre la presenza di HIV uno stimolo continuo alla proliferazione delle cellule che si sono gi infettate
che replicandosi producono altre copie del virus.
E quindi un ciclo continuo che finisce per produrre da un lato un progressivo aumento della viremia e
diminuzione di CD4 funzionali, dallaltro una degenerazione del linfonodo (involuzione follicolare) con
diminuzione dellefficienza del sequestro del virus dal circolo, cosa che ovviamente contribuisce ad
incrementare la viremia stessa.
Nelle fasi terminali della latenza clinica e nella malattia conclamata, il centro germinativo completamente
distrutto e viene del tutto perduta la capacit di sequestro, cosi che il virus si riversa interamente nel
sangue (fase di riequilibrio: copie di RNA virale simili nel sangue periferico e nei linfonodi).
La rottura dellequilibrio denunciata dallaumento dei valori di viremia plasmatica e quindi dalla caduta
del numero dei CD4+.
I valori di viremia plasmatica sono infatti responsabili della velocit di progressione della malattia verso
lAIDS e quindi la morte.
La distruzione del sistema linfatico responsabile assieme alla carenza di CD4 dellincapacit di controllare
le infezioni.
Inoltre, nelle fasi terminali il virus diventa libero di riprodursi senza che il SI si opponga in alcun modo.
Patogenesi delle manifestazioni neurologiche
Gli effetti celebrali sono dovuti sia allinfezione del virus direttamente che allimmunosoppressione e
allinsorgenza di neoplasie.
Nel primo caso, ci sono diversi meccanismi di danno.
Le cellule infettate sono quelle della linea monocitica/macrofagica, che entrano nel cervello grazie
allespressione di molecole di adesione come ICAM1 e VCAM1, che sono aumentate dalla presenza di
gp120 solubile nella cellula.
In effetti il virus che in genere si ritrova nel cervello M-tropico.
Non sembra che il virus infetti direttamente i neuroni in vivo, anche se lo fa in vitro, ma comunque pare che
il galattosil ceramide delle cellule nervose sia un adatto recettore per la gp120.
Invece il danno provocato dal virus sui neuroni indiretto, e mediato da:
- effetti tossici della gp120
- neurotossine secrete da macrofagi, astroglia e neuoroglia infettate che uccidono il neurone legandosi
allNMDA
- citochine prodotte dalle cellule infette (IL1, IL6, TNF, TGFbeta, INF)
- eicosanoidi di cellule di derivazione monocitica attivate
Le manifestazioni neurologiche migliorano molto con la terapia antiretrovirale, soprattutto nei bambini.
Diagnosi
Si basa su metodi diretti e indiretti.
111
Il test dellAIDS anonimo e linfezione non soggetta a denuncia mentre lo lAIDS.
Metodi indiretti
Valutano la risposta anticorpale (Ab specifici contro le proteine virali) che si sviluppa normalmente entro 3
mesi.
Il lasso di tempo che intercorre tra il contagio e la comparsa di Ab specifici detta finestra immunitaria.
Il test di screening lELISA, che si basa sullassorbimento in una piastra con fissati antigeni dellHIV 1 e
2 che vengono legati agli eventuali Ab del siero del paziente, che poi sono evidenziati con Ab anti Ig marcati
con un enzima.
Il test economico, altamente sensibile (99,5%) ma poco specifico, per cui di fronte alla positivit ELISA si
devono eseguire test di conferma.
Se la risposta del test negativa va fatta lanamnesi circa lepoca del presunto contagio, in quanto se il test
stato effettuato prima di 6 mesi dal contagio va ripetuto perch potrebbe non essere avvenuta la
sieroconversione.
Se positivo va di nuovo ripetuto perch si possono avere FP, se di nuovo positivo va fatto un tes di
conferma.
Il test di conferma il western blotting che una preparazione che contiene un lisato di HIV-1 o HIV-2
ottenuto da colture cellulari, parzialmente purificato dopo lisi celulare che viene frazionato nelle sue proteine
componenti tramite immunoelettroforesi.
La corsa elettroforetica consente infatti di separare le proteine in base al loro peso molecolare in diverse
bande di migrazione.
Successivamente le proteine vengono trasferite elettricamente su strisce di nitrocellulosa che diventano
quindi repliche del gel iniziale.
Aggiungendo alle strisce di nitrocellulosa il siero del paziente in caso di positivit si verifica il legame degli
anticorpi in corrispondenza delle bande degli specifici Ag che viene evidenziata tramite metodo ELISA.
In corrispondenza delle bande si forma quindi un prodotto colorato facilmente apprezzabile.
Un altro test di conferma il test RIBA che consente di differenziare HIV-1 da HIV-2.
Consiste nellincubare il siero del paziente con strisce di nitrocellulosa dove sono stati blottati Ag
ricombinanti e peptidi sintetici di HIV-1 e HIV-2.
Criteri di interpretazione dei saggi di conferma:
- positivo: presenza di reattivit per almeno 2 bande tra p24, gp 41 e gp 120
- negativo assenza di ogni banda reattiva
- indeterminato: test con una o pi bande reattive ma che non rientra nei criteri di positivit
pazienti con ELISA negativo e test di conferma indeterminato necessitano di un monitoraggio longitudinale.
Falsi positivi: iperbilirubinemia, connettiviti gammopatie monoclonali.
Falsi negativi: fasi iniziali della sieroconversione, infezione con HIV-1 sottotipo endemico in Africa centrale
e occidentale, infezione da HIV-2 se il test selettivo per HIV-1.
La positivit al western definita come la presenza di bande in corrispondenza di tutti e tre i prodotti di Env,
Gag e Pol, (almeno due fra gp160/120, gp41 e p24) ed una prova conclusiva della positivit da HIV.
Alcuni western sono dubbi per via del fatto che alcuni antigeni dellHIV possono interagire con alcuni Ab
normalmente presenti (sono la p24 e la p55).
In questo caso deve essere eseguito un altro test dopo un mese.
Test diretti
In alcuni casi necessario (ad esempio con ELISA negativo e western positivo) ricorrere alla PCR che in
grado di evidenziare la presenza dellRNA gnomico o del DNA del provirus in una fase molto precoce ed
antecedente alla sieroconversione.
La PCR un metodo estremamente sensibile e precoce ma molto costoso.
I limiti di sensibilit sono 400 copie/ml (metodo standard) e 50 copie/ml (metodo ultrasensibile).
essenziale in determinate circostanze:
- diagnosi di trasmissione verticale dellinfezione: il neonato sempre sieropositivo per la presenza degli
Ab materni che durano fino ad un anno ma pu non essere infetto
- fase precoce dellinfezione
- determinazione quantitativa dellHIV-RNA
importante la valutazione sia qualitativa che quantitativa della viremia che utile per il follow-up e per la
predittivit dellevoluzione della malattia.
Il virus viene evidenziato sia nelle cellule infette in particolare i linfociti T (viremia cellulare) che nel
plasma (viremia plasmatica).
112
La viremia plasmatica indica la quantit di virus libero ed in grado di infettare altre cellule, mentre la viremia
cellulare indica la presenza di linfociti infetti ed in grado di trasmettere linfezione.
La presenza di RNA nel citoplasma della cellula infetta un segno di replica virale in atto mentre la
presenza di DNA integrato nel nucleo indica infezione latente (nel periodo di latenza 1 linfocita su 100
infetto e 1 su 1000 ha virus in replica).
Un parametro utile per eseguire un controllo della progressione della malattia il dosaggio dellantigene
p24 nel siero.
Esso risulta dapprima ad un brusco aumento di esso, poi si instaura la risposta specifica e i suoi livelli
scendono gradualmente (tendono a scomparire con la terapia), rimanendo comunque dimostrabili nel 30-50%
dei soggetti.
Infine, con la ripresa dellattivit virale, la [p24] aumenta gradualmente fino alla morte.
C correlazione diretta fra [p24] e aggressivit della malattia, anche a parit di numero di CD4.
Esso pu essere usato come test di screening precoce perch la p24 si trova in circolo prima degli Ab a cui
sensibile lELISA.
Follow-up clinico di laboratorio
I test di controllo dellevoluzione della malattia sono rappresentati da:
Conta dei CD4
Analisi quantitativa dellHIV-RNA
La conta, che si fa ogni 6 mesi, viene correlata a differenti rischi infettivi in base alla classificazione CDC.
Categorie cliniche
Conta CD4 A asintomatici B malattie correlate C AIDS
1 > 500/mm3 A1 B1 C1
2 200-500/mm3 A2 B2 C2
3 < 200/mm3 A3 B3 C3
La gravit dellinfezione dipende pi dal numero di CD4 cio dallo stadio che dalla categoria clinica A-B-C
(sono rischio di infezioni opportunistiche A3 come C3).
Lo stadio sulla base della conta dei CD4 importante per la terapia: nello stadio 1 viene fatta solo terapia
antivirale mentre nello stadio 3 viene fatta terapia profilattica contro le infezioni opportunistiche.
La categoria clinica C (AIDS) soggetta a denuncia obbligatoria (non linfezione).
La predittivit dellHIV-RNA indipendente da quella dei CD4+: lHIV-RNA indica la velocit di
progressione verso lAIDS mentre la conta dei CD4 indica lo stato del sistema immunitario e quindi il
tempo necessario perch si raggiunga lAIDS.
LHIV-RNA > 10
4
indica una progressione verso lAIDS entro 5 anni, una riduzione di 0.5 log ritarda la
progressione verso lAIDS di 1.5 volte.
Il monitoraggio dellHIV-RNA va effettuato immediatamente prima dellinizio della terapia, 4-8 settimane
dopo e quindi ogni 3-4 mesi per monitorare la risposta alla terapia antiretrovirale.
Clinica
le manifestazioni cliniche dellinfezione variano a seconda dello stadio di progressione di questa.
Possiamo distinguere 3 fasi dellinfezione:
1. infezione primaria
Pu decorrere in modo asintomatico.
Circa il 50 70% dei pazienti tende ad avere una serie di manifestazioni acute nel primo mese dopo
linfezione (3-6 settimane) che si manifestano con una sindrome simil-mononucleosica.
I sintomi pi comuni sono: febbre, faringite, linfangite, cefalea con dolori retroculari, anoressia, disturbi
digestivi, letargia.
Nellinfezione primaria difficile porre la diagnosi tramite la ricerca di Ab specifici, mentre la ricerca di
DNA ed RNA virale tramite PCR pu essere di maggior aiuto.
caratteristico invece il riscontro di un linfocitosi con aumento dei linfociti T CD8 e riduzione dei linfociti
CD4 e conseguente inversione del rapporto CD4/CD8.
In alcuni pazienti pu essere presente una linfoadenopatia generalizzata (sindrome linfoadenopatica LAS)
caratterizzata da linfonodi ingranditi, non dolenti , mobili, di consistenza parenchimatosa.
La linfoadenomegalia bilaterale e pu interessare quasi tutte le stazioni ma in modo particolare quelle
retronucali, laterocervicali ed ascellari.
113
In una minoranza dei casi si osserva una meningite a liquor limpido.
2. latenza clinica
ha durata variabile di 8-12 anni ed asintomatica.
In questo periodo di asintomatismo la malattia progredisce con una velocit che proporzionale alla quantit
di HIV-RNA presente nel siero.
Con pochissime eccezioni, il numero dei CD4 diminuisce costantemente ad un ritmo di 50 u/ul allanno.
3. fase sintomatica
prima della classificazione CDC si distinguevano 2 stadi clinici:
ARC (AIDS related complex)
Questo stadio il periodo di transizione fra la fase di latenza clinica e la fase di AIDS conclamato.
caratterizzata da almeno 2 sintomi clinici (sudorazioni notturne, febbre persistente, astenia ingravescente,
diarrea intermittente, calo ponderale superiore al 10%, linfoadenopatia generalizzata e dermatite seborroica)
associate a 2 o pi alterazioni del sistema immunitario correlabili allinfezione da HIV.
Sono frequenti le infezioni da Candida in particolare la candidosi orofaringea ed esofagea, riattivazione
dellHerpes simplex con vescicole ed ulcere sanguinanti in regione anale, genitale ed orale, infezioni
disseminate che coinvolgono pi dermatomeri da varicella zoster, verruche da papilloma virus.
Frequente anche la dermatite seborroica.
Possono essere presenti anche complicanze muscolo-scheletriche come polimiositi, artriti settiche o artriti da
IC.
Si pu manifestare anche la leucoplachia villosa orale caratterizzata da placche biancastre leucopatiche
localizzate al dorso della lingua dovute alla replicazione dellEBV nelle cellule cheratinizzate del dorso della
lingua.
AIDS (sindrome da immunodeficienza acquisita)
una condizione clinica associata allinfezione da HIV in cui sono presenti infezioni opportunistiche o
particolari neoplasie associate ad una grave deplezione linfocitaria (CD4 < 200/mm3).
In questo stadio necessaria una terapia di profilassi verso le infezioni opportunistiche.
Le uniche manifestazioni cliniche che non presuppongono necessariamente la deplezione linfocitaria e
quindi possono manifestarsi anche prima dellAIDS sono il sarcoma di Kaposi, la linfoadenopatia
generalizzata e la TBC.
MANIFESTAZIONI CUTANEE IN CORSO DI AIDS
Dermatite seborroica: forse la principale manifestazione cutanea dellAIDS conclamato, e si riscontra
in oltre l85% dei pazienti. Rispetto alla forma comune, ha caratteristiche di aggressivit decisamente
maggiori, estesa e resistente alla comuni terapia.
Tossidermia morbilliforme: si riscontra molto frequentemente, specie se stato somministrato
cotrimossazolo a scopo terapeutico.
eritema polimorfo grave
Infezioni concomitanti: candidiosi orale, esofagea e genitale, herpes simplex e zoster, HPV,
leucoplachia villosa orale (un quadro particolare associato al virus di Epstein-Barr caratterizzato da
chiazzette biancastre ai lati della lingua simil-leucoplasiche)
Qualsiasi malattia dermatologica pu cambiare aspetto in corso di AIDS conclamato.
MANIFESTAZIONI NEUROLOGICHE
Queste manifestazioni sono responsabili della maggior parte della mortalit.
Oltre allHIV, un nutrito numero di virus e di batteri e alcuni tumori ne sono responsabili (toxoplasma,
CMV, micobacterium, sifilide, HTLV1).
Complessivamente colpiscono 1/3 dei pazienti, e quelle specifiche per lAIDS conclamato sono solo la
demenza AIDS.
Il danno legato alla infezione di macrofagi e glia o anche dalla produzione di citochine da parte di essi.
Praticamente tutti i malati hanno una infezione del SNC che per non sempre sintomatica.
Eventi molto comuni sono pleiocitosi, isolamento del virus, proteinorrachia e sintesi intratecale di Ab.
Meningite asettica: pu apparire in tutte le fasi dellinfezione eccetto che in quelle avanzate, e si
manifesta con proteinorrachia, pleiocitosi e normoglicorrachia. In certi casi si ha meningite franca con
nausea, vomito e fotofobia. La malattia classicamente compare nella fase acuta e tende a sparire durante
la fase successiva, risultando difficile il suo manifestarsi nella fase avanzata. Questo suggerisce che si
tratti di una malattia immunomediata.
114
Encefalopatia da HIV o AIDS dementia complex: un insieme di segni e sintomi che sono associati
alla fase terminale della malattia. Il principale il declino delle capacit cognitive, di apprendimento e
di concentrazione, allinizio indistinguibili dalla depressione o dallaffaticamento. In seguito possono
comparire alterazioni della deambulazione, andatura incerta, mancanza di equilibrio e difficolt ad
eseguire movimenti rapidi alternati. Leziologia non del tutto chiarita, ma comunque riguarda la
microglia della sostanza bianca sottocorticale, cosa che cataloga la malattia come una demenza
subcorticale al pari del Parkinson e della Corea, ma distinta dallAlzheimer. E difficile porre una
diagnosi di demenza AIDS, perch non specifica la condizione di HIV nel liquor e si devono prima
escludere altre malattie. La terapia incentrata sulluso di farmaci antiretrovirali dai quali la malattia trae
vantaggio.
Convulsioni: associate a parecchie delle infezioni che accompagnano lAIDS, ma anche allHIV stesso.
In molti pazienti la soglia convulsiva bassa perch sono presentano squilibri elettrici.
mielopatia: Il 20% dei pazienti AIDS ha una mielopatia, nel 90% dei quali essa il frutto di una
demenza. Pu assumere tre caratteristiche:
o Mielopatia vacuolare, identica alla degenerazione dei cordoni posteriori dellAP, ma senza che
si evidenzi carenza di B12. Inizia con difficolt atassiche della deambulazione e pu progredire
fino alla perdita del controllo degli sfinteri, presentando aumento dei riflessi tendinei profondi e
Babinsky positivo.
o Atassia sensitiva dei cordoni posteriori
o Parestesie e disestesie delle estremit inferiori
A contrario di quel che avviene per la demenza, queste malattie non migliorano con la terapia antivirale e si
trattano in maniera sintomatica.
Neuropatie periferiche: possono decorrere in varie forme e sono comuni. Tipica una
demielinizzazione periferica infiammatoria che compare precocemente e comporta alterazioni della
sensibilit, del movimento e dei riflessi. Leziologia autoimmune come documentato dalla presenza di
infiltrati perivascolari. Altra cosa comune la polineuropatia distale sensitiva, simmetrica e dolorosa,
dovuta invece ad una degenerazione assonale mediata dallHIV che invece compare tardivamente. Si
manifesta con dolore alle mani e piedi di tipo bruciante. Accanto a queste due, esistono varie possibilit
di effetti collaterali della terapia. Di solito la terapia sintomatica per il dolore.
Miopatie: possono essere causate sia dallHIV che dalla terapia, e hanno varia intensit clinica, dalla
sindrome asintomatica con aumento della creatina, alla mialgia con debolezza grave.
INFEZIONI OPPORTUNISTICHE IN CORSO DI HIV
Si tratta di solito di complicazioni tardive dellinfezione quando i CD4 scendono sotto a 200, e sono
sostenute sia da batteri e virus opportunisti che da franchi patogeni, i quali fanno registrare infezioni di
eccezionale gravit e frequenza inusuale.
Circa l80% dei malati di AIDS muore per una di queste infezioni, pi spesso di tipo batterico.
Infezione da Pneumocystis carinii
la pi comune infezione opportunistica in corso di AIDS.
dovuta ad un protozoo ubiquitario e diffuso nellambiente che normalmente non determina pneumopatia
nel paziente immunocompetente.
Polmonite interstiziale con esordio subacuto con febbricola, sudorazione, tosse non produttiva e dispnea da
sforzo ingravescente.
Nei casi pi gravi labbondante essudazione a livello alveolare determina compromissione degli scambi
respiratori ed il paziente diventa cianotico e dispnoico e muore per insufficienza respiratoria acuta.
LRx torace rivela il caratteristico aspetto a vetro smerigliato.
La diagnosi richiede la dimostrazione delle cisti o del trofozoita nellespettorato o nel lavaggio
bronchioalveolare.
Oltre alla polmonite, possono essere presenti altre manifestazioni extrapolmonari che sono favorite dalla
profilassi contro la polmonite stessa.
Una importante una infezione auricolare che pu avere conseguenze anche serie sulludito.
Inoltre ci sono: retinite, vasculite necrotizzante, ostruzione intestinale, linfoadenopatia, coinvolgimento del
midollo osseo, ascite, tiroidite.
La terapia basata sul cotrimossazolo = trimetoprim + sulfametossazolo al dosaggio di: 20 mg/Kg/die
trimetoprim + 100 mg/Kg/die sulfametossazolo in 3 dosi refratte per 21 giorni.
In alternativa: clindamicina (600 mg x 4 die) + primachina (15 mg/die) per 15 giorni.
importante anche la profilassi primaria che viene fatta con cotrimossazolo 1 cp/die.
115
Toxoplasmosi
Responsabile del 60% delle lesioni al SNC e del 38% di tutte le infezioni secondarie.
dovuta a riattivazione del Toxoplasma Gondii che dopo linfezione primaria rimane in fase latente.
Si deve cercare di evitare il contagio, non mangiando carne cruda che potrebbe contenere i bradizoiti ed
evitando il contatto con i felini e con il terreno da loro contaminato, che possono portare le cisti.
Linfezione primaria di solito avviene nellinfanzia in forma asintomatica, ed raro che la forma acuta si
verifichi nel malato di AIDS (anche se quando avviene si dissemina in modo spesso fatale a cuore, fegato,
polmoni e cervello).
La toxoplasmosi cerebrale si pu manifestare con meningite, meningoencefalite, encefalomielite o
encefalite.
Le lesioni sono multiple e focali e la localizzazione alla giunzione corticomidollare (?).
Alla TC cranio sono presenti lesioni ipodense, con effetto massa, edema perilesionale e che prendono il
mezzo di contrasto in periferia.
Altre manifestazioni comuni sono corioretinite, orchite, polmonite, ascite.
Terapia:
regime standard: pirimetamina 200 mg poi 50 mg die + acido folinico 10-20 mg die + sulfadiazina 4-6 g
die (4 dosi) / clindamicina 600 mg x 4 die.
Alternativa: trimetoprim/ sulfametossazolo 120-160 mg x 4 die (o claritromicina, dapsone, pirimetamina).
Glucocorticoidi per ledema celebrale.
La profilassi viene fatta con dapsone 1 cp x 3 alla settimana o bactrim forte 1 cp die o pirimetamina 50
mg/die x os indefinitivamente.
Diarrea da protozoi
Criptosporidium, microsporidium e isospora belli sono i patogeni pi comuni del tratto intestinale dei malati
di AIDS.
Criptosporidium: diarrea intermittente che evolve in alcuni mesi verso una forma cronica, composta da
scariche di diversi litri al giorno di feci acquose, con crampi addominali e nausea (CD4<100),
intolleranza al lattosio e sindrome da malassorbimento. A questo si pu aggiungere una manifestazione
di colangite con colecistite. Diagnosi su campioni di feci mettendo in evidenza le cisti
(coproparassitologia). Linfezione a vviene in seguito allingestione di cisti presenti in modo ubiquitario
soprattutto nelle verdure crude. La terapia si basa su paramomicina (500 mg x 4 die per 20 giorni) o
azitromicina (500 m/die per 15 giorni).
Microsporidium un endocellulare obbligato, che da una sintomatologia identica al precedente, e pu
essere difficile da evidenziare nelle feci per via delle piccole dimensioni
Isospora Belli: determina sindrome diarroica, la diagnosi viene fatta tramite coproparassitologia ma pu
esser necessaria la colonscopia perch un parassita intracellulare degli enterociti.La terapia si basa su
trimetoprim sulfametoxazolo ad alto dosaggio che ne impedisce le ricadute, altrimenti frequenti
Giardia Lamblia: la diagnosi si basa sulla coproparassitologia e la terapia sul metronidazolo 750 mg x
3/die per os per 7 giorni
Entamoeba Histolytica (amebiasi) relativamente poco frequente nel paziente con AIDS ma determina
una forma particolarmente grave di diarrea con linsorgenza di estese ulcerazioni intestinali con profuse
enterorragie e passaggio dei protozoi nel circolo portale con conseguente localizzazione epatica (ascesso
epatico). La diagnosi si basa sulla coproparassitologia e la terapia su paromomicina(500 mg x 3 /die per
os per 10 giorni) + metronidazolo (750 mg x 3/die per os per 15 giorni)
Infezioni da micobatteri atipici
Il Micobacterium Avium Complex MAC un gruppo di batteri normalmente non patogeni per luomo, che
sono ubiquitari nei terreni e nellacqua.
Nei pazienti con AIDS determinano una infezione disseminata con interessamento polmonare, splenico,
epatico, linfoghiandolare, gastrointestinale e midollare.
Sintomi:
- febbre
- sudorazione notturna
- calo ponderale
- micobatteriemia nell85% dei casi
- aumento della ALP
- pancitopenia
- diarrea e dolori addominali
116
lRx polmone mostre un infiltrato nodulare di tipo miliare prevalentemente interstiziale ma anche diffuso
agli alveoli con adenopatia ilare e mediastinica.
La diagnosi si basa sulla dimostrazione di bacilli acido-alcol-resistenti nel midollo, nelle feci, nei linfonodi o
nel tessuto epatico.
La terapia di attacco si basa su rifabutina 300 mg/die + etambutolo 25 mg/Kg/die + amikacina 500 mg
x2/die.
Successivamente si sospende lamikacina e si prosegue con uno schema soppressivo cronico che comprende
etambutolo 1g/die + azitromicina 500 mg/die + rifabutina 300 mg/die somministrate a giorni alterni.
Ci sono molti altri micobatteri atipici oltre al MAC che possono dare infezioni importanti nei malati di
AIDS:
M. Kansasii: da infezioni polmonari con febbre e calo ponderale, che si associano a lesioni cavitarie o ad
una disseminazione di tipo miliare. E importante riconoscerlo perch ha una terapia specifica che
molto efficace.
Foruitum, Chelonee, Marinum, Scrofulaceum ecc possono dare lesioni cutanee.
M. Gordonae, M. Xenopi non sono di solito patogeni per luomo, ma infettano lacqua e in questi casi
curare le infezioni risulta difficile
Tubercolosi
Il malati di AIDS ha un rischio di contrarre la TBC attiva di 30 volte maggiore, e il 5% dei malati la contrae.
Nei pazienti con alta conta si ha la riattivazione dellinfezione polmonare con lesioni cavitarie, mentre nei
malati a bassa conta si tende alla forma miliare.
Linfezione pu colpire osso, muscoli, fegato, encefalo, meningi, tratto gastro-intestinale, e dare anche
ascessi epatici e prostatici.
Il paziente nel 50% dei casi presenta anergia allintradermoreazione.
La TBC una delle poche manifestazioni secondarie dellinfezione da HIV che sia completamente curabile,
ma data la tendenza a sviluppare la resistenza ai farmaci, la terapia deve essere combinata, aggressiva e
protrarsi a lungo.
Se si definisce la sensibilit dei ceppi multiresistenti ai farmaci in modo esatto, la mortalit si abbassa.
Unaltra buona pratica la protezione dei pazienti a rischio, o che siano positivi alla tubercolina, con un
trattamento profilattico con isoniazide.
Altre infezioni batteriche
Per lo pi sono infezioni delle vie aeree o gastroenteriche, ma si osservano anche manifestazioni atipiche
della sifilide e di altre malattie.
I malati sono particolarmente sensibili alle infezioni da germi capsulati, specie S. pneumonie e H.
influenzae, che sono responsabili delle frequenti polmoniti e delle otiti, che aumentano nei pazienti con
AIDS. Anche lo S. aureus fa registrare casi di infezioni con elevata frequenza, in particolare come
infezioni di catetere e piomiosite in associazione con lesioni muscolari.
Salmonella, shigella, ed altri batteri intestinali nel 20% degli omosessuali maschi. Nei malati di AIDS la
shigellosi provoca una malattia grave. Anche Campylobacter si associa a diarrea con crampi addominali
ed eventualmente proctite, e tutte queste infezioni hanno una tendenza alla recidiva e sono resistenti alle
terapie.
Treponema pallidum: la sifilide si manifesta negli HIV+ in maniera del tutto tipica, ma si possono anche
frequentemente osservare delle forme particolarmente aggressive e che decorrono in maniera atipica, con
lue maligna (vasculite necrotizzante con lesioni cutanee), febbri sconosciute, sindrome nefrosica e
neurosifilide. Lincidenza della neurosifilide, che si manifesta con meningite, retinite, sordit e lesioni
ischemiche, particolarmente alta fra i consumatori di crack. La diagnosi, di solito affidata alla ricerca di
Ab, pu risultare difficile per le anomali immunitarie del paziente AIDS, e quindi si ricorre alla ricerca
del batterio in campo oscuro (reazione treponemica diretta)
Candidiosi
Sono le pi frequenti, e praticamente tutti i malati di AIDS ne hanno una, che spesso rappresenta lesordio di
una immunodeficienza rilevante dal punto di vista clinico.
Di solito il malato di AIDS non associato alla candidiosi disseminata e il fungo interessa solo le mucose, a
causa del fatto che la malattia controllata dai neutrofili che non sono particolarmente messi male nellHIV.
Le manifestazioni della candidiosi sono:
Mughetto infezione del cavo orale caratterizzata dalla comparsa di pseudomembrane biancastre
costituite da fibrina ed essudato su una base eritematosa che compiono a livello del palato e della lingua,
117
si ha bruciore e secchezza del cavo orale, nel caso in cui compaia disfagia con dolore retrosternale deve
essere sospettata lestensione allesofago
vaginite
Estensione dellinfezione allesofago, ai bronchi, agli alveoli.
Sono segni della malattia conclamata e decorrono quando la conta dei CD4 scende al di sotto di 100.
In caso di sospetta esofagite necessario fare una esofagoscopia per differenziare lesofagite da Candida da
altre infezioni opportunistiche che possono colpire il cavo orale (infezione da HSV o leucoplacia villosa
orale da CMV).
Nel caso di esclusivo interessamento orale (mughetto) la terapia si basa su fluconazolo 300 mg/die mentre in
caso di interessamento esofageo fluconazolo ev 400 mg/die.
Criptococcosi
una infezione causata dal Criptococcus Neoformans che un fungo ubiquitario che si trova nellambiente.
Nei soggetti immunocompetenti determina infezioni polmonari asintomatiche contratte per inalazione del
fungo.
Nei pazienti con AIDS determina una pneumopatia sintomatica caratterizzata da infiltrati polmonari diffusi
con disseminazione ematogena e localizzazione a livello del SNC dove determina una meningoencefalite
subacuta.
In circa met dei casi c interessamento polmonare (la porta di ingresso il respiratorio per le spore) con
tosse, dispnea e infiltrati alveolari.
La TC cerebrale negativa nel 70% dei casi, nel 30% invece sono presenti piccole lesioni ipodense multiple
circondate da un anello in cui si fissa il mezzo di contrasto.
La diagnosi si basa sulla ricerca diretta del criptococco sul liquor dopo coorazione con inchiostro di china
(che colora la capsula che un elemento peculiare di questo fungo) e la ricerca dellAg polisaccaridico su
sangue e liquor.
La terapia si basa sullamfotericina B ev 0.5-0.6 mg/Kg/die fino a 1.5-2 mg/Kg/die alla fine del ciclo
terapeutico.
Istoplasmosi
Istoplasma capsulatum particolarmente frequente in specifiche aree di endemia, dove per infetta
raramente i soggetti normali mentre sono a rischio gli immunodepressi.
Il fungo associato agli escrementi di pipistrello, e libera le spore nellaria nelle vicinanze.
Nonostante sia tipicamente una infezione polmonare, nel malato di AIDS si presenta come una riattivazione
con diffusione disseminata.
Essa pu dare:
- coinvolgimento del SNC
- epatosplenomegalia
- ulcere cutanee
- infiltrazione midollare con pancitopenia
- rari sintomi polmonari, di solito blandi
Diagnosi: ricerca antigeni nel sangue e isolamento colturale dal sangue e dal midollo.
La terapia si basa su amfotericina B.
Infezioni da Herpes Virus
E il problema principale delle infezioni secondarie perch oltre a causare malattie agiscono tutti come
cofattori della replicazione dellHIV.
Citomegalovirus
Associato ad una conta di CD4 bassissima, sotto a 50.
Si tratta nel 95% dei casi di una riattivazione, che da segni soltanto in fase terminale, ma la replica del CMV
dimostrabile gi in precedenza.
Le manifestazioni pi comuni sono:
Retinite infiammazione necrotizzante con perdita irreversibile del campo visivo, ha un aspetto
oftalmoscopico caratteristico (essudati retinici giallastri circondati da lesioni emorragiche), un marker
di AIDS in quanto insorge quando CD4+ >100 ed evolve verso il distacco di retina (importante la d.d.
con la corioretinite da Toxoplasma)
Colite non emorragica e si associa ad anoressia e dimagrimento
Esofagite dolori retrosternali ed odinofagia
118
Polmonite interstiziale che la manifestazione pi tipica, ha un andamento un andamento lento e
progressivo, caratterizzata dalla presenza delle tipiche cellule con inclusioni nucleari dovute alleffetto
citopatico del virus
encefalite
Altri segni poco tipici sono:
-epatite anitterica (solo nei bambini)
-colangite sclerosante
-malattia polmonare clinicamente evidente (rara, ma frequente linfezione asintomatica del polmone).
La terapia si basa su:
Ganciclovir 5 mg/Kg per 2 volte al giorno iv per 21 giorni, quindi 5 mg/Kg/die iv di mantenimento.
Foscarnet 60 mg/Kg per 3 volte al giorno per 21 giorni, poi 60 mg/Kg/die iv di mantenimento.
La immunoprofilassi passiva con Ig anti-CMV utile nel ridurre il rischio di infezione primaria.
Herpes Simplex
Lesioni ricorrenti nella mucosa orale, genitale e anale, che diventano sempre pi ricorrenti e dolorose al
progredire dellAIDS.
In concomitanza con le lesioni orali spesso compare una esofagite, che si distingue dal CMV perch anzich
unulcera sola di grande dimensione, c una disseminazione di piccole lesioni.
Patereccio Herpetico in forma di vescicole pruriginose diffuse in forma pi grave di analoghe
manifestazioni negli immunocompetenti.
Sia il simplex che lo zooster possono accompagnarsi ad una forma di retinite acuta dolorosa, diversa da
quella del CMV.
Terapia:
Acyclovir 200 mg/Kg 5 volte al giorno per os per 10 gg
Acyclovir 5-10 mg/Kg 3 volte al giorno iv per 10 giorni
Sono stati segnalati ceppi R allacyclovir in questo caso si usa il foscarnet (40 mg/Kg ogni 8 ore).
vaicella Zoster
La riattivazione dello zoster pu essere una indicazione allindagine per immunodeficienza, specie da HIV,
essendo una delle pi frequenti manifestazioni precoci della malattia.
La malattia di solito decorre bene e non si ha quasi mai interessamento viscerale.
Invece se si verifica una infezione primaria (varicella) pu essere letale.
In caso di varicella va fatta lospedalizzazione e la somministrazione di acyclovir 10 mg/Kg ev per 3 volte al
giorno per 15 giorni.
In caso di herpes zoster necessario il ricovero ospedaliero e la somministrazione di acyclovir 10 mg/Kg 3
volte al giorno iv per 5-15 giorni.
EBV
Molto frequente, si associa con il linfoma di Burkit e con la leucoplachia villosa orale, con lesioni che
possono essere confuse con la candida ma che comunque vanno incontro a remissione spontanea; indicano
un grave stato di immunodeficienza.
HHV 6: induce la replicazione dellHIV in modo molto potente, essendo linfotropo. Si
associa probabilmente alla retinite da CMV come fattore predisponente
HHV 8: induce il sarcoma di Kaposi
Leucoencefalopatia multifocale progressiva LMP
causata dal virus JC o SV 40 che appartiene alla famiglia Papovavirudae, genere Poliomavirus.
una importante causa di morte nei malati di AIDS.
una malattia virale lenta da riattivazione.
presente demielinizzazione del SNC a focolai multipli in diverso stadio evolutivo.
Linfezione interessa loligodendroglia a livello della sostanza bianca.
Mancano segni di infiammazione (assenza di sindrome meningea).
Il decorso clinico lento e si associa a deficit neurologici focali rapidamente progressivi senza segni di
ipertensione endocranica (perdita di attenzione, riduzione della capacit intellettiva).
Vi sono 2 modalit di decorso: morte entro 6 mesi o spontanee fluttuazioni per un periodo di 2-3 anni.
Nei pazienti con AIDS la terapia antiretrovirale incide sulla patogenesi dellinfezione.
119
MALATTIE NEOPLASTICHE ASSOCIATE ALLAIDS
Sarcoma di Kaposi
Neoplasia multifocale di origine vascolare che si manifesta con macchie, papule, placche e noduli di colorito
violaceo, a componente emorragica.
Si localizza alla cute, alle mucose e ai visceri.
Associazione con AIDS per via della sua eziologia virale (HSV di tipo 8) simile a quella del linfoma di
Burkit.
Allinfezione, infatti, segue un processo di risposta immunitaria per cui si liberano dei mediatori in grado di
promuovere la proliferazione delle cellule endoteliali indifferenziate, le cellule di base della neoplasia.
Queste poi proliferano e producono citochine in grado di sviluppare altri vasi e fibroblasti.
Si possono distinguere 2 forme:
Forma classica o mediterranea
M/F 3:1
Et fra 50 e 80 anni
Bacino del mediterraneo, europa orientale e settentrionale
No familiarit
Forma epidemica
Segue lepidemiologia di AIDS, specie omosessuali maschi (pochi casi fra tossicodipendenti o emofilici), in
quanto il virus HSV 8 si trasmette per via sessuale.
Forma endemica o africana
10% delle neoplasie dellAfrica, pi frequente nei maschi (10:1), ma pi grave nelle femmine.
Forma iatrogena
In pazienti sottoposti a trattamento con immunosoppressori.
Clinica
Forma classica o mediterranea
Insorge con macule rosso violacee, rotonde od ovali ma a margini frastagliati, asintomatiche, che si
localizzano nel piede o nella mano.
Queste macchie possono evolvere in papule o anche in noduli, di forma emisferica e liscia, consistenza
duro-elastica e colore violaceo.
I noduli pi grandi si possono ulcerare.
Allinizio le lesioni sono unilaterali, poi aumentano e compaiono anche nellaltro lato, estendendosi verso il
centro fino a coinvolgere un arto intero.
Allora possono confluire in grandi chiazze, anche di diversi centimetri di diametro, con aree erosive e
ipercheratosi, che si infiltrano in profondit fino ad interessare il sottocute e anche i muscoli.
Spesso le lesioni cutanee sono accompagnate da edemi distali, dovuti allinteressamento dei linfatici, fino
allelefantiasi.
Le localizzazioni viscerali sono a carico di linfonodi, GE, milza, polmoni, rene e fegato.
Queste in genere sono lesioni asintomatiche.
Una complicanza molto seria e piuttosto comune rappresentata dallemorragia gastroitestinale.
Le nuove lesioni non sono metastatiche, ma originano ex-novo dando alla malattia un carattere decisamente
multifocale.
Possibile linsorgenza di altre neoplasie (specie linfomi).
Forma epidemica
Nella forma epidemica si hanno le stesse lesioni, ma compaiono principalmente nel volto, nei genitali, nella
punta del naso e nel palato, e assumono un aspetto lenticolare.
La comparsa di noduli al cavo orale o nella congiuntiva tipica dellHIV.
Frequenti sono i sintomi di infezione virale (malessere, febbricola, astenia, mialgie), perdita di peso,
linfoadenopatie e splenomegalia.
Forma endemica
caratterizzata da manifestazioni edematose fin dallinizio ed inseguito adenopatiche e viscerali.
Ha un decorso aggressivo e fatale.
Vi sono diverse varianti cliniche:
nodulare benigna
nodulare aggressiva
florida
linfadenopatica
120
e si differenziano per la prognosi e il comportamento clinico.
La forma endemica variamente aggressiva (la forma nodulare come quella classica, quella aggressiva
molto pi grave).
La forma florida ha un grave e precoce interessamento viscerale.
Forma iatrogena
Le lesioni possono essere limitate alla cute o avere distribuzione diffusa e spesso regrediscono con la
sospensione della terapia con immunosoppressori.
Istologia
Le macule sono aggragati di capillari, che si dispongono attorno a quelli cutanei, dilatati e irregolari, con un
infiltrato di linfociti e plasmacellule.
I noduli sono costituiti da una proliferazione di cellule fibrose con associati numerosi eritrociti intrappolati
fra i fasci di connettivo.
Essi, degenerando, possono formare dei globuli ialini eosinofili e dei depositi di emosiderina.
Decorso e terapia
Le lesioni solitarie vengono asportate o trattate con laser terapia o infiltrazione intralesionale di
chemioterapici.
Le macule e le papule sono sensibili alla crioterapia, mentre la radioterapia indicata per le forme
disseminate muco-cutanee.
Nelle forme ad andamento aggressivo un protocollo polichemioterapico pu indurre remissione o guarigione.
Linfomi
Aumenta lincidenza di essi in tutte le immunodeficienze, e lAIDS non fa eccezione.
In essa lincidenza al 6%, circa 120 volte maggiore che nei soggetti sani.
Al contrario del sarcoma di Kaposi, il rischio di linfoma cresce esponenzialmente al peggiorare della conta
dei CD4, ed quindi di solito una manifestazione tardiva dellinfezione.
I linfomi associati allAIDS sono 3:
- linfoma immunoblastico a cellule B di stadio III e IV
- linfoma di Burkit
- linfoma primitivo del SNC
Questi fenotipi sono probabilmente associati ad un elevato livello di attivazione policlonale B che si verifica
nellinfezione da HIV.
La malattia pu interessare tutti i siti del corpo, si presenta con sintomi vari che sono di solito di natura B
linfoide, come febbre, sudorazione e dimagrimento.
Il sito extranodale di insorgenza pi comune il SNC, con il 60% delle origini, ed associato a segni
neurologici focali, come cefalea, ottundimento, interessamento di singoli nervi cranici e convulsioni.
Si osservano delle lesioni di 3-5 cm con inclusione ad anello del mezzo di contrasto, similmente a quanto si
osserva nella toxoplasmosi.
Un altro 25% dei casi di insorgenza extranodale il tratto digestivo, in qualsiasi forma e sito, e il midollo
osseo.
Displasia intraepiteliae della cervice e dellano
Associata al papillomavirus, una condizione che predispone allinsorgenza di una neoplasia in loco e in
seguito alla formazione di una malattia invasiva.
Fino ad ora, si osservata solo una modesta quota di incidenza in pi nei pazienti AIDS, dovuta anche alle
abitudini sessuali di molti di loro.
Tuttavia, con lestensione dellepidemia a gruppi pi eterogenei, e con laumento della sopravvivenza
allinfezione, ci si aspetta una ridefinizione del rapporto fra le due malattie.
SINDROMI ORGANO-SPECIFICHE
Quasi tutti gli organi sono bersaglio di una qualche manifestazione specifica della malattia da AIDS, ma non
tutte le manifestazioni hanno un agente eziologico secondario definito e vengono quindi considerate
manifestazioni considerate primitive dellHIV.
Manifestazioni respiratorie
Ci sono due forme di polmonite idiopatica di non certa classificazione:
Polmonite interstiziale linfoide: pediatrica, caratterizzata da un infiltrato leucocitario benigno,
provocato dalla attivazione policlonale dei linfociti B. E rara.
Polmonite interstiziale non specifica: comune, fino ad 1/3 dei pazienti, con infiltrati di leucociti e
plasmacellule che si addensano attorno ai vasi sanguigni.
121
Oltre a ci, nellapparato respiratorio si osserva una alta incidenza di sinusiti a causa della frequenza delle
infezioni di streptococco ed hemofilus.
Manifestazioni ematologiche
Soppressione midollare dovuta allinfezione da HIV che infetta i precursori delle cellule ematiche, ma
anche a micobatterio, funghi e linfomi.
Anemia, presente nel 18% dei pazienti asintomatici, e nel 75% dei malati di AIDS. E di solito
contenuta, ma a volte raggiunge livelli tali da richiedere la trasfusione. Il caso pi grave lassociazione
con linfomi e con linfezione da parvovirus B19. Altre condizioni predisponenti sono la tossicit dei
farmaci, e il malassorbimento derivato dalla patologia gastroenterica, con deficit di folati e di B12.
Leucopenia, di solito modesta, dovuta soprattutto alla terapia antiproliferativa contro i linfomi e le
leucoplachie
Piastrinopenia anche precoce con le caratteristiche della porpora trombotica trombocitopenica
Linfoadenopatia comune, sia per la iperplasia follicolare reattiva dellinfezione primaria che per la
conseguenza delle secondarie, anche il linfoma di Kaposi pu determinare linfadenite
Nefropatia
Molte volte condizionata dai farmaci, esiste anche la possibilit di una nefropatia diretta da HIV, simile a
quella che si osserva nei tossicomani.
Colpisce anche i bambini ed associata alla razza nera pi di frequente.
Tipicamente una glomerulosclerosi segmentale focale, con intensa proteinuria senza ipertensione.
Evolve entro lanno nellinsufficienza renale.
cuore
AllHIV nelle fasi tardive associata una miocardiopatia dilatativa con insufficienza cardiaca congestizia.
Sebbene si trovi spesso lHIV nel miocardio, non si sa se la malattia dipende da questo o dalla associazione
con la terapia.
Pu essere presente una endocardite batterica acuta da S. Aureus nei tossicodipendenti attivi.
Alterazioni immunologiche e reumatiche
Sebbene siamo davanti ad una grave immunodeficienza, spesso si trovano manifestazioni che variano dalle
reazioni di ipersensibilit immediata ad un aumento di incidenza delle artriti reattive, fino alla linfocitosi
infiltrativa diffusa.
Le reazioni ai farmaci sono molto comuni, sia per la atipicit dei farmaci impiegati, che per la preponderanza
della risposta TH1 su quella TH2, come detto allinizio.
Comunque, i pazienti AIDS non vanno mai incontro a reazioni anafilattiche, motivo per cui possibile in
ogni caso continuare la terapia.
Linfezione da HIV presenta molti aspetti sovrapponibili ai quadri delle tipiche malattie autoimmuni, fra cui
importante la attivazione policlonale B che trova riscontro nella produzione di Ab antifosfolipidi e
antinucleo.
Invece, alcune malattie autoimmuni risultano diminuite nella loro gravit in presenza delle infezioni da HIV,
come il lupus, lartrite reumatoide, e anche limmunodeficienza comune variabile, cosa che spinge a pensare
che per queste malattie sia necessaria la competenza del comparto TH1.
Unica malattia davvero aumentata una variante atipica della S. di Sjogren, che normalmente sostenuta dai
CD4 e qui invece dai CD8, e si accompagna ad infiltrato leucocitario nelle ghiandole salivari e nel polmone,
secchezza della congiuntiva e del cavo orale.
Aumentano spesso anche le artriti reattive che sono spesso scatenate da infezioni, ma anche forme
primitive che vengono classificate come artropatie da HIV, e sono forme subacute, non erosive e
scarsamente infiammatorie, delle anche e delle ginocchia, durano qualche settimana.
Invece la sindrome dolorosa articolare si manifesta con un dolore acuto al gomito o alle ginocchia che dura
2-24 ore e necessita a volte anche degli oppiacei, che pu essere leffetto diretto del virus sullarticolazione.
Alterazioni oculari
Diffusa in oltre il 50% dei casi.
Si tratta spesso di macchie di ischemia retinica da microangiopatia, con aspetto cotonoso e bordi irregolari.
Difficile distinguerle dalla retinite da CMV, ma sono al contrario benigne.
Nel resto dei casi, sono numerosi i virus e i batteri che danno alterazioni oculari.
Alterazioni endocrine e metaboliche
Iponatriemia, associata alla sindrome da inappropriata secrezione di ADH, che produce ritenzione di
liquidi e diluizione del plasma. Se associata a iperkalemia, indica una insufficienza surrenalica
122
Alta frequenza di disfunzioni genitali, maschili e femminili, di attribuzione varia fra terapia ed infezioni
secondarie.
Cachessia generalizzatadefinita come perdita di peso superiore al 10%, febbre, diarrea cronica, astenia per
pi i 30 giorni.
E contenuta fra le condizioni che indicano uno stadio di AIDS conclamato, ed attualmente la causa pi
frequente di diagnosi di AIDS (95% di esordi).
Una sua caratteristica la diffusa degenerazione fibrillare del muscolo con occasionale miosite.
Sembra essere un effetto diretto della presenza dellHIV.
Terapia
La terapia antivirale ha ridotto lincidenza dellAIDS cio levoluzione dellinfezione verso lAIDS ed ha
aumentato la sopravvivenza dei pazienti con AIDS.
La speranza della terapia era quella di riuscire ad eradicare completamente linfezione tramite una
soppressione completa della replicazione virale ma si visto che a causa della presenza di cellule infette a
lunga vita (macrofagi) e della persistenza del virus nei santuari come il SNC questo non possibile (almeno
prima di 20 anni?).
La terapia viene attualmente raccomandata ai pazienti con:
Infezione acuta da HIV (entro 6 mesi dalla sieroconversione)
Infezione sintomatica
Pazienti asintomatici con linfociti T CD4 < 500/mmc o HIV-RNA > 5.000-10.000 copie/ml
(RT-PCR)
Gli obiettivi della terapia sono:
Soppressione massima e duratura della replica virale
Mantenimento della funzione immunitaria
Miglioramento della qualit di vita del paziente
Riduzione di morbosit e mortalit HIV-correlata
attualmente la terapia si basa su una triplice associazione (polichemioterapia).
Razionale delle associazioni:
tasso di moltiplicazione virale giornaliero = 10
9
-10
10
copie/die
tasso di mutazione giornaliero = 10
-4
-10
5
ogni 10.000-100.000 particelle si evidenzia un mutante resistente alla terapia perci ogni giorno abbiamo 10
5
particelle resistenti.
Virioni resistenti a 2 farmaci = 10
-8
Virioni resistenti a 3 farmaci = 10
-12
Virioni resistenti a 4 farmaci = 10
-16
La sospensione del farmaco comporta in 24 ore il rimbalzo di HIV-RNA.
Il regime iniziale pu essere rappresentato da diverse combinazioni:
2 NRTI + 1 IP
2 NRTI + efavirenz
2 NRTI + nevirapina
1 NRTI + 2 IP
la terapia comunque va adattata in base allinsorgenza di resistenza, potenziali interazioni farmacologiche
(anche con i farmaci utilizzati nelle infezioni opportunistiche), anorresia e dimagrimento, effetti collaterali
dei farmaci (in particolare mielodepressione e neuropatia).
La scelta dellinibitore delle proteasi si basa sulla potenza antiretroviale e la biodisponibilit del farmaco.
Indinavir e ritonavir hanno una buona biodisponibilit al contrario del saquinavir, ma possiedono resistenza
crociata che non presente nei confronti del saquinavir che pu quindi essere impiegato successivamente.
Il ritonavir ha il problema di dover essere conservato a 4-8.
Tra gli inibitori nucleosidici della trascripatasi inversa il farmaco di prima scelta lAZT anche per la sua
capacit di passare la BEE, ma possiede mielotossicit.
La lamividina 3TC ha azione sinergica con lAZT.
Lassociazione da preferire per la terapia di inizio dunque costituita da AZT + 3TC + indinavir.
In caso di intolleranza alAZT si pu utilizzare la stavudina d4T che non possiede mielotossicit ed
sinergica con la 3TC (d4T + 3TC + indinavir).
Una possibilitdi terpaia anche la stimolazione del sistema immunitario tramite immunostimolatori.
123
Gli immunostimolatori per se utilizzati da soli peggiorano la situazione visto che sono i linfociti T ad essere
infettati, ma se vengono associati con gli inibitori della trascriptasi inversa (IL-2 + AZT) si hanno buoni
risultati (lIL-2 da sola determinerebbe la proliferazione dei linfociti T e quindi anche dei virus).
Il GN-CSF non utile poich stimolando i PMN determina lattivazione di linfociti e monociti ai cui interno
sono presenti i virus.
Il GM-CSF ha dato buoni risultati.
In pazienti con sarcoma di Kaposi si utilizzati lINF-.
Sono in studio vaccini con virus inattivato da utilizzare a scopo curativo e non profilattico ma i problemi di
un eventuale vaccino sono:
instabilit genomica del virus
progressione dellinfezione indipendentemente dalla risposta immune (anzi la risposta immune pu
aumentare la progressione dellinfezione)
il vaccino pu determinare un incremento della replicazione virale
la risposta alla terapia va monitorata tramite il dosaggio quantitativo dellHIV-RNA che va eseguito prima
dellinizio della terapia, dopo 4-8 settimane e quindi dopo 3-4 mesi.
Il fallimento della terapia evidenziato dalla presenza di HIV-RNA sopra-soglia (> 400 copie/ml) a 4-6 mesi
dallinizio della terapia.
124
EPATITI VIRALI
Ambedue i tipi di epatite trasmessi per via enterica si risolvono spontaneamente (tranne rare segnalazioni in
cui HAV sarebbe risultato la causa scatenante di unepatite cronica attiva autoimmune in pazienti
geneticamente predisposti.
La storia delle epatiti croniche di rilievo quella delle B, delle delta-B, e delle C. Fino al 1975 non si
conosceva altra forma di epatite trasmissibile per via parenterale che non fosse la B. Questo stato
problematico fino al 1989. Infatti si parlava in quegli anni di una forma di epatite detta non A non B che si
trasmetteva con le trasfusioni, ma non esistevano test per identificarla.
LHCV, scoperto nel 1989, tuttora privo di un vaccino efficace, e lepidemiologia ad esso correlata
molto estesa. Si calcola che nel mondo ci siano 400 milioni di persone infette. Data la tendenza alla
cronicizzazione e alla progressione a cirrosi, questo dato allarmante.
Il 10% delle non A non B dovuto ad unaltra serie di agenti virali, E, F ed ultimamente anche G. Le ultime
due non sono incluse nei test sierologici di routine nelle donazioni di sangue.
EPATITE A
LHAV appartiene alla famiglia delle picornaviridae (piccoli virus a RNA). Esistono 4 genotipi ma 1 solo
sierotipo. Pu essere coltivato in linee cellulari.
Si trasmette per via orofecale: dopo aver oltrepassato lo stomaco (il virione pH stabile), entra nella vena
porta e colonizza il fegato, dove replica attivamente negli epatociti e viene liberato per lisi; attraverso la bile
viene eliminato poi con le feci a partire anche da 10 giorni prima della comparsa dei sintomi.
Il periodo di incubazione di 15-60 giorni: compaiono quindi astenia, dispepsia, disgusto per il fumo di
sigaretta (tipico nei fumatori), accompagnati da aumento delle transaminasi e del tempo di protrombina (che
torna normale con infusione di Vit K endovena se non c danno epatico massivo). Tuttavia in una
considerevole % dei casi linfezione decorre asintomatica e l80-90% degli individui possiede anticorpi
protettivi per esservi venuto a contatto.
Non tende a cronicizzare con guarigione completa in 1 mese.
Rarissimamente d origine ad epatite fulminante (per lo pi negli anziani con epatopatia cronica da HCV
NON cirrosi; essi andrebbero preventivamente vaccinati.)
La diagnosi si basa sullisolamento del virus dal sangue o dalle feci e su test sierologici:
IgM compaiono con i sintomi ed indicano infezione in atto
IgG compaiono 2-3 gg dopo le IgM e durano per tutta la vita, sono protettive ed indicano infezione
pregressa (utili per inchieste epidemiologiche: es. la sieroprevalenza in India del 58%, USA 10%,
Svizzera 5%
Profilassi: generale (> igiene), specifica passiva (disponibili Ig da somministrare a viaggiatori occasionali
esposti, pazienti conviventi di malati), specifica attiva (con vaccino ucciso, utile per reclute e viaggiatori)
EPATITE B
Eziologia
LHBV un virus a DNA mantellato di 42 nm con un genoma di 3200 pdb. Fa parte della famiglia delle
HepaDNAviridae; pu infettare oltre alluomo lo scoiattolo, la marmotta e lanitra pechinese (dehihohu, ce
lho messo perch divertente).
Produce 4 proteine principali codificate da 4 geni sovrapposti (S,C,P,X). La replicazione avviene solo nel
fegato, ma il virus si trova anche in altri parenchimi. Ha una DNA polimerasi endogena, in grado di agire
anche da RNA polimerasi, e da transcriptasi inversa. Quindi a partire da un intermedio rna-, la dna-pol del
virus sintetizza una copia di dna+, con un meccanismo identico a quello dei retrovirus. Le proteine virali
invece vengono codificate sullintermedio RNA-.
Dopo vari cicli di replicazione (infezione cronica) il DNA presente nel nucleo pu integrarsi nel genoma
epatocitario determinando lespressione dei geni virali. Ci sembrerebbe essere alla base della correlazione
tra epatite B e epatocarcinoma.
Nel periodo iniziale dellinfazione si ha presenza in circolo di virioni insieme ad un eccesso di particelle di
HbsAg, HbeAg, DNA e DNA polimerasi.
Immunit
I principali marcatori di infezione da HBV sono:
HBsAg, prodotto del gene S, corrispondente alle proteine di superficie del virione, compare durante
linsorgenza dei sintomi e scompare prima della produzione degli anticorpi specifici (periodo
125
finestra) dando origine al cosiddetto periodo di latenza.nei portatori sani e nellepatite cronica non si
ha scomparsa di HbsAg ne comparsa di HbsAb.
HBcAg, prodotto del gene C, corrisponde invece al core nucleo capsidico del virione, non si isola
mai nel siero, ma solo in coltura su biopsia epatica, in quanto rimane contenuto dentro lepatocita o
si trova associato alle proteine di superficie
HBeAg, proteina solubile prodotta dal gene C, ma con un sito trascrizionale diverso. E in pratica la
forma solubile del gene C, ed il marker pi attendibile di infezione da virus HBV.gli HbeAg hanno
elevati livelli durante il periodo di incubazione che dura 1-3 mesi, sono indice di attiva replicazione
virale e di trasmissivit
HBV DNA e HBV DNA-polimerasi sono gli indici pi sensibili di replicazione virale e quindi di
alta contagiosit, la loro comparsa coincide con quella dellHBeAg
Gli anticorpi contro il virus sono rappresentati da:
HbsAb hanno funzione protettiva e la loro comparsa indica guarigione completa ed
immunit che dura per tutta la vita
HbeAb compaiono pi precocemente rispetto agli HbsAb (non c periodo di latenza),la
loro presenza indica scarsa o nulla trasmissivit, non hanno funzione protettiva ma predittiva
in quanto indicano prognosi positiva. Nellepatite cronica non si ha scomparsa di HbeAb ne
scomparsa di HbeAg
HbcAg sono i primi a comparire sotto forma di IgM che indicano infezione recente e
permangono per tutta a vita sotto forma di IgG che indicano guarigione ed immunit.la loro
comparsa ha un importanza dal punto di vista diagnostico in quanto tra la scopmparsa
dellHbsAg e la comparsa dellHbsAb trascorre un periodo definito finatra immunologica in
cui lunica prova dellinfezione la presenza dellHbcAb. Anche lHbcAb non un
anticorpo protettivo.
Il virus non citolitico perci il danno epatico mediato dalla risposta immunitaria e dallinfiammazione.
A livello epatico sono presenti i cosiddetti corpuscoli di Mallory intracitoplasmatici dovuti allaggregazione
delle particelle virali.
Epidemiologia
Attualmente lHBV la seconda causa di epatite virale, anche per via della prevenzione e della vaccinazione.
Tuttavia la prevalenza rimane alta nel mondo (300 milioni circa, la maggior parte dei quali concentrati in
Africa, dove il 10% della popolazione siero+ ed elevata anche lincidenza dellHCC primitivo.
LHBV essendo dotato di mantello ha una buona resistenza nellambiente, rimane infatti vivo ed infettante
per 24 ore. Esso viene eliminato nel soggetto infetto tramite saliva, secreti vaginali, sperma, latte, lacrime,
sangue ed emoderivati. La concentrazione di virioni nei liquidi infettanti molto alta (nel sangue anche
10
6
/mm
3
).
La principale vie di trasmissione dellepatite B mediante inoculazione di sangue infetto o emoderivati, per
questo motivo anche chiamata epatite da siero. La trasmissione parenterale pu essere anche in apparente,
quando si verifichi ad esempio la penetrazione attraverso soluzioni di continuo di cute e mucose (ad es. con
lo spazzolino da denti o il pettine usati dal malato).
Il virus viene trasmesso anche per via sessuale e da madre a feto per via transplacentare o durante il
passaggio nel canale del parto.
Clinica
Lepatite B pu manifestarsi in 3 forme:
85-90% tipica o autolimitante
5-10 cronica
cronica attiva che evolve verso la guarigione anche se tardiva
cronica persistente che evolve verso la cirrosi epatica
portatore sano
1-3% fulminante
la condizione di infezione data dalla presenza dellHbsAg, possono poi essere presenti diversi quadri
sierologici:
A. HbeAg+ DNA polimerasi + indica la presenza di virus replicante ed attivo e si associa a prognosi
peggiore
B. HbeAb+ DNA polimerasi DNA indica che non c attivit virale ma solo presenza di memoria
immunologica
126
C. Con agente + V
D. Con agente - V
La condizione A+C indica la situazione in assoluto peggiore.
Epatite acuta classica
Detta anche itterica, inizia con febbre, artriti ed esantema maculo-papulare su base immunitaria; fa seguito
poi il periodo itterico, che non MAI accompagnato da febbre (se presente sospettare altre condizioni
concomitanti come colangiti e anemia emolitica).
Fattori prognostici negativi:
clinici: torpore e inversione del rapporto sonno-veglia, segni di encefalopatia epatica, fegato
diminuito di dimensioni (x necrosi massiva e non per reale risoluzione del processo infiammatorio)
laboratoristici: aumento del tempo di protrombina, aumento delle transaminasi GOT (isoforma
mitocondria-le)
Epatite B cronica
Dopo una fase iniziale ad alti livelli di replicazione il virus in cui si osservano in circolo i marcatori di
replicazione virale (HbeAg, DNA e DNA polimerasi) si integra nel genoma dellepatocita, l HbcAg
scompare negli epatociti ed il danno necrotico infiammatorio diminuisce fino a scomparire del tutto.
Non sono pi dimostrabili in circolo i marcatori di replicazione virale quali HbeAg, DNA e DNA polimerasi
mentre lHbsAg continua ad essere presente.
Portatore cronico
asintomatico e presenta nel siero la presenza di HbsAg senza altri marcatori di infezione. Non vi
presenza di HbsAb perci il soggetto ha la capacit di trasmettere la malattia. Inoltre questi soggetti hanno
una aumentata probabilit di andare incontro al CEC.
La probabilit di sviluppare una cronicizzazione dipende dallet in cui stata contratta linfezione:
generalmente questa nei bambini produce uninfezione acuta clinicamente silente che sfocia al 90% in una
infezione cronica. Al contrario negli adulti la % di cronicizzazione del 20% e la > parte di questi casi si
associa a infezioni acute di scarsa/nulla evidenza clinica.
In un follow-up di 13 anni si visto che + di dei pz con ep. persistente progredisce verso la cirrosi.
Pi importante forse, ai fini del calcolo del rischio di insufficienza epatica, il grado di replicazione
dellHBV: lep cronica cronica in fase replicativa (presenza di HbeAg e HBV-DNA nel siero, Ag
nucleocapsidici come HbcAg intraepatocitari, alta infettivit e danno epatico) tende essere significativamente
pi grave.
La malattia cronica si presenta come asintomatica (solo modesto movimento delle transaminasi) a una
malattia debilitante con sintomi classici. fino allinsufficienza epatica terminale, preceduta da esacerbazioni
passeggere. Spesso la diagnosi viene fatta quando compaiono i sintomi classici della cirrosi.
I dati di laboratorio consistono in unipertransaminasemia (che pu fluttuare tra 100 e 1000), con lAlt >
dellAst il rapporto si inverte nella cirrosi. LALP non indicativa e gli altri valori (bilirubina, PT,
protidemia) si alterano solo nelle fasi terminali.si osserva riduzione delle globuline.
Terapia
i candidati migliori per lavvio di una terapia antivirale sono pz. Immunocompetenti, con epatite B ben
compensata in fase replicativa, meglio se acquisita in et adulta e la cui durata sia + bassa possibile (<1,5
anni). La terapia si fa con IFN e consiste in un ciclo di 4 mesi di iniezioni giornaliere sottocutanee di ca. 5
milioni di unit; essa produce una sieroconversione verso la fase non replicativa nel 40% dei casi. Un buon
risultato si accompagna anche a unelevazione delle transaminasi, per leffetto potenziante dellIFN
sullattivit citotossica diretta contro gli epatociti infettati. Le recidive dopo la sieroconversione sono molto
rare (1-2%).
Complicanze: sintomi flu-like, insufficienza midollare, labilit emotiva e tiroidite autoimmune irreversibile,
+ altri sintomi collaterali quali rash cutaneo, alopecia, diarrea e formicolio alle estremit
Unalternativa allIFN sono i corticosteroidi, che usati a lungo sono sicuramente deleteri ma se sono
somministrati brevemente inducono un aumento dellespressione degli Ag virali sulla membrana degli
epatociti di modo che i L.T, una volta riacquistate le capacit pretrattamento potrebbero aggredire con +
efficacia le cellule infette.
127
Nei portatori asintomatici la terapia peggiora la malattia e aumenta lentit del danno epatico mentre nelle
forme croniche terminali lunica opzione valida il trapianto di fegato.
Profilassi
In caso di presunto contagio viene fatta una immunizzazione passiva tramite IgG anti-HbsAg prese da
soggetti immunizzati che durano per circa 15 giorni (utili nelle infezioni connatali).
Il vaccino attualmente in uso stato approntato tramite la tecnica del DNA ricombinante (trasfezione del
gene per lHbsAg nel batterio innocuo Saccaromyces cerevisiae): la protezione dura 5-6 anni dopo di che
viene fatto un richiamo (la vaccinazione naturale pi efficace in quanto dura per tutta la vita). Il vaccino si
basa su 3 somministrazioni a distanza di 1 mese e 6 mesi; in Italia obbligatorio dal 1991. La risposta
eccellente nei bambini (100%), un po meno negli adulti
EPATITE D
LHDV o agente una particella virale difettiva a RNA- (1,7 Kbp) di 35 nm, che necessita della
contemporanea infezione epatica da parte del virus B (o di un altro HepaDNAvirus), per comporsi
correttamente ed entrare nella cellula. Infatti un virione D completo comprende un core D, diverso da quello
di HBV, e un mantello identico allHBsAg.
Le modalit di trasmissione sono le stesse dellepatite B.
Si pu avere una coinfezione ad opera di HBV e HDV o una superinfezione di HDV in soggetti gi infetti da
HBV.
Linfezione da HDV aumenta la gravit dellepatite B: mentre la confezione con lHBV non peggiora
significativamente la prognosi, la superinfezione unevenienza pi rara ma anche molto pi grave, poich
pu causare una necrosi epatica acuta fatale o accelerare enormemente la progressione a cirrosi.
La diagnosi viene fatta tramite la ricerca dellHDV nel sangue o in biopsia epatica o tramite la ricerca di IgM
anti-HDV.
Il vaccino anti-epatite B protegge anche dallepatite D.
Un aspetto sierologico particolare la presenza di auto-Ab anti-LKM (Liver-Kidney Microsomes),
denominati anti-LKM3 per distinguerli da quelli dellepatite autoimmune.
Terapia
LIFN pu produrre remissioni durature e prolungata riduzione della replicazione virale ma sono
necessarie dosi molto alte e a lungo. Pz in fase terminale rispondono positivamente al trapianto e solitamente
solo il virus d recidiva nel fegato nuovo con < conseguenze.
EPATITE C
Il virus C un virus simile ai flavivirus, a RNA- a singola elica. (9,5 Kbp). abbastanza esistente
allambiente esterno ma essendo mantellato sensibile al CCl
4
.
Il genoma composto da:
gene C22 (core
geni E1-E2: envelope (altamente variabili!)
geni per proteine non strutturali (ad attivit enzimatica)
Il virus ha una alta capacit di mutare: in effetti linfezione produce anticorpi in parte neutralizzanti (e
questo ne limita la diffusione ai familiari), ma questi sono di breve durata, e non sono protettivi n nei
confronti di una seconda infezione da parte dello stesso sierotipo, e n da parte di altri virus.
Si conoscono 6 sierotipi di virus C: 1a, 1b,1c, 2a, 2b, 2c (1a/b e 2a/b sono quelli presenti in Italia poich
presentano una maggiore resistenza agli antivirali). Il tipo 1 appare essere pi resistente allinterferone.
Ancora oggi difficile identificare il virus C. I metodi di elezione, la PCR e libridazione con sonde di DNA
rimangono costosi e complessi.
Lepatite C si trasmette tramite sangue ed emoderivati, incerta la trasmissione sessuale e da madre a feto.
Il contagio non comporta necessariamente infezione poich insieme al virus possono essere trasmessi anche
gli anticorpi.
Il periodo di incubazione di 1-3 mesi pi breve se la trasmissione da emoderivati.
Il virus non citolitico pertanto le lesioni epatiche sono il risultato della risposta immune e
dellinfiammazione.
Lepatite c si presenta:
95% asintomatica
128
5% sintomi simil-influenzali
Nel 50% dei casi si ha levoluzione da epatite acuta in epatite cronica che spesso degenera in cirrosi che
predispone allinsorgenza del carcinoma epatocellulare.
La cronicizzazione sembra essere dovuta allintegrazione del genoma virale allinterno dellepatocita.
LHCV considerato un virus cancerogeno a tutti gli effetti ed la prima causa di epatocercinoma.
Clinica
Linfezione acuta scarsamente rilevante: nella maggior parte dei casi decorre asintomatica; purtroppo la %
di cronicizzazione oltre il 50%. Lepatite cronica si caratterizza per lastenia (il sintomo +
frequenteancorch generico), littero raro come pure le manifestazioni extra-epatiche, ad eccezione della
crioglobulinemia mista (o essenziale). Comunque sono possibili anche qui danni da IMC come la Sindrome
di Sjogren e la porfiria cutanea tarda. I valori delle transaminasi tendono a oscillare ma comunque sono bassi
nella malattia di vecchia data. Un aspetto interessante la presenza di Ab anti-LKM1 analoghi a quelli
dellepatite autoimmune, diretti contro una seq di 33 amminoacidi del P450 IID6 forse per una parziale
omologia con la poliproteina dellHCV. Inoltre in alcuni pz questo reperto suggerisce una possibile
componente autoimmunitaria nella patogenesi.
Diagnosi
La diagnosi viene fatta tramite ricerca del virus e dellRNA virale a livello sierico tramite PCR.
La presenza in circolo di HCV pu essere indice di risposta immune ma non necesssariamente di attivit
della malattia, mentre la presenza di RNA indice dellattivit della malattia.
Un altro marcatore lHCV Ab anticorpo no protettivo che indica quasi sempre infezione.
Lintervallo di sieroconversione (cio il tempo che intercorre tra linfezione e la positivizzazione del test)
di 20 settimane e ci spiega limpossibilit di uno screening sicuro dei donatori di sangue.
La prognosi a lungo termine di pz HCV+ politrasfusi non tanto diversa da una popolazione di controllo
sana, poich lepatite cronica C-relata tende a progredire molto lentamente anche se con esito quasi sempre
grave. La progressione pu essere + rapida in individui geneticamente predisposti, con alti livelli di HCV-
RNA nel sangue o con epatopatie concomitanti o deficit di 1 antitripsina.
Terapia
IFN2b 3 milioni di unit per via sottocutanea 3 volte alla settimana per 6 mesi. Questo regime produce una
normalizzazione dellAlt o una riduzione fino a rientrare entro 1 volta e mezzo il limite massimo nel 65% dei
pazienti (ma nel 50% se la terapia viene sospesa la malattia regredisce) e la guerigione nel 15%. Al contrario
dellep. B, nella C una risposta favorevole non si accompagna a un movimento delle transaminasi. Tuttavia
la risposta prolungata si riduce al 25% dei soggetti o anche meno. I pz che recidivano rispondono comunque
a un secondo ciclo di terapia, tranne quelli che hanno un aumento delle transaminasi, forse per la comparsa
di Ab anti-IFN.
La negativizzazione dei livelli di HCV-RNA non esclude la possibilit di recidiva. Paradossalmente i
pazienti che hanno una malattia lieve con scarso rischio di progressione nel tempo sono quelli che
rispondono meglio.
Alcuni studi clinici su piccolo campione indicano una > efficacia dellIFN se somministrato insieme una
analogo nucleosidico come la ribavirina.
La terapia non applicata ai pz con malattia lieve o asintomatica e nemmeno a quelli con cirrosi
scompensata (trapianto), con qualche rara eccezione se presente crioglobulinemia sintomatica.
EPATITE E
Simile allHAV, un virus a RNA+ a singola elica, di 32 nm, a trasmissione orofecale, presente in Asia,
Africa e America centrale. Per molte caratteristiche appartiene agli alfavirus, ma sierologicamente diverso
da ogni altro.
Lepatite E clinicamente simile allepatite A e si associa a gastrenterite.
Non ancora disponibile un test di routine per lo screening. La malattia ha una letalit trascurabile tranne
nelle donne incinte dove inspiegabilmente raggiunge il 20%.
EPATITE G
Flavivirus a RNA da 9,4 Kbp con trasmissione parenterale scoperto nel 1960. Piuttosto raro, sebbene
identificabile solo con la PCR, sembra che non sia in grado di dare una infezione clinicamente evidente se
non in associazione con lHCV.
129
In condizioni normali, nessuno dei virus elencati sembra in grado di dare un effetto citopatico diretto:
soprattutto per lHBV, il pi studiato, non rara la presenza di soggetti asintomatici che sembrano
dimostrare lincapacit del virione di dare danni alle cellule epatiche.
Si propende perci verso la teoria del danno immuno-mediato. In effetti la presenza di un infiltrato
infiammatorio di T attorno alle aree di necrosi, e la tendenza alla cronicizzazione soprattutto in pazienti con
disordini immunitari sembrano confermare questa teoria.
Si ritiene che gli antigeni ai quali i T siano pi reattivi sono quelli del capside virale (HBC e HBE Antigene).
Dallaltra parte, la presenza di un quadro clinico diverso a seconda del tipo di virus, lenorme aggravamento
della clinica dellepatite B nella infezione delta, la possibilit, nei pazienti HBV+, di danno al fegato
trapiantato durante la terapia immunosoppressiva post-trapianto indicano che la partecipazione diretta del
virus al danno non trascurabile.
Nei bambini nati da madre infetta, linfezione si protrae per tutta la vita in modo praticamente asintomatico,
cosa che depone per una sorta di tolleranza acquisita.
Potrebbero piacerti anche
- Malattie neurodegenerative - Alimentazione e Stile di vitaDa EverandMalattie neurodegenerative - Alimentazione e Stile di vitaNessuna valutazione finora
- TUBERCOLOSIDocumento15 pagineTUBERCOLOSImaria cristina ristagnoNessuna valutazione finora
- Diabete tipo II, stress e postura: modelli interpretativi integratiDa EverandDiabete tipo II, stress e postura: modelli interpretativi integratiNessuna valutazione finora
- Affrontare il COVID-19 con i benefici della cannabis medicaDa EverandAffrontare il COVID-19 con i benefici della cannabis medicaNessuna valutazione finora
- Cancro - una malattia curabile: Nuove scoperte in medicinaDa EverandCancro - una malattia curabile: Nuove scoperte in medicinaNessuna valutazione finora
- Malattie Infettive PDFDocumento65 pagineMalattie Infettive PDFPaoly Palma100% (1)
- TubercolosiDocumento83 pagineTubercolosiCristina.ElenaNessuna valutazione finora
- Markers TumoraliDocumento3 pagineMarkers TumoraliOmar LosagenNessuna valutazione finora
- Dispensa Esame Malattie InfettiveDocumento60 pagineDispensa Esame Malattie InfettiveSalvatore FacciorussoNessuna valutazione finora
- Appunti MicrobiologiaDocumento79 pagineAppunti MicrobiologiaAmaiableachNessuna valutazione finora
- Malattie Infettive Secondo MASSOMDocumento142 pagineMalattie Infettive Secondo MASSOMOr MillerNessuna valutazione finora
- Immunologia ClinicaDocumento38 pagineImmunologia ClinicaFedericoPppzPippo100% (1)
- Sbobinature Microbiologia 2012-13Documento195 pagineSbobinature Microbiologia 2012-13Antonio Rizzone100% (1)
- Microbiologia (4 Lezioni)Documento40 pagineMicrobiologia (4 Lezioni)Shaun Ivan MuzicNessuna valutazione finora
- Patologia SCHEMATICO UnipiDocumento51 paginePatologia SCHEMATICO UnipiEGNessuna valutazione finora
- Elenco Esami Di LaboratorioDocumento28 pagineElenco Esami Di LaboratorioVeronica CarboneNessuna valutazione finora
- Carta Dei Servizi Sanitari Data ClinicaDocumento15 pagineCarta Dei Servizi Sanitari Data ClinicaData Clinica SrlNessuna valutazione finora
- Cellula e MetabolismoDocumento3 pagineCellula e MetabolismoAndrea TorquatiNessuna valutazione finora
- Traumatologia in Terapia IntensivaDocumento25 pagineTraumatologia in Terapia IntensivaIfy NebedumNessuna valutazione finora
- EMATOLOGIADocumento16 pagineEMATOLOGIAFedericoPppzPippoNessuna valutazione finora
- GASTROENTEROLOGIADocumento33 pagineGASTROENTEROLOGIAFedericoPppzPippoNessuna valutazione finora
- Microbiologia RiassuntoDocumento142 pagineMicrobiologia RiassuntoFrancesca TassinariNessuna valutazione finora
- Microbiologia IDocumento76 pagineMicrobiologia INancy LeutchNessuna valutazione finora
- Fegato PancreasDocumento67 pagineFegato PancreasSergio100% (1)
- IstologiaDocumento47 pagineIstologiaSimone Chinaglia0% (1)
- Sintesi Lezioni BiochimicaDocumento156 pagineSintesi Lezioni BiochimicaUmberto Sueri100% (1)
- Metabolismo LipidicoDocumento39 pagineMetabolismo LipidicoSergioNessuna valutazione finora
- 000IM02Documento78 pagine000IM02clonex25Nessuna valutazione finora
- EmatologiaDocumento83 pagineEmatologiagianluca878787Nessuna valutazione finora
- (Med Ita) Infermieristica - MedicazioniDocumento19 pagine(Med Ita) Infermieristica - MedicazioniDS87Nessuna valutazione finora
- DermatologiaDocumento90 pagineDermatologiaKameel ShehadiNessuna valutazione finora
- 11 - Linfoma Di HodgkinDocumento11 pagine11 - Linfoma Di Hodgkinapi-3806335100% (2)
- Immunopatologia TinaDocumento43 pagineImmunopatologia Tinabimbipulci83% (6)
- DIARREEDocumento29 pagineDIARREEapi-3733154Nessuna valutazione finora
- Ascite e CirrosiDocumento21 pagineAscite e CirrosiMiriamBascetta50% (2)
- Respirazione CellulareDocumento29 pagineRespirazione CellulareDaniele ZigiottoNessuna valutazione finora
- Appunti IstologiaDocumento184 pagineAppunti Istologiamedmi93Nessuna valutazione finora
- LG ReumatologiaDocumento222 pagineLG ReumatologiacinziaboxNessuna valutazione finora
- Ernie DiaframmaticheDocumento12 pagineErnie DiaframmaticheBarbara MelchiorettoNessuna valutazione finora
- Malattie Infiammatorie Croniche AliDocumento91 pagineMalattie Infiammatorie Croniche Aliapi-3733154100% (2)
- DiabeteDocumento74 pagineDiabeteapi-3863584Nessuna valutazione finora
- Fisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFDocumento13 pagineFisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFBobbyGustafson100% (1)
- Ittero OstruttivoDocumento43 pagineIttero Ostruttivoapi-3733154100% (1)
- Nefro SegoloniDocumento76 pagineNefro SegolonisucailcazzovaNessuna valutazione finora
- Necrosi e Autofagia CelulareDocumento86 pagineNecrosi e Autofagia Celularezolta9Nessuna valutazione finora
- Adattamenti Respiratorio 1Documento30 pagineAdattamenti Respiratorio 1Roberta RossiNessuna valutazione finora
- Elenco Quesiti Biochimica ClinicaDocumento10 pagineElenco Quesiti Biochimica ClinicaNicola LauroraNessuna valutazione finora
- Biochimica GeneraleDocumento29 pagineBiochimica Generalenikkamclean100% (1)
- COMPLETO Gastroenterologia e Chirurgia Dell'Apparato DigerenteDocumento339 pagineCOMPLETO Gastroenterologia e Chirurgia Dell'Apparato Digerentebakshi88Nessuna valutazione finora
- Domande MicrobiologiaDocumento43 pagineDomande MicrobiologiaAnonymous EsRgB8Nessuna valutazione finora
- Appunti Di Malattie InfettiveDocumento85 pagineAppunti Di Malattie InfettivegabbolNessuna valutazione finora
- Ematologia IiDocumento39 pagineEmatologia IiFedericoPppzPippoNessuna valutazione finora
- Malattie AutoimmuniDocumento229 pagineMalattie Autoimmuniscricciolo9451Nessuna valutazione finora
- Fisiologia AppuntiDocumento20 pagineFisiologia AppuntienzocavajuoloNessuna valutazione finora
- EmatologiaDocumento51 pagineEmatologiauseless_echoes100% (1)
- FISIOPATOLOGIADocumento20 pagineFISIOPATOLOGIAVictoria OstahiiNessuna valutazione finora
- Gestione Degli Accessi Venosi, Forse 2007Documento153 pagineGestione Degli Accessi Venosi, Forse 2007Dario ToschiNessuna valutazione finora
- PeritonitiDocumento61 paginePeritonitiapi-3733154100% (1)
- CoronaVirus CoViD-19 SARS-CoV2 e Attivita Fisica Adattata: Considerazioni osservazioni curiosità scienza durante il periodo di quarantena di contenimento sociale della pandemiaDa EverandCoronaVirus CoViD-19 SARS-CoV2 e Attivita Fisica Adattata: Considerazioni osservazioni curiosità scienza durante il periodo di quarantena di contenimento sociale della pandemiaNessuna valutazione finora
- Mozart e SalieriDocumento6 pagineMozart e SalieriTiziano LicataNessuna valutazione finora
- Poeti Cinquecento IIIDocumento22 paginePoeti Cinquecento IIITiziano LicataNessuna valutazione finora
- Versi LivornesiDocumento34 pagineVersi LivornesiTiziano LicataNessuna valutazione finora
- Poesia Femminile Del CinquecentoDocumento27 paginePoesia Femminile Del CinquecentoTiziano LicataNessuna valutazione finora
- Discorso Sulla Virtù Femminile o DonnescaDocumento11 pagineDiscorso Sulla Virtù Femminile o DonnescaTiziano LicataNessuna valutazione finora
- De AmoreDocumento6 pagineDe AmoreTiziano LicataNessuna valutazione finora
- E. Montale - F. Fortini L'IntellettualeDocumento3 pagineE. Montale - F. Fortini L'IntellettualeTiziano LicataNessuna valutazione finora
- I. Calvino - Commento A Forse Un Mattino Andando...Documento5 pagineI. Calvino - Commento A Forse Un Mattino Andando...Tiziano LicataNessuna valutazione finora
- Sentenze PitagoricheDocumento2 pagineSentenze PitagoricheTiziano LicataNessuna valutazione finora
- Intervista A MontaleDocumento4 pagineIntervista A MontaleTiziano LicataNessuna valutazione finora
- (Ebook. .Ita. .PDF) .Corso - Di.lingua - SpagnolaDocumento52 pagine(Ebook. .Ita. .PDF) .Corso - Di.lingua - SpagnolaGiuseppe Calò100% (5)
- E. Montale - Dal MareDocumento2 pagineE. Montale - Dal MareTiziano LicataNessuna valutazione finora
- L'Uomo in PigiamaDocumento2 pagineL'Uomo in PigiamaTiziano LicataNessuna valutazione finora
- R. Luperini - Commento All'AnguillaDocumento3 pagineR. Luperini - Commento All'AnguillaTiziano LicataNessuna valutazione finora
- Allungamento Del Pene Con Virility ExDocumento1 paginaAllungamento Del Pene Con Virility Extartwarlock7675Nessuna valutazione finora
- 2020-Ifis-Lezione Asma BronchialeDocumento65 pagine2020-Ifis-Lezione Asma BronchialeStefan VladNessuna valutazione finora
- MMS Protocolli I Malattie Tradotti Da MeDocumento6 pagineMMS Protocolli I Malattie Tradotti Da Melcalle_2Nessuna valutazione finora
- Idexx Listino Prezzi 2023 ItDocumento92 pagineIdexx Listino Prezzi 2023 ItAgostino Cacciola100% (2)
- Linee Guida SIEDocumento18 pagineLinee Guida SIEIonela AlexandraNessuna valutazione finora
- MICROBIOLOGIA OdtDocumento348 pagineMICROBIOLOGIA OdtIva TagaNessuna valutazione finora
- Manuale - Giannini, FaldiniDocumento271 pagineManuale - Giannini, FaldinicarlottaventimigliaNessuna valutazione finora