Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
UTF-8QANATOMIA PATOLOGICA E2 80 93 APPUNTI 2epdf
UTF-8QANATOMIA PATOLOGICA E2 80 93 APPUNTI 2epdf
Caricato da
Valentina De GiorgisTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
UTF-8QANATOMIA PATOLOGICA E2 80 93 APPUNTI 2epdf
UTF-8QANATOMIA PATOLOGICA E2 80 93 APPUNTI 2epdf
Caricato da
Valentina De GiorgisCopyright:
Formati disponibili
1
APPUNTI
DI
ANATOMIA
PATOLOGICA
CORSO
D
2009
Autore:
Darkphemt
Utente
Accentato
Adepto
di
www.accentosullad.com.
;-)
con
la collaborazione di Dr Cox che ha offerto i suoi appunti presi alle lezioni del prof. Bianco!
-
Appunti
dei
Professori
A.A.
2008-2009
(Bianco,
Di
Tondo,
Ascoli,
Cardillo)
-
Riassunti
libri:
Anatomia
Patologica
Ascenzi,
Mottura
Le
Basi
Anatomo
Patologiche
delle
Malattie
Robbins
Anatomia
Patologica
-
Woolfe
-
Riassunti
dispense
rilasciate
dai
Professori.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
INDICE
GENERALE
Apparato
respiratorio
Apparato
cardiovascolare
Apparato
endocrino
Fegato
e
vie
biliari
Pancreas
Apparato
gastrointestinale
-
Ghiandole
salivari
-
Esofago
-
Stomaco
-
Tenue
-
Crasso
-
Peritoneo
3
32
67
84
105
110
110
112
119
130
137
153
Sistema
ematopoietico
Cute
Apparato
urinario
Osso
Apparato
genitale
femminile
Apparato
genitale
maschile
Sistema
nervoso
Definizioni
varie
155
167
171
187
196
217
224
252
by Darkphemt - www.accentosullad.com - Vietata la vendita!
APPARATO
RESPIRATORIO
Patologia
del
POLMONE
non
infettiva
DISTURBI
DEL
CIRCOLO
BRONCO
POLMONARE
(Prof.
Bianco
+
Ascenzi
+
Robbins)
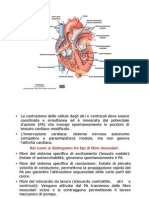
Il
polmone
ha
due
tipi
di
circolazione:
Funzionale
A.POLMONARE
con
sangue
venoso
e
nutritizia
A.BRONCHIALI
con
sangue
arterioso.
Il
letto
capillare
si
trova
nel
piccolo
interstizio,
cio
nella
parete
dei
setti
intralveolari,
a
livello
dei
quali
avviene
lematosi
(scambio
sangue/aria).
I
bronchi
non
sono
uguali:
il
dx
maggiore
del
sx
il
polmone
dx
riceve
maggiore
aria
del
sx.
Il
bronco
dx
allineato
con
la
trachea,
mentre
il
bronco
sx
forma
un
angolo
con
essa.
La
parte
pi
periferica
dellalbero
bronchiale
intraparenchimale
costituita
dai
bronchioli
terminali:
essa
ha
un
piano
anatomico
pi
semplice
dei
bronchi
pi
grandi
con
epitelio:
-
Cilindrico
-
Vibratile,
difesa
per
patogeni
che
arrivano
da
vie
aeree,
espulsione
del
muco
dalla
parte
periferica
verso
le
prime
vie
aeree.
-
Cellule
mucipare
che
secernono
una
sostanza
viscosa
che
intrappolano
gli
agenti
estranei.
Le
ciglia
hanno
un
movimento
METACRONO,
cio
in
successione
(come
un
campo
di
grano).
I
tratti
centrali
dellalbero
respiratorio
hanno
ghiandole
sieromucose
simili
a
quelle
salivari.
Tonaca
avventizia
sotto
la
sottomucosa
con
anelli
cartilaginei,
che
a
livello
di
trachea
e
bronchi
pi
grandi
sono
semicircolari;
nei
bronchi
intrapolmonari
sono
placche
cartilaginee
che
si
riducono
fino
a
scomparire;
nei
bronchioli
terminali
non
ci
sono
cartilagini
n
ghiandole
sottomucose.
I
bronchioli
terminali
si
dividono
in
3-5
bronchioli
respiratori,
la
cui
parete
ha
una
struttura
intermedia
tra
quella
bronchiale
e
quella
parenchimale.
Lunit
parenchimale
lACINO,
forma
piramidale
al
cui
apice
penetra
il
bronchiolo
terminale.
La
parete
alveolare
molto
sottile
(pneumociti
I
e
II
ordine
questi
ultimi
producono
surfactante),
membrana
basale,
interstizio
con
capillari.
Nei
setti
intralveolari
oltre
ai
capillari
c
una
trama
connettivale
di
fibre
elastiche
e
poco
collagene
-
Anemia:
consiste
in
una
scarsa
quantit
di
sangue
complessivamente
circolante
e/o
di
globuli
rossi
e/o
di
Hb
in
esso
contenuti.
Per
quanto
riguarda
i
polmoni
essa
si
manifesta
con
pallore
di
entrambi
gli
organi
che
risultano
di
colorito
GRIGIO
con
maggiore
evidenza
del
tatuaggio
antracotico.
-
Congestione:
indica
un
incremento
locale
di
volume
di
sangue
in
un
determinato
tessuto,
originato
da
un
processo
PASSIVO
che
risulta
da
un
alterato
DEFLUSSO
da
un
tessuto.
Il
tessuto
assume
un
colorito
rosso-bluatro
(CIANOSI)
soprattutto
quando
il
processo
porta
allaccumulo
di
Hb
deossigenata.
In
caso
di
congestione
di
lunga
durata
(PASSIVA
CRONICA)
si
pu
generare
na
condizione
di
IPOSSIA
cronica
che
pu
indurre
la
degenerazione
delle
cellule
parenchimali.
La
superficie
di
taglio
degli
organi
congesti
UMIDA!
Microscopicamente
la
congestione
polmonare
ACUTA
caratterizzata
da
capillari
alveolari
ripieni
di
sangue,
con
spesso
associato
edema
dei
setti
alveolari
e/o
emorragie
focali.
La
congestione
polmonare
CRONICA
mostra
setti
ispessiti
e
fibrotici
e
gli
spazi
alveolari
possono
contenere
numerosi
macrofagi
carichi
di
emosiderina
(dette
cellule
da
insufficienza
cardiaca).
Le
cause
pi
importanti
di
congestione
polmonare
sono:
sovraccarico
diastolico
sx
(ipertensione
sistemica,
stenosi
aortica,
coartazione
aortica,
perviet
del
dotto
di
botallo);
ostruzione
al
flusso
verso
il
ventricolo
sx
(stenosi
mitralica,
compressione
vene
polmonari);
grave
danno
miocardico.
-
Iperemia:
indica
anchessa
un
incremento
locali
di
volume
di
sangue
in
un
determinato
tessuto,
ma
originato
da
un
processo
ATTIVO
che
risulta
da
un
aumento
dellAFFLUSSO
causato
da
una
dilatazione
arteriolare.
Liperemia
pu
essere
ATTIVA
negli
organi
e
tessuti
in
intensa
attivit
funzionale
che
richiedono
maggiore
flusso
per
soddisfare
maggiori
esigenze
metaboliche.
Per
fare
questo
liberano
una
grande
quantit
di
sostanza
vasodilatatrici
(adenosina,
prostaglandine
e
istamine).
Queste
sono
iperemie
FISIOLOGICHE.
Ci
sono
per
anche
iperemie
PATOLOGICHE
che
avviene
quando
ad
esempio
c
una
FLOGOSI
ATTIVA.
Liperemia
attiva
polmonare
avviene
quando
si
procede
ad
un
rapido
svuotamento
di
raccolte
pleuriche
e
peritoneali.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
PASSIVA
viene
definita
anche
congestione
venosa
polmonare
e
avviene
quando
vengono
limitati
i
movimenti
di
espansione
del
torace
o
in
seguito
a
riduzione
delle
forze
contrattili
del
cuore.
Questo
causa
la
stasi
polmonare.
Pu
essere
a
sua
volta
suddivisa
in
1)
Acuta:
quando
avviene
in
seguito
a
stasi
acuta,
come
avviene
nella
insufficienza
ventricolare
sinistra..
Macroscopicamente
il
polmone
appare
aumentato
di
consistenza
e
di
colore
rosso
cupo
(INDURIMENTO
ROSSO).
Al
taglio
fuoriesce
abbondante
sangue
scuro
e
liquido
edematoso.
Microscopicamente
i
capillari
appaiono
molto
dilatati
con
parete
assottigliata
e
pieni
di
emazie.
2)
Cronica:
avviene
quando
c
un
ostacolo
al
deflusso
come
ad
esempio
in
caso
di
stenosi
mitralica.
Macroscopicamente
il
polmone
rosso
scuro
o
rugginoso,
duro,
rigido
(INDURIMENTO
BRUNO).
Spesso
sono
associate
a
bronchite
cronica
e
a
placche
lipidiche
sulla
parete
delle
arterie
polmonari.
Microscopicamente
gli
alveoli
sono
ripieni
di
cellule
del
danno
cardiaco;
sono
presenti
molte
fibre
elastiche
e
collagene
nei
setti
intralveolari
attorno
ai
bronchi.
Ci
pu
essere
iperplasia
delle
cellule
epiteliali
delimitante
lalveolo.
Le
venule
vanno
incontro
a
iperplasia
fibrosa
intimale
associata
a
ipertrofia
delle
cellule
muscolari
e
regressione
della
componente
elastica.
Una
forma
particolare
di
iperemia
passiva
definita
IPOSTASI.
Essa
si
verifica
pi
in
persone
anziane
con
scarsa
forza
contrattile
del
cuore,
costrette
per
lungo
tempo
a
letto.
La
lesione
si
stabilisce
perch
linsufficiente
spinta
del
sangue,
conseguente
alla
debole
contrazione
cardiaca,
non
riesce
a
vincere
la
forza
di
gravit,
per
cui
si
raccoglie
nelle
parti
declivi.
Macroscopicamente
le
ipostasi
si
localizzano
nelle
zone
declivi
del
polmone,
che
appare
rosso
cupo,
aumentato
di
consistenza
e
quasi
privo
daria.
Microscopicamente
simile
alle
lesioni
da
stasi
cronica
del
polmone.
-
EDEMA
POLMONARE:
rottura
dellequilibrio
di
Starling
(Legge
di
Starling
=
Pressione
idrostatica
+
Pressione
colloido-osmotica)
accumulo
di
liquido
nello
spazio
interstiziale
di
solito
dovuto
ad
alterazione
della
pressione
idrostatica
(P).
Si
distingue
in
acuto
e
cronico
con
diversit
soprattutto
dal
punto
di
vista
anatomico.
--
Acuto
Il
liquido
interstiziale
entra
nello
spazio
alveolare
e
non
confinato
nellinterstizio.
Impedisce
la
respirazione
quindi
da
considerarsi
come
unEMERGENZA
(terapia:
diuretico
in
vena)!
Si
manifesta
con
dispnea
ad
insorgenza
acuta
e
rapido
peggioramento
+
tosse
produttiva
+
fame
daria.
Il
soggetto
tende
ad
alzarsi
in
piedi
per
evitare
laumento
del
ritorno
venoso
e
quindi
dellafflusso
di
sangue
al
polmone.
Nel
soggetto
sdraiato
inizia
nelle
regioni
costali,
in
quello
in
piedi
inizia
nelle
basi
(regioni
declivi
dove
la
P
maggiore)
e
si
estende
poi
al
resto
del
polmone.
Il
liquido
caccia
laria
fuori
dagli
alveoli
ma
in
parte
si
mischia
ad
essa
formando
SCHIUMA
(perch
contiene
molecole
organiche
e
lipidi
oltre
H2O)
che
arriva
fino
alla
bocca.
Se
la
schiuma
rosa
vuol
dire
che
contiene
emazie
e
in
quel
caso
significa
che
gi
troppo
tardi
per
agire
Dipende
da
insufficienza
acuta
del
ventricolo
sinistro
(+++)
ristagno
di
sangue
nel
VS
aumento
P
idrostatica.
Tra
le
cause
principali
c
lIMA,
cio
la
necrosi
del
miocardio
della
parete
del
ventricolo
sx.
Altre
possibili
cause
possono
essere
IPERTENSIONE
con
successiva
ipertrofia
del
VS
per
compensare.
Se
aumenta
la
resistenza
delle
arteriole
si
riduce
la
perfusione
ai
vasi
a
valle
di
esse
per
riduzione
del
consumo
di
energia
cinetica;
il
cuore
quindi
pompa
con
maggiore
energia
cinetica
cos
da
perfondere
i
vasi
a
valle
delle
arteriole.
--
Cronico
Assomiglia
a
qualunque
altro
edema
del
corpo.
Sintomi
sono
leggere
dispnea
a
riposo
e
dopo
sforzo.
Lostacolo
non
acuto
ma
cronico
(stenosi,
sclerosi
mitralica)
e
causa
una
stasi
nellatrio
Sx
e
nelle
vene
polmonari,
con
congestione
cronica,
ingorgo
del
letto
vascolare
polmonare,
in
cui
la
parete
endoteliale
diventa
anossica
(come
il
territorio
circostante);
il
vaso
perde
contenitivit
e
perde
liquido,
con
conseguente
edema
interstiziale
trasudatizio
(ricco
di
proteine).
Perdurando
nel
tempo
questa
condizione
causa
aumento
del
connettivo
poich
c
aumento
di
fattori
di
crescita
che
stimolano
i
fibroblasti
fino
a
portare
a
FIBROSI
INTERSTIZIALE
(irreversibile
a
differenza
delledema);
la
sclerosi
irreversibile
ma
richiede
molti
anni.
Il
polmone
non
pi
soffice
e
crepitante,
ma
INDURATO
(sta
per
indurito);
si
dice
induramento
ocraceo
(il
colorito
ocra
dovuto
alle
emazia
fagocitate
dai
macrofagi,
che
accumulano
emosiderina
color
ruggine
e
prendono
il
nome
di
cellule
da
vizio
cardiaco),
o
polmone
mitralico.
Unesame
dellespettorato
contiene
cellule
da
vizio
cardiaco.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
Ledema
polmonare
cronico
pu
anche
essere
causato
da
stenosi
aortica,
solo
se
coesiste
relativa
insufficienza
Sx
(questo
perch
lipertrofia
dellatrio
non
compensa
ma
quella
del
ventricolo
si).
Il
liquido
ricco
di
proteine
perch
c
una
stasi
cronica
la
parete
dei
vasi
diventa
ANOSSICA
(le
cell.
endoteliali
non
vengono
ossigenate
quindi
il
liquido
che
passa
attraverso
una
parete
danneggiata
pi
ricco
di
proteine).
In
seguito
ad
una
ipertrofia
di
compenso
aumenta
il
diametro
delle
fibre
miocardiche
ma
vengono
occlusi
i
capillari
tra
le
fibre
quindi
le
fibre
miocardiche
sono
meno
nutrite;
questo
porta
ad
uno
scompenso
cardiaco
cronico
edema
polmonare
cronico.
-
POLMONE
CEREBRALE:
Soggetti
con
paralisi
dei
centri
bulbari:
arresto
cardiaco
congestione
passiva
del
polmone
(unico
caso
in
cui
questultima
non
associata
a
edema).
Il
polmone
cianotico
e
ricco
di
sangue
ma
non
contiene
grandi
quantit
di
liquido
(come
nelledema).
--EMBOLIA
POLMONARE:
occlusione
di
un
vaso
di
qualsiasi
distretto
de
circolo
(venoso,
arterioso
o
capillare)
da
parte
di
un
embolo
(massa
solida,
liquida
o
gassosa
che
percorre
in
circolo).
Le
cause
principali
sono:
Tromboembolia:
distacco
sotto
forma
di
embolo
di
un
pezzo
di
trombo.
(Mentre
il
trombo
il
prodotto
dalla
coagulazione
allinterno
di
un
vaso
il
coagulo
si
trova
allesetrno
del
vaso!).
Il
trombo
si
forma
per
tre
cause
(TRIADE
DI
VIRCHOW):
1) Alterazione
della
parete
vasale
2) Rallentamento
del
flusso
3) Aumento
della
coagulabilit
del
sangue
Quando
queste
tre
condizioni
avvengono
insieme
o
avviene
almeno
una
di
esse
in
un
determinato
distretto
vasale
si
forma
il
trombo.
In
seguito
ad
una
FLEBOTROMBOSI
ad
esempio
(trombo
che
si
forma
in
una
vena,
pi
frequenterete
nelle
vene
degli
arti
inferiori)
il
trombo
passer
dalle
vene
degli
arti
inf.
alla
vena
cava,
da
qui
al
cuore
dx
ed
infine
alla
arteria
polmonare:
se
i
trombo
occlude
completamente
un
ramo
principale
porta
a
morte
il
paziente.
Embolia
paradossa:
il
trombo
passa
dal
cuore
dx
al
cuore
sx,
per
lo
pi
avviene
quando
ci
sono
difetti
interatriali
o
intreventricolari.
Da
qui
questo
pu
andare
a
finire
al
cervello.
Embolo
grassoso:
il
distacco
di
un
frammento
di
tessuto
adiposo
per
frattura
ossea
che
da
un
lato
occlude
il
vaso,
dallaltro
crea
una
sintomatologia
sistemica
dovuta
al
rilascio
di
costituenti
dellembolo,
soprattutto
sintomi
neurologici
(coma);
Emboli
trofoblastici
o
neoplastici
(rari);
Emboli
infettivi
Embolo
di
liquido
amniotico
Embolia
gassosa
dei
sommozzatori
(alla
pressione
dellimmersione
profonda
i
gas
del
sangue
entrano
in
fase
liquida;
risalendo
in
velocit
passano
in
fase
gassosa
allimprovviso);
Embolia
gassosa
venosa
pu
verificarsi
raramente
per
ingresso
diretto
di
aria
nella
circolazione
venosa,
anche
se
questa
evenienza
altamente
improbabile
(bisogna
tener
presente
che
la
giugulare
interna
e
i
seni
venosi
della
dura
madre
non
collabiscono,
sebbene
abbiano
una
pressione
inferiore
rispetto
a
quella
atmosferica).
Pu
avvenire
ad
esempio
in
caso
in
cui
il
pz.
si
tagli
le
vene
dellarto
superiore
che
hanno
una
P
minore
di
quela
atmosferica
e
quindi
permettono
il
passaggio
di
aria
allinterno
del
circolo
venoso.
Le
conseguenze
emodinamiche
dellembolia
polmonare
variano
in
base
al
calibro
del
distretto
di
circolo
colpito:
Se
viene
ostruita
larteria
polmonare
a
livello
della
sua
biforcazione
o
a
livello
di
uno
dei
rami
principali
porta
a
MORTE
istantanea
(entro
5
minuti)
o
subitanea
(entro
1
ora).
La
morte
avviene
per
diversi
motivi
tra
cui:
Dissociazione
elettromeccanica:
viene
depressa
la
eiezione
cardiaca
in
quanto
il
ventricolo
sx
non
riempie
perch
manca
o
gravemente
diminuito
il
deflusso
venoso
polmonare
Arresto
cardiaco:
si
ha
dilatazione
ventricolare
acuta
causata
da
impedito
svuotamento
Insufficienza
dellirrorazione
cerebrale
e
coronarica
Se
vengono
ostruiti
vasi
di
calibro
minore
si
hanno
manifestazioni
a
livello
del
territorio
intrapolmonare
a
valle
colpito.
In
questo
caso
si
potr
avere
INFARTO
POLMONARE
se
i
circoli
collaterali
non
sono
adeguati,
oppure
in
caso
di
efficienze
di
essi
si
potranno
avere
EMORRAGIE
by Darkphemt - www.accentosullad.com - Vietata la vendita!
INTRAPARENCHIMALI
oppure
nel
migliore
dei
casi
CONGESTIONE
del
parenchima
colpito
senza
alcuna
rilevanza
clinica.
La
funzione
respiratoria
risulta
alterata
soprattutto
nei
casi
in
cui
per
ostruzione
arteriosa
non
massiva
con
circoli
di
compenso
efficienti
non
avvengono
ne
morte,
ne
infarto
polmonare:
in
questo
caso
i
distretti
colpiti
sono
ventilati
ma
NON
PERFUSI
perci
sono
esclusi
dalla
ventilazione
causando
un
chiaro
quadro
ASFITTICO
che
varia
in
base
alla
entit
della
alterazione.
Clinicamente
sono
presenti
sintomi
aspecifici:
dolori
al
torace,
dispnea,
tachipnea,
tachicardia,
ansia,
turgore
delle
vene
del
collo,
tosse
con
espettorato
spesso
sanguinolento;
se
grave
ci
pu
essere
shock
o
arresto
cardiocircolatorio.
Esami
di
prima
istanza
sono
la
TC
e
la
scintigrafia
ventilatoria
e
di
perfusione.
Al
laboratorio
pu
essere
fatta
la
ricerca
del
D-DIMERO
(prodotto
della
degradazione
della
fibrina)
che
se
positivo
non
conferma
la
diagnosi,
ma
se
negativo
la
esclude.
La
tecniche
che
fornisce
la
diagnosi
certa
langiografia
polmonare.
Importante
fare
anche
un
analisi
dei
gas
ematici
che
solitamente
mostrano
ipossia,
ipocapnia
(iperventilazione)
e
alcalosi
respiratoria.
La
terapia
essenzialmente
trombolitica
(eparina,
streptochinasi,
urochinasi)
+
riposo
sotto
controllo
medico
intensivo;
se
necessario
deve
essere
somministrato
O2.
In
caso
di
emergenza
necessaria
la
embolectomia
durgenza.
-
INFARTO
POLMONARE:
non
una
conseguenza
di
embolia
in
se
per
se,
ma
dovuto
per
lo
pi
alla
insufficienza
dei
circoli
collaterali
di
compenso
oppure
a
una
trombosi
autoctona.
In
generale
si
distinguono
infarti
ISCHEMICI
(in
cui
c
necrosi
senza
sangue
TUTTI
gli
infarti
sono
ischemici)
e
EMORRAGICI
(in
cui
c
necrosi
con
sangue
ALCUNI
infarti
possono
essere
emorragici).
Linfarto
polmonare
un
infarto
emorragico,
come
gli
infarti
degli
organi
con
organizzazione
anatomica
complessa
(es.
intestino).
Esso
rappresentato
macroscopicamente
da
unarea
piramidale
con
una
base
alla
pleura
(o
comunque
verso
lesterno
del
polmone)
ed
una
apice
a
livello
dellilo.
Lembolo
corrisponde
allapice.
Larea
appare
rosso
cupa,
priva
di
aria,
con
limiti
netti
rispetto
al
parenchima
circostante
e
superficie
rilevata
rispetto
al
resto.
Il
fatto
che
arrivi
fino
alla
pleura
significa
che
i
prodotti
della
necrosi
tissutale
sottostante
irritano
la
pleura:
si
parla
quindi
di
PLEURITE
CONSENSUALE
LOCALIZZATA
->
consensuale
perch
collaterale
ad
un
infarto;
localizzata
perch
possibile
riconoscere
un
rumore
caratteristico
alla
auscultazione
perch
sulla
pleura
viscerale
di
ha
la
deposizione
di
fibrina
che
causa
sfregamento.
Linfarto
polmonare
d
dolore
acuto,
puntorio,
sfregamento
localizzato
con
grado
variabile
di
compromissione
generale.
Patologia
INFETTIVA
polmone
(Prof.
Bianco
+
Ascenzi)
Esistono
numerose
classificazioni
delle
polmoniti
di
origine
infettiva.
Tra
queste
opportuno
ricordare:
-
Classificazione
EZIOLOGICA:
batterica,
parassitaria,
micotica,
virale
-
Classificazione
EPIDEMIOLOGICA:
polmonite
acquisita
in
comunit
(extra-ospedaliere)
polmoniti
nosocomiali
(ospedaliere).
-
Classificazione
CLINICA:
TIPICHE
e
ATIPICHE
(sintomatologia
subdola
e
aspecifica)
-
Classificazione
ANATOMOPATOLOGICA:
le
polmoniti
sono
divise
dal
punto
di
vista
anatomico
in
ALVEOLITI
e
POLMONITI
INTERSTIZIALI.
Questa
distinzione
coincide
con
quella
eziologica.
Le
alveoliti
sono
flogosi
essudative,
cio
si
ha
la
formazione
di
essudato;
le
polmoniti
interstiziali
sono
flogosi
produttive,
cio
c
il
richiamo
di
cellule
che
non
si
trovano
comunemente
nellessudato
(cell.
immunitarie
e
accessorie).
-
ALVEOLITI:
Polmonite
lobare:
risparmia
SEMPRE
i
bronchi:
causata
da
un
numero
ristretto
di
agenti
patogeni,
per
lo
pi
PNEUMOCOCCO,
DIPLOCOCCUS
LANCEOLATUS,
S.
PNEUMONEAE
o
BACILLO
DI
FRENKEL.
Le
polmoniti
lobari
colpiscono
soggetti
sani
e
giovani.
Riflette
uno
stato
di
IPERGIA
(iperstimolazione,
iperattivit)
del
sistema
immunitario.
Viene
anche
detta
polmonite
CROUPALE,
che
rappresenta
una
lesione
paragonabile
al
CROUP,
cio
una
lesione
laringea
associata
alla
difterite
caratterizzata
da
essudato
fibrinoso.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
Cause
predisponenti
sono:
infezione
delle
prime
vie
aeree
da
parte
di
pneumococco,
che
pu
essere
subclinica
(pneumoc.
Saprofitico)
o
debolmente
clinica;
ingestione
di
alcool
(sia
per
alcolismo
cronico
sia
per
ingestione
occasionale
neanche
eccessiva).
Cause
scatenanti:
esposizione
a
PERFRIGERAZIONI
ACUTE
(sbalzi
di
temperatura):
ridistribuzione
di
sangue
in
circolo
vasocostrizioni
e
shunt
dal
sistema
superficiale
a
quello
profondo:
il
sangue
viene
indirizzato
verso
il
circolo
splancnico
per
evitare
perdita
di
calore
dalla
cute
congestione
polmonare.
In
questo
caso
se
il
polmone
congesto
e
viene
inalato
uno
pneumococco
si
ha
la
polmonite
lobare.
E
una
patologia
NON
CONTAGIOSA
perch
AUTOINFETTIVA
che
si
basa
su
una
precedente
infezione
e
su
cause
scatenanti.
Prima
della
scoperta
degli
antibiotici
era
letale
nel
50%
dei
casi.
Oggi
con
luso
degli
antibiotici
letale
solo
nel
5%
dei
casi.
Questi
dati
comprendono
sia
casi
non
riconosciuti
sia
riconosciuti
e
trattati
di
solito
complicati
da
sepsi
pneumococcica.
La
sepsi
il
venir
meno
dei
meccanismi
di
circoscrizione
del
microbo
da
parte
del
sistema
immunitario.
Quando
si
diagnostica
una
polmonite
lobare
bisogna
stabilire
se
c
sepsi
o
meno;
se
c
sepsi
il
trattamento
diverso.
Per
capire
se
presente
sepsi
o
meno
utile
ricordare
la
TRIADE
METAPNEUMONICA
DI
MARCHIAFAVA
che
racchiude
le
manifestazioni
tipiche
della
sepsi
pneumococcica,
cio:
Polmonite
lobare
+
Meningite
pneumococcica
+
Endocardite
batterica
acuta!
Aspetto
macroscopico:
interessa
un
lobo
INTERO
in
modo
SINCRONO
e
UNIFORME.
Nella
patologia
si
susseguono
4
fasi
anatomopatologiche
nel
giro
di
9
gg:
1) INGORGO
comincia
la
malattia
clinica
acutamente
con
brividi
e
febbre
oltre
40C,
di
solito
SENZA
sintomi
tipici
di
malattia
respiratoria.
Tutti
i
capillari
dei
setti
sono
dilatati
e
ingorgati
di
sangue.
Con
lauscultazione
si
sente
la
CREPITATIO
INDUX
(rumore
patologico
che
si
avverte
quando
negli
alveoli
sono
presenti
contemporaneamente
aria
ed
essudato;si
apprezza
nelle
fasi
iniziali
della
polmonite
-
stadio
dell'ingorgo
-
quando
sulla
parete
alveolare
si
va
formando
un
tenace
essudato
fibrinoso),
nella
fase
ascendente
della
malattia.
Macroscopicamente:
lobo
colpito
disteso,
rosso
scuro,
pesante
e
pastoso,
ricco
di
sangue
e
di
liquido
emorragico
che
sgorga
al
taglio.
Microscopicamente:
alveoli
contengono
molti
globuli
rossi
+
liquido
essudatizio
coagulato
+
macrofagi
+
numerosi
pneumococchi;
i
capillari
appaiono
dilatati.
2) EPATIZZAZIONE
ROSSA
il
polmone
rosso
scuro
e
ha
la
consistenza
aumentata,
solida
come
quella
del
fegato
perch
gli
alveoli
non
contengono
pi
aria
ma
essudato
fibrinoso.
E
detta
rossa
perch
viene
mantenuta
lintensa
congestione
dello
stadio
di
ingirgo.
Il
parenchima
non
pi
crepitante.
In
questa
fase
sono
presenti
diversi
segni:
-
Ottusit
di
coscia:
alla
percussione
non
c
aria
-
Soffio
bronchiale
trasmesso:
alla
auscultazione
-
Assenza
di
murmure
vescicolare
perch
non
c
aria
negli
alveoli
ma
c
ancora
nei
bronchi
-
RX:
si
vede
lopacizzazione
uniforme
con
il
disegno
dei
bronchi
liberi
da
essudato.
Il
cosiddetto
segno
del
broncogramma
aereo
-
Quando
lessudato
aumenta
la
P
chiude
i
capillari
della
parete
alveolare
3) EPATIZZAZIONE
GRIGIA
i
vasi
non
sono
pi
congesti
ma
aumenta
la
fibrina
che
conferisce
il
colore
grigio.
La
fibrina
aumenta
fino
a
comprimere
i
capillari
alveolari
e
i
macrofagi
digeriscono
le
emazie
accumulando
emosiderina.
I
capillari
diventano
anossici;
i
granulociti
neutrofili
(che
causano
la
glicolisi
anaerobia)
si
attivano
e
producono
idrolasi
acide
che
abbassano
il
PH
e
portano
a
degradazione
dellessudato
fibrinoso
e
digestione
contemporanea
del
parenchima.
4) RISOLUZIONE
Eliminazione
dellessudato
con
lespettorato,
laria
torna
negli
alveoli.
Si
ha
una
guarigione
acuta
per
CRISI,
con
sfebbramento
e
tosse
produttiva
cui
consegue
la
risoluzione
completa.
Se
viene
trattata
con
antibiotici
il
pz
sfebbra
in
molto
meno
di
9
gg.
Senza
terapia
il
meccanismo
che
elimina
lessudato
lo
stesso
che
elimina
linfezione.
Con
terapia,
gli
antibiotici
hanno
azione
battericida
ma
non
agiscono
sullessudato,
quindi
anche
dopo
lo
sfebbra
mento
lessudato
e
lepatizzazione
rimangono
anche
per
mesi.
--
COMPLICANZE:
le
complicanze
della
polmonite
lobari
sono:
CARNIFICAZIONE:
la
pi
frequente
nelle
polmoniti
lobari
trattate.
La
fibrina
residua
richiama
fibroblasti
che
trasformano
essudato
in
collagene.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
ASCESSO:
una
delle
complicanze
pi
temibili;
una
raccolta
di
pus
in
una
cavit
NEOFORMATA!!
Il
pus
pu
farsi
strada
verso
lesterno
o
verso
la
pleura
EMPIEMA:
una
raccolta
di
pus
in
una
cavit
GIA
FORMATA.
Se
il
pus
giunge
alla
pleura
si
avr
empiema
pleurico.
Infarti
ischemici
PERICARDITE
PURULENTA
Triade
di
Marchiafava
Insufficienza
MIOCARDICA
per
aumento
pressione
polmonare
Morte
Polmonite
a
focolaio
o
Broncopolmonite:
i
bronchi
sono
colpiti
perch
servono
funzionalmente
il
parenchima
polmonare
e
si
trovano
al
suo
interno.
Possono
essere
causate
da
un
gran
numero
di
agenti
eziologici
(stafilococchi,
streptococchi,
pneumococchi,
haemophilus,
pseudomona
aeruginosa,
funhi
e
virus).
Colpisce
pi
bambini
ed
anziani.
Interessa
un
focolaio
sublobare,
che
non
corrisponde
ad
un
segmento
anatomico,
direttamente
contiguo
o
servito
da
un
bronchiolo.
Caratteristiche:
coinvolgimento
del
bronchiolo
e
localizzazione
focale.
Condizioni
predisponenti:
diabete
(perch
il
muco
abnormemente
glicato!),
fumo,
bronchite
cronica,
ipertensione
arteriosa
(il
cuore
sx
ipertrofico
e
il
polmone
risulta
edematoso
e
congesto).
I
focolai
possono
essere
multipli
e
di
grandi
dimensioni.
Focolai
multipli
possono
confluire
in
un
apparente
unico
focolaio
e
coinvolgere
un
intero
lobo,
ma
non
si
pu
confondere
con
una
polmonite
lobare
per
due
caratteristiche:
1)
ASINCRONIA
della
lesione
(la
sincronia
tipica
della
polmonite
lobare)
2)Presenza
di
coinvolgimento
dei
bronchi
(infatti
nelle
broncopolmoniti
allRX
non
c
il
broncogramma
aereo).
Il
focolaio
alevolitico
riguarda
gli
alveoli
ma
risparmia
il
parenchima.
I
focolai
sobo
spesso
bilaterali,
localizzati
ai
lobi
inferiori
e
di
dimensione
variabile
(acinose,
lobulari,
lobari
se
confluiscono).
Macroscopicamente
le
lesioni
sono
simili
a
quelle
della
polmonite
lobare,
ma
il
grado
di
epatizzazione
sempre
meno
pronunciato
nelle
broncopolmoniti.
Microscopicamente
si
nota
essudato
intralveolare
pi
povero
di
fibrina
rispetto
alle
pol.
Lobari.
Il
modo
in
cui
la
lesione
evolve
ed
esita
simile
a
quello
della
polmonite
lobare,
e
tende
a
sterilizzarsi
con
risoluzione
dellessudato
in
7-9
giorni.
Con
gli
antibiotici
disaccoppio
i
due
eventi
e
lessudato
non
si
risolve;
levoluzione
della
patologia
nei
casi
(trattati
o
non
trattati)
in
cui
lessudato
non
si
risolve
la
formazione
da
parte
della
fibrina
di
una
matrice
provvisoria
che
crea
aderenze
pleuriche
e
la
seguente
organizzazione
con
il
collageno
in
una
struttura
stabile
e
definitiva
con
fibrocellule
e
vasi,
che
riempie
il
lume
degli
alveoli
(carnificazione).
In
ogni
caso
allRx
lopacit
permane
(non
si
fa
prima
di
3
mesi,
che
il
pz
guarito
lo
dice
il
decorso
clinico).
Complicanze:
-
Carnificazione
-
Ascesso:
pi
frequente
evoluzione
di
necrosi
del
parenchima,
di
broncopolmonite
da
aspirazione
e
di
bronc.
Ab
ingestis
Polmonite
Interstiziale:
sono
polmoniti
dovute
per
lo
pi
a
virus,
ma
anche
a
micoplasmi,
clamidie
e
rickettsie.
Morfologicamente
sono
caratterizzate
dal
fatto
che
il
processo
infiammatorio
non
riguarda
gli
alveoli
(come
nelle
alveoliti)
ma
riguarda
lINTERSTIZIO,
cio
tutto
ci
che
si
trova
intorno
agli
spazi
aerei
(si
distingue
in
grosso
e
fine)
e
linfiltrato
infiammatorio
interstiziale
NON
ESSUDATIVO
in
quanto
c
flogosi
produttiva
e
sono
sempre
di
tipo
cronico!
Da
un
punto
di
vista
clinico
vengono
definite
come
polmoniti
ATIPICHE
PRIMARIE:
atipiche
clinicamente
parlando
(tosse
pi
stizzosa
della
polmonite
lobare)
primaria
perch
non
era
conosciuto
lagente
eziologico.
Pu
dare
broncopolmonite
batterica
come
complicanza
di
una
infezione
delle
alte
vie
aeree.
Ci
possono
anche
essere
alveoliti
necrotizzanti
sostenute
da
virus
(grandi
pandemie),
ma
sono
delle
eccezioni;
queste
avvengono
per
infezione
diretta
virale
della
parete
alveolare
con
successiva
necrosi
e
insufficienza
respiratoria
ingravescente.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
Caratteristiche anatomopatologhe sono:
- interessamento lobare unilaterale o bilaterale
- frequente presenza di essudato proteinaceo in alveoli
- diffusione interstiziale dellessudato
- alta predisposizione a superinfezioni batteriche
TUBERCOLOSI (Prof. Bianco + Acenzi):
Bacillo di Koch MICOBATTERIO il nome ricorda i miceti perch con essi condivide la
presenza di una parete cellulare con glicolipidi ad alta complessit sterica. Cio molto
ramificati (CERE). Questi formano uno strato protettivo contro meccanismi battericidi
cellulari (ROS) e contro quelli di degradazione lisosomiale. In risposta a questo meccanismo si
formano le cellule giganti da corpo estraneo, che secernono enzimi lisosomiali allesterno
nel tentativo di eliminare appunto il corpo estraneo. Il micobatterio resistente a questi
meccanismi e sopravvive allinterno di queste cellule giganti rendendo difficile la sua
eliminazione.
Il micobatterio si colora con la colorazione acido resistenza di Ziehl Neelsen (rosso magenta
e alcool con acido acetico).
Un test utile per controllare se si venuti in contatto con il micobatterio il test Mantoux:
esso prova diagnostica che consiste nell'iniezione intradermica, sulla faccia palmare
dell'avambraccio, di una piccola quantit nota di tubercolina al fine di saggiare la reattivit
dell'individuo ad una eventuale infezione dal micobatterio della tubercolosi.
Risulta positivo quando il tessuto iniettato, sviluppa in 48-72 ore un rigonfiamento piuttosto
duro di almeno 10 mm di diametro. Questo tipo di reazione dovuto al fisiologico accumulo di
liquidi, molecole e cellule caratteristico della risposta immunitaria scatenata dalle "tossine"
iniettate. Il fatto che questa sia apprezzabile in tempi relativamente brevi (48-72 ore per
l'appunto), indica una reazione di tipo secondario e quindi pi rapida ed intensa da parte del
sistema immunitario. Ci dovuto ad un pregresso incontro del soggetto con l'antigene in
questione che ha permesso lo sviluppo di cellule memoria (es. linfociti di memoria).
Una positivit al test indice dell'avvenuto contatto del paziente col batterio della tubercolosi o
con la tossina iniettata, ma non prova lo stato della malattia. Per questo motivo, soggetti positivi
al test Mantoux, soprattutto se a rischio come bambini, anziani, immunodepressi od operatori
sanitari, vengono sottoposti ad ulteriori test diagnostici (es. radiografia del torace) discriminanti
la presenza o meno della malattia.
Il test viene solitamente considerato negativo nei casi in cui la risposta sia al di sotto dei 10 mm
di diametro; il soggetto pu non essere entrato in contatto con il batterio e quindi non c stata
formazione di Ab, oppure entrato in contatto ma linfezione si autolimitata stabilendo una
leggerissima risposta immunitaria. In caso comunque risulti negativo il paziente suscettibile di
infezione e viene pertanto usualmente vaccinato.
Ci sono fattori genetici che determinano il tipo di esito: lassetto genetico che determina
resistenza della TBC viene selezionato positivamente; quello che detrmina la suscettibilit alla
TBC selezionato negativamente, per cui c una riduzione dei tubercolina-positivi.
Esistono poi fattori di resistenza pre-immune non genetici: es. stato di nutrizione, uso di farmaci
immunosoppressivi, ecc.
Infine poi ci sono fattori immuni: migrazione transcontinentale, AIDS, selezione ceppi resistenti.
Le vie di trasmissione sono
- INALATORIA (principalmente)
- INGESTIONE (per lo pi per ingestione di latte vaccino contaminato da M. Bovis che provocava
mastite tubercolare delle mucche, ora non esiste pi perch il latte viene pastorizzato)
Evoluzione delle lesioni elementari:
- Il M. Tubercolosis arrivato negli alveoli viene FAGOCITATO dai macrofagi alveolari
infiammazione essudativa!; se non c resistenza al batterio questo uccide il macrofago
replicandosi al suo interno; successivamente avvengono ondate continue di reclutamento di
fagociti; la infezione si diffonde per via linfatica ed in seguito alla risposta immunitaria si
modifica la reattivit dei linfociti e la loro morfologia. Avviene la risposta di tipo TH1 dopo circa
tre settimane che tramite il rilascio di IFN-Y attiva i macrofagi a uccidere i batteri. Inoltre i
macrofagi attivati producono TNF che induce il reclutamento dei monociti. Questi si trasformano
in istiociti epitelioidi
- Cellule epitelioidi: sono macrofagi metabolicamente ed enzimaticamente molto attivi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
10
-
Cellule
giganti
di
Langhans:
elementi
di
diametro
di
circa
50
u,
con
numerosi
nuclei
disposti
a
corona
alla
periferia
del
corpo
cellulare.
Queste
cellule
derivano
dalla
fusione
di
pi
cellule
epitelioidi.
Si
viene
a
formare
quindi
il
GRANULOMA
TUBERCOLARE
che
visibile
microscopicamente.
Allinterno
dei
granulomi
si
forma
la
NECROSI
COAGULATIVA
che
viene
anche
chiamata
CASEOSI
poich
macroscopicamente
simile
al
formaggio.
Caratteristica
che
nella
necrosi
coagulativa
tubercolare
gli
elementi
cellulari
e
tessutali
sono
del
tutto
CANCELLATI.
-
Con
landare
avanti
del
processo
infiammatorio
si
pu
avere
la
fusione
di
pi
granulomi
che
culmina
con
la
formazione
del
FOCOLAIO
PRIMARIO
DI
GOHN
che
riguarda
il
parenchima,
cio
rappresenta
il
primitivo
interessamento
del
parenchima
polmonare.
-
Lassociazione
di:
Focolaio
di
Gohn
+
linfadenite
satellite
nei
linfonodi
dellilo
+
linfagite
tbc
che
connette
la
linfadenite
con
il
focolaio
porta
alla
formazione
di
COMPLESSO
PRIMARIO
TUBERCOLARE
che
esprime
la
TBC
primaria.
Il
complesso
primario
rilevabile
macroscopicamente
e
a
volte
anche
clinicamente
(febbre,
inappetenza)
ed
unentit
identificabile
radiologicamente
come
unimmagine
opaca
dalla
forma
di
un
manubrio
(formato
dal
focolaio
polmonare,
la
linfadenite
e
la
linfangite).
Il
complesso
primario
solitamente
guarisce
senza
lasciar
notizia
di
s
e
si
pu
non
sapere
per
tutta
la
vita.
A
livello
tissutale
entro
il
granuloma
compare
necrosi
caseosa
del
parenchima
infetto.
Levoluzione
anatomica
pi
comune
una
cicatrice
a
volte
calcifica
e
rilevabile
allRx.
Queste
reazioni
avvengono
sia
a
livello
polmonare
che
linfonodale.
Il
complesso
quindi
va
incontro
a
NECROSI
CASEOSA
e
poi
FIBROSI
e
CALCIFICAZIONE
(che
rimane
visibile
a
distanza
di
anni).
Prima
di
elencare
le
varie
forme
di
TBC
necessario
definire
diverse
condizioni:
Virulenza:
propriet
strettamente
dipendente
dalle
caratteristiche
del
micobatterio,
rappresenta
la
maggiore
o
minore
facilit
di
moltiplicazione
dei
micobatteri
nei
macrofagi.
Resistenza
congenita:
A
parit
di
ceppo
e
virulenza,
esprime
la
difficolt
o
la
impossibilit
che
il
micobatterio
incontra
a
moltiplicarsi
nei
macrofagi
che
lo
inglobano.
Suscettibilit:
inverso
di
resistenza
congenita
Sensibilizzazione:
insieme
di
processi
attraverso
i
quali
si
acquisisce
la
ipersensibilit.
La
lesione
primaria
inizia
in
assenza
di
una
risposta
specifica
e
porta
quindi
ad
avere
un
organismo
malato:
in
questo
modo
avviene
la
sensibilizzazione
che
NON
E
una
immunit.
Ha
significato
sia
protettivo,
sia
anti-protettivo.
Ipersensibilit:
stato
nel
quale
un
antigene
suscita
una
reazione
pi
intensa,
condizionata
da
un
precedente
contatto
con
lo
stesso
Ag
(sensibilizzazione)
e
che
culmina
con
la
produzione
di
anticorpi
diretti
contro
di
esso
o
alla
stimolazione
di
elementi
linfoidi.
Ipersensibilit
ritardata:
una
risposta
mediata
dai
linfociti
T
e
il
test
alla
tubercolina
la
reazione
pi
comune
per
poterne
spiegare
il
significato;
La
reazione
tubercolinica
come
detto
esemplificante
e
per
questo
verr
trattata
come
modello
per
la
descrizione
della
reazioni
di
ipersensibilit
ritardata.
La
presenza
intradermica
di
tubercolina
derivante
dalla
presenza
del
micobatterio,
porta
alla
prima
interazione
tra
antigene
e
anticorpo,
per
cui
le
cellule
CD4+
non
sensibilizzate
ricoprono
i
peptidi
micobatterici
associati
a
molecole
di
classe
II
presenti
sulla
superficie
dei
monociti
o
di
altre
cellule
APC
(cellule
presentanti
l'antigene).
Questa
fissazione
porta
alla
differenziazione
dei
T
CD4+
in
cellule
TH1,
sensibili
ad
un
successivo
insulto,
analogamente
a
quanto
accade
nel
caso
delle
reazioni
di
tipo
anafilattico.
I
TH1
entrano
quindi
in
circolo
e
vi
possono
rimanere
per
lunghi
periodi,
a
volte
per
anni,
da
qui
il
principio
di
memoria
del
sistema
immunitario.
Negli
individui
gi
precedentemente
sensibilizzati
si
avr,
alla
seconda
somministrazione,
un'interazione
tra
le
cellule
TH1
della
memoria
e
gli
antigeni
presenti
sulle
APC
che
attiva
questi
linfociti
e
li
induce
a
secernere
specifiche
citochine,
quali:
*
IFN-:
potente
attivatore
macrofagico,
ne
aumenta
l'avidit
fagocitaria,
li
stimola
a
produrre
molecole
di
classe
II,
per
cui
la
presentazione
antigenica
velocizzata,
e
fattori
di
crescita
lipoproteici
che
stimolano
la
proliferazione
dei
fibroblasti
e
aumentano
la
sintesi
di
collagene;
*
IL-2:
provoca
la
proliferazione
paracrina
e
autocrina
dei
linfociti
T
che
si
accumulano
in
loco;
*
TNF-
e
linfotossine:
citochine
che
stimolano
le
cellule
endoteliali
a
secernere
prostaglandina,
ad
azione
vasodilatativa,
ELAM-1
che
fa
aderire
i
linfociti
e
i
monociti
di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
11
passaggio
e
altri
fattori
chemiotattici
come
l'IL-8,
favorendo
nel
complesso
la
formazione
di
granulomi,
da
qui
quella
che
viene
chiamata
infiammazione
granulomatosa.
Gli
effetti
visibili
riguardano
un
arrossamento,
un
indurimento
e
a
volte
anche
necrosi
locali,
aumenta
la
permeabilit
vascolare
e
si
formano
lacune
fra
le
cellule
endoteliali
con
edemi,
perdita
di
componente
proteica
e
fibrosi
interstiziale
(causa
principale
dell'indurimento).
Se
la
presenza
antigenica
persiste
la
reazione
infiammatoria
passa
di
mano
dai
linfociti
ai
macrofagi
che
si
trasformano
spesso
in
cellule
epitelioidi
sotto
l'azione
di
mediatori
chimici
dell'infiammazione
e
sono
maggiormente
soggetti
ad
aggregarsi
in
granulomi.
Resistenza
acquisita:
la
propriet
di
fagocitosi
e
distruzione
dei
micobatteri
da
parte
dei
macrofagi
ed
abituale
mete
associata
alla
sensibilizzazione.
-
FORME
DI
TBC:
Tubercolosi
PRIMARIA
E
espressione
del
primo
contatto
con
il
Micobatterio
della
tubercolosi.
In
seguito
al
primo
contatto
possono
avvenire
due
cose:
1)
il
batterio
viene
efficacemente
eliminato
senza
complessi
primario
e
non
si
instaura
positivit
alla
tubercolina
(soggetti
geneticamente
resistenti)
2)
si
forma
il
complesso
primario,
ma
non
avviene
cicatrizzazione
e
il
focolaio
si
espande,
con
estesa
necrosi
caseosa
(chiamata
cos
perch
somiglia
al
parmigiano:
solido,
granuloso,
friabile
e
gialla).
La
fase
primaria
limitata
a
quel
periodo
in
cui
i
micobatteri
si
moltiplicano
liberamente
nei
macrofagi
e
si
insediano
nei
linfonodi
regionali.
Nella
pratica
clinica
invece
si
intende
per
fase
primaria
la
successione
di
avvenimenti
che
si
susseguono
continuamente
per
parecchi
mesi.
Forme
di
TBC
primaria:
-
POLMONARE
la
TBC
primaria
polmonare
si
manifesta
come
un
complesso
di
lesioni,
detto
complesso
primario
o
complesso
di
Ranke
(oppure
focolaio
di
Ghon).
Come
gi
detto
il
complesso
primario
formato
da:
1) Focolaio
polmonare
situato
quasi
sempre
in
corrispondenza
delle
aree
superiori
dei
lobi
inferiori
o
delle
aree
inferiori
dei
lobi
superiori,
in
sede
SUPERFICIALE
in
modo
da
coinvolgere
la
pleura.
Frequentemente
monolaterale
e
di
dimensioni
di
circa
10-15
mm.
Nella
fase
pi
precoce
si
ha
una
ALVEOLITE
ESSUDATIVA
che
macroscopicamente
descritta
come
EPATIZZAZIONE
GELATINOSA;
essa
microscopicamente
descritta
dalla
presenza
di
accumuli
endoalveolari
di
macrofagi
inglobanti
micobatteri,
frammisti
a
pochi
linfociti
e
granulociti,
riversati
in
un
liquido
sieroso
contenente
scarsa
fibrina.
Dopo
un
paio
di
settimane
compare
la
necrosi
caseosa,
come
risultato
della
prima
sensibilizzazione
e
le
aree
centrali
del
focolaio
colpite
appaiono
compatte
e
friabili
(EPATIZZAZIONE
CASEOSA).
Levoluzione
pi
frequente
di
questa
fase
il
riassorbimento
dellessudato
con
la
formazione
di
cicatrice
che
poi
calcifica.
Se
viene
coinvolta
anche
la
pleura
frequente
la
formazione
di
aderenze.
2) Stria
linfagitica
una
definizione
radiologica
che
indica
la
presenza
di
una
striscia
opaca
che
collega
il
focolaio
polmonare
a
quello
linfonodale.
Non
sempre
ha
un
corrispettivo
anatomico!
3) Lesioni
linfonodali:
localizzate
nelle
stazioni
ilari
omolaterali,
della
biforcazione
tracheale.
La
lesione
pi
rappresentata,
soprattutto
nel
bambino,
la
LINFOADENITE:
si
formano
pacchetti
linfoghiandolari
del
diametro
anche
di
molti
cm,
che
persistono
anche
per
anni.
In
occasione
di
contagi
massivi
o
da
parte
di
ceppi
particolarmente
virulenti
e
per
lo
pi
in
soggetti
con
scarsa
resistenza
presente
una
forte
risposta
di
ipersensibilit
ad
impronta
chiaramente
necrotizzante
con
abbondante
necrosi
caseosa
che
va
incontro
a
COLLIQUAZIONE
cio
si
liquefa;
in
questo
caso
non
assomiglier
pi
al
parmigiano
ma
sar
rappresentata
da
un
LIQUAME
il
quale
una
volta
eliminato
lascer
un
BUCO
(o
caverna
o
tisi).
-
Intestinale:
ormai
non
esiste
pi
-
MILIARE:
conseguenza
della
disseminazione
infettiva
con
comparsa
di
molteplici
piccoli
focolai
costituiti
da
un
agglomerato
di
tubercoli,
che
sono
di
dimensione
esigua,
paragonata
a
quella
di
grani
di
miglio.
Hanno
preferenza
per
la
diffusione
ematogena.
(vedi
avanti).
Tubercolosi
POST-PRIMARIA
by Darkphemt - www.accentosullad.com - Vietata la vendita!
12
Si intende la malattia con la quale si manifesta linfezione in un soggetto gi sensibilizzato.
Clinicamente si considera post-primaria la affezione che compare in soggetti gi tubercolino-
positivi. Tutte le forme di TBC post-primaria sono accomunate dalla formazione dellinfezione in
condizioni di sensibilizzazione. Il meccanismo alla base della TBC primaria la REINFEZIONE che
pu essere ESOGENA (insediamento di nuovi focolai per contagio inalatorio da ambiente
esterno) ed ENDOGENA (formazione di nuovi focolai per diffusione linfoematogena o ematogena
da precedenti lesioni). Pi frequentemente si tratta di reinfezioni endogene: nel parenchima e
nellilo polmonare (linfonodi) rimangono micobatteri vivi e virulenti dopo la formazione del
complesso primario. Questo non compromette la salute del pz. ed possibile evidenziare allRX
una tumefazione ilare. Nei linfonodi ilari e mediastinici rimangono intrappolati questi
micobatteri, che possono tornare a proliferare (RIATTIVAZIONE) e causare nuovamente
infezione. Da qui passano poi del torrente circolatorio: si tratta quindi di un tipo di infezione
endogena ed ematogena! Tramite il torrente circolatorio si ha la disseminazioni in pi sedi oltre
che nellambito dello stesso polmone.
Una classificazione generale divide le forme post primarie in:
1) Polmonari: a) TISIOGENE ; b) NON TISIOGENE
Per tisi si intende buco, caverna perci le forme tisiogene sono quelle che portano alla
formazione di caverne
2) Extrapolmonari circoscritte ad un solo organo
3) Multiorgano con coinvolgimento sistemico
- TBC Post-primaria polmonare:
TBC nodulare dellapice polmonare: La tubercolosi nodulare cronica dellapice
polmonare una forma post-primaria non tisiogena e presenta una lesione
granulomatosa libera da fenomeni essudativi. E una forma trattabile senza un
reliquato funzionale importante. Le manifestazioni cliniche possono non portare a
diagnosi. C accumulo di materiale caseoso o fibrosi senza necrosi (in ogni caso non
colliquativa), ispessimento della pleura viscerale (capsula fibrosa) e formazione di
bolle enfisematose pericicatriziali o perisclerotiche (un bronchiolo non pi in asse
perch strozzato dalla cicatrice e si formano cos due zone, una ipoventilata
atelettasica e una iperventilata enfisematosa). In sintesi le lesioni anatomicamente
evidenti sono:
cicatrice stellata + aderenze tra parenchima e pleura + necrosi caseosa non
colliquativa. Clinicamente silente. Si manifesta solo al reperto autoptico!
Infiltrato precoce di Hassman-Redecker: una forma tisiogena in cui c unopacit
diffusa e velamentosa che riflette una lesione caratteristica: infezione senza difese
(non si forma il tubercoloma). In Italia stata descritta come TBC sottoclaveare
tisiogena. E lunica forma in cui esiste una componente essudativa importante e
forma una zona di consolidazione parenchimale tipo polmonite. Forse una sorta di
risposta allergica; lunica forma di TBC in cui consigliata la terapia steroidea a
basso dosaggio per ridurre lessudazione intraalveolare, la quale favorisce la
diffusione dellinfezione con gli atti respiratori. Comincia la colliquazione e la necrosi
allinterno della lesione (favorita dallessudato) e appaiono zone di soluzione di
continuo con buchi pieni di liquido (caverne). La necrosi caseosa tende ad aprirsi
strada attraverso la parete di un bronco e raggiungere cos altre zone dello stesso
polmone, il polmone controlaterale, lesofago e quindi lapparato digerente e le altre
persone attraverso lo sputo.
E clinicamente osservabile: in fase precoce si ha unalveolite essudativa in cui
appunto gli alveoli risultano pieni di essudato liquido e gelatinoso (detta POLMONITE
GELATINOSA) che passa da alveolo ad alveolo e poi si estende ai lobi polmonari. La
necrosi caseosa molto estesa per cui colliqua e questo accade in pi punti
contemporaneamente. Il liquame contenuto allinterno delle caverne che possono
essere uniche o multiple e hanno un aspetto definito dai radiologi a nido dape o a
mollica di pane. Inoltre si distinguono caverne DINAMICHE (in cui la parete della
caverna non si cicatrizza molto e quindi le pareti possono collabire e chiudere il buco)
oppure STATICHE (le pareti non possono collabire e il buco rimane).
Il liquame della colliquazione si fra strada attraverso canalicoli bronchiali fino a
comunicare con il BRONCO DI DRENAGGIO, quindi il liquame infetto acquista una
by Darkphemt - www.accentosullad.com - Vietata la vendita!
13
nuova
via
di
disseminazione,
non
pi
ematogena
ma
canalicolare,
cio
passa
da
una
parte
allaltra
dellalbero
respiratorio
in
modo
stocastico
(casuale).
Si
produce
la
caverna
quando
il
liquame
viene
eliminato,
che
rappresenta
un
fatto
infettivo
attivo!
Una
volta
raggiunto
il
bronco
di
drenaggio
si
parla
di
TBC
TERZIARIA,
caratterizzata
dalla
presenza
di
caverna
collegata
al
bronco
di
drenaggio.
Quando
il
materiale
colliquato
diffonde
causa
una
bronchite
e
una
broncopolmonite
caseosa
a
focolai
multipli
in
cui
ogni
focolaio
riproduce
la
tendenza
a
formare
una
caverna.
Intorno
alla
caverna
c
neoangiogenesi
e
se
il
processo
patologico
interessa
la
tonaca
media
dei
vasi
arteriosi
della
caverna
si
formano
gli
aneurismi
di
Rasmussen
(questo
avviene
quando
perch
quando
in
un
vaso
si
produce
una
lesione
della
tonaca
media
si
forma
un
aneurisma;
ci
avviene
poich
non
c
pi
resistenza
meccanica.
Per
aneurisma
si
intende
una
dilatazione
permanente
della
parete
di
un
vaso;
nel
punto
in
cui
la
parete
sottoposta
a
maggiore
P
e
dove
c
la
minore
resistenza
avviene
la
rottura);
la
rottura
di
questi
aneurismi
d
EMOTTISI
che
talora
pu
dare
sanguinamento
massivo
ed
essere
fatale
per
annegamento
interno.
Gli
esiti
negativi
principali
possono
essere
quindi:
disseminazione
canalicolare
e
emottisi!
Il
M.T.
un
aerobio
stretto
quindi
se
la
PO2
bassa
di
quella
del
livello
del
mare
si
ha
un
effetto
terapeutico.
La
caverna
prendendo
aria
dal
bronco
mantiene
vivi
i
micobatteri;
togliendoli
laria
si
aiuta
la
guarigione
(pneumotorace
terapeutico)
Come
gi
detto
la
disseminazione
porta
a
diverse
complicanze.
TBC
localizzata
dorgano
Avviene
in
seguito
alla
disseminazione
ematogena
DISCRETA
(modesta).
Avviene
nei
casi
in
cui
c
una
rottura
critica
dellequilibrio
infezione
ospite.
Si
parla
di
TBC
MILIARE
GENERALIZZATA
quando
ci
sono
molteplici
lesioni
dorgano
disseminate
ai
diversi
distretti.
Riguarda
TUTTI
gli
organi
che
vengono
colpiti
da
minute
lesioni
di
TBC
(dalla
forma
di
un
grano
di
miglio),
ciascuna
delle
quale
ripropone
le
caratteristiche
proprie
delle
lesioni
tipiche
della
TBC.
Ci
sono
forme
di
TBC
pi
o
meno
generalizzate,
es.
limitate
al
polmone,
allencefalo,
ecc.
-
MENINGITE
TBC:
una
TBC
miliare
o
una
manifestazione
ematogena
che
colpisce
lencefalo
portano
alla
meningite
TBC;
una
meningite
diversa
da
quelle
causate
da
piogeni.
una
meningite
della
BASE
(essudato
non
purulento
ma
fibrinoso
alla
base
cranica)
non
della
volta
(essudato
purulento
ricopre
a
cuffia
gli
emisferi).
Avviene
prima
una
disseminazione
miliari
forme
alla
corteccia
e
secondariamente
il
rilascio
di
batteri
nel
liquor.
associata
ad
uno
stato
soporoso
detto
TIFO
(di
cui
esistono
3
tipi
diversi).
Ponendo
il
liquor
in
una
provetta
a
temperatura
ambiente
si
forma
il
RETICOLO
DI
MYA,
cio
un
precipitato
spontaneo
di
fibrina
dopo
24
h.
Importante
caratteristica
di
questa
meningite
che
le
lesioni
contengono
alte
quantit
di
fibrina.
La
FIBRINA
una
parte
della
matrice,
e
ogni
volta
che
un
essudato
contiene
fibrina
esso
diviene
appiccicoso.
Sul
reticolo
di
fibrina
si
muovono
cellule
che
tendono
a
trasformare
la
matrice
in
tessuto
connettivo
(definitivamente).
Se
ci
avviene
a
livello
della
LEPTOMENINGE
questa
adesivit
va
a
formare
un
ostacolo
meccanico
al
deflusso
del
liquor:
questo
si
complica
in
IDROCEFALO
OSTRUTTIVO!
Alla
base
del
cervello
si
trova
il
poligono
di
Willis,
che
pu
essere
interessato
in
due
modi:
1) Compressione
da
fibrina
complicanze
circolatorie
di
tipo
ischemico.
2) Processo
artritico
(dallavventizia
verso
lintima)
con
alterazioni
secondarie:
lintima
risponde
con
un
ispessimento
ed
endoarterite
obliterante
(cio
restringimento
del
lume
e
ischemia
a
valle);
la
lesione
della
media
causa
la
formazione
di
aneurismi
che
a
livello
del
poligono
di
Willis
vengono
detti
a
bacca
e
che
possono
andare
incontro
a
rottura
causando
emorragia
subaracnoidea.
Sulla
superficie
GLIALE
si
vedono
i
NODULI
DI
RICH
cio
micro
tubercoli
che
disseminano
i
batteri
al
liquor.
-
Osso:
lesioni
come
SPONDILITE
TBC,
infezione
di
10
o
pi
vertebre.
Tutte
le
infezioni
dellosso
sono
osteomieliti
perch
riguardano
anche
il
midollo,
che
perfuso
dai
vasi.
Caratterizzata
da
granulomi,
necrosi
caseosa
e
colliquazione.
La
vertebra
crolla
(collassa)
e
se
una
vertebre
toracica
compare
la
gobba.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
14
Unaltra
leisone
lASCESSO
OSSIFLUENTE:
che
costituito
non
da
pus
ma
da
necrosi
caseosa!
Si
forma
perch
la
necrosi
che
colliqua
per
farsi
strada
percorre
la
colonna
vertebrale
e
la
guaina
del
muscolo
psoas
che
arriva
al
femore
fino
al
CAVO
POPLITEO.
Infine
ci
possono
essere
espansione
e
rarefazione
delle
ossa
brevi
(falangi,
metacarpo
e
metatarso)
=
SPINA
VENTOSA.
-
Tratto
digerente:
lesioni
ulcerative
in
diverse
regioni
(bocca,
esofago,
stomaco,ecc),
deostruenti
(cio
ulcerative
in
un
organo
cavo).
Esiti
permanenti
sottoforma
di
STENOSI
-
Escara:
territorio
di
necrosi
demarcato
allinterfaccia
con
laria;
guarisce
con
fibrosi
riparativa
ma
senza
stenosi
perch
asse
longitudinale.
Si
formano
nelle
placche
del
Peger.
-
TBC
primaria
orofaringea:
una
forma
particolare
di
TBC
primaria
la
SCROFOLA,
cio
una
TBC
orofaringea
che
si
contrae
per
via
alimentare
e
produce
linfadenite
TBC
nei
linfonodi
sottocervicali
e
sottomandibolari
che
conferisce
un
aspetto
porcino
al
volto
dei
soggetti
affetti.
-
TBC
delle
mani:
dei
mungitori
(M.
Bovis),
degli
anatomici,
dei
ginecologi
(da
contatto)
-
Enterite
TBC:
da
ingestione
di
latte
vaccino
contaminato
(ormai
scomparsa).
ALTERAZIONI
DEL
CONTENUTO
DARIA
NEL
POLMONE
DIMINUZIONE
CONTENUTO
(Prof.
Bianco
+
Ascenzi):
-
Atelectasia:
Laria
negli
alveoli
non
c
e
gli
alveoli
collabiscono
(simile
alle
labbra
che
si
affrontano).
Si
divide
in
atelectasia:
Primaria
o
fetale:
mancata
espansione
del
polmone
(non
collabimento
secondario).
Alla
base
ci
sono
de
ipotesi:
mancanza
di
surfactante
(riguarda
i
nati
pretermine
prematuri)
e
la
insufficienza
dei
movimenti
respiratori
nel
momento
della
respirazione
forzata
alla
nascita
laria
non
riesce
ad
entrare
negli
alveoli,
anche
se
il
movimento
meccanico
di
ampliamento
degli
alveoli
avviene;
questa
azione
di
risucchio,
di
decompressione
forzata
avviene
a
livello
dei
vasi.
La
depressione
sui
vasi
risucchia
il
materiale
dal
letto
vascolare
sugli
alveoli,
sulla
cui
parete
si
formano
membrane
ialine
(ialino
=
vitreo,
omogeneo,
eosinofilo,
anisto
cio
senza
struttura
interna-).
Un
tipo
particolare
chiamato
malattia
delle
membrane
ialine
o
sindrome
dispnoica
del
neonato
e
si
tratta
di
una
ambascia
respiratoria
che
si
manifesta
nel
neonato
dopo
la
nascita.
I
polmoni
macroscopicamente
appaiono
piccoli,
rosso
scuro
e
di
consistenza
flaccida
NON
CREPITANTE!.
Microscopicamente
il
parenchima
compatto,
NON
SI
VEDONO
gli
alveoli,
ma
spiccano
le
cellule
endoteliali
dei
capillari.
Le
membrane
ialine
si
possono
formare
anche
nelladulto
per
cause
diverse.
Questo
causa
danno
necrotizzante
alla
parete
alveolare
che
si
estende
poi
a
quella
endoteliale
sottostante.
Normalmente
per
solo
ristretta
ai
neonati
immaturi.
Secondaria:
Insorge
in
polmoni
gi
ventilati
e
normalmente
espansi.
Una
caratteristica
importante
che
possono
interessare
anche
soltanto
PARTI
dei
polmoni
o
di
un
solo
polmone.
Esistono
due
categorie,
ognuna
con
cause
diverse
e
molteplici,
ma
soprattutto
con
evidente
differenza
anatomica.
1) DA
COMPRESSIONE:
Alterazioni
del
contenuto
della
cavit
pleurica
che
possono
causarla
sono:
-
pneumotorace:
aria
in
eccesso,
latelectasia
riguarda
TUTTO
il
polmone.
-
emotorace:
versamento
di
sangue
in
cavit
pluerica
per
trauma
o
rottura
polmonare,
sanguinamento
da
massa
neoplastica,
rottura
aneurisma
-
idrotorace:
versamento
trasudatizio
non
infiammatorio
del
cavo
pleurico
per
cause
cardiache
(scompenso
dx),
renali
(sindrome
nefrosica),
epatiche
(lipoprotinemia
da
insufficienza
epatica).
-
versamenti
pleurici
non
trasudatizi:
infezioni
polmonari
con
pleurite
consensuale
essudativa,
TBC,
pleurite
consensuale
a
infarto
polmonare,
tumore
polmone,
mesotelioma,
inf.
virali,
IMA
(sindrome
di
Bressler
complicanza),
traumi
torace
(sullo
sterno),
plueropericardite
autoimmune.
Ci
sono
poi
atelectasie
da
compressione
che
non
interessano
il
cavo
pleurico:
-
massa
neoplastica
(parete
toracica,
mediastino,
polmone,
endoaddominale)
-
paralisi
nervo
frenico
-
gravidanza
-
epatomegalia
by Darkphemt - www.accentosullad.com - Vietata la vendita!
15
-
soggetti
operati
(limitazione
del
riflesso
della
motilit
del
diaframma
escursioni
limitate)
Da
1/3
in
su
della
compromissione
della
massa
polmonare
efficiente
compaiono
i
SINTOMI
Ogni
area
d
atelectasia
unarea
di
speciale
suscettibilit
alla
broncopolmonite.
2) DA
OSTRUZIONE:
Coincide
con
la
zona
di
parenchima
fornita
dal
bronco
occluso.
Lostruzione
pu
avvenire
a
livello
di
un
bronco
lobare,
principale
dx
o
sx,
segmentale,
ancora
pi
piccolo.
Le
cause
possono
essere:
-
corpo
estraneo
-
alterazioni
clearance
muco-ciliate
-
tumore
broncogeno
(dal
bronco).
Molto
pi
spesso
sono
maligni
che
benigni
e
latelectasia
uno
dei
primi
segni
di
carcinoma
polmonare
si
fa
la
broncoscopia!
-
linfadenite
TBC:
allilo
polmonare
2
linfonodi
delle
dimensioni
di
una
noce
possono
comprimere
il
bronco
lobare
medio
specialmente
se
suscettibile
a
compressione
estrinseca
da
linfonodi
tumefatti
per
la
sua
posizione
e
la
sua
compliance
di
parete.
SINDROME
DEL
LOBO
MEDIO:
Atelectasia
del
lobo
medio
e
tumefazione
dei
linfonodi
ilari
con
conseguenti
broncopolmoniti
ricorrenti.
Il
quadro
morfologico
connesso
con
la
mancanza
di
aria
e
nelle
forme
ostruttive
si
rende
manifesto
dopo
parecchie
ore
dallostruzione
completa.
Sulla
superficie
polmonare
si
nota
una
depressione
con
margine
netto
a
scalino
e
diverse
alterazioni
di
superficie:
pleura
viscerale
grinzosa
e
ridondante
rispetto
alle
zone
di
parenchima
che
ricopre!
Nellatelectasia
da
compressione
il
colore
delle
zone
colpite
GRIGIASTRO
perch
sono
coinvolti
bronchi
e
vasi;
in
quella
ostruttiva
il
colore
CIANOTICO
perch
sono
coinvolti
solo
in
bronchi.
Nei
casi
acuti
di
a.
ostruttiva
poich
rimane
intatta
la
perfusione,
si
pu
parlare
anche
di
atelectasia
rossa:
facilitata
la
trasudazione
di
liquidi
e
la
superficie
di
sezione
appare
rosso-scura,
carnosa
e
lucente,
paragonabile
a
quella
della
milza
(SPLENIZZAZIONE).
AUMENTO
CONTENUTO
(Prof.
Bianco)
-
Polmone
dellaffogato:
Annegamento
esterno
(in
acqua)
o
annegamento
interno
(nel
sangue
o
nel
vomito)
-
Crisi
dasma:
Nellasma
c
unabnorme
eccitabilit
della
muscolatura
liscia
dei
bronchioli
con
ostacolo
allespirazione
(per
contrazione
spastica).
In
una
crisi
dasma
si
accumula
aria
distalmente
ai
bronchioli
ma
non
c
enfisema
perch
non
c
distruzione;
anche
negli
annegati
c
un
quadro
simile
(per
annegamento
sia
interno
che
esterno).
-Enfisema
(vedi
avanti)
Malattie
polmonari
cronico-ostruttive
(Prof.
Bianco
+
Ascenzi)
La
dizione
si
riferisce
ad
un
quadro
semeiologico
e
non
anatomico.
In
senso
anatomico
riguarda
due
patologie:
lenfisema
e
la
bronchite
cronica,
che
spesso
si
associano
ma
sono
due
entit
nosologiche
diverse,
clinicamente
simili:
in
entrambe
c
unalterazione
funzionale
che
tende
allinsufficienza
respiratoria
(ipossiemia
e
ipercapnia)
di
tipo
ostruttivo,
in
cui
cio
ci
sono
le
stigmate
semeiologiche
di
unostruzione,
che
sono
aumento
del
volume
residuo,
aumento
della
capacit
polmonare
totale
e
diminuzione
del
volume
espiratorio
massimo
secondo
(FEV1).
Il
termine
ostruttivo
usato
in
opposizione
a
restrittivo,
che
si
riferisce
ad
una
riduzione
della
quantit
di
aria
(ad
es.
un
soggetto
che
ha
un
polmone
e
mezzo).
BRONCOPNEUMOPATIA
CRONICA
OSTRUTTIVA
Si
tratta
di
una
sindrome
complessa
comprendente
affezioni
diverse
che
per
sono
frequentemente
associate
tra
loro
e
si
esprimono
attraverso
un
quadro
fisiopatologico
comune.
I
quadri
anatomo-clinici
associati
ala
BPCO
pi
comunemente
sono
-
ENFISEMA:
la
condizione
in
cui
aumenta
lo
spazio
polmonare
distale
ai
bronchioli
respiratori
con
distruzione
di
parte
delle
pareti
alveolari.
La
definizione
pi
ampiamente
accettata
dilatazione
anormale
e
permanente
degli
spazi
aerei
distali
rispetto
al
bronchiolo
terminale,
accompagnata
da
distruzione
delle
loro
pareti.
Lenfisema
porta
a
insufficienza
per
diminuzione
dellarea
della
superficie
di
scambio;
non
una
patologia
restrittiva
perch
si
distrugge
anche
linterstizio
e
quindi
la
trama
elastica
del
polmone;
anche
se
non
c
unostruzione
anatomica,
il
risultato
lo
stesso
perch
c
un
ostacolo
al
ritorno
elastico
nellespirazione.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
16
Dal
punto
di
vista
anatomico
la
distruzione
avviene
anche
a
carico
dei
vasi
del
setto
alveolare,
il
che
come
potare
lalbero
capillare
polmonare
e
ridurre
la
sezione
complessiva
del
letto
capillare
polmonare
con
conseguente
aumento
della
resistenza
complessiva
al
flusso
e
si
instaura
ipertensione
polmonare
(ipertrofia
concentrica
del
ventricolo
dx
di
compenso
per
ristabilire
la
portata
a
valle
dellevento
ostruttivo).
Levoluzione
verso
lo
scompenso
facilitato
dallipossiemia
e
causa
dilatazione
del
ventricolo
per
degenerazione
cellulare
da
ipossia
(rigonfiamento
degli
organelli
e
steatosi),
perci
il
miocardio
sar
flaccido
e
grigio-giallastro,
con
una
tonalit
bruna
da
accumulo
di
lipofuscina.
Macroscopicamente
il
polmone
appare
in
una
condizione
di
residua
espansione
superiore
a
quella
normale:
voluminoso,
pallido,
talora
con
presenza
di
bolle,
di
consistenza
soffice,
con
netta
sensazione
di
crepitio.
Una
caratteristica
importante
la
IMPRONTABILITA
cio,
a
causa
della
diminuzione
della
elasticit,
andando
a
comprimere
con
un
dito
si
lascia
una
impronta
depressa
sul
parenchima
(cosa
che
non
accade
al
parenchima
normale
dove
ad
una
compressione
segue
una
riespansione).
Alla
superficie
di
sezione
il
polmone
appare
relativamente
asciutto
e
spugnoso
a
causa
della
dilatazione
delle
cavit
alevolari.
Microscopicamente
si
nota
una
architettura
polmonare
con
alveoli
pi
ampi,
letto
vascolare
nei
setti
intralveolari
ridotto,
e
ramuscoli
vasali
superstiti
aumentati
di
calibro
che
decorrono
spesso
delimitando
bolle
enfisematose
(detti
capillari
di
corrente).
Lipossiemia
causa
poliglobulia
e
perci
aumento
resistenza
interna
al
flusso
(viscosit)
che
si
sovrappone
alla
resistenza
interna
e
peggiora
il
circolo
vizioso.
Le
cause
che
provocano
enfisema
sono
due:
1)
Costituzione
genetica:
Esistono
varianti
di
un
gene
per
unantiproteasi
(alfa-1-antitripsina)
ipofunzionanti.
Ce
perci
uno
squilibrio
tra
attivit
preoteasica
e
antiproteasica
e
questo
basta
a
causare
enfisema
(anche
senza
fumo).
2)
Fumo
di
sigaretta:
la
seconda
causa
il
fumo
di
sigaretta
(
associato
a
arteriosclerosi,
tumori
del
polmone,
previene
il
Parkinson
e
lAlzheimer):
in
questo
caso
non
un
fattore
di
rischio,
ma
una
causa,
con
un
rapporto
dose-effetto
(anche
per
la
bronchite
cronica).
Il
fumo
causa
la
bronchite
cronica
tramite
i
suoi
agenti
irritanti
che
causano
infiammazione,
iperplasia
ghiandolare,
aumento
spessore
e
congestione
della
mucosa
bronchiale,
con
eccesso
di
produzione
di
muco
con
distruzione
delle
ciglia
e
ristagno
del
muco
stesso,
che
aumenta
la
suscettibilit
alle
infezioni:
si
instaura
un
circolo
vizioso.
Riguarda
lintero
apparato
bronchiale.
Il
fumo
promuove
nei
capillari
alveolari
la
emarginazione
e
la
diapedesi
dei
globuli
bianchi,
che
rilascino
proteasi
neutre
(metalloproteasi,
elastasi).
Esistono
diverse
forme
di
enfisema:
-
Centroacinari
o
centro-lobulari:
la
caratteristica
fondamentale
la
dilatazione
dei
bronchioli
respiratori
e
degli
alveoli
corrispondenti,
mentre
sono
risparmiati
gli
alveoli
pi
distali.
E
localizzato
per
lo
pi
nei
lobi
superiori,
particolarmente
agli
apici
e
ai
margini
anteriori.
La
teoria
patogenetica
alla
base
di
questo
tipo
di
enfisema
quella
della
presenza
di
stenosi
bronchiolare
+
intrappolamento
di
aria:
lesioni
stenosanti,
che
sono
costantemente
presenti
in
questo
tipo
di
enfisema,
permetterebbero
nella
fase
inspiratoria
(attiva)
lingresso
dellaria,
mentre
nella
fase
espiratoria
(passiva)
rappresenterebbero
un
ostacolo
alla
sua
emissione.
Lintrappolamento
dellaria
causa
aumento
della
pressione
aerea
endoalveolare,
sovra
distensione
delle
pareti,
compressione
dei
vasi
e
atrofia
ischemica
dei
setti.
Clinicamente
latteggiamento
inspiratorio
poco
pronunciato
ipossia.
Lipossia
pu
dare
luogo
a
cianosi
e
sono
frequenti
policitemia,
ipertensione
polmonare
e
disfunzione
morfo-funzionale
del
ventricolo
dx.
Il
soggetto
affetto
di
questo
tipo
di
enfisema
definito
blue
bloater:
soggetto
pletorico,
cianotico,
obeso.
-
Alveolari:
la
caratteristica
fondamentale
la
mancanza
di
lesioni
brochiolari.
Sono
descritte
diverse
forme:
PANACINARE
(dilatazione
alveolare
con
alterazioni
distruttive
dei
setti
interalveolari
e
interessamento
dellacino
in
toto)
e
forma
IRREGOLARE
o
PARASETTALE
(dilatazione
alveolare
con
alterazioni
distruttive
dei
setti
interalveolari
e
interessamento
delle
zone
periferiche
dellacino;
la
forma
pi
comune
e
si
sviluppa
spesso
vicino
alle
cicatrici!).
Alla
base
delle
forme
panaci
nari
c
il
deficit
dell
alfa-1-antitripsina
con
successivo
squilibrio
tra
proteasi
ed
antiproteasi
a
favore
delle
proteasi.
Le
forme
parasettali
e
irregolari
sembrano
essere
connesse
alla
presenza
di
aree
di
fibrosi
che
causerebbero
retrazione
sclerotica
e
quindi
stiramento
sugli
alveoli.
Clinicamente
si
osservano
alterazioni
anatomopatologiche
di
espansione
dei
polmoni
e
di
posizione
inspiratoria
dei
polmoni
(TORACE
A
BOTTE).
AllRX
si
nota
una
radiotrasparenza
dei
by Darkphemt - www.accentosullad.com - Vietata la vendita!
17
campi polmonari e la presenza di bolle. Il soggetto ha difficolt alla espirazione dellaria. E
presente dispnea. Il soggetto affetto da questo tipo d enfinsema definito pink puffer: soggetto
che iperventila, non cianotico, magro.
Lenfisema causato dal fumo da noxa inalata, quello genetico no. Perci il primo interesser le
zone pi ventilate, cio il centro del lobulo acino-polmonare in cui il bronchiolo respiratorio non
si ancora sfioccato nei dotti respiratori (enfisema centrolobulare); quello geneticamente
determinato ha una noxa parimenti efficace in tutte le zone del parenchima (enfisema
panlobulare). C un terzo tipo anatomico di enfisema: irregolare o parasettale, la forma pi
comune vicino alle cicatrici (ad es. tubercolari).
Enfisema bolloso: bolle di parenchima macroscopiche che quando si rompono fanno uno
pneumotorace.
Nei fumatori le due patologie sono spesso associate, ma pu spesso prevalere luna o laltra.
- BRONCHITE CRONICA (Ascenzi): una patologia caratterizzata dalla presenza di tosse
produttiva presente per almeno tre mesi allanno per almeno 2 anni consecutivi. E considerata
come esempio di malattia multifattoriale e secondo lOMS bisogna tenere in considerazione i
seguenti fattori: abitudine al fumo, condizioni socio-economiche, professione, infezioni acute delle
vie respiratorie, asma, familiarit, allergie, condizioni climatiche.
Macroscopicamente si possono osservare iperemia, tumefazione ed edema della mucosa, spesso
accompagnati da eccessiva secrezione mucinosa o mucopurulenta.
Microscopicamente le alterazioni caratteristiche sono: una ipertrofia della ghiandole bronchiali
sieromucose, che pu essere valutata per mezzo del rapporto tra lo spessore della strato
ghiandolare e lo spessore della parete tra epitelio e la cartilagine (INDICE DI REID!
normalmente 0,4); un incremento numerico delle cellule caliciformi; a volte sono presenti
anche alterazioni della parete bronchiale (stenosi, sclerosi, ecc).
Clinicamente il sintomo cardinale la persistenza di tosse produttiva. Una bronchite cronica di
lunga durata porta allo sviluppo di cuore polmonare con insufficienza cardiaca. Inoltre c una
maggiore suscettibilit alle sovrainfezioni batteriche che possono essere anche fatali.
- BRONCHIECTASIE (Ascenzi): sono dilatazioni permanenti di tratti pi o meno estesi di bronchi,
associati spesso ad infiammazione cronica delle loro pareti.
Le bronchi ectasie si possono distinguere in congenite (ipoplasie polmonari con vie bronchiali che
si espandono per occupare lo spazio libero) ed acquisite: per pulsione (ristagno di muco + tosse),
per trazione (quando un bronco rimane incluso in un campo di parenchima sclerotico che si
retrae) e per indebolimento della parete (a causa di processi infiammatori necrotizzanti).
Macroscopicamente levenienza pi comune quella rappresentata da gruppi di dilatazioni per lo
pi circoscritte a campi polmonari periferici; il zona colpita del polmone assume un aspetto
multiloculare tanto da essere denominato polmone a favo! Esistono:
- Bronchiectasie cilindriche: dilatazione uniforme per lunghi tratti.
- Bronchiectasie sacciformi: interessano la parete bronchiale per un tratto approssimativamente
eguale come lunghezza al diametro della dilatazione.
- Bronchiectasie fusiformi: aspetti intermedi tra i due precedenti.
Microscopicamente si evidenziano alterazioni tipiche della infiammazione cronica, spesso con
aspetti ulcerativi e necrotizzanti. Un aspetto peculiare rappresentato dalle bronchiectasie
follicolari caratterizzate da noduli linfatici nella mucosa bronchiale e nel connettivo
peribronchiale.
Clinicamente si osservano le conseguenze della frequente riduzione di parenchima funzionante
con alterazioni ventilatorie e di perfusione. E presente tosse intensa, espettorato maleodorante, a
volte ematico, dispnea e occasionalmente emottisi. Le complicanze possono essere: emorragie;
disseminazioni settiche a distanza, amiloidosi secondaria.
ASMA BRONCHIALE (Ascenzi)
Patologia caratterizzata da eccessi parossistici di difficolt di respiro dovuti a restringimento
spastico delle vie aeree, che possono risolversi sia spontaneamente sia con terapia. Tutti i soggetti
asmatici presentano una alterata reattivit nei confronti di agenti irritanti e di broncocostrittori e
di particolari situazioni (freddo, stress emozionali, esercizio fisico).
1) Asma atopico: detto anche allergico; causato da specifici allergeni estrinseci in individui
ATOPICI, cio geneticamente predisposti a sviluppare preferenzialmente un maggior
by Darkphemt - www.accentosullad.com - Vietata la vendita!
18
numero
di
anticorpi
reaginici
di
tipo
IgE.
Gli
allergeni
possono
essere
di
svariati
tipi:
pollini,
forfore
animali,
polvere,
fughi,
alimenti,
ecc.
Il
processo
rappresenta
chiaramente
una
ipersensibilit
di
tipo
I:
si
ha
prima
una
fase
PRECOCE
dopo
5-30
minuti
dal
contatto
con
lallergene
che
caratterizzata
da
vasodilatazione
+
edema
+
spasmo
della
muscolatura
liscia
bronchiale;
successivamente
si
ha
una
fase
TARDIVA
(dopo
qualche
ora)
in
cui
c
infiltrazione
della
mucosa
da
parte
di
eosinofili,
monociti,
granulociti
+
lesioni
parietali.
E
utile
una
prova
cutanea
di
ipersensibilit
utilizzando
lantigene
che
si
pensa
sia
la
causa
della
allergia:
questo
una
volta
inoculato
nella
cute
causa
la
formazione
di
un
pomfo
e
di
eritema
reattivo.
E
pi
frequente
in
et
giovanile.
2) Asma
NON
atopico:
si
sviluppa
subdolamente
in
soggetti
non
atopici.
E
di
tipo
intrinseco
e
colpisce
solitamente
soggetti
con
bronchite
cronica
alla
quale
si
sovrappongono
infezioni
delle
vie
respiratorie.
Alla
base
di
queste
infezioni
si
pensa
ci
possano
essere
i
VIRUS
(si
pensa
che
la
flogosi
indotta
dai
virus
causi
una
diminuzione
della
soglia
di
attivazione
dei
recettori
vagali
sub-epiteliali
della
mucosa
respiratoria
in
risposta
a
stimoli
irritatori
anche
lievi),
ma
altre
teorie
indicano
come
possibili
fattori
causali
anche
lesposizione
professionale
a
varie
sostanze,
laspergillosi,
alcuni
farmaci
(aspirina).
Macroscopicamente
non
ci
sono
lesioni
caratteristiche
e
spesso
sono
simili
a
quelle
della
bronchite
cronica.
Solitamente
c
la
presenza
di
secreto
denso
e
abbondante
nei
bronchi
medi
e
piccoli,
che
pu
formare
dei
calchi
dellalbero
bronchiale
(BONCHITE
PLASTICA).
Se
vengono
occlusi
bronchioli
e
piccoli
bronchi
si
avr
ATELECTASIA.
Infine
sono
spesso
presenti
anche
BRONCHIECTASIE
SACCULARI.
Microscopicamente
si
rilevano
i
quadri
della
bronchite
cronica
e
della
infezione
associati
ad
altre
alterazione
pi
o
meno
peculiari:
gli
infiltrati
infiammatori
contengono
una
ricca
componente
granulocitaria
eosinofila;
nel
secreto
si
trovano
piccoli
cristalli
romboidali
derivanti
dalla
lisi
dei
granulociti
(CRISTALLI
DI
CHARCOT
LEYDEN);
nel
muco
endoluminale
sono
presenti
addensamenti
vorticosi
del
secreto,
detti
SPIRALI
DI
CURSCHMANN.
Clinicamente
lasma
caratterizzata
da
episodi
di
dispnea
improvvisa,
pi
frequentemente
di
notte
e
di
mattina
presto
+
stridore
respiratorio
+
sibili
e
rantoli
respiratori
+
tosse
con
espettorato
mucoso
e
vischioso
+
tachicardia.
Importante
per
la
diagnosi
una
dettagliata
ANAMNESI
seguita
da
test
di
esclusione
(RX
TORACE)
e
test
cutanei.
La
terapia
farmacologica
consiste
nelluso
di
glicocorticoidi
inalabili
come
terapia
protratta.
In
caso
di
attacco
grave
dasma
necessario
dare
anche
O2.
TUMORI
BRONCOPOLMONARI
(ASCENZI
+
ROBBINS
+
DISPENSE)
FORMA
FREQUENZA
Carcinomi
90%
Adenomi
5%
Condromi,
sarcomi
e
altre
forme
rare
5%
La
distinzione
tra
forma
polmonare
e
forma
bronchiale
poco
netta,
ma
esistono
tumori
che
sono
di
pertinenza
esclusiva
di
uno
o
dellaltro
compartimento.
-
Condromi
bronchiali:
nodi
di
cartilagine,
spesso
unici,
in
continuit
con
le
cartilagini
bronchiali.
Benigni
-
Amartocondromi:
neoformazioni
voluminose
(3-4cm).
Caratterizzate
da
nodosit
e
lamine
cartilaginee
+
fessure
tappezzate
da
epitelio
respiratorio.
-
Carcinoidi
e
tumori
delle
ghiandole
mucose:
si
localizzano
per
o
pi
nei
grandi
bronchi,
nel
cui
lume
sporge
una
neoformazione
polipoide,
liscia
ed
occludente.
Istologicamente
i
carcinoidi
sono
costituiti
da
cordoni
di
piccole
cellule
argirofile
e
argentaffini.
Queste
cellule
prenderebbero
origine
dalle
cellule
del
KULSCHITZKY
e
sono
considerate
del
sistema
APUD.
I
tumori
delle
ghiandole
mucose
sono
rarissimi
e
sono
anche
detti
cilindromi.
-
Papillomi
bronchiali:
sono
molto
rari.
Possono
essere
multipli
(pi
nei
giovani)
o
solitari
(pi
negli
adulti).
Sono
lesioni
per
lo
pi
di
tipo
benigno.
-
Carcinomi
broncopolmonari:
il
carcinoma
pi
frequente
al
mondo
e
la
pi
comune
causa
di
mortalit
per
cancro.
Colpisce
maschi
e
femmine
con
rapporto
3-6/1.
E
una
neoplasia
proprio
by Darkphemt - www.accentosullad.com - Vietata la vendita!
19
dellet
avanzata,
molto
rara
prima
dei
40
anni;
il
picco
di
incidenza
tra
50-60
anni.
I
fattori
di
rischio
alla
base
dello
sviluppo
del
carcinoma
polmonare:
Fattori
di
origine
industriale:
esposizione
allasbesto;
esposizione
a
prodotti
chimici
come
arsenico,
polveri
di
nikel
e
di
cromo,
clorometiletere;
inquinamento
atmosferico
dellambiente
generale;
radioattivit-
FUMO
DI
SIGARETTA:
considerato
il
principale
fattore
eziologico
in
seguito:
-
Evidenze
statistiche:
l87%
dei
carcinomi
si
ha
nei
fumatori;
un
medio-forte
fumatore
ha
un
rischio
di
sviluppare
il
tumore
10-20
volte
maggiore
ad
un
non
fumatore.
-
Evidenza
clinica:
stato
istologicamente
provato
che
il
fumo
la
causa
di
alterazioni
displastiche
dellepitelio
bronchiale:
perdita
di
ciglia,
iperplasia
delle
cellule
basali,
metaplasia
verso
epitelio
squamoso.
-
Evidenze
sperimentali:
in
seguito
a
esperimenti
su
animali
stato
possibile
identificare
sostanze
contenute
nel
fumo
che
hanno
azione
cancerogena:
esse
appartengono
alle
classi
delle
nitrosa
mine,
degli
idrocarburi
aromatici
policiclici,
degli
idrocarburi
eterociclici,
dei
radionuclidi
emittenti
particelle
alfa.
I
carcinogeni
derivano
da
entrambe
le
fasi
del
fumo
di
sigaretta:
1. FASE
CATRAMOSA
la
freaione
neutra
contiene
sono
gli
idrocarburi
policiclici
(una
volta
ossidat
si
attivano
e
vengono
convertiti
a
epossidi
altamente
reattivi
che
legano
il
DNA);
nella
frazione
basica
basica
ci
sono
nitrosamine
e
nicotina;
nella
frazione
acida
ci
sono
probabilmente
composti
promoventi
il
tumore;
nella
frazione
residua
ci
sono
cadmio,
nichel,
polonio-210.
2. FASE
GASSOSA
gran
numero
di
ROS,
ossido
nitrico,
idrazina,
nichel
carbonile,
cloruro
di
vinile.
Fattori
genetici:
stata
suggerita
una
possibile
predisposizione
genetica
per
quanto
riguarda
alterazioni
di
geni
responsabili
del
metabolismo
dei
carcinogeni
presenti
nel
fumo.
Anomalie
genetiche:
La
rottura
dell'equilibrio
tra
le
azioni
opposte
dei
geni
che
stimolano
la
proliferazione
cellulare
(oncogeni)
e
di
quelli
che
la
impediscono
(anti-oncogeni):
-
K-ras,
negli
adenocarcinomi;
-
erb-B
nei
ca
non
a
piccole
cellule
-
myc
nei
ca
a
piccole
cellule
Macroscopicamente:
nei
2/3
dei
casi
origina
dai
grandi
bronchi
e
in
1/3
dei
in
casi
in
periferia
(pi
agevolmente
operabili
quindi
prognosi
migliore).
Nei
grandi
bronchi
le
lesioni
iniziali
sono
PLACCHE
LARDACEE
della
mucosa
che
progressivamente
sporgono
nel
lume
fino
a
diventare
MAMMELLONI
STENOSANTI
o
OCCLUDENTI.
I
carcinomi
periferici
sono
quelli
che
originano
a
livello
distale
delle
vie
aeree
(piccoli
bronchi,
bronchioli,
alveoli)
e
appaiono
come
una
MASSA
GLOBOSA
con
limiti
netti
nei
confronti
del
parenchima
circostante.
La
sede
pi
frequente
corticale
o
sub-corticale
e
spesso
viene
precocemente
coinvolta
la
pleura.
Quando
tumori
periferici
dellAPICE
polmonare
invadono
la
parete
toracica
si
manifesta
la
SINDROME
DI
PANCOAST
dolore
alla
spalla
irradiato
al
braccio,
atrofia
muscoli
della
mano,
fenomeni
oculari
da
paralisi
del
simpatico.
La
vera
classificazione
dei
carcinomi
broncopolmonari
essenzialmente
istologica.
Secondo
lOMS
i
tumori
si
classificano
in:
1) DISPLASIA
e
CARCINOMA
IN
SITU:
sono
lesioni
precancerose
che
si
scoprono
con
la
biopsia
bronchiale.
Le
lesioni
interessano
aree
di
metaplasia
pavimentosa
della
mucosa
bronchiale.
2) CARCINOMA
A
CELLULE
SQUAMOSE:
pu
avere
diversi
gradi
di
differenziazione
(altamente,
moderatamente,
scarsamente
differenziato).
riscontrato
per
lo
pi
nei
maschi
ed
strettamente
correlato
a
una
storia
di
tabagismo.
Macroscopicamente
il
tumore
caratterizzato
da
una
piccola
area
di
ispessimento
o
accumulo
nella
mucosa
bronchiale;
con
la
progressione
tumorale
assume
un
aspetto
irregolare
e
verrucosa
che
alza
o
erode
il
rivestimento
epiteliale.
Esso
pu
crescere
nel
lume
del
bronco
oppure
cresce
lungo
un
ampio
fronte
andando
a
comprimere
il
parenchima
circostante
(a
cavolfiore).
In
tutti
questi
quadri
il
tessuto
neoplastico
bianco-grigiastro,
di
consistenza
fermo-duro.
Frequenti
sono
le
aree
di
emorragie
e
necrosi
di
colore
bianco-giallastro
che
possono
cavitare.
Microscopicamente
caratterizzato
dalla
presenza
di
cellule
squamose
maligne
cheratinizzanti,
e
con
formazione
di
perle
cornee
nelle
forme
ben
differenziate.
A
seconda
della
quantit
di
cheratina,
pu
essere
-ben
differenziato;
-moderatamente
differenziato
by Darkphemt - www.accentosullad.com - Vietata la vendita!
20
-scarsamente
differenziato.
Al
ME
sono
presenti
sono
presenti
abbondanti
tonofilamenti,
desmosomi.
Esistono
diverse
varianti
istologiche
dei
carcinomi
squamo
cellulari:
a
piccole
cellule:
i
tumori
sono
piccoli
con
focale
cheratinizzazione
a
cellule
chiare:
le
cellule
chiare
sono
numerose
(
per
accumulo
di
glicogeno),
ma
il
tumore
mostra
chiara
evidenza
di
cheratinizzazione
a
differenza
dell'adenocarcinoma
a
cellule
chiare.
papillare
ben-differenziato:
si
presenta
come
una
lesione
papillare
intrabronchiale
con
scarsa
invasione
stromale
e
senza
necrosi.
basalioide:
questo
sottogruppo
importante
ed
caratterizzato
da
un
decorso
clinico
molto
aggressivo;
sarcomatoide
(a
cellule
fusate).
3) ADENOCARCINOMA:
tumore
epiteliale
maligno
con
differenziazione
ghiandolare
o
produzione
di
mucina
da
parte
delle
cellula
tumorali.
di
tipo
periferico
ed
pi
frequente
nelle
donne
e
nei
NON
fumatori.
Crescono
pi
lentamente
rispetto
agli
squamocellulari
ma
tendono
a
metastatizzare
pi
precocemente.
Macroscopicamente
appare
come
una
massa
grigio-giallastra
poco
circoscritta,
singola
o
multipla.
I
tumori
che
secernono
mucina,
hanno
un
aspetto
mucoide.
La
cavitazione
rara.
Nel
65%
dei
casi
periferica
e
nel
77%
dei
casi
interessa
la
pleura
viscerale,
dando
fibrosi
pleurica.
Un'alta
percentuale
di
adenocarcinomi
insorge
da
una
cicatrice
fibrosa
periferica.
Microscopicamente
si
classificano
in
base
alla
differenziazione
ghiandolare
(formazione
di
tubuli
o
papille
e
la
secrezione
di
mucina):
Acinare
Papillare
Solido,
con
occasionali
ghiandole
che
producono
mucina.
Le
varianti
istologiche
delladenocarcinoma
sono:
adenocarcinoma
"signet
ring
cells"
adenocarcinoma
mucinoso
adenocarcinoma
con
focolai
coriocarcinomatosi
L'invasione
vascolare
si
ha
nell'86%
dei
casi
e
metastasi
ai
linfonodi
ilari
e
peribronchiali
sono
presenti
nella
met
dei
pazienti.
Un
tipo
particolare
di
adenocarcinoma
il
bronchiolo
alveolare
E'
un
tumore
che
sorge
nella
regione
bronchioloalveolare
e
rappresenta
1-9%
dei
cancri
del
polmone.
E
presente
in
pazienti
di
tutte
le
et
dalla
terza
decade
di
vita
fino
in
et
avanzata.
Sono
ugualmente
distribuiti
tra
gli
uomini
e
le
donne,
e
si
manifesta
con
dolore,
tosse
ed
emottisi.
Poich
il
tumore
non
interessa
i
bronchi
maggiori,
l'atelectasia
e
l'enfisema
sono
rari.
Occasionalmente
pu
dare
il
quadro
di
una
pneumonite
interstiziale.
Le
lesioni
solitarie
possono
essere
resecate.
La
sopravvivenza
a
cinque
anni
varia
dal
50
al
75%
con
una
media
del
25%.
Le
metastasi
non
sono
precoci,
n
ampiamente
disseminate,
ma
appaiono
nel
45%
dei
casi.
Macroscopicamente
appare
come
un
nodulo
singolo
o
multiplo;
i
noduli
hanno
un
aspetto
mucinoso,
grigio,
translucente
quando
la
secrezione
lucente;
altrimenti
appare
come
un'area
solida
grigio-biancastra
che
pu
essere
confusa
con
pneumonia.
Microscopicamente
si
riconoscono
due
tipi
istologici:
il
tipo
mucinoso
,
costituito
da
cellule
colonnari
ben
differenziate
contenenti
mucina,
che
rivestono
gli
spazi
respiratori
senza
invadere
lo
stroma;
la
caratteristica
la
multiplicit.
il
tipo
non
mucinoso
(60-75%)
si
presenta
come
focolai
bianco-grigiastri
di
parenchima
consolidato,
talora
con
una
cicatrice
centrale.
Le
cellule
tumorali
sono
cuboidali
piuttosto
che
colonnari,
con
maggiori
atipie
nucleari
rispetto
al
tipo
mucinoso;
una
differenziazione
Clara
cells,
inclusioni
intranucleari
PAS
positive,
vari
gradi
di
fibrosi.
Il
carcinoma
bronchioloalveolare
non
mucinoso
ha
una
prognosi
migliore
rispetto
al
tipo
mucinoso.
4) CARCINOMI
A
LARGHE
CELLULE:
un
insieme
di
tumori
epiteliali
pleomorfi
senza
evidenza
di
differenziazione
squamosa
o
ghiandolare.
Le
cellule
sono
larghe
cellule
poligonali,
vescicolari,
pi
grandi
di
quelle
del
carcinoma
a
piccole
cellule.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
21
Al ME dimostrano lumi intra ed extracellulari (come evidenza della differenziazione
ghiandolare) o desmosomi ben formati con numerosi tonofilamenti (come evidenza del
carcinoma squamoso).
La sede di questi tumori, e la combinazione dei quadri ultrastrutturali e
immunoistochimici, suggeriscono una stretta correlazione con l'adenocarcinoma
piuttosto che con altri tipi di tumori. A questa categoria appartengono:
Carcinoma a cellule giganti: costituiti da cellule bizzarre multinucleate, che si alternano
con forme mononucleate, tanto da simulare un sarcoma. Molti di questi tumori sono
periferici ed abbastanza estesi al tempo della diagnosi.
Carcinoma cellule fusate: le cellule hanno una forma allungata, fascicolare o storiforme
da imitare uno spindle cell sarcoma.
Carcinoma linfoepitelioma simile: con nuclei vescicolari, nucleoli eosinofili prominenti, e
infiltrazione linfocitaria. La diagnosi differenziale va fatta con lo pseudolinfoma
infiammatorio e il linfoma maligno.
Carcinoma pseudo-angiosarcomatoso: il tumore costituito dalla formazione di spazi
che simulano le anastomosi vascolari dell'angiosarcoma.
Carcinoma neuroendocrino a larghe cellule
Carcinoma non a piccole cellule con aspetti neuroendocrini.
5) CARCINOMI A PICCOLE CELLULE (MICROCITOMA): L'et media intorno ai 60 anni. Si
distinguono dagli altri tipi di tumori del polmone, per il comportamento clinico, la natura
sistemica, e la risposta alla chemioterapia. Il carcinoma a piccole cellule una lesione
centrale, ma occasionalmente pu essere periferica.
Quando centrato in un largo bronco, esso pu interessare in modo circonferenziale o
disseminarsi ampiamente nella mucosa normale adiacente. Nello stadio tardivo, il bronco
pu essere occluso totalmente, ma il puro interessamento endobronchiale raro.
I carcinomi a piccole cellule sono classificati in base alla classificazione IASLC del 1988 in:
Piccole cellule: la forma classica ed caratterizzata da cellule rotonde, che
rassomigliano a linfociti, con nuclei finemente granulari, nucleoli incospicui, citoplasma
scarso.
Misto piccole/larghe cellule: sono quei tumori che esibiscono una popolazione mista di
piccole e grandi cellule.
Combinato: (1-3% di tutti i casi) sono definiti quei tumori con un quadro di carcinoma a
piccole cellule, con in pi una componente (circa il 5%) di carcinoma squamoso o
adenocarcinoma (incluso il bronchiolo alveolare).
Macroscopicamente il tumore bianco, soffice, friabile ed descritto come tumore dei
grandi e medi bronchi.
Microscopicamente si notano cellule rotondeggianti con nuclei ovoidali o fusiformi. Si
descrivono tre variet di cellule: a chicco davena, di tipo intemedio e combinata.
Caratteristica del microcitoma la SECREZIONE DI ACTH con sindromi cushinoidi. Pi
raramente si pu avere a secrezione di altri ormoni.
E un tumore a rapido sviluppo e il progredire dei sintomi porta alla diagnosi in pochi
mesi.
Il microcitoma il tumore polmonare che pi spesso associato a sindromi
paraneoplastiche. Tra queste opportuno ricordare:
Sindrome da inappropriata secrezione di ADH
Produzione di ACTH Sindrome di Cushing
Produzione di PTH o PGDE (proteina associata al PTH) ipercalcemia
Calcitonina ipocalcemia
Gonadotropine ginecomastia
Serotonina Sindrome da carcinoide
Neuropatie periferiche
Acanthosis Nigricans
Sindrome miastenica di Lambert Eaton: caratterizzata ipostenia muscolare
probabilmente dovuta alla presenza di autoanticorpi diretti contro il canale
neuronale del calcio.
FORME MENO FREQUENTI
by Darkphemt - www.accentosullad.com - Vietata la vendita!
22
6) Carcinoma
adenosquamoso:
Questo
termine
usato
per
quei
tumori
che
hanno
una
differenziazione
sia
squamosa
che
ghiandolare
e
rappresenta
meno
del
10%
dei
tumori
del
polmone.
Molti
di
questi
sono
periferici,
insorgono
su
precedenti
cicatrici,
il
che
suggerisce
una
pi
stretta
correlazione
con
l'adenocarcinoma
che
col
carcinoma
squamoso.
7) Carcinoma
a
celule
chiare:
E'
un
tipo
definito
di
carcinoma
costituito
da
cellule
chiare,
contenenti
mucina.
Aree
focali
o
estese
di
carcinoma
a
cellule
chiare
possono
trovarsi
sia
nei
carcinomi
squamosi
che
negli
adenocarcinomi.
DD
con
presenza
di
un
tumore
a
cellule
chiare
del
rene,
che
metastatizza
al
polmone.
STADIAZIONE
TNM:
Tumori
del
polmone:
classificazione
clinica
TNM
T
tumore
primitivo
Tx
il
tumore
primitivo
non
pu
essere
definito,
oppure
ne
provata
lesistenza
per
la
presenza
di
cellule
atipiche
nellescreato
o
nel
liquido
di
lavaggio
bronchiale,
ma
non
visualizzato
con
le
tecniche
per
immagini
o
con
la
broncoscopia.
T0
non
segni
del
tumore
primitivo.
Tis
carcinoma
in
situ.
T1
tumore
di
3
cm
o
meno
nella
sua
dimensione
massima,
circondato
da
polmone
o
da
pleura
viscerale,
e
alla
broncoscopia
non
si
rilevano
segni
di
invasione
pi
prossimale
del
bronco
lombare
(p.
es.
non
nel
bronco
principale)
T2
tumore
con
una
delle
seguenti
caratteristiche
di
dimensione
od
estensione:
-
superiore
a
3
cm
nella
dimensione
massima;
-
interessamento
del
bronco
principale,
2
cm
o
pi
distale
alla
carina;
-
invasione
della
pleura
viscerale;
-
associato
ad
atelettasia
o
polmonite
ostruttiva
che
si
estende
alla
regione
ilare,
ma
non
interessa
il
polmone
in
toto.
T3
tumore
di
qualsiasi
dimensione
che
invade
direttamente
alcune
delle
seguenti
strutture:
parete
toracica
(inclusi
i
tumori
del
solco
superiore),
diaframma,
pleura,
mediastinica,
pericardio
parietale;
o
tumore
del
bronco
principale
a
meno
di
2
cm
distalmente
alla
carina,
ma
senza
interessamento
della
carina
stessa;
o
associato
ad
atelettasia
o
polmonite
ostruttiva
del
polmone
in
toto
T4
tumore
di
qualunque
dimensione
che
invade
alcune
delle
seguenti
strutture:
mediastino,
cuore,
grossi
vasi,
trachea,
esofago,
corpi
vertebrali,
carina;
o
tumore
con
versamento
pleurico
maligno.
N
linfonodi
regionali
Nx
i
linfonodi
regionali
non
possono
essere
definiti
N0
non
metastasi
nei
linfonodi
regionali
N1
metastasi
nei
linfonodi
omolaterali
peribronchiali
e/o
omolaterali
ilari,
compresa
la
estensione
diretta
N2
metastasi
nei
linfonodi
omolaterali
mediastinici
e/o
in
quelli
della
carina
N3
metastasi
nei
linfonodi
mediastinici
controlaterali,
negli
ilari
controlaterali,
negli
scalenici
o
nei
sovraclavicolari
omolaterali
o
controlaterali
M
metastasi
a
distanza
Mx
la
presenza
di
metastasi
a
distanza
non
pu
essere
accertata
M0
non
metastasi
a
distanza
M1
metastasi
a
distanza
METASTASI: L'estensione
pu
aversi
alla
pleura
o
al
pericardio.
L'interessamento
linfonodale
>
al
50%
(linfonodi
tracheali,
bronchiali,
e
mediastinici).
Il
carcinoma
broncogeno
metastatizza
a
distanza
per
via
ematica
e
linfatica.
Questi
tumori
possono
disseminare
nel
corpo
sin
dagli
stadi
precoci
della
loro
evoluzione.
Spesso
la
metastasi
si
presenta
come
la
prima
manifestazione
di
un
carcinoma
broncogenico
occulto.
Le
sedi
preferenziali
delle
metastasi
sono
illustrate
nelle
tabella:
SEDE
FREQUENZA
Cervello
44,7
%
Linfonodi
extratoracici
44,6
%
Fegato
44,1
%
Ghiandola
surrenale
33,7
%
by Darkphemt - www.accentosullad.com - Vietata la vendita!
23
Ossa
Rene
29,5
%
23,6
%
CLINICA:
I
sintomi
principali
sono:
tosse
(75%)
perdita
di
peso
(40%)
dolore
al
torace
(40%)
dispnea
(20%)
febbre
Il
60%
si
presenta
gi
come
una
disseminazione
secondaria
di
un
tumore
primitivo.
Le
lesioni
periferiche
sono
silenti
finch
non
ulcerano
nel
bronco
o
interessano
lo
spazio
pleurico.
Nei
soggetti
asintomatici,
i
carcinomi
si
presentano
allRX
come
una
massa
solitaria
circoscritta
("coin
lesion").
Le
calcificazioni
nelle
"coin
lesion"
sono
presenti
in
meno
dell'1%.
Gli
esami
strumentali
e
di
laboratorio
utili
per
la
diagnosi
sono:
*
esame
radiografico
del
torace
*
esame
citologico
dello
sputo
*
lavaggio
bronchiale
*
brushing
bronchiale
*
biopsia
bronchiale
durante
fibroscopia
*
biopsia
transbronchiale
*
biopsia
polmonare
transtoracica
con
ago
sottile
(FNAB)
e
mediastinoscopia
*
CT,
MRI
PNEUMOCONIOSI
(Prof.ssa
Ascoli
+
Ascenzi
+
Robbins)
Processo
reattivo
del
polmone
dovuto
ad
inalazione
e
accumulo
di
polveri
minerali
NOCIVE
(sclerogene
S
-
sintomatiche)
o
INERTI
(non
sclerogene
NON
S
non
sintomatiche).
Sono
patologie
che
si
contraggono
per
lo
pi
a
causa
di
ESPOSIZIONE
AMBIENTALE
(aree
urbane)
o
PROFESSIONALE
(luoghi
di
lavoro).
Le
maggiori
differenze
fra
le
forme
sintomatiche
e
non
sono
sintetizzate
nelle
tabella
seguente:
Caratteristiche
Sintomatiche
Non
sintomatiche
Alterazione
dei
tessuti
Fibrosi
marcata
Fibrosi
scarsa
o
assente
Lesioni
Irreversibili
Reversibili
Cessata
esposizione
Progressione
Arresto
I
minerali
che
causano
pneumoconiosi
sono
soprattutto:
-
CARBONE
(NON
S
/
S)
ANTRACOSI:
enfisema
da
polveri;
le
particelle
passano
nellintersizio,
dilatazione
alveoli,
air
trapping.
-
SILICE
(S)
SILICOSI:
fibrosi
nodulare
-
AMIANTO
(S)
ASBESTOSI:
fibrosi
interstiziale
-
Molto
rare
sono
berilliosi,
siderosi,
alluminosi.
Il
meccanismo
patogenetico
segue
i
seguente
schema:
POLVERI
INCORPORAZIONE
interazione
delle
particelle
in
sospensione
con
le
vie
aeree.
Lentit
del
danno
variabile
ed
in
rapporto
con
la
ESPOSIZIONE
(durata;
coesposizione
ad
altre
sostanze
tossiche
come
fumo
di
sigaretta),
con
lo
stato
dei
MECCANISMI
di
DIFESA
dellospite
e
con
la
DIMENSIONE
e
SOLUBILITA
della
particelle
inalate.
Il
processo
di
incorporazione
si
divide
in
pi
fasi:
1) INALAZIONE:
la
probabilit
che
una
particella
di
polvere
entri
nelle
vie
aeree
detta
INALABILITA
e
dipende
dalle
dimensioni
della
particella
stessa.
Dimensioni
(um)
0
5
15
25
Efficienza
100
68-83
39-62
31-35
Negli
alveoli
possono
entrare
solo
particelle
<
5
um
perci
si
pu
affermare
che
le
particelle
pi
dannose
hanno
un
diametro
compreso
tra
1
e
5
um;
in
tal
modo
possono
entrare
nei
sacchi
alveolari
e
andarsi
a
localizzare
nei
setti.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
24
2) DEPOSIZIONE:
probabilit
che
la
particella
entri
in
contatto
con
i
tessuti,
dove
esplica
la
sua
attivit
biologica.
I
tessuti
in
questione
sono:
vie
aeree
superiori;
albero
tracheo-
bronchiale;
alveoli.
3) DEPURAZIONE:).
Esistono
meccanismi
protettivi
fisiologici:
vibrisse
nasali,
riflesso
della
tosse,
clearance
muco-ciliare,
espettorazione,
deglutizione;
con
questi
meccanismi
vengono
eliminate
le
polveri
pi
velocemente
nella
regione
di
naso,
orofaringe
e
laringe
(<2
h)
e
in
pi
tempo
dallalbero
tracheo-bronciale
(2-24
h).
Il
fumo
va
ad
alterare
lapparato
muco-ciliare
interferendo
con
la
clearance.
Infine
ci
sono
anche
meccanismi
cellulari
difensivi,
rappresentati
dalla
clearance
operata
dai
macrofagi
alveolari
e
dal
trasporto
linfatico
che
depurano
gli
alveoli;
questo
processo
pu
durare
da
settimane
a
mesi.
Se
la
particella
>
5
um
viene
espulsa;
se
<
5
um
si
deposita
ed
ha
effetto
sclerogeno
o
non
sclerogeno.
-
Pneumoconiosi
prevalentemente
NON
SCLEROGENE
ANTRACOSI:
Avviene
in
seguito
ad
esposizione
e
inalazione
di
CARBONE
AMORFO
(carbone
antracite,
contiene
silice)
che
pu
essere
dovuta
alla
esposizione
allambiente
urbano,
al
fumo
oppure
occupazionale
(minatori
di
carbone).
Solitamente
di
tipo
non
sclerogeno
e
causa
poca
fibrosi.
Tutti
abbiamo
un
po
di
antracosi!
Anatomopatologicamente
esistono
due
forme:
a) SEMPLICE
Macroscopicamente
il
polmone
mostra
zone
nere
sparse
dovute
alla
presenza
di
granuli
antracotici
fagocitati
da
macrofagi
o
liberi,
che
iniziano
puntiformi
e
poi
si
estendono.
Microscopicamente
si
nota
una
dilatazione
dei
bronchioli
respiratori
con
pareti
infiltrate
e
circondate
dal
TATUAGGIO
ANTRACOTICO.
b) COMPLICATA
Macroscopicamente
il
polmone
mostra
masse
fibrose
nerastre
per
lo
pi
nei
lobi
superiori,
di
diametro
almeno
di
2
cm.
Questi
ammassi
fibrosi
presentano
spesso
una
colliquazione
centrale.
Microscopicamente
gli
ammassi
sono
costituiti
da
connettivo
fibroso
ricco
di
fibre
collagene,
con
abbondanti
deposizioni
antracotiche.
Clinicamente
si
ha
un
modesto
calo
della
funzionalit
respiratoria
perci
viene
considerata
una
patologia
benigna.
Complicanze
rare
(<10%)
possono
essere
disfunzione
polmonare,
cuore
polmonare
e
ipertensione
polmonare.
-
Pneumoconiosi
SCLEROGENE
Patogenesi
della
fibrosi:
polveri
inalate
tossicit
sui
macrofagi
fattori
chemio
tattici
monociti
circolanti
altri
macrofagi
rilascio
PROTEASI
e
OSSIDANTI
che
danneggiano
il
parenchima;
attivazione
FIBROBLASTI
nellinterstizio
e/o
nellalveolo
con
deposizione
di
materiale
collageno.
SILICOSI:
conseguenza
caratteristica
dei
lavori
polverosi
di
miniera,
di
cava,
di
traforo
delle
gallerie,
ecc.
La
silice
si
trova
in
natura
sottoforma
di
quarzo
e
suoi
derivati
(tridimite
e
cristobalite).
Il
suo
potere
patogenetico
da
associare
alla
sua
configurazione
cristallina
(biossido
di
silicio).
La
silice
in
forma
amorfa
(es.
sabbia)
innocua.
Infatti
i
CRISTALLI
DI
QUARZO
sono
la
forma
maggiormente
responsabile
di
silicosi
umana.
E
la
malattia
professionale
pi
diffusa
al
mondo
e
si
presenta
solitamente
dopo
decenni
dallesposizione.
La
prevenzione
della
malattia
pu
essere
fatta
utilizzando
filtri
e
maschere.
In
seguito
allesposizione
alla
silice
si
ha
un
danno
cellulare
diretto
mediato
dalla
polvere
stessa
e
un
danno
mediato
da
macrofagi
attivati
dalla
silice.
Il
quadro
patologico
dominato
da
una
FIBROSI
NODULARE
PROGRESSIVA.
Macroscopicamente
il
polmone
mostra
in
fase
iniziale
dei
piccoli
noduli
pallidi
mentre
nelle
forme
tardive
c
una
fibrosi
(zone
pi
CHIARE)
con
retrazione
del
lobo
superiore.
Le
lesioni
fibrotiche
possono
colpire
anche
i
linfonodi
ilari
e
le
pleure.
I
questi
casi
sono
visibili
allRX
delle
calcificazioni
A
GUSCIO
DUOVO
nei
linfonodi.
Microscopicamente
ci
sono
due
lesioni
caratteristiche:
il
NODULO
SILICOTICO
che
si
forma
in
seguito
a
fagocitosi
delle
particelle
cristalline
da
parte
dei
macrofagi,
che
poi
muoiono
e
rilasciano
la
sostanza
fagocitata
insieme
ad
altri
mediatori
che
richiamano
sia
nuovi
macrofagi
sia
fibroblasti
che
si
localizzano
alla
periferia
del
nodulo
e
rilasciano
materiale
collageno;
le
LAMINE
FIBROSE
e
FIBRO-IALINE.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
25
Clinicamente
la
malattia
viene
scoperta
di
solito
allRX
che
mostra
una
fine
modularit
nelle
zone
superiori
del
polmone.
Il
primo
sintomo
a
comparire,
anche
se
molto
tardivamente
la
DISPNEA.
Dal
momento
della
sua
comparsa
la
malattia
diventa
progressiva
anche
se
non
si
pi
esposti.
Questa
malattia
porta
a
MORTE
lentamente
e
nelle
fasi
tardive
pu
causare
gravi
alterazioni
della
funzione
respiratoria.
Tra
la
conseguenze
e
le
complicanze
della
silicosi
sono
da
ricordare:
aumentata
predispozione
alla
infezione
TBC,
BPCO,
aderenze
pleuriche,
sclerodermia,
aumentato
rischio
di
carcioma
del
polmone
(la
silice
cristallina
stata
considerata
carcinogena
degli
essere
umani).
ASBESTOSI:
Si
contrae
per
esposizione
allaAMIANTO.
In
Italia
vi
sono
esposti
350.000
lavoratori.
Esistono
tre
tipi
diversi
di
amianto:
1)
Crisotilo
amianto
bianco,
il
pi
usato
(90%).
Utilizzato
anche
ne
tessile.
2)
Amosite
amianto
bruno,
usato
nellindustria
plastica
e
di
isolanti
termici.
3)
Crocidolite
amianto
blu,
il
pi
aggressivo.
Le
caratteristiche
dellamianto
sono:
leggerezza,
resistenza,
lunga
durata,
possibilit
di
essere
usato
in
ogni
luogo,
impermeabilit,
isolante
termico,
isolante
acustico!
Perci
destinato
a
usi
di
pi
svariata
natura!
Coloro
che
hanno
maggior
RISCHIO
di
sviluppare
la
malattia
sono
i
lavoratori
che
hanno
a
che
fare
con:
estrazione
dellamianto,
produzione
di
amianto
o
di
manufatti
in
amianto,
manutenzione
di
materiali
contaminati
da
amianto.
Lasbestosi
si
presenta
solo
molte
decadi
dopo
lesposizione
che
in
genere
prolungata,
ma
pu
essere
anche
breve.
Infatti
una
pneumoconiosi
definita
come
inversamente
proporzionale
alla
dose
anche
poca
quantit
di
polvere
pu
causare
una
imponente
fibrosi!
Le
fibre
di
amianto
sono
molto
lunghe
(100
um),
ma
molto
SOTTILI
(0,5
1
um),
NON
biodegradabili.
I
macrofagi
tagliano
la
fibra
e
la
ricoprono
di
proteine
e
ferro.
Ad
ogni
ispirazione
la
fibra
si
approfond
nel
parenchima.
Il
danno
causato
dalle
fibre
di
amianto
sia
cellulare
diretto
sia
mediato
dai
macrofagi
che
producono
citochine,
IL,
fattori
di
crescita,
O2
attivo,
cio
tute
molecole
che
rappresentano
uno
stimolo
alla
chemiotassi
e
alla
fibrogenesi.
Le
lesioni
sono
rappresentate
da
FIBROSI
INTESTIZIALE
diffusa
e
bilaterale,
pi
grave
nei
lobi
inferiori
(il
setto
intralveolare
diventa
100-
150
volte
pi
spesso
del
normale);
FIBROSI
PERIBRONCHIALE;
ADERENZE
e
PLACCHE
PLEURICHE.
Macroscopicamente
si
ha
aumento
di
volume,
peso
e
consistenza
dei
polmoni;
presenza
di
aree
di
fibrosi
(zone
pi
chiare).
Nelle
forme
pi
gravi
si
pu
giungere
al
polmone
a
favo
dapi.
Le
lesioni
sono
diffuse
a
tutto
il
polmone,
sono
sempre
bilaterali,
e
si
intensificano
per
lo
pi
verso
le
basi.
Microscopicamente
c
la
presenza
caratteristica
dei
CORPUSCOLI
ASBESTOTICI,
cio
piccoli
corpi
di
colore
marrone
dorato,
bastoncellari,
con
un
centro
traslucido:
sono
fibre
di
asbesto
ricoperte
da
materiale
proteinaceo
contenente
ferro.
Clinicamente
il
primo
sintomo
a
comparire
la
DISPNEA
prima
sotto
sforzo
e
poi
a
riposo;
segue
la
presenza
di
TOSSE
PRODUTTIVA.
Le
conseguenze
e
le
complicazioni
della
asbestosi
da
ricordare
sono:
insufficienza
respiratoria,
cuore
polmonare,
sviluppo
di
carcinoma
polmonare
o
pleurico,
morte.
SARCOIDOSI
Malattia
sistemica
cronica
ad
eziologia
sconosciuta.
Esordisce
frequentemente
con
malessere,
senso
di
affaticamento
e
manifestazioni
gastrointestinali,
che
pertanto
vanno
tenute
bene
in
considerazione
dal
medico
che
dovr
procedere
eventualmente
a
un
RX
del
torace.
La
caratteristica
laccumulo
di
granulociti
PMN
e
di
TH1
in
praticamente
tutti
i
distretti
corporei,
e
la
formazione
di
granulomi
epiteliodi
non
caseosi.
I
distretti
pi
colpiti
sono
la
polmone,
linfonodi,
SNC,
cute,
occhi.
Assieme
a
granulomatosi
di
Wegener,
malattia
granulomatosa
cronica,
artite
reumatoide,
malattia
di
Churg-
Strauss
forma
il
gruppo
delle
malattie
granulomatose
sistemiche
autoimmuni.
Nonostante
ci
sia
una
profonda
anergia
cutanea
e
una
depressa
funzione
immune,
la
malattia
causata
proprio
da
un
aumento
delle
risposte
mediate
dagli
helper.
Leziologia
rimane
sconociuta,
ma
la
cosa
pi
probabile
una
risposta
abnorme
ad
una
determinata
classe
di
antigeni
che
possono
essere
endogeni
o
esogeni.
Epidemiologia
molto
pi
comune
fra
le
donne
irlandesi
che
vivono
a
Londra
(forse
a
causa
di
esposizione
a
particolari
antigeni).
Et
20-40
pi
comune,
distribuzione
familiare
anche
se
pi
probabilmente
by Darkphemt - www.accentosullad.com - Vietata la vendita!
26
legata
alle
condizioni
di
vita
comuni
dei
gruppi
familiari.
Massima
incidenza
nel
sud-ovest
degli
Stati
Uniti,
praticamente
sconosciuta
in
Asia.
Eziologia
Tutti
i
dati
indicano
una
forte
attivazione
e
proliferazione
dei
TH1
in
risposta
ad
un
antigene
esogeno
o
endogeno,
con
conseguente
formazione
granulomi,
sotto
lo
stimolo
dellIL1
e
dellINF.
Le
teorie
proposte
per
spiegare
questa
iperattivazione
sono
diverse:
Presenza
di
un
antigene
in
grado
di
attivare
selettivamente
(e
magari
policlonalmente)
i
TH1
Inefficacia
del
meccanismo
soppressivo
nei
confronti
dei
TH1
Difetto
genetico
di
attivazione
dei
TH1,
che
si
attivano
in
maniera
esagerata
I
linfociti
nella
malattia
sono
attivati
in
maniera
oligoclonale,
e
non
si
ha
una
proliferazione
aspecifica.
Per
quel
che
riguarda
invece
il
mantenimento
della
situazione
di
iperattivazione,
essa
dovuta
alla
produzione
di
IL2
e
di
INF,
di
CSF-GM
ecc
che
producono
la
proliferazione
ed
il
richiamo
di
macrofagi
e
linfociti.
Ultimamente,
sembra
che
la
tecnica
di
ibridazione
del
DNA
e
la
PCR,
eseguite
su
frammenti
di
tessuto
polmonare
infetto,
abbiano
trovato
frammenti
di
DNA
micobatterico.
Inoltre
questa
ipotesi
avvalorata
dalla
presenza
di
numerosi
linfociti
di
tipo
-,
tipici
della
TBC.
Fisiopatologia
Accumulo
di
cellule
infiammatorie
mononucleate,
e
di
linfociti,
in
forma
di
granuloma
nei
vari
tessuti.
La
struttura
tipica
del
granuloma
un
aggregato
compatto
di
cellule
giganti
ed
epitelioidi,
attorniato
da
un
anello
di
linfociti
T
e
B
(in
misura
minore),
e
ben
delimitato
da
una
componente
fibrillare.
Nel
complesso
la
struttura
abbastanza
demarcata.
Le
cellule
giganti
della
sarcoidosi
possono
avere
struttura
simile
alle
cellule
da
corpo
incluso,
con
inclusioni
stellate
(corpi
asteroidi),
a
forma
di
conchiglia
(corpi
di
Schaumann),
o
corpi
rifrangenti
contenenti
calcio
(corpi
residui).
Il
danno
che
la
malattia
produce
non
legato
allo
stimolo
infiammatorio
lesivo
per
il
tessuto
sano,
ma
al
fatto
che
le
cellule
che
si
accumulano,
libere
o
sottoforma
di
granuloma,
costituiscono
un
ispessimento
che
finisce
per
danneggiare
larchitettura
dellorgano
e
quindi
la
sua
funzione.
Infatti
le
manifestazioni
patologiche
si
hanno
quando
un
numero
sufficiente
di
granulomi
ha
colpito
lorgano
in
questione.
Dipende
da
quale
organo
colpito
il
manifestarsi
della
malattia:
essa
infiltra
ubiquitariamente
tutti
i
tessuti,
ma
sono
locchio,
il
polmone,
la
cute
e
i
linfonodi
a
dare
evidenza
clinica
di
questo,
mentre
ad
esempio
il
fegato
sebbene
infiltrato
non
reca
segni
clinici
evidenti.
Nel
polmone
invece
la
malattia
comprime
le
pareti
degli
alveoli,
dei
bronchi
e
dei
vasi,
producendo
ectasia
polmonare
e
ipoperfusione
alveolare.
Nella
remissione
della
malattia
il
granuloma
guarisce
per
la
dispersione
delle
cellule
infiammatorie
o
per
la
proliferazione
dei
fibroblasti
dallesterno,
con
formazione
di
una
piccola
cicatrice.
Se
la
malattia
si
protrae
a
lungo
o
se
si
sviluppa
una
infiammazione
pi
intensa,
il
processo
pu
trascendere
il
granuloma
ed
estendersi
al
tessuto
circostante,
con
lo
sviluppo
di
una
fibrosi
che
danneggia
la
funzione
dellorgano
stesso.
Anatomia
patologica
In
tutti
i
tessuti
colpiti
sono
tipici
i
granulomi
non
caseosi,
formati
da
agglomerati
di
cellule
epitelioidi,
spesso
con
cellule
giganti
di
Langherans
e
da
corpo
estraneo.
La
necrosi
centrale
molto
rara.
Come
detto,
nella
forma
cronica
questi
vengono
intrappolati
da
esteso
tessuto
fibroso
Non
patognomonici
ma
caratteristici
sono:
Corpi
di
Schaumann:
concrezioni
lamellari
costituite
da
calcio
e
da
proteine
Corpi
asteroidi:
inclusioni
a
forma
di
stella
presenti
nel
citoplasma
delle
cellule
giganti
dei
granulomi
Nel
polmone
le
lesioni
assumono
laspetto
di
piccoli
noduli
palpabili
di
pochi
cm
di
diametro,
che
appaiono
come
addensamenti
parenchimali
non
cavitati
e
senza
necrosi
caseosa.
Hanno
una
tendenza
molto
elevata
alla
cicatrizzazione
e
alla
fibrosi
polmonare
interstiziale.
Clinica
La
malattia
viene
nella
maggior
parte
dei
casi
diagnosticata
attorno
ai
40
anni
per
un
esordio
improvviso
di
1-2
settimane,
o
sintomi
subdoli
di
2-3
mesi,
quali
anoressia,
calo
ponderale,
febbre
e
affaticamento.
-
Forma
asintomatica:
viene
diagnosticata
nel
corso
di
esami
di
routine,
e
riguarda
circa
il
10-
20%
dei
casi.
Soprattutto
radiologie
del
torace.
-
Forma
acuta:
esordisce
in
1-2
settimane
con
sintomi
di
malessere
generale
e
a
volte
sintomi
polmonari.
Esiste
la
forma
di
Lofgren,
tipica
delle
donne
scandinave
e
irlandesi,
con
quadro
radiologico
di
addensamento
linfonodale
ilare
e
sintomatologia
articolare,
e
la
sindrome
di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
27
Heerfordt
Waldenstroom
con
febbre,
tumefazione
delle
parotidi
e
paralisi
del
faciale.
Alterazioni
immunitarie:
la
malattia
un
esempio
della
compartimentazione
del
sistema
immune,
in
quanto
a
livello
periferico
non
si
riscontrano
le
stesse
alterazioni
che
si
trovano
a
livello
della
lesione.
Infatti
nel
granuloma
c
iperattivit
dei
T,
rapporto
CD4/CD8
1:10,
e
aumento
dei
TH1,
mentre
nel
sangue
i
T
sono
quiescienti,
il
rapporto
CD4/CD8
normale
(1:2)
e
i
TH1
possono
anche
essere
diminuiti.
A
livello
sistemico
sono
presenti
altre
alterazioni,
di
cui
la
principale
lipergammaglobulinemia,
con
Ab
anti
linfociti
T,
che
non
hanno
un
ruolo
nella
malattia
ma
sono
leffetto
della
stimolazione
dei
B.
Polmoni:
la
sintomatologia
polmonare
presente
nel
90%
dei
soggetti
a
livello
radiologico,
e
nel
50%
a
livello
della
funzionalit.
10-15%
sviluppa
fibrosi.
Nel
polmone
la
malattia
tipicamente
interstiziale,
con
interessamento
infiammatorio
per
vicinanza
delle
pareti
esterne
di
alveoli,
bronchi
e
piccoli
vasi.
Si
possono
ascoltare
rumori
secchi,
ma
lemottisi
rara.
A
volte
la
compressione
dei
bronchioli
ad
opera
dei
linfonodi
polmonari
infiltrati
o
di
un
grosso
granuloma
pu
produrre
atelettasie
distali.
Nella
forma
della
granulomatosi
necrotizzante
sarcoidosica
prevale
invece
la
arterite
dei
grandi
vasi
polmonari,
provocando
alterazioni
cliniche
importante.
La
pleura
poco
interessata
con
un
versamento,
con
essudato
ricco
di
linfociti.
Linfonodi:
molto
comune
la
linfomegalia
ilare,
e
anche
quella
sistemica,
soprattutto
inguinoascellare
e
cervicale.
Anche
quelli
retroperitoneali
e
della
catena
mesenterica.
Mobili,
non
dolenti
e
di
consistenza
compatta
e
gommosa,
non
vanno
incontro
ad
ulcerazione
come
nella
TBC;
pu
dare
problemi
di
compressione.
Cute:
ci
pu
essere
una
serie
di
alterazioni
nel
25%
dei
casi.
o
Eritema
nodoso:
noduli
bilaterali
dolenti
e
violacei
sulle
gambe,
frequente
nella
forma
acuta
ed
associato
con
alterazioni
delle
articolazioni
o
Lesioni
cutanee:
placche
purpuree
non
dolenti,
spesso
rilevate
nel
viso,
glutei
ed
estremit,
e
papule
maculari
del
viso
e
degli
occhi,
attorno
al
naso.
o
Noduli
sottocutanei
delle
estremit
e
del
tronco.
o
Lupus
pernio:
idurimento
blu-violaceo,
traslucido,
localizzato
al
naso,
guance,
labbra,
orecchie
e
ginocchia.
Nella
punta
delle
dita
assumono
un
aspetto
a
bulbo
e
sono
associate
a
varicosit.
o
Occasionalmente
sono
state
osservate,
come
conseguenza
della
fibrosi
polmonare
estesa,
dita
a
bacchetta
di
tamburo.
Occhi:
pi
comune
di
tutti
luveite,
che
conduce
a
fotofobia,
offuscamento
del
visus
e
lacrimazione,
e
pu
anche
portare
alla
cecit.
Comune
linteressamento
della
congiuntiva,
con
noduli
giallastri.
Se
viene
colpita
la
ghiandola
lacrimale,
si
pu
produrre
una
cheratocongiuntivite
secca.
Vie
respiratorie
superiori
o
Laringe
o
Occlusione
nasale
o
Tonsille
o
Raramente
ostruzione
completa
Midollo
osseo
e
milza:
Linteressamento
di
questi
siti
poco
comune,
e
ancora
pi
rare
le
manifestazioni
che
sono
una
modesta
anemia
e
la
splenomegalia.
Fegato:
poco
importanti
alterazioni
delle
aree
periportali,
con
alterazioni
biochimiche
di
tipo
colestatico.
Rara
levoluzione
a
cirrosi.
Rene:
raro
interessamento
dei
tubuli.
Pi
comune
e
la
nefrolitiasi
associata
ad
aumentato
riassorbimento
del
calcio,
a
sua
volta
prodotto
dalla
ipersecrezione
di
1,25(OH2)D3
da
parte
dei
fagociti
attivati.
SNC:
Il
5%
dei
pazienti
presenta
segni
neurologici
focali,
che
sono
la
paralisi
del
faciale,
papilledema,
disfunzioni
ipotalamo
ipofisarie,
meningite
cronica
e
sviluppo
di
masse
intracraniche.
Muscolo-scheletrico:
Lesioni
ossee
cistiche
rare,
pi
comune
latralgia
delle
grandi
articolazioni
e
lartrite
franca,
che
pu
essere
migrante
e
transitoria
oppure
pi
raramente
decorrere
in
maniera
cronica
e
dare
origine
a
deformit.
Cuore:
5%
dei
pazienti
dimostra
un
interessamento
del
ventricolo
sx
che
pu
condurre
ad
alterazioni
della
conduzione
e
aritmie.
Endocrino:
asse
ipotalamo
ipofisario
con
diabete
insipido.
Linteressamento
della
adenoipofisi
con
carenza
di
uno
o
pi
ormoni
abbastanza
visto,
mentre
raro
linteressamento
di
altre
ghiandole.
Digerente:
Raramente
segni
esofagei
o
gastrici.
La
complicazione
pi
frequente
la
mancata
ossigenazione
dei
tessuti
derivata
dalla
fibrosi.
Pi
raramente
lerosione
del
parenchima
pu
by Darkphemt - www.accentosullad.com - Vietata la vendita!
28
produrre
una
massiva
emottisi.
Altri
eventi
mortali
possono
essere
lo
scompenso
di
cuore
e
le
alterazioni
del
SNC.
La
sindrome
di
Mikulickz
la
combinata
alterazione
di
tipo
sarcoidosico
di
parotidi,
sottomascellari
e
sottolinguali
assieme
alluvea.
FIBROSI
POLMONARE
IDIOPATICA
Malattia
polmonare
ad
eziologia
sconosciuta,
che
caratterizzata
da
una
diffusa
infiammazione
interstiziale,
e
una
fibrosi
che
nei
casi
avanzati
provoca
ipossiemia
e
cianosi
severe.
La
malattia
una
entit
nosologica
molto
vaga,
e
si
usa
questo
termine
per
tutte
quelle
alterazioni
fibrosanti
del
polmone
per
le
quali
non
si
riesce
a
trovare
una
causa
ragionevole.
Viene
posta
in
relazione
alla
risposta
infiammatoria
della
parete
alveolare
a
vari
tipi
di
insulti.
La
risposta
appare
steriotipata
e
sempre
uguale
pur
cambiando
il
tipo
di
insulto.
La
sequenza
degli
eventi
sempre
quella:
Alveolite
(accumulo
di
cellule
infiammatorie,
edema
interstiziale
e
danno
delle
pareti
alveolari).
In
questa
fase
si
danneggiano
particolarmente
gli
pneumociti
di
ordine
I
Iperplasia
dei
pneumociti
di
ordine
II,
che
tentano
di
ricostituire
la
parete
danneggiata.
Fibrosi
progressiva
dei
setti
e
degli
alveoli
con
la
scomparsa
definitiva
della
normale
architettura
polmonare.
Alla
base
di
tali
eventi
ci
sono
probabilmente
meccanismi
di
tipo
immunitario.
A
seconda
della
fase
della
malattia,
le
alterazioni
morfologiche
sono
differenti:
nella
fase
precoce
i
polmoni
hanno
consistenza
aumentata,
e
si
osservano
microscopicamente
tutti
i
segni
della
alveolite:
edema,
infiltrato,
membrane
ialine,
essudato
intralveolare.
In
seguito
la
proliferazione
dei
pneumociti
di
ordine
due
porta
alla
formazione
di
cellule
cubiche
o
anche
cilindriche.
Successivamente
si
ha
la
progressione
fibrosa
dellessudato
intralveolare,
ispessimento
dei
setti
interstiziali
e
un
grado
variabile
di
flogosi.
La
consistenza
del
polmone
aumenta
sempre
di
pi
e
si
osservano
aree
decisamente
fibrose
accanto
ad
aree
normali.
Alla
fine
si
realizza
il
solito
favo
dapi
per
la
presenza
di
aree
cistiche
rivestite
da
cellule
cilindriche
(sono
i
vecchi
alveoli
in
cui
sono
proliferati
i
pneumociti
II),
separa
te
da
tralci
fibrosi.
Clinicamente,
i
pazienti
hanno
gradi
variabili
di
insufficienza
respiratoria,
con
gradi
variabili
di
ipossiemia
e
di
cianosi.
Alla
fine
si
sviluppa
cuore
polmonare
cronico
anche
grave.
Lesito
della
malattia
imprevedibile.
POLMONITE
DA
IPERSENSIBILIT
Gruppo
di
alterazioni
patologiche
del
polmone,
mediate
da
meccanismi
immunitari,
soprattutto
a
livello
interstiziale.
Si
manifestano
nei
lavoratori
che
vengono
a
contatto
con
antigeni
verso
i
quali
sviluppano
una
reazione
di
ipersensibilit.
Il
riconoscimento
precoce
di
questa
reazione
e
lallontanamento
di
queste
persone
dagli
antigeni
importante,
perch
pu
evitare
la
progressione
della
malattia
a
fibrosi.
Molte
condizioni
patologiche
di
questo
tipo
sono
legate
allesposizione
ad
antigeni
differenti.
Fra
queste
importanti
sono:
Polmone
del
contadino:
esposizione
agli
antigeni
prodotti
nel
fieno
conservato
in
ambiente
caldo
e
umido,
che
permette
la
proliferazione
di
actinomiceti
termofili
Polmone
da
allevatore
di
uccelli:
proteine
nel
siero,
escrementi
e
piume
dei
volatili
Polmone
da
aria
condizionata:
sostenuta
da
antigeni
di
batteri
contenuti
nellacqua
da
cui
si
ricava
lumidificazione
o
il
raffreddamento
dellaria.
Polmone
da
cercatore
di
funghi
Bissinosi:
malattia
professionale
dei
lavoratori
del
cotone,
nella
quale
per
non
stata
ancora
dimostrata
la
reale
presenza
di
una
patogenesi
immunitaria.
Malattia
della
corteccia
dacero
Febbre
da
anatre
Le
reazioni
immunitarie
che
si
verificano
sono
di
tipo
III
e
IV
(deposizione
di
immunocomplessi
e
reazione
granulomatosa).
Nel
polmone
si
realizzano
quattro
quadri
principali:
Polmonite
interstiziale
con
infiltrato
linfocitico,
plasmacitario
e
macrofagico
Fibrosi
interstiziale
Bronchiolite
obliterante
Formazioni
dei
granulomi
Nella
met
dei
pazienti
oltre
a
questo
si
verifica
anche
una
infiltrazione
alveolare.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
29
Clinicamente
si
pu
avere
un
attacco
acuto,
con
febbre,
dispnea,
tosse
e
infiltrati
nodulari
e
diffusi,
e
un
quadro
respiratorio
di
tipo
restrittivo.
Esso
si
manifesta
dopo
4-6
ore
dallesposizione.
Una
esposizione
cronica
in
quantit
limitata
produce
una
forma
di
malattia
con
progressiva
IR,
cianosi
e
dispnea.
Si
osserva
diminuzione
della
CPT,
e
della
complience.
3.5
SINDROME
DI
GOODPASTURE
Condizione
patologica
rara
caratterizzata
da
una
presenza
contemporanea
di
glomerulonefrite
ploriferativa
e
polmonite
interstiziale
necrotizzante
emorragica.
Nella
maggior
parte
dei
casi
i
sintomi
iniziali
sono
di
tipo
respiratorio,
soprattutto
emottisi,
mentre
lesame
radiologico
mette
in
evidenza
aree
focali
di
addensamento
polmonare.
Solo
successivamente
si
manifestano
i
sintomi
renali,
che
diventano
particolarmente
importanti
e
spesso
portano
a
morte
per
uremia.
Colpisce
frequentemente
i
maschi
nella
seconda
e
terza
decade.
Come
patogenesi
ormai
chiarito
che
i
danni
sono
provocati
dalla
reazione
anticorpale
contro
antigeni
comuni
alla
membrana
basale
glomerulare
e
dei
setti
alveolari.
Levento
che
scatena
il
disordine
autoimmune
ancora
sconosciuto.
Sono
noti
istotipi
HLA
(ad
esempio
HLA
DR2),
e
anche
infezioni
virali,
fumo
di
sigaretta,
ed
esposizioni
a
radicali
benzenici
possono
portare
allaumento
dalla
produzione
e
fissazione
di
questi
anticorpi.
Nella
morfologia
classica
i
polmoni
sono
aumentati
di
consistenza,
e
presentano
addensamenti
rosso
bruno.
Si
osservano
necrosi
acuta
delle
parete
alveolari,
che
provocano
emorragie
intralveolari
ed
emottisi.
Questo
provoca
ipertrofia
compensatoria
delle
cellule
di
rivestimento
degli
stessi
alveoli.
Spesso,
se
la
malattia
dura
parecchio,
il
sangue
presente
negli
alveoli
si
organizza,
e
si
trovano
macrofagi
carichi
di
emosiderina
(le
cellule
che
si
repertano
anche
nellinsufficienza
cardiaca).
Allimmunofluorescenza
visibile,
lungo
le
membrane
basali
dei
setti,
visibile
accumulo
di
immunocomplessi.
In
passato
la
prognosi
della
malattia
era
pessima,
mentre
oggi
si
ottengono
risultati
terapeutici
migliori
con
luso
della
plasmaferesi
e
degli
immunosoppressori.
EMOSIDEROSI
POLMONARE
IDIOPATICA
Malattia
polmonare
rara
ad
eziologia
sconosciuta.
Inizio
di
solito
insidioso
con
tosse
produttiva,
emottisi,
anemia
e
perdita
di
peso,
associate
ad
infiltrazioni
polmonari
diffuse
simile
a
quelle
della
sindrome
di
Goodpasture.
A
differenza
di
questa,
per,
lemosiderosi
colpisce
giovani
e
bambini
piuttosto
che
adulti.
I
polmoni
hanno
peso
moderatamente
aumentato,
con
aree
di
consolidamento
rosso
bruno.
Glias
petti
istologici
essenziali
sono
una
degenerazione
marcata,
desquamazione
dellepitelioalveolare
e
iperplasia
di
compenso
degli
elementi
residui,
dilatazione
dei
capillari
alveolari.
Oltre
ad
una
modesta
fibrosi
interstiziale,
si
osservano
emorragie
interlveolari
anche
molto
gravi
(con
emottisi
a
volte
fatale)
ed
emosiderosi,
sia
nel
contesto
dei
setti
alveolari
che
nel
citoplasma
dei
macrofagi
liberi
negli
alveoli.
VERSAMENTO
PLEURICO
(Robbins)
Normalmente
tra
i
due
foglietti
pleurici
presente
non
pi
di
15
ml
di
liquido
pleurico.
Laumento
di
liquido
pleurico
pu
avvenire
in
seguito
a
diverse
situazioni:
-
Aumento
pressione
idrostatica
(es.
insufficienza
cardiaca
congestizia
-
ICC)
-
Aumento
della
permeabilit
vascolare
(polmonite)
-
Diminuzione
della
pressione
osmotica
(sindrome
nefrosica)
-
Aumento
della
pressione
negativa
intrapleurica
(atelettasia)
-
Diminuzione
del
drenaggio
linfatico
(Carcinomatosi
mediastinica)
Si
possono
distinguere
versamenti
pleurici
NON
INFIAMMATORI
ci
pu
essere
raccolta
di
liquido
sieroso
nella
cavit
pleurica,
detta
IDROTORACE.
Il
liquido
risulta
chiaro
e
paglierino.
La
causa
principale
la
ICC
.
Pu
essere
monolaterale
o
bilaterale.
Il
liquido
si
raccoglie
solitamente
nelle
regioni
basali
quando
il
pz
in
posizione
ortostatica
causando
atelettasia
da
compressione
delle
regioni
polmonari
circostanti.
In
altri
casi
si
pu
avere
la
fuoriuscita
di
sangue
entro
la
cavit
pleurica,
nota
come
EMOTORACE.
La
causa
pi
frequente
(e
letale)
la
rottura
di
un
aneurisma
aortico
o
un
trauma
vascolare.
La
componente
fluida
del
sangue
accompagnata
dalla
presenza
di
grossi
trombi.
Porta
solitamente
a
morte
in
poche
ore
quindi
NON
SI
RISCONTRA
normalmente
una
risposta
infiammatoria.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
30
Un altro tipo ancora il CHILOTORACE, accumulo di liquido lattescente di origine spesso
linfatica. Il chilo contiene grassi emulsionati che depositandosi forma uno strato
supernatante cremoso e grasso. Pu essere bilaterale ma solitamente localizzato a
SINISTRA. La causa maggiore un trauma al dotto toracico o ostruzione che causa la
rottura dei principali dotti linfatici (neoplasie, metastasi).
Un versamento pleurico pu infine essere dovuto ad ASCITE: poich la pressione
intraperitoneale maggiore di quella intrapleurica favorito lo spostamento di liuido
ascitico verso il torace.
INFIAMMORI sono causati da fenomeni flogistici che colpiscono la pleura, detti
PLEURITI (vedi avanti).
PLEURITI
(Ascenzi)
Esistono
diversi
tipi
di
pleuriti
accomunate
da
alcune
caratteristiche:
infiltrazione
membrana
sierosa
da
parte
di
cellule
infiammatorie,
formazione
di
essudato
che
si
raccoglie
nel
cavo
pleurico,
frequente
sfaldamento
del
mesotelio.
PLEURITE
FIBRINOSA
detta
anche
secca
perch
la
maggior
parte
dellessudato
composto
da
fibrinogeno,
perci
facile
la
coagulazione
con
formazione
di
una
STRATO
DI
FIBRINA
sulla
superficie
pleurica.
Macroscopicamente
appare
ARROSSATA,
OPACA
e
RUVIDA.
Poich
manca
la
componente
liquida
tra
i
foglietti
si
avvertono
gli
SFREGAMENTI
pleurici.
Microscopicamente
le
cellule
infiammatorie
infiltrano
sia
la
membrana
sierosa
sia
gli
strati
di
fibrinogeno
Solitamente
conseguenza
di
un
processo
flogistico
polmonare
sottostante
o
di
un
infarto
polmonare.
PLEURITE
SIERO
FIBRINOSA
se
ad
una
essudazione
fibrinosa
si
associa
la
formazione
di
un
versamento
liquido
sieroso
viene
a
formarsi
una
RACCOLTA
TORBIDA
contenente
FIOCCHI
FIBRINOSI.
Questa
pu
essere
anche
imponente
(4-5
litri)
e
causa
collasso
polmonare,
spostamento
del
mediastino
con
abbassamento
del
diaframma.
In
alcuni
casi
si
pu
avere
anche
compressione
dei
vasi
intra
ed
extra
polmonari.
PLEURITE
FIBRINOSO
PURULENTA
detto
anche
EMPIEMA
PLEURICO
o
piotorace.
Qualsiasi
tipo
di
pleurite
pu
trasformarsi
in
purulenta.
Questo
avviene
solitamente
per
disseminazione
batterica
o
micotica
per
lo
pi
per
contiguit
da
una
infezione
polmonare.
Si
ha
quindi
un
aumento
dei
granulociti
neutrofili
e
delle
loro
alterazioni
regressive
che
portano
alla
formazione
di
un
essudato
DENSO,
GIALLO
VERDASTRO,
a
volte
con
SCREZIO
EMORRAGICO.
Gli
agenti
etiologici
pi
comuni
Stafilococchi,
streptococchi
e
pneumococchi.
La
quantit
dellessudato
non
supera
1
litro.
In
caso
di
circoscrizione
di
aderenze
si
pu
avere
la
delimitazione
di
raccolte
di
essudato
in
aree
circoscritte:
PLEURITE
SACCATA.
Se
presente
o
si
forma
una
fistola
bronco
pleurica
pu
esserci
pio-pneumotorace.
PLEURITE
EMORRAGICA
caratterizzata
da
essudati
infiammatori
ematici
molto
rara
e
avviene
solitamente
in
caso
di
diatesi
emorragica,
nelle
neoplasie
del
cavo
pleurico,
nelle
infezioni
da
Rickettsie.
PLEURITE
TUBERCOLARE
e
TBC
della
PLEURA
CONSEGUENZE
DELLE
PLEURITI
-
CASEOSI:
aspetto
evolutivo
sia
delle
sia
essudative,
sia
produttive
in
soggetti
ipersensibili.
Solitamente
esito
di
infezione
da
TBC.
-
ADRENZE
FIBROSE
e
FIBROTORACE:
avviene
quando
lessudato
fibrinoso
non
viene
disciolto
e
viene
colonizzato
da
tessuto
di
granulazione.
Macroscopicamente
si
notano
placche
fibrose
biancastre
dello
spessore
da
1
mm
a
pi
di
1
cm.
Microscopicamente
si
osserva
connettivo
fibroso
con
piccoli
vasi
sanguiferi
e
accumuli
di
elementi
di
ordine
reattivo
cronico.
Le
aderenze
fibrose
si
forma
quando
il
processo
di
organizzazione
coinvolge
entrambi
i
foglietti
conglutinati
dallessudato.
La
aderenze
pu
essere
ESTESA
(detta
SINFISI)
oppure
CIRCOSCRITTA
(detta
BRIGLIA).
Il
fibrotirace
una
spessa
cotenna
che
oblitera
il
cavo
pleurico
e
gradualmente
si
retrae
nellevoluzione
cicatriziale.
Causa
disturbi
respiratori
di
tipo
restrittivo
per
difettosa
espansione
del
polmone.
TUMORI
DELLA
PLEURA
(Ascenzi
+
Robbins)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
31
Si
dividono
in
tumori:
-
PRIMITIVI:
detti
anche
MESOTELIOMI
in
base
alla
ipotesi
istogenetica
che
considera
la
trasformazione
neoplastica
di
cellule
mesoteliali.
MESOTELIOMA
MALIGNO
DIFFUSO:
tendenza
alla
diffusione
alla
intera
cavit
pleurica.
Sono
stati
individuati
fattori
di
rischio
nella
esposizione
professionale
allasbesto,
nelle
esposizione
para-professionale
(familiari
di
operai)
e
esposizione
extra-lavorativa
(in
ambienti
inquinati
da
fonti
industriali).
Il
periodo
di
latenza
del
mesotelioma
da
amianto
superiore
a
15
anni,
con
picchi
tra
i
30
e
40
anni
dalla
esposizione
iniziale.
Nei
confronti
del
mesotelioma
lamianto
considerato
un
CARCINOGENO
COMPLETO.
Altra
caratteristica
la
presenza
ne
60-80%
dei
mesoteliomi
di
una
delezione
nei
cromosomi
1p,
3p,
6q,
9p
o
22q
e
la
presenza
di
sequenze
di
DNA
virale
SV40
il
cui
antigene
un
potente
carcinogeno
che
agisce
inattivando
i
regolatori
della
crescita
cellulare
(p53
e
Rb).
Macroscopicamente
nelle
forme
iniziali
pu
comparire
sottoforma
di
mammelloni
lardacei
multipli,
mentre
nelle
forme
avanzate
si
manifesta
con
un
ispessimento
A
CORAZZA
della
pleura
sia
viscerale
che
parietale.
In
alcuni
casi
i
due
foglietti
sono
separati
per
la
presenza
di
versamento
emorragico.
Microscopicamente
sono
stati
definiti
diversi
istotipi:
1) Epiteliale:
formazioni
pseudo
ghiandolari,
cordoni
e
papille
superficiali
di
cellule
di
aspetto
epiteliale.
2) Sarcomatoide:
cellule
fusate,
in
branchi
con
atteggiamenti
fibromatosi
e
sarcomatosi.
3) Misto
Le
caratteristiche
istochimiche
delle
cellule
sono:
PAS
positivit,
positivit
a
reazione
con
Alcian
blu;
allimmunoistochimica
documentata
la
presenza
nelle
cellule
tumorali
di
cheratina,
vimentina
e
altri
antigeni.
Clinicamente
lesordio
caratterizzato
da
dolore
toracico
,
dispnea
e
versamenti
pleurici
ricorrenti.
La
forma
pi
comune
di
presentazione
clinica
del
mesotelioma
maligno
quella
di
una
PLEURITE
CRONICA
con
versamento
emorragico
e
recidivante.
TUMORI
PRIMITIVI
LOCALIZZATI:
un
tumore
di
tessuto
connettivo
con
tendenza
a
fromarsi
nella
pleura.
Il
tumore
spesso
ancorato
alla
superficie
pleurica
da
un
peduncolo.
Pu
essere
piccolo
1-2cm,
ma
pu
raggiungere
dimensioni
enormi.
Macroscopicamente
consistono
in
tessuto
fibroso
denso
con
occasionali
cisti
riempiti
di
liquido
viscoso.
Microscopicamente
si
nota
unimpalcatura
di
fibre
reticolari
e
collagene
tra
le
quali
si
trovano
cellule
fusate
simili
a
fibroblasti.
E
comunemente
considerato
come
neoformazione
benigna.
-
SECONDARI:
sono
di
gran
lunga
pi
frequenti
dei
primitivi.
Possono
insediarsi
nella
pleura
per
due
vie:
Linfatica:
per
diffusione
da
polmone,
mammella
(linfatici
perforanti
della
parete
toracica),
stomaco
(linfatici
mediastinici).
Si
formano
cotenne
neoplastiche
estese
con
versamento
emorragico.
Ematica:
si
manifestano
come
placchette
e
nodosit
multiple
che
per
il
loro
aspetto
sono
state
assimilate
alle
GOCCE
DI
CERA.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
32
APPARATO
CARDIOVASCOLARE
MALATTIE
DEL
PERICARDIO
(Prof.
Di
Tondo
+
Ascenzi):
1)Versamento
pericardico:
accumulo
di
liquido
in
eccesso
oltre
il
limite
fisiologico
di
150
cc,
sia
sottoforma
di
essudato
che
di
trasudato,
allinterno
della
cavit
pericardica.
Durante
lesame
autoptico
non
si
trova
liquido
tra
i
foglietti
pericardici
perch
il
cadavere
refrigerato!
I
due
foglietti
sono
inestensibili
perch
costituito
da
tessuto
fibroso.
La
conseguenza
di
un
accumulo
RAPIDO
di
liquido
nella
cavit
pericardica
porta
a
TAMPONAMENTO
CARDIACO
poich
i
foglietti
NON
si
estendono
e
il
liquido
comprime
il
cuore.
Anche
piccole
quantit
di
liquido
possono
compromettere
la
funzione
diastolica.
Se
laccumulo
avviene
lentamente
invece
i
foglietti
di
adattano
e
si
possono
accumulare
anche
2
litri
di
liquido.
-
Versamento
sieroso
frequente
complicanza
di
un
aumento
del
volume
extracellulare
(insufficienza
cardiaca
congestizia,
sindrome
nefrosica).
-
Versamento
chiloso
contiene
chilomicroni,
simile
a
latte
denso
e
ricco
di
grassi.
Dovuto
a
comunicazione
anomala
tra
dotto
toracico
e
sacco
pericardico,
causata
da
ostruzione
linfatica
da
parte
di
tumori
o
infezioni.
Il
pericardio
appare
fluttuante
e
disteso
dal
versamento
e
la
superficie
interna
della
sierosa
rimane
sottile,
liscia
e
lucente.
Questa
situazione
viene
anche
definita
IDROPERICARDIO.
Questi
due
non
causano
problemi
al
cuore.
-
Versamento
siero-ematico
H20
con
sangue.
Frequente
in
caso
di
trauma
toracico
che
pu
essere
sia
ACCIDENTALE
sia
causato
da
MANOVRE
RIANIMATORIE.
-
EMOPERICARDIO
sangue
vivo
nella
cavit
(sanguinamento
diretto
in
forma
fluida
o
coagulata).
Le
cause
pi
importanti
sono
la
rottura
della
parete
del
cuore
dopo
IMA,
trauma
cardiaco
penetrante,
rottura
aneurisma
dissecante
dellaorta,
infiltrazione
di
un
vaso
da
parte
di
un
tumore.
I
versamenti
essudativi
invece
avvengono
in
seguito
a
fenomeni
di
PERICARDITE
(vedi
avanti).
2)
Pericardite
acuta:
infiammazione
acuta
del
pericardio
viscerale
e
parietale.
Leziopatogenesi
varia
(agenti
infettivi,
tossi,
immunitari)
e
frequentemente
la
causa
ignota.
Essa
viene
classificata
in
base
alle
caratteristiche
morfologiche
ed
istologiche
in:
SIEROSA:
modesta
reazione
infiammatoria
costituita
da
polimorfonucleati,
linfociti
e
istiociti.
E
presenta
una
modesta
quantit
di
liquido
(50-200
ml)
torbido
perch
contenente
fibrina.
Raramente
si
formano
delle
aderenze
fibrose.
Se
linfiltrato
infiammatorio
si
trova
nel
grasso
epicardico
si
tratta
di
PERICARDITE
CRONICA.
FIBRINOSA
(IMA,
infezioni
virali):
la
forma
pi
frequente.
Il
liquido
del
versamento
ricco
di
proteine
e
frustoli
di
fibrina.
Le
superfici
pericardiche
sonoricoperte
da
essudato
opaco,
granulare,
ricco
in
fibrina.
La
sierosa
PERDE
LA
SUA
LUCENTEZZA
per
la
presenza
di
infiltrati
flogistici
nel
connettivo
sottosieroso.
La
superficie
epicardica
edematosa,
infiammata
e
ricoperta
da
filamenti
di
fibrina.
Il
deposito
di
fibrina
non
ha
aspetto
omogeneo
a
causa
della
azione
meccanica
del
cuore
che
fa
scorrere
i
foglietti,
e
pu
assumere
diversi
aspetti:
irregolare
a
pane
e
burro;
depositi
paralleli
pettinato;
forma
papillare
cor
villosum.
Clinicamente
alla
auscultazione
si
avvertono
gli
sfregamenti
pericardici;
altri
sintomi
presenti
possono
essere
dolore
toracico,
febbre
e
dispnea.
Esame
diagnostico
la
ecocardiografia.
Queste
due
forme
vanno
solitamente
incontro
completa
guarigione
o
in
rari
casi
alla
formazione
di
aderenze.
PURULENTA
(infezione
batterica):
presenza
di
essudato
simile
al
pus,
contenente
numerosi
grnulociti
neutrofili.
Spesso
presente
anche
una
componente
fibrosa
(pericardite
fibrino-purulenta)
oppure
uno
SCREZIO
EMORRAGICO
che
da
allessudato
un
aspetto
a
lavatura
di
carne.
Raramente
va
incontro
a
risoluzione
e
lessudato
organizzandosi
porta
a
pericardite
costrittive.
Clinicamente
il
quadro
dominato
da
uno
stato
settico
generale
e
da
un
quadro
di
pericardite
fibrinosa
locale.
EMORRAGICA
(processi
infettivi
o
neoplastici
aggressivi):
provocata
da
sanguinamento
nello
spazio
pericardico,
frequente
in
soggetti
con
tumori.
Tipica
della
TBC.
Lessudato
pu
essere
sieroso,
fibrinoso
o
purulento
ma
con
evidente
componente
emorragica.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
33
CASEOSA (TBC): eziologia tuberolare, rara nei paesi industrializzati. Lesioni
morfologiche sovrapponibili a quelle che si riscontrano nella malattia tubercolare in
altre sedi. Nel liquido si possono trovare i micobatteri, ma RARAMENTE i granulomi.
Precursore pi frequente della pericardite cronica costrittiva fibrocalcifica.
ESITI
gli
esiti
delle
pericarditi
consistono
essenzialmente
nella
organizzazione
fibrosa
dellessudato
e
nella
trasformazione
produttiva
della
reazione
infiammatoria.
Si
dividono
in:
-
Esiti
aderenziali
limitati
al
pericardio
si
formano
aderenze
fibrose
fra
i
due
foglietti
del
pericardio.
Generalmente
asintomatici,
riscontro
casuale
durante
autopsia.
3)
Mediastinopatia
adesiva
(Esiti
aderenziali
estesi
al
mediastino)
presenza
di
SINFISI
PERICARDICA
(adesione
o
fusione
tra
due
formazioni
anatomiche
normalmente
disgiunte)
e
propaggini
fibrose
che
collegano
in
pericardio
alle
strutture
presenti
nel
mediastino.
La
sintomatologia
caratterizzata
dalla
retrazione
sistolica
del
diaframma
e
della
parete
toracica
e
dal
polso
paradosso.
Il
decorso
segnato
da
un
aumento
di
lavoro
del
cuore
con
conseguente
ipertrofia
ventricolare
ed
eventuale
scompenso.
4)
Pericardite
costrittiva
(Esiti
costrittivi)
Malattia
infiammatoria
cornica
del
pericardio
che
comprime
il
cuore
e
limita
lAFFLUSSO
ematico.
E
il
risultato
di
un
processo
ripartivo
esuberante
successivo
a
danno
pericardico
acuo.
Rara
nei
paesi
industrializzati.
E
idiopatica
nella
maggior
parte
dei
casi.
Cause
pi
frequenti:
pregressi
trattamenti
radioterapici
o
interventi
cardiochirurgici,
infezione
purulenta
o
TBC.
Lo
spazio
pericardico
si
oblitera
e
i
foglietti
viscerale
e
parietale
si
fondono
in
una
massa
densa,
rigida,
di
tessuto
fibroso.
Il
pericardio
cicatriziale
pu
restringere
orifizi
delle
vene
cave.
Linvolucro
fibroso
pu
contenere
depositi
di
calcio.
Quando
una
cellula
differenziata,
come
quella
muscolare,
non
riceve
nutrimento
si
trasforma
in
cellula
fibrotica
che
ha
bisogno
di
meno
nutrimento;
se
si
riduce
ulteriormente
il
nutrimento
si
forma
il
tessuto
fibroso.
Clinicamente
i
sintomi
sono
dovuti
al
fatto
che
viene
notevolmente
impedita
la
diastole;
dispnea
da
sforzo,
cianosi,
ascite
e
insufficienza
cardiaca
progressiva
con
cuore
ipomobile
e
anche
la
gittata
sistolica
ridotta.
La
terapia
principale
la
pericardiectomia.
A
volte
dopo
un
intervento
cardochirurgico
il
pericardio
non
viene
richiuso
per
evitare
la
formazione
di
esiti
cicatriziali.
La
PERICARDITE
REUMATICA
trattata
nel
paragrafo
della
FEBBRE
REUMATICA.
CARDIOPATIA
ISCHEMICA
(Ascenzi)
Sindrome
anatomo-clinica
caratterizzata
da
una
comune
eziopatogenesi:
lo
SQUILIBRIO
tra
lapporto
di
sangue
ossigenato
al
miocardio
e
le
sue
necessit
di
ossigenazione.
Questo
avviene
a
causa
di
una
riduzione
del
flusso
in
associazione
ad
una
maggiore
richiesta
di
ossigeno
per
aumento
del
metabolismo.
Questo
dovuto
nella
grande
maggioranza
dei
casi
a
un
restringimento
statico
(anatomico)
o
dinamico
(funzionale)
delle
arterie
coronarie.
Il
circolo
coronarico
pu
variare
da
persona
a
persona,
ma
in
generale
si
individuano
2
vasi
arteriosi
principali:
*
Arteria
coronaria
destra
*
Arteria
coronaria
sinistra
Entrambe
hanno
origine
nel
primo
tratto
dell'aorta,
appena
sopra
la
valvola
aortica.
Pi
precisamente
l'arteria
coronaria
sinistra
si
origina
dal
seno
aortico
sinistro,
mentre
l'arteria
coronaria
destra
dal
seno
aortico
destro.
Arteria
coronaria
sinistra:
L'arteria
coronaria
sinistra,
dopo
la
sua
origine
dal
seno
aortico
sinistro,
decorre
in
basso
by Darkphemt - www.accentosullad.com - Vietata la vendita!
34
coperta
dal
tronco
polmonare,
dopo
circa
un
centimetro
raggiunge
il
solco
coronario
e
di
divide
in
arteria
interventricolare
anteriore
e
arteria
circonflessa.
Vascolarizza:
*
atrio
sinistro
*
ventricolo
sinistro
(la
maggior
parte
e
il
margine
ottuso)
*
parte
del
ventricolo
destro
*
parte
anteriore
del
setto
interventricolare
Arteria
coronaria
destra:
L'arteria
coronaria
destra
origina
dal
seno
aortico
destro
e
va
in
basso
davanti
al
solco
atrioventricolare,
circonda
il
margine
acuto
e
termina
alla
crux
cordis.
I
suoi
rami
collaterali
sono:
*
arteria
infundibolare
*
rami
atriali
*
rami
ventricolari
*
rami
atrioventricolari
*
arteria
del
nodo
atrioventricolare
*
arteria
interventricolare
posteriore
La
coronarica
destra
va
ad
irrorare:
*
atrio
destro
*
ventricolo
destro
(maggior
parte
e
margine
acuto)
*
parte
pi
posteriore
del
ventricolo
sinistro
*
parte
posteriore
del
setto
interventricolare
La
cardiopatia
ischemica
attualmente
la
pi
frequente
causa
di
morte
nei
paesi
occidentali.
Nella
maggior
parte
dei
casi
la
sindrome
si
manifesta
tra
i
35
e
i
65
anni
e
colpisce
pi
i
maschi
tra
i
35
e
i
45
anni
(M/F
=
6/1).
La
causa
principale
della
cardiopatia
ischemica
la
ATEROSCLEROSI
CORONARICA.
La
cardiopatia
ischemica
comprende
uno
spettro
di
sindromi,
che
sono:
angina
pectoris,
infarto
del
miocardio,
cardiopatia
ischemica
cronica
e
morte
improvvisa
cardiaca.
I
fattori
che
concorrono
allo
sviluppo
della
sindrome
sono:
1)
Riduzione
del
lume
La
cause
pi
importanti
di
stenosi
del
lume
coronarico
sono.
-
Aterosclerosi:
Questa
patologia
causa
ostruzioni
dei
rami
coronarici
a
cominciare
da
una
distanza
di
2
o
3
cm
dallostio
di
imbocco
del
tronco
principale.
Hanno
un
ruolo
diverso
i
diversi
tipi
di
placche
ateromatose:
Placche
stabili
provocano
generalmente
una
stenosi
concentrica.
Si
localizzano
per
lo
pi
nei
punti
di
biforcazione
dei
vasi
(zone
di
basso
SHEAR
STRESS
e
maggiore
stress
tensivo).
Tendono
ad
accrescersi
nel
tempo
causando
una
ostruzione
progressiva
del
vaso.
Inizialmente
la
riduzione
del
flusso
compensata
da
una
vasodilatazione
del
vaso,
ma
quando
la
stenosi
diventa
CRITICA
(riduzione
almeno
70-75%
del
lume)
un
aumento
delle
richieste
metaboliche
del
miocardio
non
pu
essere
compensato,
perci
va
incontro
a
fenomeni
do
ischemia
(per
lo
pi
sotto
sforzo
-
ANGINA
STABILE).
Normalmente
una
placca
stabile
non
causa
eventi
acuti,
ma
se
si
ha
una
brusca
diminuzione
della
pressione
di
perfusione
si
pu
instaurare
un
INFARTO
SUBENDOCARDICO.
Placche
instabili
sono
placche
fibroateromasiche
eccentriche
caratterizzate
da
un
cappuccio
fibroso
e
da
un
ampio
ateroma.
Sono
dette
instabili
perch
possono
andare
incontro
a
FESSURAZIONI
in
seguito
solitamente
a
vasospasmo
o
a
crisi
ipertensiva.
Lesposizione
del
contenuto
della
placca
ai
costituenti
del
flusso
causa
vasocostrizione,
deposizione
di
piastrine,
penetrazione
di
sangue
nella
placca
(che
si
rigonfia
bruscamente),
trombosi
allinterno
della
placca
che
si
sporge
allinterno
del
lume.
Tutto
questo
causa
un
aumento
volumetrico
della
placca
e
in
caso
di
vasospasmo
si
pu
avere
unimprovvisa
riduzione
del
flusso
e
ischemia
(ANGINA
INSTABILE).
Se
a
questo
quadro
si
sovrappone
un
trombo
occlusivo
di
fibrina
si
pu
avere
interruzione
del
circolo
con
INFARTO
MIOCARDICO
TRANSMURALE
-
Sifilide:
era
responsabile
di
unostruzione
dellimbocco
delle
arterie
coronarie
in
circa
un
terzo
dei
casi
di
aortite
luetica.
-
Arteriti
-
Anomalie
delle
coronarie
by Darkphemt - www.accentosullad.com - Vietata la vendita!
35
-
Embolia:
forma
infrequente
che
si
verifica
quando
c
una
endocardite
trombotica
o
infettiva
della
valvola
aortica
oppure
una
trombosi
su
placca
fibroateromasica
di
un
seno
di
Valsalva
aortico
.
2)
Riduzione
della
pressione
di
perfusione
nelle
arterie
coronarie:
La
perfusione
dipende
dalle
resistenze
del
letto
vascolare
e
dal
gradiente
esistente
tra
pressione
diastolica
aortica
e
quella
del
seno
coronarico.
Se
c
una
caduta
generalizzata
della
pressione
sanguigna
(shock),
o
una
caduta
locale
(insufficienza
aortica),
o
per
un
aumento
della
pressione
venosa
(scompenso
cardiaco
congestizio).
Una
diminuzione
significativa
e
brusca
della
pressione
di
perfusione
porta
ad
una
riduzione
critica
del
circolo
coronarico
e
pu
evocare
un
infarto,
che
per
lo
pi
avviene
negli
strati
subendocardici
del
ventricolo
sinistro.
3)
Aumento
delle
richieste
metaboliche
del
miocardio:
Il
circolo
coronarico
controllato
anche
dal
fabbisogno
energetico
del
cuore.
In
caso
di
sforzi
il
miocardio
richiede
maggiori
quantit
di
ossigeno
e
il
circolo
coronarico
deve
provvedere
a
fornirglielo.
Quando
il
miocardio
IPERTROFICO
la
situazione
si
complica
perch
ad
un
aumento
delle
dimensioni
delle
cellule
(e
quindi
della
massa)
da
irrorare
NON
corrisponde
un
aumento
del
calibro
delle
coronarie.
In
alcuni
casi
particolari
come
la
TACHICARDIA
si
riduce
lintervallo
diastolico
e
con
esso
anche
il
tempo
per
la
irrorazione
del
miocardio.
4)
Insufficiente
disponibilit
di
ossigeno
nel
sangue
circolante:
In
caso
si
insufficienza
respiratoria,
per
soggiorno
il
alta
quota,
anemie
o
intossicazione
da
ossido
di
carbonio
si
avr
inadeguata
EMATOSI
e
quindi
insufficiente
disponibilit
di
ossigeno
nel
sangue.
-
INFARTO
MIOCARDICO
(Ascenzi)
la
necrosi
ischemica
di
un
settore
del
muscolo
cardiaco.
La
necrosi
il
culmine
di
un
processo
ischemico
reversibile
dovuto
ad
un
mancato
rifornimento
di
ossigeno.
Si
distinguono
due
tipi
di
infarto
miocardico:
TRANSMURALE
interessamento
a
TUTTO
SPESSORE
del
miocardio
ventricolare.
Una
caratteristica
fondamentale
la
corrispondenza
STRETTA
tra
area
di
necrosi
e
territorio
di
distribuzione
di
uno
specifico
ramo
coronarico,
che
risulta
quasi
sempre
occluso.
Solitamente
questo
tipo
di
infarto
colpisce
il
ventricolo
sinistro
ma
pu
estendersi
al
miocardio
del
ventricolo
destro.
Un
infarto
isolato
del
ventricolo
destro
molto
raro
(1%).
In
quasi
la
met
dei
casi
associato
a
OCCLUSIONE
DEL
RAMO
DISCENDENTE
ANTERIORE
e
pu
essere
ANTEROSETTALE
(coinvolge
i
2/3
anteriori
del
setto,
la
punta
e
una
piccola
parte
della
parete
anteriore
del
ventricolo
sinistro)
oppure
ANTEROLATERALE
(coinvolge
anche
la
parete
anterolaterale)
a
seconda
che
lostruzione
del
ramo
sia
rispettivamente
a
valle
o
a
monte.
In
1/3
dei
casi
linfarto
conseguente
ad
occlusione
del
tronco
dellarteria
coronaria
destra
e
in
questo
caso
si
tratta
di
infarto
INFEROSETTALE
(coinvolge
il
terzo
posteriore
del
setto
e
la
parete
inferiore
del
ventricolo
sinistro).
In
1/5
dei
casi
causato
da
occlusione
del
ramo
circonflesso:
in
questo
caso
linfarto
POSTEROLATERALE
(coinvolge
i
segmenti
laterale
e
posteriore
del
ventricolo
sinistro,
che
formano
il
margine
ottuso
del
cuore).
Linfarto
trans
murale
dovuto
alla
occlusione
anatomica
o
funzionale
del
lume
di
un
ramo
sub
endocardico
delle
coronarie.
In
oltre
il
90%
dei
casi
locclusione
dovuta
ad
una
TROMBOSI
OCCLUSIVA
che
sovrasta
una
placca
fibroateromasica
fessurata
(o
francamente
ulcerata).
Il
processo
inizia
con
la
fessurazione
di
una
placca
instabile
(o
una
erosione
di
una
stabile)
e
la
esposizione
dellateroma
o
di
altri
componenti
subendoteliali
della
placca
al
flusso
con
conseguente
adesione
piastrinica,
aggregazione
e
attivazione
e
il
rilascio
di
fattori
tissutali
che
attivano
la
via
estrinseca
della
coagulazione.
Le
piastrine
attivate
liberano
fattori
che
causano
una
SPASMO
del
vaso
e
favoriscono
la
coagulazione
con
la
conseguente
formazione
di
un
trombo
occlusivo.
Si
ha
la
concomitante
espressione
di
endotelina
che
inibisce
la
produzione
di
OSSIDO
NITRICO
che
favorisce
la
vasodilatazione
che
NORMALMENTE
consegue
ad
una
trombosi
e
ne
favorisce
la
dissoluzione.
Il
danno
miocardico
conseguente
ad
occlusione
si
sviluppa
attraverso
diverse
tappe:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
36
-
Fase
del
danno
metabolico:
dopo
POCHI
SECONDI
dallocclusione;
si
passa
rapidamente
alla
GLICOLISI
ANAEROBIA
nel
territorio
ischemico,
con
riduzione
della
produzione
di
ATP
e
accumulo
di
acido
lattico.
-
Fase
del
danno
funzionale:
dopo
circa
UN
MINUTO
di
glicolisi
anaerobia
le
cellule
miocardiche
cessano
di
contrarsi.
Le
mio
cellule
realizzano
un
enorme
risparmio
energetico
che
consente
loro
di
sopravvivere
a
lungo,
ma
c
un
immediato
danno
funzionale
alla
contrattilit
ventricolare.
Larea
ischemica
si
vede
allecocardiografia.
-
Fase
del
danno
morfologico
reversibile:
dopo
POCHI
MINUTI
ci
sono
le
prime
alterazione
morfologiche
identificabile
al
microscopio
elettronico
RIGONFIAMENTO
DEI
MITOCONDRI
e
deplezione
dei
depositi
di
glicogeno.
Il
periodo
di
ischemia
reversibile
nelluomo
dura
al
max
2
ore.
-
Potenzialit
di
riperfusione:
se
si
verifica
una
riperfusione
spontanea
o
terapeutica
entro
lintervallo
di
reversibilit
del
danno
possibile
salvare
le
cellule
miocardiche
della
necrosi
ischemica.
Tuttavia
la
ripresa
funzionale
non
immediata,
ma
si
passa
prima
per
una
fase
di
STORDIMENTO
(stunned
myocardium)
in
cui
le
cellule
mostrano
alterazioni
metaboliche
e
contrattili.
Se
la
riperfusione
tardiva
non
permette
di
salvare
le
cellule
dalla
necrosi,
ma
introduce
modificazione
significative
del
quadro
morfologico
ed
evolutivo
delinfarto
(necrosi
apoptoica).
-
Fase
del
danno
irreversibile:
dopo
il
periodo
di
ischemia
reversibile
si
passa
al
fenomeno
irreversibile
della
necrosi
ischemica
miocardica.
Essa
INIZIA
NEGLI
STRATI
SUBENDOCARDICI
e
si
estende
poi
ad
ONDA
verso
gli
strati
subepicardici.
Nellanimale
da
esperimento
la
necrosi
giunge
ad
interessare
lintero
spessore
della
parete
in
circa
3-
6
ore.
Le
modificazioni
morfologiche
dellinfarto
sono
caratterizzate
da
tre
FASI
SUCCESSIVE,
cio
NECROSI
ISCHEMICA
INFILTRAZIONE
LEUCOCITARIA
RIPARAZIONE
CICATRIZIALE.
Tutte
queste
fasi
avvengono
in
una
pi
o
meno
precisa
successiona
temoprale
(TIMING
dellinfarto).
-
Nelle
prime
2
ore
dalla
occlusione:
le
lesioni
sono
solo
ultrastrutturali;
al
ME
si
osserva
rigonfiamento
idropico
del
sarcoplasma,
scomparsa
dei
granuli
di
glicogeno,
vacuolizzazione
del
reticolo
endoplasmatico,
rigonfiamento
dei
mitocondri;
infine
si
osserva
lequivalente
strutturale
del
danno
irreversibile,
cio
la
ROTTURA
DEL
SARCOLEMMA.
-
A
distanza
di
2-6
ore:
Macroscopicamente
con
luso
di
particolari
colorazioni
istochimiche
capaci
di
dimostrare
la
presenza
di
ENZIMI
RESPIRATORI
si
pu
mettere
in
evidenza
il
territorio
infartuato;
nella
zona
di
necrosi
questi
enzimi
sono
SCOMPARSI
e
perci
questa
zona
NON
SI
COLORA.
Tecnica
pi
utilizzata
la
individuazione
della
DEIDROGENASI
SUCCINICA.
-
Dopo
6-12
ore:
compare
il
primo
segno
ISTOLOGICO
alla
periferia
della
zona
ischemica
compaiono
fibre
miocardiche
nettamente
assottigliate
che
presentano
una
serrata
e
parallela
ONDULAZIONE
(detto
fenomeno
del
WAVING
o
dello
STREAMING,
dovuto
alla
assenza
di
contrazione
dellarea
infartuata).
-
Dopo
18-24
ore:
macroscopicamente
il
miocardio
infartuato
inizia
ad
apparire
PALLIDO
ed
entra
in
contrasto
con
il
normale
colore
rosso
mattone
del
miocardio.
Istologicamente
presente
la
NECROSI
COAGULATIVA:
il
nucleo
mostra
disposizione
marginale
della
cromatina
ed
picnotico,
il
sarcoplasma
diventa
omogeno
per
la
perdit
della
striatura
trasversale.
Alla
periferia
del
territorio
infartuale
compare
la
MIOCITOLISI
COLLIQUATIVA,
caratterizzata
da
rigonfiamento
idropico
della
cellula
che
sospinge
alla
periferia
le
miofibrille
ed
isola
il
nucleo
al
centro
di
un
alone
otticamente
vuoto.
-
Dopo
2-3
giorni:
macroscopicamente
si
osserva
una
precisa
demarcazione
periferica
del
focolaio
infartuale.
I
margini
dellinfarto
appaiono
dentellati
e
sono
evidenziati
da
un
alone
di
colorito
rosso,
dovuto
a
iperemia
combinata
con
piccole
aree
emorragiche.
Il
miocardio
necrotico
appare
GRIGIO-GIALLATRO
e
omogeneo
(tipo
argilla)
ed
di
aspetto
OPACO
e
ASCIUTTO
e
di
consistenza
AUMENTATA.
-
Dopo
3-4
giorni:
inizia
la
infiltrazione
dei
neutrofili,
chiamati
a
colliquare
il
tessuto
necrotico.
Macroscopicamente
il
miocardio
infartuato
appare
di
colorito
GIALLASTRO.
Istologicamente
si
ha
la
comparsa
dei
primi
polimorfonucleati.
-
Entro
7-10
giorni:
la
colliquazione
si
completa.
Macroscopicamente
il
bordo
rosso
dellinfarto
appare
doppiato
verso
linterno
della
lesione
da
un
orletto
giallastro
(dovuto
by Darkphemt - www.accentosullad.com - Vietata la vendita!
37
alla presenza di granulociti) e la consistenza diminuisce fino al RAMMOLLIMENTO
(miomalacia). Istologicamente i neutrofili iniziano ad essere sostituiti dai macrofagi e
verso il 10 giorno si ha penetrazione nel focolaio infartuale da parte di TESSUTO DI
GRANULAZIONE costituito da macrofagi + capillari sanguigni neoformati per
gemmazione. Il materiale necrotico fagocitato viene sostituito da connettivo ricco di
fibroblasti.
- Dalla 3a settimana: il territorio necrotico completamente sostituito da un TESSUTO
CICATRIZIALE ROSEO ancora cedevole
- Dopo 6 settimane: si forma connettivo fibroso denso, bianco, compatto, che si RETRAE
riducendo le dimensioni della perdita di sostanza del miocardio. A volte si forma un
CALLO sclerotico.
- Dopo 3 mesi: la cicatrice stabilizzata e non ci sono altri fenomeni istologici.
QUADRO MORFOLOGICO DOPO RIPERFUSIONE CORONARICA:
La riperfusione se precoce pu permettere la completa guarigione dallischemia. Essa pu essere
ottenuta con la trombo lisi farmacologica o con la angioplastica. Come gi detto, la riperfusione
pu evitare linsorgenza di necrosi, ma il miocardio risulta STORDITO per un periodo pi o meno
lungo. Il quadro morfologico conseguente alla riperfusione la NECROSI APOPTICA delle mio
cellule necrosi a bande di contrazione: le fibre muscolari appaiono chiare, con bande
eosinofile.
La riperfusione tardiva (dopo 2 ore) pu comunque avere un effetto benefico perch va a
migliorare la nutrizione del miocardio limitrofo alle zone di infarto favorendo lipertrofia e
diminuendo il rischio di uno sfiancamento del ventricolo sinistro.
Tuttavia possibile il verificarsi del DANNO DA RIPERFUSIONE, mediato almeno in parte, dalla
produzione di RADICALI LIBERI dellossigeno sia da parte dellinfilitrato leucocitario sia da parte
delle catene respiratorie danneggiate delle cellule, che non funzionano bene.
COMPLICANZE DELLINFARTO TRANSMURALE:
- Insufficienza di pompa: riduzione della gittata sistolica. Lo scompenso spesso fatale
spesso se si asscocia edema polmonare acuto.
- Aritmie: tachicardie sopraventricolari, bradicardia, fibrillazione ventricolare.
- Rimodellamento postinfartuale precoce: macroscopicamente si osserva
assottigliamento ed allungamento del tratto di parete; espansione del profilo
endocardico della cavit ventricolare, mentre il contorno epicardio rimane immodificato.
Microscopicamente si osserva stiramento e slittamento (SLITTAGE) dei fasci di mio
cellule necrotiche.
- Rottura del cuore: la rottura esterna complica il 10% degli infarti transmurali e
interessa solitamente il ventricolo sinistro: si apre una breccia sullepicardio con
emopericardio e tamponamento cardiaco. La rottura cardiaca avviene o nei primi 3
giorni o allinizio della 2a settimana.
La rottura interna pu interessare il setto interventricolare o un muscolo papillare con
conseguenze rispettivamente di comunicazione interventricolare e insufficienza
mitralica o disinserzione di alcune corde tendinee.
- Trombosi parietale: si forma per liberazione dal focolaio necrotico di sostanze ad
attivit protrombotica. Col passare dei giorni si formano pi strati sulla superficie colpita
e negli strati profondi (i primi a essere depositati) iniziano i fenomeni litici ad opera dei
neutrofili portando al distacco di frammenti che costituiscono gli EMBOLI.
- Pericardite: pu complicare linfarto sia nei primi 4 giorni, sia dopo almeno 10 giorni
(sindrome di Dressler).
- Insufficienza secondaria della mitrale
- Aneurisma ventricolare: quando la cicatrice molto estesa si modella sottoforma di una
lamina. La retrazione del tessuto sclerotico e la azione continua della diastole fanno
ridurre di spessore la lamina che pu diventare molto sottile e sfiancarsi. Si forma quindi
un aneurisma cronico che pu rallentare il circolo. Un aneurisma acuto pu avvenire in
concomitanza con la malacia del territorio infartuale.
- Miocardiopatia dilatativa postinfartuale
SUBENDOCARDICO la necrosi ischemica limitata al terzo interno della parete
miocardica ed distribuita su un territorio esteso. E dovuto ad una IPOPERFUSIONE
GENERALIZZATA (non distrettuale come il transmurale) dovuta ad una STENOSI
CORONARICA DIFFUSA che causa un aumento delle resistenze nel circolo coronarico. In
by Darkphemt - www.accentosullad.com - Vietata la vendita!
38
queste condizioni basta unimprovvisa diminuzione della pressione di perfusione, o un
aumento delle richieste metaboliche per causare una necrosi ischemica degli strati
interni del miocardio.
Negli stadi precoci molto difficile riconoscere linfarto. Questo si rende visibile solo
quando si instaura la necrosi, che qualitativamente UGUALE a quella dellinfarto
transmurale ma pi estesa. Normalmente la riparazione avviene pi velocemente che
nel transmurale, con formazione di bande di fibrosi sub endocardica.
Clinicamente gli infarti transmurale e sub endocardico sono considerati come unica entit. I
sintomi pi importanti sono dolore retrosternale oppressivo-costrittivo (il pz si porta il pugno
sul petto per descriverlo) che si irradia spesso alla spalla e/o al braccio sinistro e pi raramente
ai vasi del collo e mandibola. Il pz. avverte senso di abbattimento e di morte imminente e
presenta sintomi vegetativi come nausea, vomito e sudorazione. Sono presenti infine dispnea e
senso di debolezza. In una discreta percentuale di casi linfarto pu avvenire in maniera
asintomatica, in questo caso si parla di infarto SILENTE.
Come procedura diagnostica si procede alla esecuzione di ECG, ricerca di enzimi di distruzione
cardiaca (mioglobina, troponine I o T, Creatinchinasi MB). Si pu fare anche un RX per vedere la
dimensione del cuore e infine una Ecocardiografia per confermare la diagnosi.
Necrosi ischemica FOCALE miocardica una necrosi ischemica focale visibile SOLO
allesame istologico, dovuta a difetti di irrorazione di piccoli rami intramiocardici. E
dovuta spesso allo spasmo di una piccola arteria secondario a stimolazione endogena o
esogena da parte di CATECOLAMINE; si pu avere per in altre situazioni: tossicit da
cocaina, danno da riperfusione. Larea di necrosi ben demarcata, di forma rotonda,
prevalentemente sub endocardica ed evolve in fibrosi.
- ANGINA PECTORIS: sindrome clinica caratterizzata da crisi parossistiche di dolore
stenocardico, causata da una discrepanza tra necessita e apporto energetico di sangue.
Clinicamente il pz. avverte un dolore o una sensazione di pressione retro sternale con o senza
irradiazione a spalla e braccio destri, sensazione di freddo e di riempimento gastrico (sindrome
di Roemheld).
Si distinguono:
Angina stabile, o da sforzo il circolo coronarico presenta stenosi serrate dei rami
maggiori con il quadro istologico della PLACCA STABILE. Un improvviso aumento delle
richieste metaboliche scatena lattacco e luso di vasodilatatori lo attenua.
Angina instabile le crisi dolorose avvengono anche a riposo e sono pi frequenti e
prolungate di quelle della angina stabile. Dovuta ad attivazione di una PLACCA
INSTABILE.
Angina Variante di Printzmetal avviene in condizioni di riposo, per lo pi di notte
durante il sonno ed dovuta ad un vasospasmo coronarico.
Istologicamente non ci sono alterazioni tipiche; per lo pi possono essere presenti piccoli focolai
di necrosi.
- CARDIOPATIA ISCHEMICA CRONICA: insorgenza subdola di scompenso cardiaco progressivo
soprattutto in pz. anziani. Lo scompenso pu rappresentare il sintomo di esordio! Il quadro
anatomopatologico molto vario: lesioni stenosanti coronariche, diffusa miocitolisi colliquativa,
aree focali di fibrosi, cicatrici postinfartuali, ipertrofia ventricolo sinistro, miocardiopatia
dilatativa ischemica.
Dal punto di vista funzionale larea miocardica contrattile INFERIORE a quella riscontrabile
anatomicamente o scintigraficamente. Si parla di MIOCARDIO IBERNATO, cio contente aree che
pur sembrando indenni hanno un metabolismo rallentato che ne impedisce la contrazione.
- MORTE IMPROVVISA CORONARICA: la morte improvvisa un evento acuto e improvviso ed
INATTESO: si passa da una condizione di benessere,o comunque di stabilit, alla morte in un
breve lasso di tempo (1-24 ore). Il decesso causato da gravi turbe del ritmo che culminano in
una fibrillazione ventricolare fatale. Levento scatenante di natura ischemica
by Darkphemt - www.accentosullad.com - Vietata la vendita!
39
IPERTROFIA
MIOCARDICA
(Ascenzi
+
Robbins)
Si
intende
un
incremento
della
massa
muscolare
cardiaca
dovuto
ad
un
aumento
di
VOLUME
delle
mio
cellule
per
produzione
di
nuovi
mio
filamenti
e
neoformazione
o
ispessimento
delle
miofibrille
gi
esistenti.
Il
criterio
pi
usato
per
la
valutazione
della
ipertrofia
la
misurazione
dello
spessore
della
parete
delle
camere
cardiache:
si
considera
ipertrofica
la
parete
del
ventricolo
sinistro
quando
superiore
a
20
mm
si
spessore
a
met
distanza
tra
punta
e
base
del
cuore;
si
considera
ipertrofica
la
parete
del
ventricolo
destro
quando
superiore
a
2
mm
di
spessore
a
mezza
lunghezza
dallinfundibolo.
Sono
normalmente
evidenti
le
ipertrofie
che
causano
un
aumento
evidente
del
peso
del
cuore
(che
normalmente
circa
350
g)
fino
a
500
g
addirittura
1000
g
o
pi
(COR
BOVINUM).
Una
ipertrofia
pu
instaurarsi
in
de
condizioni
di
sovraccarico
del
miocardio:
-
Sovraccarico
di
pressione
dovuto
per
lo
pi
a
IPERTENSIONE
per
aumento
delle
resistenze
nel
circolo
a
valle
di
un
ventricolo.
E
una
iperfunzione
di
tipo
ISOMETRICO
e
causa
una
ipertrofia
definita
CONCENTRICA,
con
aumento
di
SPESSORE
delle
pareti
ventricolari
NON
accompagnato
da
incremento
di
volume
tele
diastolico
della
cavit.
-
Sovraccarico
di
volume
dovuto
a
condizioni
in
cui
aumenta
lafflusso
di
sangue
durante
la
diastole,
come
accade
in
alcuni
difetti
congeniti
o
in
alcuni
vizi
valvolari
(insufficienze
valvolari).
E
una
iperfunzione
di
tipo
ISOTONICO
e
causa
una
ipertrofia
definita
ECCENTRICA,
con
aumento
della
massa
miocardica
associato
allaumento
del
volume
tele
diastolico.
Lo
spessore
della
parete
pu
non
essere
aumentato,
mentre
aumentano
le
dimensioni
delle
cavit
cardiache.
Differenze
tra
ipertrofia
dx
e
sx:
Ipertrofia
ventricolo
DX
1) Da
sovraccarico
di
pressione
prodotto
da
tutte
le
condizioni
che
causano
aumento
nel
piccolo
circolo
o
un
ostacolo
allefflusso
del
ventricolo
destro
(stenosi
della
polmonare
o
ipertensione
venosa
polmonare
conseguente
a
stenosi
mitralica
ad
esempio).
Di
questa
categoria
fa
parte
il
cuore
polmonare
cronico
cio
una
ipertrofia
del
ventricolo
dx
dovuta
a
ipertensione
nel
circolo
arterioso
polmonare
che
pu
essere
dovuta
a
molte
pneumopatie
croniche,
embolie
ripetute,
ipertensione
primitiva.
2) Da
sovraccarico
di
volume
iperafflusso
di
sangue
nella
sezione
destra
che
si
verifica
ad
esempio
in
molte
cardiopatie
congenite
(dotto
di
botallo,
anomali
del
ritorno
venoso
per
la
presenza
di
fistole
aterovenose).
Ipertrofia
ventricolo
SX
1) Da
sovraccarico
di
pressione
dovuta
a
stenosi
valvolari
ma
pi
frequentemente
a
ipertensione
arteriosa.
Il
miocardio
subisce
una
ipertrofia
concentrica
con
muscoli
papillari
e
trabecole
carnee
tozze,
incremento
ponderale
del
cuore.
2) Da
sovraccarico
di
volume
dovuta
a
iperafflusso
di
sangue
nella
sezione
sinistra
o
a
un
reflusso
dallaorta.
Col
progredire
della
ipertrofia
il
cuore
perde
progressivamente
le
sue
capacit
funzionali
fisiologiche
ed
evolve
verso
o
scompenso,
cio
verso
la
insufficienza
funzionale.
Alla
base
della
perdita
di
funzionalit
del
miocardio
ci
sono
molte
cause,
ma
le
principali
sono:
-
alterato
rapporto
tra
la
massa
cardiaca
ipertrofica
e
la
relativa
irrorazione
sanguigna.
-
sintesi
di
nuove
proteine
strutturali
cardiache
in
forma
FETALE
e
quindi
funzionalmenti
meno
efficaci.
-
riduzione
della
stimolazione
catecolaminica
con
rarefazione
dei
recettori
-adrenergici
miocardici.
Per
lo
pi
le
manifestazioni
cardiache
anatomiche
dello
scompenso
sono
la
dilatazione
delle
cavit
con
assottigliamento
di
parete;
la
riduzione
di
spessore
dovuta
ad
uno
slittamento
(SLIPPAGE)
dei
fasci
di
cellule
muscolari
e
ad
un
allungamento
delle
fibre
muscolari
e
dei
loro
sarcomeri.
In
prelievo
bioptico
mostra
cellule
miocardiche
STIRATE
con
nucleo
voluminoso
e
ipercromatico
proprio
della
ipertrofia
ma
assottigliate
e
allungate
(attenuated
myocytes).
Per
quanto
riguarda
le
manifestazioni
extracardiache,
esse
sono
diverse
in
base
al
ventricolo
colpito.
Nel
ventricolo
destro
lo
scompenso
provoca
una
congestione
delle
vene
della
circolazione
generale,
con
cianosi
cutanea,
turgore
delle
vene
e
stasi
dei
visceri
addominali:
prima
del
fegato
(cirrosi
cardiaca)
e
della
milza,
poi
del
canale
gastrointestinale,
il
pancreas
e
il
rene.
Si
pu
avere
accumulo
di
liquido
anche
negli
spazi
pleurici
e
pericardici.
Pu
essere
presente
infine
un
edema
by Darkphemt - www.accentosullad.com - Vietata la vendita!
40
periferico
caratteristico,
di
solito
alle
caviglie.
In
altri
casi
si
pu
avere
un
edema
massivo
e
genraizzato
detto
ANASARCA.
Nel
ventricolo
sinistro
lo
scompenso
i
sintomi
sono
dovuti
per
lo
pi
al
progressivo
ristagno
di
sangue
nel
circolo
polmonare
con
riduzione
della
perfusione
a
valle.
Il
sintomo
polmonare
principale
la
dispnea
e
la
cogestione
a
lungo
andare
provoca
edema
polmonare.
A
livello
renale
invece
la
riduzione
della
gittata
sistolica
causa
riduzione
della
perfusione
renale
con
attivazione
del
sistema
RAA
e
ritenzione
di
H2o
e
sali;
questo
aumento
del
volume
ematico
pu
provocare
o
aggravare
EDEMA
POLMONARE.
A
livello
cerebrale
lpossia
conseguente
alle
alterazioni
polmonari
pu
causare
encefalopatia
ipossica.
Schematicamente
si
pu
descrivere
lipertrofia
cos:
IPERTENSIONE
VALVULOPATIE
INFARTO
MIOARDICO
Sovraccarico
pressorio
Sovraccarico
di
pressione
e/o
Disfunzione
con
sovraccarico
volume
di
volume
Lavoro
cardiaco
Stress
parietale
Caratterizzata
da:
Allungamento
delle
-
dimensioni
e
massa
cellule
cuore
-
sintesi
proteica
IPERTROFIA
e/o
-
Attivazione
geni
precoci
DILATAZIONE
e
programma
genico
fetale
con
sintesi
di
proteine
strutturali
immature
-
Fibrosi
-
Vascolarizzazione
DISFUNZIONE
inadeguata
CARDIACA:
Insufficienza
cardiaca
Aritmie
Stimolazione
neuroumorale
CARDIOMIOPATIE
(Ascenzi
+
Robbins)
Questo
termine
indica
delle
cardiopatie
derivanti
da
unalterazione
primitiva
del
miocardio.
La
definizione
dellOMS
pi
recente
malattie
del
miocardio
associate
a
disfunzione
cardiaca.
Esistono
quattro
tipi
cardiomiopatie:
-
DILATATIVA
caratterizzata
da
IPOCONTRATTILITA
ventricolare
globale,
IPERTROFIA
ECCENTRICA
di
tutte
le
cavit
e
da
un
ELEVATO
RESIDUO
TELEDIASTOLICO
con
SPICCATA
RIDUZIONE
della
frazione
di
eiezione.
Questo
quadro
tende
ad
evolvere
verso
uno
scompenso
globale.
Alla
base
di
questa
patologia
c
la
progressiva
perdita
di
filamenti
contrattili
da
parte
delle
mio
cellule.
Le
eziologia
multifattoriale
sebbene
in
alcuni
casi
sia
stata
associata
a
fattori
specifici:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
41
CONGENITI: stata dimostrata una certa familiarit e diverse forme ad eredit
autosomica dominante e recessiva; infine considerata anche una forma X-LINKED del
gene della distrofina responsabile della distrofia muscolare di Duchenne.
TOSSICI: lalcoolismo e stata associato a questa cardiomiopatia; pu avere sia effetti
diretti, sia effetti indiretti (malnutrizione)
IMMUNITARI: in alcuni casi c una storia di pregressa MIOCARDITE.
Macroscopicamente il cuore appare di forma GLOBOSA per dilatazione del ventricolo sinistro. In
sezione trasversale evidente una dilatazione di entrambe le camere ventricolari. E
costantemente presente una ipertrofia eccentrica documentata NON DALLAUMENTO DI
SPESSORE, bens dallaumento di PESO del cuore fino al doppio o addirittura al triplo.
Lendocardio localmente ispessito per la presenza di FIBROSI dovuta e eccessivo stress
parietale ed spesso rivestito da TROMBI PARIETALE per il rallentamento del flusso. Le valvole
risultano NORMALI, solo la mitrale mostra una INSUFFICIENZA SECONDARIA alla dilatazione
della cavit ventricolare.
Istologicamente si notano: miocellule IPERTROFICHE (con pi miofibrille e grandi nuclei),
miocellule STIRATE (o attenuated myocardial fibres), FENOMENI REGRESSIVI delle miocellule
(lisi miofibrillare), FIBROSI endocardica e interstiziale, INFILTRATI INFIAMMATORI rari.
Ultrastrutturalmente si pu confermare la perdita di miofilamenti contrattili e, tramite tecniche
di biologia molecolare, si pu accertare lattivazione di meccanismi pre-mitotici.
La malattia colpisce entrambi i sessi e in tutte le et. Clinicamente si ha uninsufficienza cardiaca
con progressivo aggravamento delle condizioni emodinamiche; in alcuni casi per si pu avere
un brusco peggioramento o morte improvvisa aritmica. I sintomi principali sono il respiro corto,
facile affaticabilit e capacit fisica ridotta nella fase di compenso funzionale.
La diagnosi essenzialmente clinica e per lo pi volta a differenziare da forme secondarie di
cardiopatie dilatative (ischemica, valvolare, da farmaci, ecc). LEcocardiografia mostra
ingrossamento delle cavit cardiache, ipomobilit delle pareti ventricolari e riduzione della
gittata sistolica. LRX torace mostra ectasia cardiaca e spesso congestione polmonare. In rari casi
la BIOPSIA endomiocardica fornisce informazioni per la diagnosi differenziale.
- IPETROFICA caratterizzata da una IPERCONTRATTILITA del ventricolo sinistro che pu
portare ad un quadro emodinamico prevalente di ostacolo al deflusso sinistro (tipo
OSTRUTTIVO) oppure di rigidit della parete ventricolare con ostacolo al riempimento diastolico
(tipo RESTRITTIVO).
Nella maggior parte dei casi a eziologia ignota, anche se attualmente si chiamano in causa
fattori genetici. Pi precisamente si pensa che sia dovuta a mutazione di uno qualsiasi dei
numerosi geni che codificano per le proteine strutturali dei sarcomeri, le unit contrattili della
muscolatura cardiaca e scheletrica. Nella maggior parte dei casi la malattia ha carattere familiare
e si trasmette con modalit autosomica dominante. Sono stati individuati diversi loci della
malattia, presenti su diversi cromosomi dove sono presenti diverse mutazioni NON SENSO dei
geni che codificano per la -miosina, la troponina T e l-tropomiosina. Nonostante si conoscano
queste alterazioni non ancora noto come dalle mutazioni possa svilupparsi e progredire la
malattia.
Il quadro morfologico dominato classicamente da una IPERTROFIA ASIMMETRICA del setto
interventricolare rispetto alla parete libera del ventricolo sinistro, che pu colpire diverse
porzioni del setto.
Macroscopicamente si descrivono tre forme diverse:
OSTRUTTIVA: con stenosi allefflusso sinistro dovuta a ipertrofia asimmetrica della
porzione basale del setto, che causa un movimento anomalo del lembo settale della
mitrale che risulta ispessito e la formazione di un cercine fibroso nel punto in cui il
lembo settale urta con il setto.
RESTRITTIVA: con riduzione della compliance ventricolare sinistra, assenza di
ipertrofia della parete ma con dilatazione atriale.
DILATATIVA: con progressivo assottigliamento della parete e dilatazione del lume del
ventricolo sinistro.
Alla base di tutte queste anomalie c un disordine strutturale del miocardio, che osservabile
gi macroscopicamente sottoforma di un ANDAMENTO IRREGOLARE di fasci di miocellule.
Microscopicamente questo disordine evidente sottoforma del cosiddetto MYOCARDAL
DISARRAY: le fibre muscolare non decorrono pi parallele (come accade normalmente), ma si
INTERSECANO fra loro creando il disarray fascicolare; esse possono assumere aspetti stellati
by Darkphemt - www.accentosullad.com - Vietata la vendita!
42
(disarray
a
Y),
o
vorticosi
(disarray
complesso).
Nelle
aree
di
disarray
stata
trovata
unalterazione
dei
filamenti
intermedi
di
desmina
e
delle
giunzioni
intercellulari
specializzate
delle
miocellule.
Altre
caratteristiche
istologiche
sono
la
IPETROFIA
delle
cellule
muscolari,
la
FIBROSI
INTERSTIZIALE
nelle
aree
di
disarray,
una
fibrosi
sostitutiva
focale
ed
una
stenosi
dei
rami
coronarici
intramiocardici
nelle
zone
di
ipertrofia
asimmetrica.
Clinicamente
la
cardiomiopatia
ipertrofica
pu
rimanere
asintomatica
per
anni.
La
sua
gravit
e
la
manifestazione
dei
sintomi
sono
dovuti
per
lo
pi
alla
riduzione
del
volume
cavitario
e
alla
scarsa
compliance
parietale
che
portano
a
difetti
di
riempimento
e
riduzione
della
gittata
sistolica.
I
sintomi
pi
comuni
sono
angina
pectoris
(le
stenosi
dei
rami
coronari
intramiocardici
e
la
maggiore
richiesta
metabolica
delle
cellule
ipertrofiche
causano
fenomeni
ischemici),
palpitazioni
(per
lo
pi
dovute
a
disturbi
del
ritmo),
vertigini
e
sincope
(ridotta
gittata
sistolica
causa
bassa
perfusione
encefalo),
dispnea.
La
complicanza
pi
grave
data
dalle
ARITMIE
che
aumentano
il
rischio
di
morte
cardiaca
improvvisa.
Alla
auscultazione
possibile
rilevare
un
soffio
sistolico
di
eiezione
al
3
spazio
intercostale
sinitro.
La
diagnosi
differenziale
mira
ad
escludere
altre
forme
di
ipertrofia
cardiaca
secondarira
(ipertensione,
stenosi
valvolare
aortica,ecc.).
La
diagnosi
strumentale
si
esegue
con
ECG
(mostra
ipertrofia
sinistra,
blocco
di
branca
sinistro,
onda
Q
patologica
e
T
negative
nelle
precordiali
sx),
ECG
secondo
Holter
(aritmie
ventricolari),
Ecocardiografia
mostra
la
caratteristica
ipertrofia
asimmetrica
del
setto.
In
caso
di
riscontro
di
cardiomiopatia
ipertrofica
consigliabile
effettuare
un
controllo
cardiologico
ai
familiari
del
paziente!
-
RESTRITTIVA
condizione
rara.
E
caratterizzata
emodinamicamente
da
SPICCATA
RIGIDITA
della
parete
miocardica
che
riduce
la
distensibilit
del
ventricolo
e
quindi
ostacola
il
riempimento
diastolico.
Nella
maggior
parte
dei
casi
idiopatica,
mentre
altre
volte
pu
essere
associata
a
malattie
che
colpiscono
il
miocardio
(pi
frequentemente:
fibrosi
da
radiazioni,
amiloidosi,
sarcoidosi,
tumori
metastatici
ed
alterazioni
congenite
del
metabolismo).
Macroscopicamente
il
cuore
mostra
cavit
ventricolari
di
calibro
e
spessore
NORMALE
e
SPICCATA
DILATAZIONE
delle
cavit
atriali.
Microscopicamente
si
nota
una
FIBROSI
INTERSTIZIALE
e
DISARRAY
(simile
a
variante
restrittiva
della
cardiomiopatia
ipertrofica).
Due
tipi
particolari
facenti
parte
di
questa
malattia
sono:
Fibrosi
endomiocardica:
malattia
che
predilige
le
zone
tropicali.
Le
lesioni
colpiscono
pi
il
ventricolo
sinistro
e
precisamente
le
valvole
atrioventricolari.
Si
osserva
fibrosi
che
interessa
lendocardio
e
il
terzo
intero
del
miocardio
che
determina
una
forte
riduzione
della
compliance
delle
pareti
ventricolari,
provocando
un
difetto
funzionale
restrittivo.
Inoltre
in
circa
la
met
dei
casi
sono
presenti
trombi.
Endocardite
di
Loeffler:
malattia
che
predilige
le
zone
temperate.
E
molto
simile
alla
fibrosi
endomiocardica
ma
differisce
sia
per
la
distribuzione
geografica
che
per
la
presenza
di
una
LEUCEMIA
EOSINOFILA
cio
una
eosinofilia
ematica
molto
intensa.
La
parete
ventricolare
presenta
una
lesione
divisa
in
tre
strati:
miocardite
eosinofila
nello
strato
profondo;
fibrosi
pi
superficialmente;
depositi
trombotici
in
superficie.
Fibroelastosi
endocardica:
caratterizzata
da
un
ispessimento
fibroelastico,
focale
o
diffuso,
che
coinvolge
lendocardio
del
ventricolo
sinistro.
Pi
comune
nei
primi
2
anni
di
vita
e
associato
a
malformazioni
cardiache
congenite.
Se
diffusa
porta
rapidamente
verso
o
scompenso
e
poi
alla
morte.
-
ARITMOGENA
era
precedentemente
nota
come
displasia
aritmogenica
del
ventricolo
destro.
La
malattia
caratterizzata
dalla
sostituzione
del
miocardio
della
parete
ventricolare
da
parte
di
TESSUTO
ADIPOSO:
questo
comporta
lo
sviluppo
di
aritmie
come
TACHIARITMIE
VENTRICOLARI
e
rischio
di
MORTE
CARDIACA
IMPROVVISA.
E
ormai
certo
che
la
malattia
possa
colpire
ENTRAMBI
i
ventricoli
e
non
solo
il
destro.
E
stata
dimostrata
una
FAMILIARITA
dellordine
del
30%
con
eredit
di
tipo
autosomico
dominante.
Attualmente
la
malattia
stata
associata
a
mutazioni
di
alcuni
geni
presenti
sul
cromosoma
14q.
Morfologicamente
la
lesione
di
base,
come
gi
detto,
la
SOSTITUZIONE
del
miocardio
ventricolare
con
tessuto
ADIPOSO.
Macroscopicamente
nel
ventricolo
destro
la
sostituzione
TRANSMURALE;
nel
sinistro,
poich
lo
spessore
maggiore,
la
sostituzione
riguarda
solo
gli
strati
SUBENDOCARDICI.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
43
Microscopicamente si distinguono una variante ADIPOSA (infiltrazione adiposa del miocardio) e
una FIBRO-ADIPOSA (presenza anche di tessuto fibroso e spesso di infiltrato linfocitario).
Clinicamente si distinguono tre modalit evolutive: asintomatica; morte improvvisa come
sintomo di esordio; forma palesemente aritmogena (richiede trapianto cardiaco).
La diagnosi definitiva possibile con la BIOPSIA ENDOMIOCARDICA.
CARDIOMIOPATIE SPECIFICHE: si intendono malattie specifiche del miocardio, cio a genesi
NOTA o non limitate solo al miocardio. Alcune di esse sono:
- Cardiomiopatia ischemica: cuore dilatato con stenosi coronarica non cos gravi da giustificare
linsufficienza contrattile.
- Cardiomiopatia valvolare: cuore con lieve danno acquisito delle valvole che non giustifica
linsufficienza contrattile.
- Tossicit da farmaci: la COCAINA causa vasospasmi e pu portare a cardiopatia ischemica e
secondariamente a miocardiopatia dilatativa secondaria.
- Metaboliche: Amiloidosi macroscopicamente il miocardio appare rigido, ispessito,
translucido. Pu causare deficit di funzionalit di tipo restrittivo. Ci possono essere depositi
nodulari su endocardio e valvole.
Emocromatosi o emosiderosi da accumulo di ferro.
MIOCARDITI (Ascenzi)
E un processo infiammatorio a carico del miocardio che pu essere accertato solo da un punto di
vista morfologico (DANNO AI MIOCITI CARDIACI). La diagnosi istologica di miocardite deve
seguire i CRITERI DI DALLAS secondo cui la miocardite definita come: Un processo
caratterizzato da un infiltrato infiammatorio del miocardio associato ad un tipo di necrosi e/o di
degenerazione delle miocellule che non sia proprio della cardiopatia ischemica. Ovviamente per
diagnosi necessaria la BIOPSIA ENDOMIOCARDICA.
Esistono ben tre CLASSIFICAZIONI DIVERSE:
Morfologica si basa sempre sui criteri di Dallas. Il TIPO di infiltrato infiammatorio
pu dare informazioni sulla eziologia della miocardite.
- Infiltrato con + granulociti neutrofili: probabilmente batterica
- Infiltrato con + granulociti eosinofili: endocardite di Loeffler, ipersensibilit,
parassitaria.
- Miocardite linfocitaria: fattori immunitari, eziologia virale.
- Miocardite granulomatosa: sarcoidosi (GIGANTOCELULARE) , malattia reumatica.
Cronologica la miocardite normalmente un processo cronico a lenta evoluzione.
Esistono due tipi di classificazioni cronologiche:
1) Basata sui criteri di Dallas: i criteri suggeriscono di classificare le miocarditi in
PERSISTENTE, IN VIA DI REGRESSIONE, REGREDITA a seconda che la flogosi appaia,
in seguito a BIOPSIE MULTIPLE, rispettivamente inalterata, di intensit minore,
assente.
2) Derivante da epatite virale:
- MIOCARDITE FULMINEA esordio acuto febbrile, compromissione grave delle
condizioni emodinamiche. Istologicamente si ha miocardite attiva con necrosi
multifocale. Evoluzione rapida verso risoluzione spontanea o exitus.
- MIOCARDITE ACUTA esordio subdolo con lieve ipocinesia del ventricolo
sinistro. Istologicamente si ha miocardite attiva o in regressione. Evoluzione verso la
risoluzione e verso un lento peggioramento.
- MIOCARDITE CRONICA ATTIVA esordio subdolo. Istologicamente si ha
miocardite attiva iniziale e poi gigantocellulare. Evoluzione rapidamente
progressiva verso lo sviluppo di una cardiomiopatia dilatativa.
- MIOCARDITE CRONICA PERSISTENTE reperto istologico di miocardite attiva in
tutti i controlli.
Etiologica in base ai diversi agenti eziologici:
- Insediamento miocardico di AGENTI INFETTIVI possono essere:
+ Batteriche (meningococchi, stafilococchi, pneumococchi, streptococchi)
+ Rickettsie e Miceti (tifo esantematico, aspergillosi e candidosi)
+ Virali: sono le pi frequenti e sono spesso dovute allinsorgenza di infezioni virali
in altra sede. In altri casi il miocardio la sede primitiva di localizzazione del virus. I
virus responsabili sono molteplici: ECHO, Coxsackie A e B, virus della poliomelite e
dellinfluenza e pi raramente anche il citomegalovirus, gli adenovirus, il virus di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
44
Epstein-Barr, virus della parotite e della varicella. Morfologicamente predomina
linfiltrazione interstiziale con focolai di necrosi delle miocellule che pu essere
dovuta alleffetto litico diretto del virus o alla aggressione immunitaria contro le
cellule che albergano il virus o che ne esprimono gli antigeni.
+ Protozoi (toxoplasma gondii e tripanosoma cruzy)
+ Elminti (Trichinella spiralis, Echinococco, Cisticercosi)
+ Spirochete (malattia di Lyme da Borrelia)
- Miocarditi da agenti fisici e chimici da radiazioni ionizzanti; da monossido di
carbonio e da arsenico.
- Miocardite reumatica (trattata pi avanti, nel capitolo della Febbre Reumatica)
MIOCARDITI GRANULOMATOSE diverse dalla M. reumatica (Ascenzi):
- SARCOIDOSI Vi sono due quadri macroscopici principali:
1) Forma massiva: ampie aree biancastre di sostituzione fibrosa del miocardio ventricolare ed
atriale, spesso con formazione di aneurismi. Clinicamente si hanno aritmie.
2) Forma diffusa: fibrosi disseminata con quadro clinico che simula quello di una cardiopatia
dilatativa o restrittiva.
Microscopicamente si hanno granulomi ad evoluzione sclerotica.
- MIOCARDITE GIGANTOCELLULARE: a eziologia ignota (si pensa immunitaria per la frequente
concomitanza di malattie immunitarie). Macroscopicamente il cuore appare dilatato, flaccido, ci
sono chiazze di necrosi serpiginose di colorito grigio-giallognolo.
Microscopicamente si notano aree focali di necrosi mio cellulare, sostituite da tessuto di
granulazione, ed associate ad un infiltrato infiammatorio abbondante, comprendente granulociti
eosinofili, macrofagi e cellule giganti multinucleate.
Prima di parlare delle manifestazioni della PANCARDITE reumatica necessario trattare la
malattia reumatica in generale.
FEBBRE REUMATICA ACUTA (Prof. Di Tondo): malattia multisistemica dellinfanzia che fa
seguito ad una infezione strptococcica, caratterizzata da infiammazione che coinvolge cuore,
articolazioni, SNC.
La malattia reumatica scatenata da uninfezione da parte di STREPTOCOCCHI -EMOLITICI di
gruppo A.. Si ritiene che ci possa essere una CROSS REATTIVITA degli anticorpi del sistema
immunitario con gli antigeni streptococcici da una parte e con proteine dellendocardio,del
miocardio e del muscolo liscio, con la miosina cardiaca dallaltra. E stato anche ipotizzato il ruolo
di fattori AUTOIMMUNITARI. La malattia reumatica colpisce entrambi i sessi senza predilezione,
ma le complicanze sono pi frequenti tra le donne; si riscontrata solitamente tra i 5 e i 15 anni
(et media 9-11 anni). E in via destinzione nei paesi industrializzati, ma ancora unimportante
causa di morte nei paesi in via di sviluppo.
La PANCARDITE pu colpire tutti e tre gli strati del cuore (endo mio pericardio)
contemporaneamente oppure separatamente.
La sintomatologia insorge 2-3 settimane dopo infezione da streptococco e regredisce in 3 mesi.
Se la cardite severa le manifestazioni cliniche possono persistere anche per 6 mesi o pi. Il
decesso (poco comune) avviene per insufficienza cardiaca. Per una diagnosi prettamente clinica
bisogna tenere conto dei CRITERI DI JONES:
MAGGIORI
MINORI
Cardite
Pregressa f. reumatica
Poliartrite
Artralgia
Corea
Febbre
Eritema marginato
Test laboratorio positivi per flogosi acuta
Noduli sottocutanei
Alterazioni ECG
La diagnosi clinica pu essere posta se sono soddisfatti 2 CRITERI MAGGIORI o 1 MAGGIORE + 2
MINORI.
Di seguito sono spiegate le varie forme causate dalla pancardite reumatica.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
45
PERICARDITE REUMATICA (Prof. Di Tondo):
Macroscopicamente le superfici viscerale e parietale del pericardio mostrano densi depositi
irregolari di fibrina, sottoforma di placche o aderenze (ESSUDAZIONE FIBRINOSA).
Microscopicamente sono presenti le lesioni caratteristiche della malattia raumatica, che sono
spiegate oltre.
MIOCARDITE REUMATICA (Ascenzi):
Tra le patologie cardiache associate alla malattia reumatica la miocardite quella che pu
mettere a repentaglio la vita del paziente durante lattacco acuto. I sintomi sono rappresentati da:
comparsa di aritmie, dilatazione acuta del ventricolo sinistro, insufficienza contrattile (nei casi
gravi).
Macroscopicamente la miocardite reumatica acuta non da segni evidenti, al massimo si pu
sospettare per la presenza se in concomitanza di pancardite presente flaccidezza del
miocardico, focolai di necrosi e dilatazione di cavit cardiache. Una miocardite duratura pu
manifestarsi con fibrosi focale.
Microscopicamente ci sono elementi caratteristici e patognomonici:
nella fase di attacco acuto si nota dissociazione del connettivo interstiziale per EDEMA BASOFILO
e successivamente c la presenza di NECROSI FIBRINOIDE.
Dopo 1 mese dallesordio compare un granuloma a distribuzione focale, detto NODULO DI
ASCHOFF. Si tratta di noduli OVALI e a disposizione PERIVASALE, con unarea di NECROSI
FIBRINOIDE; sono costituiti da cellule di Aschoff, cellule di Anitschkow, linfociti e plasmacellule.
Le cellule di ANITSCHKOW sono elementi grandi di origine ISTIOCITARIA con un grosso nucleo
vescicoloso con cromatina centrale disposta in modo nastriforme; se il nucleo viene sezionato
secondo lasse longitudinale, la cromatica assume laspetto di un MILLEPIEDI, mentre se
sezionato trasversalmente assume un aspetto a OCCHIO DI GUFO.
Le cellule di ASCHOFF hanno le stesse caratteristiche nucleari, ma sono pi voluminose ed hanno
ampio citoplasma basofilo e sono spesso multinucleate.
Il granuloma reumatico tende ad evolvere verso le sclerosi e la cicatrizzazione, che si verificano
spesso dopo il 3 mese..
ENDOCARDITE REUMATICA (Ascenzi):
Lendocardite la manifestazione della pancardite che lascia gli esiti pi gravi ed invalidanti.
Interessa le valvole INTERAMENTE (tutto lapparato valvolare). La malattia colpisce di norma le
valvole del cuore sinistro, aortica e mitrale, contemporaneamente o isolatamente. Raramente pu
colpire quelle del cuore destro (soprattutto nei tossicodipendenti e immunodepressi).
Morfologicamente negli stasi iniziali si notano veli valvolari EDEMATOSI ed INFIAMMATI
(valvulite sierosa). Dopo qualche settimana compaiono nel connettivo valvolare NECROSI
FIBRINOIDE e poi INFILITRATO INFIAMMATORIO diffuso. A differenza della miocardite
reumatica qui non si evidenzia il nodulo di Aschoff. Gradualmente lendocardio che riveste la
valvola va incontro a erosioni a livello dei margini di chiusura e lungo le corde tendinee.
Attraverso queste piccole fessure il connettivo valvolare si fa strada formando le caratteristiche
VERRUCHE (vegetazioni) di 1-3mm disposte a CORONA DI ROSARIO lungo il margine di
chiusura. Dopo un anno circa le lesioni infiammatorie vengono progressivamente sostituite da
connettivo denso e ialino che va a cancellare la normale struttura valvolare e causa ispessimento,
irrigidimento e retrazione delle parti colpite. Le verruche si trasformano in struttura compatte e
si assiste alla SALDATURA DELLE COMMESSURE. Successivamente avvengono episodi di
riparazione ripetuti (anche a causa delle caratteristiche RICORRENZE della malattia) che portano
alla formazione di deformit molto gravi e invalidanti (molto grave la CALCIFICAZIONE). Il
quadro finale di endocardite reumatica detto ENDOCARDITE FIBROPLASTICA
(postinflammatory scarring) in cui vi una fibrosi retraente senza alcuna specificit
morfologica.
MALATTIA REUMATICA CRONICA (Prof. Di Tondo)
E una delle principali cause di stenosi valvolare. Si assiste a stenosi valvolare con lembi valvolari
rigidi e parzialmente FUSI. La valvola pi colpita la MITRALE che mostra lembi irregolarmente
ispessiti e calcifici che risultano RIGIDI; presente anche fusione delle commessure e delle corde
tendinee. Lostio valvolare ridotto ad una stretta apertura a bocca di pesce.
La seconda valvola pi colpita la aortica che mostra un diffuso ispessimento delle cuspidi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
46
Una lesione caratteristica la PLACCA DI MacCALLUM, cio unarea di endocardio ruvido,
raggrinzito, presente a livello dellatrio sinistro.
Complicanze croniche possono essere endocardite batterica, trombi murali, ICC, pericardite
adesiva.
ENCOCARDITI (Prof. Di Tondo + Ascenzi)
Si tratta di flogosi dellendocardio che, tranne in rari casi, colpiscono essenzialmente gli apparati
valvolari. Una classificazione utile quella che divide le endocarditi in INFETTIVE (da impianto
diretto dei microrganismi) e NON INFETTIVE (non c impianto locale di microrganismi).
- Endocardite batterica (Prof. Di Tondo) dovuta a colonizzazione o invasione delle valvole
cardiache o dellendocardio parietale da parte di microrganismi con formazione di vegetazione
infette. Si distinguono due forme:
ACUTA: infezione di una valvola cardiaca normale da parte di microrganismi altamente
virulenti. La valvola viene completamente distrutta! La morte sopraggiunge in circa 6
settimane per insufficienza cardiaca acuta o sepsi disseminata. La sintomatologia per lo
pi progressiva e subdola. Fattore importante il ridotto spessore del tessuto valvolare!
SUBACUTA: ha un decorso meno fulmineo. Microrganismi meno virulenti infettano una
valvola strutturalmente normale ma deformata da una precedente malattia reumatica.
I fattori eziologici possono essere riconosciuti in malattie di base e microrganismi:
- Malattia di base: cardiopatia congenita; prolasso della valvola mitrale; malattia reumatica;
calcificazione valvolare; abuso di sostanze per via endovenosa.
- Microrganismi: Stafilococchi coagulasi negativi; St. Aureus; Streptococchi; Enterococchi; Batter
Gram negativi; Funghi.
La patogenesi dipende essenzialmente da TRE FATTORI:
1) Fattori emodinamici (es. insufficienza o stenosi favoriscono la infezione)
2) Formazione di un iniziale trombo sterile di piastrine fibrina
3) Propriet adesive dei microrganismi
Laspetto chiave un FLUSSO EMATICO ANORMALE A CAVALLO DI UNA VALVOLA
DANNEGGIATA!
Morfologicamente presente il quadro particolare della ENDOCARDITE ULCERO-POLIPOSA.
Sono pi colpite le valvole di sinistra: macroscopicamente si notano alcune VEGETAZIONI
formate da fibrina, piastrine, detriti cellulari e colonie di microrganismi si depositano sul
versante atriale delle valvole atrioventricolari e sul versante ventricolare delle valvole
semilunari. Il tessuto valvolare subendocardico appare infiammato ed edematoso. I lembi
possono andare incontro a perforazioni e portare a INSUFFICIENZA. Le lesioni possono avere
forma e dimensioni variabili. Il processo infettivo pu diffondersi localmente allanello valvolare
o allendocardio parietale adiacente e alle corde tendinee.
Microscopicamente in fase acuta si riscontra un infiltrato di neutrofili, mentre successivamente
compaiono macrofagi e linfociti.
Clinicamente i sintomi si rendono manifesti dopo 2 settimane dallinfezione. Allinizio ci sono
sintomi aspecifici (febbricola, astenia, anoressia, perdita di peso). Probabile presenza di un soffio
cardiaco. Se il processo infettivo dura per pi di 6 settimane si riscontrano splenomegalia,
ippocratismo digitale, petecchie. In pz. tossici frequente e caratteristica una embolia polmonare
dovuta ad una endocardite che colpisce la tricuspide. In 1/3 dei casi i pz. mostrano anche sintomi
neurologici.
La terapia essenzialmente antibiotica una volta riconosciuto il microrganismo responsabile; se
la valvola per irrimediabilmente danneggiata si deve procedere con la SOSTITUZIONE
VALVOLARE.
Le complicanze pi gravi e comuni sono una TROMBOEMBOLIA SETTICA (il trombo non sterile
e si ha una disseminazione sistemica) e una GN SEGMENTARIA FOCALE.
- Endocardite verrucosa atipica o di Libman Sacks (Prof. Di Tondo + Ascenzi) E una
lesione cardiaca tipica del LUPUS ERITEMATOSO SISTEMICO. Le valvole pi colpite, da sole o
insieme, sono la tricuspide, la mitrale e la polmonare. La malattia caratterizzata dalla presenza
di VEGETAZIONI VERRUCOSE sulle superfici endocardiche che hanno come caratteristica la
capacit di estendersi dallapparato valvolare al versante parietale e alle corde tendinee. Il
tessuto valvolare risulta EDEMATOSO con presenza di infiltrato di linfociti, plasmacellule, istiociti
e caratteristici CORPI EMATOSSILINOFILI. Sono presenti anche aree di necrosi e successive
ulcerazioni che danno origine alle verruche.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
47
Normalmente
questa
malattia
guarisce
senza
cicatrizzazione
e
non
provoca
deficit
funzionale.
-
Endocardite
trombotica
NON
batterica
o
Marantica
(Prof.
Di
Tondo
+
Ascenzi)
caratterizzata
dalla
formazione
di
vegetazioni
STERILI
su
valvole
normali
ma
con
piccole
alterazioni
preesistenti.
Gli
orifizi
valvolari
pi
colpiti
sono
in
ordine
di
frequenza
mitrale,
aortica
e
tricuspide.
Le
vegetazioni
sono
di
tipo
TROMBOTICO
sono
del
tutto
simili
a
quelle
della
endocardite
batterica
(o
infettiva);
differiscono
solo
per
la
ASSENZA
DI
ULCERAZIONI
e
la
ASSENZA
DI
MICRORGANISMI
nelle
vegetazioni.
Spesso
insorge
in
concomitanza
di
carcinomi
o
altre
malattie
debilitanti.
La
patogenesi
non
del
tutto
chiara,
ma
sono
coinvolti
un
AUMENTO
DELLA
CAOGULABILITA
PLASMATICA
e
la
formazione
e
deposizione
di
IMMUNOCOMPLESSI.
Le
rare
complicanze
di
questa
malattia
possono
essere
la
EMBOLIA
o
la
trasformazione
in
endocardite
INFETTIVA.
VIZI
VALVOLARI
ACQUISITI
Gli
esiti
delle
valvulopatie
di
qualsiasi
tipo
ed
eziologia
sono
la
STENOSI
(impossibilit
della
valvola
di
aprirsi
completamente)
e
lINSUFFICIENZA
(impossibilit
di
chiudersi
completamente).
Molto
spesso
questi
due
vizi
sono
presenti
contemporaneamente,
si
parla
cos
di
DOPPIO
VIZIO
VALVOLARE.
La
presenza
di
questi
difetti
causa
alterazione
del
flusso
che
si
manifestano
clinicamente
con
la
produzione
di
SOFFI
CARDIACI.
Le
valvulopatie
acquisite
pi
frequenti
sono:
-
STENOSI
AORTICA
esistono
diverse
cause
che
variano
in
funzione
allet:
nelle
forme
giovanili
le
cause
sono
per
lo
pi
congenite
(displasia
mixoide);
negli
adulti
avviene
tra
il
30-60
anni
e
pu
essere
dovuta
ad
endocardite
fibroplastica
(fusione
delle
commessure),
calcificazione
distrofica,
endocardite
infettiva;
in
et
presenile
tra
i
60-75
anni
la
forma
pi
frequente
dovuta
alla
calcificazione
distrofica
di
un
ostio
congenitamente
bicuspide;
in
et
senile
la
causa
principale
la
calcificazione
distrofica.
La
calcificazione
distrofica
dellostio
aortico
comporta
una
stenosi
serrata
dellorifizio
valvolare.
La
calcificazione
ha
inizio
alla
base
della
cuspide,
a
partire
dalla
tonaca
fibrosa,
e
si
estende
verso
il
margine
di
chiusura,
senza
per
raggiungere
il
bordo
libero
della
valvola.
In
questa
malattia
rispetto
alla
endocardite
fibroplastica
ASSENTE
la
FUSIONE
delle
commessure,
anche
se
la
calcificazione
pu
essere
cos
massiva
da
mascherare
le
commessure
stesse.
Probabilmente
linsorgenza
di
questa
patologia
dovuta
ad
uno
STRESS
MECCANICO
di
lunga
data
(processi
di
usura
e
lacerazione).
Spesso
interviene
su
una
valvola
aortica
bicuspide
congenita.
Clinicamente
la
stenosi
aortica
causa
un
forte
incremento
pressorio
nel
ventricolo
sinistro,
con
IPERTROFIA
CONCENTRICA
e
possibile
ischemia
del
miocardio
ipertrofico
si
pu
avere
quindi
angina
pectoris,
insufficienza
cardiaca
cronica
fino
allo
scompenso.
-
INSUFFICIENZA
AORTICA
pu
essere
dovuta
a
numerose
cause
che
causano
insufficienza
dei
veli
valvolari:
endocardite
fibroplastica
(retrazione
sclerotica
veli),
endocardite
infettiva
(perforazione
veli),
degenerazione
mixoide
dellostio
valvolare.
Altre
volte
pu
essere
dovuta
a
lesione
della
radice
aortica
o
del
setto
infundibolare:
insufficienza
secondaria
a
dilatazione
del
primo
tratto
dellaorta
ascendente
(per
sfiancamento
dovuto
ad
aortite,
aortopatie
degenerative),
aneurisma
dissecante.
Nellinsufficienza
aortica
si
hanno
unIPERTROFIA
ECCENTRICA
con
spiccata
dilatazione
del
ventricolo
sinistro
e
aumento
del
diametro
longitudinale
del
ventricolo
sinistro.
-
STENOSI
MITRALICA
E
dovuta
nel
99%
dei
casi
ad
un
esito
cicatriziale
di
una
endocardite
fibroplastica
di
natura
reumatica.
La
stenosi
interessa
il
piano
valvolare
ed
causata
dalla
FUSIONE
DELLE
COMMISSURE.
Il
ripetersi
di
episodi
di
riparazione
e
di
ricorrenze
della
malattia
producono
alla
fine
una
DIAFRAMMA
FIBROSO
spesso
e
rigido,
con
una
piccola
apertura
a
bocca
di
pesce.
Clinicamente
si
ha
una
spiccata
dilatazione
dellatrio
sinistro
con
fibrosi
dellendocardio
e
ipertrofia
del
miocardio.
E
frequente
la
formazione
di
trombi
nei
due
atri
che
vengono
modellati
by Darkphemt - www.accentosullad.com - Vietata la vendita!
48
dal
flusso
e
diventano
a
forma
circolare
(detti
trombi
a
palla).
Complicanza
frequente
il
distacco
di
emboli.
-
INSUFFICIENZA
MITRALICA
si
pu
avere
uninsufficienza
da
LESIONE
DEI
VELI
(endocardite
fibroplastica,
endocardite
infettiva,
degenerazione
mixoide
con
prolasso)
oppure
per
LESIONE
DELLAPPARATO
TENSORE
o
dellANELLO
VALVOLARE.
Clinicamente
il
ventricolo
sinistro
mostra
ipertrofia
eccentrica
da
sovraccarico
di
volume;
il
ventricolo
destro
mostra
ipertrofia
da
sovraccarico
di
pressione
per
le
ripercussioni
che
si
hanno
sul
piccolo
circolo
(fino
alla
TRICUSPIDALIZZAZIONE
DEL
VIZIO
MITRALICO
insufficienza
mitralica
secondaria
a
vizi
mitrali
gravi).
Degenerazione
mixomatosa
della
valvola
mitrale
(PROLASSO):
una
anomalia
valvolare
in
cui
uno
od
entrambi
i
lembi
valvolari
mitralici
sono
di
consistenza
molle
e
PROLASSANO,
cio
sporgono
come
un
palloncino
nellatrio
sinistro
durante
la
sistole.
Macroscopicamente
le
cuspidi
appaiono
sollevate
in
modo
cupoliforme
verso
latrio
con
laspetto
di
un
PARACADUTE
AL
MOMENTO
DELLATTERRAGGIO
(rigonfio
ma
non
pi
teso).
Le
commessure
sono
ben
incise
e
le
corde
tendinee
hanno
un
aspetto
a
SALSICCIOTTO.
Microscopicamente
c
un
tipico
aumento
della
tonaca
SPONGIOSA,
che
assume
aspetto
MIXOIDE
per
la
presenza
di
abbondante
sostanza
fondamentale
ricca
di
glicosaminoglicani.
La
tonaca
elastica
risulta
ISPESSITA.
Alla
base
della
patologia
c
probabilmente
uno
sviluppo
anomalo
del
tessuto
connettivo:
frequete
infatti
nella
sindrome
di
Marfan.
La
diagnosi
viene
fatta
con
lecocardiografia
e
clinicamente
normalmente
asintomatica;
sono
in
rari
casi
possono
avere
disturbi
come
dolore
toracico,
aritmie,
ansia,
depressione,
ecc.
Caratteristico
il
quadro
clinico
denominato
Sindrome
di
Barlow
che
caratterizzato
dalla
presenza
di
prolasso
in
donne
magre,
con
seno
piccolo
e
ansiose.
Le
complicanze
pi
gravi
sono
endocardite
infettiva,
insufficienza
mitralica,
ictus
o
altre
forme
ischemiche
sistemiche
(per
embolie),
aritmie.
ARTERIOSCLEROSI
(Robbins,
Ascenzi)
E
un
termine
generico
che
indica
ispessimento
e
perdita
di
elasticit
della
parete
arteriosa.
Esistono
tre
quadri
di
arteriosclerosi:
-
ATEROSCLEROSI:
processo
che
colpisce
arterie
di
grosso
e
medio
calibro
e
coronarie.
-
SCLEROSI
CALCIFICA
DELLA
MEDIA
di
MONCKEMBERG:
depositi
calcifici
nelle
arterie
muscolari
in
soggetti
di
et
superiore
a
50
anni.
-
ARTERIOLOSCLEROSI:
processo
che
colpisce
le
piccole
arterie
e
le
arteriole.
Laterosclerosi
la
forma
pi
frequente
ed
importante;
caratterizzata
da
lesioni
intimali
dette
ATEROMI
o
PLACCHE
ATEROMATOSE
e/o
FIBROADIPOSE
che
protrudono
allinterno
del
lume
del
vaso
e
assumono
carattere
ostruente.
Inizialmente
le
lesioni
sono
dette
ELEMENTARI,
ma
col
tempo
vanno
spesso
incontro
a
evoluzione
stenotica
(lesione
COMPLICATA).
La
aterosclerosi
la
malattia
al
primo
posto
nel
mondo
occidentale
per
mortalit
o
come
causa
di
grave
invalidit.
E
molto
diffusa
nei
paesi
occidentali
(Stati
Uniti,
Canada,
paesi
Nord
Europei,
ecc)
mentre
molto
meno
presente
in
Asia,
America
Latina,
Africa.
Italia
occupa
una
posizione
intermedia.
Queste
evidenze
hanno
portato
a
supporre
che
ci
siano
delle
differenze
nel
tipo
di
alimentazione
e
nello
stile
di
vita
piuttosto
che
il
livello
di
industrializzazione
(in
Giappone
infatti
la
malattia
presente
5
volte
in
meno
rispetto
gli
Stati
Uniti!).
I
fattori
di
rischio
per
la
malattia
aterosclerotica
sono:
ETA
le
lesioni
elementari
compaiono
solitamente
i
primi
anni
di
vita,
per
poi
progredire
con
lo
sviluppo
del
soggetto.
Tuttavia
la
malattia
diventa
evidente
in
et
avanzata
quando
causa
danni
agli
organi
periferici.
Una
delle
complicanze
pi
frequenti
e
gravi,
linfarto
miocardico,
si
manifesta
molto
frequentemente
tra
40
e
60
anni.
SESSO
la
malattia
ha
una
netta
predilezione
per
il
sesso
MASCHILE,
infatti
le
donne
risultano
protette
fino
alla
menopausa.
Successivamente,
a
causa
della
riduzione
degli
estrogeni
endogeni,
il
rischio
diventa
pressoch
uguale
in
entrambi
i
sessi.
FATTORI
GENETICI
si
tratta
di
una
ereditariet
POLIGENICA,
dovuta
pi
che
altro
alla
frequente
familiarit
per
malattie
quali
diabete,
ipertensione
e
iperlipidemia.
Nonostante
ci
ci
sono
casi
in
cui
evidente
una
familiarit,
cio
quando
c
una
IPERCOLESTEROLEMIA
FAMILIARE,
malattia
autosomica
dominante
dovuta
a
mutazione
di
un
gene
che
codifica
per
il
recettore
per
le
LDL
by Darkphemt - www.accentosullad.com - Vietata la vendita!
49
IPERLIPIDEMIA uno dei maggiori fattori di rischio per laterosclerosi. In modo
particolare coinvolto il colesterolo (IPERCOLESTEROLEMIA) che in grosse dosi
capace di stimolare la formazione delle lesioni elementari. A parte questo ci sono altri
fattori negativi: trigliceridi e LDL (lipoproteine a bassa densit) le quali trasportano il
colesterolo dal sangue nelle lesioni ateromatose; per contro le HDL (lipoproteine ad alta
densit) hanno un effetto protettivo, veicolando il colesterolo dalle lesioni al fegato.
DIABETE provoca ipercolesterolemia e predispone ad alcune manifestazioni dorgano
della malattia aterosclerotica come cardiopatia ischemica, arteriopatia cronica ostrttiva
degli arti inferiori, ictus. E un fattore di rischio perch liperglicemia causa la
GLICOSILAZIONE delle LDL che ne favorisce laccumulo nella parete arteriosa.
IPERTENSIONE E il maggior fattore di rischio! E dimostrato che lentit dei depositi
lipidici correlata ai livelli di pressione sanguigna e che lipertensione accentua la sintesi
di glicosaminoglicani e proteine di matrice.
FUMO DI SIGARETTA un fattore di rischio dose-dipendente. Lunica evidenza
sperimentale del danno da tabagismo che il fumo blocca i legami crociati
dellELASTINA, rendendo il vaso pi rigido.
ALTRI scarso esercizio fisico, stile di vita competitivo e stressante, obesit,
contraccettivi orali, omocistinuria, dieta.
Attualmente per spiegare leziopatogensi della malattia si ricorre al modello della REAZIONE AL
DANNO: laterosclerosi una risposta infiammatoria cronica della parete arteriosa scatenata da
un danno a carico dellendotelio. La progressione sostenuta dalla continua interazione tra
lipoproteine modificate, macrofagi, linfociti T e i normali costituenti della parete arteriosa.
- RUOLO DEL DANNO ENDOTELIALE: poich le lesioni elementari e precoci si sviluppano su un
endotelio indenne probabile che avvengano una serie di modificazioni anatomo funzionali
come un aumento della permeabilit vascolare, un aumento della adesione leucocitaria e
alterazioni della espressione genica delle cellule endoteliali.
- RUOLO DELLINFIAMMAZIONE linfiammazione medica linizio, la progressione e le
complicanze della malattia. Se lendotelio danneggiato, aumenta lespressione di molecole di
adesione leucocitaria (VCAM-1) sulla sua superficie. A questa si legano monociti e linfociti T: i
monociti migrano per raggiungere lintima (richiamati da chemochine prodotte localmente) dove
si trasformano in macrofagi e si infarciscono di LDL ossidate. I macrofagi secernono IL-1 e TNF
che favoriscono ulteriormente la adesivit leucocitaria e inoltre producono radicali liberi dellO2
(ROS) che ossidano le LDL nelle lesioni. I linfociti T stimolati producono IFN-e linfotossina che
a loro volta stimolano macrofagi e cellule muscolari lisce a proliferare.
- RUOLO DEI LIPIDI: lipercolesterolemia cronica pu portare alla formazione di ROS che
inattivano lNO che i principale fattore endotelio-rilassante; durante la iperlipidemia cronica di
ha accumulo progressivo e in crescendo di lipoproteine nelle zone in cui lendotelio pi
permeabile; il ROS prodotto dai macrofagi causa la ossidazione delle LDL che vengono poi
assunte dagli stessi macrofagi con successiva formazione di cellule schiumose, stimolano la
liberazione di fattori di crescita e citochine, sono tossiche per le cellule endoteliali.
- RUOLO DELLE FIBROCELLULE MUSCOLARI LISCE (CML): le CML migrano dalla media allintima
dove proliferano e secernono componenti della ECM, convertendo la stria lipidica in ateroma
fibroadiposo maturo.
LAmerican Heart Association divide le lesioni aterosclerotiche in 6 categorie:
TIPO 1: INIZIALE
TIPO 2 : STRIA LIPIDICA
Presenza isolata di macchie
chiazzetta giallognola a limiti netti
lipidiche
(
cellule
s
chiumose
che spicca sul colore grigiastro
isolate)
dellintima. Il colorito dovuto
allaccumulo di lipidi e si nota la
presenza di cellule schiumose
infarcite di lipidi e linfociti T. I
lipidi sono essenzialmente
intracellulari.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
50
TIPO 3: INTERMEDIO
TIPO 4: ATEROMA
TIPO 5: FIBROATEROMA
Come il tipo 2 ma con
presenza di lipidi
anche in sede
extracellulare.
Ispessimento intimale rilevato e
focale, a limiti netti, di consistenza
dura e di colorito variabile tra il
bianco perlaceo e il bianco
giallastro. Microscopicamente si
nota accumulo di CML che
sintetizzano matrice e
mononucleati. C deposizione di
materiale collageno e fibre
elastiche; il limite tra intima e
media diviene meno netto.
Evidente accumulo di elementi di
matrice (GAG). Le dimensioni
delle lesioni variano da 0,3 a 1,5
cm e possono essere focali e
sparse, ma con tendenza a
diventare sempre pi numerose.
Ispessimento circoscritto con
dimensioni che variano da pochi
mm a qualche cm di diametro. La
lesione rilevata sul piano
dellintima e causa spesso stenosi
ECCENTRICHE in arterie di
piccolo e medio calibro. La placca
compatta, di colorito che va dal
bianco al grigio-giallastro. La
parte centrale costituita da una
zona molle e giallastra che ha la
consistenza di una poltiglia
(ateroma). Questa zona
circondata da un involucro
fibroso, bianco e di consistenza
dura che va a coprire lateroma,
originando il CAPPUCCIO
FIBROSO. Microscopicamente
lateroma costituito da detriti
cellulari, gocce lipidiche, cristalli
di colesterolo e proteine
plasmatiche. Ai bordi dellateroma
c la costituente cellulare della
placca: macrofagi schiumosi,
linfociti T, CML, cellule giganti
multinucleate. Sono spesso
presenti vasi sanguigni
neoformati. Il cappuccio fibroso
costituito da connettivo collagene
composto dal CML, fibre collagene
ed elastiche e sostanza
fondamentale ricca di GAG.
Generalmente
le
placche
vanno
incontro
a
evoluzione,
aumentando
progressivamente
le
loro
dimensioni
e
spesso
vanno
incontro
a
diverse
complicanze:
TIPO
6:
LESIONI
COMPLICATE
-
CALCIFICAZIONE:
il
calcio
si
deposita
nella
placca
sottoforma
di
lamine
dure
e
friabili
oppure
spesse
e
resistenti
che
stridono
al
taglio
-
ULCERAZIONE:
consiste
nel
distacco
del
cappuccio
ed
esposizione
del
contenuto
dellateroma
al
torrente
circolatorio.
Lulcerazione
pu
essere
preceduta
da
fessurazioni
del
cappuccio.
Lulcerazione
pu
portare
alla
formazione
di
emboli
ateromasici,
perdita
di
consistenza
del
vaso,
sfiancamento
aneurismatico,
spasmo
delle
tonaca
muscolare,
e
trombosi
intra-
placca.
-
EMORRAGIA:
la
ricchezza
di
vasi
neoformati
nella
placca
la
rende
facilmente
predisposta
a
numerose
emorragie
intraplacca.
Se
queste
sono
piccole
lasciano
solo
la
presenza
di
emosiderina
come
segno
della
loro
azione.
Se
invece
sono
molto
gravi
possono
causare
il
rigonfiamento
della
placca
e
di
conseguenza
il
restringimento
critico
del
lume.
Probabilmente
le
emorragie
sono
dovute
a
piccole
fessurazione
del
cappuccio
fibroso
con
conseguente
penetrazione
del
sangue
circolante
allinterno
della
placca.
-
ANEURISMI:
la
placca
colpisce
prima
la
tonaca
media
e
latrofia
muscolare
ed
elastica
che
ne
derivano
causano
sfiancamento
della
parete
e
predisposizione
alla
formazione
di
aneurismi.
- TROMBOSI: la rottura della placca espone
al torrente circolatorio grandi quantit di
fattore tissutale che un potente pro
coagulante. E la complicanza pi temuta e
la gravit varia in base alle sue dimensioni:
pu causare occlusione parziale o
completa del vaso! Normalmente in
seguito alla formazione di un trombo si ha
una vasodilatazione compensatoria, ma in
presenza di placche ateromatose questa
impedita a causa del rilascio da parte delle
LDL ossidate di endotelina che bloccano
lossido nitrico (NO), sostanza
vasodilatatrice.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
51
Le
cellule
endoteliali
possiedono
recettori
per
le
LDL
che
vi
aderiscono
e
attraversano
lendotelio
per
transcitosi
(vescicole
che
si
portano
dallo
spazio
luminare
a
quello
interno
della
cellula).
In
caso
di
ipercolesterolemia
si
realizza
un
DEPOSITO
di
LDL
nella
matrice
dello
spazio
sub-
endoteliale.
Una
volta
accumulate
avviene
la
OSSIDAZIONE
delle
LDL
in
due
tappe:
1)ossidazione
della
sola
componente
lipidica
che
origina
MM-LDL;
2)ossidazione
della
componente
proteica.
Si
formano
cos
LDL
modificate
che
non
sono
riconosciute
e
non
possono
essere
bloccate
dalla
azione
protettiva
delle
HDL
(come
avviene
normalmente).
Le
MM-LDL
sono
in
grado
di
stimolare
lendotelio
e
esprimere
molecole
di
adesione
VCAM-1
e
ICAM-1.
Queste
richiamano
monociti
circolanti,
che
vi
si
legano
e
migrano
nello
spazio
sub-endoteliale,
dove
rilasciano
ROS
e
fattori
chemiotattici
(IL,
TNF)
e
linfociti
T.
I
monociti
circolanti
posseggono
anche
i
RECETTORI
SCAVENGER
(recettori
spazzino)
per
le
LDL
modificate
e
le
inglobano
nel
loro
citoplasma.
Man
mano
che
si
accumulano
al
loro
interno
queste
LDL
modificate,
i
monociti
si
trasformano
progressivamente
in
MACROFAGI
SCHIUMOSI
che
non
possono
lasciare
lintima
(le
LDL
modificate
ne
impediscono
la
migrazione).
Lendotelio
danneggiato
rilascia
fattori
di
crescita
(PDGF,
FGF,
TGF-a)
che
inducono
una
proliferazione
monoclonale
delle
fibrocellule
muscolari
lisce
(CML),
che
normalmente
impedita
dalla
presenza
di
endotelio
integro.
I
fattori
di
crescita
causano:
MIGRAZIONE
delle
CML
dalla
media
allintima,
MODIFICAZIONE
FENOTIPICA
(le
CML
diventano
da
contrattili
a
FAGOCITICHE
e
SINTETIZZANTI;
accumulano
LDL
modificate
diventando
cellule
schiumose
e
rilasciano
GAG,
collagene
ed
elastina);
PROLIFERAZIONE
delle
CML.
Le
CML
sintetizzanti
depongono
matrice
extracellulare
che
insieme
allaccumulo
di
lipidi
e
alla
proliferazione
cellulare
provoca
accrescimento
della
placca.
La
continua
transcitosi
di
lipoproteine
e
la
necrosi
dei
macrofagi
schiumosi
porta
al
progressivo
accumulo
dellateroma,
che
si
sviluppa
al
centro
della
placca
e
spinge
in
periferia
la
componente
cellulare.
Avviene
la
neoformazione
di
vasi
sanguigni
nella
placca.
Da
questo
momento
in
poi
possono
avvenire
fessurazione
e
trombosi
della
placca
e
altre
eventuali
complicanze.
-
SCLEROSI
CALCIFICA
DELLA
MEDIA:
una
malattia
rara
al
di
sotto
dei
50
anni,
ha
una
distribuzione
per
sesso
omogenea
e
predilige
i
soggetti
diabetici.
Colpisce
arterie
muscolari
di
piccolo
e
medio
calibro,
con
predilezione
per
quelle
degli
arti
inferiori.
Si
ha
una
infiltrazione
lipidica
delle
CML
della
tonaca
MEDIA
e
successivamente
la
deposizione
di
sali
di
calcio
limitata
a
questa
tonaca.
Macroscopicamente
le
lesioni
calcifiche
possono
apparire
come
una
LESIONE
CONTINUA
(a
cannello
di
pipa
)o
SEGMENTARIA
(a
trachea
di
pollo).
Microscopicamente
si
nota
che
la
calcificazione
interessa
la
tonaca
media
a
tutto
spessore
e
spesso
contiene
focolai
di
metaplasia
ossea.
Eziologia
sconosciuta.
-
ARTERIOLOSCLEROSI:
colpisce
arterie
di
piccolo
calibro
e
arteriole
ed
caratterizzata
da
peculiari
quadri
morfologici
che
la
distinguono
dalla
aterosclerosi.
E
strettamente
connessa
con
lIPERTENSIONE
ARTERIOSA.
Morfologicamente
si
distinguono
due
forme:
A.
IALINA
il
lume
delle
arteriole
interessate
CONCENTRICAMENTE
ristretto
per
un
aumento
di
spessore
della
parete,
dovuto
al
deposito
di
una
sostanza
elettrondensa
ed
eosinofila
che
imbibisce
tutti
gli
strati.
A
livello
renale
si
manifesta
con
la
nefroangiosclerosi
benigna.
Si
pensa
che
questa
sostanza
sia
dovuta
a
proteine
plasmatiche
filtrate
attraverso
lendotelio.
A.
IPERPASTICA
notevole
ISPESSIMENTO
CONCENTRICO
dellINTERA
PARETE
con
marcata
riduzione
del
lume.
Non
pi
apprezzabile
la
suddivisione
in
tonache
poich
tutti
gli
strati
sono
sostituiti
da
proliferazione
di
CML
e
dalla
produzione
di
fibre
elastiche.
Probabilmente
dovuta
al
passaggio
di
fibrina
nellintima
con
successivo
stimolo
alla
proliferazione
di
CML.
A.
NECROTIZZANTE
colpisce
SOLO
le
arteriole
ed
caratterizzata
da
unINFILTRAZIONE
BRUSCA
della
parete
da
parte
delle
proteine
plasmatiche,
soprattutto
fibrinogeno
che
coagula
in
fibrina
causando
NECROSI
FIBRINOIDE.
La
struttura
della
parete
mascherata
da
questo
infiltrato
e
il
lume
risulta
ristretto
o
ostruito
del
tutto.
Collegata
con
ipertensione
maligna
e
nefroangiosclerosi
maligna.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
52
CUORE
POLMONARE
Ingrandimento
del
ventricolo
dx
causato
da
diverse
malattie
polmonari.
Viene
considerato
patologico
un
ventricolo
dx
con
almeno
5
mm
di
spessore
(in
vita)
e
di
peso
di
almeno
65
g
(allautopsia).
Si
possono
distinguere
cuore
polmonare:
-
ACUTO
causato
spesso
da
embolia
polmonare
o
riacutizzazione
di
cuore
polmonare
cronico
-
CRONICO
causato
da
BPCO,
ipertensione
primitiva
polmonare,
sclerodermia,
fibrosi
interstiziale,
ecc.
Qualunque
sia
la
causa
il
fattore
importante
nella
fisiopatologia
lIPERTENSIONE
POLMONARE
che
causata
soprattutto
da:
riduzione
irreversibile
del
letto
vascolare
(es.
sclerodrmia),
perdita
di
vaste
aree
di
parenchima,
IPOSSIA
ALVEOLARE
che
causa
vasocostrizione
e
ipertrofia
della
muscolatura
liscia.
Laumento
di
pressione
nel
circolo
polmonare
si
ripercuote
sul
ventricolo
dx
che
sar
costretto
a
contrarsi
pi
vigorosamente
per
vincere
una
pressione
maggiore
e
a
lungo
andare
si
ipertrofizza.
Fattore
predisponente
il
fumo.
Clinicamente
i
sintomi
principali
sono
lipotomia,
tosse,
dispnea,
angina,
emottisi,
aritmie,
cianosi.
VASCULITI
(Ascenzi)
Una
precedente
classificazione
suddivideva
le
vasculiti
in
base
alla
tonaca
coinvolta
primitivamente
dalla
flogosi
(endoarteriti,
mesoarteriti,
periarteriti,
panarteriti).
Una
seconda
classificazione
pu
essere
fatta
in
base
alla
eziologia
(infettive
e
immunitarie,
causa
ignota).
Attualmente
si
usa
ordinare
le
vasculiti
per
calibro
del
vaso
colpito:
-
aorta
aortite
luetica;
-
aorta
e
arterie
di
medio
calibro
arterite
a
cellule
giganti
e
di
Takayasu;
-
arterie
di
piccolo
e
medio
calibro
poliarterite
nodosa
e
malattia
di
Kawasaki;
-
arterie
di
piccolo
calibro,
arteriole,
venule
e
vene
granulomatosi
di
Wegener
e
sindrome
di
Churg-Strauss;
-
arterie
piccolo
calibro,
arteriole
e
venule
poliangioite
microscopica
-
arteriole,
capillari
e
venule
porpora
di
Henoch-Schonlein
e
crioglobulinemia
-
capillari
e
venule
vasculite
leucocitoclastica
cutanea.
A
scopo
didattico
si
utilizza
la
classificazione
in
base
alla
eziologia.
Arteriti
INFETTIVE:
A.
Tubercolare
le
arterie
che
si
trovano
comprese
in
un
focolaio
di
flogosi
tubercolare
possono
essere
interessate
dal
granuloma
specifico
che
pu
distruggere
la
parete
vasale;
si
possono
avere
emorragie
e/o
obliterazione
del
lume.
In
altri
casi
si
pu
avere
unendoarterite
obliterante
aspecifica
in
cui
c
una
proliferazione
connettivale
dellintima
con
progressivo
restringimento
del
lume.
A.
Luetica
compare
nello
stadio
terziario
della
malattia
luetica
(o
sifilide).
E
presente
il
granuloma
luetico.
Aortite
Luetica
dovuta
ad
unendoarterite
obliterante
dei
VASA
VASORUM
aortici.
Predilige
il
tratto
ascendente
dellaorta.
Macroscopicamente
il
processo
inizia
a
livello
della
avventizia,
che
risulta
aderente
ai
tessuti
circostanti
e
non
pi
slaminabile
rispetto
alla
media.
Lintima
risulta
RUGOSA
con
aspetto
a
corteccia
dalbero
o
a
scrittura
giapponese
o
a
geroglifici
per
la
presenza
alternata
di
rilievi
bianco
grigiastri
o
giallastri
e
di
depressioni
cicatriziali.
Microscopicamente
tutte
le
tonache
aortiche
risultano
colpite
con
infiltrati,
focolai
di
necrosi
e
piccole
cicatrici
retraenti.
Arteriti
a
patogenesi
IMMUNITARIA
La
maggior
parte
delle
volte
sono
dovute
alla
deposizione
di
IMMUNOCOMPLESSI
(IC)
o
alla
loro
formazione
in
loco.
Gli
IC
sono
dovuti
alla
azione
di
particolari
anticorpi
che
legano
antigeni
in
circolo
o
depositati
e
formano
delle
strutture
uniche
che
possono
depositarsi
sulla
parete
dei
vasi.
Tra
gli
anticorpi
pi
frequentemente
associati
alle
vasculiti
ci
sono
gli
AUTOANTICORPI
ANTICITOPLASMA
DEI
NEUTRIFILI
(ANCA)
che
sono
diretti
contro
la
mieloperossidasi
neutrofila
(P-ANCA,
deposizione
perinucleare),
contro
le
proteasi
citoplasmatiche
(C-ANCA,
deposizione
citoplasmatica).
Altri
anticorpi
importanti
sono
quelli
diretti
contro
le
cellule
endoteliali
(alla
base
del
lupus).
Arterite
a
cellule
giganti
detta
anche
arterite
temporale
o
di
Horton.
E
la
arterite
pi
frequente.
Colpisce
pi
gli
anziani
e
preferisce
leggermente
in
pi
il
sesso
femminile.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
53
Pu interessare qualsiasi arteria, ma predilige le arterie temporali. Morfologicamente si
distinguono 3 varianti:
1) Forma granulomatosa: detta anche tipica. Inizia con fenomeni regressivi nella
lamina limitante interna e successiva reazione granulomatosa con macrofagi e cellule
di Langhans; successivamente arrivano neutrofili, linfociti, plasmacellule ed eosinofili
che invadono intima e media. Lintima va incontro a fibrosi progressiva con riduzione
del lume.
2) Forma NON granulomatosa: atipica. Linfiltrato prevalentemente linfocitario
SENZA cellule di Langhans
3) Forma con proliferazione fibrosa dellintima: scarso numero di mononucleati e
proliferazione di fibrocellule muscolari lisce (CML) con progressiva fibrosi intimale.
Clinicamente ci sono segni LOCALI come dolore e tumefazione locale e conseguenze
ischemiche in base al territorio a valle colpito (se arterie temporali si avr cefalea,
affaticabilit dei muscoli masticatori, disturbi del visus). La sintomatologia sistemica
consiste nella POLIMIALGIA REUMATICA con febbre, calo ponderale, dolori e debolezza
muscolare.
Il GOLD STANDARD per la diagnosi la BIOPSIA della arteria temporale.
Arterite di Takayasu colpisce soprattutto in et giovanile (< 40 anni) ed ha una netta
predilezione per il sesso femminile. La sede preferenziale della lesione laorta a livello
dellarco aortico. Proprio in base alla sede delle lesioni possibile classificare la malattia in
4 tipi:
- I: arco aortico e suoi rami;
- II: porzione discendente toracico e tratto addominale;
- III: misti tra I e II;
- IV: interessamento dellarteria polmonare;
Morfologicamente si presenta come una arterite recidivante con periodo di acuzie e di
quiescenza che si alternano. In fase acuta si notano manicotti linfocitari attorno ai vasa
vasorum, con diffusa estensione dellinfiltrato alla media. Il processo flogistico guarisce e
esita in una fibrosi retraente. Macroscopicamente il tratto di arteria interessato risulta
ispessita con ostruzione allimbocco dei collaterali.
Clinicamente si ha inizialmente febbricola, malessere aspecifico e poi compaiono le prime
manifestazioni ischemiche: ASSENZA DEI POLSI radiali, ipotrofia delle masse muscolari,
alterazioni trofiche degli alveoli dentari, ecc. Non quasi mai mortale, ma fortemente
debilitante.
La diagnosi si raggiunge con la BIOPSIA dellarteria interessata.
Poliarterite nodosa il termine poliarterite si riferisce alla multicentricit del
processo infiammatorio; il termine nodosa si riferisce alla presenza di piccole dilatazioni
aneurismatiche del vaso. La malattia colpisce ogni sesso ed et. I vasi interessati sono le
arterie di medio e piccolo calibro di ogni distretto con preferenza decrescente per rene,
cuore, fegato ed altri.
Morfologicamente si distinguono due fasi:
- FASE ACUTA: deposizione di materiale ialino, ricco di fibrina e immunoglobuline (necrosi
fibrinoide) che distrugge la media o tutta la parete vasale. La necrosi di solito interessa
solo pochi millimetri del vaso. Successivamente compare infiltrato leucocitario attorno alla
necrosi e poi si estende a tutta la parete. In questa fase possono avvenire due complicanze:
la trombosi e la formazione di aneurismi.
- FASE DI GUARIGIONE: linfiltrato diminuisce e la necrosi viene sostituita da fibrosi. Il
vaso assume laspetto di uno spesso cordone fibroso con lume ristretto o obliterato e con
formazione di nodosit esterne a causa dellestensione del processo allavventizia.
Clinicamente la malattia pu avere un decorso acuto o cronico e i sintomi sono molto
aspecifici: esacerbazioni di dolore sullo sfondo di fenomeni generici come febbre, astenia,
neuropatie periferiche, ipertensione, melena, ecc. In circa 1/3 dei casi sono presenti Ag per
epatite B e in 1/5 ci sono gli ANCA.
Per la diagnosi la angiografia utile, ma la certezza si raggiunge con la biopsia.
Granulomatosi allergica o sindrome di Churg-Strauss simile alla poliartrite
nodosa ma associata ad asma bronchiale, ha spesso localizzazione polmonare, c elevata
presenza di eosinofili e di istiociti a palizzata.
Malattia di Kawasaki detta sindrome mucocutanea linfonodale una malattia acuta
febbrile con linfadenopatia ed esantema, accompagnata da unarterite con caratteri
by Darkphemt - www.accentosullad.com - Vietata la vendita!
54
morfologici
sovrapponibili
a
quelli
della
poliarterite
nodosa
ma
con
particolare
predilezione
per
le
arterie
coronarie.
E
molto
frequente
in
Giappone
e
colpisce
soprattutto
i
bambini
(<
4
anni).
I
vasi
pi
colpiti
sono
i
grossi
rami
coronarici
subepicardici
e
in
alcuni
casi
anche
arterie
ascellari,
iliache,
renali,
mammarie.
Morfologicamente
larterite
si
manifesta
con
uninfiltrazione
di
granulociti
neutrofili
e
di
mononucleati.
La
flogosi
transmurale
e
come
complicanze
si
possono
avere
trombosi
del
lume
o
di
aneurismi.
Sul
versante
luminale
si
pu
sviluppare
iperplasia
intimale.
In
fase
acuta
il
cuore
pu
mostrare
un
quadro
di
miocardite
o
endocardite.
Possibile
lo
sviluppo
di
infarto
del
miocardio.
Clinicamente
la
malattia
si
manifesta
come
un
episodio
febbrile
persistente
in
un
bambino
che
manifesta
congestione
della
congiuntiva,
lingua
a
fragola,
linfadenopatia
e
esantema
maculopapuloso.
Probabilmente
lagente
eziologico
della
malattia
infettivo
e
i
soggetti
colpiti
mostrano
spesso
unalterazione
del
recettore
dei
linfociti
T.
Poliangite
microscopica
detta
anche
vasculite
leucocitoclastica
o
da
ipersensibilit.
Colpisce
le
arteriole,
i
capillari,
venule
e
glomeruli
renali.
Le
lesioni
pi
caratteristiche
sono
a
livello
cutaneo
dove
compaiono
PAPULE
EMORRAGICHE
(porpora
palpabile),
mentre
altre
sedi
sono
la
mucosa
del
tubo
digerente
(ematemesi),
del
polmone
(emottisi),
del
cervello,
del
rene
(glomerulonefrite
necrotizzante),
del
cuore
e
del
muscolo
scheletrico.
Pu
manifestarsi
come
malattia
primitiva
o
secondaria
ad
altre
patologie
(crioglobulinemia,
sindrome
di
Henoch-Schonlein,
ecc.).
Microscopicamente
si
nota
necrosi
fibrinoide
di
piccoli
vasi
con
rigonfiamento
dellendotelio,
infiltrazione
della
parete
e
del
connettivo
da
parte
di
neutrofili.
E
caratteristica
la
presenza
di
detriti
nucleari
per
cario
ressi
dei
neutrofili
(LEUCOCITOCLASIA).
Molto
spesso
nel
siero
si
trovano
P-ANCA.
Granulomatosi
di
Wegener
una
malattia
consistente
in
una
TRIADE
di
lesioni:
GRANULOMI
NECROTIZANTI
+
VASCULITE
NECROTIZZANTE
+
GLOMERULITE
NECROTIZZANTE.
La
malattia
colpisce
pi
i
giovani
adulti,
e
leggermente
pi
il
sesso
maschile.
Le
lesioni
si
localizzano
preferenzialmente
nel
distretto
otorinolaringoiatrico,
nel
polmone
e
nel
rene.
I
granulomi
mostrano
vaste
aree
di
necrosi
ischemica
circondate
da
un
infiltrato
di
linfociti,
plasmacellule,
neutrofili
e
cellule
giganti
di
Langhans.
Microscopicamente
molto
simile
alla
tubercolosi;
macroscopicamente
pu
essere
facilmente
confuso
con
una
neoplasia
maligna.
La
vasculite
interessa
arterie
e
vene
di
piccolo
calibro
ed
il
microcircolo
con
necrosi
fibrinoide.
La
diagnosi
affidata
alla
biopsia,
ma
utile
anche
la
ricerca
di
C-ANCA.
Tromboangioite
obliterante
o
morbo
di
Burger
panangioite
aspecifica
ad
eziologia
ignota
con
incidenza
molto
limitata
nei
paesi
occidentali
e
pi
significativa
nei
paesi
orientali.
Leziologia
sconosciuta
ma
considerato
fattore
predisponente
il
FUMO
DI
SIGARETTA.
La
patogenesi
probabilmente
immunitaria:
sono
stati
evidenziati
un
aumento
del
fattore
C4
e
autoanticorpi
antielastina.
La
malattia
colpisce
soggetti
GIOVANI
+
SESSO
MASCHILE
+
FORTI
FUMATORI!
Morfologicamente
la
malattia
interessa
le
arterie
di
piccolo
e
medio
calibro.
E
presente
un
infiltrato
parietale
della
media
e
avventizia
da
parte
di
cellule
giganti,
cellule
epitelioidi,
leucociti.
Sono
interessati
anche
vene
e
linfatici.
Clinicamente
caratterizzata
da
un
decorso
a
pousss
(cio
sintomatologia
caratterizzata
da
fasi
di
remissioni
parziali
e
complete
alternate
a
fasi
sintomatiche).
I
sintomi
e
segni
pi
comuni
sono:
esordio
spesso
con
lesioni
trofiche
digitali,
dolori
a
riposo,
claudicatio
di
piede,
parestesie
e
ipotermie,
colorito
rosso
cianotico
dei
piedi.
Non
sono
interessate
le
grandi
arterie.
La
diagnosi
si
pu
raggiungere
con
la
ANGIOGRAFIA
che
mostra
laspetto
caratteristico
degli
alberi
arterioso
che
appaiono
come
un
albero
spoglio
per
la
mancanza
di
circoli
collaterali.
ANEURISMI
(Prof.
Bianco
+
Ascenzi)
Si
intende
per
aneurisma
una
dilatazione
patologica
e
irreversibile
di
un
tratto
pi
o
meno
circoscritto
di
unarterie
dovuto
ad
indebolimento
di
parete
(soprattutto
della
tonaca
media).
Esistono
molte
classificazioni
diverse:
-
Eziologica:
Cause
degenerative
aneurismi
aterosclerotici.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
55
Cause infettive aneurisma luetico; pu colpire ogni distretto corporeo.
Cause infiammatorie da immunocomplessi, da panartrite nodosa.
Cause congenite aneurismi a bacca del poligono di Willis
Cause traumatiche molto rare, per lo pi in caso di arterie poste vicino a segmenti
ossei
- Patogenesi formale:
Aneurismi VERI in seguito a progressiva distensione di TUTTI i costituenti della
parete. Il cediemento della parete arteriosa dovuta alla perdita dellequilibrio tra la
spinta meccanica del sangue (pressione laterale che aumenta in corrispondenza di una
dilatazione del condotto) e la resistenza di parete (punti in cui la parete pi cedevole).
La tonaca MEDIA notevolmente assottigliata perci tutta la parete del vaso ne risente e
risulta essere molto sottile e quindi pi debole. A volte invece la parete pu essere
ispessita, ad esempio a causa della stratificazione di trombi sullintima
Aneurismi FALSI detti anche pseudoaneurismi e sono caratterizzati da un
EMATOMA INTRAMURALE: in questo caso la parete della sacca neoformata e le
tonache dellarteria non partecipano alla sua delimitazione. Si formano solitamente in
seguito a traumi o protesi.
Aneurismi DISSECANTI colpiscono le arterie di grosso calibro. Avvengono per
infiltrazione emorragica e dissociazione dei fasci muscolo-elastici della media, che si
lacera e permette lingresso di sangue tra gli strati di parete.
- Anatomica:
Fusiformi interessano lintera circonferenza del vaso, la dilatazione NON
improvvisa, lunghezza limitata con brusco passaggio da aneurisma a parete normale.
Cilindrici interessano lintera circonferenza del vaso, sono ESTESI per un lungo tratto.
Sacciforme coinvolge solo un tratto della circonferenza di un vaso, hanno forma
grossolanamente sferica che comunica con il lume tramite un COLLETTO.
Navicolari quando c la dilatazione di della circonferenza del vaso; prende questo
nome dal fatto che in sezione assomiglia al profilo di una nave.
A Bacca sono piccoli aneurismi (poco pi di 1 cm) di tipo sacciforme.
Cirsoidei si hanno dilatazioni e restringimenti alternati del vaso, che assume quindi
un aspetto a cavaturaccioli. Sono molto rari.
Aneurismi degenerativi: hanno solitamente forma navicolare. Il distretto preferenziale laorta
addominale (precisamente aorta lombare, tra limbocco delle renali e la biforcazione iliaca).
Colpiscono soprattutto soggetti anziani (> 60 aa) e di sesso maschile. Il fattore predisponente
fondamentale la malattia aterosclerotica. Possono rimanere asintomatici fino alla rottura.
Laneurisma tipico di tipo degenerativo quello ATEROSCLEROTICO; microscopicamente
lintima risulta disseminata di placche fibroateromatosiche, in genere ulcerate e con trombi
sovrapposti. La media atrofica con distruzione della componente muscolare liscia ed elastica.
Lavventizia mostra un infiltrato linfocitario.
Le complicanze pi importanti sono la TROMBOSI che pu causare occlusione ed ischemia a valle
del territorio colpito. Se un trombo occlude gli osti delle iliache comuni si potr avere ischemia
cronica degli arti inferiori e/o Sindrome di Leriche (classica tride di sintomi: claudicatio di gluteo
costante e di lunga marcia + impotenza coeundi negli uomini + assenza di entrambi i polsi
femorali). Se si distaccano piccoli EMBOLI si potranno avere fenomeni di ischemia acuta con
infarto del territorio a valle con necrosi e gangrena delarto inferiore (solitamente arteria tibiale
e del piede). La complicanza pi temibile comunque la ROTTURA che pu portare a morte
velocemente (emoperitoneo).
Aneurismi infettivi: LUETICO: in passato era la forma pi frequente di aneurisma aortico,
mentre oggi la pi rara. La sifilide (o lue) una malattia che si sviluppa in 3 fasi: nella fase
PRIMARIA, che si ha inseguito al contagio diretto, si manifestano lesioni a livello della sede del
contatto. E una fase reversibile che tende a guarire spontaneamente. La fase SECONDARIA di
tipo sistemico e si manifesta con la comparsa di RASH CUTANEO sui palmi delle mani e sulle
piante dei piedi; infine la fase TERZIARIA si manifesta con lesioni al SNC e allapparato
circolatorio. Laneurisma si sviluppa solitamente nellaorta toracica e pu essere di tipo fusiforme
o sacciforme. Si manifestano spesso con sintomi compressivi a carico del mediastino, del rachide
dorsale, dello sterno, della trachea, del bronco sinistro, dellesofago (disfagia) e del nervo
ricorrente (disfonia).
A carico dellapparato cardiovascolare la malattia luetica causa sia di aneurismi sia di
INSUFFICIENZA AORTICA: entrambi dovuti alla aortite luetica. Si ha la formazione di un
by Darkphemt - www.accentosullad.com - Vietata la vendita!
56
granuloma
ricco
in
plasmacellule
(detto
GOMMA)
che
invade
i
vasa
vasorum
causando
una
endoarterite
obliterante
con
conseguente
ischemia
della
media
e
della
avventizia.
La
parete
aortica
diventa
pi
rigida
e
pi
suscettibile
alla
malattia
aterosclerotica.
Linsufficienza
aortica
dovuta
alla
invasione
della
valvola
da
parte
della
flogosi
aortitica
e
alla
secondaria
retrazione
finale
del
tessuto
colpito.
Le
cuspidi
valvolari
si
saldano
a
livello
delle
commessure
e
i
lembi
si
accorciano
e
assumono
aspetto
a
bordi
smussi
e
arrotondati.
Unaltra
causa
di
insufficienza
aortica
la
dilatazione
dellostio
aortico
con
secondaria
insufficienza
della
valvola.
Altre
complicanze
importanti
sono
la
frequente
associazione
con
ANGINA
PECTORIS
(stenosi
dellimbocco
delle
arterie
coronarie),
compressione
atrio
destro
e/o
arteria
polmonare.
Lintima
appare
RUGOSA,
con
aspetto
a
corteccia
dalbero
o
a
scrittura
giapponese
o
a
geroglifici
per
la
presenza
alternata
di
rilievi
bianco-grigiastri
o
giallastri
e
di
depressioni
cicatriziali.
La
rottura
dellaneurisma,
in
base
alla
sua
localizzazione,
pu
causare
emorragia
in
sedi
diverse
(pericardio,
mediastino,
vie
aeree,
esofago,
cavo
pleurico).
Aneurisma
dissecante
dellaorta:
non
si
tratta
di
un
aneurisma
vero
e
proprio
ma
di
un
EMATOMA
che
disseca
la
media
del
vaso
e
si
apre
strada
verso
lintima
o
la
avventizia.
La
malattia
colpisce
entrambi
i
sessi
in
et
giovane,
mentre
predilige
in
sesso
maschile
in
et
avanzata.
La
lesione
limitata
per
lo
pi
alle
arterie
elastiche:
AORTA
e
sue
principali
collaterali.
In
questa
patologia
si
verifica
quindi
la
penetrazione
del
torrente
circolatorio
nello
spessore
della
parete
del
vaso.
Il
fattore
scatenante
solitamente
lIPERTENSIONE,
ma
a
pu
essere
anche
n
trauma
o
uno
sforzo
fisico.
Le
condizioni
predisponenti
sono
invece
una
serie
di
condizioni
morbose
accomunate
sotto
la
sigla
di
AORTOPATIA
DEGENERATIVA,
cio
tutte
quelle
condizioni
accomunate
dalla
assenza
di
fenomeni
infiammatori
e
dalla
presenza
di
fenomeni
degenerativi
della
MEDIA
aortica,
che
predispongono
il
vaso
allo
sfiancamento
a
alla
dissecazione.
Trea
queste
affezioni
le
pi
importanti
sono:
sindrome
di
Marfan,
sindrome
di
Ehlers-Danlos
(in
entrambe
ci
sono
difetti
ereditari
del
connettivo),
malattia
di
Erdheim.
Morfologicamente
ci
sono
2
elementi
fondamentali:
DISSECAZIONE
DELLA
MEDIA
alla
base
di
tutto
c
lematoma
intramurale
che
disseca
la
media
a
livello
del
territorio
di
irrorazione
dei
vasa
vasorum.
Lematoma
pu
causare
una
DILATAZIONE
del
profilo
aortico
o
un
RESTRINGIMENTO
del
lume.
Il
sangue
dal
torrente
circolatorio
penetra
tra
gli
strati
aortici
attraverso
un
FORO
DI
INGRESSO
e
poi
procede
scollando
progressivamente
la
media
dagli
strati
adiacenti.
Una
utile
classificazione
quella
di
DEBACKEY:
-
TIPO
I
=
dissecazione
interessante
tutta
laorta
a
partire
dalla
porzione
ascendente
dellarco
aortico.
-
TIPO
II
=
coinvolge
solo
la
porzione
ascendente
dellarco.
-
TIPO
III
=
risparmia
il
tratto
ascendente
ma
si
estende
dalla
porzione
discendente
del
tratto
fino
allaorta
addominale.
Lungo
il
decorso
della
dissecazione,
lematoma
COMPRIME
limbocco
dei
collaterali
aortici.
Spesso
la
dissecazione
porta
a
rottura
esterna
dellaorta,
ma
in
alcuni
casi
possibile
che
la
raccolta
ematica
intramurale
possa
riconnettersi
con
il
LUME
AORTICO
tramite
un
by Darkphemt - www.accentosullad.com - Vietata la vendita!
57
FORO DI RIENTRO detto BRECCIA: in questo caso si forma un secondo canale
permanente allinterno della parete aortica che avvolge e costeggia il lume primitivo
originale. Con il passare del tempo questo secondo canale si endotelizza.
BRECCIA una lacerazione dellintima o della avventizia con conseguente ingesso o
uscita di sangue nella o dalla cavit dissecata.
La breccia INTIMALE fa comunicare lematoma con il LUME dellaorta ed considerata
come il punto di ingresso della dissecazione. La breccia intimale si forma soprattutto in
DUE PUNTI DI FLESSO dellarco aortico (tratto ascendente al di sopra delle semilunari,
porzione discendente al di sotto del legamento arterioso). La breccia intimale pu essere
LINEARE (a taglio di rasoio), TRASVERSALE, RAMIFICATA.
La breccia AVVENTIZIALE porta alla fuoriuscita di sangue (porta duscita) e si realizza
una emorragia spesso fatale. Questa breccia si sviluppa per lo pi nel tratto
intrapericardico (emopericardio), intramediastinico (emotorace), addominale
(emoperitoneo).
Clinicamente i sintomi pi importanti sono dolore trafittivo retro sternale con irradiazione alla
schiena. Difficile la diagnosi differenziale con linfarto del miocardio (la pressione arterioa alta
in caso di aneurisma e bassa in caso di infarto)! Le conseguenze meccaniche della dissecazione
possono essere insufficienza aortica e stenosi dellimbocco dei collaterali per continuazione della
dissecazione a coronarie (infarto miocardico), carotidi (ictus), arterie intestinali (angina
abdominis), arterie renali (insufficienza renale), ecc.
Malattie collegate alla dissecazione aortica (aortopatie degenerative):
- Sindrome di MARFAN causata da unanomalia della fibrillina, una proteina che reagisce
con elastina e collagene. Le fibre elastiche si ramificano e possono formare una rete
tridimensionale in cui si forma una SPUGNA di elastina (come avviene nella parete delle arterie
pi elastiche come laorta). Lassenza di fibrillina causa la mancata organizzazione in polimeri
della elastina. I soggetti affetti sono ALTI, MAGRI con CORPO SOTTILE (leptosomici) e OSSA
SOTTILI (leptoschelici), con DITA LUNGHE e SOTTILI con spiccata flessibilit (aracnodattilia). Le
lesioni vascolari presenti nellaorta sono dovute alla frammentazione diffusa delle fibre elastiche
della tonaca media con accumuli di sostanza fondamentale mixoide.
- Sindrome di Ehrles-Danlos esistono 11 tipi e 7 sottotipi; il tipo che interessa la malattia
vascolare il tipo IV, caratterizzato da una mutazione del COLLAGENE III che partecipa alla
regolazione della lunghezza delle fibre collagene. Laorta si rompe a livello della giunzione tra
media e avventizia.
- Malattia di Erdheim o medionecrosi cistica idiopatica la lesione consiste in: rarefazione
delle fibre elastiche + un accumulo di glicosaminoglicani + medionecrosi (presenza di una banda
nella tonaca media in cui sono scomparse le fibrocellule muscolari lisce. Predilige in sesso
maschile e aumenta progressivamente con let. Probabilmente dovuta a un restringimento dei
vasa vasorum con successiva ischemia dei territori a valle. Il processo simile a una calza di
nylon che si smaglia e va quindi tende a peggiorare progressivamente: anche laorta diventa
SMAGLIABILE ed in seguito ad un secondo insulto (come lipertensione) pu rompersi.
Aneurismi a BACCA delle arterie cerebrali: sono macroscopicamente simile a piccole bacche
rosse che sporgono dai rami dellalbero arterioso. Si riscontrano per lo pi in giovani adulti e in
circa il 20% dei casi sono multipli. Colpiscono le arterie della base cerebrale soprattutto a livello
dei punti di biforcazione o gli angoli dellEPTAGONO (o poligono) di WILLIS. Sedi preferenziali
sono langolo tra arteria cerebrale anteriore e comunicante anteriore, tra carotide interna e
comunicante posteriore, prima biforcazione della cerebrale media. La arteria cerebrale media
detta anche arteria di CHARCOT e a questo livello si formano dei MICROANEURISMI detti
aneurismi di Charcot-Bouchard che sono grandi quanto una capocchia di spillo. Essi sono
dovuti ad ipertensione. La loro parete costituita solo da tonache media e avventizia. Se questi
aneurismi si rompono si ha lo sfacelo dellemisfero cerebrale, perch causano imponente
emorragia cerebrale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
58
Sono
aneurismi
di
tipo
sacciforme
che
crescendo
tendono
a
innicchiarsi
nel
contesto
della
sostanza
nervosa.
La
parete
aneurismatica
estremamente
sottile
e
va
spesso
incontro
a
rottura.
Si
pensava
prima
che
questo
tipo
di
aneurisma
fosse
dovuto
a
una
predisposizione
genetica,
mentre
oggi
si
ritiene
che
sia
la
conseguenza
dellipertensione
su
arterie
che
gi
di
per
se
hanno
una
tonaca
media
sottile.
Laneurisma
preceduto
dallatrofia
della
media
di
un
segmento
di
arteria.
Clinicamente
i
sintomi
variano
in
base
ala
sede
in
cui
avviene
la
rottura
e
la
conseguente
emorragia.
FLEBOTROMBOSI
Occlusione
trombotica
delle
vene,
ad
evoluzione
lenta
si
instaura
indipendentemente
da
una
lesione
infiammatoria
del
vaso.
La
conseguenza
pi
grave
la
possibilit
di
un
distacco
di
particelle
di
trombo
che
agiscono
in
senso
embolizzante.
Eziopatogenesi:
I
fattori
che
predispongono
alla
trombosi
venosa
profonda
si
possono
sintetizzare
nella
Triade
di
Virchow:
-
IPERCOAGULABILITA'
(incremento
della
viscosit
del
sangue)
-
RIDUZONE
DEL
FLUSSO
EMATICO
(stasi)
-
DANNO
ENDOTELIALE
(modificazione
della
parete
vascolare)
Anatomia
patologica:
Il
punto
di
partenza
a
livello
delle
vene
comunicanti
della
pianta
del
piede
e
del
polpaccio,
sono
costituiti
da
un
fitto
reticolo
fibrinoso.
Il
trombo
aderisce
con
la
sua
base
a
livello
di
una
vena
comunicante,
mentre
la
sua
coda
oscilla
nel
flusso
della
vena
profonda.
Da
qui
pu
bastare
un
movimento
dell'arto
o
una
brusca
variazione
del
flusso
perch
il
trombo
si
stacchi
e
lungo
la
vena
illiaca
e
la
cava
vada
a
tamponare
l'arteria
polmonare
e
provochi
un'embolia
polmonare.
Segni
e
sintomi:
-
Dolore
violento
ad
un
polpaccio
o
ad
un
piede
-
Viene
risvegliato
dalla
pressione
del
polpaccio
o
dalla
flessione
del
piede
-
Modesto
edema
del
piede
e
dei
malleoli
Phlegmasia
coerulea
dolens
E'
una
forma
di
flebotrombosi
con
caratteristiche
peculiari:
-
colpisce
l'arto
inferiore.
-
dovuta
all'occlusione
massiva
dell'asse
venoso
principale
illiaco-femorale.
-
50
%
dei
casi
evolve
in
gangrena
(o
cancrena:
necrosi
pi
o
meno
estesa
di
tessuti
o
di
organi).
La
diffusa
trombosi
venosa
determina
abbondante
trasudazione
plasmatica
con
riduzione
del
gradiente
pressorio
tra
sangue
arterioso
ed
interstizio
con
possibile
ischemia.
Trattamento:
Riposo
a
letto,
Antiaggreganti,
Anticoagulanti,
Trombectomia.
TROMBOFLEBITI
Occlusione
delle
vene,
ad
insorgenza
improvvisa
in
seguito
ad
una
lesione
infiammatoria
della
parete
vasale.
Il
trombo
quasi
sempre
composto
da
materiale
settico.
Eziopatogenesi:
La
causa
sempre
infettiva.
I
germi
circolanti
possono
giungere
allendoltelio
dei
vasi,
possono
provenire
dalla
vena
colpita
o
per
contiguit.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
59
Anatomia
patologica:
I
vasi
pi
colpiti
sono
quelli
degli
arti
inferiori,
sia
quelli
superficiali
che
quelli
profondi.
Segni
e
sintomi:
Possiamo
avere
quattro
quadri
clinici:
-
Flebite
varicosa
Interessa
quasi
sempre
la
grande
safena.
E'
palpabile
e
dolente
ma
non
provoca
ne
edemi,
ne
emboli.
-
Flebite
settica
Pu
sorgere
dopo
malattie
setticemiche,
colpisce
la
vena
femorale
sinistra,
causa
ostruzione
dei
vasi
venosi
profondi
e
si
manifesta
con
edema
ulcere
e
varici.
-
Tromboflebite
migrante
Presenta
focolai
segmentari
superficiali
e
si
manifesta
con
un
cordone
duro
ed
iperemico.
-
Phlegmasia
alba
dolens
Insorge
dopo
un
parto
o
un
aborto.
Si
manifesta
con
uno
stato
sub-febbrile
e
tachicardia,
parestesia
e
crampi
dell'arto
interessato.
Diagnosi
Per
la
vena
profonda
pi
difficile
perch
non
si
palpa
al
tatto
i
segni
sono:
-
Edema,
cianosi,
febbre
e
leucocitosi
Gli
esami
eletti
sono:
Ecodoppler
e
flebografia
Trattamento:
Terapia
antibiotica,
Riposo,
Anticoagulanti.
CARDIOPATIE
CONGENITE
Si
tratta
di
anomalie
strutturali
presenti
alla
nascita.
Le
anomalie
della
struttura
e
della
funzione
cardiaca,
presenti
al
momento
della
nascita,
riguardano
l1
per
mille
dei
nati
vivi.
La
maggior
parte
di
questi
raggiunge
let
adulta
grazie
alle
cure
ricevute.
Lincidenza
aumenta
se
si
ha
un
parente
affetto
di
primo
grado
e
se
la
madre
diabetica
(macrosomia
fetale).
Nellincidenza
non
si
possono
valutare
efficacemente
quelle
malformazioni
gravi
che
causano
la
morte
fetale
o
laborto,
e
nemmeno
quelle
asintomatiche.
Circa
il
25%
di
queste
malformazioni
si
associano
anche
a
patologie
extracardiache.
Nel
90%
dei
casi
risulta
sconosciuta.
Fattori
genetici:
Mucopolisaccaridosi,
S.
di
Marfan,
S.
di
Elelrs-Danlos,
Trisomie
21,
18,
15
Fattori
materni:
alcolismo,
diabete,
LES,
fumo
e
anche
infezioni
materne
(rosolia
e
toxoplasmosi)
Farmaci:
talidomide,
morfina,
litio,
ormoni
sessuali,
radiazioni,
Molte
malattie
che
sono
asintomatiche
e
benigne
nel
corso
dellinfanzia
diventano
successivamente
gravi
e
invalidanti
con
il
progredire
allet
adulta.
Alcune
connessioni
sono
frequentemente
associati
alle
malattie
cardiovascolari
congenite:
Ipertensione
polmonare:
associata
a
varie
cardiopatie,
si
ritiene
abbia
una
genesi
prevalentemente
emodinamica,
a
causa
dellincremento
del
flusso
ad
alta
pressione
al
circolo
polmonare.
In
particolare
in
presenza
di
un
grosso
shunt
sinistra
destra,
il
circolo
polmonare
si
ipertrofizza
e
assume
delle
condizioni
di
resistenza
maggiore,
tale
da
provocare
linversione
dello
shunt
(sindrome
di
Eisenmenger)
Eritrocitosi:
causata
dalla
ipossiemia
cronica,
spesso
provoca
sindrome
da
iperviscosit
e
trombosi,
e
a
volte
si
deve
ricorrere
al
salasso
di
500
ml
di
sangue
intero
in
45
min
e
reinfusione
di
pari
quantit
di
soluzione
fisiologica.
In
tutti
i
soggetti
con
cardiopatia
congenita
indicata
la
profilassi
antibiotica
dellendocardite
infettiva
quando
vi
sia
un
substrato
cardiovascolare
adatto
e
la
presenza
di
un
focolaio
setticemico.
Massima
attenzione
alligiene
dentale
e
cutanea.
Esercizio
fisico
da
evitare
assolutamente
nei
pazienti
con
disfunzione
ventricolare
sinistra
e
anche
i
quelli
con
shunt
sinistro
destro,
nei
quali
la
caduta
delle
resistenze
sistemiche
provocata
dallesercizio
fisico
pu
provocare
linversione
temporanea
dello
shunt
con
gravi
conseguenze
nellossigenazione
del
sangue
e
dei
tessuti.
Le
malformazioni
pi
frequenti
sono:
difetto
del
setto
interventricolare
difetto
del
setto
interatriale
persistenza
del
dotto
arterioso
di
Botallo
tetralogia
di
Fallot
coartazione
aortica
Classificazione
Possono
essere
classificate
in
4
gruppi
in
base
alle
alterazioni
funzionali
che
comportano:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
60
Shunt
SX
DX:
dette
anche
non
cianogene
con
shunt.
Sono
caratterizzate
dallassenza
di
cianosi
fino
allinsorgenza
della
sindrome
di
Eisenmenger.
Queste
malattie
sono:
perviet
del
setto
interatriale,
perviet
del
setto
interventricolare,
perviet
del
dotto
di
Botallo.
Shunt
DX
SX:
dette
anche
cianogene
con
shunt,
sono
caratterizzate
dalla
cianosi
precoce
e
sono
molto
gravi.
Tetralogia
di
Fallot,
Tronco
Arterioso
comune,
Atresia
della
tricuspide
(malattia
dotto
dipendente)
Malformazioni
ostruttive:
dette
anche
non
cianogene
senza
shunt,
non
provocano
cianosi
mai
e
sono
caratterizzate
dalla
ostruzione
del
tratto
di
efflusso
dellaorta
o
della
polmonare
(pi
raramente).
Atresia
dellaorta,
Atresia
della
polmonare,
Coartazione
aortica.
Malposizioni:
dette
anche
cianogene
senza
shunt,
provocano
cianosi
ma
senza
un
flusso
fra
destra
e
sinistra.
Lunica
condizione
del
genere
la
trasposizione
dei
grossi
vasi.
CARDIOPATIE
NON
CIANOGENE
CON
SHUNT
La
presenza
di
uno
shunt
fra
sinistra
e
destra
non
provoca
il
mescolamento
del
sangue
arterioso
con
quello
venoso.
Ma
il
ventricolo
destro
viene
sottoposto
ad
uno
sforzo
notevole
e
ad
un
sovraccarico
pressorio
che
ne
provoca
lipertrofia
e
soprattutto
si
crea
ipertensione
polmonare,
sia
attiva
che
passiva.
Abbiamo
quindi
due
condizioni
distinte
che
producono
un
aumento
di
pressione
nel
ventricolo
destro:
Lipertrofia,
che
nasce
come
risposta
al
sovraccarico
e
comporta
una
riduzione
del
volume
e
della
complience
ventricolare,
e
una
stenosi
del
tratto
di
efflusso
della
polmonare
Lipertensione
polmonare,
che
per
il
fenomeno
dello
sbarramento
precapillare
(ipertensione
attiva
di
Condorelli,
con
ipertrofia
della
muscolare
delle
arteriole
polmonari
e
vasocostrizione)
provoca
un
ulteriore
ostacolo
allefflusso
polmonare.
A
questo
punto
la
via
di
efflusso
dal
ventricolo
DX
a
minor
resistenza
diventa
proprio
quella
dello
shunt,
e
quindi
si
crea
un
inversione
del
flusso
con
mescolamento
del
sangue
venoso
con
quello
arterioso.
Naturalmente
questa
inversione
avviene
gradualmente
nellarco
di
anni.
Ma
quando
si
verifica
questo,
gli
effetti
della
cardiopatia
sono
considerati
irreversibili,
ed
essenziale
un
intervento
precoce.
Difetti
del
setto
interatriale
(DIA)
Da
non
confondersi
con
il
forame
ovale
pervio,
che
interessa
1/3
dei
pazienti
ma
che
non
ha
significato
clinico
in
assenza
di
una
notevole
pressione
nellatrio
destro.
Sepimentazione
atriale:
la
sepimentazione
degli
atri
avviene
verso
la
fine
della
4
settimana.
Sul
tetto
dellatrio
primitivo
comincia
a
formarsi
una
sottile
lamina
divisoria
denominata
septum
primum
che
cresce
verso
il
basso
fino
a
raggiungere
i
cuscinetti
endocardici.
I
due
atri
rimangono
in
comunicazione
attraverso
una
apertura
denominata
ostium
primum
che
si
chiude
del
tutto
durante
la
6
settimana.
Prima
che
ci
avvenga
per
nella
parte
superiore
del
septum
primum
compare
una
apertura
detta
ostium
secundum
che
permette
al
sangue
di
continuare
a
fluire
dallatrio
di
destra
(dove
nel
circolo
fetale
la
pressione
maggiore)
nellatrio
di
sinistra
anche
dopo
la
chiusura
dellostium
primum.
Successivamente
a
destra
del
septum
primum
si
forma
una
seconda
lamina
divisoria
denominata
septum
secundum
che
si
dirige
verso
i
cuscinetti
endocardici
e
forma
una
seconda
apertura
chiamata
forame
ovale.
Lostium
secundum
ed
il
forame
ovale
sono
sfalsati
tra
di
loro
perci
il
sangue
pu
continuare
a
fluire
dallatrio
di
destra
a
quello
di
sinistra
soltanto
finch
la
pressione
atriale
a
destra
maggiore,
in
quanto
il
septum
secundum
rigido,
ma
il
primo
invece
molle
e
pu
essere
disteso
da
questa
pressione.
Alla
nascita
laumento
del
flusso
polmonare
e
linterruzione
del
flusso
placentare
determinano
linversione
del
gradiente
pressorio
tra
i
2
atri,
perci
laumentata
pressione
dellatrio
di
sinistra
spinge
il
septum
primum
contro
il
septum
secundum
formando
una
parete
divisoria
priva
di
aperture.
Morfologicamente
il
DIA
pu
essere
di
tre
tipi,
che
prendono
nome
diverso
a
seconda
della
loro
localizzazione3:
DIA
tipo
ostium
secundum:
circa
il
90%
dei
DIA,
si
localizzano,
nella
maggior
parte
dei
casi
come
difetto
isolato,
nella
regione
della
fossa
ovale.
Deriva
da
una
alterazione
embrionale
del
septum
primum
o
del
secundum,
o
di
entrambi.
La
comunicazione
ha
dimensioni
variabili
pu
essere
multipla,
singola
o
fenestrata.
DIA
tipo
ostium
primum:
circa
il
5%
dei
DIA,
localizzati
nella
parte
bassa
del
setto
interatriale,
sotto
e
davanti
alla
fossa
ovale
e
in
vicinanza
delle
valvole
AV.
In
questa
condizione
spesso
si
associano
alla
fissurazione
del
lembo
anteriore
della
valvola
mitrale
(difetto
parziale
by Darkphemt - www.accentosullad.com - Vietata la vendita!
61
del setto AV).
DIA tipo sinus venosus: circa il 5% dei DIA, localizzati in prossimit dello sbocco della
vena cava superiore. Talvolta si associano allo sbocco anomalo delle vene polmonari destre
nella cava o nellatrio destro.
Indipendentemente dal tipo, tutte questa malformazioni provocano uno shunt sinistra destra,
sostenuto dal gradiente di pressione fra atrio sinistro e atrio destro, e di entit dipendente dalle
dimensioni del difetto dalle propriet diastoliche dei due ventricoli, e dalle caratteristiche di
resistenza del piccolo e del grande circolo.
Il sovraccarico atriale dx si riflette anche nel ventricolo e nel circolo polmonare.
In queste fasi della malattia, che possono durare anche fino ai 40 anni, non si ha mai di solito una
sintomatologia evidente, eccetto un modesto aumento delle infezioni respiratorie, e lunico segno
obbiettivo un soffio da eiezione della polmonare, dovuto alleccessivo flusso.
Con il passare degli anni si sviluppano diverse anomalie:
Distensione atriale: insorgenza di aritmie e fibrillazione atriale
Ipertensione polmonare: disturbi cardio-respiaratori, cuore polmonare cronico
Inversione dello shunt: instaurazione di una cardiopatia cianogena
Difetti del setto interventricolare (DIV)
Costituiscono la pi frequente cardiopatia congenita e spesso si associano alla tetralogia di Fallot.
Questo giustificabile con la conoscenza della organogenesi di questa sepimentazione:
Sepimentazione ventricolare: La sepimentazione dei ventricoli avviene alla 4 settimana
quando si forma un setto muscolare che si diparte dallapice cardiaco e si dirige in alto verso i
cuscinetti endocardici.
Inizialmente rimane una apertura detta forame interventricolare che lascia in comunicazione i 2
ventricoli, durante la 7 settimana si ha la chiusura definitiva con la formazione della cosiddetta
parte membranosa che risulta formata dalla confluenza di 3 diverse membrane:
Una proveniente dal septum inferius
Una dal septum intermedium che divide il canale atrioventricolare, formando gli orifizi aortico
e polmonare
Una dal septum trunci che divide laorta dalla polmonare
Il septum trunci responsabile della maggior parte della sepimentazione e se questo non scende
in asse con il setto muscolare si crea una comunicazione anomala con aorta a cavaliere, che la
noxa patogena primitiva della tetralogia di Fallot.
I nomi assegnati ai tre tipi di DIA non hanno il minimo senso e non si deve pensare che siano
legati alla caratteristica dei DIA stessi o alla struttura embrionale da quale derivano. Si vive
meglio senza cercare di capire tutto!
I DIV vengono classificati in base alla loro localizzazione e alle loro dimensioni. Il DIV nel 90% dei
casi si localizza nel setto membranoso (DIV membranoso), e nel restante 10% si trova nella parte
muscolare. Pi raramente si osservano DIV nel cono di efflusso della polmonare (DIV
infundibolare).
Sono in genere singoli, ma possono anche essere multipli, e allora il setto prende il nome di setto
a formaggio svizzero.
Circa il 50% dei DIV si chiudono spontaneamente, e degli altri la maggior parte non danno
significative alterazioni. Questo non sempre vero per i DIV di grandi dimensioni (in genere
membranosi o infundibolari), che provocano un significativo flusso sinistro-destro, destinato
allipertensione polmonare e allinversione. Il DIV si tratta con la chiusura chirurgica entro lanno
di vita se lo shunt significativo, altrimenti si attende la fine dellinfanzia per la possibilit di
chiusura spontanea.
Persistenza del dotto di Botallo (PDA)
La maggioranza dei casi di PDA sono difetti isolati che non si associano con altre malattie. Alcuni
casi invece sono legati a difetti del setto interventricolare o alla stenosi o coartazione aortica.
Di solito non provoca alterazioni rilevanti se di piccole dimensioni e pu essere anche del tutto
asintomatico eccetto un soffio sistolico. Lo shunt che si crea sinistro destro e non provoca
inizialmente cianosi. Le cose cambiano per quei dotti di grandi dimensioni, o se le dimensioni del
dotto aumentano con la crescita. In questo caso lafflusso di sangue direttamente nella
polmonare provoca molto facilmente ipertensione polmonare e inversione dello shunt. Essendo
per il flusso destro sinistro localizzato al livello dellaorta discendente, non si osserva
ippocratismo e cianosi nelle estremit superiori, ma solo nelle gambe.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
62
La terapia di questo difetto sempre meno frequentemente chirurgica, in quanto si preferisce,
soprattutto per dotti di piccole dimensioni, la terapia farmacologica con indometacina, che
inibendo la sintesi di PGE provoca la chiusura del dotto.
La chiusura assolutamente da evitare in quelle malattie di trasposizione di vasi, o di mancato
efflusso dalla polmonare o dallaorta, nelle quali la permanenza del dotto risulta lunica possibile
strategia di sopravvivenza. In questi casi si somministra PGE per mantenere il dotto pervio fino
alla correzione chirurgica, se possibile, del difetto primitivo.
Difetti del setto atrioventricolare (DAV)
Questi difetti nascono dalla errata giustapposizione in fase embrionale dei cuscinetti endocardici,
con alterazione della formazione del setto AV e delle valvole mitrale e tricuspide.
Esistono due tipi di DAV:
DAV parziale: fissurazione del lembo anteriore della mitrale (con insufficienza della valvola) e
DIA di tipo ostium primum
DAV completo: ampio difetto settale e unica valvola AV comune ai due ventricoli. Questo
permette una comunicazione completa fra tutte e quattro le camere cardiache e lo sviluppo di
ipertrofia in ognuna di esse. Si associa nel 35% dei casi alla sindrome di Down.
In tutti questi difetti la riparazione chirurgica possibile e rappresenta la terapia di elezione.
CARDIOPATIE CIANOGENE CON SHUNT
Sono tutte quelle malattie che hanno shunt sinistro destro fin dallinizio e si associano a cianosi
precoce.
Tetralogia di Fallot
Costituisce da sola il 10% di tutte le patologie congenite del cuore, ed la malformazione
cianogena pi frequente (definita anche morbo blu).
E caratterizzata da quattro alterazioni che derivano da una alterazione della genesi dellaorta:
durante la sepimentazione del bulbo arterioso, infatti, si realizza un difetto a scapito della
polmonare, che comporta una sua stenosi, e un difetto di sepimentazione ventricolare. Inoltre
laorta rimane a cavallo di questo difetto. La comunicazione fra i due ventricoli provoca infine
ipertofia ventricolare destra.
Quindi:
DIV
Ostruzione sottopolmonare
Aorta a cavaliere
Ipertrofia ventricolare destra
Clinica
E principalmente correlata alla gravit dellostruzione allefflusso ventricolare destro, e pu
essere di tre gradi:
Lieve
Moderata o severa
Atresia polmonare
Nelle forme lievi di ostacolo al flusso polmonare c uno shunt sinistro destro attraverso il DIV
che si limita a provocare dilatazione e ipertrofia del ventricolo destro (tetralogia rosa).
Maggiore il grado della stenosi polmonare, maggiore il flusso dalle sezioni destre a quelle
sinistre del cuore attraverso il DIV.
A questo fa seguito la cianosi, la poliglobulia e le conseguenze di una severa ipossiemia sistemica.
Spesso il difetto lieve alla nascita, ma progressivamente ingravescente.
Il lattante assume la posizione a canna di fucile per comprimere le arterie poplitee ed aumentare
cos la resistenza del circolo sistemico.
Nellatresia lunica sopravvivenza possibile la perviet del dotto di Botallo. Da qui infatti il
sangue non ossigenato dellaorta raggiunge i polmoni (cardiopatia dotto dipendente).
Diagnosi
ECG: segni di ipertrofia ventricolare (raramente atriale) destra Alla RX torace possibile
evidenziare laspetto del cuore con ventricolo destro dilatato e atresia della polmonare (cuore a
scarpa).
Ecografia evidenzia la DIV, la stenosi polmonare. Accurata valutazione del tratto di efflusso
ventricolare destro si ottiene con langiografia selettiva con mezzo di contrasto iniettato nel
by Darkphemt - www.accentosullad.com - Vietata la vendita!
63
ventricolo
destro.
Anatomia
patologica
Il
cuore
risulta
spesso
ingrandito
e
assume
una
forma
a
scarpa
(cuore
a
scarpa),
per
la
grande
ipertrofia
ventricolare
destra,
che
si
sviluppa
principalmente
allapice
cardiaco.
Il
DIV
molto
ampio
spesso
raggiunge
le
dimensioni
della
valvola
aortica,
che
trovandosi
a
cavallo
di
esso
con
il
lembo
anteriore
pesca
in
entrambe
le
camere.
Si
nota
una
stenosi
sottoinfundibolare
del
tratto
di
efflusso
della
polmonare.
Altri
difetti
che
possono
essere
variamente
associati
alla
malattia
sono
linsufficienza
valvolare
aortica,
difetti
del
setto
interatriale,
e
un
arco
aortico
destro,
che
si
riscontra
nel
25%
dei
casi.
Quando
la
stenosi
polmonare
severa,
le
pareti
dellarteria
polmonare
sono
sottili
e
ipoplasiche,
mentre
laorta
aumenta
progressivamente
di
volume
e
diametro.
Con
la
crescita
del
cuore,
lorifizio
polmonare
non
cresce
proporzionalmente
perch
non
viene
stimolato
da
un
adeguato
flusso
sanguigno,
e
questo
aggrava
molto
la
stenosi.
Un
vantaggio
dato
da
tutto
questo
il
fatto
che
il
circolo
polmonare
rimane
a
bassa
pressione
e
i
danni
da
ipertensione
polmonare
non
si
creano
nella
tetralogia
di
Fallot.
Anche
lipertrofia
ventricolare
destra
e
la
corrispondenze
insufficienza
di
questo
ventricolo
non
si
verifica
correntemente
perch
il
VDX
ha
uno
sfogo
nel
DIV.
Quando
si
risolve
chirurgicamente
il
difetto
il
circolo
polmonare
risulta
quindi
preservato
da
gra
vi
danni.
Terapia
Rapida
correzione
chirurgica
consente
di
evitare
laggravarsi
della
ostruzione
infundibolare
e
i
ritardi
di
sviluppo
corporeo
secondari
allipossia.
Per
si
deve
aspettare
che
il
bambino
abbia
raggiunto
uno
sviluppo
tale
da
presentare
arterie
polmonari
sufficienti
a
sostenere
lintervento.
Tronco
arterioso
comune
Conseguenza
della
mancata
divisione
durante
lo
sviluppo
fetale
del
tronco
primitivo
nellaorta
e
nella
polmonare,
al
di
sotto
del
quale
presente
un
DIV.
Questo
provoca
il
mescolamento
precoce
del
sangue
arterioso
e
venoso,
che
viene
ripartito
in
uguale
misura
fra
la
polmonare
e
laorta.
Si
crea
quindi
una
cianosi
e
contemporaneamente
ipertensione
polmonare.
Quando
questa
irreversibile,
la
malformazione
inoperabile.
Atresia
della
tricuspide
Per
una
anomala
divisione
del
primitivo
canale
AV,
si
pu
avere
un
allargamento
anomalo
della
mitrale
e
una
completa
atresia
della
tricuspide,
che
risulta
quindi
del
tutto
chiusa.
Si
hanno
quindi
alcune
modificazioni
che
permettono
la
circolazione,
e
cio
un
DIA,
che
permette
il
passaggio
del
sangue
venoso
fra
atrio
dx
e
atrio
sx,
e
un
DIV,
che
permette
il
passaggio
fra
VSX
e
VDX,
e
quindi
il
deflusso
del
sangue
nella
polmonare.
La
cianosi
precoce
gravissima,
e
si
ha
una
alta
mortalit
nei
primi
mesi
di
vita.
Ritorno
venoso
anomalo
polmonare
totale
(RVAPT)
Nessuna
vena
sbocca
nellatrio
sinistro,
mentre
le
vene
polmonari
si
connettono
con
la
vena
anonima
di
sinistra
o
nel
seno
venoso.
Esiste
poi
un
DIA
che
permette
il
ritorno
di
sangue
dallatrio
destro
al
sinistro.
Questa
patologia
da
principalmente
un
sovraccarico
pressorio
allatrio
di
destra,
mentre
lo
shunt,
almeno
nelle
fasi
iniziali,
risulta
poco
importante.
Poi
per
si
aggrava
la
contaminazione
di
sangue
venoso
quando
si
sviluppa
ipertensione
polmonare.
ANOMALIE
DI
TRASPOSIZIONE
(CARDIOPATIE
CIANOGENE
SENZA
SHUNT)
Si
tratta
della
trasposizione
dei
grossi
vasi,
una
discordanza
ventricolo-arteriosa
in
cui
laorta
origina
dal
ventricolo
di
destra
e
la
polmonare
da
quello
di
destra.
Questa
condizione
origina
da
una
anomala
rotazione
e
sepimentazione
del
tronco
arterioso.
E
una
condizione
incompatibile
con
la
vita
post-natale
a
meno
che
sia
presente
unampia
comunicazione
tipo
DIV
che
permette
lo
scambio
di
parte
del
sangue
ossigenato
con
quello
venoso
e
quindi
la
nutrizione
dei
tessuti
e
lossigenazione
del
sangue4.
In
questa
condizione
si
osserva
ipertrofia
del
ventricolo
destro
(che
lavora
come
un
ventricolo
sistemico)
e
contemporanea
atrofia
del
ventricolo
sinistro
(che
si
adatta
alla
pressione
polmonare).
In
genere
la
sopravvivenza
a
lungo
termine
possibile
solo
con
intervento
di
rotazione
dei
grossi
vasi
effettuata
entro
le
prime
settimane
di
vita.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
64
ANOMALIE
CONGENITE
OSTRUTTIVE
(CARDIOPATIE
NON
CIANOGENE
SENZA
SHUNT)
Le
ostruzioni
congenite
al
flusso
sanguigno
possono
insorgere
in
una
porzione
del
cuore
o
lungo
il
decorso
dei
grossi
vasi.
In
nessun
caso
provocano
cianosi
e
non
mai
presente
una
mescolanza
di
sangue
dalle
due
sezioni
del
cuore.
Coartazione
aortica
Una
delle
forme
pi
frequenti
di
malformazione
strutturali,
questa
patologia
colpisce
il
sesso
circa
3
4
volte
pi
spesso
di
quello
(fanno
eccezione
le
donne
portatrici
della
sindrome
di
Turner,
colpite
molto
spesso).
Esistono
due
aspetti
morfologici:
Forma
infantile:
una
ipoplasia
dellarco
aortico
prima
dello
sbocco
del
dotto
di
Botallo,
che
nella
maggior
parte
dei
casi
risulta
pervio.
Risulta
spesso
sintomatica
nella
prima
infanzia.
Forma
adulta:
stenosi
posteriore
allo
sbocco
del
dotto
di
Botallo,
subito
al
di
sotto
di
esso.
Qui
laorta
assume
una
conformazione
a
clessidra.
Nel
50%
dei
casi
si
manifesta
in
associazione
ad
aorta
bicuspide,
mentre
altre
volte
possono
essere
presenti
stenosi
della
valvola
aortica,
DIA,
DIV
ed
aneurismi.
La
gravit
clinica
della
malattia
dipende
principalmente
dalla
gravit
del
restringimento.
La
clinica
risulta
significativamente
diversa
nei
due
tipi
di
malformazione.
In
realt
possibile
la
sopravvivenza
alla
nascita
anche
con
un
DIA
o
con
un
PDA.
Questi
shunt
per
risultano
instabili
e
non
possibile
garantire
la
sopravvivenza
del
neonato
senza
un
intervento
chirurgico
del
setto
interventricolare
"
Nella
forma
infantile
il
principale
problema
dato
dalla
presenza
del
dotto
arterioso
pervio:
in
questo
caso
si
verifica
cianosi
e
ippocratismo
digitale
ma
soltanto
dagli
arti
superiori
in
gi.
Comunque
la
malattia
risulta
molto
grave
e
spesso
porta
a
morte
nel
giro
di
poche
settimane.
"
Nella
forma
adulta
il
problema
la
stenosi,
e
lipoafflusso
renale,
che
provoca
ipertensione
di
tutto
il
circolo
sistemico
a
monte
del
dotto,
con
ipotensione
delle
estremit
inferiori
e
a
valle.
In
questa
forma
tipico
lo
sviluppo
di
un
circolo
collaterale
che
sfrutta
le
arterie
mammarie
inter
ne
e
quindi
la
dilatazione
di
esse.
Questo
pu
provocare
delle
lesioni
delle
coste
dette
lesioni
a
Colpo
dunghia.
In
ogni
caso,
nelle
coartazioni
pi
severe,
presente
cardiomegalia
per
lipertrofia
del
ventricolo
sinistro.
Atresia
e
stenosi
aortica
Sono
caratterizzate
dal
restringimento
e
dallostruzione
della
valvola
aortica
presente
fin
dalla
nascita.
La
malattia
caratterizzata
da
tre
aspetti
morfologici
distinti:
Stenosi
aortica
valvolare:
in
questo
caso
si
hanno
anomalie
delle
cuspidi,
che
possono
essere
ipoplastiche,
displastiche,
ispessite
o
in
numero
anomalo.
Quando
questa
stenosi
raggiunge
un
grado
notevole,
si
ha
una
ipotrofia
del
ventricolo
sinistro
e
dellaorta
ascendente,
e
il
ventricolo
stesso
pu
presentare
una
cospicua
fibroelastosi
endocardica.
Inoltre
rimane
il
dotto
di
Botallo
per
permettere
il
passaggio
del
sangue
dal
ventricolo
allaorta
e
da
qui
in
via
retrograda
alle
coronarie.
Questa
condizione
nel
complesso
si
chiama
sindrome
ipoplastica
del
ventricolo
sinistro
ed
quasi
sempre
letale
nella
prima
settimana,
quando
il
dotto
di
Botallo
viene
a
chiudersi.
Stenosi
subaortica:
caratterizzata
da
un
ispessimento
sotto
le
cuspidi
che
rende
difficile
il
passaggio
del
sangue.
Questo
ispessimento
pu
essere
anulare,
e
presentarsi
come
un
semplice
anello
fibroso,
oppure
tubulare
e
presentarsi
invece
come
un
lungo
tratto
ispessito
e
ristretto.
Nell80%
dei
casi
isolata
oppure
si
associa
ad
altre
condizioni
come
la
coartazione
o
la
perviet
del
dotto
arterioso.
Stenosi
sopraortica:
si
tratta
di
una
forma
di
displasia
aortica
ereditaria,
in
cui
la
parte
ascendente
dellarteria
si
ispessisce
in
maniera
notevole.
Si
tratta
probabilmente
di
una
sindrome
che
comprende
anomalie
di
sviluppo
di
diversi
vasi
e
di
altri
organi,
e
lipercalcemia
dellinfanzia
(sindrome
di
William).
In
linea
generale,
se
non
particolarmente
grave,
risulta
una
alterazione
piuttosto
ben
tollerata,
e
nelle
forme
leggere
si
sviluppa
solo
una
ipertrofia
del
ventricolo
sinistro.
Lintervento
chirurgico
risulta
comunque
consigliabile
per
la
possibilit
di
complicazioni
aritmiche
gravi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
65
Atresia e stenosi della polmonare
Relativamente frequente, ostruzione a livello della valvola, che pu essere lieve o severa a
seconda delle circostanze. Raramente isolata, pu accompagnarsi ad un difetto come la tetralogia
di Fallot o la trasposizione dei grossi vasi. Quando coesiste stenosi sottopolmonare come nella
tetralogia, allora si pu avere anche ipoplasia dellarteria polmonare.
Nella stenosi si sviluppa iperplasia del ventricolo destro e a volte una dilatazione post-stenotica
dellarteria polmonare, che deriva dal danno provocato alla parete arteriosa da parte del flusso
ematico turbolento a valle della stenosi.
Latresia della polmonare invece una condizione molto pi grave che per permettere la
sopravvivenza ha bisogno di un DIV, oppure un DIA (pi frequente), e dotto arterioso pervio.
In questo caso pu essere presente ipoplasia del ventricolo destro, e non si ha dilatazione della
polmonare post-stenotica, in quanto anchessa risulta ipoplastica.
IPERTENSIONE
Nel 90-95% dei casi leziologia della malattia ipertensiva sconosciuta, e si parla quindi di
ipertensione essenziale. In genere si parla di ipertensione quando la pressione diastolica supera i
90 mmHg e la sistolica i 140 mmHg, anche se molti autori considerano questi valori come
borderline o associati ad un rischio molto lieve. A seconda del limite scelto, si hanno diversi
valori di prevalenza nella popolazione, che va dal 25% di soggetti con PD > 90 al 5% con PD >
105. In Italia circa il 36% della popolazione effetto da vari gradi di ipertensione. Di questi solo
1/3 si trova in terapia. Ogni anno il 2,5% degli ipertesi sviluppa una complicazione.
Nelle donne la malattia aumenta molto la sua incidenza dopo i 50 anni, essenzialmente per
motivi legati allo squilibrio ormonale della menopausa.
In genere lipertensione pu essere di distinta in essenziale e secondaria a seconda se presente
o meno un evento morboso scatenante.
- Ipertensione essenziale Sono essenziali o idiopatiche circa il 90% delle ipertensioni. In
genere sono fattori di rischio per lipertensione essenziale:
Ereditariet: da tempo nota lesistenza di una correlazione diretta fra ipertensione e
familiarit. Si tratta per lo pi di situazioni di eredit multifattoriale e multigenica.
Fattori ambientali: Obesit, alimentazione, famiglia, tipo di lavoro e stress. Nelle societ ricche
lipertensione una malattia molto diffusa, esattamente allopposto che nelle societ povere. Il
fattore ambientale pi studiato lassunzione di sale, che per sembra in grado di modificare la
pressione arteriosa soltanto in quei pazienti che gi hanno modificazioni patologiche in grado di
dare ipertensione (cio peggiora la malattia, ma non in grado di provocarla).
Renina: alcuni ipertesi presentano una emivita plasmatica della renina maggiore dei soggetti
normotesi. La clinica distingue quindi due categorie di soggetti, quelli con normale livello di
renina e quelli con aumentato livello di renina. I pazienti a bassa concentrazione di renina sono in
genere afroamericani, che si pensa abbiano una maggiore suscettibilit della corticale del surrene
allangiotensina II (sono circa il 20%). Alcuni di questi pazienti possono avere anche un livello di
renina normale. Il gruppo ad alta renina ha una ipertensione che per resiste al Losartan e ad
altri inibitori dellAT II, per cui si pensa che sia il livello di renina che lipertensione siano da
imputarsi allipertono adrenergico. Infine esiste un gruppo detto non modulatori, che ha livelli
normali di renina, e in essi lipertensione risulta provocata da un difetto renale di escrezione del
sodio e dalla incapacit del SNA di modulare la risposta pressoria in base ai livelli di sodio
(probabilmente un difetto della macula densa).
Ruolo degli ioni: alcuni studi recenti mettono in luce il fatto che lincremento di cloro e di calcio
sia responsabile di parte delle ipertensioni essenziali. In particolare, il calcio sembra in grado di
aumentare lattivit della muscolatura liscia vasale e quindi di provocare ipertensione. Alcuni
fattori natruiretici sembrano agire inibendo la Na/K+ ATPasi e quindi provocando un aumento di
calcio intracellulare secondario.
Difetto di membrana diffuso a tutte le cellule di trasporto del calcio
Resistenza allinsulina: liperinsulinemia che consegue alla resistenza allinsulina provoca
ipertensione attraverso quattro meccanismi diversi. Ci presuppone per che i tessuti coinvolti
nel mantenimento della glicemia siano resistenti, mentre quelli coinvolti nella risposta
ipertensiva siano normalmente sensibili
1. Ritenzione renale di sodio
2. Aumento dellattivit simpatica
3. Ipertrofia delle cellule muscolari lisce vasali secondaria alla stimolazione mitogenica
4. Aumento del trasporto di calcio intracellulare
by Darkphemt - www.accentosullad.com - Vietata la vendita!
66
Ci
sono
moltissimi
valori
prognostici
che
possono
modificare
la
prognosi
dellipertensione,
come
et
di
insorgenza,
razza,
sesso,
assunzione
di
alcool,
fumo,
colesterolemia,
intolleranza
al
glucosio,
peso.
Laterosclerosi
invariabilmente
associata
allipertensione,
e
cos
lobesit.
Nel
5%
dei
casi
pu
insorgere
una
ipertensione
velocemente
ingravescente
che
porta
a
morte
nel
giro
di
pochi
anni;
si
tratta
di
IPERTENSIONE
MALIGNA,
un
quadro
clinico
caratterizzato
da
valori
pressori
sistolici
>
200
mmHg
e
diastolici
>
120
mmHg,
insufficienza
renale,
emorragie
ed
essudati
retinici.
-
Ipertensione
secondaria
Circa
il
10%
delle
forme
di
ipertensione
riconosce
invece
come
causa
alterazioni
specifiche
della
regolazione
della
pressione
arteriosa:
Ipertensione
renale:
pu
essere
prodotta
da
una
disfunzione
del
parenchima
renale
oppure
dalla
stenosi
dellarteria
renale:
1. Ipertensione
nefrovascolare:
causata
dalla
stenosi
dellarteria
renale
di
almeno
il
30%.
La
stenosi
dellarteria
renale
determina
una
forma
di
ipertensione
definita
ipertensione
chirurgica
poich
pu
essere
guarita
tramite
trattamento
chirurgico.
La
causa
pi
frequente
di
stenosi
dellarteria
renale
(70%
dei
casi)
locclusione
da
parte
di
una
placca
ateromasica
posta
allorigine
dellarteria.
La
placca
di
solito
di
tipo
eccentrico
spesso
con
trombosi
sovrapposta.
2. Ipertensione
delle
nefropatie
parenchimali:
Lipertensione
pu
accompagnare
qualsiasi
malattia
renale
che
determini
riduzione
della
VFG
con
attivazione
del
sistema
renina-
angiotensina.
Le
cause
pu
comuni
sono
la
glomerulonefrite
e
la
pielonefrite
acuta.
Ipertensione
endocrina:
si
raccolgono
in
questa
denominazione
tutte
le
cause
di
ipertensione
che
dipendono
dalla
secrezione
di
sostanze
vasopressive.
1. Feocromocitoma:
un
tumore
secernente
adrenalina
e
noradrenalina
generalmente
localizzato
a
livello
della
midollare
del
surrene.
caratterizzato
da
ipertensione
di
tipo:
continua
(da
noradrenalina)
con
crisi
(da
adrenalina)
continua
con
parossismi
2. Diabete:
nel
diabete
di
tipo
I
lipertensione
si
manifesta
dopo
linsorgenza
della
patologia
mentre
nel
diabete
di
tipo
II
le
2
patologie
coesistono.
Lincremento
del
glucosio
fa
aumentare
la
pressione
per
effetto
osmotico
richiamando
liquidi.
Inoltre
si
ha:
riduzione
della
funzione
dellendotelio,
aumento
del
trombossano,
riduzione
della
regolazione
del
flusso,
aumento
di
angiotensina
e
catecolamine,
aumento
del
calcio
intracellulare
3. Ipereninemia
primaria:
deriva
da
tumori
secernenti
renina
come
gli
emangiopericitomi,
costituiti
da
cellule
iuxtaglomerulari,
presenti
per
lo
pi
in
soggetti
di
giovane
et.
4. Iperaldosteronismo
primario:
lincrementata
produzione
di
aldosterone
determina
ritenzione
di
sodio
e
perdita
di
potassio
con
soppressione
del
sistema
renina
angiotensina.
5. Cushing:
il
morbo
provoca
lipertensione
in
casi
gravi,
a
causa
probabilmente
della
saturazione
dei
siti
di
catabolismo
epatico
per
i
mineralcorticoidi
da
parte
dei
glucocorticoidi.
6. Iperparatiroidismo
7. Ipertiroidismo
Morfologicamente
le
lesioni
vascolari
dovute
allateroscleorsi
sono
di
due
tipi:
Aterosclerosi
ialina:
ispessimento
omogeneo,
rosaceo,
ialino
della
parete
delle
arteriole
con
perdita
della
normale
struttura
e
restringimento
de
lume.
Le
lesioni
sono
causate
dalla
penetrazione
di
componenti
plasmatici
attraverso
lendotelio
vascolare
e
dalla
eccessiva
produzione
di
ECM
(matrice
extracellulare)
da
parte
delle
CML
(cellule
muscolari
lisce)
in
risposta
allo
stress
emodinamico
e/o
metabolico.
Aterosclerosi
iperplastica:
ispessimento
della
parete
delle
arteriole
a
buccia
di
cipolla,
concentrico
e
laminato,
con
progressivo
restringimento
del
lume.
Le
laminazioni
sono
costituite
da
CML
e
da
una
membrana
basale
ispessita
e
duplicata.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
67
SISTEMA
ENDOCRINO
IPOFISI
(Robbins)
Lipofisi
una
piccola
ghiandola
posta
allinterno
della
sella
turcica.
Ha
grossolanamente
la
forma
di
un
fagiolo,
con
diametro
maggiore
di
1cm
e
peso
di
circa
0,5
g
(aumenta
di
dimensioni
e
peso
durante
la
gravidanza).
Si
distinguono
due
porzioni:
la
ADENOIPOFISI
(parte
anteriore)
che
costituisce
l80%
della
ghiandola
e
la
NEUROIPOFISI
(parte
posteriore)
che
costituisce
la
restante
parte.
La
adenoipofisi
possiede
una
vascolarizzazione
particolare
che
entra
a
far
parte
del
sistema
PORTALE
IPOTALAMO-IPOFISARIO
in
cui
il
sangue
passa
prima
per
lipotalamo,
dove
vengono
riversati
gli
ormoni
ipotalamici,
e
poi
giunge
alipofisi
dove
ci
sono
i
bersagli
specifici
per
questi
ormoni.
Gli
ormoni
ipotalamici
hanno
lazione
principale
di
permettere
il
RILASCIO
degli
ormoni
ipofisari,
che
quindi
sono
normalmente
sotto
il
loro
controllo.
Lunico
ormone
non
la
cui
produzione
non
controllata
dai
relasing
factors
ipotalamici
la
prolattina
(PRL)
su
cui
lipotalamo
ha
effetto
inibitorio.
ADENOIPOFISI
Ladenoipofisi
costituita
da
5
tipi
di
cellule
diversi,
classificate
in
due
grandi
gruppi:
-
Cellule
ACIDOFILE:
SOMATOTROPE
produco
GH
(ormone
della
crescita)
sotto
lo
stimolo
del
GHRH
ipotalamico.
Lo
stress,
il
sonno
e
la
riduzione
di
glucosio
nelle
cellule
dellipotalamo
causano
il
rilascio
di
GHRH
e
quindi
del
GH
ipofisario.
Il
GH
nel
sangue
viaggia
legato
a
proteine
carrier
e
reagisce
con
recettori
presenti
in
TUTTI
i
tessuti
(soprattutto
nel
fegato).
GH
reagisce
con
recettore
GHR1
formando
un
complesso
binario;
viene
reclutato
poi
il
recettore
GHR2
che
si
lega
per
formare
un
complesso
terziario.
Lazione
intracitoplasmatica
del
GH
avviene
tramite
trasduzione
del
segnale
econdo
le
vie
JAK
STAT,
MAP
chinasi,
P13
chinasi.
Le
sue
azioni
principali
sono
quelle
di
favorire
accrescimento
di
ossa,
visceri
e
organi
per
IPETROFIA,
influenzare
processi
metabolici,
permettere
la
produzione
nel
fegato
di
IGF
che
ha
effetti
insulino
simili
IMMEDIATI
(riduzione
glucosio,
acidi
grassi
e
aminoacidi
nel
sangue)
e
effetti
ANTINSULINICI
TARDIVI
(iperlipidemia,
inibizione
di
ingresso
del
glucosio
nelle
cellule).
MAMMOTROPE
producono
PRL
(prolattina).
La
secrezione
avviene
prevalentemente
nelle
ore
notturne.
Gli
stimoli
principali
sono
a
suzione
del
capezzolo,
lo
stress
e
uneccessiva
attivit
fisica.
La
PRL
in
quantit
fisiologica
provvede
allavvio
e
al
mantenimento
della
lattogenesi.
-
Cellule
BASOFILE:
CORTICOTROPE
producono
ACTH
(ormone
adrenocorticotropo)
sotto
lo
stimolo
del
CRH
ipotalamico,
che
a
sua
vota
viene
rilasciato
in
condizioni
di
STRESS.
ACTH
passa
in
circolo
e
va
a
reagire
con
i
recettori
della
zone
FASCICOLATA
della
corticale
del
surrene,
con
attivazione
di
proteine
G
e
di
adenilciclasi
che
portano
ad
un
aumento
del
C-AMP
intracellulare;
il
C-AMP
attiva
poi
PKA
(protein
chinasi
A)
o
il
fattore
di
trascrizione
CREB
che
mediano
gli
effetti
dellormone.
ACTH
favorisce
la
produzione
di
ormoni
da
parte
della
corticale
del
surrene,
i
quali
controllano
il
metabolismo
glucidico
e
l'equilibrio
idrico
salino.
Meccanismo
a
FEEDBACK
NEGATIVO.
TIREOTROPE
producono
TSH
(ormone
tireostimolante)
sotto
lo
stimolo
del
TRH
ipotalamico.
Il
TSH
reagisce
con
i
recettori
espressi
sui
tireociti
che
trasducono
il
segnale
tramite
il
secondo
messaggero
C-AMP.
Meccanismo
a
FEEDBACK
NEGATIVO.
GONADOTROPE
LH
e
FSH
(ormoni
luteinizzante
e
follicolo
stimolante)
sotto
il
controllo
del
GnRH
ipotalamico.
Questi
ormoni
si
legano
a
particolari
recettori
presenti
su
cellule
germinali
e
gonadiche
e
permettono
lo
sviluppo
degli
organi
sessuali,
il
ciclo
mestrule,
la
spermatogenesi,
ecc.
NEUROIPOFISI
Costituita
da
cellule
dette
PITUICITI
e
da
processi
assonali
che
si
estendono
dai
nuclei
dei
neuroni
dellipotalamo
fino
al
lobo
posteriore
dellipofisi,
passando
per
il
peduncolo
ipofisario.
Questi
neuroni
producono:
ADH
(antidiuretina
o
vasopressina):
sintetizzato
nel
nucleo
sopraottico.
In
risposta
a
stimoli
quali
aumento
di
osmolarit
plasmatica,
distensione
dellatrio
sinistro,
sforzo
fisico
e
alcuni
stati
emozionali,
lADH
viene
rilasciato
in
circolo
ed
agisce
a
livello
di
RENE
(favorisce
riassorbimento
di
acqua
nel
tubulo
contorto
distale),
cuore
(aumenta
by Darkphemt - www.accentosullad.com - Vietata la vendita!
68
resistenze periferiche e quindi la pressione arteriosa), SNC (agisce come
neurotrasmettitore e neuromodulatore).
Ossitocina: stimola la contrazione della muscolatura liscia dellutero durante la
gravidanza e delle cellule mio epiteliali delle ghiandole mammarie.
Le
manifestazioni
delle
malattie
ipofisarie
sono
essenzialmente
di
3
tipi:
1) Iperpitituarismi:
eccessiva
secrezione
di
uno
o
pi
ormoni
2) Ipopitituarismi:
diminuita
secrezione
di
uno
o
pi
ormoni
3) EFFETTO
MASSA
LOCALIZZATO
con
conseguenze
possibili
a
carico
del
chiasma
ottico
(alterazioni
dl
campo
visivo),
ipertensione
endocranica,
emorragie
intraipofisarie,
anomali
radiografiche
della
sella
turcica.
IPERPITITUARISMI
La
causa
principale
di
iperpitituarismo
lo
sviluppo
di
un
ADENOMA
a
livello
delladenoipofisi
(pi
raramente
iperplasia
e
carcinoma).
Gli
adenomi
ipofisari
possono
essere
distinti
in
FUNZIONANTI
(associati
ad
incremento
di
produzione
ormonale
e
successivi
effetti
clinici)
e
NON
FUNZIONANTI
o
silenti.
Nella
maggior
parte
dei
casi
entrambi
i
tipi
sono
costituiti
da
UN
SOLO
ISTOTIPO
cellulare
e
vengono
classificati
in
base
al
tipo
di
ormone
prodotto
dalle
celule
neoplastiche,
Pi
raramente
possibile
anche
la
presenza
di
un
adenoma
MISTO.
Unaltra
classificazione
pu
essere
fatta
in
base
alle
dimensioni
delladenoma:
MICROADENOMA
(diametro
maggiore
<
1cm)
e
MACROADENOMA
(d.
m.
>
1
cm).
Infine
si
possono
distinguere
gli
adenomi
in
invasivi,
non
invasivi
e
maligni.
Sono
state
scoperte
numerosi
difetti
genetici
nelle
genesi
degli
adenomi
ipofisari.
Le
alterazioni
pi
importanti
riguardano
mutazioni
delle
proteine
G
che
giocano
un
ruolo
chiave
nella
trasduzione
del
segnale
a
partire
dallo
stimolo
degli
ormoni
ipotalamici.
Queste
mutazioni
riguardano
particolari
sub
unit
di
queste
proteine
che,
se
mutate,
le
rendono
COSTITUTIVAMENTE
ATTIVE
e
permettono
una
proliferazione
cellulare
incontrollata
anche
i
assenza
di
stimoli
ipotalamici.
Macroscopicamente
ladenoma
ipofisario
appare
come
una
TUMEFAZIONE
molle,
ben
circoscritta
e
confinata
ai
limiti
della
sella
turcica
oppure
esteso
al
di
fuori
di
essi.
Nel
30%
dei
casi
NON
possiede
una
capsula
e
pu
infiltrare
le
strutture
adiacenti
(osso,
meningi,
encefalo,
senza
per
tendenza
a
dare
metastasi
a
distanza
(in
questo
caso
si
parla
di
adenomi
invasivi).
Nei
macroadenomi
frequente
riscontrare
focolai
emorragici
e
necrosi.
Istologicamente
gli
adenomi
sono
costituiti
da
una
popolazione
di
cellule
uniformi
disposte
in
nidi
o
cordoni.
Sono
circondati
da
un
tessuto
connettivo
lasso
di
sostegno,
detto
reticolina.
La
caratteristica
che
permette
di
distinguere
le
cellule
neoplastiche
dal
tessuto
ipofisario
normale
il
MONOMORFISMO
cellulare.
Le
sindromi
dellipofisi
anteriore
legate
a
iperpitituarismo:
-
Iperprolattinemia:
dovuta
nella
maggior
parte
dei
casi
ad
un
adenoma
PRL-secernente
detto
PROLATTINOMA.
Esso
costituisce
circa
il
30%
di
tutti
gli
adenomi
ipofisari
diagnosticati
clinicamente
(
il
pi
frequente).
Pi
raramente
pu
essere
dovuta
a
cause
che
non
provocano
alterazioni
anatomiche
dellipofisi,
come
fenomeni
funzionali
che
interferiscono
con
lattivit
inibitoria
ipotalamica,
oppure
a
iperplasia.
In
condizioni
fisiologiche
la
PRL
pu
aumentare
in
gravidanza
o
dopo
la
stimolazione
del
capezzolo.
Macrosopicamente
possono
essere
microadenomi
o
adenomi
di
grosse
dimensioni
(giganti)
Microscopicamente
si
notano
cellule
debolmente
eosinofile
o
cromofobe
(prolattinomi
a
granuli
sparsi)
o
fortemente
eosinofile
(prolattinomi
a
granuli
densi).
Un
aumento
elevato
della
PRL
nel
sangue
pu
portare
a
galattorrea,
amenorrea,
perdita
della
libido,
impotenza
ed
infertilit.
-
Gigantismo
e
Acromegalia:
sono
due
sindromi
distinte
ma
dovute
alla
stessa
causa,
cio
una
eccessiva
produzione
di
GH
da
parte
delle
cellule
somatotrope.
Macroscopicamente
possono
raggiungere
anche
notevoli
dimensioni.
Istologicamente
si
distinguono
adenomi
GH
a
granuli
densi
(cellule
uniformi
e
acidofile,
con
forte
reattivit
immunoistochimica
citoplasmatica
al
GH,
distribuzione
perinucleare
della
posiivit
alla
cheratina)
e
a
granuli
sparsi
(cellule
cromofobe,
nuclei
polimorfi,
debole
o
focale
reattivit
al
GH).
La
vera
distinzioni
delle
due
sindrome
in
base
allet
del
soggetto
in
cui
si
verifica
la
ipersecrezione
di
GH;
nei
BAMBINI
si
avr
il
GIGANTISMO:
un
eccessivo
accrescimento
in
LUNGHEZZA
degli
arti
perch
il
GH
agisce
sulla
cartilagini
epifisarie
non
ancora
saldate.
Il
risultato
sar
dato
da
un
aumento
generalizzato
delle
dimensioni
corporee
con
arti
di
lunghezza
by Darkphemt - www.accentosullad.com - Vietata la vendita!
69
sproporzionata.
Negli
ADULTI,
dopo
che
le
cartilagini
si
sono
saldate,
si
avr
lACROMEGALIA,
cio
un
accrescimento
osseo
in
SPESSORE
accompagnato
da
eccessiva
crescita
a
carico
di
cute,
tessuti
molli,
visceri.
Segno
particolare
la
FACIES
LEONINA
(ipertrofia
bilaterale
delle
ossa
del
cranio
che
rende
la
testa
pesante
e
la
forma
della
faccia
triangolare).
Inoltre
ci
sono
altre
sindromi
dovute
ad
eccessiva
stimolazione
da
GH:
si
ha
una
eccessiva
stimolazione
della
produzione
di
IGF
da
parte
del
fegato
con
gli
effetti
precedentemente
decsritti.
La
diagnosi
si
basa
sulla
dimostrazione
nel
siero
di
elevati
livelli
di
GH
e
IGF-1;
inoltre
la
mancata
inibizione
della
produzione
di
GH
dopo
somministrazione
di
glucosio
uno
dei
test
pi
sensibili
per
la
diagnosi
di
acromegalia.
-
Ipercortisolismo
e
Sindrome
di
Nelson:
iperproduzione
di
ACTH
da
parte
di
un
adenoma.
Macroscopicamente
di
piccole
dimensioni.
Microscopicamente
questi
tumori
sono
spesso
basofili
(granuli
densi)
o
altre
volte
cromofobi
(granuli
sparsi).
Entrambi
i
tipi
sono
positivi
alla
colorazione
con
acido
periodico
Schiff
(PAS)
poich
le
cellule
contengono
carboidrati
nella
pro-opiomelanocorticotropina.
Una
iperproduzione
di
ACTH
a
livello
ipofisario
responsabile
del
MORBO
DI
CUSHING
(non
della
Sindrome
omonima
che
dovuta
a
difetti
insiti
della
ghiandola
surrenale).
In
alcuni
casi
possono
insorgere
degli
adenomi
di
grossi
dimensioni
in
seguito
ad
asportazione
chirurgica
delle
surrenali:
in
questo
caso
si
ha
la
Sindrome
di
Nelson,
dovuta
alla
perdita
dellinibizione
esercitata
dai
corticosteroidi
surrenali
su
un
microadenoma
preesistente.
-
Ipergonadotropismo:
dovuti
ad
adenomi
secernenti
cellule
gonadotrope,
che
solitamente
si
riscontrano
in
uomini
e
donne
di
mezza
et.
Macroscopicamente
risultano
spesso
di
grosse
dimensioni.
Microscopicamente
le
cellule
sono
cromofobe
Spesso
sono
paradossalmente
associati
a
ipofunzione
secondaria
gonadica.
-
Ipersecrezione
di
TSH:
molto
rari
(1%).
A
cellule
basofile
o
cromofobe.
Causa
infrequente
di
ipertiroidismo.
IPOPITITUARISMO:
Condizioni
in
cui
c
scarsa
o
assente
produzione
di
un
determinato
ormone
o
di
pi
ormoni
con
conseguenti
effetti
clinici.
Esso
pu
essere
dovuto
a
malattie
dellipofisi
o
dellipotalamo:
Tumori
o
masse
espansive
della
sella
turcica
che
possono
comprimere
le
cellule
del
tessuto
ipofisario
adiacente.
Terapia
chirurgica
o
radiante
dellipofisi
Apoplessia
ipofisaria:
emorragia
improvvisa
allinterno
dellipofisi,
di
solito
nellambito
di
un
adenoma.
E
una
emergenza
neurochirurgica!!
Necrosi
ischemica:
la
sindrome
di
SHEEAN
(necrosi
ischemica
post
partum)
che
si
ha
perch
in
gravidanza
aumentano
le
dimensioni
e
il
peso
della
ipofisi
(fino
al
doppio),
ma
lapporto
sanguigno
resta
lo
stesso.
Si
genera
quindi
una
condizione
di
ANOSSIA
che
pu
portare
a
infarto
del
lobo
anteriore.
Sindrome
della
sella
vuota:
dovuto
a
qualsiasi
causa
che
provoca
la
distruzione
totale
dellipofisi
(intervento
chirurgico,
radiazioni)
Anomalie
genetiche:
rari
deficit
congeniti
di
ormoni
ipofisari
Pi
raramente
le
lesioni
possono
interessare
primitivamente
lipotalamo:
Neoplasie:
craniofaringiomi
o
tumori
maligni
che
metastatizzano
a
livello
ipotalamico.
Infiammazioni
(sarcoidosi)
Infezioni
(meningite
tubercolare)
Le
manifestazioni
cliniche
dellipopitituarismo
variano
in
base
allormone
defitario.
GH
nanismo
ipofisario
dei
bambini.
GnRH
amenorrea
e
infertilit
nelle
donne,impotenza
nelluomo.
TSH
ipotiroidismo.
ACTH
iposurrenalismo.
MSH
pallore
per
mancanza
delleffetto
stimolatorio
dellMSH
sui
melanociti.
Sindrome
di
Simmonds:
distruzione
delladenoipofisi
(panipopitituarismo
anteriore)
in
soggetti
adulti,
causata
da
diverse
cause:
fratture
base
cranica,
infiammazioni,
cisti
ipofisarie,
tumori
distruttivi,
craniofaringioma,
metastasi,
S.
di
Sheean
DIABETE
INSIPIDO
(deficit
ADH)
La
mancanza
di
questo
ormone
causa
di
diabete
insipido
centrale,
malattia
caratterizzata
dalla
incapacit
a
concentrare
le
urine
ed
a
trattenere
i
liquidi
nel
nostro
corpo.
In
questa
condizione,
by Darkphemt - www.accentosullad.com - Vietata la vendita!
70
quindi,
vi
sar
una
grande
quantit
di
urina
giornaliera
prodotta
e
di
acqua
bevuta
anche
durante
la
notte
(8-10
litri).
Il
diabete
insipido
centrale
pu
essere
causato
da
traumi
cerebrali,
tumori
o
da
infiammazioni
dell'ipofisi,
in
particolare
della
parte
posteriore
di
questa
ghiandola
dove,
appunto,
viene
secreta
la
vasopressina.
A
volte,
il
fenomeno
pu
essere
transitorio
come
dopo
un
trauma
o
dopo
un
intervento
chirurgico
all'ipofisi.
ll
compenso
clinico
ottenuto
con
la
terapia
sostitutiva
assoluto.
Attualmente
viene
impiegata
una
molecola
simile
alla
vasopressina,
la
desmopressina
(DDAVP).
Questo
farmaco
attualmente
disponibile
in
spray
nasale,
in
rinile
ed,
in
caso
di
necessit,
in
fiale.
Tra
poco
tempo
sar
disponibile
in
compresse.
Il
diabete
insipido
centrale
non
va
confuso
con
il
diabete
insipido
renale
dove
la
vasopressina
viene
prodotta
normalmente
ma
il
rene
incapace
di
rispondere
adeguatamente
e
con
il
diabete
mellito
dove
il
metabolismo
degli
zuccheri
alterato.
SINDROME
DA
INAPPROPRIATA
SECREZIONE
DI
ADH
Causa
eccessivo
riassorbimento
di
acqua
con
conseguente
IPONATRIEMIA.
Le
cause
principali
sono
lesioni
ipotalamiche
o
ipofisarie
e
secrezione
ectopica
di
ADH.
CARCINOMI
IPOFISARI
e
IPOTALAMICI
Sono
estremamente
rari
e
solitamente
NON
funzionanti.
opportuno
ricordare
il
CRANIOFARINGIOMA:
si
tratta
di
una
neoplasia
derivante
dalla
tasca
di
Rathke
(cellule
epiteliali
migrate
da
epifaringe).
Colpisce
soggetti
giovani
e
insorge
in
sede
soprasellare
o
sottosellare.
Pu
avere
effetti
compressivi
e/o
distruttivi
sulle
ossa
della
base
cranica.
Macroscopicamente
una
massa
tonda,
cistica,
uniloculata,
a
limiti
ben
definiti;
la
consistenza
delle
cisti
molle-elastica
e
esse
contengono
un
liquido
paragonabile
a
OLIO
DI
MACCHINA.
Microscopicamente
costituito
da
parti
solide
rappresentate
da
nidi
di
cellule
epiteliali
separati
da
tralci
di
connettivo
lasso
by Darkphemt - www.accentosullad.com - Vietata la vendita!
71
TIROIDE (dispense Prof. Mingazzini + Robbins)
Origina in corrispondenza del forame cieco linguale, discende anteriormente allosso ioide, sotto
la cartilagine cricoide, sino alla trachea: dotto tireo glosso. Il dotto successivamente si oblitera
lasciando come residuo il lobo piramidale; la ghiandola si espande lateralmente allistmo
formando i due lobi.
Microscopica
Struttura follicolare rivestita da un unico strato di:
cellule follicolari, in attivit secretoria : cellule alte, colloide pallida con bordi indentati;
inattive: cellule basse, colloide densa eosinofila. Immuno: tireoglobulina +, CK +, EMA+,
vimentina+
cellule parafollicolari : cellule C neuroendocrine , derivate dalla cresta neurale, sono in
posizione intrafollicolare, localizzate prevalentemente nella porzione media e superiore dei lobi
laterali in posizione centrale. Immuno: cromogranina A + B+, sinaptofisina+, calcitonina+
Immuno: tireoglobulina +, CK +, EMA+
- Ipertiroidismo: spesso considerato sinonimo di TIREOTOSSICOSI. E caratterizzato da una
elevata presenza delle frazioni libere di T3 e T4 nel sangue. Si distinguono ipertiroidismo
primario (dovuto ad alterazioni intrinseche della ghiandola tiroide) e secondario (dovuto a cause
extra-tiroidee, come un adenoma ipofisario TSH secernente). Le cause principali di
ipertiroidismo sono:
Iperplasia diffusa associata a MORBO DI GRAVES BASEDOW (vedi dispense sopra)
Gozzo Multinodulare iperfunzionante
Adenoma tiroideo funzionante
Le manifestazioni cliniche sono caratterizzate dalla presenza di uno stato IPERMETABOLICO
indotto dalleccesso ormonale e da alterazioni dovute a IPERATTIVITA del sistema nervoso
simpatico. Si ha un eccessivo incremento del METABOLISMO BASALE: cute calda e arrossata,
intolleranza al caldo, aumento della sudorazione, perdita di peso associata ad aumento
dellappetito. Le manifestazioni cliniche pi precoci sono a carico del cuore in cui si rileva un
aumento della portata cardiaca, tachicardia, cardiomegalia e palpitazioni; frequenti le aritmie,
soprattutto la fibrillazione atriale. A livello del sistema neuromuscolare lipertiroidismo causa
tremori, iperattivit, instabilit emotiva, ansia, insonnia. A livello oculare sono presenti fissit
dello sguardo, retrazione palperbrale e, in caso di malattia di Graves, oftalmopatia tipica. A livello
del sistema scheletrico gli ormoni tiroidei stimolano il riassorbimento osseo corticale e riduzione
di quello trabecolare (porta a osteoporosi).
La diagnosi si basa sulla determinazione dei livelli sierici degli ormoni tiroidei (soprattutto TSH).
- Ipotiroidismo: insufficienza o mancata formazione di ormoni tiroidei. Si distinguono diverse
forme di ipotiroidismo:
Primario alterazioni proprie delle tiroide. Pu essere di tipo TIREOPRIVO (associato
allassenza o perdita di tessuto tiroideo) oppure associato a GOZZO. Tra le principali
cause ci sono: tiroidectomia, tiroiditi, malattie autoimmuni (tiroidite di Hashimoto).
Secondario ridotta produzione di TSH ipofisario che si associa spesso alla ridotta
produzione di altri ormoni ipofisari.
Terziario ridotta produzione di TRH ipotalamico per alterazioni che danneggiano
lipotalamo o lasse ipotalamo ipofisario.
Da resistenza ormonale disordine genetico autosomico dominante causato da
mutazioni che colpiscono geni codificati per recettori tiroidei.
Esistono due sindromi legate allipotiroidismo:
- CRETINISMO: ipotiroidismo che insorge nellinfanzia o nella prima adolescenza. In passato la
causa principale era la deficienza di iodio nella dieta; in altri casi pi rari pu essere dovuto a
errori metabolici (difetti enzimatici) che interferiscono con la biosintesi degli ormoni tiroidei.
Il cretinismo clinicamente caratterizzato da alterato sviluppo delle ossa e del SNC, con ritardo
mentale, bassa statura, tratti facciali grossolani, lingua protrudente ed ernia ombelicale.
- MIXEDEMA: ipotiroidismo che insorge in bambini pi grandi e adulti. Le caratteristiche cliniche
del mixedema sono caratterizzate da un progressivo rallentamento delle attivit psico-fisiche con
affaticamento generalizzato, apatia, torpore mentale. E presente riduzione della gittata cardiaca,
atti respiratori brevi e diminuita resistenza alla fatica. La cute appare fredda e pallida.
Istologicamente si nota laccumulo di glicosaminoglicani e acido ialuronico a livello di cute,
sottocute e vari organi viscerali che hanno come risultato EDEMA, allargamento ed appiattimento
delle strutture facciali, ingrossamento della lingua, alopecia.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
72
-
GOZZO
Per
gozzo
si
intende
un
aumento
di
VOLUME
della
tiroide
dovuto
ad
una
inadeguata
sintesi
ormonale
tiroidea,
che
comporta
un
aumento
COMPENSATORIO
dei
livelli
sierici
del
TSH
che
porta
a
sua
volta
a
iperplasia
e
ipertrofia
dei
tireociti
per
contrastare
il
deficit
ormonale.
A
questa
categoria
appartengono:
Gozzo
DIFFUSO
NON
tossico
interessa
lintera
ghiandola
senza
formazione
di
noduli.
Nella
maggior
parte
dei
casi
di
tipo
ENDEMICO
e
si
sviluppa
in
aeree
dove
acqua,
cibo
e
terreno
sono
poveri
di
iodio
mancanza
di
iodio
causa
una
ridotta
sintesi
di
ormoni
tiroidei
e
una
elevata
produzione
di
TSH.
In
altri
casi
(rari)
pu
essere
SPORDICO:
esistono
alcune
sostanze
che
possono
interferire
con
la
formazione
di
ormoni
tiroidei,
dette
sostanze
GOZZIGENE,
come
leccesso
di
CALCIO.
Morfologicamente
nellevoluzione
del
gozzo
diffuso
si
identificano
DUE
FASI:
1) Fase
iperplastica:
tiroide
simmetricamente
e
diffusamente
ingrandita,
con
aumento
modesto
(peso
max
150
g).
I
follicoli
risultano
rivestiti
da
cellule
colonnari
disposte
fittamente,
ma
laccumulo
non
uniforme
in
tutta
la
ghiandola
(follicoli
distesi
e
follicoli
piccoli).
2) Fase
di
involuzione
colloidale:
quando
dopo
la
fase
1
avviene
una
aumento
dellapporto
di
iodio
o
una
diminuzione
delle
richieste.
Lepitelio
follicolare
stimolato
va
incontro
ad
involuzione
con
la
formazione
di
una
ghiandola
ingrandita
e
ricca
di
colloide
(serbatoio
di
ormoni
tiroidei).
La
tiroide
appare
al
taglio
marrone
e
lievemente
traslucida.
Le
manifestazioni
cliniche
del
sono
dovute
soprattutto
alleffetto
massa
da
parte
dela
ghiandola
ingrandita
(impatto
estetico,
disfagia,
ostruzioni
respiratorie,
compressione
di
grossi
vasi
del
collo
e
del
torace).
Nei
bambini
pu
provocare
cretinismo.
Gozzo
MULTINODULARE
Dovuto
a
episodi
ripetuti
di
iperplasia
e
involuzione
della
tiroide
con
il
risultato
finale
della
formazione
di
NODULI.
I
noduli
si
possono
distinguere
in
FREDDI
(costituiti
da
un
insieme
di
follicoli
ipofunzionanti
IPOCAPTANTI
I131)
e
CALDI
(aree
circoscritte
di
parenchima
iperfunzionante
IPERCAPTANTE
I131).
I
noduli
sono
causati
da
difetti
genetici
che
provocano
la
crescita
autonoma
e
pi
rapida
di
alcune
cellule
del
parenchima
tiroideo.
Macroscopicamente
i
gozzi
sono
polilobulati,
asimmetrici
con
peso
che
pu
raggiungere
i
2000
g.
Pu
crescere
sia
superiormente
allo
sterno
che
posteriormente
(gozzo
intratoracico).
Al
taglio
si
notano
noduli
irregolari,
contenenti
quantit
variabili
di
colloide
bruna
e
gelatinosa.
Nei
noduli
di
vecchia
insorgenza
frequenta
il
riscontro
di
alerazioni
regressive
come
emorragia,
necrosi,
calcificazioni,
aterazioni
cistiche.
Istologicamente
si
notano
follicoli
ricchi
di
colloide,
delimitati
da
epitelio
piatto
e
aree
di
iperplasia
e
ipertrofia
epiteliale.
Il
follicolo
iperfunzionante
costituito
da
cellule
voluminose
e
lume
ridotto;
il
follicolo
ipofunzionante
caratterizzato
da
cellule
piatte,
lume
enorme
pieno
di
colloide
per
ridotta
sintesi
ormonale.
Le
manifestazioni
cliniche
sono
dovute
per
lo
pi
alleffetto
massa.
In
alcuni
casi
possibile
che
nellambito
di
un
gozzo
diffuso
di
lunga
data
si
sviluppi
un
nodulo
iperfunzionante
con
conseguente
ipertiroidismo
(sindrome
di
Plummer).
In
altri
casi
pu
essere
associato
a
ipotiroidismo.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
73
-
TIROIDITI
by Darkphemt - www.accentosullad.com - Vietata la vendita!
74
Altre
tiroiditi:
Pi
rare
sono
le
tiroiditi
dette
SPECIFICHE:
-
LUETICA:
in
corso
di
sifilide.
Laspetto
morfologico
caratterizzato
dalla
presenza
della
GOMMA
LUETICA,
cio
un
granuloma
non
caseificante
ricco
in
plasmacellule
-
TUBERCOLARE:
Interessata
dalla
TBC
in
forma
MILIARE
(lesioni
a
grani
di
miglio)
TUMORI
TIROIDE
(Vedi
dispense
Mingazzini)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
75
PARATIROIDI (Disp. Mingazzini)
Quattro ghiandole, possibili variazioni di numero, in meno ed in pi, nel 10% della popolazione.
Derivano da: III tasca branchiale 2 inferiori e Timo; IV tasca branchiale 2 superiori.
Si posizionano posteriormente al terzo medio ed al polo inferiore della tiroide.
Macro: ovoidali, capsulate, giallo-brune, mm. 4x3x1.5, mg. 35-40.
Micro : capsula fibrosa sottile, parenchima a struttura solida costituito da:
- cellule principali, con nuclei centrali rotondeggianti uniformi, citoplasma chiaro contenente
glicogeno e granuli secretori di PTH
- cellule ossifile con citoplasma abbondante, acidofilo e granulare, stipato di mitocondri con
scarsi granuli secretori, singole o in piccoli gruppi
- cellule chiare (water-clear cells) abbondante citoplasma otticamente vuoto, membrane cellulari
ben definite
cellule transizionali
Prima della pubert ci sono solo cellule principali. Dopo la pubert sono presenti gocce di lipidi
nel citoplasma delle cellule principali, compaiono le cellule ossifile
Il tessuto adiposo nello stroma aumenta con let costituendo il 30-40% del parenchima ed
influenzato dalla costituzione corporea, possono essere presenti follicoli e cisti a contenuto simil
colloideo e con aspetto di tipo tiroideo
Fisiologia
Le cellule principali sono sensibili alla concentrazione ematica del calcio; la funzione endocrina
di stabilizzazione della calcemia si attua mediante secrezione di PTH da parte delle cellule
principali.
Le cellule principali, se attive presentano nel citoplasma numerosi granuli secretori e scarso
glicogeno, se inattive scarsi granuli ed abbondante glicogeno.
Lazione fisiologica del PTH consiste nellaumentare lescrezione renale dei fosfati,
nellaumentare il riassorbimento tubulare del calcio, nellaumentare lassorbimento intestinale
del calcio, nellaumento del numero e dellattivit fagocitaria degli osteoclasti con conseguente
riassorbimento osseo.
Il meccanismo dazione del PTH consiste nellattivare specifici recettori delle cellule dei tubuli
renali e degli osteoclasti con conseguente cascata di segnali intracellulari.
Alterazioni della Funzionalit
Ipoparatiroidismo
Pseudoipoparatiroidismo
Iperparatiroidismo: Primitivo, Secondario e Terziario
Alterazioni Anatomopatologiche
Iperplasia : primitiva a cellule principali, secondaria a cellule principali, a cellule chiare
Adenoma
Carcinoma
IPOPARATIROIDISMO
Eziologia
- Iatrogena da asportazione chirurgica accidentale da tiroidectomia, da linfoadenectomia,
paratiroidectomia per iperparatiroidismo.
- Agenesia congenita delle paratiroidi come nella Sindrome di George Familiare, come sindrome
autoimmune poliendocrina tipo 1, causata da mutazioni del gene regolatore autoimmune,
nellinfanzia candidosi, nelladolescenza ipoparatiroidismo, poi iposurrenalismo.
- Idiopatica probabilmente da autoanticorpi diretti contro i recettori sensibili al calcio delle
paratiroidi con conseguente atrofia ghiandolare.
Manifestazioni cliniche
Aumentata eccitabilit neuromuscolare per diminuzione ematica del calcio ionico (segno di
Chvostek +, segno di Trousseau +) con tetania, crampi muscolari, convulsioni, stridore laringeo.
Alterazioni psichiche da irritabilit a depressione e psicosi franca.
Anomalie della conduzione cardiaca con allungamento QT e onda T, fino al blocco di branca.
Anomalie dentarie, calcificazioni dei nuclei della base e del cristallino
PSEUDOIPOPARATIROIDISMO
In pazienti con valori normali o elevati di PTH, si manifesta ipoparatiroidismo per la resistenza
dellorgano bersaglio allazione del PTH.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
76
IPERPARATIROIDISMO
Ogni
condizione
associata
ad
aumentata
secrezione
di
PTH
Epidemiologia:
casi
per
anno
27/100.000,
et
media
40
-
60
anni,
M:F=
1:2
Distinto
in
tre
forme:
Iperparatiroidismo
Primitivo,
Secondario
E
Terziario
IPERPARATIROIDISMO
PRIMITIVO
Epidemiologia:
Incidenza
annuale
25
casi
su
100.000,
oltre
50
anni,
M:F=1:3
Causato
da:
Adenoma
80%,
Iperplasia
16%,
Carcinoma
<
4%
Sporadico:
95%
Nel
10%
associato
a
carcinoma
follicolare
della
tiroidee
Familiare:
5%
MEN
tipo
1
da
mutazione
del
gene
oncosoppressore
MEN
1
MEN
tipo
2A
da
mutazione
germinale
del
proto
oncogene
RET
Associato
a
carcinoma
midollare
della
tiroide
Quadri
Clinici:pazienti
asintomatici,
con
manifestazioni
ossee,
renali.
Lesioni
Ossee:
generalizzate,
inizialmente
diminuita
densit,
conclamate
osteite
fibroso
cistica
o
Malattia
ossea
di
von
Recklinghausen
localizzazione
preferita
mandibola
Macro:
aree
multinodulari
solide
e
cistiche,
tumore
bruno.
Microscopicamente
si
nota
riassorbimento
di
trabecole
ossee
circondate
da
osteoblasti
ed
osteoclasti
con
gruppi
di
istiociti
carichi
di
emosiderina
Lesioni
Renali:
nefrolitiasi,
nefrocalcinosi
IPERPARATIROIDISMO
SECONDARIO
Linsufficienza
renale
cronica
o
meno
frequente
il
Malassorbimento
intestinale
causa
Iperfosfatemia
ed
Ipocalcemia,
stimola
le
paratiroidi
e
determina
IPERPLASIA
A
CELLULE
PRINCIPALI.
I
livelli
di
PTH
sono
proporzionali
al
grado
di
insufficienza
renale.
Lesioni
Ossee
simili
alliperparatiroidismo
primitivo
ma,
di
grado
moderato.
IPERPARATIROIDISMO
TERZIARIO
In
corso
di
iperparatiroidismo
secondario
ad
insufficienza
renale
cronica
o
a
malassorbimento
intestinale,
una
o
pi
ghiandole
paratiroidi
divengono
iperfunzionanti
autonomamente.
Lalterazione
viene
scoperta
per
mancata
risposta
a
terapia
con
emodialisi
o
omotrapianto
e
determinaIPERPLASIA
A
CELLULE
PRINCIPALI
di
tipo
nodulare
con
numerosecellule
ossifile.
IPERPLASIA
IPERPLASIA
PRIMITIVA
A
CELLULE
PRINCIPALI
Sporadica
o
in
pazienti
con
MEN
di
tipo
1
e
2A,
manifestazione
clinica
iniziale.
Nella
MEN
di
tipo
2B
si
pu
manifestare
minima
iperplasia
solo
in
adulti.
Macro:
Tutte
le
ghiandole
sono
ingrandite,
di
colorito
bruno
rossastro
e
peso
sino
a
gr.
10.
Le
ghiandole
superiori
tendono
ad
essere
pi
grandi
delle
inferiori.
Talora
una
sola
ghiandola
ingrandita:iperplasia
pseudoadenomatosa.
Talora
tutte
le
ghiandole
normali,
iperplasia
microscopica:
iperplasia
occulta.
Micro:
Cellule
predominanti
principali,
anche
cellule
ossifile
e
transizionali.
Modalit
di
crescita:
diffusa,
nei
giovani,
nodulare
negli
anziani
con
evidenza
di
setti
fibrosi
ed
aspetto
lobulare,
pseudorima
periferica
di
tessuto
normale.
Paratiromatosi:
riscontro,
in
corso
di
iperplasia,
di
molteplici
foci
di
tessuto
pratiroideo
nel
collo,
responsabile
di
iperpatatiroidismo
ricorrente
dopo
chirurgia
IPERPLASIA
SECONDARIA
A
CELLULE
PRINCIPALI
Insufficienza
renale
cronica,
malassorbimento
intestinale,
deficit
di
vitamina
D
causano
riduzione
cronica
del
calcio
sierico
e
quindi
iperattivit
delle
paratiroidi.
Vari
gradi
di
aumento
volumetrico
delle
ghiandole,
correlazione
inversa
tra
dimensioni
delle
ghiandole
e
calcemia.
Non
pu
essere
fatta
una
differenziazione
microscopica
tra
forma
primitiva
e
secondaria.
Nella
forma
primitiva
prevale
la
nodularit,
la
formazione
di
setti
fibrosi,
il
pleomorfismo
nucleare;
nella
secondaria
sono
pi
numerose
le
cellule
ossifile.
Distinzione
tra
iperplasia
a
cellule
principali
ed
adenoma:
i
soli
criteri
certi
sono
lidentificazione
di
una
rima
periferica
di
parenchima
normale
e
di
una
ghiandola
paratiroidea
normale.
Si
ha
sovrapposizione
di
valori
sul
grado
di
pleomorfismo
nucleare
e
sul
grado
di
proliferazione
cellulare
valutato
con
il
Ki-67.
E
stato
prospettato
che
liperplasia
a
cellule
principali
e
ladenoma
rappresentino
aspetti
morfologici
dello
stesso
processo.
La
genetica
molecolare
ha
contribuito
ad
offuscare
la
precedente
rigida
distinzione
tra
adenoma
ed
iperplasia.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
77
IPERPLASIA A CELLULE CHIARE
Non presenta familiarit e non associata alle neoplasie endocrine multiple. Precedentemente
considerata causa frequente di iperparatiroidismo primitivo, risulta quasi scomparsa nelle
casistiche pi recenti.
Macro: Estremo ingrandimento delle ghiandole, sino a gr.100, pi marcato nelle ghiandole
superiori, di colorito marrone cioccolato, forma irregolare.
Micro: Cellule di dimensioni variabili con citoplasma otticamente vuoto per coalescenza di
vacuoli chiari e con membrane cellulari ben delineate.
ADENOMA
Tumore benigno costituito da cellule principali o ossifile o transizionali o misto.
Epidemiologia: Il 75 - 80% dei casi di iperparatiroidismo primitivo sono causati da Adenoma.
M:F=1:3 - Et 40 - 60 anni
Forma: Sporadica 95%
Familiare 5% MEN tipo 1 e tipo 2A
Macro: Tumore singolo, localizzato nelle ghiandole inferiori 75%, superiori 15%, sede anomala
10% mediastino 70%, intratiroideo 20%, paraesofageo 10%. Le altre ghiandole sono di
dimensioni normali o atrofiche. Tumore di dimensioni variabili da microadenoma a cm.1-2
Range medio gr.0.5-5
Nodulo tondeggiante o ovoidale o appiattito, rivestito da una sottile capsula fibrosa di
consistenza molle, di colorito rosso bruno sulla superficie di taglio. Nel 50-60% dei casi si
evidenza nellilo vasale una sottile rima periferica di colorito grigio giallastro, corrispondente a
tessuto paratiroideo normale. Struttura solida omogenea o lobulata con aree di degenerazione
cistica, stravasi emorragici, aree di fibrosi e calcificazioni.
Micro: Tumore capsulato riccamente cellulare, costituito prevalentemente da cellule principali,
ma comuni sono forme miste con cellule oncocitarie e transizionali. Frequente evidenza di una
sottile rima di tessuto paratiroideo normale situato allilo vascolare, separato dalla neoplasia da
una sottile capsula fibrosa. Le restanti ghiandole paratiroidee presentano aspetti di normalit, o
di atrofia. Modalit di crescita diffusa, ma pu essere a nidi, follicolare, o pseudopapillare. Cellule
pi grandi del normale, nuclei rotondi, ipercromatici, cromatina densa, di dimensioni variabili,
aree con marcato pleomorfismo nucleare non sono segno di malignit. Mitosi rare, meno di 1 su
10 HPF. Citoplasma ricco di glicogeno, il grasso assente, o disperso, non in piccole gocce come
nelle cellule normali.
Le cellule adipose assenti, o sparse, o in piccoli gruppi periferici.
Immunoistochimica: positive per PTH, cromogranina A, CK a basso peso, Ki-67 inferiore a 5%.
Varie anormalit genetiche identificate, ma non costanti.
Esistono diverse varianti istologiche:
Adenoma Oncocitico: Costituito interamente, o quasi, da cellule ossifile con citoplasma
eosinofilo granulare, ripieno di mitocondri. Abitualmente il tumore non funzionante.
Adenoma a Cellule Chiare (raro)
Lipoadenoma: Tumore raro che contiene abbondante tessuto adiposo maturo con solo
scarsi nidi di cellule principali.
Adenoma Atipico : Tumori senza evidenza certa di invasione capsulare o vasale, ma con
alcuni aspetti del carcinoma: mitosi, bande fibrose, capsula spessa. Tumori ad incerto
potenziale di malignit.
CARCINOMA
Neoplasia rara, con alta probabilit di recidiva locale e di metastasi linfonodale. Sporadico o
Ereditario: Sindrome di Iperparatiroidismo Tumore della Mandibola, entrambe legate a
inattivazione del gene oncosoppressore HRPT 2
Epidemiologia: Meno del 1% dei casi di iperparatiroidismo dovuto a carcinoma (Giappone
5%), M=F, si manifesta in tutte le et, dalla prima infanzia.
Clinica: Manifestazioni cliniche legate agli effetti delleccesso di secrezione dellormone
paratiroideo PTH, pi frequenti nel carcinoma che nelladenoma. Ipercalcemia grave, sintomi:
fatica, debolezza, perdita di peso, anorexia, nausea, vomito, poliuria, polidipsia. Elevati livelli
sierici di PTH e di fosfatasi alcalina. Alterazioni ossee nel 70% Nefrolitiasi, nefrocalcinosi,
insufficienza renale nel 25%. Massa palpabile del collo nel 75%. Paralisi ricorrente del nervo
laringeo.
Macro: Massa a contorni mal definiti interessante una sola ghiandola, di consistenza dura, di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
78
colorito
grigio-biancastro
al
taglio
(
adenoma
molle
di
colorito
bruno
)
diametro
sino
a
cm.6,
peso
fino
a
10
gr,
aderente
agli
organi
circostanti.
Micro:
Circondato
da
spessa
capsula
fibrosa,
sepimentato
da
bande
fibrose.
Struttura
trabecolare,
meno
frequente,
solida,
follicolare,
a
rosette,
a
palizzata.
Cellule
dotate
di
nuclei
ingranditi,
ipercromatici,
aspetto
a
watermelon
seeds,
relativamente
uniformi
(pleomorfismo
nelladenoma),
nucleoli
prominenti,
citoplasma
chiaro
o
granulare
eosinofilo,
talora
costituito
da
cellule
ossifile.
Diagnosi
difficile:
non
criteri
citologici
affidabili,
infiltrazione
tessuti
e
metastasi.
La
diagnosi
estemporanea
di
scarso
valore
nel
distinguere
adenoma,
carcinoma.
Biopsie
incisionale
vanno
evitate
per
prevenire
impianti
con
iperparatiroidismo
ricorrete,
sia
nelle
lesioni
maligne
che
benigne.
La
diagnosi
citologica
su
biopsie
con
ago
sottile
utile
per
identificare
tessuto
paratiroideo,
ma
di
scarso
valore
nel
distinguere
adenoma
e
carcinoma.
Diffusione
Tumorale,
Stadiazione
e
Prognosi:
La
diffusione
del
carcinoma
prevalentemente
legata
a
recidive
locali
nei
tessuti
molli
del
collo.
Metastasi
si
localizzano
nei
linfonodi
del
collo
e
mediastinici,
nel
polmone,
osso
e
fegato.
Le
dimensioni
del
tumore
e
lo
stato
linfonodale
non
si
sono
rivelati
fattori
prognostici,
non
esiste
staging
e
grading
tumorale
(WHO
2004).
Lintervallo
medio
libero
da
malattia
dopo
chirurgia
di
2-3
anni.
Recidive
nel
50%.
Sopravvivenza
a
10
anni
50%.
Lesioni
Precancerose,
Suscettibilit
genetica.
Liperplasia
e
ladenoma
non
sono
considerate
lesioni
precancerose,
il
carcinoma
origina
de
novo.
Il
carcinoma
non
una
componente
delle
MEN,
ma
della
Sindrome
di
Iperparatiroidismo-
Tumore
della
Mandibola:
Malattia
autosomica
dominante
da
mutazione
del
gene
oncosoppressore
HRPT
2,
caratterizzata
da
adenoma
o
carcinoma
delle
paratiroidi,
fibroma
ossificante
della
mandibola
o
del
mascellare,
cisti
e
tumori
renali.
Iperparatiroidismo
nell80%,
insorge
nelladolescenza,
Carcinoma
nel
10-15%,
Tumore
ossificante
30%,
lesioni
renali
20%.
DIAGNOSTICA
INTRAOPERATORIA
Scopo
iniziale
pedestre:
distinguere
ghiandola
paratiroide
da
nodulo
tiroideo,
linfonodo,
timo,
tessuto
adiposo.
La
discriminazione
intraoperatoria
tra
adenoma
e
iperplasia
impossibile
senza
lesame
di
una
seconda
paratiroide.
La
valutazione
della
seconda
paratiroide,
consente
di
distinguere
tra
un
processo
generalizzato
(iperplasia
in
cui
tutte
e
4
le
paratiroidi
presentano
alterazioni)
ed
uno
limitato
(adenoma
in
cui
le
altre
paratiroidi
sono
normali).
Nella
seconda
paratiroide
vengono
valutati:
1
-
tessuto
adiposo
stromale,
2
-
lipidi
intracellulari
Il
tessuto
adiposo
stromale
diminuito
nelle
ghiandole
attive,
sostituito
da
parenchima
funzionante.
Adenoma:
le
altre
ghiandole
sono
in
riposo
funzionale
per
cui
aumento
del
tessuto
adiposo.
Iperplasia:
tutte
le
4
ghiandole
sono
funzionanti,
quindi
tessuto
adiposo
ridotto.
Questo
criterio
dipende
anche
da
et
e
costituzione
dei
pazienti.
I
lipidi
intracellulari
valutati
con
Sudan
IV
,o
Oil
Red
O
su
sezioni
al
criostato
Adenoma
:
lipidi
abbondanti
con
gocce
grossolane
perch
in
riposo
funzionale
Iperplasia
:
deplezione
lipidica
perch
ghiandole
attive
IPERPLASIA
o
ADENOMA?
IPERPLASIA:
Tutte
le
ghiandole
ADENOMA:
Una
sola
ghiandola
La
diagnosi
differenziale
esige
lesame
di
almeno
una
seconda
ghiandola
anche
se
apparentemente
normale.
La
seconda
ghiandola
macroscopicamente
pu
essere:
-
iperplastica
=
IPERPLASIA
-
normale:
IPERPLASIA
o
ADENOMA
paratiroide
di
aspetto
macroscopico
normale,
con
riduzione
del
tessuto
adiposo
stromale
e
dei
lipidi
citoplasmatici:
IPERPLASIA
paratiroide
di
aspetto
macro
normale,con
abbondante
tessuto
adiposo
stromale
ed
aumento
dei
lipidi
citoplasmatici,
come
per
soppressione
funzionale:
ADENOMA
ADENOMA
o
CARCINOMA
?
Criteri
diagnostici
citologici
non
affidabili:
Tipo
cellulare
Struttura
solida,
trabecolare
Bande
di
fibrosi
by Darkphemt - www.accentosullad.com - Vietata la vendita!
79
Figure cariocinetiche, Ki-67
Criteri diagnostici obbiettivi affidabili:
Infiltrazione della capsula e tessuto adiacente
Infiltrazione dei tessuti ed organi circostanti, perineurale
Invasione vascolare
Recidive locali
CARCINOMA D.D: CON ADENOMA
Infiltrazione della capsula nel 70% dei casi. Infiltrazione incompleta difficile da
determinare perch nella spessa capsula fibrosa possono essere intrappolati cordoni
epiteliali benigni in aree di fibrosi.
Infiltrazione dei tessuti ed organi circostanti: tessuto muscolare, tiroide e nervi
Invasione vascolare, presente nel 10-15% dei casi. Deve essere valutata nella capsula o
nel tessuto circostante, piuttosto che nei vasi intratumorali.
Recidive locali vanno differenziate da impianti per rottura di adenoma, di iperplasia o
autotrapianto intenzionale. Aspetto pseudo invasivo di lesioni paratiroidee benigne
intratiroidee.
Bande di fibrosi nel 90% dei casi. dd nellIperplasia fibrosi perinodulare. dd in Adenomi
aree di cicatrizzazione da emorragia.
Struttura trabecolare, pu esserci anche nelladenoma e nelliperplasia nodulare
Cellule fusate, raramente presenti in adenomi ed iperplasia
Attivit mitotica maggiore di 1 mitosi per 10 HPF, ma variabile con valori sovrapponibili
nelladenoma e nelliperplasia ; Ki-67 > 5%; AgNOR, DNA ploidia, mutazioni somatiche e
germinali del gene HRPT2
FAS ( Fatty Acid Sinthase) il principale enzima interessato nella sintesi degli acidi grassi,
catalizza la condensazione NADPH-dipendente di malonil-CoA e acetil-CoA in palmitato..
Espresso nellendometrio in fase proliferativa e nella mammella sotto stretta regolazione
ormonale , mentre nella maggior parte dei tessuti umani "down-regulated" dal tasso di acidi
grassi circolanti. Nelle cellule neoplastiche umane fortemente espresso( identificato nel
carcinoma della mammella, prostata, colon e endometrio) e anche in lesioni precancerose e
cancri in situ. Nelle paratiroidi stata recentemente studiata l'espressione del FAS nell'
iperplasia secondaria : utilizzo della via enzimatica del FAS da parte delle cellule iperplastiche .
P53 oncosoppressore localizzato sul braccio corto del cromosoma 17, controlla la stabilit e
lintegrit del genoma tramite due ben distinti meccanismi molecolari : - in danno al DNA
cellulare, blocca la cellula nella fase del ciclo cellulare G1, dando modo alla cellula di riparare il
DNA. - favorisce la morte cellulare programmata
(apoptosi) nel caso vi sia un danno a livello molecolare del DNA. La mutazione favorisce
la crescita cellulare anormale perchla cellula con la proteina mutata perde la capacit di
riparare il DNA danneggiato.
BCL-2 oncogene che codifica per una proteina citoplasmatica di 26 Kd, localizzata nei
mitocondri, nel reticolo endoplasmatico e nella membrana nucleare, che blocca lapoptosi ; Bcl-2
esercita il suo effetto oncogeno attraverso linibizione dellapoptosi e non stimolando la
progressione del ciclo cellulare come altri oncogeni. Svolge quindi un ruolo opposto a quello
delloncosoppressore p53, che inibisce la crescita cellulare ed induce lapoptosi.. Nelle paratiroidi
normali molte cellule presentano una intensa immunoreattivit citoplasmatica per Bcl-2, sia
nelle cellule principali che in quelle ossifile
Ki67 proteina nucleare, espressa in tutte le fasi del ciclo cellulare tranne G0, normalmente
espressa nelle cellule dei centri germinali delle tonsille, dalle cellule dello strato basale
dell'epidermide e dai linfociti attivati del sangue periferico,a nella proliferazione cellulare.
Permette di valutare il numero di cellule in ciclo, quindi la frazione cellulare proliferante (TPF)
delle neoplasie, strettamente collegata allaggressivit tumorale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
80
GHIANDOLE SURRENALI (Ascenzi, Robbins, Disp. Mingazzini)
Sono organi endocrini pari, composti da una corticale e una midollare differenti per sviluppo e
funzione. La corticale del surrene di divide in tre strati:
1) Glomerulare (5% - pi esterna) produce mineralcorticoidi (++ aldosterone). Formata
da piccoli nidi di cellule rotondeggianti, piccole e con scarso citoplasma. Sono
caratterizzate dalla presenza di mitocondri allungati con creste tubulo laminari.
Laldosterone agisce su tubuli distali e dotti collettori stimolando il riassorbimento di Na
e lescrezione di K e H.
2) Fascicolare (70% - media) glucocorticoidi (++ cortisolo). E giallastra per la presenza
di pigmenti lipocromici nelle cellule e di una elevata quantit di lipidi (++ colesterolo e
esteri del colesterolo). Le cellule sono disposte in cordoni paralleli, tra i quali si
interpongono i sinusoidi. Le cellule hanno ampio citoplasma chiaro e assumono un
aspetto schiumoso, perci sono dette SPONGIOCITI. Sono caratterizzate
microscopicamente dalla presenza di vacuoli ripieni di lipidi e mitocondri
rotondeggianti. I cortisolo partecipa al metabolismo glucidico (aumento del gligogeno
epatico iperglicemia), lipidico (aumento lipolisi e lipogenesi), proteico (inibizione
sintesi proteica).
3) Reticolare (25% - Interna, avvolge la midollare) steroidi sessuali (estrogeni e
androgeni). E di colorito giallo-brunastro per la presenza di pigmenti lipocromici e
melanici e per la scarsa presenza di lipidi. Le cellule appaiono COMPATTE, con
citoplasma eosinofilo e granuloso e con numerosissimi mitocondri.
La midollare del surrene composta da cellule cromaffini che sintetizzano e secernono
catecolamine (++ adrenalina). E costituita da cellule grandi, con ampio citoplasma, raccolte in
ammassi e cordoni. Pi esternamente ci sono cellule producesti noradrenalina, pi internamente
quelle producesti adrenalina (molto pi numerose 10:1). Il citoplasma contiene numerosi granuli
cromaffini.
ATROFIA: Esistono una forma rara di atrofia dovuta a insensibilit allo stimolo dellACTH e una
forma pi frequente secondaria a riduzione o arresto dellACTH da parte dellipofisi. Questa pu
avvenire inseguito a danno a livello ipofisario o ipotalamico, oppure per cause iatrogene
(eccessiva somministrazione cortisonici).
Macroscopicamente si ha una riduzione dello SPESSORE della corticale con attenuazione del
colorito giallo per deplezione lipidica. I surreni sono BILATERALMENTE diminuiti di volume e
peso.
Microscopicamente le cellule chiare ricche di lipidi della zona fascicolata si trasformano in cellule
scure, pi piccole e compatte.
Il surrene atrofico non immediatamente funzionante in seguito alla rimozione della causa che
provocava ridotto o assente rilascio di ACTH perci si avr un primo periodo dominato da
insufficienza surrenalica.
IPERPLASIA: Si tratta di un aumento di spessore della corteccia surrenalica secondario
solitamente a IPERSECREZIONE di ACTH. Questa pu avvenire in primo luogo a causa di un
adenoma funzionante delladenoipofisi, ma anche per la presenza di tessuto ectopico producente
ACTH (soprattutto carcinoma a piccole cellule del polmone).
Macroscopicamente lispessimento per lo pi a carico della zona fascicolata. Si distinguono:
Iperplasia diffusa lo spessore della corteccia uniforme pu raggiungere grandi
dimensioni. Le ghiandole sono bilateralmente aumentate di volume e peso. La corteccia
appare gialla a causa dellaumento delle dimensioni e numero delle cellule contenenti
lipidi.
Iperplasia nodulare conseguenza di stimolazioni ripetute e intercorrenti dellorgano,
che portano ad un alternarsi di iperplasia e ipotrofia. Col passare del tempo e il ripetersi
di questi episodi, alcune zone di parenchima vanno incontro ad una iperplasia maggiore
rispetto ad altre assumendo un aspetto NODULARE. I noduli hanno dimensioni da 0,5 a
2 cm e sono bilaterali, gialli e sparsi nella corteccia.
Microscopicamente le cellule appaiono globose, voluminose con citoplasma assai ricco di lipidi.
Una rara forma di iperplasia che pu colpire la midollare stata descritta nella sindrome di
Sipple e sembra che sia la lesione che preceda linsorgenza di focromocitoma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
81
LESIONI INFIAMMATORIE E DEGENERATIVE: Possono causare insufficienze acute o croniche,
nel caso che gran parte di ambedue le ghiandole venga alterata o distrutta. In caso di SEPSI si
possono sviluppare emorragie surrenali che bilaterali (sindrome di Waterhouse-Friderichsen).
Unestesa infiltrazione linfocitaria a livello della corticale pu causare atrofia, lasciando intatta la
midollare (surrenalite autoimmunitaria).
Una delle pi importanti cause di insufficienza surrenalica cronica la TUBRCOLOSI: si tratta di
una forma produttivo caseosa che si sviluppa come TBC isolata dorgano. La localizzazione dei
micobatteri nei surreni avviene per via ematica. Ha diverse caratteristiche peculiari:
Bilaterale
Resta confinata alle ghiandole
Decorre solitamente come forma ISOLATA, non accompagnandosi ad altre localizzazioni
della malattia (neanche nei polmoni!).
Morfologicamente i surreni colpiti da TBC appaiono bernoccoluti per la presenza di multiple
nodosit. I surreni si trasformano in sacche delimitate da connettivo fibroso, occupate da
materiale caseoso necrotico con depositi calcifici.
Tra le lesioni infiammatorie e degenerative del surrene le pi importanti sono la SARCOIDOSI e la
AMILOIDOSI (in cui il surrene aumentato di consistenza e volume e assumono colorito grigio-
giallastro). Altre forme possono essere dovute a funghi, protozoi e virus (++ citomegalovirus in
neonati).
SINDROMI DA IPERFUNZIONE SURRENALICA
IPERCORTISOLISMO
forma di ipersurrenalismo causata da un aumento dei livelli ematici dei glucocorticoidi. La
manifestazione clinica la SINDROME DI CUSCHING. Esistono diverse cause:
Iperesecrezione di ACTH da parte di adenoipofi (adenoma ipofisario ACTH secernente,
iperstimolazione da CRH). In questo caso si parla di MORBO di Cushing.
Ipersecrezione di cortisolo a causa di ADENOMA, CARCINOMA o IPERPLASIA a livello
surrenale.
Secrezione ectopica di ACTH (ad es. da parte di un carcinoma a piccole cellule del
polmone).
Forma iatrogena: eccessiva somministrazione esogena di steroidi.
Morfologicamente le lesioni si osservano a carico dei surreni e dellipofisi.
- IPOFISI a seguito degli alti livelli di glucocorticoidi circolanti avviene la caratteristica lesione
delle cellule ACTH secernenti, detta DEGENERAZIONE IALINA DI CROOKE: il citoplasma
normalmente granuloso e basofilo delle cellule ACTH secernenti viene sostituito da materiale
omogeneo e lievemente basofilo, a causa dellaccumulo di filamenti di CHERATINA.
- SURRENI possono presentare diversi quadri in base alla causa scatenante:
Atrofia corticale (vedi sopra)
Iperplasia diffusa (vedi sopra)
Iperplasia nodulare (vedi sopra)
Adenoma (vedi pi avanti)
Carcinoma (raramente) (vedi pi avanti)
Clinicamente i primi stadi della malattia possono presentarsi con ipertensione e aumento
ponderale. Con il passare del tempo si osserva la distribuzione del grasso corporeo al tronco, alla
faccia (FACIES LUNARE), alla nuca e sul dorso (GOBBA DI BUFALO). Possono comparire le
caratteristiche STRIE RUBRAE addominali e mammarie. Poich ipercortisolismo causa latrofia
delle fibre muscolari rapide si ha debolezza dei muscoli prossimali degli arti; inoltre induce
iperglicemia, glicosuria e polidipsia (importante causa di diabete secondario!). Si ha ancora
perdita delle fibre collagene e riassorbimento osseo (con osteoporosi) e la cute appare fragile,
sottile, con tendenza allecchimosi. Poich i glucocorticoidi inibiscono il sistema immunitario si
ha una predisposizione maggiore alle infezioni. Infine ci possono essere distrubi mentali (cambio
umore, depressione, psicosi), irsutismo e disturbi del ciclo mestruale.
La diagnosi viene fatta con la misurazione del cortisolo urinario libero delle 24 ore, controllo del
ritmo circadiano della secrezione di cortisolo (che appare sconvolto).
IPERALDOSTEROISMO PRIMITIVO E SECONDARIO
Gruppo di sindromi caratterizzate dalla cronica ipersecrezione di aldosterone. I livelli eccessivi di
aldosterone provocano ritenzione di Na e escrezione di K con conseguenti IPERTENSIONE e
IPOKALIEMIA. Si distinguono due forme:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
82
- PRIMARIO: iperproduzione autonoma di aldosterone da parte del surrene a causa di:
Adenoma surrenalico aldosterone-secernente (causa Sindrome di Conn) o carcinoma
(raramente).
Macroscopicamente sono lesioni solitarie, piccole (< 2cm) che tendono a svilupparsi nel
IV V decennio di vita. Sono spesso nascosti allinterno della ghiandola e non ne alterano
la forma ne il volume (difficile vedere con eco, TC, RM). In sezione appaiono di colore
giallo chiaro.
Microscopicamente sono costituiti da cellule corticali ricche di lipidi molto simili a quelle
della zona fascicolata. Le cellule sono uniformi nella grandezza e nella forma e
assomigliano alle cellule corticali mature. Non motrano traccia di anaplasia.
Caratteristica presenza nel citoplasma dei CORPI SPIRINOLATTONICI, inclusioni
eosinofile citoplasmatiche presenti dopo trattamento con antipertensivo spirinolattone.
Iperplasia surrenalica primitiva, con iperplasia nodulare bilaterale. causa di
iperaldosetronosmo idiopatico in cui stata scoperta una causa genetica caratterizzata
da una iperattivit del gene CYP11B1 (gene della sintesi dellaldosterone).
Macroscopicamente caratterizzata dalliperplasia diffusa e focale delle cellule simili a
quella della zona glomerulare fisiologica. Liperplasia spesso a forma di cuneo e si
estende dalla periferia verso il centro.
- SECONDARIO: in risposta alla attivazione del sistema renina-angiotensina. La patologia
caratterizzata dalla presenza di elevati valori ematici di renina, che si possono avere per:
Riduzione della perfusione renale
Ipovolemia arteriosa ed edemi
Gravidanza
Reninoma (raro)
Clinicamente i principali sintomi delliperaldosteronismo sono lipertensione e la ipokaliemia con
possibile evoluzione verso la formazione di aritmie e lo scompenso cardiaco. Altri sintomi
possono aversi a livello renale (con nicturia, poliuria e albuminuria).
SINDROME SURRENO GENITALE (O VIRILISMO SURRENALICO)
Caratterizzata da eccesiva produzione di ormoni androgeni surrenalici. La causa principale il
deficit della 21-IDROSSILASI, che impedisce una corretta sintesi sia di cortisolo che di
aldosterone. Di conseguenze avviene un aumento della stimolazione da parte di ACTH che
culmina in una spiccata iperplasia surrenalica e nella iperproduzione di TESTOSTERONE (unico
ormone che pu essere prodotto). I surreni si presentano aumentati di volume e peso e la
corticale presenta un aspetto CEREBRIFORME, di colorito giallo-bruno. Assenza di cellule chiare.
Se ipersecrezione si verifica tra la 10 e 12 settimana di vita intrauterina le bambine nasceranno
con genitali esterni con caratteristiche che simulano quelle dei maschi criptorchidi; se si verifica
nei primi anni di vita, si avr lo pseudoermafroditismo femminile o a macrogenitosomia
maschile; se si verifica prima della pubert si avr pseudo - pubert precoce.
SINDROMI DA IPOFUNZIONE SURRENALICA
INSUFFICIENZA SURRENALICA ACUTA
Si tratta di uninsufficienza improvvisa con conseguente collasso cardiocircolatorio. Esistono
molteplici cause di insufficienza surrenale acuta distinguibili in
- PRIMITIVE:
Perdita della corticale:
- Ipoplasia
- Cause autoimmuni
- Infezioni
- Cause infiammatorie e degenerative (amiloidosi, sarcoidosi)
- Carcinoma metastatico
Scompenso metabolico:
- Iperplasia surrenalica congenita (deficit cortisolo e aldosterone con virilizzazione)
- Inibizione farmaco e steroido indotta dellormone corticotropo o delle funzione
cellulare corticale.
- SECONDARIE:
Patologia ipotalamo ipofisaria (neoplasie, infiammazioni)
Soppressione ipotalamo ipofisaria (eccesso di steroidi esogeni).
Clinicamente si pu manifestare in diversi modi:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
83
-
forma
di
CRISI
compare
quando
i
surreni
hanno
esaurito
la
riserva
funzionale
e
lorganismo
richiede
una
ipersecrezione
ormonale
immediata
da
parte
delle
ghiandole
surrenali.
(es.
shock).
-
In
pazienti
che
assumono
corticosteroidi
esogeni
che
causano
atrofia
delle
ghiandole
surrenali
e
loro
successiva
incapacit
a
rispondere
adeguatamente
ad
una
richiesta
improvvisa.
-
Come
risultato
di
una
imponente
emorragia
surrenalica
(nei
neonati
dopo
un
parto
prolungato
e
difficile
con
notevole
trauma
e
ipossia).
SINDROME
DI
WATERHOUSE
FRIDERICHSEN
una
sindrome
rara
e
pericolosa
caratterizzata
da:
-
Grave
infezione
batterica
SEPSI
IPERACUTA!
-
(per
lo
pi
associata
a
Neisseria
Meningitidis
e
Haemophlius
Influenzae).
-
Ipotensione
rapidamente
progressiva
fino
allo
shock.
-
Coagulazione
intravascolare
disseminata
con
porpora
diffusa
per
lo
pi
a
livello
cutaneo.
-
Sviluppo
rapido
dellinsufficienza
surrenalica
associata
a
MASSIVA
EMORRAGIA
SURRENALICA
BILATERALE!
una
sindrome
pi
comune
nei
bambini.
La
genesi
dellemorragia
incerta,
ma
si
suppone
che
ci
possa
essere
la
crescita
diretta
dei
batteri
nei
piccoli
vasi
del
surrene.
Macroscopicamente
i
surreni
diventano
dei
sacchetti
di
sangue
coagulato,
con
cancellazione
delle
precedente
struttura.
Microscopicamente
si
nota
che
lemorragia
inizia
a
livello
della
midollare
in
prossimit
dei
sinusoidi
venosi
e
successivamente
si
estende
alla
corteccia.
Se
non
viene
diagnosticata
in
tempo
porta
a
morte
il
paziente
nel
giro
di
ore
o
pochi
giorni.
INSUFFICIENZA
SURRENALICA
CRONICA
(Morbo
di
Addison)
Il
morbo
di
Addison
caratterizzato
da
una
progressiva
distruzione
della
corteccia
surrenale.
Nel
90%
dei
casi
dovuto
a
4
cause:
Adrenalite
autoimmune
la
causa
pi
comune
nei
paesi
sviluppati.
Si
ha
una
distruzione
autoimmune
delle
celleule
STEROIDOGENICHE.
stata
rilevata
la
presenza
di
AUTOANTICORPI
contro
enzimi
della
steroidogenesi
(21-idrossilasi
e
17-idrossilasi).
La
adrenalite
autoimmune
si
pu
verificare
in
diversi
quadri
clinici:
sindrome
poliendocrina
autoimmune
di
tipo
1
(APS1
mutazione
del
gene
di
regolazione
autoimmune
AIRE
sul
cromosoma
21q22),
sindrome
poliendocrina
autoimmune
di
tipo
2
(APS2),
malattia
di
Addison
autoimmune
isolata.
Macroscopicamente
le
ghiandole
appaiono
raggrinzite
in
modo
irregolare.
Microscopicamente
la
corteccia
contiene
solo
sparse
cellule
corticali
residue
immerse
in
una
trama
collassata
di
tessuto
collagene.
Infezioni
forme
micotiche
e
TUBERCOLARI
(vedi
sopra)
Sindrome
da
immunodeficienza
acquisita
Neoplasie
metastatiche
metastasi
per
lo
pi
da
tumore
del
polmone
e
della
mammella.
Morfologicamente
i
surreni
sono
ingranditi
e
la
loro
struttura
completamente
nascosta
dalla
neoplasia
infiltrante-
Altre
forme
rare:
congenite,
sarcoidosi,
amiloidosi,
emorragie
surrenaliche.
Clinicamente
il
morbo
di
Addison
esordisce
in
maniera
subdola,
perch
le
prime
manifestazioni
si
hanno
solo
quando
il
90%
della
ghiandole
distrutto.
Successivamente
compaiono
progressiva
astenia
e
affaticabilit
come
sintomi
desordio.
Seguono
sintomi
gastrointestinali
(anoressia,
perdita
peso,
nausea,
vomito
e
diarrea).
In
caso
di
sindrome
surrenalica
primitiva,
la
ipersecrezione
di
ACTH
stimola
i
melanociti
con
conseguente
IPERPIGMENTAZIONE
della
cute.
La
ridotta
secrezione
dei
mineralcorticoidi
risulta
in
iperkaliemia,
iponatriemia,
ipotensione
e
ipovolemia.
In
queste
condizioni
un
qualsiasi
STRESS
(shock,
intervento
chirurgico,
trauma
infezione,
ecc)
possono
far
precipitare
la
situazione
in
CRISI
surrenalica
acuta
con
dolori
addominale,
ipotensione,
vomito
incontrollabile,
collasso
vascolare
e
coma!
TUMORI
SURRENE
(VEDI
DISP.
MINGAZZINI)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
84
FEGATO E VIE BILIARI (Ascenzi e Robbins)
Alcune lesioni istologiche elementari importanti
NECROSI
Ricordare le alterazioni di base del nucleo nella necrosi:
Picnosi: Riduzione progressiva del nucleo per perdita di materiale nucleare pi intensamente
colorabile.
Carioressi: Frammentazione del nucleo in zolle di varia grandezza.
Cariolisi: Il nucleo si disgrega in zolle di piccole dimensione e si scioglie nel citoplasma.
Vacuolizzazione nucleare: Disintegrazione circoscritta a certe zone del nucleo; Attivazione
enzimi idrolitici intranucleari o distruzione diretta degli acidi nucleici.
MICROSCOPICAMENTE:
- Necrosi Parcellare o a facolaio: si incontra pi frequentemente nellepatite virale acuta. una
necrosi litica in cui e lesioni interessano gruppi di POCHI elementi cellulari e sono sparse nel
lobulo. I focolai sono presto infiltrati da cellule infiammatorie (linfociti, granulociti e istiociti).
Possono ritrovarsi corpi di Councilman. La necrosi focale A SPOTTING, casuale nel singolo
lobulo. Si ha interessamento solo endolobulare.
- Necrosi della membrana limitante: una necrosi a focolaio con particolare localizzazione alle
aeree periferiche del lobulo, che risulta di aspetto sbocconcellato (rosicchiato) al limite verso il
connettivo degli spazi porto-biliari. Tipica di epatite cronica e cirrosi.
- Necrosi Zonali: interessano una fascia circolare nel lobulo in zona: centrale, intermedia o
periferica. Dovuta a fattori tossici o ipossici.
- Necrosi zonale centrolobulare: colpisce gli epatociti situati nella fascia circostante a vena
centro lobulare. Si manifesta solitamente in caso di intossicazioni da idrocarburi e ipossia nella
congestione passiva.
- Necrosi zonale Intermedia: interessa una fascia circolare interposta tra le aree centrolobulari
e le aree periferiche del lobulo. Caratteristico della febbre gialla e intossicazione da berillio.
- Necrosi zonale periferica: interessa le aree pi esterne del lobulo, attorno agli spazi porto-
biliari. Dovuta per lo pi ad agenti tossici come i fosforo, a eclampsia, a colestasi da ostacolo
extraepatico.
- Necrosi confluenti: interessano aree pi estese rispetto alle parcellari. A seconda della loro
distribuzione topografica si possono distinguere in:
A PONTE caratteristiche di epatiti virali e croniche. Essa definita a ponte poich
coinvolge unintera banda di epatociti. Possono esistere:
a) necrosi a ponte porto-biliari: si estendono tra spazi porto biliari adiacenti, lungo le
zone 1 di due lobuli vicini.
b) n. a ponte porto-centrali: si estendono tra territori situati tra uno spazio porto-biliare
e la vena centrolobulare di un lobulo adiacente, e interessano per o pi aree di zona 3.
c) n. a ponte centro-centrali: colpiscono aree comprese tra vene centrali di due louli
vicini e interessano aree di zona 3.
NECROSI SUB-MASSIVE colpiscono la maggior parte del lobulo in maniera irregolare.
NECROSI MASSIVE coinvolge praticamente tutti i lobuli estendendosi a tutto il
parenchima epatico.
MACROSCOPICAMENTE:
Sono pi evidenti le necrosi confluenti, sub-massive e massive. Nelle forme massive il fegato
risulta rimpicciolito (++ a carico del lobo sinistro) e diminuito di peso (fino a 500g). Se il
processo per avviene velocemente paradossalmente possibile che lorgano appaia ingrandito e
aumentato di peso. La consistenza flaccida e spesso la capsula appare grinzosa.
Nelle forme sub-massive ci sono aree pi o meno ampie di parenchima interessato dalla necrosi.
Nelle zone di necrosi il disegno lobulare completamente cancellato; le zone appaiono di colorito
giallastro spesso con porzioni variegate di rosso per stravasi emorragici e di verde per
imbibizione biliare.
In seguito a necrosi si pu avere: fibrosi (con formazione di setti attivi o passivi), rigenerazione
(per iperplasia epatocitaria compensatoria), formazione di noduli rigeneranti intrappolati tra
setti fibrosi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
85
STEATOSI
I
lipidi
di
deposito
sono
costituiti
fondamentalmente
da
TRIGLICERIDI.
Nella
cellula
epatica
essi
compaiono
sottoforma
di
piccole
vescicole
disperse
nello
ialoplasma.
La
statosi
epatica
consiste
in
un
accumulo
di
lipidi
di
deposito
allinterno
degli
epatociti.
Normalmente
questi
vengono
complessati
a
liporproteine
specifiche
e
secreti
dalla
cellula.
Un
eccessivo
accumulo
di
lipidi
per
pu
avvenire
per
diversi
difetti:
- Trasporto
al
fegato
di
eccessive
quantit
di
acidi
grassi
liberi
- Aumentata
sintesi
di
acidi
grassi
(per
aumentato
apporto
con
la
dieta
o
per
ipercatabolismo
di
glicidi
e
proteine)
- Diminuita
ossidazione
di
acidi
grassi
(a
causa
di
una
deficiente
ossigenazione
anemia
croniche,
stasi
venosa,
intossicazioni
da
monossido
di
carbonio,
insufficienza
respiratoria,
ecc.)+
- Aumentata
esterificazione
degli
acidi
grassi
a
trigliceridi
(per
aumento
della
-
glicerofosfato)
- Diminuita
produzione
di
apoproteine
(con
successiva
riduzione
della
trasformazione
dei
trigliceridi
il
lipoproteine
e
quindi
ridotta
escrezione)
Esistono
due
forme
anatomopatologiche
distinte:
1)MACROVESCICOLARE:
causata
soprattutto
da
alcolismo,
malnutrizione,
diabete
mellito,
obesit,
malassorbimento,
farmaci,
tossine.
Microscopicamente
il
viscere
appare
aumentato
di
volume
e
il
suo
peso
pu
raggiungere
anche
il
doppio
del
normale.
I
margini
sono
arrotondati,
la
capsula
tesa,
il
parenchima
ha
colorito
giallo
e
consistenza
pastosa
e
aspetto
opaco
alla
superficie
di
sezione.
Microscopicamente
si
notano
epatociti
ingranditi,
con
citoplasma
occupato
da
una
grossa
gocciola
di
grasso
che
sposta
il
nucleo
in
posizione
periferica.
Queste
cellule
si
comprimono
reciprocamente
e
restringono
il
lume
dei
capillari
sinusoidi
(conseguente
pallore
macroscopico).
La
goccie
di
grasso
si
colorano
con
colorazioni
tipo
SUDAN
III
che
colora
i
trigliceridi
di
arancione.
2)
MICROVESCICOLARE:
si
osserva
in
diverse
situazioni
come
la
degenerazione
acuta
in
gravidanza,
danni
INIZIALI
da
alcol,
da
farmaci
o
altri
tossici.
E
caratteristica
delle
superinfezioni
da
virus
delta.
Una
patologia
particolare
in
grado
di
causare
questa
statosi
la
sindrome
di
Reye.
Si
tratta
diepatopatia
associata
a
encefalopatia
grave
sostenuta
da
edema
ed
ernie
cerebrali.
Insorge
tra
i
6
mesi
e
i
15
anni.
Leziologia
ignota.
Porta
a
morte
in
pochi
giorni
per
complicazioni
dovute
alla
ipertensione
endocranica.
Microscopicamente
il
fegato
appare
poco
o
per
nulla
ingrandito
e
la
sua
consistenza
flaccida.
Dopo
il
taglio
di
un
fegato
steatosico
la
lama
risulta
UNTA
e
se
si
preme
su
parenchima
c
una
caratteristica
IMPRONTABILITA.
Il
fegato
ben
palpabile
e
i
soi
margini
sono
arrotondati.
Microscopicamente
le
gocce
lipidiche
sono
pi
piccole
di
quelle
della
forma
macrovescicolare,
perci
il
nucleo
cellulare
riesce
a
mantenere
una
posizione
centrale.
Spesso
entrambe
le
forme
sono
presenti
contemporaneamente.
Dal
punto
di
vista
clinico
statosi
LIEVI
possono
essere
poco
rilevanti,
poich
non
sono
associati
con
evidenti
manifestazioni
di
insufficienza
epatica.
Lesioni
pi
GRAVI
possono
portare
ad
alterazioni
funzionali
pi
evidenti,
anche
se
la
statosi
in
se
per
se
comunque
spesso
reversibile
dal
punto
di
vista
morfologico.
Se
la
statosi
si
complica
con
necrosi
cellulare,
lo
stadio
successivo
sar
caratterizzato
dalla
deposizione
di
materiale
fibroso
con
evoluzione
verso
la
cirrosi.
IALINOSI
unalterazione
caratterizzata
al
microscopio
ottico
da
un
aspetto
microscopico
ANISTO
(non
strutturato)
e
nettamente
acidofilo.
Le
pi
comuni
alterazioni
ialine
della
cellula
epatica
sono:
CORPI
DI
MALLORY:
sono
inclusioni
ialine
di
forma
irregolare
presenti
nel
citoplasma
degli
epatociti
soprattutto
in
corso
di
epatopatia
alcolica.
Al
M.E.
risultano
costituite
da
un
intreccio
di
filamenti
di
precheratina
immersi
in
una
matrice
amorfa.
CORPI
DI
COUNCILMAN:
sono
cellule
ialine
contenenti
resti
nucleari
picnotici,
i
quali
scompaiono
in
seguito
per
estrusione.
Al
M.E.
il
materiale
ialino
appare
costituito
di
ialoplasma
(parte
del
citoplasma
che
al
microscopio
appare
amorfa)
e
di
residui
fortemente
osmiofili
e
raggrinziti
di
organelli
citoplasmatici.
Questi
corpi
si
trovano
nei
sinusodi
e/o
fagocitati
nelle
cellule
del
Kupffer.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
86
ITTERO (Ciclo bilirubina da wikipedia)
Per ittero si intende la colorazione giallastra della cute, delle sclere e degli occhi in conseguenza
ad un eccesso di bilirubina nel sangue. Per essere visibile il livello deve superare 3-5 mg/dL
(ittero franco); al di sotto di questo valore si pu apprezzare per lo pi solo a livello delle sclere
(sub-ittero).
La bilirubina il prodotto finale del catabolismo della degradazione dellemoglobina.
L'emoglobina contenuta negli eritrociti viene catabolizzata, con rottura del suo caratteristico
anello protoporfirinico e l'eme che viene liberato grazie all'eme-ossidasi viene convertita in
biliverdina.Con distacco del ferro e globina. La biliverdina a sua volta viene tasformata in
bilirubina grazie ad un enzima citosolico detto biliverdina-reduttasi. Questa bilirubina detta
"non coniugata" (o "indiretta") ed insolubile, quindi per essere trasportata all'interno del
sangue deve essere legata ad una proteina sierica prodotta dal fegato, l'albumina. Assieme
all'albumina, la bilirubina non coniugata raggiunge il fegato dove viene internalizzata grazie alla
presenza di una proteina vettrice epatica chiamata ligandina. Il deficit ereditario di questa
proteina vettrice si manifesta con un'iperbilirubinemia congenita benigna (Sindrome di Gilbert).
Nel fegato la bilirubina viene coniugata ad una proteina citosolica, glutatione-S-trasferasi (GST).
Questo processo catalizzato da un enzima microsomiale detto uridine diphosphoglucuronyl
transferase (UDPGT) e ne deriva la bilirubina monoglucuronide e la bilirubina diglucuronide. Il
deficit ereditario di questo enzima la causa della sindrome di Crigler-Najjar, che si manifesta
con ittero severo e persistente. La bilirubina cosi coniugata resa solubile e viene quindi escreta
dell'epatocita nella bile, e viene riversata nell'intestino, passa nel colon dove viene parzialmente
trasformata in urobilinogeno.
Esistono due tipi di classificazione:
- ETIOPATOGENETICA: in base ai meccanismi e cause
Itteri emolitici eccessiva distruzione dei globuli rossi con consengente iperproduzione
di bilirubina indiretta (non coniugata). Per EMOLISI intra- o extra-vascolare.
Itteri epatocellulari Dovuti ad alterazioni dellepatocita con aumento della bilirubina
DIRETTA e/o INDIRETTA (rispettivamente per difetto di escrezione della bilirubina
coniugata e per difetti di captazione e/o coniugazione).
Itteri colestatici (o ostruttivi) dovuti ad alterazione del deflusso della bile lungo le vie
biliari. La bilirubina prevalentemente DIRETTA.
- FISIOPATOLOCA: si basa sulla FORMA della bilirubina (coniugata o non coniugata) che causa
ittero. Per il riconoscimento del tipo di iperbilirubinemia si ricorre alla REAZIONE Di VAN DER
BERGH.
1) Itteri da bilirubina prevalentemente NON CONIUGATA: si tratta di un ittero in cui circa l80%
della bilirubina totale mostra una reazione indiretta. Questo ittero pu essere causato da:
Aumentata produzione di bilirubina indiretta in seguito ad anomala distruzione dei
globuli rossi con iperproduzione di bilirubina indiretta che gli epatociti non sono in
grado di compensare con meccanismi di assunzione e coniugazione. La forte distruzione
dei G.R. avviene essenzialmente per due motivi: EMOLISI INTRAVASCOLARE (es. errori
trasfusionali, malattie del sangue) e EXTRAVASCOLARE (quando vengono assorbite
grosse quantit di Hb da ematomi, infarti emorragici, versamenti in cavit sierose, ecc.)
Diminuita assunzione negli epatociti In caso di malattia dellepatocita non vengono
meno le capacit di assunzione, coniugazione e escrezione della bilirubina.
Diminuita coniugazione questa pu essere dovuta a cause GENETICHE e ACQUISITE.
Le cause genetiche pi importanti sono:
- Sindrome di GILBERT (autosomico dominante) in cui presente una ridotta assunzione
della bilirubina diretta e una deficienza di uridin-difosfato-glicuronil-transferasi con
conseguente difetto di coniugazione.
- Sindrome di CRIGLER-NAJJAR: difetto di coniugazione per deficit del sistema uridin-
difosfato-glicuronil-transferasico. Pu presentarsi clinicamente in due modi: TIPO 1
(autosomico recessivo, con deficienza pressoch totale dellenzima, porta a morte di
solito nellinfanzia) e TIPO 2 (autosomico dominante, con difetto pi lieve e
manifestazioni cliniche modeste).
Le cause acquisite pi importanti sono:
- Danni epatocellulari (epatiti, cirrosi, tutti i casi in cui si riduce il parenchima epatico
funzionante)
- Ittero fisiologico del neonato a causa della immaturit del sistema di coniugazione.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
87
2)
Itteri
a
bilirubina
prevalentemente
COINUGATA:
si
tratta
di
un
ittero
in
cui
oltre
il
50%
della
bilirubina
totale
mostra
una
reazione
diretta.
Si
pu
avere
per:
Diminuita
escrezione
delle
bilirubina
coniugata
a
livello
epatocellulare.
Questo
accade
spesso
in
alcune
sindrome
ereditarie
trasmesse
come
carattere
autosomico
recessivo,
che
hanno
come
manifestazione
clinica
peculiare
ITTERO
+
BILINURIA
(comparsa
in
et
adulta):
-
Sindrome
di
DUBIN-JOHNSON-SPRINZ-NELSON
il
fegato
appare
bruno
scuro
o
verde-nerastro.
Microscopicamente
si
nota
la
presenza
di
un
pigmento
di
tipo
lipofuscinico
accumulato
per
lo
pi
nei
lisosomi.
-
Sindrome
di
ROTOR
simile
alla
precedente,
ma
manca
la
pigmentazione
brunastra
del
fegato.
COLESTASI:
si
intende
un
ostacolo
al
deflusso
della
bile
in
qualsiasi
punto
del
suo
decorso
intra-
ed
extraepatico,
dalla
sua
uscita
dallepatocita
al
suo
sbocco
in
duodeno.
Gli
itteri
col
estatici
hanno
alcune
caratteristiche
peculiari:
iperbilirubinemia
DIRETTA
con
frequente
associazione
di
iperbilirubinemia
INDIRETTA
(per
danno
cellulare
dovuto
spesso
alla
colestasi
stessa);
ristagno
e
passaggio
in
circolo
anche
di
altri
componenti
della
bile
(acidi
e
sali
biliari
PRURITO
E
BRADICARDIA
e
colesterolo
dislipidemia
e
deposizioni
cutanee
dette
XANTOMI);
feci
IPOCOLICHE
o
ACOLICHE;
Urine
IPERCROMICHE.
Si
distinguono
diverse
tipi
di
colestasi:
-
Da
ostacolo
EXTRAEPATICO:
calcoli,
tumori,
stenosi
infiammatorie,
compressioni,
parassitosi,
atresia
dotti
biliari.
-
Da
cause
INTRAEPATICHE
(pura):
assunzione
di
farmaci,
ittero
ricorrente
della
gravidanza,
cirrosi
biliare
primitiva.
-
Da
cause
INTRAEPATICHE
CON
DANNO
agli
epatociti:
epatiti
virali,
epatopatie
tossiche.
Microscopicamente
la
colelitiasi
mostra
delle
lesioni
caratteristiche.
I
reperti
abituali:
a)
Ritenzione
di
pigmento
biliare
nel
citoplasma
e
nelle
cellule
del
Kupffer.
Se
la
colestasi
molto
pronunciata
il
citoplasma
pu
assumere
un
aspetto
chiaro
e
sfilacciato
detto
DEGENERAZIONE
PIUMOSA
per
la
presenza
di
vacuoli.
Al.
M.E.
si
nota
che
i
vacuoli
contengono
cristalli
liquidi
di
acidi
biliari
e
fosfolipidi.
b)
Alterazioni
ultrastrutturali
del
polo
biliare
con
lesioni
dei
microvilli
e
disorganizzazione
dei
filamenti
di
actina.
c)
Trombi
biliari
per
laccumulo
di
bile
addensata
in
capillari
biliari
dilatati.
d)
Laghi
biliari,
cio
stravasi
di
bile
alla
periferia
del
lobulo.
e)
Infarti
biliari,
cio
necrosi
epatocellulare
dovuta
a
danno
citotossico
a
livello
degli
stravasi
biliari.
ALTERAZIONI
DEL
CIRCOLO
(ASCENZI)
-
Alterazioni
in
DIFETTO:
ANEMIA
situazione
generale
in
cui
si
verifica
una
riduzione
della
quantit
di
Hb
nellintero
organismo,
in
seguito
a
diminuzione
della
massa
sanguigna,
del
numero
dei
G.R.
o
del
pigmento
ematico
in
essi
contenuto.
Lanemia
determina
(come
in
tutti
gli
altri
organi)
IMPALLIDIMENTO
DEL
VESCERE.
Nelle
forme
acute
(shock,
emorragie
massive)
possono
comparire
microscopicamente
quadri
di
NECROSI
CENTROLOBULARE.
Nelle
forme
croniche
prevalgono
fenomeni
di
STEATOSI
localizzati
nella
zona
3
pi
sensibile
ai
difetti
di
nutrizione
e
ossigenazione.
ISCHEMIA
Consistono
nella
diminuzione
del
flusso
ematico
al
viscere,
con
conseguenti
fenomeni
di
IPOSSIA
ISCHEMICA.
Lipossia
si
pu
generare
per
diversi
motivi:
-
Occlusione
della
vena
porta
e
dei
suoi
rami
intraepatici
causata
da
fenomeni
infettivi,
ostacoli
alla
circolazione
epatica
(cirrosi),
trombosi
neoplastiche,
compressione
estrinseche,
lesioni
traumatiche.
Le
conseguenze
generalmente
non
sono
gravi
perch
il
flusso
sanguigno
garantito
dalla
arteria
epatica.
Si
possono
osservare
per
lo
pi
impallidimento,
diminuzione
della
produzione
di
bile,
in
casi
pi
gravi
ipotrofia
del
viscere.
-
Infarto
emorragico
di
ZAHN:
si
osserva
quando
alla
trombosi
portale
si
associa
una
diminuzione
della
vis
a
tergo
del
sangue
circolante
nel
fegato
per
contemporanea
riduzione
dellafflusso
ematico
nella
arteria
epatica.
Macroscopicamente
la
lesione
appare
come
unarea
piramidale
o
conica
con
apice
verso
lilo,
di
colorito
rosso-scuro
cianotico
e
con
margini
netti.
Microscopicamente
si
capische
che
non
si
by Darkphemt - www.accentosullad.com - Vietata la vendita!
88
tratta
di
un
vero
infarto,
perch
non
ci
sono
necrosi
ed
emorragia,
bens
dilatazione
e
congestione
dei
sinusoidi
con
ipotrofia
delle
travate
epatocellulari.
La
lesione
evolve
con
la
riduzione
del
parenchima
colpito
e
la
sua
sostituzione
con
tessuto
fibroso.
-
Occlusione
dellarteria
epatica
e
dei
suoi
rami:
un
evento
molto
raro
che
pu
essere
dovuto
a
trombo
embolie,
traumi,
esiti
di
interventi
chirurgici.
Avviene
un
INFARTO
ISCHEMICO
con
lesione
macroscopicamente
di
colore
grigiastro,
con
margini
netti,
spesso
circondati
da
un
alone
giallo
di
steatosi.
Microscopicamente
le
strutture
sono
completamente
cancellate
per
la
necrosi.
-
Shock:
il
fegato
danneggiato
da
tutti
gli
shock
associati
a
una
riduzione
di
fusso
sia
nellarteria
epatica
che
nella
vena
porta.
Caratteristica
la
DISOMOGENEITA
delle
lesioni
(nel
viscere
si
individuano
fenomeni
di
ischemia
localizzata).
Macroscopicamente
le
alterazioni
di
circolo
si
manifestano
con
gli
aspetti
di
una
steatosi,
che
pu
risultare
evidente
in
una
o
pi
aree
di
forma
piramidale
con
apice
verso
lilo.
Microscopicamente
si
possono
rilevare
aree
di
necrosi
centro
lobulare
distribuite
nelle
zone
3.
Ci
pu
essere
una
blanda
ma
diffusa
infiltrazione
flogistica.
Alterazioni
in
ECCESSO
IPEREMIA:
Si
distinguono:
-
ATTIVA
si
pu
verificare
in
stati
di
pletora
sanguigna
(aumento
della
massa
sanguigna
in
maniera
inusuale)
o
come
manifestazione
di
processo
infiammatorio.
Avviene
fisiologicamente
durante
la
digestione.
-
PASSIVE
diverse
forme:
Fegato
da
STASI:
quando
c
una
insufficienza
cardiaca
congestizia
(retrograda),
la
difficolt
di
deflusso
nel
cuore
destro
si
ripercuote
prima
di
tutto
sul
fegato
che
in
grado
di
immagazzinare
circa
della
massa
sanguigna
circolante.
Si
distinguono
CONGESTIONE
PASSIVA
ACUTA
Macroscopicamente:
fegato
aumentato
di
volume,
con
sfumatura
rosso-cupa
intensa
e
diffusa,
abbondante
contenuto
ematico
che
sgorga
alla
sezione;
microscopicamente:
dilatazione
dei
sinuosoidi
infarciti
di
elementi
del
sangue,
ipotrofia
epatocita
ria
da
compressione
e
ipossia.
CONGESTIONE
PASSIVA
CRONICA
Macroscopicamente
nello
stadio
iniziale
compare
sulla
superficie
di
sezione
una
VARIEGATURA
con
punteggiatura
rosso-cupa
resa
evidente
dal
contrasto
con
la
steatosi
che
interessa
le
aree
periferiche
dei
lobuli:
FEGATO
A
NOCE
MOSCATA.
Si
nota
iportrofia
e
atrofia
cellulare
e
dilatazione
dei
capillari
che
si
rendono
pi
manifeste
in
sedi
particolari
dette
VIE
DELLA
STASI,
costituite
dalle
zone
3
le
quali
descrivono
anelli
rosso
cupo
attorno
ad
aree
gialle
di
steatosi
del
parenchima
periportale
(inversione
del
lobulo).
Negli
stadi
avanzati
si
sviluppano
fibrosi
e
poi
fenomeni
necrotici
con
tendenza
alla
cicatrizzazione
e
alla
retrazione,
la
capsula
risulta
ispessita
e
il
fegato
aumentato
di
consistenza.
Possono
essere
presenti
fenomeni
di
IPERPLASIA
della
zona
1
che
si
notano
come
aree
biancastre
denominate
A
FOGLIA
DI
FELCE.
Microscopicamente
la
presenza
di
aree
di
rigenerazione
nodulare
da
luogo
a
quadri
di
disordine
strutturale
simili
alla
cirrosi.
In
casi
di
pericardite
costrittiva
si
pu
avere
una
pseudocirrosi
pericardica,
in
cui
il
fegato
sembra
coperto
da
una
glassatura
(FEGATO
A
ZUCCHERO
CANDITO).
Sindrome
di
BUDD
CHIARI:
processo
morboso
caratterizzato
da
ostacolo
al
deflusso
venoso
nelle
vene
sovraepatiche.
Si
ha
una
congestione
passiva
grave,
con
particolare
impronta
necrotico-emorragica
pronunciata
nelle
aree
centrolobulari.
Le
condizioni
in
cui
questa
sindrome
si
pu
verificare
sono:
endoflebite
obliterante
primitiva
delle
vene
sovraepatiche;
stenosi
e
atresie
congenite
nel
punto
di
sbocco
delle
vene
sovraepatiche
nella
cava
inferiore;
trombosi
asettiche,
infettive
o
neoplastiche;
compressioni
esterne
esercitate
da
neoformazioni
cistiche,
tumorali,
ascessuali,
cicatriziali,
ecc.;
embolie
retrograde
a
partenza
dallatrio
destro
del
cuore.
Le
manifestazioni
cliniche
si
distinguono
in
acute
(addome
acuto
+
shock,
con
possibile
esito
letale)
e
croniche
(quadro
di
ipertensione
portale).
Malattia
VENO-OCCLUSIVA:
del
tutto
simile
alla
precedente,
da
cui
si
distingue
solo
per
il
fatto
che
le
lesioni
venose
sono
sempre
intra-epatiche
radicolari,
a
carico
delle
vene
sottolobulari,
con
fibrosi
sub-endoteliale
che
pu
progredire
fino
alla
ialinosi
del
vaso
e
la
sua
completa
occlusione.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
89
EMORRAGIE:
si
possono
avere
emorragie
anche
non
dovute
a
traumi,
ma
alla
patologia
spontanea.
Sono
di
lieve
entit,
ma
multiple,
che
compaiono
nel
corso
di
diatesi
emorragiche,
infezioni
(tifo
e
difterite),
intossicazione,
eclampsia.
EPATOPATIE
INFETTIVE
E
INFIAMMATORIE
(ASCENZI)
Rientrano
in
questo
spettro
di
patologie
le
epatiti
propriamente
dette,
la
colangiti
e
le
alterazioni
ascessuali.
1)
Epatiti
propriamente
dette:
si
tratta
di
affezioni
che
interessano
primitivamente
il
parenchima
e
lo
stroma
del
fegato
compartecipazione
secondarie
del
sistema
di
escrezione
della
bile.
Esistono
molte
forme
di
epatiti:
-
EPATITI
VIRALI:
sono
attualmente
suddivise
sulla
base
degli
agenti
causali:
Epatite
A:
causata
da
un
Enterovirus
della
famiglia
dei
Picornavirus,
virus
a
RNA
che
si
trasmette
attraverso
quattro
vie:
cibo,
dieta,
mosche,
feci
(solitamente
in
seguito
ad
ingestione
di
alimenti
infetti
(++
molluschi)).
Dopo
un
periodo
di
incubazione
di
un
mese
in
mese
in
media
compaiono
nel
siero
gli
anticorpo
anti-HAV
di
tipo
IgM,
in
concomitanza
con
la
comparsa
di
ITTERO.
Ha
un
effetto
citopatico
diretto,
non
cronicizza
e
guarisce
normalmente
senza
terapia,
se
non
guarisce
si
ha
il
decesso
(senza
vie
di
mezzo).
Epatite
B:
causata
da
Hepadnavirus,
un
virus
a
DNA
a
doppia
elica.
una
particella
costituita
da
un
nucleo
(CORE)
circondato
da
un
involucro
superficiale
(COAT),
nota
come
particella
di
DANE.
Il
core
formato
da
DNA
e
proteine
antigeniche
(HBcAg
e
HBeAg))
e
da
DNA-polimerasi.
Il
coat
contiene
materiale
antigenico
detto
antigene
di
superficie
(HBsAg).
Nel
siero
degli
individui
affetti
sono
contenute
particelle
sferoidali
e
particelle
filamentose
costituite
da
materiale
dellinvolucro
prodotto
in
eccesso
rispetto
a
quello
del
core.
Linfezione
si
trasmette
tramite
tutti
i
LIQUIDI
ORGANICI
(sangue,
saliva,
urina,
feci,
sperma,
secreto
vaginale,
ecc.)
sebbene
in
passato
si
credeva
che
fosse
trasmissibile
solo
per
via
percutanea
con
strumenti
venuti
a
contatto
con
siero
infetto
(scambio
di
siringhe
tra
tossicodipendenti).
Dopo
alcune
settimane
dal
contatto
compare
HBsAg
nel
siero
e
dopo
1-6
mesi
dalla
penetrazione
del
virus
compare
ITTERO,
aumento
delle
transaminasi,
dispepsia
post-prandiale.
La
presenza
di
anticorpo
anti
HBs
si
osserva
settimane
o
mesi
dopo
la
SCOMPARSA
di
HBsAg
e
rappresenta
linizio
della
GUARIGIONE
CLINICA
(restano
per
tutta
la
vita).
La
presenza
di
anticorpi
anti
HBc
avviene
dopo
circa
1
mese
dalla
comparsa
di
HBsAg,
quando
iniziano
i
SINTOMI.
La
comparsa
di
HBeAg
segue
quella
di
HBsAg
e
precede
la
sua
scomparsa,
indicando
linfezione
virale
attiva
in
corso
e
facimente
trasmissibile.
Il
virus
HBV
NON
citopatico
diretto.
La
infezione
da
HBV
pu
essere
definita
ATTIVA
(se
presente
infiltrato
infiammatorio
negli
spazi
portali),
EVOLVENTE
IN
CIRROSI,
PERSISTENTE.
Epatite
C:
Virus
a
RNA,
con
rivestimento
lipidico,
appartenente
al
gruppo
dei
flavi
virus.
Linfezione
si
trasmette
per
via
PERCUTANEA
tramite
il
sangue
(comune
in
tossicodipendenti,
dializzati,
dopo
trapianti
e
nel
90%
dei
casi
dopo
trasfuzione),
ma
possibile
anche
una
trasmissione
per
via
orale.
Il
periodo
di
incubazione
varia
da
2
settimane
a
6
mesi.
Tramite
PCR
possibile
identificare
la
presenza
di
RNA
virale,
che
resta
nel
siero
che
pu
durare
poche
settimane
oppure
rimanere
anche
dopo
laumento
delle
transaminasi
e
la
comparsa
di
anticorpi
anti
HCV.
Il
sangue
contenente
questi
anticorpi
ha
ancora
potere
infettante.
Nellepatite
C
presente
la
STEATOSI
(assente
in
B
e
A),
prevalentemente
di
tipo
macrovescicolare
(ma
in
realt
MISTA
con
prevalenza
macrovescicolare)
Epatite
D:
un
piccolo
virus
satellite
contenente
RNA
ricoperto
da
HBsAg.
La
caratteristica
peculiare
di
questo
virus
che
NECESSITA
DELLINFEZIONE
CONTEMPORANEA
DA
PARTE
DI
HBV!
Si
possono
avere
due
modelli
di
infezione:
una
COINFEZIONE
se
HBV
e
HDV
infettano
contemporaneamente
un
individuo,
oppure
una
SUPERINFEZIONE
se
HDV
si
va
a
sovrapporre
ad
una
infezione
da
HBV
gi
attiva.
Segue
le
stesse
vie
di
trasmissione
di
HBV.
La
presenza
di
HDV
rilevata
dalla
comparsa
nel
siero
di
soggetti
HBsAg-positivi
di
antigene
HDAg
e
dellanticorpo
anti-HD.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
90
Epatite E: virus a singolo filamento di RNA senza involucro. Si trasmette con
modalit simili a HAV (spesso per contaminazione fecale delle acque). Presenza
frequente nelle donne in gravidanza.
Linfezione virale causa danno epatico in diversi modi:
- DANNO CITOPATICO DIRETTO: (++ HAV, HDV e HEV)
- DANNO EPATOCELLULARE SU BASE IMMUNOLOGICA CELLULO MEDIATA: meccanismo pi
probabile per HBV e forse HAV. Gli antigeni virali sono il bersaglio della reazione immunitaria
che si esplica mediante la azione di linfociti T e macrofagi. Se questa reazione troppo forte da
eliminare sia antigene che virus, distruggendo le cellule infette (detta intensit adeguata) si
svilupper una EPATITE ACUTA, che porta usualmente a guarigione completa anche se avviene la
perdita di un certo numero di epatociti.; in caso di risposta inadeguata non tutte le cellule
vengono distrutte e il virus perdura per lungo tempo causando EPATITE CRONICA; se la risposta
immunitaria deficitaria si osserva una persistenza dellinfezione e della contagiosit, che
caratterizzano lo stato di PORTATORE; se la risposta di enorme intensit, detta iperimmune,
pu portare a distruzione massiva degli epatociti con la violenta conseguenza di EPATITE
FULMINANTE (esito spesso letale per grave insufficienza epatica).
- REAZIONE AUTOIMMUNITARIA: possibile anche la presenza di una reazione stimolata da
autoantigeni lipoproteici presenti sulle membrane cellulari dellepatocita e normalmente
nascosti. Il virus potrebbe agire permettendo la espressione di questi antigeni sulla superficie
cellulare.
Clinicamente si assiste a diversi quadri:
- STATO DI PORTATORE: i portatori asintomatici non presentano segni clinici o laboratoristici
riferiti a malattia epatica. Lo stato di portatore si verifica quando il virus si replica ma non c
necrosi e questo pu accadere in paziente immnodepressi o se gli anitigeni non sono espressi
sugli eptociti. In caso di infezione da HBV una biopsia epatica effettuata per altri motivi pu
dimostrare la presenza di HBsAg nel citoplasma e HBcAg nel nucleo degli epatociti. Il preparato
istologico con colorazione a base di ematossilina eosina mostra un aspetto finemente granulare
ed eosinofilo del citoplasma (paragonato al vetro smerigliato, che il corrispettivo al
microscopio ottico di una notevole dilatazione del reticolo endoplasmatico liscio); i nuclei ricchi
di HBcAg possono presentare piccoli vacuoli (nuclei sabbiati).
- EPATITE ACUTE: questa definizione si basa sulla DURATA DEI SINTOMI. Lepatite virale si
definisce acuta quando le manifestazioni cliniche durano meno di 6 mesi. Lepatite acuta
causata nel 40-45% dei casi da HAV e nel 30-35% da HBV (a volte associato a HDV).
solitamente benigna e porta a guarigione completa in 1 2 mesi. Raramente si pu avere una
evoluzione verso epatite fulminante: 0,2% nellepatite A, 1-2% nellepatite B, 4% epatite B + D,
3% nellepatite E che per raggiunge il 20% nelle donne in gravidanza.
Si possono distingure due forme: ATROFIA GIALLA ACUTA (FULMINANTE), anche se questo
termine sbagliato poich non si tratta di atrofia, ma di necrosi e non necessariamente sar gialla
e/o fulminante; SINDROME EPATICA ACUTA BENIGNA AUTOLIMITANTESI.
Macroscopiacamente il viscere risulta ingrandito, molle, con una sfumatura verdastra pi o meno
intensa in rapporto con il grado di iperbilirubinemia.
Microscopicamente si notano:
Alterazioni epatocitarie diffuse con rigonfiamento cellulare con citoplasma chiaro per
distensione idropica, che caratterizzano il quadro di DEGENERAZIONE BALLONIFORME.
Alterazioni epatocitarie a focolaio:
- DEGENERAZIONE IALINA TIPO COUNCILMAN sono cellule ialine contenenti resti
nucleari picnotici. Il materiale ialino risulta costituito da una condensazione di
ialoplasma e di residui fortemente osmio fili e raggrinziti di organelli citoplasmatici.
Questi corpi si trovano solitamente nei sinusoidi o nelle cellule del Kupffer.;
- NECROSI LITICA CON DISTRIBUZIONE PARCELLARE che interessa cellule singole o
piccoli gruppi circondati da linfociti (peripolesi).
Modificazioni di ordine infiammatorio: peripolesi intralobulare e ATTIVAZIONE DELLE
CELLULE DEL KUPPFER che appaiono rigonfie e fagocitanti materiale cellulare.
Infiltrazione infiammatoria degli spazi porto-biliari con accumulo di linfociti, macrofagi,
rari granulociti eosinofili e neutrofili.
Fenomeni RIGENERATIVI
Disordini della struttura lobulare conseguenti a degenerazione balloniforme,
infiltrazione infiammatoria e processi rigenerativi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
91
Segni morfologici della COLESTASI non sono sempre presenti, ma quando c si
manifestano come una forte risposta infiammatoria con interessamento dei duttili biliari
negli spazi porto-biliari.
Normalmente levoluzione verso la guarigione ed caratterizzata dalla scomparsa di fenomeni
degenerativi e detriti necrotici, dal riassorbimento dellinfiltrato infiammatorio e dal
riordinamento delle strutture trabecolari.
- EPATITI CRONICHE: unepatite si definisce cronica se la durata dei sintomi dura da oltre 6
mesi. La frequenza della cronicizzazione varia a seconda del virus che causa lepatite: quasi nulla
in caso di HAV e HEV, 1-10% in caso di HBV, ben oltre il 50% in caso di HVC, 80% in caso di
associazione HBV + HDV.
La natura dellHCV diversa da HAV e HBV. Lepatite B data dalla perdita di un equilibrio tra il
virus e la difesa dellospite. Levoluzione verso la cronicit data dallentit della risposta
immune. Nellepatite C lHCV di natura MUTABILE e produce fenotipi immunitari diversi che
non sono riconosciuti dallospite. HCV produce autonomamente la proliferazione epatocellulare.
Macroscopicamente il fegato appare ingrandito, con sfumatura verdastra (se c colestasi) o
giallognola (se c steatosi), superficie granulosa e consistenza lievemente aumentata in rapporto
con il grado di fibrosi.
Microscopicamente le epatiti croniche possono essere considerate LIEVI, MODERATE, SPICCATE,
GRAVI a seconda della assenza/presenza e della entit di indicatori di attivit e di evoluzione in
fibrosi. Gli INDICATORI DI ATTIVITA sono linfiltrazione infiammatoria degli spazi porto-biliari,
la necrosi coinvolgente la membrana limitante, la necrosi parcellare intralobulare, la necrosi a
ponte o in pi acini. Gli INDICATORI DI EVOLUZIONE IN FIBROSI sono lallargamento degli spazi
porto-biliari, i setti connettivali a ponte, la circoscrizione da parte di questi setti di aree nodulari
(inizio della cirrosi!).
Un marker utile per verificare lattivit dellepatite cronica la epatite dellinterfaccia: si tratta
della presenza di necrosi vicino alo spazio portale (detta necrosi a BOCCONE o PIECEMEAL
NECROSIS). Questa necrosi cresce verso linterno andando ad isolare una parte del lobulo dalla
vascolarizzazione; si forma uno PSEUDOLOBULO che a le stesse caratteristiche del lobulo, ma
seza vascolarizzazione.
La diagnosi eziologica fatta per lo pi in base a dati clinici, anamnestici e laboratoristici. La
diagnosi istologica pu essere utile per lo pi per HBV (aspetto a vetro smerigliato).
La differenza fra epatite attiva e persistente data dal rapporto dellinfiltrato con il parenchima
circostante.
ALTRE EPATITI VIRALI: se non meglio specificato per epatite virale si intende una epatite
causata da un virus puramente epatotropo (quelli trattati nel paragrafo precendente). Tuttavia
esistono epatiti causate da infezioni virali in cui il fegato non normalmente il bersaglio
principale:
- MONONUCLEOSI INFETTIVA in corso di infezione con Epstein-Barr virus si pu avere una
epatite ITTERICA mediata da meccanismi immunologici. Le lesioni istopatologiche presenti sono
rappresentate da infililtrazioni infiammatorie negli spazi porto-biliari e anche in sede
intralobulare, con piccoli focolai sparsi di necrosi parcellare.
- FEBBRE GIALLA da Arbovirus (Virus Dengue). una malattia febbrile con ittero e sindrome
emorragica, spesso letale. Macroscopicamente il fegato appare di colorito giallo pallido con
screziature emorragiche, di consistenza molle. Alla sezione si nota un offuscamente del disegno
lobulare. Microscopicamente le lesioni caratteristiche sono: necrosi zonale, corpi di Councilman,
detriti intranucleari acidofili.
- EPATITE ERPETICA da virus Herpes simplex nel neonato. In pochi giorni pu insorgere una
malattia grave con tumefazione epatica, ittero e sindrome emorragica. Nel fegato sono presenti
focolai miliari formi di necrosi e corpi inclusi in epatociti sofferenti.
- EPATITE DA CITOMEGALOVIRUS in neonato e adulti con AIDS. Gli epatociti sono
notevolmente ingranditi e presentano spesso corpi inclusi nucleari. Questi sono separati dalla
cromatina per interposizione di uno spazio chiaro e conferiscono al nucleo un caratteristico
aspetto a occhio di uccello.
ALTRE EPATITI
by Darkphemt - www.accentosullad.com - Vietata la vendita!
92
-
EPATITE
TUBERCOLARE
linfezione
TBC
del
fegato
avviene
sempre
nel
periodo
POST-
PRIMARIO
e
per
via
ematogena.
Il
fegato
mostra
la
presenza
di
NODULI
MILIARI
e
focolai
nodulari
conglomerati
di
maggiori
dimensioni.
-
EPATITI
GRANUOMATOSE:
SARCOIDOSI
laffezione
che
viene
considerata
pi
frequentemente
alla
base
della
comparsa
di
lesioni
granulomatose
epatiche.
I
granulomi
sono
rappresentati
da
accumuli
di
cellule
dellinfiammazione
cronica
di
dimensioni
microscopiche.
Prevalgono
gli
istiociti
con
atteggiamento
epiteloide.
2)
Colangiti
e
pericolangiti:
con
questi
termini
si
indicano
rispettivamente
ninfiammazione
delle
vie
biliari
e
uninfiammazione
circostante
le
vie
biliari.
Se
non
meglio
specificati,
intendono
linteressamento
dei
duttili
e
del
connettivo
degli
spazi
porto-biliari.
Se
linfiammazione
colpisce
le
pareti
delle
vie
biliari,
queste
mostreranno
un
infiltrazione
flogistica
(++
granulociti)
con
alterazioni
dellepitelio
e
presenza
di
essudato
anche
allinterno
dei
lumi.
Gli
agenti
eziologici
delle
colangiti
sono
solitamente
infettivi
(infezioni
discendenti
o
ematogene
da
sangue
a
bile;
infezioni
ascendenti
da
intestino
a
colecisti).
Una
forma
particolare
cronica
la
COLANGITE
SCLEROSANTE
PRIMITIVA.
caratterizzata
da
un
processo
blandamente
infiammatorio
ma
con
evoluzione
in
FIBROSI
STENOSANTE
e
DILATAZIONI
SEGMENTARIE
delle
vie
biliari
intra-
ed
extra-epatiche
(aspetto
a
corona
di
rosario
delle
vie
bilirari,
cio
alternarsi
di
stenosi
e
dilatazioni).
Il
decorso
clinico
progressivo
e
lento
ed
caratterizzato
da
colestasi
ingravescente.
3)
Ascesso
epatico:
il
risultato
della
fusione
purulenta
dei
tessuti
in
seguito
ad
infezione
da
piogeni.
I
pi
comuni
agenti
etiologici
sono
i
batteri
piogeni
(escherichia
coli,
klebsiella,
streptococchi
e
stafilococchi,
ecc.).
Il
processo
si
instaura
spesso
dopo
infezione
ASCENDENTE,
per
contaminazione
epatica
da
parte
di
una
flogosi
purulenta.
Tuttavia
possibile
anche
una
diffusione
ematogena
attraverso
larteria
epatica,
oppure
seguente
a
una
tromboflebite
della
vena
porta.
Gli
ascessi
sono
spesso
MULTIPLI
e
hanno
la
tendenza
a
confluire
in
unici
focolai,
creando
le
cosiddette
lesioni
a
NIDO
DAPE
e
cavit
anche
di
grosse
dimensioni.
Inizialmente
gli
ascessi
non
risultano
bene
evidenti,
ma
lo
diventano
quando
avviene
la
formazione
di
tessuto
di
granulazione.
Contengono
essudato
purulento
di
colore
che
va
dal
giallo
al
bruno
e
av
volte
pu
avere
una
sfumature
verde
(bile
e
pus).
Gli
ascessi
piccoli
possono
riassorbirsi;
quelli
grandi
necessitano
della
formazione
di
tessuto
di
granulazione
con
successiva
fibrosi
e
sclerocalificazione.
A
rottura
di
un
ascesso
pu
causare
linsorgenza
di
peritoniti.
EPATOPATIE
TOSSICHE
Sotto
questa
sigla
si
considerano
le
affezioni
del
fegato
causate:
-
da
sostanze
NON
MEDICAMENTOSE,
ESOGENE
ed
esplicanti
la
loro
azione
in
seguito
a
esposizione
professionale
o
accidentale
(epatopatie
da
tossici
esogeni
propriamente
detti)
-
da
FARMACI
impiegati
in
dosi
elevate
(epatopatie
da
farmaci)
-
da
eccessiva
assunzione
di
ALCOOL
ETILICO
(epatopatia
alcolica).
Lazione
tossica
della
sostanza
lesiva
dsi
pu
esplicare
in
diversi
modi:
EPATOTOSSINE
DIRETTE:
sostanze
che
ledono
la
cellula
epatica
mediante
un
attacco
fisico-chimico
diretto
(++
per
ossidazione
e
denaturazione
delle
membrane).
EPATOTOSSINE
INDIRETTE:
il
danno
causato
per
inibizione
competitiva
o
per
distruzione
di
metaboliti
essenziali
o
di
enzimi.
SENSIBILIZZAZIONE
IMMUNOLOGICA:
soprattutto
nelle
epatopatie
da
farmaci,
le
sostanze
lesive
fungono
da
APTENI
che
unendosi
a
delle
macromolecole
CARRIER
possono
agire
come
antigeni
e
innescare
una
risposta
immunitaria.
In
questo
caso
il
danno
NON
E
DOSE
SIPENDENTE,
ma
dipende
dalla
SENSIBILITA
dellindividuo
(quindi
diversa
da
individuo
a
individuo).
In
questi
casi
lepatopatia
si
accompagna
a
febbre,
rush
cutaneo,
eosinofilia
e
morfologicamente
si
esprime
con
lesioni
granulomatose.
IDIOSINCRASIA
METABOLICA:
eccessiva
e/o
violenta
reazione
quando
si
entra
in
contatto
con
certe
sostanze,
siano
solide,
liquide
o
gassose,
normalmente
non
dannose.
Epatopatie
da
tossici
esogeni:
la
pi
frequente
via
di
ingresso
di
queste
sostanze
inalatoria,
ma
sono
possibili
anche
forme
da
contatto
e
da
ingestione.
Le
sostanze
in
grado
di
causare
sono
migliaia.
Tra
quelle
INORGANICHE
il
FOSFORO
uno
dei
pi
tossici;
tra
quelle
ORGANICHE
ci
sono
gli
alogeni-derivati
di
idrocarburi
alifatici
(TETRACLORURO
DI
CARBONIO;
CLOROFORMIO;
TRIELINA).
Anche
sostanze
tossiche
presenti
in
funghi
velenosi,
come
AMANITINA
possono
essere
responsabili.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
93
Il
meccanismo
con
cui
si
sviluppa
il
danno
si
basa
su
meccanismi
diretti
e
indiretti
(vedi
sopra).
Morfologicamente
si
notano
DEGERNERAZIONE
(++
steatosi)
e
NECROSI
e
la
distribuzione
delle
lesioni
varia
i
base
allagente
causale
(es.
il
fosforo
causa
per
lo
pi
lesioni
alla
periferia
del
lobulo).
Levoluzione
del
danno
direttamente
correlata
alla
ESTENSIONE
delle
lesioni
necrotiche
nel
parenchima
epatico.
Pu
evolvere
in
INSUFFICIENZA
EPATICA
oppure
in
GUARIGIONE
con
restitutio
ad
integrum.
Epatopatia
da
farmaci:
nella
maggior
parte
dei
casi
i
farmaci
epatotossici
agiscono
PREVALENTEMENTE
attraverso
sensibilizzazione
immunologica
e/o
idiosincrasia
metabolica.
Esistono
2
classi
di
farmaci
lesivi:
Farmaci
con
epatotossicit
PREVEDIBILE:
farmaci
che
causano
danno
con
meccanismi
diretti
o
indiretti.
Le
caratteristiche
di
questi
farmaci
sono:
elevata
frequenza
di
danno
epatico
in
seguito
alla
loro
assunzione;
correlazione
dose
effetti
accertata;
comparsa
di
danni
dopo
un
periodo
di
tempo
breve
e
prevedibile;
costanza
delle
manifestazioni
morfologiche
e
delle
manifestazioni
cliniche;
riproducibilit
delle
lesioni
sugli
animali.
Farmaci
con
epatotossicit
NON
PREVEDIBILE:
farmaci
che
agiscono
PREVALENTEMENTE
attraverso
sensibilizzazione
immunologica
e/o
idiosincrasia
metabolica.
Le
caratteristiche
sono:
rara
insrgenza
del
danno;
nessuna
correlazione
dose-effetto;
manifestazione
danni
tardiva
e
imprevedibile;
quadri
morfologici
e
manifestazioni
cliniche
variabili;
non
riproducibili
su
animali.
I
tipi
di
lesione
sono
e
le
correlate
espressioni
cliniche
sono
molte
e
di
diverso
tipo:
-
Colestasi
pura
(es.
estrogeni)
-
Steatosi
(es.
tetraciclina)
-
Necrosi
zonale
prevalentemente
centro
lobulare
(es.
antipiretici
a
base
di
acido
acetilsalicilico
-
ASPIRINA).
-
Necrosi
sub-massiva
e
massiva
(es.
isionazide
dellacido
nicotinico)
-
Epatiti
acute
simil
virali
(es.
tetracicline,
isionazide
dellacido
nicotinico,
penicillina
quadri
morfologici
indistinguibili
dalle
epatiti
acute
virali)
-
Epatiti
acute
ad
impornta
col
estatica
(es.
penicillina,
eritromicina,
indometacina,
ecc.
)
-
Epatiti
croniche
(es.
isionazide
dellacido
nicotinico,
aspirina,
ecc.)
-
Epatiti
granulomatose
(es.
sulfamidici,
alotano,
ecc.)
-
Peliosis
Hepatis
(forma
poco
frequente
caratterizzata
da
aree
del
diametro
fino
a
qualche
centimetro
con
dilatazione
notevole
dei
sinusoidi
e
atrofia
epatocellulare.
Associata
alluso
di
STEROIDI).
Di
solito
con
la
sospensione
della
somministrazione
del
farmaco
si
raggiunge
una
restitutio
ad
integrum.
In
atri
casi
pu
evolvere
in
insufficienza
epatica
e
cirrosi.
Epatopatia
alcolica:
si
indicano
le
manifestazioni
anatomopatologiche
indotte
dallalcool
etilico
sul
parenchima
epatico.
Secondo
alcuni
autori
una
dose
giornaliera
superiore
a
160
g
di
alcool
puro
pu
essere
dannosa;
secondo
altri
una
dose
inferiore
(60-80g
per
uomo,
e
20g
per
donna)
pu
essere
dannosa
se
il
consumo
si
protrae
nel
tempo.
Lalcool
una
sostanza
a
tossicit
DIRETTA
e
INDIRETTA,
ma
potrebbe
dare
anche
effetti
di
sensibilizzazione
immunologica.
Le
principali
espressioni
delleepatopatia
da
alcool
sono
la
STEATOSI,
lEPATITE
ALCOLIC
e
a
CIRROSI
ALCOLICA.
Istologicamente
le
lesioni
pi
presenti
(come
in
tutte
le
epatopatie
del
resto)
sono
la
steatosi,
la
necrosi,
la
flogosi
e
la
fibrosi.
-
STEATOSI
ALCOLICA
la
lesione
pi
PRECOCE.
Macroscopicamente
si
ha
un
aumento
consistente
della
dimensione
e
del
peso
del
fegato.
La
steatosi
inizia
con
aspetti
micro
vescicolari
a
cui
si
sovrappongono
aspetti
macrovescicolari.
Microscopicamente
i
mitocondri
appaiono
ingranditi
e
distorti
dopo
2
gioni
dalla
somministrazione
di
elevate
quantit
di
alcool;
dopo
8
giorni
diventano
GIGANTI
e
iniziano
fenomeni
di
degradazione
citoplasmatica
e
accumulo
di
vescicole
lipidiche.
Esistono
delle
alterazioni
nella
steatosi
che
sono
considerate
come
PRECURSORI
DELLA
CIRROSI.
Queste
sono:
neoformazione
di
collagene
negli
spazi
di
Disse
e
attorno
alle
vene
centro
lobulari
(sclerosi
perivenulare).
-
EPATITE
ALCOLICA
si
sovrappone
ad
una
steatosi
oppure
pu
insorgere
come
episodio
di
aggravamento
di
una
cirrosi
in
atto.
Ci
sono
caratteristiche
peculiare
che
ne
consentono
la
differenziazione
da
altri
tipi
di
epatite:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
94
Associazione con steatosi o cirrosi di tipo alcolico
Infilitrazione granulocitaria nei focolai di necrosi
Presenza dei CORPI DI MALLORY nel citoplasma degli epatociti rigonfi o in quelli gi
colpiti da fenomeni di necrosi.
Se lepatite alcolica insorge in un fegato non stetosico / cirrotico si pu avere la completa
guarigione. Sono comunque possibili recidive. In altri casi pu essere considerata come una
successione di TAPPE DI AGGRAVEMENTO verso la cirrosi.
- CIRROSI EPATICA ALCOLICA vedi avanti nel paragrafo delle cirrosi.
CIRROSI
Si intende per cirrosi una epatopatia cronica e progressiva verso la ipertensione portale e
linsufficienza epatica, di eziopatogenesi varia e non sempre conosciuta, con alterazioni
morfologiche diffuse a tutto lorgano. Queste alterazioni sono:
Fenomeni regressivi e/o necrotici di cellule parenchimali
Fibrosi diffusa con formazione di SETTI e cicatrici che sostituiscono interi lobuli
Iperplasia rigenerativa degli epatociti superstitim, con formazione di noduli
rigeneranti delimitati (intrappolati) dai setti fibrosi.
Sconvolgimento dellarchitettura epatica allinterno dei noduli rigeneranti, con perdite di
vene centrolobulari.
Altre alterazioni meno importanti sono: infiammazione, colestasi, neoformazione di
duttili biliari.
Sconvolgimento della architettuta VASCOLARE: Si creano dei nuovi vasi allinterno dei
setti connettivali che connettono le aretrie epatiche DIRETTAMENTE con le vene
epatiche terminali, in modo da bypassare il parenchima epatico. Avviente la
formazione di SHUNTS in cui il sangue SALTA il parenchima epatico: i noduli di
rigenerazione circondati da fibrosi, non vascolarizzati, sono nutriti per diffusione e
comprimono le vene sottolobulari.
La cirrosi epatica diffusa in tutto il mondo, con particolare frequenza in regioni meridionali e
orientali di Asia e Africa. Sono colpiti pi i maschi che le femmine. Let di insorgenza pi
frequente sono quella adulta (> 40 aa) e avanzata.
Nel fegato normale negli spazi porto-biliari e (in quantit minore) attorno alle vene
centrolobulari e nello spazio di Disse, sono presenti collagene I e III; nello spazio di Disse c
anche collagene IV. Nella fibrosi pre-cirrotica e cirrotica si ha la neoformazione di collagene I e III
da parte delle cellule di ITO che si trasformano in miofibroblasti. Queste cellule depongono
collagene I e III anche nelle zone dove normalmente non c o presente in minore di quantita, a
seguito della distruzione cellulare dovuta al processo infiammatorio, a fenomeni regressivi e
necrotici. La fibrosi degli spazi di Disse causa lOBLITERAZIONE di fenestrature endoteliali
sinusoidali con rallentamento degli scambi tra sangue e epatocita e viceversa: questo porta a
IPOSSIA e ad alterazioni del quadro proteico (per ostacolo al passaggio di proteine).
Esistono diverse classificazioni:
ANATOMOPATOLOGICA (o morfologica): puramente descrittiva. Si distinguono forme
IPETROFICHE e forme ATROFICHE in base al riscontro di un fegato di volume
rispettivamente aumentato o diminuito rispetto al normale.
Un altro tipo di classificazione morfologica riguarda le DIMENSIONI DEI NODULI. Si
possono distinguere quindi cirrosi MACRONODULARI, MICRONODULARI (max 3 mm) e
MISTE
ETIOPATOGENICA: quella pi usata oggi. In base alla etiologia, anche se spesso questa
oscura. Si distinguono:
- Cirrosi alcolica 50%
- Cirrosi post-necrotica 20%
- Cirrosi biliari 10%
- Cirrosi criptogeniche 15%
La cirrosi venne descritta primitivamente da MORGAGNI. La cirrosi di Morgagni Lennech (oggi
detta criptogenica) una particolare forma di cirrosi micronoduare, atrofica e fibrotica, con
fegato di colorito giallo (cirrosi post-alcolica o nutrizionale).
- Cirrosi alcolica: la pi frequente nei paesi occidentali. Entrambi i sessi ne vengono colpiti con
la stessa frequenza. La cirrosi alcolica abitualmente preceduta da steatosi.
Macroscopicamente il fegato ingrandito, con peso di circa 2 kg, con superficie NODULARE
(poich sono micronoduli esternamente pu sembrare liscio). Il parenchima GIALLO, la
consistenza AUMENTATA. Alla superficie di sezione il disegno lobulare CANCELLATO dalla
by Darkphemt - www.accentosullad.com - Vietata la vendita!
95
presenza
di
micronoduli.
In
fase
avanzata
il
fegato
si
riduce
di
volume
e
di
peso
(fino
a
<
1
kg).
Il
colorito
diventa
meno
chiaro
e
possono
comparire
sfumature
grigiastre
e/o
verdognole
(fibrosi
o
colestasi).
Laspetto
diviene
macronodulare
e
lorgano
si
presenta
deformato.
La
consistenza
resta
aumentata
e
CORIACEA
(durezza
e
consistenza
del
cuoio).
Microscopicamente
sono
presenti:
Fenomeni
regressivi
proprio
della
cirrosi
Fibrosi,
che
inizia
in
corrispondenza
degli
spazi
di
Disse
e
nelle
aree
perivenulari.
Steatosi
abbondante
nelle
fase
iniziali,
meno
pronunciata
nele
fasi
avanzate.
Possono
essere
presenti
corpi
di
Mallory.
Infiammazione
in
corrispondenza
delle
aree
di
necrosi.
Disorganizzazione
strutturale:
si
vengono
a
formare
pseudolobuli
rigeneranti
delimitati
da
tralci
fibrosi
porto-centrali.
Questo
causa
un
ostacolo
al
deflusso
delle
bile
(colestasi)
e
fenomeni
necrotici
causati
dai
distrubi
circolatori.
Clinicamente
circa
il
10%
delle
cirrosi
alcoliche
ha
un
decorso
SILENTE
fino
alle
fasi
avanzate.
Poi
si
ha
improvvisa
insorgenza
di
insufficienza
epatica
con
ittero,
o
addirittura
ematemesi
per
rottura
di
varici
esofagee.
Se
presente
ITTERO
la
iperbilirubinea
pu
essere
sia
coniugata
che
non
coniugata.
Dal
momento
della
diagnosi
la
sopravvivenza
varia
in
base
allASTENSIONE
DALLALCOL.
Circa
il
90%
dei
pazienti
che
diventano
astemi
hanno
sopravvivenza
>
5
anni.
-
Cirrosi
post-necrotica:
si
identificano
con
questo
termine
le
cirrosi
per
le
quali
si
riconosca
lintervento
preponderante
di
processi
di
necrosi,
sulla
base
di
elementi
sia
clinico-anamnestici
sia
patologici
(escludendo
fattori
eziopatogenetici
come
alcool
e
fattori
metabolici).
In
questi
tipi
di
cirrosi
predominante
laspetto
MACRONODULARE.
In
unalta
percentuale
di
casi
si
riconosce
una
precedente
epatite
da
HBV;
in
altri
casi
si
riconosce
una
precedente
epatite
da
HCV.
Spesso
possono
esserci
anche
storie
di
esposizione
occupazionale
ad
agenti
tossici
o
luso
di
farmaci
epatolesivi.
Macroscopicamente
il
fegato
risulta,
in
fase
inziale,
RARAMENTE
aumentato
di
volume.
Nelle
fasi
avanzate
si
sviluppano
NODULI
di
diametro
>
1
cm
e
tra
essi
si
trovano
delle
DEPRESSIONI
IRREGOLARI
dovute
a
retrazione
cicatriziale
oppure
AREE
DI
COLLASSO
della
trama.
Esternemente
viscere
appare
BERNOCCOLATO,
con
irregolari
INFOSSATURE.
Col
progredire
del
processo
il
fegato
si
fa
sempre
pi
PICCOLO
e
diminuisce
il
suo
peso.
In
sede
autoptica
pu
riscontrarsi
latrofia
del
lobo
sinistro.
Microscopicamente
larchittettura
diffusamente
alterata.
Sono
presenti
ampi
e
disordinati
SETTI
FIBROSI
PASSIVI
(da
collasso
dela
trama)
o
ATTIVI
(neoformazione
di
connettivo)
con
successiva
formazione
di
PSEUDOLOBULI
rigeneranti.
I
FENOMENI
NECROTICI
appaiono
nascosti
da
aree
cicatriziali
se
la
cirrosi
si
gi
instaurata,
ma
se
evidenti
sono
del
tipo
della
membrana
limitante
(necrosi
PIECEMEAL).
E
presente
infiltrazione
INFIAMMATORIA
prevalentemente
nel
connettivo.
Possono
essere
presenti
o
meno
steatosi
e
colestasi.
Clinicamente
spesso
la
cirrosi
post-necrotica
la
conseguenza
di
una
epatite
cronica
attiva.
In
altri
casi
invece
si
raggiuge
la
diagnosi
dopo
il
riscontro
di
ipertensione
portale
e/o
insufficienza
epatica.
-
Cirrosi
cardiaca:
causata
da
grande
scompenso
cardiaco
congestizio:
la
stasi
circolatoria
a
livello
epatico
causa
alterazione
e
danni
al
viscere.
Laumento
della
pressione
venosa
centrale
si
trasmette
direttamente
al
fegato
attraverso
la
vene
cava
superiore
e
le
vene
sovrapatiche,
causando
uno
stato
di
congestione
venosa.
Questa
ostacola
il
regolare
flusso
portale
e
arterioso
allinterno
del
fegato,
venendo
cos
a
creare
uno
stato
di
relativa
iachemia
che
risulta
essere
pi
spiccato
nella
zone
centro
lobulare.
Lischemia
protratta
porta
a
necrosi
epatocitaria
con
conseguente
fibrosi
e
modificazione
della
architettura
del
parenchima,
tipica
della
cirrosi.
Si
possono
descrivere
TRE
STADI
nella
cirrosi
cardiaca:
negli
stadi
I
e
II
avviene
la
inversione
del
lobulo;
nello
stadio
III
ci
sono
necrosi
e
fibrosi.
-
Cirrosi
biliare:
si
tratta
di
epatopatie
croniche
caratterizzate
da
colestasi
e
fibrosi.
Si
distinguono
diversi
tipi:
Cirrori
biliare
secondaria:
dovuta
ad
una
delle
qualsiasi
cause
di
colestasi
extraepatica
(vedi
ITTERO)
ad
eccezione
delle
neoformazioni
maligne.
Cirrosi
biliare
primitiva:
affezione
che
colpisce
pi
le
DONNE
in
et
MEDIA-AVANZATA;
associata
spesso
a
malattie
auto-immunitarie
(tiroidite
di
Hashimoto,
artride
reumatoide,
ecc.),
perci
viene
considerata
una
patologia
a
patogenes
immunitaria.
La
by Darkphemt - www.accentosullad.com - Vietata la vendita!
96
presenza di anticorpi anti-mitocondrio, anti-muscolo liscio, anti-nucleo e il fattore
reumatoide suggerisce un ruolo dellimmunit umorale. Tuttavia sembra essere
coinvolta anche limmunit cellulo-mediata (formazione di lesioni granulomatose).
Cirrosi biliare da colangite sclerosante primaria.
Macroscopicamente nelle fasi iniziali il fegato appare AUMENTATO di volume, con superficie
finemente MICRONODULARE e frequente INTENSA PIGMENTAZIONE BILIARE; la consistenza
AUMENTATA (come in tutte le cirrosi).
Microscopicamente si notano soprattutto FIBROSI PERIPORTALE + INFILTRAZIONE
INFIAMMATORIA CRONICA + COLESTASI. Nelle forme primitive sono comuni le lesioni
necrotizzanti dei DUTTULI INTERLOBULARI, in corrispondenza dei quali si formano ACCUMULI
GRANULOMATOSI.
Clinicamente presente un quadro di ITTERO COLESTATICO con particolare frequenza delle
manifestazioni legate a ipercolesterolemia (XANTOMI, aterosclerosi). Ipertensione portale rara.
- Cirrosi metaboliche: sono cirrosi dovute ad errori del metabolismo con accumulo di sostanze
tossiche nel fegato. Tra queste ci sono:
1) EMOCROMATOSI (Ascenzi + Robbins): la cirrosi associata a questa affezione detta cirrosi
PIGMENTARIA. Il quadro patologico della emocromatosi caratterizzato da ACCUMULO DI
FERRO e FIBROSI in diversi organi. La cirrosi spesso associata a diabete e pigmentazione
cutanea (DIABETE BRONZINO).
una malattia rara e colpisce solitamente dopo i 40 aa. Il rapporto uomo:donna circa 8:1.
Laccumulo di ferro pu essere definito anche come EMOSIDEROSI, ma in questo caso si vuole
indicare che questo accumulo avviene principalmente allinterno delle cellule del sistema
reticolo-endoteliale e in cellule parenchimali, sotto forma di emosiderina in ASSENZA di
alterazioni morfologiche dovute al metallo.
Il ferro totale nellorganismo circa 5g
Si distinguono diversi tipi di emocromatosi:
Ereditaria: autosomica recessiva dovuta a mutazione del gene HFE presente sul
cromosoma 6p, consistente nella sostituzione cisteina tirosina sullaminoacido 282.
Laccumulo di ferro dura tutta la vita. Il gene HFE espresso normalmente SOLO nelle
cellule delle cripte duodenali, dove produce la proteina HFE, localizzata sul versante
basolaterale. Il ferro presente nel lume intestinale viene captato dalla proteina DMT-1
dei microvilli e trasportato allinterno della cellula. Qui in parte viene fissato dalla
FERRITINA (deposito) e in parte legato alla TRANSFERRINA. I recettori per la
transferrina sono regolati da HFE che modula lintroduzione del ferro portato dalla
transferrina allinterno delle cripte. La mutazione di HFE non permette inoltre di rilevare
il livello circolante di ferro da parte della cellula della cripta: avviene cos lespressione
non controllata di proteine ferro-regolatrici che mediano un assorbimento
INCONTROLLATO del ferro.
Secondaria: sono forme acquisite in cui c accumulo di ferro per diverse cause: anemia
con eritropoiesi insufficiente, aumentata ingestione orale di ferro, epatopatie croniche.
Le lesioni caratteristiche dellemocromatosi sono:
CIRROSI PIGMENTARIA: Macroscopicamente la cirrosi pigmentaria caratterizzata da un
INGRANDIMENTO del viscere in fase iniziale e da un RIMPICCIOLIMENTO nelle fasi avanzate. Le
alterazioni sono inizialmente MICRONODULARI, ma con il perdurare del processo possono
formarsi noduli di dimensioni maggiori. Il colorito del fegato BRUNO RUGGINOSO o con
sfumatura CIOCCOLATO.
Microscopicamente si nota FIBROSI PORTO-PORTALE e PORTO-CENTRALE. Ci sono abbondanti
depositi di emosiderina nelle cellule del Kupffer,nello stroma fibroso, nellepitelio dei dotti biliari;
sono presenti anche depositi di LIPOFUSCINA nella tonaca media di arterie e vene.
FIBROSI PANCREATICA: il pancreas risulta solitamente FIBROTICO e RIMPICCIOLITO. La
LIPOFUSCINA si pu trovare nelle cellule epiteliali e nelle cellule muscolari della tonoca media
dei vasi.
IPERPIGMENTAZIONE CUTANEA: colorazione della cute con sfumatura BRUNA (aumento della
quantit di melanina) o ARDESIACA (grigia dovuta allaccumulo di emosiderina in fibroblasti e
macrofagi dermici e nelle cellule epiteliali delle ghiandole sudoripare). Liperpigmentazione si
manifesta, in ordine di frequenza, a livello di avambracci, inguine, viso, collo, braccia, mani,
gambe e piedi.
PIGMENTAZIONE MIOCARDICA: granuli di emosiderina nel citoplasma delle fibr cardiache perci
il miocardio assume un colorito bruno. Pu essere presente anche fibrosi interstiziale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
97
PIGMENTAZIONI DI GHIANDOLE ENDOCRINE: accumuli di emosiderina nelle cellule.
LESIONI TESTICOLARI: possibile che laccumulo di ferro sia la causa di atrofia testicolare e
femminilizzazione.
LESIONI ARTICOLARI: depositi di emosiderina nella membrana sinoviale e lesioni degenerative
delle cartilagini articolari.
Clinicamente i segni pi comuni sono liperpigmentazione cutanea e lepatomegalia cirrotica. La
diagnosi si basa sulla rilevazione della SIDEREMIA. La terapia basata soprattutto sulluso di
AGENTO CHELANTI e influenza molto la sopravvivenza a 5 anni.
La cirrosi emocromatosica si complica, molto pi frequentemente di altre, con il carcinoma
epatico.
2) MALATTIA DI WILSON (Ascenzi + Robbins): si tratta di una patologia ereditaria autosomica
recessiva legata ad una alterazione del metabolismo del rame. E una malattia molto rara (1 su
200000 nati vivi).
Il rame viene assorbito nello stomaco e nel duodeno e poi viene trasportato al fegato, dove si lega
alla 2-GLOBULINA per formare la CERULOPLASMINA. Questultima viene rilasciata in circolo e
viene DESIALILATA per poi ritornare nel fegato ed essere degradata nei lisosomi in modo che il
rame venga escreto nella bile. Il difetto genetico a livello del cromosoma 13 e causa un diminuto
livello di ceruloplasmina sierica, con conseguente aumenti di deposito del rame (++ in fegato,
cervello, occhio).
Mofrologicamente le lesioni presenti nel morbo di Wilson sono:
EPATOPATIA CRONICA: ci sono tre tipi di lesioni che compaiono in periodi successivi. La prima
lesione solitamente la STEATOSI con necrosi unicellulari e discreta infiammazione cronica del
connettivo e degli spazi portobiliari. Successivamente si pu sovrapporre una EPATITE CRONICA
simile a quelle di natura virale. Infine la conseguenza della lesione precedente di norma la
CIRROSI, che pu comunque insorgere anche isolatamente. E di tipo solitamente
MICRONODULARE, ma in alcuni casi pu presentarsi in forma MACRONODULARE.
Microscopicamente possono essere presenti i CORPI DI MALLORY. Laccertamento microscopico
della malattia di Wilson si raggiunge con lidentificazione dellaccumulo di rame negli epatociti,
che avviene solitamente in fase di cirrosi.
ENCEFALOPATIA: si hanno sintomi neurologici e/o psichiatrici. Macroscopicamente si pu
accertare un certo INFOSSAMENTO della regione dellinsula e nelle fasi avanzati sono presenti
lesioni ROSSASTRE e CRIBIFORMI dei nuclei colpiti. Solitamente le lesioni colpiscono la sede
LENTICOLARE, soprattutto il GLOBUS PALLIDUS. Microscopicamente in queste sede
evidenziabile la presenza di rame, con alterazioni regressive di cellule e fibre nervose. Le cellule
gliali appaiono giganti con nucleo pallido e lobulato, mentre il altri casi appaiono minuscole con
nucleo vescicoloso. Elementi caratteristici sono le CELLULE DI OPALSKI, cellule grandi e globose,
prive di prolungamenti, con citoplasma finemente granuloso e schiumoso e nucleo spesso
picnotico.
LESIONI CORNEALI: denominate ANELLI DI KAYSER FLEISCHER, sono zone di pigmentazione
VERDE-BRUNA dovute a deposizione di rame in corrispondenza della membrana del Descemet in
prossimit del limbo.
Clinicamente la malattia non facilmente diagnosticabile. Le indicazioni pi importanti sono date
da una ANAMNESI FAMILIARE positiva per la stessa affezione e il riscontro di epatopatia
associata a encefalopatia e anelli di Kayser Fleisher in et giovanile.
La terapia si basa sulluso di AGENTI CHELANTI (++ penicillamina). Se non trattata, la cirrosi
evolve in ipertensione portale e insufficienza epatica.
Conseguenze della cirrosi:
IPERTENSIONE PORTALE
La normale pressione allinterno della vena porta di 7 mmHg. Quando questa supera i 10 mmHg
si parla di ipertensione portale. Rappresenta nel 90% dei casi la comune e inesorabile
conseguenza della CIRROSI, mentre per un restante 10% pu essere dovuta ad ostacoli a livello
extraepatico o intraepatico. A seconda della localizzazione dellostacolo si possono distinguere:
POSTEPATICA: si pu avere nella sindrome di BUDD-CHIARI e nello scompenso cardiaco
congestizio e nella pericardite costrittiva (ostacolo al deflusso con congestione pasiva).
PREEPATICA: si pu avere in caso di occlusione o stenosi del tronco venoso prima della
sua ramificazione nel fegato (pileflebite, compressioni dallesterno, ecc.)
INTRAEPATICA: si pu avere in caso alterazione del circolo epatico. Si distinguono:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
98
- Ipertenzione PRE-SINUSOIDALE affezioni prevalenetemente del circolo portale con
RARE alterazioni epatocellulari.
- Ipertensione POST-SINUSOIDALE in stretto rapporto con la cirrosi; colpiscono sia il
circolo portale che le vene del sistema centro lobulare (vene di deflusso).
Nella CIRROSI, in conseguenza alla fibrosi negli spazi portobiliari e della sclerosi del connettivo
si crea una RIDUZIONE del letto vascolare portale terminale; inoltre per il sovvertimento
dellarchitettura lobulare molti sinusoidi vengono compressi o perduti e molte vene centro
lobulari scompaiono. Tutto questo porta alla riduzione di flusso del sangue portale aumentando
la pressione a monte.
Si creano delle anastomosi tra arteria epatica e sistema portale e tra rete portale e vene
centrolobulari (che per sono distorte dalle alterazioni loblari pseudolobulo) che favoriscono
lincremento della pressione portale. In sangue bypassa i sinusoidi e avvengono fenomeni di
necrosi (per ischemia) che aggravano la situazione.
Le conseguenze principali dellipertensione portale sono rappresentate dalla formazione di:
CIRCOLI COLLATERALI PORTOSISTEMICI sono circoli di compenso che
rappresentano la via alternativa disponibile al sangue per raggiungere il cuore. Essi
sono:
- VARICI ESOFAGEE: si formano per comunicazione tra vena gastrica sx (o coronaria
stomacica affluente dalla vena porta) e vene esofagee inferiori (tributarie attraverso le
vene azygos, della cava superiore). Nel cadavere queste alterazioni sono visibili come
strie bluastre longitudinali e ondulate, mentre nel vivo si mostrano come rigonfiamenti
tortuosi. Una complicanza importante pu essere la ROTTURA delle varici che porta a
conseguenze negative che possono peggiorare la situazione del paziente ed essere letali:
la circolazione epatica, gi compromessa, viene ulteriormente depleta; il sangue nello
stomaco viene digerito e funge da pasto iperproteico causando lassorbimento di
metaboliti azotati pericolosi per il SNC; anemia acuta.
- CIRCOLO DEL RETZIUS: si trova interposto tra le radici della vena porta e le radici delle
grandi vene della paretea addominale. Le vene provengono da: radici delle vene
mesenteriche e lineale (tributarie della vena porta) + vene sacrale mediana, spermatiche,
lombari e renali (tributarie della cava inferiore). La presenza di collegamento tra vena
lienale e renale forma il cosiddetto SHUNT DI WARREN-ZEPPA. La rottura delle
dilatazioni del retzius molto rara e porta a EMOPERITONEO.
- PLESSO EMORROIDARIO: si formano in corrispondenza della sottomucosa rettale per
comunicazione tra vena emorroidale superiore (affluente delle mesenterica inferiore) e
vene emorroidarie medie e inferiore che, attraverso la vena pudenda e ipograstica sono
tributarie della cava inferiore.
- CAPUT MEDUSAE: si indica una rete venosa sottocutanea che traspare attraverso
lepidermide e il derma irradiandosi attorno alla cicatrice ombelicale. Essa si sviluppa nel
caso in cui si abbia ipertensione portale associata alla vena ombelica (di BURROW)
pervia: vene paraombelicali (tributarie della vena porta) + vene epigastriche inferiore,
sueriore e superficiale (tributarie della cava inferiore).
ASCITE si tratta di un grave versamento peritoneale sieroso che risulta clinicamente
apprezzabile quando supera i 500 ml. Si forma per la concorrenza di diversi fattori:
- Ipertensione portale: laumentata pressione favorisce la filtrazione attraverso il
peritoneo.
- Diminuzione della pressione oncotica plasmatica ( plasma): associata a
IPOALBUMINEMIA (per ridotta sintesi da disfunzione epatica) che altera lequilibro di
Starling.
- Iperaldosteronismo secondario e ritenzione di sodio: laccumulo in cavita peritoneale
di grandi quantit di liquido causano una riduzione del flusso a livello renale, con
conseguente attivazione el sistema renina-angiotensina-aldosterone.
- Stasi linfatica nel fegato: la linfa non pu essere drenata a causa degli ostacoli imposti
dalla cirrosi, quindi si accumula e incrementa il versamento.
ALTERAZIONI DELLA MILZA la milza appare ingrandita e aumentata di peso (anche >
500g). Nellipertesione portale appare aumentata nel senso della sua lunghezza. Risulta
di consistenza soda o rigida. Alla superficie di sezione la polpa rossa appare abbondante
e facilmente asportabile dalla lama. Microscopicamente ci sono fenomeni di congestione
ematica e di splenopatia reattiva (fagociti, plasmacellule, granulociti).
Altre alterazioni: GASTRICHE, INTESTINALI e PANCREATICHE.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
99
Unaltra conseguenza della cirrosi levoluzione in insufficienza epatica.
Coplicanze della cirrosi: tra le complicanze della cirrosi le pi importanti sono:
- Emorragia da rottura di varici esofagee e del circolo del Retzius.
- Coma epatico: associato a grave ittero. Il meccanismo alla base il riassorbimento intestinale
di elevate quantit di proteine (come nelle diete iperproteiche). Si produce una quota di falsi
neurotrasmettitori che veicolano segnali inibitori al SNC. Inoltre la flora batterica proteolitica
produce cataboliti proteici basici che portano al coma.
- Complicanze infettive.
TUMORI DEL FEGATO
Si distinguono in:
- AFFEZIONI PSEUDOTUMORALI e TUMORALI BENIGNE appartengono a questo gruppo:
1) Iperplasie nodulari: esistono forme solitarie e multicentriche. Esistono:
Iperplasia nodulare FOCALE: nodulo unico che pu raggiungere qualche centimetro di
diametro. Appare circoscritto rispetto al parenchima circostante dal quale separato per
mezzo di una capsula fibrosa. Le aree centrali sono costituite da tessuto connettivo
fibroso, dal quale partono dei setti che conferiscono al nodulo una forma STELLATA.
Microscopicamente le cellule sono disposte in cordoni e sono ricche di glicogeno. La
lesione considerata come AMARTOMA.
Iperplasia nodulare RIGENERATIVA: il fegato presenta numerosi noduli di varie
dimensioni circondati da qualche addensamento fibroso. I sinusoidi hanno un
orientamento disordinato
2) ADENOMI: si possono distinguere:
Adenomi epatocellulari: Macroscopicamente un nodo unico le cui dimensioni possono
superare anche in 20 cm di diametro. Il colorito giallastro con screzio verdastro (per la
bile) o con chiazze rossastre (emorragiche).
Microscopicamente la neoformazione costituita da lamine e cordoni di epatociti senza
atipie, tra i quali decorrono ampi sinusoidi. Pu essere capsulata o scapsulata oppure
avere una capsula discontinua.
Adenomi dei dotti biliari: Macroscopicamente sono noduli solitari o multipli, di
dimensioni di max 1 cm, di colorito grigio-biancastro e di consistenza soda.
Microscopicamente la neoformazione risulta costituita da connettivo fibroso in cui si
trovano irregolari formazioni tubulari con epitelio cubico, che ricordano i dotti biliari
3) ANGIOMA CAVERNOSO: sono spesso multipli. Macroscopicamente hanno un diametro da
pochi mm a 1-2 cm o anche pi cm; il colorito rosso scuro o bluastro; spesso affiorano sulla
superficie del viscere; alla sezione appaiono costituite da un tessuto spugnoso ricco di sangue.
Microscopicamente la cavit contententi sangue sono tappezzate da endotelio che poggia su setti
fibrosi con molte fibre elastiche e scarse cellule muscolari lisce.
Gli angiomi normalmente non hanno molta rilevanza clinica, per in caso di traumi delladdome o
biopsie si pu rompere la loro parete originando emorragie peritoneali anche gravi.
- CARCINOMI PRIMITIVI: un tumore maligno che predilige in sesso maschile ma il rapporto
M:F varia da paese a paese. Il picco di incidenza della sua insorgenza leta avanzata (dal sesto
decennio), mentre in aree ad alto rischio pu comparire anche verso i 40 aa. Si distinguono DUE
forme fin dagli inizi del XX secolo:
1) Carcinomi primitivi: sono quelli che originano dagli epatociti e che possono essere dotati della
loro attivit funzionale pi importante (produzione bile). Allo sviluppo di questa forma
concorrono diversi fattori di rischio:
Infezione da virus dellepatite Il carcinoma sembra essere correlato allinfezione da
HBV (evidenza sierologica di HBsAg e HBcAg in pazienti con carcinoma primitivo) e da
HCV. Inoltre alcuni autori hanno identificato la presenza di HBsAg e di sequenze di DNA
virale allinterno della cellula tumorale. La possibilit di evoluzione verso il carcinoma
pari al 5% per HBV e 15% HCV.
Cirrosi eptica circa il 10% di tutte le cirrosi si complica in carcinoma. Le cirrosi che
pi frequentemete evolvono in carcinoma (25% dei casi) sono quelle post-necrotica e
emocromatosica. Levoluzione da cirrosi alcolica non molto comune (< 5% dei casi).
Sostanze cancerogene tra le sostanze ad azione cancerogena sl fegato umano ci sono:
3-4-benzopirene, il 4-aminobifenile, la benzidina, lauramina, la -naftilamina,
contraccettivi orali. Infine c anche laflatossina, prodotto del metabolismo del fungo
by Darkphemt - www.accentosullad.com - Vietata la vendita!
100
Aspergillus
favus,
che
sottoforma
di
muffa
infesta
cerali,
farine
e
frutti
secchi
conservati
male.
Macroscopicamente
il
fegato
notevolmente
aumentato
di
volume
e
pu
raggiungere
i
2-3
Kg
di
peso.
Il
tessuto
neoplastico
ha
aspetto
lardaceo
con
o
senza
aree
di
necrosi
giallognole
e
opace,
stravasi
emorragici
e
chiazze
verdastra
da
imbibizione
biliare.
Esistono
tre
forme:
-
Forma
massiva
o
UNIFOCALE
con
la
presenza
di
una
massa
neoplastica
che
pu
superare
il
10
cm
di
diamtero,
ben
delimitata.
-
Forma
nodulare
o
MULTIFOCALE
in
cui
i
noduli
tumorali
sono
numerosi
e
sparsi
con
dimensioni
ognuno
di
pochi
cm
di
diametro.
-
Forma
diffusa
o
INFILTRATIVA
in
cui
c
una
compenetrazione
tra
tessuto
tumorale
e
parenchima
residuo.
Nel
carcinoma
epatocellulare
spesso
presente
IMBIBIZIONE
BILIARE
e
pi
frequentemente
esso
si
associa
a
TROMBOSI
NEOPLASTICHE.
Microscopicamente
sono
state
descritte
diverse
forme
(trasecolare,
vescicolare,
anaplastica)
ma
le
differenza
tra
loro
sono
minime.
Una
variante
molto
importante
e
particolare
quella
FIBROLAMELLARE,
caratterizzata
da
lamine
e
cordoni
di
cellule
neoplastiche
tra
spesse
bande
fibrose.
Nelle
cellule
tumorali
stata
riscontrata
mediante
metodi
immuniistochimici
la
presenza
di
alfafetoproteina
e
antigene
carcinoembrionario
in
una
alta
percentuale
di
casi.
In
soggetti
affetti
da
HBV
le
cellule
neoplastiche
possono
assumere
laspetto
a
vetro
smerigliato.
Le
cellule
pi
differenziate
mostrano
frequentemente
PRODUZIONE
DI
BILE,
aspetto
che
permette
una
sicura
differenziazione
rispetto
al
colangiocarcinoma,
ma
non
rispetto
ad
adenomi
o
noduli
rigeneranti
della
cirrosi.
Ci
sono
abbondanti
aree
di
necrosi.
Le
forme
epatocellulari
prediligono
la
formazioni
di
TROMBOSI
NEOPLASTICHE
soprattutto
venose
con
conseguenti
complicazioni
circolatorie
(pu
insorgere
una
sindrome
tipo
Budd-
Chiari).
Anche
la
diffusione
per
CONTIGUITA
con
invasione
del
peritoneo,
del
diaframma
e
del
cavo
pleurico
destro
una
possibile
via
di
trasmissione.
-
CARCINOMA
COLANGIOCELLULARE:
deriva
dalle
cellule
epiteliali
delle
vie
biliari
intraepatiche.
Come
fattore
di
richio
per
questa
forma
di
carcinoma
stato
ipotizzata
linfestazione
da
vermi
parassiti
delle
vie
biliari
(come
Clonorchis
sinensis
e
Opistorchis
felineus)
la
cui
presenza
induce
iperplasia
e
possibile
trasformazione
in
carcinoma.
Macroscopicamente
valgono
le
STESSE
caratteristiche
descritte
per
il
carcinoma
epatocellulare.
La
differenza
da
ricordare
che
i
colangiocarcinomi
si
presentano
spesso
come
nodo
unico
e
di
consistenza
duro-fibrosa.
Microscopicamente
si
tratta
di
ADENOCARCINOMI
di
epitelio
cilindrico.
NON
CE
MAI
produzione
di
bile
(differenza
con
epatocarcinoma),
mentre
si
pu
trovare
MUCO
nel
citoplasma
e
nei
lumi
pseudo
ghiandolari.
In
questa
forma
di
carcinoma
presente
una
intensa
RICCHEZZA
DI
CONNETTIVO
FIBROSO,
responsabile
della
notevole
consistenza
della
massa
tumorale.
Questa
forma
neoplastica
caratterizzata
dal
dare
frequentemente
METASTASI
A
DISTANZA
per
via
infatica
(ai
linfonodi
dellilo
epatico
e
di
altre
stazioni
linfonodali
e
toraciche)
e
per
via
ematogena
(a
polmoni,
ossa
e
surreni)
Clinicamente
i
carcinomi
epatici
danno
scarsi
sintomi
anche
perch
spesso
si
sovrappongono
alla
cirrosi.
Spesso
gli
unici
sintomi
di
allarme
sono
u
improviso
e
notevole
aggravamento
di
una
cirrosi,
con
febbre
e
in
presenza
o
assenza
di
ittero.
-
EPATOBLASTOMA:
un
tumore
primitivo
epiteliale
molto
raro
che
se
diagnosticato
precocemente
e
rimosso
chirurgicamente
permette
spesso
la
risoluzione
della
malattia.
una
neoplasia
caratterizzata
da
assente
o
scarsa
differenziazione
degli
elementi
cellulari
che
la
compongono:
si
tratta
di
cellule
con
ASPETTI
EMBRIONALI
e
FETALI,
cio
con
scarso
citoplasma
e
di
dimensioni
maggiori
(similli
agli
epatoblasti).
Esistono
una
forma
epiteliale
e
una
forma
MISTA
che
comprende
oltre
le
caratteristiche
descritte
anche
isole
di
TESSUTO
MESENCHIMALE.
Il
tumore
insorge
in
et
infantile
spesso
in
associazione
con
lesioni
malformative.
-
METASTASI
DI
CARCINOMA:
Circa
il
50%
dei
carcinomi
pu
dare
metastasi
epatiche.
Tra
i
carcinomi
che
pi
frequentemente
metastatizzano
a
livello
epatico
tramite
la
via
portale
ci
sono:
carcinoma
dello
stomaco,
del
pancreas
e
delle
vie
biliari.
Altri
carcinomi
invece
interessano
il
fegato
con
metastasi
veicolate
dalla
circolazione
generale,
tramite
larteria
epatica:
carcinoma
del
by Darkphemt - www.accentosullad.com - Vietata la vendita!
101
polmone.
La
diffusione
di
metastasi
al
fegato
per
via
linfatica
dovuta
per
lo
pi
a
carcinomi
di
organi
contigui:
cistifellea
e
vie
biliari.
Macroscopicamente
gli
aspetti
sono
molto
vari
in
base
al
numero
e
alle
dimensioni
dei
noduli
neoplastici;
una
caratteristica
comune
la
presenza
di
necrosi
centrali
nei
noduli
metastatici
che
nelle
localizzazioni
sottoglissoniane
determina
la
formazione
di
un
particolare
infossamento
detto
OMBELICATURA.
Microscopicamente
spesso
le
metastasi
riproducono
la
struttura
e
gli
aspetti
citologici
del
tumore
primitivo,
mentre
altre
volte
sono
poco
differenziati.
AFFEZIONI
PARASSITARIE
CON
LOCALIZZAZIONE
EPATICA
Amebiasi
l
Entamoeba
histolytica
pu
raggiungere
il
fegato
tramite
il
sangue
portale.
Il
fegato
interessato
in
circa
il
35-40%
dei
casi
di
dissenteria
amebica
esaminati
in
autopsia.
Macroscopicamente
la
lesione
epatica
inizia
con
una
trombosi
venosa
che
si
complica
con
necrosi
ischemica
a
cui
segue
colliquazione;
si
forma
una
cavit
che
pu
raggiungere
anche
>
10
cm
di
diametro.
La
lesione
si
localizza
pi
spesso
nel
lobo
destro,
probabilmente
perch
questa
zona
riceve
sangue
dalle
vene
mesenteriche.
Le
pareti
della
cavit
sono
anfrattuose
e
con
aspetto
cencioso,
contengono
materiale
viscido
rosso-
giallastro
o
bruno-cioccolato
(tipo
pasta
di
acciughe).
Microscopicamente
i
parassiti
sono
presenti
nel
parenchima
circostante
la
lesione.
Nella
cavit
i
tessuti
sono
completamente
necrotici.
Bilharziosi
dovuta
a
parassiti
della
specie
Schistosom.
Allo
stadio
di
metacercaria
raggiunge
il
fegato
tramite
il
sangue
portale
e
qui
diventa
adulto
(verme
di
lunghezza
15mm).
I
vermi
si
riproducono
e
producono
uova
che
si
depositano
soprattutto
a
livello
degli
spazi
porto-biliari.
I
vermi
adulti
causano
reazione
dei
tessuti
solo
dopo
la
loro
morte.
Le
uova
invece,
venendo
deposte
giornalmente,
divengono
numerosissime
e
rilasciano
un
antigene
che
stimola
lo
sviluppo
di
immunit
ritardata
con
ipersensibilit
e
accumulo
di
macrofagi
e
linfociti.
Le
lesioni
caratteristiche
che
si
osservano
sono
di
tipo
granulomatoso,
attorno
alle
uova
deposte.
Dopo
la
morte
delle
uova
avviene
levoluzione
in
fibrosi
delle
lesioni.
Il
fegato
inizialmente
aumentato
di
volume,
mentre
nele
fasi
avanzate
diminuito
perch
va
incontro
a
sclerosi.
La
sua
superficie
granulosa
e
la
consistenza
aumentata.
Echinoccosi
uniloculare
e
multiloculare
VIE BILIARI
MALFORMAZIONI:
-
Colecisti:
Malformazioni
di
sviluppo
agenesia,
duplicit
e
ipoplasia.
Anomalie
di
sede
situs
viscerum
invertitus
(associato
a
dislocazione
controlaterale
del
fegato);
cistifellea
occulta
(indovata
nel
parenchima
epatico);
cistifellea
pendula
(non
connessa
al
fegato
e
pende
liberamente
in
peritoneo,
connessa
al
dotto
cistico).
Alterazioni
di
forma
bilobata,
sepimentata,
a
clessidra
(restringimento
mediano),
a
berretto
frigio
(inginocchiamento
del
fondo
sul
corpo).
-
Vie
biliari:
Anomalie
di
lunghezza.
Anomalie
di
sviluppo
atresia
(trasformazione
dei
dotti
in
cordoncini
fibrosi),
agenesia
Dilatazioni
idiopatiche.
COLELITIASI
Si
intende
la
formazione
di
CALCOLI
(concrezioni
solide)
nelle
vie
biliari
extraepatiche
o
intraepatiche.
Solitamente
il
processo
ha
luogo
nella
colecisti.
una
patologia
influenzata
da
fattori
geografici
e
razziali;
colpisce
solitamente
in
et
adulta;
ha
predilezione
per
il
sesso
maschile;
influenzata
da
fattori
ambinentali
come
estrogeni,
contraccettivi
orali,
gravidanza;
I
calcoli
vengono
classificati
in:
-
Calcoli
PURI:
sono
quelli
formati
da
UN
SOLO
costituente.
Possono
essere
formati
da
colesterolo,
bilirubinato
di
calcio,
carbonato
di
calcio.
Quelli
con
calcio
sono
RADIO
OPACHI.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
102
Calcoli puri di COLESTEROLO concrezioni solitarie che si formano nella cistifellea,
dove raggiungono anche qualche cm di diametro. La forma rotondeggiante o piriforme
(a stampo della colecisti). La superficie esterna liscia o finemente irregolare, sono di
colorito giallastro, consistenza dura e leggeri. Questi calcoli spesso non danno problemi,
ma se diventano troppo grandi possono bloccare il deflusso della bile.
Calcoli puri di BILIRUBINATO DI CALCIO sono piccoli, multipli, ovali o sferici, di colito
bruno e superficie di sezione omogenea. Si formano in alcune condizioni in cui
presente iperbilirubinemia indiretta.
Calcoli puri di CARBONATO DI CALCIO rari e di origine oscura. Sono concrezioni
uniche o multiple, grigio-biancastre, di struttura amorfa.
- Calcoli MISTI: formati da almeno DUE costituenti. Sono quelli pi frequenti (80%). Sono piccoli,
molto numerosi (anche centinaia), di colorito bruno o giallognolo o verdastro o grigio (in base
alla prevalenza di un costituente), di forma poliedrica, superficie levigata. In sezione mostrano un
centro di pigmento nerastro attorno al quale si individuano strati concentrici di vari componenti,
denominati ANELLI DI PRECIPITAZIONE DI LIESEGANG.
- Calcoli COMBINATI: originano per unione di un nucleo puro con un rivestimento misto. Il nucleo
centrale costituito quasi sempre da colesterolo. I calcoli sono solitari e di dimensioni
ragguardevoli.
I meccanismi con cui si formano i calcoli sono diversi:
- FORMAZIONE DEL NUCLEO ORIGINARIO il conglobamento di sostanze organiche derivanti
da fibrina, muco, cellule epiteliali sfaldate, microrganismi o parassiti funge da condizione
predisponente per la deposizione delle sostanze che formeranno la concrezione.
- SOVRASATURAZIONE DI COLESTEROLO si pu avere in caso di ipercolesterolemia, obesit,
gravidanza e uso di contraccettivi orali. Tutte queste condizioni causano una sovrasaturazione di
colesterolo nella bile e predispongono quindi alla formazione di calcoli (sia per incremento della
produzione, sia per diminuita formazione di acidi biliari). Laumento del rapporto fra la
concentrazione del colesterolo e quella degli acidi biliari fattore di sovrasaturazione
colesterolica (gli acidi biliari normalmente inglobano il colesterolo in micelle). La riduzione degli
acidi biliari un fattore importante per la precipitazione del colesterolo: pu verificarsi per
azione di estrogeni o per alterazioni del riassorbimento degli acidi biliari, flogosi colecistica,
resezioni intestinali, ecc.
- SOVRASATURAZIONE BILIRUBINA NON CONIUGATA si verifica soprattutto in condizioni di
ittero emolitico cronico.
CONSEGUENZE DELLA CALCOLOSI:
Silente nel 50% dei casi; questo avviene soprattutto se i calcoli sono grossi, solitari e non
impegnano il dotto cistico.
IDROPE: si ha quando uno o pi calcoli occludono il dotto cistico. Lorgano inizialmente
si riduce di volume per il riassorbimento della bile, ma poi si DISTENDE con
ASSOTTIGLIAMENTO della parete per laccumulo di un liquido incolore, mucillaginoso
che si forma per secrezione mucosa.
OSTRUZIONE AL DEFLUSSO BILIARE: avviene in caso di formazione diretta o di ingresso
di calcoli nel lume dei dotti epatici e nel coledoco. In questo caso si avr il quadro clinico
della COLICA BILIARE, cio la muscolatura licia dei dotti si contrarr spasmodicamente
per permettere lavanzamento del calcolo. Lostruzione causa inoltre stasi biliare con
proliferazione batterica e insorgenza di colangite oppure colecistite. Linfiammazione
fibrinosa della mucosa colecistica causa la formazione di aderenze con organi vicini. In
altri casi, la pressione esercitata da calcolo sulla mucosa pu portare alla formazione di
una FISTOLA tra cistifellea e organi aderenti (caso particolare la fistola tra colecisti e
duodeno con passaggio del calcolo nellintestono e occlusione intestinale per impegno
della valvola ileocecale da parte del calcolo ILEO BILIARE).
COLECISTITI
Si tratta di flogosi della cistifellea, che assumono elevata importanza clinica poich
rappresentano, dopo la appendicite, la principale indicazione alla chirurgia. Sono pi frequenti
nelle donne e si manifestano per lo pi a partire dal III decennio di vita. Leziopatogenesi
MULTIFATTORIALE:
- Calcolosi biliare.
- Infezione della bile da parte di stafilococchi e streptococchi e altri batteri.
- Abnorme concentrazione della bile
by Darkphemt - www.accentosullad.com - Vietata la vendita!
103
- Reflusso di succo pancreatico.
Le colecistiti possono essere classificate secondo un criterio morfologico in:
1) ACUTE:
Catarrale forma lieve caratterizzata da lieve ispessimento della parete per edema,
arrossamento della mucosa per iperemia, piccole erosioni della mucosa, aumento della
secrezione di muco. Istologicamente prevalgono iperemia e edema.
Purulenta in caso di infezione da piogeni; la parete ispessita, con sierosa opacata per
essudazione fibrinosa, mucosa tomentosa con chiazze emorragiche e frequenti
ulcerazioni. La bile mischiata a materiale purulento. Microscopicamente
caratteristica la ricchezza di granulociti neutrofili.
Empiema forma di colecistite con ristagno di essudato purulento cos abbondante da
offuscare le caratteristiche della bile.
Necrotizzante o Gangrenosa la superficie esterna di colorito bruno scuro tendente al
violaceo, la sierosa opacata, la parete ispessita e la mucosa ulcerata in pi punti.
Microscopicamente lessudato povero di neutrofili e pi ricco di elementi
mononucleati; sono presenti fenomeni di necrosi.
Le principali complicanze delle colecistiti acute sono PERITONITI da propagazione e
PERFORAZIONI.
2) CRONICHE: possono essere levoluzione di colecistiti acute oppure possono insorgere in
assenza di precedenti episodi acuti.
Forme sclero-atrofiche colecisti rimpicciolita con parete sottile per sclerosi e per
atrofia della mucosa.
Forme produttive parete ispessita (anche > 1 cm!) a causa di neoformazione di
connettivo fibroso. Linfilatrazione cellulare composta da linfociti, plasmacellule e
granulociti (++ eosinofili).
Empiema cronico
Colecistite ghiandolare lipertofia della mucosa infiammata porta alla formzione e
parziale fusione di pliche, cosicch ne residuano cavit e fessure pseudoghiandolari.
TUMORI DELLA COLECISTI
- Benigni:
PAPILLOMA: escrescenza arboriforme della mucosa, spesso peduncolata, del diametro
<1 cm. Microscopicamente gli assi connettivali, che costituiscono lo stroma, sono rivestiti
da epitelio cilindrico.
ADENOMA: rilievo emisferico, sodo, del diametro < 1 cm. Microscopicamente costituito
da ghiandole tappezzate da epitelio tipico addossate in uno stroma fibroso.
ADENOMIOMA: come il precedente, ma nello stroma contiene anche fasci di cellule
muscolari liscie intrecciate.
- Maligni:
CARCINOMA DELLA COLECISTI: Si tratta di un tumore poco frequente. E associato
nell80-90% dei casi a colecistiti e calcolosi. Il rapporto M:F 1:2; colpisce solitamente
nel VI-VII decennio di vita. Interessa pi spesso il collo e il fondo dellorgano e pu
presentarsi in forma prevalentemente INFILTRANTE oppure prevalentemente
VEGETANTE. Esistono divesi istotipi di cui lADENOCARCINOMA assolutamente il pi
frequente; seguono poi lo scarsamente differenziato e i rari papillari, squamoso e
adenosquamoso.
un tumore subdolo nel suo sviluppo e alla sua scoperta raramente aggredibile
chirurgicamente, anche perch in stadio avanzato probabile la presenza di metastasi ai
linfonodi dellilo epatico e diffusioni per contiguit. Per questi motivi la sopravvivenza a
5 anni solo del 5%.
TUMORI DELLE VIE BILIARI
- CARCINOMA DEI DOTTI BILIARI EXTRAEPATICI: poco frequenti, colpiscono pi il sesso
maschile. Le sedi di insorgenza pi comune sono in ordine di frequenza: ampolla del Vater e
tratto distale del coledoco, confluenza tra dotto cistico e dotto epatico comune, dotto epatico,
dotto cistico. Sono tumori di piccole dimensioni e possono rimanere a lungo asintomatici. Si
tratta di escrescenze che sporgono nel lume, ma possono avere anche comportamento infiltrante
nei confronti della parete. Microscopicamente si tratta spesso di adenocarcinomi ben
by Darkphemt - www.accentosullad.com - Vietata la vendita!
104
differenziati.
Al
momento
della
diagnosi
la
maggior
parte
dei
carcinomi
delle
vie
biliari
non
sono
pi
trattabili
radicalmente
e
la
sopravvivenza
media
di
circa
1
anno
dopo
operazione
NON
radicale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
105
PANCREAS ESOCRINO E ENDOCRINO
PANCREAS ESOCRINO
PANCREATITI ACUTE
Esistono diverse forme di pancreatite acuta che possono essere causate (in ordine di frequenza)
da:
Calcolosi biliare
Etilismo
Ostruzione dotto pancreatico
Farmaci
Infezioni da virus
Disordini metabolici
Ischemia
Traumi
Alterazioni ereditarie del TRIPSINOFENO CATIONICO (PRSS1 se mutato causa
resistenza del tripsinogena e della tripsina alla inattivazione: pancreatite acuta
ereditaria) e dell INIBITORE DELLA SERINA PROTEASI, KAZAL TIPO 1 (SPINK1
codifica per un unibitore della trpsina e se mutato la tripsina non pu essere inattivata).
- Pancreatite sierosa (interstiziale): una forma lieve di pancreatite che si sviluppa e
progredisce velocemente ed ha evoluzione verso la guarigione oppure verso la pancreatite
emorragica. Macroscopicamente presente EDEMA diffuso dellorgano che gli conferisce aspetto
TURGIDO, TUMEFFATTO e CONGESTO. Microscopicamente si nota una DISSOCIAZIONE dello
stroma interstiziale, in cui sono presenti capillari congesti. Assenza di infiltrati flogistici.
- Pancreatite suppurativa: molto rara e pu essere dovuta alla diffusione di germi attraverso
la via canalicolare ascendente o ematogena oppure per propagazione di processi flogistici
contigui. Esiste una forma localizzata, detta PANCREATITE ASCESSUALE, ( uno o pi ascessi,
variamente distribuiti nel parenchima) e una forma diffusa, detta FLEMMONOSA ( pancreas
aumentato di volume e diffusamente impregnato di pus). Microscopicamente il pancreas risulta
infarcito di NEUTROFILI e tratti di NECROSI parenchimale.
- Pancreatite acuta EMORRAGICA: presente in circa l1% delle autopsie effettuate su adulti,
predilige il sesso femminile e compare solitamente dal V-VI decennio.
Si tratta di una malattia dovuta a fattori multipli che interagiscono tra loro.
1) Ruolo degli ENZIMI pancreatici: In generale bisogna ricordare che la cellula pancreatica vive in
un delicato equilibro, la cui alterazione porta alla attivazione degli enzimi pancreatici capaci di
causare la sua morte. La cellula necrotica rilascia ulteriori enzimi che colpiscono altre cellule
casando una amplificazione del processo. Alcune proteasi causano NECROSI COAGULATIVA di
tessuti; le elastasi causano danno vascolare con emorragie e trombosi; le lipasi causano
STEATONECROSI del tessuto fibroadiposo intra e peripancreatico. Alla base di tutte queste
lesioni c lattivazione del TRIPSINOGENO che permette a sua volta la trasformazione da
proenzimi a enzimi attivi che mediano lAUTODIGESTIONE. Lattivazione degli enzimi avviene
per motivi tuttora poco chiari; si ci sono tuttavia diverse teorie per spiegarla:
- Ostruzione del dotto pancreatico: Limpegno dellampolla del Vater da parte di un calcolo causa
unostacolo al deflusso del succo pancreatico e il suo ristagno nellambiente interstiziale. Qui le
lipasi (che sono degli enzimi secreti GIA in forma attiva) causano steatonecrosi e danno alle
membrane cellulari con conseguente attivazione di tutti gli altri enzimi.
- Danno diretto alle cellule acinari causato da virus, farmaci, alcol, ischemia, traumi chirurgici,ecc.
- Trasporto intracellulare difettoso di proenzimi allinterno delle cellule acinari.
Oltre questi fattori sono da considerare anche condizioni, cio: il ruolo dellALCOL che presente
in una alta percentuale di casi di pancreatite acuta; lIPERLIPIDEMIA; lIPERCALCEMIA.
Macroscopicamente il pancreas nelle fasi iniziali appare TUMEFATTO per edema. Col progredire
del processo lorgano assume aspetto variegato per la coesistenza di necrosi ed emorragie. La
necrosi della componente lobulare di colorito grigiastro ed distribuita in chiazze rilevate e
lucenti. La necrosi del tessuto adiposo (steatonecrosi) appare sottoforma di focolai giallo chiaro,
opachi e circondati da alone emorragico. Le emorragie possono essere minute o molto estese,
fino a configurare veri EMATOMI. Il processo pu essere circoscritto ad un focolaio (di solito
nelle TESTA del pancreas) o diffuso a focolai multipli in tutto lorgano. Alcunem lesioni non
restano nei confini del parenchima, ma si estendono ai tessuti limitrofi (emorragie e
steatonecrosi): le lipasi ad esempio causano a livello peritoneale la formazione di placche
gialastre, pallide, di aspetto opaco, rilevate e confluenti (macchie di cera).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
106
Microscopicamente la necrosi di tipo COAGULATIVO con mantenimento della forma e del
nucleo cellulare nelle fasi iniziali e aspetto di ammasso granulare nelle fasi avanzate. La
steatonecrosi conseguente alla lesione delle mebrane cellulare (le lipasi attaccano i trigliceridi
rilasciati dalle cellule) conferisce un aspetto di ombre cellulari contenenti materiale granulare
basofilo riferibile a sali di calcio. La flogosi discreta e localizzata soli in prossimit dei margini
della necrosi. Il danno vasale causa emorragie e trombosi che interessano vasi di piccolo calibro,
soprattutto venosi.
Se il paziente sopravvive i focolai di necrosi ed emorragia vengono circoscritti da tessuto di
granulazione: i focolai piccoli vanno incontro a cicatrizzazione, quelli pi grandi si trasformano in
PSEUDOCISTI, con formazione di cavit contentini liquiame brunastro.
Clinicamente il sintomo cardine della pancreatite acuta i DOLORE ADDOMINALE con
particolare irradiazione al dorso a BARRA (o a fascia). Inoltre il sospetto pu essere confermato
dal riscontro di elevati livelli di amilasi e lipasi nel plasma. La pancreatite acuta da considerarsi
come EMERGENZA MEDICA poich spesso i pazienti presentano quadri di ADDOME ACUTO. Il
rilascio in circolo di abnormi quantit di enzimi tossici, citochine e altre sostanze da parte del
pancreas danneggiato pu causare molte manifestazioni imputabili ad una risposta
infiammatoria sistemica (leucocitosi, emolisi, CID, sequestro di liquidi, sindrome da distress
respiratorio, steatonecrosi diffusa. In casi gravi anche collasso vascolare periferico, shock con
necrosi acuta dei tubuli renali). Lepisodio di pancreatite acuta pu rimanere isolato oppure
essere seguito a distanza di tempo da nuovi attacchi (pancreatite acuta ricorrente).
PANCREATITE CRONICA
Secondo la classificazione di Marsiglia-Roma la pancreatite cronica definita da lesioni
parenchimali di tipo sclerotico e regressivo, con distruzione del parenchima esocrino e,
tardivamente, anche di quello endocrino. Inizialmente si manifesta con attacchi di pancreatite
acuta mentre in fase avanzata compaiono segni di insufficienza pancreatica, soprattutto
steatorrea, e a volte anche il diabete. Esistono due forme di pancreatite cronica:
- CALCIFICA rappresenta il 90% di tutte le pancreatiti croniche. Nonostante il suo nome, non si
tratta di una vera e propria malattia infiammatoria, bens di una LITIASI PANCREATICA con
scarsa componente flogistica. La malattia si sviluppa a causa della PRECIPITAZIONE nel lume dei
dotti pancreatici di materiale proteico che si aggrega a formare dei tappi detti PLUGS che ne
determinano lostruzione. Poi i plugs si impregnano di SALI DI CALCIO e causano la formazione di
veri calcoli. Questo evento favorito dalla diminuita secrezione da parte della cellula acinare, di
LITOSTATINA, proteina che provvede a mantenere in soluzione gli ioni calcio presenti nel succo
pancreatico. Esistono una forma ereditaria di pancreatite in cui la carenza di litostatina dovuta
ad un difetto genetico. Nella forma non ereditaria invece un ruolo determinante svolto
dallALCOOL: stato dimostrato infatti che anche piccole dosi di alcool possono causare
pancreatite; lalcool agisce attraverso la diminuzione della secrezione di bicarbonati e
lincremento della permeabilit duttale agli ioni calcio e causando una dieta ricca di proteine e
grassi.
Macroscopicamente il reperto assume importanza sono nelle fasi avanzate, quando assume
aspetto INGRANDITO, privo del caratteristi aspetto lobulare e di consistenza AUMENTATA (a
volte lapidea). Al taglio compaiono CAVITA CISTICHE contenenti succo pancreatico, detriti e
calcoli.
Microscopicamente presente un danno con distribuzione lobulare: inizialmente sono copiti
pochi lobuli, ma in fase avanzata il processo interessa ampie zone del parenchima indenne. Il
danno lobulare caratterizzato dalla presenza di concrezioni intraduttali e con ATROFIA
DELLEPITELIO DEGLI ACINI, a cui fa seguito la FIBROSI. Lepitelio degli acini pu essere
soggettoa anche a IPERPLASIA PAPILLARE e METAPLASIA PAVIMENTOSA. Le isole di
Lancherans risultano pi resistenti e spesso appaiono come aree indenni nel contesto del
connettivo fibroso.
- OSTRUTTIVA a differenza della precedente non ha distribuzione lobulare, ma colpisce settori
pi limitati della ghiandola. Il danno duttale pi modesto e solo raramente si riscontrano
concrezioni proteiche o calcifiche. Le lesioni sono localizzate soprattutto alla TESTA. causata
soprattutto da calcolosi biliare, stenosi litiasica e altre patologie dello sfintere di Oddi.
CISTI
- Cisti congenite (o disontogeniche): dovute ad anomalo sviluppo dei dotti pancreatici. La
persistenza e la segmentazioni dei dotti ptimitivi d origine a formazioni epiteliali cave
by Darkphemt - www.accentosullad.com - Vietata la vendita!
107
sequestrate,
che
in
seguito
alla
secrezione
ellepitelio,
si
distendono
a
fromare
cisti.
Queste
cisti
hanno
dimensioni
da
pochi
mm
a
parecchi
cm,
sono
uniche
o
multiple,
sono
tappezzate
da
epitelio
cubico
che
pu
sfaldarsi
in
seguito
alla
compressione
del
liquido
con
sovrapposizione
di
flogosi.
-
Cisti
da
ritenzione:
compare
quando
c
unocclusione
dei
dotti
da
ostruzione
o
compressione
(calcolosi,
tumori,
sclerosi
infiammatorie,
ecc.).
Sono
cisti
di
piccole
dimensioni,
multiple,
localizzate
soprattutto
nel
corpo
o
nella
coda.
-
Pseudocisti:
sono
cavit
che
si
formano
nei
tessuti
pancreatici
o
peripancreatici
per
raccolta
di
liquido
essudativo,
necrotico-colliquativo
o
emorragico.
Sono
PRIVE
di
rivestimento
epiteliale
e
non
comunicano
con
il
sistema
duttale.
Si
formano
soprattutto
in
corso
di
pancreatite
acuta
emorragica.
Sono
lesioni
uniche,
con
aspetto
multiloculato,
di
dimensioni
cospique
(anche
10-15
cm),
si
localizzano
soprattutto
nel
corpo
o
nella
coda
e
manifestano
la
TENDENZA
AD
ESTRINSECARSI
nel
connettivo
della
capsula.
Le
pareti
sono
di
connettivo
fibroso,
con
aree
di
tessuto
di
granulazione,
campi
residui
di
necrosi
o
di
infiltrazione
emorragica.
Contengono
liquido
che
diverso
in
base
alla
causa.
Una
volta
affiorate
nel
connettivo
capsulare
si
ha
una
rezione
peritoneale
con
formazione
di
aderenze
con
organi
limitrofi.
PANCREAS
ENDOCRINO
costituito
da
agglomerati
di
cellule
endocrine
sparsi
nel
parenchima
esocrino,
che
prendono
il
nome
di
ISOLE
DI
LANGHERANS.
Le
isole
contengono
4
tipi
di
cellule:
Cellule
circa
il
68%
del
totale.
Producono
INSULINA,
che
contenta
in
granuli
allinterno
delle
cellule.
Lo
stimolo
per
il
rilascio
di
insulina
laumento
della
GLICEMIA
(normale
=
70-120
mg/dl).
Il
glucosio
entra
nelle
cellule
veicolato
dalle
proteine
di
trasporto
GLUT2;
allinterno
delle
cellule
avviene
la
glicolisi
per
produrre
ATP,
il
cui
aumento
inibisce
il
recettore
dei
canali
per
il
K
sulla
superficie
e
questo
causa
la
depolarizzazione
cellulare
che
permette
lingresso
di
ioni
Ca
allinterno;
gli
ioni
Ca
stimolano
la
liberazione
dellinsulina
dai
granuli.
Le
funzioni
dellinsulina
sono:
-
aumento
del
trasporto
del
glucosio
allinterno
delle
cellule
-
aumento
sintesi
di
GLICOGENO
(riserva
di
glucosio)
-
riduzione
della
glicogenolisi
-
aumento
della
sintesi
proteica
e
litogenesi
-
riduzione
gluconeogenesi
e
lipolisi
-
stimolazione
della
proliferazione
cellulare
(mediata
da
MAPK
RET
RTK)
Il
recettore
dellinsulina
costituito
da
due
subunit
e
due
.
Le
legano
linsulina
e
le
,
che
hanno
attivit
tirosin
chinasica
intrinseca,
si
autofosforilano
e
poi
vanno
a
fosforilare
MAPK
e
PI-3K
che
mediano
la
trasduzione
del
segnale.
Cellule
circa
il
20%
del
totale.
Producono
GLUCAGONE.
Ha
effetti
opposti
allinsulina.
Cellule
circa
il
10%
del
totale.
Producono
SOMATOSTATINA.
Inibisce
il
rilascio
di
insulina
e
glucagone
e
di
acido
cloridrico
nello
stomaco,
inibisce
inoltre
la
produzione
esocrina
del
pancreas.
Cellule
PP
circa
il
2%
del
totale.
Producono
POLIPEPTIDE
PANCREATICO.
Regolazione
della
funzione
esocrina
del
pancreas,
inibizione
della
contrazione
della
colecisti.
DIABETE
MELLITO
caratterizzato
da
un
gruppo
di
disordini
metabolici
accomunati
dal
dato
clinico
delliperglicemia,
conseguente
ad
un
difetto
di
secrezione
e/o
attivit
dellinsulina.
Si
distinguono
due
tipi
principali
di
diabete:
Diabete
Mellito
di
TIPO
1:
caratterizzato
da
un
deficit
assoluto
di
insulina
dovuto
alla
distruzione
delle
cellule
.
La
distruzione
mediata
immunologicamente,
perci
da
considerarsi
una
patologia
autoimmune.
Laggressione
delle
cellule
inizia
molti
anni
prima
della
comparsa
dei
sintomi,
che
si
manifestano
dopo
che
pi
del
90%
delle
cellule
sono
state
disrutte.
La
distruzione
delle
cellule
mediata
da:
-
Linfociti
T
TCD4
TH1
che
attivano
macrofagi
causando
danno
tissutale;
TCD8
citotossici
che
aggrediscono
il
parenchima
direttamente
o
tramite
macrofagi.
-
Citochine
vengono
prodotte
localmente
(IFN-,
IL-1,
TNF)
che
possono
indurre
apoptosi.
-
AUTOANTICORPI
contro
le
cellule
insulari
e
contro
linsulina.
Reagiscono
contro
vari
antigeni
delle
cellule
.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
108
Il diabete di tipo 1 ha un quadro complesso di associazioni genetiche, tra cui quelle pi
importanti riguardano GENI PER IL LOCUS MHC II (suscettibilit a livello di HLA-D di un allele
legato a DQ) e geni NON MHC (il pi importante quello per linsulina che presenta ripetizioni in
tandem nella regione promoter gene).
Inoltre ipotizzata anche la presenza di fattori ambientali, identificati nel ruolo di VIRUS che
potrebbero indurre autoimmunit.
Morfologicamente le lesioni sono incostanti e di scarso valore diagnostico. Nel diabete di tipo 1 si
osserva una riduzione del numero e delle dimensioni delle insule. Esse appaiono piccole e
inconsistenti e difficilmente identificabili. Si nota la presenza nelle insule di infiltrato linfocitario
composto soprattutto da linfociti T. Con la microscopia elettronica possible evidenziare la de
granulazione delle cellule , che riflette la depezione dellinsulina depositata nelle cellule gi
danneggiate.
Il diabete 1 frequentemente a INSORGENZA PRECOCE ed caratterizzato clinicamente da una
classica triade: POLIURIA + POLIFAGIA + POLIDIPSIA. Liperglicemia causa mancato
riassorbimento TOTALE del glucosio e quindi si ha glicosuria che causa diuresi osmotica con
successiva poliura, con grave perdita di acqua e d elettroliti. Questa perdita, combinata alla
iperosmolarit e alliperglicemia, stimola gli osmorecettori dei centri della sete, perci si ha lo
stimolo di bere e quindi polidpsia. Il deficit di insulina causa un forte catabolismo proteico e
lipidico che porta a d un bilancio energetico negativo e aumento dellappetito (polifagia).
Una grave complicanza la CHETOACIDOSI DIABETICA, in cui, oltre al deficit netto di insulina,
avviene il rilascio di adrenalina che stimola il rilascio di glucagone con conseguente aumento
della gluconeogenesi e della glicemia, che raggiunge valori di 500-700 mg/dl. Liperglicemia
causa diuresi osmotica e disidratazione. Lassenza di insulina causa una eccesiva degrdazione
delle riserve adipose con un aumento dei livelli degli acidi grassi liberi; essi raggiungono il fegato
e vengono esterificati a ACETIL CoA; lossidazione di Acetil CoA produce CORPI CHETONICI che si
accumulano molto velocemente causando CHETONEMIA e CHETONURIA. Se lescrezione urinaria
di chetoni compromessa dalla disidratazione, aumenta la concentrazione di ioni H e avviene la
CHETOACIDOSI METABOLICA sistemica che pu progredire verso il COMA DIABETICO.
Diabete Mellito di TIPO 2: la forma pi frequentemente presente (circa nel80-90% dei pz.) ed
dovuto allassociazione tra resistenza periferica allazione dellinsulina e a una inadeguata
risposta secretoria da parte delle cellule alliperglicemia.
La resistenza dellinsulina la resistenza agli effetti dellinsulina sullassorbimento del glucosio,
sul suo metabolismo o sul suo accumulo. Si riscontra molto spesso negli OBESI; inoltre
dimostrata una predisposizione genetica. Con linsulino-resistenza il glucosio viene assorbito di
meno nei muscoli e nel tessuto adiposo e non viene soppressa la gluconeogenesi epatica. Sono
state dimostrate molte anomalie delle vie di controllo della secrezione insulinica, nonch del
recettore, che contribuiscono allinsorgenza dellinsulino-resistenza:
Ipoesposizione dei recettori per linsulina sui tessuti bersaglio
Difetti genetici del recettore o della via di trasduzione
Mutazioni puntiformi del recettore
Modificazione dellaffinit del recettore.
Il legame tra obesit e diabete di tipo 2 sono mediati dallinsulino-resistenza. Il rischio di diabete
aumenta allaumentare dellindice di massa corporea (BMI = Peso corporeo (kg) / Altezza (m2)
normale tra 19 e 25). Alcuni dei meccanismi che portano a insulino-resistenza negli obesi sono
mediati da:
Acidi grassi liberi (FFA free fatty acid) i trigliceridi e i prodotti del metabolismo dei
FFA in eccesso negli obesi causano inibizione delleffetto insulinico, diminuendo la
attivit delle proteine regolatorie dellinsulina.
Adipochine il tessuto adiposo pu rilasciare anche ormoni, detti adipochine, in
risposta a cambiamenti dello stato metabolico. La disregolazione della loro secrezione
pu causare insulino-resistenza nellobeso. Tra le adipochine coinvolte c ad esempio la
LEPTINA che agisce a livello ipotalamico inibendo lappetito e inducendo il senso di
saziet. In caso di deficit di leptina o del suo recettore LEPR stata rilevata una forte
insulino resistenza.
La disfunzione delle cellule si ha quando queste diventano incapaci si adattarsi alla resistenza
periferica allinsulina e alla richiesta metabolica di secrezione insulinica. I difetti alla base di
questa disfunzione sono di due tipi:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
109
QUALITATIVI
i
recettori
per
il
glucosio
sulle
cellule
non
funzionano
bene
quindi
c
un
diminuzione
della
sensibilit
o
del
numero
dei
recettori
funzionanti
che
porta
ad
una
risposta
insulinica
tardiva
elevata.
QUANTITATIVI
diminuzione
della
massa
delle
cellule
,
degenerazione
insulare
e
deposito
di
amiloide
insulare.
Morfologicamente
nel
diabete
mellito
2
ci
pu
essere
una
riduzione
lieve
della
massa
di
cellule
insulari.
Lamiloidosi
insulare
appare
come
un
deposito
di
materiale
amorfo
rosa
a
livello
dei
capillari
e
tra
le
cellule.
Negli
stadi
avanzati
pu
essere
presente
fibrosi.
Perch
iperglicemia
causa
danni?
I
danni
mediati
dalleccesso
di
glucosio
sono
riconducibili
generalmente
a
tre
fattori:
1)
ATTIVAZIONE
DELLA
VIA
DEI
POLIOLI:
quando
c
iperglicemia
protratta
si
saturano
presto
tutti
i
domini
per
il
glucosio
nelle
cellule
e
la
quantit
che
avanza
viene
trasformata
in
SORBITOLO.
Quando
il
sorbitolo
in
eccesso
non
pu
uscire
dalla
cellula
e
causa
danno
diretto
o
indiretto
alla
cellula.
2)
GLICAZIONE
NON
ENZIMATICA
DELLE
PROTEINE:
la
continua
iperglicazione
proteica
produce
prodotti
finali
di
glicazione
avanzata
detti
AGE
che
si
legano
ai
macrofagi
e
stimolano
il
rilascio
di
monochine
e
fattori
di
crescita
che
mediano
il
danno.
3)
DISLIPIDEMIA:
la
diminuzione
di
insulina
causa
sconvolgimento
del
metabolismo
lipidico
con
aumento
della
lipolisi,
riduzione
della
lipogenesi
e
della
sisntesi
epatica
di
trigliceridi.
Complicanze
tardive
del
diabete
Le
complicanze
tardive
del
diabete
sono
molte
e
di
diverso
tipo:
-
Macroangiopatia:
si
assiste
ad
accelerata
aterosclerosi
che
interessa
aorta
e
le
arterie
di
grosso
e
medio
calibro
e
le
coronarie
(infatti
lIMA
la
pi
comune
causa
di
morte
nei
diabetici).
Altre
patologie
pi
frequentemente
presenti
nei
diabetici
sono
la
GANGRENA
degli
ARTI
INFERIORI
e
la
aterosclerosi
IALINA
da
ipertensione.
Questultima
caratterizzata
da
un
ispessimento
ialino,
amorfo
della
parete
delle
arteriole
che
provoca
restringimento
del
lume.
-
Microangiopatia:
uno
degli
aspetti
pi
caratteristici
del
diabete
il
DIFFUSO
ISPESSIMENTO
delle
membrane
basali,
pi
evidente
a
livello
dei
capillare
di
cute,
muscolo
scheletrico,
della
retina,
dei
glomeruli
e
della
midollare
renali.
Alla
microscopia
elettronica
e
ottica
la
lamina
basale
appare
notevolmente
ispessita
da
strati
concentrici
di
materiale
ialino
composto
da
collegene
di
tipo
IV.
I
capillari
dei
diabetici
inoltre
sono
pi
permeabili
alle
proteine
plasmatiche
e
quindi
si
ha
evoluzione
verso
nefropatia,
retinopatia
e
neuropatia
diabetica.
-
Nefropatia
diabetica:
a
livello
renale
sono
presenti
TRE
lesioni:
1)
Lesioni
glomerulari
le
pi
importanti
sono:
Ispessimento
della
membrana
basale
per
tutta
la
loro
lunghezza.
Sclerosi
mesangiale
diffusa:
diffuso
aumento
della
matrice
mesangiale.
Glomerulosclerosi
nodulare:
lesione
glomerulare
caratterizzata
d
depositi
nodulari
di
matrice
laminare
alla
periferia
del
glomerulo.
I
noduli
sono
PAS
positivi
e
contengono
cellule
mesangiali
intrappolate.
Queste
lesioni
caratteristiche
sono
dette
lesioni
di
KIMMELSTIEL-WILSON
2)
Lesioni
vascolari
renali
aterosclerosi
e
arteriolosclerosi.
3)
Pielonefrite:
infiammazione
acuta
e
cronica
o
cronica
dei
reni.
Un
quadro
particolare
presente
nei
diabetici
la
pielonefrite
acuta
con
PAPILLITE
NECROTIZZANTE.
-
Complicanze
oculari:
Retinopatia
diabetica:
si
pu
classificare
in
pre-proliferativa
(iniziale)
e
proliferativa.
Nella
forma
iniziale
la
membrana
basale
dei
vasi
retinici
risulta
ispessita;
diminusce
il
numero
dei
periciti
relativi
alle
cellule
endotelial;
compaiono
MICROANEURISMI;
la
maggiore
permeabilit
dei
capillari
retinici
causa
edema
maculare;
le
modificazioni
vascolari
possono
favorire
anche
la
comparsa
di
ESSUDATI
EMORRAGICI
e
di
IPOSSIA
con
conseguente
iper-espressione
di
VEGF
e
stimolazione
della
angiogenesi
retinica.
La
forma
proliferativa
caratterizzata
dalla
comparsa
di
nuovi
vasi
(NEOVASCOLARIZZAZIONE
DIFFUSA).
Cataratta
Glaucoma
-
Neuropatia
diabetica:
quadro
di
sofferenza
assonale.
Si
assiste
ad
una
demielinizzazione
segmentale,
con
relativa
perdita
delle
fibre
mieliniche
di
piccolo
calibro
e
di
fibre
amieliniche.
Le
arteriole
endoneurali
mostrano
sclerosi,
ialinizzazione,
PAS
positivit
delle
pareti
e
un
esteso
ispessimento
della
membrana
basale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
110
APPARATO GASTRO-INTESTINALE (riassunti degli argomenti NON presenti
sulle dispense).
GHIANDOLE SALIVARI
Sialoadeniti: si tratta di infiammazioni delle ghiandole salivari. Si distinguono:
- Sialoadeniti ACUTE BATTERICHE: avvengono per propagazione dei batteri per via retrogada
intraduttale e si localizzano soprattutto nella ghiandola parotide. La insorgenza favorita da
tutte la condizioni che causano XEROSTOMIA (cio arresto e/o alterata produzione di secreto da
parte delle chiandole salivari). I microorganismi sono per lo pi piogeni e determinano una
infiammazione purulenta che esita con la formazione di cicatrici.
- Sialoadeniti ACUTE VIRALI:
1) Parotite epidemica causata da paramixovirus che colpisce soprattutto bambini in et
scolare. Dopo un paio di settimane dalla infezioni si instaura una sintomatologia dolorosa a
carico di entrambe le parotisi e si rende esternamente manifesta con una deformazione della
regione con sollevamento dal basso del padiglione dellorecchio (ORECCHIONI). La tumefazione
si accompagna a xerostomia e dura circa 10 giorni. Microscopicamente presente marcata
essudazione interstiziale sierosa e fibrinosa con rigonfiamento e vacuolizzazione citoplasmatica
delle cellule acinari. presente anche infiltrato di linfociti e plasmacellule. Possibili localizzazioni
extraparotidee possono essere: ghiandole sottomlandibolari, testicolo, pancreas, ovaie , tiroide,
miocardio, encefalo.
2) Infezione da citomegalovirus le cellule sono aumentate di volume con nuclei grandi e
polimorfi con numerose inclusioni eosinofile circondate da un alone chiaro.
- Sialoadeniti CRONICHE: di solito conseguenza di una sialolitiasi (calcoli nei dotti escretori delle
ghiandole dotto di Stenone della parotide e dotto di Wharton della sottomandiboare) e sono
determinate da ripetute infezioni batteriche per via ascendente. Microscopicamente sono
presenti diffuse ed estese infiltrazioni di linfociti e di plasmacellule con atrofia della componente
tubulo-acinare e sostituzione da parte di tessuto fibroso. Il tessuto fibroso in eccesso spesso
causa la formazione di un nodulo duro, che se presente a livello delle sottomandibolari detta
tumore di Kuttner.
SINDROME DI SJGREN: caratterizzate dalla triade di sintomi:
CHERATOCONGIUNTIVITE + XEROSTOMIA + ARTRIDE REUMATOIDE (o altra patologia
autoimmunitaria). Si distingue una forma primaria detta SINDROME SECCA (con
cheratocongiuntivite secca e xerostomia) e forma secondaria comprendente anche la malattia
autoimmunitaria. La malattia caratterizzata da secchezza delle mucose congiuntivali e
orofaringea conseguente alla diminuita secrezione delle ghiandole lacrimali e salivari che
risultano ATROFICHE. la patologia autoimmunitaria pi frequente dopo lartrite reumatoide,
predilige il sesso femminile (M:F = 1:9) e let di massima incidenza tra 40 e 60 anni. I pazienti
affetti da sindrome primaria mostrano spesso la presenza di antingeni di istocompatibilit HLD-
DR4, mentre quelli affetti da sidrome secondaria mostrano Ag HDL-DR3. Inoltre questi pazienti
hanno costantemente una IPERGAMMAGLOBULINEMIA e si riscontrano nel siero numerosi
AUTOANTICORPI contro particolari anrigeni (Ag citoplasmatico dellepitelio dei dotti salivari, Ag
nucleari SS-A e SS-B). Tutte queste caratteristiche fanno supporre una patogenesi
autoimmunitaria e gli agenti eziologici ritenuti probabili per lo sviluppo della malattia sono
virali.
Macroscopicamente le ghiandole salivari (++ parotide) appaiono INGRANDITE diffusamente o
localmente. Microscopicamente lalterazione iniziale data da unINFILTRAZIONE
LINFOCITARIA intorno ai dotti intralobulari che si estene poi al resto del lobulo;
contemporaneamente avviene la proliferazione di elementi epiteliali e mio epiteliali con
occlusione del lume e atrofia ghiandolare. La maggior parte dei linfociti sono T di forma OKT4.
Entro il tessuto linfoide si notano ISOLE EPIMIOEPITELIALI dovute alla proliferazione
dellepitelio dei dotti. La componente linfoide talmente diffusa che pu simulare un linfoma.
La diagnosi si raggiunge con la biopsia delle ghiandole salivari. La complicazione pi grave, che
avviene nel 6-7% dei casi la trasformazione in LINFOMA NON HODGKIN TIPO B.
Neoplasie delle ghiandole salivari
- Adenoma pleomorfo rappresenta circa il 60% dei tumori nella parotide, mentre sono meno
comuni nelle altre ghiandole. Sono tumori benigni che originano da un MISTO di cellule duttali
by Darkphemt - www.accentosullad.com - Vietata la vendita!
111
(epiteliali) e mioepiteliali. Il rischio di insorgenza di questa neoplasia aumenta con lesposizione
alle radiazioni.
Macroscopicamente sono masse ROTONDE, ben demarcate, di max 6 cm di diametro. Sono
capsulati, ma in alcune zone la capsula pu essere meno sviluppata e vi si producono delle
protrusioni digitiformi. La superficie di taglio grigio-biancastra con aree mixoidi e condroidi blu
traslucide.
Microscopicamente presente una forte ETEROGENEITA: gli elementi epiteliali sono dispersi in
uno sfondo mesenchimale di tessuto mixoide lasso contente isole di cartilagine e, a volte, focolai
di ossificazione.
Clinicamente si manifestano come masse non dolenti, a lenta crascita, mobili e ben definite.
- Tumore di Warthin (cistoadenoma papillare linfoma toso) Insorge quasi sempre nella
parotide, pi spesso nei maschi, in genere nella V VII decade di vita. I fumatori hanno un rischio
8 volte maggiore di sviluppare questo tumore.
Macroscopicamente appare come una massa rotonda o ovale, capsulata, del diametro di 2-5 cm,
facilmente palpabili. Al taglio mostra una superficie grigio pallido punteggiata di piccoli spazi
cistici o fissurati, riempiti di una secrezione mucinosa o sierosa.
Microscopicamente questi spazi sono ricoperti da un duplice strato di cellule epiteliali
neoplastiche che poggiano su un DENSO STROMA LINFOIDE. Il doppio strato di cellule di
rivestimento ha un aspetto ONCOCITICO, cio cellule ricche di mitocondri che impartiscono al
citoplasma un aspetto granulare.
- Carcinoma muco epidermoide sono neoplasie composte da una variabile commistione di
cellule squamose, cellule muco-secernenti e cellule intermedie. Costituiscono circa il 15% delle
neoplasie delle ghiandole salivari e insorgono nel 60% dei casi nelle parotidi.
Macroscopicamente sono masse scapsulate, circoscritte, con margini infiltranti, di dimensioni di
max 8 cm di diametro. Alla sezione appaiono grigio-biancastri e pallidi e rivelano la presenza di
piccole cisti contenenti materiale mucoso.
Microscopicamente si notano cordoni, lamine o spazi cistici di cellule squamose, mucose o
intermedie. Le cellule tumorali possono essere di aspetto benigno o altamente anaplastico (infatti
si distinguono in carcinomi di basso intermedio alto grado).
- Carcinoma a cellule acinari costituiti da cellule simili a quelle sierose delle ghiandole
salivari.
Macroscopicamente presente una capsula incompleta con infiltrazione dei tessuti adiacenti. Al
taglio risulta di colorito giallo-grigiastro.
Microscopicamente si notano ammassi e cordoni di cellule basofile con citoplasma contenente
granuli PAS positivi.
- Carcinoma adenoide cistico detto anche CILINDROMA DEL BILLROTH un tumore che
origina soprattutto dalle paratiroidi.
Macroscopicamente si tratta di una massa solida biancastra non capsulata che infiltra i tessuti
vicini.
Microscopicamente ci sono isole epiteliali separate da scarso connettivo fibroso, con spazi cistici
che ne conferiscono aspettono cribiforme. Sono presenti inoltre cellule dei dotti + cellule mio
epiteliali.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
112
ESOFAGO
MALATTIE
CONGENITE
DELLESOFAGO
Sono
rare,
e
inoltre,
provocando
il
rigurgito
del
cibo
ingerito,
vengono
in
genere
identificate
subito
dopo
la
nascita.
Sono
incompatibili
con
la
vita
e
devono
essere
corrette
nei
primi
giorni
di
vita.
Agenesia:
pu
essere
parziale
o
totale,
di
solito
comunque
rara,
e
si
diagnostica
immediatamente
alla
nascita
Atresia:
condizione
in
cui
un
segmento
dellesofago
rappresentato
soltanto
da
un
sottile
cordone
fibroso
non
canalizzato,
e
quindi
la
parte
iniziale
dellesofago
un
moncone
faringeo
che
finisce
a
fondo
cieco.
Questa
porzione
non
canalizzata
si
localizza
in
genere
alla
biforcazione
tracheale,
e
siccome
lorigine
embrionale
dei
due
organi
la
stessa,
frequentemente
si
assiste
ad
una
fistolizzazione
dellesofago
con
un
bronco
o
con
la
stessa
trachea.
La
sintomatologia
pesante
per
la
possibilit
di
aspirazione
del
cibo.
Stenosi:
sono
restringimenti
non
neoplastici
che
pi
spesso
sono
acquisiti,
e
si
verificano
soprattutto
in
corso
di
esofagite.
Si
tratta
di
ispessimento
fibroso
della
parete,
in
special
modo
della
sottomucosa.
La
mucosa
sovrastante
appare
atrofica,
sottile
e
talora
ulcerata.
Pliche:
protrusioni
della
mucosa
entro
il
lume
esofageo,
che
si
chiamano
anelli
di
Shatzki
quando
vengono
a
trovarsi
al
livello
della
zig-zag
line,
e
pliche
mucose
se
si
trovano
al
di
sopra
di
essa.
Le
pliche
hanno
un
rivestimento
squamoso,
gli
anelli
unarea
di
metaplasia
colonnare
di
tipo
gastrico.
Hanno
origine
incerta
e
in
genere
la
loro
presenza
provoca
disfagia
transitoria
per
i
solidi.
A
volte
le
pliche
si
associano
a
carenza
di
ferro,
anemia
microcitica,
glossite
e
cheilosi
(S.
di
Plummer-
Wilson),
con
rischio
di
insorgenza
di
carcinoma
esofageo.
DISFUNZIONI
MOTORIE
Lacalasia
lalterazione
motoria
pi
importante
dellesofago.
I
diverticoli
e
lernia
iatale
sono
qui
trattate
in
quanto
una
disfunzione
motoria
o
di
posizione
pu
contribuire
alla
loro
patogenesi
Acalasia
Mancato
rilasciamento
del
LES
durante
la
deglutizione
Assenza
di
attivit
peristaltica
nel
terzo
inferiore
del
corpo
esofageo
(o
peristalsi
scoordinata)
Dilatazione
esofagea.
Di
solito
la
pressione
a
riposo
nel
LES
risulta
aumentata.
Dal
momento
che
la
parte
superiore
dellesofago
risulta
conservare
la
sua
funzionalit,
il
bolo
viene
inghiottito
normalmente,
ma
rimane
incastrato
a
monte
della
giunzione
esofago-gastrica
perch
il
LES
non
si
apre
e
la
muscolatura
esofagea
inferiore
non
in
grado
di
spingerlo
contro
la
sua
resistenza.
Lingresso
del
cibo
nello
stomaco
avviene
solo
quando
la
colonna
di
cibo
vince
con
il
suo
peso
la
resistenza
del
LES.
La
patogenesi
una
degenerazione
selettiva
dei
neuroni
arginofili,
deputati
alla
contrazione,
del
terzo
inferiore
dellesofago,
con
riduzione
quindi
delle
cellule
gangliari
in
questi
distretti,
che
si
mantengono
normali
o
subiscono
meno
alterazioni
nel
LES.
Di
solito
leziologia
sconosciuta,
e
si
conosce
solo
un
agente
patogeno
sicuramente
implicato
in
questa
malattia,
il
tripanosma
cruzi,
che
provoca
la
distruzione
del
plesso
mioenterico
di
Auerbach.
Altre
condizioni
che
possono
provocare
un
danno
nervoso
allesofago
e
alle
strutture
motorie
dellintestino
sono:
Tabe
dorsale
e
neuropatia
diabetica
Amiloidosi
Sarcoidosi
Neoplasie
infiltrative
La
dilatazione
dellesofago
si
accompagna
nelle
fasi
iniziali
della
malattia
allipertrofia
muscolare,
cos
che
a
seconda
della
fase
dalla
malattia
si
osserva
assottigliamento
o
ispessimento
della
parete
muscolare.
Di
solito
i
gangli
nervosi
sono
assenti
nel
tratto
colpito
e
diminuiti
nella
zona
del
LES.
Lepitelio
in
genere
indenne,
ma
si
possono
creare
ulcere
flogistiche
ed
ispessimento
fibroso.
Con
il
progredire
della
malattia,
lesofago
si
dilata
ed
assume
nello
stadio
avanzato
uno
dei
tre
aspetti
tipici:
A
fiasco
(dilatazione
della
porzione
inferiore)
Fusiforme
(dilatazione
maggiore
della
porzione
centrale)
Sigmoideo
(dilatazione
che
accentua
le
curve
esofagee,
maggiore
delle
altre,
detta
anche
by Darkphemt - www.accentosullad.com - Vietata la vendita!
113
dolicomegaesofago)
I
sintomi
clinici
sono
quelli
classici
della
malattia
esofagea:
Disfagia:
sia
per
i
solidi
che
per
i
liquidi,
il
paziente
assume
i
cibi
aiutandosi
con
manovre
come
Valsalva,
mangiando
a
busto
eretto,
eccetera.
Inizialmente
occasionale,
in
concomitanza
con
spaventi
o
emozioni
brusche,
poi
pi
frequente
Dolore:
soprattutto
allinizio
della
malattia,
quando
la
dilatazione
esofagea
minima,
ed
caratteristica
lodinofagia.
In
fase
tardiva
si
sviluppa
una
dilatazione
esofagea
che
in
grado
di
accogliere
il
cibo
che
non
transita
il
LES.
La
disfagia
e
il
dolore
non
sono
presenti,
e
il
sintomo
pi
comune
lalitosi
e
il
rigurgito
di
materiale
schiumoso,
spontaneo
o
posturale.
Nelle
fasi
avanzate,
quando
c
dolicomegaesofago,
ricompare
disfragia
e
dolore,
accompagnati
da
rigurgiti
e
gravi
infiammazioni
o
ascessi
polmonari
secondari
allinspirazione
di
cibo
non
deglutito.
Il
tratto
dilatato
a
rischio
dello
sviluppo
di
carcinomi,
soprattutto
epitelioma
squamoso
che
si
sviluppa
dallepitelio
normale
dellesofago
nel
segmento
dilatato
nel
giro
di
circa
20
anni
per
il
ristagno
del
cibo
e
la
sua
azione
cancerogena.
Inoltre,
in
questarea
sono
frequenti
le
esofagiti.
Diverticoli
Il
diverticolo
la
protrusione
del
canale
alimentare
caratterizzata
dalla
presenza
di
tutti
gli
strati
della
parete.
Viceversa,
il
diverticolo
falso
contiene
solo
la
mucosa
e
la
sottomucosa.
I
diverticoli
veri
sono
tipici
dellesofago
dellanziano,
mentre
quelli
falsi
sono
tipici
del
colon.
Sono
molto
rare
le
forme
acquisite,
soprattutto
sono
forme
di
esofago
doppio.
Quelli
acquisiti
sono
diverticoli
da
trazione
e
da
pulsione,
i
primi
secondari
ad
un
processo
cicatriziale
con
retrazione
fibrosa
e
i
secondi
ad
un
indebolimento
della
parete
con
spinta
eccessiva
dallinterno.
Si
dividono
in
faringei,
medio-toracici
ed
epifrenici.
Diverticoli
faringei
(diverticolo
di
Zenker)
Diverticolo
da
pulsione
secondario
alla
incoordinazione
faringo-esofagea,
o
pi
raramente
ad
un
disordine
di
motilit
dellesofago.
Si
ha
che
quando
c
una
non
coordinazione
fra
la
contrazione
faringea
e
il
UES
(ritardo
di
apertura
di
questo
o
contrazione
del
cricofaringeo)
nella
parete
posteriore
dellesofago,
fra
le
fibre
del
muscolo
costrittore
inferiore
del
faringe
e
il
cricofaringeo,
nellarea
detta
triangolo
di
Killian,
dove
sono
assenti
le
fibre
longitudinali
dellesofago,
si
forma
una
estroflessione
della
sottomucosa
che
limitata
dalla
colonna.
Crescendo,
infatti,
essa
si
sposta
di
lato,
generalmente
a
sinistra,
e
l
si
reperta.
Le
condizioni
che
favoriscono
lo
sviluppo
del
diverticolo
sono
il
tutte
le
cause
di
mancato
rilasciamento
del
muscolo
cricofaringeo
dopo
la
deglutizione
(acalasia,
discalasia
eccetera),
la
contrazione
del
UES
prima
della
fine
della
deglutizione,
lipertono
dello
sfintere,
e
molti
altri
disordini
della
motilit
esofagea.
Con
il
passare
del
tempo
questa
tasca
cresce
fino
ad
andare
ad
allinearsi
sotto
al
faringe
perch
sposta
in
avanti
lesofago,
e
il
cibo
ingerito
entra
pi
facilmente
nel
diverticolo
che
nellesofago.
Questo
provoca
disfagia,
tosse
e
rigurgito,
con
possibilit
di
compressione
del
diverticolo
e
perforazione
e
di
polmonite
ab
ingestis.
Tre
volte
pi
frequente
nelluomo
che
nella
donna,
la
malattia
ha
una
serie
di
sintomi
particolari:
Iniziale
fase
di
disfagia
a
livello
cervicale
(formazione
del
diverticolo)
Disfagia,
tosse,
alitosi,
rigurgito
e
anoressia
Compressione
della
catena
laterale
del
simpatico
(raro)
miosi
e
enoftalmo
Compressione
del
ricorrente
disfonia
Compressione
del
vago
e
carotidi
sincopi
Le
difficolt
allalimentazione
sono
grandi
e
spesso
c
denutrizione
e
calo
ponderale.
Un
problema
grave
rappresentato
dalle
conseguenze
della
permanenza
di
cibo
nellesofago:
Flogosi
displasia
neoplasia
Flogosi
ulcerazione
emorragica
riparazione
fibrosa
stenosi
Diverticoli
toracici
15%
di
tutti
i
diverticoli
dellesofago,
spesso
asintomatici.
La
maggior
parte
di
essi
riconosce
come
eziologia
la
trazione
da
parte
di
un
linfonodo
divenuto
fibrotico
a
seguito
di
un
processo
tubercolare.
Essendo
dotati
di
parete
muscolare,
e
non
tendendo
allaumento
di
volume,
sono
in
genere
asintomatici,
anche
perch
sono
stirati
verso
lalto
o
lateralmente,
e
quindi
il
cibo
non
tende
allingresso
dentro
di
essi.
Invece
i
diverticoli
da
pulsione,
sebbene
rari
sono
pericolosi
perch
secondari
ad
una
pressione
interna
da
discinesia
che
provoca
estroflessione
della
sottomucosa
e
mucosa
attraverso
una
debolezza
della
parete
muscolare.
La
loro
sintomatologia
quella
della
discinesia
che
li
ha
provocati,
ma
possono
avere
importanti
complicazioni
come
la
diverticolite
e
la
perforazione
con
conseguente
mediastinite.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
114
Diverticoli
epifrenici
Sono
localizzati
negli
ultimi
10
cm
dellesofago,
costituiti
da
mucosa
e
sottomucosa
e
considerati
fra
quelli
da
pulsione.
Sono
legati
a
patologie
con
spasmo
esofageo
o
allernia
iatale
con
reflusso.
I
sintomi
iniziali
sono
digestione
difficile,
singhiozzo
e
pirosi,
ma
poi
si
ha
anche
rigurgito,
dolore
toracico
e
disfagia.
Spesso
interviene
una
ulcerazione
della
mucosa
con
sanguinamento
cronico.
Ernia
iatale
Conseguenza
della
separazione
della
crura
diaframmatica
e
dellaumento
dello
spazio
fra
i
pilastri
di
questa
e
la
parete
esofagea,
lernia
iatale
pu
essere
distinta
in
due
tipologie
morfologiche:
Ernia
da
scivolamento
(tipo
1
di
Ackerlund)
A
seguito
dellallargamento
dello
iato,
una
parte
della
porzione
cardiale
e
del
fondo
gastrico
scivolano
nel
torace,
per
via
della
pressione
addominale
che
maggiore
di
quella
toracica.
Questo
meccanismo
alla
base
del
90-95
%
delle
ernie
iatali.
Si
tratta
in
genere
di
una
situazione
intermittente,
lernia
in
parte
o
del
tutto
riducibile
con
manovre
adeguate
e
viene
evocata
da
manovre
compressive
delladdome
o
dalla
variazione
di
decubito.
In
genere
una
affezione
asintomatica
dellet
medio-alta,
e
in
alcuni
casi
raggiunge
una
notevole
dimensione.
Ernia
paraesofagea
(tipo
2
di
Ackerlund)
Difetto
di
una
parte
della
membrana
freno-esofagea,
provoca
il
mantenimento
in
posizione
del
cardias,
ma
linserimento
parallelo
ad
esso
di
una
parte
di
stomaco
nel
torace,
di
solito
il
fondo.
Questa
condizione
pu
portare
alla
formazione
di
una
sacca
erniaria
grande,
dove
si
impegnano
colon,
milza
o
le
anse
intestinali,
con
gravi
conseguenze.
Patogenesi:
queste
condizioni
sono
spesso
associate
a
situazioni
idiopatiche,
a
traumi
o
a
eventi
iatrogeni.
Sicuramente
si
pu
verificare
dopo
eventi
in
cui
si
danneggiato
chirurgicamente
lo
iato
esofageo.
Si
associa
spesso
a
due
malattie,
la
diverticolosi
del
colon
e
la
litiasi
biliare,
nella
triade
di
Saint.
Questo
fa
pensare
ad
una
origine
dietetica
comune
alle
tre
malattie,
tipica
del
mondo
occidentale.
Ernia
da
scivolamento:
asintomatica
per
lo
pi,
o
presenza
di
disturbi
al
transito
digestivo
aspecifici,
come
pesantezza
o
dolore
al
passaggio
del
cibo.
Esistendo
una
certa
correlazione
fra
ernia
iatale
e
reflusso,
la
sintomatologia
di
solito
associata
a
questaltra
condizione.
Ernia
paraesofagea:
anche
questa
di
solito
asintomatica,
ma
alcuni
pazienti
dopo
i
pasti
riferiscono
una
brusca
e
lancinante
dolorabilit
addominale,
forse
provocata
dalla
torsione
dello
stomaco.
Complicanze:
di
solito
le
ernie
da
scivolamento
piccole
non
sono
complicate
se
non
da
reflusso,
mentre
appaiono
pi
problematiche
quelle
grandi,
per
la
possibilit
della
compressione
ischemica
della
mucosa
e
quindi
la
formazione
di
ulcere
ed
emorragie.
Il
reflusso
la
complicazione
pi
frequente
delle
ernie
iatali
e
di
conseguenza
lesofagite.
A
volte
lesofagite
provoca
retrazione
cicatriziale
dellesofago
con
conseguente
peggioramento
della
postura
esofagea
e
la
malattia
entra
in
un
ciclo
continuo.
La
peggiore
complicazione
il
volvolo
dello
stomaco,
o
delle
anse
dellintestino
impegnate
in
un
sacco
paraesofageo.
Perforazioni
e
rotture
Possono
essere
di
natura
traumatica
(pallottole,
armi
da
taglio,
corpi
estranei
piccoli
e
appuntiti).
I
corpi
estranei
rapprendano
un
danno
dallinterno
verso
lesterno
e
possono
causare
anche
il
danneggiamento
delle
strutture
limitrofe
allesofago.
Altra
causa
possibile
la
rottura
dellesofago
per
erosione
neoplastica.
Molto
frequentemente
si
tratta
di
LACERAZIONI
parziali
che
interessano
la
mucosa
e
la
sottomucosa
che
si
manifestano
con
ematemesi
(sindrome
di
Mallory-Weiss).
Le
lacerazioni
appaiono
come
soluzioni
di
continuo
fissurali,
a
decorso
longitudinale,
situate
allestremit
distale
dellesofago
e
spesso
si
prolungano
nella
mucosa
gastrica.
La
lacerazione
NON
interessa
la
tonaca
muscolare.
Sclerodermia
La
sclerosi
sistemica
progressiva
una
patologia
sistemica
ad
eziologia
ignota
caratterizzata
da
diffusa
FIBROSI
che
interessa
soprattutto
la
cute,
ma
anche
altri
organi
e
apparati.
Nellapparato
digerente
lorgano
pi
colpito
lesofago.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
115
Macroscopicamente
lorgano
appare
dilatato
nella
parte
prossimale
e
ispessito
e
stenotico
nella
parte
distale.
Lispessimento
associato
a
rigidit.
Sono
presenti
erosioni
dovute
allesofagite
da
reflusso.
Microscopicamente
si
apprezzano
elastosi
e
fibrosi
dellintima
delle
piccole
arterie
con
atrofia
della
muscolatura
liscia
della
tonaca
muscolare.
Clinicamente
caratterizzata
da
disfagia
e
reflusso
gastro-esofageo.
Esofagiti
linfiammazione
della
mucosa
esofagea.
Essa
pu
essere
dovuta
a
diverse
cause:
DA
REFLUSSO
(malattia
da
reflusso
gastroesofageo
-
GERD)
in
questa
patologia
avviene
il
reflusso
del
contenuto
acido
dello
stomaco
nellesofago.
Questo
favortito
da
particolari
fattori
scatenanti:
ridotta
efficacia
dei
meccanismi
antirefllusso
(tono
dello
sfintere
esofageo
inferiore);
presenza
di
unernia
iatale
da
scivolamento;
detersione
rallentata
del
materiale
rigurgitato
nellesofago;
svuotamento
gastrico
ritardato.
Lazione
dei
succhi
gastrici
alla
base
delle
lesioni
della
mucosa
esofagea.
Macroscopicamente
possibile
notare
(tramite
endoscopia)
IPEREMIA
della
mucosa
a
cui
fanno
seguito
EROSIONI
e
ULCERAZIONI.
La
mucosa
assume
aspetto
GRANULEGGIANTE
ed
FRIABILE
e
facilmente
sanguinante.
Nelle
forme
avanzate
si
notano
STENOSI.
Microscopicamente
sono
presenti
lesioni
caratteristiche:
presenza
di
epitelio
squamoso
di
cellule
infiammatorie
(eosinofili,
neutrofili
e
molti
linfociti);
iperplasia
dello
strato
basale
che
supera
il
20%
dello
spessore
epiteliale;
allungamento
delle
papille
della
lamina
propria;
dilatazione
dei
capillari
e
delle
papille.
Se
le
lesioni
progrediscono
fino
alla
formazione
di
ulcera,
questa
appare
costituita
da
tessuto
di
granulazione
con
intensa
infiltrazione
flogistica
e
le
sue
pareti
sono
costituite
da
epitelio
con
alterazioni
iperplastico-rigenerative.
Clinicamente
i
sintomi
principali
sono
disfagia,PIROSI
RETROSTERNALE,
rigurgito
di
materiae
acido
e,
in
stadio
avanzato,
ematemesi
e/o
melena.
La
complicanza
pi
grave
e
pericolosa
lESOFAGO
DI
BARRET.
Questo
il
risultato
di
una
GERD
di
lunga
durata
e
rappresenta
il
fattore
di
rischio
pi
importante
per
lo
SVILUPPO
DI
UN
CARCINOMA
esofagea.
In
questa
patologia
avviene
la
METAPLASIA
dellepitelio
dellesofago
distale
che
da
SQUAMOSO
sostituto
da
uno
CILINDRICO
(simile
a
quello
gastrico).
La
diagnosi
di
esofago
di
Barret
pu
essere
posta
se
sono
soddisfatti
2
requisiti:
evidenza
endoscopica
di
epitelio
cilindrico
+
evidenza
istologica
di
metaplasia
intestinale
nei
campioni
di
campioni
ottenuti
dalepitelio
cilindrico.
Macroscopiacemente
la
mucosa
dellesofago
di
Barret
appare
VELLUTATA
e
di
COLORE
ROSSO
ed
localizzata
tra
epitelio
squamoso
esofageo
(liscio
e
rosa
pallido)
e
mucosa
gastrica
(pi
rigogliosa
e
di
colore
marrone
chiaro).
La
zona
di
metaplasia
pu
essere
piccola
e
limitata
alla
giunzione
gastroesofagea
oppure
interessare
una
zona
pi
ampia.
La
lesione
inoltre
pu
interessare
parte
della
circonferza
dellesofago
oppure
completamente
(stadio
avanzato).
Microscopicamente
si
nota
la
metaplasia
da
epitelio
squamoso
a
cilindrico.
Inoltre
se
nella
mucosa
rivestimento
cilindrico
si
scopre
la
presenza
di
cellule
CALICIFORMI
INTESTINALI
la
diagnosi
inequivocabile.
Le
indagini
istologiche
sono
importanti
anche
per
accertare
il
grado
di
DISPLASIA
cellulare
(anomalie
citologiche
e
strutturali,
anomalie
dei
nuclei,
comparsa
di
stroma)
nellepitelio
cilindrico
metaplastico.
La
displasia
pu
essere
di
grado
basso
o
alto.
La
malattia
insorge
solitamente
tra
i
40-60
aa
e
oltre
ai
sintomi
classici
delle
GERD
mostra
dei
sintomi
dovuti
a
complicanze
secondarie
(ulcerazioni
locali,
sanguinamenti
e
stenosi).
Come
gi
detto
levoluzione
pi
pericolosa
e
tragica
dellesofago
di
Barret
si
pu
avere
verso
lADENOCARCINOMA.
La
stadiazione
clinica
della
esofagite
da
reflusso
si
basa
sulla
classificazione
endoscopica
di
LOS
ANGELES:
GRADO
A
una
o
pi
lesioni
<
5mm
separate
da
mucosa
indenne
GRADO
B
almeno
una
lesione
>
5
mm
confinata
tra
le
pliche
di
mucosa
GRADO
C
almeno
una
lesione
che
si
estende
lungo
2
o
pi
pliche
di
mucosa
GRADO
D
Lesione
che
interessa
tutta
la
circonferenza
by Darkphemt - www.accentosullad.com - Vietata la vendita!
116
CHIMICHE
(da
caustici)
altre
lesioni
di
tipo
chimico
(perch
la
GERD
di
per
s
gi
di
tipo
chimico)
possono
essere
dovute
a
ingestione
di
sostanze
irritanti
come
alcool,
acidi
(acido
cloridrico,
solforico,
nitrico
ed
ossalico)
o
alcali
(soda
e
potassa
caustica).
La
gravit
delle
lesioni
dipende
dal
tipo
di
agente
causale
e
dal
suo
grado
di
concentrazione,
quantit
e
durata
del
contatto
con
la
mucosa
esofagea.
Le
sostanze
basiche
producono
danno
maggiore
perch
penetrano
nei
tessuti
causando
necrosi
colliquativa.
Le
sostanze
acide
invece
producono
necrosi
coagulativa,
ma
comunque
il
danno
minore
perch
il
PH
alcalino
della
mucosa
esofagea
riesce
in
parte
a
neutralizzarle.
Le
lesioni
comunque
possono
andare
da
un
eritema
ed
edema
lievi,
fino
allo
sfaldamento
della
mucosa
e
alla
necrosi
transparietale
dellesofago.
INFETTIVE
le
pi
importanti
sono:
-
Candidosi:
esofago
ricoperto
da
pseudomembrane
aderenti
grigio-biancastre;
le
lesioni
sono
limitate
alla
mucosa
e
alla
sottomucosa
e
sono
costituite
da
tessuto
necrotico
contenente
IFE
fungine.
-
Virus:
pi
comuni
quelle
da
HERPES
SIMPLEX
TIPO
1.
La
lesione
caratterizzata
da
singole
ulcere
superficiali
di
diametro
variabile
da
pocho
mm
a
qualche
cm;
negli
stadi
avanzati
compaiono
erosioni
diffuse
e
confluenti
e
microscopicamente
si
notano
le
caratteristiche
inclusioni
nucleari
erpetiche
nelle
cellule
epiteliali
in
degenerazione
ai
margini
dellulcera.
-
Batteri
(molto
rare)
-
Tubercolosi:
pu
localizzarsi
allesofago
per
deglutizione
dellespettorato
infetto
o
per
contiguit
da
un
processo
limitrofo.
Si
formano
ulcerazioni
e
margini
irregolari,
di
dimensioni
lenticolari,
isolate
o
confluenti.
DA
RAGGI:
a
seguito
dellirradiazione
delesofago
i
vasi
ematici
sottomucosi
e
intramurali
vanno
incontro
a
PROLIFERAZIONE
INTIMALE
con
restringimento
del
lume.
La
sottomucosa
diventa
marcatamente
fibrotica
e
la
mucosa
atrofica,
con
appiattimento
delle
papille
e
assottigliamento
dellepitelio.
TUMORI
DELLESOFAGO
Il
tumore
dellesofago
benigno
solo
nel
20%
dei
casi.
Leiomioma
e
anche
fibromi,
lipomi,
emangiomi
e
polipi
Il
carcinoma
rappresenta
il
6%
delle
neoplasie
delladulto,
ma
ha
una
mortalit
sproporzionata
(circa
il
98%)
e
quindi
ai
primi
posti
come
numero
di
decessi.
Maschi/femmine
3:1
(eccetto
che
in
Iran,
dove
le
donne
superano
gli
uomini).
Esistono
due
tipi
di
carcinomi
legati
ad
eziologie
abbastanza
diverse.
Ladenocarcinoma,
legato
alle
aree
di
metaplasia
squamosa,
la
cui
incidenza
in
aumento,
e
il
carcinoma
squamocellulare,
cui
sono
dovuti
il
75%
dei
casi
di
carcinoma
esofageo,
che
in
diminuzione.
Forme
pi
rare
sono
il
cilindroma,
il
melanoma
e
il
carcinoide.
Benigni
Epiteliali
Papilloma
squamocellulare
Connettivali
Leiomioma
Tumore
a
cellule
granulari
GIST
Maligni
Epiteliali
Carcinoma
epidermoidale
Adenocarcinoma
Connettivali
Leiomiosarcoma
GIST
PAPILLOMA
SQUAMOCELLULARE
Tumore
raro,
singolo,
localizzato
nel
terzo
inferiore
e
medio,
diametro
medio
cm.
0.5.
E
costituito
da
un
asse
fibrovascolare
ramificato
originato
dalla
lamina
propria,
rivestito
da
epitelio
squamoso
pluristratificato
maturo.
Non
ha
significato
precanceroso.
CARCINOMA
SQUAMOSO
(o
epidermoidale)
Adulti
sopra
i
50
anni
di
eta.
Mas/fem
varia
da
2:1
a
20:1.
Notevole
la
variazione
geografica,
legata
alla
distribuzione
di
alcuni
fattori
di
rischio.
Aree
ad
alta
incidenza
sono:
Nord-est
della
Cina:
alta
incidenza
anche
superiore
a
100:100000
(silicio?)
Africa:
conservazione
degli
alimenti
imperfetta,
contaminazione
da
funghi,
aflatossina
Normandia:
bevande
alcoliche
a
base
di
mele
fermentate,
produzione
di
nitrosamina
Iran:
consumo
di
bevande
speziate
e
bollenti
Giappone:
consumo
di
cibi
bollenti
(nella
tradizione
riservati
agli
uomini,
che
difatti
hanno
incidenza
maggiore)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
117
No
fattori
raziali
per
la
grande
differenza
di
incidenza
fra
neri
africani
e
americani.
Fattori
di
rischio:
Alcool
Fumo
di
tabacco
Nitrosamine
Cibi
piccanti
HPV
16-18
Aflatossina
Silicio
Zinco
e
rame
Denutrizione
e
squilibrio
alimentare
Alcune
condizioni
predisponenti
sono:
S.
di
Plummer-Wilson
Acalasia
Stenosi
Diverticolosi
Precursori:
displasia
lieve,
moderata,
severa
-
carcinoma
in
situ-
Carcinoma
Esofageo
Superficiale
(
Early
):
Infiltra
la
lamina
propria,
5%
metastasi
linfonodali
sottomucosa,
35%
metastasi
linfonodali
Carcinoma
Esofageo
Avanzato:
Infiltra
la
muscolare
propria
ed
oltre,
metastasi
linfonodali
sino
80%
Morfologicamente
esordisce
come
una
lesione
in
situ
non
apprezzabile
macroscopicamente.
55%
terzo
medio,
15%
superiore,
30%
inferiore.
Inizia
in
genere
quindi
come
una
lesione
detta
carcinoma
in
situ,
che
se
trattata
ha,
a
differenza
delle
lesioni
avanzate,
unottima
aspettativa
di
vita.
Il
carcinoma
in
situ,detto
carcinoma
superficiale
dellesofago,
ha
diversi
aspetti
morfologici
possibili:
A
placche
Erosivo
Papillare
Occulto
Le
lesioni
tumorali
avanzate,
invece,
possono
assumere
tre
aspetti
morfologici:
Forma
vegetante
(60%):
lesione
polipoide
che
protrude
nel
lume
Forma
ulcerativa-necrotica
(25%):
infiltra
moltissimo
le
strutture
circostanti
e
il
mediast
ino
(compresa
la
trachea)
Forma
diffusa
(scirrosa)
(15%):
stenosi
e
scarsa
tendenza
allinfiltrazione,
causa
ispessimento
della
parete.In
genere
il
grado
bene
o
abbastanza
differenziato,
ma
ci
no
n
impedisce
al
carcinoma
di
essere
comunque
spesso
diagnosticato
ad
uno
stato
avanzato.Lestesa
rete
linfatica
favorisce
la
diffusione
della
malattia
neoplastica
a
distanz
a
e
lungo
la
sottomucosa.
Nidi
di
cellule
neoplastiche
si
trovano
regolarmente
anche
a
di
versi
centimetri
di
distanza
dalla
neoplasia
originaria.
detta
anche
forma
infiltrante.
Microscopicamente
pu
essere
suddiviso
in:
bene,
moderatamente,
scarsamente
differenziato.
Le
varianti
istologiche
esistenti
sono:
carcinoma
Verrucoso,
a
cellule
fusate,
Basaloide
La
diffusione
ai
linfonodi
:
Terzo
superiore
linfonodi
cervicali
Terzo
medio
linfonodi
mediastinici
e
tracheali
Terzo
inferiore
linfonodi
gastrici
e
celiaci
ADENOCARCINOMA
Insorge
sulla
mucosa
esofagea
preda
di
una
metaplasia
colonnare
intestinale
di
tipo
Barrett.
Rappresenta
quindi
1/4
dei
tumori
esofagei,
ma
il
50%
di
quelli
del
terzo
inferiore.
Si
manifesta
in
et
adulta,
in
genere
oltre
i
40
anni,
mas>fem,
ma
pi
frequente
nei
bianchi
che
nei
neri.
Le
pi
frequenti
condizioni
predisponenti
sono:
Esofagiti
da
reflusso
Ernia
iatale
Abuso
di
fumo
e
di
caff
Pasti
grassi
abbondanti
Farmaci
FANS
Tutte
le
condizioni
di
reflusso
gastroesofegeo
by Darkphemt - www.accentosullad.com - Vietata la vendita!
118
Questi
adenocarcinomi
sono
localizzati
nellesofago
di
Barret
e
possono
invadere
il
cardias.
Sono
aree
piatte
nel
contesto
della
mucosa
normale,
e
in
seguito
possono
differenziarsi,
crescendo,
in
forme
nodulari,
invasive
o
ulcerate.
Le
cellule
hanno
aspetto
intestinale
o
meno
frequentemente
ad
anello
con
castone
(tipo
gastrico
mucinoso).
La
clinica
e
la
prognosi
sono
sovrapponibili
a
quelle
del
carcinoma
squamoso
dellesofago.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
119
STOMACO
Malformazioni
congenite:
-
Disturbi
di
circolo
Anemia:
in
caso
di
stati
anemici
acuti
e
cronici.
Pu
associarsi
a
atrofia.
Iperemia
attiva:
in
caso
di
flogosi
acute.
Colore
rossi
vivo
della
mucosa.
Iperemia
passiva:
in
caso
di
ipertensione
portale
o
per
insufficienza
cardiaca
congestizia.
La
mucosa
cianotica,
con
piccole
emorragie
e
ricoperta
da
secreto
mucoso
denso.
Emorragie:
pu
avvenire
in
due
modi:
una
soluzione
di
continuo
della
mucosa
(ulcera
o
erosione)
con
raccoglimento
si
sangue
nella
cavit;
in
questo
caso
avviene
per
rottura
di
piccole
vene
per
diapedesi
e
la
quantit
di
sangue
non
molto
alta.
Si
tratta
di
emorragie
minute
e
multiple
che
possono
confluire
in
chiazze
dando
la
mucosa
laspetto
noto
come
stomaco
a
leopardo.
In
caso
invece
di
erosione
di
vasi
pi
grandi
il
sangue
si
raccoglie
in
quantit
anche
enormi
allinterno
del
lume.
Lo
stomaco
risulta
pieno
di
coaguli
e
il
suo
peso
aumenta
di
oltre
1
kg.
Se
il
sangue
ristagna
per
un
po
di
tempo
nello
stomaco,
in
seguito
alla
azione
del
succo
gastrico
apparir
come
fini
grumi
di
tonalit
nerastra
(detto
a
posa
di
caff).
-
Corpi
estranei
Sono
particolarmente
pericolosi
gli
oggetti
piccoli
e
appuntiti
come
aghi
e
spilli
poich
possono
perforare
il
peritoneo
e
causare
peritonite.
Un
particolare
corpo
estraneo
il
BEZOARIO,
che
consiste
in
un
intreccio
di
peli
o
di
fibre
vegetali.
Nelluomo
esiste
in
forma
di
TRICOBEZOARIO
(formato
da
capelli)
ed
comune
in
soggetti
nevrotici
che
hanno
labiteudine
di
strapparsi
i
capelli
e
poi
masticarli.
Si
possono
costituire
cos
nello
stomaco
delle
masse
di
notevoli
dimensioni
che
riproducono
lo
stampo
della
cavit
gastrica.
-
Invaginazione
e
volvolo
Linvaginazione
unevenienza
rara
che
si
pu
verificare
in
presenza
di
tumori
peduncolati.
Il
volvolo
gastrico
caratterizzato
dalla
ROTAZIONE
dello
stimaco
intorno
ad
un
asse.
Si
possono
avere
du
e
assi
di
rotazione:
longitudinale
(o
cardio-pilorico)
rappresentato
dalla
piccola
curva
e
quella
trasversale
(o
mesenterico-assiale)
che
taglia
ortogonalmente
lo
stomaco
a
livello
della
porzione
intermedia.
In
questultimo
caso
lo
stomaco
il
tratto
prossimale
e
quello
distale
ruotano
contemporaneamente
in
sensi
opposti
determinando
lavvicinamento
di
cardias
e
piloro.
Il
volvolo
pu
avvenire
in
seguito
a
tutti
i
meccanismi
che
causano
il
rilasciamento
dei
mezzi
di
fissit
del
viscere.
Causa
occlusione
del
lume
e
turbe
circolatorie.
GASTRITI
Processo
infiammatorio
della
mucosa
gastrica,
distinguibile
in
acuto
e
cronico.
Gastrite
acuta
Processo
infiammatorio
a
carattere
acuto
della
mucosa,
in
genere
transitorio,
con
erosione
ed
emorragia
di
grado
variabile,
ma
comunque
importante
causa
di
emorragia
GE.
La
tendenza
la
guarigione
spontanea,
ma
la
sintomatologia
variabile,
da
quadri
lievi
di
bruciore
a
gravi
emorragie.
La
patogenesi
dovuta
a
diverse
condizioni:
FANS:
diversi
meccanismi
di
danno,
aggravati
dal
fatto
che
si
accumulano
nello
strato
mucoso
per
via
della
ionizzazione
transcellulare
alla
quale
sono
sottoposti
Diminuzione
dello
strato
mucoso
Diminuzione
del
bicarbonato
Diminuzione
del
flusso
ematico
alla
mucosa
Diminuzione
del
pH
Alcool:
danno
diretto
e
lesioni
capillari
(danno
ischemico)
Fumo:
danno
diretto
e
lesioni
capillari
Acidi
biliari
refluiti
Chemioterapici
RX
ionizzanti
Steroidi
Shock
remia
Stress
Intubazione
Infezione
da
HP:
fattore
che
sta
assumendo
una
rilevanza
sempre
maggiore
ma
soprattutto
nelle
forme
di
gastrite
cronica.
Questi
fattori
agiscono
in
vario
modo
pi
o
meno
diretto
nella
messa
in
atto
e
nel
mantenimento
di
quei
meccanismi
implicati
nella
protezione
della
mucosa
dallacido.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
120
La gastrite pu assumere tre forme:
Sierosa-catarrale: tipica delle forme lieve con modesta infiammazione. Laspetto princi
pale quello delledema con una modesta iperemia, ed un infiltrato di PMN sulla mucosa
intatta, la cui presenza indica che la forma di gastrite attiva.
Emorragica: lemorragia pu insorgere su una mucosa gi iperemica, e allora si formano
delle punteggiature rosse nel contesto di essa (soffusioni emorragiche), oppure insieme
ad un erosione
Erosiva: lerosione la perdita di epitelio superficiale che non supera la muscolaris muco
sae.Quando si ha, si accompagna con un notevole infiltrato infiammatorio, e si ha spesso
essudato purulento contenente fibrina.
Spesso le forme erosive e quelle emorragiche si manifestano insieme in una sola entit clinica
detta gastrite erosivo-emorragica, che caratterizzata dal denudamento di ampie aree di mucosa
(senza per coinvolgere la sottomucosa).
Sintomi variabili da dolore, bruciore e modesta nausea e vomito, fino a emorragia franca con
ematemesi e melena. Questo quadro grave frequente negli alcolisti. Circa il 25% dei soggetti che
assumono cronicamente FANS (come per lAR) sviluppano una gastrite acuta spesso con
sanguinamento.
Gastrite cronica Processo infiammatorio cronico che riguarda primariamente la
sottomucosa, e che interessa secondariamente la mucosa che tende a diventare atrofica. Si crea
alla fine anche metaplasia epiteliale, ma non si hanno erosioni dellepitelio. Queste alterazioni
possono diventare displastiche e divenire la base di impianto di un carcinoma.
Varia molto nella popolazione mondiale. In occidente interessa circa il 50% delle persone sopra
alla sesta decade di vita.
Esiste una diffusa classificazione eziologica della gastrite, oggi in parte superata, che distingue tre
forme principali:
Gastrite di tipo A: eziologia autoimmune
Gastrite di tipo B: eziologia infettiva, da HP
Gastrite di tipo C: gastrite da farmaci, da tossici, eccetera. Agenti che possono entrare in
questa categoria sono: Alcool, Fumo, Reflusso post-chirurgico, Radiazioni, Malattie
granulomatose.
Altra importante classificazione fatta sulla base della localizzazione della gastrite:
Tipo A: fondo gastrico AUTOIMMUNE nella maggior parte dei casi
Tipo B: antro gastrico DA HELYCOBACTER nella maggior parte dei casi
Tipo AB: totale
Circa il 90% delle gastriti croniche antrali sono da Helycobacter, e una buona fetta di quelle AB
riconoscono il batterio come meccanismo patogenetico. Il tasso di colonizzazione della mucosa
da parte di questo batterio sembra legato allet e supera il 50% nei soggetti sopra a 50 anni, e
praticamente tutti i soggetti sopra i 70 ne sono portatori. HP aumenta significativamente il
rischio di ulcera peptica e di carcinoma gastrico.
I meccanismi con cui si pensa possa agire il batterio sono:
Modificazioni della composizione del muco gastrico con aumento della sensibilit della
mucosa
Diminuzione della secrezione gastrica dellacido ascorbico e favorisce la secrezione di
composti cancerogeni nitrosi
Infiammazione della mucosa gastrica che produce iperplasia
Produzione di ureasi (alza il pH e permette la sopravvivenza del batterio), presenza di
flagelli e di adesine per le cellule gastriche epiteliali. Questo aumenta nelle cellule che
esprimono antigeni del gruppo O.
Sviluppo del tessuto linfatico associato alla risposta immune (aumento del rischio per
MALT)
La presenza del gene CAG-A nel ceppo colonizzante provoca un aumento significativo
della possibilit di sviluppare ulcera e tumore.
In caso di gastrite da HP, la terapia con adatti protocolli farmaceutici (come la triplice) pu
rimuovere il batterio e la gastrite, in questo caso, regredisce se non c stato un eccessivo
danneggiamento atrofico della mucosa.
Nelle gastriti autoimmuni invece si ha una trasmissione autosomica recessiva, e c una
associazione di familiarit con altre patologie come la tiroidite di Hashimoto e la malattia di
Addison. Si produce una serie di Ab, variabili nei vari casi, diretti contro le cellule parietali e il
by Darkphemt - www.accentosullad.com - Vietata la vendita!
121
fattore
intrinseco.
Questo
provoca
la
riduzione
della
secrezione
gastrica
acida
e
la
progressiva
atrofia
della
mucosa.
Inoltre
la
perdita
di
fattore
intrinseco
provoca
anemia
perniciosa.
Macroscopicamente
la
mucosa
arrossata,
e
la
trama
delle
pliche
appare
ridotta
e
appiattita.
A
volte
pu
comparire
invece
un
aspetto
rugoso
che
pliche
ispessite,
ma
meno
frequente.
Pi
la
malattia
grave,
tanto
pi
appare
assottigliata
e
appiattita
la
mucosa.
Microscopicamente
si
possono
avere
due
aspetti:
Superficiale:
presenza
di
infiltrato
infiammatorio
di
linfociti
e
plasmacellule
(non
di
PMN)
nella
superficie
epiteliali,
senza
coinvolgimento
delle
ghiandole
Profonda:
perdita
parziale
o
completa
delle
ghiandole
gastriche
Oltre
a
questo,
sono
comuni
diverse
altre
alterazioni:
Rigenerazione
della
mucosa:
tendenza
alla
proliferazione
delle
cellule
mucose
del
colletto
per
sostituire
lepitelio
andato
distrutto.
Difficile
a
volte
distinguerla
dalla
displasia
Metaplasia:
la
formazione
di
una
metaplasia
di
tipo
intestinale
abbastanza
frequente.
Si
ha
la
produzione
di
cellule
colonnari,
assorbenti
e
mucipare.
Ci
sono
tre
tipi
di
metaplasia
intestinale:
o
Tipo
I,
completa,
tipo
piccolo
intestino.
Cellule
di
Gobblet
secernenti
sialomucine
e
cellule
colonnari
assorbenti
neutre.
Rischio
di
progressione
a
carcinoma:
basso.
o
Tipo
II,
incompleta,
tipo
celiaco.
Cellule
colonnari
secernenti
mucine
neutre:
solfomucine:
alto
rischio
di
progressione
a
carcinoma.
Sialomucine:
rischio
basso.
o
Tipo
III;
immatura,
tipo
colico.
Gobblet
secernenti
sialo
o
solfomucine.
Epitelio
colonnare
di
tipo
colico.
Displasia:
nelle
gastriti
di
lunga
durata,
le
alterazioni
dellepitelio
divengono
cos
marcate
da
produrre
una
trasformazione
cancerosa
con
buona
probabilit.
Questo
maggiormente
possibile
nei
pazienti
affetti
da
gastrite
cronica
di
tipo
A.
Atrofia:
marcata
perdita
di
strutture
ghiandolari,
con
appiattimento
della
mucosa.
Le
cellule
parietali
possono
anche
essere
del
tutto
assenti.
Le
ghiandole
spesso
vanno
incontro
a
dilatazione
cistica.
Una
cosa
particolare
la
possibilit
che
si
crei
iperplasia
delle
cellule
antrali
produttrici
di
gastrina,
le
cellule
G,
che
appartengono
alle
cellule
endocrine.
Queste
sono
stimolate
dalla
bassa
produzione
di
acido
cloridrico,
e
possono
degenerare
in
forme
di
carcinoma.
La
produzione
di
alti
livelli
di
gastrina
in
assenza
di
secrezione
acida
infatti
fortemente
diagnostica
di
acloridria
atrofica.
La
presenza
di
HP
nella
mucosa
pu
essere
messa
in
evidenza
anche
con
lutilizzo
di
tecniche
di
impregnazione
argentica
o
con
il
GIEMSA.
Esso
non
invade
mai
la
mucosa,
ed
sempre
presente
nellepitelio.
Il
batterio
assente
nelle
aree
di
metaplasia
intestinale,
mentre
viceversa,
pu
vivere
nel
duodeno
ma
solo
in
aree
di
metaplasia
gastrica.
La
diagnosi
differenziale,
talvolta
difficile,
viene
fatta
con:
Gastrite
cronica
granulomatosa
(morbo
di
Crohn
gastrico)
Cancro
gastrico
di
tipo
diffuso
Clinicamente
si
possono
avere:
Scarsi
sintomi
(nausea,
vomito
e
dolore
epigastrico)
Acloridria
(nelle
forme
antrali
non
c
mai
completamente,
perch
non
tutte
le
cellule
vengono
disturutte)
Anemia
perniciosa
nelle
forme
autoimmuni
Approfondimento
Helycobacter
Pylori:
un
batterio
gram
negativo
flagellato
acidofilo,
il
cui
habitat
ideale
il
muco
gastrico
situato
nello
stomaco
umano.
Tale
resistenza
ad
un
pH
di
1
o
2
gli
conferita
dalla
produzione
dell'enzima
ureasi,
il
quale
crea
intorno
al
batterio
un
microambiente
compatibile
con
la
sua
esistenza.
La
presenza
di
questo
enzima
ha
reso
possibile
la
messa
a
punto
del
test
del
respiro,
o
UBT,
secondo
la
dizione
inglese.[4]
Al
paziente
viene
somministrata
urea
marcata
con
l'isotopo
13C.
Se
presente
il
batterio
avviene
una
reazione,
catalizzata
dall'enzima
ureasi,
che
porta
alla
scissione
dell'urea-13C
con
la
formazione
di
ammonio
e
13CO2,
ovvero
anidride
carbonica
formata
da
ossigeno
e
l'isotopo
13C
del
carbonio.
Se
l'analisi
del
respiro
del
paziente
rivela
la
presenza
di
13CO2
il
test
positivo.
Le
capacit
patogene
del
batterio
sono
dovute
ad
una
serie
di
sue
caratteristiche:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
122
1)
Produzione
di
UREASI
che
crea
un
ambiente
ricco
di
ioni
ammonio
che
protegge
il
batterio
dal
PH
acido
dello
stomaco
2)
Il
batterio
si
nasconde
al
di
sotto
dello
strato
di
muco
che
riveste
lepitelio
della
mucosa,
a
cui
aderisce
tramite
specifiche
adesine.
Ladesione
del
batterio
alle
cellule
epiteliali
causa:
deplezione
mucinica,
vacuolizzazione
delle
cellule
con
perdita
dei
microvilli,
modificazioni
delle
giunzioni
serrate.
3)
La
viscosit
del
muco
varia
a
causa
della
azione
batteria
e
la
mucosa
gastrica
esposta
allazione
dellacido
gastrico.
4)
I
fattori
di
virulenza
del
batterio
sono
molti:
ureasi,
proteasi
(altera
viscosit
muco),
fosfolipasi
(altera
membrane
cellulari),
lipopolisaccaride
(danno
diretto),
capacit
di
deplezione
delle
sostanze
nutritive
dellospite.
Linfiammazione
colpisce
soprattutto
lANTRO,
ma
in
alcuni
casi
pu
interessare
anche
langulus
a
livello
della
zone
di
passaggio
da
mucosa
antrale
a
mucosa
fundica.
In
quest
caso
si
dice
MULTIFOCALE
ed
associata
a
ulcera
peptica
e
possibilit
di
sviluppo
di
carcinona
gastrico.
Microscopicamente
si
nota
una
gastrite
cronica
antrale
ricca
di
linfociti
e
plasmacellule
(GASTRITE
CRONICA),
mentre
se
sono
presenti
anche
granulociti
la
flogosi
si
definisce
ATTIVA.
Sono
presenti
tutte
le
lesioni
gi
spiegate
nella
gastrire
cronica.
FORME
PARTICOLARI
DI
GASTRITE
Gastrite
linfocitica:
infiltrato
superficiale
della
mucosa
da
parte
di
cellule
linfatiche
T
e
di
plasmacellule
che
non
infiltrano
la
mucosa.
Il
paziente
asintomatico,
ma
alla
EGDS
risultano
delle
aree
nodulari
con
una
depressione
centrale,
che
ricoprono
ed
ispessiscono
le
pliche
gastriche.
Sembra
correlata
al
morbo
celiaco
e
si
cura
con
corticosteroidi
o
cromoglicato
sodico.
Gastrite
eosinofila:
infiltrato
eosinofilo
molto
intenso,
che
si
accompagna
ad
eosinofilia
periferica,
e
che
pu
interessare
la
mucosa,
la
sottomucosa
o
lo
strato
muscolare,
oppure
estendersi
a
tutto
lo
spessore
del
viscere.
Si
manifesta
principalmente
nellantro,
dove
raramente
si
crea
ispessimento
della
parete
tale
da
provocare
problemi
di
svuotamento.
Disturbo
pi
frequente
dolore
epigastrico
con
nausea
e
vomito,
e
risponde
bene
ai
glucocorticoidi.
Gastrite
granulomatosa
infettiva:
istoplasmosi,
candida,
sifilide
e
TBC.
Gastrite
granulomatosa
secondaria
al
morbo
di
Crohn.
Gastrite
da
linfoma
gastrico
Gastrite
ipertrofica
Con
queste
termine
si
intendono
forme
particolari
di
gastriti
rare,
caratterizzate
da
un
ispessimento
cerebriforme
delle
pliche
gastriche.
Questo
ingrandimento
non
infiammatorio,
ma
sostenuto
da
una
ipertrofia
vera.
Si
distinguono
varie
forme:
Malattia
di
Mntrier:
Iperplasia
della
mucosa
gastrica,
di
tipo
foveale,
limitata
alle
cellule
superficiali
e
mucose,
con
la
distruzione
delle
cellule
parietali
e
principali.
Il
colletto
delle
ghiandole
si
allunga
e
diviene
molto
tortuoso,
e
le
stesse
pliche
gastriche
diventano
pi
spesse
e
tortuose.
Pu
esserci
una
infiltrazione
linfocitaria
e
pu
esserci
metaplasia
intestinale.
La
sintomatologia
ampia:
c
dolore
epigastrico,
nausea
e
vomito.
Pu
esserci
sanguinamento
gastrointestinale
occulto,
emorragia
conclamata
rara,
mentre
frequente
una
dispersione
proteica
con
ipoalbuminemia.
La
diagnosi
si
pone
con
la
biopsia
e
losservazione
delle
pliche
alterate;
la
terapia
con
inibitori
della
secrezione
gastrica
e
con
dieta
ad
alto
contenuto
proteico.
Gastropatia
ipertrofica
ipersecretiva:
iperplasia
idiopatica
delle
cellule
parietali
e
principali
delle
ghiandole
gastriche
Iperplasia
ghiandolare
gastrica
da
ipergastrinemia:
tipica
nella
S.
di
Zollinger-Ellison
Queste
condizioni
sono
importanti
per
la
difficile
diagnosi
differenziale
con
il
carcinoma
infiltrante
o
il
linfoma
gastrico,
e
per
la
presenza
di
una
ipersecrezione
acida
nello
stomaco.
ULCERE
GASTRICHE
Ulcera
la
soluzione
di
continuo
della
mucosa
del
GE
che
si
estende
attraverso
la
muscolaris
mucosae
fino
alla
sottomucosa,
e
a
volte
anche
oltre
(a
differenza
dellerosione).
A
volte
queste
alterazioni
della
mucosa
possono
estendersi
fino
a
provocare
la
perforazione
della
parete.
Esistono
essenzialmente
due
tipi
di
ulcere:
le
ulcere
peptiche,
causate
da
un
danno
di
tipo
by Darkphemt - www.accentosullad.com - Vietata la vendita!
123
cronico,
e
le
ulcere
acute,
che
hanno
un
danno
appunto
acuto
e
sono
causate
principalmente
da
stress.
Ulcera
gastrica
acuta
Si
tratta
di
un
difetto
focale
della
mucosa,
per
lo
pi
multiple,
estese
allo
stomaco
e
quasi
mai
al
duodeno,
che
variano
da
semplici
erosioni
fino
a
vere
e
proprie
ulcere.
Si
associano
in
genere
a
situazioni
di
intenso
stress:
Traumi
o
ustioni
estese
ulcere
di
Curling,
che
a
differenza
delle
altre
si
localizzano
nel
duodeno
prossimale
Traumi
e
interventi
nel
SNC
e
aumento
della
pressione
intracranica
ulcere
di
Cushing,
che
si
localizzano
invece
nello
stomaco,
ed
hanno
una
forte
tendenza
alla
perforazione
Spesi
Shock
FANS
e
corticosteroidi
La
patogenesi
incerta,
e
forse
per
le
ulcere
di
Cushing
importante
la
stimolazione
della
secrezione
tramite
i
nuclei
vagali.
Invece
nelle
ulcere
di
altro
tipo
importante
la
diminuzione
dellapporto
di
ossigeno,
della
secrezione
di
bicarbonato
e
della
sintesi
di
PG.
Ulcera
peptica
Lesione
cronica,
spesso
solitaria,
che
pu
verificarsi
in
qualsiasi
segmento
dellapparato
digerente
sottoposto
allazione
dellacido
cloridrico
e
degli
enzimi
digestivi.
Le
sedi
pi
probabili
sono:
Duodeno
(bulbo
duodenale
e
seconda
porzione)
Antro
gastrico
Angulus,
piccola
e
grande
curva
Giunzione
cardiale
(da
reflusso)
Incidenza
1:50,
M/F
variabile
(media
4:1).
Mortalit
molto
bassa,
1:100000.
Et
4-6
decade.
La
differenza
M/F
diventa
meno
significativa
per
le
gastriche
(1-5:1).
La
donna
maggiormente
esposta
dopo
la
menopausa.
Ultimamente
lincidenza
delle
duodenali
in
diminuzione,
e
aumenta
quella
gastrica.
Il
motivo
di
questo
non
conosciuto.
Eziologia
e
patogenesi
Fumo:
aumenta
il
rischio,
ritarda
la
guarigione
e
facilita
la
recidiva.
Diminuisce
il
flusso
alla
mucosa
e
provoca
danno
diretto
Alcool:
stimola
la
secrezione
acida
e
induce
gastrite
acuta.
Aumenta
il
danno
alla
mucosa
per
liperemia
passiva
che
consegue
ad
ipertensione
portale
FANS
Corticosteroidi
Cause
di
ipercalcemia
(I
renale
e
iperparatiroidismo)
aumentano
la
secrezione
di
gastrina
Aumentata
secrezione
acida
(S.
di
Zollinger-Ellison)
Patologia
funzionale
(svuotamento
rapido
del
corpo
gastrico
ed
esposizione
della
mucosa
al
danno)
Sembra
per
che
tutti
questi
fattori
siano
principalmente
dei
fattori
predisponenti,
ma
che
alla
fine
il
primo
fattore
causale
sia
linfezione
da
H.
Pylori.
Esso
appare
presente
nel
90-100%
dei
pazienti
con
ulcera
duodenale,
e
nel
70%
dei
pazienti
con
ulcera
gastrica.
Per
nel
primo
caso
lulcera
correlata
ad
HP
si
instaura
solo
raramente
in
unarea
di
metaplasia
gastrica:
molti
pazienti
sviluppano
ulcera
duodenale
avendo
lHP
solo
nello
stomaco,
e
non
chiarito
perch.
I
meccanismi
di
danno
diretti
sono
quelli
gi
descritti
prima
nella
gastrite.
Oltre
a
quelli,
per
la
patogenesi
dellulcera
sono
importanti:
Presenza
dellureasi
e
proteasi
che
distruggono
le
glicoproteine
del
muco,
e
fosfolipasi
che
danneggia
le
membrane
Attivazione
e
chiemiotassi
dei
PMN
(producono
acido
ipocloroso
e
monocloramina,
che
distruggono
le
cellule)
LPS
(danneggia
le
cellule
e
richiama
le
cellule
infiammatorie)
Danno
diretto
delle
cellule
della
mucosa
Liberazione
di
fattori
trombogenici
per
i
capillari
della
sottomucosa
Provocazione
di
una
flogosi
cronica
Deplezione
di
sostanze
nutritive
da
parte
del
batterio
Oltre
a
questo,
vi
sicuramente
qualche
fattore
individuale
che
predispone
allinfezione
e
al
danno,
in
quanto
solo
il
10-20%
dei
soggetti
infettati
da
HP
sviluppa
una
ulcera
peptica.
Oltre
50%
ha
un
diametro
inferiore
a
2
cm.
Di
solito
quelle
pi
piccole
(<3
mm)
sono
erosioni,
e
l
e
ulcere
vere
sono
almeno
6
mm.
Non
c
associazione
fra
dimensione
e
tendenza
alla
neoplasia.
E
una
lesione
rotonda,
limitata
nettamente,
con
pareti
ripide
e
perpendicolari
al
fondo.
I
margini
sporgono
lievemente
al
di
sopra
della
base.
Nellulcera
maligna
sono
frequentemente
by Darkphemt - www.accentosullad.com - Vietata la vendita!
124
ispessiti
e
presentano
dei
noduli.
La
profondit
dellulcera
varia,
e
mentre
alcune
sono
limitate
alla
sottomucosa,
altre
erodono
tutta
la
parete
e
provocano
perforazione.
A
causa
della
digestione
peptica
dellessudato,
la
base
delle
ulcere
di
questo
tipo
liscia
e
pulita,
e
a
volte
si
possono
trovare
nel
fondo
vasi
(trombizzati
o
beanti).
Le
ulcere
guariscono
per
cicatrizzazione,
e
quindi
nelle
forme
croniche
frequente
trovare
una
irradiazione
delle
pliche
gastriche
a
partire
dal
centro
dellulcera
stessa.
Istologicamente,
abbiamo
uno
stato
di
necrosi
attiva
in
cui
si
hanno
4
zone
funzionali
diverse:
Superficie:
il
fondo
e
i
margini
dellulcera
sono
coperti
da
uno
strato
necrotico
fibrinoide,
sott
ile
e
visibile
solo
in
MO
Sotto
c
una
zona
attiva
di
infiammazione
con
prevalenza
di
PMN
Ancora
pi
in
profondit
c
un
ricco
tessuto
di
granulazione
infiltrato
di
leucociti
e
PMN
Sotto
a
questo,
e
come
base
per
esso,
esiste
un
tessuto
fibroso
solido,
di
cicatrizzazione.
In
questarea,
le
pareti
dei
vasi
sono
ispessite
ed
i
vasi
stessi
sono
trombizzati.
Clinicamente
tipicamente
recidivante,
con
dolore
gastrico
urente,
sordo
o
fastidioso
che
si
alterna
in
diversi
periodi.
Il
dolore
peggiora
di
notte
e
insorge
1-3
ore
dopo
il
pasto
nellulcera
duodenale
(e
migliora
con
il
cibo),
mentre
invece
aumenta
durante
il
pasto
e
migliora
a
digiuno
nellulcera
gastrica.
Andamenti
clinici
cos
tipici
sono
per
molto
rari.
Se
non
trattate,
non
riducono
significativamente
laspettativa
di
vita
ma
ne
peggiorano
la
qualit
e
possono
essere
fonte
di
importanti
complicazioni,
come:
Emorragia
(25-33%):
a
volte
la
prima
manifestazione
della
malattia,
e
si
pu
avere
libera
nel
peritoneo
oppure
negli
organi
vicini
Perforazione:
meno
frequente
ma
molto
pi
grave
Ostruzione
(stenotica
o
edematosa):
problema
tipico
delle
ulcere
del
piloro.
Per
laumento
della
pressione
si
hanno
diverticoli
a
monte.
Dolore
intrattabile
(raro)
TUMORI
STOMACO
POLIPI
E
TUMORI
BENIGNI
I
tumori
benigni
dello
stomaco
sono
generalmente
protrudenti
nel
lume
e
vengono
a
volte
chiamati
indiscriminatamente
polipi
anche
tutta
una
serie
di
tumori
benigni
che
si
repertano
nello
stomaco
(leiomiomi,
lipomi).
I
polipi
sono
comunque
i
tumori
benigni
dello
stomaco
pi
frequenti,
anche
se
non
raggiungono
la
frequenza
di
quelli
del
colon.
Si
repertano
polipi
(neoplastici
e
infiammatori)
nello
0,4%
delle
autopsie,
e
di
solito
lincidenza
clinica
di
queste
lesioni
sottostimata.
M/F
2:1,
incidenza
massima
6-7
decade
di
vita.
Aumentata
propensione
del
rischio
a
carcinoma
nei
pazienti
che
hanno
anche
poliposi
colica.
Morfologicamente
si
dividono
in:
Polipi
iperplastici
o
infiammatori:
90%
Adenomatosi:
10%
I
primi
sono
lesioni
non
neoplastiche,
costituiti
da
tessuto
ghiandolare
iperplastico
con
una
lamina
propria
edematosa
e
cellule
infiammatorie
tipicamente
croniche.
A
volte
rare
fibre
muscolari
lisce.
La
massa
viene
determinata
da
un
aumento
della
cellularit
ma
le
cellule
sono
normali.
Sono
per
lo
pi
sessili
(a
larga
base
dimpianto),
e
piccoli
(<
20
mm),
e
non
hanno
potenziale
maligno.
I
secondi
invece
sono
spesso
singoli,
possono
essere
sia
sessili
che
peduncolati,
piccoli
o
grandi.
Le
cellule
che
li
compongono
hanno
una
displasia
di
grado
variabile,
e
contengono
un
potenziale
maligno
del
30%,
con
trasformazione
in
adenocarcinoma.
Clinicamente,
Frequentemente
insorgono
su
una
gastrite
cronica,
dove
probabilmente
aumenta
anche
la
possibilit
di
progressione
a
carcinoma
per
via
del
danno
cronico.
Possono
dare
ematemesi
e
melena
per
rottura
del
peduncolo,
e
a
volte
anche
dolore.
CARCINOMA
GASTRICO
Tumori
maligni
dello
stomaco
sono:
Carcinoma
gastrico
(90-95%)
Linfoma
gastrico
MALT
(3-4%)
Sarcomi
Tumori
carcinoidi
by Darkphemt - www.accentosullad.com - Vietata la vendita!
125
Diffusione
ubiquitaria
ma
con
rilevanti
differenze
geografiche.
Aree
ad
alta
incidenza
sono
Giappone,
Russia,
Cina,
Portogallo,
mentre
negli
USA,
in
Canada
e
in
Australia
lincidenza
molto
bassa.
La
mortalit
e
la
diffusione
del
tumore
tende
nel
complesso
alla
riduzione
(negli
USA
dal
1
al
6
posto
di
mortalit
negli
ultimi
60
anni,
in
Italia
dal
3
al
4).
In
realt,
per
motivi
che
vedremo,
si
ha
una
riduzione
di
incidenza
della
forma
intestinale,
mentre
quella
diffusa
rimane
uguale.
La
forma
intestinale
insorge
in
media
a
55
anni,
M/F
2:1.
Quella
diffusa
insorge
a
48
anni
ed
paritaria
nei
due
sessi.
I
fattori
di
rischio
noti
sono
per
la
forma
intestinale,
dato
che
quella
diffusa
non
ha
una
patogenesi
chiara.
Dieta:
i
pi
importanti.
Presenza
di
nitrosamine
(come
il
sodio
nitrito
usato
per
conservare
i
cibiche
contiene
nitrati,
trasformati
nello
stomaco
a
nitriti,
da
cui
derivano
le
nitrosamine).
Lassunzione
di
vitamina
C
ed
E
previene
questa
riduzione.
Benzopirrene
ed
altri
idrocarburi:
acqua
piovana
e
pesce
affumicato
Contaminazione
dellacqua
e
del
cibo
da
parte
di
nitrosamine
Mancanza
di
frutta
e
verdura
fresche
Impossibilit
di
refrigerare
i
cibi
e
produzione
di
nitriti
(la
diffusione
della
catena
del
freddo
probabilmente
alla
base
della
riduzione
dellincidenza
della
forma
intestinale)
Alimenti
specifici:
Polpette
di
riso
bollente
(Giappone)
Fritto
(Galles)
Pesce
affumicato
(Islanda)
Asbesto
Irradiazioni
Sale
(?)
Fattori
genetici:
nel
4%
vi
una
storia
di
trasmissione
familiare,
ma
non
molto
importante,
e
legata
probabilmente
a
fattori
ambientali
che
agiscono
sulla
stessa
famiglia.
I
migranti
assumono
dopo
una
generazione
lo
stesso
rischio
della
popolazione
locale.
Lesioni
predisponenti:
o
Gastrite
cronica
con
metaplasia
intestinale
di
tipo
II
(cellule
di
Gobblet
secernenti
solfomucine).
Il
rischio
aumenta
fino
a
18
volte,
soprattutto
nei
pazienti
oltre
i
50
anni
o
Acloridria:
facilita
la
colonizzazione
batterica
e
la
produzione
di
nitrosamine
o
Infezione
da
HP
Al
solito,
il
ruolo
dellHP
merita
un
discorso
a
se
stante.
Esso
produce
una
gastrite
cronica
superficiale
che
stimola
la
produzione
di
una
ulcera
peptica,
che
gi
di
per
se
ha
un
rischio
dello
0,3%
di
trasformarsi
in
tumore.
Inoltre
si
ottiene
acloridria
che
produce
liperplasia
delle
cellule
G
e
un
aumento
della
colonizzazione
batterica
(per
questo
motivo
anche
la
gastrite
autoimmune
implicata).
Infine,
la
presenza
del
batterio
stimola
il
tessuto
linfoide
e
si
produce
un
aumento
del
rischio
di
linfomi
MALT.
La
sede
del
carcinoma
preferenzialmente
lantro
(50-60%)
piuttosto
che
il
cardias
(25%).
La
piccola
curva
in
sede
antro-pilorica
il
sito
classico
di
insorgenza
del
tumore.
I
due
tipi
istologici
originano
da
una
sede
di
metaplasia
intestinale
(carcinoma
gastrico
di
tipo
intestinale)
o
de
novo
(carcinoma
gastrico
di
tipo
diffuso).
Possono
essere
classificati
in
tre
modi:
In
base
alla
profondit
dellinvasione
In
base
al
tipo
istologico
In
base
allo
sviluppo
macroscopico
La
profondit
dellinvasione
permette
di
distinguere
tre
tipi
di
tumore,
che
riflettono
la
progressione
clinica
e
le
caratteristiche
di
invasivit:
Neoplasia
in
situ:
si
tratta
di
una
neoplasia
limitata
allepitelio.
Questa
neoplasia
non
migliore
o
meno
aggressiva
di
altri
tipi,
solo
precoce
e
si
differenzier
in
seguito
con
caratteristiche
di
aggressivit
e
di
infiltrazione
variabili.
Early
Gastric
Cancer:
lesione
confinata
alla
mucosa
e
alla
sottomucosa,
che
non
per
questo
precoce
o
meno
aggressiva,
in
quanto
pu
dare
anche
metastasi.
Si
tratta
di
una
neoplasia
che
ha
la
caratteristica
di
diffondersi
per
largo
senza
comunque
interessare
la
muscolare.
Arriva
anche
ad
estendersi
per
10
cm
di
larghezza
Carcinoma
gastrico
precoce:
lesione
infiltrativa
che
per
non
ha
ancora
superato
la
musco-
lare
Carcinoma
gastrico
avanzato:
lesione
che
invade
anche
la
muscolare
e
oltre.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
126
Laspetto morfologico distingue invece:
Forme esofitiche: crescita verso il lume dello stomaco
Forme depresse: crescita piatta, o con una leggera depressione
Forme escavate: crescita con una profonda depressione
Queste due caratteristiche si combinano fra di loro e possiamo avere forme esofitiche precoci o
avanzate e cos per tutte le combinazioni.
Le forme esofitiche ed escavate sono facili da rilevare alla TAC o alla endoscopia. Le forme piatte
invece sono molto difficili da osservare e non si distinguono se non per la perdita della normale
trama mucosa.Le forme escavate possono anche dare un quadro particolare che quello della lini
te plastica.
Avviene quando lulcera neoplastica (riconoscibile per laspetto necrotico e vegetante del fondo)
si estende nella parete, che viene estesamente infiltrata dalle cellule neoplastiche e assume
laspetto di una fascia di cuoio. La linite plastica viene prodotta correntemente anche dalle
metastasi allo stomaco.
Le caratteristiche istologiche invece distinguono:
Carcinoma gastrico di tipo intestinale: composto da ghiandole intestinali con cellule piene di
mucina, che crescono in maniera espansiva nel contesto del tessuto parietale gastrico, come
ampie cupole. Nel lume ghiandolare pu essere presente abbondante mucina.
Carcinoma gastrico di tipo diffuso: presenta un aspetto di tipo infiltrativo, con cellule
gastriche che non si associano a fare delle ghiandole, ma infiltrano la parete in nidi o follicoli.
Ci possono essere cellule a castone cariche di mucina.
Clinicamente in genere i tumori asportabili sono asintomatici. Con il crescere della massa, inizia
un senso di pienezza al quadrante superiore delladdome, fino ad un dolore marcato e
persistente. Anoressia, sebbene molto frequente, non di solito un sintomo desordio. A seconda
della porzione interessata, lesordio della malattia cambia:
Fondo: interessamento del n. frenico singhiozzo
Cardias: disfagia
Piloro: stenosi e vomito postprandiale
Infiltrativo: compressione e diminuzione del volume gastrico saziet precoce, anoressia e
calo ponderale
Ulcerativo: ematemesi ed anemia cronica
In caso di interessamento dei nervi addominali, le nevralgie specifiche sono molto dolorose. Nella
metastasi epatica, peraltro frequente, si hanno movimenti di ALP, AST, yGT.
La diffusione metastatica avviene frequentemente per continuit, al fegato, colon e pancreas. Il
tumore di Kukenberg metastatizza frequentemente allovaio per via transcelomatica. Pu esserci
metastasi ai linfonodi addominali e sopraclaveari. Per ragioni non note, alcuni tumori possono
come primo segno clinico metastatizzare al linfonodo sopraclaveare di Virchow.
Linfomi MALT e maltoma gastrico
Rappresentano il 5% di tutte le neoplasie maligne dello stomaco. Lo stomaco la sede pi
frequente dei linfomi extranodali. La maggior parte dei linfomi gastrici sono a cellule B del
tessuto linfoide associato a mucosa (MALT). Circa l80% dei linfomi gastrici associato alla
presenza di H. Pylori, infatti si ottengono ottimi risultati con luso di antibiotici specifici per
questo microrganismo. In alcune forme di linfoma invece sono state descritte alterazioni
genetiche, in particolare TRISOMIA del cromosoma 3 e TRASLOCAZIONI 11;18 con produzione di
una proteina mutata che inibisce la apoptosi.
Morfologicamente i linfomi interessano la mucosa o la porzione superficiale della sottomucosa.
Nei linfomi MALT presente un intenso infiltrato linfocitario MONOMORFO nella lamina propria
che circonda le ghiandole gastriche. Queste sono invase da linfociti ATIPICI e vanno incontro a
distruzione. Le caratteristiche morfologiche sono comuni a tutti i tipi di MALT:
Macroscopicamente si nota un ispessimento della mucosa con erosioni e/o ulcere soprattutto a
livello dellantro.
Microscopicamente si possono distinguere due forme:
Basso grado cellule neoplastiche attorno a follicoli linfatici reattivi, con una forma
simile a i CENTROCITI. Queste cellule possono infiltrare i follicoli. caratteristica
linfiltrazione e la distruzione dellepitelio delle ghiandole. La diagnosi differenziale
difficile nei confronti di una iperplasia linfoide reattiva.
Alto grado cellule grandi con caratteri di CENTROBLASTI o IMMUNNOBLASTI o
PLASMOBLASTI. Possono essere presenti cellule simili al quelle di Reed-Steimberg.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
127
Importanti caratteristiche fondamentali dei linfomi MALT sono:
1) Insorgenza in zone dove presente una flogosi cronica da molto tempo (es. maltoma gastrico
su gastrite cronica da H.P, tumore di Whartin su sindrome di Sjgren)
Crescita lenta
2) Fenomeno dellHOMING: tendenza del tumore a restare LOCALIZZATO
3) Possibilit di regressione completa se viene eliminata la causa scatenante la flogosi cronica
sottostante. Infatti stato dimostrato che leradicazione di H.P. porta ad una forte riduzione dello
sviluppo o della progressione di un maltoma gastrico.
TUMORI STROMALI (GIST)
I GIST possono essere definiti come un gruppo distinto di neoplasie mesenchimali del tratto
gastrointestinale che esprimono KIT, mostrando differenziazione verso le cellule interstiziali di
Cajal, anche conosciute come cellule pacemaker gastrointestinali.
Classicamente i tumori mesenchimali gastrointestinali sono stati considerati come descritti e
classificati da Stout A. P. (1941, 1967):
Leiomiomi
Leiomiosarcomi
Leiomioblastomi: Leiomiomi a cellule epitelioidi, Leiomiosarcomi a cellule epitelioidi
Evidenza immunoistochimica di positivit in unalta percentuale di tumori stromali ha suggerito
inizialmente di considerare lantigene CD34 quale marker specifico di GIST.
Risult successivamente la scarsa specificit del CD34: solo una percentuale dei GIST positiva a
CD34, sono positivi a CD34 anche alcuni tumori muscolari e schwannomi.
In conclusione il termine GIST torna a corrispondere solo ad una generica denominazione di
tumore mesenchimale originato nel tratto gastroenterico.
Studi di biologia molecolare hanno definito il KIT, codificato dal gene c-kit, come recettore
transmembrana tirosin chinasi costituito da un dominio extracellulare contenente il sito ligando
e un dominio intracellulare contenente il dominio enzimatico chinasi. Il recettore KIT
fortemente espresso nelle cellule staminali ematopoietiche, nelle mast cellule, nei melanociti e
nelle cellule interstiziali di Cajal. I recettori KIT dimerizzano in seguito al legame con - STF -
stem cell factor e attivano il dominio chinasi; la fosforilazione dei residui di tirosina attiva una
serie di segali coinvolti nella differenziazione cellulare, nella proliferazione, nellapoptosi e nella
genesi tumorale.
Le cellule interstiziali di Cajal - ICC- costituiscono una complessa rete di connessione tra il
sistema nervoso periferico e la parete muscolare liscia del tratto gastroenterico, regolano la
peristalsi e sono perci denominate gastrointestinal pacemaker cells. La cellula interstiziale di
Cajal origina da cellule staminali mesenchimali e lespressione del KIT in queste cellule riveste un
ruolo fondamentale nella differenziazione, nella proliferazione ed eventualmente nella
progressione neoplastica.
La rivoluzione inizia con lidentificazione, in una serie di tumori mesenchimali, di tumori con
mutazioni del proto oncogene c-kit associate allespressione del recettore KIT attivato
indipendentemente dal ligando.
Lespressione di KIT, assente nei tumori muscolari e nervosi, stata proposta come il pi
sensibile e specifico marker di GIST. Il recettore KIT rappresenta anche il bersaglio della terapia
sistemica dei GIST con GLIVEC, inibitore specifico della tirosin chinasi.
Limmunofenotipo e le caratteristiche ultrastrutturali hanno evidenziato una differenziazione
verso la ICC.
CLASSIFICAZIONE ISTOLOGICA CCNIH 2001
GIST a cellule fusate 70 % strutturati in brevi fasci o vortici, disposizione a
palizzata,citoplasma eosinofilo, bordi cellulari indistinti, nuclei ovoidali uniformi, vacuoli
citoplasmatici iuxstanucleari, frequenti emorragie stromali.
GIST a cellule epitelioidi 20 % strutturati in nidi, nuclei tondeggianti uniformi, alone
chiaro perinucleare, citoplasma eosinofilo.
GIST a cellularit mista 10 % transizione brusca da cellule fusate a cellule epitelioidi o
aspetto citologico intermedio.
Caratteristiche particolari sono: immunoreattivit a CD117 diffusa positivit citoplasmatica,
nel 50% accentuazione focale dot like, spesso aspetto combinato. Fibre schenoidi PAS + nel
15% particolarmente nel piccolo intestino.
DISTRIBUZIONE ANATOMICA
by Darkphemt - www.accentosullad.com - Vietata la vendita!
128
GIST
possono
originare
ovunque
nel
tratto
gastroenterico
dallesofago
al
retto,
sono
possibili
anche
localizzazioni
extragastrointestinali
nel
mesentere,
omento,
retroperitoneo.
Le
loro
sedi
preferenziali
sono:
Esofago
5%,
Stomaco
55%,
Piccolo
intestino
25%,
Grosso
intestino
10%,
Extra
gastrointestinali
5%.
Tipi
Istologici
rispetto
alla
sede:
A
cellule
epitelioidi
pi
frequenti
nello
stomaco,
A
cellule
fusate
pi
frequenti
nel
piccolo
intestino
spesso
con
fibre
schenoidi.
Non
esistono
criteri
per
distinguere
GIST
benigni
o
maligni,
n
per
identificare
lesioni
con
maggiore
probabilit
di
dare
metastasi,
perci
il
termine
benigno
deve
essere
evitato.
E
stato
perci
proposto
di
suddividere
i
GIST
in
base
alla
valutazione
combinata
delle
dimensioni
del
tumore
ed
all
attivit
mitotica
in
4
categorie
di
rischio.
Esiste poi una classificazione dei GIST in base alla differenziazione:
Sindrome
di
Zollinger-Ellison
una
grave
malattia
ulcerosa
del
tratto
digerente
superiore,
accompagnata
da
diarrea
e
provocata
da
un
tumore
secernente
gastrina
(GASTRINOMA,
vedi
tumori
pancreatici),
che
pu
presentarsi
isolatamente,
associato
ad
altri
tumori
neuroendocrini
nelle
MEN1.
Il
tumore,
maligno
nel
60%
dei
casi
e
spesso
multiplo,
localizzato
nell80%
dei
pazienti
a
livello
delle
isole
pancreatiche;
nel
10-15%
delle
segnalazioni
si
tratta
di
un
adenoma
situato
nel
duodeno,
pi
raramente
nella
milza
o
nello
stomaco.
La
gastrina,
spesso
prodotta
insieme
a
VIP
o
a
PP
(anche
a
ormoni
gastrointestinali),
secreta
in
quantit
da
100
a
1000
volte
superiori
alla
norma.
Il
by Darkphemt - www.accentosullad.com - Vietata la vendita!
129
quadro
clinico
rappresentato
da
una
malattia
peptica
di
notevole
aggressivit,
con
formazione
di
ulcere
nello
stomaco,
nellesofago,
nel
duodeno
e
spesso
anche
nel
digiuno.
Le
lesioni
presentano
scarsa
tendenza
alla
guarigione
con
le
usuali
terapie
mediche,
frequenti
recidive
e
rapida
comparsa
di
complicazioni,
quali
il
sanguinamento
e
la
perforazione.
La
mucosa
mostra
segni
di
iperplasia
simili
a
quelli
della
malattia
di
Menetrier.
In
oltre
il
40%
dei
casi
sono
segnalate
diarrea,
a
volte
con
steatorrea,
oltre
a
una
sindrome
da
malassorbimento,
causate
dalle
elevate
quantit
di
acido
cloridrico
prodotte
dallo
stomaco,
e
dallazione
irritante
esercitata
dagli
acidi
sulla
mucosa
dellintestino
tenue,
con
conseguente
inattivazione
degli
enzimi
digestivi.
La
diagnosi,
dato
che
il
diametro
spesso
inferiore
ai
2
mm
del
tumore
rende
quasi
impossibili
le
indagini
radiologiche
ed
ecografiche,
si
basa
sulla
determinazione
dei
livelli
plasmatici
della
gastrina
con
metodo
radioimmunologico,
mentre
nei
casi
dubbi
si
possono
effettuare
prove
di
stimolo.
La
prognosi
buona
nelle
forme
iperplastiche
e
adenomatose,
infausta
nei
casi
di
gastrinoma
maligno.
La
terapia
medica
si
basa
sugli
antistaminici
anti-H2
(ranitidina
e
famotidina)
a
dosi
4-5
volte
superiori
alla
norma;
usato
anche
lomeprazolo,
che
blocca
la
produzione
di
acido
cloridrico
nelle
cellule
parietali
gastriche.
La
terapia
chirurgica
raramente
permette
lasportazione
del
tumore,
ma
nei
casi
che
non
rispondono
alle
cure
mediche
si
pu
ricorrere
alla
gastrectomia
totale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
130
INTESTINO
TENUE
MALFORMAZIONI
CONGENITE
-
Laparocele
consiste
in
unalterata
posizione
dei
visceri
addominali,
dovuta
a
discontinuit
o
sfiancamento
delle
strutture
muscolari
della
parete.
I
laparoceli
possono
essere
SPONTANEI
(congeniti
o
acquisiti),
dovuti
a
diastasi
(cio
separazione
o
allontanamento)
dei
muscoli
retti
addominali,
ad
atrofia
muscolari
dovute
a
neuropatie
e
da
ripetute
gravidanze,
oppure
TRAUMATICI,
che
possono
essere
dovuti
a
condizioni
postoperatorie.
Incorrispondenza
del
laparocele
la
parete
addominale
presenza
una
sporgenza
di
dimensioni
variabili;
la
parete
formata
a
cute,
sottocutaneo
e
peritoneo
parietali
che
risultano
ATROFICI
e
spesso
vengono
sostituiti
da
tessuto
FIBROSO.
I
visceri
contenuti
nella
cavit
possono
essere
liberi
e
riducibili
oppure
aderenti.
-
Volvolo
la
torsione
di
unansa
sul
proprio
asse
mesenterico.
Si
verifica
soprattutto
a
livello
del
digiuno-ileo
e
nel
sigma.
Le
conseguenze
sono
rappresentate
da
occlusione
intestinale
e
distrubi
circolatori
dovuti
a
compressione
dei
vasi
(si
pu
arrivare
a
necrosi
delle
anse).
-
Invaginazione
una
condizione
in
cui
un
tratto
di
intestino
penetra
nel
lume
di
quello
immediatamente
successivo
che
funge
da
guaina.
Si
vengono
a
formare
TRE
CILINDRI
coassiali:
il
pi
esterno
detto
GUAINA,
quello
interno
detto
TRATTO
INVAGINATO,
quello
intermedio
formato
dalla
parete
della
guaina
introflessa
a
dito
di
guanto.
Tra
il
cilindro
medio
e
lesterno
si
interpone
la
parte
di
mesentere
che
prende
il
nome
di
CONO
MESENTERICO.
Linvaginazione
pu
avvenire
a
qualsiasi
punto
dellintestino,
ma
pi
frequentemente
si
tratta
di
invaginazioni
ileo-cecali.
Esse
avvengono
sempre
in
senso
isoperistaltico.
Le
conseguenze
dellinvaginazione
sono
locclusione
intestinale
e
gravi
disturbi
circolatori
per
compressione
dei
vasi
del
cono
mesenterico:
ci
possono
essere
infarcimento
emorragico
e/o
gangrena
con
conseguente
peritonite.
-
Diverticoli
per
diverticolo
di
intende
un
estroflessione
sacciforme
della
parete
di
un
organo,
formato
da
tutti
gli
strati
della
parete.
Esistono
anche
diverticoli
FALSI,
fomati
colo
da
mucosa
e
sottomucosa.
Possono
ritrovarsi
in
qualsiasi
parte
dellintestino
tenue:
DUODENO:
la
sede
pi
freuente.
Sono
solitamente
unici
e
il
loro
volume
varia
da
una
ciliegia
a
una
noce.
Sono
diverticoli
FALSI.
Se
coinvolgono
la
papilla
del
Vater
possono
portare
a
stasi
biliare
e
pancreatica.
DIGIUNO-ILEO:
rari.
Quando
presenti
sono
situati
lungo
la
linea
di
inserzione
del
mesentere
e
si
sviluppano
nel
contesto
del
meso.
Hanno
dimensioni
variabili
da
un
pisello
ad
una
noce.
La
complicazione
pi
importante
lanemia
macrocitica
dovuta
ad
una
abnorme
proliferazione
batterica
a
livello
dei
diverticoli
con
malassorbimento
della
vitamina
B12.
Disturbi
di
circolo
-
Iperemia
Attiva
si
verifica
nei
processi
infiammatori
acuti
dellintestino.
La
mucosa
appare
diffusamente
arrossata
per
finissima
iniezione
capillare.
E
presente
anche
edema
di
mucosa
e
sottomucosa.
-
Iperemia
Passiva
si
ha
in
caso
di
insufficienza
cardiaca
congestizia
e
nellipertensione
portale.
In
generale
comunque
si
manifesta
in
tutti
quei
casi
in
cui
c
un
ostacolo
al
deflusso
venoso
(volvolo,
invagina
mento,
strozzamenti
erniari,
neoplasie
comprimenti,
ecc.).
La
mucosa
rosso
cianotico
e
a
livello
delle
ghiandole
conniventi
possibile
la
presenza
di
emorragie.
La
sierosa
appare
congesta.
Lo
spessore
dellintestino
aumentato
e
la
sua
consistenza
maggiore
del
normale
(soprattutto
in
caso
di
stasi
croniche).
Alterazioni
ischemiche
Comprendono
le
alterazioni
strutturali
dovute
ad
un
arresto
a
alla
riduzione
del
circolo
ematico
in
un
determinato
distretto.
Lischemia
pu
instaurarsi
ACUTAMENTE
(infarti
massivi
transmurali
o
piccole
necrosi
della
mucosa)
o
CRONICAMENTE
(stenosi
di
uno
o
pi
segmenti
intestinali
con
sitomatologia
dolorosa
peculiare
denominata
ANGINA
ABDOMINIS).
La
gravit
dellischemia
varia
in
base
alla
durata,
allestensione
del
danno
e
alla
capacit
ed
efficienza
di
formazione
dei
circoli
collaterali.
Esistono
numerose
cause
di
ischemia
che
sono
raggruppabili
in
diversi
gruppi:
Occlusione
vaso
arterioso
Occlusione
arteria
mesenterica
superiore
o
dei
suoi
rami
una
delle
pi
frequenti.
Se
si
associa
anche
occlusione
di
mesenterica
inferiore
e
arteria
celiaca
insorgera
angina
abdominis
con
conseguente
infarto
massivo.
Le
cause
principali
di
occlusione
arteriosa
sono
embolia
(per
lo
pi
si
tratta
ti
emboli
che
si
staccano
da
by Darkphemt - www.accentosullad.com - Vietata la vendita!
131
trombi
originati
nelle
cavit
cardiache)
e
trombosi
(solitamente
sono
conseguenti
alla
aterosclerosi).
Ipotensione
acuta
Occlusione
venosa
(raramente)
Questi
meccanismi
spesso
concorrono
insieme.
Esistono
due
forme
di
infarto
ischemico
dellintestino:
1)
INFARTO
TRANSMURALE
Macroscopicamente
linfarto
ha
inizialmente
un
aspetto
anemico,
ma
in
breve
tempo
diventa
di
aspetto
emorragico.
Le
anse
intestinali
sono
dilatate
per
linstaurarsi
di
un
ileo
paralitico
responsabile
della
sintomatologia
occlusiva.
La
sierosa
appare
opacata
(a
vetro
smerigliato)
e
di
colorito
rosso
scuro.
La
parete
intestinale
tumefatta,
ispessita,
di
colorito
cianotico
e
fragile;
tutte
e
tre
le
tonache
sono
necrotiche.
La
tonaca
mucosa
la
pi
interessata
e
appare
gravemente
ulcerata;
la
sottomucosa
sede
di
infarcimento
emorragico.
Nel
lume
intestinale
si
raccolgono
sangue,
muco
e
detriti,
mentre
nel
cavo
addominale
si
raccoglie
liquido
siero-ematico.
Spesso
i
tessuti
necrotici
sono
invasi
da
batteri
con
conseguente
formazione
di
bolle
di
gas
nella
parete.
Il
segmento
di
mesentere
prossimale
alle
zone
di
necrosi
appare
edematoso
e
disseminato
di
stravasi
emorragici.
Microscopicamente
le
prime
lesioni
avvenogono
a
livello
dei
villi:
si
tratta
di
necrosi
e
formazione
di
pseudomembrane
costituite
da
muco,
fibrina,
eritrociti
e
tessuto
necrotico.
La
mucosa
e
sottomucosa
sono
congeste,
edematose
ed
emorragiche.
2)
INFARTO
DELLA
MUCOSA
E
DELLA
SOTTOMUCOSA
Macroscopicamente
la
sierosa
mantiene
la
normale
lucentezza,
ma
il
tratto
di
intestino
interessato
pu
apparire
rosso
scuro.
La
mucosa
appare
edematosa,
emorragica
e
ulcerata.
Se
la
lesione
limitata
alla
mucosa
in
pochi
giorni
avviene
la
proliferazione
dellepitelio
del
fondo
delle
cripte
e
la
ricostituzione
completa
della
mucosa.
Se
viene
colpita
anche
la
sottomucosa,
la
guarigione
avviene
mediante
deposizione
di
tessuto
di
granulazione:
questo
porta
alla
formazione
di
stenosi
anulari
o
tubulari.
SINDROMI
DA
MALASSORBIMENTO
Si
definiscono
cos
tutte
le
condizioni
in
cui
c
un
alterato
assorbimento
di
grassi,
vitamine
liposolubili
ed
idorosolubili,
carboidrati,
minerali,
acqua.
Sono
dovute
alla
disfunzione
di
uno
o
pi
dei
seguenti
meccanismi
digestivi:
Digestione
intraluminale
(scissione
delle
macromolecole
alimentari
in
composti
pi
semplici)
Digestione
terminale
(idrolisi
di
oligopeptidi
e
zuccheri
semplici
in
aminoacidi
e
zuccheri
di
base)
Assorbimento
epiteliale
(meccanismi
di
trasporto
e
di
diffusione
attraverso
la
barriera
intestinale)
I
meccanismi
patogenetici
sono
quindi
moltissimi
ed
difficile
identificare
la
condizione
eziologica
che
porta
ad
un
quadro
di
malassorbimento,
anche
perch
questi
quadri
si
assomigliano
grandemente
luno
con
laltro.
Inoltre
molto
facile
che
una
malattia
da
malassorbimento
riconosca
pi
cause,
o
addirittura
la
presenza
di
pi
sindromi
insieme.
Dal
punto
di
vista
clinico,
la
sintomatologia
di
una
tipica
sindrome
da
malassorbimento
:
Disturbi
alimentari:
diarrea
(aumento
OSM
e
secrezioni),
steatorrea,
flautolenza,
dolori
addominali,
calo
ponderale,
aumento
delle
infezioni,
fenomeni
dismicrobici,
infiammazione
della
mucosa
da
carenza
vitaminica
Disturbi
emopoietici:
anemia
microcitica
da
deficit
di
ferro,
anemia
macrocita
da
deficit
di
B12
e
folati,
emorragia
da
deficit
di
vitamina
K
Disturbi
muscolari
e
scheletrici:
miopatie
e
tetano,
osteoporosi
Disturbi
endocrini:
amenorrea,
impotenza,
infertilit,
iperparatiroidismo
secondario
Cute:
petecchie
emorragiche,
atrofia
da
anemia
(unghie
a
vetrino
dorologio),
edema
da
ipoproteinemia,
ipercheratosi
da
deficit
vitaminico
Sistema
nervoso:
neuropatia
da
deficit
di
B12
e
A
Le
condizioni
eziologiche
pi
frequenti
sono:
Luminali:
insufficienza
pancreatica,
spure
celiaca,
morbo
di
Crohn,
deficit
di
sali
biliari
(eccessiva
deconiugazione
da
parte
di
batteri)
Cellulari:
deficit
enzimatici
congeniti
(intolleranza
al
lattosio),
celiachia
Ostruzioni
dei
linfatici:
M.
di
Crohn,
Linfangectasie,
TBC
intestinale,
Linfomi
MALT
MALATTIA
CELIACA
Detta
anche
enteropatia
da
glutine
o
spure
celiaca,
si
tratta
di
una
diffusa
malattia
intestinale
ad
eziologia
multifattoriale
e
incerta,
prevalentemente
sommersa
dal
punto
di
vista
epidemiologico,
by Darkphemt - www.accentosullad.com - Vietata la vendita!
132
consistente in una forma di intolleranza e di reazione infiammatoria immunomediata ad alcune
componenti delle proteine del grano (gliadina).
Colpisce le popolazioni di razza bianca, ed rara o inesistente fra le altre razze.
Reazione di ipersensibilit alla componente non solubile in acqua del glutine, la gliadina, una
proteina presente nel grano, orzo, avena e segale. Lepitelio della mucosa esposta alla proteina
diviene sede di una intensa infiltrazione di linfociti T citotossici e TH1 sensibilizzati alla gliadina.
Questa reazione infiammatoria cronica danneggia le cellule assorbenti, e il quadro principale
una atrofia e appiattimento dei villi, con conseguente sindrome da malassorbimento. Le
conseguenze a lungo termine di questa malattia vanno oltre, ed aumenta significativamente il
rischio di carcinoma intestinale. Spesso la malattia misconosciuta e viene confusa con una
sindrome funzionale dellintestino (sindrome dellintestino irritabile o colite spastica).
Variabili associazioni genetiche, ed esistenza di un preciso HLA DQw2 nella maggioranza dei
portatori della malattia. Lipotesi immuno-genetica confortata dallevidenza dello sviluppo di
malattia anche in soggetti figli di madre celiaca: si ipotizza che in questi soggetti si crei, fin dalla
vita intrauterina, una reazione immunitaria mediata dai TH1 verso la gliadina che probabilmente
in grado di passare la placenta. Questo confermato dal fatto che figli di madre con celiachia in
fase attiva hanno basso peso alla nascita e danno intestinale di tipo celiaco se la madre segue una
dieta con glutine, mentre non hanno nessun danno se la madre elimina il glutine dalla dieta.
Un altra ipotesi quella della cross-reattivit fra antigeni del virus adenovirus (proteina E1b) e
la gliadina, suggerendo quindi una esposizione ambientale, che provoca danno in soggetti
maggiormente sensibili dal punto di vista immunologico. Infine, si ipotizza la possibilit di un
danno tossico diretto del glutine. Questa ipotesi la passione degli ambientalisti anti-transgenici,
ed sostenuta dalla presunta evidenza della minor immunogenicit delle specie selvatiche di
cereali, prima che la loro modifica ottenuta con radiazioni gi in epoca pre-antibiotica li portasse
alla produttivit e alla resa attuale. Un confronto epidemiologico con popolazioni che si nutrono
di questi cereali per impossibile.
La mucosa atrofica o appiattita, a volte per anche normale (endoscopicamente negativa).
Laspetto tipico una degenerazione e scomparsa dei villi, con aumento compensatorio delle
cripte intestinali, in numero e in profondit. Esse hanno un aumentato indice mitotico (motivo
della possibile progressione a carcinoma), e un decorso allungato e tortuoso. Lo spessore della
mucosa rimane quindi normale.
Dal punto di vista microscopico, le cellule del villo sono in degenerazione vacuolare, e si ha un
intenso infiltrato infiammatorio di linfociti, macrofagi, plasmacellule e mast-cellule
(infiammazione DTH, cio TH1 cronica).
Le lesioni sono pi diffuse nel tratto prossimale del tenue (duodeno e digiuno) a causa della
maggior concentrazione di glutine nella dieta.
In seguito ad una dieta priva di glutine, le lesioni regrediscono completamente.
Laspetto istologico molto simile a quello della spure tropicale (diagnosi differenziale).
La clinica varia fra i soggetti di una sintomatologia atipica e incostante.
Pu manifestarsi con diarrea, alternata a stipsi, presente per periodi di tempo variabili e
imprevedibile, con manifestazione iniziale in et variabile dallinfanzia alla quinta decade.
La malattia in fase conclamata presenta i sintomi tipici del malassorbimento, ma non sempre.
Per la diagnosi necessario documentare:
Anticorpi anti endomisio
Anticorpi anti gliadina
Anticorpi anti transglutaminasi (test rapido)
Danno mucoso alla biopsia
Malassorbimento
Regressione della sintomatologia dopo la sospensione del glutine. Non bisogna sospendere il
glutine durante la fase di accertamento per evitare linsorgenza di falsi negativi (diminuzione
della sensibilit dei test)
ENTEROCOLITI (Dispense trasformate in testo)
Vasta gamma di affezioni dalla diversa eziopatogenesi, ma con una sintomatologia per lo pi
analoga, in talune acuta in altre cronica, in cui in genere prevalgono la diarrea ed i dolori
addominali
by Darkphemt - www.accentosullad.com - Vietata la vendita!
133
Di
solito
le
malattie
infiammatorie
dellintestino
presentano
sintomatologia
simile:
Diarrea
Febbre
Sindrome
diarroica
Pu
essere
dovuta
a
germi
che
invadono
la
parete
intestinale
con
formazione
di
eventuali
ulcerazioni
della
mucosa
oppure
a
Enterotossine
(
alterazioni
funzionali:
non
lesioni
ulcerative
della
mucosa)
Possono
essere
colpiti
:
Individui
sani
Individui
gi
portatori
di
altre
malattie:
1.
Uremia
2.
Shock
3.
Insufficienza
cardiaca
4.
Terapie
antibiotica
ad
ampio
spettro
5.
Chemioterapia
e
radioterapia
6.
Malattie
immunitarie
(
AIDS
etc.)
7.
Prematuri
(da
flora
microbica
intestinale
normale)
ENTEROCOLITI
INFETTIVE
IMPORTANTE:
Anamnesi
(viaggi
in
paesi
con
focolai
endemici
di
enterocolite
infettiva)
Isolamento
dei
batterio
dei
virus
dalle
lesioni
e/o
dalle
feci
Esami
radiologici
ed
endoscopici
scarsamente
dirimenti
MANIFESTAZIONI
EXTRAINTESTINALI
DELLE
ENTERITI:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
134
ENTEROCOLITI
VIRALI
Rotavirus
agenti
eziologici
pi
frequenti.
Bambini,
neonati
e
adulti
defedati
pi
colpiti,
Incubazione
di
circa
2
giorni,
Mucosa
del
tenue
mostra
modesto
accorciamento
dei
villi
e
infiltrazione
di
linfociti
a
livello
tonaca
propria.
Diversi
meccanismi
patogenetici:
Ingestione
di
tossine
preformate
Infezioni
da
parte
di
microrganismi
tossigeni
Infezioni
da
parte
di
microrganismi
enteroinvasivi
Caratteristiche
batteriche
chiave:
Capacit
di
aderire
alle
cellule
epiteliali
della
mucosa
e
di
replicarsi
Capacit
di
produrre
enterotossine
Capacit
di
invasione
Caratteristiche
morfologiche
Danno
dellepitelio
superficiale
Diminuita
maturazione
delle
cellule
epiteliali
Aumento
del
numero
di
mitosi
(alterazioni
rigenerative)
Iperemia
ed
edema
della
lamina
propria
Infiltrazione
neutrofila
di
grado
variabile
della
lamina
propria
e
dellepitelio
SALMONELLOSI
Agenti:
germi
a
forma
di
bastoncino,
del
genere
Salmonella
apparteneti
alla
famiglia
delle
enterobacteriaciae,
Gram
-,
mobili,
asporigeni
Forme
cliniche:
Gastroenteriche
Extraintestinali
primitive
(meningiti,
artriti,
osteomieliti
etc.)
Febbre
tifoide
o
tifo
addominale
(S.
typhi)
Paratifi
(S.
paratyphi
A,
B
e
C)
La
salmonella
typhi
e
la
S.
paratyphi
A
colpiscono
esclusivamente
luomo
La
S.
parathyphi
B
e
C
possono
infettare
numerose
specie
di
animali.
Trasmissione:
Febbre
tifoide
e
paratifo
A
esclusivamente
dal
malato
o
dal
portatore
sano
attraverso
gli
alimenti,
le
feci,
acqua
inquinata,
mosche
etc.
I
paratifi
B
e
C
e
le
salmonellosi
minori
anche
dagli
animali
alluomo
Anatomia
Patologica:
Sede
anatomica
elettiva
(tenue,
colon)
Ispessimento
della
mucosa
Iperemia
Edema
Iperplasia
del
tessuto
linfoide
Ulcerazioni
Pseudomembrane
Sierosa
normale
o
reazione
fibrinosa
o
emorragica
Coinvolgimento
delle
placche
di
Peyer
con
edema,
congestione
ed
ulcerazione
Sintomatologia:
Crampi
addominali
Diarrea
Febbre
(a
volte)
Sangue
e
pus
(
in
caso
di
ulcerazioni
della
mucosa)
FEBBRE
TIFOIDE
Agente
eziologico
:
S.
typhimurium
INCUBAZIONE:
1-3
settimane
senza
sintomi;
poi
astenia,
pesantezza
degli
arti
inferiori,
dolori
vaghi
alla
muscolatura
degli
arti,
cefalea,
brividi,
insonnia
notturna,
sonnolenza
diurna,
epistassi
La
febbre
accompagnata
da:
Anoressia
Labbra
aride,screpolate,
fuligginose
Lingua
asciutta,
impanata,
ricoperta
da
detriti
con
disepitelizzazione
Ulcerazioni
a
stampo
nel
cavo
orale
by Darkphemt - www.accentosullad.com - Vietata la vendita!
135
Meteorismo
addominale
Irregolarit
dellalvo
(dalla
stipsi
alla
diarrea
a
purea
di
piselli)
Ottundimendo
del
sensorio
(stato
stuporoso)
Movimenti
involontari
(soprattutto
alle
mani)
Eccitabilit
neuromuscolare
Polso
bradicardico,
molle,
dicroto
Ipotensione
arteriosa
Splenomegalia
Leucopenia
con
linfocitosi
relativa
e
scomparsa
degli
eosinofili
Roseole
cutanee
(2-3
mm,
aspetto
maculoso
rosa
pallido)
Fase
febbrile
(Curva
di
Wunderlich):
1. I
settimana
:
ascesa
a
sega
o
a
gradini
2. II
settimana
:
periodo
di
stato
3. III
settimana
:
decremento
Lesioni
prevalentemente
localizzate
negli
organi
linfatici
(
milza,
linfonodi
mesenterici,
tessuto
linfatico
intestinale,
follicoli
solitari
e
placche
di
Peyer
del
tenue)
caratterizzate
da:
IPEREMIA
CONGESTIONE
NECROSI
COAGULATIVA
FEBBRE
TIFOIDE
Nelle
Placche
del
Peyer:
Fase
del
rigonfiamento
o
della
tumefazione
Formazione
delle
escare
necrotiche
Fase
dellulcerazione
Fase
della
cicatrizzazione
PATOGENESI
Batteriemia
da
:
Ingresso
delle
salmonelle
attraverso
lanello
di
Waldeyer,
Dalle
placche
intestinali,
Dallintestino
per
via
portale
nel
fegato
Diagnostica
Emocoltura
Reazione
di
Vidal
TERAPIA
Cloramfenicolo
Ampicillina
Cotrimossazolo
DISSENTERIA
BACILLARE
Agenti
eziologici
pi
frequenti
Shigella
Trasmissione
uomo-uomo
tramite
cibo,
dita,
feci
e
mosche.
In
genere
lesioni
limitate
a
intestino
crasso.
Periodo
di
incubazione
breve
(
inferire
a
48
ore)
ANATOMIA
PATOLOGICA
Edema
ed
iperemia
della
mucosa;
ipersecrezione
di
muco
e
iperplasia
del
tessuto
linfatico,
Essudato
fibrinopurulento
Ulcerazioni
estese
della
mucosa
ENTERITE
TUBERCOLARE
Forma
di
tubercolosi
tre
le
pi
gravi
Regioni
sottosviluppate.
In
passato
rappresentava
il
50-80%
dei
casi
nei
portatori
di
tubercolosi
polmonare.
Primaria
(tbc
intestinale
isolata).
Secondaria
(malattia
di
CROHN).
Pi
frequente
nel
sesso
femminile
(infermiere,
lavandaie,
addette
alle
pulizie
etc).
Mycobacterium
tubercolosis,
ceppo
umano
o
bovino.
Infezione
per:
Via
enterogena
Via
ematogena
Via
linfatica
Da
organi
limitrofi
ANATOMIA
PATOLOGICA
Sedi
pi
frequenti
ileo
terminale
e
cieco
Distribuzione
settoriale
od
ubiquitaria
Flogosi
ulcerosa
o
iperplastica
by Darkphemt - www.accentosullad.com - Vietata la vendita!
136
Granuloma
tubercolare
Caratteri
morfologici
delle
ulcere
Stenosi,
perforazione,
malassorbimento
Evoluzioni
possibili:
1. Guarigione
2. Disseminazione
delle
lesioni
in
altri
organi
3. Exitus
AMEBIASI
Malattia
protozoaria
ampiamente
diffusa
nel
mondo,
in
particolare
in
molti
paesi
in
via
di
sviluppo
(fino
al
10%
della
popolazione).
Bassa
diffusione
nei
Paesi
industrializzati.
2
tipi
di
Entamoeba
histolytica
(
morfologicamente
indistinguibili):
Entamoeba
histolytica
histolytica
Entamoeba
dispar
Trasmissione
:
oro-fecale
Esiste
in
due
forme
morfologiche:
Cisti
(
resistenti
allambiente
esterno)
Trofozoiti
(capacit
enteroinvasiva
e
di
fagocitosi
delle
emazie
e
di
altre
cellule)
SINTOMATOLOGIA
Diarrea
Dolori
addominali
Febbre
(a
volte)
COMPLICANZE
(rare)
Stenosi
Enterorragia
Perforazione
ANATOMIA
PATOLOGICA
Lesioni
tipiche
a
livello
intestino
crasso:
ULCERA
A
BOTTONE
DI
CAMICIA.
Formazione
di
uno
PSEUDO
ASCESSO
AMEBICO
caratterizzato
da:
Focolaio
di
necrosi
colliquativa
a
progressiva
estensione
Forme
vegetative
rilevabili
sulla
parete
pseudocistica
Contenuto
tipicamente
a
pasta
dacciughe
Affioramento
alla
glissoniana
con
rischio
di
rottura
e
contaminazione
peritoneale
Sovrainfezione
DIAGNOSI
Esame
della
feci
Sierologia
TERAPIA
metronidazolo
tinidazolo
paromomicina.
Carcinoidi:
sono
neoplasie
derivanti
dalle
cellule
endocrine
presenti
nellorgano
in
cui
insorgono.
Le
sedi
intestinali
di
insorgenza
in
ordine
di
frquenza
sono:
appendice,
tenue
(ileo),
retto,
stomaco,
colon.
Macroscopicamente
sono
masse
sottomucose
o
intramurali
che
causano
la
formazione
di
piccoli
polipi
o
placche.
Hanno
aspetto
solido
e
colorito
giallastro.
Consistenza
molto
dura
per
elevata
desmoplasia
(aumento
di
stroma
denso).
Microscopicamente
ci
sono
cellule
MONOMORFE
con
scarso
citoplasma
eosinofilo
e
granulare.
Le
mitosi
sono
scarse
o
assenti
(infatti
a
volte
non
vengono
considerati
veri
e
proprio
tumori).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
137
INTESTINO
CRASSO
DIVERTICOLI
DEL
COLON
(Dispense)
Erniazione
di
mucosa
e
sottomucosa
attraverso
la
parete
muscolare,
solitamente
situata
in
vicinanza
delle
tenie,
dove
i
vasi
retti
penetrano
nella
parete
colica,
indebolendola.
Sono
diverticoli
acquisiti,
da
PULSIONE
PSEUDODIVERTICOLI
Si
localizzano:
90%
colon
sinistro
65%
sigma
30%
sigma
+
altro
5%
sigma
non
coinvolto
0.7-1.5%
diverticoli
solitari
del
cieco
EZIOLOGIA:
Aumento
della
pressione
endoluminale
dovuto
a:
Alterazioni
della
motilit
colica
Fenomeni
di
segmentazione
Riduzione
della
tensione
parietale
by Darkphemt - www.accentosullad.com - Vietata la vendita!
138
Tali
fenomeni
sono
da
attribuirsi
principalmente
a:
Fattori
dietetici
-
scarso
introito
di
fibre
-
carboidrati
raffinati;
Fattori
comportamentali
(Sindrome
dellintestino
irritabile).
CLINICA
Complicanze:
Ascesso
pericolico
Fistolizzazione:
fistole
colo-coliche
colo-vescicali
colo-vaginali
colocutanee
Perforazione
in
cavit
libera
Occlusione
intestinale
(stenosi)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
139
Emorragia
Diagnosi:
-
Indagini
Laboratoristiche:
Leucocitosi
(assente
nel
60%)
-
Indagini
strumentali:
Clisma
opaco
Ecografia
TC
Colonscopia
Colonscopia
virtuale
RM
Diagnosi
differenziale
Carcinoma
IBD
Colite
ischemica
Colite
pseudomembranosa
Appendicite
acuta
Ulcera
peptica
perforata
Patologie
urologiche
Patologie
ginecologiche
Rettocolite
Ulcerosa
Malattia
infiammatoria
cronica
del
grosso
intestino
interessante,
con
leccezione
dei
casi
pi
gravi,
la
tonaca
mucosa
e
sottomucosa,
inizia
nel
retto
e
si
pu
estendere
prossimalmente
allintero
colon.
RCU
una
malattia
sistemica
e
pu
essere
associata
a
poliartrite
migrante,
spondilite
anchilosante,
uveite,
colangite
sclerosante.
Incidenza:
5-10
su
100.000,
in
aumento.
Et:
media
dinsorgenza
20-25
anni.
Sesso:
modesta
prevalenza
nel
sesso
femminile.
Significato
precanceroso:
rischio
di
cancerizzazione
proporzionale
alla
durata
della
malattia,
dopo
20-30
anni;
sequenza
displasia
adenomatosa
non
poliposa
carcinoma;
1%
carcinomi
del
colon
retto
insorgono
in
RCU
e
Crohn.
Eziologia:
INFETTIVA
Manca
lindividuazione
di
un
agente
specifico
Ipotesi:
selezione
di
ceppi
di
E.Coli
produttori
di
necrolisine
ed
endotossine
patogene
o
che
esprimono
adesine.
Nei
modelli
animali
la
condizione
germ-free
previene
la
malattia
INTOLLERANZE
ALIMENTARI
Osservazione
di
un
frequente
associazione
con
la
intolleranza
al
lattosio.
20%
dei
pazienti
beneficiano
dellesclusione
del
latte
dalla
dieta
FATTORI
AMBIENTALI
Fumo
influenza
la
qualit
di
glicoproteine
nel
muco
prodotto
dalla
mucosa
del
colon
il
flusso
ematico
e
la
permeabilit
intestinale.
NOTA:
la
RCU
pi
comune
nei
fumatori
ed
il
il
rischio
resta
elevato
nei
primi
2
anni
di
sospensione
del
fumo
Contraccettivi
Orali
non
confermato
Appendicectomia
la
CU
pi
frequente
nei
pazienti
con
appendice
ciecale
in
sede
(ruolo
protettivo
dellappendicectomia?)
Macroscopica:
interessamento
iniziale
del
retto-sigma
con
estensione
retrograda,
in
modo
continuo,
pu
interessare
lintero
colon.
Non
lesioni
a
salto
come
nel
Morbo
di
Crohn.
Mucosa
iperemica
di
colorito
rosso,
aspetto
granulare
per
ulcere
superficiali,
sottominate,
talora
longitudinali
in
corrispondenza
delle
tenie.
La
mucosa
residua
tra
le
lesioni
ulcerative
assume
aspetto
polipoide:
pseudopolipi
infiammatori.
Allendoscopia
la
mucosa
appare
friabile
e
facilmente
sanguinante.
La
parete
pu
essere
lievemente
ispessita
ed
il
calibro
diminuito
per
contrazione
della
tonaca
muscolare,
ma
non
stenotica
come
nel
Morbo
di
Crohn.
La
tonaca
sierosa
risulta
indenne,
d.d.
Crohn.
Microscopica:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
140
RCU
in
fase
attiva:
congestione
dei
capillari,
aumento
della
quota
linfociteria
e
plasmacellulare
del
corion,
infiltrato
granulocitario
della
lamina
propria,
granulociti
in
posizione
intra
epiteliale,
pseudo
ascessi
criptici,
ulcerazioni
superficiali
della
tonaca
mucosa,
talora
anche
della
sottomucosa,
ulcere
sottominate,
mucosa
residua
costituisce
pseudo
polipi
infiammatori,
modificazioni
dellepitelio:
deplezione
mucinica
diminuzione
delle
cellule
caliciformi,
prevalenza
delle
cellule
assorbenti
e
Paneth.
RCU
in
fase
di
risoluzione:
diminuzione
delle
cellule
infiammatorie,
assenza
di
pseudo
ascessi
criptici,
rigenerazione
epiteliale,
aumento
delle
cellule
caliciformi.
RCU
in
fase
di
remissione
colite
quiescente:
assenza
delle
cellule
infiammatorie,
aumento
delle
cellule
di
Paneth,
accorciamento,
ramificazione
e
rarefazione
delle
cripte,
spazio
tra
il
fondo
delle
cripte
e
muscolaris
mucosae,
iperplasia
linfatica,
ispessimento
della
muscolaris
mucosae,
pseudo
polipi
infiammatori.
Clinicamente
si
manifesta
con
unaffezione
remittente
e
recidivante
Diarrea
ematica
con
muco
filante
Dolori
addominali
e
crampi
Complicanza
freqente
e
grave
il
Megacolon
tossico
-
Colite
fulminante.
Si
tratta
di
una
forma
iperacuta
di
RCU,
spesso
si
manifesta
come
esordio
della
malattia
con
dilatazione
del
colon
trasverso
dovuto
a
danno
tossico
della
tonaca
muscolare
e
dei
plessi
nervosi.
Complicanze:
gangrena,
peritonite,
perforazione.
Macro
Dilatazione,
localizzata
particolarmente
nel
colon
trasverso,
con
marcato
assottigliamento
pergamenaceo
della
parete
ed
opacamento
peritoneale,
diffuse
ulcerazioni.
Micro
Marcato
infiltrato
flogistico
granulocitario
transmurale,
estesa
ulcerazione
della
tonaca
mucosa
e
sottomucosa,
assottigliamento
della
tonaca
muscolare,
peritonite
diffusa.
Morbo
di
Crohn
Malattia
infiammatoria
cronica,
denominata
in
origine
ileite
terminale
perch
si
pensava
limitata
allultima
ansa
ileale,
successivamente
enterite
regionale
perch
si
osserv
interessamento
di
pi
segmenti
intestinali
con
interposti
tratti
indenni,
attualmente
morbo
di
Crohn
perch
la
malattia
pu
interessare
ogni
tratto
dellapparato
gastroenterico
compreso
il
colon.
Morbo
di
Crohn
una
malattia
sistemica
e
pu
essere
associata
a
poliartrite
migrante,
spondilite
anchilosante,
uveite,
colangite
sclerosante.
Incidenza:
5-10
su
100.000,
in
aumento.
U.S.A.
U.K.
N.E.
Et:
media
dinsorgenza
20-30
anni,
secondo
picco
60-70.
Sesso:
modesta
prevalenza
nel
sesso
femminile.
Significato
precanceroso:
pazienti
con
Crohn
rischio
di
carcinoma
5
volte
maggiore
rispetto
a
popolazione;
rischio
di
cancerizzazione
inferiore
a
pazienti
con
RCU;
1%
dei
carcinomi
del
colon
retto
insorgono
in
Crohn
o
RCU.
Eziologia:
-
Fattori
genetcii:
Possibili
cromosomi
coinvolti:
braccio
corto
CR
16,
CR
11
e
CR
5.
-
Agenti
Infettivi:
E
stata
proposta
lassociazione
con
alcuni
agenti
infettivi
in
particolare:
Un
Micobatterio
para-tubercolare
(responsabile
di
una
malattia
granulomatosa
intestinale
nei
ruminanti)
potrebbe
avere
un
ruolo
potenziale
in
cross
reazioni
immunologiche
Il
virus
del
morbillo
(i
nati
durante
epidemie
di
morbillo
presentano
una
maggiore
incidenza
di
Crohn
-
rapporto
con
infezione
intrauterina
?-
maggiore
incidenza
nei
vaccinati
?
-
maggiore
incidenza
di
Crohn
da
quando
stato
diffuso
il
vaccino
per
il
morbillo
?)
Mancano
dimostrazioni
dirette
(es.
isolamento
costante
del
batterio
o
presenza
del
genoma
virale)
-
Allergia
alimentare:
Sono
stati
determinati
molti
anticorpi
contro
antigeni
alimentari.
Gli
antigeni
subiscono
tuttavia
una
selezione.
Es.
Elevato
titolo
di
ASCA
(ab
anti
saccaromyces
cerevisiae,
un
lievito);
si
trovano
comunemente
nella
MC
ma
non
nella
CU.
Altri
possibili
fattori
di
patogenesi:
riscontro
di
microelementi
esogeni
nelle
zone
infiltrate
e
nei
granulomi
(titanio,
abrasivi
della
pasta
dentifricia,
etc)
-
Fattori
ambientali
Fumo
(associato
a
rischio
relativo
di
Crohn
x
2
o
x
5)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
141
Contraccettivi orali (mai confermato)
Dieta nellinfanzia ed in et giovanile (studi retrospettivi e scarsamente significativi)
- Fattori immunologici
Lintestino in grado fisiologicamente di autoregolare la risposta immunitaria al costante
contatto con antigeni alimentari, batterici, ecc. Questo non avviene nella MC. Nella MC stato
documentato un pattern di citochine analogo a quello che induce una risposta Th1 (IL 1, 2, 8 e
TNF a elevati, riduzione di IL 10 inibitoria). E probabile che un fattore estrinseco inneschi una
risposta infiammatoria che normalmente autolimitante, nella MC si automantiene determinando
le modificazioni tissutali tipiche della malattia.
- Fattori psicologici
Ruolo dei fattori di stress nelle fasi di riacutizzazione (dati contrastanti)
Macroscopica:
Localizzazione: ileo terminale 40%, ileo terminale e colon 30%, solo colon 30% raro
interessamento duodeno, stomaco, esofago, cavit orale. Tratti interessati ben delimitati rispetto
ad aree sane. Tratti interessati separati da aree indenni: lesioni a salto . Sierosa opacata,
grigiastra, granulare, tessuto adiposo del mesentere ispessito, duro, parete intestinale ispessita,
consistenza gommosa, lume intestinale ristretto specie nellileo, ulcerazioni della mucosa
inizialmente di tipo aftoso, poi lineari longitudinali, serpiginose, la mucosa separata da ulcere
serpiginose aspetto ad acciottolato, successivamente ulcere fissurali sottili, profonde, a tutto
spessore con aderenze peritoneali e formazione di fistole con visceri, cute perineo, rare
perforazioni libere e peritonite.
Microscopica:
aumento della quota linfoplasmacellulare del corion, infiltrato granulocitario della lamina
propria, granulociti in posizione intra epiteliale con formazione di pseudo ascessi criptici ed
ulcerazioni superficiali aftoidi della tonaca mucosa, poi infiammazione transmurale con ulcere
fissurali e fistole.
Granulomi gigantocellulari non caseificanti, di tipo sarcoidosico, presenti nel 50% dei casi,
lassenza non esclude la diagnosi di Crohn, situati in tutto il tratto gastroenterico anche a distanza
dalla localizzazione della malattia.
Alterazioni epiteliali: atrofia della mucosa, ileo appiattimento dei villi, colon rarefazione e
ramificazione delle cripte; metaplasia pilorica, metaplasia a cellule di Paneth. Aggregati linfoidi
nella parete intestinale . Muscolaris mucosae ispessita e duplicata. Fibrosi delle tonache
muscolare, sottomucosa, mucosa. Iperplasia delle cellule nervose gangliari.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
142
POLIPI
E
POLIPOSI
I
polipi
del
colon
sono
neoformazioni
che
originano
dalla
mucosa
del
grosso
intestino
o
colon
e
crescono
sviluppandosi
all
interno
del
lume.
E
una
patologia
piuttosto
frequente
soprattutto
dopo
i
60
anni
quando
sono
presenti
uno
o
pi
polipi
nel
40%
della
popolazione
e
possono
comparire
in
ogni
individuo,
anche
se
alcuni
fattori
di
rischio
non
modificabili
aumentano
la
probabilit,
in
particolare:
*
l
et
(dopo
in
50
anni)
*
una
diagnosi
precedente
di
polipi
al
colon
*
la
presenza
di
polipi
in
familiari
*
la
presenza
di
cancro
al
colon
in
familiari
*
una
diagnosi
di
cancro
dell
utero
o
dell
ovaio
prima
dei
50
anni
Inoltre
sono
noti
fattori
MODIFICABILI
ed
in
particolare
*
un
alimentazione
ricca
di
grassi
*
fumo
*
alcolici
*
scarsa
attivit
fisica
*
sovrappeso
o
obesit
I
polipi
vengono
classificati
in
base
al
loro
aspetto
macroscopico
in:
Peduncolati
(con
un
proprio
asse
di
sostegno,
simili
a
piccoli
funghi)
Sessili
(senza
un
asse
di
sostegno,
di
forma
piatta
o
rilevata
-
senza
peduncolo)
Unaltra
classificazione
in
base
all
aspetto
istologico
(pi
importante):
Benigni
(a
loro
volta
suddivisi
in
polipi
iperplastici
o
infiammatori
,
adenomatosi
tubulari,
villosi
o
misti)
Maligni
o
adenocarcinomi.
Le
dimensioni
possono
variare
da
pochi
millimetri
ad
alcuni
centimetri
e
la
probabilit
di
identificarne
tanto
maggiore
quanto
pi
ci
si
avvicina
agli
ultimi
tratti
del
colon
ed
al
retto.
La
distinzione
istologica
dei
polipi
benigni
importante
perch
permette
di
prevedere
la
possibilit
di
degenerazione
maligna
ovvero
di
trasformazione
in
cancro
che
pu
essere
vicina
allo
zero
o
molto
alta.
La
maggior
parte
dei
polipi
sono
completamente
asintomatici
e
vengono
identificati
in
fase
preclinica
mediante
accertamenti
specifici,
raramente
possono
presentarsi
con
sanguinamento
rettale
evidente
o
occulto
e
irregolarit
del
transito
intestinale.
CLASSIFICAZIONE
POLIPI
NON
NEOPLASTICI
Polipi
iperplastici
by Darkphemt - www.accentosullad.com - Vietata la vendita!
143
Polipi amartomatosi (giovanili e sdr. Peutz-Jeghers)
Polipi
infiammatori
POLIPI
NEOPLASTICI:
Adenomi:
tubulari,
villosi,
tubulo-villosi
POLIPI
NON
NEOPLASTICI
Sono
polipi
benigni
non
hanno
tendenza
alla
cancerizzazione.
Rappresentano
di
solito
un
reperto
occasionale
in
corso
di
esame
endoscopico.
Sono
di
piccole
dimensioni
e
raramente
sanguinano
POLIPI
NEOPLASTICI
Rappresentati
dagli
adenomi
che
sono
considerati
precursori
del
cancro
colo-rettale
(sequenza
adenoma-carcinoma).
La
variet
tubulare
molto
pi
comune
rispetto
alle
forme
villose
e
tubulo-
villose.
TUBULARI
Sono
piccoli
(1-1.5cm),
peduncolati
con
asse
connettivale
vascolarizzato
rivestito
da
mucosa
normale
VILLOSI
Sono
pi
voluminosi
(>2cm)
sessili
con
una
porzione
centrale
pi
prominente.
Superficie
irregolare,
consistenza
soffice,
friabile
e
colorito
rosso-grigiastro
TUBULO-VILLOSI
Sono
polipi
adenomatosi
con
caratteristiche
comuni
sia
ai
tubulari
che
ai
villosi.
Un
polipo
viene
definito
maligno
quando
oltrepassa
la
muscolaris
mucosae
ed
infiltra
la
sottomucosa
(T1).
Il
TIS
(tumore
in
situ)
non
considerato
un
polipo
maligno.
I
polipi
di
piccole
dimensioni
vengono
asportati
endoscopicamente
ed
inviati
ad
esame
istologico
per
valutare
1)
il
grado
istologico;
2)
linvasione
angiolinfatica
3)
i
margini
di
sezione
by Darkphemt - www.accentosullad.com - Vietata la vendita!
144
Clinicamente
i
polipi
neoplastici
possono
manifestarsi
con:
Emissione
di
sangue
Mucorrea
Diarrea
acquosa
Tenesmo
rettale
Dolore
addominale
La
diagnosi
si
pone
quasi
sempre
in
soggetti
asintomatici
che,
per
la
presenza
di
uno
o
pi
dei
fattori
di
rischio
eseguono
esami
strumentali
ed
in
particolare
LA
COLONSCOPIA
:
esame
di
scelta
che
permette
di
esaminare
tutto
il
colon,
identificare
ed
asportare
i
polipi
ed
eseguire
biopsie
in
corrispondenza
di
neoformazioni
non
asportabili
endoscopicamente
LA
SIGMOIDOSCOPIA
che,
a
differenza
della
colonscopia
esamina
solo
il
tratto
distale
del
colon
ed
quindi
un
esame
incompleto
Il
CLISMA
OPACO
che
permette
di
identificare
eventuali
polipi
ma
non
di
asportarli
o
eseguire
biopsie
La
TC
e
la
COLONSCOPIA
VIRTUALE
che
presenta
gli
stessi
limiti
del
clisma
opaco.
La
diagnosi
di
polipo
viene
seguita
dalla
sua
asportazione
endoscopica
o
polipectomia
che
la
terapia
definitiva
in
tutti
i
casi
di
polipi
benigni
ed
in
alcuni
casi
di
polipi
maligni
o
cancri
localizzati.
In
presenza
di
un
polipo
benigno
non
asportabile
endoscopicamente
per
la
forma,
la
sede,
le
dimensioni
o
altri
fattori
limitanti
ed
in
caso
di
polipo
maligno
non
localizzato,
alla
diagnosi
in
genere
segue
l
asportazione
per
via
chirurgica
del
polipo
che
pu
avvenire
per
diverse
vie
e
con
varie
tecniche.
Dalle dispense di Mingazzini su POLIPI e POLIPOSI
by Darkphemt - www.accentosullad.com - Vietata la vendita!
145
by Darkphemt - www.accentosullad.com - Vietata la vendita!
146
by Darkphemt - www.accentosullad.com - Vietata la vendita!
147
by Darkphemt - www.accentosullad.com - Vietata la vendita!
148
by Darkphemt - www.accentosullad.com - Vietata la vendita!
149
CARCINOMA COLON RETTO
Paesi ad alta incidenza: USA - Canada - Europa - Australia
USA 44/100.000
Europa 35/100.000
Causa il 15% di decessi per neoplasie
Paesi a bassa incidenza: Asia Africa - Sud America - Giappone
Asia 3/100.000
Africa 5/100.000
Nella popolazione giapponese lincidenza del carcinoma del colon retto risulta aumentata e simile
a quella della popolazione statunitense.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
150
La
classificazione
WHO
(2000)
distingue
i
seguenti
istotipi:
Adenocarcinoma,
costituito
da
strutture
ghiandolari
di
variabili
dimensioni
e
configurazione;
Adenocarcinoma
mucoide
(o
mucinoso),
caratterizzato
dalla
presenza
di
abbondante
muco
extracellulare,
che
costituisce
>50%
del
volume
tumorale;
Carcinoma
a
cellule
con
castone
(signet-ring
cell
carcinoma),
costituito
per
>50%
da
cellule
con
castone,
contraddistinte
da
un
voluminoso
vacuolo
intracitoplasmatico
di
muco
che
disloca
alla
periferia
il
nucleo;
Carcinoma
midollare,
prevalentemente
costituito
da
lamine
e
trabecole
solide
di
cellule
in
genere
regolari
e
con
modeste
atipie
nucleari
e
caratterizzato
dalla
presenza
di
numerosi
linfociti
intraepiteliali;
Carcinoma
indifferenziato,
privo
di
aspetti
morfologici
di
differenziazione
epiteliale;
Carcinoma
a
piccole
cellule,
con
caratteristiche
morfologiche
e
biologiche
simili
a
quelle
del
carcinoma
a
piccole
cellule
polmonare;
Carcinoma
adenosquamoso
Carcinoma
squamoso
Di
questi
si
hanno
in
ordine
di
frequenza:
Adenocarcinomi
:
oltre
l'85%
dei
casi
Adenocarcinomi
mucoidi
:
10%
Altri
istotipi
:
meno
del
5%.
I
carcinomi
squamosi
ed
adenosquamosi
sono
molto
rari.
I
tumori
con
una
componente
mucoide
<50%
sono
classificati
come
adenocarcinomi.
I
carcinomi
a
cellule
con
castone
e
a
piccole
cellule
sono
associati
ad
una
prognosi
peggiore,
mentre
il
carcinoma
midollare
comporta
una
prognosi
favorevole.
La
diffusione
del
carcinoma
colon
rettale
pu
avvenire
in
diversi
modi:
Locale
con
infiltrazione
dei
diversi
strati
della
parete
Per
contiguit
tessuto
adiposo
pericolico
o
perirettale
e
degli
organi
e
strutture
adiacenti
Impianto
in
cavit
peritoneale
con
metastasi
ovariche
Via
linfatica
ai
linfonodi
peri-
e
paracolici
Via
ematogena
a
fegato
e
a
polmoni
(soprattutto
per
le
neoplasie
del
retto)
Il
carcinoma
si
pu
localizzare
in
diverse
sedi:
cieco-colon
ascendente
25%
*
colon
discendente-
sigma
prossimale
25%
by Darkphemt - www.accentosullad.com - Vietata la vendita!
151
retto- sigma distale 25% *
altre sedi 25%
Macroscopicamente
si
pu
presentare
in
diverse
forme.
1. Forma
vegetante
prevale
nel
colon
prossimale
2. Forma
vegetante
-
ulcerata
prevale
nel
colon
prossimale
3. Forma
infiltrante
-
anulare
prevale
nel
colon
discendente
retto
Microscopicamente
la
composizione
varia
in
base
al
tipo
di
carcinoma:
Carcinoma
in
situ
UICC:
Tis
include
il
carcinoma
intraepiteliale,
cellule
neoplasiche
confinate
entro
la
membrana
basale
e
il
carcinoma
intramucoso,
cellule
neoplastiche
entro
la
lamina
propria
senza
estensione
attraverso
la
muscolaris
mucosae
nella
tonaca
sottomucosa.
Entrambe
le
lesioni
non
hanno
rischio
di
sviluppare
metastasi.
I
termini
displasia
di
alto
grado
e
carcinoma
intramucoso,
a
nostro
avviso,
sono
pi
appropriati
rispetto
a
carcinoma
in
situ.
Adenocarcinoma
Viene
definito
quando
si
ha
invasione
della
tonaca
sottomucosa
attrverso
la
muscolaris
mucosae.
Esistono
diverse
varianti
istologiche:
Adenocarcinoma
mucinoso
viene
definito
quando
pi
del
50%
della
lesione
composta
da
muco.
risulta
associato
ad
alta
frequenza
di
instabilit
dei
microsatelliti.
Carcinoma
con
cellule
ad
anello
con
castone
viene
definito
quando
pi
del
50%
delle
cellule
presentano
mucina
intracitoplasmatica.
Carcinoma
adenosquamoso
presenta
aspetti
sia
di
carcinoma
squamoso
che
di
adenocarcinoma.
Carcinoma
midollare
rara
variante
caratterizzata
da
cordoni
di
cellule
neoplastiche
con
nuclei
vescicolosi,
prominenti
nucleoli,
e
abbondante
citoplasma,
marcata
infiltrazione
intraepiteliale
di
linfociti
Carcinoma
indifferenziato
presenta
aspetti
istologici
variabili,associato
a
MSI-H.
TNM
CLASSIFICAZIONE
UICC
2002
T
-
tumore
primitivo
Tis
carcinoma
intraepiteliale
o
infiltrante
la
lamina
propria
T1
infiltra
la
sottomucosa
T2
infiltra
la
muscolare
propria
T3
infiltra
la
sottosierosa
o
il
tessuto
perirettale
non
peritonealizzato
T4
infiltra
il
peritoneo
viscerale
o
organi
e
strutture
adiacenti.
N
-
linfonodi
regionali
N0
nessuna
metastasi
linfonodale
N1
metastasi
in
1
o
3
linfonodi
regionali
N2
metastasi
in
4
o
pi
linfonodi
regionali
M
-
metastasi
a
distanza
M0
nessuna
metastasi
M1
metastasi
a
distanza
TNM
CLASSIFICAZIONE
UICC
2002
0
Tis
N0
M0
I
T1,
T2
N0
M0
II
A
T3*
N0*
M0
II
B
T4*
N0*
M0
III
A
T1,
T2
N1*
M0
III
B
T3,
T4
N1*
M0
III
C
Any
T
N2*
M0
IV
Any
T
Any
N
M1*
STADIO
Hereditary
Nonpolyposis
Colorectal
Cancer
Sindrome
di
Lynch
HNPCC:
sindrome
autosomica
dominante
caratterizzata
dallo
sviluppo
di
carcinoma
del
colon
retto
non
associata
alla
presenza
di
poliposi;
si
possono
manifestare
anche
tumori
dellendometrio,
dello
stomaco,
del
piccolo
intestino,
dellovaio,
delluretere
e
della
pelvi
renale.
Si
distinguono
due
forme:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
152
Lynch I caratterizzata dalla presenza di tumori del colon (70-85%)
Macroscopica
Sede: predilezione per il colon destro 60% , cieco, ascendente, trasverso. Crescita:
vegetante, raramente di tipo infiltrativo. Tumori sincroni o metacroni nel 35%
Microscopica
Adenocarcinoma mucinoso a localizzazione prossimale
Adenocarcinoma scarsamente differenziato
Adenomi in HNPCC associati al cancro prevalentemente di tipo villoso con displasia di
alto grado
Et: media 45 anni
Lynch II caratterizzata dalla presenza di tumori dellendometrio (50%), stomaco, piccolo
intestino, ovaio, vie epato-biliari, uretere, pelvi renale.
CRITERI DIAGNOSTICI ( Criteri di Amsterdam II 1999 )
Devono esserci almeno tre parenti con tumori associati a HNPCC
Un paziente deve essere parente di primo grado degli altri due
Almeno due successive generazioni devono essere interssate
Almeno un paziente deve sviluppare un tumore prima di 50 anni
La poliposi adenomatosa familiare deve essere esclusa nei casi di carcinoma colon
rettale
Il tumore deve essere verificato istologicamente
Caratteristiche geniche
La dimostrazione di instabilita dei microsatelliti risulta un importante biomarker per il cancro in
HNPCC. HNPCC e associata a mutazioni di cinque geni, DNA mismatch, con funzione di riparare
gli errori in corso di replicazione del DNA , denominati: MSH2, MLH1, PMS1, PMS2, MSH6.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
153
PERITONEO
-
Idrope
Ascite
raccolta
in
peritoneo
di
liquido
con
caratteri
di
trasudato,
di
colore
giallo-
citrino,
trasparente
e
peso
specifico
<
1010.
Sono
presenti
meno
di
3
g
di
protine
per
100
ml.
La
fibrina
assente.
Il
versamento
pu
raggiungere
anche
grosse
entit
(diversi
litri)
con
conseguente
addome
globoso
con
svasamento
ai
lati,
cute
distesa
con
smagliature,
cicatrice
ombelicale
estroflessa
e
diagramma
sollevato.
Laumento
della
pressione
endoaddominale
causa
compressione
della
vena
cava
inferiore
e
quindi
ostacolo
al
flusso;
si
viene
cos
a
formare
un
ciroclo
collaterale
tipo
CAVA-CAVA
visibile
su
entrambi
i
lati
delladdome.
La
sierosa
inizialmente
lucente,
ma
col
passare
del
tempo
assume
aspetto
biancastro
lattescente.
La
causa
pi
frequente
di
idrope
ascite
la
CIRROSI
epatica.
I
principali
meccanismi
patogenetici
alla
base
delidrope
sono:
Aumento
pressione
nel
circolo
portale
Riduzione
pressione
oncotica
del
plasma
Iperaldosteronismo
secondario
con
ritenzione
di
sodio
Aumentata
trasudazione
di
linfa
dai
linfatici
della
capsula
epatica
-
Emoperitoneo
versamento
di
sangue
nella
cavit
peritoneale.
E
causato
frequentemente
da
gravidanza
tubarica,
rottura
della
milza,
rottura
di
aneurisma
dellaorta
addominale.
In
seguito
ad
un
empoperitoneo
di
lieve
entit
si
potr
avere
il
completo
riassorbimento
oppure
una
peritonite
irritativa
asettica
con
formazione
di
aderenze
fino
alla
costituzione
di
un
guscio
fibroso.
Il
sangue
tende
a
raccogliersi
nelle
zone
declivi
per
gravit,
soprattutto
nello
scavo
pleurico,
dove
si
possono
formare
incapsulamenti
di
emoperitoneo.
-
Peritoniti
possono
essere
dovute
sia
allazione
di
germi
patogeni,
sia
allazione
di
agenti
irritanti.
1)
SETTICHE:
causata
soprattutto
da
Escherichia
coli,
stafilococco
aureo,
streptococchi,
clostridium
perfringens,
mycobacterium
tubercolosis,
e
altri.
Limpianto
dei
batteri
pu
avvenire
attraversi
una
ferita
penetrante,
per
contiguit
o
per
via
linfatica
da
una
flogosi
limitrofa,
per
via
ematogena
(raramente).
Se
la
peritonite
avviene
in
assenza
di
causa
dimostrata
si
tratta
di
PERITONITE
PRIMITIVA
o
SPONTANEA.
2)
ASETTICHE:
tra
gli
agenti
irritanti
che,
raccogliendosi
nel
cavo
peritoneale,
possono
dare
luogo
a
peritonite
asettica
ci
sono
il
SANGUE,
la
BILE
(coleperitoneo),
ENZIMI
PANCREATICI
(in
corso
di
pancreatite
acuta
emorragica),
MECONIO
(per
rottura
delle
anse),
TESSUTI
TUMORALI,
materiali
dimenticati
accidentalmente
in
cavit
addominale
dopo
intervento
chirurgico.
Le
peritoniti
sono
suddivise
in
acute
e
croniche
e,
in
base
allesensione,
in
circoscritte
e
diffuse:
ACUTE
DIFFUSE
esistono
diversi
tipi
in
base
alla
causa,
alla
virulenza
di
germi,
alla
risposta
alla
azione
di
sostanze
irritanti:
-
Sierofibrinosa:
anse
intestinali
meteoriche,
sierosa
arrossata
per
iperemia
e
emorragie
puntiformi
e
con
aspetto
a
vetro
smerigliato.
Lessudato
di
tipo
sieroso
e
fibrinoso
e
aumenta
progressivamente.
La
fibrina
ha
aspetto
grigiastro,
ascitto,
facilmente
rimovibile.
-
Purulenta:
la
componente
liquida
assume
un
aspetto
cremoso
e
le
pseudomembrane
fibrinose
assumono
colorito
giallastro.
-
Gangrenosa:
il
liquido
brunastro
e
torbido
e
vi
si
sviluppa
gas
fetido.
-
Emorragica:
nellessudato
presente
una
grande
quantit
di
sangue
e
una
componente
siero-fibrinosa
-
Stercoracea:
in
caso
di
rottura
del
colon
lessudato
commisto
di
feci
ACUTE
CIRCOSCRITTE
si
ha
quando
il
fenomeno
circoscritto
dalla
presenza
di
particolari
situazioni
anatomiche
(rapporti
dei
visceri
e
dei
relativi
mesi)
che
vanno
a
formare
delle
logge
o
recessi
dove
si
raccoglie
lessudato.
-
Logge
sottofreniche:
dette
ance
ascessi
sub
frenici.
Il
rivestimento
delle
logge
infiammato
e
ricoperto
da
uno
spesso
strato
di
fibrina
commista
a
pus.
Il
liquido
fortemente
torbido
o
rappresentato
direttamente
da
psu
giallo
cremoso.
Pu
essere
presente
anche
gas.
-
Scavo
pleurico:
lessudato
ricchissimo
di
fibrina
e
pu
causare
la
formazione
di
aderenze
fra
organi
pelvici,
anse
intestinali
contigue
e
grande
omento.
La
complicanza
pi
pericolosa
delle
peritoniti
acute
lILEO
PARALITICO
che
solitamente
insorge
3
o
4
giorni
dopo
linizio
della
flogosi.
CRONICHE
si
pu
sviluppare
in
seguito
a
peritoniti
acute
oppure
indipendentemente
da
esse.
Solitamente
dovuta
a
infezione
da
TBC.
Forma
cronica
di
infiammazione
del
peritoneo
che
ha
quali
sintomi:
disturbi
dispeptici,
diarrea
alternata
a
stipsi,
dolori
cupi
by Darkphemt - www.accentosullad.com - Vietata la vendita!
154
e
vaghi,
talvolta
crampi,
fenomeni
di
stenosi
intestinale
con
rigurgiti,
meteorismo,
dimagramento,
febbricola.
Le
peritoniti
croniche
sono
consecutive
ad
ascessi
peritonitici
acuti;
danno
luogo
spesso
alla
formazione
di
aderenze
fibrose.
I
processi
cronici
determinano
talvolta
essudazione
con
presenza
di
liquido
(peritoniti
essudative,
di
solito
tubercolari).
La
peritonite
uremica,
in
cui
si
forma
accumulo
di
sostanze
azotate,
pu
comparire
come
complicanza
della
nefrite
cronica.
Altre
forme
essudative
sono
di
natura
reumatica:
coesistono
facoltativamente
in
questi
casi
pleuriti
e
pericarditi
essudative
(il
quadro
sintomatologico
definito
polisierosite).
Molto
utili
sono
gli
esami
collaterali
(radiografia,
laparoscopia,
indagini
ematologiche
per
accertamento
della
natura).
necessaria
una
dieta
leggera
e
nutriente,
con
consistenti
apporti
vitaminici.
Tumori
Tumori
primitivi
molto
rari.
Sono
rappresentati
dai
MESOTELIOMI
e
mostrano
caratteristiche
morfologiche
simili
ai
mesoteliomi
pleurici.
Una
forma
particolare
nota
come
IPERPLASIA
PAPILLARE
DELLA
SIEROSA
PERITONEALE
in
cui,
come
dice
il
nome,
c
la
presenza
di
numerose
papille
formate
da
un
esile
asse
connettivale
rivestito
da
pochi
strati
di
cellule
cubiche
o
appiattite.
Tumori
secondari
sono
molto
pi
frequenti
dei
primitivi.
Originano
per
lo
pi
dallo
stomaco,
dal
colon,
dalla
colecisti,
dalle
ovaie
e
dal
pancreas.
Il
peritoneo
pu
essere
interessato
per
INFILTRAZIONE
DIRETTA,
per
VIA
LINFATICA
o
per
IMPIANTO
di
cellule
tumorali
cadute
liberamente
in
cavit.
Microscopicamente
si
notano
caratteristiche
molto
differenti,
che
vanno
da
una
diffusione
miliariforme
(tipo
TBC)
a
nodulazioni
di
maggior
rilievo,
con
frequenti
infiltrazioni
a
placca
e
a
colata.
In
caso
di
carcinomi
scirrosi
infiltranti
il
mesentere
pu
apparire
spiccatamente
retratto
e
le
anse
intestinali
risultano
fissate
alla
parete
superiore
delladdome.
In
caso
di
carcinoma
gelatinoso
si
pu
realizzare
la
condizione
detta
PSEUDOMIXOMA
del
peritoneo:
la
cavit
peritoneale
contiene
ammassi
di
materiale
gelatinoso.
Esistono
una
forma
benigna
(rottura
di
mucocele
dellappendice)
e
maligna
(pi
frequente,
da
adenocarcinoma
mucosecernente
ben
differenziato
dellovaia
o
dellappendice).
Solitamente
la
carcinomatosi
metastatica
del
peritoneo
si
complica
con
peritonite
neoplastica
a
carattere
quasi
sempre
emorragico.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
155
SISTEMA
EMATOPOIETICO
ANEMIE
Lanemia
una
condizione
morbosa
sostenuta
da
diminuzione
del
valore
ematocrito
per
riduzione
del
contenuto
di
emogobina
(Hb)
o
del
numero
dei
globuli
rossi
(GR)
o
di
entrambi
nellunit
di
volume
di
sangue,
con
conseguente
minore
ossigenazione
dei
tessuti.
Sebbene
esistano
molti
diversi
tipi
di
anemie,
le
cause
sono
riconducibili
essenzialmente
a
tre
fenomeni:
Eccessiva
perdita
di
sangue
(emorragia)
Distruzione
intravascolare
di
GR
(emolisi)
Incapacit
da
parte
delleritropoiesi
di
reintegrare
la
quota
dei
GR
distrutti
ANEMIA
ACUTA
dovute
soprattutto
ad
emorragia
improvvisa,
con
diminuzione
del
voume
ematico
circolante.
Il
quadro
clinico
dominato
dallo
SHOCK
IPOVOLEMICO.
Tutto
lorganismo
mostra
uno
stato
di
forte
anemizzazione
che,
nel
cadavere,
si
esprime
con
la
ASSENZA
totale
o
la
RIDUZIONE
delle
macchie
ipostatiche.
ANEMIA
CRONICA
in
questo
caso
oltre
allo
stato
di
deplezione
ematica
sono
evidenti
anche
le
sofferenze
morfologiche
dei
tessuti
indotte
dalipossia
(++
a
carico
di
miocardio,
fegato,
rene,
SNC),
che
si
manifestano
per
lo
pi
sottoforma
di
STEATOSI.
CLASSIFICAZIONE
Esistono
diverse
classificazioni:
MORFOLOGICA
basata
sullaspetto
dei
globuli
rossi
nello
stricio
di
sangue:
-
Normocitiche
-
Macrocitiche
-
Microcitiche
in
base
al
volume
corpuscolare
medio
ed
al
contenuto
di
Hb.
Non
una
classificazione
utile
per
capire
leziologia
e
quindi
stabilire
una
prognosi
e
una
terapia.
FISIOPATOLOGICA
si
basa
sulle
cause
delle
anemie.
E
una
classificazione
complessa
costantemente
modificata
e
aggiornata.
-
Anemie
causate
prevalentemente
da
aumentata
distruzione
o
da
perdita
di
GR:
1)
Da
difetti
intrinseci
dei
GR
=
alterazione
membrana,
deficit
enzimatici,
modificazioni
ereditarie
dellHb.
2)
Da
difetti
estrinseci
dei
GR
=
mediate
da
anticorpi,
traumi
meccanici,
agenti
chimici,
infezioni,
iperattivit
del
sistema
reticolo-istiocitario,
emorragia
acuta.
-
Anemie
causate
prevalentemente
da
diminuita
produzione
di
eritrociti
=
disturbi
della
proliferazione
delle
cellule
emopoietiche
pluripotenti,
disturbi
di
proliferazione
dei
precursori
della
serie
eritroide,
disturbi
di
sintesi
del
DNA,
disturbi
della
sintesi
di
Hb,
idiopatiche.
ANEMIE
EMOLITICHE
Sono
anemie
in
cui
c
una
abbreviazione
del
ciclo
vitale
degli
eritrociti
sia
per
difetto
estrinseco
che
per
difetto
intrinseco.
Se
la
distruzione
avviene
in
maniera
improvvisa
e
cospicua
lAPTOGLOBINA
(che
lega
Hb
in
condizioni
normale)
viene
a
trovarsi
in
quantit
insufficiente
rispetto
al
bisogno
(Hb
liberata
in
eccesso
dalla
distruzione
dei
GR).
Leccesso
di
Hb
libera
viene
filtrata
atraverso
i
reni
con
EMOGLOBINURIA
ed
EMOSIDERINURIA.
Se
la
distruzione
lenta
e
cronica,
lHb
liberata
dalle
emazie
distrutte
viene
metabolizzata
a
livello
delle
cellule
del
SRE
nel
distretto
splenico.
Qui
avvengono:
liberazione
del
ferro,
che
si
lega
alla
transferrina
e
portato
in
parte
al
midollo
osseo
per
la
sintesi
di
nuova
Hb
e
in
parte
accumulata
come
emosiderina
nel
fegato;
degradazione
della
globina;
rottura
dellanello
porfirinico
delleme
con
formazione
dei
pigmenti
biliari
(tra
cui
il
pi
importante
la
BILIRUBINA).
Ne
consegue
ITTERO
PREEPATICO.
Il
midollo
osseo
stimolato
dal
cntintuo
insulto
interno
dovuto
allemolisi
va
incontro
a
IPERPLASIA
con
conseguente
ERITROPOIESI
INEFFICACE.
-
SFEROCITOSI
EREDITARIA
malattia
ereditaria
autosomica
dominante,
caratterizzata
da
prematura
rottura
da
parte
della
milza,
di
eritrociti
anormali.
Si
manifesta
nelladolescenza
e
nei
giovani
adulti.
La
malattia
si
caratterizza
per
una
particolare
foma
degli
eritrociti:
accanto
a
GR
normali
(disco
biconcavo)
sono
presenti
GR
anormali,
pi
piccoli,
PERFETTAMENTE
SFERICI,
aumentati
di
spessore,
privi
di
zona
chiara
centrale
ed
intensamente
colorati.
Questi
SFEROCITI
risultano
avere
una
RIDOTTA
CAPACITA
DI
DEFORMARSI
ed
hanno
una
diminuita
resistenza
alle
soluzioni
saline
ipotonoche.
Gli
sferociti
non
passano
attraverso
i
cordoni
del
Billroth
e
vi
si
bloccano,
ostacolando
il
passaggio
dei
GR
normali
nei
sinusoidi
splenici.
I
GR
sequestrati
vengono
poi
distrutti.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
156
La
milza
nella
sferocitosi
appare
INGRANDITA
con
peso
compreso
tra
500
e
1500g.
I
cordoni
della
polpa
appaiono
estremamente
congesti
e
i
sinusoidi
sono
dilatati.
I
macrofaci
splenici
sono
iperplastici
e
contengono
emosiderina.
Il
midollo
appare
ipercellulare
con
spiccata
iperplasia
eritroblastica.
Nel
sangue
periferico
si
riscontrano
molti
reticolociti
(GR
giovani),
segno
della
attivazione
del
midollo.
In
alcuni
casi
il
midollo
pu
andare
incontro
anche
ad
aplasia.
Laumento
di
bilirubinemia
indiretta
causa
ITTERO
e
COLELITIASI.
Clinicamente
la
malattia
caratterizzata
da
anemia
,
ittero
e
splenomegalia.
La
terapia
consiste
nella
splenectomia.
-
Ellittocitosi
detta
anche
malattia
di
Dresbach.
unanomalia
ereditaria
autosomica
dominante
caratterizzata
dalla
presenza
in
circolo
di
GR
di
forma
ELLITTICA
(ellittociti)
superiore
al
15%.
La
deformazione
ellittica
si
nota
soprattutto
A
FRESCO
rispetto
agli
strisci
colorati.
Gli
ellittociti
hanno
forma
biconcava
con
volume
globulare
medio
e
contenuto
di
Hb
ridotta,
ma
la
concentrazione
di
Hb
media
in
ogni
singolo
GR
normale.
Clinicamente
si
manifesta
come
una
anemia
cronica.
Lanemia
aumentata
di
consistenza
e
istologicamente
si
nota
un
ingorgo
dei
cordoni
da
parte
delle
emazie.
-
Drepanocitosi
(anemia
a
cellule
FALCIFORMI)
caratterizzata
dalla
presenza
di
una
Hb
strutturalmente
anomale
(Hb
S).
Questa
alterazione
si
comporta
come
un
carattere
ereditario
dominante
che
in
condizione
eterozigote
causa
solo
anomalia
senza
malattia
conclamata,
mentre
in
forma
omozigote
HB
S
presenta
al
70-100%
e
si
sviluppa
la
malattia.
LHb
S
in
ambiente
a
BASSA
TENSIONE
DI
OSSIGENO
polimerizza
in
filamenti
che
vanno
a
formare
entit
FALCIFORMI
e
BIRIFRANGENTI
dette
TACTOIDI.
Quando
questo
processo
avviene
allinterno
del
GR
lo
stroma
e
la
membrana
si
deformano
e
lemazia
assume
laspetto
a
falce
con
corpo
rigido
ed
estremit
appuntite.
La
deformazione
REVERSIBILE,
se
la
tensione
dellossigeno
viene
riportata
alla
normalit.
La
falcemizzazione
si
verifica
spesso
nei
distetti
venosi
o
di
ristagno
ematico
(es.
circoli
splenici)
in
cui
c
bassa
pressione
di
O2.
Quando
il
numero
delle
celleli
falciforme
cospicuo,
si
manifestano
disturbi
alla
progressione
del
circolo
(con
danno
ischemico)
e
sequestro
splenico
di
GR
normali
e
emolisi.
La
milza
inizialmente
ingrandita
con
congestione
marcata
dei
seni.
Col
progredire
della
malattia
si
creano
ingorghi
permanenti
a
cui
conseguono
lesioni
trofiche
e
necrosi
delle
strutture
spleniche
con
INFARCIMENTI
EMORRAGICI.
Il
tessuto
danneggiato
sostituito
da
tessuto
di
granulazione
che
evolve
in
fibrosi
contententi
accumuli
di
emosiderina.
In
questo
stadio,
a
seguito
della
sclerosi,
la
milza
si
riduce
di
volume.
A
livello
di
RENE
ed
ENCEFALO
si
hanno
lesioni
ischemiche
ed
emorragiche.
Possono
essere
presenti
lesioni
trofiche
agli
arti
inferiori,
localizzate
per
lo
pi
a
livello
dei
malleoli.
A
carico
di
scheletro
e
articolazioni
possono
essere
presenti
necrosi.
-
Talassemie
sono
dovute
ad
anomalie
QUANTITATIVE
della
sintesi
di
catena
emoglobinica.
In
queste
sindromi
c
larresto
di
produzione
di
uno
dei
due
tipi
di
coppie
di
catene
polipeptidi
che
omologhe
che
partecipano
alla
formazione
della
globina.
Le
Hb
presenti
nella
vita
post-fetale
sono
Hb
A
(22)
e
Hb
A2
(22).
Le
talassemie
insorgono
per
mancanza
di
catene
,
e
:
Talassemia
dovuta
ad
un
gene
abnorme
che
si
trasmette
come
carattere
autosomico
dominante.
In
condizione
eterozigote
da
luogo
alla
TALASSEMIA
MINOR,
mentre
in
condizione
omozigote
da
luogo
a
talassemia
MAJOR.
La
forma
MAJOR
compare
precocemente
(dopo
seconda
o
terza
infanzia)
e
ha
decorso
grave.
Le
alterazioni
eritrocita
rie
possono
avere
caratteristiche
molto
eterogenee
(POICHILOCITOSI).
Il
volume
medio
diminuito
(anemia
microcitica
ed
ipocromica).
La
macrocitosi
comporta
riduzione
anche
dello
spessore
e
i
GR
appaiono
SOTTILISSIMI
(leptocitosi).
possibile
trovare
spesso
GR
piccolissimo
detti
SCHISTOCITI
derivati
dalla
frammentazione
di
quelli
normali.
Caratteristiche
sono
le
EMAZIE
A
BERSAGLIO
che
mostrano
centralmente
un
addensamento
di
Hb.
Frequente
la
presenza
in
circolo
di
ERITROBLASTI.
La
milza
appare
notevolmente
aumentata
di
dimensioni
(forte
splenomegalia),
con
capsula
ispessita,
consistenza
soda;
al
taglio
la
polpa
rossa
abbondante,
carnosa,
di
colorito
rosso-vinoso;
i
follicoli
linfatici
vanno
incontro
ad
atrofia;
i
cordoni
del
Billroth
tendono
ad
assottigliarsi
nelle
fasi
avanzate
e
vanno
incontro
a
fibroadenia.
Il
fegato
aumentato
di
volume
per
cospicua
emosiderosi,
associata
a
steatosi
centro
lobulare.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
157
Il midollo osseo estremamente IPERPLASTICO con eritropoiesi inefficace e induce
alterazioni scheletriche secondarie: apposizione di periostio che produce trabecole neo
formate orientate perpendicolarmente sulla superficie dellosso (nel cranio causa il
cranio a spazzola visibile radiologicamente).
Il cuore ingrandito, ipertrofico, sfiancato e in preda a degenerazione grassa.
- Decifit di Glucosio-6-fosfato-deidrogenasi dovuta al deficit congenito dellenzima G6DP e
la malattia resta silente fino a quando le emazie non sono sottoposte a particolari stimoli, come
FARMACI o TOSSINE oppure a particolari sostanza derivate dalle fave (FAVISMO).Tutti questi
agenti patogeni causano ossidazione dellHb a METAEMOGLOBINA, che precipita allinterno del
GR formando delle inclusioni caratteristiche dette CORPI DI HEINZ. Il GR risulta quindi pi
suscettibile alla distruzione mediata dalla milza.
ANEMIE EMOLITICHE AUTOIMMUNITARIE
Lemolisi provocata da autoanticorpi che reagiscono con antigeni presenti sulla membrana
eritrocitaria. La presenza di questi AutoAb sui GR pu essere evidenziata trattando le emazio con
un siero anti immunoglobuline umane (TEST DI COOMBS) che se positivo mostrer la
AGGLUTINAZIONE dei GR. Gli autoAb possono essere:
- CALDI, che esercitano la loro azione alla temperatuta dellorganismo umano (37C). Gli
anticorpi caldi (tipo IgG) si riscontrano in anemie emolitiche autoimmunitarie idiopatiche
oppure associati a linfomi maligne o malattie autoimmunitarie sistemiche (LES).
- FREDDI, che agiscono a temperatura minori (30C). Possono essere presenti in anemie
idiopatiche o comparire in corso di linfomi. Compaiono con alta frequenza nelle fasi di guarigione
della mononucleosi infettiva e nella polmonite da micoplasma. Le conseguente cliniche delle
agglutinine fredde sono il FENOMENO DI RAYNAUD e lEMOLISI.
Morfologicamente sono simili a quelle emolitiche.
ANEMIE SIDEROPENICHE
Le anemie di carenza di ferro sono molto diffuse e di modesta gravit. I motivi di carenza di ferro
sono diversi: scarsa introduzione con la dieta, assunzione di ferro per la maggior parte non
assimilabile, incapacit dello stomaco di ionizzare in quantit sfficiente il ferro ingerito,
malassorbimento del ferro a livello intestinale (spure e steatorrea nellinsufficienza pancreatica),
perdita eccessiva di ferro o aumentato fabbisogno (gravidanza).
Le anemie da carenza di ferro sono IPOCROMICHE poich la quantit di pigmento emoglobinico
allinterno e GR inferiore alla norma. Inoltre sono morfologicamente di tipo MICROCITICO, il
volume globulare basso. Sullo strisci di sangue i GR risultano PALLIDI (ipocromia) con area
centrale INGRANDITA e Hb che si raccoglie a formare un ANELLO PERIFERICO (ANULOCITOSI).
Il ferro plasmatico ridotto, la transferrina libera aumentata, la bilirubina diminuita.
La cute e i visceri sono PALLIDI mentre i parenchimi vanno incontro a degenerazione grassa d
ipossia cronica.
ANEMIE MEGALOBLASTICHE
Gruppo si anemie aventi in comune ALTERAZIONI DELLA SINTESI DEL DNA mentre la sintesi di
RNA e proteine risulta normale. Avviene una asincronia tra maturazione del nucleo (dovuta a
DNA) e del citoplasma (dovuta a RNA). Nel midollo sono presenti MEGALOBLASTI, cio
eritroblasti voluminosi con anomalie citologiche ed in numero maggiore di tutte le altre cellule
(eritropoiesi inefficace). Di questa categoria le anemie pi importanti sono:
- ANEMIA PERNICIOSA ESSENZIALE (carenza V. B12) dovuta a carenza di vitamina B12 che
pu verificarsi in condizioni di diminuita introduzione con la dieta, per malassorbimento oppure
(nelle anemie pi gravi) per deficit del FATTORE INTRINSECO che normalmente lega la B12 e
permette il suo assorbimento a livello dellultimo tratto del tenue.
lesame citologico mostra riduzione numerica dei GR ed abbassamento della quota di Hb,
profonda modificazione della forma (poichilocitosi) e delle dimensioni (anisocitosi). Le
dimensioni variano da forme piccolissime a forme gigantesche (macrociti o megalociti). Anche la
quantit di Hb risulta aumentata. Questa anemia pertanto di tipo MACROCITICA e
IPERCROMICA. costante LEUCOPENIA con neutro-eosinofilopenia e linfocitosi relativa. I
granulociti mostrano caratteristica anisocitosi con macrocitosi ed ipersegmentazione nucleare.
Le piastrine sono giganti. Il plasma assume un colorito GIALLO ORO per lelevato tasso di
bilirubina indiretta.
Il midollo osseo IPERPLASTICO e di colorito ROSA INTENSO. Microscopicamente si notano
numerosi elementi BASOFILI, voluminosi ed ampio citoplasma.
La milza appare ingrandita con capsula tesa, polpa rossa abbondante.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
158
La
lingua
partecipa
alla
malattia
con
la
GLOSSITE
DI
HUNTER
in
cui
nel
primo
stadio
le
papille
sono
rade
e
poco
elevate
e
la
mucosa
arrossata
e
disseminata
di
ragadi
e
vescicole;
nel
secondo
stadio
la
lingua
liscia
per
atrofia
e
scomparsa
delle
papille.
A
livello
dello
stomaco
domina
atrofia
del
fondo
e
del
corpo.
Il
SNC
mostra
degenerazione
combinata
subacuta
del
midollo
spinale,
una
lesione
che
inizia
dalla
guaine
mieliniche
che
si
rigonfiano,
per
poi
andare
incontro
a
disfacimento
e
conseguente
scomparsa
degli
assoni.
Il
fegato
e
il
cuore
mosrano
steatosi
parenchimale
(cor
tigratum).
TROMBOCITOPENIE
Si
intende
una
riduzione
del
numero
di
piastrine
al
di
sotto
di
100000/mm3.
Le
cause
possono
essere
riferite
ad
aumentata
distruzione
o
sequestrazione
oppure
a
diminuita
produzione.
Un
tipo
particolare
la
PORPORA
TROMBOTICA
TROMBOCITOPENICA
(di
Moschcowitz),
una
rara
malattia
caratterizzata
da
malattia
acuta,
spesso
febbrile,
caratterizzata
da
trombocitopenia
con
porpora
emorragica,
anemia
emolitica
e
sintomatologia
neurologica
polimorfa.
Morfologicamente
caratterizzato
dalla
presenza
a
carico
di
molti
organi
di
trombi
ialini
piastrinici
occludenti
le
arteriole
e
i
capillari.
Queste
lesioni
si
trovano
soprattutto
nel
miocardio,
nel
rene,
nel
pancreas,
nei
surreni
e
nellencefalo.
MIDOLLO
OSSEO
(Appunti
Bianco)
Midollo
osseo:
e
un
organo,
non
un
tessuto,
fatto
da
due
tessuti
diversi.
E
compreso
negli
spazi
intraossei
sia
nelle
ossa
tubulari
che
in
quelle
spugnose
o
trabecolari.
Il
midollo
attivo
il
midollo
rosso.
Alla
nascita
tutto
il
midollo
attivo,
crescendo
parte
diventa
reversibilmente
inattivo,
giallo
o
adiposo.
In
caso
di
sanguinamento
cronico
il
midollo
giallo
diventa
rosso.
1869:
Giulio
Bizzozzero
(teoria
dei
tessuti
stabili,
labili
e
perenni)
prendendo
una
sezione
di
midollo
not
che
cerano
cellule
nucleate
che
si
coloravano
con
leosina
della
stessa
sfumatura
di
arancione
degli
eritrociti
(era
un
precario
delluniversit
di
Pavia).
Nello
stesso
anno
il
professor
Ernst
Noiman
fece
la
stessa
osservazione
e
la
pubblic
in
tedesco.
E
un
organo
dinamico
in
cui
i
due
tessuti,
che
sono
il
tessuto
ematopoietico
e
lo
stroma
di
supporto,
cooperano:uno
fa
il
seme
e
laltro
fa
il
suolo.
La
cellula
staminale
ematopoietica
nel
sangue,
circola
e
va
nel
midollo,
forse
si
replica
e
torna
in
circolo.
Si
origina
nellaorta
dorsale
in
un
certo
momento
dello
sviluppo
embrionale.
Si
formano
queste
cellule
e
raggiungono
il
fegato,
dove
avviene
lemopoiesi
prenatale,
finch
non
si
ossificano
gli
abbozzi
condrali.
Esistono
patologie
in
cui
lemopoiesi
cambia
da
un
profilo
di
tipo
adulto
ad
uno
prenatale.
Il
midollo
osseo
funziona
in
modo
sistemico;
le
sue
neoplasie
sono
sistemiche
e
non
sono
tumori
in
senso
stretto,
ma
le
cellule
neoplastiche
sono
ugualmente
distribuite
in
tutto
il
midollo.
Negli
uccelli
la
borsa
di
Fabrizio
un
organo
linfoide
centrale,
insieme
al
timo.
Nelluomo
il
midollo
lequivalente
della
borsa
di
Fabrizio.
Nel
feto
umano
precoce
e
negli
uccelli
le
emazia
sono
nucleate
perch
originano
nei
vasi.
(lontogenesi
segue
la
filogenesi)
Patologia
neoplastica:
tre
grandi
capitoli:
le
sindromi
mieloproliferative
croniche,
le
sindromi
mielodisplastiche
e
le
leucemie
acute.
Le
prime
sono
caratterizzate
da
aumento
delle
cellule
del
sangue
di
uno
o
pi
tipi
con
midollo
ipercellulato
(iperfunzionante);
nella
seconda
c
citopenia
periferica
con
ipercellularit
midollare;
le
terze
hanno
troppe
cellule
nel
sangue
e
nel
midollo,
ma
tutte
anormali
e
geneticamente
indifferenziate
(blasti).
-
Le
sindromi
mieloproliferative:
leucemia
mieloide
cronica,
metaplasia
mieloide
agnogenica,
policitemia
rubra
vera
(malattia
di
Vaquez)
e
la
trombocitemia
essenziale.
Leucemia
mieloide
cronica:
lespressione
globale
delle
tre
linee
germinativa
dellemopoiesi;
laumento
delle
cellule
pu
essere
armonico
o
meno
(in
circolo);
dipende
dallattivazione
di
un
oncogene
ed
una
malattia
della
cellula
staminale
emopoietica:
modesta
anemia,
affaticabilit,
epatomegalia,
splenomegalia,
cromosoma
Philadelphia.
Si
danno
dei
citostatici
e
la
malattia
pu
stare
cos
per
anche
15
anni;
dopodich
vira
e
diventa
acuta,
grave
e
aggressiva,
in
cui
la
popolazione
cellulare
non
pi
polimorfa,
ma
sostituita
da
blasti
(crisi
blastica).
La
crisi
blastica
una
leucemia
acuta
e
di
solito
un
evento
terminale,
con
bassa
risposta
alla
terapia.
I
blasti
possono
avere
aspetto
linfoide
o
mieloide,
perch
derivano
dalla
staminale
totipotente.
Il
grado
di
splenomegalia
il
pi
pronunciato
di
tutte
le
patologie
(esclusa
la
leishmaniosi)
e
ha
come
complicanza
linfarto
ischemico.
Le
cellule
della
LMC
colonizzano
gli
organi
ematopoietici
fetali
che
by Darkphemt - www.accentosullad.com - Vietata la vendita!
159
producono
cellule.
Metaplasia
mieloide
agnogenica:
alcuni
tessuti
si
trasformano
fino
a
somigliare
al
midollo.
In
modo
agnogenico
il
fegato
e
la
milza
(a
volte
i
linfonodi)
diventano
ematopoietici;
si
chiama
anche
mielofibrosi
idiopatica
cronica,
perch
il
midollo
diventa
fibroso.
La
fibrosi
del
midollo
esiste
in
molte
patologie
in
modo
non
idiopatico
(es:
nel
cancro
della
prostata
che
metastatizza
alle
vertebre).
La
fibrosi
del
midollo
sempre
un
evento
riparativo,
che
in
questo
caso
secondario
ad
ematopoiesi
abnorme.
Normalmente
i
fibroblasti
non
sono
rappresentati
nel
midollo,
ma
i
megacariociti
abnormi
rilasciano
un
eccesso
di
fattori
proliferativi
per
i
fibroblasti.
E
una
malattia
della
cellula
staminale.
Il
quadro
clinico
prevede
che
ci
sia
una
modesta
anemia
e
un
modesto
aumento
di
globuli
bianchi
e
piastrine.
Compaiono
inoltre
emazia
abnormi,
progenitori
di
granulociti
ed
eritroblasti
(eritropoiesi
intravasale).
La
malattia
inizia
nel
midollo
come
una
espansione
dellemopoiesi;
i
megacariociti
sono
francamente
abnormi
e
con
figure
di
frammentazione
di
citoplasma
che
rilasciano
i
fattori
di
crescita
per
i
fibroblasti.
Si
pu
addirittura
arrivare
ad
una
osteomielosclerosi
(ossificazione
del
midollo).
Nel
frattempo
il
fegato
e
la
milza
iniziano
unematopoiesi
non
compensativa,
poich
le
cellule
sono
di
tipo
fetale
e
non
adulto.
Levoluzione
lunga
ma
tende
a
finire
con
un
quadro
accelerato.
In
alcuni
casi
si
pu
avere
una
crisi
blastica,
ma
in
genere
si
aggrava
lanemia,
la
piastrinopenia
o
la
leucocitopenia
e
il
pz
va
incontro
a
complicanze.
Puntio
sicca:
allaspirato
midollare
non
tiro
fuori
nulla;
un
epifenomeno
diagnostico,
ma
non
vuol
dire
sempre
che
c
fibrosi.
Policitemia
rubra
vera:
fenotipicamente
caratterizzata
dallaumento
numerico
sostenuto
dei
globuli
rossi;
questo
aumento
primitivo.
Un
aumento
secondario
pu
essere
dato
da
una
risposta
adattativi
o
da
una
sintesi
paraneoplastica
di
eritropoietina
(poliglobulia
isolata).
La
diagnosi
differenziale
si
fa
con
uhna
biopsia
osteomidollare
(cilindro
osseo
di
2-4
mm
con
ago;
lagoaspirato
senza
osso).
Lelemento
dirimente
che
nella
policitemia
vera
lespansione
non
limitata
alla
linea
eritrocitaria,
con
citologia
normale
e
numero
di
cellule
aumentato.
La
viscosit
del
sangue
aumentata
e
cos
anche
il
numero
delle
piastrine.
La
malattia
ha
un
decorso
cronico
in
cui
sono
necessari
salassi;
una
malattia
dellet
adulta
che
termina
con
un
decorso
accelerato
con
mielofibrosi
secondaria.
Trombocitemia
essenziale:
si
chiama
cos
per
definizione
clinica.
E
molto
difficile
stabilire
se
laumento
delle
piastrine
primitivo
o
secondario.
-
Le
sindromi
mielodisplastiche
sono
state
riconosciute
negli
anni
70,
caratterizzate
da
citopenia
periferica
con
ricco
midollo;
sono
stati
preleucemici.
Una
staminale
mutata
proliferae
differenzia
in
modo
anormale,
dando
cellule
abnormi
ed
inefficaci.
Ci
sono
stigmate
caratteristiche
come
la
comparsa
di
sideroblasti
ad
anello,
eritroblasti
binucleati
(anomalie
simili
a
quelle
dellanemia
perniciosa).
Si
notano
frequentemente
cellule
PSEUDO-PELGER-HUET,
neutrofili
con
solamente
due
lobi
nucleari.
Nel
complesso
c
un
aumento
numerico
dei
precursori
e
la
comparsa
di
blasti;
la
quota
di
blasti
presente
sere
per
discriminare
tra
displasia
e
leucemia
(la
prima
non
necessita
di
una
terapia
aggressiva,
la
seconda
si).
Ci
sono
diverse
forme
di
displasia.
-
La
leucemia
acuta
un
tumore
maligno
dellematopoiesi
che
impegna
e
sostituisce
in
modo
sistemico
lematopoiesi
normale.
C
un
quadro
monomorfo
di
cellule
grandi,
con
alto
rapporto
nucleo/citoplasma
e
nucleoli
evidenti.
Il
quadro
clinico
iniziale
simile
per
tutte
le
varianti.
Il
termine
acuta
deriva
dal
fatto
che
acuto
lesordio
e
il
decorso;
pu
portare
a
morte
il
pz
in
qualche
settimana
perch
c
labrogazione
dellematopoiesi
normale.
Anemia,
leucopenia
e
piastrinopenia
gravi
causano
espressioni
cliniche
secondarie:
suscettibilit
alle
infezioni
opportunistiche
e
non,
emorragie
spontanee
e
interne,
tra
cui
quelle
del
SNC
in
sede
atipica,
e
lanemia
di
entit
tale
da
compromettere
la
perfusione
dei
parenchimi
(dispnea,
steatosi
del
miocardio
e
insufficienza
cardiaca).
Il
trattamento
la
distruzione
delle
cellule
neoplastiche
(fatto
spazio
pu
tornare
una
normale
ematopoiesi).
Le
leucemie
acute
si
dividono
in
due
gruppi:
linfoblastiche
e
non
linfoblastiche,
distinte
perch
la
natura
linfoide
o
mieloide
del
basto
dominante
implica
scelte
terapeutiche
differenti.
Lulteriore
suddivisione
discende
dal
tentativo
di
trovare
tipi
di
trattamento
diversi
e
selettivi.
Le
leucemie
acute
linfoblastiche
si
dividono
in
L1,
L2
ed
L3
secondo
la
FAB;
la
distinzione
morfologica:
L1,
cellule
di
piccola
taglia;
L2,
blasti
dalla
morfologia
variabile;
L3,
la
cellula
mutata
ha
laspetto
di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
160
un linfoblasto non ancora differenziato in B o T.
Una leucemia linfoblastica spesso impegna i linfonodi, ma se il quadro prevalente limpegno
linfonodale si parla di linfoma linfoblastico.Le leucemie non linfoblastiche si dividono in 9 tipi
diversi. Sono distinti in base alla somiglianza del basto con il fenotipo di una cellula o di una linea
differenziativi normale. M6 una eritroleucemia; M7 riguarda la trombopoiesi. Alla linea
granulo-monopoietica appartengono M1, M2, M3, M4, M5.
M4 ed M5 sono quelle in cui le caratteristiche sono tipo monocito-macrofagico (in M5 pure, in M4
miste con caratteri fenotipici di granulociti). M1 si chiama leucemia acuta mieloblastica senza
differenziazione; M2 si chama leucemia acuta mieloblastica con maturazione; M3 si chiama
leucemia acuta promielocitica. La mieloperossidasi sar espressa in tutte e tre le forme, ma in pi
cellule nella M3 rispettoalla M1. I granuli primari azzurrofili sono espressi in tutte e tre le
leucemie. I corpi di Auer sono granuli azzurrofili patologici che si formano solo nelle leucemie
acute mieloidi; sono multipli in una singola cellula solo nella M3 (phagot cells).
La M3 una malattia a s stante e al quadro clinico di base aggiunge una CID ed una di quelle
che pi difficile mandare in remissione completa durevole; dipende sempre da una
traslocazione 15-17. La proteina di fusione che si forma con meccanismo epigenetico comprende
il recettore per lacido retinico; si pu concepire un trattamento diverso promuovendo la
maturazione terminale dei blasti con acido retinoico (maturano ad un fenotipo ematopoietico
normale). Esistono due tipi di M3: ipergranulosa e ipogranulare (geneticamente uguali).
M4 ed M5 dal punto di vista clinico sono organomegaliche e la malattia impegna organi e tessuti
diversi, infiltrandoli: fegato, milza, linfonodi, cute, gengive. Questo avviene perch i monoliti sono
cellule istotrope che si differenziano a seconda degli organi. Una variante ha anche gli eosinofili,
anche essi istotropi (hanno una mutazione del cromosoma 16) e si chiama M4-eos; a volte
mentisce condizioni di ipereosinofilia da causa diversa.
La leucemia megacarioblastica (M7) si presenta con citopenia periferica e blasti indifferenziati;
spesso allaspirato midollare si ottiene una puntio sicca a causa della fibrosi midollare
(rilasciamento fattori di crescita piastrinici); ha un marker che una forma di mieloperossidasi.
LINFONODI
I linfonodi sono gli organi pi piccoli del nostro corpo, essendo in condizioni normali delle
dimensioni di una lenticchia, o ancora pi piccoli. Essi sono rivestiti da una capsula connettivale e
il loro parenchima suddivisibile in una porzione pi esterna, detta corticale, e una pi interna,
midollare (foto: corticale con, in evidenza, due follicoli, uno dei quali occupato da un "centro
germinativo", o "centro chiaro". Tra i due follicoli presente una trabecola conettivale).
I linfonodi rappresentano importanti stazioni nelle vie linfatiche. Ad essi arriva la linfa,
attraverso dei vasi linfatici afferenti, che raggiungono in pi punti la capsula linfonodale. Questi
riversano la linfa in degli ampi canali, detti seni, che percorrono dapprima la corticale (seni
corticali) e poi la midollare (seni midollari) per riversarsi, a livello dell'ilo dell'organo, in un unico
vaso efferente. Questi seni sono rivestiti da cellule endoteliali che formano un rivestimento
continuo ma che si lascia costantemente attraversare, per diapedesi, da linfociti e macrofagi.
Questi ultimi "esaminano" il contenuto della linfa e, laddove necessario, elaborano una risposta
immunitaria.
La struttura del parenchima del linfonodo complessa: la sua capsula, costituita da fibre
collagene e fibroblasti, si approfonda nel parenchima, formando delle trabecole che raggiungono
la midollare prima di scomparire. Si formano delle camere dove una fitta rete tridimensionale di
fibre reticolari forma un supporto al parenchima. In queste camere possibile trovare follicoli
che, in condizioni di inattivit, sono molto piccoli e costituiti da un nucleo uniforme di linfociti B,
prevalentemente immaturi, pronti a terminare la loro differenziazione e a trasformarsi in
plasmacellule. Intorno ai follicoli, invece, si dispongono i linfociti T a formare un denso anello che
prende il nome di paracorticale (o zona parafollicolare). I seni corticali sopra descritti si trovano
per l'appunto tra le trabecole e la paracorticale.
Questa microfotografia mostra la sostanza midollare con i cordoni midollari (pi scuri), costituiti
da pre-linfociti, tra cui decorrono i seni linfatici (in chiaro), contenenti linfociti, plasmacellule e
cellule fagocitarie.
Il passaggio attraverso uno dei seni di sostanze patogene innesca una stimolazione antigenica che
determina iperplasia del linfonodo, che pu ingrossarsi fino a raggiungere le dimensioni di un
paio di centimetri o pi. L'iperplasia del linfonodo pu interessare ciascuna delle quattro
componenti descritte, ovvero i follicoli, la paracorticale, i seni e la midollare. Ovviamente, pu
essere interessata una sola di queste regioni o, pi comunemente (circa nel 70% dei casi), pi di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
161
una.
L'iperplasia
si
verifica
pi
frequente
a
carico
dei
follicoli,
poi
seguono
la
paracorticale,
i
seni
e
la
midollare.
Durante
l'iperplasia
del
follicolo,
esso
non
solo
si
ingrossa,
ma
cambia
anche
aspetto:
si
forma
una
zona
centrale
pi
chiara,
detta
centro
germinativo
o
follicolo
secondario,
costituita
prevalentemente
da
linfoblasti,
circondata
da
una
corona
pi
scura
di
elementi
differenziati,
detta
zona
mantellare,
che
si
continua
nella
zona
parafollicolare.
Cessato
lo
stimolo
immunogeno,
il
linfonodo
gradualmente
torna
alle
sue
dimensioni
originarie.
I
linfonodi
sono
scarsamente
innervati
e
il
senso
di
tensione
e
di
dolore
che
spesso
di
associa
ad
una
linfadenite
proviene
in
realt
dai
recettori
presenti
nelle
aree
cutanee
e
sottocutanee
limitrofe,
che
sono
stimolati
dalla
compressione
meccanica
esercitata
dal
linfonodo
che
sta
ingrossandosi,
ma
ancor
di
pi
da
mediatori
chimici
della
flogosi
presenti
nel
linfonodo
e
nei
vasi
linfatici
viciniori.
LINFOMI
I
linfonodi
sono
organi
linfatici
periferici
in
cui
si
attivano
i
processi
differenziativi
che
portano
alla
risposta
immune.
Seno
marginale:
lo
spazio
tra
la
capsula
e
il
linfonodo
che
dove
sboccano
i
linfatici
afferenti;
al
di
sotto
si
trova
la
corticale,
che
si
distingue
dalla
midollare
per
i
follicoli
linfatici,
dove
avviene
al
risposta
di
tipo
B;
intorno
c
la
zona
paracorticale,
dove
avviene
la
risposta
T;
tra
i
follicoli
radialmente
convergono
gli
spazi
che
formano
i
linfatici
efferenti
a
livello
dellilo.
I
linfomi
sono
i
tumori
primitivi
dei
linfonodi.
La
nuova
classificazione
la
REAL
classification.
REAL
Classification.
Negli
ultimi
anni
si
resa
disponibile
unampia
messe
di
nuove
informazioni
sui
linfomi,
si
sono
definite
nuove
entit
clinico-patologiche
e
si
sono
meglio
inquadrate
categorie
gi
conosciute.
Per
tale
motivo
un
gruppo
di
esperti
emopatologi
(International
Lymphoma
Study
Group)
si
riunito
a
Berlino
nel
1993
dove
si
deciso
di
stendere
un
elenco
delle
entit
morbose
che
si
presentano
nella
pratica
quotidiana;
molte
di
queste
entit
si
associano
a
distinte
presentazioni
cliniche
e
a
una
storia
naturale
particolare.
Poich
questa
compilazione
rappresenta
una
revisione
delle
classificazioni
europee
e
americane
di
uso
corrente,
stata
definita
come
REAL
Classification
(Revised
European
American
Lymphoma
Classification).
Tale
classificazione,
che
si
basa
su
una
caratterizzazione
morfologica,
immunologica
e
genetica
dei
vari
istotipi,
stata
pubblicata
su
Blood
nel
1994.
Nella
classificazione
REAL
i
linfomi
non-Hodgkin
vengono
distinti
in
base
allorigine
dalle
cellule
B
o
dalle
cellule
T
e
NK;
unulteriore
distinzione
viene
fatta
tra
i
linfomi
derivati
dai
precursori
linfoidi
e
i
linfomi
derivati
dalle
cellule
linfatiche
periferiche.
In
uno
studio
pubblicato
su
Blood
nel
1997
stato
osservato
che
il
decorso
clinico
dei
vari
istotipi
differente,
potendosi
distinguere
linfomi
indolenti,
moderatamente
aggressivi,
aggressivi
e
altamente
aggressivi,
con
una
sopravvivenza
a
5
anni
rispettivamente
di:
pi
del
70
per
cento,
50-70
per
cento,
30-50
per
cento,
pi
del
30
per
cento.
I
linfomi
nella
prima
classificazione
erano
divisi
a
seconda
del
tipo
di
cellula
(linfocita
o
cellule
del
sistema
reticolo-endoteliale
classificazione
di
Rapparort)
e
in
base
al
tipo
di
trasformazione
e
di
differenziazione
del
linfonodo
(classificazione
di
Kiel).
Era
sbagliata
perch
non
si
conosceva
la
biologia
delle
cellule
di
un
linfonodo;
la
classificazione
era
pi
o
meno
correlata
con
laggressivit.
Nonostante
fosse
sbagliata
funzionava
dal
punto
di
vista
clinico.
Ci
sono
due
grandi
categorie:
malattia
di
Hodgkin
e
linfomi
non
Hodgkin
(B
e
T
periferici,
pre-B
e
pre-T).
Linfomi
NON
HODGKIN
Sono
neoplasie
dovute
a
espansioni
clonali
neoplastiche
di
linfociti.
A
ogni
stadio
di
maturazione
o
di
differenziazione
del
linfocita
corrisponde
un
determinato
tipo
di
tumore
(secondo
le
classificazioni
di
Lukes
e
Collins
e
di
Lennert
e
Coll).
Nella
maggior
parte
dei
casi
si
tratta
di
tumori
costituiti
da
cellule
B
(CD20
positivi),
mentre
circa
il
15-20%
costituito
da
linfociti
T.
Dal
punto
di
vista
anatomo-clinico
possibile
dividere
i
linfomi
in
FOLLICOLARI
(architettura
nodulare
con
accumuli
multipli
di
cellule
neoplastiche)
e
DIFFUSI
(tappeto
uniforme
di
cellule
neoplastiche
disposte
intorno
a
strutture
follicolari).
Unaltra
distinzione
tra
linfomi
LINFOBLASTICI
(precursori
delle
cellule
linfatiche)
e
B
o
T
MATURI
(cellule
mature,
periferiche),
i
quali
a
loro
volta
possono
essere
a
PICCOLE
CELLULE
e
a
GRANDI
CELLULE
(pi
aggressivi).
-
Linfomi
linfoblastici
pre-B
Ci
sono
cellule
lifatiche
di
media
grandezza
munite
di
nucleo
rotondo
o
convoluto,
con
cromatina
dispersa
e
piccoli
nucleoli.
Numerose
mitosi.
Si
tratta
di
cellule
indifferenziate
o
pre-B,
CD10
e
by Darkphemt - www.accentosullad.com - Vietata la vendita!
162
TdT-positive. Sono tumori altamente maligni.
- Linfomi B periferici
Un signore di pi di 60 anni ha un ingrossamento linfonodale sistemico con abnorme
iporeattivit contro le infezioni. Non sa da quanto iniziata la malattia. E un linfoma B di basso
grado, clinicamente non aggressivo, il paziente anziano e la malattia diffusa. Un linfoma B di
alto grado si presenta indipendentemente dallet con un linfonodo ingrossato, non dolente (si fa
la biopsia). La malattia localizzata e non in et avanzata. La malattia del paziente anziano
durer circa 10 anni e laspettativa di vita poco ridotta per cui una terapia eroica fa pi male
che bene. Il pz giovane, se non trattato, entro un paio di settimane trova un secondo linfonodo
ingrossato e la malattia si aggrava fino a raggiungere lexitus in poco tempo. Se lo tratto ha circa il
50% di possibilit di andare incontro ad una remissione completa che va al di l del tempo
canonico di follow-up. Il linfoma di basso grado invece non eradicabile.
Linfoma del centro follicolare quando una cellula pre-immune stimolata va nel centro
follicolare. Qui normalmente siamo in grado di riconoscere centrociti e centroblasti. Un
centrocito grande con nucleo clivato ; un centroblasto grosso con nucleo tondo e 2-3 nucleoli
al lato, simile ad un blasto. Esprimono un marcatore che il CD10 e quando proliferano in senso
neoplastico mimano la struttura follicolare normale. Se le cellule sono CD10+, CD20+, CD5- e
CD3- un linfoma del centro follicolare. Si dividono in gradi, di malignit crescente. Questi
linfomi dipendono dal fatto che le cellule sovraesprimono un gene antiapoptotico (Bcl-2) per una
traslocazione che pone il gene sotto il promoter delle Ig. Sono di basso grado, perch le cellule si
accumulanoin anni e la malattia si rende evidente quando disseminata. Non rispondono ai
chemioterapici perch non sono cellule che proliferano troppo, ma che muoiono troppo poco. I
linfomi del centro follicolare sono molto comuni ; nellinsieme questi linfomi condividono le
condizioni di cui sopra, ma la composizione cellulare ne determina laggressivit; si riconoscono
3 gradi nei quali decresce la quota dei centrociti e cresce la quota di centroblasti; sfuma la
formazione follicolare e assume un aspetto diffuso. Nella classificazione Working Formulation
tutti questi linfomi erano di basso grado, tranne se avevano pattern follicolare a grandi cellule
centroblastiche o se avevano pattern diffuso con cellule centrocitarie; in questi casi il grado era
intermedio.
Linfoma di Burkitt sono linfomi molto maligni che insorgono in sedi extranodali o in
linfonodi soprattutto addominali. Sono formati da cellule rotonde, coese, di media grandezza,
molte delle quali sono in mitosi. Tra esse sono sparsi numerosi MACROFAGI che inglobano le
molte cellule APOPTICHE, che conferiscono al tessuto un aspetto a CIELO STELLATO. Si tratta di
cellule B, CD10 positive con IgM superficiali. Il tipico linfoma di Burkitt tipico di alcune zone
tropicali ed associato a virus di Epstein Barr e spesso si manifesta in sede mandibolare.
- Linfomi a piccole cellule B
Costituisce un gruppo eterogeno di tumori, tra i quali i pi importanti sono:
1. Linfoma linfocitico diffuso, o leucemia linfatica cronica (LLC) non ha mai
cambiato nome; il nome cambia a seconda se c interessamento periferico o no. E una
proliferazione di cellule B pre-immuni con sovvertimento della struttura linfonodale con
cellule monomorfe piccole, ad abito linfoide, con poco citoplasma, nucleo con cromatina
addensata, rotondo. Sono linfociti B pre-immuni che non proliferano, ma possono
blastizzare se incontrano un antigene. Tutte le cellule sono CD20+ (marker di linea B;
CD3-, marker di linea T); sono anche CD5+, marker dei linfociti B pre-immuni. Nel
linfoma linfoplasmacitico (basso grado) sono presenti plasmacellule monoclonali, con
picco periferico di IgM (macroglobulinemia di Waldenstrom); si diagnostica con una
biopsia osteomidollare.
2. Linfoma a cellule mantellari in questa neoplasie le cellule tumorali somigliano
molto alle cellule B normali della zona mantellare che circonda i centri germinativi. La
proliferazione consiste in una popolazione omogenea di piccoli linfociti con contorni
nucleari da rotondi a irregolari a occasionalmente profondamente incisi (clivati). La
cromatina addensata, i nucleoli poco evidenti e il citoplasma scarso. Sono presenti
localizzazioni extralinfoghiandolari, per lo pi a livello del midollo osseo, della polpa
bianca della milza, del fegato e dellintestino. Il linfoma mantelare esprime CD19 e CD20,
generalmente CD5 positivo e CD23 negativo. E caratteristicamente positivo per la
proteina ciclina D1. E associato a traslocazione 11;14 con umento di espressione della
ciclina D1 che promuove la progressione del ciclo cellulare da G1 a S.
3. Linfoma della zona marginale (appare come un centro follicolare al contrario, cio
con il centro scuro):nel linfonodo umano la zona marginale mal definita. Nella milza del
by Darkphemt - www.accentosullad.com - Vietata la vendita!
163
cane
c
questa
zona
in
cui
avviene
il
traffico
di
cellule
linfoidi.
Esiste
una
variet
nodale
e
una
extranodale;
la
prima
detta
a
cellule
B
monocitoidi
e
non
un
linfoma
del
centro
follicolare,
di
grado
basso
e
intermedio
e
colpisce
altre
sedi,
come
la
milza,
dove
prende
il
nome
di
linfoma
a
linfociti
villosi,
e
diversi
tratti
dellintestino,
dove
forma
il
linfoma
del
MALT.
Il
MALT
non
esiste
fisiologicamente,
ma
si
sviluppa
dinamicamente
durante
fenomeni
irritativi
(la
gastrite
follicolare
solo
da
Helicobacter).
I
linfomi
del
MALT
si
instaurano
nello
stomaco
sul
terreno
di
una
gastrite
cronica
da
Helicobacter
non
eradicato;
in
alcuni
casi
si
osserva
remissione
della
malattia
dopo
terapia
antibiotica.
Questo
perch
alcuni
sono
clonali,
altri
no;
quelli
non
clonali
rispondono
tutti
e
anche
una
parte
di
quelli
clonali.
In
realt
una
percentuale
di
casi
di
linfoma
MALT
d
origine
ad
un
vero
e
proprio
clone
di
cellule
neoplastiche.
La
lesione
linfoepiteliale
la
comparsa
allinterno
dellapitelio
di
cellule
linfoidi
lesionali,
cio
cellule
B
monocitoidi.
Questa
lesione
pu
non
far
pi
riconoscere
una
ghiandola
gastrica,
di
cui
rimane
visibile
solo
la
MB
alla
colorazione
PAS.
-
Linfomi
a
grandi
cellule
B:
Di
questo
gruppo
fanno
parte:
1. Linfomi
centroblastici
diffusi
costituiti
da
un
tappeto
di
cellule
rotonde
grandi
e
con
esile
citoplasma
baofilo
e
nucleo
con
2
o
3
nucleoli.
Esiste
una
varieta
monomorfa
(costituita
solo
da
centroblasti)
e
una
polimorfa
caratterizzata
dalla
presenza
concomitante
di
immunoblasti.
2. Linfomi
immunoblastici
B
costituiti
da
cellule
voluminose,
basofile,
con
grande
nucleolo
centrale.
A
volte
possono
essere
costituiti
da
immunoblasti
non
differenziati
o
da
immunoblasti
con
segni
di
differenziazione
plasmocitaria.
-
Linfomi
a
cellule
pre-T
Si
tratta
di
tumori
caratterizzati
da
cellule
con
nucleo
rotondo
o
convoluto,
cromatina
fine
e
piccoli
nucleoli.
Il
maggior
rappresentante
di
questa
categoria
rappresentato
dai
TUMORI
DI
CELLULE
CONVOLUTE
DI
BARCOS
e
LUKES.
-
Linfomi
T
periferici
Sono
costituiti
da
cellule
T
sprovviste
di
DESOSSINUCLEOTIDILTRANSFERASI
terminale.
Rappresentano
un
gruppo
eterogeneo
di
neoplasie
alquanto
rare,
tra
cui
i
pi
importanti
sono:
Leucemie
linfatiche
croniche
tappeto
di
piccoli
linfociti
con
sporadiche
cellule
grandi.
I
linfociti
hanno
scarso
citoplasma
e
nucleo
di
forma
irregolare.
Limmunofenotipo
solitamente
T-helper
CD4.
Micosi
fungoide
neoplasia
cutanea
di
cellule
T
dotate
di
EPIDERMOTROPISMO,
costituite
da
linfociti,
immunoblasti,
cellule
T
giganti
(dette
cellule
micosiche)
e
cellule
T
con
nucleo
cerebri
forme
(cellule
di
Lutzner).
Le
cellule
tendono
a
raggrupparsi
nellepidermide
a
formare
i
cosiddetti
PSEUDOMICROASCESSI
DI
PAUTRIER.
Linfomi
immunblastici
T
simili
a
quelli
immunoblastici
B,
da
cui
si
differenziano
per
la
maggiore
irregolarit
dei
nuclei.
Clinicamente
nei
linfomi
NON
Hodgkin
il
decorso
clinico
molto
variabile
e
dipende
dalla
localizzazione
e
dal
tipo
istologico
di
linfoma
non-Hodgkin.
In
circa
i
2/3
dei
pazienti
si
manifesta
come
ingrossamento
dei
linfonodi
(linfoadenomegalia)
asintomatico,
spesso
"polistazionale"
e
a
rapida
crescita.
Adenopatie
superficiali
e/o
profonde
sono
presenti
nell80
per
cento
dei
pazienti
e
nel
30-40
per
cento
la
linfomegalia
iniziale
situata
nei
linfonodi
cervicali.
Linteressamento
delle
stazioni
mediastiniche
pu
determinare
la
comparsa
di
una
sindrome
mediastinica,
pi
frequente
nei
linfomi
linfoblastici
T
bulky
(localizzazione
massiva).
Le
localizzazioni
linfoghiandolari
addominali
possono
talvolta
accompagnarsi
a
dolori
addominali,
dispepsia,
disturbi
dellalvo
e
meteorismo.
Unepato-splenomegalia
presente
nel
20
per
cento
delle
persone
affette.
Nel
20-50
per
cento
dei
pazienti
il
linfoma
si
presenta
inizialmente
in
sede
extralinfonodale,
soprattutto
a
livello
dellanello
di
Waldeyer
e
dello
stomaco.
Sintomi
sistemici
sono
pi
frequenti
in
linfomi
ad
alto
grado
di
malignit
e
sono
rappresentati
da
*
febbre;
*
astenia;
*
calo
ponderale;
*
sudorazioni
notturne
profuse.
Altri
sintomi
sono
specifici
della
localizzazione
tumorale
(per
esempio,
ittero,
versamenti
pleurici,
dispnea,
sindromi
neurologiche).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
164
LINFOMI
DI
HODGKIN
una
malattia
che
copisce
in
tutt
le
et,
ma
mostra
un
picco
bifasico:
tra
i
15
e
30
anni
e
tra
i
50
e
60
anni.
definita
dalla
presenza
di
un
tipo
di
cellule
specifico,
la
cellula
di
Reed-Steinberg;
non
chiaro
cosa
sia
e
ha
una
storia
diversa
da
tutti
gli
altri
linfomi.
Prima
si
chiamava
Linfogranuloma
maligno
(granuloma
uninfiammazione
produttiva,
cio
basata
sullinfiltrazione
di
cellule
e
non
su
fenomeni
vascolari,
localizzato
e
formato
da
diversi
tipi
di
cellule).
Il
quadro
istologico
di
alcune
forme
e
di
alcuni
stadi
dei
linfomi
di
Hodgkin
tipico.
Se
ne
riconoscono
ora
4
forme:
predominanza
linfocitaria,
cellularit
mista
e
deplezione
linfocitaria,
che
sono
progressive,
e
la
sclerosi
nodulare.
La
strutture
del
linfonodo
sovvertita;
c
una
popolazione
cellulare
pleomorfa,
in
cui
ci
sono
linfociti,
istiociti,
granulociti
e
cellule
di
RS,
che
sono
inconfondibili.
Quando
si
vede
la
cellula
di
RS
si
fa
la
diagnosi:
Sono
cellule
di
volume
gigantesco;
i
nuclei
sono
2
o
uno
bilobato,
e
sono
speculari,
che
gli
conferiscono
il
caratteristico
aspetto
a
occhio
di
civetta;
il
citoplasma
lievemente
basofilo;
mancano
o
sono
rari
i
lisosomi
e
i
corpi
inclusi.
Si
pensa
che
questa
sia
lunica
cellula
neoplastica
e
che
il
background
sia
infiammatorio.
Sono
presenti
anche
cellule
grandi
di
Hodgkin,
elementi
attivamente
proliferanti,
pi
piccoli
delle
cellule
RS,
con
analogie
morfologiche
con
gli
immunoblasti.
Le
cellule
di
RS
mostrano
caratteri
immunofenotipici
che
sono
presenti
anche
in
macrofagi,
cellule
follicolari
dendritiche,
linfociti
T
e
B
e
in
definitiva
si
pensa
che
possano
essere
una
sorta
di
linfociti
attivati.
Esistono
diverse
varianti
istopatologiche,
classificati
da
Rye
e
Lukes:
Predominanza
linfocitaria
tessuto
ricco
di
piccoli
linfociti
in
cui
sono
presenti
cellule
grandi
con
nuclei
lobati
e
citoplasma
basofilo
(cellue
RS
di
variet
linfoistiocitaria,
dette
cellule
popocorn).
Sono
molto
rare
le
cellule
RS
diagnostiche.
Cellularit
mista
sono
presenti
le
cellule
RS
diagnostiche
distribuite
in
un
tessuto
pi
o
meno
ricco
di
linfociti,
plasmacellule,
istiociti
e
granulociti
eosinofili.
Vi
possono
essere
segni
di
sclerosi.
Sclerosi
nodulare
una
forma
a
se
stante,
definita
dal
fatto
che
la
sezione
del
linfonodo
caratterizzata
da
tralci
fibrosi
che
intercettano
noduli
neoplastici.
Colpisce
giovani
adulti
e
risponde
alla
terapia.
Sono
caratteristiche
le
cellule
RS
LACUNARI,
cio
con
citoplasma
trasparente
che
appare
retratto
o
vacuolizzato
durante
la
fissazione.
Deplezione
linfocitaria
Nella
forma
a
deplezione
linfocitaria
spesso
le
cellule
RS
non
si
vedono,
ma
ci
sono
forme
simil-RS
pi
anaplastiche
Entit
provvisoria:
malattia
di
Hodgkin
classica,
ricca
in
linfociti
Concetto
di
staging:
Il
morbo
di
Hodgkin
pu
insorgere
in
quasiasi
zona
dellorganismo
e
per
la
prognosi
e
terapia
importante
definire
lentit
della
diffusione
della
malattia.
Questa
pu
essere
valutata
seguendo
lo
schema
proposto
da
Ann
Arbor,
valido
per
entrambi
i
tipi
di
linfomi:
Stadio
1:
impegno
di
un
singolo
linfonodo
o
di
una
singola
stazione;
Stadio
2:
pi
di
un
linfonodo
o
stazione
dallo
stesso
lato
rispetto
al
diaframma;
Stadio
3:
pi
di
2
stazioni
dai
due
lati
del
diaframma;
Stadio
4:
malattia
disseminata
con
impegno
del
midollo
osseo.
Clinicamente
il
morbo
di
Hodgkin
si
manifesta
con
la
classica
triade:
1. Febbre
inspiegabile
(superiore
ai
38C),
che
pu
essere
remittente,
continua
o
ciclica
con
periodi
di
quindici
giorni
alternati
a
periodi
senza
febbre;
2. Sudorazione
notturna
e
perdita
di
peso
superiore
al
10
per
cento
entro
sei
mesi;
3. Prurito,
che
pu
essere
molto
intenso,
resistente
ai
comuni
antistaminici,
ma
sensibile
ai
trattamenti
specifici
radio-chemioterapici.
MALATTIE
DELLE
PLASMACELLULE
-
Plamocitosi
reattive
la
e
plasmacellule
sono
facilmente
identificabili
sulle
sezioni
istologiche
delle
biopsie
ossee:
hanno
un
nucleo
rotondo,
con
cromatina
in
blocchi
disposti
a
ruota
di
carro
e
citoplasma
BASOFILO
con
area
chiara
perinucleare
(apparato
del
Golgi).
Il
citoplasma
contiene
inclusioni
PAS
positive
ed
eosinofile
dette
CORPI
DI
RUSSEL
e
pi
raramente
ci
possono
essere
inclusioni
eosinofile
e
PAS
positive
intranucleari
dette
CORPI
DI
DUTCHER.
Nel
midollo
normale
le
plasmacellule
non
superano
il
2-3%
degli
elementi
nucleati.
Spesso
occupano
tessuto
mieloide
,
ma
possono
essere
sparse
nellinterstizio
e
attorno
ai
piccoli
vasi
midollari.
Quando
il
loro
numero
aumenta
si
osservano
elementi
binucleati,
di
volume
maggiore,
con
citolplasma
intensamente
basofilo.
Aumenti
delle
plasmacellule
si
possono
avere
in
caso
di
neoplasie
e
di
ipergammaglobulinemie.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
165
- Gammopatie monoclonali di significato indeterminato sono caratterizzate dalla
presenza nel sangue di una IMMUNOGLOBULINA MONOCLONALE (migrazione elettroforetica
uniforme e presenza di un solo tipo di catena leggera). Sono patologie frequenti nella
popolazione anziana. Possono essere PRIMITIVE (se non correlata ad altre malattie) oppure
SECONDARIE (se associata ad altre malattie come carcinomi, TBC, m. virali, epatiche,
autoimmuni, ecc.). Pi spesso la proteina monoclonale una IgG. La biopsia ossea mostra midollo
normale con piccolo aumento delle plasmacellule. La malattia pu restare in uno stadio
stazionario, guarire oppure evolvere in MIELOMA (5-10% dei casi). Levoluzione segnalata da
un aumento della proteina monoclonale nel sangue e dalla comparsa di ATIPIE delle
plasmacellule.
- MIELOMA detto anche PLASMOCITOMA una neoplasia della linea plasmacellulare,
accompagnata solitamente da gammopatia monoclonale. Si distinguno:
1) Mieloma multiplo scheletrico: tumore che insorge tra i 65 e 75 aa ed ha una localizzazione
prevalentemente SCHELETRICA e in altre sedi numerose. Sono pi colpite le ossa spugnose (++
del cranio e del tronco). Agli arti il tumore confinata alle epifisi prossimali dellomero e del
femore.
Macroscopicamente il tessuto mieloma toso si presenta come NODULI ROTONDEGGIANTI, di max
1 cm di diametro e limiti netti. Sono molli, friabili di colorito bianco grigiastro con possibile
tonalit rosse dovute ad emorragie. Essi vanno a sostituire il tessuto osseo che viene distrutto
per osteolisi: la lacuna ossea che si viene a formare a stampo del nodulo. A livello del cranio
queste lacune danno laspetto del cranio lacunare. In conseguenza alla sostituzione del tessuto
osseo con quello tumorale, si va incotro a fratture spontanee o addirittura osteoporosi diffusa.
Anche i visceri sono colpiti da questa malattia, prevalentemente la milza, il fegato e i linfonodi.
La diagnosi prevede la dimostrazione di una proliferazione di plasmacellule neoplastiche nel
midollo ed pi accurata su sezioni istologiche di biopsie ossee che su aghi aspirati.
Microscopicamente presente una infiltrazione nodulare o diffusa da parte di plasmacellule
atipiche: hanno disomogeneit di forma e volume, ipercromatismo nucleare, macronucleoli,
numerose mitosi, ma possono essere anche totalmente anaplastiche.
Utile per la diagnosi il riscontro di caratteristici accumuli di plasmacellule in NIDI SOLIDI, cio
senza tessuto adiposo interposto. Le cellule mielomatose secernono immunoglobuline che
causano una turba del metabolismo proteico con inversione del rapporto albumine/globuline.
Nella maggior parte dei casi si tratta di IgG o IgA e contengono un SOLO tipo di catene leggere o
. Queste quando vengono prodotte in eccesso vengono rapidamente filtrate e passano nelle
urine dando luogo alla PROTEINURIA DI BENCE JONES. Inoltre laumentata globulinemia causa
aumento della VISCOSITA del sangue con possibili ischemie in vari organi (++ encefalo e retina)
e con conseguente IMPILAMENTO dei GR (formazione di ROULEAUX) per cui la VES aumentata.
Inoltre in virt dellosteolisi si ha anche IPERCALCEMIA.
2) Mieloma extrascheletrico: si localizza preferenzialmente ne tubo digerente e nellapparato
respiratorio dove da origine a formazioni POLIPOIDI. Spesso si associa ad accumuli di sostanza
amiloide.
3) Leucemia plasmacellulare: una particolare forma di mieloma caratterizzata dal passaggio in
circolo si elementi plasma cellulari in quantit pi o meno elevata. Si osserva INFILTRAZIONE
DIFFUSA di plasmacellule negli organi emopoietici. Sono presenti le stesse alterazioni del siero e
delle urine del plasmocitoma.
LINFADENITE ACUTA ASPECIFICA
I linfonodi vanno incontro a trasformazioni reattive ogni volta che sono stimolati da agenti
microbici, frammenti cellulari o altre sostanze estranee. La linfadenite acuta si osserva spesso
nella regione CERVICALE a causa del drenaggio microbico dovuto a infezioni di denti e tonsille.
Altra sede preferenziale sono i linfonodi mesenterici, che drenano le appendiciti acute.
Macroscopicamente i linfonodi sono rigonfi, grigio-rossi e congesti con ampi centri germinativi in
cui si possono notare molte figure mitotiche. Se la causa batterica (piogeni) il centro dei follicoli
pu andare incontro a necrosi oppure lintero linfonodo pu trasformarsi in una massa
ascessualizzata. In casi meno gravi presente infiltrazione neutrofila nel seni linfoidi. Le cellule
dei seni vanno incontro a ipertrofia e iperplasia e diventano di aspetto cuboide.
I linfonodi sono ingrossati a causa dellinfiltrazione cellulare e delledema, sono DOLENTI alla
palpazione, la cute sovrastante arrossata
by Darkphemt - www.accentosullad.com - Vietata la vendita!
166
LINFADENITE CRONICA ASPECIFICA
Pu presentarsi sottoforma di diversi quadri in base alla causa scatenante:
- IPERPLASIA FOLLICOLARE causata da stimoli che attivano le risposte immunitarie umorali
(tra queste: artride reumatoide, toxoplasmosi, HIV, ecc.). Sono presenti centri germinativi grandi,
di forma rotondeggiante, ricchi di cellule B e circondati da una corona di piccole cellule B vergini
a riposo. Allinterno del centro germinativo ci sono 2 zone: (1) zona scusa contenente cellule B
simili a blasti e (2) zona piccola contente cellule B con rima nucleare clivata e irregolare. Sono
presenti macrofagi sparsi per tutto il follicolo. Nelle zone parafollicolari possono essere presenti
plasmacellule, macrofagi, neutrofili ed eosinofili. Il linfonodo in generale conserva la sua
architettura.
- IPERPLASIA LINFOIDE PARACORTICALE causata da stimoli che innescano la risposta
immunitaria cellulare. Le regioni follicolari T-cellulari obliterano e a volte cancellano i follicoli B-
cellulari. Allinterno di queste regioni ci sono cellule T attivate, grandi 3 o 4 volte pi rispetto ad
un linfocita a riposo, con nuclei rotondi, cromatina dispersa, molti nucleoli e moderata quantit
di citoplasma pallido. Si hanno anche ipertofia delle cellule endoteliali e presenza di infiltrato
cellulare misto.
- ISTIOCITOSI DEI SENI si riferisce alla distensione e alla prominenza dei sinusoidi linfatici.
Lendotelio linfatico appare ipertrofico; i macrofagi sono aumentati di numero e causano
espansione e dilatazione dei seni.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
167
CUTE
NEVI
Sono
affezioni
mal
formative
della
cute.
Essi
possono
presentarsi
fin
dalla
nascita
o
manifestarsi
tardivamente.
Crescono
lentamente,
soprattutto
durante
la
pubert
e
la
gravidanza.
Alcune
forme
possono
anche
andare
incontro
a
regressione.
In
senso
generale
si
parla
di
NEVI
MELANOCITICI,
termine
che
deve
essere
considerato
sinonimo
di
nevo
benigno.
Secondo
Maize
e
Ackerman
i
nevi
possono
essere
suddivisi
in
due
grandi
gruppi:
Nevi
nei
quali
i
melanociti
NON
risultano
numericamente
aumentati,
ma
esaltata
la
loro
funzione
MELANOGENETICA
(il
pigmento
viene
accumulato
in
grosse
quantit
nelle
cellule
epiteliali
dellepidermide).
Questo
gruppo
stato
denominato
iperpigmentazione
circoscritta
in
assenza
di
apparente
proliferazione
di
melanociti
e
ne
fanno
parte
le
efelidi,
le
macchie
caff
e
latte,
la
melanosi
della
sindrome
di
Albright,
il
nevo
di
Becker,
la
lentigo
senilis
e
la
melanosi
nella
sindrome
di
Peutz-Jeghers.
Nevi
nei
quali
il
carattere
saliente
la
PROLIFERAZIONE
dei
melanociti.
Questo
gruppo
stato
denominato
proliferazione
benigna
di
melanociti
e
ne
fanno
parte
la
lentigo
simplex,
il
nevo
giunzionale,
il
nevo
composto,
il
nevo
intradermico,
il
nevo
balloniforme,
il
nevo
con
vitiligine
perinevica,
il
nevo
di
Spitz,
i
nevi
melanocitici
congeniti,
la
macchia
mongolica,
il
nevo
di
Ota,
il
nevo
di
Ito
ed
il
nevo
blu.
Iperpigmentazione
circoscritta
in
assenza
di
apparente
proliferazione
di
melanociti
-
Efelidi
macule
lentigginose
che
si
sviluppano
nelle
regioni
del
corpo
esposte
al
sole
(viso,
dorso
delle
mani,
braccia).
Compaiono
in
et
giovanile
ed
una
affezione
che
si
trasmette
con
modalit
autosomico
dominante.
Istologicamente
presente
solo
accumulo
discreto
di
pigmento.
-
Macchie
caff
e
latte
sono
macule
di
dimensioni
da
pochi
mm
fino
a
oltre
20
cm
di
diametro,
a
limiti
netti,
pu
insorgere
in
qualsiasi
parte
dl
corpo
e
manifestarsi
alla
nascita.
Si
riscontra
nel
90%
dei
casi
di
neurofibromatosi.
Istologicamente
uguale
alle
efelidi.
-
Melanosi
della
sindrome
di
Albright
una
sindrome
caratterizzata
da:
displasia
fibrosa
poliostotica
unilaterale
+
pubert
precoce
+
ampie
macchie
melanotiche
a
margini
frastagliati
che
compaiono
nei
primi
anni
di
vita.
Microscopicamente
si
nota
liperpigmentazione
dello
strato
basale
dellepidermide.
-
Nevo
di
Becker
nevo
ipertricotico
che
si
manifesta
nel
corso
del
secondo
decennio
di
vita
e
si
manifesta
sottoforma
di
unampia
ed
intensa
macchia
melanotica,
rilevata,
a
limiti
frastagliati
ma
netti.
Si
localizza
soprattutto
sul
tronco
e
sulla
spalla.
Istologicamente
si
nota
una
lieve
ACANTOSI
con
spiccata
iperpigmentazione
dellepidermide
con
presenza
di
MELANOFAGI
nel
derma
papillare.
-
Lentigo
senilis
Compare
nel
IV-V
decennio
di
vita
e
predilige
le
parti
scoperte
del
corpo
(++
dorso
delle
mani).
Microscopicamente
le
creste
epidermiche
appaiono
allungate,
claviformi;
le
cellule
basali
sono
ricche
di
melanina
e
frammiste
a
melanociti.
-
Melanosi
nella
sindrome
di
Peutz-Jeghers
stato
morboso
caratterizzato
da
poliposi
intestinale
+
melanosi
lentigginosa
localizzata
preferenzialmente
in
regione
periorale,
bordo
labiale,
mucosa
orale
e
dorso
delle
dita.
Laffezione
si
trasmette
come
carattere
autosomico
dominante.
Istologicamente
c
iperpigmentazione
dello
strato
basale
dellepidermide.
Proliferazione
benigna
di
melanociti
-
Lentigo
simplex
chiazze
pigmentarie
sparse,
colorito
bruno
o
nero.
Istologicamente
si
nota
aumento
della
lunghezza
delle
creste
epidermiche
limitanti
le
papille
dermiche,
incremento
dei
melanociti
nello
strato
basale,
aumento
di
melanina
nei
melanociti
e
nelle
cellule
basali.
I
melanociti
hanno
citoplasma
chiaro
che
contrasta
con
laspetto
scuro
delle
cellule
epiteliali
circostanti.
-
Nevo
giunzionale
o
della
giunzione
dermo-epidermica
gruppi
multipli
di
melanociti
lungo
lo
starto
delle
cellule
basali
dellepidermide,
che
si
presentano
come
cumuli
sferoidali
circondati
da
cellule
epiteliali
basali
iperpigmentate.
I
melanociti
sono
globosi
e
con
citoplasma
chiaro.
Le
cellule
basali
sono
compresse
e
spinte
in
profondit
e
formano
dell
teche
o
nidi.
il
nevo
che
si
riscontra
pi
frequentemente
nel
bambino.
Gli
strati
sovrastanti
lepidermide
possono
essere
sollevati
da
cumuli
di
melanociti.
Lestendersi
dei
nidi
di
melanociti
verso
la
sperficie
considerato
segno
sospetto
di
malignit.
-
Nevo
composto
Nidi
di
melanociti
nella
zona
giunzionale
dellepidermide,
estesi
anche
nel
derma
sottostante.
Le
cellule
a
contatto
con
lepidermide
sono
cuboidali,
con
ampio
citoplasma
contenente
variabili
quantit
di
granuli
di
melanina.
Le
cellule
situate
in
profondit
nel
derma
by Darkphemt - www.accentosullad.com - Vietata la vendita!
168
sono
pi
piccole,
con
scarso
citoplasma
e
pochi
granuli.
Questa
una
caratteristica
importante
per
differenziarlo
dal
melanoma
in
cui
le
cellule
non
si
riducono
man
mano
che
si
va
in
profondit!
Forma
comune
nei
giovani.
-
Nevo
intradermico
forma
abituale
assunta
dai
nevi
nellet
adulta.
Macroscopicamente
pu
essere
di
vario
volume,
pi
o
meno
sporgente,
pigmentato,
glabro,
liscio
o
verrucoso
(a
seconda
della
configurazione
dellepidermide).
Laccumulo
di
cellule
neviche
avviene
a
livello
del
derma,
e
alcune
volte
il
processo
pu
estendersi
profondamente
fino
al
sottocutaneo.
Le
cellule
neviche
sono
perinucleate
con
nuclei
a
rosetta.
I
melanociti
sono
molto
numerosi
negli
strati
superficiali
e
in
base
alla
loro
quantit
si
possono
avere
vari
gradi
di
pigmentazione.
-
Nevo
a
cellule
balloniformi
rari.
Microscopicamente
si
nota
la
caratteristica
presenza
di
cellule
grandi,
rotondeggianti,
con
nucleo
piccolo
e
rotondo,
citoplasma
chiaro.
Insorge
solitamente
nei
primi
30
anni
di
vita.
-
Nevo
con
vitiligine
perinevica
per
vitiligine
si
intende
un
DEPIGMENTAZIONE
della
cute.
In
questo
caso
infatti
la
scomparsa
di
melanina
lascia
apprezzare
alla
periferia
del
nevo
un
alone
bianco
lattaceo.
Si
tratterebbe
di
un
melanoma
contro
il
quale
lorganismo
produce
degli
anticorpi
specifici
responsabili
della
scomparsa
dei
melanociti,
che
probabilmente
hanno
subito
una
qualche
mutazione
che
li
ha
resi
bersaglio
della
risposta
immunitaria
(infatti
i
restanti
melanociti
del
corpo
non
vengono
attaccati).
-
Nevo
di
Spitz
una
lesione
cupuliforme,
isolata,
localizzata
generalmente
al
viso
e
agli
arti,
di
colorito
roseo
con
configurazione
istologica
tipica
di
un
nevo
composto.
Le
cellule
sono
di
tipo
fusato
e
di
tipo
epitelio
ide
e
sono
disposte
in
nidi
che
interessano
solo
gli
strati
profondi
dllepidermide.
Man
mano
che
avanzano
nel
contesto
del
derma
le
cellule
si
riducono
e
mostrano
caratteri
di
differenziazione
(D.D.
con
melanoma!).
Sono
presenti
infiltrati
infiammatori
linfocitari
con
dilatazioni
dei
capillari
e
edema
del
derma
superficiale.
-
Macchia
mongolica
di
solito
compare
alla
nascita
e
scompare
allet
di
3-4
qnni.
pi
frequente
nei
bambini
di
razza
mongolica.
Si
localizza
in
regione
sacro-coccigea
e
si
manifesta
come
una
chiazza
rotondeggiante
di
colorito
ceruleo.
Microscopicamente
caratterizzata
dalla
presenza
nella
met
o
nei
2/3
inferiori
del
derma
reticolare
di
melanociti
distribuiti
tra
fasci
di
fibre
collagene.
I
melanociti
sono
allungati
e
decorrono
parallelamente
alla
superficie
cutanea.
-
Nevo
di
Ota
e
nevo
di
Ito
Il
nevo
di
Ota
si
sviluppa
elettivamente
ed
unilateralmente
a
livello
del
viso,
pu
essere
presente
alla
nascita
o
insorgere
nelladolescenza.
Il
nevo
di
Ito
si
localizza
in
regione
sopraclaveare
o
deltoidea.
Istologicamente
hanno
la
stessa
struttura:
melanociti
allungati
e
dendritici
distribuiti
tra
fibre
collagene
del
derma
reticolare.
-
Nevo
blu
Pu
localizzarsi
in
sede
cutanea
oppure
sulle
mucose
di
bocca,
vagina,
cervice
uterina
e
prostata.
Esistono
tre
tipi:
Comune
nevo
blu:
rilevato,
colorito
nero-bluastro.
Diametro
>
1
cm,
localizzazione
preferita
su
mani
e
piedi.
Istologicamente
simile
a
macchia
mongolica,
con
melanociti
allungati
e
decorrenti
parallelamente
alla
superficie
cutanea,
ma
molto
pi
numerosi.
Sono
presenti
anche
melanofagi
e
tra
le
fibre
collagene
del
derma
compaiono
firoblasti
Nevo
blu
cellulare:
lesione
rilevata,
nodulare,
superficie
liscia
o
irregolare,
diametro
compreso
tra
1-3
cm.
Microscopicamente
ci
sono
melanociti
allungati
e
altri
fusiformi
con
nucleo
ovoidale
ed
ampio
citoplasma
con
pochissimi
granuli
di
melanina.
Spesso
questi
melanociti
costituiscono
degli
isolotti
in
cui
si
intrecciano
diversi
elementi:
cellule
giganti
multinucleate
associate
ad
elementi
linfocitari.
Nevo
blu
combinato:
forma
particolare
di
associazione
tra
nevo
blu
e
nevo
di
altro
tipo.
MELANOMA
IN
SITU
Si
tratta
di
lesioni
ancora
benigne
ma
che
hanno
gi
gli
attributi
morfologici
di
un
processo
maligno.
Di
conseguenza
dopo
un
periodo
pi
o
meno
variabile
evolver
in
melanoma.
-
Lentigo
maligna
detta
anche
efelide
melanotica
di
Hutchinson,
si
manifesta
nelle
regioni
del
corpo
esposte
al
sole
(++
viso).
una
macula
pigmentata
che
si
estende
lentamente
e
circondata
da
zone
in
cui
il
fenomeno
va
incontro
a
regressione
spontanea.
Microscopicamente
in
fase
iniziale
c
iperpigmentazione
delle
cellule
dello
strato
basale
che
per
pu
estendersi
fino
allo
strato
corneo.
Nello
strato
basale
c
aumento
di
numero
dei
melanociti,
mentre
nel
derma
si
possono
trovare
melanofagi
e
cellule
infiammatorie.
Con
lavanzare
del
processo
aumenta
il
numero
dei
melanociti
che
sono
di
forma
allungata,
fusata,
con
abbondante
pigmento,
nuclei
atipici
(ingranditi,
ipercromatici,
polimorfi).
Il
derma
risulta
infiltrato
da
linfociti
e
mostra
una
degenerazione.
La
trasformazione
in
melanoma
si
verifica
non
prima
di
10-15
anni.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
169
- Melanoma in situ a diffusione superficiale colpisce pi i settori dorsali delluomo e quelli
della gamba nella donna. Il diametro della lesione non supera i 2,5 cm e la superficie appare pi o
meno rilevata. Sono presenti tratti di regressione spontanea. Il colorito va da bruno nerastro a
blastro. I melanociti sono disposti nellepidermide in nidi negli strati profondi e isoltamente in
quelli superficiali. Il loro nucleo atipico possiedono abbondante citoplasma. Nel derma sono
sempre presenti melanofagi e infiltrati linfocitari. La trasformazioni e in melanoma inizia pi
precocemente che nella lentigo maligna.
- Melanoma lentigginoso acrale in situ si manifesta alle palme delle mani e dei piedi.
Questa forma evolve rapidamente verso il melanoma.
MELANOMA
Neoplasie di cellule melanocitiche con comportamento maligno. Possono esistere diversi tipi di
lesioni raggruppate sotto il termine di melanoma.
- Melanomi cutanei I melanomi difficilmente si sviluppano in et pre-puberale, mentre sono
pi frequenti nellet adulta e senile. I melanomi cutanei si possono manifestare in 2 forme:
Melanoma a diffusione superficiale: si sviluppa superficialmente mantenendosi per un
certo periodo nel contesto dellepidermide.
Melanoma nodulare: invade rapidamente il derma superficiale e quello profondo. pi
grave del precedente.
Il melanoma maligno cutaneo appare macroscopicamente come una PLACCA o come un NODO
TESO si colore NERO o BRUNASTRO, spesso variegato e circondato da un ALONE ROSSASTRO da
iperemia. La superficie LISCIA o finemente irregolare. Spesso il paziente denuncia un
accrescimento sensibile negli ultimi tempi. In alcuni casi il pigmento pu mancare del tutto e
quindi il colorito ROSSO CARNE. Se avviene diffusione locale, accanto al nodo principale
possono esserci nodi pi piccoli.
Microscopicamente sono presenti caratteristiche salienti. Innanzitutto deve essere prelevato un
prelievo mediante incisione a losanga che corre a circa 2 cm di distanza dal margine della
neoplasia e che si estrinseca in profondit in modo da assicurare una ABLAZIONE il pi possibile
COMPLETA. La caratteristica istologica del melanoma la intensa e irregolare ATTIVITA
PROLIFERATIVA che si verifica alla giunzione dermo-epidermica. Da un lato c linvasione
dellepidermide da parte di melanociti riuniti in NIDI che si spingono fino allo strato corneo, con
conseguente scompaginamento dei vari strati, dallaltro c diffusione nel derma, in cui
melanociti avanzano fino al sottocutaneo. Le cellule presenti pur essendo molto diverse tra loro
appartengono a de gruppi: cellule fusate e cellule epitelioidi e di solito nel tumore un tipo
predomina sullaltro (anche se possono essere presenti entrambe). Le cellule fusate formano
strutture ramificate distribuite in uno stroma collageno; le cellule epitelioidi (o epiteliomorfe)
sono disposte in formazioni alveolari circondate da fibre collagene. Ci sono discrete figure
mitotiche e la melanina presente in quantit variabile. Raramente si riscontrano anche elementi
balloniformi. A livello del derma sono costantemente presenti infiltrati linfocitari.
Secondo CLARK esistono 5 livelli di invasione (si basa s LIVELLI ANATOMICI):
1. Interessamento epidermide e annessi cutanei
2. Invasione del derma papillare con infiltrazione di poche cellule del confine tra derma
papillare e derma reticolare
3. Infiltrazione dellintero derma papillare e ampia parte del derma reticolare
4. Invasione del derma reticolare
5. Invasione del sottocutaneo
Secondo Clark dopo asportazione chirurgica del melanoma, la probabilit andare incontro
alla morte entro 5 anni di
1 livello
2 livello 3 livello 4 livello 5 livello
0% (non c invasione del derma)
8%
35%
46%
50%
Esiste poi una seconda classificazione fatta da BRESLOW che si basa sulla misura dello spessore
della neoplasia: il punto di repere superficiale lo strato granuloso dellepidermide ovvero il
punto pi profondo dellulcera a seconda che il neoplasma sia intatto o ulcerato. La gradazione
di Breslow prevede che se lo spessore del tumore < 0,76 mm esso non ha tendenza a
metastatizzare e quindi non necessaria la rimozione dei linfonodi regionali; se lo spessore
> 1,5 mm necessaria lasportazione profilattica dei linfonodi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
170
I
melanomi
danno
metastasi
per
prima
ai
linfonodi
regionali.
Inoltre
possono
dare
metastasi
per
via
sanguigna,
in
ordine
di
frequenza,
a:
polmoni,
nevrasse,
meningi,
tubo
digerente,
cuore,
fegato,
peritoneo
e
surreni.
In
casi
gravissimi
in
cui
il
melanoma
abnormemente
esteso
si
pu
avere
MELANURIA,
MELANOSI
dellintera
cute,
delle
congiuntive
e
delle
mucose
orale
e
faringea.
-
Sindrome
del
nevo
displastico
si
intendono
DISPLASTICI
i
nevi
composti
a
cellule
fusate
od
epiteliomorfe
entro
i
quali
si
rinvengono
nidi
di
melanociti
atipici.
una
lesione
precancerosa,
che
deve
mettere
in
allarme
il
medico.
-
Nevo
blu
maligno
un
nevo
che
acquista
caratteri
di
malignit:
caratteristiche
microscopiche
gi
descritte,
carattere
invasivo,
atipia
e
pleomorfismo
nucleare,
mitosi
atipiche
e
aree
di
necrosi.
-
Melanoma
in
sedi
NON
cutanee
i
melanomi
possono
insorgere
in
VARIE
MUCOSE,
comunque
in
zone
sempre
vicine
al
confine
tra
mucosa
e
cute.
Tra
questi
una
forma
particolare
quello
che
insorge
in
sede
oculare
a
carico
della
COROIDE:
si
sviluppa
al
di
sotto
della
retina
provocandone
il
distacco
e
va
ad
occupare
la
cavit
el
bulbo;
la
sua
configurazione
istologica
mista
tra
tipo
fuso-cellulare
e
globo-cellulare
disposte
in
ammassi
irregolari
e
circondate
da
cellule
a
palizzata
disposte
a
vortice
o
affiancate.
La
propagazione
locale
del
tumore
avviene
lungo
il
nervo
ottico
verso
lencefalo.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
171
APPARATO
URINARIO
Il
rene
umano
converte
pi
di
170
litri
di
sangue/die
fornito
dallarteria
renale
in
1
litro
di
urina.
Le
sue
funzioni
principali
sono
OSMOREGOLAZIONE
e
ESCREZIONE.
AA
RENALE
4
AA
SEGMENTALI
(apicale,
superiore,
media,
inferiore)
AA
ARCUATE
AA
INTERLOBULARI
ARTERIOLE
AFFERENTI
ed
EFFERENTI
VV
ARCUATE
INTRA
E
INTERLOBULARI
V
RENALE.
Un
glomerulo
una
rete
mirabile
arteriosa,
un
letto
capillare
connesso
a
due
vasi
omologhi
(arteriosi,
come
in
questo
caso,
o
venosi,come
nel
sistema
portale).
Nelle
reti
mirabili
lo
scopo
non
mai
la
perfusione.
La
circolazione
renale
caratteristica:
a
livello
del
seno
renale
la.
renale
si
divide
nei
suoi
rami
terminali,
le
aa.
interlobari
(nelle
colonne
del
Bertin
che
separano
le
piramidi
del
Malpighi);
di
qui
si
hanno
le
aa.
arciformi,
che
decorrono
parallelamente
alla
base
della
piramide;
aa.
interlobari
e
vasi
retti
(i
primi
passano
nelle
colonne
del
Ferrein,
dotti
collettori
corticali
circondati
d
auna
porzione
di
corticale);
aa.
afferenti
;
aa.
efferenti;
capillari.
Il
glomerulo
una
rete
di
vasi
paralleli
o
in
registro
tra
loro,
che
si
avvolgono
su
s
stessi;
sono
suddivisi
in
gruppi
e
ciascun
gruppo
forma
un
cotiledone.
I
vasi
che
si
formano
dallo
sfioccamento
dellarteriola
afferente
sono
avvolti
da
una
struttura
che
si
chiama
mesangio
,
che
il
prolungamento
delle
strutture
matriciali
che
avvolgono
le
arteriole.
Il
mesangio
diviso
in
unit
discrete
che
corrispondono
ai
cotiledoni.
Oltre
la
parete
del
capillare
glomerulare
(spazio
di
Bowmann)
si
trovano
i
podociti,
cellule
con
dei
processi
di
diverso
ordine
(
pedicoli,
che
prendono
diretto
rapporto
con
la
membrana
capillare
e
si
incastrano
tra
loro;
la
loro
membrana
fortemente
arricchita
di
cariche
negative,
poich
contengono
eparansolfato
o
perlecano,
che
come
tutti
i
proteoglicani
acido;
tra
un
pedicolo
e
laltro
esistono
i
diaframmi
pedicolari).
La
membrana
basale
glomerulare
separa
i
podociti
dalla
parete
del
capillare
ed
formata
da
tre
strati
(lamina
rara
esterna,
lamina
densa,
lamina
rara
interna)
Un
collagene
una
proteina
con
una
strutture
Gly-X-Y,
che
gli
d
la
tendenza
a
interagire
con
s
stessa.
La
membrana
basale
del
glomerulo
composta
da:
collagene
IV
(occupa
tutti
e
tre
gli
strati
della
membrana
basale),
proteoglicani,
laminina,
fibronectina
e
endonectina.
Tra
i
capillari
glomerulari
posto
il
mesangio,
costituito
da
cellule
mesangiali
proprie
e
fagociti
mononucleati.
Le
molecole
pi
grandi
vengono
intrappolate
tra
le
fibrille
del
mesangio
e
assunte
dalle
cellule
presenti.
La
cellula
mesangiale
propria
simile
alla
cellula
muscolare
liscia,
possiede
attivit
contrattile
e
contribuisce
a
regolare
il
flusso
ematico
glomerulare;
inoltre
possiede
funzioni
di
recettore
per
langiotensina
II
e
per
il
peptide
natriuretico
e
anche
attivit
di
sintesi
(IL-1
ruolo
nellinfiammazione
e
come
fattore
di
crescita
autocrino).
Lapparato
iuxtaglomerulare
costituito
da
tre
tipi
di
cellule:
GRANULOSE
(c.
muscolari
lisce
modificate
presenti
nella
parte
terminale
dellarteriola
afferente),
NON
GRANULOSE
(poste
allilo
glomerulare,
dove
si
incontrano
arteriola
afferente
ed
efferente),
MACULA
DENSA
(parte
di
tubulo
convoluto
distale
in
prox
dellilo
glomerulare,
costituita
da
cellule
epiteliali
strette
e
alte).
A
livello
di
questo
apparato
avviene
la
formazione
di
RENINA.
ANOMALIE
CONGENITE
(Prof.
Cardillo)
-
Agenesia
renale
Esistono
due
forme:
Totale
bilaterale:
incompatibile
con
la
vita,
associata
ad
alte
malattie
congenite
come
la
ipoplasia
polmonare
+
assenza
o
deformit
degli
arti
inferiori
+
faccia
di
POTTER
(bassa
attaccatura
degli
orecchi,
mento
sfuggente,
naso
allargato
ed
appiattito,
occhi
distanziati).
La
morte
avviene
precocemente,
al
max
permette
solo
poche
ore
di
vita.
Unilaterale:
compatibile
con
la
vita
poich
si
ha
liperplasia
compensatoria
del
rene
contro
laterale.
-
Ipoplasia
renale
anche
questa
pu
essere
bilaterale
o
unilaterale.
Spesso
un
rene
cicatriziale
in
seguito
a
infezioni
o
malattie
vascolari
o
del
parenchima
renale.
-
Rene
ectopico
causato
da
focolai
ectopici
di
metanefro
in
posizioni
differenti
da
quella
naturale
(es.
pelvi).
Questa
condizione
pu
causare
ostruzione
al
deflusso
urinario
e
quindi
maggiore
suscettibilit
alle
infezioni.
-
Rene
a
ferro
di
cavallo
i
reni
risultano
FUSI
a
livello
del
polo
superiore
(10%)
o
inferiore
(90%).
Spesso
associato
alla
TRISOMIA
18.
-
Fusione
eccentrica
-
Anomalie
dei
vasi
es.
arteria
renale
aberrante
con
aneurisma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
172
MALATTIE CISTICHE DEL RENE
Si tratta di un gruppo eterogeneo di malattie le cui cause sono da ricercare in disordini ereditari,
disordini di sviluppo NON ereditari, disordini acquisiti. In generale la patogenesi dovuta ad un
difetto primitivo dellaccrescimento e differenziazione delle cellule epiteliali tubulari, con
successiva ipersecrezione di fluido e anomala produzion di ECM da parte delle cellule epiteliali di
rivestimento dei tubuli. Le cisti renali sono classificate cos:
Displasia renale cistica
Malattia renale policistica AUTOSOMICO DOMINANTE (delladulto) dovuta a
mutazione di un gene presente sul cromosoma 16p (90%) o sul cromosoma 4q (10% -
meno grave). C la presenza di cisti di 3-4 cm di diametro a contenuto sieroso o siero-
emorragico. Tra le cisti multiple sono sparsi nefroni funzionanti. La sua penetranza
pressoch totale. Macroscopicamente i reni sono ingranditi e diffusamente cistici con
marcata irregolarit della superficie sottocapsulare.
Clinicamente i sintomi sono dolore al fianco, ematuria, nicturia, infezioni urinarie. Nel
50% dei casi di sviluppa insufficienza renale progressiva o cronica. spesso associata
alla presenza di cisti epatiche.
Malattia renale policistica AUTOSOMICO RECESSIVA (del bambino) perinatale,
neonatale, infantile o giovanile. Associata a lesioni epatiche (FIBROSI CONGENITA
EPATICA). I pazienti si presentano con masse lombari bilaterali. I reni sono molto
ingranditi ma hanno superficie LISCIA. Sono presenti numerose cisti piccole in corticale
e midollare. Clinicamente si presenta come una massa palpabile alla nascita. Se la
malattia si manifesta pienamente porta a morte nella prima infanzia per insufficienza
renale, se la condizione lieve il quadro clinico dominato dalle manifestazioni epatiche.
Malattia cistica della MIDOLLARE renale comprende tre entit principali
caratterizzate da dilatazione cistica dei tubuli distali e collettori associata con fibrosi
interstiziali.
1. Nefronoftisi giovanile: malattia autosomica recessiva che si presenta con
anemia, ritardo di crescita, iperazotemia cronica con poliuria. Evolve in
insufficienza renale entro i 20 anni. I reni sono piccoli e fibrotici. La superficie di
taglio mostra la presenza di numerose piccole cisti nella regione
corticomidollare. Caratteristiche presenti sono anche la sclerosi glomerulare e la
fibrosi interstiziale.
2. Malattia cistica midollare: ereditata come carattere autosomico dominante.
Come nella precedente malattia i reni sono piccoli e fibrotici. La superficie di
taglio mostra la presenza di numerose piccole cisti nella regione
corticomidollare. Caratteristiche presenti sono anche la sclerosi glomerulare e la
fibrosi interstiziale.
3. Rene a SPUGNA midollare: caratterizzata da marcata e irregolare dilatazione di
dotti collettori midollari e papillari. Le lesioni sono solitamente bilaterali e
diffuse. Clinicamente si manifesta con ematuria e formazione di calcoli renali. I
glomeruli sono preservati.
Cisti semplici sono le cisti pi comuni e di minor significato clinico. La loro incidenza
aumenta con let. Insorgono tipicamente nella corticale e possono essere unilaterali o
bilaterali, singole o mutiple. Solitamente hanno diametro < 1 cm. Clinicamente possono
manifestarsi come dolore al fianco, ematuria, infezioni, ipertensione.
Malattia cistica acquisita limitata a malati che hanno insufficienza renale cronica
avanzata, specialmente a quelli in DIALISI per malattia allo stadio terminale. Infatti circa
il 30-50% di pazienti in dialisi soffre di questa malattia. Sono presenti numerose piccole
cisti (5mm) che interessano diffusamente un rene sclerotico in fase terminale. Nel 25%
dei pazienti colpiti si riscontrano lesioni neoplastiche.
LE PRINCIPALI SINDROMI RENALI
- Sindrome nefritica acuta caratterizzata da:
esordio improvviso
ematuria spesso macroscopica
proteinuria di varia intensit
ipertensione
oliguria ingravescente fino allanuria
esito solitamente favorevole
by Darkphemt - www.accentosullad.com - Vietata la vendita!
173
Si manifesta soprattutto in caso di malattie primitive e secondarie del glomerulo.
- Sindrome nefritica rapidamente progressiva si manifesta con esordio improvviso di:
ematuria
proteinuria
anemia
progressione verso la linsufficienza renale
- Sindrome nefritica cronica sviluppo lento e progressivo, che si manifesta con:
ipertensione
insufficienza renale ingravescente (incremento dei valori ematici di azoto ureico e
creatinina)
proteinuria (non sempre)
uremia (stadio terminale)
- Sindrome nefrosica caratterizzata da:
proteinuria (selettiva o non selettiva) di origine glomerulare, superiore a >3,5 g/die
edemi e versamenti trasudatizi nelle sierose
ipoalbuminemia
iperlipidemia e lipiduria
La proteinuria il sintomo cardinale ed provocata dal danno della parete del capillare in
seguito a diverse cause che alterano i meccanismi di controllo della filtrazione delle
macromolecole. Pu essere complicata da TROMBOSI che interessa le vene renali,
INFEZIONI.
- Insufficienza renale acuta si manifesta con
oliguria o anuria
rapido e progressivo aumento dellazotemia e altri indici di ritenzione.
- Insufficienza renale cronica caratterizzata dai sintomi e segni propri dellUREMIA, il
risultato finale di tutte le nefropatie croniche:
L'uremia lo stadio terminale dell'insufficienza renale. Il nome deriva dall'accumulo nel sangue
di sostanze azotate a causa dell'incapacit dei reni ad eliminarle.
La teoria di Frerichs vuole che la sintomatologia uremica sia dovuta a un'intossicazione sistemica
causata dall'urea aumentata nel circolo, la quale, grazie agli enzimi, viene convertita in carbonato
d'ammonio.
In realt, l'urea, s neurotossica, ma non solo non l'unica sostanza che si accumula, ma
neanche la pi tossica. Inoltre segni e sintomi dell'uremia sono dovuti ad altri fattori, originati dal
venir meno della funzionalit dei reni. Il rene infatti un organo non solo preposto all'escrezione
di cataboliti, ma interviene anche in numerosi processi fra cui il mantenimento della pressione
arteriosa, la produzione di sostanze che regolano la produzione di globuli rossi eritropoietina, il
metabolismo fosfo-calcico etc.
La valutazione della funzione renale si ottiene con il dosaggio della creatininemia e della
clearance della creatinina o il calcolo del volume del filtrato glomerulare. Si parla di uremia
quando il volume del filtrato glomerulare scende sotto i 15 ml/min (vedi insufficienza renale).
Una perdita graduale e lenta della funzione renale meglio tollerata di una perdita rapida.
Pertanto i segni e sintomi dell'uremia possono evidenziarsi a diversi livelli di insufficienza renale,
secondo le modalit con cui essa progredisce. Segni pi frequenti sono:
* astenia
* dimagramento e vomito (fino alla cachessia)
* pallore (dovuto non solo all'anemia, ma anche all'accumulo di tossine)
* alito maleodorante (con odore urinoso, detto fetor uremicus)
Naturalmente possono essere in varia misura presenti i segni delle alterazioni idro-elettolitiche
tipiche dell'uremia:
* Iperpotassiemia (astenia marcata e danni cardiaci)
* Ipocalcemia ed iperfosforemia e conseguente danni ossei e fratture patologiche
* Ritenzione idrica con conseguente edema periferico e nei casi pi gravi edema polmonare
* Tamponamento cardiaco (pericardite uremica) dovuta allo stato tossico e possibile
versamento pericardico anche di tali dimensioni da condurre ad uno shock cardiogeno
(insufficienza cardiaca acuta)
Tutte queste complicanze sono identificabili dallo specialista e trattabili con opportuna terapia
medica che ne attenua la gravit e allontana il momento in cui necessario eseguire una terapia
sostitutiva della funzione renale: dialisi o tapianto di reni.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
174
MALATTIE
GLOMERULARI
Si
chiamano
glomerulopatie,
di
cui
fanno
parte
le
glomerulonefriti.
La
definizione
originaria
di
glomerulonefriti
era
un
danno
glomerulare
infiammatorio;
negli
anni
60
si
aggiunge:
un
quadro
infiammatorio
non
infettivo
e
immunologicamente
mediato.
Esistono
GN
che
non
rientrano
in
questa
dizione.
Il
danno
immunologicamente
mediato
ha
avuto
gradi
diversi
di
comprensione,
in
base
a
diversi
modelli
sperimentali.
Meccanismi
patogenetici
primitivi
Si
possono
distinguere
due
tipi
di
meccanismi
immunitari:
1. Modello
di
Dickson:
malattia
da
siero
acuta,
immunocomplessi
circolanti;
un
immunocomplesso
unaggregazione
Ag-Ab
in
rapporto
diverso
da
1:1,
le
dimensioni
dellIC
dipendono
dalla
relazion
quantitativa
tra
Ab
e
Ag.
Quelli
pi
grandi
sono
riconosciuti
come
corpi
estranei
ed
eliminati;
i
pi
piccoli
non
sono
patogeni;
quelli
dannosi
hanno
dimensioni
intermedie
e
si
formano
quando
c
un
leggero
eccesso
di
Ag.
Gli
IC
si
depositano
in
sedi
specifiche.
Un
IC
attiva
il
complemento
e
quindi
linfiammazione.
una
patologia
da
siero
acuta
in
cui
IC
si
depositano
nella
parete
dei
capillari
glomerulari.
La
malattia
umana
corrispondente
la
GMN
post-streptococcica.
Malattia
da
siero
cronica:
se
ho
la
MDS
acuta
la
finestra
in
cui
si
formano
gli
IC
breve
(prima
sono
troppo
piccoli,
poi
troppo
grandi;
nel
90%
dei
casi
autolimitante
e
si
cura
con
le
tre
L:
lana,
letto
e
latte);
quella
cronica
si
ottiene
mantenendo
unantigenemia
protratta,
con
formazione
di
IC
a
basso
titolo
che
si
depositano
poco
per
volta:
il
complemento
insufficiente
per
mantenere
uninfiammazione
locale.
Gli
Ic
per
ci
sono
per
mesi
o
anni
e
alterano
la
struttura
della
MB
con
depositi
sottoepiteliali
ma
con
sindrome
nefrosica,
perch
il
danno
non
flogogeno,
bens
chimico:
si
perde
il
filtro
selettivo;
questo
il
quadro
della
GN
membranosa,
che
sempre
una
patologia
da
IC,
in
cui
lAg
cronicamente
presente.
Talora
lAg
noto
e
rintracciabile,
talora
no.
2. Modello
di
Heymann:
gli
IC
si
formano
in
situ
e
non
in
circolo
(Ag
di
Heyman)
con
Ag
del
luogo
(fissi
o
strutturali)
o
con
Ag
circolanti
(secondariamente
piantati).
Il
modello
basato
sugli
Ag
fissi
trova
conferma
nella
GMN
da
Ab
anti-membrana
basale
glomerulare
che
reagiscono
contro
gli
ANTIGENI
DI
GOODPASTURE
espressi
nella
catena
3
del
collagene
IV.
Il
legame
con
antigeni
mobili
invece
spiegato
da
un
modello
sperimentale
di
GMN
detta
di
Heymann:
lAg
una
proteina
della
membrana
cellulare
podocitaria
che
in
seguito
al
legame
con
anticorpi
circolanti,
si
addensa
dapprima
nel
punto
di
contatto
fra
membrana
cellulare
e
membrana
basale,
e
poi
si
localizza
sul
versante
esterna
di
questultima.
Si
formano
quindi
IC
che
tendono
ad
accrescersi
per
continua
aggregazione
di
nuovi
Ag.
Meccanismi
patogenetici
secondari
-
Ruolo
del
sistema
del
complemento
stato
dimostrata
lazione
del
complemento
in
seguito
a
diverse
evidenze:
presenza
di
IPOCOMPLEMENTEMIA
in
corso
di
GMN
acute,
presenza
di
frazioni
del
complemento
nei
depositi
glomerulari,
mancato
sviluppo
di
GMN
da
siero
nefrotossico
in
animali
privati
del
complemento.
Il
complemento
formato
da
un
gruppo
di
proteine
che
possono
essere
attivate
in
successione
sequenziale
attraverso
due
vie:
Classica:
L'attivazione
della
via
classica
dipende
dalla
interazione
di
tre
proteine
del
complemento,
C1,
C4
e
C2,
con
il
complesso
antigene-anticorpo.
La
reazione
inizia
con
il
legame
del
C1
alle
immunoglobuline
di
tipo
IgG1,
IgG3
e
IgM
fissate
ad
un
antigene
multivalente.
Il
primo
componente
del
complemento
(C1)
costituito
da
tre
sub
componenti,
C1q,
C1r
e
C1s.
Il
C1q,
composto
da
sei
catene
disposte
radialmente
ad
ombrello,
e
svolge
un'azione
di
ricognizione
legandosi
specificamente
alla
regione
Fc
delle
immunoglobuline.
Il
C1r
e
il
C1s
svolgono
invece
una
azione
enzimatica:
il
legame
di
due
o
pi
catene
di
C1q
alle
immunoglobuline
attiva
il
C1r
che
a
sua
volta
attiva
il
C1s.
Il
C1s
scinde
enzimaticamente
la
seconda
componente
della
cascata
complementare
il
C4
in
due
frazioni:
il
C4a
che
rimane
in
circolo
e
il
C4b
che
si
lega
covalentemente
alla
membrana.
C1s
attiva
il
C2
in
due
frazioni:
la
C2a
e
la
C2b.
La
C2a
rimane
in
fase
fluida
mentre
la
C2b
si
lega
al
precedente
dando
luogo
al
complesso
C4b-C2b.
Questo
costituisce
l'enzima
chiamato
C3
convertasi
della
via
classica,
capace
di
legarsi
al
C3
e
di
scinderlo.
Il
C3
viene
scisso
in
C3a
(anafilotossina)
e
in
C3b
che
si
lega
alla
membrana
batterica
con
finalit
opsonizzanti.
Alternativa:
Lattivazione
della
via
alternativa
porta
alla
formazione
di
C3
proteasi
e
quindi
alla
scissione
del
C3
senza
il
contributo
di
anticorpi.
In
condizioni
normali
si
verifica
continuamente
la
scissione
del
C3
circolante
ad
un
ritmo
lentissimo
con
by Darkphemt - www.accentosullad.com - Vietata la vendita!
175
formazione di piccolissime quantit di C3b. Questo se rimane in circolo viene inattivato
rapidamente; se invece si lega alle superfici di cellule, per esempio batteriche, esso pu
associarsi ad una proteina plasmatici chiamata Fattore B. Appena legatosi al C3b il
fattore B perde un piccolo frammento (frammento Ba) ad opera di una proteasi chiamata
fattore D. Il frammento residuo, Bb, rimane legato al C3b costituendo il complesso C3b-
Bb che rappresenta la C3 convertasi della via alternativa. La C3 convertasi capace di
scindere grandi quantit di C3 con rapida amplificazione del processo ma solo se il
complesso C3bBb viene a formarsi su membrane batteriche e non quelle delle cellule di
mammiferi, in quanto queste ultime posseggono delle proteine che degradano la C3
convertasi arrestando la cascata.
- Ruolo degli elementi cellulari circolanti:
Polimorfonucleati neutrofili causano danno glomerulare attraverso la liberazione di
enzimi lisosomiali, peptidi ad azione dilatatrice, ROS e chemochine. I basofili secernono
PAF che attira le piastrine
Piastrine vengono richiamate e liberano istamina e serotonina, enzimi lisosomiali,
proteasi neutre e sostanze stimolanti la proliferazione endoteliale.
Monociti liberano enzimi che causano danno della parete del capillare.
- Ruolo degli elementi cellulari residenti del glomerulo
Cellule endoteliali aumentano la sintesi di molecole recettoriali (ICAM, ELAM-1 e
VCAM-1) per la migrazione di leucociti e linfociti
Monociti residenti e cellule mesangiali producono citochine che favoriscono la
proliferazione e la sintesi di nuova matrice.
- Ruolo della coagulazione lesposizione della MBG danneggiata al flusso ematico causa
attivazione del meccanismo della coagulazione che comporta la raccolta di fibrina nel lume dei
capillari con formazione di trombi o nello spazio urinifero con formazione di semilune.
LESIONI MORFOLOGICHE ELEMENTARI
Proliferazione cellulare proliferazione di cellule mesangiali ed endoteliali con
IPERCELLULARITA del flocculo e OBLITERAZIONE del lume capillare. Le cellule
epiteliali ploriferate assumono una disposizione su pi strati che concorre alla
formazione di SEMILUNE occludenti lo spazio urinifero.
Infiltrazione di cellule del sangue si tratta di neutrofili e monociti che vanno a
localizzarsi nei lumi dei capillari o nel mesangio.
Modificazioni della membrana basale
1. Ispessimento per allargamento della lamina densa o per deposizione di IC. I depositi
appaiono ellettrondensi.
2. Necrosi: frammentazione dei nuclei delle cellule glomerulari e rottura e disgregazione
delle membrane basali, con o senza deposizione di fibrina.
3. Ialinosi: accumulo di materiale acellulare, PAS-positivo, composto da glicoproteine e
lipidi.
4. Sclerosi: accumulo di materiale fibrillare, PAS-positivo, argento-positivo, dovuto ad
aumento di matrice mesangiale e dal collasso delle membrane basali.
Distribuzione delle lesioni:
1. Diffuse interessano TUTTI o almeno l80% dei glomeruli
2. Focali interessano UNA SOLA PARTE del glomerulo
3. Globali interessano TUTTO il glomerulo
4. Segmentarie solo UNA PARTE di un SINGOLO glomerulo interessata.
GLOMERULOPATIE PRIMITIVE
Glomerulopatie primitive associate prevalentemente a sindrome nefritica
- GMN acuta post-infettiva (post-streptococcica) caratterizzata dalla presenza di urina a
lavatura di carne,ipertensione, iperazotemia (s. nefritica classica); data da Streptococchi beta-
emolitici di gruppo A (ceppi nefritogeni).
Macroscopicamente i reni risultano ingranditi fino al doppio del loro volume normale, appaiono
pallidi e con superficie di taglio umida. Nella MB dei capillari glomerulari (tutti i glomeruli di
entrambi i reni) si depositano IC circolanti (con Ag streptococcici e non), che attivano il
complemento e c una glomerulite; il glomerulo diventa ipercellulare (cellule endoteliali,
mesangiali, neutrofili), diminuisce la perviet dei capillari e porta oliguria (riduzione del filtrato),
per questo c pressione alta (sistema renina-angiotensina). Le tecniche di immunofluorescenza
by Darkphemt - www.accentosullad.com - Vietata la vendita!
176
mostrano
la
presenza
di
IC
,
madiante
luso
di
Ab
contro
Ig
e
C3,
che
in
questo
caso
mostra
una
distribuzione
granulare
della
fluorescenza
(aspetto
a
cielo
stellato.
Questo
pattern
denota
la
presenza
di
IC.
Al
ME
nel
contesto
della
MB
ci
sono
dei
bozzi
(humps,
depositi)
grandi
1000
volte
gli
IC,
ma
sono
limmagine
della
loro
deposizione
e
sono
collocati
allinterfaccia
tra
MB
e
podociti
(sempre
cos
nella
GN
post-streptococcica
per
es.
nel
Lupus
sono
sottoendoteliali).
-
GMN
rapidamente
progressiva
una
sindrome
clinica
che
porta
allinsufficienza.
Circa
nel
10%
dei
casi
sono
stati
riscontrati
Ab
anti
MBG,
nel
45%
dei
casi
sono
stati
riscontrati
depositi
granulari
di
Ig
e
di
frazioni
del
complemento
(patogenesi
da
IC
circolanti
o
in
situ),
nel
restante
45%
dei
casi
stata
riscontrata
la
presenza
di
Ab
anti-citoplasma
dei
neutrofili
(ANCA).
Macroscopicamente
i
reni
appaiono
ingranditi
per
aumento
di
spessore
dela
corticale
che
risulta
pallida
o
punteggiata
da
petecchie
emorragiche.
La
midollare
congesta.
Al
microscopio
ottico
si
nota
iperplasia
cellulare
del
foglietto
parietale
della
capsula
di
Bowmann
(semilune).
Le
semilune
sono
uno
strato
di
cellule
che
cresce
verso
il
glomerulo
e
progressivamente
si
perde
al
funzione
renale.
Sono
spesso
presenti
lesioni
necrotiche
di
singole
anse
dei
capillari
glomerulari.
Lintertizio
edematoso
e
infiltrato
da
polimorfonucleati.
A
livello
glomerulare
il
danno
comporta
il
passaggio
di
fibrinogeno
e
cellule
di
tipo
monocito-macrofagico
nello
spazio
del
Bowmann,
a
causa
del
danno
della
parete
capillare.
E
la
patologia
che
meglio
riflette
la
patogenesi
da
Ab
contro
la
MB
del
glomerulo,
su
Ag
specifici
e
diffusi
nella
MB
Allimmunofluorescenza
il
quadro
unico
(costante)
e
si
chiama
pattern
lineare,
come
se
colorassimo
direttamente
la
MB.
Allindagine
ultrastrutturale
viene
confermata
la
necrosi
dei
podociti
e
si
vedono
interruzioni
della
membrana
basale.
Una
patologia
particolare
in
la
presenza
di
Ab
anti
MBG
causa
danni
renali
ed
extrarenali
la
sindrome
di
GOODPASTURE:
in
questa
malattia
oltre
al
danno
renale
si
manifesta
anche
una
alveolite
emorragica
(o
pi
specificamente
una
polmonite
interstiziale
necrotizzante
emorragica)
dovuta
alla
deposizione
di
Ab
anti
MBG
lungo
le
pareti
degli
alveoli
polmonari
(perch
sia
le
membrane
alveolari
che
glomerulari
hanno
lo
stesso
sottotipo
di
collagene
IV
che
viene
attaccato
dai
medesimi
auto
Ab).
La
patologia
polmonare
PRECEDE
quella
renale
ma
pu
non
manifestarsi
clinicamente
(subclinica).
I
polmoni
sono
pesanti
con
aree
di
consolidamente
rosso-marrone;
microscopicamente
si
ha
necrosi
focale
delle
pareti
alveolari
associata
a
emorragie
intralveolari.
Negli
stadi
avanzati
ci
pu
essere
ispessimento
fibroso
dei
setti,
ipertrofia
degli
pneumociti
di
tipo
II.
Nelle
fasi
inziali
il
danno
renale
solo
focale,
ma
col
passare
del
tempo
interessa
la
totalit
dei
glomeruli
e
sono
presenti
i
segni
morfologici
tipici
della
GMN
rapidamente
progressiva.
Fatta
la
diagnosi,
la
terapia
deve
essere
immediata:
plasmaferesi
per
eliminare
gli
autoanticorpi.
Quel
10%
di
pazienti
con
MDS
acuta
che
non
guarisce
evolve
in
questo
quadro.
-
GMN
di
Berger
(o
a
depositi
mesangiali
di
IgA
o
nefropatia
da
IgA)
la
lesione
localizzata
nel
mesangio.
Nellumo
esistono
due
tipi
di
IgA
(IgA1
e
IgA2)
ma
solo
le
IgA1
possono
formare
depositi
nefritogeni.
Le
IgA1
e
gli
IC
di
IgA1
vengono
intrappolate
nel
mesangio,
dove
attivano
la
via
alternativa
del
complemento
e
causano
il
danno
glomerulare.
Al
microscopio
ottico
frequente
osservare
iperplasia
cellulare
masangiale
focale
e
segmentale
o
diffusa,
mentre
meno
spesso
si
pu
notare
proliferazione
endocapillare.
La
proliferazione
cellualre
resta
constante
col
passare
del
tempo,
mentre
si
accentuano
fenomeni
di
sclerosi
e
danni
vascolare.
AllIF
si
dimostra
la
presenza
di
depositi
granulari
di
IgA
e
C3.
Lesame
ultrastrutturale
conferma
la
presenza
dei
suddetti
depositi
a
livello
delle
MBG.
dal
punto
di
vista
clinico
non
nefritico
n
nefrosico,
ma
c
ematuria
isolata
e
persistente
con
proteinuria
non
nefrosica.
E
una
lesione
data
da
meccanismi
patogenetici
diversi
che
non
sno
ancora
ben
conosciuti,
ma
si
manifesta
anche
in
altre
patologie.
Glomerulopatie
primitive
associate
prevalentemente
a
sindrome
nefrosica
-
Malattia
a
lesioni
minime
(o
nefrosi
lipoidea)
una
patologia
pediatrica
ed
reversibile.
la
principale
causa
di
sindrome
nefrosica
nei
bambini.
Non
si
sa
molto
sulla
patogenesi,
ma
lipotesi
pi
accreditata
implica
una
disfunzione
autoimmune
risultante
nella
produzione
di
una
citochina
che
danneggia
le
cellule
epiteliali
viscerali,
determinando
proteinuria.
Questa
teoria
si
basa
sul
fatto
che
allesame
ultrastrutturale
si
osserva
danno
primitivo
delle
cellule
epiteliali
viscerali.
Le
lesioni
sono
dimostrabili
soprattutt
al
ME.
Al
microscopio
ottico
si
osservano
glomeruli
pressoch
normali
o
con
lieve
incremento
delle
cellule
e
della
matrice
mesangiale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
177
LIF totalmente negativa.
Al ME (ultrastrutturale) si osserva la lesione caratteristiche, cio la scomparsa dei pedicelli.
risponde ai corticosteroidi.
Caratteristica interessante di questa malattia la sua risposta positiva ed eclatante ai
corticosteroidi.
- Glomerulosclerosi focale e segmentale focale perch interessa solo alcuni glomeruli
(soprattutto iuxtamidollari); segmentale perch non tutto il glomerulo colpito ma un segmento
(un cotiledone o pi duno). Clinicamente si esprime con una sindrome nefrosica con screzi
nefritici (non proprio nefrosica pura) e ha una prognosi grave perch non risponde ai trattamenti
ed evolutiva (IRC in 10 anni).
Macroscopicamente nelle fasi terminali il rene pu assumere laspetto di rene grinzo.
Al microscopio ottico si osservano NELLO STESSO PREPARATO glomeruli sani e altri lesi, con
alterazioni di tipo sclero-ialino. La sclerosi solitamente segmentaria e lascia intatta gran parte
dei glomeruli colpiti. In corrispondenza della anse capillare si possono trovare depositi
elettrondensi di materiale ialino. Le lesioni interessano soprattutto i glomeruli iuxtamidollari.
AllIF si osservano depositi di IgM e C3 solo nelle aree di sclerosi.
Al ME nelle aree sclerotiche le pareti dei capillari appaiono collassate, ripiegate e ispessite, la
matrice mesangiale aumentata e ricca di fibrille collagene. I podociti che riveston queste aree
hanno perso i pedicelli e vanno incontro a regressione.
- GMN membranosa la principale causa di sindrome nefrosica nelladulto. caratterizzata
da diffuso ispessimento della parete capillare glomerulare e dallaccumulo di deposii
elettrondensi di Ig lungo il lato sub epiteliale della MBG. Si tratta di forma cronica mediata da
IMMUNOCOMPLESSI (IC). Probabilmente lispessimento della parete dei capillari dovuto alla
azione delle frazioni C5b-C9 che sono costantemente presenti: questa frazione attiva le cellule
glomerulari epiteliali e mesangiali, inducendole a rilasciare proteasi a agenti ossidanti, che
causano danno alla parete e aumento della pardita proteica. Spesso si manifesta in associaizone
con: alcuni farmaci (FANS, penicillamina, ecc), tumori maligni, LES, infezioni, patologie
autoimmuni. In questo caso viene considerata come nefropatia secondaria.
Macroscopicamente se il paziente morto per causa extrarenali i reni sono ingranditi, umidi,
pallidi con superficie lisca e capsula svolgibile; in caso di decesso per insufficienza renale i reni
risultano leggermente pi piccoli, con superficie granulare.
Al microscopio ottico ci sono lesioni diverse in base allo stadio della malattia:
Stadio iniziale: il lume dei capillari e pervio, attorno ad essi ci sono membrane basali
normali o lievemente ispessite.
Stadio intermedio: le membrane basali sono notevolmente ispessite e rigide, con
depositi ravvicinati sul versante epiteliale, separati tra loro da brevi propaggini di
membrana basale.
Stadio avanzato: il lume dei capillari ristretto a causa di un ispessimento enorme delle
MBG e si associa la sclerosi del mesangio, fibrosi interstiziale, atrofia tubulare, lesioni
aterosclerotiche.
LIF mostra depositi ravvicinati lungo le MBG con positivit per IgG e (minore) per C3.
Allesame ultrastrutturale si osserva estesa FUSIONE dei pedicelli e presenza di depositi
elettrodensi che negli stadi avanzati perdono la loro elettrondensit e lasciano spazi chiari
che conferiscono alla MBG un aspetto TARLATO (sono depositi dilavati).
- GMN membranoproliferativa di tipo I e di tipo II
Quella di tipo 1 una malattia da immunocomplessi in cui c una lesione visibile e
riconoscibile: riduplicazione o sdoppiamento o proliferazione mesangiale della MB. Con il
metodo PAS si vede una linea doppia (binario di tram alla colorazione argentica) perch nel
contesto delle MB crescono cellule di origine mesangiale. Partono dal mesangio e inviano
prolungamenti nella MB in cui ci sono IC con funzione chemotattica (presenti in tutto lo
spessore della MB). AllIF si osservano depositi di C3 e nei casi in cui la proliferazione
mesangiale molto marcata le anse capillari sono spinte alla periferia, configurando il
quadro detto a petalo di fiore. Clinicamente si manifesta come un misto tra la sindrome
nefritica e quella nefrosica.
Quella di tipo 2 si chiama anche malattia a depositi densi (rara, pediatrica); nella MB ci
sono depositi pi grandi e pi elettrondensi di tutte le altre forme di GN. Non una malattia
da IC ma esiste unattivazione sostenuta e stabile della via alternativa del complemento. I
soggetti colpiti hanno autoAb contro una C3-convertasi (C3bbb) a cui si legano,
mantenendola costitutivamente attiva. La caratterizzazione della malattia soprattutto
by Darkphemt - www.accentosullad.com - Vietata la vendita!
178
ultrastrutturale in cui si osservano depositi nastriformi ed intensamente elettrondensi nello
spessore delle membrane basali glomerulari, della capsuala di Bowman e dei tubuli.
GLOMERULOPATIE SECONDARIE (in corso di malattie sistemiche)
- Lupus Eritematoso Sistemico Il LES una malattia cronica a insorgenza acuta o insidiosa,
con remissioni e recidive continue, spesso febbrile caratterizzata da lesioni alla cute, alle
articolazioni, al rene e alle membrane sierose (possono per essere interessati tutti gli organi).
caratterizzato dalla presenza di numerosi AUTO Ab, in particolare Antinucleo (ANA). Gli ANA
sono diretti contro numerosi Ag nucleari e se ne identificano 4 tipi: Anti DNA, Anti Istoni, Anti
proteine non istoniche legate allRNA, Anti Ag nucleolari. Il riscontro di Auto Ab ANTI DNA
DOPPIA ELICA e del Ag SMITH fa praticamente diagnosi di lupus. Altri auto anticorpi NON ANA
sono presenti nel LES e sono auto Ab che reagiscono con epitopi di proteine plasmatiche che
sono evidenziati quando le proteine sono complessate con i fosfolipidi.
il rene lorgano pi frequentemente colpito in corso di LES. Il danno dovuto alla deposizione
di IC. Le caratteristiche del danno glomerulare variano a seconda dei casi; si distinguono 5 classi
di danno:
1. Rene normale
2. Lesioni mesangiali: divisa in IIA (quadro al microscopio ottico normale) e IIB.
Presenza di depositi di frazioni del complemento e proliferazione mesangiale
3. GMN proliferativa focale e segmentaria
4. GMN proliferativa diffusa: grande proliferazione endocapillare e mesangiale. Diffusa
infiltrazione di neutrofili. Necrosi focali del flocculo con detriti nucleari (carioressi).
Carattestico ispessimento della parete di anse di capillari, dette anse a FIL DI
FERRO o wire loop, dovuto alla presenza di depositi sottoendoteliali. La presenza
di depositi in sede mesangiale e nella parete dei capillari confermata dallIF e al
ME. Clinicamente si manifesta come sindrome nefrosica.
5. Glomerulopatia membranosa: diffuso ispessimento delle pareti capillari.
Clinicamente si pu manifestare in molti modi: ematuria ricorrente, nefrite acuta, sindrome
nefrosica, IRC e ipertensione.
- Porpora di Henoch-Schonlein una sindrome costituita da lesioni purpuriche cutanee che
interessano le superfici estensorie delle braccia, delle gambe e delle natiche + manifestazioni
addominali (dolore, vomito, emorragie intestinali) + artralgia non migrante + alterazioni renali.
Le manifestazioni renali sono presenti in 1/3 dei casi e comprendono macro e micro-ematuria,
proteinuria e sindrome nefrosica. Microscopicamente le lesioni renali variano da una lieve e
focale proliferazione mesangiale fino a una proliferazione mesangiale diffusa o a una GMN a
semilune. Laspetto caratteristico si vede allIF e alla ME ed dato da depositi di IgA, talvolta con
IgG e C3, nella regione mesangiale.
- Glomerulopatia diabetica Una patologia renale avanzata o terminale si manifesta nel 40%
dei casi di diabete (sia tipo1 che 2). Le lesioni interessano soprattutto i glomeruli e si associano a
tre sindromi principali: proteinuria non nefrosica, sindrome nefrosica, IRC. Altre lesioni sono a
carico delle arteriole, dei tubuli, e di altri costituenti del rene. Probabilmente la glomerulosclerosi
diabetica causata da un difetto metabolico (il deficit di insulina) e la iperglicemia che ne deriva.
A carico della MBG questi difetti metbolici causano aumento della quantit e sintesi di collagene
IV e fibronectina e una riduzione della sintesi di proteoglicani. Avviene inoltre la glicosilazione
non enzimatica delle proteine, con formazione di prodotti finali di glicosilazione avanzata che
aggravano la glomerulopatia. Infine meccanismi emodinamici associati allipertrofia glomerulare
favoriscono allo sviluppo della glomerulo sclerosi.
Le lesioni ranali caratteristiche in corso di diabete sono:
Ispessimento della membrana basale capillare: inizia 2 anni dopo lesordio del diabete 1
e continua progressivamente insieme allespansione del mesangio.
Sclerosi mesangiale diffusa: incremento diffuso della matrice mesangiale. Laumento del
mesangio si associa tipicamente a un ispessimento globale di MBG. Con la colorazione
PAS diventano evidenti depositi che possono assumere aspetto nodulare.
Glomerulosclerosi nodulare: detta anche glomerulo sclerosi intercapillare o malattia di
Kimmelstiel-Wilson. Le lesioni glomerulare si presentano sottoforma di noduli ovoidali o
sferici, di aspetto laminato, localizzati alla periferia del glomerulo. I noduli sono PAS
positivi e si trovano allinterno dellasse mesangiale. Spesso essi mostrano segni di
mesangiolisi a livello dei punti di ancoraggio del capillare con il mesangio: i siti di
ancoraggio vengono distrutti con formazione di microaneurismi capillari. I noduli
by Darkphemt - www.accentosullad.com - Vietata la vendita!
179
aumentano di volume col progredire della malattia e vanno ad occludere per
compressione i capillari. Si associano modesti depositi di materiale ialino nelle anse
capillari (tappi di fibrina) o aderenti ala capsula di Bowmann (gocce capsulari). In
conseguenza a queste lesioni il rene va incontro a ischemia, sviluppa atrofia tubulare e
fibrosi interstiziale e si riduce di dimensioni.
Clinicamente laumento della superficie di filtrazione causa microalbuminuria (30-300 mg/die di
albumina); col passare del tempo passa a franca proteinuria che cresce fino a portare a sindrome
nefrosica.
- Rene da mieloma colpisce circa la met dei pazienti affetti da mieloma multiplo. Il danno
renale dovuto a: presenza di catene leggere, loro grado di polimerizzazione e punto isoelettrico
(in base ai quali passano nelle preurina oppure vengono trattenute nel glomerulo).
Esistono due tipi di lesioni tipiche del rene da mieloma:
1) Tubulopatia ostruttiva mielomatosa: c occlusione dei tubuli distali e collettori da parte di
grossi cilindri costituiti da catene leggere filtrate (proteinuria di Bence-Jones) + proteine di
Tamm Horsfall (mucoproteina fisiologicamente secreta nellansa di Henle). Il danno
rappresentato dalla necrosi delle cellule epiteliali. Attorno ai cilindri ci sono elementi giganti
multi nucleati. Nellinterstizio presente edema e infiltrato infiammatorio.
2) Lesioni glomerulari da depositi di catene leggere: presente una proteinuria NON selettiva
con scarse o assenti proteine di Bence Jones. Le lesioni microscopiche sono la glomerulosclerosi
NODULARE (si formano nodli mesangiali che comprimono i tubuli) e danno tubulare con
ispessimento delle membrane basali glomerulari che diventano VITREE. Limmunoistichimica
mostra la presenza di catele leggere K a livello del mesangio e della MBG. Al microscopio
elettronico sono evidenti depositi nastriformi continui.
MALATTIA DI ALPORT
una nefrite che evolve verso linsufficienza renale cronica (IRC), accompagnata da IPOACUSIA
SENSORIALE e da DISTURBI OCULARI (dislocazione del cristallino, cataratta e distrofia corneale).
una nefrite ereditaria che nella forma pi comune legata allX. Alla base del danno renale c
una alterata sintesi di MBG per anomala produzione di collagene IV. La mutazione, nella forma
legata allX, riguardano la catena 5 del collagene IV.
Microscopicamente le lesioni precoci sono individuabili solo al ME e constistono in un diffuso
assottigliamento della MBG; nelle fasi pi avanzate si sviluppano glomerusclerosi focale e
segmentale o diffusa e altre lesioni progressive come sclerosi vascolare, atrofia tubulare e fibrosi
interstiziale. Gli aspetti caratteristici si rendono manifesti quando la malattia completamente
espressa; al ME la MBG mostra irregolari focolai di ispessimenti alternati ad assottigliamento,
con slaminamento e frammentazione della lemina densa (aspetto a canestro intrecciato)
Clinicamente il sintomo di esordio lematuria, macro o microscopica, associata spesso a cilindri
ematici. Progredisce lentamente verso lIR conclamata.
PATOLOGIA TUBULO-INTERSTIZIALE
Si tratta di malattia con danno tubulare che interessano ance linterstizio. Si possono classificare
in due gruppi:
PRIMITIVE quando il danno tubulo-interstiziale costituisce la lesione primitiva e
preminente che solo secondariamente di potr complicare con lesioni al rene.
SECONDARIE quando il danno tubulo-interstiziale si presenta in concomitanza di
quadri anatomo-patologici complessi (GMN, rigetto di trapianti, nefropatie vascolari).
Necrosi-tubulare acuta caratterizzata morfologicamente dalla distruzione delle cellule
epiteliali tubulari e clinicamente da una riduzione acuta o da una perdita della funzione renale.
la causa pi comune di IRA (rapida contrazione della funzione renale con riduzione del flusso
urinario < 400 ml/24 h). Le cause di necrosi tubulare acuta possono essere:
ISCHEMIA: per interruzione del flusso ematico (danno diffuso dei vasi intrarenali o
riduzione del volume circolante)
Danno TOSSICO (farmaci, mezzi di contrasto radiologici, Hb, radiazioni)
NEFRITE ACUTA tubulo-interstiziale
CID
Ostruzione urinaria
Gli eventi critici alla base della insorgenza della NTA sono:
1. Danno alle cellule tubulari: esse sono molto sensibili al danno ischemico e tossico. Le
cellule subiscono un danno strutturale che pu essere di tipo REVERSIBILE
by Darkphemt - www.accentosullad.com - Vietata la vendita!
180
(rigonfiamento cellulare, perdita dellorletto a spazzola, vacuolizzazione, distacco
cellulare) o IRREVERSIBILE (necrosi e apoptosi). Un danno precoce la PERDITA DELLA
POLARITA con anomalo trasporto ionico nelle cellule.
2. Alterazioni del flusso ematico renale: il danno ischemico caratterizzato da alterazioni
emodinamiche che causano una riduzione del GFR. Tra queste: vasocostrizione
intrarenale che causa ridotto flusso e riduzione dellossigenazione. Tra i meccanismi
vasocostrittori c in sistema renina-angiotensina, il danno endoteliale sub letale che
porta ad aumento del rilascio di endotelina (vasocostrittore) e la riduzione di ossido
nitrico e PGI2 (vasodilatatori).
Morfologicamente la NTA ISCHEMICA colpisce pi la porzione diritta del tubulo prossimale e la
spessa ascendente nella midollare ed caratterizzata da necrosi tubulare focale localizzata in
diversi punti lungo il nefrone, con spazi indenni interposti. Spesso sono presenti rottura delle
membrane basalli (tubulo ressi) e occlusione del lumi tubulari da parte di cilindri. Altre volte il
danno pu essere meno grave e si presenta con danni reversibili gi decritti. frequente la
presenza di cilindri ialini eosinofili e cilindri granulosi pigmentati costituiti dalla PROTEINA DI
TAMM-HORSFALL (glicoproteina prodotta dal rene ed escreta in grandi quantit nelle urine, che
costituisce la proteinuria fisiologica) associata a Hb, mioglobina e altre proteine. Sono presenti
EDEMA interstiziale e accumulo di leucociti nei vasi.
La NTA TOSSICA colpisce pi i tubuli convoluti prossimali ed caratterizzata da danno tubulare
acuto, con necrosi tubulare aspecifica con aspetti caratteristici che variano in base al tipo di
avvelenamento (es. cloruro di mercurio inclusioni eosinofile; tetracloruro di carbonio
grassi neutri; glicole etilenico degenerazione belloniforme).
Clinicamente si distinguono una FASE INIZIALE (lieve riduzione del flusso urinario con aumento
dellazotemia), una FASE di MANTENIMENTO (severa riduzione del flusso urinario tra 40 400
ml/24 h oliguria con aumento di azotemia, ritenzione sali e liquidi, iperkaliemia, acidosi
metabolica) e FASE DI GUARIGIONE (rapido incremento del volume urinario fino a 3l/24 h).
Durante la fase di guarigione il problema clinico pi importante sono lIPOKALIEMIA e la
maggiore suscettibilit alle infezioni. Circa il 50% dei pazienti con NTA non manifesta oliguria,
ma un aumento del volume urinario.
- Nefrite tubulo-interstiziale un gruppo di malattie che interessano soprattutto tubuli e
interstizio e possono essere dovute ad una grande varieta di cause. La NTI pu essere acuta
(rapida insorgenza clinica e istologicamente caratterizzata da edema interstiziale, infiltrazione
leucocitaria e necrosi tubulare focale) o cronica (infiltrato leucocitario, fibrosi interstiziale,
atrofia tubulare diffusa). Tra le cause ci sono:
1) INFEZIONI: i batteri coinvolti sono per lo pi GRAM NEGATIVI (Escherichia coli, Proteus,
Klebsiella, Enterobacter, ecc.). Nella maggior parte dei casi i batteri provengono dalla FLORA
FECALE del paziente stesso. I batteri possono raggiungere il rene tramite una via EMATOGENA e
una via ASCENDENTE (causa pi comune di pielonefrite cronica). Mentre la via ematogena rara,
quella ascendente molto comune: i batteri iniziano a colonizzare la parte distale delluretra (++
nella donna); da qui risalgono in vescica dove si moltiplicano (soprattutto in caso di ostruzioni al
deflusso o disfunzioni vescicali). La presenza di UN REFLUSSO VESCICOURETERALE rappresenta
il punto cardine dellinfezione perch consente ai batteri di raggiungere i reni.
Pielonefrite acuta: infiammazione suppurativa acuta causata da batteri o virus (rara), sia
per via ematogena che ascendente.
Morfoligicamente si manifesta con flogosi interstiziale suppurativa con infiltrato
neutrofilo distribuita a chiazze, aggregati endotubulari e necrosi tubulare. I glomeruli
sembrano essere resistenti allinfezione, a meno che non siano coinvolti in aree di ampia
necrosi. Le complicanze della pielonefrtite acuta possono essere:
1. NECROSI PAPILLARE generalmente bilaterale, che si manifesta al taglio come aree di
necrosi estesa di colorito bianco-grigiastro o giallo. La necrosi coagulativa.
2. PIONEFROSI in cui lessudato purulento riempie la pelvi, i calici e luretere.
3. ASCESSO PERINEFRICO in cui linfiammazione si estende al tessuto perirenali.
Dopo la fase acuta avviene la guarigione e i foci di infiammazione vengono sostituiti da
una CICATRICE, che solitamente a forma di U a fondo grigio.
Clinicamente la pielonefrite acuta esordisce con dolore allangolo costoverterbrale e con
segni di infezione come FEBBRE e malessere generale. Poi compaiono progressivamente
segni di interessamento renale come disuria, polachiuria, tenesmo. La diagnosi
confermata con gli esami colturali.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
181
Pielonefrite cronica: in questa patologia la flogosi cronica e le cicatrici renali si
associano a un coinvolgimento patologico dei calici e della pelvi. unimportante causa
di malattia renale terminale. Si riconoscono due forme: una legata al reflusso vescico-
uretrale congenito e una legata a ostruzione renale.
Macroscopicamente si nota la tipica DISOMOGENEITA delle lesioni nel singolo rene.
Nelle fasi avanzate il rene ridotto di volume e pu arrivare a pesare poche decine di
grammi. La superficie esterna solcata da IRREGOLARI CICATRICI che incidono
PROFONDAMENTE il parenchima. Il parenchima al taglio molto SOTTILE ma in misura
disuguale da punto a punto. La papilla al di sotto della cicatrice deformata e retratta e il
calice dilatato, tozzo e deformato. Se la localizzazione monolaterale il rene sano
contro laterale mostra ipertrofia compensatoria.
Microscopicamente i tubuli appaiono atrofici in alcune zone e ipertrofici e dilatati in
altre. A livello della corticale e della midollare sono presenti fibrosi e flogosi interstiziale
cronica. Linfiltrato costituito da linfociti e plasmacellule. Sono presenti fibrosi
dellinterstizio e atrofia parenchimale (lesione macroscopica visibile come depressione
della superficie renale a fondo cicatriziale e margini dolcemente declinanti).
Pielonefrite XANTOGRANULOMATOSA: forma rara caratterizzata dalla presenza di
accumulo di macrofagi stipati di lipidi (schiumosi) frammisti a plasmacellule, linfociti,
leucociti polimorfonucleati e cellule giganti.
CALCOLOSI
RENALE
I
calcoli
renali
sono
delle
piccole
aggregazioni
di
sali
minerali
che
si
formano
nel
tratto
urinario.
Oltra
la
componente
minerale
presente
una
MATRICE
ORGANICA
che
pu
essere
costituita
da
aggregati
batterici,
coaguli
ematici,
proteine.
I
calcoli
si
presentano
come
corpi
solidi
di
grandezza
varia,
di
solito
ovali
o
sferici
o
con
forma
bizzarra.
Il
sesso
maschile
pi
colpito
e
la
malattia
si
manifesta
soprattutto
tra
i
20
e
i
30
anni.
Esistono
4
tipi
principali
di
calcoli:
1. 70%
calcoli
di
calcio
si
riscontrano
nel
5%
dei
pazienti
con
ipercalcemia
e
ipercalciuria
associata
a
paratirodismo,
patologie
ossee
diffuse,
ecc.
Nel
55%
dei
casi
per
presente
ipercalciuria
in
assenza
di
ipercalcemia.
Contengono
sali
di
calcio
sotto
varia
forma:
fosfato
acido,
ossalato
e
carbonato.
I
pi
comuni
sono
queli
di
ossaato
di
calcio
che
appaiono
piccoli,
morimorfi
e
duri.
Il
colore
varia
in
base
alla
commistione
con
altri
elementi,
ma
le
zone
pi
pure
sono
giallognole
e
lucenti.
Sono
radiopachi.
2. 15%
calcoli
di
struvite
sono
costituiti
da
fosfato
di
ammonio
e
magnesio.
Possono
raggiungere
grosse
dimensioni,
hanno
spesso
forma
irregolare
e
possono
riprodurre
come
un
calco
la
forma
di
calici
e
pelvi
(calcoli
a
stampo
o
a
corna
di
cervo).
Hanno
aspetto
ruvido
e
terroso,
colorito
bianco-grigiastro
e
consistenza
friabile.
3. 5-10%
calcoli
di
acido
urico
sono
radiotrasparenti,
rotondeggiant,
lisci
o
porosi,
brunicci,
di
consistenza
cedevole
o
friabile.
Alla
sezione
si
mostra
un
disegno
radiale
cristallino
e
una
struttura
stratificata.
4. 1-2%
calcoli
di
cistina
dovuti
a
difetti
genetici
del
riassorbimento
renale
di
aminoacidi.
Si
formano
a
una
baso
valore
di
PH.
un
calcolo
renale
si
forma
quando
l'urina
troppo
densa
e
i
minerali
in
essa
contenuti
si
solidificano,
cristallizzandosi.
In
alcuni
casi,
per,
la
calcolosi
pu
derivare
da
malfunzionamenti
del
rene
e
di
altre
parti
dell'organismo.
Il
meccanismo
di
formazione
dei
calcoli
renali
di
tipo
chimico.
Le
sostanze
che
i
reni
estraggono
dal
sangue
per
eliminarle
dovrebbero
rimanere
sciolte
in
acqua,
anche
grazie
a
pirofosfati,
citrati,
magnesio
o
zinco
riversati
nelle
urine
con
la
specifica
funzione
di
impedire
la
formazione
di
cristalli.
Quando
le
urine
sono
troppo
dense,
i
cristalli
non
solo
non
si
sciolgono,
ma
assumono
la
funzione
di
"nuclei"
di
aggregazione,
cio
si
avvicinano
e
si
congiungono,
mentre,
al
contempo,
le
sostanze
meno
solubili
tendono
a
depositarvisi
intorno,
facendoli
ingrandire
ulteriormente,
finch
non
diventano
veri
e
propri
sassolini.
I
calcoli
diventano
clinicamente
evidenti
quando
ostruiscono
il
flusso
urinario
oppure
causano
ulcerazioni
e
sanguinamento.
In
una
alta
percentuale
dei
casi
restano
SILENTI.
Il
calcoli
pi
piccoli
possono
migrare
nelluretere
e
causare
COLICA
BILIARE,
mentre
quelli
grandi
a
stampo
possono
occupare
lintera
pelvi
causando
riduzione
della
funzione
renale
anche
grave.
La
prima
manifestazione
tipica
lematuria.
PATOLOGIA
VASCOLARE
DEL
RENE
-
Rene
ed
ipertensione
esiste
uno
stretto
rapproto
tra
danno
vascolare
ed
ipertensione:
in
alcuni
casi
lipertensione
causa
di
alterazioni
vasali,
in
altri
casi
il
danno
vasale
pu
causare
by Darkphemt - www.accentosullad.com - Vietata la vendita!
182
condizioni di ischemia che sostiene la comparsa di ipertensione. Lipertensione secondarie
frequentemente di origine RENALE ed dovuta a svariate patologie: GMN, pielonefriti, rene
policistico, stenosi arteria renale, panartrite, sclerodermia, tumori renina secernenti, NTA, ecc.
Esistono due forme di ipertensione essenziale: BENIGNA e MALIGNA a cui corrispondono
rispettivamente due quadri clinici, cio la nefrosclerosi benigna e maligna.
- Nefrosclerosi benigna vi corrisponde un innalzamento lento e progressivo dei valori
pressori DIASTOLICI entro i 100 mmHg. La funzione renale generalmente conservata.
Macroscopicamente se la malattia ipertensiva di lunga durata i reni sono RIDOTTI di volume,
simmetricamente colpiti, con capsula aderente alla superficie, superficie finemente granulare. Al
taglio la corticale assottigliata e possono essere presenti cicatrici parenchimali.
Microscopicamente i vasi di maggior calibro presentano un danno aterosclerotico, con
inspessimento fibroso intimale e frammentazione della lamina elastica interna, che pu apparire
anche REDUPLICATA. Le arteriole motrano un ispessimento IN TOTO della parete per la
presenza di materiale IALINO PAS-POSITIVO (quadro di aterosclerosi ialina). I glomeruli
assumono il caratteristico aspetto ISCHEMICO, con flocculo collassato ipocellulare e membrane
basali ispessite e fibrosi dello spazio urinifero. I tubuli sono atrofici per careza dellirrorazione
sanguigna e possono apparire dilatati e contententi cilindri ialini. Linterstizio aumentato di
ampiezza, finemente fibroso e presenta infiltrazione flogistica di mononucleati.
- Nefrosclerosi maligna correlata allipertensione maligna, si accompagna ad un rapido
declino della funzione renale e spesso ad una anemia emolitica microangiopatica. C la comparsa
di proteinuria e ematuria abbondanti e il riscontro di lesioni oculari (quadro della ipertensione
maligna). Macroscopicamente i reni sono AUMENTATI di volume, hanno superficie liscia e sono
ben scapsulabili. Sulla superficie esterna e su quella di taglio si notano numerose EMORRAGIE di
tipo petecchiale e, a volte, piccoli infarti ischemici subcorticali.
Microscopicamente il quadro dominato dalla NECROSI FIBRINOIDE della parete delle arteriole,
che viene sostituita da materiale granulare eosinofilo e il lume dei vasi pu essere occluso da
trombi. Le arterie interlobulare mostrano la caratteristica lesione detta ENDOARTERITE
FIBROSA (o aterosclerosi iperplastica) con uno spiccato ispessimento concentrico dellintima, nel
cui contesto compaiono CML e collagene (alterazione a bulbo di cipolla). Lalterazione
caratteristica dei glomeruli la necrosi fibrinoide che appare spesso in continuit con quella
della arteriola afferente; in stadi avanzati la necrosi del glomerulo viene sostituita da
scleroialinosi. Linterstizio occupato da una modesta fibrosi (meno che nella nefrosclerosi
benigna). I tubuli mostrano una importante atrofia.
- Stenosi dellarteria renale una rara casa di ipertensione secondaria. Locclusione del vaso
parziale ed causata soprattutto da aterosclerosi e dalla displasia fibromuscolare. La prima
provoca stenosi del ramo principale o delle arterie segmentarie ed appannaggio dellet medio
avanzata. La seconda invece propria dellet giovanile ed pi comune nelle DONNE.
caratterizzata da un ispessimento fibroso o fibromuscolare della parete vasale (pi
comunemente si tratta si IPERPLASIA DELLA TONACA MEDIA). Mentre la aterosclerosi causa una
lesione UNICA, la displasia fibrocellullare provoca un quadro caratterizzato da distribuzione
SEGMENTARIA delle lesioni, che allarteriografia dettp a corona di rosario.
Macroscopicamente il rene pu non mostrare segni di sofferenza oppure risultare lievemente
rimpicciolito e con superficie graulosa.
Microscopicamente in genere si nota atrofia parenchimale, che per non porta a IRC ma causa
di ipertensione (c iperplasia delle cellule dellapparato iuxtaglomerulare che producono
renina).
Necrosi corticale un eveto raro che si manifesta solitamente in seguito a complicazioni
della gravidanza, e soprattutto per distacco della placenta. Pu essere dovute per anche a cause
infettive, emodinamiche (shock, emorragie), tossiche (da veleni animali e vegetali o da sostanze
chimiche). Macroscopicamente la lesione caratteristica la NECROSI ISCHEMICA che pu
presententarsi in forme FOCALE (al limite della visibilit ottica), MINORE (diametro di pochi
mm), A CHIAZZE (aree ampie) o DIFFUSA (intera corteccia). Se diffusa la corteccia assume
colorito grigio-giallastro e appare asciutta.
Microscopicamente la necrosi interessa glomeruli, tubuli, interstizio e vasi ed di tipo
coagulativo. Nel lume dei vasi si trovan trombi. Nelle forme focali possibile trovare infiltrati
flogistici. Nei glomeruli vi sono aree di emorragia e nei capillari glomerulari avviene la
formazione di agglomerati di fibrina.
Infarto renale i reni sono sedi molto suscettibili allinfarto, per via della loro intensa
perfusione che facilita il trasporto di emboli. Spesso per questa lesione pu decorrere in
by Darkphemt - www.accentosullad.com - Vietata la vendita!
183
maniera
asintomatica.
Se
ci
son
sintomi,
questi
sono
dolore,
ematuria
e
ipertensione.
Esistono
due
forme
di
infarto:
ISCHEMICO:
il
pi
frequente
e
avviene
solitamente
in
seguito
ad
incuneamento
di
un
embolo
(prevalentemente
di
origine
cardiaca).
pi
colpito
il
RENE
SINISTRO
in
virt
del
fatto
che
larteria
renale
sinistra
si
distacca
OBLIQUAMENTE
dallaorta
(mentre
la
destra
si
distacca
ad
angolo
retto)
favorendo
limbocco
di
materiale
trasportato
dal
sangue.
Macroscopicamente
linfarto
ha
localizzazione
CORTICALE
e
alla
superficie
di
taglio
ha
forma
TRIANGOLARE,
con
base
sottocapsulare
e
apice
verso
la
midollare.
Questa
area
appare
bianco-grigiastra,
opaca,
asciutta,
di
consistenza
aumentata
rispetto
a
circostante
parenchima
e
circondata
da
un
alone
emorragico.
A
volte
una
sottile
banderella
di
tessuto
sottocapsulare
pu
essere
risparmiata,
perch
nutrita
da
piccoli
circoli
collaterali.
Microscopicamente
si
riconoscono
le
caratteristiche
della
necrosi
ischemica:
picnosi
e
lisi
nucleare
e
offuscamento
fino
alla
totale
cancellazione
dellarchitettura.
Le
aree
circostanti
linfarto
mostrano
danno
ischemico
di
minore
entit.
Il
tessuto
necrotico
viene
eliminato
dai
macrofagi
e
al
suo
posto
viene
depositato
tessuto
di
granulazione
che
poi
viene
sostituito
da
connettivo
fibroso.
In
seguito
alla
retrazione
del
connettivo
si
forma
una
cicatrice
a
sfondo
BIANCASTRO
che
si
affonda
nel
parenchima
assumendo
una
forma
a
V
in
sezione.
Se
viene
occluso
il
tronco
dellarteria
renale
TUTTO
il
rene
va
incontro
a
necrosi
ischemica:
appare
pallido,
di
aspetto
lesso,
asciutto,
di
colorito
grigio-giallastro,
e
in
fasi
successive
diminuisce
di
dimensioni
e
diventa
di
consistenza
DURA
e
sclerotica.
EMORRAGICO:
raro,
predilige
i
bambini
<
2
aa.
causato
da
trombosi
delle
diramazioni
della
vena
renale
con
successiva
estensione
alle
diramazioni
di
maggior
calibro.
Morfologicamente
parte
del
rene
(o
tutto)
appare
umida,
di
colorito
rosso-cupo
e
consistenza
diminuit.
I
vasi
venosi
appaiono
distesi
dalla
massa
trombotica.
(Attento:
nelladulto
la
trombosi
della
vena
renale
non
si
associa
quasi
mai
a
infarto
emorrgico,
bens
a
sindrome
nefrosica!)
-
Rene
grinzo
un
quadro
morfologico
corrispondente
a
una
condizione
funzionale
di
IRC
che
si
identifica
con
il
cosiddetto
end
stage
kidney.
Rappresenta
lo
stadio
terminale
di
molte
patologie:
VASCOLARI:
nefrosclerosi
benigna
e
infarti
renali
multipli
MALATTIE
GLOMERULARI:
GMN
acuta
ad
evoluzione
sfavorevole,
GMN
membranoproliferativa,
membranosa,
di
Berger,
lupica,
focale
e
segmentale,
malattia
di
Alport.
Il
rene
grinzo
molto
diminuito
di
volume
e
di
peso
e
mostra
caratteristiche
macro
e
microscopiche
diverse
in
base
alle
cause
che
lo
hanno
prodotto.
TUMORI
DEL
RENE
(WOOLFE
e
appunti
Cardillo)
BENIGNI
-
Adenoma
corticale
la
neoplasia
benigna
pi
comune.
Sono
in
genere
piccoli
(<
2
cm
diametro)
e
appaiono
come
noduli
grigio-giallastri
nella
corticale
renale.
ben
demarcato,
sottocapsulare.
Compare
per
lo
pi
nella
V
decade
di
vita
ed
sono
pi
colpiti
i
forti
fumatori.
Il
rapporto
M:F
=
3:1.
presente
nella
corticale
e
deriva
dallepitelio
dei
tubuli
(epitelio
cubico).
-
Adenoma
metanefrico
associato
a
policitemia.
caratterizzato
da
piccoli
acini
rivestiti
da
blando
epitelio
e
separato
da
scarso
stroma.
Istologicamente
correlato
al
tumore
di
Wilms
-
Tumore
a
cellule
iuxtaglomerulari
o
RENINOMA
colpisce
i
giovani
adulti
(circa
27
aa),
il
rapporto
M:F
2:1.
un
tumore
producente
RENINA
e
quindi
una
causa
di
ipertensione.
Di
solito
non
supera
i
3
cm
ed
caratterizzato
da
prominente
vascolarit
e
infiltrato
linfocitario.
-
Carcinoide
raro.
Origina
dalle
cellule
epiteliali
che
si
sono
differenziate
dalle
cellule
endocrine.
Insorge
intorno
ai
40
aa
e
non
c
differenza
M:F.
Appare
come
una
formazione
solida,
marrone
rossa
emorragica.
1/3
metastatizza
allosso.
Prognosi
eccellente.
-
Oncocitomi
predomina
nelluomo
e
insorge
soprattutto
nella
VI
decade.
Si
notata
una
associazione
genetica
con
la
pedita
di
un
braccio
del
cromosoma
1.
clinicamente
caratterizzato
da
dolori
addominale,
ematuria,
massa
addominale
evidenziabile
allecografia
e
allrx.
Morfologicamente
una
massa
solida,
avascolare,
ben
circoscritta,
marrone
con
cicatrice
fibrosa
al
centro.
Non
sono
presenti
necrosi
e
emorragia.
Istologicamente
le
cellule
sono
larghe
con
by Darkphemt - www.accentosullad.com - Vietata la vendita!
184
citoplasma
eosinofilo
pieno
di
mitocondri,
che
appaiono
giganti
ME.
vimentina
negativo!
Sono
considerati
come
adenomi.
-
Angiomiolipoma
non
un
vero
e
proprio
tumore,
ma
classificabile
piuttosto
come
AMARTOMA.
Le
lesioni
si
manifestano
per
lo
pi
nelladulto
e
sono
composte
da
un
miscuglio
di
muscolo
liscio
ben
differenziato,
tessuto
adiposo
e
vasi
ematici
a
parete
spessa.
Sono
strettamente
associati
alla
sclerosi
tuberosa.
Clinicamente
la
lesione
renale
spesso
silente,
al
max
pu
esserci
dolore.
-
Cisti
multiloculari
eziologia
sconosciuta.
Colpisce
donne
di
et
media
e
si
localizzano
soprattutto
al
polo
superiore
del
rene.
-
Fibroma
colorito
biancastro
e
forma
tondeggiante.
-
Altri
angiom
cavernoso,
lipoma.
MALIGNI
-
Carcinomi
a
cellule
renali
(RCC)
si
possono
distinguere
diverse
varianti:
RCC
a
cellule
chiare:
colpisce
M:F
=
3:1.
stata
ipotizzata
una
eziologia
virale,
ormonale
(in
soggetti
trattati
per
lungo
tempo
con
estrogeni).
Tra
i
fattori
di
rischio
ci
sono:
1. Malattia
di
Von
Hippel
Lindau
(malattia
cistica
congenita)
2. Malattia
cistica
acquisita
(associata
a
dialisi
per
IRC)
3. Fumo
di
sigaretta
(raddoppia
il
rischio)
4. Obesit
5. Predisposizione
ereditaria
(tra
locazioni
3;8
o
3;11.
La
perdit
di
un
allele
del
braccio
corto
del
cromosoma
3
presenta
nel
96%
dei
casi)
Macroscopicamente
appare
come
una
massa
tondeggiante
da
3
a
15
cm
di
diametro.
Al
taglio
appare
di
colore
giallo
caffeano,
con
zone
emorragiche
e
necrosi
nelle
forme
pi
indifferenziate.
Il
5-10%
ha
aspetto
cistico
con
depositi
calcifici.
Spesso
si
estende
alla
vena
renale
e
alla
vena
cava
inferiore.
Il
tumore
MOLTO
VASCOLARIZZATO
(utile
in
caso
di
angiografia
che
lo
pu
disegnare).
Metastatizza
preferenzialemente
al
surrene.
Microscopicamente
le
cellule
hanno
citoplasma
chiaro
contenente
glicogeno
e
lipidi.
RCC
a
cellule
cromofile
(o
K
renale
papillare):
rapporto
M:F
=
2:1;
insorge
in
media
tra
i
50-55
aa.
Ha
mortalit
a
10
aa
del
16%.
composto
da
un
monostrato
di
cellule
cuboidali
o
cilindriche
organizzate
in
formazioni
papillari
costituite
da
un
asse
vascolare
connettivo.
Lo
stroma
scarso;
il
tumore
ben
vascolarizzato.
RCC
a
cellule
cromofobe:
non
c
differenza
tra
M
e
F.
Insorge
tra
i
28
e
gli
86
aa
(55
aa
in
media).
Macroscopicamente
una
massa
che
va
da
2
a
20
cm
di
diametro,
circoscritta,
solida.
Al
taglio
appare
di
colorito
marrone
e
c
scarsa
necrosi.
Somiglia
alloncocitoma.
Microscopicamente
possibile
distinguere
due
varianti:
(1)
a
CELLULE
LARGHE
(forma
tipica)
e
(2)
FORMA
EOSINOFILA
in
cui
le
cellule
hanno
citoplasma
granulare
eosinofilo
contenente
materiale
mucoso
e
vescicole.
K
a
cellule
fusate
(sacromatoide):
cellule
maligne
fusate
che
presentano
molte
mitosi
miste
a
cellule
chiare
o
granulari.
K
dei
dotti
collettori
(o
di
Bellini):
localizzato
nella
midollare,
spesso
si
estende
alla
corticale
e
allilo.
presente
necrosi
centrale
comunicante
con
la
pelvi.
Associato
a
monosomia
18-21.
Attualmente
sono
in
uso
2
sistemi
di
stadiazione
del
carcinoma
renale:
il
sistema
di
Robson
ed
il
sistema
TNM
(Tumuor-Nodes-Metastasis).
Il
primo
considera
quattro
stadi
di
malattia
in
base
all'estensione
locale
del
tumore
(all'interno
o
all'esterno
della
capsula
renale),
alla
presenza
di
emboli
neoplastici
nella
vena
cava
o
solamente
nella
vena
renale
e
di
metastasi
ai
linfonodi
regionali
o
a
distanza.
In
tale
sistema
di
staging
nello
stadio
III
vengono
raggruppati
tumori
con
invasione
venosa
(III-A)
o
con
metastasi
ai
linfonodi
regionali
(III-B)
o
con
entrambi
(III-C).
Classificazione
clinica
TNM
(sesta
edizione,
2002).
T
-
Tumore
primitivo
TX
Tumore
primitivo
non
definibile
T0
Tumore
primitivo
non
evidenziabile
T1
Tumore
7
cm,
confinato
al
rene
1a
Tumore
4
cm
by Darkphemt - www.accentosullad.com - Vietata la vendita!
185
1b
Tumore
>
4
cm
T2
Tumore
>
7
cm,
confinato
al
rene
T3
Tumore
che
invade
le
grosse
vene
o
la
ghiandola
surrenale
o
i
tessuti
perirenali,
ma
non
oltre
la
fascia
di
Gerota
3a
Tumore
che
invade
la
ghiandola
surrenale
o
il
tessuto
perirenale
ma
che
non
va
oltre
la
fascia
di
Gerota
3b
Tumore
che
invade
macroscopicamente
la
vena
renale
o
la
vena
cava
al
di
sotto
del
diaframma
3c
Tumore
che
invade
macroscopicamente
la
vena
cava
al
di
sopra
del
diaframma
T4
Tumore
che
invade
oltre
la
fascia
di
Gerota
N
-
Linfonodi
regionali
(ilari,
addominali
para-aortici
e
paracavali)
NX
Linfonodi
regionali
non
valutabili
N0
Linfonodi
regionali
liberi
da
metastasi
N1
Metastasi
in
un
singolo
linfonodo
regionale
N2
Metastasi
in
pi
linfonodi
regionali
M
-
Metastasi
a
distanza
MX
Metastasi
a
distanza
non
accertabili
M0
Metastasi
a
distanza
assenti
M1
Metastasi
a
distanza
presenti
G
-
Grading
istopatologico
GX
Il
grado
di
differenziazione
non
pu
essere
accertato
G1
Ben
differenziato
G2
Moderatamente
differenziato
G3
Scarsamente
differenziato
G4
Indifferenziato
Clinicamente
presente
una
classica
triade
sintomatologica
delladenocarcinoma
renale
(o
RCC):
DOLORE
AL
FIANCO
+
MASSA
PALPABILE
IN
REGIONE
LOMBARE
+
EMATURIA.
Il
valore
prognostico
pi
importante
nella
stadi
azione
la
valutazione
dellinvasione
o
meno
dei
tessuti
perirenali.
RCC
metastatizza
in
ordine
di
frequenza
a:
-
ossa
-
polmoni
-
linfonodi
regionali
-
fegato
-
surreni
-
encefalo
Possono
essere
presenti
diverse
manifestazioni
sistemiche
aspecifiche:
febbre,
ipercalcemia,
eritrocitosi,
amili
dosi,
ipertensione,
galattorrea
e
ginecomastia.
Le
complicanze
pi
frequenti
sono
la
amiloidosi
sistemica
reattiva
e
la
GMN
proliferativa
mesangiale.
-
K
della
pelvi
renale
sono
lesioni
costituite
da
epitelio
di
transizione,
solide,
associate
spesso
a
mutazioni
del
cromosoma
9.
Si
distinguono
diversi
tipi:
K
uroteliale
della
pelvi
renale
K
squamo
cellulare
Adenocarcinoma
Tumori
metastatici
Data
la
loro
sede
danno
luogo
precocemente
e
facilmente
ad
ematuria.
Se
ostruiscono
il
deflusso
urinario
possono
causare
idronefrosi
e
dolore
lombare.
-
Nefronlastoma
(o
tumore
di
Wilms)
il
tumore
pi
comune
dellinfanzia
e
rappresenta
il
6%
di
tutte
le
neoplasie
maligne
dei
bambini
tra
0
e
14
anni.
Sono
state
descritte
numerose
condizioni
associate:
anidridi
(assenza
delliride),
emiipertrofia
(aumento
delle
dimensioni
di
unintera
met
del
corpo
o
parte
di
essa),
pesudoermafrotidismo
e
sindrome
di
Drash
(diffusa
sclerosi
mesagiale
con
sindrome
nefrosica),
Sindrome
di
Beckwith-Wiedemann
(trisomia
11),
tumore
di
Wilms
familiare
(anomali
cromosoma
11p),
nefroblastomatosi
(persistenza
nel
rene
di
cellule
del
blastema
renale).
Macroscopicamente
si
manifesta
come
una
massa
rotonda
che
occupa
TUTTO
il
rene,
che
pu
raggiungere
il
550g,
solida.
Al
taglio
appare
di
colorito
biancastro
con
aree
di
necrosi.
Microscopicamente
costituito
da
3
componenti:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
186
1. BLASTEMA INDIFFERENZIATO (piccole cellule tonde)
2. TESSUTO STROMALE MESENCHIMALE (cellule fusate)
3. TESSUTO EPITELIALE (strutture tubulari embrionali).
La stadiazione pi usata quella del National Tumor Study Group (NTWS):
- Stadio I: Tumore limitato al rene, capsula renale intatta, asportazione completa.
- Stadio II: Tumore esteso oltre il rene e la capsula renale, asportato completamente o il tumore
solo biopsiato.
- Stadio III: Tumore esteso ad organi (surrene escluso) e/o strutture extraurinarie senza
metastasi ematogene.
- Stadio IV: Presenza di metastasi ematogene (epatiche e polmonari)
- Stadio V: Tumore renale bilaterale
Clinicamente si presenta come una massa palpabile addominale, febbre e dolore addominale. La
disseminazione pu avvenire per via LOCALE (surrene, intestino, fegato), via EMATICA o via
LIFATICA. La terapia a nefrectomia + chemioterapia (I II stadio) + radioterapia (III IV V
stadio).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
187
MALATTIE
DELLOSSO
ANATOMIA
Lo
scheletro
pu
essere
diviso
in
Assile
(ossa
della
testa
e
ossa
del
tronco)
e
Appendicolare
(ossa
degli
arti,
cintura
scapolare
e
cintura
pelvica).
La
forma
e
la
grandezza
differisce
a
seconda
della
sua
funzione:
ossa
lunghe
(femore),
piatte
(pelvi)
e
corte
(mani
e
piedi).
Le
ossa
lunghe
sono
divise
topograficamente
in
tre
regioni:
Diafisi,
Epifisi
Metafisi,
che
la
giunzione
della
diafisi
ed
epifisi.
Lepifisi
si
trova
allestremit
dellosso
ed
parziamente
rivestita
da
cartilagine
articolare;
nellosso
in
crescita
rappresenta
unarea
di
attivo
accrescimento
osseo
e
nella
patologia
ossea
la
zona
pi
importante,
in
quanto
il
pi
comune
sito
di
origine
dei
tumori
ossei.
Le
ossa
sono
classificate
in
due
principali
categorie:
membranose
(cranio)
che
si
formano
dal
primitivo
tessuto
connettivale
ed
endocondrali
(come
le
ossa
lunghe),
la
cui
formazione
preceduta
da
cartilagine.
Al
taglio
losso
maturo
costituito
da
uno
strato
esterno
compatto
(corteccia,
osso
corticale,
osso
compatto)
e
uno
strato
interno
(spongiosa,
midollare
o
osso
cancelloso).
Losso
compatto
contiene
dei
canali
vascolari
che
sono
divisi
in
due
tipi
sulla
base
del
loro
orientamento
e
sulla
relazione
alle
strutture
lamellari
dellosso
circostante:
longitudinali
(canali
di
Aversa)
e
trasversi/obliqui
(canali
di
Volkmann).
Ad
eccezione
della
zona
in
cui
vi
cartilagine
articolare,
la
corticale
circondata
da
periostio,
che
consiste
di
uno
strato
fibroso
esterno
ed
uno
interno
cellulare
(cambium),
costituito
da
cellule
osteo-progenitrici:
fibroblasti,
osteoblasti
e
filamenti
nervosi.
Losso
uno
dei
pochi
tessuti
connettivali
che
mineralizzano.
Biochimicamente
costituito
dal
35%
di
componente
organica
(cellule
dellosso
e
proteine
della
matrice
extracellulare)
e
il
65%
di
elementi
inorganici
(idrossiepatite
di
calcio).
Il
processo
di
formazione
dei
cristalli
di
idrossiepatite
nellosso
induce
la
mineralizzazione
della
matrice
extracellulare.
Losso
non
ancora
mineralizzato
detto
osteoide.
Le
cellule
che
formano
losso
sono:
le
cellule
osteoprogenitori,
gli
osteoblasti
e
gli
osteociti.
Le
cellule
osteoprogenitori
sono
cellule
steminali
pluripotenti,
localizzate
in
vicinanza
di
tutte
le
superficie
ossee;
se
stimolate
vanno
incontro
alla
divisione
e
alla
differenziazione
in
osteoblasti.
Questo
fenomeno
vitale
per
laccrescimento
e
riparazione
dellosso.
Gli
osteoblasti
sono
localizzati
sulla
superficie
dellosso;
essi
sintetizzano
e
trasportano
le
proteine
della
matrice
ed
iniziano
il
processo
di
sintesi
e
mineralizzazione
dell
osteoide.
Gli
osteoblasti
si
formano
in
gruppi
di
400
cellule,
la
cui
attivit
coordinata
e
regolata
da
recettori
ormonali,
citochine
e
fattori
di
crescita.
Quando
sono
circondati
da
matrice,
sono
conosciuti
come
osteociti.
Gli
osteociti
non
sono
metabolicamente
attivi
come
gli
osteoblasti,
ma
giocano
un
ruolo
importante
nel
controllo
giornaliero
dei
livelli
ematici
di
calcio
e
fosforo
e
comunicano
con
le
cellule
di
superficie
e
con
gli
altri
osteociti
attraverso
dei
canalicoli
e
trasferiscono
potenziali
e
substrati
della
membrana
di
superficie
lungo
le
giunzioni.
Gli
osteoclasti
sono
le
cellule
responsabili
del
riassorbimento
dellosso.
Gli
osteoclasti
sono
invece
specializzate
alla
rimozione
dellosso.
Sono
cellule
giganti,
multinucleate
(da
6
a
12
nuclei),
che
derivano
dalle
cellule
precursori
granulociti-monociti
localizzate
nel
midollo
osseo.
Istologia
Nellosso
lamellare
normale
il
collageno
osteoide
depositato
in
forma
di
strati
paralleli,
nella
direzione
in
cui
losso
sottoposto
al
massimo
stress
Nellosso
reticolato
non
lamellare
gli
osteoblasti
depositano
il
collageno
osteoide
in
maniera
disordinata.
Losso
non
lamellare
pi
debole
dellosso
lamellare,
con
maggiore
tendenza
alle
fratture.
-
Rimodellamento
dellosso
L
osso
costantemente
rimodellato
dalla
formazione
di
osso
nuovo
da
parte
degli
osteoblasti
e
dalla
rimozione
dellosso
vecchio
da
parte
degli
osteoclasti.
Una
combinata
attivit
di
osteoblasti
ed
osteoclasti
pu
portare
al
rimodellamento
dellosso
in
caso
di
stress.
Il
controllo
dellattivit
osteoblastica
e
osteoclastica
e
quindi
il
bilancio
tra
la
formazione
e
la
distruzione
nel
normale
rimodellamento
regolato
da
differenti
fattori:
Ormone
paratiroideo
(PTH)
secreto
dalle
paratiroidi:
in
risposta
alla
perdita
di
calcio
ematico
tende
a
ripristinare
i
livelli
plasmatici
di
calcio
attraverso
una
stimolazione
diretta
o
indiretta
dellattivit
osteoclastica,
aumentando
il
riassorbimento
dellosso
by Darkphemt - www.accentosullad.com - Vietata la vendita!
188
osteoclastico.
PTH
inoltre
aumenta
sia
il
riassorbimento
degli
ioni
calcio,
sia
lescrezione
degli
ioni
calcio
da
parte
del
rene.
Vitamina
D:
agisce
come
un
ormone
promuovendo
la
mineralizzazione
dellosso.
La
carenza
di
vitamina
D
porta
allosteomalacia,
malattia
in
cui
vi
una
perdita
della
mineralizzazione
del
collageno
osteoide.
Calcitonina
(ormone
prodotto
dalle
cellule
parafollicolari
della
tiroide):
in
risposta
allaumento
del
calcio
plasmatico
si
ha
una
secrezione
di
calcitonina
la
quale
ha
effetti
opposti
al
PTH:
essa
deprime
lattivit
osteoclastica,
riducendo
il
riassorbimento
dellosso
osteoclastico.
Pertanto
utilizzata
a
scopo
terapeutico
in
alcune
malattie
(per
esempio
nella
malattia
di
Paget),
per
sopprimere
labnorme
attivit
osteoclastica.
Growth
factors,
citochine,
prostaglandine,
corticosteroidi,
androgeni,
estrogeni,
insulina
ed
altre
vitamine.
MALATTIE
METABOLICHE
DELLOSSO
Comprendono
quattro
condizioni
in
cui
lattivit
osteoblastica
(che
forma
losso)
e
lattivit
osteoclastica
(che
distrugge
losso)
non
bilanciata:
OSTEOPOROSI
E
una
condizione
in
cui
vi
un
lento
e
progressivo
aumento
di
erosione
dellosso,
non
bilanciato
dalla
formazione
di
osso
nuovo,
che
normale.
Per
cui
la
corticale
sottile,
le
trabecole
osse
sono
sottili
e
ridotte
di
numero,
ma
non
vi
distorsione
dellarchitettura.
Riduzione
della
massa
ossea
dovuta
ad
aumentato
riassorbimento
della
massa
ossea:
la
formazione
dellosso
e
normale,
la
mineralizzazione
e
normale,
ma
vi
e
aumentata
attivita
degli
osteoclasti.
Per
quanto
riguarda
la
sua
patogenesi,
sono
stati
avanzate
diverse
ipotesi:
Modificazioni
correlate
allet
Riduzione
della
attivit
fisica
che
aumenterebbe
il
tasso
di
perdita
ossea
(in
modelli
sperimentali)
Fattori
genetici
(anomalie
recettore
per
la
vitamina
D)
Deficit
di
apporto
di
calcio
con
la
dieta
Influenza
ormonale
Pu
essere:
LOCALIZZATA
(molto
rara)
DIFFUSA,
come
manifestazione
di
un
disturbo
metabolico.
La
forma
generalizzata
pu
essere
primitiva
o
secondaria:
la
forma
primitiva
pi
comune
losteoporosi
postmenopausale
o
senile,
in
cui
vi
la
perdita
della
massa
ossea
dello
scheletro,
che
diventa
vulnerabile
alle
fratture.
Losteoporosi
senile
e
postmenopausale
interessa
lintero
scheletro
in
particolare
le
parti
ossee
con
maggiore
superficie
(le
vertebre):
-
Assottigliamento
dellosso
corticale
-
Riduzione
nel
numero
delle
trabecole
-
Facilit
alle
fratture
La
forma
secondaria
pu
essere
dovuta
a
patologie
endocrine
(iperparatiroidismo,
ipo-
ipertiroidismo,
ipogonadismo,
tumori
ipofisari,
ecc),
a
neoplasie
(mieloma
multiplo),
alterazioni
gastrointestinali
(malnutrizione,
malassorbimento,
deficit
vitamine
C
e
D,
insufficienza
epatica),
a
farmaci,
a
cause
genetiche
e
sistemiche.
RACHITISMO
Rachitismo
e
osteomalacia
rappresentano
un
gruppo
di
malattie
legate
a
cause
diverse,
caratterizzate
da
un
difetto
della
mineralizzazione
della
matrice,
spesso
associato
a
deficit
di
vitamina
D.
Il
termine
rachitismo
si
riferisce
alla
malattia
dei
BAMBINI,
in
cui
la
crescita
ossea
alterata
produce
delle
evidenti
deformit
scheletriche-
Il
rachitismo
e
losteomalacia
possono
derivare:
Inadeguata
dieta
(puri
vegetariani)
Inadeguata
sintesi
di
vitamina
D
(per
mancata
esposizione
della
pelle
ai
UV
per
ragioni
socio-culturali)
Malassorbimento
dovuto
a
malattie
intestinali
(M.
Crohns
o
malattia
celiaca
non
trattata)
Malattie
renali:
un
danno
dei
tubuli
renali
pu
portare
a
mancata
conversione
della
vitamina
D
nel
suo
metabolita
attivo
1,25
dihydroxyvitamina
D
Lalterazione
fondamentale
di
entrambe
le
malattie
dipende
da
un
eccesso
di
matrice
non
mineralizzata.
Nel
rachitismo
le
alterazioni
dellosso
in
accrescimento
sono
complicate
da
by Darkphemt - www.accentosullad.com - Vietata la vendita!
189
inadeguata calcificazione transitoria della cartilagine epifisaria che compromette laccrescimento
dellosso endocondrale. Si possono susseguire i seguenti eventi:
1. Iperproduzione di cartilagine epifisaria
2. Persistenza di ammassi cartilaginei distorti e irregolari
3. Deposizione di matrice osteoide sui resti di cartilagine inadeguatamente mineralizzata
4. Compromissione della fisiologica sostituzione delle cartilagini da parte di tessuto
osteoide
5. Anomala ed eccessiva proliferazione di capillari a causa di microfratture
6. Deformazione dello scheletro per perdita della rigidit strutturale dellosso
Clinicamente nel bambino, in cui lo scheletro non del tutto formato, vi sono caratteristiche
deformit strutturali delle ossa lunghe delle gambe (lordosi lombare e varismo degli arti
inferiori), distorsione delle ossa del cranio (forma squadrata della testa), allargamento delle
giunzioni costocondrali delle costole (caratteristico aspetto a grani di rosario), protrusione
anteriore dello sterno (torace carenato).
OSTEOMALACIA
una condizione in cui la produzione osteoblastica del collageno osseo normale, ma la
mineralizzazione inadeguata. Questo porta alla formazione di un osso trabecolare parziamente
mineralizzato e quindi fragile. Il termine osteomalacia si riferisce alla patologia che avviene
nellADULTO. Ha la stessa patogenesi del rachitismo Losteomalacia caratterizzata da:
Normale deposito dellosso osteoide da parte degli osteoblasti
Normale architettura ossea
Inadeguata mineralizzazione: solo il centro delle trabecole sono mineralizzate
adeguatamente, mentre la periferia composta da tessuto osteoide soffice non
mineralizzato.
Microscopicamente losso caratterizzato da una matrice non calcificata intorno alle trabecole
ossee, con formazione di estesi orli di tessuto osteoide. Ne risulta una minore capacit dello
scheletro a sostenere carichi meccanici e si verificano facilmente INCURVAMENTI,
DEFORMAZIONI e FRATTURE. Al ME il tessuto osteoide appare costituito da fibrille collagene
DEL TUTTO PRIVE di calcificazione.
Clinicamente nelladulto si manifesta con dolori ossei dovuti a microfratture della corticale e
delle trabecole ossee, localizzato soprattutto agli arti inferiori. Allindagine radiologica i difetti di
calcificazione possono rendersi manifesti come immagini oblique o bifide dette STRIE DI
LOOSER.
MALATTIA DI PAGET (OSTEITE DEFORMANTE)
E una malattia in cui vi un eccessiva non controllata distruzione dellosso dovuta ad una
abnorme attivit degli osteoclasti, con un inadeguato tentativo da parte degli osteoblasti di
formare nuovo osso, producendo un debole osso non lamellare o reticolato.
E caratterizzata da eccessivi riassorbimento dellosso lamellare (osso corticale e trabecolare) da
parte di abnormi osteoclasti, seguita da periodi di incontrollata formazione di osso da parte degli
osteoblasti, che producono nuovo osteoide. Il nuovo osso formato presenta una architettura
disordinata. Sia lerosione osteoclastica che la risposta osteoblastica sono a caso e non correlate
con stress funzionali dellosso.
La sequenza degli eventi la seguente:
1. Stadio iniziale osteolitico
2. Stadio misto osteoblastico-osteoclastico, che termina con una predominanza dellattivit
osteoblastica
3. Stadio osteosclerotico, con distruzione dellarchitettura seguita da progressiva fibrosi
degli spazi midollari.
La malattia di Paget inizia verso la 5 decade di vita; predominante nelluomo; ci sono variazioni
etniche: comune UK, Francia, Austria, Germania, Australia, Nuova Zelanda e USA; rara in
Scandinavia Cina, Giappone e Africa. possibile unorigine virale: paramyxovirus, che lo stesso
responsabile leucoencefalite subacuta sclerosante. Le particelle virali sono state evidenziate nei
nuclei degli osteoclasti.
Microscopicamente laspetto caratteristico quello a mosaico dell osso lamellare. Questo aspetto
prodotto da prominenti linee di cemento che uniscono losso lamellare. Nella fase iniziale litica
vi sono numerosi osteoclasti abnormi, multinucleati (fino a 100 nuclei). Nella fase mista
persistono gli osteoclasti, ma molte superficie osse sono rivestite da osteoblasti. Losso adiacente
by Darkphemt - www.accentosullad.com - Vietata la vendita!
190
rimpiazzato da tessuto lasso connettivale, che contiene cellule osteoprogenitrici e numerosi
vasi sanguigni. Man mano che lattivit cellulare diminuisce, il tessuto fibrovascolare recede ed
rimpiazzato da tessuto osseo normale. Nella fase finale losso diventa una caricatura di se stesso:
pi grande del normale, composto da trabecole sottili e soffici. Questo aspetto rende losso
vulnerabile alle fratture.
Clinicamente sono presenti dolori ossei, deformit con esteso interessamento di uno o pi ossa
(cranio, tibia, femore, ileo omero, vertebre 15%, pelvi, spina dorsale cranio nell 85%) e sono
risparmiate le ossa piccole delle mani e dei piedi, le costole. Possono essere presenti sintomi da
compressione dei nervi e fratture patologiche.
Caratteristica particolare la sua possibile trasformazione maligna: di solito Osteosarcoma, il
quale di solito un tumore infantile, ma nei soggetti affetti da Paget un tumore che compare in
et senile.
La diagnosi si raggiunge attraverso esami strumentali e di laboratorio:
RX mostra laspetto caratteristico di allargamento dellosso con sottile corticale
Aumento delle fosfatasi alcaline nel siero e aumentata escrezione nelle urine di
idroxiproline.
La terapia medica basata sulla somministrazione di calcitonina.
OSTEODISTROFIA RENALE
E una malattia dellosso che si sviluppa nei soggetti con un danno renale cronico, in seguito ad un
disturbo metabolico misto (principalmente sono combinati gli effetti dellosteomalacia ed
iperparatiroidismo). Con questo termine si descrivono tutte le malattie dello scheletro dovute a
malattie croniche del rene:
Osteite fibroso cistica (aumentato assorbimento osteoclastico)
Osteomalacia (inadeguata mineralizzazione dellosso)
Osteosclerosi
Ritardo di accrescimento
Osteoporosi
Losso nella osteodistrofia renale mostra una combinazione di cambiamenti da
iperparatiroidismo secondario, eccessiva erosione da parte degli osteoclasti e mancata
mineralizzazione del collageno osteoide. Nei soggetti che fanno dialisi si pu avere un accumulo
di alluminio che si deposita nellosso, bloccando la calcificazione dellosteoide, provocando non
solo osteomalacia,ma anche anemia microcitica ed encefalopatia da dialisi.
Microscopicamente risulta interessato losso corticale (superfici subperiostali osteonali e
endosteali), piuttosto che losso cancelloso. Vi un caratteristico assottigliamento della corticale.
Nellosso cancelloso vi un tunnel di osteoclasti che dissecano centralmente le trabecole (osteite
dissecante). Vi da una parte un riassorbimento osteclastico dellosso, dallaltro un deposito
compensatorio osteoblastico di nuovo osso. I focolai possono essere singoli o multipli e le lesioni
appaiono riempite di materiale soffice, semifluido di colorito marrone detto tumore scuro
perch costituito da masse di cellule osteoclastiche, cellule fusate e focolai di emorragia.
Se le lesioni osteolitiche sono multiple si parla di malattia di Recklinghausen dellosso o osteite
fibrosa cistica.
Nella forma primaria vi ipercalcemia, per continuo rilascio di calcio da parte dellosso per
rottura del meccanismo di feedback
Nella forma secondaria vi invece o ipocalcemia che stimola la secrezione di PTH e rilascio di
calcio da parte dellosso, oppure il calcio normale perch tutto il cacio mobilizzato dallosso
viene perduto dai reni malati.
IPERPARATIROIDISMO
Leccessiva produzione di PTH produce una aumentata attivit osteoclastica.
Vi eccessiva distruzione dell osso trabecolare e corticale, con inadeguata attivit osteoblastica
compensatoria. Lipersecrezione di PTH stimola il riassorbimento dellosso da parte degli
osteoclasti, con rilascio di calcio dallosso nel plasma. In condizioni normali vi un meccanismo
di feedback per cui la secrezione di PTH da parte delle paratiroidi soppressa dalla
concentrazione di calcio nel plasma. Una rottura di questo meccanismo porta ad una incotrollata
produzione di PTH ed eccessiva distruzione osteoclastica dellosso.
Lintero scheletro interessato.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
191
ANOMALIE
DI
SVILUPPO
ACONDRODISPLASIA
una
malattia
dellaccrescimento
che
la
maggiore
causa
di
nanismo.
conseguente
alla
mutazione
del
gene
FGFR3
ed
trasmessa
come
carattere
autosomico
dominante.
caratterizzata
da
NANISMO
MICROMELICO
da
prevalentemente
accorciamento
dei
segmenti
superiori
(omero
e
femore)
degli
arti.
Il
cranio
voluminoso,
il
naso
ha
radice
infossata,
la
cute
e
il
sottocuteneo
sono
abbondanti
e
formano
pieghe
profonde
a
livello
delle
articolazioni.
La
statura
raramente
raggiunge
i
120
cm
e
compare
col
passare
del
tempo
lordosi
lombare.
MALATTIE
ASSOCIATE
AD
ANOMALIE
DELLA
MATRICE
Osteogenesi
imperfetta
=
un
gruppo
di
disordini
fenotipicamente
correlati
con
un
difetto
della
sintesi
del
collageno
tipo
I;
Mucopolisaccaridosi
=
dovute
a
deficienze
di
alcuni
enzimi,
principalmente
gli
acidi
idrolasi,
che
ad
anomalie
della
cartilagine
ialina
e
delle
cellule
mesenchimali
specie
dei
condrociti.
Questi
soggetti
sono
di
bassa
statura
hanno
anomalie
della
parete
toracica
e
malformazioni
ossee.
Osteopetrosi
detta
anche
malattia
di
Albers-Schonberg=
una
malattia
ereditaria
caratterizzata
da
disfunzioni
osteoclastiche
che
porta
ad
una
sclerosi
scheletrica
diffusa
simmetrica.
E
detta
cos
perch
losso
come
una
creta.
Vi
sono
due
tipi:
-la
forma
maligna
autosomica
recessiva
-la
forma
benigna
autosomica
dominante
OSTEOMIELITI
Sono
infezioni
dellosso
che
interessano
la
corticale,
la
midollare
ed
il
periostio,
causate
da
virus,
parassiti,
batteri
e
funghi.
Ma
le
pi
comuni
sono
losteomielite:
Da
batteri
piogenici
Forma
tubercolare
Forma
sifilitica
Osteomielite
piogenica
Stafilococco
aureus
(80%),
Escherichia
coli
(particolarmente
bambini
e
anziani);
Pseudomonas
e
Klebsiella
(con
infezioni
genitourinarie);
Haemophilus
dellInfluenza;
la
Salmonella;
Nel
50%
dei
casi
non
viene
isolato
il
germe
patogeno.
Lorganismo
raggiunge
losso:
Per
via
ematica
Per
contiguit
Per
impianto
diretto
in
seguito
a
fratture
o
manovre
chirurgiche.
Pu
essere
acuta,
subacuta
e
cronica
Nella
fase
acuta
i
batteri
proliferano
e
inducono
una
reazione
infiammatoria
acuta.
La
reazione
suppurativa
provoca
il
rilascio
di
tossine
che
causano
la
necrosi
ischemica
dellosso
entro
48
ore.
Linfezione
raggiunge
il
periostio
e
formazione
del
sequestro
costituito
da
materiale
suppurativo
e
necrotico.
Si
pu
avere
in
questa
fase
la
rottura
del
periostio,
con
formazione
un
ascesso
e
drenaggio
del
pus
verso
lesterno.
Dopo
la
I
settimana
dallinfezione
la
reazione
dellospite
evolve,
linfiltrato
infiammatorio
diventa
cronico
e
stimola
il
riassorbimento
osteoclastico
dellosso,
formazione
di
tessuto
fibroso
e
deposito
di
osso
reattivo
alla
periferia.
Il
nuovo
osso
subperiosteale
produce
un
involucro
che
racchiude
e
avvolge
il
focolaio
infiammatorio.
Se
la
formazione
di
nuovo
osso
continua,
si
forma
un
tessuto
denso
sclerotico
detto
osteomielite
sclerosante
di
Garr.
Osteomielite
tubercolare
Si
ha
nei
paesi
industrializzati
a
causa
della
immigrazione
da
paesi
sottosviluppati.
Colpisce
soprattutto
soggetti
immunosoppressi.
Circa
1-3%
dei
soggetti
con
una
tubercolosi
polmonare
sviluppano
una
infezione
tubercolare
ossea.
Nei
soggetti
conb
AIDS
linfezione
multifocale.
Linfezione
interessa
la
colonna
vertebrale
toracica
e
lombare
(malattia
di
Pott)
ed
ti
tipo
caseosa;
vari
siti
dello
scheletro,
anche
e
ginocchio
pi
distruttiva
e
resistente
della
forma
piogenica.
Il
tessuto
di
granulazione
si
diffonde
alla
corticale
(sinus
tract)
attraverso
la
cavit
midollare,
poi
si
estende
allepifisi,
metafisi
e
sinovia,
causando
varie
aree
di
necrosi
caseosa.
Osteomielite
sifilitica
pu
essere:
congenita
(intorno
al
V
mese
di
gestazione)
acquisita
(nella
sifilide
terziaria
2-5
anni
dopo
linfezione
primaria)
Pu
essere
localizzata
alla
corticale
(vertebre
e
ossa
piatte)
o
al
periostio
(mani,
piedi,
diafisi
delle
ossa
lunghe).
Le
ossa
interessate
sono
il
palato,
il
cranio,
le
estremit
specie
le
ossa
lunghe
by Darkphemt - www.accentosullad.com - Vietata la vendita!
192
tubulari e la tibia. Lele spirochete tendono a localizzarsi nellosteocrondrio (osteocondrite) e nel
periostio (periostite).
La periostite costituita da tessuto di granulazione contenente plasmacellule e materiale
necrotico.
La sifilide acquisita caratterizzata dalla formazione della gumma che costituita da necrosi
centrale circondata da uno strato di tessuto di granulazione e infiltrato cronico aspecifico.
TUMORI DELLOSSO
Tumori primitivi
- Tumori di natura emopoietica localizzati del midollo osseo:
Mieloma
Linfoma
Leucemia
- Tumori che si originano dalle cellule che partecipano al rimodellamento dellosso:
Osteosarcoma
Condrosarcoma
- Disordini proliferativi non neoplastici (malformazioni amartomatose):
Osteoma osteoide
Fibroma non ossificante
OSTEOSARCOMA
E un tumore maligno degli osteoblasti. Colpisce i bambini adolescenti ed pi comune nei
ragazzi. Questi pazienti presentano una mutazione genetica del gene del retinoblastoma, che un
gene tumore soppressore (oncosoppressore). Il tumore pu colpire diverse sedi:
ginocchia, nellestremit inferiore del femore o nel tratto superiore della tibia;
una piccola percentuale insorge nelle ossa lunghe dellomero o nella parte superiore del
femore;
Il tumore causa dolore al ginocchio, che va aumentando sempre pi; al tempo della diagnosi
clinica e radiologica gi allo stadio avanzato
Macroscopicamente il tumore si origina nella cavit midollare strettamente vicino alla metafisi,
si diffonde nella cavit midollare, e erode la corticale e si estende ai tessuti molli. Il tumore cresce
rapidamente , distrugge la corticale sovrastante, si estende nel canale midollare, sostituendosi al
midollo osseo, che circonda le trabecole preesistenti. Metastatizza per via ematica (50-60%),
dando metastasi polmonari
Microscopicamente gli osteoblasti maligni producono enormi quantit di collageno osteoide, una
parte del quale diventa mineralizzato, visibile radiologicamente.
La prognosi scarsa (la sopravvivenza a 5 anni del 5-10%)
Il trattamento chirurgico + radioterapia e chemioterapia
Osteosarcoma delladulto la trasformazione maligna della malattia di Paget dellosso.
CONDROSARCOMA
E insieme allosteosarcoma il tumore maligno pi comune. E caratterizzato da produzione di
cartilagine neoplastica. Insorgen mediamente nella 4 -5 decade di vita; colpisce M:F = 2:1. Le
ossa pi colpite sono le ossa larghe: pelvi, scapola e costole.
Macroscopicamente si presenta come una massa bianco-grigiastra traslucida, talora con aree
mixoide e gelatinose. Possono essere presenti aree di necrosi ed emorragia, che formano degli
spazi cistici.
Microscopicamente si notano condrociti anaplastici che infiltrano le trabecole ossee. Il grado di
malignit dipende dalle atipie cellulari e dall attivit mitotica presente. Vi sono 4 varianti:
intramidollare, juxacorticale, a cellule chiare, dedifferenziato, variante mesenchimale.
I tumori di basso grado hanno un decorso lento, la sopravvivenza a 5 anni del 90%; lintervento
chirurgico radicale pu essere curativo.
Quelli di grado intermedio hanno una sopravvivenza a 5 anni dell81%, mentre quelli
indifferenziati hanno una sopravvivenza del 43%.
La prognosi dipende dal grado di differenziazione del tumore, dalla grandezza del tumore: i
tumori > di 10cm sono molto aggressivi.
Metastatizzano al polmone e allo scheletro.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
193
Tumori
Secondari
Tumori
metastatici
da
altri
siti
primitivi:
adenocarcinoma
della
mammella
carcinoma
dei
bronchi
(carcinoma
a
piccole
cellule
indifferenziato)
adenocarcinoma
del
rene
adenocarcinoma
della
tiroide
adenocarcinoma
della
prostata
Le
cellule
neoplastiche
nellinterno
degli
spazi
midollari
provocano
erosione
delle
trabecole
osse
sia
direttamente,
sia
indirettamente
attraverso
lazione
osteolitica,
che
porta
allerosione
della
corticale
(metastasi
osteolitiche).
Il
carcinoma
della
prostata
produce
metastasi
osteosclerotiche
(con
formazione
di
nuovo
osso)
particolarmente
nella
regione
lombo-sacrale.
Metastatizza
pi
alla
tibia.
Il
carcinoma
mammella
metastatizza
al
bacino
TUMORI
CHE
FORMANO
OSSO
Osteoma
E
un
tumore
benigno
a
lento
accrescimento,
raramente
si
trasforma
in
osteosarcoma;
et
adulta,
predomina
nel
sesso
maschile.
Interessa
le
ossa
del
cranio
e
della
faccia,
dando
problemi
di
compressione
e
di
funzionalit
della
cavit
orale.
Macroscopicamente
una
formazione
rotondeggiante,
sessile
che
si
proietta
dalla
superficie
endosteale
o
subperiostale
della
corteccia.
Pu
essere
solitario
o
multiplo
(S.
Gardner
-
poliposi
intestinale
familiare).
Microscopicamente
costituito
da
tessuto
lamellare
e
woven
che
si
deposita
nella
corticale.
Osteoma
osteoide
e
osteoblastoma
Sono
identici,
ma
differiscono
per
la
grandezza:
Osteoma
Osteoide
per
definizione
<
2
cm;
Osteoblastoma
>
a
2cm
Losteoma
osteoide
compare
nella
2
decade
di
vita
(75%
hanno
et
<
a
25
anni),
predilige
tibia
e
femore
(50%),
insorge
nella
corteccia
e
raramente
nella
cavit
midollare,
molto
doloroso
(dolori
notturni)
nonostante
le
piccole
dimensioni,
che
scompaiono
con
laspirina.
Losteoblastoma
interessa
la
stessa
fascia
di
et,
interessa
pi
frequentemente
la
spina
dorsale,
indolore
o
se
presente
il
dolore
non
risponde
ai
salicilati.
Macroscopicamente
si
presentano
come
una
massa
rotondeggiante,
ricca
di
tessuto
emorragico.
Microscopicamente
sono
ben
circoscritti,
costituiti
da
osteoblasti
attivi,
che
depositano
larghe
masse
irregolari
di
collageno
osteoide
in
maniera
disordinata.
Radiologicamente
ha
un
aspetto
caratteristico
con
unarea
densa
centrale,
circondata
da
un
alone
di
osso
lucente.
TUMORI
CHE
FORMANO
CARTILAGINE
Sono
tumori
caratterizzati
dalla
formazione
di
cartilagine
ialina
o
mixoide.
I
tumori
benigni
sono
pi
frequenti
di
quelli
maligni.
Osteocondroma
(detto
anche
esostosi)
E
una
lesione
benigna
attaccata
allo
scheletro
da
uno
stalk
di
osso
.
Pu
essere
solitario
o
multiplo
(esostosi
multipla
ereditaria);
colpisce
pi
adolescenti
e
giovani
adulti;
uomini
sono
pi
colpiti
delle
donne
(3:1);
insorge
dalla
metafisi
delle
ossa
lunghe
tubulari;
raramente
sono
interessate
le
ossa
della
pelvi,
scapola,
costole
e
le
ossa
corte
delle
mani
e
piedi.
Macroscopicamente
pu
raggiungere
dimensioni
enormi
(da
1
fino
a
20cm).
Microscopicamente
costituito
da
cartilagine
ialina
benigna
di
vario
spessore
delineata
da
pericondrio;
la
cartilagine
disposta
in
maniera
disorganizzata
e
pu
andare
incontro
ad
ossificazione;
la
corticale
dellasse
continua
con
la
corticale
dellosso
ospite,
cos
che
la
cavit
midollare
del
condroma
in
continuit
con
quella
dellosso.
Clinicamente
laccrescimento
lento
e
cessa
quando
terminato
il
processo
di
crescita.
doloroso
se
c
compressione
dei
nervi.
Circa
l1%
evolve
in
condrosarcoma,
specie
nelle
sindromi
ereditarie
Condroma
E
un
tumore
benigno
della
cartilagine
ialina:
encondroma
(se
sorge
nella
cavit
midollare)
condroma
subperiostale
o
juxacorticale
se
insorge
sulla
superficie
dellosso
Colpisce
entrambi
i
sessi
dai
30-50
anni.
Esistono:
Forma
solitaria
localizzata
nelle
metafisi
delle
ossa
tubulari
delle
mani
e
dei
piedi
Forma
multipla
detta
Malattia
di
Ollier
o
pu
essere
associata
ad
emangiomi
(
S.
Maffucci).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
194
Morfologicamente
si
presentano
come
una
massa
non
pi
grande
di
3cm,
traslucida,
nodulare.
I
noduli
sono
circoscritti
e
i
condrociti
presenti
nelle
lacune
sono
benigni.
Alla
periferia
dei
noduli
la
cartilagine
va
incontro
ad
ossificazione
encontrale
mentre
al
centro
pu
andare
incontro
ad
ossificazione.
Clinicamente
risultano
asintomatici
ed
indolori.
Laspetto
radiologico
caratteristico:
nodulo
radiolucente
di
cartilagine
ialina
nellinterno
superficie
endostiale.
Condroblastoma
E
un
tumore
benigno
raro
(1%);
colpisce
giovani
pazienti
(2
decade);
rapporto
uomo/donna
di
2:1;
la
sede
in
cui
insorge
il
ginocchio;
genesi
sconosciuta.
Microscopicamente
il
tumore
cellulare
ed
costituito
da
condroblasti
sparsi
in
una
matrice
ialina.
Lattivit
mitotica
e
la
necrosi
frequente.
Clinicamente
di
solito
doloroso,
e
porta
a
mobilitazione
dellarticolazione.
Anche
dopo
il
trattamento
chirurgico
pu
recidivare.
TUMORI
FIBROSI
e
FIBRO-OSSEI
Sono
dei
tumori
che
interessano
lo
scheletro
e
sono
costituiti
da
tessuto
fibroso:
Fibroma
non
ossificante
E
abbastanza
comune;
insorge
nel
30-50%
dei
bambini
oltre
i
due
anni.
Sorge
eccentricamente
nella
metafisi
del
tratto
distale
del
femore
e
prossimale
della
tibia
e
nella
met
dei
casi
bilaterale
e
multiplo.
Viene
diagnosticato
verso
ladolescenza.
All
RX
appare
come
unarea
eccentrica
lobulata
radiolucente,
circondata
da
margini
sclerotici.
Macroscopicamente
la
lesione
appare
grigiastro
o
giallo-marrone.
Microscopicamente
costituita
da
fibroblasti
arrangiati
in
maniera
storiforme
e
da
istiociti
costituti
da
cellule
giganti
multinucleate
e
macrofagi
spumosi.
Displasia
fibrosa
E
un
disordine
di
maturazione
dellosso
con
arresto
allo
stadio
immaturo
di
osso
woven.
Il
disordine
si
origina
nellosso
cancelloso,
si
espande
alla
corticale
subperiostale.
Raramente
la
corteccia
erosa.
Pu
essere:
Monostotica
nel
bambino
(70%):
ossa
cranio
facciali.
Poliostotica
senza
endocrinopatia
(25%):
femore,
tibia,
omero,
cranio,
mandibola,
vertebre,
ulna
e
radio;
Poliostotica
con
endocrinopatia
(3-5%)
(ipertiroidismo,
S.
Cushing
)
e
pigmentazione
cutanea
caff-latte(S.
Albrigth)
Macroscopicamente
la
lesione
appare
ben
circoscritta,
intramidollare,
di
varia
grandezza,colorito
giallo-grigiastro,
che
si
espande
e
distorce
losso.
Microscopicamente
costituto
da
tessuto
connettivo
maturo
(con
caratteristica
disposizione
a
spina
di
pesce)
riccamente
vascolarizzato,
in
cui
vi
sono
trabecole
irregolari
ricurve
di
osso
giovane;
assenza
di
osteoblasti
sulla
superficie
delle
trabecole.
AllRX
si
nota
il
caratteristico
aspetto
a
vetro
smerigliato.
Il
decorso
clinico
dipende
dallestenzione
della
malattia.
Le
lesioni
monostotiche
hanno
dei
sintomi
minimi.
Le
lesioni
poliostotiche
vanno
incontro
a
fratture
e
raramente
evolvono
verso
listiocitoma
maligno.
Istiocitoma
fibroso
maligno
o
fibrosarcoma
E
un
sarcoma
dellosso.
Occorre
in
ogni
et.
Colpisce
preferenzialmente
let
media
o
avanzata.
Sono
colpite
le
metafisi
delle
ossa
lunghe
(femore,
tibia,
ginocchio,
omero)
e
le
ossa
pelviche.
Macroscopicamente
si
mostra
come
una
massa
biancastra
con
aspetto
gelatinoso
e
aree
emorragiche.
Microscopicamente
costituito
da
fascicoli
di
fibroblasti
maligni,
disposti
in
maniera
storiforme,
cellule
giganti
multinucleate
e
occasionali
figure
mitotiche.
La
prognosi
dipende
dal
grado
di
differenziazione
del
tumore.
I
tumori
di
alto
grado
hanno
una
sopravvivenza
del
20%
a
cinque
anni.
OSTEOCLASTOMA
o
TUMORE
A
CELLULE
GIGANTI
Colpisce
in
media
nella
3-5
decade;
rapporto
uomo
/donna
di
4:5;
interessa
le
ossa
distali
del
femore,
prossimali
della
tibia
(ginocchio),
fibula,
pelvi,
mani
e
piedi.
Macroscopicamente
la
lesione
si
presenta
multilobata
di
colorito
rosso-marrone
con
aree
emorragiche
e
necrotiche.
Microscopicamente
caratterizzato
dalla
presenza
di
cellule
giganti
multinucleate
,
che
rassomigliano
agli
osteoclasti
con
pi
di
100
nuclei)
sparse
in
uno
stroma
di
cellule
mononuclete.
Si
pu
trovare
necrosi,
depositi
di
emosiderina,
emorragia.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
195
AllRx
si
nota
una
lesione
litica
che
si
espande
nella
parte
bassa
del
femore,
intorno
alla
cartilagine
articolare.
Ricorrenza
25-50%
dei
casi
Mortalit
a
cinque
anni
80%
SARCOMA
DI
EWING
E
un
tumore
primitivo
a
piccole
cellule
dellosso.
Compare
in
et
media
5-20
anni;
maschi
affetti
pi
delle
donne;
dovuto
ad
una
traslocazione
del
braccio
lungo
del
cromosoma
11;22.
La
neoplasia
interessa
lintera
cavit
midollare
delle
ossa
lunghe
(femore,
tibia,
omero,
fibula)
pelvi,
vertebre,
mandibola,
clavicola.
AllRX
c
laspetto
caratteristico
a
buccia
di
cipolla,
per
la
reazione
periostale
dellosso
in
strati
paralleli
alla
corteccia
Macroscopicamente
appare
solido,
attraversato
da
setti
fibrosi
cintenenti
aree
emorragiche.
Microscopicamente
il
tumore
costituito
da
cellule
rotondeggianti,
uniformi
con
piccoli
nucleoli,
raro
citoplasma
arrangiati
a
formare
delle
rosette
con
o
senza
vaso
al
centro.
Sono
presenti
granuli
PAS
positivi
nel
citoplasma
delle
cellule
maligne,
dovuti
alla
presenza
di
glicogeno.
Le
colorazioni
per
Vimentina,
il
collageno
I
e
II
e
talora
le
citocheratine
sono
positive,
mentre
la
colorazione
per
neuron-specifico-enolase
negativo
(questo
le
differenzia
dai
tumori
neuroendocrini
in
cui
NSE
positiva).
DD
con
altri
tumori
a
piccole
cellule:
linfoma,
rabdomiosarcoma,
neuroblastoma,
carcinoma
a
piccole
cellule
del
polmone.
Sopravvivenza
a
5
anni
del
10%
dopo
radioterapia.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
196
APPARATO GENITALE FEMMINILE
CERVIVE UTERINA
La cervice uterina la porzione inferiore dellutero, che collega il corpo uterino alla vagina. Si
divide in:
Porzione esterna (esocervice): protrude nella parte superiore della vagina. Rivestita da
epitelio squamoso ricco di glicogeno.
Porzione interna (endocervice): canale che collega la vagina alla cavit endometriale.
Rivestita da creste mucose longitudinali rivestite da un singolo strato di cellule mucose
La giunzione tra eso- ed endocervice denominata orifizio uterino esterno.
Dal punto di vista microscopico la giunzione dellepitelio squamoso e dellepitelio cilindrico
mucinoso chiamata giunzione squamocolonnare
Larea tra lendocervice e la cavit endometriale denominata istmo o segmento uterino
inferiore. La sede di transizione tra un epitelio e laltro varia con let e la parit
L introflessione dellepitelio squamoso (epidermizzazione) da un lato e contemporaneamente la
differenziazione squamosa delle cellule basali endocervicali (metaplasia squamosa) inducono la
formazione della ZONA DI TRASFORMAZIONE, area in cui iniziano le lesioni precancerose e il
carcinoma squamoso. La metaplasia squamosa avviene in diverse fasi:
Fase precoce le cellule basali, che normalmente costituiscono un singolo strato
iniziano a proliferare.
Fase tardiva le cellule basali proliferanti rimpiazzano lepitelio ghiandolare.
Cervicite
Frequente. Correlata alla costante esposizione alla flora batterica vaginale. Risultato
dellinfezione di molti microrganismi (streptococco, stafilococco, enterococco, gonococco, ecc.)
Vie di trasmissione dei microrgaismi:
Sessuale
Introdotti da corpi estranei (tamponi, ecc.)
Dal punto di vista clinico si distinguono cervicite:
ACUTA
Macroscopicamente la cervice arrossata, rigonfia ed edematosa, c perdita di pus dallorifizio
uterino esterno.
Microscopicamente si nota un esteso infiltrato di granulociti polimorfonucleati ed edema
stromale
CRONICA
Molto frequente. La mucosa cervicale appare iperemica. Allesame istologico lo stroma infiltrato
da cellule mononucleate, principalmente linfociti e plasmacellule. Lepitelio squamoso
metaplastico della zona di trasformazione pu estendersi allinterno delle ghiandole
endocervicali.
Polipo endocervicale
la pi comune proliferazione endocervicale. Si manifesta come una massa singola, a superficie
liscia o lobulata, tipicamente con una dimensione massima inferiore ai 3 cm. Lepitelio di
rivestimento mucinoso, con vari gradi di metaplasia squamosa.
Terapia : escissione
Raramente (0,2% casi) d origine a carcinoma
Iperplasia microghiandolare
Condizione benigna. caratterizzata dalla presenza di hhiandole strettamente addossate senza
stroma interposto. presente un infiltrato granulocitario neutrofilo.
Usualmente asintomatica
Tipicamente associata a stimolazione progestinica
Neoplasia Squamocellulare
50 anni fa era la principale causa di morte fra le donne. Ora si trova allottavo posto grazie alla
diagnosi precoce (TEST DI PAPANICOLAU) e allaccessibilit della cervice alla colposcopia e alla
biopsiaIn contrasto la frequenza di lesioni iniziali e carcinomi in stadio iniziale molto alta
PAP TEST Il Pap test stato introdotto come test di screening cervicale nel 1943 da George
Papanicolaou. Il test permette una valutazione:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
197
Funzionale
Infiammatoria
Oncologica
Il
Pap
test
(o
citologia
cervicovaginale)
un
esame
citologico
che
indaga
le
alterazioni
delle
cellule
del
collo
dell'utero.
Il
suo
nome
deriva
dal
medico
greco-americano
Georgios
Papanicolaou
(1883-1962),
il
padre
della
citopatologia,
che
svilupp
questo
test
per
la
diagnosi
rapida
dei
tumori
del
collo
dell'utero.
Il
Pap
test
un
test
di
screening,
la
cui
funzione
principale
quella
di
individuare
nella
popolazione
femminile
donne
a
rischio
di
sviluppare
un
cancro
del
collo
uterino.
Inoltre
il
Pap
test
pu
dare
utili
indicazioni
sull'equilibrio
ormonale
della
donna
e
permettere
il
riconoscimento
di
infezioni
batteriche,
virali
o
micotiche.
Per
l'esecuzione
del
Pap
test
viene
prelevata
una
piccola
quantit
di
cellule
del
collo
dell'utero
con
la
spatola
di
Aire
e
un
tampone
cervicale.
La
spatola
ha
una
forma
complementare
all'anatomia
della
cervice
e
una
volta
inserita
in
grado
di
prelevare
cellule
dall'esocervice
grazie
a
una
rotazione
di
360;
il
tampone
invece,
del
tutto
simile
a
quelli
usati
per
la
faringe,
preleva
esattamente
le
cellule
dall'endocervice
penetrando
nell'orifizio
uterino
esterno.
Nel
pap
test
convenzionale
le
cellule
vengono
quindi
strisciate
su
un
vetrino
per
l'esame
di
laboratorio.
Nel
pap
test
in
fase
liquida
una
macchina
provvede
ad
allestire
un
preparato
a
"strato
sottile".
Indipendentemente
dal
tipo
di
allestimento,
le
cellule
vengono
quindi
colorate
secondo
il
metodo
di
Papanicolau
ed
esaminate
al
microscopio
da
un
citologo
o
patologo
che
provveder
a
stilare
un
referto.
Il
referto,
sino
a
ieri
numerico,
viene
oggi
comunicato
con
una
sintetica
descrizione
dello
stato
delle
cellule.
In
Italia
la
classificazione
consigliata
e
pi
frequentemente
utilizzata
il
Sistema
Bethesda
2001
(TBS
2001)
che
suddivide
i
risultati
del
test
in:
negativo
non
evidenza
di
cellule
tumorali
LSIL
cellule
di
lesione
squamosa
intraepiteliale
di
basso
grado
HSIL
cellule
di
lesione
squamosa
intraepiteliale
di
alto
grado
AIS
cellule
ghiandolari
sospette
per
adenocarcinoma
in-situ
del
collo
dell'utero
carcinoma
cellule
sospette
per
tumore
infiltrante
ASC-US
cellule
squamose
abnormi,
non
ulteriormente
classificabili
ASC-H
cellule
squamose
abnormi,
non
si
esclude
una
HSIL
AGC
cellule
ghiandolari
(endocervicali
od
endometriali)
abnormi,
non
si
pu
escludere
un
tumore
by Darkphemt - www.accentosullad.com - Vietata la vendita!
198
IL
SISTEMA
BETHESDA
Il
Sistema
Bethesda
(SB)
per
la
refertazione
della
citologia
cervico-
vaginale
stato
elaborato
nel
dicembre
1988
in
un
workshop
organizzato
dal
National
Cancer
Insitute
(NCI)
al
fine
di
stabilire
una
terminologia
diagnostica
uniforme
e
capace
di
favorire
la
comunicazione
tra
laboratorio
e
clinico.
Il
modulo
per
la
refertazione
SB
comprende
una
diagnosi
descrittiva
e
una
valutazione
dell'adeguatezza
del
preparato.
Il
SB
stato
ideato
per
essere
flessibile,
cio
adattabile
all'evoluzione
dello
screening
del
cancro
cervicale
ed
ai
progressi
in
patologia
cervicale.
La
classificazione
del
SB
non
di
tipo
istogenetico:
si
tratta
piuttosto
di
una
nomenclatura
elaborata
per
facilitare
la
suddivisione
in
categorie
e
la
refertazione
della
diagnosi
citologica.
Come
nel
sistema
dell'Organizzazione
Mondiale
della
Sanit
(OMS),
la
diagnosi
in
definitiva
determinata
dalle
cellule
con
maggiori
anomalie,
indipendentemente
dal
loro
numero;
va
inoltre
rilevato
che
la
citologia
cervico-vaginale
non
sempre
in
grado
di
precisare
la
sede
d'origine
di
un'anomalia,
poich
tumori
morfologicamente
identici
possono
originarsi
dalla
vagina,
collo
uterino
endometrio
od
ovaio.
ADEGUATEZZA
Soddisfacente
per
la
valutazione:
8.000-12.000
cellule
ben
conservate.
Non
soddisfacente:
<
5.000
cellule
-
>75%
di
cellule
oscurate
CATEGORIE
GENERALI
NEGATIVO
PER
LESIONI
INTRAEPITELIALI
O
PER
MALIGNITA
Organismi
Trichomonas
Funghi
del
tipo
Candida
Variazione
della
flora
suggestiva
di
vaginosi
batterica
Batteri
morfologicamente
del
tipo
Actinomyces
Modificazioni
cellulari
suggestive
di
Herpes
Simplex
Alterazioni
cellulari
reattive
associate
con
infiammazione,
radiazioni
e
IUD
Cellule
ghiandolari
in
post-isterectomia
atrofia
ANORMALITA
DELLE
CELLULE
EPITELIALI
Cellule
squamose:
cellule
squamose
atipiche
(ASC)
lesione
intraepiteliale
di
basso
grado
(LSIL)
lesione
intraepiteliale
di
alto
grado
(HSIL)
carcinoma
squamoso
Cellule
ghiandolari
cellule
ghiandolari
atipiche
(AGC)
specificare
se
endocervicali,
endometriali
o
non
classificabili
(NOS)
adenocarcinoma
endocervicale
in
situ
(AIS)
adenocarcinoma:
endocervicale,
endometriale,
extrauterino
ALTRO
Cellule
endometriali
in
donne
di
et
>
ai
40
aa
(specificare
se
negativo
per
lesione
squamosa)
Neoplasia
Squamocellulare
Vari
fattori
implcati
nella
patogenesi:
Primo
rapporto
sessuale
in
giovane
et
Partners
sessuali
multipli
Partner
sessuale
con
precedenti
partners
multipli
Papillomavirus
(HPV)
un
virus
appartenente
al
gruppo
dei
papovavirus,
un
virus
nudo,
quindi
senza
pericapside,
dotato
di
genoma
a
DNA
circolare
a
doppio
filamento.
Appena
entrato
dentro
le
cellule
fa
esprimere
alcuni
geni
detti
"early"
(indicati
con
la
lettera
E)
che
servono
a
modificare
il
metabolismo
della
cellula
infettata
per
metterlo
al
servizio
dell'HPV,
il
quale
poco
prima
della
fuoriuscita
dalla
cellula
fa
sintetizzare
altre
proteine
dette
"late"
(indicate
con
la
lettera
L)
che
sono
in
particolare
due
proteine
strutturali,
che
associandosi
tra
loro
formano
la
struttura
icosaedrica
del
capside
virale
(formato
da
72
capsomeri).
Le
infezioni
da
HPV
sono
estremamente
diffuse
e
possono
causare
malattie
della
pelle
e
delle
mucose.
Il
carcinoma
cervicale
il
primo
cancro
a
essere
riconosciuto
dallOrganizzazione
mondiale
della
sanit
come
totalmente
riconducibile
by Darkphemt - www.accentosullad.com - Vietata la vendita!
199
a
uninfezione
(3).
Il
carcinoma
della
cervice
infatti
causato
dallinfezione
genitale
da
virus
del
papilloma
umano
(Hpv).
A
tuttoggi
sono
stati
identificati
pi
di
120
genotipi
di
Hpv
che
infettano
luomo
e,
tra
questi,
40
sono
associati
a
patologie
del
tratto
anogenitale,
sia
benigne
che
maligne.
I
diversi
tipi
di
Hpv
vengono
infatti
distinti
in
basso
e
alto
rischio
di
trasformazione
neoplastica.
I
genotipi
a
basso
rischio
sono
associati
a
lesioni
benigne
come
i
condilomi
anogenitali,
mentre
quelli
ad
alto
rischio
sono
associati
al
cancro
cervicale
oltre
che
ad
altri
tumori
del
tratto
anogenitale,
come
per
esempio
il
carcinoma
del
pene,
della
vulva,
della
vagina
e
dellano.
I
genotipi
virali
ad
alto
rischio
pi
frequentemente
implicati
nel
carcinoma
cervicale
sono
il
16,
cui
vengono
attribuiti
circa
il
60%
di
tutti
i
casi
di
questa
patologia
neoplastica,
seguito
dal
18,
responsabile
di
circa
il
10%
dei
casi.
Pertanto,
complessivamente,
circa
il
70%
di
tutti
i
carcinomi
cervicali
sono
associati
alla
presenza
di
Hpv
16
o
18
(4).
Linfezione
da
Hpv
molto
frequente
dnlla
popolazione:
si
stima
infatti
che
oltre
il
75%
delle
donne
sessualmente
attive
si
infetti
nel
corso
della
vita
con
un
virus
Hpv,
con
un
picco
di
prevalenza
nelle
giovani
donne
fino
a
25
anni
di
et
(5).
La
storia
naturale
dellinfezione
fortemente
condizionata
dallequilibrio
che
si
instaura
fra
ospite
e
agente
infettante.
Esistono
infatti
tre
possibilit
di
evoluzione
dellinfezione
da
Hpv:
regressione,
persistenza
e
progressione.
La
maggior
parte
(70-90%)
delle
infezioni
da
papillomavirus
transitoria,
perch
il
virus
viene
eliminato
dal
sistema
immunitario
prima
di
sviluppare
un
effetto
patogeno
(5).
La
persistenza
dellinfezione
virale
invece
la
condizione
necessaria
per
levoluzione
verso
il
carcinoma.
Lacquisizione
di
un
genotipo
virale
ad
alto
rischio
aumenta
la
probabilit
di
infezione
persistente.
In
questo
caso,
si
possono
sviluppare
lesioni
precancerose
che
possono
poi
progredire
fino
al
cancro
della
cervice.
La
probabilit
di
progressione
delle
lesioni
correlata
anche
ad
altri
fattori,
quali
lelevato
numero
di
partner
sessuali,
il
fumo
di
sigaretta,
luso
a
lungo
termine
di
contraccettivi
orali,
e
la
co-infezione
con
altre
infezioni
sessualmente
trasmesse
(5).
Generalmente
il
tempo
che
intercorre
tra
linfezione
e
linsorgenza
delle
lesioni
precancerose
di
circa
cinque
anni,
mentre
la
latenza
per
linsorgenza
del
carcinoma
cervicale
pu
essere
di
decenni
(5).
Per
questo,
la
prevenzione
del
carcinoma
basata
su
programmi
di
screening,
che
consentono
di
identificare
le
lesioni
precancerose
e
di
intervenire
prima
che
evolvano
in
carcinoma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
200
Neoplasia Intraepiteliale Cervicale
La neoplasia intraepiteliale cervicale (CIN) definita come uno spettro di modificazioni
intraepiteliali che inizia con una minima atipia e progredisce, attraverso stadi in cui si
manifestano alterazioni intraepiteliali pi marcate, fino al carcinoma squamocellulare invasivo.
Esistono 3 gradi di CIN:
CIN 1 : displasia lieve
CIN 2 : displasia moderata
CIN 3 : displasia severa/carcinoma in situ
Il sistema Bethesda per la refertazione delle diagnosi citologiche cervicali/vaginali raggruppa
queste lesioni in maniera leggermente differente:
SIL a basso grado (LSIL, low SIL) : lesione che raramente progredisce in forme pi gravi
e che in genere scompare (CIN 1, displasia lieve)
SIL alto grado (HSIL, hig SIL) : lesioni istologiche pi severe (CIN 2, CIN 3), che tendono a
progredire e richiedono pertanto un trattamento
La CIN una patologia dellepitelio metaplastico presente nella zona di trasformazione o
nellendocervice. Lestensione della zona di trasformazione determina la distribuzione della CIN
sulla porzione esposta della cervice. Nella CIN viene alterato il normale processo di maturazione
dellepitelio squamoso cervicale
Neoplasia Intraepiteliale Cervicale
CIN 1 Cambiamenti pi pronunciati evidenti nel terzo basale dellepitelio; Cellule con atipie
morfologiche presenti in tutto lo spessore dellepitelio; Il citoplasma mantiene una sostanziale
differenziazione man mano che le cellule atipiche avanzano attraverso i due terzi superiori
dellepitelio; I nuclei negli strati superiori sono morfologicamente atipici.
CIN 2 Maggior parte delle anomalie cellulari confinate nei terzi inferiore e medio dellepitelio,
Aspetti di differenziazione cellulare sono ancora presenti nel terzo superiore (in misura inferiore
rispetto alla CIN 1).
CIN 3 Cellule dellepitelio superficiale non mostrano differenziazione. Il 20% dei casi di CIN 3
progredisce a carcinoma invasivo nellarco di 10 anni.
Neoplasia Squamocellulare
Carcinoma squamocellulare microinvasivo Stadio pi precoce (Ia) del carcinoma cervicale
invasivo. Presenta cellule neoplastiche che invadono minimamente lo stroma. I piccoli aggregati
di cellule o nidi solidi nello stroma hanno le seguenti caratteristiche:
Profondit di invasione minore di 3mm (stadio Ia1) o 5mm (stadio Ia2) al di sotto della
membrana basale
7mm di estensione massima laterale
La
neoplasia
squamo
cellulare
il
tipo
pi
comune
di
neoplasia
cervicale.
La
sua
frequenza
in
diminuizione
negli
Stati
Uniti
(13000
nuovi
casi/anno).
Causa
principale
di
mortalit
per
carcinoma
nelle
aree
in
via
di
sviluppo.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
201
Fisiopatologia:
Morfologicamente
si
distinguono
diversi
stadi:
Stadi
iniziali:
Lesione
erosa,
granulosa,
a
limiti
mal
definiti
oppure
Massa
nodulare
od
esofitica
Se
si
sviluppa
allinterno
del
canale
endocervicale,
pu
apparire
come
massa
endofitica,
che
infiltra
lo
stroma
e
causa
ampio
allargamento
e
indurimento
della
cervice
(cervice
a
barile)
Allesame
istologico:
Maggior
parte
dei
tumori
mostra
aspetto
non
cheratinizzante
caratterizzato
da
nidi
solidi
di
cellule
squamose
neoplastiche
ampie,
con
soli
aspetti
di
cheratinizzazione
a
cellula
singola.
La
maggior
parte
dei
restanti
carcinomi
mostra
nidi
di
cellule
cheratinizzanti
arrangiate
in
strutture
spiraliformi
concentriche,
le
perle
cornee.
Aspetto
meno
comune
il
carcinoma
a
piccole
cellule,
forma
pi
aggressiva
e
associata
alla
peggior
prognosi.
costituito
da
masse
infiltranti
di
cellule
neoplastiche
piccole,
coese,
non
cheratinizzate.
Diffusione:
Per
contiguit
e
tramite
vasi
linfatici,
raramente
per
via
ematogena
Localmente
pu
invadere
parametri,
con
conseguente
compressione
ureterale,
vescica,
retto,
ecc.
Linfonodi
interessati
da
metastasi
possono
essere
i
linfonodi
paracervicali,
ipogastrici
e
iliaci
interni.
Clinicamente
nello
stadio
iniziale
si
pu
avere
sanguinamento
vaginale
dopo
un
rapporto
sessuale,
irrigazione
vaginale.
Negli
stadi
avanzati
i
sintomi
dipendono
da
modo
ed
entit
di
disseminazione
metaplastica.
Le
determinazione
dello
stadio
clinico
del
carcinoma
cervicale
miglior
indice
prognostico
di
sopravvivenza.
Percentuale
di
sopravvivenza
a
5
anni:
60%.
Stadiazione
clinica
FIGO:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
202
Per
ciascuno
stadio
la
percentuale
di
sopravvivenza
a
5
anni
si
distribuisce:
Stadio
I:
90%
Stadio
II:
75%
Stadio
III:
35%
Stadio
IV:
10%
La
terapia:
Isterectomia
radicale
indicata
nei
tumori
localizzati,
specie
in
giovani
donne.
Radioterapia
o
radioterapia
combinata
ad
isterectomia
in
stadi
pi
avanzati.
Adenocarcinoma
cervicale
Rappresenta
il
20%
dei
tumori
cervicali
maligni.
Let
media
alla
presentazione
56
anni.
Maggior
parte
dei
tumori
di
tipo
endocervicale
(mucinoso).
Stessi
fattori
epidemiologici
del
carcinoma
squamo
cellulare.
Diffusione
metastatica
analoga
a
quella
del
carcinoma
squamo
cellulare.
Adenocarcinoma
in
situ
Generalmente
origina
dalla
giunzione
squamocolonnare
e
si
estende
allinterno
del
canale
endocervicale.
Caratterizzato
da
cellule
cilindriche
alte
con
citoplasma
eosinofilo
o
mucinoso.
una
proliferazione
intraepiteliale
e
quindi
viene
mantenuta
la
normale
architettura
delle
ghiandole
endocervicali.
Le
cellule
mostrano
lieve
ingrandimento,
nuclei
atipici
ipercromatici,
aumento
del
rapporto
nucleo-citoplasma,
mitosi
in
numero
variabile
CIN
di
alto
grado
presente
nel
40%
dei
casi
Adenocarcinoma
invasivo
Massa
papillare
o
polipoide
vegetante.
I
tumori
esofitici
hanno
spesso
asspetto
papillare;
i
tumori
endofitici
mostrano
aspetti
tubulari
o
ghiandolari.
Tumori
scarsamente
differenziati
sono
costituiti
da
lembi
cellulari
solidi.
Diffusione
per
invasione
locale
o
per
via
linfatica.
Sopravvivenza
globale
bassa
rispetto
al
carcinoma
squamo
cellulare.
Trattamento
simile
a
quello
del
carcinoma
squamo
cellulare.
UTERO
IL
CORPO
UTERINO
Il
corpo
uterino
pi
piccolo
della
cervice
alla
nascita
e
durante
linfanzia,
ma
aumenta
rapidamente
di
dimensioni
dopo
la
pubert.
costituito
da
:
ENDOMETRIO
(strato
interno)
MIOMETRIO
(strato
muscolare
medio)
PARAMETRIO
(strato
sieroso
esterno)
Lendometrio,
composto
da
ghiandole
e
stroma,
sottile
alla
nascita,
costituito
da
uno
strato
continuo
di
epitelio
cuboidale
che
si
approfonda
nello
stroma
a
rivestire
poche
ghiandole
tubulari.
Dopo
la
pubert
lendometrio
si
ispessisce.
I
2/3
della
superficie
(zona
functionalis)
rispondono
alla
stimolazione
ormonale
e
si
sfaldano
ad
ogni
ciclo
mestruale.
Il
terzo
pi
profondo,
lo
strato
basale,
a
ogni
ciclo
mestruale
rigenera
una
nuova
zona
funzionale.
Lendometrio
irrorato
dalle
arterie
arcuate
che
attraversano
lo
strato
esterno
del
miometrio
e
danno
origine
a
2
gruppi
di
vasi:
uno
per
il
miometrio
e
uno
(arterie
radiali)
per
lendometrio.
A
loro
volta
le
arterie
radiali
si
ramificano
in
due
tipi
di
vasi:
Le
arterie
basali:
irrorano
lendometrio
basale
Le
arterie
spirali:
irrorano
i
2/3
superiori
dellendometrio
by Darkphemt - www.accentosullad.com - Vietata la vendita!
203
Ciclo
mestruale
Serie
di
modificazioni
sequenziali
che
favoriscono
la
crescita
dellovocita.
In
assenza
del
concepimento
lendometrio
si
sfalda
e
poi
si
rigenera
per
il
ciclo
successivo.
Si
possono
distinguere
2
fasi
del
ciclo
mestruale:
1. Fase
proliferativa:
Primi
14
giorni
del
ciclo
Sotto
la
stimolazione
estrogenica
Zona
funzionale
caratterizzata
da
ghiandole
di
forma
variabile
da
tubulare
a
tortuosa
Stroma
cellulato,
monomorfo
Via
via
che
la
proliferazione
avanza
le
ghiandole
diventano
pi
tortuose
e
aumentano
il
loro
calibro.
Lepitelio
cilindrico
che
riveste
le
ghiandole
diventa
epitelio
pseudostratificato
mitoticamente
attivo.
Le
ghiandole
producono
una
secrezione
acquosa
alcalina.
Lo
stroma
mitoticamente
attivo
Le
arterie
spirali
hanno
un
lume
ristretto
2. Fase
secretiva:
Dopo
lovulazione,
il
follicolo
graafiano,
che
ha
espulso
lovulo,
diventa
corpo
luteo
mestruale.
Le
cellule
della
granulosa
del
corpo
luteo
vanno
incontro
a
luteinizzazione
e
iniziano
a
produrre
progesterone,
lormone
che
trasforma
lendometrio
da
proliferativo
a
secretivo
Dal
17
al
19
giorno:
Ghiandole
endometriali
si
allargano,
si
dilatano
e
diventano
tortuose
Le
cellule
di
rivestimento
sviluppano
vacuoli
subnucleari
ricchi
di
glicogeno
Le
cellule
ghiandolari
producono
copiose
secrezioni..
Dal
20
al
22
giorno:
Ghiandole
endometriali
si
allargano,
si
dilatano
e
diventano
tortuose
Edema
stromale
23
giorno:
Le
cellule
stromali
si
allargano
e
mostrano
nuclei
vescicolosi,
ampi,
e
abbondante
citoplasma
eosinofilo.
Queste
cellule
sono
i
precursori
delle
cellule
decicuali
della
gravidanza
e
sono
denominate
predeciduali.
27
giorno:
Tutto
lo
stroma
predecidualizzato
e
pronto
per
la
mestruazione.
Le
ghiandole
tubulari
continuano
a
dilatarsi
e
assumono
contorni
dentellati.
NOTA
BENE:
In
assenza
di
una
gravidanza,
senza
blastocisti
che
producono
gonadotropina
corionica
umana
(-HCG)
i
livelli
di
progesterone
crollano,
lendometrio
si
coarta,
le
arterie
spirae
lo
stroma
si
disgrega.
La
mestruazione
inizia
al
28
giorno,
dura
da
3
a
7
giorni,
comporta
un
flusso
pari
a
circa
35mL
di
sangue.
La
superficie
endometriale
denudata
riepitelizzata
per
diffusione
dellepitelio
ghiandolare
residuo.
Endometrio
atrofico
Dopo
la
menopausa
il
numero
di
di
ghiandole
e
lo
stroma
diminuiscono
progressivamente.
Le
ghiandole
residue
sono
orientate
parallelamente
alla
superficie
e
lo
stroma
contiene
abbondante
glicogeno.
Le
ghiandole
atrofiche
molto
spesso
appaiono
fortemente
dilatate,
aspetto
denominato
atrofia
cistica
senile
dellendometrio
Endometrio
in
gravidanza
Sotto
lo
stimolo
del
progesterone
prodotto
dal
corpo
luteo
gravidico
lendometrio
diviene
ipersecretorio.
Lendometrio
ipersecretorio
mostra
ghiandole
dilatate
rivestite
da
cellule
con
abbondante
glicogeno.
La
risposta
ipersecretoria
pu
divenire
esagerata
nella
gravidanza
intrauterina,
nella
gravidanza
ectopica
e
nella
patologia
del
trofoblasto.
In
queste
circostanze
i
nuclei
delle
cellule
ghiandolari
diventano
grandi,
globosi
e
poliploidi.
I
nuclei
protrudono
al
di
l
dei
confini
citoplasmatici
allinterno
del
lume
ghiandolare,
aspetto
denominato
reazione
di
Arias-Stella
by Darkphemt - www.accentosullad.com - Vietata la vendita!
204
ANOMALIE
CONGENITE
Agenesia
Per
difetto
di
sviluppo
dei
dotti
mulleriani.
Quasi
sempre
accompagnata
da
altre
anomalie
del
tratto
urogenitale
quale
lassenza
della
vagina
e
delle
tube
di
Falloppio
Utero
didelfo
Doppio
utero.
Riflette
un
difetto
di
fusione
dei
due
dotti
mulleriani
durante
le
fasi
precoci
della
vita
embrionale.
In
genere
accompagnato
dalla
presenza
di
una
doppia
vagina
Utero
doppio
bicorne
Utero
con
una
parete
in
comune
a
due
distinte
cavit
endometriali.
La
parete
comune
interposta
tra
i
dotti
mulleriani
giustapposti
non
regredisce
e
forma
una
singola
cavit
uterina.
Utero
setto
Utero
unico
con
la
presenza
di
un
setto
parziale
a
causa
dellincapacit
della
parete
dei
dotti
mulleriani
di
riassorbirsi
completamente.
Aumentato
rischio
di
aborti
ripetuti.
Utero
bicorne
Utero
con
due
corni
e
una
cervice
comune.
Difetti
di
fusione
uterina
di
tipo
didelfico
o
bicorne
comportano
un
lieve
aumento
dincidenza
di
parti
prematuri
ENDOMETRITE
Infiammazione
dellendometrio
diagnosi
istologica
che
si
basa
sulla
presenza
di
infiltrato
infiammatorio
anomalo
nellendometrio.
Raramente
si
riconosce
una
causa
specifica.
Pu
essere
distinta
in
acuta
e
cronica.
Endometrite
acuta
Anomala
presenza
di
leucociti
polimorfonucleati
nellendometrio.
Nella
maggior
parte
dei
casi
dovuta
a
infezioni
ascendenti
dalla
cervice.
Il
Curettage
diagnostico
e
spesso
curativo
(Il
curette
una
maniglia
del
metallo
con
un
ciclo
all'estremit.
Il
ciclo
usato
per
raschiare
le
cellule
dal
rivestimento
uterino.
Il
tessuto
rimosso
dall'endometrio
ed
trasmesso
al
laboratorio
per
esame).
Endometrite
cronica
Presenza
di
plasmacellule
nellendometrio.
associata
a
dispositivi
intrauterini
(IUD),
alla
malattia
infiammatoria
pelvica
(PID)
e
alla
persistenza
di
residui
del
concepimento
dopo
un
aborto
o
un
parto.
I
principali
sintomi
sono
sanguinamento,
dolore
pelvico
o
entrambi.
In
genere
autolimitantesi
PIOMETRIA
Pus
nella
cavit
endometriale.
Associata
ad
ogni
lesione
che
causi
una
stenosi
cervicale-
Una
piometra
di
vecchia
data
pu
essere
associata
allo
sviluppo
seppur
raro
di
un
carcinoma
squamocellulare
dellutero.
LESIONI
TRAUMATICHE
-
Dispositivi
intrauterini,
che
predispongono
a
:
Aumento
del
flusso
mestruale
Perforazione
uterina
Aborti
spontanei
quando
il
concepimento
avviene
con
lo
IUD
posizionato
-
Aderenze
intrauterine
(sindrome
di
Asherman)
Aderenze
intrauterine
fibrose
che
si
formano
dopo
un
raschiamento
uterino
Bande
fibrose
che
attraversano
la
cavit
uterina
Ulteriori
complicanze
possono
essere
amenorrea,
aumentata
frequenza
di
aborto,
travaglio
pretermine
o
placenta
accreta
ADENOMIOSI
Presenza
di
ghiandole
endometriali
e
stroma
allinterno
del
miometrio.
Clinicamente
si
manifesta
con
dolore,
dismenorrea,
menorragia.
1/5
di
tutti
gli
uteri
rimossi
chirurgicamente
mostra
un
certo
grado
di
adenomi
osi.
Macroscopicamente
talvolta
lutero
ingrandito
dalla
muscolatura
liscia,
ipertrofica
attorno
ai
focolai
di
adenomiosiAllesame
macroscopico
miometrio
mostra
piccole
aree
soffici,
rossastre,
alcune
delle
quali
sono
cistiche.
Lesame
istologico
mostra
ghiandole
rivestite
da
un
endometrio
da
debolmente
proliferativo
a
inattivo,
circondate
da
stroma
endometriale
con
vari
gradi
di
fibrosi.
TUMORI
DELLUTERO
Nomenclatura
dei
tumori
dellutero
by Darkphemt - www.accentosullad.com - Vietata la vendita!
205
Polipo
endometriale
Si
manifestano
dal
punto
di
vista
clinico
prevalentemente
nel
periodo
postmenopausale
e
sono
praticamente
assenti
prima
del
menarca.
Si
ipotizza
che
originino
da
focolai
di
endometrio
ipersensibili
alla
stimolazione
estrogenica
o
non
responsivi
al
progesterone.
Non
si
sfaldano
durante
la
mestruazione
ma
continuano
a
proliferare.
Nella
maggior
parte
dei
casi
originano
nel
fondo.
Possono
essere
lunghi
pochi
mm
o
occupare
tutta
la
cavit
endometriale.
Nella
maggior
parte
dei
casi
sono
singoli,
nel
20%
dei
casi
sono
multipli.
Allesame
istologico
lasse
centrale
del
polipo
costituito
da
:
1. Ghiandole
endometriali,
spesso
cisticamente
dilatate
e
iperplastiche
2. Stroma
endometriale
fibroso
3. Vasi
ematici
dilatati,
tortuosi,
a
parete
spessa,
che
originano
da
unarteria
perforante
che
normalmente
andrebbe
a
irrorare
la
zona
basale
dellendometrio
Rivestimento
di
epitelio
endometriale
ricopre
la
superficie
del
polipo.
Lepitelio
ghiandolare
raramente
in
uno
stadio
del
ciclo
corrispondente
a
quello
dellendometrio
normale,
adiacente.
Tipicamente
si
manifestano
con
sanguinamento
intermestruale,
dovuto
ad
ulcerazione
superficiale
o
infarto
emorragico
Nello
0,5%
dei
casi
danno
origine
ad
un
adenocarcinoma
Iperplasia
endometriale
Spettro
di
alterazioni
che
va
da
un
semplice
affollamento
ghiandolare
a
unintensa
proliferazione
di
ghiandole
atipiche,
difficili
da
differenziare
rispetto
a
un
carcinoma
precoce.
Il
rischio
di
sviluppare
un
carcinoma
endometriale
aumenta
con
la
progressione
dei
gradi
di
iperplasia
endometriale.
I
carcinomi
che
si
sviluppano
in
donne
con
iperplasia
sono
in
genere
adenocarcinomi
endometrioidi.
Frequentemente
si
riscontra
una
relazione
con
lesposizione
a
estrogeni
possibile
classificare
liperplasia
endometriale
in:
-
Semplice:
Minima
complessit
e
affollamento
ghiandolare
Nessuna
atipia
citologica
1%
dei
casi
progredisce
ad
adenocarcinoma
-
Complessa:
Marcata
complessit
e
affollamento
ghiandolare
Nessuna
atipia
citologica
Ghiandole
aumentate
di
numero
Stroma
interposto
alle
ghiandole
scarso
3%
dei
casi
evolve
in
un
adenocarcinoma
-
Atipica:
Atipia
citologica
Marcato
affollamento
ghiandolare
con
aspetti
di
tipo
back-to-back
Ghiandole
possono
avere
una
struttura
complessa,
con
una
disposizione
papillare
intraluminale
oppure
un
aspetto
di
ghiandole
che
gemmano
nello
stroma
Cellule
epiteliali
ingrandite
e
ipercromiche,
con
nucleoli
prominenti
e
aumentato
rapporto
nucleo-citoplasma
by Darkphemt - www.accentosullad.com - Vietata la vendita!
206
di questi casi progredisce ad adenocarcinoma, quasi sempre di tipo endometrio ide
Una classificazione pi recente introduce una nuova entit: Neoplasia intraepiteliale
endometriale (EIN). Essa basata sul concetto che i principali precursori morfologici del
carcinoma endometriale sono lesioni monoclonali benigne che mostrano una continuit
nellacquisizione di marcatori genetici durante la trasformazione maligna .
In questa neoplasia larea occupata dalle ghiandole maggiore di quella occupata dallo stroma. Il
focolaio anomalo deve essere superiore a 1mm e citologicamente differente dal restante
endometrio. Le lesioni EIN hanno inizio in focolai e crescono di dimensione nel tempo, fino a
diventare carcinoma. I 2/3 delle EIN presentano la perdita di funzione del gene PTEN.
Clinicamente liperplasia endometriale pu essere il risultato di cicli anovulatori, di una sindrome
dellovaio policistico, di un tumore producente estrogeni o dellobesit. Un trattamento con
progestinici pu indurre una remissione obiettiva. Listerectomia trattamento indicato in donne
non pi fertili e in quelle con iperplasia significativa. Circa 1/6 degli uteri asportati per iperplasia
avanzata mostra piccoli focolai di adenocarcinoma
ADENOCARCINOMA DELLENDOMETRIO
Quarto carcinoma pi frequente nelle donne americane. Carcinoma pi frequente in ambito
ginecologico. Incidenza varia con let: delle donne con adenocarcinoma endometriale sono in
et postmenopausale. Et media alla diagnosi: 63 anni.
Sono noti diversi fattori di rischio
Prolungata stimolazione estrogenica
Obesit
Diabete
Nulliparit
Menarca precoce
Menopausa tardiva
Tumori a cellule della granulosa secernenti estrogeni
Tutte queste condizioni hanno in comune un IPERESTRENISMO RELATIVO!
Il carcinoma endometriale si associa ad una pi alta incidenza sia di carcinoma mammario che di
carcinoma ovarico in donne con una stretta parentela. Rappresenta il carcinoma extracolico pi
frequente in donne con sindrome ereditaria del cancro del colon non associato a poliposi
(sindrome di Linch II).
I carcinomi non endometrioidi, in particolare ladenocarcinoma sieroso e quello a cellule chiare,
non sono correlati allesposizione allestrogeno. In genere si verificano in donne alla sesta-
settima decade di vita. Lendometrio adiacente in genere atrofico.
Ladenocarcinoma endometriale classificato secondo diversi gradi:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
207
Ladenocarcinoma
cresce
con
aspetto
diffuso
e
polipoide
e
spesso
tende
a
coinvolgere
molteplici
aree.
I
tumori
di
grandi
dimensioni
sono
in
genere
emorragici
e
necrotici.
Ne
esistono
diversi
sottotipi:
--
Adenocarcinoma
endometrioide
Costituito
interamente
da
ghiandole.
Rappresenta
la
variante
pi
comune
(60%).
Il
sistema
FIGO
divide
questo
tumore
in
tre
gradi
sulla
base
del
rapporto
fra
elementi
ghiandolari
ed
elementi
a
struttura
solida:
Grado
I:
altamente
differenziato;
costituito
quasi
esclusivamente
da
ghiandole
neoplastiche
Grado
II:
moderatamente
differenziato
Grado
III:
scarsamente
differenziato;
ampie
aree
(>50%)
di
componente
tumorale
solida
Microscopicamente
si
notano
nuclei
vescicolosi,
pleomorfi
e
mostrano
nucleoli
prevalenti,
figure
mitotiche
abbondanti
e
spesso
atipiche.
Le
cellule
tumorali
crescono
in
lembi
solidi
e
in
genere
sono
scarsamente
differenziate.
--
Adenocarcinoma
endometrioide
con
differenziazione
squamosa
1/3
di
tutti
i
carcinomi
endometrioidi
contiene
cellule
squamose.
Se
la
componente
squamosa
ben
differenziata
e
mostra
non
pi
che
una
minima
atipia
il
tumore
denominato
adenocarcinoma
endometrioide
con
differenziazione
squamosa
(
o
adenoacantoma).
Se
la
componente
squamosa
maligna
il
tumore
denominato
scarsamente
differenziato
con
differenziazione
squamosa
(carcinoma
adenosquamoso).
Rappresentano
rispettivamente
il
22%
ed
il
7%
di
tutti
i
carcinomi
endometri
ali.
Spesso
coesistono
con
un
carcinoma
ovarico
sincrono
che
ha
la
stessa
istologia.
--
Adenocarcinoma
sieroso
Assomiglia
istologicamente
alladenocarcinoma
sieroso
dellovaio
Mostra
spesso
diffusione
transcelomatica.
La
forma
in
situ
denominata
carcinoma
intraepiteliale
endometriale
(EIC).
--
Adenocarcinoma
a
cellule
chiare
Tumore
delle
donne
anziane.
composto
da
cellule
grandi
con
un
cospicuo
citoplasma
ricco
di
glicogeno
(a
cellule
chiare)
o
da
cellule
con
nuclei
globosi
(cellule
hobnail).
Sono
associati
ad
una
prognosi
sfavorevole.
--
Carcinoma
secretorio
Cellule
con
vacuolizzazione
subnucleare.
In
genere
colpisce
donne
in
et
premenopausale.
Le
cellule
carcinomatose
rispondono
al
progesterone
con
formazione
di
ampi
vacuoli
subnucleari
di
glicogeno.
La
prognosi
favorevole
rispetto
ad
altri
adenocarcinomi
Clinicamente
ladenocarcinoma
dellendometrio
colpisce
le
donne
in
et
peri-
o
post-
menopausale.
Il
sintomo
principale
un
sanguinamento
uterino
anomalo.
Allecografia:
endometrio
di
spessore
>
5mm
fortemente
sospetto.
Pu
diffondere
direttamente
ai
linfonodi
paraortici,
saltando
pertanto
i
linfonodi
pelvici
e
pu
dar
luogo
a
metastasi
polmonari
(40%
dei
tumori
metastatici).
Terapia:
Isterectomia
semplice
se
carcinoma
ben
differenziato
e
limitato
allendometrio.
Isterectomia
+
radioterapia
se:
Tumore
scarsamente
differenziato
Miometrio
invaso
oltre
la
met
del
proprio
spessore
Cervice
coinvolta
Metastasi
linfonodali
La
stadi
azione
chirurgica
by Darkphemt - www.accentosullad.com - Vietata la vendita!
208
La sopravvivenza legata a molteplici fattori:
1. Stadio e grado
2. Et alla diagnosi
3. Altri fattori di rischio misurabili come: lattivit del recettore progestinico, la profondit
dellinvasione miometriale, lestensione dellinvasione vascolare, gli esiti del lavaggio
peritoneale
TUMORI STROMALI DELLENDOMETRIO
Meno del 2% di tutte le neoplasie maligne uterine. Alcuni sono sarcomi puri, altri mostrano
unintima commistione di elementi sarcomatosi (stromali) e carcinomatosi (epiteliali).
I tumori stromali puri sono divisi in due categorie principali in base ai margini della crescita
tumorale, che possono essere espansivi o infiltrativi:
1. Noduli stromali benigni: lesioni espansive che non invadono lo stroma; scarsa rilevanza
clinica.
2. Sarcomi stromali: margini infiltrativi. Pu essere polipoide e occupare interamente la
cavit endometriale oppure pu invadere diffusamente il miometrio. formato da
cellule fusate simili alle cellule dello stroma endometriale nella fase proliferativa del
ciclo. Possied una ricca rete vascolare di supporto, con cellule neoplastiche disposte
concentricamente attorno ai vasi ematici. Latipia nucleare pu variare da minima a
severa. Lattivit mitotica pu essere bassa o esuberante. Lespressione del CD-10 aiuta a
confermare la diagnosi.
Clinicamente caratterizzato da frequenti recidive, dapprima pelviche poi anche
metastasi linfonodali. In presenza di tumori di piccole dimensioni o di sarcomi a basso
grado possono trascorrere anche molti anni prima che la recidiva si manifesti
clinicamente. I sarcomi ad alto grado recidivano precocemente, in genere con metastasi
diffuse
ADENOSARCOMA UTERINO
Tumore a basso grado costituito da una combinazione di epitelio ghiandolare benigno e stroma
maligno. Si mostra come una massa polipoide allinterno della cavit endometriale ed costituito
da epitelio ghiandolare che somiglia a quello delle ghiandole endometriali nella fase proliferativa.
Le cellule stromali sono maligne e somigliano alle cellule stromali endometriali nella fase
proliferativa del ciclo. Circa delle pazienti decede per recidiva locale o per la diffusione
metastatica.
CARCINOSARCOMA (tumore mesodermico misto maligno)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
209
Tumore costituito da una combinazione di epitelio ghiandolare maligno e stroma maligno.
Origina da cellule staminali multitipotenti. La sopravvivenza globale a 5 anni del 25%.
LEIOMIOMA
il tumore pi comune dellapparato genitale femminile. benigno e origina dal muscolo liscio.
Colpisce nel 75% delle donne con pi di 30 anni, mentre sono rari prima dei 20 anni. In genere
regrediscono dopo la menopausa. Spesso sono multipli. Lestrogeno ne promuove la crescita
Macroscopicamente sono duri, di colore grigiastro, fascicolati e sprovvisti di capsula. Possono
misurare da 1mm a pi di 30cm di diametro. I margini sono lisci e distinti rispetto al miometrio
circostante. Esistono diverse forme:
Intramurali
Sottomucosi
Sottosierosi
Peduncolati
Spesso sono presenti aree di ialinizzazione degenerativa separate dalladiacente miometrio (al
contrario una necrosi a carta geografica tipica del leiomosarcoma). I leiomiomi che hanno bassa
attivit mitotica (<4 mitosi per 10 campi a forte ingrandimento [HPF]) e sono privi di atipia
nucleare e necrosi a carta geografica non hanno potenziale maligno.
Allesame istologico mostrano fasci di cellule fusate uniformi che si intersecano. Ci sono nuclei
allungati e con estremit smussate, citoplasma abbondante, eosinofilo e fibrillare.
Clinicamente i leiomiomi sottomucosi possono causare sanguinamento per ulcerazione
dellendometrio sovrastante. Alcuni di questi diventano peduncolati e protrudono dallorifizio
cervicale e provocano dolori crampi formi. Possono dare sintomi per leffetto massa. Possono
interferire con la funzione intestinale o vescicale e causare distocia in corso di travaglio di parto.
In genere crescono lentamente, ma talvolta singrandiscono rapidamente durante la gravidanza
I grandi leiomiomi sintomatici sono rimossi con la miomectomia o listerectomia. Una terapia
alternativa lablazione mediante trombosi arteriosa
Leiomiomatosi intravenosa
Rara. Si tratta di crescita di tessuto muscolare benigno allinterno delle vene uterine e pelviche.
Origina dallinvasione vascolare da parte di un preesistente leiomioma o dalla crescita di tessuto
muscolare liscio appartenente alla parete venosa. Non metastatizza. Trattamento: isterectomia
radicale.
LEIOMIOSARCOMA
Neoplasia maligna che origina dal tessuto muscolare liscia. Incidenza: 1/1000 rispetto alla
controparte benigna. Rappresenta circa il 2% dei tumori maligni uterini. Colpisce in genere
donne oltre i 50 anni det.
Morfologicamente simile al leiomioma ma diversamente da questo soffice e contiene aree di
necrosi visibili allesame macroscopico; i margini irregolari, non protrude dalla superficie di
taglio.
Allesame istologico criteri diagnostici sono:
1. Attivit mitotica
2. Atipia cellulare
3. Necrosi a carta geografica (cio necrosi basofila ed a contorni irregolari)
Gli elementi diagnostici sono:
10 o pi mitosi per 10 HPF
5 o pi mitosi per 10 HPF, con atipia nucleare e necrosi a carta geografica
Tumori muscolari lisci mixoidi ed epitelioidi con 5 o pi mitosi per 10 HPF
La dimensione un importante fattore prognostico: tumori inferiori a 5 cm di diametro quasi mai
recidivano. La maggior parte dei leiomiosarcomi di grandi dimensioni e in stadio avanzato al
momento della diagnosi.
Circa met si metastatizza inizialmente al polmone. La sopravvivenza a 5 anni di circa il 20%
by Darkphemt - www.accentosullad.com - Vietata la vendita!
210
OVAIE
Le
ovaie
sono
organi
pari
situati
ad
entrambi
i
lati
dellutero.
Sono
attaccate
alla
superficie
posteriore
del
legamento
largo
in
una
fossa
peritoneale
poco
profonda
fra
i
vasi
iliaci
esterni
e
gli
ureteri.
Struttura
dell
ovaio
:
1. Epitelio
di
superficie
2. Stroma
mesenchimale
contenente
cellule
che
producono
steroidi
3. Cellule
germinali
Queste
strutture
consentono
una
suddivisione
in
una
parte
corticale
(esterna)
e
una
parte
midollare
(interna).
Compaiono
precocemente
nella
vita
embrionale
come
rigonfiamenti
delle
creste
genitali.
Al
19
giorno
di
gestazione
le
cellule
germinali
migrano
dal
sacco
vitellino
primitivo
alle
gonadi
e
si
moltiplicano
per
divisione
mitotica.
Al
40
giorno
le
ovaie
e
i
testicoli
sono
istologicamente
distinti.
Verso
il
III
trimestre
della
vita
fetale
le
cellule
germinali
interrompono
la
divisione
mitotica
e
continuano
a
svilupparsi
per
meiosi.
Su
1
milione
di
follicoli
primordiali
(alla
nascita)
solo
il
70%
rimane
alla
pubert
e
meno
del
25%
a
25
anni.
Soltanto
450
ovociti
circa
sono
effettivamente
liberati
nel
corso
di
un
periodo
riproduttivo
di
35
anni.
Istologicamente
il
mesenchima
della
corteccia
formato
da
cellule
fusate
simili
a
fibroblasti.
Queste
danno
origine
alle
cellule
della
granulosa
e
della
teca,
che
formano
lunit
funzionale
attorno
a
ciascun
ovocita
(teca
interna
e
teca
esterna).
Il
complesso
formato
da
cellula
germinale
e
cellule
della
granulosa
di
supporto
il
FOLLICOLO
PRIMORDIALE.
Nel
periodo
riproduttivo,
ogni
mese
si
sviluppa
un
follicolo
dominante
(FOLLICOLO
GRAAFIANO)
che
poi
si
rompe
durante
lovulazione.
A
seguito
dellovulazione
le
cellule
della
granulosa
vanno
incontro
a
luteinizzazione,
un
processo
caratterizzato
da
ipertrofia
e
accumulo
di
lipidi.
In
questa
fase
le
cellule
secernono
progesterone
oltre
ad
estrogeni.
Il
follicolo
collassato
assume
un
colore
giallo
brillante
e
si
trasforma
in
CORPO
LUTEO.
Le
cellule
dello
stroma
ovarico
sono
quelle
dellilo
e
quelle
che
assomigliano
alle
cellule
della
teca
interna.
Sono
entrambe
responsive
agli
ormoni
ipofisari.
Sintetizzano
e
secernono
ormoni
sia
androgeni
che
estrogeni
.
LESIONI
CISTICHE
Sono
le
cause
pi
comuni
di
ingrossamento
ovarico.
Si
distinguono:
Cisti
sierose
Cisti
follicolari
by Darkphemt - www.accentosullad.com - Vietata la vendita!
211
Cisti del corpo luteo
Cisti della teca luteinica
Cisti
follicolari
hanno
strutture
a
parete
sottile,
ripiene
di
liquido.
Sono
rivestite
internamente
da
cellule
della
granulosa
ed
esternamente
da
uno
strato
di
cellule
della
teca
interna.
Si
presentano
ad
ogni
et
fino
alla
menopausa.
Sono
uniloculate
e
possono
essere
singole
o
multiple,
unilaterali
o
bilaterali.
Originano
dai
follicoli
ovarici,
probabilmente
correlate
ad
anomalie
nel
rilascio
di
gonadotropine
ipofisarie
Cisti
del
corpo
luteo
Risultato
del
ritardato
riassorbimento
della
cavit
centrale
del
corpo
luteo
stesso.
tipicamente
uniloculare,
da
3
a
5
cm
di
diametro,
provvista
di
una
parete
giallastra.
Il
contenuto
variabile
da
fluido
siero-ematico
a
sangue
coagulato.
costituito
da
numerose
cellule
della
granulosa
di
grandi
dimensioni,
luteinizzanti.
una
condizione
autolimitantesi.
Cisti
della
teca
luteinica
Comunemente
multiple
e
bilaterali.
Sono
associate
ad
alti
livelli
circolanti
di
gonadotropina
(es.
in
gravidanza,
nella
mola
idatiforme,
nel
coriocarcinoma
e
nella
terapia
con
gonadotropina
esogena).
Allesame
istologico
mostrano
uno
strato
di
cellule
della
teca
interna
marcatamente
luteinizzato
SINDROME
DELLOVAIO
POLICITICO
(Sindrome
di
Stein-Leventhal)
Manifestazioni
cliniche
correlate
alla
secrezione
di
un
eccesso
di
ormoni
androgeni.
caratterizzata
da:
Anovulazione
persistente
Ovaie
contenenti
molte
piccole
cisti
sub
capsulari
Teoria
patogenetica:
Macroscopicamenre
entrambe
le
ovaie
sono
ingrandite.
La
corticale
risulta
ispessita
e
con
numerose
cisti,
da
2
a
8
mm
di
diametro
disposte
alla
periferia
attorno
a
un
denso
asse
stromale
Allesame
istologico
si
notano
numerosi
follicoli
in
stadio
precoce
di
sviluppo,
atresia
follicolare,
stroma
aumentato,
a
volte
con
cellule
luteinizzate
(ipertecosi),
segni
morfologici
dellassenza
di
ovulazione
(capsula
spessa,
liscia
e
assenza
di
corpi
lutei
e
corpi
albicanti).
Sindrome
dellovaio
policistico
(Sindrome
di
Stein-Leventhal)
Clinicamente
colpisce
pazienti
nella
seconda
decade
di
vita
e
si
manifesta
con
obesit
precoce,
problemi
mestruali
e
irsutismo.
La
met
delle
pazienti
in
amenorrea.
Il
75%
delle
donne
affette
effettivamente
infertile
(alcune
donne
occasionalmente
ovulano).
Inoltre
associato
ad
aumentata
incidenza
di
iperplasia
endometriale
e
adenocarcinoma.
La
terapia
principalmente
ormonale.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
212
IPERTRICOSI
STROMALE
Si
tratta
di
una
luteinizzazione
focale
delle
cellule
stromali
dellovaio.
Le
cellule
stromali
luteinizzate
sono
spesso
funzionanti
e
causano
virilizzazione.
Pi
comunemente
si
manifesta
in
donne
in
postmenopausa
Macroscopicamente
entrambe
le
ovaie
possono
essere
ingrandite.
La
sierosa
ovarica
liscia,
con
superficie
di
taglio
omogenea,
dura
e
di
colore
da
bruno
a
giallastro.
Nella
corticale
o
nella
midollare
sono
presenti
singoli
nidi
o
noduli
di
cellule
stromali
luteinizzate.
Ipertecosi
stromale
TUMORI
Il
carcinoma
ovarico
la
2
neoplasia
ginecologica
pi
frequente
dopo
il
carcinoma
dellendometrio.
Le
neoplasie
ovariche
principali
sono
pi
di
25;
con
le
varianti
e
le
entit
rare
il
loro
numero
supera
le
100.
Sono
distinti
in
base
al
tessuto
di
origine:
Tumori
epiteliali
Possono
essere
classificati
in
generale
come:
Benigni:
rivestimento
costituito
da
un
songolo
strato
di
cellule
epiteliali
ben
differenziate
e
normalmente
orientate.
Se
sono
presenti
strutture
papillari,
queste
consistono
in
uno
stroma
fibroso
ben
vascolarizzato
ricoperto
da
un
singolo
strato
di
cellle
dello
stesso
tipo.
A
malignit
borderline
(proliferazioni
atipiche
o
a
basso
potenzial
di
malignit):
sono
neoplasie
altamente
proliferative
in
cui
lepitelio
pu
essere
costituito
da
2
0
3
strati
dei
cellule
ed
in
cui
le
strutture
papillari,
se
presenti,
possono
essere
molto
complesse.
Le
cellule
epiteliali
mostrano
un
moderato
grado
di
displasia.
Il
pi
importante
criterio
per
definire
queste
lesioni
la
ASSENZA
DI
INVASIONE
STROMALE.
Maligni:
sono
costituiti
da
una
componente
epiteliale
anaplastica
che
INFILTRA
SIA
LO
STROMA
SIA
LE
STRUTTURE
ADIACENTI.
Le
cellule
tumorali
sono
scarsamente
differenziate
e
sono
disposte
in
pi
strati.
Sono
correlati
al
ripetuto
danno,
e
conseguente
riparazione,
dellepitelio
di
superficie.
Colpiscono
pi
comunemente
le
donne
nullipare
e
meno
frequentemente
si
verificano
in
donne
in
cui
lovulazione
stata
soppressa.
In
alcuni
casi
vi
una
storia
familiare
di
carcinoma
ovarico.
Mutazioni
di
BRCA-1
incriminato
nella
patogenesi
dei
carcinomi
ovarici
familiari.
La
maggior
parte
di
questi
tumori
origina
dallepitelio
di
superficie
o
dalla
sierosa
dellovaio.
Durante
la
vita
embrionale
la
cavit
celomatica
rivestita
da
mesotelio,
parti
del
quale
diventano
specializzate
a
formare
lepitelio
sieroso
che
riveste
la
cresta
gonadica.
Lo
stesso
rivestimento
mesoteliale
d
origine
ai
dotti
mulleriani,
dai
quali
originano
le
tube
di
Falloppio,
lutero
e
la
vagina.
Man
mano
che
le
ovaie
si
sviluppano
lepitelio
di
superficie
pu
estendersi
allinterno
by Darkphemt - www.accentosullad.com - Vietata la vendita!
213
dello
stroma
gonadico
a
formare
ghiandole
e
cisti.
In
alcuni
casi
queste
inclusioni
diventano
neoplastiche
e
mostrano
una
variet
di
differenziazioni
di
tipo
mulleriano.
In
ordine
decrescente
di
frequenza
i
tumori
epiteliali
comuni
sono:
Tumori
sierosi
(cellule
assomigliano
allepitelio
delle
tube
di
Falloppio)
Tumori
mucinosi
(cellule
simili
a
quelle
della
mucosa
dellendocervice)
Tumori
endometrioidi
(ricordano
la
struttura
ghiandolare
dellendometrio)
Tumori
a
cellule
chiare
(cellule
ricche
in
glicogeno
simili
a
quelle
delle
ghiandole
endometriali
in
gravidanza)
Tumori
a
cellule
transizionali
(cellule
simili
a
quelle
della
mucosa
vescicale)
Tumori
misti
Cistoadenomi
I
tumori
epiteliali
comuni
benigni
sono
quasi
sempre
adenomi
sierosi
o
mucinosi.
Si
manifestano
in
genere
in
donne
di
et
compresa
tra
20
e
60
anni.
Sono
frequentemente
di
grandi
dimensioni
(spesso
da
15
a
30
cm
di
diametro)
e
tipicamente
cistici.
I
cistoadenomi
sierosi
sono
pi
frequentemente
BILATERALI
(15%)
rispetto
ai
mucinosi.
Tendono
ad
essere
uniloculari.
I
tumori
mucinosi
tipicamente
mostrano
centinaia
di
piccole
cisti
(loculi).
I
tumori
epiteliali
benigni
dellovaio
tendono
ad
avere
pareti
sottili
e
sono
privi
di
aree
solide.
Un
singolo
strato
di
cellule
epiteliali
cilindriche
alte
riveste
le
cisti.
Le
papille,
quando
presenti,
consistono
di
un
asse
fibrovascolare
rivestito
da
un
singolo
strato
di
epitelio
cilindrico
alto
identico
a
quello
del
rivestimento
della
cisti.
Tumore
a
cellule
transazionali
(tumore
di
Brenner)
E
un
tumore
benigno
che
colpisce
tutte
le
et,
nella
met
dei
casi
in
donne
con
pi
di
50
anni.
Le
dimensioni
sono
variabili
da
un
focolaio
microscopico
a
masse
grandi
8
cm
o
pi
di
diametro.
formato
da
due
componenti:
1. Nidi
solidi
di
cellule
simil-transizionali
(urotelio-simili)
2. Stroma
fibroso
denso
Tumori
borderline
Gruppo
ben
preciso
di
tumori
ovarici
che
hanno
una
prognosi
eccellente,
a
dispetto
delle
caratteristiche
istologiche
indicative
di
un
carcinoma.
In
genere
colpiscono
donne
di
et
compresa
tra
20
e
40
anni.
I
tumori
sierosi
sono
pi
frequentemente
bilaterali
rispetto
ai
tumori
mucinosi
o
agli
altri
tipi.
Nei
tumori
sierosi
frequente
trovare
proiezioni
papillari
che
si
distinguono
da
quelle
presenti
nei
cistoadenomi
benigni
per:
1. Stratificazione
epiteliale
2. Atipie
nucleari
3. Attivit
mitotica
Se
presente
pi
di
che
una
microinvasione
(definita
come
piccoli
nidi
di
cellule
epiteliali
che
invadono
lo
stroma
ovarico
per
unestensione
non
superiore
ai
3
mm)
il
tumore
rimosso
dalla
categoria
a
malignit
borderline
e
identificato
come
francamente
maligno.
Adenocarcinoma
sieroso
E
la
neoplasia
maligna
pi
comune
dellovaio.
Circa
i
2/3
dei
carcinomi
sierosi
con
estensione
extragonadica
sono
bilaterali.
In
genere
sono
uniloculati
o
pauciloculati,
con
soffici
e
delicate
papille
che
ricoprono
lintera
superficie
e
comunemente
contengono
aree
solide,
spesso
con
necrosi
ed
emorragia.
Istologicamente
si
distinguono
diverse
forme
che
variano
da
scarsamente
differenziate
a
ben
differenziate.
Nella
forma
scarsamente
differenziata
laspetto
pu
essere
in
cospicuo,
poich
la
maggior
parte
delle
aree
composta
da
lamine
solide
di
cellule
neoplastiche.
Linvasione
stromale
e
capsulare
delle
cellule
tumorali
evidente.
Sono
presenti
concrezioni
calcifiche
dette
CORPI
PSAMMOMATOSI
in
1/3
dei
casi.
Adenocarcinoma
mucinoso
Rappresenta
circa
il
10%
di
tutti
i
carcinomi
ovarici.
In
circa,
1/6
dei
casi
sono
bilaterali.
Sono
tipicamente
multiloculari,
con
cisti
piccole
e
spesso
contengono
alcune
aree
solide
o
altre
con
proiezioni
papillari.
Le
aree
cistiche
appaiono
come
tumori
benigni
o
borderline.
Aspetti
francamente
maligni
si
riscontrano
solo
nelle
aree
solide.
Allesame
istologico
lo
stesso
tumore
pu
mostrare
uno
spettro
completo
di
aspetti,
da
bene
a
scarsamente
differenziato.
I
tumori
ben
differenziati
contengono
ghiandole
neoplastiche
rivestite
da
cellule
cilindriche
alte,
mucosecernenti,
con
alcune
aree
che
in
genere
sono
solide
o
cribiformi.
I
tumori
scarsamente
differenziati
mostrano
nidi
irregolare
e
cordoni
di
cellule
tumorali
e
numerose
figure
mitotiche.
Linvasione
stromale
rappresenta
la
regola,
mentre
frequentemente
si
ha
anche
invasione
della
sierosa.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
214
Adenocarcinoma endometrioide Rappresenta ciirca 20% di tutti i carcinomi ovarici.
Insorge pi comunemente dopo la menopausa. Sono per la maggior parte maligni. Circa la met
di questi carcinomi sono bilaterali. Istologicamente assomiglia alla sua controparte endometriale.
(gi descritto).
Adenocarcinoma a cellule chiare Spesso si manifesta in associazione con lendometriosi.
Rappresenta circa il 5-10% di tutti i carcinomi ovarici che in genere si presentano dopo la
menopausa. Le dimensioni possono variare da 2 a 30 cm di diametro; nel 40% dei casi
bilaterale. Solitamente sono in parte cistici e mostrano necrosi ed emorragia nelle aree solide.
Le cellule hanno citoplasma con struttura spongiosa, ampio e chiaro per accumuo di glicogeno. In
qualche area i nuclei possono protrudere ne lume ghiandolare, dando il caratteristico aspetto a
chiodo di scarpone.
Clinicamente i tumori epiteliali sono per lo pi non funzionanti e raramente danno sintomi fino a
quando non sono grandi. Negli stadi avanzati possono causare dolore, senso di peso a livello
pelvico o compressione degli organi vicini. Al momento della diagnosi molti carcinomi ovarici
hanno solitamente gi metastatizzato sulla superficie della pelvi, degli organi addominali o della
vescica. La loro stadi azione clinica la seguente:
Tumori
delle
cellule
germinali
Rappresentno
circa
di
tutti
i
tumori
ovarici.
Nelle
donne
adulte
sono
praticamente
tutti
benigni,
mentre
nelle
bambine
e
nelle
giovani
sono
in
gran
parte
maligni.
Nelle
bambine
sono
la
forma
pi
frequente
di
carcinoma
ovarico.
Sono
invece
rari
dopo
la
menopausa.
Vengono
classificati
in
base
al
grado
di
differenziazione:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
215
I
tumori
germinali
dellinfanzia
tendono
ad
essere
solidi
e
immaturi.
I
tumori
che
insorgono
nelle
giovani
adulte
mostrano
maggiore
differenziazione.
I
tumori
a
cellule
germinali
maligni
che
insorgono
in
donne
con
pi
di
40
anni
in
genere
sono
il
risultato
della
trasformazione
di
una
delle
componenti
di
un
teratoma
cistico
benigno.
Caratteristica
importante
e
grave
che
questi
tumori
tendono
ad
essere
altamente
aggressivi.
Disgerminoma
la
controparte
ovarica
del
seminoma
testicolare.
costituito
da
cellule
germinali
primordiali.
Insorge
maggior
parte
dei
casi
in
pazienti
con
unet
compresa
tra
10
e
30
anni.
bilaterale
nel
15%
dei
casi
circa.
Spesso
sono
grandi,
di
consistenza
dura,
con
superficie
esterna
bozzoluta.
Alla
superficie
di
taglio
appaiono
soffici
e
molli
con
aspetto
carnoso.
Istologicamente
si
notano
grandi
nidi
di
cellule
tumorali
omogeneamente
uniformi,
con
citoplasma
chiaro
ripieno
di
glicogeno
e
nuclei
centrali
irregolarmente
appiattiti.
Il
tumore
attraversato
da
setti
fibrosi.
Teratoma
Origina
dalle
cellule
germinali
e
si
differenzia
in
strutture
somatiche.
La
maggior
parte
dei
teratomi
contiene
tessuti
che
rappresentano
almeno
due,
ma
generalmente
tutti
e
tre
i
foglietti
embrionari.
Teratoma
maturo:
Neoplasia
benigna
che
rappresenta
di
tutti
i
tumori
ovarici.
Picco
di
incidenza
nella
terza
decade.
cistico
e
per
pi
del
90%
contiene
cute,
ghiandole
sebacee
e
follicoli
piliferi.
Met
dei
tumori
mostra
muscolo
liscio,
ghiandole
sudoripare,
cartilagine,
osso,
denti
ed
epitelio
respiratorio.
Struma
ovarii:
lesione
cistica
composta
principalmente
da
tessuto
tiroideo
(5-20%
dei
teratomi
cistici
maturi).
1%
delle
cisti
dermoidi
va
incontro
a
trasformazione
maligna.
Teratoma
immaturo:
Composto
da
elementi
di
derivazione
dai
tre
foglietti
germinali.
Contiene
tessuti
embrionali.
Principalmente
solido
e
lobulato
e
contiene
numerose
piccole
cisti.
Le
aree
solide
possono
contenere
osso
e
cartilagine
immaturi.
Allesame
istologico
si
riscontrano
molteplici
componenti
tumorali,
incluse
quelle
differenziate
in
senso
nervoso,
ghiandole
e
altre
strutture
presenti
nel
teratoma
maturo.
Tumore
del
Sacco
Vitellino:
Tumore
altamente
maligno
delle
donne
con
meno
di
30
anni.
Istologicamente
somiglia
al
mesenchima
del
sacco
vitellino.
Tipicamente
di
grandi
dimensioni
con
aree
di
necrosi
ed
emorragia.
Aspetto
istologico
pi
frequente
quello
retiforme.
I
corpi
di
Schiller-Duval
(formazioni
papillari
con
asse
vascolare,
rivestite
da
cellule
endodermiche
embrionale,
a
localizzazione
perivascolare.
Ricordano
i
seni
endodermici
della
placenta
di
ratto)
sono
presenti
solo
in
una
minoranza
di
tumori,
ma
sono
caratteristici.
Nel
citoplasma
delle
cellule
neoplastiche
e
negli
spazi
intercellulari
di
solito
presente
un
materiale
ialini,
PAS
positivo,
costituito
da
AFP.
Coriocarcinoma
E
un
tumore
raro
che
simula
lepitelio
che
ricopre
i
villi
placentari.
Si
manifesta
nelle
giovani
donne
con
sviluppo
sessuale
precoce,
irregolarit
mestruali
o
rapido
accrescimento
mammario.
E
un
tumore
di
dimensioni
variabili,
unilaterale,
solido
ed
estesamente
emorragico.
costituito
da
cellule
sinciziali
che
secernono
gonadotropina
corionica
umana
(hCG).
Gonadoblastoma
Raro
tumore
ovarico
che
si
distingue
per
lassociazione
con
vari
tipi
di
disgenesia
gonadica,
specialmente
in
donne
che
hanno
un
cromosoma
Y.
La
maggior
parte
delle
by Darkphemt - www.accentosullad.com - Vietata la vendita!
216
donne colpite ha segni di virilizzazione ed affetta da amenorrea primaria ed anomalie dello
sviluppo dei genitali.
Si tratta di un yumore solido spesso estesamente calcifico, che nella met dei casi su un
gonadoblastoma cresce un disgerminoma.
Tumori dei cordoni sessuali e dello stroma gonadico
Originano dai cordoni sessuali primitivi o dallo stroma mesenchimale delle gonadi in sviluppo e
rappresentano circa il 10% di tutti i tumori ovarici.
Fibroma Tumori ovarici stromali pi frequenti. Si verificano a tutte le et, con un picco nel
periodo postmenopausale. Sempre benigni. Sono tumori solidi, duri e biancastri.
Istologicamente le cellule sono simili a quelle dello stroma della normale corticale dellovaio.
La met dei tumori pi grandi associata ad ascite, raramente ad ascite e versamento pleurico
(sindrome di Meigs).
Tecoma Tumori ovarici funzionanti che insorgono nelle donne in postmenopausa. Nella
maggior parte dei casi danno segni riferibili alla produzione di estrogeni. Si tratta di tumori
solidi, la maggior parte dei quali misura da 5 a 10 cm di diametro. La superficie di taglio
giallastra per la presenza di molte cellule della teca ricche in lipidi.
Prendono origine dallo stroma ovarico e sono costituiti da fasci intrecciati di cellule fusate.
Alcune di queste sono rigonfie e contengono LIPIDI (che sono lespressione morfologica della
secrezione di lipidi). La componente cellulare produce estrogeni.
Possono andare incontro a complicanze come iperplasia endometriale e carcinoma.
Tumore a cellule della granulosa il prototipo della neoplasia funzionante dellovaio
associata alla secrezione di estrogeni. Deve essere considerato maligno per la sua capacit di
disseminazione locale e la frequente insorgenza di metastasi a distanza. La maggior parte insorge
dopo la menopausa (forma delladulto). La forma giovanile si manifesta nelle bambine e nelle
giovani donne ed caratterizzata da iperestrenismo e pubert precoce.
I tumori delladulto sono grandi (12 cm in media) e da focalmente cistici a solidi. La superficie di
taglio mostra aree giallastre, aree biancastre di stroma e focali emorragie.
Istologicamente mostrano una gamma di aspetti:
Diffuso (sarcomatoide)
Insulare (isole di cellule)
Trabecolare (fasci anastomizzati di cellule della granulosa)
Le cellule tumorali sono rotondeggianti o ovalari ed in nuclei mostrano una caratteristica
incisura longitudinale che conferisce loro un aspetto a CHICCO DI CAFFE. Lorientamento casuale
dei nuclei attorno ad uno spazio di degenerazione centrale (corpi di Call-Exner piccole rosette
di cellule neoplastiche contenenti materiale eosinofilo misto a detriti cellulari) genera il tipico
aspetto follicolare.
Tumore a cellule del Sertoli-Leydig Rara neoplasia mesenchimale dellovaio a basso
potenziale di malignit che assomiglia al testicolo embrionario. Rappresenta il prototipo di
tumore funzionante secernente androgeni. Insorge a tutte le et ma pi frequente nelle giovani
donne in et fertile.
Unilaterale, la maggior parte misura dai 5 ai 15 cm di diametro. Tende ad essere lobulato, solido
e di colore bruno-giallastro.
Variano da forma scarsamente differenziate a ben differenziate e alcuni mostrano elementi
eterologhi. Gli aspetti pi caratteristici sono grandi cellule di Leydig con abbondante citoplasma
eosinofilo e nucleo centrale con nucleolo prominente. Le cellule tumorali sono immerse in uno
stroma sarcomatoide.
Tumori metastatici
Circa il 3% dei tumori ovarici origina al di fuori dellovaio. Sedi pi frequenti sono: mammella,
grosso intestino, endometrio e stomaco.
I tumori di Krukenberg sono metastasi ovariche, in cui lo stomaco la sede primitiva nel 75%
dei casi. Macroscopicamente le neoplasie sono bilaterali, solide con superficie liscia o nodulare.
Istologicamente si notano nidi di cellule ad anello con castone ripiene di muco nel contesto di uno
stroma cellulato di origine ovarica.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
217
APPARATO GENITALE MASCHILE
TESTICOLO
TESTICOLO EPIDIDIMO
Sono interessati prevalentemente da patologie diverse: di carattere neoplastico per il primo,
infiammatorio per il secondo.
ANOMALIE CONGENITE
Criptorchidismo mancata discesa dei testicoli nello scroto, interessa fino all1% dei bambini
con meno di un anno. La discesa avviene normalmente in due stadi:
1. discesa trans-addominale: regolata dal MIF
2. discesa inguino-scrotale: probabilmente mediata dal rilascio da parte del nervo genito-
femorale di una sostanza simile alla calcitonina, sotto stimolo androgenico (che gli androgeni
siano essenziali lo dimostra la sindrome di Morris da resistenza androgenica completa, in cui
tutte le pazienti mostrano criptorchidismo).
la causa comunque nella maggior parte sconosciuta, perch non si riscontrano alterazioni
ormonali: per cui sono postulate anche difetti genetici (per esempio il criptorchidismo
accompagna sempre la trisomia 13); il testicolo si trova pi frequentemente nel canale inguinale.
Morfologia: solitamente unilaterale, il testicolo criptico mostra dopo due anni circa se non
riposizionato alcune alterazioni che consistono nellarresto della spermatogenesi associata a
sclerosi e ialinosi dei tubuli seminiferi con ispessimento marcato della membrana basale. Le
cellule di Leydig invece per contrasto appaiono prominenti, ammassate a gruppi. Queste stesse
alterazioni si ritrovano anche nel testicolo controlaterale normoposizionato e nelle disgenesie
gonadiche come la sindrome di Klinefelter, per cui si ipotizza che i difetti dello sviluppo
testicolare siano intrinseci e associati, piuttosto che correlati direttamente con la posizione
anatomica.
Il criptorchidismo va corretto chirurgicamente perch nel canale inguinale il testicolo esposto a
traumi. Sfortunatamente il riposizionamento (orchiopessia) non scongiura due importanti
complicazioni come laumentato rischio di cancro e linfertilit, a riprova che il difetto proprio
del testicolo.
Anorchia (vanishing testes syndrome) una condizione caratterizzata da assenza di tessuto
testicolare in soggetti fenotipicamente maschi. Poich la secrezione di testosterone da parte del
testicolo fetale indispensabile ad una corretta differenziazione dei genitali, ed il processo di
differenziazione si completa nelle prime 14-16 settimane di vita embrionaria, si ritiene che
questa condizione sia causata da un evento lesivo (infezione, insufficienza vascolare) che colpisce
il testicolo fetale dopo la 16a settimana di gestazione. Di qui il nome di vanishing testes che
indica un testicolo inizialmente normale che poi svanito, per una causa ignota (probabilmente
vascolare-ischemica). I pazienti sono fenotipicamente maschi ed hanno uno sviluppo normale.
INFIAMMAZIONI
Sono notevolmente pi comuni nellepididimo che nel testicolo, che spesso interessato solo
secondariamente.
Orchiepididimiti aspecifiche Sono correlate a infezioni urinarie (UTI), ad es. uretriti,
prostatiti, cistiti, che raggiungono lepididimo attraverso i dotti deferenti o i linfatici del funicolo.
La cause variano con let: nellinfanzia sono soprattutto infezioni da G- associate ad anomalie
congenite del tratto genito urinario, negli adulti sono soprattutto patogeni a trasmissione
sessuale (Clamydia e Neisseria), negli anziani saprofiti intestinali come E.Coli e Proteus.
Morfologia: segni classici di processo flogistico, con congestione, edema, infiltrato di PMN,
macrofagi e linfociti. Inizialmente coinvolto solo linterstizio, poi i tubuli e infine pu sfociare
nella necrosi suppurativa dellepididimo e da qui diffondersi al testicolo, causando distruzione
dei tubuli seminiferi. La funzione delle cellule di Leydig sufficientemente conservata per cui non
si hanno alterazioni della sfera sessuale Qualunque sia la causa le forme aspecifiche possono
cronicizzate.
Orchite granulomatosa forma non tubercolare autoimmune, dinsorgenza negli adulti di et
media. Si ha in ingrossamento unilaterale del testicolo, ad evoluzione rapida ed allarmante
oppure indolente; i granulomi differiscono da quelli tubercolari perch non hanno la necrosi
caseosa n le cellule di Langhans al centro bens plasmacellule e PMN. Lo scatenamento
dellautoimmunit potrebbe essere innescato dal dissequestro Ag per traumatismo. Tuttavia
spesso linteressamento unilaterale e quindi lipotesi autoimmune non certa.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
218
Infiammazioni specifiche Quella prodotta dal gonococco produce modificazioni analoghe
alle forme aspecifiche, con pi ampia ascessualizzazione e financo distruzione dellepididimo e
del testicolo, per infezioni a lungo trascurate.
Il virus della parotite interessa il testicolo con una discreta frequenza quando linfezione
contratta da adulti, e pu essere anche lunica manifestazione della varicella.
Linfezione tubercolare inizia sempre dallepididimo per estensione da sedi primarie come la
prostata e le vescichette seminali e diffonde poi al testicolo. Laspetto morfologico quello
classico.
La sifilide invece, al contrario di tutte, inizia primariamente dal testicolo e spesso non si estende
affatto allepididimo. Istologicamente pu presentarsi con le gomme luetiche (granulomi
colliquanti), o con una flogosi interstiziale diffusa ed endoarterite obliterativa con infiltrato
analogo perivascolare.
TUMORI DEL TESTICOLO
Circa il 90% delle neoplasie testicolari origina dalle cellule germinali e praticamente tutte
mostrano potenzialit maligne. Costituiscono circa l1% di tutte le neoplasie nelluomo.
Clinicamente si manifestano come un AUMENTO DI VOLUME NON DOLOROSO di un testicolo,
mentre in altri casi la manifestazione di esordio pu essere dovuta a metastasi in altri organi.
Possono essere anche presenti disturbi endocrini, di cui il pi frequente la GINECOMASTIA.
I tumori del testicolo vengono classificati in 5 categorie:
1. Tumori a cellule germinali (90%), che derivano dalle cellule germinale dei tubuli
seminiferi.
2. Tumori stromali dei cordoni sessuali (2%)
3. Tumori MISTI a cellule germinali e stromali dei cordoni sessuali
4. Tumori primitivi insorgenti anche in sedi extratesticolari
5. Tumori secondari, da altre sedi primitive.
Tumore a cellule germinali esistono molte classificazioni, ma possono essere
semplicemente distinti in:
SEMINOMI
NON SEMINOMATOSI
COMBINAZIONE FRA I PRECEDENTI
Tutti questi tumori originano dalla CELLULE GERMINALE. Sono utilizzati due sistemi di
classificazione, una britannico e una della WHO:
British Testicular Tumor Panel
WHO
Seminoma
Seminoma
Classico
Tipico
Spermatocitico
Spermatocitico
Teratoma maligno, indifferenziato
Carcinoma embrionale
Teratoma maligni intermedio
Carcinoma embrionale con teratoma
Teratoma differenziato
Teratoma maturo
Teratoma maligno trofoblstico
Coriocarcinoma
Tumore del sacco vitellino
Tumore del sacco vitellino
Come si vede dalla tabella, il termine teratoma causa di confusione poich nella classificazione
britannica ha connotazione pi aggressiva rispetto a quella della WHO.
opinione comune che esista una LESIONE PRECANCEROSA alla base dello sviluppo delle
neoplasie a cellule germinali. Si tratta di una lesione denominata NEOPLASIA A CELLULE
GERMINALI INTRATUBULARE (ITGCN) in cui le cellule normali germinali sono sostituite da
GRANDI cellule con nuclei irregolari e nucleoli prominenti. I tubuli nei quali presenta la ITGCN
non mostrano normale spermatogenesi. Queste cellule anomale producono fosfatasi alcalina
placentare (PLAP).
SEMINOMI in forma pura costituiscono circa il 40% delle neoplasie a cellule germinali. Si
possono distinguere in due tipi:
CLASSICO o TIPICO circa il 90% di tutti i seminomi. Insorgono in media tra 30 e 50 aa.
Macroscopicamente sono masse ben definite con superficie di taglio bianco-grigiastro,
con possibile presenza di aree di necrosi.
Microscopicamente ci sono bande di cellule germinali di aspetto primitivo, divise in
LOBULI da setti connettivali infiltrati da linfociti e plasmacellule. Le cellule tumorali
by Darkphemt - www.accentosullad.com - Vietata la vendita!
219
sono
GRANDI
e
con
ampio
citoplasma
chiaro
e
sintetizzano
PLAP,
enzima
convertente
angiotensina,
ferritina
e
vimentina.
Nel
10%
dei
casi
possono
trovarsi
cellule
giganti
(simili
a
sinciziotrofoblasto)
che
secernono
-Hcg.
SPERMATOCITICO
Colpisce
in
media
soggetti
di
55
aa.
un
tumore
molto
meno
aggressivo
del
seminoma
classico
e
compare
sempre
in
FORMA
PURA.
Macroscopicamente
appare
come
una
lesione
grande
e
di
consistenza
gelatinosa.
Microscopicamente
le
cellule
sono
disposte
in
lobuli
da
setti
connettivali
che
NON
sono
infiltrati
da
cellule
flogistiche.
Il
nucleo
delle
cellule
contiene
cromatina
filamentosa.
Il
citoplasma
di
molte
cellule
ricorda
quello
delle
plasmacellule.
Sono
presenti
spesso
cellule
con
2,
3
o
4
nuclei.
Le
mitosi
sono
frequenti
SEMINOMA
ANAPLASTICO
sono
seminomi
classici
in
cui
si
riconoscono
tre
o
pi
mitosi
per
campo
a
forte
ingrandimento.
TERATOMA
un
termine
che
descrive
(in
Grab
Bretagna)
un
gruppo
di
neoplasie
derivate
da
cellule
germinali
con
potenzialit
di
differenziarsi
in
cellule
o
tessuti
ECTODRMICI,
MESODERMICI
o
ENDODERMICI.
Teratoma
differenziato
maligno
(
WHO:
teratoma)
rappresenta
circa
il
3%
dei
teratomi
testicolari
ed
il
tipo
pi
comune
dellINFANZIA.
Data
la
sua
natura,
esso
potr
contenere
qualsiasi
tipo
di
struttura:
cute,
ghiandole
sudoripare,
bronco,
intestino,
cervello,
retina,
muscolo,
cartilagine,
ecc.
Molto
spesso
sono
presenti
delle
piccole
cisti
sulla
superficie.
Le
metastasi
di
questo
tumore
mostrano
anchesse
una
tendenza
alla
differenziazione
(es.
nel
polmone
ci
possono
essere
metastasi
policistiche
con
cartilagine
e
osso).
Teratoma
maligno
indifferenziato
(
WHO:
carcinoma
embrionale)
ha
una
scarsa
tendenza
alla
differenziazione.
Insorge
in
media
tra
i
20
e
30
aa.
Macroscopicamente
mostra
caratteristiche
simili
al
seminoma,
ma
con
aree
focali
di
emorragia
e
di
necrosi.
Microscopicamente
si
notano
piccole
cellule
indifferenziate
di
varia
forma
e
mitosi
frequenti.
Le
cellule
(al
contrario
del
seminoma)
esprimono
CITOCHERATINE
e
alcune
legano
anche
Ab
contro
Hcg
e
AFP
(
fetoproteina).
Teratoma
maligno
intermedio
(
WHO:
carcinoma
embrionale
con
teratoma)
la
forma
pi
comune
di
teratoma
ed
ha
caratteristiche
intermedie
tra
i
due
precedenti.
Teratoma
maligno
trofoblastico
(
WHO:
coriocarcinoma)
tre
forme
principali:
1. Cellule
giganti
sinciziotrofoblastiche
isolate
senza
citotrofoblasto
di
accompagnamento
2. Sinciziotrofoblasto
accompagnato
da
citotrofoblasto
3. Sinciziotrofoblasto
e
citotrofoblasto
disposti
in
un
aspetto
papillare
con
il
tessuto
sinciziale
che
forma
una
strato
superficiale
sopra
il
trofoblasto;
ha
aspetto
PAPILLARE
ed
in
genere
emorragico
e
contiene
focolai
di
necrosi.
Sono
tumori
molto
aggressivi
che
tendono
a
metastatizzare
precocemente
per
via
ematica.
Tumore
del
sacco
vitellino
rispecchia
un
aspetto
differenziativo
embrionale,
risultando
in
un
tessuto
che
rassomiglia
morfologicamente
e
funzionalmente
al
normale
sacco
vitellino
umano.
Questa
differenziazione
pu
essere
di
due
forme:
Forma
PURA:
nellinfanzia
e
nella
prima
fanciullezza.
Ottima
prognosi
Forma
MISTA
a
cellule
germinali
nelladulto.
La
forma
pura
macroscopicamente
una
massa
molle
bianca
o
giallastra,
con
piccoli
spazi
cistici
sulla
superficie.
Microscopicamente
somiglia
ad
un
adenocarcinoma,
con
cellule
disposte
in
strutture
tubulari
o
papillari
rivestite
da
cellule
cubiche
o
cilindriche.
Laspetto
diagnostico
pi
attendibile
la
presenza
di
corpi
di
SCHILLER-
DUVAL.
Le
cellule
tumorali
possono
produrre
AFP.
I
tumori
a
cellule
germinali
diffondono
in
maniera
abbastanza
prevedibili.
Per
via
linfatica
sono
interessati
prima
i
linfonodi
iliaci
e
paraortici
e
poi
quelli
diaframmatici.
Per
via
ematogena
le
matastasi
raggiungono
soprattutto
polmone,
fegato,
cervello
e
ossa.
I
tumori
sono
classificati
in
STADI
secondo
la
classificazione
dellOspedale
di
Royal
Marsden:
Stadio
Criteri
I
Tumore
confinato
al
testicolo
II
Interessamento
dei
linfonodi
sottodiaframmatici
III
Interessamento
dei
linfonodi
sopra-
e
sottodiaframmatici
IV
Metastasi
extralinfonodali
by Darkphemt - www.accentosullad.com - Vietata la vendita!
220
TUMORE
A
CELLULE
DEL
LEYDIG
costituiscono
circa
l1-3
%
di
tutti
i
tumori
del
testicolo.
Circa
il
10%
di
essi
mostra
comportamento
maligno,
con
comparsa
di
metastasi
fino
a
9
anni
dopo
la
loro
rimozione.
La
maggior
parte
dei
tumori
unilaterale;
sono
ben
circoscritti
e
hanno
un
caratteristico
colorito
bruno,
dovuto
alla
presenza
di
LIPOFUSCINA
nelle
cellule.
Le
cellule
tumorali
sono
simili
a
quelle
del
Leydig,
sono
disposte
in
trabecole.
In
1/3
dei
casi
contengono
CRISTALLI
DI
REINKE.
Clinicamente
si
manifestano
con
tumefazione
testicolare,
ginecomastia
e
diminuzione
della
libido
e
impotenza,
nei
pazienti
in
et
prepuberale
si
ha
pseudoprecit
sessuale.
TUMORI
STROMALI
DEI
CORDONI
SESSUALI
Sono
rari
tumori
composti
da
cellule
del
Sertoli
e
elementi
di
stroma
gonadico.
Si
possono
manifestare
in
ogni
et,
ma
sono
pi
frequenti
nellinfanzia.
Sono
associati
a
due
condizioni
caratteristiche:
1. GINECOMASTIA
in
soggetti
in
et
prepuberale
e
in
quelli
>
50
aa.
2. Alta
frequenza
di
comportamento
MALIGNO.
Morfologicamente
le
lesioni
includono:
Tumori
somiglianti
a
tumori
a
cellule
granulose
dellovaio
Tumori
a
cellule
del
Sertoli,
di
cui
la
pi
caratteristica
una
forma
a
grandi
cellule
che
va
incontro
a
calcificazione.
Clinicamente
possono
dare
distrubi
endocrini,
essere
associati
alla
sindrome
di
Peutz-Jeghers,
oppure
possono
costituire
una
sindrome
a
parte,
comprendente
mixomi
cardiaci
e
chiazze
di
pigmentazione
cutanea.
LINFOMA
MALIGNO
il
pi
comune
tumore
maligno
nelluomo
>
55
aa.
Sono
per
lo
pi
linfomi
NON
HODGKIN
di
origine
B-cellulare.
Macrcoscopicamente
il
testicolo
aumentato
di
volume
e
alla
superficie
di
sezione
mostra
infiltrazione
di
tessuto
neoplastico
biancastro.
Microscopicamente
presente
infiltrazione
di
cellule
linfoidi
maligne
attorno
e
dentro
i
tubuli
seminiferi.
Il
40%
dei
pazienti
ha
interessamento
testicolare
bilaterale.
Utile
alla
diagnosi
lutilizzo
di
Ab
monoclonali
contro
Ag
leucocitari.
PROSTATA
IPERPLASIA
Liperplasia
nodulare
(detta
anche
ipertrofia
prostatica
benigna)
una
condizione
talmente
comune
nellanziano
da
dover
essere
considerata
quasi
fisiologica:
praticamente
da
70
anni
in
su
interessa
9
uomini
su
10.
Negli
ultra65enni
(negri
in
particolare)
lintervento
di
resezione
transuretrale
(TURP)
secondo
solo
allescissione
della
catarattaed
ebrei.
Tuttavia
non
c
una
correlazione
diretta
tra
le
alterazioni
morfologiche
e
i
sintomi
clinici:
precisamente
solo
met
di
coloro
che
hanno
uniperplasia
istologicamente
dimostrabile
hanno
un
reale
ingrossamento
della
ghiandola
e
solo
accusano
disturbi
clinici.
Numerose
evidenze
testimoniano
il
ruolo
degli
androgeni:
1.
sono
necessari
testicoli
normofunzionanti
2.
in
animali
e
individui
castrati
liperplasia
pu
insorgere
con
la
somministrazione
di
androgeni
il
mediatore
ultimo
del
trofismo
prostatico
il
diidrotestosterone,
prodotto
dalla
5
-reduttasi
delle
cellule
stromali:
esso
poi
agisce
sia
in
maniera
autocrina
che
paracrina
(sulle
cellule
epiteliali),
inducendo
lespressione
di
fattori
di
crescita
fitogeni
,in
maniera
10
volte
pi
efficace
del
testosterone.
Gli
estrogeni
svolgono
un
effetto
sensibilizzante
importante;
infatti
non
tutti
gli
individui
traggono
beneficio
dallimpiego
della
finasteride
(inibitore
della
5
-reduttasi)
e
limpiego
di
17
b-estradiolo
aumenta
leffetto
iperplasiogeno
del
DHT.
Nellanziano
si
verifica
appunto
un
aumento
del
rapporto
estrogeni-androgeni,
con
conseguente
overespressione
del
recettore
per
gli
androgeni
e
aumento
del
DHT
fissato.
Si
pu
arrivare
a
un
peso
di
60-100
g,
ma
anche
200.
Liperplasia
inizia
sempre
dalla
zona
periuretrale
e
transizionali
della
ghiandola.
In
questa
maniera
comprime
le
pareti
membranose
delluretra
prostatica
causandone
cifosi
e/o
scoliosi
e
inoltre
sposta
in
avanti
il
lobo
medio,
il
quale
slivella
il
pavimento
della
vescica
producendo
un
considerevole
residuo
minzionario.
I
noduli,
pur
non
essendo
incapsulati
presentano
un
piano
di
clivaggio
ben
individuabile
costituito
dal
tessuto
circostante
compresso.
I
primi
noduli
sono
sempre
epiteliali,
cio
costituiti
da
una
proliferazione
ghiandolare,
e
sono
soffici
e
giallastri
e
alla
spremitura
lasciano
defluire
un
liquido
lattescente.
Successivamente
in
molti
prevale
la
componente
fibromuscolare
e
by Darkphemt - www.accentosullad.com - Vietata la vendita!
221
diventano
grigiastri,
duri,
asciutti,
poco
demarcati
dal
tessuto
circostante.
Lepitelio
iperplastico
caratteristicamente
sollevato
in
escrescenze
papillari.
Inoltre
si
possono
rinvenire
localmente
piccole
aree
infartuati
con
metaplasia
squamosa
ai
margini.
Clinicamente
i
sintomi
sono
dovuti
a
due
conseguenze:
1.
Compressione
delluretra:
disuria
con
getto
poco
potente
2.Ritenzione
urinaria:
produce
inizialmente
distensione
e
ipertrofia
della
vescica
(detta
a
colonne
per
la
prominenza
dei
fasci
muscolari
lisci).
Nella
fase
di
scompenso
si
ha
iscuria
paradossa,
infezioni
urinarie
ascendenti
fino
allIRC
(prodotta
dalla
pielonefrite
cronica
e
dallidronefrosi).
Nella
vescica
possono
formarsi
pseudodiverticoli
dati
dalla
protrusione
della
mucosa
in
conseguenza
dellaumentata
pressione
interna.
stato
definitivamente
dimostrato
che
liperplasia
prostatica
NON
una
lesione
precancerosa.
-
Iperplasia
atipica:
detta
anche
ADENOSI.
Si
tratta
di
una
lesione
istologica
circoscritta
formata
da
piccoli
acini
con
scarso
stroma
interposto.
una
lesione
importante
perch
pu
essere
confusa
con
un
adenocarcinoma
e
presumibilmente
una
lesione
precancerosa.
-
Iperplasia
cribiforme
a
cellule
chiare:
detta
MICROACINARE.
Il
lume
degli
acini
occupato
da
tessuto
epiteliale
formato
da
cellule
con
ampio
citoplasma
chiaro
contenente
glicogeno.
-
Adenosi
sclerosante:
ci
sono
piccoli
acini
mal
configurati
ed
irregolarmente
distribuiti
che
si
associano
ad
uno
stroma
ricco
di
cellule.
CARCINOMA
PROSTATICO
il
cancro
pi
frequente
del
sesso
maschile
(69
x
100000
abitanti
in
USA,
seguito
da
quello
del
polmone
Classificazione:
che
lo
supera
per
come
mortalit).
Lincidenza
ancora
1)
K
clinico:
palpabile
attraverso
maggiore
se
si
considerano
i
focolai
microscopici
esplorazione
rettale
carcinomatosi
di
riscontro
occasionale
(carcinoma
latente
o
incidentale),
che
non
danno
problemi
durante
la
2)
K
incidentale
o
latente:
vita:
fino
al
70%(!)
oltre
la
settima
decade
di
vita.
Vi
asintomatico,
non
palpabile,
di
sono
importanti
differenze
geografiche:
questo
tumore
dimensioni
microscopiche,
estremamente
raro
tra
gli
asiatici
ma
essi
acquisiscono
il
rilevabile
solo
con
indagini
rischio
della
popolazione
residente
quando
migrano.
Per
istologiche
cui
oltre
fattori
genetico-razziali
sono
importanti
anche
quelli
ambientali.
Let
media
alla
diagnosi
73
anni:
3)
K
occulto:
si
manifesta
con
le
quindi
lincidenza
aumentata
negli
ultimi
anni
anche
metastasi
per
linnalzamento
dellet
media.
I
fattori
di
rischio
sono
poco
conosciuti:
linsorgenza
in
et
avanzata
e
i
dati
sulle
popolazioni
migratorie
confermano
limportanza
dei
fattori
ambientali.
Tra
questi
si
pensato
a
una
dieta
ricca
di
grassi
che
potrebbe
innalzare
i
livelli
di
testosterone,
mentre
forse
risulta
protettivo
il
complesso
vitaminico
A.
Gli
androgeni
hanno
un
ruolo
quantomeno
permissivo
(trofismo
delle
cellule
epiteliali
ghiandolari),
in
quanto
il
carcinoma
prostatico
non
si
verifica
mai
dopo
orchiectomia.
Per
quanto
riguarda
la
base
genetica
e
molecolare,
in
1/3
dei
casi
familiari
stato
mappato
un
gene
di
suscettibilit
sul
cromosoma
1q24-25,
pi
unaltra
serie
di
geni
oncosoppressori
localizzati
sui
cromosomi
8p,
10q,
12p,
16q22
(gene
per
la
caderina-E).
Morfologiamente
in
pi
della
met
dei
casi
il
carcinoma
insorge
nella
zona
periferica
posteriore,
ed
quindi
palpabile
allesplorazione
rettale.
Macroscopicamente
il
tumore
si
confonde
con
il
tessuto
normale,
mentre
al
tatto
molto
pi
duro,
stridente
al
taglio.
Lorigine
pu
anche
essere
multicentrica
al
momento
della
diagnosi
e
ci
pu
essere
infiltrazione
degli
organi
limitrofi
(vescica,
vescicole
seminali,
retto).
Istologicamente
la
maggior
parte
sono
adenocarcinomi
derivati
dagli
acini
ghiandolari
o
dai
dotti
e
conservano
unarchitettura
ben
riconoscibile,
tuttavia
lo
strato
cellulare
basale,
pi
esterno
assente
(mentre
c
nella
prostata
normale
e
in
quella
iperplastica)
e
gli
acini
hanno
disposizione
disordinata.
I
nuclei
delle
cellule
hanno
atipie
aspecifiche
come
ipercromasia,
prominenza
dei
nucleoli,
moderato
pleomorfismo.
La
diagnosi
differenziale
con
iperplasia
nel
caso
di
un
carcinoma
ben
differenziato
pu
essere
ardua
anche
perch
le
mitosi
sono
rare.
Un
elemento
che
contraddistingue
il
carcinoma
il
tipo
di
crescita
schiena-schiena
delle
ghiandole
(cio
tutte
addossate,
con
scarso
stroma),
oltre
a
segni
di
malignit
come
il
superamento
della
capsula,
infiltrazione
di
vasi,
linfatici
e
spazi
perineurali.
Nelle
forme
meno
differenziate
le
cellule
sono
riunite
in
cordoni
o
nidi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
222
Nella
maggior
parte
dei
pezzi
operatori,
a
margina
del
tumore
sono
evidenziabili
foci
multipli
di
alterazione
considerata
precursore
del
carcinoma:
ciascuno
di
essi
denominato
PIN
(Prostatic
Intraepitelial
Neoplasia)
o
displasia
duttulo-acinare.
Tali
alterazioni
consistono
in
atipie
citologiche
non
accompagnate
per
da
infiltrazione
della
capsula
o
scomparsa
dello
strato
basale.
Circa
1/3
delle
PIN
progrediscono
a
carcinoma
e
sono
caratterizzate
dalle
stesse
anomalie
molecolari
delle
cellule
cancerose.
Grading
(Gleason
scale)
Il
sistema
Gleason
si
basa
sulla
disposizione
ghiandolare
e
sul
grado
di
differenziazione
osservabile
a
basso
ingrandimento:
Gleason
1:
Tumore
composto
da
noduli
di
ghiandole
ben
delimitati,
strettamente
ravvicinate,
uniformi,
singole
e
separate
luna
dallaltra.
Gleason
2:
Tumore
ancora
abbastanza
circoscritto,
ma
con
eventuale
minima
estensione
delle
ghiandole
neoplastiche
alla
periferia
del
nodulo
tumorale,
nel
tessuto
prostatico
non-neoplastico.
Gleason
3:
Tumore
che
infiltra
il
tessuto
prostatico
non-tumorale;
le
ghiandole
presentano
notevole
variabilit
di
forma
e
dimensione.
Gleason
4:
Ghiandole
tumorali
con
contorni
mal
definiti
e
fuse
fra
loro;
possono
essere
presenti
ghiandole
cribriformi
con
bordi
irregolari.
Gleason
5:
Tumore
che
non
presenta
differenziazione
ghiandolare,
ma
composto
da
cordoni
solidi
o
da
singole
cellule.
Dato
che
possono
presentarsi
aree
riferibili
a
un
grado
diverso,
si
assegna
il
grado
primario
al
morfotipo
dominante
e
uno
secondario
a
quello
subdominante.
I
singoli
gradi
vengono
poi
sommati
per
avere
il
Gleason
combinato
(nel
caso
di
tumori
monomorfi
il
grado
viene
semplicemente
raddoppiato).
Con
questo
sistema
si
ha
unottima
correlazione
tra
grading
e
prognosi.
Il
patologo
descrive
sul
preparato
istologico
i
due
pattern
pi
frequenti
che
vede
e
quindi
la
somma
relativa
ai
due
pattern,
si
andr
perci
da
un
minimo
di
2
ad
un
massimo
di
10:
2
4
ben
differenziato
5
7
mediamente
differenziato
8
10
scarsamente
differenziato
Staging:
Clinicamente
la
progressione
della
malattia
pi
rapida
mano
mano
che
aumenta
lo
stadio,
in
particolare
A2>A1.
La
maggior
parte
dei
pazienti
si
presentano
con
malattia
localizzata
in
stadio
A
o
B,
anche
se
alcuni
hanno
gi
micrometastasi
non
rilevabili.
La
diagnosi
avviene
accidentalmente,
visto
che
a
questo
stadio
il
tumore
asintomatico
(infatti,
insorgendo
nella
zona
periferica
non
d
disturbi
urinari
precocemente
come
liperplasia).
Pazienti
in
stadio
C
o
D,
oltre
che
per
i
disturbi
urinari
compresa
lematuria
possono
presentarsi
per
dolori
neurogeni
dovuti
allinfiltrazione
dei
nervi
capsulari
ma
pi
spesso
dolori
ossei
della
colonna.
La
presenza
di
metastasi
ossee
osteoblastiche
virtualmente
diagnostica
di
carcinoma,
anche
se
esse
possono
essere
osteolitiche.
Per
la
diagnosi
ci
si
avvale
di
test
di
screening,
costituiti
da
Esplorazione
rettale
Ecografia
transrettale
Biopsia
di
conferma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
223
Per
una
corretta
stadiazione
occorre
scoprire
eventuali
metastasi
LN,
con
TC,
RMN
o
meglio
ancora
linfadenectomia
pelvica.
La
scintigrafia
ossea
serve
per
valutare
le
metastasi
ossee.
Marcatori
biologici
utili
sono
la
fosfatasi
acida
prostatica
e
soprattutto
il
PSA
(Prostatic
Specific
Ag),
che
un
enzima
proteolitico
secreto
con
lo
sperma
con
la
funzione
di
sciogliere
il
coagulo.
Il
PSA
un
marcatore
organo
specifico,
non
tumore
specifico,
quindi
elevato
anche
in
condizioni
benigne
come
liperplasia
e
la
prostatite
e
con
il
cut-off
posizionato
a
4
ng/ml
c
una
notevole
sovrapposizione.
Per
questo
sono
stati
ideati
indici
pi
precisi
come
la
densit
del
PSA
(valore
sierico
corretto
per
la
massa
dellorgano)
e
il
tasso
di
variazione
nel
tempo
(velocit
del
PSA),
rapporto
forma
libera/legata
(pi
basso
nel
carcinoma),
valori
di
riferimento
standardizzati
per
et.
Il
PSA
utilizzato
anche
nel
monitoraggio
della
terapia
e
nel
rilevamento
di
metastasi
dopo
prostatectomia
radicale.
Chirurgia
e
rxterapia
sono
i
trattamenti
per
i
carcinomi
in
stadio
A
e
B,
cui
conferiscono
unaspettativa
di
vita
media
di
15
anni.
Nelle
forme
avanzate
ci
si
avvale
della
terapia
ormonale
(antiandrogeni,
estrogeni,
analoghi
dellLH
e
orchiectomia).
by Darkphemt - www.accentosullad.com - Vietata la vendita!
224
SISTEMA
NERVOSO
-
Diploe
cranica:
uno
strato
di
tessuto
osseo
spugnoso
ben
vascolarizzato,
posto
tra
i
tavolati
esterno
e
interno
delle
ossa
piatte
del
cranio.
Esso
garantisce
particolare
resistenza
ai
traumi.
-
Lamina
Vitrea:
tavolato
interno
delle
ossa
piatte
craniche.
-
Meningi:
-
La
microglia
parte
del
sistema
monocito-macrofagico;
gli
astrociti
e
gli
oligodendrociti
derivano
invece
dagli
stessi
progenitori
dei
neuroni.
-
E'
il
tessuto
pi
suscettibile
all'ipossia.
Persino
un'ipossia
relativa,
parcellare,
pu
causare
la
mortedi
singoli
neuroni,
e
dare
il
"quadro
del
neurone
rosso";
questo
perch
sono
le
cellule
che
hanno
il
maggior
consumo
di
ossigeno.
L'anossia
pu
essere
anossica,
anemica,
istotossica
(se
i
neuroni
non
sono
capaci
di
utilizzare
l'ossigeno,
come
nel
blocco
della
catena
respiratoria
causato
dal
cianuro),
ischemica.
-
Leptomeningi:
aracnoide
e
pia
madre.
MALFORMAZIONI
CONGENITE
Tra
gli
agenti
considerati
teratogeni
sono
considerati:
Lesioni
del
genoma
Infezioni
materne
durante
la
gestazione
Anossia
Farmaci
antineoplastici
Radiazioni
ionizzanti
Una
delle
possibili
classificazioni
delle
malformazioni
congenite
sulla
base
della
PATOGENESI
FORMALE.
In
base
ad
essa
si
distinguono:
Malformazioni
da
agenesia
e
da
mancata
chiusura
del
tubo
neurale
cranio
schisi
e
rachischisi,
anencefalia
e
emicrana,
amilia
(mancanza
totale
del
midollo
spinale,
pu
esistere
SOLO
se
c
anche
anencefalia)
e
mieloschisi,
meningocele
cerebrale,
encefalocele,
encefalocistocele,
encefalocistomeningocele,
exencefalia
(arresto
dello
sviluppo
della
volta
cranica),
spina
bifida,
meningocele
spinale.
SIRINGOMIELIA
affezione
del
M.S.
caratterizzata
dalla
comparsa
di
cavit
tubulari
che
si
estendono
lungo
numerosi
segmenti
midollari.
Viene
pi
frequentemente
interessato
il
tratto
cervico-toracico.
A
livello
del
segmento
colpito
il
midollo
RIGONFIO
e
la
parete
formata
da
cellule
gliali
e
nervose
degenerate
(inizialmente)
e
da
glia
fibrosa
(nelle
fasi
avanzate).
Quando
il
processo
localizzato
alle
CORNA
POSTERIORI
del
M.S.
si
ha
la
dissociazione
di
tipo
siringomielico,
con
abolizione
della
sensibilit
termo
dolorifica
e
mantenimento
di
quelle
tattile
e
profonde.
Si
pensa
che
la
siringo
mielina
tragga
origine
da
una
malformazione
del
ROMBENCEFALO
che
favorirebbe
il
passaggio
del
liquor
dal
IV
ventricolo
direttemanete
nel
canale
midollare,
con
conseguente
IDROMIELIA
e
dilatazione
del
canale
stesso
e
trasudazione
del
liquido
nel
tessuto
nervoso
circostante.
Malformazione
di
Arnold
Chiari
condizione
conseguente
alla
malformazione
della
teca
cranica,
caratterizzata
dallo
spostamento
verso
il
basso
(a
livello
del
tratto
cervicale)
di
midollo
allungato,
porzione
di
stale
del
ponte,
parte
inferiore
del
cervelletto.
Alla
sezione
queste
formazioni
appaiono
assottigliate
e
allungate.
Si
pensa
che
questa
sindrome
sia
dovuta
alla
mancata
formazione
della
flessura
o
curva
pontina.
Arresti
di
sviluppo
e
displasie
eminentemente
cerebrali
ciclopia,
arinencefalia,
microcefalia
(cervello
max
900
g),
megalencefalia
(cervello
>
1600
g
per
uomo
e
1450
g
per
donna
secondo
Marchand),
porencefalia
(difetto
della
corteccia
dellependima),
by Darkphemt - www.accentosullad.com - Vietata la vendita!
225
idranencefalia,
agenesia
del
corpo
calloso
totale
o
parziale,
pachigiria
(riduzione
del
numero
dei
solchi
secondari
con
circonvoluzioni
ampie
e
ipertrofia
della
sostanza
grigia),
micropoligiria
(circonvoluzioni
raggrinzite
per
la
presenza
di
solcatre
poco
profonde).
SCLEROSI
TUBEROSA
(o
malattia
di
Bourneville)
malattia
autosomico
dominante.
I
geni
sono
localizzati
nei
cromosomi
9
e16.
caratterizzata
da
3
CARATTERI
CLINICI
(secondo
il
termine
EPILOIA
proposto
da
Sherlock:
epilessia
+
deficit
mentale
+
nodulo
di
fibrosi
nel
derma.
Arresti
di
sviluppo
del
mesencefalo
Arresti
di
sviluppo
e
displasie
del
cervelletto
Sinrome
di
Down
AFFEZIONI
METABOLICHE
TASEURISMATICHE
E
NON
Si
tratta
di
un
gruppo
di
affezioni
ad
impronta
dismetabolica
che
si
caratterizzao
per
la
comparsa
di
sostanze
di
diversa
natura
e
loro
accumulo
nei
neuroni.
Tra
le
malattie
di
questo
gruppo
ci
sono:
leucodistrofie
e
lipidosi
neuronali,
fenilchetonuria
(accumulo
di
fenilalanina),
turbe
metaboliche
dei
glicidi
(galattosemia),
turbe
metaboliche
degli
aminoacidi.
ENCEFALOPATIA
IPERTENSIVA
Si
ha
ogni
qualvolta
ce
una
crisi
ipertensiva
con
sistolica
e
diastolica
aumentate
(sistolica
>
240
mmHg
e
diastolica
>
120
mmHg).
Lesioni:
edema
cerebrale
(dolore,
stupore,
coma).
Emorragia
capillare
tipo
petecchiale
(intraparenchimale).
La
lesione
e
acuta
e
non
ce
sintomatologia
focale,
e
rapidamente
reversibile
non
appena
si
elimina
la
causa
dellevento.
E
importante
ricordare
che
lipertensione
puo
favorire
linfarto
cerebrale
in
2
modi:
-
Quando
ce
una
crisi
ipertensiva
ci
puo
essere
un
vasospasmo
(il
cervello
tende
a
mantenere
la
pressione
costante)
-
Favorendo
laterosclerosi
e
provoca
alterazione
arteriolari
(restringimento
del
lume
e
microinfarti
in
sedi
caratteristiche:
infarti
lacunari
nei
nuclei
della
base)
Terapia:
somministrare
subito
sostanze
riducenti
ledema
cerebrale
onde
favorire
una
diminuzione
della
pressione
intracranica
ed
una
rivascolarizzazione.
IDROCEFALO
Si
intende
lincremento
abnorme
di
liquor
nei
ventricoli
cerebrali
(idrocefalo
INTERNO)
oppure
negli
spazi
subarcnoidei
(idrocefalo
ESTERNO)
oppure
in
entrambe
le
sedi.
Il
liquor
un
liquido
trasparente
secreto
dai
plessi
corioidei
dei
ventricoli
laterali.
Da
qui
attraverso
i
forami
di
Monro
passa
nel
III
ventricolo
dove
si
arrichisce
si
unulteriore
quota
prodotta
dalla
teca
corioidea.
Da
qui
passa
nellacquedotto
del
Silvio
per
raggiungere
il
IV
ventricolo
dove
si
aggiunge
unaltra
parte
prodotta
dalla
teca
corioidea
locale.
Da
qui
la
maggior
parte
passa
attraverso
i
forami
di
Luschka
e
Magendie
e
si
raccoglie
nella
CISTERNA
MAGNA
OCCIPITALE.
A
questo
livello
la
circolazione
liquorale
procede
verso
due
vie:
una
quota
diretta
alle
leptomeningi
spinale,
mentre
la
parte
pi
cospicua
si
dirige
verso
le
leptomeningi
mesencefaliche.
Dalla
base
del
cervello
il
liquor
scorre
verso
la
volta
e
viene
riassorbito
entro
il
seno
longitudinale
superiore
superiore
attraverso
il
villi
aracnoidei
e
le
granulazioni
del
Pacchioni.
Normalmente
la
pressione
del
liquor
nelladulto
di
a
16-20
mm
Hg.
Esistono
numerose
cause
di
idrocefalo:
Riduzione
volumetrica
dellencefalo
con
conseguente
aumento
relativo
della
capienza
del
sistema
ventricolare
e
degli
spazi
subaracnoidei
(cio,
se
si
riduce
solo
lencefalo
ma
non
la
capienza
delle
strutture
contenenti
liquor,
di
conseguenza
queste
strutture,
che
prima
erano
normali
per
un
encefalo
normali,
rislteranno
pi
grandi
rispetto
allencefalo
ridotto).
Riduzione
dellencefalo
si
pu
avere
per
agenesie
oppure
in
seguito
a
processi
distruttivi
ed
involutivi
(atrofia
senile,
malattie
cerebrovascolari,ecc.).
In
questo
caso
la
pressione
liquirale
NON
AUMENTA
e
si
parla
di
IDROCEFALO
EX
VACUO
o
NORMOTENSIVO.
Iperproduzione
a
livello
dei
plessi
coriodiei,
detto
idrocefalo
da
IPERSECREZIONE.
Esso
pu
essere
dovuto
a
rari
casi
di
papilloma
funzionante
dei
plessi
corioidei,
oppure
a
fenomeni
flogistici
come
i
meningismi.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
226
Ostacolo al deflusso verso le sedi di riassorbimento, viene detto idrocefalo da OSTACOLO
ALLA CIRCOLAZIONE DEL LIQUOR e pu essere:
1. Congenito causa principale sono le malformazioni dellacquedotto del Silvio
(es. stenosi e ramificazioni), mentre pi raramente si pu avere stenosi o atresia
dei forami di Luschka e Magendie. Questo tipo di idrocefalo detto anche
TERATOLOGICO e ha dei segni morfologici caratteristici: il neurocranio
notevolmente aumentato di volume e sovrasta la faccia come un turbante; di
conseguenza la faccia, anche se di dimensioni normali, appare rimpicciolita. Le
ossa della volta sono assottigliate e separate da una membrana connettivale
fibrosa. Lencefalo acnche se aumentato di volume esternamente risulta
ATROFICO per pressione esercitata dal liquor raccolto nei ventricoli. Sono
presenti DILATAZIONI interna che variano in base al grado di resistenza delle
pareti, con formazione di cavit che possono contenere anche 1 litro di liquor.
2. Acquisito provocato soprattutto da tumori cerebrali e da tutte le lesioni che
occupano spazio (ascessi, tubercolosi, cisti da echinococco, ecc) oppure in
seguito a esiti aderenziali di flogosi che obliterano gli spazi subaracnoidei. Se il
tumore oblitera il forame di Monro si avr idrocefali MONOVENTRICOLARE, se
oblitera il III ventricolo sar BIVENTRICOLARE, se oblitera lacquedoto del Silvio
sar TRIVENTRICOLARE. Se una aderenza oblitera i forami di Luschka e
Magendia si sar TETRAVENTRICOLARE.
In alcuni casi si pu avere un idrocefalo non ostruttivo detto COMUNICANTE
causato da una riduzione del riassorbimento del liquido cefalo-rachidiano a
livello delle villosit aracnoidee in seguito ad esiti cicatriziali di meningite o
emorragia sub-aracnoidea.
Se lidrocefalo acquisito avviene DOPO la chiusura delle teche craniche non ci
sono grosse variazioni di dimensione della teca ossea, mentre evidente un
assottigliamento irregolare della teca. Si sviluppa ipertensione endocranica con
alterazioni della papilla ottica.
TRAUMI
DEL
NEVRASSE
Tutti
i
traumi,
sia
encefalici
che
midollari,
possono
essere
APERTI
e
CHIUSI.
Traumi
dellencefalo
si
possono
avere
due
tipi
di
traumi
principali:
1. Traumi
NON
complicati
da
frattura:
in
questo
caso
possibile
che
ci
siano
lesioni
molto
gravi
o
fatali.
Questo
perch
mentre
una
frattura
comporta
una
soluzione
di
continuo
ossea
che
assorbe
energia
generata
dal
trauma,
proteggendo
il
nevrasse,
se
lincolucro
integro
lenergia
non
pu
uscire
e
si
ripercuote
tutta
sule
strutture
nervose!
Lencefalo
pu
avere
dei
movimenti
passivi
nella
scatola
cranica,
che
in
alcuni
casi
possono
essere
anche
violenti
(brusca
variazione
della
velocit
della
testa
con
arresto
improvviso
del
movimento);
in
questi
casi
si
ha
una
forte
COMPRESSIONE
del
cervello
sulle
pareti
craniche
con
possibili
lacerazioni
di
strutture
vascolari
e
periva
scolari.
2. Traumi
ACCOMPAGNATI
a
frattura
in
questo
caso
i
danni
possono
essere
pi
lievi,
sia
per
il
discorso
dellenergia
assorbita,
sia
perch
spesso
sono
dovuti
a
piccole
schegge
osee
che
si
infiltrano
nella
sostanza
nervosa.
-
Commozione
cerebrale
uno
stato
morboso
transitorio
che
fa
seguito
ad
un
trauma
cranico
e
si
caratterizza
per
lesordio
improvviso
e
per
espressioni
sintomatologiche
di
ordine
paralitico
(perdita
coscienza,
ipo-areflessia,
perdita
sensibilit
e
motilit,
ipotonia
muscolare,
pallore,
iposfigmia).
La
lesione
leffetto
di
unalterazione
meccanica
che
pu
mettere
primitivamente
a
repentaglio
lintegrit
delle
strutture
nervose
encefaliche.
stata
dimostrata
perdita
della
sostanza
TIGROIDE
(la
sostanza
tigroide
o
corpo
di
Nissl
una
sostanza
formata
da
piccole
masserelle
di
reticolo
endoplasmatico
granulare
all'interno
del
citoplasma
del
neurone,
simili
a
sfere).
Non
ci
sono
lesioni
MACROSCOPICHE.
-
Contusione
cerebrale
esistono
due
tipi
a
seconda
della
superficie
dimpatto:
Superficie
ampia:
si
ha
la
contusione
GENERALIZZATA.
Macroscopiacemnte
lencefalo
rigofio,
edematoso
e
disseminato
di
emorragie
puntiformi
che
interessano
sia
lo
sostanza
bianca
che
quella
grigia.
Microscopicamente
le
emorragie
puntiformi
risulatano
una
disposizione
periva
sale,
formando
degli
stravasi
ad
anulari
attorni
alle
arteriole
(EMORRAGIE
AD
ANELLO).
A
volte
si
possono
rinvenire
piccoli
e
superficiali
STRAVASI
EMORRAGICI
nel
tratto
pi
prominente
delle
circonvoluzioni
cerebrali
interessate
dal
trauma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
227
Superficie
limitata:
si
stabilisce
una
lesione
nella
sede
del
trauma
che
viene
definita
COLPO.
La
sostanza
nervosa
colpita
(solitamente
la
corteccia)
rigonfia,
emorragica,
molle
e
friabile
per
la
presenza
di
aree
di
necrosi.
Il
focolaio
ha
estensione
prevalentemente
SUPERFICIALE
e
si
riduce
andando
in
profondit,
per
cui
a
taglio
si
mostra
con
una
conformazione
IRREGOLARMENTE
TRIANGOLARE.
Di
particolare
interesse
sono
le
LESIONI
DA
CONTRACCOLPO,
cio
le
alterazioni
che
si
verificano
nel
tratto
di
superficie
encefalica
situato
sul
versante
DIAMETRALMENTE
OPPOSTO
al
punto
di
azione
diretta
del
trauma.
La
spiegazione
di
questa
lesione
che
nelle
azioni
contsive
in
cui
il
cranio
sottoposto
ad
una
VIOLENTA
ACCELERAZIONE
che
CESSA
IMPROVVISAMENTE,
il
cervello
mentre
da
un
lato
si
comprime
sulla
superficie
dove
avveuto
limpatto
dallaltro
si
allontana
bruscamente
dalla
superficie
opposta
venendo
STRAPPATO
dai
proprio
involucri
a
cui
fissato
tramite
i
vasi.
Le
lesioni
da
copo
e
da
contraccolpo
sono
seguite
da
infiltrazione
linfocitaria
e
di
microglia
che
hanno
lo
scopo
di
allontanare
materiale
necrotico;
successivamente
avvengono
fenomeni
cicatriziali
con
partecipazione
di
glia
astrocitaria
fibrosa.
Macroscopicamente
lo
stadio
finale
si
manifesta
come
una
zona
pi
o
meno
depressa
e
irregolare.
-
Lacerazione
e
spappolamento
avvengono
in
occasione
di
traumi
aperti
con
ampie
ferite
penetranti
(es.
schegge
ossee).
Possono
causare
spandimenti
emorragici
per
lacerazione
di
vasi
e
formazione
di
grossi
ematomi
intracerebrali.
-
Ematoma
extra-durale
la
conseguenza
di
una
azione
traumatica
sulla
regione
TEMPORALE,
perch
la
squama
del
temporale
particolarmente
sottile.
Pu
avvenire
ad
esempio
durante
un
incontro
di
pugilato
oppure
per
il
lancio
di
un
sasso
o
altro
oggetto
contundente.
La
frattura
ossea
causa
rottura
avviene
a
livello
della
zona
scollabile
di
Marchant-Ferr:
zona
temporo-parietale,
in
cui
la
dura
madre
non
tenacemente
adesa
all'osso,
perch
questo
si
forma
con
un
meccanismo
cartilagineo.
Qui
passa
l'arteria
meningea
media.
Per
un
trauma
diretto
in
questa
regione
una
frattura
produce
margini
taglienti
che
recidono
larteria
meningea
media
o
le
vene
omonime
e
il
sangue
stravasato
si
raccoglie
tra
meninge
e
vitrea
formando
un
EMATOMA.
Lematoma
comprime
il
cervello
adiacente
provocando
prima
una
sintomatologia
a
focolaio
e
poi
una
sintomatologia
da
ipertensione
endocranica.
Questa
sintomatologia
preceduta
da
un
periodo
LUCIDO
CARATTERISTICO,
nel
quale
il
sangue
si
raccoglie
progressivamente.
-
Ematoma
SUBDURALE
una
raccolta
ematica
che
si
estrinseca
AL
DI
SOTTO
della
dura
madre,
cio
tra
la
faccia
interna
della
dura
madre
e
la
faccia
esterna
dellaracnoide.
Si
distinguono:
ACUTO:
accompagna
la
grande
maggioranza
di
traumi
cranici;
porta
a
morte
in
2
o
3
giorni.
Si
riscontra
uno
strato
di
sangue
coagulato
che
copre
un
tratto
pi
o
meno
esteso
di
corteccia;
la
raccolta
ematica
pu
essere
di
diverso
spessore:
da
un
coagulo
di
pochi
mm
a
un
versamento
imponente
con
ipertensione
endocranica
successiva.
SUBACUTO:
avviene
a
distanza
di
qualche
giorno
da
un
trauma
cranico
di
moderata
o
lieve
entit.
Il
sangue
coagulato
di
notevole
spessore
ed
organizzato
e
aderente
sul
versante
esterno
durale.
CRONICO:
si
manifesta
dopo
molto
tempo
da
un
trauma
(da
poche
settimane
a
diversi
anni!)
di
lieve
entit
ed
indiretto:
caduta
da
una
altezza
elevata
sui
talloni
natiche,
forte
scossone
provocato
da
un
incidente
senza
interessamento
primitivo
del
cranio.
Un
fattore
predisponente
stato
identificato
nellalcolismo
cronico,
ma
solo
una
ipotesi.
Accade
in
persone
adulte
o
anziane,
perch
l'et
avanczata
porta
una
riduzione
della
massa
cerebrale
e
degli
emisferi
cerebrali;
quello
che
si
rompe
non
un'arteria,
ma
una
o
pi
piccole
vene,
perci
l'intervallo
lucido
lungo.
Le
vene
interessate
sono
quelle
che
collegano
la
circolazione
piale
con
i
seni
venosi:
"vene
a
ponte";
quando
il
cervello
si
riduce
queste
vene
si
stirano
e
si
rompono
pi
facilmente
per
traumi
indiretti
(dai
talloni
la
colonna
trasmette
il
movimento
al
cervello).
L'ematoma
si
forma
tra
la
dura
madre
ed
una
membrana
di
contenzione
neoformata
attraverso
il
meccanismo
della
coagulazione.
Nel
tempo
l'ematoma
si
imbibisce
di
liquor,
stira
la
membranella,
che
nel
frattempo
si
vascolarizzata,
e
la
fa
sanguinare.
Nei
soggetti
anziani
questi
ematomi
causano
atrofia
da
compressione,
perch
possono
stare
l
da
anni
(come
possono
uccidere
in
5
giorni).
Questo
tipo
di
ematoma
si
localizza
soprattutto
a
livello
del
TENTORIO
DEL
CERVELLETTO
ed
occupa
la
REGIONE
PARIETALE.
Le
sue
dimensioni
possono
variare
da
forme
limitate
a
forme
diffuse.
In
casi
gravi
la
compressione
dellencefalo
porta
alla
formazione
di
DEPRESSIONI
CONCAVE
sulla
superficie
encefalica.
Accanto
ai
coaguli
by Darkphemt - www.accentosullad.com - Vietata la vendita!
228
freschi
se
ne
rinvengono
altri
di
colorito
rosso
bruno
e
aspett
gelatinoso
commisti
ad
un
liquame
caffeano.
Il
versamento
avviluppato
da
una
membrana
fibrosa
che
aderisce
tenacemente
alla
dura
madre,
mentre
molto
esile
e
discontinua
sul
versante
aracnoidale.
DISTURBI
DI
CIRCOLO
-
Edema
La
pi
semplice
lesione
ledema;
pu
essere
diffuso
o
focale.
L'edema
diffuso
si
ha,
ad
esempio,
per
una
crisi
ipertensiva
acuta;
quello
focale
invece
si
pu
avere
per
un
ictus,
processi
flogistici
e
suppurativi,
emorragie,
ecc.
L'edema
cerebrale
l'unico,
oltre
a
quello
alveolare,
che
non
avviene
in
un
tessuto
connettivo.
La
maggior
parte
degli
edemi
sono
focali
e
si
manifesta
come
una
LESIONE
OCCUPANTE
SPAZIO.
Le
circonvoluzioni
cerebrali
sono
APPIATTITE
e
i
solchi
SPIANATI
e
il
profilo
dei
ventricoli
DEFORMATO
con
riduzione
anche
imponente
del
lume.
Ledema
pu
essere
cos
massivo
da
causare
compressione
dellemisfero
controlaterale.
La
sostanza
nervosa
di
consistenza
RIDOTTA.
Alla
sezione
si
nota
che
ledema
si
esprime
soprattutto
a
livello
della
sostnza
BIANCA
che
appare
LUCENTE
e
mostra
caratteri
di
DISINTEGRAZIONE
e
RAMMOLLIMENTO.
I
limiti
della
zona
colpita
sono
poco
chiari
e
NON
corrispondono
ad
un
preciso
distretto
vascolare
(D.D.
con
infarto
cerebrale).
Istologicamente
si
capisce
che
le
lesioni
sono
dovute
a
allIPOSSIA
conseguente
allaccumulo
idrico.
Caratteristicamente
le
fibre
mieliniche
mostrano
una
RIDUZIONE
DELLA
COMPATTEZZA
e
una
configurazione
pi
LASSA;
le
guaine
sono
RIGONFIE,
a
CORONA
DI
ROSARIO
e
DISFATTE
in
diversi
punti.
Non
ci
sono
alterazioni
importanti
della
microglia.
Gli
astrociti
risultano
RIGONFI
con
vacuolizzazione
citoplasmatica.
Nel
SNC
il
solo
tessuto
connettivo
rappresentato
dall'avventizia
dei
piccoli
vasi
intraparenchimali,
perci
non
si
possono
formare
cicatrici.;
c'
la
possibilit
di
un
succedaneo
che
si
chiama
"gliosi
rigenerativa",
formata
da
cellule
della
glia
e
da
prolungamenti
degli
astrociti
(al
posto
delle
fibre
proteiche).
Il
SNC
contenuto
in
una
scatola
inestensibile.
Si
identificano
lesioni
occupanti
spazio
che
incrementano
la
pressione
intracranica.
Non
importa
se
siano
maligne,
benigne,
solide,
liquide,
neoplastiche,
ischemiche
o
cistiche,
sono
comunque
potenzialmente
letali
perch
aumentano
il
volume
del
contenuto
intracranico.
Qualunque
lesionie
occupante
spazio
pu
indurre
DISLOCAZIONI
SECONDARIE
DEL
NEVRASSE.
La
dislocazione
di
una
massa
vicina
alla
lesione
prende
il
nome
di
CONO
DI
PRESSIONE
e
rappresenta
la
causa
di
ERNIE
CEREBRALI.
Le
porte
erniarie
sono
3:
Spazio
sottofalcico
(giro
del
cingolo)
Forame
di
Pachioni
(uncus
dellippocampo)
Forame
occipitale
(amigdale
cerebellari)
Lernia
cerebellare
pu
verificarsi
anche
per
una
lesione
cerebrale;
levento
critico
terminale
di
tutte
le
lesioni
occupanti
spazio,
perch
comprime
in
centi
bulbari
cardiaci
e
respiratori;
la
conseguenza
la
morte
cerebrale
con
arresto
cardiocircolatorio
immediato
(senza
edema
polmonare).
-
Infarto
(o
rammollimento
cerebrale)
il
tipo
pi
comune
di
infarto
cerebrale
quello
ISCHEMICO,
come
conseguenza
dellarresto
totale
dellafflusso
sanguigno
in
un
determinato
territorio
vascolare
arterioso.
LOCCLUSIONE
del
vaso,
che
alla
base
delle
lesioni,
pu
essere
conseguenza
di
ATEROSCLEROSI,
EMBOLIE
per
distacco
da
un
trombo
sviluppatosi
nelle
cavit
sinistre
del
cuore,
ARTERITI.
Meno
frequentemente
pu
essere
dovuta
a
panartrite
nodosa,
arterite
temporale,
endoarterite
obliterante
di
Winiwarter-Burger.
Lobliterazione
del
vaso
da
sola
NON
BASTA
perch
linfarto
si
instauri
poich
le
arterie
cerebrali
sono
dotate
di
ampie
reti
anastomotiche
collaterali.
Perci
il
secondo
evento
fondamentale
perch
si
produca
un
infarto
rappresentato
dalla
necessit
che
lobliterazione
si
verifichi
BRUSCAMENTE,
per
impedire
la
formazione
di
circoli
collaterali.
Inoltre
un
fattore
favorevole
la
presenza
di
una
anastomosi
tra
arterie
carotide
interna
e
vertebrale
tramite
le
arterie
comunicanti
posteriori.
Detto
questo
logico
capire
che
qualsiasi
malformazione
a
livello
del
poligono
di
Willis
pu
essere
un
fattore
favorente
la
formazione
di
infarto.
Un
ultimo
fattore
che
entra
in
gioco
lATTIVITA
CARDIACA:
finch
il
cuore
mantiene
una
pressione
elevata
a
livello
delle
arterie
cerebrali,
anche
se
sono
presenti
lesioni
aterosclerotiche
non
ci
sono
difetti
della
circolazione;
se
la
contrazione
miocardica
si
riduce
compaiono
improvvisamente
fenomeni
ischemici.
Laterosclerosi
cerebrale
colpisce
per
lo
pi
la
arteria
cerebrale
MEDIA.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
229
Macroscopicamente
le
lesioni
dellinfarto
variano
in
base
al
tempo
trascorso
dallesordio
alla
sua
osservazione.
Se
sono
passate
5-6
ore
difficile
riconoscere
le
lesioni
Successivamente
la
sostanza
nervosa
si
SCOLORA
e
i
limiti
tra
sostanza
bianca
e
grigia
si
fanno
pi
incerti.
Verso
il
2
-
3
giorno
le
lesione
totalmente
visibile
e
mostra
uno
stato
di
RIGONFIAMENTO,
EDEMA
e
DISINTEGRAZIONE
del
tessuto
(allautopsia
tagliando
questa
parte
di
tessuto
rimangono
numerosi
detriti
sulla
lama).
Successivamente
si
ha
una
consistenza
FRIABILE
che
procede
progressivamente
verso
la
LIQUEFAZIONE
della
sostanza
nervosa
dove
si
scavano
delle
pseudo
cisti
(per
questo
viene
detto
RAMMOLLIMENTO).
A
livello
della
sostanza
bianca
permane
un
colore
PALLIDO
e
si
parla
di
RAMMOLLIMENTO
BIANCO,
mentre
a
livello
della
sostanza
grigia
la
lesione
assume
carattere
pi
emorragico
e
si
parla
di
RAMMOLLIMENTO
ROSSO
(nella
sostanza
grigia
c
maggior
sviluppo
della
rete
capillare).
Microscopicamente
la
prima
lesione
osservabile
a
carico
dei
pirenofori,
che
mostrano
una
lesione
detta
ISCHEMICA:
raggrinzimento
e
assunzione
di
profilo
angoloso;
scomparsa
della
sostanza
tigroide;
citoplasma
diventa
eosinofilo;
nucleo
picnotico;
il
corpo
cellulare
mostra
in
periferia
piccoli
granuli
basofili
triangolari
o
ovoidali
(distorsioni
dovute
ai
limitrofi
astrociti
rigonfi).
La
lesione
ischemica
evolve
in
maniera
inarrestabile
verso
la
DEGENERAZIONE
CELLULARE.
Anche
loligodendroglia
cade
in
NECROSI,
mentre
astrociti
sono
poco
colpiti
e
microglia
indenne.
Nella
sostanza
bianca
le
lesioni
sono
per
lo
pi
a
carico
degli
assoni
e
della
loro
guaina
mielinica,
i
cui
lipidi
si
degradano
liberando
lipidi
colorabili
con
Sudan
III.
I
capillari
superstiti
risultano
abnormemente
permeabili
e
fanno
fuoriuscire
plasma
con
emazie
che
conferiscono
alla
lesione
laspetto
emorragico.
Sono
presenti
fagociti
mononucleati
che
provvedono
a
rimuovere
il
materiale
necrotico.
Nei
rammollimenti
bianchi
i
fagociti
inglobano
anche
i
lipidi
diventano
schiumosi:
questa
una
reazione
VITALE
ASSAI
PRECOCE,
utile
per
differenziare
un
rammollimento
infartuale
da
uno
spappolamento
autolitico
post-mortem.
Gli
astrociti
provvedono
a
riparare
il
danno
e
vanno
incontro
a
iperplasia
e
ipertrofia,
producendo
abbondante
sostanza
gliale.
Se
il
danno
NON
molto
esteso
si
ha
ricostruzione
pressoch
totale
e
il
focolaio
si
presenta
retratto,
raggrinzito,
grigio
e
ocraceo.
Se
il
danno
troppo
esteso
gli
astrociti
non
riescono
a
sostituire
tutti
gli
elementi
perduti
e
viene
a
formarsi
una
sede
in
cui
si
raccolglie
liquido
limpido
detta
PSEUDOCISTI
DA
RAMMOLLIMENTO.
-
Infarti
incompleti
si
tratta
di
una
sofferenza
dei
tessuti
pi
suscettibili
allischemia
(neuroni
e
fibre)
dovuta
ad
un
transitorio
arresto
della
circolazione
dovuto
a
spasmo
arterioso
o
a
incompleta
occlusione
vasale.
In
questo
caso
non
avviene
rammollimento,
ma
si
forma
una
cicatrice
sottoforma
di
GLIOSI
FIBROSA.
-
Emorragie
del
nevrasse
mostrano
caratteristiche
diverse
in
base
allagente
eziologico
che
le
ha
causate.
Si
va
da
stravasi
puntiformi
e
per
lo
pi
multipli
a
vasti
ematomi
estesamente
distruttivi.
Emoraggie
diverse
da
quelle
traumatiche
si
possono
avere
per
rottura
di
aneurismi,
per
rottura
di
angiomi
o
secondariamente
a
neoplasia.
Una
forma
frequente
e
importante
lEMORRAGIA
CEREBRALE
APOPLETTICA,
e
rappresenta
la
complicanza
acuta
pi
grave
dellencefalopatia
ipertensiva.
Questa
emorragia
predilige
sedi
BEN
PRECISE:
si
dice
in
sede
tipica
quando
riguarda
i
nuclei
della
base
che
sono
il
caudato,
il
lenticolare
e
il
talamo
ottico,
e
la
capsula
interna,
che
quella
parte
del
centro
semiovale
che
incorpora
la
via
motoria
principale
(le
arterie
lenticolo-ottiche
vascolarizzano
il
talamo;
le
arterie
lenticolo-striate
il
lenticolare
e
il
caudato).
La
capsula
interna
su
una
sezione
di
Charcot
separa
il
talamo
dal
nucleo
lenticolare,
in
una
sezione
di
Flexig
appare
come
un
complesso
con
un
braccio
anteriore,
uno
posteriore
e
un
ginocchio
(il
fascio
genicolato
quella
parte
della
via
motoria
che
emana
da
una
circonvoluzione
frontale
e
coordina
i
movimenti
cranio-faciali).
La
capsula
interna
la
sede
tipica
dell'emorragia
cerebrale
apoplettica.
Se
non
ha
sede
tipica
la
causa
diversa
dall'ipertensione.
Allispezione
esterna
un
cervello
colpito
da
questa
emorragia
a
carico
dei
nuclei
della
base
mostra
dal
lato
del
versamento
un
INCREMENTO
DI
VOLUME,
con
circonvoluzioni
APPIATTITE
e
solchi
SPIANATI.
Alla
superficie
di
taglio
il
cervello
configura
un
EMATOMA,
cio
una
zona
pi
o
meno
ampia
in
cui
la
compagine
della
sostanza
nervosa
interrotta
ed
accoglie
sangue
per
di
pi
coagulato.
Rimosso
lematoma
si
osserva
una
CAVITA
a
pareti
anfrattuose
e
le
zone
limitrofe
sono
interessate
da
emorragie
puntiformi.
Istologicamente
c
linfiltazione
da
parte
di
macrofagi
che
rimuovono
pigmenti
ematici
e
necrosi.
Infine
avviene
la
sostituzione
del
tessuto
perso
da
parte
degli
astrociti.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
230
Le emorragie apoplettiche molto grandi possono ROMPERSI e il sangue pu versarsi nei
ventricoli (INONDAMENTO VENTRICOLARE) oppure direttamente negli spazi sub aracnoidei
(EMOCEFALO INTERNO).
La patogenesi di questa emorragia non nota, ma ci sono fattori considerati influenti per la
rottura della parete del vaso:
1. Regime pressorio del vaso
2. Alterazioni della parete arteriosa (aterosclerosi)
3. Modificazioni del tessuto periva sale: alterazioni regressive dei tessuti periva scolari
causerebbero una mancanza di CONTROPRESSIONE sulla parete vasale.
- Demenza multinfarto i pazienti che ne corso di mesi e anni soffrono di infarti multipli e
bilaterali della sostanza grigia e bianca possono sviluppare una sindrome clinica caratterizzata
da alterazioni del movimento e sintomi pseudo bulbari, spesso con sovrapposizione di deficit
neurologici focali. Questa sindorma detta DEMENZA VASCOLARE (o multinfartuale) ed
causata da una patologia vascolare MULTIFOCALE che consiste in:
1. Aterosclerosi cerebrale
2. Trombosi vasale o embolizzazione a partenza dai vasi carotidei o dalle cavit cardiache
3. Sclerosi cerebrale arteriolare da IPERTENSIONE CRONICA.
- ANEURISMI INTRACRANICI ed EMORAGGIA SUBARACNOIDEA gli aneurimi intracranici
possono essere dovuti a numerose cause:
Di natura mal formativa
Provocati da aterosclerosi o arteriti
CONGENITI: sono i pi frequenti. Sono il risultato di una IPOPLASIA congenita della
parete vasale, nella maggior parte dei casi. Il difetto interessa solitamente a tonaca
media. Si manifesta in et tardiva (circa nel V decennio!). Macroscopicamente si tratta di
un aneurisma sacciforme le cui dimensioni variano da una testa di spillo fino a 30 mm e
si presenta a forma di BACCA. Le localizzazioni pi comuni sono lungo la arteria
cerebrale media a livello della sua prima o seconda biforcazione e il punto di confluenza
della comunicante anteriore con una arteria cerebrala anteriore. L'arteria di Charcot
(cerebrale media) o dell'emorragia cerebrale dove si formano i microaneurismi di
Charcot-Bouchard, grandi come un quarto di una capocchia di spillo, la rottura dei quali
causa lo "sfacelo" dell'emisfero cerebrale. Istologicamente la parete dellanuerisma
costituita da un sottile strato di connettivo fibroso sul cui versante interno ci sono
trombi laminari in via di organizzazione. La limitante elastica risulta sfibrillata e
degenerata. La maggior parte di questi aneurismi va incontro a rottura e il paziente pu
morire. Lo spandimento emorragico avviene solitamente negli spazi SUBARACNOIDEI e
distrugge e invade gli emisferi cerebrali. La rottura avviene in seguito a traumi e sforzi di
entit limitata (come un colpo di testa o una caduta), mentre in altri casi dovuta a
esercizi e sforzi fisici violenti.
In caso di spandimento sub aracnoideo il sangue rimane confinato al di sotto dellaracnoide e la
superficie cerebrale si presenta di aspetto CRUOROSO (termine che indica il sangue intero o il
coagulo), ma il lavaggio non permette la rimozione dello stravaso. Il versamento sub aracnoideo
causa una condizione irritativa delle leptomeningi, che si manifesta con rigidit nucale che poi
diventa rachidea. Se il paziente non muore il sague stravasato viene rimosso da macrofagi
pigmenti fero e il liquor si fa xantocromico. Clinicamente i sintomi sono dovuti ad un improvviso
aumento della pressione intracranica.
IPERTENSIONE ENDOCRANICA: complesso costante dei sintomi di interesse neurologico che
compaiono tutte le volte che la pressione aumenta all'interno della scatola cranica. Ci accade per
un tumore, per un edema cerebrale, per la chiusura dei fori che mettono in comunicazione i
ventricoli cerebrali con la zona posta tra il sistema nervoso e la teca ossea (fori attraverso i quali
defluisce il liquido cefalorachidiano), per una difficolt all'uscita del sangue venoso (dovuta a
stasi circolatoria) dal cranio e per un aumento nella secrezione del liquido cefalorachidiano.
I sintomi dell'ipertensione endocranica sono: la cefalea, accentuata dalla stazione eretta e dalla
tosse (dovuta a compressione e stiramento delle arterie e delle fibre sensitive dei nervi cranici);
il vomito (talora senza nausea, a getto, presente la mattina, facilitato dalle oscillazioni del capo);
la papilla da stasi, cio la papilla ottica che all'oftalmoscopio appare sollevata sul fondo
dell'occhio, con margini sfumati e qualche emorragia; le vertigini; i cambiamenti di carattere; le
convulsioni epilettiche; la paralisi del muscolo oculomotore resto esterno. Naturalmente non
tutti i sintomi sono presenti contemporaneamente.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
231
EMORRAGIA SUBARACNOIDEA (dagli appunti di Bianco) = Tutto ci che evolutivamente recente
instabile: il poligono di Willis pu avere malformazioni a livello della tonaca media; i suoi vasi sono
molto sottili, trasparenti con tonaca media imperfetta, soprattutto nelle zone sottoposte a
rimodellamento. Una qualunque lesione della media predispone alla formazione di aneurismi; gli
aneurismi del poligono di Willis si trovano di solito agli angoli e sono di tipo sacciforme: si
chiamano "a bacca" e si trovano alla base del cranio nello spazio subaracnoideo. Quando si
rompono danno un'emorragia subaracnoidea, una cosa estremamente comune,a volte mortale, che
necessita di immediato riconoscimento diagnostico, spesso suscettibile di intervento chirurgico.
Esistono aspetti della storia clinica che quando ci sono possono aiutare la diagnosi, cio l'esecuzione
di uno sforzo. La sintomatologia una cefalea terrificante, comiuciata da minuti/ore che si associa
a sintomi di irritazione meningea:segno di Lasegue, rigidit nucale, segni di ipertensione
endocranica, senza segni di infezione.
MALATTIE DEGENERATIVE
Con in progredire dellet il SNS, e in particolare lencefalo, va incontro a riduzione di volume e
peso. Il liquor aumenta nei ventricoli e negli spazi sub aracnoidei causando idrocefalo ex vacuo.
Le circonvoluzioni sono assottigliate e i solchi sono ampi. Latrofia corticale si esplica soprattutto
a carico dei lobi frontale e parietale. dominante una riduzione della massa bianca e il colore
della massa grigia diventa pi scuro. Istologicamente si riscontrano alterazioni delle cellule
nervose (riduzione del volume, citoplasma pallido, riduzione della sostanza tigroide,
accentuazione della basofilia del nucleo, scomparsa di una quota cellule, accumulo citoplasmatico
di granuli di lipofuscina giallo-oro) e gliali (trasformazione di astrociti citoplasmatici in astrociti
fibrillari e comparsa di granuli di lipofuscina. Microglia e oligodendroglia non sono colpiti).
Incostantemente riscontrabile, soprattutto a livello della corteccia frontale e dellippocampo, la
presenza di PLACCHE SENILI o GEODI, individuate da Blocq e Marinesco in un epilettico, che si
mettono in evidenza con la colorazione argentica. Sono costituite da cellule argirofile e granulari
disposte a corona, con una parte centrale contenente materiale PAS-positivo e una sostasta
positiva per le reazioni della sostanza amiloide. I neuriti abbondano nelle placche di recente
formazione perci vengono anche dette placche neuritiche. In associazione ai geodi stata
riscontrata anche una sostanza amorfa che si accumula nella parete dei piccoli vasi e che forma le
placche perivascolari. Infine a livello dei neuroni dellippocampo si ha la degenerazione granulo-
vacuolare caratterizzata dalla presenza di vacuoli citoplasmatici contenenti un corpo argirofilo
granulare; ad essa si associano i corpi di Hirano (costituiscono le inclusioni intracitoplasmiche
eosinofile, vedute tipicamente nel sistema nervoso centrale).
Psicosi presenili: malattia di Alzheimer e malattia di Pick sono alterazioni degenerative
dellencefalo associate ad un quadro clinico dominato da un grave stato psicotico.
M. di Alzheimer: una patologia degenerativa che colpisce F/M = 2/1 in et compresa tra
50-60 aa. caratterizzata da un progressivo deterioramento mentale consistente in
perdita della memoria recente, disorientamento, confusione, fino alla demenza conclamata
nel giro di 5 anni. Lipotesi patogenetica pi accreditata si basa sul concetto che un
peptide detto proteina , aggregato in forma di amiloide, sia responsabile della
degenerazione neuronale e sinaptica dei neuroni. La proteina -APP neurotossica in
misura proporzionale alla sua aggregazione in filamenti di amiloide, e mutazioni
puntiformi del gene per la proteina precursore (APP) si riscontrano in sindromi di
Alzheimer familiari. I neuroni sani I neuroni sani hanno uno scheletro interno di
supporto formato in parte da strutture chiamate microtubuli, che sono costituiti di
subunit stabilizzate da una proteina detta tau. Nell'Alzheimer la proteina tau
modificata chimicamente (iperfosforilata), e ci ne causa l'appaiamento con altre unit
di tau che finiscono poi per creare i grovigli neurofibrillari. Tale contesto provoca un
collasso della struttura microtubulare, con conseguenti problemi di comunicazione fra i
neuroni e poi portandoli alla morte. La proteina tau sembra coinvolta anche in altre
patologie neurodegenerative. NellAlzheimer si accumula, per vari motivi, come difetto
di maturazione, di escrezione, difetto nei segnali di riconoscimento della proteina e
causa quindi la formazione di benderelle argentofile. Questa teoria rinforzata dal
riscontro nei pazienti Down dopo i 35 anni, dello sviluppo costante di un quadro di
by Darkphemt - www.accentosullad.com - Vietata la vendita!
232
Alzheimer. In questi soggetti si ha accumulo di amiloide gi dai 10 anni di et.
Macroscopicamente il cervello RIDOTTO di volume per atrofia dellintera corteccia o
focale. Nelle sezioni di rende evidente una dilatazione ex vacuo dei ventricoli laterali.
Microscopicamente si notano atrofia, scomparsa dei neuroni e due lesioni caratteristiche:
DEGENERAZIONE NEUROFIBRILLARE di ALZHEIMER e un enorme numero di PLACCHE
SENILI. La degenerazione neurofibrillare di Alzheimer una lesione che si evidenzia
inizialmente come una BENDERELLA ARGENTOFILA che circonda la cellula; in stadi
avanzati compaiono molte pi benderelle e lelemento cellulare sembra circondato da un
cestello fitto. A volte la disposizione delle benderelle a vortice o a spirale e
conferisce alla cellula un aspetto a torcia stilizzata. A carico del citoplasma si ha la
scomparsa di sostanza tigroide, mentre il nucleo va incontro a lisi.
Le benderelle sono dovute alla deposizione prima allesterno e poi allinterno del
citoplasma, di materiale simile alla sostanza amiloide. Colorate con il ROSSO CONGO
assumono caratteristica tonalit rosea e diventano birifrangenti. Al ME risultano costituite
da micro fibrille a loro volta composte da microtubuli ritorti.
Alla degenerazione dei neuroni segue la regressione degli assoni e delle loro guaine, gli
astrociti diventano fibrillari.
M. di Pick: una malattia rara che insorge tra i 50-60 anni e predilige lievemente il sesso
femminile. Clinicamente si manifesta come un processo d deterioramento mentale ad
inizio insidioso, con difficolt di concentrazione e perdita della memoria recente, per poi
portare ad uno stato di totale disorientamento nel tempo e nello spazio. I carattere clinico
spesso a FOCOLAIO, cio interessa le corteccie pre frontale e poi la frontale e la
temporale. La malattia ha un decorso inesorabilmente progressivo e si conclude
solitamente con una malattia intercorrente (broncopolmonite) in un arco di tempo tra 2-
10 anni.
Macroscopicamente lencefalo mostra una atrofia circoscritta o lobare della corteccia per
lo pi a livello dei lobi frontali e temporali. Le leptomeningi sono lievemente ispessite. In
stadi avanzati le circonvoluzioni sono molto assottigliate tanto da sembrare lame di
coltello e i solchi sono ovviamente pi ampi. costante latrofia della sostanza bianca sub-
corticale.
Microscopicamente sono presenti atrofia (caratterizzata da scomparsa dei neuroni dei
primi tre stadi esterni) e da un intensa gliosi astrocitaria fibrillare. Le cellule nervose sono
rigonfie e contengono inclusioni argirofile. Nel citoplasma c la comparsa di un materiale
proteico inizialmente acidofilo che si accumula progressivamente e causa lo spostamento
del nucleo contro la membrana cellulare; colorando con IMPREGNAZIONE ARGENTICA il
materiale citoplasmatico risulta formato da masse globulari, omogenee e a limiti netti, che
costituiscono i CORPI DI PICK (simili agli accumuli dellAlzheimer).
Sclerosi laterale amiotrofica (SLA) una patologia che colpisce soggetti adulti in et media
e di entrambi i sessi. Laffezione si trasmette come carattere autosomico dominante.
Clinicamente si manifesta con una grave atrofia muscolare secondaria degli arti superiori per
interessamento del neurone periferico, associata a una paralisi spastica degli arti inferiori per
lesione del neurone centrale.
A livello del rigonfiamento cervicale del midollo si osserva atrofia delle redici anteriori, perci i
neuroni motori delle corna anteriori appaiono numericamente ridotti e quelli superstiti sono in
degenerazione. I settori cordonali del fascio piramidale mostrano alterazioni gravissime in alcuni
punti e altre molto lievi in altri, che interessano le fibre destinate alla motilit degli arti inferiori.
presente noltre degenerazione e scomparsa delle cellule gigantocellulari di Betz del terzo
superiore della circonvoluzione frontale ascendente. Negli stasi avanzati la lesioni si estende a
colpire i nuclei motori dei nervi cranici del ponte e del bulbo.
Esistono due varianti di SLA:
1. PARALISI BULBARE PROGRESSIVA: atrofia progressiva dei nuclei dei nervi motori del
bulbo e del ponte, con morte del paziente soprattutto per polmonite ab ingestis.
2. ATROFIA MUSCOLARE PROGRESSIVA NEUROGENA: si ha sofferenza dei muscoli somatici
secondaria a compromissione dei neuroni motori
Malattia di Parkinson (o paralysis agitans) si tratta di una affezione a spiccata incidenza
familiare che compare solitamente tra il 60-70 aa. I sintomi insorgono in maniera estremamente
lenta, ma quando si arriva allo stadio di massima espressione la malattia caratterizzata da una
triade precisa:
TREMORE + RIGIDITA + ATTITUDINE IN FLESSIONE. Il tremore presente a riposo e scompare
by Darkphemt - www.accentosullad.com - Vietata la vendita!
233
con
i
movimenti
e
con
il
sonno
ed
ha
una
frequenza
di
2
3
scosse
al
secondo;
prima
localizzato
alla
testa
e
poi
ad
un
arto
superiore
per
poi
estendersi
simmetricamente
al
resto
del
corpo.
Alla
mano
il
tremore
ha
la
caratteristica
speciale
di
mimare
movimenti
volontari
coordinanti,
come
arrotoloare
una
pallina
fra
il
pollice
e
lindice.
Nel
frattempo
si
sviluppa
una
rigidit
progressiva
che
inizia
a
livello
del
capo
e
poi
si
estende
a
tronco
e
arti:
la
testa
piegata
in
avanti,
il
dorso
curvato,
le
braccia
sono
semiflesse
nellarticolazione
del
gomito
e
le
dita
sono
flesse
leggermente
in
tutte
le
articolazioni,
gli
arti
inferiori
flessi
allanca
e
al
ginocchio.
La
rigidit
muscolare
conferisce
al
viso
un
atteggiamento
AMIMICO,
detto
facies
parkinsoniana,
con
fissit
dello
sguardo,
rarit
dellammiccamento
e
bocca
semiaperta.
I
movimenti
attivi
sono
resi
lenti
e
di
difficile
esecuzione
per
via
della
rigidit
muscolare.
Macroscopicamente
si
riscontra
una
progressiva
scomparsa
della
SUBSTANTIA
NIGRA
del
Sommering
a
livello
mesencefalico,
dove
i
neuroni
perdono
granuli
di
neuromelanina
e
vanno
incontro
a
degenerazione
con
accumulo
di
lipofuscina.
Come
conseguenza
della
perdita
della
sostanza
nera
si
ha
una
grave
carenza
di
dopamina
nello
striato.
A
questo
si
unisce
uno
squilibrio
generalizzato
in
molti
neurotrasmettitori
di
questa
regione
tale
da
portare
alla
fine
ad
una
diminuzione
dello
stimolo
facilitante
alla
corteccia
(diminuzione
della
via
diretta
dei
nuclei
della
base).
Nel
citoplasma
di
queste
cellule
si
riscontrano
i
caratteristici
CORPI
IALINI
DI
LEWY,
cio
corpi
sferici
argirofili
tingibili
con
coloranti
basici,
che
contengono
determinanti
antigenici
dei
neurofilamenti
e
ubiquitina.
Corea
di
Hungtinton
una
rara
malattia
autosomico
dominante
che
insorge
nel
corso
del
IV
decennio
e
si
caratterizza
clinicamente
per
la
presenza
di
sintomatologia
ipercinetica
ipotonica
di
tipo
extrapiramidale
a
cui
fa
seguito
uno
stato
demenziale.
un
malattia
ereditaria
con
penetranza
incompleta
di
un
gene
localizzato
sul
cromosoma
4
che
presenta
una
ripetizione
di
una
tripletta
(persone
sane
da
11
a
31,
persone
malate
oltre
38).
Il
numero
di
copie
della
tripletta
inversamente
proporzionale
allet
di
esordio
della
malattia
(fenomeno
dellanticipazione):
oltre
55
ripetizioni
si
associa
ad
insorgenza
giovanile,
fra
38
e
43
ad
insorgenza
tardiva.
Nel
progredire
generazionale
i
nuovi
nati
ereditano
sempre
pi
triplette
dai
genitori
portatori
e/o
malati,
anticipando
sempre
let
di
insorgenza.
Il
prodotto
del
gene
non
noto.
Il
danno
si
estrinseca
probabilmente
con
un
meccanismo
di
accentuazione
del
danno
neurotossico
del
glutammato,
con
degenerazione
neuronale
principalmente
dello
striato
(molto
ricco
di
NMDA).
Macroscopicamente
si
manifesta
come
una
atrofia
corticale
che
interessa
soprattutto
i
lobi
prefrontali.
I
ventricoli
laterali
sono
dilatati
ed
presente
atrofia
del
putamen.
Microscopicamente
presente
degenerazione
e
scomparsa
dei
neuroni
del
nucleo
caudato,
soprattutto
delle
piccole
cellule.
Nella
corteccia
frontale
sono
rarefatti
i
neuroni
degli
strati
3,5,6.
Atassia
di
Friedreich
Autosomica
recessiva,
forma
familiare
che
rappresenta
da
sola
il
50%
dei
casi
di
eredoatassia.
Ha
una
prevalenza
di
1-2/105,
quindi
si
tratta
comunque
di
una
malattia
rara.
Il
gene
interessato
sul
cromosoma
9
e
codifica
per
una
proteina
transmembrana
dei
neuroni
attualmente
a
funzione
ignota.
Dal
punto
di
vista
neuropatologico
si
ha
una
degenerazione
evidente
soprattutto
nel
midollo
spinale,
e
qui
nei
cordoni
posteriori.
Le
radici
dorsali
presentano
anche
atrofia,
come
i
fasci
spinocerebellari.
Sono
invece
risparmiati
i
fasci
piramidali.
C
gliosi
reattiva,
ma
questo
non
impedisce
la
perdita
di
funzione,
e
una
diminuzione
volumetrica
del
midollo.
Fenomeni
degenerativi
meno
marcati
si
hanno
praticamente
in
tutto
lencefalo,
e
anche
nelle
fibre
muscolari
del
miocardio.
Dal
punto
di
vista
clinico
lesordio
fra
8
e
15
anni
(rari
casi
sopra
a
25
anni)
con
atassia
della
marcia
(sintomo
tipico)
e
statica.
Derivano
da
una
complessa
associazione
di
deficit
cerebellare
e
deficit
sensitivo.
Il
risultato
che
il
soggetto
non
riesce
pi
a
mantenersi
in
piedi
senza
sostegno,
per
oscillazioni
in
tutte
le
direzioni
aggravate
dalla
chiusura
degli
occhi.
La
marcia
avviene
con
i
quattro
arti
abdotti,
e
le
gambe
spesso
vengono
slanciate
in
avanti
e
fatte
ricadere
pesantemente
al
suolo.
C
anche
assenza
di
riflessi
profondi
(prima
nelle
gambe
e
poi
nelle
braccia)
e
quindi
Babinsky
positivo.
Associazione
con
diabete
mellito,
disfunzioni
sfinteriche
e
demenza.
Il
decorso
della
malattia
lentamente
progressivo,
e
usualmente
il
malato
perde
la
capacit
di
camminare
entro
15
anni
dallesordio:
la
cardiopatia
o
la
grave
cifoscoliosi
possono
anticipare
let
del
decesso
rispetto
alla
popolazione
normale.
MENINGITI
Sono
infiammazioni
delle
meningi.
Tipicamente
sono
di
origine
infettiva,
e
vengono
divise
generalmente
in
purulente
e
linfocitarie
(da
piogeni
o
no,
pi
spesso
virali).
La
maggior
parte
di
quelle
purulente
riguardano
la
volta
e
causano
l'accumulo
di
notevoli
quantit
di
pus
tra
aracnoide
e
pia.
Alcune
specifiche
sono
della
base
e
appartengono
ad
una
terza
categoria
(quando
by Darkphemt - www.accentosullad.com - Vietata la vendita!
234
si parala di meningite specifica si intendono quelle di origine tubercolare o luetica).
Ci sono diversi tipi di meningiti purulente e sono divise in base all'eziologia e all'epidemiologia
(sporadiche o epidemiche).
Le flogosi della dura madre si verificano spesso sul versante esterno o su quello interno:
Epiduriti: nel cranio si manifestano come formazioni ascessuali appiattite tra meninge e
teca ossea. Perch questo si manifesti necessario che le meninge sia facilmente scollabile
dalla vitrea (cosa non possibile alla base dove essa tenacemente adesa).
Infezioni subdurali: si ha la formazione di tasche di pus delimitate da tessuto di
granulazione. possibile la propagazione dellinfezione a distanza.
Le flogosi delle leptomeningi sono provocate da germi di natura diversa. I microrganismi
possono colonizzare la meninge attraverso diverse vie:
Ematogena
Impianto diretto per penetrazione di materiale inquinato attraverso ferite
Diffusione per contiguit da infezione subdurale
Propagazione per via venosa da sinusite o otomastodite
Diffusione per contiguit da un focolaio infettivo adiacente
Se la leptomeningite si instaura primitivamente si parla di forma PRIMARIA, mentre se insorge
come complicanza di un processo gi presente detta forma SECONDARIA.
- Meningite da meningococco Il meningococco alberga nelle narici e d meningite epidemica
(mesi invernali, comunit chiuse); si diffonde attraverso le GOCCIOLINE DI FLUGGE ed una
forma dei giovani adulti. Linfezione da meningococco consiste in una sepsi di gravit diversa, di
cui la sepsi solo una delle localizzazioni NON obbligate, anche se tra le pi frequenti. Si possono
avere due modalit evolutive diverse:
1. SEPSI MENINGOCOCCICA ACUTISSIMA: si osserva per di pi nellinfanzia. Sono presenti
gravi lesioni emorragiche distruttive dei surreni.
2. SEPSI A DECORSO PROTRATTO: colpisce soprattutto i lattanti. La localizzazione
preferenzialmente meningea.
Morfologicamente una volta rimossa la calotta cranica le dura madre appare TESA. Gli spazi sub
aracnoidei della volta mostrano la presenza di essudato cremoso di tonalit giallo-verdastra.
Esso se molto abbondante si dispone a m di cuffia (cuffia verde) e si accumula anche a livello
della base. Le leptomeningi sono SVOLGIBILI e la pia madre appare IPEREMICA. Alla sezione
dellencefalo i ventricoli appaiono dilatati e contengono liquor TORBIDO o decisamente
PURULENTO.
Microscopicamente lessudato costituito da polimorfo nucleati neutrofili che contengono
meningococchi fagocitati (visibili dopo colorazione con BLU DI METILENE). Si rinvengono
modeste quantit di linfociti e cellule giganti istiocitarie. Dalle leptomeningi gli infiltrati si
dirigono verso la sostanza nervosa attraverso gli spazi linfatici di Virchow-Robin e vanno a
interessare gli strati esterni della corteccia. Se non si interviene tempestivamente con la terapia
si ha evoluzione dellessudato verso la formazione di tessuto fibroso che oblitera gli spazi
subaracnoidei.
- Meningite da pneumococco Quella da pneumococco l'unica da gram+ e deriva da una
sepsi pneumococcica, ma pu presentarsi in assenza di polmonite e formare un ascesso. Una
meningite pneumoccocica associata ad una polmonite ad esito ritardato e ad una endocardite di
stessa natura realizza la TRIADE DI MARCHIAFAVA.
Lessudato si raccoglie per di pi nella volta, ha carattere purulento ed di colorito giallo-
verdastro. I granulociti presenti nellessudato contengono pneumococchi fagocitati.
- Meningite tubercolare La meningite tubercolare una meningite della base e non
purulenta, n linfocitaria, ma c' un alto contenuto di fibrina. Colpisce prevalentemente i giovani,
soprattutto nei primi 10 anni di vita. Nella maggior parte dei casi avviene in corso di una TBC
miliare disseminata o come lesione isolata dopo la lesione primaria. Oggi si fa distinzione fra TBC
MENINGEA (reazione circoscritta, clinicamente attenuata o latente, delle meningi al bacillo di
Koch) e MENINGITE TUBERCOLARE (espressione flogistica acuta pi o meno estesa). Esistono
quadri clinici e anatompatologici diversi:
1. Leptomeningite tubercolare acuta: dura madre TESA, circonvoluzioni APPIATTITE e
disegno di solchi e scissure ATTENUATO. La superficie dellaracnoide meno lucente
della norma e pu apparire opacata. Alla BASE le strutture presenti sono ricoperte di
essudato grigio a contenuto variabile di liquido di aspetto gelatinoso. Lessudato
contenuto nel contesto dellaracnoide e spinge il chiasma verso la scissura
interemisferica, mentre posteriormente avvolge i due peduncoli cerebrali. I tubercoli
by Darkphemt - www.accentosullad.com - Vietata la vendita!
235
sono PICCOLI, di colorito BIANCO-GRIGIASTRO e sono disseminati vicino ai vasi.
Lencefalo edematoso e al taglio fuoriesce dai ventricoli una grande quantit di liquor
LIMPIDO o lievemente torbido. Le pareti ventricolari sono molli e friabili e i plessi
coriodiei sono iperemici. Lesioni particolari si notano a carico dei vasi che si manifestano
come arteriti tubercolari nei vasi di maggior calibro e arterite aspecifca con necrosi
fibrinoide in quelli di minor calibro.
Microscopicamente lessudato composto da FIBRINA disposta a reticolo. Le cellule
presenti sono linfociti e cellile globose di origine istiocitaria. La configurazione istologica
dei tubercoli pu variare da quella del tubercolo classico poich solo raramente sono
presenti le cellule giganti di Langhans. I bacilli di Kock si rendono evidenti nelle sezioni
istologiche dopo colorazione con il metodo di Ziehl-Neelsen.
2. Leptomeningite tubercolare a decorso protratto: in alcuni pazienti dopo trattamento
antibiotico possibile che la flogosi delle meningi non guarisca n in senso
batteriologico, n in senso anatomico e, superata la fase acuta, essa assuma un
andamento prolungato (secondo Sotti) interrotto da periodi di pi intensa attivit e di
riaccensione, nel corso di uno dei quali pu sopravvenire lexitus. In questo caso si ha
una condizione ipertensiva molto pi intensa di quella che avviene nella meningite
tubercolare non trattata. La teca cranica mostra impronte digitate profonde
generalizzate fronto-parieto-occipitali. Alla base presente lo svasamento delladitus ad
sellam. Lipofisi APPIATTITA diffusamente. La dura madre FORTEMENTE TESA e vi si
associa un incremente volumetrico e ponderale del cervello a causa della presenza di un
forte idrocefalo da ostacolo alla circolazione del liquor dovuto allorgranizzazione
dellessudato alla base e attorno ai peduncoli cerebrali (idrocefalo comunicante). I plessi
corioidei sono congesti e disseminati di tubercoli miliarici grigi o submiliarici caseosi
(detti focolai o noduli di Rich, che sono granulomi caseosi.). Lessudato ha carattere
fibroplastico e forma PLACCHE IRREGOLARI sulle formazioni della base.
In relazione allalto contenuto di fibrina nellessudato, il liquor dopo rachicentesi lasciato a riposo
forma il reticolo di Mya, una sorta di tela di ragno dovuta ad un sottile coagulo di fibrina che si
forma nel liquor.
- Meningite da H. Influenzae (bacillo di Pfeiffer) La meningite da H. influenzae una
meningite batterica che colpisce sia bambini che adulati; detta "a liquor torbido" (o purulenta,
piogenica): si ha ipertensione del liquor, che appare inizialmente grigiastro o giallo-verdognolo,
per diventare opalescente nei casi ad evoluzione favorevole, ricco di proteine e cellule
(granulociti neutrofili); il quadro clinico grave, si verifica sempre flogosi della superficie
cerebrale che appare avvolta da essudato purulento, sono possibili emorragie, infiltrati e ascessi.
La diagnosi differenziale con la meningite virale, che, al contrario, detta "a liquor limpido"
(asettica, non purulenta): in questa il liquor trasparente e incolore, con una pressione superiore
alla norma, in genere povero di cellule e si nota un aumento delle proteine; il quadro clinico,
caratterizzato da febbre e sindrome meningea, risulta meno grave di quello della meningite a
liquor torbido. L'accertamento diagnostico si ottiene mediante esame microscopico diretto e
colturale del liquor (nelle forme ad eziologia batterica, protozoaria o fungina), isolamento
dell'agente dal liquor e riscontro del titolo anticorpale nel siero (per le forme virali). La terapia
nelle meningiti batteriche viene fatta con antibiotici, per via endovenosa o intratecale
(benzilpenicillina, ampicillina, cloramfenicolo, cefalosporine, aminoglicosidi).
- Meningite da E. Coli una meningite del neonato di tipo purulento e causata da E. Coli K1.
ENCEFALITI
Processo infiammatorio del parenchima cerebrale sostenuto da una causa infettiva. Sono
primarie se il patogeno presente nel cervello, secondarie se innescate con meccanismo
immunitario. Le classificazioni sono quella eziologica (virale, batterica, parassitaria, micotica),
decorso (acuta, subacuta, cronica). Si distinguono poi in base alla localizzazione e al quadro
neuropatologico.
LOCALIZZAZIONE
QUADRO PATOLOGICO
Polioencefalite: solo sostanza grigia
Demielinizzanti
Leucoencefalite: solo sostanza bianca
Emorragiche
Panencefalite: tutto il cervello
Purulente
Necrosanti
by Darkphemt - www.accentosullad.com - Vietata la vendita!
236
Granulomatose
spongiformi
Praticamente
tutti
i
tipi
di
patogeni
possono
dare
una
encefalite,
ma
la
maggior
parte
sono
di
origine
virale,
in
risposta
alla
quale
si
verifica
una
risposta
immunitaria
cellulomediata
con
attivazione
dei
T
da
parte
delle
cellule
della
glia
che
funzionano
da
APC.
Nelle
forme
primarie,
linvasione
del
SNC
pu
avvenire
per:
Contiguit:
molto
rara
la
diffusione
da
parte
di
un
processo
infettivo
vicino
come
una
otite.
Invece
molto
frequente
la
diffusione
lungo
le
vie
nervose
(rabbia)
od
ematiche
(polio,
morbillo),
dopo
una
replicazione
nei
tessuti
di
origine.
Via
ematica:
i
virus
entrano
in
circolo
dopo
linvasione,
senza
fermarsi
in
altri
tessuti,
e
provocano
una
iniziale
viremia.
A
questo
fa
seguito
la
localizzazione
nel
SRE
e
da
qui
ai
bersagli
finale
Via
neurale:
direttamente
da
parte
dei
prolungamenti
del
SNC
in
senso
centripeto
(herpes)
Le
forme
secondarie
invece
sono
dovute
alla
reazione
autoimmune
da
cross-reattivit,
e
coinvolgono
in
genere
la
sostanza
bianca.
Istologicamente
nel
cervello
si
possono
avere
vari
di
questi
aspetti:
Infiltrazione
cellulare
di
monociti
e
PMN
Iperplasia
e
proliferazione
della
glia
Degenerazioni
ed
inclusi
nel
pirenoforo
dei
neuroni
Necrosi
Sofferenza
della
sostanza
bianca
con
demielinizzazione
Clinicamente
si
distinguoo:
Sintomi
generali
1. Febbre:
pi
o
meno
elevata
ma
sempre
presente
2. Astenia
e
dolori
muscolari
diffusi
3. Malessere
generale
Laboratorio:
1. VES
elevata
2. Leucocitosi
Sintomi
neurologici
Sono
distinguibili
in
sofferenza
cerebrale
diffusa
o
localizzata
SOFFERENZA
DIFFUSA
SOFFERENZA
LOCALIZZATA
Alterazioni della coscienza (coma e Sono frequenti ma non obbligatoriamente
confusione mentale)
presenti
Crisi epilettiche generalizzate
Crisi epilettiche parziali (sintomo irritativo)
Sindrome da ipertensione endocranica Deficit neurologici focali
Sindrome meningea (quasi sempre Deficit psichici e cognitivi specifici
interessate le meningi in corso di
encefalite)
Sintomi di sofferenza di altri organi: Questi sono in rapporto al patogeno, ad esempio
nellencefalite da rosolia ci sar il rash caratteristico, in quella herpetica le vescicole e
cos via.
Nelle forme croniche invece il quadro clinico non ha i segni sistemici della malattia acuta, ma
presenta i segni di interessamento neurologico.
Encefaliti VIRALI Le encefaliti virali sono infezioni del parenchima cerebrale che si associano
costantemente a infiammazione delle meningi e a volte ad un simultaneo interessamento del
midollo spinale. Gli aspetti istologici caratteristici dellencefalite virale sono gli infiltrati di cellule
mononucleate (linfociti, plasmacellule e macrofagi) in sede periva scolare e parenchimale, la
reazione gliale (con formazione di noduli microgliali) e la neuronofagia. Levidenza virale data
dalla presenza di corpi virali inclusi e dalla determinazione ultrastrutturale degli agenti virali
stessi. Un fenomeno particolarmente caratteristico di alcune infezioni virali il TROPISMO nei
confronti del SNC.
- Herpes Virus Simplex tipo 1 e 2 (HSV-1 e 2) pi frequente nei bambini e negli
adolescenti. Si manifesta come unencefalite erpetica caratterizzata da alterazioni del tono
dellumore, deficit della memoria e turbe del comportamento. La diagnosi si raggiunge
by Darkphemt - www.accentosullad.com - Vietata la vendita!
237
agevolmente con la ricerca del virus nel liquor mediante PCR.
Questa encefalite inizia colpendo le regioni inferiori e madiali dei lobi temporali e il giro orbitale
dei lobi frontali. Linfezione provoca NECROSI e spesso EMORRAGIE nelle aree pi colpite. Sono
presenti infiltrati infiammatori periva scolari e possono essere riscontrate inclusioni
citoplasmatiche di tipo COWDRY A.
HSV tipo 2 invece si manifesta pi negli adulti e si manifesta solitamente come una meningite
- HIV Encefalite subacuta circa il 60% dei malati di AIDS sviluppa un deficit neuologico
durante la malattia. Lencefalite subacuta un grave disturbo neurologico che pu colpire i
pazienti affetti da AIDS. Pu esordire clinicamente con una demenza definita AIDS-DEMENTIA
COMPLEX caratterizzata da rallentamento mentale, perdita della memoria, disturbi dellumore
(apatia e depressione).
Macroscopicamente le meningi appaiono trasparenti ed presente dilatazione ventricolare con
ampliamento dei solchi, ma con normale spessore corticale.
Microscopicamente presente una reazione infiammatoria cronica con infiltrati di NODULI
MICROGLIALI, ampiamente distribuiti, associati a volte con necrosi tissutale e gliosi reattiva
(proliferazione delle cellule gliali per compensare un danno). I piccoli vasi presentano cellule
endoteliali voluminose e macrofagi periva scolari e carichi di pigmento. Il nodulo microgliali
contiene CELLULE GIGANTI MULTINUCLEATE originanti dalla linea macrofagica. LHIV si pu
rinvenire nei macrofadi CD4-positivi e in mono e polinucleati e in sede microgliale.
Altre manifestazione dellAIDS possono essere:
Meningoencefalite asettica acuta: sindrome meningea con associati segni di paralisi
periferica del VII, sofferenza piramidale e vie sensitive, con prognosi buona. Fase molto
iniziale dovuta alla diffusione nel liquor dellHIV, prima della sieroconversione.
Mielopatie: la forma pi frequente la mielopatia vacuolare con lesioni della sostanza
bianca che provocano una mielopatia combinata sensitivo-motoria
Neuropatie periferiche: molto frequenti. Forme immunomediate compaiono nelle prime
fasi dellinfezione, mentre tardivamente si hanno per lo pi forme di natura distruttiva.
Possono essere:
1.
Sensitiva distale simmetrica
2.
Poliradiculopatia infiammatoria demielinizzante cronica
3.
Sindrome di GB
4.
Poliradiculopatia progressiva della cauda equina
5.
Neuriti multiple
Miopatie: si possono avere polimiositi probabilmente di natura autoimmune, e una
miopatia da farmaci (AZT).
- Rabbia una malattia infettiva acuta sostenuta dal Rhabdovirus che colpisce gli animali a
sangue caldo e accidentalmente luomo causando una encefalite di regola mortale. Il Rhabdovirus
un virus ad RNA.
Si riconoscono 2 tipi di rabbia:
Rabbia urbana legata ad animali domestici in particolare i cani (ma anche gatti, bovini,
equini).
Rabbia silvestre legata ad animali selvatici in particolare la volpe (in Europa) ma anche
lupi, sciacalli, ratti, scoiattoli, cervi e pipistrelli (in USA).
Il virus viene trasmesso dalla saliva degli animali tramite morsi o graffiamento o lambimento di
zone cutanee lese. Nel cane la saliva infetta da 3 giorni prima delle manifestazioni cliniche quindi
nel dubbio importante tenere lanimale in osservazione. La malattia si osserva nel 50% dei casi
esposti e dipende la quantit di virus inoculato, innervazione della zona di introduzione
(massimo contagio in capo, collo e polpastrelli) e dal fatto che la cute sia esposta o ricoperta da
indumenti. Il virus si replica a livello dei fusi muscolari che si trovano nella giunzione
neuromuscolare, quindi diffonde in via retrograda alle radici dorsali del midollo e quindi va ad
interessare i neuroni midollari sensitivi, infine ha diffonde per via transinaptica ascendente al
SNC. Nel SNC avviene la seconda replicazione del virus allinterno dei neuroni (non interessa le
cellule della glia) e quindi il virus diffonde in modo centrifugo lungo i nervi autonomici fino a
raggiungere altri tessuti tra cui le ghiandole salivari per cui viene eliminato con la saliva.
Il meccanismo di azione del virus oscuro.
Il cervello appare friabile, edematoso e congesto. La necrosi neuronale minima, mentre si ha
interferenza con la neurotrasmissione. Sono presenti caratteristiche inclusioni citoplasmatiche
nelle cellule piramidali, ganglionari e nelle cellule cerebellari del Purkinje dette CORPI DEL
NEGRI che appaiono come formazioni rotonde o ovalare di 1-15 mm acidofile in sede
by Darkphemt - www.accentosullad.com - Vietata la vendita!
238
paranucleare. La microglia da origine attraverso fenomeni di fagocitosi a formazioni nodulari in
rapporto con i neuorni necrosati, dette NODULI DI BABS. Si pu avere interferenza con la
neurotrasmissione. I corpi di negri possono essere presenti anche a livello miocardico dove
presente miocardite.
MALATTIE DA PRIONI (o encefalopatie spongiformi)
I prioni rispetto ai virus normali hanno come UNICO COSTITUENTE MOLECOLARE una
glicoprotienia esente da DNA o RNA. Il termine viene dall'inglese prion (acronimo di
"PRoteinaceus Infective ONly particle"=particella infettiva solamente proteica) ed stato
attribuito da S.B. Prusiner ad un ipotetico "agente infettivo non convenzionale" di natura
proteica, privo di acidi nucleici in quanto resistente a trattamenti in grado di degradarli ma
sensibile alle proteasi.
Le malattie da prioni sono patologie legate alla presenza di una alterazione in una proteina detta
prionica normalmente presente nel cervello sottoforma di una catena alfa. Questa proteina,
sintetizzata dal cromosoma 20, pu per una mutazione assumere invece una struttura beta
planare, e prende allora il nome di PrP alterata. Questa proteina diventa quindi resistente al
calore e alle proteasi, e si accumula nel cervello portando a degenerazione neuronale.
Inoltre, la presenza di una proteina prionica alterata induce la mutazione dopo la sintesi delle
proteine normali vicine. Questo permette quindi la possibilit di trasmettere la malattia
attraverso lingestione e lassorbimento delle proteine (resistenti alla digestione gastroenterica)
presenti nel SNC di animali infatti. Si ha quindi una serie di patologie che possiedono una
epidemiologia da malattia genetica e da malattia infettiva contemporaneamente.
- Kuru Patologia originalmente sconosciuta, ma endemica nelle isole orientali della Nuova
Guinea fra le popolazioni Fore che praticavano il cannibalismo (alimentazione rituale con
cervello dei familiari defunti). Questa pratica era il mezzo di propagazione della malattia. Si
pensa ad un caso di CJ sporadico propagatosi nei secoli con il cannibalismo. Alterazioni tipiche
neuropatiche sono le placche di amiloide (dette placche di kuru) nello strato delle cellule del
Purkinje nella corteccia. Il cervelletto risulta ATROFICO (con conseguenti gravi turbe della
deambulazione e della postura). Nel cervelletto risultano pi colpiti i GRANULI e i neuroni sono
colpiti da una piccola ma diffusa vacuolizzazione che realizza la DEGENERAZIONE
SPONGIFORME. A livello dello strato dei granuli e della cellule di Purkinje inoltre si riscontrano
numerose PLACCHE costituite da materiale PAS-positivo e birifrangente, simile allamiloide. Alla
degenerazione scomparsa delle cellule nervose segue una sostituzione con cellule dellastroglia.
- Malattia di Creutzfeldt-Jakob Rispetto al kuru ha una distribuzione ubiquitaria.
1/1.000.000 anno, 5% familiari, il resto sporadici per mutazione acquisita o contaminazione.
Fonti di rischio infettivo sono il trapianto di cornea, strumenti contaminati, innesto di dura
madre, estratto di ormone della crescita umano da cadavere. Tempo di incubazione 1-7 anni. La
proteina prionica che causa questa malattia la PrP27-30 codificata da un gene sul cromosoma 20.
Il nevrasse pu essere interessato a vari livelli, ma tipicamente si riscontra uno stato spongioso
della corteccia dei nuclei della base e la corteccia cerebellare, associato ad astrocitosi, gliosi e
rarefazione neuronale. Istologicamente si riscontrano lesioni simili al kuru (degenerazione
spongiforme, placche e reazione astrogliale)
Dal punto di vista sintomatologico si ha una triade:
Demenza a rapida evoluzione
Mioclonie spontanee o provocate
Caratteristiche alterazioni EEG (onde trifasiche, bilaterlai e sincrone, ad andamento
ritmico con progressiva scomparsa del ritmo di fondo). Non sono specifiche.
La demenza rapidamente progressiva nel giro di pochi mesi; prima si hanno alterazioni della
memoria, delle capacit cognitive e del linguaggio (soprattutto), poi intervengono mioclonie (non
specifiche ma molto indicative di questo tipo di demenza) ed alterazioni dellEEG.
NEUROSIFILIDE
La sifilide interessa il SNC allultimo dei suoi tre stadi clinici, che sono:
Sifilide primaria: ulcera indolente (sifiloma) nel luogo di ingresso a regressione spontanea
Sifilide secondaria: sindrome simil-influenzale con linfoadenopatia generalizzata e macchie
cutanee diffuse (roseola) a regressione spontanea
Sifilide terziaria: interessamento neurologico in 5-30 anni dal contagio, e manifestazioni
granulomatose (gomme luetiche) in tutto il sottocute e negli organi interni. Solo nel 30% dei
pazienti non trattati
by Darkphemt - www.accentosullad.com - Vietata la vendita!
239
Lalterazione
del
SNC
si
verifica
fin
dalla
prima
fase,
ma
diventa
sintomatica
solo
alla
fine.
Quindi
se
in
fase
precoce
(entro
i
primi
2
anni
da
contagio)
non
c
interessamento
liquorale
(pleiocitosi
e
aumento
delle
proteine
totali)
la
neurosifilide
si
sviluppa
molto
raramente.
Linteressamento
del
SNC
pu
avvenire
secondo
diverse
modalit
e
quadri
clinici,
ma
si
deve
tenere
presente
che
le
forme
atipiche
sono
la
regola,
e
le
varie
forme
tipiche
non
si
presentano
quasi
mai
isolate.
Possono
esistere
diversi
quadri
clinici:
Clinica
delle
forme
precoci
Queste
forme
sono
lespressione
dellinteressamento
del
SNC
prima
della
terza
fase,
o
neurosifilide
conclamata.
Meningite
precoce:
Fasi
precoci
(6-12
mesi
dallinfezione),
in
genere
asintomatica,
con
alterazioni
liquorali
(pleiocitosi,
proteinorrachia
aumentata
e
ipoglicorrachia).
Per
possono
anche
aversi
interessamenti
dei
nervi
cranici
(VII,
VIII,
VI,
II)
con
sequele
a
distanza
di
tipo
deficitario,
o
addirittura
occlusione
vascolare
con
necrosi
ischemica
cerebrale
e
spinale.
Neurosifilide
asintomatica:
Alterazioni
del
liquor
in
assenza
di
altri
segni,
in
fase
precoce
della
malattia.
La
presenza
di
queste
alterazioni
predittiva
di
uno
sviluppo,
in
seguito,
di
forme
pi
gravi.
Si
ricerca
quindi
sempre
la
pleiocitosi,
la
proteinorrachia
e
gli
antigeni
del
treponema
nel
liquor
in
tutti
i
soggetti
con
sifilide
in
fase
iniziale.
Meningite
sifilitica
acuta:
Circa
2
anni
dopo
il
contagio,
nello
stesso
periodo
del
rash
cutaneo.
Si
caratterizza
con
una
sintomatologia
meningea
tipica
associata
a
deficit
dei
nervi
cranici
(VIII,
VII,
II).
Dal
punto
di
vista
istologico
la
dura
madre
sempre
risparmiata,
mentre
la
pia
e
laracnoide
sono
congeste,
soprattutto
alla
base
del
cranio.
La
sintomatologia
meningea
e
la
paresi
dei
nervi
cranici
tendono
a
regredire
rapidamente
sotto
terapia
antibiotica,
senza
sequele
neurologiche
che
altrimenti,
nei
non
trattati,
sono
piuttosto
comuni.
Sifilide
meningo-vascolare:
Segni
di
sofferenza
focale
nellencefalo
o
nel
midollo,
spesso
transitorio,
circa
5-15
anni
dopo
il
contagio.
Lesordio
improvviso,
talora
con
prodromi
aspecifici
(cefalea,
vertigini,
irritabilit,
disturbi
della
memoria).
Clinicamente
si
hanno,
in
ordine
di
frequenza:
Emiparesi
Afasia
Crisi
epilettiche
Alterazione
ischemica
del
territorio
basilare
Infarti
spinali
con
grave
sindrome
da
sezione
trasversa
Dal
punto
di
vista
neuropatologico
si
ha
un
processo
di
infiltrazione
meningea
e
di
arterite
segmentaria
dei
vasi
di
medio
e
piccolo
calibro,
particolarmente
intensa
nel
poligono
del
Willis.
La
diagnosi
abbastanza
facile
per
la
sintomatologia
tipica
e
la
positivit
del
liquor
ai
test
sierologici.
Clinica
della
neurosifilide
tardiva
(o
parenchimatosa)
Le
forme
qui
di
seguito
trattate
sono
invece
quelle
legate
alla
neurosifilide
conclamata.
Gomme
luetiche:
Le
classiche
gomme
granulomatose
(oggi
di
interesse
storico)
si
possono
trovare
sulle
meningi,
sulla
superficie
di
cervello
e
cervelletto,
raramente
allinterno
del
parenchima.
In
rapporto
alla
localizzazione
della
gomma
si
pu
avere
una
sintomatologia
focale
o
da
compressione
midollare.
Paralisi
progressiva:
Detta
anche
demenza
paralitica
o
neurosifilide
paretica,
una
meningoencefalite
diffusa
con
decadimento
mentale
e
disforia,
lentamente
progressiva,
che
senza
un
trattamento
molto
precoce
giunge
alla
demenza.
Si
osserva
da
10
a
25
anni
dopo
linfezione
in
casi
mal
trattati.
Si
hanno
lesioni
di
due
tipi,
da
infiltrato
perivascolare
di
cellule
linfocitarie
(in
queste
lesioni
si
ritrova
il
treponema),
da
rarefazione
neuronale
e
gliosi
reattiva.
Clinicamente
si
ha
un
esordio
variabile,
che
pu
essere:
Deterioramento
mentale
(attenzione,
giudizio,
critica,
comportamento)
molto
subdolo
Depressione
Eccitazione
ed
euforia,
alterazioni
positive
del
comportamento
Sintomi
neurologici
focali
(spesso
III
nc)
Sintomi
aspecifici
(cefalea,
tremore,
astenia
e
dimagrimento)
Successivamente
si
instaura
un
periodo
di
stato,
anche
qui
piuttosto
vario,
caratterizzato
da:
Sindrome
demenziale
(aspetto
prevalente)
Deliri
megalomani,
depressivi,
allucinatori
(mistici
ed
erotici)
Segni
neurologici
focali:
o
Segno
di
Argyll-Robertson
(con
dissociazione
del
riflesso
pupillare
alla
luce
e
allaccomodazione)
by Darkphemt - www.accentosullad.com - Vietata la vendita!
240
o
Disartria
o
Crisi
accessuali
generali
o
focali
o
TIA
con
emiparesi
(30%)
Tabe
dorsale
Meningo-radicolite,
a
prevalente
localizzazione
lombosacrale,
che
si
manifesta
10-25
anni
dopo
il
contagio,
con:
Alterazione
dei
riflessi
pupillari
Anestesia
e
atassia
Areflessia
profonda
Dolori
viscerali
Si
evidenzia
una
atrofia
delle
radici
e
i
cordoni
posteriori
dovuta
ad
un
infiltrato
infiammatorio
delle
meningi
attorno
alle
radici.
Linfiammazione
del
nervo
radicolare
provoca
la
successiva
perdita
di
neuroni
nei
cordoni
posteriori.
Dal
punto
di
vista
clinico
si
ha:
Perdita
della
sensibilit
profonda:
con
il
progredire
della
malattia,
e
soprattutto
agli
arti
inferiori.
Si
manifesta
atassia
sia
statica
che
dinamica.
La
sensibilit
superficiale
in
genere
conservata
o
poco
danneggiata.
Areflessia
osteotendinea:
tipicamente
agli
arti
inferiori
Ipotonia:
globale,
associata
a
lassit
legamentosa.
Anomalie
pupillari:
possono
essere
lunico
aspetto
della
malattia.
Pi
frequente
il
segno
di
AR,
ma
anche
altre,
in
un
quadro
identico
alla
paralisi
progressiva
prima
descritta
Dolori
folgoranti:
caratteristicamente
molto
brevi,
in
qualsiasi
regione
(specie
addome
e
arti
inferiori)
e
sono
molto
precoci.
Atrofia
ottica:
infiammazione
della
pia
che
circonda
il
nervo
ottico,
e
degenerazione
delle
fibre
periferia
al
centro.
Quindi
si
ha
la
progressiva
restrizione
del
campo
visivo.
Ritenzione
e
incontinenza
urinaria:
in
relazione
allipotonia
dei
detrusori
e
degli
sfinteri.
Sono
precoci.
Turbe
trofiche:
artropatie,
fratture
spontanee
e
ulcere
plantari
Atrofia
muscolare:
anche
rilevante,
si
manifesta
a
muscoli
isolati
specie
negli
arti
inferiori.
Sclerosi
combinata
luetica.
E
una
forma
in
cui
si
combinano
segni
di
disturbi
della
sensibilit
profonda
con
modesti
segni
piramidali
(ipereflessia
profonda
e
Babinski).
Nel
10%
il
liquor
normale
Forma
connatale
Infezione
avviene
al
4
mese,
specie
se
la
madre
nelle
prime
fasi
della
malattia.
La
diagnosi
si
fa
alla
nascita
con
forme
cliniche
simili
a
quelle
delladulto,
che
si
manifestano
dopo
il
terzo
mese
di
vita.
In
particolare
aiuta
la
triade
di
Hutchinson:
Cheratite
interstiziale
Deformazioni
dentarie
Sordit
Lesame
del
liquor
alterato,
con
positivit
alle
reazioni
sierologiche.
La
diagnosi
si
basa
su
aspetto
clinico
delle
sindromi,
liquor
e
test
sierologici.
MALATTIE DEMIELINIZZANTI
Ci si riferisce non a tutte le malattie in cui c distruzione della mielina, ma a quelle in cui tale processo
avviene con conservazione dellassone. Queste malattie sono divisibili in due gruppi, quelle primitive,
in cui la demielinizzazione rappresenta il solo reperto clinico e patogenetico, e quelle associate a
malattia sistemica. Dei due gruppi il primo quantitativamente e qualitativamente molto pi
importante del secondo, e la SM la principale.
Primitive
Sclerosi multipla
Encefalomielite acuta disseminata post vaccinica
Encefalomielite acuta disseminata post infettiva
Encefalomielite acuta emorragica
Secondarie
Mielinosi pontina centrale
Malattia di marchiafava-Bignami
Leucoencefalite multifocale progressiva
Leziologia delle malattie del primo gruppo sconosciuta.
Encefalomielite acuta perivenosa disseminata
Sindrome a decorso monofasico, secondaria ad una vaccinazione o ad una infezione, con
by Darkphemt - www.accentosullad.com - Vietata la vendita!
241
diffusione
ad
aree
vicino
alle
vene
di
infiammazione,
edema
e
demielinizzazione.
In
rari
casi
stata
descritta
una
forma
iperacuta.
Talora
non
viene
riportato
nessun
riferimento
a
vaccinazioni
o
infezioni
(forma
idiopatica).
anche
definita:
EAD
post
vaccinica:
descritta
con
la
vaccinazione
per
la
rabbia
e
per
il
vaiolo
(soprattutto),
estratto
da
cervello
di
coniglio.
Non
legata
ad
una
risposta
citopatica
del
virus,
ma
ad
una
crossreazione
contro
le
guaine
mieliniche.
Lintroduzione
di
vaccini
preparati
senza
estratti
cerebrali
ha
reso
questa
malattia
di
interesse
soltanto
storico,
anche
se
ancora
alcuni
sporadici
casi
si
verificano.
Forma
post
infettiva:
si
associa
a
volte
ai
comuni
esantemi
infantili
di
origine
virale.
Si
verifica
1:4000-10000
con
la
varicella,
pi
raramente
con
rosolia,
parotite,
influenza,
mononucleosi
o
coxsackie.
E
una
malattia
autoimmune
con
risposta
verso
antigeni
della
mielina,
in
particolare
verso
la
proteina
basica.
Alla
base
c
o
una
crossreattivit
con
proteine
virali
oppure
uno
smascheramento-antigene
dovuto
al
danno
del
SNC.
Macroscopicamente
il
nevrasse
pu
apparire
congesto
ed
edematoso.
I
piccoli
vasi
sono
circondati
da
un
alone
grigiastro
che
costituisce
il
reperto
essenziale
dellaffezione:
si
tratta
di
focolai
di
DEMIELINIZZAZIONE
che
interessano
la
sostanza
bianca
e,
marginalmente,
anche
quella
grigia.
Microscopicamente
la
demielinizzazione
si
apprezza
nei
preparati
con
il
metodo
Weigert
per
la
mielina
dove
appaiono
PALLIDI
SU
FONDO
NERO.
Sono
presenti
infiltrati
perivenosi
di
linfociti.
A
livello
dei
focolai
di
demielizzazione
si
trovano
cellule
che
hanno
il
compito
di
spazzare
via
il
materiale
in
disfacimento.
Le
cellule
nervose
presenti
possono
andare
incontro
a
cromato
lisi.
Negli
stadi
tardivi
si
ha
iperplasia
e
ipertrofia
della
glia
atrocitaria.
Clinicamente
caratterizzata
da
esordio
improvviso
ed
evoluzione
rapida,
con
prognosi
variabile.
Il
quadro
clinico
dominato
da
segni
di
sofferenza
focale
del
SNC
che
si
manifestano
e
raggiungono
lapice
in
poche
ore-giorni.
I
sintomi
sono
da
sofferenza
corticale,
sottocorticale,
troncale
o
cerebellare,
dei
gangli,
del
midollo.
Le
crisi
epilettiche
sono
comuni.
Terapia:
metilprednisone
endovena
ad
alto
dosaggio
come
nella
SM
acuta.
Leucoencefalite
acuta
emorragica
di
Wenston-Hurst
Rara,
preceduta
spesso
da
una
forma
di
infiammazione
delle
vie
aeree
superiori.
E
pi
comune
nei
maschi
rispetto
alle
femmine.
Macroscopicamente
resente
edema
e
emorragie
disseminate
nella
sostanza
bianca
sottoforma
di
PETECCHIE.
Microscopicamente
presente
necrosi
delle
aretriole
e
delle
venule,
con
emorragie
ad
anello
o
a
palla
cui
si
accompagna
la
demielinizzazione
periva
sale
con
infiltrato
neutrofilo,
macrofagico
e
linfocitario.
Clinicamente
si
ha
un
esordio
brusco
e
tumultuoso,
con
febbre
convulsioni
e
coma.
Ci
sono
anche
segni
focali
che
a
volte
sfuggono
per
via
della
frequente
presenza
di
disturbi
della
coscienza:
levoluzione
spesso
fatale.
Lesame
del
liquor
rivela
aumento
della
pressione
liquorale,
proteinorrachia,
pleiocitosi
con
cellule
mononucleate
e
PMN.
Leucoencefalopatia
multifocale
progressiva
unencefalita
causata
da
POLIOMA
VIRUS
JC.
Linfezione
colpisce
soprattutto
gli
oligodendrociti
perci
il
suo
effetto
principale
la
demielinizzazione.
La
malattia
si
presenta
costantemente
negli
immunodepressi
e
probabilmente
il
virus
interagisce
con
lHIV
allinterno
delle
cellule.
Si
pensa
che
la
malattia
insorga
per
una
RIATTIVAZIONE
DEL
VIRUS
in
caso
di
immunosoppressione.
Le
lesioni
consistono
in
aree
irregolari
di
distruzione
della
sostanza
bianca
che
vanno
da
pochi
mm
fino
ad
interessare
un
intero
lobo
cerebrale.
Microscopicamente
la
lesione
caratterizzata
da
una
zona
di
demielinizzazione
al
centro
del
quale
sono
disseminati
macrofagi
ricchi
di
lipidi
e
un
ridotto
numero
di
assoni.
Ai
margini
della
lesioni
si
rinvengono
cellule
di
oligodendroglia
ingrandite,
la
cui
cromatina
sostituita
da
inclusioni
virali
AMFOFILE
di
aspetto
vitreo.
Clinicamente
si
hanno
sintomi
neurologici
focali
inesorabilmente
progressivi.
Sclerosi
a
placche
(o
sclerosi
multipla)
Questa
importante
e
frequente
malattia
occupa
quasi
tutto
il
capitolo.
Dopo
i
traumi
cranici
essa
la
causa
pi
frequente
di
disabilit
neurologica
nellet
giovanile-adulta.
E
una
malattia
complessa,
a
decorso
variabile
e
imprevedibile,
caratterizzata
dalla
presenza
di
estese
aree
di
demielinizzazione
sparse
nel
SNC,
specie
nelle
vie
lunghe
e
nella
sostanza
bianca
vicino
ai
ventricoli.
Dopo
diversi
anni
assume
quasi
sempre
un
aspetto
progressivo.
Colpisce
F/M
2,5:1.
Lesordio
in
genere
fra
20
e
45
anni,
picco
attorno
a
30.
una
malattia
ubiquitaria,
con
punte
di
diffusione
nel
nordeuropa
e
negli
USA.
Quasi
assente
in
Asia.
Studi
di
popolazione
evidenziano
by Darkphemt - www.accentosullad.com - Vietata la vendita!
242
che
i
pazienti
acquisiscono
il
rischio
della
zona
dove
vivono
i
primi
15
anni
di
vita.
La
vera
causa
ignota,
ma
tutto
sembra
indicare
un
fattore
ambientale
che
scatena
nei
soggetti
predisposti
una
risposta
autoimmune
contro
la
mielina
del
SNC.
Tale
fattore
ambientale
con
buona
probabilit
un
virus
(indagati
HSV6,
HTLV1,
SimianV5),
che
colpisce
nellinfanzia
ed
ha
diffusione
ubiquitaria
con
un
gradiente
legato
alla
latitudine.
Sono
per
necessari
fattori
individuali
che
scatenino
una
risposta
autoimmune
(complessi
HLA
messi
in
relazione
sono
il
DR2-DQW1
e
il
DR4-DQW3).
Altre
teorie
puntano
invece
verso
una
genesi
del
tutto
autoimmune;
nella
SM
esiste
una
diminuzione
dellattivit
dei
T
soppressori
che
potrebbe
essere
alla
base
di
meccanismi
di
autoreattivit.
Macroscopicamente
il
reperto
non
da
molte
indicazioni.
Gli
emisferi
cerebrali
possono
essere
atrofici,
ma
si
rilevano
solo
lievi
aree
di
depressione
a
limiti
netti.
Le
lesioni
rilevano
il
loro
carattere
A
PLACCHE
quando
esaminate
sulla
superficie
di
SEZIONE.
Esse
possono
variare
per
numero
e
dimensione,
sono
localizzate
nella
sostanza
bianca
ed
hanno
una
conformazione
capricciosa
(possono
essere
tonde,
ovali
o
policicliche)
e
limiti
netti.
Le
lesioni
INIZIALI
hanno
colorito
ROSEO,
mentre
quelle
EVOLUTE
hanno
colorito
GRIGIO
e
si
mostrano
DEPRESSE.
Microscopicamente
le
lesioni
INIZIALI
mostrano
iperemia
dei
capillari
(da
cui
proviene
il
colore
roseo
macroscopico)
e
dissociazione
della
trama
tessutale
attribuita
alledema;
sono
presenti
infilitati
di
macrofagi,
linfociti
e
plasmacellule;
la
demielinizzazione
degli
assoni
si
manifesta
prima
con
rigonfiamento
delle
guaine,
che
possono
assumere
aspetto
a
corona
di
rosario,
e
poi
con
la
perdita
delle
loro
propriet
tintoriali
e
la
comparsa
di
piccole
gocciole
lipidiche
colorabili
con
Sudan
III.
A
questo
punto
le
pacche
si
mostrano
IPERCELLULERI
per
accumulo
di
elementi
della
microglia
che
provvedono
alla
spazzamento
dei
lipidi
sudanofili.
Man
mano
che
si
completa
la
demielinizzazione
inizia
la
proliferazione
delle
cellule
dellastroglia,
che
iniziano
un
processo
di
GLIOSI
FIBROSA
che
si
manifesta
con
la
SCLEROSI.
In
questo
momento
la
placca
ha
raggiunto
la
massima
espressivit
ed
visibile
anche
a
occhio
nudo
su
sezioni
colorate
con
il
metodo
di
Weigert,
dove
appare
come
aree
incolore
sul
fondo
nero-violaceo
del
tessuto
normale.
I
neuroni
colorati
con
il
metodo
di
Bielschowsky
appaiono
CONSERVATI
anche
se
possono
mostrare
alterazioni
come
rigonfiamento
o
assottigliamento.
Per
quanto
rigurda
la
fisiopatologia
bisogna
ricordare
che
la
mielina
avvolge
lassone
dappertutto
tranne
che
attorno
ai
nodi
di
Ranvier,
permettendo
una
conduzione
saltatoria
(in
cui
il
PDA
si
propaga
soltanto
da
un
punto
non
isolato
allaltro)
molto
veloce,
alla
base
dei
processi
rapidi
di
moto.
Il
danno
di
demielinizzazione
provoca
due
condizioni:
Rallentamento
della
velocit
di
conduzione
Cortocircuito
del
segnale
fra
zone
demielinizzate
dellassone
con
impossibilit
di
conduzione.
Dal
punto
di
vista
clinico
questo
si
traduce
rispettivamente
in
fatica
al
movimento
da
una
parte,
e
nella
perdita
di
conduzione
dallaltra.
Inoltre
il
cortocircuito
pu
provocare
la
stimolazione
degli
assoni
vicini
con
fenomeni
motori
e
sensitivi
paradossi,
come
la
nevralgia
del
trigemino,
le
parestesie,
contrazioni
muscolari
toniche
prolungate.
Inizialmente
i
deficit
motori
possono
essere
recuperati
parzialmente
perch
il
processo
infiammatorio
precoce
molto
esteso,
e
ledema
comprime
le
fibre
anche
oltre
il
territorio
che
viene
danneggiato.
Oppure
si
possono
attivare
fenomeni
di
innervazione
collaterale
stimolati
anche
dalla
fisioterapia:
infine
sono
possibili
parziali
remielinizzazioni.
Quando
invece
la
malattia
avanzata
il
recupero
non
avviene.
Clinicamente
lesordio
variabile,
anche
se
ci
sono
alcune
aree
di
insorgenza
preferenziali,
in
genere
non
preceduto
da
prodromi;
i
sintomi
raggiungono
lacme
in
poche
ore
o
giorni.
Nella
maggior
parte
dei
casi
si
ha
ipostenia
marcata
di
uno
o
pi
arti,
oppure
uina
neurite
ottica,
parestesia,
diplopia
e
vertigine
o
disturbi
della
minzione.
I
sintomi
compaiono
da
soli
o
in
associazione,
e
in
genere
regrediscono
dopo
un
periodo
variabile.
Successivamente
si
ripresentano
gli
stessi
sintomi
dellesordio
o
altri
segni
focali.
Per
ogni
caso
il
sintomo
desordio,
la
frequenza
di
ricadute,
levoluzione
e
le
modalit
di
presentazione
sono
estremamente
variabili.
In
ogni
caso
il
quadro
finale
sempre
molto
simile,
con:
Disturbi
motori
Spasticit:
abnorme
aumento
del
tono
muscolare
che
pu
originare
da
una
lesione
del
cervello
o
del
midollo
spinale.
Una
caratteristica
della
spasticita
che
l'aumento
del
tono
muscolare
dipende
dalla
velocit
del
movimento,
ovvero
aumenta
con
l'aumentare
della
velocit
del
movimento.
Essa
provoca
il
cosiddetto
effetto
a
"serramanico"
nei
movimenti
passivi
degli
arti
e
coinvolge
sia
i
muscoli
agonisti
che
antagonisti,
by Darkphemt - www.accentosullad.com - Vietata la vendita!
243
interferendo
cos
sia
con
la
flessione
che
con
la
estensione
di
un
segmento
corporeo
Atassia:
un
disturbo
consistente
nella
progressiva
perdita
della
coordinazione
muscolare
che
quindi
rende
difficoltoso
eseguire
i
movimenti
volontari.
Turbe
della
sensibilit
Deficit
visivi
Turbe
sfinteriche
TUMORI
DEL
NEVRASSE
E
DELLE
MENINGI
Incidenza
10-17/100000
individui.
I
tumori
del
SNC
rappresentano
circa
il
20%
di
tutte
le
neoplasie
pediatriche.
Le
neoplasie
de
SNC
hanno
caratteristiche
che
li
differenziano
da
tumori
di
altre
sedi.
Innanzitutto
nellambito
del
SNC
meno
evidente
la
distinzione
tra
BENIGNI
e
MALIGNI
La
resezione
chirurgica
di
questi
tumori,
oltre
a
essere
estremamente
difficile
e
pericolosa
porta
spesso
a
compromissione
di
alcune
funzioni
neurologiche.
La
localizzazione
anatomica
della
neoplasie
pu
avere
conseguenze
LETALI
a
dispetto
della
classificazione
istologica.
I
tumori
del
SNC
metastatizzano
raramente
al
di
fuori
del
SNC,
mentre
pi
frequentemente
la
diffusione
avviene
tramite
gli
spazi
subaracnoidei.
Una
classificazione
precisa
molto
difficile
da
creare,
ma
in
generale
si
possono
classificare
i
tumori
del
SNC
secondo
questa
tabella:
Verrano
descritti
i
tumori
pi
importanti.
MENINGIOMI
Sono
tumori
che
originano
dalle
meningi
o
dalle
strutture
che
da
esse
derivano
(plessi
corioidei
e
tela
corioidea).
I
pi
frequenti
sono
i
meningiomi
che
contraggono
rapporti
con
la
dura
madre
(non
significa
che
originano
dalla
duar
madre!).
I
meningiomi
si
sviluppano
in
sedi
diverse,
ma
nella
maggior
parte
dei
casi
prediligono
la
cavit
cranica.
Colpiscono
pi
il
sesso
femminile
e
in
generale
si
manifestano
in
et
medio-adulta.
Sono
state
riscontrate
anomali
genetiche
ritenute
possibilmente
responsabili
dei
meningiomi:
by Darkphemt - www.accentosullad.com - Vietata la vendita!
244
Perdita
del
braccio
lungo
del
cromosoma
22
che
ospita
il
gene
NF2.
Frequente
associazione
con
la
neurofibromatosi
di
tipo
2.
In
base
alla
sede
si
possono
distinguere:
1. Meningiomi
intracranici:
localizzati
alla
volta
o
ai
lati
della
grande
falce
2. Meningiomi
spinali:
prediligono
il
tratto
dorsale
3. Meningiomi
intraventricolari
4. Meningiomi
orbitali:
originano
dalla
guaina
del
nervo
ottico
5. Meningiomi
ectopici:
nella
regione
della
glabella
Macrcoscopicamente
i
meningiomi
possono
essere
emisferici
o
francamente
sferici,
allungati
o
peduncolati.
La
superficie
esterna
pu
essere
liscia
o
lobulata.
Sono
inseriti
nella
dura
madre
(spesso)
e
si
spingono
a
comprimere
e
atrofizzare
il
parenchima
cerebrale,
senza
per
infiorarlo.
A
volte
i
meningiomi
assumono
sviluppo
superficiale
realizzando
il
quadro
del
MENINGIOMA
A
PLACCA.
I
meningiomi
che
si
accrescono
in
prossimit
della
teca
cranica
possono
causare
modificazioni
della
stessa
(iperostosi).
In
superficie
di
sezione
i
meningiomi
mostrano
un
comportamento
variabile
in
base
alla
loro
struttura
istologica.
La
maggior
parte
ha
aspetto
FIBROSO
con
manifesta
fascicolazione.
I
meningiomi
sono
solitamente
lesioni
UNICHE.
Microscopicamente
esistono
molteplici
tipi
di
meningiomi
in
base
alla
loro
struttura.
Secondo
la
classificazione
di
COURVILLE
esistono:
TIPO
SINCIZIALE
le
cellule
poligonali
che
lo
costituiscono
formano
un
ampio
sincizio.
Il
citoplasma
filamentoso
e
omogeneo.
Il
nucleo
grande
e
centrale.
Il
tessuto
attraversato
da
travate
percorse
da
vasi
e
formate
da
fibre
reticolari,
collagene
ed
elastiche.
TIPO
TRANSIZIONALE
costituito
da
elementi
allungati,
fusiformi,
distribuiti
in
modo
da
originare
figure
a
VORTICE
attorno
a
piccoli
vasi.
Su
queste
strutture
precipitano
SALI
DI
CALCIO
e
si
formano
delle
concrezioni
concentriche
dette
PSAMMOMATOSE.
Al
taglio
il
tumore
stride,
duro
e
finemente
granuloso.
TIPO
FIBROSO
costituito
da
elementi
allungati,
fusiformi
con
nucleo
a
biscotto.
presente
una
elevata
quota
di
FIBRE
ARGENTOFILE
e
COLLAGENE
tra
le
cellule.
La
consistenza
elevata.
TIPO
ANGIOBLASTICO
risulta
di
cavit
vascolari
con
aspetto
di
sinusoidi,
rivestite
da
cellule
rigonfie
che
si
espandono
nel
lume
obliterandolo
parzialmente.
Gli
spazi
tra
le
cavit
sono
colmi
di
cellule
dello
stesso
tipo.
una
forma
che
tende
a
dare
rapide
recidive
e
a
metastatizzare
a
distanza.
Queste
4
forme
principali
sono
seguite
da
diverse
varianti:
Variante
XANTOMATOSA
quando
le
cellule
assumono
aspetto
schiumoso
per
accumulo
di
lipidi
sudanofili.
Macroscopicamente
hanno
tonalit
gialla
e
alla
sezione
hanno
aspetto
butirroso.
Variente
MELANICA
presenza
di
pigmento
melanico
nei
macrofagi.
Variante
OSSEA
e
CARTILAGINEA
in
seno
al
tumore
si
forma
osso
a
fibre
intrecciate
e
a
fibre
lamellari.
Variante
MIXOMATOSA
deposizione
di
abbondante
sostanza
intercellulare
metacromatica.
Variante
a
CELLULE
GIGANTI
Variante
PAPILLARE
I
meningiomi,
qualunque
sia
il
loro
tipo
e
variante,
sono
BENIGNI
nella
stragrande
maggioranza
dei
casi.
In
rari
casi
per
po
andare
incontro
a
trasformazione
maligna,
descrivendo
il
quadro
del
SARCOMA
PRIMITIVO
DELLE
MENINGI
oppure
dei
MENINGIOMI
A
SECONDARIA
EVOLUZIONE
SARCOMATOSA.
Si
tratta
di
neoplasie
carnose
e
a
carattere
infiltrante,
che
sono
sede
di
focolai
necrotici
ed
emorragici.
Microscopicamente
mostrano
una
struttura
fibrosa,
fusocellulare
e
polimorfocellulare.
Clinicamente
la
sintomatologia
compressiva
con
segni
deficitari
o
comiziali,
in
rapporto
alla
localizzazione.
Ledema
perilesionale
frequente,
ma
lipertensione
endocranica
no.
Lasportazione
chirurgica
risolutiva
spesso
possibile,
anche
se
alcune
localizzazioni
la
rendono
difficile.
Le
recidive
non
sono
rare,
e
anche
se
si
tratta
di
tumori
benigni
in
caso
di
residuo
postoperatorio
autorizzato
luso
della
terapia
radiante
(di
regola
nelle
forme
anaplastiche).
Levento
pi
frequente
dopo
il
trattamento
la
guarigione
definitiva;
le
recidive
complessivamente
si
hanno
nel
15%
delle
asportazioni
totali.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
245
TUMORI DI PERTINENZA DELLA GLIA ECTODERMICA
Sono denominati GLIOMI, sono neoformazioni che originano dalle cellule gliali e sono i pi
frequenti tumori cerebrali. A seconda dei tipi cellulari si possono distinguere variet diverse:
astrocitomi, oligodendrogliomi, glioblastomi multiformi, ependimomi.
Astrocitomi
Gli astrociti sono cellule di supporto diffuse sia nella sostanza bianca che nella grigia, che hanno
essenzialmente due funzioni:
Attorno ai neuroni tamponi metabolici, fornitori di substrati, detossificanti, isolanti elettrici
Attorno ai vasi BBB, controllando il flusso di molecole e substrati fra sangue, liquor ed encefalo
Di queste neoplasie esistono diversi sottotipi, di cui i principali sono discussi qui di seguito.
Lastrocitoma un tumore classificato secondo BAILEY e CUSHING in due tipi:
1. CITOPLASMATICO: risulta dagli astrociti citoplasmatici della sostanza grigia. Colpisce
bambini o giovani adulti. La sede corticale con adesione alle leptomeningi.
Macroscopicamente appare gelatinoso o cistico, con limiti netti. Microscopicamente gli
astrociti sono distribuiti in forma rada e separati da una sostanza gelatinosa in cui sono
presenti cavit cistiche.
2. FIBRILLARE: il pi frequente e si distribuisce in maniera ubiquitaria in tutto il nevrasse.
Le sedi maggiormente interessate sono gli emisferi cerebrali, la regione ipotalamica, il
tronco dellencefalo ed il cervelletto. Macroscopicamente di colorito BIANCASTRO e
consistenza SODA. I limiti sono INDISTINTI, perch questo tumore tende ad INFILTRARE
il tessuto sano. Microscopicamente gli atsrociti appaiono piccoli, rotondi, quasi ridotto al
solo nucleo. Sono distribuiti in forma rada tra una FITTA RETE DI FIBRILLE, ben
evidenziabili con colorazioni che usano metodi di impregnazione con loro. Gli astrociti
fibrillari si mostrano positivi alla reazione immunoistochimica per la GFAP (Glial
Fibrillary Acidic Protein).
Nonostante lapparente benignita lastrocitoma fibrillare ha quasi sempre pognosi infausta.
Astrocitoma anaplastico una lesione intermedia tra lastrocitoma fibrillare ed il
glioblastoma multiforme. Macroscopicamente appare di consistenza ridotta. Microscopicamente
le cellule sono aumentate di numero, polimorfe e polimetriche. Possono essere presenti aree di
necrosi e proliferazioni capillari am di ciuffi. un tumore ad elevato grado di malignit.
Glioblastoma multiforme una neoplasia ESTREMAMENTE MALIGNA. Si sviluppa
soprattutto nei maschi intorno ai 60 anni. Sono interessati gli emisferi cerebrali a livello della
sostanza bianca dei lobi frontali e temporali. Spesso il tumore passa da un emisfero allaltro
tramite le strutture mediane, dando alla sezione un aspetto a FARFALLA.
Macroscopicamente se il tumore di dimensioni LIMITATE, esso appare rotondeggiante, mentre
se di GROSSE dimensioni e INFILTRANTE, esso appare irregolare. Alla sezione mostra un
aspetto VARIEGATO per la presenza di aree giallastre di NECROSI che si alternano a TRATTI
EMORRAGICI e tessuto ben conservato grigio-roseo. I vasi sono NUMEROSI e a livello delle zone
di necrosi appaiono trombizzati.
Microscopicamente sono presenti molti caratteri diversi. Si tratta di un aggregato di cellule
poligonali, rotondeggianti, polimorfe, multinucleate e fusate. Gli elementi fusati sono
SPONGIOBLASTI e circondano le aree di necrosi disponendosi a PALIZZATA. A carico dei vasi
confermata la trombosi e si notano proliferazioni capillari con aspetti di glomeruli con
rivestimento formato da pi strati (cellule endoteliali + fibrocellule muscolari lisce).
Il glioblastoma un tumore ad accrescimento rapido. Esso infiltra le leptomeningi ed il versante
profondo della dura madre, diffondendosi nei seni durali e nella teca. Regolarmente la diffusione
avviene attraverso il LIQUOR e c un reimpianto a distanza. Pu associarsi una componente
sarcomatosa (GLIOSARCOMA).
Clinicamente da sintomi focali in genere deficitari e rapidamente peggiorativi. Pu dare crisi
comiziali ma pi raramente delle forme a basso grado, in quanto tende alla distruzione e non
allirritazione. Alle neuroimmagini spicca la necrosi (densit variabile) e le caratteristiche di
malignit dei margini.
Atrocitoma pilocitico un tumore che colpisce elettivamente i bambini e i giovani adulti. La
distribuzione ubiquitaria. Deve il suo nome alla presenza di un involucro a tipo di feltro che
avvolge le cellule. Macroscopicamente si tratta di un tumore omogeneo o cistico dotato di minore
tendenza infiltrante rispetto allastrocitoma fibrillare.
Microscopicamente si evidenziano i tre attributi diagnostici:
1. Abbondante trama lassa o compatta dei prolungamenti fibrosi degli astrociti
2. Fibre di Rosenthal: sono formazioni allungate che occupano i prolungameni degli astrociti.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
246
Hanno
la
forma
a
salsiccia
e
aspetto
ialino
per
spiccata
eosinofilia.
Si
colorano
in
rosso
con
la
metodics
di
MASSON.
3.
Accumuli
intracellulari
di
granuli
proteici.
La
sintomatologia
spesso
quella
cerebellare
con
aggiunta
dellipertensione
endocranica
da
ostruzione
del
IV
ventricolo.
Meno
frequentemente
si
localizza
al
chiasma
o
agli
emisferi,
dando
rispettivamente
deficit
visivi
e
accessi
epilettici.
Asportazione
e
guarigione
completa.
Astroblastoma
si
pu
verificare
in
tutte
le
et
e
colpsce
soprattutto
gli
emisferi
cerebrali.
Macroscopicamente
si
presenta
come
una
formazione
a
limiti
ben
definiti,
molle,
di
colorito
grigio-rossastro
per
labbondante
componente
vascolare.
Microscopicamente
le
cellule
si
dispongono
intorno
ai
componenti
di
una
ABBONDANTE
RETE
VASCOLARE,
originando
in
sezione
trasversale
figure
simili
a
rosette
(PSEUDOROSETTE)
e
in
sezione
longitudinale
a
file
continue
di
cellule
allineate
lungo
i
due
versanti
di
uno
stesso
vaso.
Oligodendrogliomi
Gli
oligodendrociti
sono
le
cellule
che
formano
una
guaina
mielinica
attorno
agli
assoni
nella
sostanza
bianca
e
grigia
nel
SNC,
e
che
vengono
sostituite
delle
cellule
di
Shwann
nel
SNP.
Loligodendroglioma
si
sviluppa
per
lo
pi
in
soggetti
di
40
anni
e
colpisce
entrambi
i
sessi
in
egual
misura.
La
sede
pi
colpita
rappresentata
dagli
emisferi
cerebrali
e
precisamente
dai
LOBI
FRONTALI.
Macroscopicamente
mostra
dei
limiti
MAL
definiti
perch
ha
carattere
infiltrante;
di
colorito
grigio-rossastro
ed
di
consistenza
MOLLE.
Pu
avere
aspetto
GELATINOSO
se
presente
abbondante
materiale
mucoso.
Caratteristica
peculiare
la
presenza
di
calcificazioni
che
possono
essere
viste
allesame
radiologico.
Microscopicamente
vi
sono
oligodendrociti
pi
grandi
del
normale
e
pi
rotondi.
Queste
cellule
sono
addossate
le
une
sulle
altre
e
formano
strutture
compatte
a
nido
dape.
Ci
sono
SCARSISSIME
mitosi.
La
rete
vascolare
ABBONDANTE
e
risulta
in
capillari
sottili
e
angolosi.
Tra
le
cellule
tumorali
disposte
in
maniera
compatta
si
interpone
una
sostanza
MUCOIDE
EMATOSSILINOFILA
PAS-positiva.
Le
calcificazioni
originano
dalle
pareti
vasali
dove
si
depositano
concrezioni
calcaree
che
confluiscono
tra
loro.
Questo
tumore
ha
una
possibie
evoluzione
maligna,
contrassegnata
dalla
presenza
di
incremento
di
cellule
con
atipie
citoplasmatiche
e
nucleari.
La
sintomatologia
dominata
da
convulsioni,
che
come
detto
sono
anche
il
sintomo
desordio.
La
prognosi
decisamente
migliore
degli
astrocitomi,
con
una
sopravvivenza
media
di
5-10
anni,
che
maggiore
di
quella
delle
forme
pi
benigne
di
astrocitoma.
Una
prognosi
peggiore
ce
lhanno
quelle
forme
con
ampie
aree
necrotiche.
TUMORI
DI
PERTINENZA
DELLA
SERIE
NEURONICA
Ganglioneuroma
Molti
tumori
di
origine
neuronale
contengono
cellule
di
aspetto
maturo:
queste
cellule
possono
essere
la
sola
componente
del
tumore
(gangliocitomi)
e
il
tumore
benigno
e
a
lenta
crescita,
oppure
possono
essere
presenti
anche
commisture
di
cellule
gliali
(gangliogliomi).
In
questo
caso
la
crescita
pi
rapida
e
la
neoplasia
pi
aggressiva,
per
via
della
tendenza
della
componente
gliale
a
diventare
francamente
anaplastica.
Il
ganglioneuroma
detto
anche
gangliocitoma
ed
un
raro
tumore
che
colpisce
bambini
e
giovani
adulti.
Per
essere
considerato
tale
nel
ganglio
neuroma
necessario
dimostrare
3
caratteristiche:
1. che
le
cellule
presenti
sono
NEURONI:
si
basa
sullevidenziazione
di
sostanza
tigroide
e
neurofibrille
e
sulla
negativit
al
GFAP
e
la
positivit
alla
SINAPTOFISINA
ed
allENOLASI
NEURO-SPECIFICA.
2. che
i
neuroni
presenti
partecipano
al
processo
neoplastico
e
non
ne
sono
solo
interessati:
questa
pu
essere
dimostrata
riconoscendo
la
presenza
di
neuroni
in
aree
in
cui
normalmente
non
ci
sono,
come
la
sostanza
bianca
(ci
sono
gli
assoni
non
i
neuroni
interi!)
e
le
leptomeningi.
3. ci
sono
anche
cellule
PRECORRITRICI
di
neuroni
(neuroblasti).
Si
tratta
di
un
tumore
ubiquitario
che
per
si
manifesta
spesso
a
livello
del
lobo
temporale.
Macroscopicamente
di
piccole
dimensioni,
consistente,
con
superficie
di
sezione
grigia
e
finemente
granulosa.
Microscopicamente
i
neuroni
mostrano
pleomorfismo
(caratteristica
di
alcune
cellule,
che
possono
assumere
diversit
di
forme
con
il
mutare
delle
condizioni
ambientali)
e
possono
essere
anche
giganti
e
multi
nucleati.
Ad
essi
si
associano
elementi
gliali
e
neuroblastici.
Come
gi
detto,
by Darkphemt - www.accentosullad.com - Vietata la vendita!
247
se gli elementi gliali sono abbondanti si parla di GANGLIOGLIOMA.
Neuroblastoma periferico
il tumore maligno pi frequente in et infantile. Si sviluppa a carico del surrene e dei gangli
simpatici lobari. Macroscopicamente appare come una formazione uni o bilaterale, molle e
friabile. La superficie esterna lobulata e pu contenere una capsula. Al taglio appare di colorito
grigiastro che spesso risulta interrotto da emorragie e focolai di necrosi. Sono presenti anche
pseudocisri a contenuto ematico e focolai di calcificazione visibili allesame radiologico.
Microscopicamente presente un tessuto ricco di cellule poco pi grandi di un linfocita, con
citoplasma scarso, limiti incerti e nucleo compatto rotondeggiante o ovalare. Spesso si
rinvengono margini a m di ROSETTE, che constano di uno spazio centrale occupato da un sottile
feltro fibrillare intorno al quale sono disposti a raggiera i neuroblasti.
Le metastasi seguono la via ematica e linfatica e i primi a essere colpiti sono frequentemente
fegato, scheletro e linfonodi. In alcuni casi si pu associare a feicromocitoma: questa evidenza
supportata dal fatto che entrambi i tumori sono NEUROLOFOMI, cio tumori originanti dalle
creste neurali che producono adrenalina e noradrenalina causandi ipertensione arteriosa. In un
limitato numero di casi anche il neuroblastoma periferico risulato produrre adrenalina.
TUMORI A CARATTERE INDIFFERENZIATO O EMBRIONALE
Medulloblastoma
Tumore infantile ad insorgenza esclusivamente cerebellare. Altamente indifferenziato, si
localizza nella linea mediana del cervelletto, mentre a volte negli adulti possibile una
localizzazione laterale. Crescendo, pu ostruire il deflusso del liquor dal quarto ventricolo e
provocare idrocefalo. Deriva da tessuto neuroectodermico primitivo del cervello fetale, e insorge
soprattutto nella 1-2 decade di vita. E nettamente infiltrante e invade spesso il tronco
dellencefalo: inoltre tende a disseminarsi lungo le vie liquorali.
Macroscopicamente appare molle e leggermente friabile e a limiti incerti. Se le dimensioni sono
cospicue si possono ritrovare aree di necrosi.
Microscopicamente una neoplasia caratterizzata da una elevata quota di cellule. Gli elementi
hanno attributi PRIMORDIALI, sono polimetriche e strettamente addossate. possibile trovare
formazioni a rosetta come quelle del neuroblastoma. Alcuni elementi mostrano una leggera
differenziazione verso i neuroni, mentre altri verso la serie gliale (spongioblasti). Si riconoscono
4 tipi di medulloblastoma in base al grado e al livello di differenziazione:
1. Tipo classico o indifferenziato
2. Tipo a differenzizione verso la serie neuronale
3. Tipo a differenziazione verso la serie gliale
4. Tipo misto
Da una intensa reazione desmoplastica e molto rapidamente provoca idrocefalo ostruttivo. Nel
bambino inoltre sono comuni cefalea, rigidit nucale e atassia troncale. Non sempre possibile
lasportazione chirurgica, e la recidiva la regola, specie per via della disseminazione liquorale.
Tuttavia la sopravvivenza buona perch il tumore piuttosto radiosensibile (panirradiazione
del nevrasse). La chemio aggiunge poco.
TUMORI DI PERTINENZA DELLEPENDIMA
Ependimoma
Gli ependimociti sono cellule che rivestono i plessi ventricolari, mentre le cellule dei plessi
coroidei sono cellule cubiche, strettamente correlate alle prime, che rivestono le aree dove viene
prodotto il liquor: queste sono estroflessioni di capillari glomerulari molto fenestrati, che
protrudono sul livello dellependima circostante, aggettando nel lume ventricolare, rivestite da
un epitelio appunto cubico. Dai plessi coroidei viene filtrato il liquor.
Si pu dire che lepitelio dei plessi coroidei sia una forma specializzata di cellule ependimali.
Pu derivare anche dalle cellule ependimali del canale midollare spinale, anche se obliterato
(specie negli adulti).
Lependimoma assume aspetti anaplastici nel 10% delle forme primarie e nel 20% delle recidive,
insorgendo nel giovane adulto o nelladolescente. Nelle forme pi comuni la malignit non
elevata.
Macroscopicamente se il tumore si sviluppa nel contesto della sostanza nervosa pu apparire
omogeneo o cistico; se il tumore si sviluppa entro una cavit ventricolare appare come una massa
a CAVOLFIORE.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
248
Microscopicamente il reperto fondamentale il riscontro delle FIGURE A ROSETTA, che derivano
dalla tendenza delle cellule ependimali a delimitare cavit. Queste cellule si dispongono con una
distribuzione radiale, periferica ai vasi o a strutture non vascolari.
Esiste anche il subependimoma, una variante pi rara che quasi esclusivamente
intraventricolare e quindi provoca facilmente ipertensione endocranica occupando il IV
ventricolo (dopo un lungo periodo di asintomaticit).
In genere tutti i tipi di ependimoma provoca occlusione degli spazi liquorali e idrocefalo
ostruttivo, e di regola danno pochi altri sintomi prima. Dopo lasportazione le recidive sono
piuttosto frequenti, e non correlate al grado del tumore. E anche possibile la disseminazione del
tumore lungo le vie liquorali e per questo motivo un trattamento radiante post chirurgico la
regola.
TUMORI DI PERTINENZA DEI PLESSI CORIOIDEI
Papilloma
Insorgono in tutte le aree dove sono presenti i plessi. La variante maligna (carcinoma dei plessi
coroidei) tipica dellinfanzia, e se si trova nelladulto frutto di una metastasi. La massima
frequenza si ha nei bambini (nei ventricoli laterali), mentre negli adulti sono frequenti nel quarto
ventricolo.
Macroscopicamente una formazione rossa o rosso-grigia con superficie irregolare, simile a
quella di un CAVOLFIORE. La consistenza pu variare da soda a fragile a aumentata.
Microscopicamente si tratta di rilievi papillari ben strutturati, rivestiti da uno strato semplice di
cellule cilindriche o cubiche, che riposano su uno stello connetivo-vascolare.
La clinica idrocefalo, possibile sia per ostruzione al deflusso che per aumento della secrezione
del liquor. Forse i virus papova hanno un ruolo eziologico. Lasportazione chirurgica radicale
possibile e spesso con buona prognosi, se lescissione non radicale si associa radioterapia. E
utile spesso un drenaggio liquorale interno.
TUMORI METASTATICI
La localizzazione cerebrale delle metastasi pu avvenire per contiguit (tumore dellipofisi, del
rinofaringe) o per via ematogena. Nel secondo caso la disseminazione pu avvenire:
Indirettamente quando un tumore da metastasi ematogene allo scheletro cranico e da
qui si diffonde alle meningi e al tessuto nervoso limitrofo.
Direttamente assolutamente pi frequente. Le metastasi arrivano in ordina di
frequenza da tumore del polmone, carcinomi del rene, dello stomaco, della prostata,
della tiroide ed il corio carcinoma.
Macroscopicamente i tumori metastatici sono caratterizzati da un molteplicit di focolai. Se le
metastasi sono di grandi dimensioni appaiono rotonde, a limiti netti, circondate da unampia
zona di edema. In superficie il loro colore grigio-roseo e laspetto granuloso. Possono esserci
necrosi, focolai emorragici e colliquativi.
TUMORI DEL SISTEMA NERVOSO PERIFERICO
Comprendono due forme principali, il neurinoma e il neuro fibroma. Il primo tumore origina
dalle cellule di Schwann (di derivazione neuroectodermica), mentre il secondo origina dagli
elementi connettivali dellendonevrio e del perinevrio (di derivazione mesenchimale).
Neurinoma
La definizione pi corretta sarebbe NEURILEMMOMA oppure SCHWANNOMA. Sono colpiti i
nervi di senso cranici e spinali, specie in corrispondenza del tratto radicolare. Tra i nervi cranici il
pi interessato lACUSTICO (infatti si parla in quel caso di NEURINOMA DELLACUSTICO) in
prossimit della sua origine apparente a livello dellangolo ponto-cerebellare. Agli arti sono
interessati pi i nervi decorrenti lungo il versante flessorio.
I neurinomi si manifestano soprattutto tra i 20 e i 50 anni. Il neurinoma dellacustico ha
predilezione per il sesso femminile.
Macroscopicamente sono di forma SFERICA se di piccole dimensioni; se sono di grandi
dimensioni appaiono LOBULATI. Sono neoplasie circoscritte, ben incapsulate, di consistenza
soda. La superficie esterne e di sezione sono di colorito BIANCO LATTEO e spesso hanno aspetto
traslucido. Al taglio visibile un caratteristico andamento fascicolato spesso vorticoso. Nei
neurinomi di vecchia data sono presenti fenomeni regressivi come pseudo cisti, zone calcifiche e
aree di ialinizzazione. Inoltre in base alle loro dimensioni e alla loro localizzazione possono
provocare deformazione delle strutture circostanti.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
249
Il neurinoma dell'acustico un tumore benigno che origina dalle guaine di rivestimento
dell'ottavo nervo cranico. L'ottavo nervo formato da due distinti nervi: il nervo cocleare
deputato alla percezione uditiva e il nervo vestibolare responsabile dello stato
dell'equilibrio.Questi nervi nascono rispettivamente dalla coclea e dall'organo dell'equilibrio
(canali semicircolari, utriculo e sacculo) quindi percorrono un piccolo canale osseo (condotto
uditivo interno, C.U.I.) per circa un centimetro prima di gettarsi nell'angolo ponto-cerebellare per
arrivare al tronco dell'encefalo. Anche il settimo nervo cranico o nervo facciale deputato ai
movimenti dell'emifaccia passa in questo canale insieme a importanti vasi sanguigni.Il
neurinoma nasce dal rivestimento dell'ottavo nervo cranico generalmente all'interno di questo
canale osseo.
I tumori del nervo acustico generalmente hanno una crescita lenta (circa 2 mm). Essi rimangono
avvolti da una capsula e tendono a erodere l'osso e a spostare i tessuti neurovascolari normali.
Per la crescita lenta esiste un adattamento graduale dell'organismo alternato a periodi di sintomi
pi o meno evidenti dovuti alla compressione del nervo uditivo e/o del nervo facciale, quindi il
tumore esce dal canale osseo ed invade lo spazio dell'angolo ponto-cerebellare. A questo stadio,
alla risonanza magnetica cerebrale, il tumore assume l'aspetto di una massa globosa peduncolata
sul C.U.I.. Nella sua ulteriore crescita, il tumore comprime il nervo trigemino ed il tronco
cerebrale rendendo il trattamento chirurgico non dilazionabile.
Il neurinoma dellacustico, se molto sviluppato, produce deformazioni del ponte, del bulbo e del
cervelletto, inducendo un incavo da atrofia. Il canale acustico che viene impegnato dal tumore
appare SLARGATO (visibile allesame radiologico, utilissimo per la diagnosi!). Le radici dei nervi
limitrofi sono stirate SULLA superficie del tumore, mentre le fibre acustine sono contenute
NELLA capsula tumorale. Microscopicamente pu essere di Tipo A o B (vedi avanti).
Raramente un neurinoma dell'acustico asintomatico. Pi del 90% dei pazienti con neurinoma
dell'acustico accusano una ipoacusia neurosensoriale di grado variabile e progressivamente
peggiorativa dovuta alla compressione e, quindi, alla sofferenza del nervo cocleare. L'ipoacusia
generalmente associata ad un ronzio o rumore monolaterale nonch a disturbi dell'equilibrio con
instabilit o, raramente, vere crisi vertiginose. Non raro che un neurinoma dell'acustico possa
presentarsi con i sintomi di una Malattia di Meniere (vertigini violente accompagnate da perdita
di udito e acufeni). Alcune volte il sintomo rilevatore di un neurinoma dell'acustico pu essere
una sordit improvvisa, talvolta con recupero uditivo dopo trattamento medico, oppure il
paziente pu sperimentare una ipoacusia fluttuante o senso di orecchio pieno. Se il neurinoma
raggiunge dimensione superiore a 25 mm nell'angolo ponto-cerebellare tende a comprimere il
trigemino e quindi possono comparire, in associazione ai sintomi uditivi, disturbi della sensibilit
facciale con ipoestesia o iposensibilit della faccia. Nei casi di tumori ancora pi grandi possono
manifestarsi un lieve deficit del nervo facciale (lieve paresi), disturbi del gusto, ma raramente si
ha una paralisi completa del nervo. Diplopia (visione doppia) o ipertensione endocranica (cefalea
con nausea e vomito) con papilla da stasi e incontinenza urinaria, sono i sintomi di grossi grandi
o giganti (diametro nell'angolo ponto-cerebellare > 4cm.). La chirurgia di tumori che hanno
raggiunto queste dimensioni presenta rischi maggiori soprattutto in presenza di ipertensione
endocranica e potrebbe essere necessario eseguire uno shunt ventricolare per risolvere questa
urgenza prima di rimuovere il tumore.
Al giorno d'oggi le metodiche radiologiche non invasive (Tomografia Computerizzata (TC) con
mezzo di contrasto e Risonanza Magnetica Nucleare (RMN) con gadolinio, eseguite con tecniche
sofisticate ed a sezioni sottili, sono in grado di visualizzare tumori di piccola dimensione (intorno
ai 3-4 mm. di diametro). Pertanto, ogni disturbo che interessi un unico orecchio (diminuzione di
udito, acufeni) oppure disturbi dellequilibrio dovrebbero essere valutati con una indagine
otoneurologica completa per escludere la presenza di un neurinoma.
I neurinomi delle radici spinali hanno forma a clessidra e si fanno strada attraverso i forami di
coniugazione che appaiono slargati.
Microscopicamente si distinguono due tipi di neurinomi secondo la classificazione di ANTONI,
che risultano variamente presenti anche nellambito dello stesso tumore:
TIPO A: composto da fasci compatti, diversamente orientati e intrecciati, di elementi
FUSATI con nucleo ovoidale. Il citoplasma in rapporto con una rete di fibrille
argenofile. Questi fasci assumono andamento a VORTICE che ricorda le foglie di cipolla,
e costituiscono i NODULI DI VEROCAY. Nellambito di uno stesso fascio le cellule si
dispongono in modo che i nuclei siano tutti alla medesima ALTEZZA, formando le
cosiddette FIGURE A PALIZZATA, caratteristiche del neurinoma.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
250
TIPO B: struttura pi LASSA formata da cellule di forma irregolare e a limiti imprecisi,
distribuite dentro una sostanza fondamentale. Sono presenti vasi sanguigni ECTASICI,
dove si riscontrano spesso fenomeni di trombosi. Questo tipo va facilmente incontro alla
formazione di PSEUDOCISTI.
I neurinomi sono BENIGNI e solo raramente diventano maligni. Quando ci accade, essi invadono
la capsula e se asportati tendono a recidivare.
Neurofibroma
raro nella forma solitaria, mentre nelle forma multipla realizza la neurofibromatosi di VON
RECKLINGHAUSEN. La forma pi comune a insorgenza cutanea, mentre la seconda forma il
neurofibroma periferico. Il neurofibroma cutaneo caratterizzato da masse ben delimitate, NON
capsulate, costituite da cellule fusate, localizzate nel derma e nel grasso sottocutaneo. Hanno un
abbondante stroma collageno.
Nel neurofibroma periferico macroscopicamente i tronchi nervosi interessati mostrano delle
espansioni fusate sferiche lungo il decorso oppure il tumore pu mostrarsi come un ispessimento
irregolarmente cilindrico che caratterizza la configurazione PLESSIFORME. Se insorge su una
radice spinale cerca di farsi strada attraverso i forami di coniugazione, assumendo un aspetto a
CLESSIDRA. Questo tumore NON possiede una capsula e la tumefazione fa parte integrante del
tronco nervoso. La consistenza soffice e elastica. La superficie biancastra.
Microscopicamente sono presenti POCHE cellule di Schwann distribuite tra fasci di fibre
collagene. I fasci sono aggregati tra loro grazie ad una sostanza basofila che conferisce al tumore
un aspetto mixomatoso (le cellule del mixoma somigliano alle cellule endoteliali; sono allungate e
fusiformi, con nuclei rotondi od ovali e nucleoli evidenti. Le cellule e i vasi del mixoma sono
immersi in una matrice amorfa ricca di mucopolisaccaridi acidi.). A volte ci possono essere dei
aree di fasci di collagene che mostrano un aspetto a carota tagliuzzata. I nuclei delle cellule
sono normalmente allungati. Si possono trovare cellule schiumose. Caratteristica importante
che nel contesto del tumore si rinvengono gli ASSONI, che invece non sono presenti nei
neurinomi.
I neurofibromi sono generalmente benigni. Essi fanno parte della neurofibromatosi di von
Recklinghausen, una malattia autosomico dominante caratterizzata da:
Comparsa di neurofibromi a carico di diversi nervi periferici
Lesioni cutanee costitite da neurofibromi sessili e da macchie pigmentate a caff e latte
Gliomi o meningiomi
Gliomi del nervo ottico o della retina
Alterazioni scheletriche di tipo osteolitico e deformante.
FACOMATOSI
Sono disordini ereditari, chiamati anche sindromi neurocutanee, caratterizzate dallo sviluppo di
amartomi e neoplasie, possibili in tutti i tessuti, ma soprattutto a carico del SNC e della cute.
Sono quasi tutte delle sindromi tumorali familiari con trasmissione autosomico-dominante.
Neurofibromatosi di tipo 1
La NF1 caratterizzata dalla presenza di:
Neurofibromi
Gliomi del nervo ottico
Meningiomi
Noduli di pigmento nelliride (noduli di Lisch)
Macchie cutanee iperpigmentate (macchie caffelatte)
Una delle pi comuni malattie genetiche, associata alla mutazione di un gene localizzato in
17q11.2, che produce una proteina chiamata neurofibromina. I tumori propri della NF1 sono
identici a quelli sporadici, ma insorgono tutti insieme nei pazienti portatori della malattia, e
hanno una notevole tendenza alla trasformazione maligna.
La proteina anomala ha un ruolo nel regolare la trasduzione dei segnali, agendo come
oncosoppressore. Esistono molte mutazioni di questo gene, ma non sembrano essere in relazione
a particolari fenotipi clinici.
Neurofibromatosi di tipo 2
Malattia autosomica dominante in cui i pazienti sviluppano:
Schwannomi acustici bilaterali
Meningiomi multipli
by Darkphemt - www.accentosullad.com - Vietata la vendita!
251
Gliomi
Ependimomi
del
midollo
spinale
Ci
possono
essere
anche
parecchie
lesioni
non
neoplastiche,
come
liperplasia
delle
cellule
di
Schwann
nel
midollo
spinale,
amartia
gliale,
(raccolte
microscopiche
di
ammassi
gliali
in
localizzazioni
atipiche),
ed
altre
anomalie
iperplastiche
di
componenti
cellulari
del
SNC.
Molto
rara
(1:40-50,000),
deriva
da
una
mutazione
sul
22q12.
Esistono,
a
differenza
della
NF1,
alcune
correlazione
fra
il
tipo
di
mutazione
e
i
fenotipi
clinici.
La
proteina
interessata
si
chiama
merlina.
Sclerosi
tuberosa
Sindrome
autosomica
dominante
con
sviluppo
di
amartomi
e
neoplasie
benigne
del
SNC.
Sono
gli
amartomi
del
SNC
che
presentano
caratteristiche
di
rilievo,
essendo
principalmente
identificabili
come
tuberosit
corticali.
Possono
essere
presenti
anche
molte
lesioni
parenchimali
(cisti
e
angiomiolipomi
a
carico
di
rene
e
pancreas,
amartomi
retinici,
miomi
polmonari
e
cardiaci)
e
cutanee
(angiofibromi,
ipopigmentazioni
a
foglia
di
frassino,
ispessimenti
duri
localizzati)
e
fibromi
subungueali.
La
patogenesi
genetica
incerta.
Malattia
di
Von
Hippel-Lindau
Autosomica
dominante,
da
tendenza
allo
sviluppo
di
tumori
caratteristici
negli
emisferi
cerebellari
e
nella
retina,
meno
comunemente
nel
tronco
e
nel
midollo.
Inoltre
ci
possono
essere
cisti
pancratiche,
epatiche
e
renali.
Nel
rene
si
associa
molto
allo
sviluppo
di
carcinoma
a
cellule
renali.
Frequenza
variabile
fra
1:30
1:40,000
a
seconda
delle
popolazioni.
Mutazione
di
un
oncosoppressore
(3p25-26)
Associazione
anche
con
feocromocitomi
surrenali.
I
tumori
tipici
del
SNC
presenti
in
questa
malattia
sono
gli
emangioblastomi
capillari
cerebrali.
Essi
sono
neoplasie
altamente
vascolarizzate,
costituite
da
noduli
nel
contesto
della
parete
di
grosse
cisti
a
contenuto
liquido.
A
volte,
lassociazione
con
la
cisti
non
si
verifica.
La
popolazione
cellulare,
varia
e
non
caratterizzata,
dispersa
in
una
fitta
rete
di
delicati
capillari
a
parete
sottile.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
252
- SINDROME: regolare concorrere di diversi fenomeni non necessariamente dipendenti da una
causa specifica.
- MALATTIA: c sempre una causa specifica
- TIPI DI NECROSI: La necrosi a differenza dell'apoptosi provoca una reazione infiammatoria.
-
Necrosi
Ischemica
-
Morte
e
dissoluzione
del
tessuto
conseguente
alla
mancanza
di
vascolarizzazione,
che
priva
i
tessuti
delle
sostanze
necessarie
per
il
loro
metabolismo.
-
Cromatina:
La
cromatina
rappresenta
la
forma
in
cui
gli
acidi
nucleici
si
trovano
nel
nucleo
di
una
cellula
eucariote.
La
cromatina
formata
da
acido
desossiribonucleico,
DNA,
avvolto
su
gruppi
di
proteine
dette
istoni
(proteine
basiche),
formando
un
nucleosoma,
e
da
proteine
non-
istoniche
(proteine
neutre
o
acide);
essa
poi
ripiegata
in
vario
modo.
-
Nucleolo:
Il
nucleolo
l'organulo
responsabile
della
sintesi
dell'RNA
ribosomiale
(rRNA).
Si
tratta
di
una
struttura
fibrosa
e
granulata
presente
in
una
o
pi
copie
nel
nucleo
della
maggior
parte
delle
cellule
eucariotiche
superiori,
specialmente
quelle
che
presentano
una
attiva
sintesi
proteica.
Al
microscopio
ottico
appare
come
un
granulo
rotondeggiante,
non
delimitato
da
membrana
e
circondato
da
uno
strato
di
cromatina
condensata.
costituito
da
tratti
di
DNA
che
codificano
per
l'RNA
ribosomiale,
da
filamenti
di
rRNA
nascenti
e
da
proteine.
by Darkphemt - www.accentosullad.com - Vietata la vendita!
Potrebbero piacerti anche
- Quadro Sinottico ArterieDocumento19 pagineQuadro Sinottico ArterieMattia QuargnoloNessuna valutazione finora
- Giovanni Boccaccio Traduzione in Italiano Del de Genealogiis Traduz. Di E. SardellaroDocumento10 pagineGiovanni Boccaccio Traduzione in Italiano Del de Genealogiis Traduz. Di E. SardellaroEnzo Sardellaro50% (2)
- Fisiopatologia Clinica PT.2Documento13 pagineFisiopatologia Clinica PT.2FedericoPppzPippoNessuna valutazione finora
- 5-Stenosi MitralicaDocumento8 pagine5-Stenosi MitralicaScribdNixNessuna valutazione finora
- Calze Antitrombo1Documento3 pagineCalze Antitrombo1Luca Dicosta100% (1)
- PO 85 Trivella Lesioni Palpebrali DEFDocumento9 paginePO 85 Trivella Lesioni Palpebrali DEFeye_fab-oftal2432Nessuna valutazione finora
- Ecg Facile Hampton Capitol o 3Documento0 pagineEcg Facile Hampton Capitol o 3angiolikkiaNessuna valutazione finora
- Canale InguinaleDocumento12 pagineCanale InguinaleBeatrice Vivaldi100% (1)
- Cinesiologia - AncaDocumento62 pagineCinesiologia - AncaGianni Olocco100% (1)
- Corso Di Anatomia TopograficaDocumento54 pagineCorso Di Anatomia TopograficaAnonymous RFVIG7IaNessuna valutazione finora
- Trombosi Venosa ProfondaDocumento69 pagineTrombosi Venosa ProfondaRoberto Nobile100% (1)
- Reumatologia Semeiotica SlidesDocumento42 pagineReumatologia Semeiotica SlidesorionsteslNessuna valutazione finora
- Malattie Motorie Dell'EsofagoDocumento40 pagineMalattie Motorie Dell'Esofagoapi-3733154100% (2)
- 000IM02Documento78 pagine000IM02clonex25Nessuna valutazione finora
- VALVULOPATIEDocumento17 pagineVALVULOPATIEKreshnik IdrizajNessuna valutazione finora
- LG ReumatologiaDocumento222 pagineLG ReumatologiacinziaboxNessuna valutazione finora
- Monitoraggio Emodinamico Invasivo TecnicoDocumento47 pagineMonitoraggio Emodinamico Invasivo Tecnicocristiano-barbaglia-6755Nessuna valutazione finora
- Semeiotica Del CuoreDocumento96 pagineSemeiotica Del CuoreGioele MorettiNessuna valutazione finora
- AritmieDocumento44 pagineAritmieDario Dall'agataNessuna valutazione finora
- Ernie DiaframmaticheDocumento12 pagineErnie DiaframmaticheBarbara MelchiorettoNessuna valutazione finora
- DermatologiaDocumento90 pagineDermatologiaKameel ShehadiNessuna valutazione finora
- Cardiologia HackmedDocumento103 pagineCardiologia HackmedGiuseppe Di BartoloNessuna valutazione finora
- Plesso BrachialeDocumento19 paginePlesso Brachialepaolo68audisioNessuna valutazione finora
- CuoreDocumento26 pagineCuorealbio22Nessuna valutazione finora
- 1dermatologia (Mod)Documento166 pagine1dermatologia (Mod)Alessio MosçaNessuna valutazione finora
- Fegato PancreasDocumento67 pagineFegato PancreasSergio100% (1)
- Principi Di EmodinamicaDocumento17 paginePrincipi Di EmodinamicaNoemi Di FucciaNessuna valutazione finora
- Lezione II-9 Urinifero 30-03-11Documento32 pagineLezione II-9 Urinifero 30-03-11Roberta RossiNessuna valutazione finora
- Valvulopatie PDFDocumento57 pagineValvulopatie PDFSalò MarzialiNessuna valutazione finora
- Canali Ionici, Enzimi, Molecole CarrierDocumento114 pagineCanali Ionici, Enzimi, Molecole Carrierapi-26155364Nessuna valutazione finora
- UveitiDocumento205 pagineUveitieye_fab-oftal2432Nessuna valutazione finora
- CuoreDocumento70 pagineCuorealbex209Nessuna valutazione finora
- Clinica Dellapparato VisivoDocumento89 pagineClinica Dellapparato VisivoJacopo MascheriniNessuna valutazione finora
- Fisiologia II-6 - Circolazione CoronaricaDocumento16 pagineFisiologia II-6 - Circolazione CoronaricaShaun Ivan Muzic100% (1)
- ECG e Pratica Clinica Infermieristica - LEZIONEDocumento119 pagineECG e Pratica Clinica Infermieristica - LEZIONEmiao2011100% (1)
- EMATURIADocumento34 pagineEMATURIAapi-3733154100% (3)
- BreastDocumento123 pagineBreastDENISA100% (1)
- Ecocardiografia 2013 - Abstract Book PDFDocumento92 pagineEcocardiografia 2013 - Abstract Book PDFLouis TysonNessuna valutazione finora
- Sistema LinfaticoDocumento45 pagineSistema LinfaticoSpinelli PietroNessuna valutazione finora
- Urologia 263Documento263 pagineUrologia 263Riccardo BacchiniNessuna valutazione finora
- Martinelli - MD.Otiti MedieDocumento19 pagineMartinelli - MD.Otiti MedieMartinelliMD100% (1)
- Pot CardiaciDocumento47 paginePot CardiaciRiccardo Mason TroiaNessuna valutazione finora
- EdemaDocumento5 pagineEdemaMissyNessuna valutazione finora
- Vademecum EmatologiaDocumento14 pagineVademecum EmatologiaMorena Saudino CeisNessuna valutazione finora
- Infarto Miocardico Acuto PDFDocumento4 pagineInfarto Miocardico Acuto PDFPaoly PalmaNessuna valutazione finora
- 20Documento53 pagine20api-3733154Nessuna valutazione finora
- CARDIOLOGIADocumento39 pagineCARDIOLOGIAFedericoPppzPippoNessuna valutazione finora
- Anatomia Del Cuore (Sistema Aazygos, Generalità Dell'aorta e Circolazione Fetale)Documento19 pagineAnatomia Del Cuore (Sistema Aazygos, Generalità Dell'aorta e Circolazione Fetale)CaryGoesToTheSeaNessuna valutazione finora
- 2 Audiologia BDocumento150 pagine2 Audiologia BLia-Maria BufteaNessuna valutazione finora
- Ecg Facile Hampton Capitol o 4Documento0 pagineEcg Facile Hampton Capitol o 4angiolikkiaNessuna valutazione finora
- NefrologiaDocumento45 pagineNefrologiaKaterineMariNessuna valutazione finora
- Adattamenti Respiratorio 1Documento30 pagineAdattamenti Respiratorio 1Roberta RossiNessuna valutazione finora
- PNEUMOLOGIADocumento43 paginePNEUMOLOGIAFedericoPppzPippoNessuna valutazione finora
- Rapida interpretazione dell'EGA - II EdizioneDa EverandRapida interpretazione dell'EGA - II EdizioneNessuna valutazione finora
- Dolori lombari, del dorso e del collo - Cosa fare e cosa non fare per una schiena sanaDa EverandDolori lombari, del dorso e del collo - Cosa fare e cosa non fare per una schiena sanaNessuna valutazione finora
- Malattie neurodegenerative - Alimentazione e Stile di vitaDa EverandMalattie neurodegenerative - Alimentazione e Stile di vitaNessuna valutazione finora
- CoronaVirus CoViD-19 SARS-CoV2 e Attivita Fisica Adattata: Considerazioni osservazioni curiosità scienza durante il periodo di quarantena di contenimento sociale della pandemiaDa EverandCoronaVirus CoViD-19 SARS-CoV2 e Attivita Fisica Adattata: Considerazioni osservazioni curiosità scienza durante il periodo di quarantena di contenimento sociale della pandemiaNessuna valutazione finora
- APPENDICITEDocumento4 pagineAPPENDICITESiv BibiNessuna valutazione finora
- Kant Per PrincipiantiDocumento4 pagineKant Per Principiantiutente101Nessuna valutazione finora
- Riassunto HegelDocumento5 pagineRiassunto HegelDe Sire DarioNessuna valutazione finora
- Assembly 8088Documento14 pagineAssembly 8088De Sire DarioNessuna valutazione finora
- Notepad2 ItalianoDocumento10 pagineNotepad2 ItalianoDe Sire DarioNessuna valutazione finora
- FISICA (12CFU) Michelotti AA2012-13 DefinitivoDocumento2 pagineFISICA (12CFU) Michelotti AA2012-13 DefinitivoDe Sire DarioNessuna valutazione finora
- DietaDocumento27 pagineDietaFrancescoUmaniNessuna valutazione finora
- Annuario Statistico Italiano 1980Documento459 pagineAnnuario Statistico Italiano 1980Alex LombardiNessuna valutazione finora
- Farmaci Da Evitare Nella Sindrome Di BrugadaDocumento1 paginaFarmaci Da Evitare Nella Sindrome Di BrugadaireneppafNessuna valutazione finora
- Danganronpa IF (Light Novel) - ITADocumento95 pagineDanganronpa IF (Light Novel) - ITAnonlosoNessuna valutazione finora
- SDC Mecc 04-05 Stress 3 PDFDocumento63 pagineSDC Mecc 04-05 Stress 3 PDFsimoneNessuna valutazione finora