Diagnostica per immagini- Professor Calzolari
Lezione 24
2 dicembre 2014
Possibilit diagnostiche attuali in campo neuro-radiologico
Le prime indagini di DPI nascono alla fine dell'800 con la scoperta dei raggi X: nel 1895 il fisico Roentgen
fece la prima radiografia della storia, alla mano della moglie.
Gi nel 1922 si parlava del binomio neuro-radiologico, quindi della radiologia applicata al campo
neurologico, all'ospedale di Ferrara. In questo periodo si potevano fare solo radiografie, quindi cosa si
poteva effettivamente studiare della malattie del sistema nervoso (SN)? Le radiografie, in effetti, con il solo
contrasto naturale dato dalla diversa densit dei tessuti, cosa possono dirci sul SN, se non informazioni sulle
strutture ossee che lo contengono? Infatti le patologie del SN non erano analizzabili con la radiografia, se
non nei casi talmente gravi da aver apportato modificazioni delle strutture ossee.
Cosa si poteva vedere da una radiografia?
- Fratture quando si vedeva una frattura del cranio, e vi erano
associati dei sintomi neurologici, si poteva supporre l'esistenza di
danni al parenchima dell'encefalo.
- Localizzazione di corpi estranei le radiografie hanno visto il loro
primo impiego in larga scala durante la Prima Guerra Mondiale,
quando venivano utilizzate per localizzare proiettili o eventuali altri
corpi estranei nel corpo dei soldati
- Malattie devastanti le strutture ossee della teca cranica ad
esempio, assottigliamento della calotta cranica dovuto a metastasi
ossee (1).
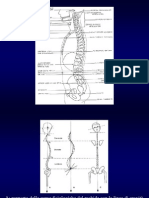
Gli stessi principi valgono per la colonna vertebrale, nella quale potevo individuare
- Fratture
- Alterazioni dell'architettura ossea ad esempio una vertebra che presenti un tessuto spugnoso rarefatto,
con aspetto a palizzata, che il classico quadro dell'emangioma vertebrale (2), o lesioni che hanno
un'aumentata densit, come nel caso delle metastasi osteo-condensanti, date frequentemente da tumore
prostatico (3).
emangioma vertebrale
metastasi osteo-condensanti
Tramite radiografia si pu inoltre controllare la riuscita di un intervento di stabilizzazione della colonna, cosa
molto pi economica da farsi in questo modo piuttosto che con TC: questi interventi si fanno ad esempio a
scopo palliativo quando una vertebra metastatica non riesce pi a sostenere il peso della colonna.
Sia per quanto riguarda cervello che per quanto riguarda la colonna, il parenchima del SN fino agli inizi del
900 si poteva vedere solo in due modi: operazione chirurgica, o autopsia.
Gi agli inizi del secolo si erano posti il problema di cercare di vedere qualcosa di pi, prima che la malattia
diventasse cos grave da erodere l'osso. Quelle che si erano inventati erano per procedure molto invasive:
- Pneumoencefalografia (4): si fatta fino agli anni '70, fino alla scoperta della TC. Attraverso una puntura
lombare si iniettava nello spazio subaracnoideo dell'aria, con tutto quello che pu comportare come rischi
ma anche come dolore. L'aria riempiva lo spazio subaracnoideo, e in assenza di ostruzioni saliva,
andando a riempire gli spazi ventricolari. L'aria avendo bassa densit si colorava di nero, e si riusciva a
vedere la conformazione dei ventricoli, normale o patologica. Con
questa tecnica si potevano avere solamente dei segni pi o meno diretti
o indiretti di patologia generalmente espansiva endocranica, che
comprimeva i ventricoli alterandone la forma. Nell'immagine (quella della
slide del professore, che non ci fornisce) vedo un ventricolo pi grande
dell'altro: ma come faccio a sapere se l'uno patologicamente pi
piccolo, oppure l'altro patologicamente dilatato? Posso prendere a
riferimento la linea mediana: il terzo ventricolo dovrebbe essere sulla
linea mediana, ma qui vedo che deviato verso destra. Questo il
segno indiretto della presenza di una massa di dimensioni non note che
comprimeva il terzo ventricolo e il ventricolo laterale a sinistra. La
radiografia ci dava solo questa informazione: c'era qualcosa che
occupava spazio. Per andare poi a scoprire di cosa si trattasse,
bisognava aprire la testa, scoprendo un tumore, un'emorragia, un
ascesso.
Ventricolografia con mezzo di contrasto (mdc): si andavano a riempire lo spazio subaracnoideo e gli spazi
ventricolari non con aria come nella pneumoencefalografia, ma appunto con mdc. Usando il mdc, quindi
una sostanza radiopaca, ventricoli diventavano pi bianchi dell'osso, anzich neri, come accadeva con
l'aria nella pneumoencefalografia.
Intorno al 1925-27 stato fatto un ulteriore passo avanti, con l'invenzione dell'angiografia da parte di un
medico portoghese: questa consiste nell'iniezione di mdc, che una sostanza radiopaca contenente iodio
(che ha elevato numero atomico ed elevata densit), che appariva ancora pi bianco dell'osso avendo
potere attenuante i raggi X maggiore dell'osso stesso. Il mdc veniva iniettato in arterie o vene (le carotidi, o
le arterie vertebrali), che venivano cos evidenziate. Il mdc seguiva il flusso arterioso, quindi eseguendo delle
radiografie in successione pi o meno rapida era possibile evidenziare le fasi arteriosa, capillare e venosa.
Questo stato un grosso passo avanti: vero che ancora non si riusciva ad evidenziare il parenchima
cerebrale, ma almeno si vedevano le strutture che lo irroravano. stato cos possibile diagnosticare:
- Malattie primitive dei vasi: aneurismi, malformazioni AV
- Occlusioni dei vasi, come nel caso di stroke ischemico
- Spostamenti di vasi dovuti alla presenza di una massa
Tutto rimasto fermo, basato sulla radiografia, dalla sua scoperta fino agli anni '70 (quando stata inventata
la TC), a parte per l'introduzione dei mdc, che potevano essere intra-arteriosi, endo-venosi o del tubo
digerente. Questi erano:
- Iodati: se somministrati in circolo
- Baritati: per lo studio dell'apparato digerente.
Si trattava sempre per di un qualcosa che ci dava una informazione indiretta: il mdc opacizzava vasi o
cavit, e bisognava immaginare cosa stava intorno, non si vedevano gli organi! O meglio, con una
radiografia dell'addome si poteva vedere un'area pi densa che corrispondeva al fegato o alla milza, ma era
un qualcosa di estremamente approssimativo.
La TC ha sconvolto questo tipo di diagnostica, perch per la prima volta si potuta ottenere l'immagine del
cervello, del parenchima cerebrale.
La prima TC stata fatta proprio al SNC, da Hounsfield, e solo successivamente si estesa questa
metodica agli altri settori e apparati.
Per la TC valgono le stesse regole della radiografia:
- Tutto ci che ha densit alta (come l'osso) si colora di bianco e si definisce iperdenso
- Ci che ha densit simile al muscolo, o alla sostanza griglia se parliamo di SN, isodenso
- Tutto ci che ha densit minore ipodenso.
Quindi qualsiasi lesione viene descritta in TC con i parametri della densit.
Con la TC si combina l'uso dei raggi X con dei sistemi informatici di calcolo. Il fascio di raggi X passando
attraverso l'organismo veniva pi o meno attenuato, i rilevatori attorno all'obl della TC captavano i fasci in
uscita derivando la loro misura di attenuazione. Tramite una scala di grigi, la cui unit di misura
l'Hounsfield, possibile ricostruire l'immagine del pz.
Perch si chiama TAC (Tomografia Assiale Computerizzata)?
Tomografia: grafia a sezioni
Assiale: perch inizialmente l'immagine era ottenuta secondo un piano assiale, cio trasversale rispetto al
corpo
Computerizzata: ovviamente per il ruolo dell'informatica
Le convenzioni internazionali prevedono che, sia in TC che in RMN, l'immagine sia orientata come se il
corpo umano fosse tagliato trasversalmente e guardato dal basso: dunque destra e sinistra sono invertite.
�Quindi, in TC i parla di densit: la struttura pi densa l'osso, la meno densa l'aria che sta attorno al
cervello. Apparentemente pu sembrare che quanto contenuto nei ventricoli abbia la stessa densit dell'aria:
la realt per che il liquor, pur essendo ipodenso, ha densit maggiore dell'aria, quindi se guardo bene la
scala dei grigi, vedo che il colore diverso.
La sostanza bianca pi scura, la sostanza grigia pi chiara. Questo perch la
mielina costituita da lipidi, quindi grasso, quindi bassa densit.
Quando usare TC e quando RMN?
La TC una metodica invasiva, quindi da usare con parsimonia, solamente quando il
rapporto rischio/beneficio sia nettamente a favore del secondo.
La TC pi utile ad esempio nello stroke, sia ischemico che emorragico. In
particolare indicata in caso grave emorragia acuta di qualsiasi eziologia, perch il
sangue stravasato in fase acuta ha una densit altissima.
- Qui (a) vediamo un'emorragia che coinvolge i nuclei della base: la classica
emorragia dell'iperteso, data dalla rottura delle arterie perforanti di origine silviana,
che sono molto esili. Quindi negli ipertesi le emorragie si localizzano quasi sempre
nei nuclei della base. Il focolaio emorragico acuto gi dopo pochi minuti
circondato da un alone di edema: il tutto provoca una situazione di ipertensione
endocranica.
- Qui (b) vediamo sempre una emorragia intraparenchimale in fase acuta, che per
non interessa i nuclei della base. Quando si vedono emorragie che non sono nei
nuclei della base, ma che sono sempre intraparenchimali, bisogna sempre
sospettare che ci sia una lesione che ha sanguinato: una lesione vascolare, un
tumore...non possiamo desumerne l'eziologia dalla sola TC. Pu trattarsi sia di una
emorragia spontanea, che di una emorragia da rottura di strutture come ad
esempio da rottura dei vasi che irrorano una neoplasia, formatisi per
neoangiogenesi, e dunque dalla parete non ben organizzata.
- Qui (c) vediamo un'emorragia localizzata attorno al poligono di Willis, che situato
nello spazio subaracnoideo, contenente liquor. in questo spazio che si raccolto
il sangue. Per rottura di un aneurisma cerebrale, spesso localizzato al poligono di
Willis, il sangue si andr quindi a raccogliere nello spazio subaracnoideo.
Nell'immagine (del professore) vediamo che il sangue si distribuito nella scissura
silviana, nella scissura interemisferica, nelle cisterne della base cranica e, come
conseguenza del movimento del sangue, anche al quarto ventricolo. Quindi questo
un esempio classico di emorragia da rottura di un aneurisma.
- Qui vediamo una componente emorragica extraparenchimale, extradurale (tra la
dura madre e la teca cranica) (d) e sottodurale (tra la dura madre e l'aracnoide) (e).
- L'ematoma extradurale una lesione emorragica molto frequente, che si
presenta in associazione alle fratture, specialmente alle fratture parietali, poich
qui corre l'arteria cerebrale media. Sono emorragie pericolosissime, poich
causate da un'arteria, e che possono anche portare a morte repentina.
L'ematoma extradurale, per la sua localizzazione, assume una conformazione a
lente biconvessa, perch scolla la dura madre dalla teca cranica.
- L'ematoma sottodurale dato pi spesso dalla rottura delle vene a ponte, che
stanno nello spazio sottodurale. frequente in pz anziani, scoagulati,
epatopatici, con ipovitaminosi K, alcolisti...nei quali un trauma banale pu
causare emorragia, oltre che nei traumi gravi in pz precedentemente sani.
In un bambino, l'ematoma sottodurale molto raro: per questo, quando lo vedo,
devo sempre sospettare che si tratti di un bambino vittima di violenze, specie se
ha meno di due anni. Infatti il neonato che viene magari strattonato ha una
traslazione del capo in senso anteroposteriore, il che pu facilmente provocare la
rottura delle vene a ponte. Altro segno, in associazione all'ematoma sottodurale,
che indica che il bambino viene picchiato, l'emorragia retinica. A questo punto il
sospetto forte e bisogner andare a cercare bruciature sulla cute, lividi o
quant'altro.
Se non operiamo un ematoma sottodurale ma lo lasciamo l, questo cambia di
densit: i prodotti di degradazione dell'Hb (desossi, meta, e emosiderina) fanno si
che l'ematoma sottodurale cronico (f) abbia minore densit di quello acuto,
diventando ipodenso.
A seconda di come io gioco con i contrasti nella console di elaborazione dell'immagine,
posso rendere pi o meno evidente ad esempio il parenchima cerebrale, o l'osso:
tutto un discorso di come sposto il livello di contrasto. Si pu agire in maniera tale che
l'immagine assiale ha cancellato completamente il parenchima cerebrale,
evidenziando benissimo la teca cranica dove ricerco una linea di frattura. Lo stesso
contrasto, infatti, difficilmente va bene per vedere sia l'osso che il parenchima.
�Con le moderne apparecchiature inoltre possibile costruire delle immagini
multiplanari, partendo dalle immagini assiali native, creando addirittura una
immagine 3D (11).
Quindi, attraverso le consolle di elaborazione, io posso decidere di focalizzarmi su
un aspetto mettendo in secondo piano gli altri, o ottenere immagini pi elaborate
anche in tre dimensioni.
La TC, oltre che nello stroke emorragico, ha ampia utilit anche nello stroke
ischemico. Questo anche perch una metodica di facile e rapido utilizzo, molto
pi che la RMN, quindi perfetta per situazioni come ischemie o emorragie dove
bisogna agire con una certa urgenza.
Ischemia significa area infartuale del parenchima encefalico, che pu essere dovuta:
- All'occlusione di un vaso per patologia ateromasica o trombotica del vaso stesso
- All'occlusione di un vaso da parte di un embolo, quindi in un certo senso a causa periferica
La presenza di un coagulo fresco, recente, in un grosso vaso,
pu essere visualizzato anche all'esame TC perch il sangue
stravasato, come negli ematomi, ha alta densit. (Il professore
descrive l'immagine di una trombosi dell'arteria cerebrale
media: io nell'immagine in allegato ne riporto una del seno
venoso) (12)
Se vado a fare una TC anche dopo un'ora, vedr anche
un'area ipodensa attorno all'area infartuale, poich si sar
creato un edema che avr fatto diminuire la densit del
parenchima ischemico.
In condizioni normali un vaso in isodensit, ovvero presenta una densit simile a quella del muscolo, o del
parenchima cerebrale se siamo in campo neuro-radiologico.
Per vedere i vasi:
- O c' un trombo
- O li devo contrastare
Per contrastarli, posso:
- Iniettare direttamente il mdc in arteria
- Iniettare il mdc in vena, calcolare i tempi in cui il mdc dalla vena va in circolazione sistemica e polmonare e
giunge poi alle arterie del SN, al che fare la scansione. Iniettando una vena del gomito, per contrastare l'arco
aortico devo aspettare un 15-20 secondi.
Grazie all'alta densit che raggiungono i vasi con il mdc, io posso anche annullare tutto ci che c' intorno (il
parenchima cerebrale ad esempio) e osservare solo i vasi contrastati: angioTC. (13 e 14)
Oltre che per l'angioTC, il mdc pu essere sfruttato per valutare la perfusione dell'encefalo. Se una lesione
ischemica infartuale encefalica viene studiata con una TC di base in fase acuta, la precocit dell'indagine far
risultare negativa la stessa. Per, se attraverso queste tecniche particolari di perfusione io inietto ad alta
velocit il mdc e ottengo una serie di rapidissime acquisizioni che di fatto sono assunte durante il passaggio
del bolo di contrasto, se ho una qualche occlusione o area ischemica anche precoce (quindi non
visualizzabile con la TC di base), posso vedere le aree dove il contrasto arriva meno. Addirittura riesco a
capire se c' la cosiddetta penombra ischemica, cio un'area che non completamente necrotica, ma che
pu essere potenzialmente recuperata, andando ad agire sulla causa che ha occluso il vaso. Lo far con
una terapia trombolitica venosa, sistemica o arteriosa.
�Gli aneurismi al giorno d'oggi si possono trattare per via endovascolare: si possono riempire con delle
matasse di filamenti (spirale) che vengono liberate nell'aneurisma stesso. In particolare, si parte tramite il
catetere in genere per via transfemorale, si percorre il circolo e si posiziona il la matassa contenuta nel
catetere nella sacca aneurismatica. Quindi non si pi costretti ad aprire il cranio, come invece si faceva in
passato.
Si mettono nell'aneurisma quante pi spirali possibili, di modo da compattare la sacca favorendo i fenomeni
di coagulazione, evitando cos ulteriori sanguinamenti.
Se la pressione arteriosa tale che, in presenza di una sacca riempita con poche spirali, l'onda sfigmica
agisce con eccessiva forza sulle spirali stesse, pian piano si riformer l'aneurisma. Per questo importante
usare pi spirali possibile.
Se il colletto (parte di attacco dell'aneurisma al vaso, la parte pi stretta dell'aneurisma) largo, le spirali
saranno difficili da inserire. Si sceglie allora un altro presidio medico in aggiunta alle spirali, lo stent, che
una maglia che, posizionata nel colletto, fa si che le spirali non rinculino nel vaso.
L'angioTC pu mostrare, oltre che la stenosi di un vaso, anche la presenza di una placca ateromasica, che
pu essere calcifica o fibroadiposa e molle. importante sapere caratterizzare la placca per decidere
l'approccio che avr nell'operarla. Posso infatti avere un approccio chirurgico ma anche endovascolare. In
approccio endovascolare io posso dilatre e stenosi (nell'immagine del professore, stenosi carotidee), tramite:
- Angioplastica: si porta un catetere oltre la stenosi, si gonfia un palloncino coassiale e si dilata l'arteria
- Stent: maglia che va posizionata in corrispondenza della stenosi, che allarga il lume dell'arteria. Questa
procedura facilitata dalla presenza di un cappuccio in cima al catetere, che ha la funzione di evitare che si
creino emboli durante questo processo.
Prima dell'avvento della RMN e anche tuttora, la diagnosi di ernia discale, in particolare lombare, si faceva
benissimo anche con la TC. Il disco, in TC, ha una densit simile a quella del muscolo.
In risonanza magnetica la scala dei grigi non ha il significato della densit: in RNM non si parla di densit ma
di intensit di segnale: isointenso, ipointenso, iperintenso.
Di seguito un breve confronto TC-RMN per alcune patologie.
- Fratture. In TC ho la possibilit di utilizzare
un contrasto che evidenzi l'osso. In RMN
invece ho il grandissimo vantaggio di, oltre
a poter vedere molto chiaramente le
fratture come in TC, poter osservare la
struttura del midollo spinale, circondato dal
liquor, e quindi l'eventuale effetto
compressivo che la frattura comporta al
midollo spinale, e addirittura eventuali
lesioni midollari (15).
- Tumori. Per la patologia tumorale
valgono gli stessi principi: se con TC
riesco a vedere molto bene lesioni
erosive dell'osso, aspetto a palizzata,
metastasi osteocondensanti e
metastasi osteolitiche, in RMN oltre a
tutto questo riesco a vedere molto
bene le strutture nervose. Ad esempio,
posso vedere un meningioma (16).
Quindi la RMN mostra con maggiore
dettaglio rispetto alla TC le patologie
neoplastiche non solo dell'osso ma
anche e soprattutto del midollo
spinale.
vero che la TC va benissimo per vedere delle lesioni ossee osteoerosive e
osteocondensanti, per esistono delle patologie metastastiche che possono
essere presenti senza aver ancora dato alterzioni morfologiche dell'osso: ci pu
essere una metastasi vertebrale senza che ci sia osteolisi o senza aree
osteocondensanti. In questi casi, la RMN molto pi precoce nel mostrare il
danno: la RMN mostrer un'alterazione del segnale dell'osso spugnoso, in
particolare del midollo osseo.
Quindi se una lesione metastatica altera la morfologia, va bene anche la TC, ma non detto che una TC
negativa mi dia la garanzia di assenza di lesione. Se ho il sospetto clinico di metastasi, faccio la RMN.
�Principali differenze TC-RMN
- La TC utilizza le radiazioni ionizzanti, la RMN il campo magnetico e le frequenze.
- Per quanto riguarda i macchinari, la RMN ha un tunnel molto pi lungo della RMN
- Vantaggi della RMN:
Assenza di RX
Migliore risoluzione
Multiplanarit ottenibile immediatamente: prima di effettuare l'esame decido il piano che voglio
ottenere. Questo con la TC ottenibile solo mediante rielaborazioni successive,
Non si utilizzano mdc iodati
- Svantaggi della RMN:
Minor disponibilit di macchine
Esame molto pi lungo
Controindicazioni legate alla presenza del campo magnetico
- Vantaggi TC:
Esami molto brevi
Possibilit di alta risoluzione per l'osso
- Svantaggi TC:
Utilizzo di RX
Scarsa risoluzione delle parti molli
La RMN pu avere delle controindicazioni assolute e relative, controindicazioni impedenti o per come
funziona la macchina, o per le caratteristiche del pz. Ogni pz che deve fare una RMN deve copilare un
questionario per capire se ci sono o meno delle controindicazioni (presenza di pacemaker, di protesi...).
- Fino a poco tempo fa la presenza di pacemaker era una controindicazione assoluta alla RMN. Adesso
diventata realtiva.
- Le protesi al giorno d'oggi sono quasi tutte compatibili con l'utilizzo della RMN. Inoltre, se un pz ha la
protesi d'anca e deve fare RMN dell'encefalo non c' problema. Se invece ha la protesi all'anca e deve
fare RMN della stessa zona...(mi dispiace ho cercato di capire in tutti i modi cosa ha detto ma non sono
riuscita).
- Valvole cardiache, devo saperne il modello per capire se sono compatibili o meno
- Se a un pz stato trattato un aneurisma 40 anni fa, probabilmente non potr fargli la risonanza perch
sar stato utilizzato del ferro
- Spirali intrauterine, se contengono rame sono una controindicazione relativa poich si pu surriscaldare.
Durante l'esame si chieder alla donna se sente caldo, e dopo l'esame di andr direttamente a controllare
- Corpi estranei: chi ha delle schegge metalliche, che magari di mestiere fa il saldatore, potrebbe essere
fortemente danneggiato dal fare una RMN: c' gente che ha perso l'occhio. Se non si sa di che natura il
metallo, la risonanza non si fa.
- Impianti cocleari possono surriscaldarsi
- Poi ci sono altre banalit, come le lenti a contatto, che possono creare uno spazio tra occhio e lente per
cui i liquidi si surriscaldano
- Le protesi del cristallino sono quasi tutte compatibili
- Chi ha il piercing lo deve togliere
- I tatuaggi, specialmente se molto grandi, possono essere pericolosi perch possono contenere pigmenti
che si possono surriscaldare e dare un'ustione. una controindicazione relativa: se il pz sente caldo, si
smette l'esame.
Quindi il problema non solo il campo magnetico (per cui oggetti possono spostarsi), ma anche il
surriscaldamento.
Con la RMN, a seconda della tecnica utilizzata, io posso ottenere un segnale diverso e quindi una scala di
grigi diversa. Con particolari tecniche posso addirittura colorare con diversi colori i vasi, a seconda del loro
decorso (anteroposteriore, posteroanteriore, alto-basso o basso-alto eccetera).
Posso inoltre riconoscere, a seconda del segnale diverso tra la sostanza bianca gi mielinizzata e quella non
ancora mielinizzata, le tappe della mielinizzazione. In TC invece non riesco a valutare quanta mielina c'. In
RMN invece gi nel bambino di due giorni di vita questa una cosa possibile. Con questa tecnica posso
vedere se, ad esempio, un bambino con ritardi motori ha anche un ritardo della mielinizzazione delle aree
motorie.
In base al movimento delle molecole di acqua nei tessuti si possono ottenere delle immagini morfologiche:
RM di diffusione.
Il movimento dell'acqua libera nello spazio interstiziale avviene in tutte le direzioni dello spazio: movimento
isotropico. Tuttavia, a seconda dell'organizzazione dei tessuti, il movimento delle molecole di acqua pi
limitato. Ad esempio, nella sostanza bianca il loro movimento condizionato dalla direzione dei fasci di fibre
e avviene parallelamente alle fibre stesse: movimento anisotropico. Grazie a questa propriet si possono
ottenere informazioni sulla direzione dei fasci nervosi di sostanza bianca.
�Se io ho un tumore, con questa tecnica posso vedere se questo interrompe e fibre, il che utile al chirurgo
per capire quanto pu resecare.
(mostra l'immagine di un bambino anencefalico nato morto ovviamente)
Gli occhi prendono origine dall'area del diencefalo. Se, in presenza di un feto in cui non i sviluppato il
cervello, ci sono gli occhi, non si tratter di un caso di anencefalia vera, in quanto gli occhi fanno parte del
SNC. Questo sar utile per una consulenza genetica, in quanto l'anencefalia vera pu essere genetica. Nel
caso del bambino anencefalico ma con gli occhi, si parla di anencefalia falsa, da briglie amniotiche:
l'encefalo aveva cominciato a svilupparsi normalmente, ma stato bloccato dalla compressione delle briglie
amniotiche.
La signora madre del bambino in questione non aveva mai fatto ecografie in gravidanza: naturalmente con i
normali esami non si arriverebbe mai ad una gravidanza a termine (si interromperebbe prima).
Sempre nel bambino molto piccolo (nell'esempio del professore, di due giorni) possibile con la RMN
diagnosticare neoplasie cerebrali congenite (gi grandi alla nascita, che hanno quindi cominciato a
svilupparsi nella vita intrauterina).
Sempre con la RMN si possono ottenere delle immagini angiografiche senza l'utilizzo del mdc, ma
semplicemente sfruttando il movimento del sangue: con una tecnica particolare posso cercare il segnale de
tessuti in movimento, escludendo il segnale dei tessuti che sono fermi.
Con la RMN posso fare molto facilmente una diagnosi differenziale tra pus (ascesso) e necrosi, utilizzando la
tecnica della diffusione di cui abbiamo parlato. Nel pus, infatti, l'acqua si muove molto meno che nella
necrosi. Anche le cisti neoplastiche hanno diffusione molto bassa.
La RMN ci pu dare anche informazioni sulla composizione chimica; riesco ad analizzare picchi di sostanze
varie, che vanno a caratterizzare un tessuto. Ad esempio, NAA (N-acetil aspartato) marker cellulare della
sostanza grigia normale. La colina invece marker delle membrane cellulari. Nel tessuto normale NAA ha
picco alto e la colina ha picco basso. In un tumore potrei ad esempio trovare NAA basso e colina alta.
Questo indica che c' necrosi (le cellule sono poche NAA basso) e c' un alto indice di distruzione di
membrane (colina alta).
Inoltre ci si pu avvalere della perfusione, per distinguere tra un tumore e un ascesso, analogamente a
quanto si fa in TC: un tumore maligno sar perfuso, un ascesso no.
L'Hb e la desossiHb mandano segnali diversi. Se io ho un'area di cervello che funziona pi di un'altra, sar
maggiormente perfusa quindi vi trover maggiore componente di ossiHb. Con questo accorgimento posso
far svolgere al soggetto in risonanza un compito e vedere quale area di cervello di accende. Ad esempio,
fare una cosa e immaginare la stessa cosa attiva aree diverse.