Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Anatomia 5
Caricato da
Roberto Mekhail0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
8 visualizzazioni10 pagineCopyright
© © All Rights Reserved
Formati disponibili
DOCX, PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
8 visualizzazioni10 pagineAnatomia 5
Caricato da
Roberto MekhailCopyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 10
APPARATO RESPIRATORIO
L’apparato respiratorio è diviso in 2 grossi compartimenti, uno in cui troviamo
delle strutture cave dette vie aerifere che trasportano l’aria dall’esterno
all’interno del nostro corpo, in particolare lo trasportano attraverso queste
strutture cave all’interno di due organi contenuti all’interno della cavità toracica,
detti polmoni. Con maggiore attenzione la descrizione delle vie aeree può essere
completata da una descrizione topografica, ovvero si possono separare le vie
aeree in vie aeree superiori e vie aeree inferiori. Per quanto riguarda questa
distinzione dobbiamo dire che nelle vie aeree superiori ritroviamo la parte
iniziale delle vie aeree, quindi il naso, le cavità nasali, e successivamente si arriva
al livello della faringe, che ha una struttura in comune con l’apparato digerente.
L’aria, oltre che questa via, può transitare anche attraverso la cavità boccale
anche se questa fa parte dell’apparato digerente ma svolge un’importante
funzione per quanto riguarda la capacità di modulare i suoni che vengono
prodotti da un organo che è presente a livello dell’apparato respiratorio, ovvero
la laringe, che è capace di generare i suoni con cui noi riusciamo a comunicare
con le altre persone. Dal livello della faringe si passa poi al livello della laringe
per completare la parte delle vie aeree superiori. Questa suddivisione è collegata
ai quadri patologici che si possono instaurare. Delle infiammazioni che
riguardano le vie aeree spesso interessano le vie aeree superiori, ad esempio la
rinolaringite, mentre le vie aeree inferiori sono rappresentate dalla trachea e
dalla sua divisione nei vari bronchi che progressivamente si diramano nel
polmone stesso. Queste vie aeree terminano a fondo chiuso all’interno di piccole
formazioni tondeggianti dette alveoli, che costituiscono le unità fondamentali
che permettono lo scambio gassoso con il sangue, e proprio a questo livello vi
sarà possibilità di trasferire l’ossigeno dall’esterno attraverso le vie aeree
all’interno dei capillari sanguigni, e viceversa da questi ultimi ci sarà una
restituzione di anidride carbonica dall’interno degli alveoli che tramite le vie
aeree sarà trasferita all’esterno. Iniziamo a descrivere in modo più completo e
dettagliato le vie aeree. Inizio dal naso: è una struttura facilmente osservabile
posta nella parte anteriore dello splancnocranio ed è una struttura di struttura
grossolanamente piramidale e un apice che raggiunge lo spazio tra le due cavità
orbitarie e la base rivolta inferiormente. Dall’apice possiamo tracciare un dorso
del naso che raggiunge la parete del naso, e poi abbiamo le pareti laterali che
tendono a spostarsi lateralmente e inferiormente due aperture, le narici, sito
d’ingresso all’interno del naso e quindi delle cavità nasali. La struttura nel naso
noi la osserviamo ricoperta da epidermide senza poter vedere la struttura
sottostante, costituita in parte dalle ossa nasali e in gran parte da ossa
cartilaginee che rendono la piramide nasale mobile al tatto, in quanto queste
formazioni cartilaginee di tipo prevalentemente elastico permettono una certa
mobilità . Per quanto riguarda le cavità nasali, esse sono posizionate nello
splancnocranio e sono costituite da una struttura ossea che ne costituisce gran
parte della parete mediale che appare sostanzialmente liscia ed è completata
anteriormente da cartilagine. Questa parete mediale divide le cavità nasali in
due metà speculari o quasi, non sempre sono uguali perché il setto può essere
spostato un po’ da una parte o da un’altra quindi rendendo non proprio uguali le
due cavità ma molto simili. La parete laterale di ciascuna delle cavità è
caratterizzata da una parete nasale data da strutture ossee tra le quali
riconosciamo l’osso mascellare, completato nella parte supero-anteriore dal
naso, poi abbiamo posteriormente l’osso palatino ma del tutto caratteristica è la
presenza di escrescenze ossee che si portano verso la regione mediale della
cavità nasale stessa, che costituiscono i cosiddetti cornetti nasali, divisi in 3
gruppi: superiore, medio e inferiore, che rendono la parete laterale
diversamente da quella mediale, molto più anfrattuosa. Queste pareti vengono
quindi ricoperte da una mucosa che rende molto più omogenea la superficie
interna delle cavità nasali. In alto ho la parete del setto, ovvero la parete mediale,
più in basso quella laterale. È evidente la differenza tra queste due pareti che
appaiono liscia prevalentemente quella mediana e del setto nasale, mentre
quella laterale, per la presenza di formazioni ossee all’interno della cavità nasale,
presenta formazioni costituite da struttura ossea che una volta che vengono
ricoperte dalla mucosa, vanno a costituire i cosiddetti turbinati (superiore,
medio e inferiore). Da un punto di vista topografico le cavità nasali possono
essere divise in due porzioni: una piccola che corrisponde all’iniziale ingresso
nella cavità nasali che si porta dalle narici a una primissima porzione che può
difficilmente essere evidenziata dal punto di vista morfologico, solo sulla parete
laterale c’è un piccolo solco che costituisce il limen nasi, che va a definire l’area
denominata vestibolo del naso, rispetto alle cavità nasali propriamente dette. La
differenza è più che altro strutturale perché a livello del vestibolo del naso
troviamo ancora una struttura molto simile a quella dell’epidermide e
addirittura nella parte iniziale di questo vestibolo troviamo dei follicoli piliferi
dai quali nascono dei peli di dimensioni notevoli che prendono il nome di
vibrisse. Le vibrisse costituiscono all’ingresso delle cavità nasali una sorta di
grossa rete che riesce a filtrare, seppur grossolanamente, le impurità che sono
disperse nell’aria e che durante gli atti respiratori verrebbero trasportate
all’interno delle vie respiratorie. Questo costituisce il primo sistema che
modifica le caratteristiche fisiochimiche dell’aria che devono raggiungere gli
alveoli polmonari dove avvengono gli scambi. Durante il percorso nelle cavità
nasali si attua un processo di purificazione, di riscaldamento e di umidificazione
dell’aria che permette di non alterare le pareti estremamente delicate degli
alveoli. Da un punto di vista strutturale il vestibolo del naso può essere distinto
dalla restante regione delle cavità nasali perché ancora abbiamo una struttura di
tipo epidermico con follicoli piliferi e con un epitelio pluristratificato che
progressivamente tende a trapassare nelle caratteristiche tipiche della mucosa
respiratoria. Da un punto di vista macroscopico la cavità nasale propriamente
detta può essere descritta come una struttura che presenta 2 pareti mediale e
laterale, una parete superiore estremamente stretta e una parete inferiore
decisamente più larga. Posteriormente le cavità nasali comunicano con la
successiva struttura che permette il passaggio dell’aria, ovvero il rinofaringe,
attraverso la coana. Altra caratteristica importante delle cavità nasali: si osserva,
sezionando in modo da vedere la parete laterale della cavità nasali, sezionando
le strutture dei cornetti nasali, la presenza di alcuni fori che sono l’apertura di
piccoli canali che pongono in comunicazione le cavità nasali con altre cavità
posizionate nello scheletro dello splancnocranio. Queste cavità interne alle ossa
dello splancnocranio prendono il nome di seni paranasali. Questi si trovano
localizzati a livello frontale, del corpo dello sfenoide, dell’etmoide e poi molto
grandi a livello mascellare. Questi seni paranasali comunicano tutti con l’interno
delle cavità nasali, quindi l’aria che viene inspirata ed espirata raggiunge e
riempie anche queste cavità paranasali. È estremamente importante ricordare
questi rapporti perché come e facilmente comprensibile basta ricordare alcuni
aspetti comuni, queste cavità svolgono un ruolo importante dal punto di vista
funzionale per quanto riguarda la modificazione dei suoni generati dalla laringe.
Questi suoni vengono modificati in particolare nel loro timbro nell’attraversare
le cavità nasali perché queste cavità paranasali costituiscono delle casse di
risonanza. È ben noto a tutti che in condizioni di un’infiammazione abbastanza
frequente in particolare in inverno della mucosa respiratoria in condizioni di
raffreddore, proprio perché questa mucosa tende ad aumentare di volume in
seguito all’infiammazione e può determinare una chiusura di questi condotti che
pongono in comunicazione i seni paranasali con le cavità nasali ed è noto come
cambia il tono della voce in situazioni di questo tipo in cui ho l’occlusione di
questi condotti. Bisogna ricordare infine che al di sotto del cornetto nasale
inferiore abbiamo lo sbocco di un ulteriore condotto che non pone in
comunicazione con i seni paranasali ma con una struttura posizionata a livello
laterale delle cavità orbitarie che raccoglie le lacrime, questa struttura è il sacco
lacrimale, il quale inferiormente è collegato attraverso un condotto alle cavità
nasali e quindi, oltre ai rapporti con le cavità paranasali abbiamo quelli con il
sacco lacrimale, e quindi le lacrime prodotte per lubrificare la porzione anteriore
del bulbo oculare vengono riversate attraverso questo condotto di drenaggio
all’interno delle cavità nasali.
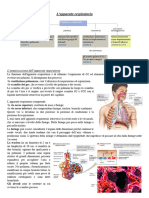
Dobbiamo descrivere le caratteristiche della mucosa respiratoria che
caratterizza la superficie interna della cavità nasale. Sebbene la mucosa
respiratoria si continui per tutte le vie respiratorie, a livello delle cavità nasali
essa presenta delle caratteristiche peculiari. Prima di tutto la mucosa
respiratoria è caratterizzata da un epitelio, rivolto all’interno della cavità , di tipo
cilindrico ciliato e pseudo-stratificato. Tipo cilindrico perché le cellule hanno
una forma allungata, ciliato perché la superficie apicale di gran parte delle
cellule che ricoprono la mucosa, le cellule epiteliali, presentano delle
estroflessioni che sono molto evidenti alla microscopia elettronica a scansione
che si aggettano all’interno della cavità stessa, e pseudo-stratificato perché non
ci sono solo le cellule ciliate ma ci sono anche altri tipi cellulari e tutti poggiano a
livello della membrana basale. Gli altri importanti tipi cellulari sono un certo
quantitativo di cellule che presentano un citoplasma molto chiaro e
rappresentano delle ghiandole unicellulari che sono date dalle cellule caliciformi
mucipare e oltre a queste abbiamo delle cellule presenti a livello basale che
costituiscono delle cellule non completamente differenziate che servono
dividendosi per supportare le cellule oramai mature che vanno incontro alla
morte e quindi ripristinano le caratteristiche morfologiche dell’epitelio. Oltre a
questi 3 tipi principali di cellule ce ne sono altre in minor numero ma di grande
importanza che possono svolgere funzioni di tipo recettoriale e secretorio.
Profondamente all’epitelio troviamo un tessuto collettivo lasso in cui vi è una
grande quantità di vasi sanguigni. Analizzo un aspetto particolare riguardo la
presenza delle ciglia. Le ciglia, che sono estroflessioni della parte apicale delle
cellule epiteliali, hanno come caratteristica fondamentale un’organizzazione
citoscheletrica estremamente complessa, che è determinata dalla presenza di 9
coppie di microtubuli con una coppia centrale. Queste strutture citoscheletriche
sono tra loro organizzate in un macchinario estremamente complesso che
determinano la possibilità al ciglio stesso di dar vita a dei movimenti, movimenti
particolarmente a livello della mucosa respiratoria che sono unidirezionali
perché queste strutture citoscheletriche sono connesse alla restante
organizzazione citoscheletrica della cellula epiteliale ma sono connesse
prevalentemente con strutture citoscheletriche che si portano in un lato della
cellula, cosicché la loro riorganizzazione comporta uno spostamento unilaterale
di queste cellule. Questo è di grande importanza perché una delle funzioni
fondamentali delle ciglia è quella, attraverso il loro movimento, di spostare lo
strato di muco che viene a trovarsi sulla superficie e continuamente prodotto sia
dalle cellule caliciformi mucifere dell’epitelio ma anche da strutture ghiandolari
disposte all’interno del sottostante tessuto connettivo. Altro aspetto importante
della mucosa tipico: prendo una sezione in cui sono visibili l’epitelio di
rivestimento e il tessuto connettivale sottostante. Ci sono 2 aspetti importanti da
sottolineare: uno è la presenza di una grande quantità di ghiandole che
contribuisce alla formazione dello strato di muco posizionato sulla superficie
interna delle cavità nasali, l’altro è la presenza di una grande quantità di vasi che
tendono a formare una rete capillare fino alla parte basale dell’epitelio, e la
presenza di una grande quantità di vasi venosi che si anastomizzano in maniera
estremamente importante nel tessuto connettivo. Questi vasi sono supportati da
2 importanti tronchi arteriosi ovvero l’arteria carotide esterna e l’arteria
carotide interna, l’arteria carotide esterna attraverso il ramo della palatina che
poi si sfiocca profondamente, la carotide interna attraverso l’arteria oftalmica
che dà vita alle arterie etmoidali anteriore e posteriore. Si nota come si crea
un’enorme rete vascolare che determina un ristagno, per la presenza di seni
venosi fortemente anastomizzati, di sangue all’interno della mucosa. Questo
comporta un aumento della temperatura della mucosa, aspetto di grandissima
importanza perché la mucosa nasale è molto calda. Il riscaldamento della parete
e la presenza di una superficie mucosa, e quindi una superficie epiteliale
ricoperta da uno strato di una sostanza ricca di liquido che è generato anche
dalle ghiandole nasali che riversano il loro secreto all’interno, determinano un
aumento dell’umidità nelle cavità nasali. Questi aspetti sono di fondamentale
importanza per il trattamento dell’aria che viene introdotta attraverso le vie
aeree superiori. Abbiamo dapprima una purificazione a livello delle vibrisse, ma
una volta che l’aria penetra all’interno delle cavità nasali, per la presenza dei
turbinati perde il suo aspetto, dal punto di vista fisico, di percorso laminare ma
diventa turbinoso (i turbinati prendono il nome da questa modalità di
organizzazione dei flussi aerei) e quindi ho flussi aerei fortemente addossati in
continuazione alla parete della mucosa della cavità aerea. Ma l’aria in questo
modo verrà a contatto per più tempo con una parete calda e quindi verrà
riscaldata, il turbinio farà si che le sostanze sospese a livello dell’aria che
respiriamo vengano ad essere trasportate verso la superficie mucosa che ha una
sua capacità di far aderire queste sostanze che rimangono intrappolate a livello
del muco, e quindi vi è una purificazione delle sostanze che sono disperse
nell’aria, e grazie al riscaldamento ci sarà un ambiente umido, più umido
dell’ambiente esterno e questo determina un’umidificazione dell’aria. Ed ecco
che questi 3 aspetti (riscaldamento, purificazione e umidificazione dell’aria)
permettono all’aria di raggiungere le vie aeree disposte più profondamente
determinando un rapporto con le superfici, che diventano sempre più delicate,
che non sia eccessivamente “fastidioso”. Ho quindi una differenza sostanziale tra
l’aria respirata a livello delle cavità nasali e l’aria che, nei casi in cui vi è un
raffreddore che impedisce la respirazione attraverso le cavità nasali, viene
respirata attraverso la cavità boccale. In questo caso è noto che respirando dalla
bocca si ha una sensazione di “fastidio”, dovuto al fatto che l’aria attraverso la
cavità boccale non subisce il processo di purificazione, di riscaldamento e di
umidificazione che non va a determinare uno stimolo di tipo infiammatorio a
livello della parete delle vie aeree disposte più profondamente. Vi è un’altra
particolarità a livello delle cavità nasali: non tutta la mucosa ha le stesse
caratteristiche, ma nella parte superiore a livello del tetto, a ridosso del tetto a
livello della lamina cribrosa dell’etmoide, troviamo un altro tipo di mucosa, la
mucosa olfattoria. Questa ha di particolare che una parte delle cellule epiteliali,
di tipo nervoso, sono modificate e sono capaci di, attraverso delle terminazioni
di forma grossolanamente sferica dalle quali partono delle ramificazioni, come
piccole antenne sulla superficie epiteliale, che vengono stimolate dalle sostanze
fisiche sciolte e disperse nell’aria che una volta inalate possono raggiungere
questi recettori. Queste strutture recettoriali vengono in qualche modo
modificate dal rapporto con queste sostanze e questo rapporto determina una
depolarizzazione di questi recettori che quindi saranno capaci di trasportare la
depolarizzazione attraverso dei filuzzi nervosi che attraversano questi forellini a
livello della parte iniziale del nervo olfattorio che trasmetterà questi stimoli a
livello delle appropriate aree dell’encefalo che permettono la discriminazione
delle varie sostanze, e quindi l’olfatto viene ad essere soddisfatto grazie alla
presenza di queste cellule recettoriali specifiche localizzate tutte a livello del
tetto della cavità respiratoria. Come detto dalle cavità nasali si passa attraverso
le coane nella regione della faringe, a rapporto stretto con l’apparato digerente.
La faringe è rappresentata da una parte superiore in rapporto con le coane che
prende il nome di rinofaringe, una porzione intermedia in rapporto con la cavità
boccale, l’orofaringe, e una inferiore in rapporto con la laringe e che fa parte
delle vie aeree e prende il nome di laringo-faringe. L’aria normalmente dalle
cavità nasali attraversa le coane, la rinofaringe, si porta in basso e penetra nella
cavità laringea. Un aspetto estremamente importante riguardo la presenza sia
sul tetto della faringe sia sulle pareti laterali, sia a livello del punto di passaggio
tra cavità boccale e la faringe stessa, sia dispersi su tutta la parete, di
agglomerati di tessuto linfoide che rappresentano nel loro insieme una sorta di
anello linfoide che protegge il punto di ingresso estremamente delicato sia
dell’aria che del cibo attraverso delle stazioni che presentano delle cellule
deputate a riconoscere sostanze patogene che potrebbero essere pericolose se
raggiungono le cavità interne del nostro corpo. Passo al tratto successivo tratto
delle vie respiratorie, la laringe. Questa parte successiva delle vie respiratorie è
data da una struttura complessa rappresentata dalla presenza di una struttura di
tipo cartilagineo che prende il nome di laringe, posizionata nella regione
anteriore e mediale del collo. La laringe è una struttura complessa costituita da
cartilagini che si articolano tra di loro, cartilagini impari e pari, che sono date
dalla cartilagine tiroide, cartilagine cricoide e dalla cartilagine epiglottide. La
cartilagine tiroide presenta 2 lamine aperte posteriormente, si articola
attraverso escrescenze posteriori della lamina, in particolare con quella
inferiore, il corno inferiore, con la cartilagine cricoide che ha la forma di un
anello con il castone rivolto posteriormente. Abbiamo delle cartilagini pari,
ovvero le aritenoidi che hanno una forma grossolanamente piramidale e che
sono appoggiate al di sopra del castone della cartilagine cricoide, e al di sopra
delle cartilagini più piccole, le corniculate che si articolano nella parte apicale, e
le cartilagini cuneiformi, posizionate in una struttura che connette le cartilagini
corniculate alla struttura epiglottica. Queste cartilagini costituiscono lo scheletro
della laringe, quindi come uno scheletro sono tra di loro articolate, in particolare
la tiroide con la cricoide e l’epiglottide con il suo picciolo, con la parte interna e
anteriore della cartilagine tiroidea. Queste cartilagini sono unite tra di loro da
una lamina elastica, che connette superiormente nella parte superiore
l’epiglottide con, attraverso la lamina quadrilatera si porta in basso fino a
raggiungere una piega che si riporterà all’interno nella parte media a dar vita al
ventricolo laringeo del Morgagni. Ebbene questa parte inferiore corrisponde alla
corda vocale superiore o falsa. Il ventricolo laringeo del Morgagni costituisce la
parte media che si completa inferiormente con la cosiddetta corda vocale
inferiore o vera, ed infine nella parte conclusiva, ad unire con la successiva
porzione della struttura, ovvero la cartilagine cricoide, abbiamo il cono elastico,
ovvero la porzione della lamina che chiude inferiormente questo condotto.
Queste strutture cartilaginee chiuse dalla lamina elastica presentano anche dei
muscoli che sono distribuiti nell’ambito della laringe tra un segmento
cartilagineo e l’altro che ne permettono i singoli movimenti. Abbiamo il
cricotiroideo, i cricoaritenoidei, i muscoli aritenoidei obliqui e trasversi ecc…
essi sono muscoli che connettono le varie parti dello scheletro laringeo.
Ricordiamo l’importanza di alcuni muscoli. Vi è la corda vocale vera che è tesa
dalla parte interna mediana anteriore della cartilagine tiroide fino alla base della
piramide della cartilagine aritenoidea. Due muscoli vanno ricordati: i muscolo
cricoaritenoideo laterale e il cricoaritenoideo posteriore. Questi muscoli
contraendosi fanno ruotare la cartilagine aritenoide, così facendo spostano il
punto di inserzione della corda vocale o avvicinandolo o allontanandolo. Il
risultato è che se le due corde vengono avvicinate esse sono molto tese e
difficilmente fanno passare l’aria, anzi l’aria che viene sospinta dalle vie aeree
inferiori verso l’alto mette in vibrazione le corde vocali generando i suoni. La
condizione in cui le corde vocali sono dilatate invece permette il normale
passaggio dell’aria durante gli atti respiratori quando non vengono generati dei
suoni, quindi muscoli importantissimi perché mobilizzano la corda vocale e ne
permettono attraverso il suo posizionamento e la tensione della stessa la
possibilità di generare dei suoni fondamentali per il nostro linguaggio. Passiamo
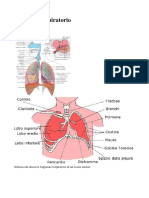
a livello della struttura aerea inferiore, rappresentata dalla trachea. La trachea è
un condotto cilindrico che si continua inferiormente dalla laringe ed è costituita
da una struttura che la mantiene beante di anelli incompleti posteriormente
cartilaginei sovrapposti gli uni agli altri e uniti da tessuto connettivo. Questo
condotto, che si porta dal collo al torace fino alla quarta vertebra toracica
orientativamente, la trachea a questo punto si inizia a dividere nei bronchi,
dapprima nel bronco di destra e di sinistra e successivamente nelle altre
suddivisioni bronchiali. Il bronco primario sinistro è più piccolo di quello di
destra e presenta un angolo maggiore rispetto all’asse della trachea. Il bronco
principale di sinistra a sua volta in due bronchi secondari, uno superiore e uno
inferiore, mentre il bronco di destra si suddivide in 3 bronchi secondari: uno
superiore, uno medio e uno inferiore. Questa suddivisione è di grandissima
importanza perché fino a questo livello noi trasportiamo attraverso questi
condotti aria a regioni del polmone ben definite, ovvero regioni che hanno un
loro afflusso di aria e una loro vascolarizzazione che ne permette una
suddivisione nelle grosse formazioni lobari, nel polmone destro un lobo
superiore, uno medio e uno inferiore e in quello di sinistra uno superiore e uno
inferiore. Ma non solo: dalle formazioni bronchiali lobari si staccano, 10 per
parte, dei bronchi zonali. Anche questi bronchi raggiungono delle specifiche aree
del polmone ognuna delle quali ha un’indipendenza per quanto riguarda
l’apporto aereo e l’apporto sanguigno e questo tipo di suddivisione è
estremamente importante perché getta le basi della possibilità di intervento di
tipo chirurgico a livello polmonare che permette l’asportazione anche di una
piccola parte del polmone, ovvero una zona, senza che il resto venga alterato. Da
un punto di vista strutturale sia a livello della trachea sia a quello delle prime
diramazioni dei bronchi troviamo la mucosa respiratoria già descritta, quindi
con epitelio batiprismatico pseudo-stratificato nel quale troviamo le cellule
ciliate, le cellule caliciformi mucipare, le cellule basali, e poi oltre a queste ce ne
sono altre, cellule con orletto a spazzola, cellule basigranulose che svolgono
funzioni diverse. Abbiamo una tonaca sottomucosa con una grande quantità di
ghiandole fino a giungere a una tonaca fibrosa nella quale troviamo
caratteristicamente delle ampie formazioni cartilaginee date da anelli o nei
bronchi di placche cartilaginee che mantengono beante il lume stesso. Da un
punto di vista strutturale a livello dei bronchi invece di avere degli anelli
abbiamo delle chiazze, delle placche cartilaginee incomplete, abbiamo sempre la
presenza di strutture ghiandolari e cominciano a comparire delle formazioni
muscolari lisce che invece nella trachea erano presenti soltanto come il muscolo
posteriore che chiudeva l’anello a determinare una struttura completamente
chiusa. A questo punto arriviamo a livello dei polmoni, gli organi che permettono
l’ematosi. Sono 2 contenuti all’interno della sierosa pleurica e occupano la cavità
toracica, separati tra di loro dalla cavità mediastinica, nella quale si trovano gli
organi principali mediastinici, tra cui ad esempio il cuore, che occupa la parte
infero-anteriore del mediastino e che per la sua dimensione si appoggia sulle
facce mediastiniche del polmone. Il polmone, comunque isolato, presenta una
forma piramidale, una base, un apice e una parete laterale in rapporto con le
coste, quindi faccia costale e una parete che guarda verso il mediastino, faccia
mediastinica. Da un punto di vista macroscopico la superficie esterna del
polmone permette attraverso la presenza di profonde scissure di riconoscere il
polmone di destra rispetto a quello di sinistra. Il polmone di destra presenta,
oltre alla scissura principale analoga a quella presente anche nel polmone di
sinistra, una scissura accessoria che permette la divisione nei 3 grossi lobi nel
polmone di destra e 2 lobi in quello di sinistra. La faccia mediastinica è quella
caratterizzata dal presentare una struttura centrale rappresentata dall’ilo del
polmone. A livello dell’ilo decorrono i vasi che trasportano il sangue provenienti
dall’arteria polmonare (trasportano il sangue che viene spinto dalla metà destra
del cuore), le due vene polmonari e il bronco principale che si porta all’interno.
Insieme a queste strutture avremo dei nervi e dei linfatici che raggiungono il
parenchima polmonare. L’altro aspetto importante sono delle impressioni sulla
superficie date dagli organi con i quali sono in rapporto, in particolare nel
polmone sinistro nella parte antero-inferiore abbiamo un’ampia fossa data dal
rapporto con il cuore, la fossa cardiaca. Il cuore è spostato verso sinistra quindi
la fossa cardiaca sinistra è di maggiore dimensione di quella a destra. Molto
caratteristico nel polmone di sinistra un solco che sovrasta l’ilo di sinistra e si
porta inferiormente in basso, solco lasciato dall’arco dell’aorta, quindi dall’aorta
discendente. Nel polmone di destra abbiamo qualcosa di simile che è generato
da una formazione vascolare venosa, ovvero la vena azygos, che portandosi in
alto sovrasta il bronco di destra e quindi si immette a livello di un’altra struttura
vascolare che lascia un solco verticale che decorre al davanti della struttura
ilare, che è rappresentato dal solco della vena cava superiore. Sia a destra che a
sinistra troviamo a livello apicale il solco dell’arteria succlavia che si porta
lateralmente verso la cavità ascellare. Infine la suddivisione bronchiale: la
suddivisione vista fino ai bronchi zonali progressivamente continua con una
divisione ad Y che dà vita a una grande quantità di bronchi subsegmentali e
quindi ha un numero enorme di bronchioli che termineranno con i bronchioli
respiratori, i sacchi alveolari e gli alveoli. Quindi fino ai bronchi zonali ho una
suddivisione costante e numericamente diversa tra polmone destro e sinistro,
mentre da questo punto in poi inizia una divisione tipicamente a Y che comporta
un aumento notevolissimo dei bronchi oltre che una progressiva riduzione del
lume fino a diventare un lume decisamente ristretto a livello dei bronchioli
respiratori che troviamo prima dei sacchi alveolari. Da un punto di vista
strutturale nel passaggio da bronchi a bronchioli cambiano 2 aspetti
fondamentali, il promo è che a livello dei bronchioli non sono più presenti sulla
superficie del condotto le placche cartilaginee, secondo aspetto a livello
epiteliale che ormai è diventato cubico troviamo ancora delle cellule ciliate ma
non più le cellule caliciformi mucipare bensì delle cellule a secrezione sierosa, le
cellule di Clara. Questo permette la generazione di una superficie di un fluido
maggiormente ricco di sostanze sierose che rendono molto più facile
l’asportazione da parte delle ciglia di queste sostanze verso la superficie esterna.
Infine i bronchioli terminali terminano con i bronchioli respiratori. La
differenziazione tra bronchioli terminali e bronchioli respiratori è data dalla
comparsa della prima formazione alveolare, ovvero la prima struttura che
permette gli scambi gassosi. Quindi a maggior ingrandimento vediamo cosa
succede nel bronchiolo terminale nel quale ancora abbiamo un epitelio cubico
tipico improvvisamente compare un’estroflessione che invece è bordata da
cellule del tutto particolari, cellule epiteliali che si modificano talmente tanto che
prendono una nomenclatura specifica, abbiamo delle cellule epiteliali che
prendono il nome di pneumociti, che possono essere di 2 tipi. Primo tipo, sono
cellule piatte estremamente sottili che tappezzano l’alveolo stesso, un secondo
tipo di forma più grossolanamente cubica che sporge all’interno che ha
prevalentemente la capacità , attraverso la presenza di formazioni vacuolari
prodotte dalla cellula stessa, di secernere una sostanza, il cosiddetto surfactante,
che viene riversato all’interno dell’alveolo e che per le sue proprietà tensioattive
concorre al mantenimento dell’apertura dell’alveolo che presenta a questo
livello una parete sottilissima. Infine l’alveolo è in strettissimo rapporto con i
capillari che circondano completamente l’alveolo. Questi capillari hanno una
sottilissima parete endoteliale, poggiano su una membrana basale unica, con le
cellule epiteliali che rivestono l’interno dell’alveolo, pneumocita di primo tipo, e
quindi rappresentano questo sottilissimo strato di tessuto che deve essere
attraversato per diffusione da ossigeno e anidride carbonica, l’ossigeno che è
maggiormente concentrato nell’alveolo passa all’interno del globulo rosso e
viene catturato e viene rilasciato in maniera analoga all’anidride carbonica che
invece è poco concentrata nella cavità alveolare. Infine i due polmoni, che sono
circondati da una sierosa, la sierosa pleurica come quella cardiaca che presenta
una porzione periferica che prende rapporto con la parete, e una porzione che si
porta aderente alla superficie esterna del polmone. I due foglietti, quello
parietale e quello viscerale, si riflettono a livello dell’ilo polmonare.
Caratteristicamente quindi si viene a generare una cavità interna virtuale, una
cavità pleurica, la quale è riempita soltanto da un piccolissimo quantitativo di
liquido che ne permette lo scivolamento ma che in maniera caratteristica ne
permette anche una dilatazione del polmone grazie a movimenti che vengono
effettuati da quelle strutture, i muscoli, che modificando la loro lunghezza
permettono l’aumento del volume della cavità polmonare. I polmoni sono
contenuti nella cavità toracica, appoggia il polmone a livello del muscolo
diaframma e vediamo la presenza del foglietto parietale e del foglietto viscerale.
Ovviamente alle estremità sia a livello del diaframma sia a livello mediastinico
sia a livello posteriore, a livello della colonna vertebrale, si vengono a creare
degli spazi, i cosiddetti seni pleurici che non sempre sono occupati dal polmone,
vengono occupati dal polmone solo nelle fasi di dilatazione, dilatazione che
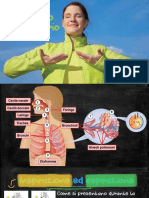
viene generata in particolare dalla contrazione del muscolo diaframma. Il
muscolo diaframma costituisce la base dove poggiano i polmoni attraverso la
sua contrazione comporta un abbassamento della cupola. Il muscolo diaframma
viene abbassato quindi il volume interno della cavità toracica aumenta e data la
possibilità attraverso la pleurica di un’adesione della parete laterale del
polmone alla struttura scheletrica e al diaframma in basso il polmone stesso
aumenterà la sua capacità , il suo volume interno. Questo determina una
riduzione della pressione all’interno del polmone che richiamerà aria
dall’esterno e quindi si metteranno in atto degli atti inspiratori che trasportano
l’aria attraverso le vie aeree all’interno del polmone. Viceversa la possibilità del
diaframma di rilasciarsi, si riforma la cupola, si schiaccia e quindi si riduce il
volume, il volume interno si riduce, l’aria viene espulsa all’esterno. Questo
durante gli atti respiratori semplici mentre in condizioni di maggior necessità
entreranno in azione una serie di muscoli che incidono in maniera significativa
sulla gabbia toracica, i muscoli respiratori accessori, che determinano un
aumento significativo del volume. In conclusione possiamo riassumere
brevemente le caratteristiche generali dell’apparato respiratorio: vie aeree che
permettono il passaggio dell’aria fino a raggiungere l’unità che permette lo
scambio gassoso, l’alveolo, e i due polmoni che strettamente annessi al muscolo
diaframma all’interno della cavità toracica attraverso l’ampliamento e la
riduzione del volume interno della cavità toracica vengono, grazie alla loro
elasticità , dilatati e compressi e quindi permettono l’ingresso e la fuoriuscita
dell’aria.
Potrebbero piacerti anche
- Agopuntura in TascaDocumento182 pagineAgopuntura in TascaFerruccio CostaNessuna valutazione finora
- Glossario AnatomicoDocumento90 pagineGlossario AnatomicoGuidoGP94Nessuna valutazione finora
- Pranayama, la scienza del respiro (translated)Da EverandPranayama, la scienza del respiro (translated)Valutazione: 4.5 su 5 stelle4.5/5 (2)
- Il Sistema RespiratorioDocumento12 pagineIl Sistema RespiratorioFabiana FonsinoNessuna valutazione finora
- 36-Anatomia II-16.03.16-Anatomia Strutturistica e MicroscopicaDocumento6 pagine36-Anatomia II-16.03.16-Anatomia Strutturistica e MicroscopicaSandroNessuna valutazione finora
- appARATO RespiratorioDocumento13 pagineappARATO RespiratorioAriel OlshevskyNessuna valutazione finora
- Anatomia Del CranioDocumento17 pagineAnatomia Del Craniouniroma2Nessuna valutazione finora
- Il Sistema RespiratorioDocumento15 pagineIl Sistema RespiratorioCaterina RizzoNessuna valutazione finora
- L'apparato RespiratorioDocumento31 pagineL'apparato RespiratorioElena Bandera100% (1)
- Anatomia Del Volto Applicata Alle Tecniche Di RingiovanimentoDocumento17 pagineAnatomia Del Volto Applicata Alle Tecniche Di RingiovanimentoMaria Carmela VitielloNessuna valutazione finora
- Scienze Apparato RespiratorioDocumento4 pagineScienze Apparato Respiratorioxgjp747zdxNessuna valutazione finora
- Apparato RespiratorioDocumento13 pagineApparato RespiratorioStefano NicastroNessuna valutazione finora
- Apparato RespiratorioDocumento4 pagineApparato RespiratorioFrancesca FrizziNessuna valutazione finora
- Anatomia 3Documento7 pagineAnatomia 3Roberto MekhailNessuna valutazione finora
- ARDS Sindrome Da Distress Respiratorio AcutoDocumento20 pagineARDS Sindrome Da Distress Respiratorio AcutoPaolo FineNessuna valutazione finora
- 14 Apparato RespiratorioDocumento10 pagine14 Apparato Respiratoriomariannaguadagno00Nessuna valutazione finora
- Anatomia PDFDocumento8 pagineAnatomia PDFOrnella CurròNessuna valutazione finora
- Apparato RespiratorioDocumento2 pagineApparato RespiratorioChiara CampisiNessuna valutazione finora
- Biologia Capitolo C3Documento3 pagineBiologia Capitolo C3Denise NotaNessuna valutazione finora
- Anatomia Umana - Cavità Nasali e ParanasaliDocumento7 pagineAnatomia Umana - Cavità Nasali e ParanasaliRaffaeleD'EttorreNessuna valutazione finora
- Sistema RespiratorioDocumento4 pagineSistema RespiratorioIsser Mota bautistaNessuna valutazione finora
- 5 Il Sistema RespiratorioDocumento52 pagine5 Il Sistema Respiratorioas asNessuna valutazione finora
- 1 Otorinolaringoiatria 22!09!16Documento7 pagine1 Otorinolaringoiatria 22!09!16Marco BronziniNessuna valutazione finora
- Fisiologia Dell'apparato RespiratorioDocumento74 pagineFisiologia Dell'apparato RespiratorioShake PuzzaNessuna valutazione finora
- Apparato Respiratorio PDFDocumento18 pagineApparato Respiratorio PDFmaddalenaNessuna valutazione finora
- Vetrino Sui PolmoniDocumento2 pagineVetrino Sui PolmoniLorenzo GuarinoNessuna valutazione finora
- Apparato RespiratorioDocumento4 pagineApparato RespiratoriouifdvhsidNessuna valutazione finora
- FaringeDocumento5 pagineFaringebakshi88Nessuna valutazione finora
- Sistema Respiratorio AniaDocumento3 pagineSistema Respiratorio AniaJavier GutierrezNessuna valutazione finora
- 7 Apparato RespiratorioDocumento5 pagine7 Apparato RespiratorioELENA ISABELA TAUTUNessuna valutazione finora
- Apparato RespiratorioDocumento3 pagineApparato RespiratorioGiulia GiuffridaNessuna valutazione finora
- Fisiologia RespiratoriaDocumento14 pagineFisiologia RespiratoriaJohnNessuna valutazione finora
- 2-Apparato RespiratorioDocumento24 pagine2-Apparato RespiratorioElisa MagginiNessuna valutazione finora
- Apparato RespiratorioDocumento27 pagineApparato RespiratorioDile SimeNessuna valutazione finora
- Malattie App. RespiratorioDocumento23 pagineMalattie App. RespiratorioMariateresa SantorsolaNessuna valutazione finora
- Apparato RespiratorioDocumento18 pagineApparato RespiratoriomelissaNessuna valutazione finora
- Mappa Concettuale Sull'Apparato RespiratorioDocumento1 paginaMappa Concettuale Sull'Apparato RespiratorioBOLFRA100% (1)
- Apparato RespiratorioDocumento5 pagineApparato RespiratorioCarlotta MazzoniNessuna valutazione finora
- Apparato RespiratorioDocumento10 pagineApparato RespiratorioRim Taoufik El idrissiNessuna valutazione finora
- Apparato RespiratorioDocumento10 pagineApparato RespiratorioDanilo SalonnaNessuna valutazione finora
- Vie Aeree SuperioriDocumento1 paginaVie Aeree SuperioriKiara Silvia SturionNessuna valutazione finora
- Apparato RespiratorioDocumento1 paginaApparato Respiratoriomaumarco7106Nessuna valutazione finora
- Seconda Annualità 1 Nucleo Tematico 1 Lezione-Gli Organi Dellapparato RespiratorioDocumento34 pagineSeconda Annualità 1 Nucleo Tematico 1 Lezione-Gli Organi Dellapparato Respiratoriopsnkw4d7wnNessuna valutazione finora
- App. RespiratorioDocumento3 pagineApp. RespiratorioLaura Cornacchia RomeroNessuna valutazione finora
- 17 - Apparato RespiratorioDocumento37 pagine17 - Apparato RespiratorioSara VerdoneNessuna valutazione finora
- Scienze Motorie Francesco Montebello PDFDocumento5 pagineScienze Motorie Francesco Montebello PDFFrancesco MontebelloNessuna valutazione finora
- UntitledDocumento3 pagineUntitledRoberta ArmatoNessuna valutazione finora
- Anatomia (8.10.2013) Ghiandole Salivari BilliDocumento10 pagineAnatomia (8.10.2013) Ghiandole Salivari BilliIfy Nebedum100% (1)
- ANATOMIA NoraDocumento4 pagineANATOMIA NoradanixttNessuna valutazione finora
- Apparato RespiratorioDocumento6 pagineApparato RespiratorioPIPPORUBBATONessuna valutazione finora
- Apparato RespiratorioDocumento19 pagineApparato Respiratoriovaleria trujilloNessuna valutazione finora
- III - 2. Lapparato RespiratorioDocumento13 pagineIII - 2. Lapparato RespiratorioDaniel PinheiroNessuna valutazione finora
- La Respirazione e L'apparato RespiratorioDocumento4 pagineLa Respirazione e L'apparato RespiratorioGiftNessuna valutazione finora
- Embriologia Apparato RespiratorioDocumento2 pagineEmbriologia Apparato Respiratoriowv4vwhrkpsNessuna valutazione finora
- Fisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFDocumento13 pagineFisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFBobbyGustafson100% (1)
- Apparato Respiratorio PDFDocumento4 pagineApparato Respiratorio PDFnodlesNessuna valutazione finora
- Sentido Del OlfatoDocumento13 pagineSentido Del OlfatoGustavo OrdoñezNessuna valutazione finora
- Apparato RespiratorioDocumento13 pagineApparato RespiratorioRosa NoceraNessuna valutazione finora
- Lez 5 Fisiologia Umana 2020 2021 Respiratorio CarducciDocumento85 pagineLez 5 Fisiologia Umana 2020 2021 Respiratorio CarducciCristian ChirNessuna valutazione finora
- Apparato RespiratorioDocumento1 paginaApparato RespiratorioMarta NataliniNessuna valutazione finora
- Apparato FonatorioDocumento2 pagineApparato FonatorioDaniele CalabròNessuna valutazione finora
- Apparato Respiratorio e CardiovascolareDocumento29 pagineApparato Respiratorio e CardiovascolareColorado Express YTNessuna valutazione finora
- Fonetica e FonologiaDocumento8 pagineFonetica e FonologiaRobertaNessuna valutazione finora
- Apparato RespiratorioDocumento4 pagineApparato RespiratoriouifdvhsidNessuna valutazione finora
- New Microsoft Word DocumentDocumento26 pagineNew Microsoft Word DocumentPatricia LupuNessuna valutazione finora
- Appunti Odontostomatologia Clinica e Patologia Degli Organi Di Senso Cana Aa 20142015Documento111 pagineAppunti Odontostomatologia Clinica e Patologia Degli Organi Di Senso Cana Aa 20142015fatjonmusli2016Nessuna valutazione finora
- Giovanni Canestrini - AntropologiaDocumento99 pagineGiovanni Canestrini - AntropologiaLella AngeliNessuna valutazione finora
- Guardiamoci in Faccia1Documento56 pagineGuardiamoci in Faccia1Federica Bonsignore100% (1)
- Apparato RespiratorioDocumento2 pagineApparato RespiratorioChiara CampisiNessuna valutazione finora
- Fori, Canali e Solchi Del Cranio PDFDocumento0 pagineFori, Canali e Solchi Del Cranio PDFalessan9Nessuna valutazione finora
- Apparato Respiratorio PDFDocumento18 pagineApparato Respiratorio PDFmaddalenaNessuna valutazione finora
- Carcinomi Nasali e Dei Seni ParanasaliDocumento10 pagineCarcinomi Nasali e Dei Seni ParanasalififiNessuna valutazione finora
- Nervi CraniciDocumento12 pagineNervi CraniciLothar60Nessuna valutazione finora
- ESTRATTO Medicina Dei Piccoli MammiferiDocumento33 pagineESTRATTO Medicina Dei Piccoli Mammiferiebookecm.itNessuna valutazione finora
- Shatkarma X ScuolaDocumento14 pagineShatkarma X ScuolaCristiana SimoniNessuna valutazione finora
- Elaborato Schematico Sul CranioDocumento8 pagineElaborato Schematico Sul CranioLucaMontecNessuna valutazione finora
- ForiDocumento6 pagineForiPietro PensoNessuna valutazione finora