Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Riabilitazione Ictus
Caricato da
Alessandro PatulloCopyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Riabilitazione Ictus
Caricato da
Alessandro PatulloCopyright:
Formati disponibili
USL n2
Azienda Sanitaria Regionale dellUmbria
Linea Guida
Diagnostico - Terapeutica
La riabilitazione della persona con ictus cerebrale:
prove di efficacia e percorsi
Ottobre 2003
Azienda Sanitaria Locale n.2 dell'Umbria
Azienda Sanitaria Locale n.2 dell'Umbria
Gruppo di lavoro per la Linea Guida
Giaimo Maria Donata - Medico - Coordinatore del gruppo Antonini Rita - Medico Centro di Salute (Distr. n. 2) Barzanti Daniela - Psicologa - Sezione Informazione ed Educazione per la Salute Caramella Marcella - Medico Centro di Salute (Distr. n. 3) Celani Maria Grazia - Neurologo Stroke Service, Ospedale Citt della Pieve Convito Luciano - A.L.I.C.E. (Associazione per la Lotta contro lIctus Cerebrale) Costantini Giuliana - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n.1) Dalla Costa Sandro - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n. 3) Dondi Manuela - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n. 4) Gambuli Cintia - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n. 1) Germini Fabrizio - Medico di Medicina Generale La Medica Alessandro - Medico Fisiatra Azienda USL 2 (Distr. n.1) Lepri Bruno - Medico Fisiatra Azienda USL 2 (Distr. n. 2) Marchegiani Italo - Infermiere Ospedale di Citt della Pieve Marroni Beatrice - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n.1) Musio Luigi - Fisioterapista Centro di Riabilitazione Territoriale (Distr. n.1) Ottaviani Carlo - Infermiere Professionale Stroke Service, Ospedale Citt della Pieve Panciarola Manuela - Infermiera Professionale (Distr. n. 4) Piacentini Stefania - Medico Centro di Salute (Distr. n.1) Rossi Maria - Medico Centro di Salute (Distr. n. 4) Susta Maria Adelaide - Medico di Medicina Generale Vizioli Anna - Logopedista (Distr. n. 2) Zampolini Mauro - Medico Responsabile Centro Ospedaliero di Riabilitazione Intensiva di Passignano
Gruppo redazionale
Zampolini Mauro - Medico Responsabile C.O.R.I. di Passignano Celani Maria Grazia - Neurologo Stroke Service, Ospedale Citt della Pieve Bovo Daniela - Staff Qualit e Promozione della Salute Ranocchia Daniela - Staff Qualit e Promozione della Salute
Azienda Sanitaria Locale n.2 dell'Umbria
Azienda Sanitaria Locale n.2 dell'Umbria
Presentazione
Il lavoro in quipe dei vari professionisti che intervengono su specifici percorsi di diagnosi, cura e riabilitazione uno dei presupposti affinch i Servizi Sanitari diano risposte di qualit, ma questa modalit di lavoro rende ancora pi difficile e complesso attuare linsieme di prestazioni che ognuno chiamato a compiere. Oltre ad unelevata professionalit di ciascuno necessario quindi poter contare su strumenti condivisi che consentano comportamenti clinici scientificamente supportati allo scopo di assistere gli operatori e i pazienti nel decidere quali siano le modalit di assistenza pi appropriate in specifiche circostanze cliniche. Le linee guida si situano, quindi, in una strategia aziendale pi ampia, tendente ad un vero e proprio modello di governo clinico, inteso come il contesto in cui i servizi sanitari si rendono responsabili del miglioramento continuo della qualit dellassistenza e mantengono elevati livelli di prestazioni, creando un ambiente che favorisce lespressione delleccellenza clinica nel limite delle risorse disponibili (NHS White Paper 1999). E in tal senso che questAzienda Sanitaria vuole riproporre con forza azioni di miglioramento che, attraverso il lavoro di gruppi multiprofessionali, giungono oggi a consegnare agli operatori questo importante documento sul trattamento riabilitativo del paziente con ictus. Questo traguardo, che stato raggiunto grazie al contributo di medici, terapisti, infermieri, ed altri professionisti, importante non solo per i Servizi di riabilitazione della nostra Azienda USL 2, ma pu suscitare interesse pi generale, in quanto in Italia largomento della riabilitazione dei pazienti con ictus, non stato, a quanto ci risulta, ancora affrontato. Sono quindi particolarmente soddisfatto nel vedere lesito dellimpegno di tutti quegli operatori che, adoperandosi per lavorare al meglio, hanno prodotto questo documento; sar nostra cura diffonderlo affinch venga applicato e valutato in ogni servizio. Ringrazio quanti hanno collaborato alla redazione di questa Linea Guida e, nella convinzione che sar uno strumento particolarmente efficace per migliorare la qualit dellassistenza in questo campo, invito i professionisti a utilizzarlo al meglio, al fine di aiutare i pazienti a trarre il massimo beneficio dalla riabilitazione nel loro percorso di reinserimento nella normalit possibile.
Il Direttore Generale Alessandro Truffarelli
Azienda Sanitaria Locale n.2 dell'Umbria
Indice
Gruppo di lavoro per la linea guida Presentazione Introduzione Lo scopo di questa linea guida Elenco revisori esterni Criteri metodologici Premessa generale
1.Epidemiologia e storia naturale dell ictus 1.1 1.2 1.3 1.4 Incidenza e prevalenza Prognosi Storia naturale del recupero Fattori predittivi del recupero
pag. 14 pag. 14 pag. 14 pag. 15 pag. 16 pag. 18 pag. 18 pag. 19 pag. 19 pag. 20 pag. 20
2. La valutazione 2.1 2.2 2.3 2.4 2.5 Premessa Obiettivi della valutazione Valutazione della menomazione Valutazione della disabilit Valutazione della qualit della vita
3. Lintervento riabilitativo 3.1 3.2 3.3 3.4 3.5 Il ruolo del gruppo multidisciplinare La valutazione Il progetto riabilitativo La definizione degli obiettivi Il programma riabilitativo
pag. 21 pag. 21 pag. 22 pag. 23 pag. 23 pag. 24
Azienda Sanitaria Locale n.2 dell'Umbria
4.La gestione del paziente con ictus 4.1 4.2 Il programma di gestione clinica in fase acuta 4.1.1 Il monitoraggio delle funzioni vitali La presa in carico dei bisogni essenziali 4.2.1 La nutrizione e lidratazione 4.2.2 La disfagia 4.2.3 La funzionalit vescicale 4.2.4 La funzionalit intestinale Le posture 4.3.1 Il posizionamento 4.3.2 La mobilizzazione La comunicazione La prevenzione delle complicanze 4.5.1 La prevenzione delle infezioni polmonari 4.5.2 La conservazione dellintegrit cutanea 4.5.3 La prevenzione della trombosi venosa profonda e polmonare 4.5.4 La prevenzione della spalla dolorosa Aspetti riabilitativi e trattamento 4.6.1 La prevenzione delle cadute 4.6.2 Il controllo o la prevenzione delle crisi epilettiche 4.6.3 Sessualit ed ictus Linformazione, leducazione del paziente e della famiglia Il trattamento riabilitativo intensivo 4.8.1 Trattamento riabilitativo: le differenti scuole 4.8.2 Lefficacia del trattamento intensivo La riabilitazione delle funzioni cognitive La riabilitazione di deficit di comunicazione: afasia, disartria e aprassia buccofacciale La riabilitazione delle funzioni motorie 4.11.1 La spasticit La riabilitazione delle funzioni sensitive e dolore 4.12.1 Il dolore Altri deficit sensitivi La riabilitazione dellarto superiore La rieducazione del cammino I disturbi dellumore 4.16.1 La depressione
pag.25 pag. 25 pag. 25 pag. 26 pag. 26 pag. 27 pag. 29 pag. 31 pag. 32 pag. 32 pag. 32 pag. 33 pag. 35 pag. 36 pag. 36 pag. 36 pag. 37 pag. 39 pag. 39 pag. 40 pag. 40 pag. 40 pag. 42 pag. 43 pag. 43 pag. 43 pag. 44 pag. 45 pag. 46 pag. 48 pag. 48 pag. 49 pag. 49 pag. 49 pag. 50 pag. 50
4.3
4.4 4.5
4.6
4.7 4.8
4.9 4.10 4.11 4.12 4.13 4.14 4.15 4.16
Azienda Sanitaria Locale n.2 dell'Umbria
4.17 4.18 4.19 4.20
4.16.2 Lansia La dimissione 4.17.1 La dimissione precoce Lutilizzo di ausili Gli adattamenti ambientali La rieducazione delle attivit della vita quotidiana
pag. 51 pag. 51 pag. 53 pag. 54 pag. 54 pag. 55 pag. 56 pag. 56 pag. 57 pag. 58 pag. 58 pag. 58 pag. 59 pag. 60 pag. 61 pag. 62 pag. 62 pag. 63 pag. 64 pag. 65 pag. 65 pag. 67 pag. 68 pag. 68 pag. 68 pag. 69
5.Percorsi clinico riabilitativi del paziente con ictus 5.1 5.2 La riabilitazione nella fase acuta La riabilitazione nella fase postacuta 5.2.1 La tipologia degli interventi 5.2.2 I vari ambienti riabilitativi 5.2.3 I criteri di scelta dellambiente riabilitativo La riabilitazione intensiva 5.3.1 Riabilitazione intensiva ospedaliera a ciclo continuativo 5.3.2 Riabilitazione intensiva delle gravi cerebrolesioni acquisite 5.3.3 Riabilitazione intensiva in regime di day hospital Riabilitazione estensiva 5.4.1 Strutture di degenza riabilitativa estensiva 5.4.2 Riabilitazione domiciliare o ambulatoriale? 5.4.3 Riabilitazione territoriale domiciliare 5.4.4 Riabilitazione territoriale ambulatoriale 5.4.5 Le fasi della presa in carico 5.4.6 La valutazione del domicilio La riabilitazione nella fase cronica 5.5.1 La valutazione e il monitoraggio degli esiti 5.5.2 Lutilit dei ricicli riabilitativi
5.3
5.4
5.5
Allegati Glossario Bibliografia Appendice
pag. 70 pag. 74 pag. 79
Azienda Sanitaria Locale n.2 dell'Umbria
Introduzione
La decisione di sviluppare linee guida specifiche per la nostra azienda nata dalla valutazione dei limiti presenti nelle Linee Guida gi preesistenti: sia infatti quelle straniere sia quelle italiane non sono immediatamente applicabili alla nostra realt locale, nella quale esiste una realt riabilitativa da anni caratterizzata da una rete di servizi territoriali ben consolidata, uno stroke service di recente istituzione e un centro di riabilitazione intensiva, che ha un anno di attivit. La necessit di sviluppare linee guida locali per la riabilitazione dellictus nata per anche dallesigenza di strutturare la rete dei servizi per il trattamento (dellictus) secondo criteri basati sulle prove di efficacia. Infatti la strutturazione della rete riabilitativa se non regolata da criteri univoci di gestione della patologia e articolata secondo criteri di efficienza e di efficacia, rischia di rimanere un buon esercizio teorico senza ricaduta pratica per il paziente. Infine, altro obiettivo di queste linee guida quello di raggiungere tutti gli operatori intra ed extraospedalieri per promuovere la cultura del lavoro multidisciplinare, in cui pi professionalit si incontrano per articolare un efficace progetto per la cura del paziente, tenendo presente che lobiettivo finale il raggiungimento della miglior qualit della vita del paziente e dei familiari.
Lo scopo di questa linea guida
Scopo di queste linee guida aziendali quello di assistere i medici, gli operatori degli ospedali e dei servizi territoriali nella gestione del paziente con ictus dal momento dellevento sino al ritorno della miglior qualit della vita possibile, delineando il percorso pi idoneo alle sue caratteristiche sia come persona malata sia come individuo, attraverso i seguenti processi: 1. Prevenire e gestire le complicanze correlate allictus (precoci e tardive); 2. Organizzare in maniera multidisciplinare lintervento ponendo il paziente al centro del proprio lavoro; 3. Individuare nella fase precoce appropriate strategie riabilitative per coloro che presentano una disabilit residua dopo levento ictus; 4. Definire un progetto riabilitativo che preveda il coordinamento e lintegrazione delle diverse figure professionali, che prendono in carico il paziente nelle diverse fasi temporali del programma riabilitativo.
Azienda Sanitaria Locale n.2 dell'Umbria
Elenco revisori esterni
Prof.ssa Livia Candelise Dip. Scienze Neurologiche Osp. Maggiore Policlinico Via Sforza, 35 Padiglione Ponti - Milano Dott.ssa Anna Teresa Cantisani Neurofisiopatologia Ospedale Silvestrini SantAndrea delle Fratte - Perugia Dott. Antonio De Tanti Ospedale Valduce Centro di riabilitazione Villa Beretta Via N. Sauro,7 Costamasnaga - Lecco Dott. Marco Franceschini Azienda Ospedaliera di Parma U.O. complessa di Medicina riabilitativa Via Gramsci, 14 - Parma Dott. Maurizio Massucci U.O. di Riabilitazione Intensiva Neuromotoria USL 3, Regione dellUmbria Piazza Garibaldi, 5 Trevi - Perugia Dott.ssa Maria Cristina Pagliacci Unit Spinale Unipolare Ospedale Silvestrini SantAndrea delle Fratte - Perugia Prof. Leandro Provinciali Clinica di Neuroriabilitazione Ospedale Regionale Torrette - Ancona Dott. Roberto Sterzi Ospedale SanAnna Dipartimento di Neurologia Via Napoleona, 60 - Como Dott.ssa Mariangela Taricco Azienda Ospedaliera G. Salvini U.O. di Recupero e Rieducazione Funzionale Via Settembrini, 1 Passirana di Rho - Milano
10
Azienda Sanitaria Locale n.2 dell'Umbria
Criteri metodologici
Questa Azienda ha gi pubblicato diverse Linee Guida per le principali patologie tutte realizzate da gruppi multidisciplinari e multiprofessionali. La stessa metodologia stata utilizzata per le linee guida della riabilitazione dellictus. Il gruppo ha visto la partecipazione di diversi professionisti: Coordinatore del Servizio Qualit Infermieri Professionali del territorio e degli ospedali Fisiatri Fisioterapisti Logopedista Medici di Medicina Generale Neurologo esperto della fase acuta dellictus Medici responsabili dei Centri di Salute Psicologa Rappresentanti dellassociazione ALICE Dopo una riunione relativa alla metodologia, sono stati assegnati compiti di ricerca delle prove di efficacia distinte per le varie professionalit. Ogni gruppo aveva il compito di scrivere dei contributi basandosi su uno schema di sommario generale precostituito. Successivamente i vari contributi sono stati inseriti in un unico documento che costituiva la bozza di lavoro da restituire ai vari componenti. Ad ogni avanzamento si svolgeva una riunione generale dove venivano discussi i punti critici anche leggendo i vari capitoli. Nella fase finale un gruppo pi ristretto ha svolto un lavoro di controllo e supervisione cercando di schematizzare e graduare le raccomandazioni. Le prove di efficacia sono state ricavate dalla lettura di: Linee guida disponibili sulla riabilitazione dellictus, ricorrendo anche ad internet attraverso i vari motori di ricerca e soprattutto attraverso il sito della National Guidelines Clearinghouse (www.guidelines.com); Report di valutazione tecnica dei servizi sanitari esteri; Banche dati quali The Cochrane Library e Clinical Evidence; Ricerca in Medline e analisi degli abstracts e degli articoli di maggior rilevanza: parola chiave stroke and rehabilitation; Lavori originali ricavati dalla lettura delle principali riviste. Classificazione dei livelli di evidenza La graduazione delle raccomandazioni stata articolata secondo il seguente schema: Ia Prove di efficacia ottenute da meta-analisi di studi randomizzati controllati; Ib Prove di efficacia ottenute da almeno uno studio randomizzato controllato; IIa Prove di efficacia ottenute da almeno uno studio ben disegnato controllato non
11
Azienda Sanitaria Locale n.2 dell'Umbria
randomizzato; IIb Prove di efficacia ottenute da almeno uno studio ben disegnato; III Prove di efficacia ottenute da almeno uno studio ben disegnato non sperimentale descrittivo come studi comparativi, di correlazione e studio di casi; IV Prove di efficacia ottenute da un comitato di esperti o opinioni di autorit scientifiche rispettate. Livelli di raccomandazione Grado A Corrisponde ai livelli di evidenza Ia, Ib Grado B Corrisponde ai livelli di evidenza IIa, IIb, III Grado C Corrisponde ai livelli di evidenza IV Valutazione da parte di revisori esterni Nella fase finale le linee guida sono state sottoposte a revisione esterna da parte di esperti nazionali individuati dal gruppo multidisciplinare. I revisori hanno proposto delle modifiche che sono state in parte implementate. Aggiornamento Linee Guida E previsto laggiornamento a due anni. Implementazione Pur non esistendo una specifica strategia di implementazione, le Linee Guida costituiscono la base per una serie di operazioni. In primo luogo costituiscono il riferimento per ridefinire i percorsi assistenziali e riabilitativi della persona colpita da ictus. A questo proposito sono stati costituiti due gruppi: uno per la definizione dei percorsi attuali ed un altro per la definizione del percorso ideale come sintesi tra le condizioni locali di funzionamento della rete riabilitativa e quelle suggerite dalle prove di efficacia. E in corso di realizzazione uno specifico aggiornamento dei Medici di Medicina Generale sulla riabilitazione della persona con ictus, nel quale vengono presentate anche queste Linee Guida. Le Linee Guida per la riabilitazione della persona con ictus cerebrale vedranno una diffusione capillare tra tutti i professionisti che intervengono su questo problema.
12
Azienda Sanitaria Locale n.2 dell'Umbria
Premessa generale
Lestrema variabilit nel grado di disabilit, di handicap e di qualit della vita che si pu verificare dopo un ictus, rende necessario definire per ogni singolo paziente uno specifico progetto riabilitativo e organizzare i servizi delle aziende USL in modo da offrire risposte diversificate ai bisogni dei pazienti. Tali bisogni sono a loro volta determinati non solo dalle condizioni cliniche, ma anche dal contesto familiare, da quello sociale, nonch dalle capacit e aspettative del paziente prima della malattia. Un rapporto dell'OMS del 1989 suddivideva i pazienti rispetto alla prognosi riabilitativa in 3 gruppi: 1. Pazienti che recuperano anche senza intervento riabilitativo 2. Pazienti che possono migliorare solo grazie ad un intervento riabilitativo 3. Pazienti con ridotte possibilit di miglioramento a prescindere da qualsiasi tipo di intervento riabilitativo. In questa linea guida vengono quindi descritti gli elementi fondamentali di un percorso riabilitativo, ovvero tutti gli elementi che in base alla letteratura scientifica risultano supportati da prove di efficacia. Deve per essere ricordato che le evidenze pi forti si ritrovano proprio quando si affronta il tema della stroke unit, in ragione del fatto che tale organizzazione stata pi a lungo sperimentata nei paesi anglosassoni. In questa linea guida si per cercato di porre particolare attenzione agli snodi, ovvero alle fasi di passaggio da una struttura all'altra, proprio perch in queste fasi che il paziente risente maggiormente di carenze o disfunzioni organizzative. Va infine ricordato che,come sottolineato dallOMS, non tutti i pazienti necessitano di un intervento riabilitativo che si sviluppi lungo tutto larco dei servizi erogabili, ma una rete ben funzionante deve essere in grado di modulare la propria risposta in base alle specifiche esigenze del singolo malato.
13
Azienda Sanitaria Locale n.2 dell'Umbria
Epidemiologia e storia naturale dellIctus
1. EPIDEMIOLOGIA E STORIA NATURALE DELLICTUS
1.1 Incidenza e prevalenza
Si intende per ictus un deficit neurologico focale o generalizzato (coma), i cui sintomi e segni persistono per almeno 24 ore. E una malattia a elevato tasso di incidenza e mortalit, che coinvolge un gran numero di persone, particolarmente anziani. I sopravvissuti spesso presentano significative limitazioni fisiche, cognitive e psicologiche. Il progressivo invecchiamento della popolazione comporta un aumento di incidenza degli eventi, anche se gli interventi farmacologici della fase acuta e il trattamento precoce delle complicanze potrebbero determinare un aumento di sopravvissuti e quindi un maggior numero di soggetti con nuovo handicap. Uno studio prospettico su popolazione, definito ideale, condotto in Umbria (SEPIVAC 1986-1989) mostra che lincidenza dellictus cerebrale ha un tasso grezzo di 254 per 100000 residenti per anno (Ricci, Celani et al. 1991). Standardizzando il dato alla popolazione italiana si ha un incidenza di 181 nuovi casi per 100000/anno (circa 120.000 casi di nuovo ictus) come nel caso di altri studi ideali analoghi (Sudlow and Warlow 1997) - Tab. 1.
Tab.1
Incidenza/anno/per la popolazione italiana
Ictus ischemico Ictus emorragico Emorragia subaracnoidea 136/100.000/anno 24/100.000/anno 6-8/100.000/anno
1.2 Prognosi
Circa il 10% dei pazienti con ictus ischemico muore entro 30 giorni; la mortalit molto pi alta se si considerano anche gli ictus emorragici (intraparenchimali e le emorragie subaracnoidee), arrivando al 20% circa; ad un anno raggiunge il 30% (Ricci, Celani et al. 1991). La principale causa di morte nella prima settimana direttamente conseguente al danno cerebrale; seguono poi le cause di morte secondarie allimmobilizzazione. Tra queste sono pi frequenti le polmoniti e le embolie polmonari.
14
Azienda Sanitaria Locale n.2 dell'Umbria
Epidemiologia e storia naturale dellIctus
Anche piaghe da decubito, infezioni e malnutrizione possono essere cause di morte se non prevenute e trattate in modo adeguato. Le complicanze relative alla fase acuta possono coinvolgere fino al 60% dei pazienti ospedalizzati e nei 2/3 dei casi possono essere multiple. Per quanto riguarda lhandicap residuo dopo un mese dallevento il 55% dei pazienti ha perso lo stile di vita precedente ed dipendente da altri negli atti della vita quotidiana. Tale percentuale pu diventare molto pi alta (fino al 95%) nel caso degli ictus ischemici gravi, mentre considerevolmente pi bassa (fino al 45,5%) nelle sindromi lacunari e nelle sindromi del circolo posteriore.
1.3 Storia naturale del recupero
Il paziente affetto da ictus presenta un recupero spontaneo che pu essere facilitato da un intervento riabilitativo. La storia naturale della malattia prevede che la maggior parte del recupero sensitivomotorio e cognitivo avvenga nei primi 3 mesi (Wade and Hewer 1987), (Andrews, Brocklehurst et al. 1981), (Duncan, Goldstein et al. 1992); (Kotila, Waltimo et al. 1984), (Skilbeck, Wade et al. 1983), (Nakayama, Jorgensen et al. 1994). Le capacit funzionali migliorano ulteriormente, sia pure con minore intensit e rapidit nei successivi tre mesi, per poi stabilizzarsi entro larco dellanno (Ferrucci, Bandinelli et al. 1993). Il recupero della disabilit sembra avvenire nel 50% dei pazienti affetti da afasia entro il primo mese, ma prosegue oltre i primi sei (Wade and Hewer 1987). La maggior parte del recupero della menomazione raggiunto in media in 11 settimane, mentre il miglior recupero dell'auto-accudimento e della capacit di movimento si ottiene in 12,5 settimane (Jorgensen, Nakayama et al. 1995)-Tab. 2.
Tab. 2
Settimane di recupero
Lieve Intermedio Grave Molto grave
Cammino 6
ADL 8,5 13
11
17 20
15
Azienda Sanitaria Locale n.2 dell'Umbria
Epidemiologia e storia naturale dellIctus
1.4 Fattori predittivi del recupero
La possibilit di prevedere i tempi di recupero fondamentale per il progetto riabilitativo e per il corretto percorso terapeutico. La difficolt di individuare i fattori che agiscono in modo indipendente sul recupero ne ha reso difficile la sicura definizione. Et Let avanzata un fattore prognostico negativo anche se non chiaro se questo agisca in ragione dellaumento delle comorbilit (Kotila, Waltimo et al. 1984), (Waltimo, Kaste et al. 1976), (Kalra 1994), (Paolucci, Antonucci et al. 1998), (Wade, Langton-Hewer et al. 1984), (Wade, Skilbeck et al. 1983), (Kwakkel, Wagenaar et al. 1996), (Alexander 1994), (Granger, Hamilton et al. 1992), (Macciocchi, Diamond et al. 1998). Sesso I soggetti di sesso femminili vengono ricoverati in residenze protette con una frequenza doppia rispetto ai soggetti di sesso maschile (Kelly-Hayes, Wolf et al. 1988); i maschi sposati hanno una probabilit pi bassa di essere istituzionalizzati. In generale le donne hanno un recupero della menomazione e della disabilit pi limitato rispetto alluomo a causa di una pi grave menomazione (Wyller, Sodring et al. 1997). Le variabilit di questo obiettivo di prognosi sono condizionate dai paesi in cui sono stati fatti i singoli studi; listituzionalizzazione infatti pu essere condizionata da cultura e tradizione locali. Sede e tipo di lesione Le lesioni lacunari hanno una prognosi migliore rispetto a lesioni pi estese (Clavier, Hommel et al. 1994; Samuelsson, Soderfeldt et al. 1996, Adams 1999). Le lesioni dei nuclei della base e della capsula interna producono una flaccidit prolungata e sono correlate con una prognosi negativa (Miyai, Blau et al. 1997; Miyai, Suzuki et al. 2000). Le lesioni corticali sono correlate con una peggior disabilit se confrontate con le lesioni sottocorticali. Le lesioni corticali, inoltre, correlano con il peggior recupero in base alle dimensioni dellarea cerebrale colpita (Beloosesky, Streifler et al. 1995). Gravit del danno sensitivo-motorio La gravit della menomazione influenza negativamente il recupero (Macciocchi, Diamond et al. 1998). Tra i pazienti con ictus grave hanno pi probabilit di recupero quelli pi giovani, con una moglie e la precocit del recupero (Jorgensen, Reith et al. 1999). Uno scarso controllo del tronco misurato con il Trunk Control Test allingresso in riabilitazione predittivo di scarso recupero motorio (Franchignoni, Tesio et al. 1997).
16
Azienda Sanitaria Locale n.2 dell'Umbria
Epidemiologia e storia naturale dellIctus
I deficit sensitivi, in particolare quello propriocettivo, sono correlati con una minor possibilit di recupero (Feigenson, McDowell et al. 1977) e in particolare del recupero della deambulazione (Moskowitz, Lightbody et al. 1972). Anche i deficit campimetrici diminuiscono le possibilit di recupero (Wade, Skilbeck et al. 1983) (Feigenson, McDowell et al. 1977) (Sanchez-Blanco, 1999), soprattutto se i pazienti sono anziani (Kalra, Smith et al. 1993). I deficit di campo visivo sono associati a una minor sopravvivenza e condizionano il successo del ritorno allattivit sociale e lavorativa (Kerkhoff 2000). Deficit cognitivi e livello di coscienza La diminuzione del livello di coscienza in fase acuta un altro indice predittivo negativo (Kwakkel, Wagenaar et al. 1996), (Kwak, Kadoya et al. 1983), (Stegmayr, Asplund et al. 1999), (Bushnell, 1999). Anche il deficit cognitivo in generale influenza negativamente il recupero (Paolucci, Antonucci et al. 1996). Lafasia iniziale non correlata con il recupero motorio ma la gravit dellafasia predittiva di un peggior recupero dellafasia stessa (Pedersen, Jorgensen et al. 1995), (Pedersen, Jorgensen et al. 1997). Il neglect si associa ad un minor recupero funzionale anche se non dimostrato quanto sia importante il suo ruolo in assenza di altri fattori (Kalra, Perez et al. 1997), (Paolucci, Antonucci et al. 1998), (Pedersen, Jorgensen et al. 1997). Pu favorire ripetuti incidenti (Diller and Weinberg 1970) e correla con un maggior deficit nelle attivit della vita quotidiana (Walker and Lincoln 1991). In termini di handicap (valutato con la Oxford Handicap Scale) non stata dimostrata differenza tra ictus emisferici destri e sinistri pur essendoci maggiore incidenza di deficit sensitivo motori, di neglect e deficit di campo visivo per gli ictus emisferici destri (Sterzi, Bottini et al. 1993). Incontinenza sfinterica Lincontinenza sfinterica si correla negativamente con il recupero della disabilit e dellhandicap (Di Carlo, Lamassa et al. 1999), (Roth, Lovell et al. 2002). Depressione e motivazione La motivazione un elemento importante nel processo di recupero. Quando mediocre, aumenta la dipendenza a lungo termine nelle attivit della vita quotidiana (Zippel 1984), (Grimby, Andren et al. 1998). La depressione correla negativamente con le possibilit di recupero (Kotila, Waltimo et al. 1984), (Angeleri, Angeleri et al. 1993), (Singh, Black et al. 2000), (Paolucci, Antonucci et al. 1998), (Herrmann, Black et al. 1998) ed influenza negativamente il processo riabilitativo (Sinyor, Amato et al. 1986).
17
Azienda Sanitaria Locale n.2 dell'Umbria
La valutazione
2. LA VALUTAZIONE
2.1 Premessa
Lo stato di salute una condizione relativa, dipendente anche dalle condizioni soggettive e socioculturali della persona stessa. In accordo con le nuove definizioni ICF (International Classification of Functioning, Activities and Participation) la condizione di salute caratterizzata da 3 dimensioni: 1.La dimensione del corpo articolata in 2 aspetti: - Le funzioni del corpo: fisiologiche e psicologiche - Le strutture del corpo: le parti anatomiche. 2.La dimensione delle attivit cio la capacit di svolgere un compito 3.La dimensione della partecipazione cio il coinvolgimento nella vita quotidiana La classificazione ICF costituisce un linguaggio nuovo che identifica uno schema moderno di concepire lo stato di salute, esplorando la persona disabile su un modello multidimesionale. Tale classificazione non rappresenta nemmeno una nuova forma di valutazione anche se in essa sono contenuti aspetti di quantificazione.
Condizione di salute (Malattia) Funzioni del Corpo (Menomazione) Attivit (Limitazione Attivit) Fattori Personali Partecipazione (Restrizione partecip.)
Fattori Ambientali
Un evento patologico produce una serie di alterazioni che determinano modifiche della condizione di salute: 1.La menomazione rappresenta la conseguenza funzionale del danno; 2.La disabilit un termine comprensivo della limitazione funzionale con la limitazione dellattivit e la restrizione della partecipazione; 3.Lhandicap un termine che superato dal concetto di limitazione della partecipazione in relazione ai fattori ambientali.
18
Azienda Sanitaria Locale n.2 dell'Umbria
La valutazione
La valutazione in riabilitazione deve quindi esplorare tutte e tre le dimensioni tenendo conto di tutti gli aspetti sottoelencati: 1. la limitazione funzionale; 2. la restrizione della partecipazione e la limitazione delle attivit; 3. I fattori ambientali facilitanti e limitanti che influenzano le attivit e la partecipazione; 4. I fattori personali che intervengono.
2.2 Obiettivi della valutazione
Costituiscono obiettivi generali della valutazione: - documentare la diagnosi di ictus, leziologia, larea cerebrale coinvolta, le manifestazioni cliniche, le comorbilit, lo stato clinico e funzionale prima dellevento; - stabilire i trattamenti necessari durante le fasi della malattia acuta; - stabilire quanto il paziente possa beneficiare della riabilitazione; - definire il progetto riabilitativo pi appropriato; - monitorare i progressi durante la riabilitazione e facilitare la dimissione; - monitorare i progressi dopo il ritorno alla vita sociale. Perch tali obiettivi siano concretamente raggiunti necessario che : 1. la valutazione avvenga in modo standardizzato per facilitare la riproducibilit sia per lo stesso operatore in tempi diversi sia tra diversi operatori; 2. la valutazione venga documentata nella cartella clinica; 3. le tre dimensioni vengano sottoposte a valutazione pi volte lungo il percorso riabilitativo e almeno ogniqualvolta il paziente passa da un ambiente di cura allaltro.
2.3 Valutazione della menomazione
I principali punti da valutare sono: 1. Stato di coscienza 2. Deficit motori forza muscolare anormalit del tono muscolare e sinergie patologiche 3. Deficit somatosensoriali 4. Deficit delle funzioni cognitive Attenzione Memoria Aprassia
19
Azienda Sanitaria Locale n.2 dell'Umbria
La valutazione
Neglect Afasia Agnosia Funzioni esecutive 5. Deficit della coordinazione e dellequilibrio (compreso il cammino) 6. Disartria 7. Deficit della visione (acuit visiva, campo visivo e visione binoculare) 8. Disturbi comportamentali e dellumore 9 Aspetti funzionali: Nutrizione Idratazione Deglutizione Continenza degli sfinteri Ritmo sonno - veglia
2.4 Valutazione della disabilit
La valutazione della disabilit consiste nella quantificazione della capacit di svolgere le attivit quotidiane nellambiente di vita della persona disabile. Tale valutazione pu essere fatta in senso assoluto esaminando la performance nello svolgere le singole azioni (lavarsi, mangiare, camminare, vestirsi, avere cura di s etc.) oppure in senso relativo dando importanza ad attitudini personali e sociali, ad esempio la disabilit reale derivante dal disturbo di comunicazione diversa tra chi esercita lavori manuali (muratore, artigiano, etc) e chi esercita lavori che prevedono abilit comunicative (avvocato, venditore ambulante, insegnante etc), oppure la difficolt di preparare bevande calde un problema per un inglese, lo molto meno per un italiano. In questo caso il concetto di disabilit assimilabile, per certi aspetti al concetto di handicap. Per la quantificazione della disabilit le scale pi usate sono: lindice di Barthel e la FIM (Functional Indipendance Measure) mentre la scala pi conosciuta per quantificare lhandicap un scala mista di disabilit/handicap (Oxford Handicap Scale).
2.5 Valutazione della qualit della vita
La valutazione della qualit della vita correlata allictus ancora materia di discussione, in quanto misura di prognosi solo recentemente studiata (Mackenzie and Chang 2002), (Secrest and Thomas 1999), (de Haan, Aaronson et al. 1993). Le scale pi comunemente usate sono lEuroQol e lSF-36 (Hobart, Williams et al. 2002), (Dorman, Slattery et al. 1998). LEuroQol valuta 6 condizioni (mobilit, cura di s, attivit usuali, dolore, aspetti psicologici, autoquantificazione della qualit della vita correlata alla salute). LSF-36 valuta 8 condizioni (la funzione fisica in assoluto e legata al ruolo, la funzione sociale, il dolore, la salute mentale, la funzione psicologica relativa al ruolo, la vitalit e la salute generale).
20
Azienda Sanitaria Locale n.2 dell'Umbria
Lintervento riabilitativo
3. LINTERVENTO RIABILITATIVO
La riabilitazione, accanto agli interventi farmacologici della fase acuta, si pu ritenere la principale forma di intervento per i pazienti che hanno subito un ictus. E finalizzata ad ottenere il recupero della menomazione, lottimizzazione delle abilit residue e il miglioramento della partecipazione. Lobiettivo quello di migliorare la qualit della vita attraverso il recupero del miglior livello fisico, cognitivo, psicologico, funzionale e delle relazioni sociali nellambito dei bisogni e delle aspirazioni dellindividuo e della sua famiglia (RCPE 2000). Si sviluppa attraverso 5 linee di intervento (Sacco, Benjamin et al. 1997): 1. prevenzione, individuazione e trattamento delle malattie associate e delle complicazioni legate alla fase acuta; 2. sostegno al paziente ed a quanti si occupano di lui, finalizzato a sopportare il peso psicologico della malattia e a facilitare ladattamento; 3. prevenzione della disabilit secondaria, promuovendo la reintegrazione nella famiglia, come nucleo essenziale della comunit in cui il soggetto viveva, ma anche se possibile, nelle attivit lavorative e ricreative; 4. miglioramento della qualit della vita ottimizzando la gestione della disabilit residua 5. prevenzione delle recidive e delle altre patologie vascolari associate. La riabilitazione dellictus quindi un processo attivo che inizia fin dallevento acuto e che procede, per coloro che presentano un danno residuo, attraverso uno specifico progetto.
E possibile suddividere tale processo in 3 stadi che si succedono cronologicamente:
1. Il primo stadio ha inizio al momento dellinsorgenza dellictus e dura per tutta la fase acuta; 2. II secondo prende avvio in funzione delle disabilit che residuano, non appena superata la fase acuta di malattia; pu comportare lintervento sia delle strutture ospedaliere sia di quelle extraospedaliere di riabilitazione; 3. Il terzo stadio richiede interventi sanitari meno sistematici (in quanto rivolti ad una condizione di disabilit stabilizzata) e finalizzati al mantenimento del livello di autonomia raggiunto dal soggetto e alla prevenzione delle possibili ulteriori involuzioni.
3.1 Il ruolo del gruppo multidisciplinare
La riabilitazione del paziente con ictus un processo multidisciplinare in cui un insieme di professionalit diverse contribuisce alla gestione globale del paziente,
21
Azienda Sanitaria Locale n.2 dell'Umbria
Lintervento riabilitativo
ponendolo al centro del proprio lavoro quotidiano. Per tale ragione assume estrema importanza unorganizzazione dei servizi che permetta il lavoro di gruppo, in ogni fase del percorso riabilitativo.
Per lavoro di gruppo si intende il modo di lavorare integrato di un insieme di figure professionali che operano allinterno di ununit funzionale, ottenendo risultati superiori a quelli riconducibili alla semplice somma dei singoli interventi.
Il gruppo multidisciplinare si compone prevalentemente di medici, infermieri, fisioterapisti, terapisti occupazionali, terapisti delle funzioni cognitive e del linguaggio. Tuttavia, laddove le risorse lo consentano, sono di estrema importanza per il gruppo psicologi, dietisti e assistenti sociali. Le singole figure professionali che compongono il gruppo assumono importanza allinterno dello stesso in base alla definizione del ruolo e delle funzioni di ciascuno. Ruolo e funzioni si modificano a seconda della fase del percorso nella quale si viene a trovare il paziente. Ci avviene per esempio anche per il neurologo con competenza nellictus e il medico esperto di riabilitazione: il ruolo di questi due professionisti cambia infatti a seconda delle fasi. Il neurologo responsabile della gestione del paziente in fase acuta, ma si avvale delle competenze del medico esperto in riabilitazione, che responsabile del progetto riabilitativo. Viceversa nella fase riabilitativa vera e propria il neurologo fornisce il proprio supporto, rispetto agli aspetti clinici specifici, al medico competente in riabilitazione, che responsabile della gestione del malato. Spetta al gruppo multidisciplinare la presa in carico del paziente, che avviene attraverso la valutazione, la gestione e la definizione di una dimissione programmata.
3.2 La valutazione
Fin dalla fase acuta, il gruppo multidisciplinare ha come primo obiettivo la valutazione di ogni paziente con ictus che si ricovera allo scopo di inquadrare le condizioni cliniche e definire il progetto riabilitativo. La valutazione deve essere il pi precoce possibile. Per tale ragione pu essere effettuata anche singolarmente dalle diverse figure professionali che compongono il gruppo per poi essere ricomposta in occasione della definizione del progetto riabilitativo individuale (Wade 1998). E fondamentale che il gruppo di operatori responsabile del progetto riabilitativo discuta e valuti con periodicit stabilita allinterno di riunioni strutturate gli obiettivi da raggiungere e i progressi ottenuti. La cadenza dipende dalla durata prevista della degenza del paziente.
22
Azienda Sanitaria Locale n.2 dell'Umbria
Lintervento riabilitativo
Il monitoraggio quotidiano della menomazione e della disabilit va effettuata in riferimento ad una scheda strutturata che costituisce la base per aggiornare il programma (Stuck, Siu et al. 1993). Raccomandazione: la valutazione un processo multidisciplinare aggiornato periodicamente (Grado A).
3.3 Il progetto riabilitativo
Si definisce progetto riabilitativo individuale 1'insieme di proposizioni, elaborate da un gruppo riabilitativo multidisciplinare, coordinato da un medico specialista competente in riabilitazione, che tenendo conto dei bisogni, delle menomazioni e delle disabilit recuperabili, delle abilit residue, nonch delle preferenze del paziente e dei suoi familiari, definisce nelle linee generali gli obiettivi, i tempi e le azioni necessarie per il raggiungimento degli esiti desiderati. Per ogni paziente con ictus deve essere elaborato un progetto riabilitativo, che preveda obiettivi multipli, tutti finalizzati al raggiungimento dellautonomia e quindi al miglioramento della qualit della vita .
3.4 La definizione degli obiettivi
Uno degli elementi che determina lefficacia dellintervento riabilitativo la definizione di obiettivi cio lidentificazione, da parte del gruppo multidisciplinare, di specifici obiettivi da raggiungere in un dato periodo di tempo con laccordo del paziente e della famiglia (Stolee, Rockwood et al. 1992; Rockwood, Joyce et al. 1997). Gli obiettivi debbono essere comprensibili, raggiungibili e possono essere suddivisi in obiettivi a breve, medio e lungo termine. Ciascun membro del gruppo dovrebbe condividere la terminologia, gli strumenti per la registrazione delle diverse fasi del processo e quelli per la valutazione del raggiungimento degli obiettivi. I progressi e le difficolt incontrate debbono essere adeguatamente documentate. Il progetto riabilitativo individuale deve essere modificato ogni qualvolta si verifichi un cambiamento sostanziale degli elementi in base a cui stato elaborato (bisogni, preferenze, menomazioni, abilit-disabilit residue, limiti ambientali e di risorse, aspettative, priorit) anche in relazione ai tempi, alle azioni e/o alle condizioni precedentemente definite.
23
Azienda Sanitaria Locale n.2 dell'Umbria
Lintervento riabilitativo
3.5 Il programma riabilitativo
All'interno del progetto riabilitativo, il programma definisce le aree di intervento specifiche, gli obiettivi a breve termine, i tempi e le modalit di erogazione degli interventi, la verifica e gli operatori coinvolti. In particolare definisce: gli interventi specifici durante il periodo di presa in carico, compresi gli obiettivi immediati e quelli a breve termine e ne prevede laggiornamento nel tempo; le modalit e i tempi di erogazione delle singole prestazioni previste negli stessi interventi; le misure di esito e i tempi di verifica pi appropriati per valutare gli interventi; i singoli operatori coinvolti negli interventi e il relativo impegno. Il programma riabilitativo deve essere puntualmente verificato e periodicamente aggiornato durante il periodo di presa in carico.
Il progetto riabilitativo
indica il medico specialista responsabile del progetto stesso; tiene conto in maniera globale dei bisogni, delle preferenze del paziente (e/o dei suoi familiari, quando necessario), delle sue menomazioni, disabilit e, soprattutto, delle abilit residue e recuperabili, oltre che dei fattori ambientali, contestuali e personali; definisce gli esiti desiderati, le aspettative e le priorit de1 paziente, dei suoi familiari, quando necessario, e dell'quipe curante; deve dimostrare la consapevolezza e comprensione, da parte dell'intera quipe riabilitativa, dell'insieme delle problematiche dei paziente, compresi gli aspetti che non sono oggetto di interventi specifici, e di regola pu non. prevedere una quantificazione degli aspetti di cui sopra, ma ne d una descrizione, in, termini qualitativi e generali; definisce il ruolo dell'quipe riabilitativa, composta da personale adeguatamente formato, rispetto alle azioni da intraprendere per il raggiungimento degli esiti desiderati; definisce, nelle linee generali, gli obiettivi a breve, medio e lungo termine, i tempi previsti, le azioni e le condizioni necessarie al raggiungimento degli esiti desiderati; comunicato in modo comprensibile ed appropriato al paziente. e ai suoi familiari; comunicato a tutti gli operatori coinvolti nel progetto stesso; costituisce il riferimento per ogni intervento svolto dall'quipe riabilitativa.
24
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4. LA GESTIONE DEL PAZIENTE CON ICTUS
Gli obiettivi prioritari del gruppo multidisciplinare nella gestione del paziente in fase acuta sono: porre una accurata diagnosi eziopatogenetica; gestire il paziente in maniera globale; individuare la terapia acuta pi adeguata e prevenire recidive; gestire in modo adeguato le comorbidit; prevenire e gestire le complicanze; definire prima possibile il progetto riabilitativo. (RCPE 2000) La gestione da parte del gruppo multidisciplinare concretamente realizzabile in questa fase attraverso il ruolo prevalente dellinfermiere che rappresenta il collettore esecutivo degli interventi delle diverse professionalit. Diventa molto importante che allinterno del gruppo si mantenga unattiva comunicazione che consenta la condivisione della conoscenza dei problemi da parte delle diverse figure professionali, larmonizzazione del lavoro e laggiornamento continuo del programma. Allinterno del gruppo multidisciplinare la sostituzione di una qualunque figura professionale va preceduta da un adeguato addestramento alla nuova metodologia di lavoro (The Intercollegiate Working Party for Stroke 2000).
4.1 Il programma di gestione clinica in fase acuta
La gestione in fase acuta si articola in 4 fasi: 1) Il monitoraggio delle funzioni vitali; 2) La presa in carico dei bisogni essenziali del paziente; 3) La prevenzione e gestione delle complicanze; 4) Linformazione e leducazione del paziente e della famiglia. 4.1.1 Il monitoraggio delle funzioni vitali Linfermiere con specifiche competenze nellictus valuta: la pressione arteriosa, i parametri clinici cardiaci e polmonari, la temperatura corporea, i livelli di glicemia, la stabilit del quadro neurologico. Questi parametri sono i pi importanti e vanno monitorizzati con regolarit nei primi giorni di malattia (Indredavik, Bakke et al. 1999), (SPREAD 2000).
25
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Raccomandazione: la maggior parte di queste osservazioni deve essere ripetuta da 4 a 6 volte al giorno nelle prime 48/72 ore (Grado A).
4.2 La presa in carico dei bisogni essenziali
Ad ogni paziente con ictus va garantita unadeguata risposta a bisogni essenziali quali muoversi, comunicare con gli altri, nutrirsi, mantenere in maniera adeguata le funzioni sfinteriche. La mancata risposta ad uno o pi di questi bisogni pu seriamente compromettere la sopravvivenza od un adeguato recupero della disabilit del paziente.
4.2.1 La nutrizione e lidratazione
Dal 27% al 45% dei pazienti che giungono in ospedale per un qualunque evento acuto presentano uno stato di malnutrizione (McWhirter and Pennington 1994). Questo pu manifestarsi per la prima volta o peggiorare nel corso della degenza ospedaliera; in particolare per i pazienti con ictus acuto, la percentuale di malnutriti pu passare dal 16% dellingresso al 35% al termine della seconda settimana (Davalos, Ricart et al. 1996). La malnutrizione associata ad una prognosi peggiore e ad una minor probabilit di recupero perch pu deprimere il sistema immunitario con conseguente aumento del rischio di setticemia, favorire linsorgenza di piaghe da decubito e diminuire la funzionalit muscolare. Alcuni parametri devono essere tenuti sotto controllo: la diminuzione del peso, le misure antropometriche, i valori di albumina e prealbumina (Potter, Langhorne et al. 1998). Poich ipotizzabile che un apporto nutritivo superiore alla norma riduca la mortalit e migliori la prognosi, allo stato attuale il comportamento pi etico, laddove esiste incertezza clinica, linclusione nello studio clinico randomizzato FOOD (Feeding Or Ordinary Diet). Raccomandazioni: a) si deve valutare la stato nutritivo di tutti i pazienti con un metodo riproducibile allingresso nella stroke unit (Grado C). b) occorre personalizzare il regime dietetico in base agli aspetti clinici e alle preferenze del paziente (Grado C). c) gli infermieri devono registrare quotidianamente, su adeguate schede, le preferenze alimentari del malato e la reale assunzione giornaliera di cibo e di liquidi, calcolando lesatto bilancio calorico e idrico (Grado C).
26
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.2.2 La disfagia
La difficolt ad assumere il cibo ed i liquidi necessari, definita disfagia, una sintomatologia neurologica presente in circa il 45% dei pazienti con ictus acuto, persiste in media una settimana, a 14 giorni presente nel 14% dei casi e a 30 nel 3%. Nel 40% dei pazienti si verifica aspirazione in modo silente (Corner, riski 1988; Palmer e Dechase 1991). Non chiaro il rapporto tra aspirazione e infezioni polmonari (Smithard, O'Neill et al. 1996). La disfagia determinata dalla difficolt a far progredire il bolo dalla bocca allo stomaco per la compromissione di una o pi delle 3 fasi (orale, faringea o esofagea). La capacit di deglutire va valutata il pi presto possibile al momento del ricovero ospedaliero, sia per evitare episodi di aspirazione di cibo, con conseguente patologia ab ingestis, in pazienti con disfagia, sia per evitare restrizioni nellassunzione di cibo e di liquidi (Gordon, Hewer et al. 1987). La prova della deglutizione pi semplice e riproducibile il test di deglutizione dellacqua. Al paziente, seduto con il capo semichino, vengono fatti deglutire 5 ml di acqua (un cucchiaino): lesaminatore valuta la presenza di tosse, voce umida, perdita di acqua dalla bocca o gorgoglii. La prova deve essere ripetuta per tre volte. Nel caso di pazienti con disfagia lapporto nutritivo pu essere garantito attraverso: nutrizione parenterale limitatamente ai primi giorni e comunque da superare prima possibile; nutrizione enterale (PEG o sondino nasogastrico). Poich non ci sono prove di efficacia per preferire un tipo di via nutritiva enterale rispetto allaltro, n di quando debba iniziare la nutrizione enterale stessa (Bath, Bath et al. 2000) indicato prendere in considerazione la possibilit di inserire il paziente in studi randomizzati in corso (Davenport and Dennis 2000). E necessario pianificare un accurato programma riabilitativo con terapie non invasive che possono essere suddivise in 3 categorie. Tecniche Compensatorie Tendono ad eliminare il sintomo disfagia ma non a intervenire sul recupero. Viene effettuata: a) ricerca della posizione del capo e del corpo per poter controllare il passaggio del cibo e dei liquidi; b) modifica della consistenza e del volume del cibo; c) modifica della frequenza a cui viene normalmente somministrato il cibo; d) stimolazioni termiche con cibo o speciali apparecchiature.
27
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Terapia indiretta Vengono effettuati esercizi per migliorare il controllo neuromuscolare sia della masticazione che della deglutizione. Questo particolarmente importante in pazienti che non hanno il controllo della lingua, che presentano: a) lateralizzazione della lingua durante la masticazione; b) elevazione della lingua verso il palato duro; c) inarcamento della lingua sotto il bolo; d) elevazione della lingua contro il palato per trattenere il bolo; e) mobilizzazione volontaria della lingua in senso antero-posteriore; f ) coordinazione dei movimenti in senso antero-posteriore. Gli esercizi comprendono (Logemann 1991): a) esercizi di mobilizzazione e contro-resistenza della lingua e della mandibola; b) coordinazione della lingua e esercizi di masticazione utilizzando materiale con cui il paziente pu esercitare i movimenti; c) esercizi di adduzione laringea; d) esercizi di controllo del bolo: il paziente mastica il cibo e i liquidi senza deglutirli. Terapia diretta Consiste in tecniche di deglutizione che tendono a modificare la fisiologia della deglutizione: a) manovra di Mendelson: i pazienti sono addestrati a sentire la loro laringe elevata durante la deglutizione e a prolungare il pi possibile il periodo di massima elevazione; b) deglutizione sopraglottica: i pazienti volontariamente trattengono il loro respiro prima e durante la deglutizione, chiedendo in questo modo laccesso laringeo. Successivamente alla deglutizione il pazienti esegue dei colpi di tosse per liberare la faringe dai residui di cibo. Raccomandazioni: a) sia gli operatori sanitari che vengono in contatto con il paziente che chi se ne prende cura debbono essere messi precocemente a conoscenza della possibile presenza di disfagia come frequente complicanza dell ictus e della sua potenziale gravit (Grado C). b) tutti i pazienti con ictus dovrebbero essere sottoposti alla prova della deglutizione prima di ricevere cibo solido o liquido (Grado B) c) deve essere effettuata una valutazione della capacit di deglutizione mediante un test semplice e ripetibile da parte di personale specializzato del gruppo multidisciplinare (Grado C) d) per ogni paziente con difficolt nella deglutizione va valutata, con la collaborazione della dietista, la consistenza della dieta e dei fluidi che pu assumere senza rischio condividendo le informazioni con i familiari (Grado C). e) necessario stabilire la postura migliore per una deglutizione valida e non pericolosa (Grado C). f ) se non possibile nutrire il paziente per os necessario considerare lopportunit della nutrizione enterale e individuare la migliore via di somministrazione (FOOD Trial Martin Dennis Edinburg) (Grado C).
28
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.2.3 La funzionalit vescicale
Problemi abbastanza comuni dopo un ictus sono lincontinenza e la ritenzione urinaria che tuttavia, generalmente, si risolvono spontaneamente nella maggior parte dei pazienti. Lincontinenza si manifesta in una proporzione variabile da 1 a 2 terzi dei pazienti ricoverati per ictus ma nel 20% di questi era gi presente prima dellevento (Borrie, Campbell et al. 1986). La ritenzione urinaria, che particolarmente frequente negli uomini, pu essere misconosciuta. E importante stabilire le condizioni del paziente rispetto alla funzione vescicale prima dellevento, attraverso unaccurata anamnesi. Possibili cause sono i deficit neurologici che portano a ipertono vescicale, lipotono con incontinenza da rigurgito (iscuria paradossa), i deficit cognitivi o di comunicazione che provocano lincapacit di riconoscere lo stimolo o chiamare in tempo utile, uninfezione urinaria. Una incontinenza persistente un segno prognostico negativo per il recupero funzionale a lungo termine (Gross 2000), (Sanchez-Blanco, Ochoa-Sangrador et al. 1999), (Loewen and Anderson 1990). Se la causa dellincontinenza non chiara e persiste dopo le prime settimane sono necessarie ricerche pi approfondite come un esame colturale e la valutazione del volume urinario residuo post-minzionale (con una ecografia vescicale o con lo svuotamento vescicale) che utile nel valutare lefficacia della contrattilit vescicale. Sia il mancato svuotamento della vescica che il catetere posizionato a permanenza rappresentano un elevato fattore di rischio infettivo per le vie urinarie. La cateterizzazione a permanenza potrebbe essere necessaria nei rari casi in cui ci sono difficolt di gestione o per la presenza di gravi lesioni cutanee, a causa delle quali possono risultare dolorosi o difficili i cambi frequenti di lenzuola o biancheria o nei pazienti nei quali lincontinenza interferisce con il monitoraggio dei liquidi e degli elettroliti. Quando necessario applicare il cateterismo a permanenza i sistemi a circuito chiuso diminuiscono il rischio di infezione delle vie urinarie, tuttavia il rapporto costo (economico) e beneficio ancora da quantificare (2000 ISSN 1329-1874). Raccomandazioni in fase acuta: a) tutti gli infermieri che si occupano di pazienti con ictus debbono raccogliere lanamnesi rispetto alla funzione vescicale mediante schemi riproducibili ed affidabili (Grado C). b) linfermiere specializzato deve valutare in tutti i pazienti con ictus lefficacia dello svuotamento vescicale. Debbono essere conosciute le possibilit di gestione sia nel caso di ritenzione che di incontinenza, con i relativi ausili (Grado C).
...segue
29
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
c) il catetere deve essere utilizzato solo dopo una precisa indicazione clinica, come parte di una gestione decisa allinterno della valutazione multidisciplinare utilizzando un protocollo condiviso (es: il pi piccolo, per le prime 48 ore etc) (Grado B). d) la ritenzione deve essere gestita con gli svuotamenti vescicali effettuati con nelaton secondo un attento programma temporale (da 4 a 6 svuotamenti al giorno) in assenza di controindicazioni (grave ipertrofia prostatica, infezioni delle vie urinarie) e con un accurato bilancio dei liquidi (Grado C). e) laddove sia necessario usare una cateterizzazione a permanenza opportuno utilizzare un sistema di drenaggio sterile a circuito chiuso per ridurre la probabilit di infezione (Grado B).
Luso di un catetere a permanenza, per un periodo di tempo che va oltre la fase acuta, aumenta il rischio di infezioni del tratto urinario e di stenosi uretrali. Si ritiene necessario un esame urinario ed una urinocoltura a cadenza settimanale. Si trattano solo le infezioni sintomatiche, ad eccezione dei casi in cui si programmi la rimozione del catetere e, poich questa deve effettuarsi in condizioni di assoluta sterilit, deve essere preceduta da trattamento antibiotico fino a negativizzazione dellurinocoltura. La rimozione del catetere vescicale a permanenza deve avvenire prima possibile, senza effettuare il periodico clampaggio. Infatti, anche in condizioni croniche, la chiusura temporizzata del catetere vescicale non migliora la compliance e predispone ai rischi di infezioni delle vie urinarie favorendo il reflusso vescico-ureterale (Gross 1990). Sono giustificate 3-4 chiusure non oltre le 12 ore per valutare se il paziente in grado di avvertire lo stimolo. Dopo la rimozione del catetere occorre verificare che il residuo post-minzionale non sia maggiore di 50cc. Rimosso il catetere dovrebbe essere effettuata la vera ginnastica vescicale, che utile nei pazienti collaboranti ma pu essere utile anche nei pazienti cognitivamente deficitari (Engel, Burgio et al. 1990), (Engel, Burgio et al. 1990); (Schnelle 1990). Tale programma consiste in minzioni programmate al bagno, dove il paziente deve essere accompagnato dal personale sanitario o dai parenti opportunamente addestrati. In caso di incontinenza maschile si deve utilizzare il condom, quando tollerato, invece del pannolone.
Raccomandazioni in fase post-acuta: a) se persiste lincontinenza si devono prendere in considerazione esami strumentali utili per indagarne le cause (esame urodinamico e flussometria) (Grado C) b) i pazienti con incontinenza non debbono essere dimessi senza aver pianificato prima la gestione familiare ed in particolare domiciliare (Grado C). c) si debbono prendere in considerazione eventuali problemi sessuali correlati al catetere posizionato a permanenza. Pertanto necessario considerare un adeguato supporto psicologico (Grado C).
30
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.2.4 La funzionalit intestinale
Il mantenimento della regolarit dellalvo un obiettivo riabilitativo. I due problem critici sono lincontinenza e la costipazione. Lincontinenza fecale si verifica nel 25% dei casi, generalmente nei pazienti con livello di coscienza depresso, immobili o incapaci di comunicare, ma diventa molto rara dopo 2 settimane (Brocklehurst, Andrews et al. 1985). La costipazione una condizione comune nella maggioranza dei pazienti e le cause principali sono rappresentate dallimmobilit, dallo scarso apporto di liquidi e cibo e dallassunzione di analgesici (Warlow, Dennis et al. 1996). La prima modalit di intervento la prevenzione e se questo non fosse sufficiente necessario ricorrere al trattamento. Nei pazienti allettati utile il trattamento osmotico o lassativo stimolante (BestPractice Vol 4 Issue 1, 2000).
Raccomandazioni: a) e importante la registrazione della frequenza delle defecazioni per poter intervenire in maniera adeguata b) occorre educare il paziente rendendolo consapevole dei fattori che condizionano la costipazione (Grado C). c) curare la dieta (ricca di fibre) e ladeguata assunzione di liquidi (Grado C) d) ricostituire le normali abitudini del paziente rispetto alla evacuazione: bagno adeguato (mantenimento privacy, altezza water etc) (Grado C). e) se dopo 3 giorni il paziente non ha evacuato occorre intervenire iniziando con lutilizzo di agenti osmotici (Grado C). f ) usare agenti osmotici o lassativi in particolare per i pazienti allettati (Grado A). g) comunque sia in caso di costipazione che di incontinenza va stabilito un programma di riabilitazione della funzione intestinale (Grado C).
31
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.3 Le posture
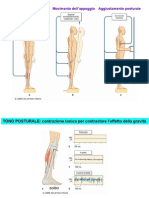
La mobilizzazione e il posizionamento sono attivit fondamentali fin dalla fase acuta (Indredavik, Bakke et al. 1999). Pur essendo questarea di bisogno di competenza del fisioterapista e del terapista occupazionale, tutto il gruppo dovrebbe conoscere e condividere il programma e le tecniche. Questo particolarmente importante per linfermiere che la figura che interagisce pi a lungo con il paziente. La maggior parte dei pazienti presenta un deficit di mobilit, ragione per cui la mobilizzazione rappresenta lelemento fondamentale dellintervento riabilitativo motorio in fase acuta. E importante da parte del gruppo multidisciplinare valutare la capacit di mobilit attiva del paziente. Questa inizia con losservazione della capacit del paziente a compiere da solo: il cambio di postura nel letto (girarsi su entrambi i lati); il passaggio posturale disteso-seduto per sedere sul letto; la capacit di sedersi con le gambe fuori dal letto.
4.3.1 Il posizionamento
I frequenti cambi di posizione a letto, eseguiti dagli infermieri sulla base del programma riabilitativo fanno parte degli interventi assistenziali sin dal momento del ricovero. Raccomandazioni: a) Gli infermieri dovrebbero posizionare i pazienti per ridurre al minimo i rischi di complicanze quali contratture, affezioni respiratorie e piaghe da decubito (Grado C). b) Tutti i componenti del gruppo multidisciplinare, compresi i familiari, dovrebbero essere addestrati da un terapista motorio od occupazionale (Grado C).
4.3.2 La mobilizzazione
Per mobilizzazione si intende sia quella passiva, effettuata dagli operatori sul paziente, sia quella attiva che il paziente in grado di effettuare con lassistenza del personale. La frequenza e lentit della mobilizzazione dipendono dalle condizioni del paziente a partire dallobiettivo minimo di alzarlo due volte al giorno oltrech per le cure igieniche personali. Le strategie per il posizionamento e la mobilizzazione debbono essere proposte dal: fisioterapista che ha il compito di agire prevalentemente sulla menomazione, favorendo il recupero del movimento funzionale, della postura e dellautonomia nelle attivit di vita quotidiana e prevenendo complicanze secondarie legate allimmobilit (ad esempio retrazioni legamentose ed infezioni polmonari).
32
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Questo si realizza attraverso lapplicazione di un preciso programma consistente in esercizi e attivit specifiche. terapista occupazionale che ha lobiettivo di minimizzare la disabilit. Esso utilizza una serie di strategie per esaltare la funzionalit residua, rieducare il paziente alla gestione della propria persona e alle attivit della vita quotidiana (ADL). Una volta impostato il programma di mobilizzazione tale attivit viene comunque svolta dallinfermiere esperto nella gestione dei pazienti con ictus. I fisioterapisti ed i terapisti occupazionali devono addestrare e condividere con gli infermieri dedicati le tecniche pi idonee per ciascun paziente (Forster, Dowswell et al. 1999). E importante sorvegliare il paziente che in grado di muoversi per il pericolo di cadute che possono essere dovute a ipotensione ortostatica, a deficit neurologici conseguenti allictus o a terapie farmacologiche (Nyberg and Gustafson 1997). Il programma di mobilizzazione prosegue con il trasferimento sulla sedia a rotelle personalizzata ed infine con lassunzione della posizione eretta, con la simmetrizzazione e con il cammino. Raccomandazioni: a) Ogni paziente dovrebbe essere posizionato seduto in una sedia a rotelle standard o con schienale reclinato entro le prime 24 ore, senza alcuna differenza tra paziente affetto da ischemia o da emorragia (Grado C). b) Anche i pazienti in coma, gravemente disorientati, con segni o sintomi di aggravamento progressivo, con emorragia cerebrale o subaracnoidea, ipotensione ortostatica grave o persistente ed infarto miocardico acuto, debbono essere posizionati seduti entro le prime 24 ore monitorando attentamente i parametri vitali (Grado C).
4.4 La comunicazione
La difficolt di comunicazione in genere dovuta ad un deficit del linguaggio che pu essere condizionato negativamente dai disturbi di attenzione o di memoria. Ci sono condizioni molto pi rare di grave compromissione dellattivazione motoria che condizionano la comunicazione (es. sindrome locked-in). Tutti i pazienti affetti da afasia o da problemi di comunicazione devono essere valutati entro i primi giorni dal logopedista o neuropsicologo, che deve impostare il piano di trattamento, con la condivisione del gruppo multidisciplinare, e definire le strategie di comportamento individuale, sia per i componenti del gruppo che per ogni altra persona che in contatto con il paziente. L obiettivo quello di : ridurre le difficolt di linguaggio; migliorare la comunicazione con conseguentemente riduzione della disabilit. E di estrema importanza, quindi, linformazione, la discussione e laddestramento del personale medico e paramedico e dei familiari o di chi si prende cura del paziente per migliorare la comunicazione, la comprensione della nuova disabilit, ridurre lisolamento emozionale e sociale e prevenire leventuale depressione.
33
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Strategie alternative al linguaggio parlato includono una variet di approcci come lutilizzo di gesti, di disegni, di tabelle di comunicazione e di sistemi computerizzati. Ci pu avvenire sia nelle prime fasi che quando il recupero della capacit di comunicare con la parola rappresenta un obiettivo non percorribile. Raccomandazioni: a) Ciascun paziente con un ictus nellemisfero dominante deve essere sottoposto ad una valutazione del linguaggio da un logoterapista (grado B) - o da un altro componente del gruppo competente nel linguaggio - effettuata con metodi validi e riproducibili (Grado C); b) Se sono presenti deficit di linguaggio gli infermieri, i componenti del gruppo multidisciplinare ed i parenti devono essere messi al corrente della tecnica di comunicazione pi appropriata rispetto allo specifico danno (Grado A); c) Qualora al termine della valutazione possono essere individuati obiettivi minimi ed ottenuta la conferma di progressi, il paziente va sottoposto ad un trattamento riabilitativo completo da proseguire nel tempo. (Grado C) La disartria presente nel 20% degli ictus in fase acuta (Warlow, Dennis et al. 1996) e rappresenta laltro deficit neurologico responsabile di una difficolt di comunicazione. Pu essere definita come una compromissione degli aspetti motori del linguaggio, caratterizzata da una alterazione dei movimenti (labio-glosso-velari e facciali) necessaria alla produzione verbale, che divengono rallentati, non coordinati, imprecisi con ipostenia dei muscoli coinvolti e che potrebbe coinvolgere la respirazione, la fonazione, la risonanza e/o la articolazione della fase orale. Una prima valutazione e la successiva scelta delle misure necessarie a ridurre i problemi comunicativi vengono effettuate dal logopedista o dal neuropsicologo fin dalla fase ospedaliera per poi proseguire con una rivalutazione e un nuovo piano di trattamento nel periodo della riabilitazione intensiva, quando necessario, e spesso anche successivamente ad esso. Valgono le considerazioni e le raccomandazioni fatte per lafasia. Nello specifico, il terapista del linguaggio stabilir la migliore strategia per gestire il singolo paziente che verr applicata in particolar modo dall infermiere ma anche da tutti gli altri componenti del gruppo. Raccomandazione: Informazioni e indicazioni specifiche debbono sempre essere tempestivamente fornite anche ai familiari o alle persone che si relazionano con il paziente disartrico (Grado C) Le tecniche da prendere in considerazione comprendono: lavoro per normalizzare il tono muscolare e/o migliorare la forza e la precisione del movimento e della coordinazione dei muscoli coinvolti compensazione attraverso modifiche del comportamento riducendo la produzione del linguaggio al fine di aumentare la comprensione addestramento nella eliminazione di risposte affrettate che comportano laumento di produzione del linguaggio che verrebbe successivamente percepito come lento e poco comprensibile addestramento a compiere strategie ausiliarie come ad esempio sollevamento
34
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
del palato per ridurre la nasalit delle parole prodotte suggerimento ed addestramento nellutilizzo di strumenti alternativi che possono variare da semplici: lo scrivere con carta e penna, lutilizzo di lavagnetta con lettere magnetiche; a raffinati: strumenti computerizzati riduzione dellhandicap modificando lambiente tramite lutilizzo di persone con attitudine a comprendere pazienti disartrici Non esiste una indicazione ad oggi dellutilizzo di una singola strategia rieducativa di efficacia superiore alle altre (Greener, Enderby et al. 2000). La compromissione delle funzioni cognitive, che frequentemente vengono interpretate come disorientamento, relativamente frequente e ne affetto circa il 25% dei sopravvissuti. Le condizioni specifiche pi frequenti, se si esclude lafasia, sono il neglect visuspaziale, laprassia, la compromissione dellapprendimento, la riduzione delle capacit attentive. La loro presenza pu giustificare in parte una disabilit come ad esempio una incapacit del paziente a lavarsi o mangiare autonomamente. La riabilitazione cognitiva del neglect visuspaziale ha prove di efficacia nel migliorare lesecuzione di tests utilizzati comunemente nella valutazione neuropsicologica, ma non noto quanto questo si traduca anche in un miglioramento della disabilit (Bowen, Lincoln et al. 2002). Raccomandazioni: a) Ciascun paziente dovrebbe essere valutato non appena possibile anche per le funzioni cognitive e nel periodo della fase acuta dovrebbe essere almeno sottoposto al Mini Mental State Examination in assenza di afasia franca. (Test di Raven 47 PMC) in assenza di grave neglect (Grado C) b) I pazienti con neglect visuospaziale o con deficit di campo visivo devono essere sottoposti a strategie specifiche di addestramento (Grado B).
4.5 La prevenzione delle complicanze
Le complicanze nellictus sono particolarmente frequenti e variano a seconda della gravit dei pazienti, con unincidenza intorno al 60%. Superata la prima settimana dallevento acuto, in cui molto probabile che la morte dipenda dallevento neurologico in s, le complicanze correlate allimmobilit rappresentano la maggior parte delle cause di decesso (le polmoniti o lembolia polmonare seguite dagli altri problemi vascolari come le recidive di ictus o eventi cardiaci). Le complicanze dellictus rappresentano un costo sanitario non trascurabile poich determinano un prolungamento dei tempi di ricovero nella fase acuta e dei tempi di recupero in ambiente riabilitativo. La prevenzione, lindividuazione precoce ed il trattamento tempestivo delle complicanze sono cruciali e sono meglio garantite al paziente con ictus attraverso la gestione di cure organizzata. In considerazione del fatto che le manifestazioni febbrili influenzano negativamente levoluzione clinica dopo lictus, tutte le complicanze di tipo infettivo devono essere riconosciute precocemente (Jorgensen, Reith et al. 1999).
35
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.5.1 La prevenzione delle infezioni polmonari
Sono le pi comuni cause di morte nelle prime settimane dopo lictus. Le condizioni respiratorie sono spesso compromesse, soprattutto negli ictus pi gravi, sia in relazione alla preesistenza dei disturbi ventilatori, che alla concomitanza di infezioni favorite dalla ridotta mobilit toracica con conseguente stasi delle secrezioni bronchiali. Le infezioni polmonari correlano infatti con limmobilit, con il riflesso della tosse poco valido e con la disfagia.La prevenzione pi importante rappresentata da una valutazione molto precoce della disfagia al fine di ridurre la possibilit di aspirazione. Lassistenza inoltre dovrebbe essere finalizzata a promuovere unadeguata ventilazione, a controllare la saturazione di ossigeno e la pCO2, a favorire la clearance bronchiale e ad utilizzare precocemente un trattamento antibiotico in caso di infezione. Il nursing finalizzato alla prevenzione delle complicanze respiratorie basato su alcune semplici procedure, quali il posizionamento seduto e la precoce mobilizzazione (entro le prime 24 ore), lesecuzione di respiri profondi, laerosolterapia e la disostruzione bronchiale mediante clapping, che vanno integrati con lassunzione di specifiche posture e lesecuzione di esercizi di riabilitazione respiratoria.
4.5.2 La conservazione dell'integrit cutanea
Le piaghe da decubito sono una complicanza completamente evitabile, quando si verificano sono dolorose e rallentano il recupero del paziente (ed esempio favorendo la spasticit) (vedi Linee Guida Prevenzione e trattamento delle lesioni da decubito dellAzienda USL2 dellUmbria). Raccomandazioni: a) Precoce valutazione del rischio individuale del paziente (vedi allegato 2 scala di Norton) (Grado C) b) Gestione infermieristica esperta con temporizzate variazioni di posizionamento (Grado C). c) Utilizzo di materassi antidecubito (Grado A).
4.5.3 La prevenzione della trombosi venosa profonda e della embolia polmonare
Lincidenza della Trombosi Venosa Profonda (TVP) riportata in letteratura, in pazienti con ictus varia dal 25 al 66 % (Warlow, Ogston et al. 1976; Warlow, Ogston et al. 1976), (Gubitz, Counsell et al. 2000), (Mazzone, Chiodo Grandi et al. 2002) mentre quella dellembolia polmonare elevata in casistiche post-mortem (Warlow 1978) e raggiunge il 2% se ci si attiene alla valutazione clinica (McClatchie 1980). Rappresenta il 15% delle cause di morte a 5 settimane dallevento (Kamran, Downey et al. 1998).
36
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Lincidenza pi elevata si registra nella prima settimana. Il rischio sembra essere maggiore se larto plegico. La diagnosi clinica della TVP diviene particolarmente difficile sia per lelevata probabilit che larto paretico per ictus sia comunque edematoso e dolente (segni che comunemente inducono il sospetto), sia per la presenza di TVP asintomatiche. Il gold standard per la diagnosi rappresentato dalla flebografia, anche se lecodoppler a compressione degli arti inferiori rappresenta, assieme alla pletismografia, una procedura diagnostica ragionevolmente accurata e facilmente effettuabile. Attualmente raccomandato in associazione con una eventuale terapia farmacologica (SPREAD 2000) lutilizzo delle calze antitrombotiche; l efficacia stata provata in studi su altre patologie, di tipo chirurgico o traumatico. Ad oggi non esistono evidenze rispetto alluso della calza antitrombotica n indicazioni sul tipo di calza (lunga o corta) da utilizzare, sul livello di pressione, sulla gravit dellipostenia che richiede la calza o sulla necessit di posizionare la calza su uno o entrambi gli arti (Mazzone, Chiodo Grandi et al. 2002). A tale scopo in corso lo studio clinico randomizzato controllato Clots Trial 1 e 2 coordinatao da Martin Dennis, Western General Hospital Edinburg. Raccomandazioni: a) Fare indossare calze antitrombotiche (18 mmHg) a pazienti costretti a letto per ipostenia o, in caso di ipostenia lieve, se sono presenti fattori di rischio come disidratazione, et avanzata, vene varicose etc. (Grado C). b) Rimuovere le calze allinizio della deambulazione (Grado C). Controindicazioni alluso delle calze sono rappresentate da eventuali lesioni ulcerose del piede, frequenti in pazienti diabetici e/o da arteriopatia grave degli arti inferiori. Le calze possono essere tolte in una finestra temporale di 2-4 ore per le cure igieniche e per il controllo di eventuali effetti collaterali (lesioni cutanee, segni costrittivi).
4.5.4 La prevenzione della spalla dolorosa
Questo tipo di complicanza interferisce negativamente con il programma riabilitativo e, in generale, con le possibilit di recupero (Wyller 1997 ). Durante il primo anno dopo lictus i pazienti con emiplegia soffrono di dolore alla spalla (Wanklyn, Forster et al. 1996). Tra i pazienti che presentano dolore entro la prima settimana dallevento i 2/3 continueranno ad averlo ad un anno dopo lictus. Sono state riconosciute diverse condizioni patogenetiche che possono causare questa sindrome che , molto probabilmente multifattoriale (Wanklyn, Forster et al. 1996): sublussazione acromionomerale (Zorowitz, Hughes et al. 1996), lesione della cuffia dei rotatori spalla congelata sindrome da conflitto delle strutture articolari della spalla con tendinite del bicipite tendinite del sovraspinoso ed ipertono in intrarotazione
37
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
artrite acromioclavicolare artrite glenomerale Alla spalla dolorosa si associano frequentemente le seguenti condizioni neurologiche: ipotonia dei muscoli della spalla che favorisce una sublussazione glenomerale spasticit perdita della sensibilit propriocettiva profonda neglect deficit di campo visivo Una piccola proporzione di pazienti presenta la sindrome dolorosa complessa regionale, con connotazione algo-distrofica o sindrome della spalla mano, le cui caratteristiche sono: dolore nellabduzione, nella rotazione esterna e flessione omerale, edema e dolore nella regione carpale, edema della mano, modifiche della temperatura, del colore e della secchezza della cute della regione coinvolta, osteoporosi. E importante porre una diagnosi eziologica per riconoscere le lesioni trattabili (fratture, tendinite, etc) in modo efficace da quelle per le quali non si ancora certi di quale sia il trattamento pi appropriato. La prevenzione di questa sindrome avviene nella fase acuta allinterno di un programma di mobilizzazione e posizionamento con coinvolgimento del paziente e dei parenti (Braus, Krauss et al. 1994). Raccomandazioni: a)Sostenere larto flaccido per ridurre la possibilit di sublussazione; b) Insegnare al paziente a non tenere larto penzoloni quando seduto o in piedi; c) Coinvolgere il paziente e i parenti nelle tecniche di prevenzione (Grado B); d) Quando il paziente seduto sostenere larto con sostegni che siano pi stabili dei cuscini; e) Evitare di esercitare trazione sullarto negli spostamenti del paziente; f) Individuare modalit degli spostamenti definite dal terapista, comunicate a tutto il personale e a chi si occupa dellassistenza del paziente; g) Eseguire riabilitazione passiva alla spalla.
Le seguenti procedure sono importanti, anche se non supportate da prove di efficacia (quindi tutte di grado C).
Lassenza di prove di efficacia estesa anche alle altre strategie di prevenzione. Supporti per la spalla: non stato dimostrato che sostenere larto con ortesi/spalla braccio nella fase acuta prevenga il dolore anche se pu prevenire la sublussazione (Brooke, de Lateur et al. 1991). Inoltre non esistono prove di efficacia di un tipo di supporto rispetto ad un altro (Zorowitz, Idank et al. 1995). Stimolazione elettrica funzionale: viene praticata nellipotesi di facilitare il recupero della forza muscolare provocando una contrazione in maniera organizzata, riduce la probabilit di sublussazione dellarticolazione e la spasticit. Viene applicata
38
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
al braccio e allavambraccio nel tentativo di ridurre ledema, le contratture e la funzionalit persa (Faghri, Rodgers et al. 1994). Non ci sono evidenze per raccomandare o sconsigliare questa tecnica per la prevenzione della spalla dolorosa. Appare significativo solo la riduzione della sublussazione che non incide sulla qualit della vita. (Price and Pandyan 2000).
4.6 Aspetti riabilitativi e trattamento
La riabilitazione deve essere per quanto possibile mirata e necessariamente articolata in pi tipologie di intervento. La pi comune tecnica di intervento riabilitativo in questa condizione finalizzata al ribilanciamento muscolare. Infatti, quando presente flaccidit si pu verificare sublussazione della testa dellomero e stiramento capsulare. In caso di successiva spasticit, la prevalenza dei muscoli anteriori della cuffia dei rotatori a volte pu provocare la risalita della testa dellomero sulla cavit glenoidale, con conseguente sindrome da impingement dovuta ad attrito tra la testa omerale e lacromion. Pur non essendoci una dimostrata correlazione tra la sublussazione e la spalla dolorosa, i trattamenti riabilitativi che agiscono sul ribilanciamento non si sono dimostrati di provata efficacia. La tecnica Bobath ha dimostrato qualche vantaggio non statisticamente significativo nei confronti della crioterapia, anche se in uno studio metodologicamente discutibile. La stimolazione elettrica funzionale e in particolare le TENS, comunemente utilizzate per trattare il dolore, sembrano essere di qualche efficacia (Leandri, Parodi et al. 1990) (Price and Pandyan 2000). Raccomandazioni: a) Iniziare con antinfiammatori per os (Grado C); b) In caso di inefficacia effettuare 3 iniezioni intrarticolari di triamcinolone 40 mg (Grado C); c) In caso di ulteriore inefficacia usare le TENS (Grado B).
4.6.1 La prevenzione delle cadute
Il rischio di caduta dovrebbe essere valutato allingresso del paziente e monitorato durante tutta la fase del ricovero. I deficit sensitivi sia corticali che sottocorticali aumentano il rischio di caduta. In particolare pazienti agitati, di et avanzata, in trattamento con farmaci sedativi, anosognosici, con neglect visivo e emiplegici sinistri hanno un elevato rischio di caduta (Rapport, Webster et al. 1993). Raccomandazioni: a) Identificare i pazienti a rischio di caduta (Grado C). b)Formalizzare un programma di prevenzione delle cadute (Grado C).
39
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.6.2 Il controllo o la prevenzione delle crisi epilettiche
Episodi critici comiziali entro le prime settimane si verificano nel 5% dei casi. Sono particolarmente frequenti nei pazienti affetti da ictus emorragico e da ictus ischemico con interessamento della corteccia cerebrale. Occorre ricordare che spesso si verificano per il sopraggiungere di fattori precipitanti come ad esempio la brusca sospensione dellalcool in paziente precedentemente dipendenti, lutilizzo di farmaci che modificano la soglia epilettogena, disturbi metabolici ed infezioni. Secondo il Copenaghen Stroke Study il rischio di epilessia correlato con la gravit dellictus. Inoltre le crisi non sono correlate con la mortalit e, sorprendentemente i pazienti con epilessia hanno una prognosi migliore (Reith, Jorgensen et al. 1997).
Raccomandazioni: a) Si raccomanda di iniziare una profilassi anticomiziale solo dopo la prima crisi avvenuta in fase post acuta (2 settimane dopo levento acuto) (Grado C). b) Nel caso di profilassi anticomiziale gi iniziata senza episodi critici certi, considerata linfluenza negativa del farmaco anticomiziale sulle funzioni cognitive, se ne raccomanda la graduale sospensione (Grado C).
4.6.3 Sessualit ed ictus
Una persona su 4 necessita di aiuto per problemi che concernono la sessualit dopo lictus. Le funzioni sessuali e relazionali sono strettamente correlate e la disfunzione delle prime predice la disfunzione delle seconde (Chandler and Brown 1998).
Raccomandazione: Ogni servizio di riabilitazione dovrebbe porre attenzione alla salute sessuale e valutare gli aspetti relazionali (Grado C).
4.7 Linformazione, leducazione del paziente e della famiglia
Linformazione parte integrante dei processi di cura e di riabilitazione, in quanto agisce: sulla compliance al trattamento sul processo di adattamento alla malattia sulla attivazione delle risorse del paziente
40
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
sullottimizzazione della rete di supporto (famiglia, servizi) Nel caso del paziente con ictus necessario ricordare che la naturale esigenza del malato e dei familiari di essere costantemente informati e coinvolti uno degli elementi del successo del processo riabilitativo (Evans, Matlock et al. 1988). Lutilizzo di materiale informativo specifico potrebbe migliorare la prognosi del paziente e la salute mentale di chi lo assiste (Mant, Carter et al. 1998) , mentre vi sono evidenze lievemente pi consistenti nei confronti delleducazione dei malati e dei parenti alla malattia tramite sedute in cui viene considerata rilevante la discussione (Forster, Smith et al. 2001). Lictus una malattia della famiglia. Inizialmente, come in altre malattie acute i parenti hanno bisogno di informazione e supporto a causa dellevento acuto, ma a differenza di altre malattie la possibile disabilit residua del loro caro richiede un supporto dal punto di vista pratico, economico, emozionale e sociale. La complessit delle informazioni da dare tale che opportuno che la comunicazione non venga lasciata al caso, ma si provveda a codificare tempi, modi e spazi adeguati, perch la stessa avvenga in modo proficuo tra il team che gestisce il paziente in ospedale e chi poi avr in carico lassistenza del paziente a domicilio. E fondamentale che il gruppo riabilitativo mantenga, attraverso un proprio referente, un flusso costante di informazioni nei confronti della famiglia, che sebbene debba essere considerata parte integrante del gruppo, necessita di tempi e modalit di approccio assolutamente specifici in ragione della mancanza di competenza e del coinvolgimento emotivo. I risultati di focus-group condotti con parenti di pazienti colpiti da ictus hanno messo in evidenza limportanza del fatto che linformazione e la comunicazione venga garantita soprattutto in alcuni momenti critici del percorso terapeutico, a conferma, peraltro, di studi effettuati in altre nazioni e ambienti culturali diversi (Evans, Matlock et al. 1988): al momento della diagnosi necessario che vengano fornite informazioni chiare e complete su: quadro clinico, percorso diagnostico che si sta sviluppando, prognosi, per aiutare il malato e i familiari a prendere coscienza della malattia e contribuire a rassicurarlo sullattenzione prestatagli; durante la degenza opportuno: - che sia fornito il quadro complessivo dei problemi di salute e dellapproccio terapeutico usando un linguaggio comprensibile - che vengano forniti orientamenti per consentire la assunzione di eventuali decisioni - che vengano condivisi gli obiettivi del progetto riabilitativo e illustrati ai familiari i compiti di supporto alla riabilitazione. alla dimissione, allorquando il nucleo familiare corre il maggior rischio di sentirsi solo ad affrontare i complessi e molteplici problemi posti dalla malattia, occorre che al malato ed ai familiari: - venga assicurato il passaggio di informazioni tra Ospedale e Medico di Medicina Generale per favorire la presa in carico e attenuare il senso di abbandono; lo strumento privilegiato per garantire questo passaggio rappresentato dalla lettera
41
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
di dimissione per il M.M.G.; - vengano illustrati gli obiettivi ed i tempi di realizzazione del progetto di riabilitazione, tramite colloqui con il referente del team riabilitativo; - vengano fornite informazioni su: la normativa per la disabilit; le modalit per usufruire di ausili sanitari; le strutture e servizi per i disabili. - vengano illustrati, tramite colloqui e dimostrazioni pratiche, i compiti di supporto alla riabilitazione che i familiari possono svolgere. nella fase della riabilitazione post-acuta, allorquando le aspettative di miglioramento tramite la riabilitazione diventano alte, la comunicazione deve assolvere il compito : a) nei confronti della famiglia: - di fornire orientamenti per assumere decisioni, in vista dei lunghi tempi di recupero; b) nei confronti del paziente di sostenerlo nella scoperta progressiva della nuova realt e nel favorirne la capacit di adattamento alla malattia; di illustrare periodicamente il decorso della malattia, valorizzando i successi raggiunti; in questa direzione particolarmente importante risulta, oltre alla figura del referente del team riabilitativo assistenziale, la figura del M.M.G. Raccomandazioni: a) Occorre considerare il bisogno della famiglia e del paziente di essere informati sul quadro clinico, sulla prognosi della malattia, di essere coinvolti nel programma riabilitativo ed educati alla malattia (Grado C). b) Individuare fin da subito un referente del team e un interlocutore privilegiato tra i familiari, in modo da facilitare la trasmissione delle informazioni e la acquisizione di consapevolezza rispetto al ruolo fondamentale che la famiglia dovr svolgere (Grado C). c) La comunicazione con la famiglia deve necessariamente essere diversificata nei contenuti a seconda della fase evolutiva della malattia e della cultura della famiglia (Grado C).
4.8 Il trattamento riabilitativo intensivo
Gli obiettivi del trattamento riabilitativo intensivo debbono essere: realistici: obiettivi troppo ambiziosi creerebbero frustrazione e demotivazione per il paziente e i parenti. Per stabilire gli obiettivi va tenuto conto del tempo trascorso dallictus e dei fattori prognostici identificabili in base al quadro clinico; condivisi: la condivisione e la consapevolezza degli obiettivi da parte del paziente o dei parenti molto importante per il successo del programma riabilitativo; aggiornati: con il progredire dellattivit riabilitativa il progetto e il programma vanno aggiornati e ridefiniti in base ai progressi del paziente.
42
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.8.1 Trattamento riabilitativo: le differenti scuole
Si possono schematizzare gli interventi riabilitativi in 3 modelli principali: facilitazione, compenso e controllo motorio orientato al compito (task oriented). La facilitazione il pi classico approccio fisioterapico. Consiste in esercizi mirati alla diminuzione della menomazione con miglioramento della forza muscolare e degli schemi sensitivo-motori. Pur fondandosi anche su attivit passive ha comunque bisogno della collaborazione del paziente. Il modello compensatorio agisce fondamentalmente sul miglioramento della disabilit, utilizzando le capacit residue: si tende ad addestrare il paziente per minimizzare le difficolt nelle attivit della vita quotidiana. Il modello controllo motorio orientato al compito si basa sul principio che il movimento frutto di meccanismi di apprendimento legati strettamente al contesto. Non ci sono prove che un approccio sia pi efficace dellaltro anche se in un recente studio RCT lapproccio task-oriented risultato pi efficace nel miglioramento dellequilibrio e del controllo del tronco (Dean and Shepherd 1997).
4.8.2 Lefficacia del trattamento intensivo
La riabilitazione dellictus pu essere effettuata con diverse intensit di trattamento. Poich la fisioterapia in rapporto 1 a 1 tra fisioterapista e paziente lintensit di intervento misurata con il tempo di trattamento riabilitativo o le sessioni di trattamento applicate in uno specifico periodo di tempo. In una metanalisi di 7 RCT (597 pazienti) dove stato valutato leffetto di diverse intensit di trattamento non stata evidenziata una significativa diminuzione di decessi mentre cera una significativa riduzione nelloutcome combinato di decessi o dipendenza nei gruppi sottoposti a trattamento intensivo (Langhorne 1996). Kwakkel et al. (1997) hanno effettuato una metanalisi su 8 RCT (623 pazienti) e uno non randomizzato per valutare leffetto dellintensit del trattamento. In questa metanalisi stato trovato un piccolo ma significativo effetto positivo dellintensit del trattamento nel recupero dellautonomia delle attivit della vita quotidiana. In una review pubblicata da van der Lee et al. (2001) stato valutato leffetto dellintensit del trattamento riabilitativo sul recupero funzionale dellarto superiore, anche in questo caso si enfatizza come lintensit dellintervento pu essere vantaggiosa anche al follow-up ad 1 anno.
4.9 La riabilitazione delle funzioni cognitive
Una grave compromissione delle capacit di apprendimento pu rappresentare una limitazione al trattamento riabilitativo (Grado C) (1995). Il training potrebbe migliorare lo stato di allerta e lattenzione sostenuta ma non vi sono prove che sostengano
43
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
lefficacia o la non efficacia di tale trattamento (Lincoln, Majid et al. 2000). Il trattamento dei deficit cognitivi si basa pi su strategie compensatorie che sulla riduzione della menomazione. Non ci sono significative modificazioni nel recupero della memoria tra i soggetti trattati rispetto a quelli non trattati e quindi non si pu sostenere o negare lefficacia della riabilitazione cognitiva per i deficit di memoria. (Majid, Lincoln et al. 2000). Ci sono indicazioni per il trattamento dei pazienti con emianopsia e neglect per una specifica riabilitazione cognitiva neurovisiva (Kerkhoff, Munssinger et al. 1994; Kerkhoff 2000). Le tecniche di riabilitazione possono essere schematizzate in: tecniche di recupero: con azioni dirette sul recupero della funzione con abilit visive di base (training sul campo visivo, training di inseguimento o movimenti saccadici, feeback per la percezione spaziale etc.) e con attivit visive nella vita quotidiana (orientamento visivo nellambiente); tecniche di compensazione: strategie di ricerca visiva, movimenti oculari per la lettura, etc. tecniche di sostituzione: con dispositivi ottici o protesici (prismi ottici, software per ingrandire durante il lavoro al computer, lettura etc.) o con modifiche dellambiente (semplificazione, modulazione o arricchimento). Raccomandazioni: a) Ogni centro per la riabilitazione dellictus dovrebbe offrire la valutazione esperta in ambito neuropsicologico (Grado C); b) Pazienti con permanente neglect visivo e emianopsia dovrebbero essere sottoposti a specifico addestramento (Grado A).
4.10 La riabilitazione di deficit di comunicazione: afasia, disartria e aprassia bucco-facciale
Tutti i pazienti affetti da afasia o da problemi di comunicazione devono essere valutati entro i primi giorni dal logopedista o dal neuropsicologo, che deve impostare il piano di trattamento, con la condivisione del gruppo multidisciplinare e definire le strategie di comportamento individuale, sia per i componenti del gruppo che per ogni altra persona che in contatto con il paziente. L obiettivo quello di : ridurre le difficolt di linguaggio; migliorare la comunicazione con conseguentemente riduzione della disabilit. Una diagnosi accurata fondamentale per organizzare un piano di trattamento per il team e per la famiglia. Al momento non vi evidenza dellefficacia (n evidenza della non efficacia) del
44
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
trattamento effettuato da personale dedicato non specialista o da un terapista del linguaggio, n rispetto a quale sia il tipo di trattamento migliore (individuale, di gruppo) per migliorare il linguaggio, n di quale sia il periodo pi opportuno di inizio del trattamento (Greener, Enderby et al. 2000). Le incertezze relative allefficacia del trattamento specifico delle afasie derivano dal fatto che prevalgono gli studi sul singolo caso piuttosto che ampi studi clinici controllati. Il trattamento del singolo paziente sembra necessitare di intervento specifico con personale specializzato (The Intercollegiate Working Party for Stroke 2000). Gli obiettivi del trattamento sono: 1. ripristinare la capacit di parlare, comprendere, leggere e scrivere; 2. assistere il paziente nello sviluppo di strategie compensatorie per lutilizzo di circonlocuzioni; 3. identificare problemi psicologici associati che condizionano la qualit della vita del paziente afasico e dei propri familiari; 4. aiutare la famiglia e chi se ne prende cura a comunicare con il paziente. Lafasia pu coesistere con laprassia e la disartria rendendo pi complessa la definizione degli obiettivi. Ad esempio in caso di aprassia occorre focalizzare lattenzione sulla contestualizzazione degli stimoli e sulla facilitazione della sequenza dei gesti. In caso di disartria occorre operare un rinforzo muscolare e una stimolazione sensitiva oltre che individuare eventuali disturbi della coordinazione. Raccomandazioni: a) Il periodo di trattamento intensivo dovrebbe essere di almeno 4-8 settimane (Grado B) b) Per i pazienti con difficolt di linguaggio croniche, soprattutto per la lettura, dovrebbero essere previsti periodi di retraining (Grado B). c) Un paziente con gravi disturbi di comunicazione ma con un linguaggio e funzioni cognitive ragionevolmente integre candidato ad ausili specifici per migliorare la comunicazione (Grado C).
4.11 La riabilitazione delle funzioni motorie
Il trattamento riabilitativo si dimostrato efficace nel ridurre la disabilit e la mortalit (Collaboration 2000). Meno prove esistono per quanto riguarda lazione sulla menomazione. In questo senso occorre evidenziare tecniche e aspetti clinici specifici. C accordo tra gli esperti che il trattamento riabilitativo nel paziente con ictus sia affidato a un fisioterapista con specifica competenza nellictus (Association of Chartered Physiotherapists in Neurology, 1995 http://www.acpin.net/). Raccomandazione: Il programma di trattamento riabilitativo dellictus dovrebbe essere coordinato da un terapista esperto in trattamento neurologico ed in particolare esperto nellictus (Grado C.)
45
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.11.1 La spasticit
La spasticit un insieme di segni e sintomi legato allaumento del riflesso da stiramento e ad alterati schemi motori conseguenti a ictus. La conseguenza principale rappresentata da una diminuzione della escursione articolare e dalla contrattura muscolare che pu produrre rilevante disabilit. La spasticit caratterizzata oltre che dallipertono anche dai movimenti patologici che interferiscono negativamente sullautonomia, impedendo i movimenti segmentari fisiologici. In rari casi questi movimenti patologici possono essere utilizzati per migliorare lautonomia. Un esempio, in questo senso, pu essere lo schema estensorio dellarto inferiore che, in assenza di movimenti pi fini, pu costituire lunico modo di mantenere la stazione eretta e di camminare. Occorre tenere presente che gli spasmi (parte del quadro clinico della spasticit) possono essere causa di dolore, soprattutto notturno, con ulteriore compromissione del recupero. La spasticit pu essere controllata con tecniche riabilitative, con farmaci o ausili. Nessuno di questi approcci risolutivo e il problema va quindi affrontato in modo multidimensionale, dal controllo motorio alleducazione dei pazienti. Tecniche riabilitative Il controllo della spasticit uno degli obiettivi delle tecniche riabilitative allo scopo di migliorare la funzionalit motoria. Questo avviene principalmente attraverso lintervento sul tono muscolare e sugli schemi motori. Diversi approcci sono utilizzati anche se c una mancanza di prove di efficacia circa la superiorit di un metodo rispetto ad un altro (Basmajian, Gowland et al. 1987). Vengono utilizzate tecniche con approcci concettualmente opposti. La tecnica di Bobath tende a ridurre la spasticit e i riflessi posturali primitivi attraverso tecniche inibitorie, mentre la tecnica di Brunnstom promuove lattivit anche dei muscoli spastici e dei riflessi primitivi (Bobath 1979). C da considerare che in rapporto allapproccio attuato le tecniche possono condizionare periodi pi o meno lunghi di trattamento con evidenti ricadute sullorganizzazione riabilitativa. Per definire meglio lefficacia di una tesi specifica quindi necessario ricorrere ad ulteriori studi. Baclofene e altri farmaci antispastici Malgrado luso diffuso da molti anni non ci sono chiare evidenze di efficacia del baclofene e di altri farmaci antispastici. Il baclofene, le benzodiazepine e la tizanidina hanno unazione centrale, con potenziale azione diretta sulla spasticit. Non ci sono RCT vasti e i confronti sono soltanto tra i farmaci disponibili. Il baclofene si dimostrato di uguale efficacia rispetto al diazepam nel ridurre la spasticit ma sembra avere effetti positivi nel migliorare la capacit di deambulazione. Anche la tizanidina insieme al baclofene riduce la spasticit con lieve vantaggio per la tizanidina (Medici, Pebet et al. 1989). Lutilizzo dellinfusione intratecale, riservato alle condizioni di gravi sindromi diatonico-spastiche non stata ben studiata nellictus. Un recente studio non controllato su pochi casi ha dimostrato una riduzione della spasticit senza ipostenia dal lato sano (Meythaler, Guin-Renfroe
46
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
et al. 1999). Il dantrolone ha unazione periferica, a livello del muscolo e viene utilizzato senza prove di efficacia. Raccomandazioni: a) La terapia farmacologica va somministrata nellambito di un trattamento multidisciplinare (Grado C). b) La terapia dovrebbe essere attuata solo nellambito di un trattamento riabilitativo con identificazione di specifici obiettivi (Grado B). c) Luso del dantrolene dovrebbe essere fortemente limitato considerato leffetto negativo sulla forza muscolare (Grado C). Tossina botulinica La tossina botulinica potenzialmente un trattamento efficace per la spasticit focale (ben identificati gruppi muscolari) con pochi effetti collaterali. Ha due potenziali svantaggi: il costo e la perdita di efficacia dopo circa 3 mesi che, peraltro pu essere sfruttata vantaggiosamente. Non ci sono prove di efficacia della tossina botulinica riguardo alla riduzione della disabilit se confrontata con placebo o con tutori. Questo potrebbe essere attribuibile alla ampia disomogeneit metodologica degli studi. Non ci sarebbero vantaggi con liniezione EMG guidata rispetto a quella normale (Childers, Stacy et al. 1996). Basse dosi di Bta nellarto inferiore associata a specifica fasciatura hanno lo stesso effetto rispetto a dosi maggiori iniettate in muscoli diversi (Reiter, Danni et al. 1998). Recentemente stata dimostrata lefficacia dopo iniezione negli arti superiori anche se leffetto sulla menomazione e non sulla disabilit (Smith, Ellis et al. 2000). Anche in questo ambito i dati sono contraddittori e lefficacia discutibile (Lagalla, Danni et al. 2000). Le differenze riscontrate indicano comunque che critica per lefficacia una attenta valutazione funzionale dei muscoli da iniettare e che, nella decisione, il paziente e chi se ne prende cura debbono essere ascoltati (Bhakta, Cozens et al. 2000). Raccomandazioni: a) La terapia con tossina botulinica va considerata nel ridurre la spasticit focale (Grado A). b) Tale terapia dovrebbe essere applicata con obiettivi riabilitativi specifici (Grado C). Il biofeedback Le metanalisi effettuate non sono riuscite a mettere in evidenza in modo chiaro l'efficacia del biofeedback. In effetti tale approccio pu essere di diverso tipo in base ai diversi distretti o funzioni (Schleenbacker 1993), (Moreland 1998), (Glantz, 1995). Ci sono prove circa l efficacia del biofeedback nel velocizzare il recupero della simmetrizzazione di carico (Dursun, Hamamci et al. 1996), (Sackley and Lincoln 1997).
47
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Raccomandazioni: a) Questa tecnica non dovrebbe essere usata di routine ma mirata al raggiungimento di obiettivi specifici (Grado A). b) Il biofeedback dovrebbe essere considerato come terapia aggiuntiva, in particolare per la rieducazione della postura eretta (Grado A). Lelettrostimolazione Lelettrostimolazione (ES) pu essere utilizzata come un trattamento terapeutico, in particolare per diminuire la spasticit, o in modo funzionale per migliorare la forza anche con eventuali ortesi (Burridge, Taylor et al. 1997). In una recente metanalisi si messo in evidenza un ruolo dellelettrostimolazione nel recupero (Glanz, Klawansky et al. 1996). Raccomandazioni: a) LES dovrebbe essere usata solo nellambito di specifici obiettivi (Grado A). b) La FES dovrebbe essere utilizzata se la dorsiflessione del piede facilitata pu migliorare il cammino (Grado A).
4.12 La riabilitazione delle funzioni sensitive e dolore
Le funzioni sensitive sono spesso alterate dopo un ictus, e possono costituire un sostanziale impedimento al recupero funzionale. Tra queste il dolore costituisce un ulteriore problema, per la componente affettiva che contiene e che pu interferire molto negativamente con il programma riabilitativo.
4.12.1 Il dolore
Il dolore pu avere diverse cause: alcune dipendono direttamente dal danno del SNC ed altre sono conseguenti a complicanze secondarie e terziarie. Nel primo caso, il dolore conseguenza dellalterata elaborazione del segnale da parte del cervello e viene per questo definito di tipo centrale. Laltro dolore generalmente provocato da condizioni articolari, che si possono sommare a condizioni premorbose. Tipica di questa situazione la spalla dolorosa con le sue diverse cause, ma vi sono anche altre condizioni di artropatia. Raccomandazioni: a) Dovrebbe essere effettuata una valutazione sistematica del dolore in ogni paziente affetto (Grado C). b) Tutti i tipi di dolore dovrebbero essere trattati in accordo con il paziente (Grado C). c) Il dolore centrale dovrebbe essere trattato con gli antidepressivi triciclici in prima istanza e, quindi, prima possibile, con gli antiepilettici successivamente (Grado A). d) Pazienti con dolore intrattabile dovrebbero essere inviati da specialisti del dolore (Grado C).
48
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.13 Altri deficit sensitivi
Le tecniche riabilitative non hanno azione specifica sul danno sensitivo, ma piuttosto sul complessivo deficit sensitivo-motorio. Pi recentemente stata dimostrata lefficacia della elettrostimolazione transcutanea (TENS) e dellagopuntura, viste come attivit di stimolazione. Questa definizione appare comunque troppo grossolana e c da considerare che, ad esempio, le TENS, possono agire anche sulla spasticit e sul dolore, cos come lagopuntura possa ridurre il dolore. E quindi difficile generalizzare i risultati positivi di alcuni RCT. I dati sullagopuntura sono contraddittori, variando tra prove di efficacia e di evidenza di non effetto (Kjendahl, Sallstrom et al. 1997), (Gosman-Hedstrom, Claesson et al. 1998). La TENS in un RCT sembra efficace sia sulla menomazione che sulla disabilit, anche se lo studio pu essere condizionato dalla non omogeneit dei 2 gruppi (Tekeoglu, Adak et al. 1998). Raccomandazioni: a) Lagopuntura andrebbe utilizzata solo in ambito specifico in studi RCT (Grado A). b) La TENS andrebbe usata in modo specifico in studi RCT stratificando per obiettivi (Grado A).
4.14 La riabilitazione dellarto superiore
Di solito, nei pazienti con ictus pi difficoltoso recuperare la funzionalit dellarto superiore, che compromessa in fase acuta nell85% dei pazienti. Nei 3-6 mesi successivi una percentuale variabile tra il 55 e il 75% dei casi presenta ancora tale interessamento. Il trattamento intensivo pu migliorare a 6 mesi la funzionalit nei soggetti a media gravit mentre non ci sono effetti nei soggetti gravi (Sunderland, Tinson et al. 1992), (Sunderland, Fletcher et al. 1994). La differenza comunque non si evidenzia a distanza di 1 anno. Pi recentemente stato dimostrato come un esercizio intensivo per larto superiore produce benefici anche ad un anno dallevento acuto. Lefficacia era maggiore nelle condizioni motorie pi gravi e nei soggetti con emianopsia o eminattenzione (Feys, De Weerdt et al. 1998). Non c quindi chiarezza sullefficacia del trattamento intensivo nel recupero della funzionalit dellarto superiore. Raccomandazione: Il trattamento dellarto superiore dovrebbe essere precoce e intensivo (Grado B).
4.15 La rieducazione del cammino
La rieducazione precoce del cammino con carico parziale su un tappeto rotante sembra essere una tecnica promettente, anche se gli studi sono tuttora pochi e con pochi pazienti arruolati. In un studio recente su 50 pazienti stato dimostrato che
49
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
la riduzione di carico migliora la capacit di camminare sia dopo 6 settimane che a 3 mesi. Lo studio , per, limitato alla metodologia, poich non randomizzato (Visintin, Barbeau et al. 1998). Anche un altro studio su una minore casistica dimostrerebbe qualche beneficio (Hesse, Bertelt et al. 1995; Hesse, Konrad et al. 1999). Raccomandazioni: a) Luso del treadmill dovrebbe essere considerato soprattutto in pazienti dove permane la difficolt nel cammino (Grado A). b) La rieducazione al cammino va comunque inserita nel programma riabilitativo anche se le tecniche non si sono dimostrate luna pi efficace dellaltra (Grado B)
4.16 I disturbi dellumore
I disturbi dellumore sono una comune sequela dellictus. Questi possono variare dalla depressione allansiet e possono interferire con il programma riabilitativo nel caso in cui si sovrappongono al deficit cognitivo, rendendo difficile la diagnosi.
4.16.1 La depressione
Interessa circa il 27% dei pazienti affetti da ictus e questo valore significativamente superiore alla prevalenza nella popolazione (OR 2.28, 95% CI 1.61-3.24) (Beekman, Penninx et al. 1998), (Burvill, Johnson et al. 1995). E particolarmente frequente nei primi mesi dallevento (Burvill, Johnson et al. 1995); 1/3 dei pazienti affetti hanno un quadro depressivo che persiste oltre il primo anno dopo lictus (Herrmann, Black et al. 1998). La depressione pu interferire negativamente sul successo del programma riabilitativo (Morris, Raphael et al. 1992), (Sinyor, Amato et al. 1986) e in generale potrebbe condizionare il recupero (Angeleri, Angeleri et al. 1993). Questa condizione aumenta i tempi di degenza in ospedale (Schubert, Taylor et al. 1992). Il trattamento con farmaci antidepressivi efficace nella depressione postictus in maniera significativa con un netto miglioramento nelle attivit di vita quotidiana (Skegg 1999; Smith, Silver et al. 1999; Townsend, Courchesne et al. 1999; Silver, Macko et al. 2000; Nelles, Jentzen et al. 2001; Bailey, Riddoch et al. 2002). I nuovi farmaci serotoninergici sono efficaci nel trattamento della depressione postictus anche se non si pu affermare che un antidepressivo sia superiore allaltro. La fluoxetina sembra migliorare sia la menomazione che la disabilit indipendentemente dal miglioramento depressivo (Dam, Tonin et al. 1996). Pi recentemente stato dimostrata lefficacia antidepressiva della fluoxetina senza alcuna influenza sul processo di recupero (Wiart, Petit et al. 2000). La fluoxetina, confrontata con la nortriptilina risulta meno efficace (Robinson, Schultz et al. 2000).
50
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.16.2 Lansia
Anche lansia pu interferire negativamente con il processo di recupero. Infatti la paura di cadere durante i trasferimenti o la deambulazione o di non riuscire a svolgere determinate attivit, pu provocare una strategia di evitamento e quindi impedire il processo di recupero. Raccomandazioni: a) I pazienti devono essere informati sullimpatto che la malattia produce sulla loro vita (Grado B). b) Si devono valutare i bisogni psicosociali del paziente (Grado C). c) Tutti i pazienti devono essere valutati e tenuti sotto osservazione per la depressione e lansia (Grado C). d) I pazienti con grave depressione dovrebbero essere trattati con antidepressivi (Grado A) e) I pazienti con disturbo depressivo dovrebbero essere presi in considerazione per inserimento in uno studio controllato (Grado A). f) I pazienti con disturbi gravi che producono una resistenza alla terapia e peggiorano la disabilit dovrebbero essere trattati con laiuto di uno psicologo o psichiatra di esperienza (Grado C).
4.17 La dimissione
Il momento della dimissione rappresenta, assieme alla presa in carico, uno degli snodi a maggiore criticit lungo il percorso riabilitativo del paziente con ictus. E infatti il momento in cui il paziente e la sua famiglia possono avvertire il disagio di passare da una condizione protetta a una situazione che pu esaltare la disabilit rispetto alla condizione premorbosa. Per questa ragione la dimissione deve essere pianificata e programmata con estrema attenzione, qualunque sia lambiente di cura dal quale il paziente viene dimesso, attraverso la definizione di un vero e proprio piano, il pi precocemente possibile. Si deve quindi tenere conto dello stato funzionale, delle condizioni ambientali, psicologiche e sociali del paziente, che necessariamente condizionano la scelta dellambiente riabilitativo e/o del reinserimento domiciliare. In questa fase assumono importanza diverse figure: 1. il medico di medicina generale, in quanto gli compete, accanto alla responsabilit della gestione clinica del paziente una volta tornato a casa, il supporto della famiglia, mantenendo uninformazione costante rispetto ai problemi di salute e di prognosi e rispetto alle diverse complicanze. Il medico deve inoltre chiarire le conseguenze che le nuove condizioni del paziente possono avere nel comportamento e nelle relazioni sociali; 2. lassistente sociale, cui spetta di fornire informazioni circa i supporti di cui
51
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
possono usufruire coloro che si prendono cura del paziente con ictus e le strutture messe a disposizione dal Servizio Sanitario. E necessario che il medico di famiglia si faccia carico anche di questa funzione laddove non vi disponibilit di tale figura professionale; 3. il responsabile del Centro di Salute che deve farsi carico di garantire gli aspetti organizzativi della gestione del paziente una volta dimesso dalla struttura di ricovero a ciclo continuativo. Tutti i pazienti che hanno subito un ictus cerebrale necessitano di un piano di dimissione strutturato, anche allo scopo di creare un collegamento tra le diverse fasi assistenziali e riabilitative. Nella fase acuta necessario garantire: lelaborazione allinterno del gruppo multidisciplinare del progetto riabilitativo e conseguentemente di programmi con obiettivi da raggiungere a breve, medio e lungo termine; lidentificazione dei problemi potenziali: es. il paziente vive da solo? presenta una grave disabilit premorbosa ? la compilazione di una specifica scheda-paziente, dalla quale sia possibile evincere gli obiettivi stabiliti, i risultati raggiunti, le difficolt incontrate, le riunioni multidisciplinari effettuate e i partecipanti alle stesse. Appena possibile, quando si stabilizzata la fase acuta, necessario effettuare: la definizione del profilo prognostico sulla base del quadro clinico; la revisione ed eventualmente la conferma degli obiettivi attesi da condividere con il paziente e con i suoi parenti; la attivazione dei collegamenti verso le strutture ospedaliere di riabilitazione o verso residenze protette o servizi territoriali del Centro di Salute dove risiede il paziente, garantendo la trasmissione delle informazioni sul quadro clinico e i bisogni assistenziali; la richiesta alle strutture territoriali di riferimento della valutazione del domicilio, per favorirne un eventuale adeguamento, qualora si preveda che il paziente possa ritornare a casa; la valutazione della necessit temporanea di ausili, in base al programma riabilitativo e leventuale prescrizione; la verifica delle capacit del paziente, o di chi lo accudisce, di comprendere e gestire particolari terapie o procedure; il coinvolgimento dellassistente sociale per i bisogni finanziari, di comunit e/o lavorativi, e per lattivazione delle pratiche di invalidit laddove le condizioni cliniche lo richiedano; la distribuzione di materiale informativo sui servizi in comunit, ambulatori medici, servizi di riabilitazione, supporto di volontariato e collegamento con le associazioni dei malati.
52
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
Alla conferma della dimissione: la comunicazione va data almeno 72 ore prima della dimissione nel reparto per acuti, e 14 giorni prima nellunit di riabilitazione intensiva, ai parenti del paziente o a coloro che se ne prendono cura; va confermata l organizzazione delleventuale trasporto; lattivazione del medico responsabile del Centro di Salute, che ha il compito di organizzare le attivit assistenziali e/o riabilitative qualora il paziente non venga trasferito in strutture ospedaliere di riabilitazione; la comunicazione con il medico di medicina generale che deve essere portato a conoscenza delle condizioni cliniche del paziente al momento della dimissione, ma anche del programma e del percorso riabilitativo scelto.
4.17.1 La dimissione precoce
Il programma riabilitativo, in linea teorica, pu prevedere 2 opzioni: continuare il programma fino al raggiungimento del massimo recupero possibile oppure dimettere precocemente dopo aver raggiunto un livello accettabile di gestibilit del paziente a domicilio. In questo caso il programma riabilitativo sar completato in regime di day hospital o a livello territoriale.Una dimissione precoce non sembra presentare differenze rispetto a un ricovero prolungato in termini di migliore prognosi mentre ha il vantaggio di favorire un riadattamento precoce alle attivit della vita quotidiana (Rudd, Wolfe et al. 1997), (Rodgers, Soutter et al. 1997). Raccomandazioni: a) E assolutamente fondamentale impostare il programma di dimissione fin dal momento della diagnosi clinica, allingresso del paziente nellospedale per acuti (Grado C) b) La dimissione precoce deve essere considerata se esiste un gruppo territoriale per la riabilitazione dellictus e se il paziente capace di essere trasferito in sicurezza dal letto alla carrozzina (Grado A) c) La dimissione non dovrebbe essere effettuata con linvio a servizi generici di riabilitazione (Grado A) d) Chi assiste i pazienti dovrebbe disporre di tutti gli ausili necessari per posizionare, trasferire e aiutare il paziente minimizzando i rischi (Grado B) e) I servizi ospedalieri dovrebbero avere un protocollo e linee guida locali di dimissione ed allertare il centro di riabilitazione intensiva o il servizio territoriale di riferimento il pi precocemente possibile (Grado A) f) Prima della dimissione occorre verificare che: - Il paziente e la famiglia sono preparati e pienamente coinvolti (Grado C) - Il medico di medicina generale, il team dei centri di salute e i servizi sociali sono informati (Grado C) - Gli ausili necessari sono stati individuati ed eventualmente prescritti (Grado C) - Non ci sono ritardi nel proseguire il trattamento in day hospital o sul territorio (Grado A) - I pazienti sono informati sulla presenza di associazioni e gruppi di volontariato (Grado C)
53
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.18 Lutilizzo di ausili
Lausilio non deve essere utilizzato solo nella fase di stabilizzazione degli esiti ma trova una specifica utilit in tutte le fasi del processo rieducativo e in particolare in quello intensivo. In questa fase, infatti, lausilio utile per sostenere, anche transitoriamente, i vari programmi riabilitativi posti in atto. Inoltre anche un ausilio permanente pu essere utilmente adattato e personalizzato durante il programma di riabilitazione intensiva. Questo vale, ad esempio, per ausili come la carrozzina che pu richiedere specifici adattamenti, o le ortesi di caviglia che andrebbero prescritte dopo una accurata valutazione della menomazione. Raccomandazioni: a) La necessit di un ausilio specifico dovrebbe essere costantemente valutata (Grado B) b) I pazienti dovrebbero essere dotati degli ausili prima possibile (Grado A) c) Tutti i pazienti dovrebbero disporre rapidamente degli ausili necessari (Grado C) d) La prescrizione dellausilio deve essere fatta in accordo con il paziente e la famiglia in base alle loro aspettative (Grado C) e) Le ortesi di caviglia sono utili in pazienti selezionati (Grado B) f) Laddove necessarie, le ortesi di caviglia vanno personalizzate (Grado C) g) Il bastone o il tripode possono migliorare la stabilit in stazione eretta e nel cammino in pazienti con grave disabilit (Grado B).
4.19 Gli adattamenti ambientali
Una volta ottimizzata la funzionalit della menomazione residua possono essere necessari adattamenti dellambiente nel quale il paziente andr a vivere, che hanno lo scopo di migliorare le attivit e la partecipazione dei pazienti alla vita nel loro contesto ambientale reale. Parlare di questo argomento non improprio durante la fase intensiva in quanto fin da questo momento vanno previste eventuali modifiche. Raccomandazioni: a) Per ogni paziente, sia esso ricoverato o gi al proprio domicilio, andrebbero valutati eventuali adattamenti ambientali che possano migliorarne lindipendenza (Grado A) b) La prescrizione dovrebbe essere effettuata dopo unattenta valutazione tenendo conto del paziente e del suo contesto sociale (Grado B) c) Il paziente e chi se ne prende cura dovrebbero essere addestrati allutilizzo (Grado C) d) Lutilizzo e la necessit degli adattamenti e degli ausili dovrebbe essere regolarmente valutati e eventualmente cambiati ove necessario (Grado B)
54
Azienda Sanitaria Locale n.2 dell'Umbria
la gestione del paziente con ictus
4.20 La rieducazione alle attivit della vita quotidiana
Il miglioramento della disabilit dipende sia dal miglioramento della menomazione, su cui agiscono alcune delle tecniche precedentemente descritte, sia dalle strategie di compenso, una volta stabilizzato il danno. Tuttavia le attivit mirate a questo scopo devono iniziare precocemente ed estendersi anche dopo il trattamento riabilitativo intensivo, per facilitare non solo le abilit della cura personale, ma anche quelle relativa alla vita domiciliare e sociale. Il personale che si occupa di queste tecniche costituito principalmente dal terapista occupazionale e dagli infermieri, che nelle loro pratiche quotidiane rivestono un ruolo cruciale nel facilitare lindipendenza del paziente per lautoaccudimento. Gli studi disponibili mostrano peraltro che la riabilitazione agisce sicuramente nel migliorare le attivit della vita quotidiana pur non essendo disponibili studi relativi a tecniche specifiche. Raccomandazioni: a) Tutti i pazienti con difficolt nelle attivit della vita quotidiana dovrebbero essere valutati da un terapista occupazionale con specifica esperienza in disabilit neurologiche (Grado A) b) Un paziente con persistente difficolt nelle attivit della vita quotidiana dovrebbe essere rivalutato per eventuali menomazioni percettive non precedentemente evidenziate (Grado B) c) Pazienti con difficolt nelle attivit della vita quotidiana dovrebbero essere trattati dal gruppo multidisciplinare (Grado A) d) Il paziente dovrebbe essere coinvolto sugli obiettivi del trattamento per le attivit della vita quotidiana (Grado C)
55
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
5. PERCORSI CLINICO RIABILITATIVI DEL PAZIENTE CON ICTUS
5.1 La riabilitazione nella fase acuta
Stroke Unit e Servizi Ospedalieri per Acuti
Come dimostrato precedentemente pi appropriato che lictus venga trattato presso una stroke unit o in una altro reparto dedicato alla cura dellictus in quanto, tale organizzazione di cura riduce la mortalit e la disabilit. Qualora il paziente con ictus venga ricoverato in un reparto di medicina generale, o in una unit organica non specializzata, occorre garantire uno standard di assistenza che si avvicini quanto pi possibile a quello della stroke unit.
Raccomandazione: Il paziente con ictus acuto va ricoverato in una stroke unit, indipendentemente dalla gravit del quadro clinico. (Grado A)
Implicazione Organizzativa Se non possibile raggiungere questo livello di organizzazione necessario garantire che i pazienti con ictus: vengano ricoverati in una zona del reparto per acuti dedicata; vengano assistiti da infermieri e fisioterapisti con esperienza e competenza specifica secondo una metodologia di lavoro che, pur in assenza di un gruppo multidisciplinare strutturato, preveda la definizione di una strategia di intervento, il coinvolgimento dei familiari, la focalizzazione dei problemi specifici e la diffusione di materiale informativo.
La stroke unit
In Italia i pazienti con ictus in fase acuta possono essere ricoverati sia in reparti con un elevato livello di specializzazione, organizzati per fornire unassistenza multidisciplinare, che in reparti tradizionali. Pur non esistendo una definizione univoca di stroke unit, le caratteristiche di questi servizi dedicati, rispetto ai centri di cura convenzionali sono: il lavoro in gruppo multidisciplinare ad elevata specializzazione; il continuo aggiornamento del personale coinvolto che presenta esperienza nella gestione dellictus;
56
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
lattivit di ricerca associata alla attivit clinica; il coinvolgimento, linformazione e leducazione del paziente e dei suoi familiari; lorganizzazione in uno spazio dedicato. Per stroke unit si intende un reparto in cui si pratica assistenza clinica intensiva. Ununit di 10 posti letto prevede: 3-5 infermieri per turno (da 1 ogni 2 letti a 1 ogni 4) 1-2 fisioterapisti (da 1 ogni 5 pazienti a 1 ogni 3) 1 terapista occupazionale 0,5 terapisti del linguaggio e delle funzioni cognitive E stata dimostrata lapplicabilit del modello organizzativo della stroke unit nella realt clinica (Stegmayr, Asplund et al. 1999) e la riduzione dei costi rispetto ai reparti tradizionali (RCPE 2000). I pazienti ricoverati sia in una stroke unit per acuti che in una riabilitazione intensiva in fase precoce (entro il primo mese) hanno pi probabilit di tornare ad una vita indipendente e di non essere istituzionalizzati se paragonati ai pazienti ricoverati nei reparti conventionali (Collaboration 2000). La superiorit, rispetto alle cure non specialistiche, si concretizza nella prevenzione di 1 decesso ogni 25 pazienti trattati e nel rientro a domicilio, in condizioni di autonomia, di 1 caso in pi ogni 20 trattati. Ci si traduce nella prevenzione di 67 morti e disabili ogni 1000 pazienti ricoverati. La differenza tra i pazienti ricoverati in stroke unit e pazienti ricoverati in reparti convenzionali statisticamente significativa. Non esiste ad oggi una organizzazione con maggiori prove di efficacia per offrire una cura migliore degli ictus che non sia il ricovero in una stroke unit, n esiste un criterio provato per poter selezionare i pazienti che ne possano giovare di pi.
5.2 La riabilitazione nella fase postacuta
Come la stroke unit per acuti e meglio del reparto di medicina generale nel ridurre la mortalit e la disabilit anche le cosiddette stroke unit riabilitative (dedicate esclusivamente allictus) o le strutture riabilitative miste (non specificamente dedicate allictus) sono vantaggiose rispetto ai reparti di medicina generale (Stroke Unit Trialist, 2002). La fase post acuta deve svilupparsi lungo un percorso che tenga conto delle diverse componenti cliniche, personali e sociali della persona ammalata, in modo tale da poter applicare il progetto riabilitativo, ottenendo il miglior rapporto costo beneficio. Se vero che il programma riabilitativo pu produrre effetti positivi anche in soggetti con disabilit minimali, occorre definire criteri di priorit di intervento per individuare chi pu trarne maggior beneficio. Un punto critico rappresentato dai tempi riferiti al
57
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
passaggio da un ambito riabilitativo ad un altro. Ad esempio il passaggio tra lospedale dellacuzie a quello riabilitativo o al territorio deve avvenire in tempi rapidi (non oltre la settimana) per garantire unappropriata prosecuzione del programma definito.
5.2.1 La tipologia degli interventi
Le attivit sanitarie di riabilitazione possono essere distinte sia in relazione all'intensit e alla complessit che alla quantit e alla qualit di risorse assorbite in: a) attivit di riabilitazione intensiva: dirette al recupero di disabilit importanti, modificabili, che richiedono un impegno medico specialistico ad indirizzo riabilitativo particolarmente elevato per complessit e durata dell'intervento (oltre 3 ore al giorno). b) attivit di riabilitazione estensiva: caratterizzate da un moderato impegno terapeutico a fronte di un forte intervento di supporto assistenziale verso i soggetti in trattamento. L'impegno clinico e terapeutico comunque tale da richiedere una presa in carico specificamente riabilitativa e complessivamente le attivit terapeutiche sono valutabili tra una e tre ore giornaliere. Gli interventi di riabilitazione intensiva sono erogabili in regime di: 1. Ricovero a ciclo continuativo (degenza ordinaria) 2. Ricovero a ciclo diurno (day hospital) Gli interventi di riabilitazione estensiva sono erogabili presso le seguenti strutture (SSN 1998): 1. le strutture ospedaliere di lungodegenza riabilitativa; 2. i presidi ambulatoriali di recupero e rieducazione funzionale territoriali e ospedalieri; 3. i presidi di riabilitazione extraospedaliera a ciclo diurno e/o continuativo; 4. i centri ambulatoriali di riabilitazione; 5. le residenze sanitarie assistenziali (RSA); 6. le strutture residenziali o semiresidenziali di natura socio-assistenziale, i centri socioriabilitativi e il domicilio.
5.2.2 I vari ambienti riabilitativi
In generale le attivit di riabilitazione sono erogate mediante una rete di servizi ospedalieri ed extraospedalieri in regime: di ricovero ospedaliero a ciclo continuativo e/o diurno; residenziale a ciclo continuativo e/o diurno; ambulatoriale, extramurale, domiciliare o RSA.
5.2.3 I criteri di scelta dellambiente riabilitativo
La decisione relativa allinvio del paziente verso un programma di riabilitazione deve basarsi su criteri quanto pi possibile oggettivi. Questi debbono prevedere
58
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
livelli di priorit al fine di privilegiare coloro che possono trarre maggior beneficio da un progetto riabilitativo. Per una corretta scelta dellambiente riabilitativo necessario che la valutazione standardizzata si basi sia su dati clinici che su dati di contesto (personali, familiari e sociali). Per la scelta dellambiente riabilitativo i parametri di valutazione dovrebbero essere i seguenti: Condizioni Cliniche: Deficit neurologici; Complicanze e comorbilit; Aspetti funzionali (deficit nutrizionali, integrit cutanea, etc). Elementi di rilievo: Condizioni fisiche premorbose; Condizioni mentali e capacit di apprendimento; Stato emotivo e motivazione. Fattori sociali e ambientali: Presenza di sostegno familiare; Qualit della vita precedente allictus; Etnia e lingua madre; Accettazione dellictus da parte del paziente e dei familiari; Preferenze e aspettative del paziente e dei familiari; Caratteristiche della casa e dellambiente.
5.3 La riabilitazione intensiva
Gli interventi inquadrabili come riabilitazione intensiva sono rivolti al trattamento di menomazioni molto gravi e disabilit complesse con eventuali patologie associate, che richiedono la permanenza in ambiente riabilitativo dedicato e 1'interazione con altre discipline specialistiche. Possono essere erogati in regime di ricovero ordinario continuativo o in regime di day hospital.
Il programma di riabilitazione intensiva prevede un intervento di almeno 3 ore giornaliere di trattamento individuale, erogato direttamente da personale tecnico specializzato in riabilitazione che lavora come gruppo multidisciplinare.
59
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
5.3.1 Riabilitazione intensiva ospedaliera a ciclo continuativo
Il ricovero ordinario in riabilitazione intensiva appropriato se: il paziente pu andare incontro a miglioramenti della menomazione e della disabilit durante il ricovero, che gli consentiranno di essere reinserito nella comunit o affidato a servizi che lo sottoporranno a cure riabilitative meno intensive; le condizioni del paziente richiedono un ricovero con disponibilit continuativa, nell'arco delle 24 ore, di prestazioni diagnostico-terapeutico-riabilitative a elevata intensit e un trattamento riabilitativo indifferibile e non erogabile in altri regimi. Raccomandazione: Il paziente ammesso nel reparto di riabilitazione intensiva deve essere stabile o moderatamente stabile, comunque con una complessit di problematiche tali da richiedere il monitoraggio clinico 24 ore su 24 (grado C).
Il livello di STABILITA' CLINICA quindi il criterio principale in base al quale si decide se sia opportuno avviare un paziente alla riabilitazione intensiva ospedaliera. Si riporta la scala utilizzata per tale definizione: a) Stabilit Il paziente non presenta febbre, ha parametri vitali stabili, non presenta cambiamenti importanti nelle condizioni generali, non richiede cambiamenti nel trattamento durante le prime 48 ore. I deficit neurologici sono stabili o in regressione, il paziente pu ricevere adeguata nutrizione per via orale o pu essere attuata una nutrizione ed idratazione per via enterale. b) Moderata stabilit Uno o pi problemi clinici hanno richiesto un cambio di terapia nelle prime 48 ore ma i sintomi o lesame obiettivo non presentano significativi cambiamenti. Non stata stabilita una via di nutrizione e di idratazione permanente. I deficit neurologici sono invariati o migliorano. c) Instabilit Il paziente ha condizioni che richiedono di essere diagnosticate e trattate presso un'unit di terapia intensiva, perch minacciano la vita del paziente e potrebbero causare stati patologici gravi se non prontamente trattati. Deficit neurologici e stato di coscienza fluttuanti nelle prime 48 ore. E' quindi evidenziato come lo stato di instabilit richieda il ricovero in unit per acuti di terapia intensiva.
60
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
Quale paziente ricoverare in riabilitazione intensiva? La riabilitazione intensiva deve essere quindi riservata a chi pu sostenere almeno 3 ore di riabilitazione al giorno su un piano fisico, cognitivo e motivazionale. In generale, un primo aspetto da tenere in considerazione lintervallo dallevento acuto. Come stato detto, la riabilitazione intensiva deve essere iniziata prima possibile ed esercitata nelle prime settimane dallevento acuto. Ricoveri a distanza di anni dal fatto acuto in genere non sono appropriati a meno che non ci sia un deterioramento della disabilit. Non ci sono evidenze circa il fatto che lefficacia del trattamento riabilitativo sia in relazione alla gravit del quadro clinico (Alexander 1994), (Ronning and Guldvog 1998). La sindrome clinica un altro criterio di scelta. Lictus lacunare ha le possibilit di recupero migliori e pu non richiedere un trattamento intensivo quando la menomazione particolarmente lieve (Ween, Alexander et al. 1996), (Adams, Davis et al. 1999). Altro criterio la sostenibilit di un programma riabilitativo intensivo. Se il paziente non in grado di sopportare un trattamento riabilitativo intensivo per la gravit del quadro clinico, le comorbilit, let, etc., pu non essere ammesso alla riabilitazione intensiva (1995). La gravit della patologia pu essere temporanea, e in questo caso il paziente pu essere inviato in riabilitazione estensiva per poi essere eventualmente indirizzato, nel caso in cui ci sia un miglioramento delle condizioni cliniche, alla riabilitazione intensiva. Pazienti con condizioni difficilmente reversibili quali gravi cardiopatie, demenze, neoplasie a decorso rapidamente infausto, malattie degenerative del SNC, etc., devono avere un trattamento assistenziale-riabilitativo pi che riabilitativo specifico. Il paziente pu accedere al reparto di riabilitazione intensiva proveniente dal reparto per acuti; in un minor numero di casi laccesso pu avvenire come trasferimento da altri reparti (riabilitativi o non) o dal proprio domicilio. Al fine di garantire lappropriatezza del ricovero opportuno utilizzare una scheda di richiesta standardizzata che consenta di conoscere le caratteristiche cliniche del paziente. Meglio ancora sarebbe poter garantire che la valutazione venga effettuata dal medico competente in riabilitazione nei vari nodi della rete.
5.3.2 Riabilitazione intensiva delle gravi cerebrolesioni acquisite
Dove ricoverare il paziente con grave cerebrolesione acquisita? Il concetto di grave cerebrolesione acquisita correlata alla gravit del coma (GCS <8), in genere dovuta alla sofferenza cerebrale diffusa conseguente al trauma. In pazienti con ictus ischemico o emorragico si possono avere condizioni di gravit tale che non si limitano al danno focale, ma producono un danno cerebrale diffuso spesso legato alledema, alla vastit del danno, alleventuale idrocefalo etc.
61
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
Il razionale della collocazione in specifiche strutture di questi pazienti dato dalla peculiarit determinata dal danno diffuso. In questo caso infatti i tempi di recupero si dilatano rispetto alla tipica curva di recupero dellictus e necessitano di uno specifico approccio multidisciplinare simile a quello che si attua nei traumi cranici gravi. Per trattare questi pazienti (coma grave nelle prime 24 ore con GCS <8) sono individuate dalle linee guida nazionali strutture di alta specializzazione, le Unit per le Gravi Cerebrolesioni acquisite e i Gravi Traumi Cranio-Encefalici (SSN 1998).
5.3.3 Riabilitazione intensiva in regime di day hospital
Il paziente che gestibile al proprio domicilio ma ha ancora bisogno di riabilitazione intensiva e di un supporto clinico complesso candidato a passare in regime di day hospital. Il ricovero in day hospital appropriato se il paziente: a) clinicamente stabile in misura tale da non aver bisogno di assistenza sanitaria continuativa per 24 ore al giorno; b) suscettibile di significativi miglioramenti funzionali e della qualit di vita in un ragionevole lasso di tempo; c) ha indicazione per un intervento riabilitativo di elevata intensit o comunque prolungato nell'ambito della stessa giornata, da somministrarsi con 1'approccio multiprofessionale pi adeguato spesso anche plurispecialistico; d) presenta condizioni cliniche generali che gli permettono di tollerare sia tale intervento sia i trasferimenti quotidiani da e per il proprio domicilio.
5.4 Riabilitazione estensiva
Le linee guida nazionali (SSN 1998) prevedono che gli interventi di riabilitazione estensiva siano rivolti al trattamento di: 1. disabilit transitorie e/o minimali che richiedono un semplice e breve programma riabilitativo; 2. disabilit importanti con possibili esiti permanenti che richiedono una presa in carico a lungo termine e un "progetto riabilitativo". Lintervento di riabilitazione estensiva implica comunque un progetto riabilitativo e pu essere erogato nelle seguenti strutture: 1. Strutture di riabilitazione estensiva 2. Presidi ambulatoriali 3. Centri ambulatoriali di riabilitazione 4. RSA 5. Domicilio chi assiste il paziente pu rappresentare un punto cruciale per il successo del progetto riabilitativo. Infatti uno dei compiti dei vari setting riabilitativi quello di addestrare il paziente e le assistenze ad attivit autogestite nel corso della giornata per migliorare o almeno mantenere il livello di autonomia.
62
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
Il trattamento domiciliare subintesivo con tecniche fisioterapiche classiche vadiscusso in termini di costi benefici. I potenziali vantaggi della riabilitazione domiciliare sono: la convenienza per il paziente che non deve spostarsi; limportanza nel caso di disturbi cognitivi; lassenza di costi per il trasporto del paziente il migliore adeguamento dellambiente alla disabilit del paziente aumentando le attivit autonome e riducendo i rischi I potenziali svantaggi sono: 1. la difficolt di coordinare il progetto riabilitativo; 2. la mancanza di attrezzature necessarie, soprattutto per alcune tecniche riabilitative (ad es. il letto rigido e ampio per gli esercizi e la disponibilit di diversi ausili da provare); 3. la perdita di tempo negli spostamenti degli operatori, con diminuzione o del numero di pazienti trattati nel tempo di intervento
5.4.1 Strutture di degenza riabilitativa estensiva
Pazienti gravi che non possono sostenere la riabilitazione intensiva o non possono essere reinseriti a domicilio, anche temporaneamente, dovrebbero essere indirizzati in strutture dove sia garantita una buona assistenza infermieristica e un programma riabilitativo a bassa intensit. Il modello di riferimento quello delle nursing home. Le linee guida SSN del 1998 individuano un modello di questo tipo che viene chiamato impropriamente lungodegenza riabilitativa. Tali strutture assistono in regime di ricovero pazienti, provenienti abitualmente dalle diverse aree assistenziali mediche e chirurgiche, non autosufficienti affetti da patologie ad equilibrio instabile e disabilit croniche non stabilizzate o in fase terminale, abbisognevoli di trattamenti sanitari rilevanti, anche orientati al recupero, e di sorveglianza medica continuativa nelle 24 ore, nonch di nursing infermieristico non erogabile in forme alternative. La fase di assistenza post-acuzie resa in Unit o aree di degenza specificatamente organizzate per garantire la continuit terapeutica con l'quipe che li ha avuti in carico nella fase acuta dell'episodio di malattia. Esse sono funzionalmente organizzate per garantire il "progetto riabilitativo di struttura". Le strutture ospedaliere di lungodegenza assistono altres, in regime di ricovero, soggetti disabili non autosufficienti, a lento recupero, non in grado di partecipare ad un programma di riabilitazione intensiva od affetti da grave disabilit richiedenti un alto supporto assistenziale ed infermieristico ed una tutela medica continuativa nelle 24 ore, per i quali da prevedersi un progetto riabilitativo individuale Tali strutture potrebbero essere assimilabili ad una RSA a carattere riabilitativo, ad un ospedale di comunit organizzato in senso riabilitativo o strutture di degenza riabilitative a bassa intensita specificamente progettate. La realizzazione di queste strutture permetterebbe di migliorare lappropriatezza dellintervento, sollevando, per un periodo limitato nel tempo, le strutture di assistenza territoriale.
63
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
5.4.2 Riabilitazione domiciliare o ambulatoriale?
Il problema della scelta tra riabilitazione ambulatoriale o domiciliare molto dibattuto, e sono stati effettuati diversi studi, alcuni dei quali hanno prodotto risultati contrastanti, in quanto condizionati da differenze organizzative tra i diversi sistemi sanitari e da differenze di selezione dei pazienti ed altri fattori. Gli studi riguardano 3 elementi principali: efficacia - costi - tipo di intervento.
Efficacia
Ad oggi non ci sono forti prove di efficacia che supportino la scelta di un determinato ambiente riabilitativo. In particolare, non esistono studi randomizzati controllati che valutino lefficacia della riabilitazione ambulatoriale rispetto a quella domiciliare. Vi sono prove dellefficacia del trattamento domiciliare nel ridurre la disabilit e aumentare la qualit della vita rispetto al trattamento in regime di day hospital, a costo, per, di una maggiore ansia dei parenti (Young and Forster 1992, Gladman, Lincoln et al. 1993), (Anderson, Rubenach et al. 2000). Non ci sono differenze di efficacia tra il trattamento prolungato in regime di ricovero continuativo ed a domicilio, n in termini di mortalit, n di disabilit (Anderson, Mhurchu et al. 2000; Anderson, Rubenach et al. 2000) (Widen Holmqvist, Von Koch et al. 1998) (Gladman, Lincoln et al. 1993; Gladman, Whynes et al. 1994; Gladman and Lincoln 1994; Gladman, Forster et al. 1995), (Rudd, Wolfe et al. 1997). E possibile effettuare un precoce reinserimento a domicilio con supporto integrato dello stroke service, con il vantaggio di diminuire il numero di pazienti disabili (Indredavik, Fjaertoft et al. 2000), (Anderson, Rubenach et al. 2000). Il confronto tra lospedalizzazione e il trattamento domiciliare non porta a differenze di prognosi, ma mette in evidenza differenze di costi. Il problema si sposta quindi ad una valutazione di costi-benefici tra i 3 setting (domicilio, AmbulatorioDay Hospital e ricovero) che il paziente pu sfruttare una volta dimesso.
Costi
Si calcola che la terapia domiciliare costi il 27%, in pi rispetto al ricovero, 2,6 volte di pi rispetto al trattamento ambulatoriale e il 25 % in meno rispetto al day hospital (Gladman, Lincoln et al. 1993; Gladman, Whynes et al. 1994; Gladman and Lincoln 1994; Gladman, Forster et al. 1995). Un altro recente studio ha confrontato il trattamento in regime di day hospital con il trattamento in riabilitazione domiciliare dimostrando un lieve vantaggio per la seconda con un significativo minore costo (Young and Forster 1992; Young and Forster 1993). Altri studi non mostrano differenze n in termini di prognosi, n in costi. Probabilmente il miglior rapporto costo-benefecio pu essere ottenuto con un sistema misto domiciliare/day hospital (Roderick, Low et al. 2001). Raccomandazioni: a) Lattivit di riabilitazione domiciliare indicata sotto forma di terapia occupazionale per brevi periodi (Grado A). b) Una modalit di riabilitazione domiciliare consiste nellattivit di insegnamento al paziente e alle assistenze per esercizi e mobilizzazioni autogestite (Grado B).
64
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
5.4.3 Riabilitazione territoriale domiciliare
Lesecuzione di esercizi a domicilio dopo la dimissione, con la supervisione di un terapista, nel caso di pazienti con danno lieve, risultata pi efficace rispetto al non fare alcun esercizio mirato al recupero funzionale (Duncan, Richards et al. 1998). In un RCT la visita di un terapista 1 volta alla settimana con un programma di esercizi autogestiti, ha la stessa efficacia della riabilitazione ambulatoriale o di day hospital (Baskett, Broad et al. 1999). Recenti studi enfatizzano come a domicilio, piuttosto che fare un trattamento neuromotorio occorra effettuare un programma adeguato di terapia occupazionale, con un numero limitato di sedute (Gilbertson, Langhorne et al. 2000), (Logan, Ahern et al. 1997), (Walker, Gladman et al. 1999). In una recente revisione della letteratura inglese (Rice-Oxley and Turner-Stokes 1999) viene indicato come pi appropriato per i pazienti giovani il trattamento ambulatoriale (purch prolungato e specifico) mentre per lanziano sembra adeguato un pi generico programma di riattivazione funzionale a domicilio. La definizione di un piano assistenziale-riabilitativo attraverso listruzione di coloro che assistono il paziente pu rappresentare un punto cruciale per il successo del progetto riabilitativo. Infatti uno dei compiti dei vari setting riabialitativi quello di addestrare il paziente e coloro che assistono ad attivit autogestite nel cors della giornata per migliorare o almeno mantenere il livello di autonomia. Il trattamento domiciliare subintesivo con tecniche fisioterapiche classiche va discusso in termini di costi benefici. I potenziali vantaggi della riabilitazione domiciliare sono: la convenienza per il paziente che non deve spostarsi; limportanza nel caso di disturbi cognitivi; lassenza di costi per il trasporto del paziente il migliore adeguamento dellambiente alla disabilit del paziente aumentando le attivit autonome e riducendo i rischi I potenziali svantaggi sono: 1. la difficolt di coordinare il progetto riabilitativo; 2. la mancanza di attrezzature necessarie, soprattutto per alcune tecniche riabilitative (ad es. il letto rigido e ampio per gli esercizi e la disponibilit di diversi ausili da provare); 3. la perdita di tempo negli spostamenti degli operatori, con diminuzione o del numero di pazienti trattati nel tempo di intervento
5.4.4 Riabilitazione territoriale ambulatoriale
Le disabilit di interesse territoriale possono essere distinte in 2 categorie: disabilit minimali, spesso transitorie, e disabilit gravi con possibili esiti permanenti. Pertanto lintervento riabilitativo si rivolge a:
65
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
1. disabilit transitorie e/o minimali che richiedono un semplice e breve programma terapeutico-riabilitativo, in genere, anche senza la completa presa in carico dellequipe riabilitativa; 2. disabilit importanti con possibili esiti permanenti, spesso multiple, che richiedono una presa in carico nel lungo termine richiedenti un "progetto riabilitativo" individuale. In questo caso necessaria una presa in carico da parte dellequipe multidisciplinare. Il tipo di menomazione alla base della disabilit deve orientare specifici percorsi dintervento e protocolli terapeutici cui si associa la necessit di coinvolgere specifiche figure professionali nellquipe riabilitativa. Anche in caso di riabilitazione territoriale occorre elaborare un programma riabilitativo individuale con presa in carico da parte dellquipe riabilitativa in stretto rapporto con il Medico di Medicina Generale (MMG), il Medico Responsabile del Centro di Salute e lo specialista neurologo esperto in malattie cerebrovascolari. Il gruppo multidisciplinare riabilitativo o quipe riabilitativa composto da: Medico specialista in Riabilitazione coordinatore dellquipe e responsabile del progetto riabilitativo Terapista della Riabilitazione ( Terapista Neuromotorio e/o Logopedista) responsabili dello specifico programma riabilitativo applicato Infermiere Professionale Tale quipe, ove la complessit della disabilit trattata imponga la presa in carico pi estesa del paziente, deve essere allargata ad altre figure professionali che nevengono a costituire cos parte integrante: Assistente Sociale Psicologo Neurologo esperto in ictus. Medici specialisti (in regime di consulenza polispecialistica) Lquipe riabilitativa deve essere sempre il punto di riferimento dellutente, che ne viene preso in carico. Il lavoro dquipe si basa anche in questo caso sulla stesura di un progetto riabilitativo articolato secondo fasi ed obiettivi riabilitativi chiari e concordati e sulla verifica del loro raggiungimento nei tempi prefissati. Si devono per questo prevedere riunioni strutturate periodiche in cui tutti i membri dellquipe possono confrontarsi sia sui piani dintervento riabilitativo che sugli aspetti organizzativi. Nel caso della presa in carico del paziente il medico coordinatore dellquipe uno specialista in riabilitazione. In ogni caso lquipe riabilitativa del territorio deve: dare risposte celeri ai bisogni dellutente e/o una rapida presa in carico (ove necessario, nei casi pi complessi) usufruire, ove necessario, di una diagnostica riabilitativa strumentale accessibile in tempi brevi operare in sinergismo con lquipe riabilitativa dellospedale
66
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
L'intervento riabilitativo territoriale assolve le funzioni di: - monitoraggio periodico della disabilit; - prosecuzione o inizio del progetto riabilitativo; - prevenzione delle situazioni di svantaggio sociale conseguente alla disabilit; - valutazione, prescrizione, addestramento relativo ad ausili, protesi, ortesi; - assistenza e consulenza nelle azioni di reinserimento sociale e professionale del disabile. Gli interventi della riabilitazione territoriale possono essere erogati sia a livello ambulatoriale che al domicilio dei pazienti con: A - Disabilit lieve: Il paziente capace di accedere alla propria abitazione (scale o ascensore) autonomamente, con sorveglianza o con aiuto. B - Disabilit medio-grave: Il paziente pu mantenere la posizione seduta per almeno due ore e pu essere trasportabile. C - Disabilit grave: Il paziente non mantiene la posizione seduta. Non trasportabile. - Viene attivata la consulenza riabilitativa domiciliare. Per la realizzazione di tale modalit operativa importante che ogni servizio si possa avvalere di un adeguato servizio di trasporto per disabili.
5.4.5 Le fasi della presa in carico
Le fasi fondamentali della presa in carico sono: 1.Invio dal gruppo multidisciplinare del reparto ospedaliero o dal medico di base allequipe riabilitativa territoriale. 2.Valutazione dell'quipe riabilitativa in ambulatorio, o a domicilio quando le condizioni cliniche del paziente non consentono di trasportarlo. 3.Presa in carico da parte del servizio con definizione di: - programma riabilitativo ambulatoriale - programma riabilitativo domiciliare, attraverso un breve training (massimo 3 accessi) per fornire indicazioni ai familiari o a chi si occupa del malato, per il supporto assistenziale e riabilitativo. Il training ha lo scopo principale di favorire al massimo il recupero della trasportabilit - programma di autonomia domiciliare per i pazienti non candidati allintervento riabilitativo ambulatoriale - altri tipi di intervento, in relazione ai criteri sopra menzionati, nel caso che non sia ritenuto appropriato un programma riabilitativo.
67
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
Raccomandazione: Laddove lquipe territoriale offra prestazioni anche nellospedale per acuti opportuno e utile stabilire uno stretto collegamento tra trattamento per acuti e programma riabilitativo territoriale. (Grado C)
5.4.6 La valutazione del domicilio
E compito dellquipe territoriale anche la valutazione del domicilio del paziente per verificare la possibilit che viva in autonomia, o, comunque, con laiuto di chi si occupa di lui, allinterno dellambiente familiare . La verifica delle caratteristiche della casa del paziente va fatta appena stabilizzata la fase acuta ed ha lo scopo di individuare i problemi che il paziente potrebbe incontrare al rientro presso il proprio domicilio. Generalmente le aree da prendere in considerazione sono: possibilit di spostamenti, accessi, sicurezza, mobilio della cucina trasferimenti sedia - letto-poltrona - posizione in piedi accesso in bagno e possibilit di fare il bagno o la doccia. Dopo aver valutato la situazione e fatto una lista dei problemi vengono date raccomandazioni circa le soluzione possibili al paziente e a chi lo assiste. Laddove necessario, il nucleo familiare sar aiutato nella stesura di un progetto di ristrutturazione. Sebbene non ci siano studi che forniscano prove di efficacia di tale intervento, sembra tuttavia che questo abbia un ruolo importante nellevitare dimissioni improprie ed istituzionalizzazioni.
5.5 La riabilitazione nella fase cronica
5.5.1 La valutazione e il monitoraggio degli esiti
Una volta stabilizzato il quadro clinico e raggiunti gli obiettivi riabilitativi occorre agire per minimizzare le difficolt alla partecipazione alla vita attiva. Questa una fase piuttosto delicata perch coinvolge la sfera personale e sociale del paziente. Sul piano individuale, il problema centrale quello della non accettazione da parte del paziente della sua disabilit. Questo porta spesso alla convinzione che continuando il programma riabilitativo si continuer a migliorare. In realt questo un modo di allontanare il problema della propria disabilit e di fare il malato di professione, anzich affrontare il difficile reinserimento nella vita quotidiana. Spesso mancano strutture che possano facilitare il reinserimento lavorativo e sociale, per cui la tendenza quella di proseguire il programma, come sbocco palliativo alla esigenze sociali del malato. Lapproccio pi corretto quindi, in generale, di interrompere il programma riabilitativo in assenza di obiettivi di ulteriore
68
Azienda Sanitaria Locale n.2 dell'Umbria
Percorsi clinico riabilitativi del paziente con ictus
miglioramento e delegare al paziente e a chi lo assiste le attivit per mantenere la abilit riacquisite. E indicato monitorare nel tempo il paziente allo scopo di individuare le variazioni delle condizioni cliniche e valutare se ci sono margini per riprendere un programma riabilitativo. La valutazione verr effettuata dal gruppo multidisciplinare territoriale sopra descritto.
5.5.2 L utilit dei ricicli riabilitativi
Lutilit dei cicli riabilitativi nel mantenere le abilit acquisite nel paziente con ictus un tema ancora dibattuto anche se lutilit a lungo termine discutibile. Esistono indicazioni secondo le quali i pazienti trattati a lungo termine migliorano la velocit del cammino. Tali vantaggi, descritti in un singolo studio non randomizzato, erano perduti alla fine del trattamento senza sostanziale variazione di disabilit (Wade, Collen et al. 1992). Vantaggi sulla disabilit sembra vengano descritti da un altro studio in cui i pazienti cronici trattati con attivit finalizzate al singolo compito miglioravano la velocit del cammino e la mantenevano a 2 mesi di distanza (Dean, Richards et al. 2000). Alla luce di quanto presente in letteratura si pu avere qualche certezza rispetto ai vantaggi che possono essere ottenuti con il trattamento del paziente stabilizzato, ma non affatto certo che questi possano essere mantenuti. In particolare, occorre verificare che i pazienti che deteriorano non siano quelli che non hanno mantenuto le attivit prescritte alla fine del programma riabilitativo. Raccomandazioni: a) I cicli di mantenimento assumono una bassa priorit, a vantaggio dellintervento in fase acuta e post-acuta, dove sembra che un adeguato programma riabilitativo dia maggiori benefici (Grado C). b) Il gruppo multidisciplinare territoriale deve monitorare periodicamente (ogni 6 mesi) il mantenimento delle abilit (Grado C). c) Un nuovo programma riabilitativo (assistenziale, occupazionale, motorio etc.) pu essere impostato qualora si riscontri un peggioramento della disabilit (Grado C)
69
Azienda Sanitaria Locale n.2 dell'Umbria
Allegato
FIGURA 3
Percorso del paziente con Ictus in base alla gravit
Gruppo A
Pz con menomazioni minime che richiedono solo una supervisione o modesto aiuto per la mobilit o nelle normali attivit della vita quotidiana (Grado C)
Gruppo B
Pz con menomazioni medie o gravi che possono tollerare almeno 3 ore di riabilitazione al giorno che devono essere assistiti in parte o totalmente per la mobilit (GradoB)
Gruppo C
Pz con poca resistenza allo sfor zo, cognitivamente incapaci di partecipare ad un programma di riabilitazione ospedaliera (Grado C)
Riabilitazione Territoriale
Riabilitazione Intensiva Ospedaliera
Riabilitazione Estensiva Ospedaliera
Casa
Struttura Protetta
70
Azienda Sanitaria Locale n.2 dell'Umbria
Allegato
FIGURA 4
Percorsi di riabilitazione territoriale
Riabilitazione Territoriale
Centro Ambulatoriale di Riabilitazione Domicilio
Centro di Salute
- Disabilit gravi in ambito ADI - Disabilit gravi senza possibilit di recupero con intervento educativo per i caregiver - Disabilit complesse che necessitano di attivit occupazionale
Disabilit lievi o pi complesse in continuit con il progetto riabilitativo iniziato in ospedale
Alcune sedute di riabilitazione neuromotoria Intervento multidisciplinare Sedute di terapia occupazionale
Attivit educativa verso le assistenze e i familiari
71
Azienda Sanitaria Locale n.2 dell'Umbria
Allegato
Scheda di Norton modificata (secondo Nancy A. Stotts)
Paziente Data di nascita Patologie
4
Condizioni generali Livelli di assistenza richiesti per ADL* relativi a: igiene, alimentazione, movimenti Stato mentale Risponde alle domande relative al tempo, spazio e persone in modo soddisfacente e veloce Deambulazione Buone Abile ad eseguire le proprie ADL*
3
Discrete Richiede assistenza per alcune ADL*
2
Scadenti Richiede assistenza per pi ADL*
1
Pessime Totalmente dipendente per tutte le ADL*
Lucido Orientato nel tempo, spazio e persone. Risposta rapida
Apatico Orientato nel tempo, spazio e persone, ma richiede ripetizione delle domande Cammina con aiuto Cammina solo con laiuto di una persona Limitata Pu usare e controllare le estremit con la minima assistenza di una altra persona. Pu o no usare un presidio
Confuso Parzialmente orientato nel tempo, spazio e persone. La risposta pu essere rapida Costretto su sedia Si muove solo su sedia
Stuporoso Totalmente disorientato. La risposta pu essere lenta o rapida. Il paziente pu essere in coma. Allettato Confinato a letto per tutte le 24 ore
Normale Cammina da solo o con laiuto di presidi Piena Pu muovere e controllare le estremit come vuole. Pu o no usare un presidio.
Mobilit Quantit e controllo del movimento di una parte del corpo
Molto limitata Limitata indipendenza nel controllo e nei movimenti delle estremit. Richiede sempre assistenza di unaltra persona. Pu o no usare un presidio Abituale urine Incontinenza urine pi di 2 volte/die, ma non sempre e/o feci 2-3 volte /die 2 controllo
Immobile Non ha indipendenza nel movimento o controllo delle estremit. Richiede assistenza per il movimento di ogni estremit Doppia Totale incontinenza a urine e feci
Incontinenza Valutazione dell insufficenza del controllo di urine e feci
Assente Non incontinente di urine e /o feci. Pu avere un catetere Presa in carico
Occasionale Incontinenza di urine 1-2 volte/die e o feci 1 volta/die
1 controllo
3 controllo
Data Punteggio** Firma compilatore
* ADL: activity of daily living= attivit basilari di cura della persona ** da 4 a 11 rischio elevato; da 12 a 14 rischio lieve; oltre 14 rischio nullo
72
Azienda Sanitaria Locale n.2 dell'Umbria
Allegato
Scheda personale del paziente per la localizzazione delle lesioni
Utente Valutazione iniziale
Localizzazione Lunghezza/ampiezza (cm) Profondit (cm) aspetto (granul-crosta-escara)
Localiz.
1 3 5 7 10 12 15 16 18 23 22
stadio
1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4
18 malleolo esterno 23 alluce 20 malleolo interno 22 calcagno tendine Achille 19 pianta 21 15 coscia 16 ginocchio 10 cresta iliace 12 gluteo 5 seno 7 gomito 1 orecchio 3 occipite spalla 4 scapola 6 colonna 8 sacro 9 11 13 genitali 14 polpaccio 17 zigomo 2
stadio
1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4 1 2 3 4
Localiz.
2 4 6 8 9 11 13 14 17 19 21 20
Legenda
Lesioni 1 stadio - Arrossamento stabile (rossore che permane anche dopo 15 dalla decomposizione della zona Lesioni 2 stadio - Escoriazioni e/o vescicole. E coinvolto lepidermide e il derma. Lesione 3 stadio - Ulcerazione a carico di tutto lo spessore della cute con esposizione del tessuto sottocutaneo. Lesioni 4 stadio - Ulcerazione profonda con esposizione dei muscoli e delle ossa. Aspetto: tessuto di granulazione, chiaro e sano - crosta o tessuto fibrotico - escara
73
Azienda Sanitaria Locale n.2 dell'Umbria
Glossario
Glossario
La riabilitazione pu essere definita come una fondamentale forma di intervento per i pazienti che hanno subito un ictus, accanto agli interventi medici e chirurgici di provata efficacia. E finalizzata ad ottenere il recupero del miglior livello fisico, cognitivo, psicologico, funzionale e delle relazioni sociali nellambito dei bisogni e delle aspirazioni dellindividuo colpito e della sua famiglia. Si definiscono quali "attivit sanitarie di riabilitazione" gli interventi valutativi, diagnostici, terapeutici e le altre procedure finalizzate a portare il soggetto affetto da menomazione a contenere o minimizzare la sua disabilit, e il soggetto disabile a muoversi, camminare, parlare, vestirsi, mangiare, comunicare e relazionarsi efficacemente nel proprio ambiente familiare, lavorativo, scolastico a sociale. Si definiscono "attivit di riabilitazione sociale" le azioni e gli interventi finalizzati a garantire al disabile la massima partecipazione possibile alla vita sociale, con la minor restrizione possibile delle sue scelte operative, indipendentemente dalla gravit delle menomazioni a delle disabilit irreversibili, al fine di contenere la condizione di handicap.
Termini
ADL (Attivit di vita quotidiana). Attivit quotidiane basilari come nutrirsi, rassettarsi, lavarsi e vestirsi. Afasia. Perdita della capacit di comunicare oralmente, per segni o per iscritto, oppure incapacit di comprendere tali forme di comunicazione; la perdita della capacit di usare il linguaggio. Affidabilit, dei test di controllo. Procedura di valutazione che permette di giungere alle medesime conclusioni diagnostiche o valutative su di un determinato paziente in tempi diversi, in condizioni cliniche di stabilit. Affidabilit, fra osservatori. Procedura di valutazione che permette a differenti osservatori di giungere alle medesime conclusioni diagnostiche o valutative su di un determinato paziente, le cui condizioni cliniche sono stabili. Agrafia. Incapacit di esprimere per iscritto il proprio pensiero. Alessia. Incapacit di comprendere il linguaggio scritto. Anteriore. Parte frontale di un organo o del corpo. Aprassia. Patologia del movimento appreso non correlata con deficit di forza, coordinazione, sensibilit o comprensione. Astereognosia. Incapacit di riconoscere o caratterizzare oggetti al tatto. Atassia. Patologia del movimento in cui l'attivit muscolare non coordinata. Attacco ischemico transitorio (TIA). Rapida insorgenza di un deficit neurologico focale che regredisce spontaneamente in pochi minuti o in poche ore, ma sempre entro 24 ore e che dopo adeguate indagini si ritiene causato da ischemia Attivazione. Stimolazione del sistema nervoso ottenuta incoraggiando il paziente con esiti di ictus a divenire mentalmente e fisicamente attivo. Attivit. Prestazione di un individuo nelleseguire un compito od un attivit Autosufficienza. Capacit di provvedere a se stessi svolgendo le normali attivit di vita quotidiana.
74
Azienda Sanitaria Locale n.2 dell'Umbria
Glossario
Biofeedback. Utilizzo di retroazione visiva o uditiva sullo stato di una funzione fisiologica (come il battito cardiaco) o sulla posizione di una parte del corpo (come il braccio o la gamba) con il proposito di aiutare l'individuo ad ottenere un miglior controllo della funzionalit e della posizione. Cardiovascolare. Pertinente al cuore e ai vasi sanguigni Caregiver. Persona che fornisce supporto diretto ad un disabile, generalmente al domicilio. Cervello. Principale porzione dellencefalo che comprende i due emisferi cerebrali; termine spesso utilizzato come sinonimo di encefalo Cognitivit/cognitivo. Processo del conoscere, che comprende coscienza, percezione, ragionamento, ricordo e capacit di soluzione dei problemi. Comorbilit. Una o pi malattie croniche addizionali in un individuo che ha avuto uno ictus, come patologie cardiache o polmonari. Compensazione. Abilit di un individuo con invalidit residua da ictus a svolgere un compito sia utilizzando l'arto colpito attraverso un approccio adatto (differente), sia l'arto sano direttamente; indica anche un approccio riabilitativo con cui il paziente si adatta alle invalidit residue e le compensa. Continenza. Capacit di controllo sfinterico (minzione e alvo). Contrattura. Condizione di blocco ad alta resistenza allo stiramento muscolare passivo per fibrosi e retrazione dei tessuti di sostegno di muscoli e articolazioni. Controlaterale. Lato opposto. Controllo motorio. Capacit di controllare i movimenti del corpo. Coronaropatia. Patologia cardiaca caratterizzata da restringimento o occlusione delle arterie che irrorano il muscolo cardiaco, che esita in dolore toracico, miocardiopatia acuta e lesioni cardiache Counseling. Interventi di supporto e di istruzione volti ad assistere il paziente o la famiglia nell'identificazione delle questioni fondamentali e nella soluzione dei problemi a esse collegati. Deambulazione. Atto del camminare. Decadimento fisico. Perdita di forma fisica o cardiovascolare come risultato dell'inattivit. Deficit. Perdita di abilit; in caso di ictus, perdita delle funzioni neurologiche. Demenza. Patologia mentale caratterizzata da deficit cognitivo e frequentemente da disturbo di personalit da deterioramento cerebrale; un esempio il morbo di Alzheimer Depressione. Patologia mentale caratterizzata da disperazione, scoraggiamento e tristezza. Deterioramento. Perdita o anormalit di capacit fisiche o psicologiche. Diagnosi. Determinazione dell'esatta natura di una specifica patologia Disartria. Difficolt all'articolazione corretta del linguaggio. Disfagia. Difficolt a deglutire. Embolo/embolia. Coagulo o sostanza estranea nel circolo ematico che occlude un'arteria o una vena. Emianopsia omonima. Deficit visivo o cecit della met destra o sinistra del campo visivo di entrambi gli occhi. Eminattenzione o Negligenza Spaziale Unilaterale (NSU). Ridotta capacit ad orientarsi verso lo spazio (Personale, peripersonale, extrapersonale) controlaterale. Emiparesi. Debolezza muscolare o paralisi parziale di un lato del corpo. Emiplegia. Paralisi di un lato del corpo. Emorragia cerebrale. Emorragia che si manifesta nel tessuto cerebrale. Emorragia sub-aracnoidea. Emorragia dello spazio sub-aracnoideo che causa compressione o emorragia a livello dellencefalo. Emorragia. Sanguinamento da rottura di un vaso. Epidemiologia. Studio dei fattori che influenzano la frequenza e la distribuzione di una malattia nella popolazione.
75
Azienda Sanitaria Locale n.2 dell'Umbria
Glossario
Esercizi di escursione. Esercizi durante i quali le articolazioni sono sollecitate al limite di flessione, estensione o rotazione; gli esercizi sono attivi se il paziente si impegna con la forza necessaria alla loro esecuzione o passivi se il terapista provvede in tal senso. Famiglia. Parenti o amici che vivono con il paziente o che comunque gli sono vicini. Fattore di rischio. Caratteristica individuale o ambientale che predispone o favorisce la condizione patologica considerata. Fibrillazione atriale. Rapida ed irregolare contrazione atriale che genera ritmo ventricolare rapido ed irregolare. Funzioni del Corpo. Sono le funzioni fisiologiche o psicologiche dei sistemi corporei Gastrostomia nutrizionale. Intervento chirurgico che apre un ingresso diretto allo stomaco, attraverso cui si nutre il paziente. Grafestesia. Capacit di riconoscere figure o numeri disegnati sulla pelle con una punta rigida. Handicap. Svantaggio che risulta da un deficit o da una da inabilit, che limita l'adempimento di un ruolo che normale per gli individui colpiti. IADL (Attivit strumentali di vita quotidiana). Complesso delle attivit richieste per vivere indipendentemente, come usare il telefono, gestire la casa, cucinare, utilizzare i mezzi pubblici o gestire le proprie risorse economiche. Ictus emorragico. Ictus da rottura di un vaso cerebrale. Ictus ischemico. Ictus causato da un insufficiente apporto ematico e di ossigenazione. Ictus. Patologia acuta neurologica di origine vascolare con sintomi e segni che corrispondono al coinvolgimento di un'area focale del cervello; oppure, rapida comparsa di un deficit neurologico che persiste per almeno 24 ore ed causato da una emorragia cerebrale o sub-aracnoidea o dall'occlusione di un vaso che irrora o drena un territorio encefalico. Inabilit. Ridotta abilit o perdita dell'abilit di un individuo a svolgere le attivit di vita quotidiana. Incidenza. Frequenza con cui si manifestano nuovi casi di una patologia in un determinato lasso di tempo. Incontinenza. Perdita del controllo sfinterico. Indipendenza. Capacit di compiere tutte le normali attivit senza aiuto o supervisione. Infarto. Morte di una parte di un organo per mancanza di ossigenazione e di nutrizione. Ingestione per aspirazione (ab ingestis). Atto di ingerire materiali liquidi o solidi nelle vie aeree. Ipertensione. Elevata pressione sanguigna. Ipotensione ortostatica. Abbassamento della pressione sanguigna dal clinostatismo all'ortostatismo. Istituzionalizzazione. Ricovero a tempo indeterminato di un paziente con patologie croniche in una struttura residenziale protetta. Limitazione funzionale. Ridotta abilit o assenza di abilit a svolgere un'azione o un compito in un range fisiologico di attivit. Limitazioni di Attivit. Le difficolt che un individuo pu avere nel compiere delle attivit. Medico responsabile. Il medico che responsabile del trattamento clinico di un paziente e del coordinamento dei diversi specialisti necessari; si tratta in genere di un internista, di un medico di famiglia, di un pediatra, anche se pu avere altre specializzazioni. Menomazioni. problemi nelle funzioni o nelle strutture del corpo, perdita o significativa deviazione dalla norma Metanalisi. Revisione sistematica; valutazione clinica e statistica di pi studi clinici randomizzati che indagano la stessa patologia. Mobilit. Capacit di muoversi liberamente. Mobilizzazione. Atto di aiutare un paziente a muoversi nel letto, sedersi, alzarsi ed
76
Azienda Sanitaria Locale n.2 dell'Umbria
Glossario
eventualmente camminare. Monitoraggio. Controlli ripetuti delle condizioni cliniche, neurologiche e funzionali di un paziente. Neurologia. Branca della medicina che studia il sistema nervoso. Occlusione. Blocco. Omolaterale. Stesso lato. Ortesi. Apparecchi meccanici che esercitano una pressione su parti del corpo per sorreggere, correggere o aiutare una funzione. Partecipazione. Il coinvolgimento di un individuo nelle situazioni relative allo Stato di Salute, Funzioni e Strutture del Corpo, Attivit e fattori Contestuali Patologia. Interruzione delle normali funzioni organiche o strutture, o interferenza con le stesse da parte di una malattia. Paziente ambulatoriale. Persona che riceve il trattamento in una struttura sanitaria senza esservi ricoverata continuativamente, anche in regime di day-hospital. Paziente degente. Individuo sottoposto a trattamento durante il ricovero in ambiente ospedaliero. Percezione. Riconoscimento conscio di uno stimolo sensoriale. Perseverazione. Involontaria e patologica persistenza di una risposta verbale o motoria indipendente dallo stimolo e dalla sua durata. Piaga da decubito. Ulcerazione cutanea da prolungata pressione in pazienti costretti a letto o in carrozzina. Profilassi. Trattamento atto a prevenire malattie. Propriocezione. Percezione del movimento o della posizione spaziale del corpo. Psicoterapia. Intervento psicologico continuativo. Restrizioni della Partecipazione. Problemi incontrati da un individuo nel modo o nel grado di coinvolgimento nelle varie situazioni della vita Riabilitazione acuta. Termine utilizzato da alcune fonti per indicare una riabilitazione intensa a cui viene sottoposto un paziente degente in una struttura specializzata nella riabilitazione Riabilitazione allargata. Approccio riabilitativo che coinvolge tutti i servizi e le discipline riabilitative (fisioterapia, terapia occupazionale, animazione, servizi di igiene mentale, ecc.). Riabilitazione estensiva. Attivit riabilitativa applicata con unintensit compresa tra 1 e 3 ore. Riabilitazione intensiva. Generalmente riconosciuta come attivit riabilitativa che comprende 3 o pi ore quotidiane di fisioterapia e terapia occupazionale, psicologica o logopedica per 5 o pi giorni alla settimana. Riabilitazione. Recupero all'autosufficienza di un disabile o comunque ottimizzazione della sua indipendenza funzionale. Screening. Valutazione tesa ad individuare condizioni cliniche iniziali o prima della loro manifestazione, spesso con lo scopo di attuare trattamenti di prevenzione o miglioramento del problema. Sensibilit ai cambiamenti. Abilit di una procedura di valutazione o di uno strumento di individuare cambiamenti clinici minimi. Sensibilit. Caratteristiche di una procedura di valutazione o di uno strumento che si riferiscono alla sua ragionevolezza, importanza e facilit di utilizzo. Sopore. Riduzione dello stato di allerta o di veglia. Spasticit. Anormale incremento del tono muscolare. Stabilit clinica. Mantenimento di condizioni di salute stabili nonostante la malattia in atto. Stereognosia. Capacit di percepire natura e forma di un oggetto al tatto. Stimolazione elettrica funzionale. Scariche elettriche applicate ai nervi o ai muscoli
77
Azienda Sanitaria Locale n.2 dell'Umbria
Glossario
colpiti da ictus con l'intento di rafforzare la contrattilit muscolare e migliorare il controllo motorio. A minore intensit (TENS, Stimolazione elettrica trans-cutanea) la procedura anche utilizzata per il controllo del dolore. Struttura residenziale protetta. Struttura con assistenza sanitaria continuativa. Struttura riabilitativa. Struttura sanitaria organizzata e gestita per assicurare cicli intensivi e completi di riabilitazione. Strutture del Corpo. Sono i componenti anatomici del corpo come gli organi, gli arti e le loro parti. Studio di osservazione. Studio in merito a un trattamento che giunge a conclusioni basate sull'osservazione di soggetti in un determinato lasso di tempo. Studio prospettico. Studio basato su dati raccolti prospettivamente dall'inizio del trial. Studio randomizzato controllato. Studio in cui i pazienti sono casualmente assegnati al gruppo di controllo o di trattamento sulla base di una selezione effettuata prima di raccogliere i dati. Studio retrospettivo. Studio basato su dati raccolti in precedenza, generalmente per altre finalit di ricerca. Studio sperimentale. Studio in cui un trattamento confrontato con un altro. Tasso di mortalit. Frequenza dei decessi per una determinata patologia. TENS. Stimolazione elettrica transcutanea. Tolleranza ortostatica. Capacit di mantenere costante la pressione sanguigna in posizione eretta. Trattamento interdisciplinare. Trattamento fornito ad un paziente da due o pi discipline mediche o riabilitative, in collaborazione. Trial. Studio clinico. Tromboembolia. Embolo che origina da un coagulo vasale e che si manifesta in un altro territorio vascolare. Trombosi venosa profonda (TVP). Coagulazione intravasale di una vena profonda degli arti. Trombosi. Coagulazione intravasale. Vescica neurologica. Anomala funzione vescicale da danno del sistema nervoso.
78
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
Bibliografia
Adams, H. P Jr., P H. Davis, et al. (1999). "Baseline NIH Stroke Scale score strongly predicts ., . outcome after stroke: A report of the Trial of Org 10172 in Acute Stroke Treatment (TOAST)." Neurology 53(1): 126-31. Alexander, M. P (1994). "Stroke rehabilitation outcome. A potential use of predictive variables . to establish levels of care." Stroke 25(1): 128-34. Anderson, C., C. N. Mhurchu, et al. (2000). "Home or hospital for stroke Rehabilitation? Results of a randomized controlled trial : II: cost minimization analysis at 6 months." Stroke 31(5): 1032-7. Anderson, C., S. Rubenach, et al. (2000). "Home or hospital for stroke rehabilitation? results of a randomized controlled trial : I: health outcomes at 6 months." Stroke 31(5): 1024-31. Anderson, C., S. Rubenach, et al. (2000). "Home or hospital for stroke rehabilitation? results of a randomized controlled trial : I: health outcomes at 6 months." Stroke 31(5): 1024-31. Andrews, K., J. C. Brocklehurst, et al. (1981). "The rate of recovery from stroke - and its measurement." Int Rehabil Med 3(3): 155-61. Angeleri, F., V. A. Angeleri, et al. (1993). "The influence of depression, social activity, and family stress on functional outcome after stroke." Stroke 24(10): 1478-1483. Bailey, M. J., M. J. Riddoch, et al. (2002). "Treatment of visual neglect in elderly patients with stroke: a single-subject series using either a scanning and cueing strategy or a left-limb activation strategy." Phys Ther 82(8): 782-97. Baskett, J. J., J. B. Broad, et al. (1999). "Shared responsibility for ongoing rehabilitation: a new approach to home-based therapy after stroke." clinical rehabilitation 13(1): 23-33. Basmajian, J. V., C. A. Gowland, et al. (1987). "Stroke treatment: comparison of integrated behavioral-physical therapy vs traditional physical therapy programs." archives of physical medicine and rehabilitation 68(5 Pt 1): 267-72. Bath, P M., F. J. Bath, et al. (2000). "Interventions for dysphagia in acute stroke." Cochrane . Database Syst Rev(2): CD000323. Beekman, A. T., B. W. Penninx, et al. (1998). "Depression in survivor of stroke: a communitybased study of prevalence, risk factors and consequences [In Process Citation]." Soc.Psychiatry Psychiatr.Epidemiol. 33(10): 463-470. Beloosesky, Y., J. Y. Streifler, et al. (1995). "The importance of brain infarct size and location in predicting outcome after stroke." Age Ageing 24(6): 515-8. Bhakta, B. B., J. A. Cozens, et al. (2000). "Impact of botulinum toxin type A on disability and carer burden due to arm spasticity after stroke: a randomised double blind placebo controlled trial." J Neurol Neurosurg Psychiatry 69(2): 217-21. Bobath, B. (1979). "The application of physiological principles to stroke rehabilitation." Practitioner 223(1338): 793-4. Borrie, M. J., A. J. Campbell, et al. (1986). "Urinary incontinence after stroke: a prospective study." Age Ageing 15(3): 177-81. Bowen, A., N. B. Lincoln, et al. (2002). "Cognitive rehabilitation for spatial neglect following stroke (Cochrane Review)." Cochrane Database Syst Rev(2): CD003586. Braus, D. F J. K. Krauss, et al. (1994). "The shoulder-hand syndrome after stroke: a prospective .,
79
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
clinical trial." Ann Neurol 36(5): 728-33. Brocklehurst, J. C., K. Andrews, et al. (1985). "Incidence and correlates of incontinence in stroke patients." J Am Geriatr Soc 33(8): 540-2. Brooke, M. M., B. J. de Lateur, et al. (1991). "Shoulder subluxation in hemiplegia: effects of three different supports." Arch Phys Med Rehabil 72(8): 582-6. Burridge, J. H., P. N. Taylor, et al. (1997). "The effects of common peroneal stimulation on the effort and speed of walking: a randomized controlled trial with chronic hemiplegic patients." clinical rehabilitation 11(3): 201-10. Burvill, P. W., G. A. Johnson, et al. (1995). "Prevalence of depression after stroke: the Perth Community Stroke Study." Br J Psychiatry 166(3): 320-327. Chandler, B. J. and S. Brown (1998). "Sex and relationship dysfunction in neurological disability." J Neurol Neurosurg Psychiatry 65(6): 877-80. Childers, M. K., M. Stacy, et al. (1996). "Comparison of two injection techniques using botulinum toxin in spastic hemiplegia." american journal of physical medicine and rehabilitation 75(6): 462-9. Clavier, I., M. Hommel, et al. (1994). "Long-term prognosis of symptomatic lacunar infarcts. A hospital-based study." Stroke 25(10): 2005-9. Collaboration, S. U. T. (2000). "Organised inpatient (stroke unit) care for stroke. Stroke Unit Trialists' Collaboration." Cochrane Database Syst Rev(2): CD000197. Dam, M., P Tonin, et al. (1996). "Effects of fluoxetine and maprotiline on functional recovery . in poststroke hemiplegic patients undergoing rehabilitation therapy [see comments]." stroke 27(7): 1211-4. Davalos, A., W. Ricart, et al. (1996). "Effect of malnutrition after acute stroke on clinical outcome." Stroke 27(6): 1028-32. Davenport, R. and M. Dennis (2000). "Neurological emergencies: acute stroke." J Neurol Neurosurg Psychiatry 68(3): 277-88. de Haan, R., N. Aaronson, et al. (1993). "Measuring quality of life in stroke." Stroke 24(2): 320-7. Dean, C. M., C. L. Richards, et al. (2000). "Task-related circuit training improves performance of locomotor tasks in chronic stroke: a randomized, controlled pilot trial." archives of physical medicine and rehabilitation 81(4): 409-17. Dean, C. M. and R. B. Shepherd (1997). "Task-related training improves performance of seated reaching tasks after stroke. A randomized controlled trial." stroke 28(4): 722-8. Di Carlo, A., M. Lamassa, et al. (1999). "Stroke in the very old : clinical presentation and determinants of 3- month functional outcome: A European perspective. European BIOMED Study of Stroke Care Group." Stroke 30(11): 2313-9. Diller, L. and J. Weinberg (1970). "Evidence for accident-prone behavior in hemiplegic patients." Arch Phys Med Rehabil 51(6): 358-63. Dorman, P., J. Slattery, et al. (1998). "Qualitative comparison of the reliability of health status assessments with the EuroQol and SF-36 questionnaires after stroke. United Kingdom Collaborators in the International Stroke Trial." Stroke 29(1): 63-8. Duncan, P., L. Richards, et al. (1998). "A randomized, controlled pilot study of a homebased exercise program for individuals with mild and moderate stroke." stroke 29(10): 2055-60.
80
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
Duncan, P. W., L. B. Goldstein, et al. (1992). "Measurement of motor recovery after stroke. Outcome assessment and sample size requirements." Stroke 23(8): 1084-9. Dursun, E., N. Hamamci, et al. (1996). "Angular biofeedback device for sitting balance of stroke patients." Stroke 27(8): 1354-1357. Engel, B. T., L. D. Burgio, et al. (1990). "Behavioral treatment of incontinence in the longterm care setting." J Am Geriatr Soc 38(3): 361-3. Evans, R. L., A. L. Matlock, et al. (1988). "Family intervention after stroke: does counseling or education help?" Stroke 19(10): 1243-9. Faghri, P. D., M. M. Rodgers, et al. (1994). "The effects of functional electrical stimulation on shoulder subluxation, arm function recovery, and shoulder pain in hemiplegic stroke patients." Arch Phys Med Rehabil 75(1): 73-9. Feigenson, J. S., F. H. McDowell, et al. (1977). "Factors influencing outcome and length of stay in a stroke rehabilitation unit. Part 1. Analysis of 248 unscreened patients--medical and functional prognostic indicators." Stroke 8(6): 651. Ferrucci, L., S. Bandinelli, et al. (1993). "Recovery of functional status after stroke. A postrehabilitation follow- up study." Stroke 24(2): 200-5. Feys, H. M., W. J. De Weerdt, et al. (1998). "Effect of a therapeutic intervention for the hemiplegic upper limb in the acute phase after stroke: a single-blind, randomized, controlled multicenter trial." stroke 29(4): 785-92. Forster, A., G. Dowswell, et al. (1999). "Effect of a physiotherapist-led training programme on attitudes of nurses caring for patients after stroke." Clin Rehabil 13(2): 113-22. Forster, A., J. Smith, et al. (2001). "Information provision for stroke patients and their caregivers." Cochrane Database Syst Rev(3): CD001919. Franchignoni, F. P L. Tesio, et al. (1997). "Trunk control test as an early predictor of stroke ., rehabilitation outcome." Stroke 28(7): 1382-5. Gilbertson, L., P. Langhorne, et al. (2000). "Domiciliary occupational therapy for patients with stroke discharged from hospital: randomised controlled trial." Bmj 320(7235): 603-6. Gladman, J., A. Forster, et al. (1995). "Hospital- and home-based rehabilitation after discharge from hospital for stroke patients: analysis of two trials." age and ageing 24(1): 49-53. Gladman, J., D. Whynes, et al. (1994). "Cost comparison of domiciliary and hospital-based stroke rehabilitation. DOMINO Study Group." age and ageing 23(3): 241-5. Gladman, J. R. and N. B. Lincoln (1994). "Follow-up of a controlled trial of domiciliary stroke rehabilitation (DOMINO Study)." age and ageing 23(1): 9-13. Gladman, J. R., N. B. Lincoln, et al. (1993). "A randomised controlled trial of domiciliary and hospital-based rehabilitation for stroke patients after discharge from hospital." journal of neurology, neurosurgery and psychiatry 56(9): 960-6. Glanz, M., S. Klawansky, et al. (1996). "Functional electrostimulation in poststroke rehabilitation: a meta-analysis of the randomized controlled trials." Arch Phys Med Rehabil 77(6): 549-553. Gordon, C., R. L. Hewer, et al. (1987). "Dysphagia in acute stroke." Br Med J (Clin Res Ed) 295(6595): 411-4. Gosman-Hedstrom, G., L. Claesson, et al. (1998). "Effects of acupuncture treatment on daily life activities and quality of life: a controlled, prospective, and randomized study of
81
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
acute stroke patients." stroke 29(10): 2100-8. Granger, C. V., B. B. Hamilton, et al. (1992). "Discharge outcome after stroke rehabilitation." Stroke 23(7): 978-982. Greener, J., P. Enderby, et al. (2000). "Speech and language therapy for aphasia following stroke." Cochrane Database Syst Rev(2): CD000425. Grimby, G., E. Andren, et al. (1998). "Dependence and perceived difficulty in daily activities in community- living stroke survivors 2 years after stroke: a study of instrumental structures." Stroke 29(9): 1843-1849. Gross, J. (2000). "Urinary incontinence and stroke outcomes." Arch Phys Med Rehabil 81(1): 22-7. Gross, J. C. (1990). "Bladder dysfunction after a stroke--it's not always inevitable." J Gerontol Nurs 16(4): 20-5. Gubitz, G., C. Counsell, et al. (2000). "Anticoagulants for acute ischaemic stroke." Cochrane Database Syst Rev(2): CD000024. Herrmann, N., S. E. Black, et al. (1998). "The Sunnybrook Stroke Study: a prospective study of depressive symptoms and functional outcome." Stroke 29(3): 618-24. Hesse, S., C. Bertelt, et al. (1995). "Treadmill training with partial body weight support compared with physiotherapy in nonambulatory hemiparetic patients." Stroke 26(6): 97681. Hesse, S., M. Konrad, et al. (1999). "Treadmill walking with partial body weight support versus floor walking in hemiparetic subjects." archives of physical medicine and rehabilitation 80(4): 421-7. Hobart, J. C., L. S. Williams, et al. (2002). "Quality of life measurement after stroke: uses and abuses of the SF-36." Stroke 33(5): 1348-56. Indredavik, B., F. Bakke, et al. (1999). "Treatment in a combined acute and rehabilitation stroke unit: which aspects are most impor tant?" stroke 30(5): 917-23. Indredavik, B., H. Fjaertoft, et al. (2000). "Benefit of an extended stroke unit service with early supported discharge : A randomized, controlled trial [In Process Citation]." Stroke 31(12): 2989-94. Jorgensen, H. S., L. P. Kammersgaard, et al. (2000). "Who benefits from treatment and rehabilitation in a stroke Unit? A community-based study." Stroke 31(2): 434-9. Jorgensen, H. S., H. Nakayama, et al. (1995). "Outcome and time course of recovery in stroke. Part II: Time course of recovery. The Copenhagen Stroke Study." Arch Phys Med Rehabil 76(5): 406-12. Jorgensen, H. S., J. Reith, et al. (1999). "What determines good recovery in patients with the most severe strokes? The Copenhagen Stroke Study." Stroke 30(10): 2008-12. Kalra, L. (1994). "Does age affect benefits of stroke unit rehabilitation?" stroke 25(2): 346-51. Kalra, L. and J. Eade (1995). "Role of stroke rehabilitation units in managing severe disability after stroke." stroke 26(11): 2031-4. Kalra, L., I. Perez, et al. (1997). "The influence of visual neglect on stroke rehabilitation." stroke 28(7): 1386-91. Kalra, L., D. H. Smith, et al. (1993). "Stroke in patients aged over 75 years: outcome and
82
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
predictors." Postgrad Med J 69(807): 33-6. Kamran, S. I., D. Downey, et al. (1998). "Pneumatic sequential compression reduces the risk of deep vein thrombosis in stroke patients." Neurology 50(6): 1683-8. Kelly-Hayes, M., P. A. Wolf, et al. (1988). "Factors influencing survival and need for institutionalization following stroke: the Framingham Study." Arch Phys Med Rehabil 69(6): 415-8. Kerkhoff, G. (2000). "Neurovisual rehabilitation: recent developments and future directions." J Neurol Neurosurg Psychiatry 68(6): 691-706. Kerkhoff, G., U. Munssinger, et al. (1994). "Neurovisual rehabilitation in cerebral blindness." Arch Neurol 51(5): 474-81. Kjendahl, A., S. Sallstrom, et al. (1997). "A one year follow-up study on the effects of acupuncture in the treatment of stroke patients in the subacute stage: a randomized, controlled study." Clin Rehabil 11(3): 192-200. Kotila, M., O. Waltimo, et al. (1984). "The profile of recovery from stroke and factors influencing outcome." Stroke 15(6): 1039-44. Kwak, R., S. Kadoya, et al. (1983). "Factors affecting the prognosis in thalamic hemorrhage." Stroke 14(4): 493-500. Kwakkel, G., R. C. Wagenaar, et al. (1996). "Predicting disability in stroke--a critical review of the literature." Age Ageing 25(6): 479-89. Lagalla, G., M. Danni, et al. (2000). "Post-stroke spasticity management with repeated botulinum toxin injections in the upper limb." Am J Phys Med Rehabil 79(4): 377-84; quiz 391-4. Leandri, M., C. I. Parodi, et al. (1990). "Comparison of TENS treatments in hemiplegic shoulder pain." Scand J Rehabil Med 22(2): 69-71. Lincoln, N. B., M. J. Majid, et al. (2000). "Cognitive rehabilitation for attention deficits following stroke (Cochrane Review)." Cochrane Database Syst Rev 4: CD002842. Loewen, S. C. and B. A. Anderson (1990). "Predictors of stroke outcome using objective measurement scales." Stroke 21(1): 78-81. Logan, P A., J. Ahern, et al. (1997). "A randomized controlled trial of enhanced Social Service . occupational therapy for stroke patients." clinical rehabilitation 11(2): 107-13. Logemann, J. A. (1991). "Approaches to management of disordered swallowing." Baillieres Clin Gastroenterol 5(2): 269-80. Macciocchi, S. N., P. T. Diamond, et al. (1998). "Ischemic stroke: relation of age, lesion location, and initial neurologic deficit to functional outcome [In Process Citation]." Arch.Phys.Med.Rehabil. 79(10): 1255-1257. Mackenzie, A. E. and A. M. Chang (2002). "Predictors of quality of life following stroke." Disabil Rehabil 24(5): 259-65. Majid, M. J., N. B. Lincoln, et al. (2000). "Cognitive rehabilitation for memory deficits following stroke (Cochrane review) [In Process Citation]." Cochrane Database Syst Rev(3): CD002293. Mant, J., J. Carter, et al. (1998). "The impact of an information pack on patients with stroke and their carers: a randomized controlled trial." clinical rehabilitation 12(6): 465-76. Mazzone, C., F. Chiodo Grandi, et al. (2002). "Physical methods for preventing deep vein
83
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
thrombosis in stroke." Cochrane Database Syst Rev(1): CD001922. McClatchie, G. (1980). "Survey of the rehabilitation outcome of strokes." Med J Aust 1(13): 649-51. McWhirter, J. P. and C. R. Pennington (1994). "Incidence and recognition of malnutrition in hospital." Bmj 308(6934): 945-8. Medici, M., M. Pebet, et al. (1989). "A double-blind, long-term study of tizanidine ('Sirdalud') in spasticity due to cerebrovascular lesions." Curr Med Res Opin 11(6): 398-407. Meythaler, J. M., S. Guin-Renfroe, et al. (1999). "Continuously infused intrathecal baclofen for spastic/dystonic hemiplegia: a preliminary report." american journal of physical medicine and rehabilitation 78(3): 247-54. Miyai, I., A. D. Blau, et al. (1997). "Patients with stroke confined to basal ganglia have diminished response to rehabilitation efforts." Neurology 48(1): 95-101. Miyai, I., T. Suzuki, et al. (2000). "Improved functional outcome in patients with hemorrhagic stroke in putamen and thalamus compared with those with stroke restricted to the putamen or thalamus." Stroke 31(6): 1365-9. Morris, P. L., B. Raphael, et al. (1992). "Clinical depression is associated with impaired recovery from stroke." Med J Aust 157(4): 239-242. Moskowitz, E., F. E. Lightbody, et al. (1972). "Long-term follow-up of the poststroke patient." Arch Phys Med Rehabil 53(4): 167-72. Nakayama, H., H. S. Jorgensen, et al. (1994). "Compensation in recovery of upper extremity function after stroke: the Copenhagen Stroke Study." Arch Phys Med Rehabil 75(8): 852-857. Nakayama, H., H. S. Jorgensen, et al. (1994). "The influence of age on stroke outcome. The Copenhagen Stroke Study." Stroke 25(4): 808-13. Nelles, G., W. Jentzen, et al. (2001). "Arm training induced brain plasticity in stroke studied with serial positron emission tomography." Neuroimage 13(6 Pt 1): 1146-54. Nyberg, L. and Y. Gustafson (1997). "Fall prediction index for patients in stroke rehabilitation." Stroke 28(4): 716-721. Paolucci, S., G. Antonucci, et al. (1996). "Predicting stroke inpatient rehabilitation outcome: the prominent role of neuropsychological disorders." Eur Neurol 36(6): 385-390. Paolucci, S., G. Antonucci, et al. (1998). "Functional outcome in stroke inpatient rehabilitation: predicting no, low and high response patients." Cerebrovasc Dis 8(4): 228-34. Pedersen, P. M., H. S. Jorgensen, et al. (1995). "Aphasia in acute stroke: incidence, determinants, and recovery." Ann Neurol 38(4): 659-666. Pedersen, P. M., H. S. Jorgensen, et al. (1997). "[Aphasia in acute apoplexy. Incidence, background factors and course]." Ugeskr Laeger 159(8): 1109-1113. Pedersen, P M., H. S. Jorgensen, et al. (1997). "Hemineglect in acute stroke--incidence and . prognostic implications. The Copenhagen Stroke Study." Am J Phys Med Rehabil 76(2): 122-127. Potter, J., P. Langhorne, et al. (1998). "Routine protein energy supplementation in adults: systematic review." Bmj 317(7157): 495-501. Price, C. I. and A. D. Pandyan (2000). "Electrical stimulation for preventing and treating post-stroke shoulder pain (Cochrane Review)." Cochrane Database Syst Rev 4: CD001698. Rapport, L. J., J. S. Webster, et al. (1993). "Predictors of falls among right-hemisphere stroke
84
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
patients in the rehabilitation setting." Arch Phys Med Rehabil 74(6): 621-6. RCPE, C. S. (2000). Consensus Statement: STROKE TREATMENT AND SERVICE DELIVERY. Consensus Conference on Stroke Treatment and Service Delivery, Royal College of Physicians of Edinburgh. Reiter, F., M. Danni, et al. (1998). "Low-dose botulinum toxin with ankle taping for the treatment of spastic equinovarus foot after stroke." archives of physical medicine and rehabilitation 79(5): 532-5. Reith, J., H. S. Jorgensen, et al. (1997). "Seizures in acute stroke: predictors and prognostic significance. The Copenhagen Stroke Study." Stroke 28(8): 1585-9. Ricci, S., M. G. Celani, et al. (1991). "SEPIVAC: a community-based study of stroke incidence in Umbria, Italy." J Neurol Neurosurg Psychiatry 54(8): 695-8. Rice-Oxley, M. and L. Turner-Stokes (1999). "Effectiveness of brain injury rehabilitation." Clin Rehabil 13(Suppl 1): 7-24. Robinson, R. G., S. K. Schultz, et al. (2000). "Nortriptyline versus fluoxetine in the treatment of depression and in short-term recovery after stroke: a placebo-controlled, double-blind study." Am J Psychiatry 157(3): 351-9. Rockwood, K., B. Joyce, et al. (1997). "Use of goal attainment scaling in measuring clinically important change in cognitive rehabilitation patients." J Clin Epidemiol 50(5): 581-8. Roderick, P J. Low, et al. (2001). "Stroke rehabilitation after hospital discharge: a randomized ., trial comparing domiciliary and day-hospital care." Age Ageing 30(4): 303-10. Rodgers, H., J. Soutter, et al. (1997). "Early supported hospital discharge following acute stroke: pilot study results." clinical rehabilitation 11(4): 280-7. Ronning, O. M. and B. Guldvog (1998). "Outcome of subacute stroke rehabilitation: a randomized controlled trial." Stroke 29(4): 779-84. Roth, E. J., L. Lovell, et al. (2002). "Stroke rehabilitation: indwelling urinary catheters, enteral feeding tubes, and tracheostomies are associated with resource use and functional outcomes." Stroke 33(7): 1845-50. Rudd, A. G., C. D. Wolfe, et al. (1997). "Randomised controlled trial to evaluate early discharge scheme for patients with stroke." BMJ 315(7115): 1039-1044. Rudd, A. G., C. D. Wolfe, et al. (1997). "Randomised controlled trial to evaluate early discharge scheme for patients with stroke [see comments] [published erratum appears in BMJ 1998 Fe b 7 ; 3 1 6 ( 7 1 2 9 ) : 4 3 5 ] . " b m j ( c l i n i c a l re s e a rc h e d . ) 3 1 5 ( 7 1 1 5 ) : 1 0 3 9 - 4 4 . Sacco, R. L., E. J. Benjamin, et al. (1997). "American Heart Association Prevention Conference. IV. Prevention and Rehabilitation of Stroke. Risk factors [see comments]." Stroke 28(7): 1507-17. Sackley, C. M. and N. B. Lincoln (1997). "Single blind randomized controlled trial of visual feedback after stroke: effects on stance symmetry and function." disability and rehabilitation 19(12): 536-46. Samuelsson, M., B. Soderfeldt, et al. (1996). "Functional outcome in patients with lacunar infarction." Stroke 27(5): 842-6. Sanchez-Blanco, I., C. Ochoa-Sangrador, et al. (1999). "Predictive model of functional independence in stroke patients admitted to a rehabilitation programme." Clin Rehabil 13(6): 464-75. Schnelle, J. F. (1990). "Treatment of urinary incontinence in nursing home patients by
85
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
prompted voiding." J Am Geriatr Soc 38(3): 356-60. Schubert, D. S., C. Taylor, et al. (1992). "Detection of depression in the stroke patient." Psychosomatics 33(3): 290-294. Secrest, J. and S. Thomas (1999). "Continuity and discontinuity: the quality of life following stroke." Rehabil Nurs 24(6): 240-6. Silver, K. H., R. F. Macko, et al. (2000). "Effects of aerobic treadmill training on gait velocity, cadence, and gait symmetry in chronic hemiparetic stroke: a preliminary report." Neurorehabil Neural Repair 14(1): 65-71. Singh, A., S. E. Black, et al. (2000). "Functional and neuroanatomic correlations in poststroke depression: the Sunnybrook Stroke Study." Stroke 31(3): 637-44. Sinyor, D., P. Amato, et al. (1986). "Post-stroke depression: relationships to functional impairment, coping strategies, and rehabilitation outcome." Stroke 17(6): 1102-1107. Skegg, D. C. (1999). "Safety and efficacy of fertility-regulating methods: a decade of research." Bull World Health Organ 77(9): 713-21. Skilbeck, C. E., D. T. Wade, et al. (1983). "Recovery after stroke." J Neurol Neurosurg Psychiatry 46(1): 5-8. Smith, G. V., K. H. Silver, et al. (1999). ""Task-oriented" exercise improves hamstring strength and spastic reflexes in chronic stroke patients." Stroke 30(10): 2112-8. Smith, S. J., E. Ellis, et al. (2000). "A double-blind placebo-controlled study of botulinum toxin in upper limb spasticity after stroke or head injury." Clin Rehabil 14(1): 5-13. Smithard, D. G., P A. O'Neill, et al. (1996). "Complications and outcome after acute stroke. . Does dysphagia matter?" Stroke 27(7): 1200-4. SPREAD (2000). Ictus Cerebrale Linee Guida Italiane. SSN (1998). "Linee-guida del Ministro della sanit per le attivit di riabilitazione." Gazzetta Ufficiale(124). Stegmayr, B., K. Asplund, et al. (1999). "Stroke units in their natural habitat: can results of randomized trials be reproduced in routine clinical practice? Riks-Stroke Collaboration." Stroke 30(4): 709-14. Sterzi, R., G. Bottini, et al. (1993). "Hemianopia, hemianaesthesia, and hemiplegia after right and left hemisphere damage. A hemispheric difference." J Neurol Neurosurg Psychiatry 56(3): 308-10. Stolee, P K. Rockwood, et al. (1992). "The use of goal attainment scaling in a geriatric care ., setting." J Am Geriatr Soc 40(6): 574-8. Stroke Unit Trialist. (2002). "Organised inpatient (stroke unit) care for stroke. Stroke Unit Trialists' Collaboration." Cochrane Database Syst Rev(2). Stuck, A. E., A. L. Siu, et al. (1993). "Comprehensive geriatric assessment: a meta-analysis of controlled trials." Lancet 342(8878): 1032-6. Sudlow, C. L. and C. P. Warlow (1997). "Comparable studies of the incidence of stroke and its pathological types: results from an international collaboration. International Stroke Incidence Collaboration." Stroke 28(3): 491-9. Sunderland, A., D. Fletcher, et al.(1994). "Enhanced physical therapy for arm function after stroke: a one year follow up study." journal of neurology, neurosurgery and psychiatry 57(7): 856-8.
86
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
Sunderland, A., D. J. Tinson, et al. (1992). "Enhanced physical therapy improves recovery of arm function after stroke. A randomised controlled trial." journal of neurology, neurosurgery and psychiatry 55(7): 530-5. Tekeoglu, Y., B. Adak, et al. (1998). "Effect of transcutaneous electrical nerve stimulation (TENS) on Barthel Activities of Daily Living (ADL) index score following stroke [In Process Citation]." Clin.Rehabil. 12(4): 277-280. The Intercollegiate Working Party for Stroke (2000). National Clinical Guidelines for Stroke. London, Royal College of Physicians. Townsend, J., E. Courchesne, et al. (1999). "Spatial attention deficits in patients with acquired o r d e ve l o p m e n t a l c e re b e l l a r a b n o r m a l i t y. " J Ne u ro s c i 1 9 ( 1 3 ) : 5 6 3 2 - 4 3 . USA, L. G. (1995). "Post-stroke rehabilitation: assessment, referral, and patient management. U.S. Department of Health and Human Services Public Health Service. Agency for Health Care Policy and Research." Clin Pract Guidel Quick Ref Guide Clin(16): i-iii, 1-32. Visintin, M., H. Barbeau, et al. (1998). "A new approach to retrain gait in stroke patients through body weight support and treadmill stimulation." Stroke 29(6): 1122-8. Wade, D. T. (1998). "Evidence relating to assessment in rehabilitation [editorial]." Clin Rehabil 12(3): 183-6. Wade, D. T., F. M. Collen, et al. (1992). "Physiotherapy intervention late after stroke and mobility [see comments]." bmj (clinical research ed.) 304(6827): 609-13. Wade, D. T. and R. L. Hewer (1987). "Functional abilities after stroke: measurement, natural history and prognosis." J Neurol Neurosurg Psychiatry 50(2): 177-82. Wade, D. T., R. Langton-Hewer, et al. (1984). "Stroke: the influence of age upon outcome." Age Ageing 13(6): 357-62. Wade, D. T., C. E. Skilbeck, et al. (1983). "Predicting Barthel ADL score at 6 months after an acute stroke." Arch Phys Med Rehabil 64(1): 24-8. Walker, M. F., J. R. Gladman, et al. (1999). "Occupational therapy for stroke patients not admitted to hospital: a randomised controlled trial." lancet 354(9175): 278-80. Walker, M. F. and N. B. Lincoln (1991). "Factors influencing dressing performance after stroke." J Neurol Neurosurg Psychiatry 54(8): 699-701. Waltimo, O., M. Kaste, et al. (1976). "Prognosis of patients with unilateral extracranial occlusion of the internal carotid artery." Stroke 7(5): 480-2. Wanklyn, P A. Forster, et al. (1996). "Hemiplegic shoulder pain (HSP): natural history and ., i n ve s t i g a t i o n o f a s s o c i a t e d f e a t u re s. " Di s a b i l Re h a b i l 1 8 ( 1 0 ) : 4 9 7 - 5 0 1 . Warlow, C. (1978). "Venous thromboembolism after stroke." Am Heart J 96(3): 283-5. Warlow, C., M. Dennis, et al. (1996). Stroke. A practical guide to management. Oxford, Blackwell Science Ltd. Warlow, C., D. Ogston, et al. (1976). "Deep venous thrombosis of the legs after strokes. Par t I-incidence and predisposing factors." Br Med J 1(6019): 1178-81. Warlow, C., D. Ogston, et al. (1976). "Deep venous thrombosis of the legs after strokes: Part 2-Natural history." Br Med J 1(6019): 1181-3. Ween, J. E., M. P. Alexander, et al. (1996). "Factors predictive of stroke outcome in a rehabilitation setting." Neurology 47(2): 388-392.
87
Azienda Sanitaria Locale n.2 dell'Umbria
Bibliografia
Wiart, L., H. Petit, et al. (2000). "Fluoxetine in early poststroke depression: a double-blind placebo- controlled study." Stroke 31(8): 1829-32. Widen Holmqvist, L., L. Von Koch, et al. (1998). "A randomized controlled trial of rehabilitation at home after stroke in southwest Stockholm." Stroke 29(3): 591-597. Wyller, T. B., K. M. Sodring, et al. (1997). "Are there gender differences in functional outcome after stroke?" Clin Rehabil 11(2): 171-9. Young, J. and A. Forster (1993). "Day hospital and home physiotherapy for stroke patients: a comparative cost-effectiveness study." journal of the royal college of physicians of london 27(3): 252-8. Young, J. B. and A. Forster (1992). "The Bradford community stroke trial: results at six months." bmj (clinical research ed.) 304(6834): 1085-9. Zippel, C. (1984). "[Indications for special rehabilitation programs for cerebrovascular strokes]." ZFA 39(2): 67-72. Zorowitz, R. D., M. B. Hughes, et al. (1996). "Shoulder pain and subluxation after stroke: correlation or coincidence?" Am J Occup Ther 50(3): 194-201. Zorowitz, R. D., D. Idank, et al. (1995). "Shoulder subluxation after stroke: a comparison of four supports." Arch Phys Med Rehabil 76(8): 763-771.
88
Azienda Sanitaria Locale n.2 dell'Umbria
Appendice 1
Appendice 1
La prescrizione degli ausili
Il ruolo degli ausili rappresenta una componente essenziale che sinserisce nel programma: di prevenzione delle complicazioni in fase post - acuta (decubiti, TVP, problemi polmonari ecc.); daiuto nel superamento delle barriere architettoniche, ambientali e domestiche nel momento del ritorno e reinserimento, alla dimissione, nel proprio ambiente familiare; di miglioramento delle possibilit di recupero della disabilit, nel periodo di riabilitazione ambulatoriale presso le strutture di II livello; daiuto nelleventuale inserimento in Residenze Sanitarie Assistenziali, legato spesso oltre che ad un insufficiente recupero, anche a condizioni socio - familiari carenti; di contenimento del danno motorio stabilizzato, per incrementare la possibilit di reinserimento nellambiente socio - familiare e, quando possibile, lavorativo. In fase acuta e immediatamente post - acuta gli ausili, necessari alla prevenzione delle complicanze, sono di propriet e pertinenza delle strutture di ricovero in cui il paziente giunge dopo lictus e solo raramente hanno bisogno di personalizzazione per particolari esigenze del paziente. E al momento della dimissione del paziente che si deve valutare la necessit dausili utili ed idonei, sia per quanto riguarda il programma riabilitativo immediato, sia considerando la situazione ambientale in cui il paziente si trover alla dimissione (barriere architettoniche nelle eventuali realt di reinserimento). Al momento della dimissione dalla fase acuta, raramente possibile una completa valutazione delle capacit di recupero del paziente; nella gran parte dei casi, pertanto, il compito di prescrizione degli ausili, secondo le condizioni cliniche, va demandato al team della riabilitazione post - acuta, intensiva od estensiva. Il team deve fornire al paziente, insieme alla lettera di dimissione, una dettagliata prescrizione degli ausili necessari, indicando i codici di riferimento, le modalit, i tempi dutilizzo e le finalit della fornitura. Altrettanto importante offrire ai familiari o, quando questi fossero indisponibili, alle figure che si occuperanno dellassistenza del paziente, una chiara indicazione su orari ed ubicazione degli uffici di prescrizione e sulla documentazione necessaria per ottenere la fornitura.
Azienda Sanitaria Locale n.2 dell'Umbria
Appendice 1
Gli aspetti tecnico specialistici nella prescrizione degli ausili
La prescrizione degli ausili va vista come un atto che sinserisce nel programma di superamento delle disabilit e non come la fornitura dattrezzi come diritto del paziente. Per questa ragione la prescrizione, che deve avvenire possibilmente su un modello unico, perlomeno in ambito regionale, deve rappresentare latto finale di un processo di valutazione del paziente effettuato dal team che ha la responsabilit del programma riabilitativo dello stesso. Il medico competente in riabilitazione, insieme con il fisioterapista e le eventuali altre figure professionali che hanno in carico il paziente, deve: elaborare la prescrizione, garantendo che la stessa avvenga allinterno di un piano riabilitativo personalizzato; seguire, se richiesto, le fasi di realizzazione dellausilio in collaborazione con lofficina ortopedica incaricata della fornitura; verificare, al momento del collaudo, che quanto previsto corrisponda effettivamente alle esigenze riabilitative del paziente e non semplicemente che i codici e/o i materiali corrispondano alla prescrizione iniziale.
Istituzione e ruolo dei centri ausili
Partendo dal presupposto che per gli operatori coinvolti nella definizione di uno specifico progetto riabilitativo oggi la maggiore difficolt nella scelta di un ausilio non tanto dovuta alla mancanza dello stesso (visto il grande sviluppo dellofferta da parte delle aziende del settore, sia a livello nazionale sia internazionale), quanto alla difficolt di identificarlo, selezionarlo ed eventualmente personalizzarlo, ne consegue lesigenza di proporre la creazione a livello di Azienda USL di un CENTRO AUSILI (con competenza per infanzia e adulti). Tale struttura organizzativa deve assolvere alle seguenti funzioni essenziali: informazione e documentazione sugli ausili, sui supporti per il superamento delle barriere architettoniche e lottimizzazione della mobilit, con lutilizzo di una banca dati per laggiornamento costante e linformazione degli operatori della riabilitazione, dei soggetti con disabilit e menomazioni funzionali congenite o acquisite e di chi li assiste; supporto e consulenza ai servizi di riabilitazione; assistenza tecnica alle strutture sociali che partecipano al progetto riabilitativo (servizi sociali dei comuni, centri di riqualificazione professionale, centri di formazione e perfezionamento degli operatori socio sanitari, laboratori protetti, strutture daccoglienza, ecc.); promozione, informazione e supporto alle realt associative dei disabili e del
II
Azienda Sanitaria Locale n.2 dell'Umbria
Appendice 1
volontariato; promozione diniziative volte ad una maggiore conoscenza e sensibilizzazione rispetto alle opportunit ed alle potenzialit degli AUSILI per il reintegro sociale del disabile (adattamenti per la guida di veicoli, informazioni sui contributi per leliminazione delle barriere architettoniche, ecc.); attivit di ricerca e studio, in particolare per la costruzione di nuovi edifici pubblici o adibiti ad abitazione, alle applicazioni delle nuove tecnologie elettroniche ed informatiche (Domotica: telecontrollo delettrodomestici ed altri automatismi nel proprio domicilio) ed alle nuove tecniche per la mobilit dei disabili nei servizi pubblici di trasporto (autobus, treni, ecc.); prescrizione, collaudo e verifica dellefficacia ed efficienza degli ausili forniti nellambito del NOMENCLATORE TARIFFARIO DELLE PROTESI, rafforzando la personalizzazione del servizio con adeguatezza qualitativa e tecnologicamente aggiornata; offerta di consulenza tecnica per la costruzione e la sperimentazione dausili, protesi ortesi, strutture facilitanti lautonomia, la mobilit e loperativit in genere, sia ludica sia lavorativa, del soggetto con disabilit. Si ritiene di individuare il centro ausili in ununica struttura funzionale di riferimento con un responsabile tecnico-amministrativo esperto e due operatori della riabilitazione, un fisiatra ed un fisioterapista, con specifica conoscenza ed esperienza nel campo della realizzazione, funzionalit ed utilizzo degli ausili, che operi in stretto contatto con le realt riabilitative territoriali dellintera Azienda USL e tutte le altre realt in qualunque modo interessate alla tematica specifica degli ausili per lautonomia e la mobilit del soggetto con disabilit funzionali.
III
Azienda Sanitaria Locale n.2 dell'Umbria
Progetto grafico: Promovideo ADV - Perugia Stampa: Graphic Masters - Perugia
Azienda Sanitaria Locale n.2 dell'Umbria
Azienda Sanitaria Locale n.2 dell'Umbria
Linea Guida
Potrebbero piacerti anche
- Riabilitazione Paziente OrtopedicoDocumento67 pagineRiabilitazione Paziente OrtopedicoMarco100% (3)
- Attività fisica, Nutrizione & Peak PerformanceDa EverandAttività fisica, Nutrizione & Peak PerformanceNessuna valutazione finora
- La Riabilitazione Respiratoria PDFDocumento55 pagineLa Riabilitazione Respiratoria PDFPaoly PalmaNessuna valutazione finora
- Lombalgia e Normalizzazione Biomeccanica PDFDocumento95 pagineLombalgia e Normalizzazione Biomeccanica PDFpaolo68audisioNessuna valutazione finora
- I Ritmi in Osteopatia: I ritmi all'interno del corpo e nella relazione con l'ambienteDa EverandI Ritmi in Osteopatia: I ritmi all'interno del corpo e nella relazione con l'ambienteValutazione: 5 su 5 stelle5/5 (1)
- Valutazione Posturale Test Verticale Di Barre Test PiriformeDocumento1 paginaValutazione Posturale Test Verticale Di Barre Test PiriformeCipriano D'Ambrosio0% (1)
- Metodo BobathDocumento3 pagineMetodo BobathRaffaella GrassiNessuna valutazione finora
- L'idrokinesiterapiaDocumento17 pagineL'idrokinesiterapiaFioravanti Alessandro100% (1)
- Linee Guida Per La Gestione Del Paziente Colpito Da IctusDocumento40 pagineLinee Guida Per La Gestione Del Paziente Colpito Da Ictusmassy1972100% (3)
- Biomeccanica Del Bacino - Parte SecondaDocumento13 pagineBiomeccanica Del Bacino - Parte SecondaAntonio Paparella100% (1)
- Il Paziente Con Ictus CerebraleDocumento27 pagineIl Paziente Con Ictus CerebralePaolo PezzottaNessuna valutazione finora
- Riassunto Fisiologia Trigger PointDocumento14 pagineRiassunto Fisiologia Trigger PointFrancesco FarèNessuna valutazione finora
- Terapie FisicheDocumento101 pagineTerapie FisicheCipriano D'AmbrosioNessuna valutazione finora
- NeurologiaDocumento66 pagineNeurologiaLuisa Fortezza100% (2)
- Anamnesi OsteopaticaDocumento4 pagineAnamnesi Osteopaticapatruox100% (2)
- Anatomia Del CranioDocumento17 pagineAnatomia Del Craniouniroma2Nessuna valutazione finora
- 54 Linee Guida in RiabilitazioneDocumento27 pagine54 Linee Guida in RiabilitazioneFrancesco BastacosìNessuna valutazione finora
- Riabilitazione Respiratoria PDFDocumento4 pagineRiabilitazione Respiratoria PDFPaoly PalmaNessuna valutazione finora
- Lo Scollamento Mio-Fasciale. Arti InferioriDocumento23 pagineLo Scollamento Mio-Fasciale. Arti InferiorialleniamoNessuna valutazione finora
- MaitlandDocumento4 pagineMaitlandHermannNessuna valutazione finora
- 1° Corso - Osteopatia Craniale Vol 1 - Le Disfunzioni Della PDFDocumento89 pagine1° Corso - Osteopatia Craniale Vol 1 - Le Disfunzioni Della PDFpaolo68audisio100% (3)
- Valutazione PosturaleDocumento19 pagineValutazione Posturalecarne23100% (2)
- Fisioterapia - Mckenzie E Back SchoolDocumento6 pagineFisioterapia - Mckenzie E Back SchoolVico Massagista e Quiropraxia - Massagem, Massoterapia e Ventosa Terapia - São José SC.Nessuna valutazione finora
- Neuropsichiatria InfantileDocumento25 pagineNeuropsichiatria InfantilegabrieleNessuna valutazione finora
- Biomeccanica Del Bacino - Parte PrimaDocumento10 pagineBiomeccanica Del Bacino - Parte PrimaCipriano D'AmbrosioNessuna valutazione finora
- Bendaggio Funzionale PDFDocumento102 pagineBendaggio Funzionale PDFMichele Mari100% (1)
- 1 La Riabilitazione Della SpallaDocumento40 pagine1 La Riabilitazione Della SpallaVanessa Tonini100% (1)
- Riabilitazione Ernia LombareDocumento11 pagineRiabilitazione Ernia LombareAntonio PaparellaNessuna valutazione finora
- Fasce TotaleDocumento288 pagineFasce Totalebasturk81Nessuna valutazione finora
- Consenso Informato in FisioterapiaDocumento2 pagineConsenso Informato in FisioterapiasvorickNessuna valutazione finora
- Corso Massaggio Connettivale M.G.brutti - AIFIDocumento56 pagineCorso Massaggio Connettivale M.G.brutti - AIFICipriano D'Ambrosio100% (2)
- PNF KabatDocumento23 paginePNF KabatOsteofisio100% (1)
- Rieducazione Funzionale PDFDocumento63 pagineRieducazione Funzionale PDFjuanaiguana2014Nessuna valutazione finora
- Spalla Dolorosa TerapiaDocumento28 pagineSpalla Dolorosa Terapiablacksimo100% (4)
- Lombalgia e Manipolazioni VertebraliDocumento30 pagineLombalgia e Manipolazioni VertebraliSaraNessuna valutazione finora
- Analisi Posturale Leggera PDFDocumento12 pagineAnalisi Posturale Leggera PDFpaolo68audisioNessuna valutazione finora
- Scaricato Da Internet - Esame Obiettivo in OrtopediaDocumento135 pagineScaricato Da Internet - Esame Obiettivo in OrtopediaOriano Fallace100% (1)
- Patologie Ed InfortuniDocumento55 paginePatologie Ed InfortuniClaudia MaracichNessuna valutazione finora
- Tecnica Passivattiva Nello Scollamento Mio-Fasciale: Tronco e Arti Superiori - 2 ParteDocumento27 pagineTecnica Passivattiva Nello Scollamento Mio-Fasciale: Tronco e Arti Superiori - 2 Partealleniamo100% (1)
- Conoscere Il Tessuto MiofascialeDocumento13 pagineConoscere Il Tessuto MiofascialealleniamoNessuna valutazione finora
- Quaderno 101 Riabilitazione SpallaDocumento48 pagineQuaderno 101 Riabilitazione SpallaShaun RoyNessuna valutazione finora
- Le Interazioni Fra Apparato Stomatognatico e Assetto PosturaleDocumento69 pagineLe Interazioni Fra Apparato Stomatognatico e Assetto PosturaleSergio OlivaNessuna valutazione finora
- Malattie MotoneuroniDocumento46 pagineMalattie MotoneuroniDaniel CossuNessuna valutazione finora
- Piede Torto Congenito Metodo PonsetiDocumento57 paginePiede Torto Congenito Metodo PonsetiCipriano D'AmbrosioNessuna valutazione finora
- 7 - Controllo Della PosturaDocumento12 pagine7 - Controllo Della Posturaapi-3704348100% (2)
- Miofasciale PDFDocumento35 pagineMiofasciale PDFcarne23Nessuna valutazione finora
- Colonna LombareDocumento63 pagineColonna LombarePery1945Nessuna valutazione finora
- Libro Disturbi Dello Sviluppo 2015Documento171 pagineLibro Disturbi Dello Sviluppo 2015Cipriano D'AmbrosioNessuna valutazione finora
- Viscerale TotaleDocumento270 pagineViscerale Totalebasturk81Nessuna valutazione finora
- Il Concetto Bobath Nella Neurologia DelladultoDocumento1 paginaIl Concetto Bobath Nella Neurologia DelladultoAmza Nicoleta0% (1)
- Clinica OrtopedicaDocumento59 pagineClinica OrtopedicaLuca BevarNessuna valutazione finora
- Emicranie - Drenaggio Seni VenosiDocumento4 pagineEmicranie - Drenaggio Seni VenosipatruoxNessuna valutazione finora
- Fusco Riabilitazione Spalla DolorosaDocumento31 pagineFusco Riabilitazione Spalla DolorosaTodd PerryNessuna valutazione finora
- La Scoliosi Lombare SX ConvessaDocumento17 pagineLa Scoliosi Lombare SX Convessayeast60Nessuna valutazione finora
- Organizzazione Sanitaria - Filippo VitaleDocumento34 pagineOrganizzazione Sanitaria - Filippo VitaleAlessandro PatulloNessuna valutazione finora
- Dispensa - Francesca Di Virgilio 1Documento37 pagineDispensa - Francesca Di Virgilio 1Alessandro PatulloNessuna valutazione finora
- Diritto Amministrativo Sanitario - Ruggiero Di Pace - Part 1Documento54 pagineDiritto Amministrativo Sanitario - Ruggiero Di Pace - Part 1Alessandro PatulloNessuna valutazione finora
- Bando Master Infermieristica Forense 2010-2011Documento4 pagineBando Master Infermieristica Forense 2010-2011Alessandro PatulloNessuna valutazione finora
- XI Convegno Internazionale Di Medicina Integrativa UnificanteDocumento2 pagineXI Convegno Internazionale Di Medicina Integrativa UnificanteAndrea Pensotti0% (1)
- Psicologia II AnnoDocumento18 paginePsicologia II AnnoafeniamaruNessuna valutazione finora
- LA CONSAPEVOLEZZA FRA PSICOLOGIA DEL PROFONDO E MEDITAZIONE ORIENTALE A Cura Di Mauro BergonziDocumento19 pagineLA CONSAPEVOLEZZA FRA PSICOLOGIA DEL PROFONDO E MEDITAZIONE ORIENTALE A Cura Di Mauro BergonziNithayah BinahNessuna valutazione finora
- Le Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavalliDocumento45 pagineLe Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavallissorin02Nessuna valutazione finora
- Il Cambiamento PossibileDocumento18 pagineIl Cambiamento PossibileMaurizio DodetNessuna valutazione finora
- Brochure Kinesio PDFDocumento20 pagineBrochure Kinesio PDFrossanaNessuna valutazione finora
- Lez Inf-EmotrasfusioniDocumento44 pagineLez Inf-EmotrasfusioniFabianSuliNessuna valutazione finora
- AntitumoraliDocumento94 pagineAntitumoraliGuerrilla ShantiNessuna valutazione finora