Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Ontificia Universidad Católica de Chile
Caricato da
Michelle FloresTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Ontificia Universidad Católica de Chile
Caricato da
Michelle FloresCopyright:
Formati disponibili
ONTIFICIA UNIVERSIDAD CATLICA DE CHILE FACULTAD DE MEDICINA UNIDAD DOCENTE ASOCIADA DE OFTALMOLOGA INTERNADO DE OFTALMOLOGA Dr.
Alberto Arntz B. Coordinador Docencia de Pregrado UDA Oftalmologa CAPTULO I:ANATOMA OCULAR Y SUS ANEXOS
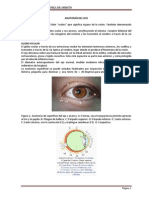
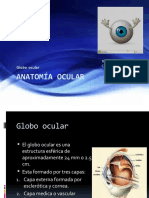
I. Introduccin En el primer captulo realizaremos un repaso de la anatoma bsica del globo ocular y sus anexos, poniendo nfasis en aquellos aspectos necesarios para un mejor entendimiento de la fisiopatologa de las enfermedades oculares. II. Globo Ocular El globo ocular tiene una forma ms o menos esfrica, con un volumen de 6 ml, y un dimetro anteroposterior de aprox. 2.5 cm. Se encuentra suspendido en la cavidad orbitaria por diversos ligamentos, msculos extraoculares y tejido graso, lo que le confiere extraordinaria proteccin frente a diversos traumatismos. La pared de este globo ocular est formada por tres capas : - - Cornea y Esclera. - - Uvea - - Retina. Cornea La cornea es una cpula trasparente dispuesta en la porcin anterior del globo ocular, que se contina en el limbo esclerocorneal con la esclera. Su dimetro aproximado es de 11 mm y su grosor de 0,6 mm. Est formada de tres capas : epitelio, estroma y endotelio, siendo la ms gruesa la capa estromal. Por la avascularidad y por la ordenada disposicin de las fibras colgenas en el estroma, la cornea es perfectamente transparente, y cualquier acmulo de lquido, clulas o vasos sanguneos en el estroma, determinar la presencia de una opacificacin (leucoma). Constituye la principal estructura refractiva del ojo, con un poder de convergencia cercano a las 40 dioptras. Si cambia la curvatura de la cornea, cambia el poder refractivo del ojo, lo que explica la presencia de astigmatismos; y la posible correccin de miopas e hipermetropas a travs de la ciruga refractiva. La cornea posee inervacin sensitiva derivada de la rama oftlmica del nervio trigmino. Esclera La esclera reviste el resto del globo ocular, siendo fenestrada en su polo posterior, por donde emergen las fibras del nervio ptico (lmina cribosa). Es un tejido formado principalmente por colgeno, es avascular y de bajo contenido de agua. Es muy resistente al stress mecnico y sirve de anclaje en su porcin anterior a los msculos extraoculares. La epiesclera es un tejido conectivo vascularizado ms laxo, que recubre a la esclera, y le proporciona nutricin. Tanto esclera como epiesclera son tejidos afectados en cuadros sistmicos de origen autoinmune.
Uvea El tracto uveal corresponde a la capa intermedia del globo ocular. Se distinguen en la uvea tres segmentos claramente diferenciados : la porcin anterior formada por el iris, la porcin intermedia constituida por el cuerpo ciliar, y la porcin posterior denominada coroides. a) a) Iris : el diafragma iridiano separa la cmara anterior de la cmara posterior. Su actividad contrctil es refleja, y est determinada por el msculo esfnter pupilar (inervacin parasimptica) y el msculo radial del iris (inervacin simptica). b) b) Cuerpo Ciliar : es el segmento uveal que sigue al iris. Sus principales componentes son el msculo ciliar y los procesos ciliares. Los procesos ciliares sirven de anclaje a las fibras zonulares que sostienen al cristalino, y adems producen el humor acuoso. Posee una pars plana y una pars plicata. El msculo ciliar posee una disposicin circunferencial, de modo que al contraerse disminuye el radio del cuerpo ciliar, lo que permite la relajacin de las fibras zonulares y el cambio de forma del cristalino para permitir la acomodacin. c) c) Coroides : es el segmento posterior de la uvea sobre el cual reposa la retina y a la cual sirve de nutricin. La coroides es ricamente vascularizada. Retina Constituye la capa ms profunda del globo ocular. La retina reviste la mitad posterior de la superficie interna del globo ocular, siendo su lmite anterior la ora serrata, que la separa de la pars plana del segmento uveal. Es una compleja estructura sensorial, en la cual se distinguen 10 capas histolgicamente diferenciables. La primera capa corresponde al epitelio pigmentario, y las 9 restantes que se les denomina en grupo como neurorretina. La unin de la neurorretina al epitelio pigmentario es laxa, y su separacin se produce en los desprendimientos retinales. En la neurorretina encontramos a los fotorreceptores, que sinaptan con una neurona bipolar, la cual hace sinapsis con la neurona ganglionar, cuyo axn se dirige hacia la papila formando junto a otros 1.200.000 axones el nervio ptico. Una visin topogrfica de la retina permite distinguir sus diferentes segmentos, funcionalmente diferentes : a) a) macula : corresponde al centro de la retina. En la mcula se alcanza la mayor concentracin de fotorreceptores del tipo conos, por lo que la funcin macular primordial ser la agudeza visual y la percepcin de colores. El rea macular se distingue ms oscura que la retina circundante, y de un dimetro aproximado de 1.5 mm. Su centro se denomina fvea. b) b) Polo posterior : corresponde a la superficie retinal delimitada por las arcadas vasculares temporal superior y temporal inferior, y el nervio ptico. Constituye una zona de referencia pronstica en muchas patologas retinales, tales como la retinopata del prematuro o la retinopata diabtica. c) c) Periferia retinal : corresponde a la superficie retinal que se extiende desde el polo posterior hasta la ora serrata. En ella predomina los fotorreceptores del tipo bastones, encargados de la visin panormica y en condiciones de baja iluminacin. III. Compartimentos Intraoculares En un corte sagital del globo ocular encontraremos tres compartimentos claramente diferenciados : - - Cmara anterior : delimitada por la cornea anteriormente, el ngulo iridocorneal lateralmente, y el iris posteriormente. - - Cmara posterior : delimitada por el iris anteriormente, el cuerpo ciliar lateralmente, y el cristalino posteriormente. - - Cmara vtrea : delimitada por el cristalino anteriormente, y la pared posterior
la constituye la retina y el nervio ptico. IV. Estructuras Intraoculares Dentro del globo ocular, debemos reconocer las siguientes estructuras: Angulo Iridocorneal : corresponde al receso formado en la unin de la cornea con el iris. Aqu podemos encontrar el trabculo, que es una fina malla de tejido uveal fenestrado a travs de la cual el humor acuoso abandona el globo ocular por el canal de Schlemm hacia las venas epiesclerales. Su obstruccin impide la salida del humor acuoso, con el consecuente aumento de la presin intraocular, y desarrollo de glaucoma. Cristalino : Cuerpo lenticular transparente, que se encuentra suspendido detrs de la pupila por numerosas fibras zonulares al cuerpo ciliar. Constituye la segunda estructura refractiva del ojo despus de la cornea, pero a diferencia de sta, su poder refractivo es modificable por la contraccin del msculo ciliar que relaja las fibras zonulares, disminuyendo la traccin sobre el cristalino, permitiendo a este aumentar su dimetro anteroposterior, aumentando su poder de convergencia. Este fenmeno se denomina acomodacin. La opacificacin del cristalino se denomina catarata. Vitreo : Corresponde a un tejido conectivo extremadamente laxo, compuesto fundamentalmente de glicosaminoglicanos y cido hialurnico, que rellena la cmara vtrea. Se encuentra unido firmemente a la retina a nivel de la ora serrata (base del vtreo), las arcadas vasculares y la papila. Con los aos sufre un proceso de licuefaccin (sinresis vtrea), con lo que pierde sostn y tiende a colapsarse, desprendindose de los anclajes antes mencionados (desprendimiento vtreo), pudiendo incluso producir desgarros retinales a nivel de la base del vtreo ( desprendimiento retinal regmatgeno). Papila : Corresponde al inicio del nervio ptico por convergencia de los axones de las clulas ganglionares, que en este punto se mielinizan, dndole a la papila ese aspecto amarillento caracterstico. Su dimetro es de 1.5 mm. La excavacin de la papila corresponde a la zona central carente de fibras, por lo que se aprecia ms blanquecina, e incluso puede observarse la lmina cribosa de la esclera. La excavacin papilar aumenta cuando las clulas ganglionares mueren y sus axones desaparecen, elemento caracterstico del glaucoma. A travs de la papila tambin emergen la arteria central de la retina y la vena central de la retina, que rpidamente se ramifican en cuatro arcadas vasculares : temporal superior, temporal inferior, nasal superior y nasal inferior. Dado que el nervio ptico proveniente del encfalo tiene envolturas menngeas, cualquier proceso inflamatorio o hipertensivo intracraneal puede manifestarse por un edema de la papila. V. Anexos Oculares Constituyen todas las estructuras adyacentes al globo ocular, que contribuyen a su adecuado funcionamiento. Prpados : formados por una placa tarsal fibrosa unida a la orbita por diversos ligamentos, que es recubierta anteriormente por piel y msculo orbicular, y posteriormente por la conjuntiva tarsal. En el interior de la placa tarsal se encuentran las glndulas de Meibomio, susceptibles se sufrir infecciones y quistes (chalazion). El prpado debe batir constantemente a fin de mantener la superficie ocular limpia y lubricada. Desde el borde libre del prpado emergen las pestaas, las cuales poseen glndulas anexas, cuya infeccin producir los orzuelos.
Conjuntiva : lmina formada por epitelio y estroma, ricamente vascularizada, que reviste la superficie del globo ocular desde el limbo esclerocorneal, se refleja en los fondos de saco y recubre la superficie posterior de los prpados. Posee clulas caliciformes y glndulas lagrimales accesorias que producen el film lagrimal. Tiene adems un importante rol inmunolgico en diversas patologas de la superficie ocular. Se denomina conjuntiva tarsal a la que reviste la superficie interna del prpado y conjuntiva bulbar la que reviste al globo ocular. La carncula es un tejido cutneo no queratinizado, localizada en el ngulo nasal de la superficie ocular. El pliegue semilunar se forma en la unin de la carncula con la conjuntiva bulbar. Glndula Lagrimal Principal : localizada en el cuadrante superotemporal de la rbita e inervada por el VII PC, es la responsable de la secrecin lagrimal refleja (llanto). Aparato de Drenaje Lagrimal : En el ngulo interno del borde libre de los prpados se encuentran los puntos lagrimales, por donde drena la lgrima hacia los canalculos lagrimales, que convergen en el saco lagrimal localizado en la fosa lagrimal de la pared medial de la orbita. A partir del saco lagrimal emerge el conducto lacrimonasal que desciende por un trayecto intraoseo hasta las fosas nasales en el meato inferior. La obstruccin del conducto lacrimonasal es frecuente en el recin nacido y en mujeres postmenopusicas, dando origen a epfora y dacriocistitis como la complicacin ms frecuente. Musculatura Extraocular: Reciben este nombre los msculos responsables de los movimientos oculares. Son cuatro msculos rectos ( medial, lateral, superior, inferior) y dos msculos oblicuos (superior e inferior). A excepcin del recto lateral inervado por el VI PC, y el oblicuo superior inervado por el IV PC, el resto recibe inervacin del III PC. Se insertan en el vrtice de la orbita rodeando al nervio ptico y arteria oftlmica, para anclarse anteriormente a la esclera, dividiendo as a la cavidad orbitaria en un espacio intraconal y otro extraconal.
CAPTULO II:EXAMEN OFTALMOLGICO POR EL MDICO GENERAL
Introduccin Este segundo captulo est destinado a entregar una pauta de examen oftalmolgico bsico que permita al alumno realizar un adecuado diagnstico operacional a nivel de la atencin primaria. El examen oftalmolgico contempla un Anamnesis y un Examen Fsico El anamnesis debe contemplar los siguientes tpicos : - motivo de consulta. - antecedentes oftalmolgicos del paciente. - antecedentes oftalmolgicos familiares. - antecedentes mrbidos sistmicos. - consumo de medicamentos y drogas. - reacciones alrgicas conocidas. El examen fsico debe contemplar los siguientes tpicos : - - agudeza visual - - inspeccin ocular externa - - reflejos pupilares - - oculomotilidad
- - estimacin presin intraocular - - fondo de ojos - - tincin con fluorescena de la superficie ocular. La hiptesis diagnstica debe fundamentarse en los hallazgos del examen fsico y Anamnesis. El plan de accin debe contemplar una accin teraputica y/o justificar criterios de derivacin. Sntomas oculares visuales a) a) Baja agudeza visual : debe objetivarse en el examen si es baja visin cercana, de distancia o ambas. Importa el tiempo de evolucin y si es uni o bilateral. b) b) Entopsias : corresponde a visin de puntos negros flotantes, que generalmente son producidas por un desprendimiento vtreo. Toda entopsia reciente debe ser evaluada con fondo de ojo en dilatacin (menos de 6 meses). c) c) Fotopsias : es la visin de destellos de luces, producida por traccin mecnica de la retina. Requiere derivacin urgente. d) d) Prdida de campo visual : se observa en lesiones de la va ptica, desprendimientos retinales y en glaucoma. e) e) Visin distorsionada : percepcin de alteraciones en la forma de los objetos, que puede corresponder a lesiones localizadas en la mcula. f) f) Fotofobia : dolor ocular inducido por la luz. Se observa en patologas que daan la cornea. g) g) Ceguera nocturna : propio de enfermedades retinales que afectan a los fotorreceptores bastones. h) h) Halos alrededor de luces : producido por edema corneal, por ejemplo secundario a glaucoma agudo. i) i) Diplopia : percepcin doble de los objetos, generalmente producida por parlisis de musculatura extraocular. j) j) Amaurosis fugax : prdida brusca total y transitoria de la visin uni o bilateral. Traduce patologa vascular enceflica con riesgo vital, por lo que requiere derivacin urgente. Sntomas Oculares no Visuales a) a) Ardor ocular y sensacin de cuerpo extrao : producidos por afecciones de la superficie ocular. b) b) Astenopia : cefalea frontal vespertina asociada a visin borrosa y ardor ocular, propia de vicios de refraccin no corregidos y algunas formas de estrabismo. c) c) Prurito : sntoma caracterstico de las conjuntivitis alrgicas. d) d) Dolor periocular : debe precisar localizacin y asociacin a otros hallazgos. e) e) Epfora : puede ser secundaria a una irritacin de la superficie ocular, o a causa de una obstruccin del sistema de drenaje lagrimal. f) f) Secrecin : debe precisarse el tipo de secrecin para orientar el diagnstico. Agudeza Visual Se determina a una distancia de 6 metros, usando el tablero de Snellen y evaluando cada ojo por separado. La forma de las letras de Snellen estn diseadas de manera tal que ellas caben en un cuadrado donde cada lado mide cinco veces el tamao de las lneas que componen la letra. Un ojo emtrope tiene la capacidad de distinguir una letra que mida un ngulo visual de 5 minutos a una distancia de 20 pies ( 6mts), que es la separacin mnima que pueden discriminar los fotorreceptores retinales. Sobre esta base terica se fundamenta la notacin de la agudeza visual como una
fraccin, donde el numerador es la distancia a la cual se realiza el test, y el denominador la distancia a la cual esa letra puede ser leda por un ojo emtrope. Esta notacin dar siempre valores decimales entre 0,1 a 1, siendo normal visiones entre 0,4 a 1; subnormal visin entre 0,3 a 0,1 ; y legalmente ojo ciego visin < 0,1. Si el paciente no logra ver la letra ms grande del tablero, se acercar este a la distancia en la cual la distingue, anotando esa distancia como el numerador de la fraccin. Si no ve la letra a cualquier distancia, se evaluar la visin cuenta dedos. Si no discrimina, se evaluar movimiento de mano, y finalmente visin de luz. Para descartar que la mala agudeza visual se debe a vicios de refraccin, se puede ocupar agujero estenopico , con el cual la AV mejorar si el paciente requiere lentes. Si no mejora, debe explorarse patologa oftalmolgica que explique la mala AV. Inspeccin ocular Con la ayuda de una linterna se realizar una exploracin sistemtica de la superficie ocular, buscando alteraciones en prpados, conjuntiva, esclera, cornea, iris, cmara anterior, pupila y cristalino. Reflejos pupilares El dimetro normal de la pupila es de 3 mm, variando entre 2- 6 mm segn las condiciones de iluminacin. La miosis es producida por el msculo esfnter pupilar, inervado por fibras parasimpticas que desde el ncleo de Edinger-Westphal en el mesencfalo, viajan con el III PC hasta el iris. La midriasis es producida por el msculo radial del iris, que es inervado por fibras simpticas provenientes desde el ganglio cervical superior, y que ascienden en un plexo que envuelve a la arteria cartida interna, continundose por la arteria oftlmica y sus ramas hasta el globo ocular. a) reflejo directo : debe evaluarse al menos tres veces para detectar posible fatiga del reflejo b) reflejo consensual : explora la miosis contralateral al iluminar la pupila, y refleja indemnidad de la va del reflejo pupilar, que se decusa a nivel del quiasma. Tiene utilidad en el diagnstico diferencial de la midriasis farmacolgica. c) defecto pupilar aferente ( pupila de Marcus-Gunn) : Consiste en la dilatacin paradojal de una pupila, frente a la iluminacin alternante de ambas pupilas. Traduce una alteracin en la aferencia del estmulo nervioso, y es extremadamente importante en detectar enfermedades del nervio ptico unilaterales, como la neuritis ptica. Oculomotilidad a) Test de Hirschberg : explora la alineacin de los ejes visuales, observando el reflejo de una linterna sobre la superficie corneal. Si el reflejo est desplazado hacia temporal, indica una endotropia, y si esta desplazado hacia nasal, corresponde a una exotropia. b) posiciones de mirada extrema : se evala la funcin de cada msculo extraocular por separado en 6 posiciones principales. Recordar que el III PC inerva todos los msculos, excepto el recto lateral inervado por el VI PC, y el oblicuo superior inervado por el IV PC.
Oftalmoscopia directa
El oftalmoscopio directo produce una magnificacin de 15 veces, permitiendo observar el polo posterior en forma segmentada. Para realizar un fondo de ojos con oftalmoscopio directo, se requiere baja iluminacin ambiental, adecuado tamao pupilar, examinador y examinado en posicin cmoda. El ojo examinado se explora con el ojo contralateral. 1) ubicarse a una distancia de 1,5 m y explorar rojo pupilar . Este se localiza con el instrumento en el mismo plano horizontal de los ojos, en un ngulo de 45 respecto al plano frontal. 2) Una vez ubicado el rojo pupilar acercarse linealmente hasta enfocar el plano retinal, donde debe explorarse los siguientes elementos : a.- Papila y excavacin : la papila debe ser rosada, de bordes netos y contorno regular. La excavacin fisiolgica es menor de un 40% del dimetro vertical de la papila. b.- Grandes vasos : debe seguirse el curso de las arcadas temporales superior e inferior, y nasal superior e inferior. Detectar presencia de esclerosis, rosarios venosos y aneurismas. c.- Macula : ubicada hacia temporal de la papila y entre las arcadas temporales. d.- retina adyacente . buscar presencia de hemorragias, exudados creos y algodonosos, cicatrices, etc. Tincin Fluorescena La fluorescena es un colorante vital con afinidad para membranas basales, clulas muertas y la lgrima, que emite fluorescencia en el espectro de longitud de onda azul. Tiene utilidad en el diagnstico de erosiones y ulceraciones de la cornea y superficie ocular. Adems hace evidente la presencia de cuerpos extraos tarsales o reacciones papilares y foliculares de la conjuntiva tarsal. Para realizar este examen se requiere papelillos de fluorescena, linterna con filtro azul, y gotas de proparacana (la fluorescena irrita). Se aplica una gota de proparacana, se tie la lgrima con fluorescena, se pide al paciente parpadear y se observa la superficie ocular con la luz azul. Las ulceras, erosiones y cuerpo extraos se observarn de color amarillo. Estimacin de la Presin Intraocular (PIO) A nivel de atencin primaria, puede evaluarse la PIO por dos mtodos : a) a) Estimacin digital de la PIO : se realiza palpando con los dos dedos ndice la tensin del globo ocular bilateralmente y comparndola con un ojo sano. b) b) Tonometra de Schitz : El tonmetro de Schitz permite una estimacin bastante aproximada de la PIO. Requiere de entrenamiento en su uso y gotas de proparacana. Evaluacin formativa 1.- Cundo efecta eversin del prpado superior ? 2.- Cul es la utilidad de la tincin con fluorescena? 3.- Qu nivel de agudeza visual emplea como criterio de referencia al especialista ? 4.- Cmo examina la agudeza visual en un paciente que no logra ver la letra ms grande del tablero de visin ? 5.- Qu enfermedades pueden producir un defecto pupilar aferente relativo?
CAPTULO III:DIAGNSTICO DIFERENCIAL DEL OJO ROJO Introduccin En este captulo revisaremos las causas ms frecuentes e importantes de ojo rojo, entregando los elementos necesarios para el diagnstico diferencial. Anamnesis Frente a un paciente con ojo rojo, debemos explorar los siguientes elementos en la historia : Forma de comienzo, tiempo de evolucin y lateralidad. Asociacin a dolor periocular y otros sntomas Presencia de secrecin y caractersticas de ella. Uso de medicamentos y colirios. Enfermedades agregadas ( diabetes mellitus, colagenopataas ) Antecedentes familiares (contagios en conjuntivitis bacterianas o virales ) Examen fsico Debe explorarse de regla la agudeza visual. Las afecciones intraoculares podrn comprometer la agudeza visual. Debe realizarse la eversin del prpado a fin de descartar un cuerpo extrao en todo cuadro de ojo rojo. La tincin con fluorescena permitir descubrir erosiones, ulceras, cuerpos extraos y reacciones tarsales de tipo folicular o papilar que orienten en el diagnstico diferencial. La inspeccin permitir distinguir claramente 4 tipos de ojo rojo: Hemorragia subconjuntival Hiperemia localizada Hiperemia central o periquertica Hiperemia perifrica. El ojo rojo periquertico se explica por la anastmosis que se realiza a nivel del limbo esclerocorneal entre los vasos ciliares intraoculares y los vasos conjuntivales superficiales. De este modo, la inflamacin intraocular se manifestar por hiperemia predominantemente central pericorneal, y la inflamacin conjuntival por hiperemia predominantemente perifrica. Causas de Ojo Rojo Conjuntivitis Bacterianas, Virales o Alrgicas Pterigion Sndrome de Ojo Seco Queratitis Glaucoma Uveitis Escleritis y epiescleritis Conjuntivitis Bacteriana Ojo rojo perifrico de comienzo unilateral, agudo autolimitado, asociado a secrecin mucopurulenta. Puede asociarse adems a edema palpebral, quemosis y queratitis punctata leve. El dolor periocular es raro, siendo la principal molestia el ardor. La tincin fluorescenica evidencia una reaccin papilar en la conjuntiva tarsal.
Conjuntivitis Viral Es prcticamente indistinguible de la anterior, excepto por la frecuente asociacin a un cuadro viral respiratorio o sistmico. La secrecin purulenta suele ser menos frecuente y la fluorescena muestra una reaccin del tipo folicular en los tarsos.
Conjuntivitis Alrgicas Corresponde a un cuadro de ojo rojo superficial bilateral, ms frecuente en primavera y verano, en el que el sntoma cardinal es el prurito. A diferencia de las conjuntivitis infecciosas, es un cuadro crnico y recurrente, con exacerbaciones de variable intensidad. Es frecuente la asociacin a cuadros alrgicos sistmicos, rinitis y asma. La reaccin papilar tarsal es significativa, observndose en algunos casos papilas gigantes mayores de 1.5 mm. Existe una forma de conjuntivitis alrgica hiperaguda, que se manifiesta por intenso edema palpebral y quemosis unilateral o bilateral producida por la exposicin a un alrgeno generalmente de origen vegetal. Pterigion Degeneracin fibrovascular de la conjuntiva que invade la cornea, ubicado preferentemente en el sector nasal. Se asocia a alta exposicin solar, viento y polvo. Dada su alta tasa de recidivas, se indica su reseccin cuando obstruye el eje visual o induce un astigmatismo corneal significativo. Epiescleritis Ojo rojo localizado, asociado a dolor. Se asocia a enfermedades sistmicas. Remite sola. Tratamiento con esteroides Escleritis Ojo rojo localizado o difuso violceo acompaado de dolor ocular importante, puede complicarse de necrosis escleral. Frecuente asociacin con colagenopatas. Sndrome de Ojo Seco La baja produccin de lgrimas puede diagnosticarse con un test de Schirmer. El ojo rojo es bilateral, ms sintomtico en las maanas (porque el ojo se seca ms en las noches), produce sensacin de arenilla, y la tincin fluorescenica muestra un patrn punteado en la zona interpalpebral de la cornea. Frecuente en mujeres postmenopusicas y asociado a enfermedades reumatolgicas. Queratitis Ojo rojo periquertico, baja agudeza visual, asociado a opacidades corneales y lesiones que tien con fluorescena en la superficie corneal. Muy sintomticas con intensa fotofobia, epfora y blefaroespasmo. Existen queratitis virales (la herptica es la ms frecuente con su clsica ulcera dendrtica), bacterianas, por medicamentos, traumticas, usuarios de lentes de contacto, queratitis actnica por quemadura solar, etc... Uveitis Se manifiesta con ojo rojo periquertico uni o bilateral, dolor periocular, baja agudeza visual, miosis y discoria pupilar por sinequias iridianas contra el cristalino. Es frecuente la hipotona ocular (ya que el cuerpo ciliar disminuye su produccin de humor acuoso). La uveitis se asocia a diversas enfermedades sistmicas de tipo infeccioso, autoinmune o vasculitis, aunque en ms de un 50% de los pacientes no logra establecerse la causa. Glaucoma agudo Ojo rojo periquertico generalmente unilateral, asociado a dolor intenso, fotofobia y
epfora. La agudeza visual est disminuida, hay opacificacin de la crnea, pero no hay lesin que tia con fluorescena. La pupila generalmente se encuentra en semimidriasis y no responde a la luz. La toma de la PIO hace el diagnstico, que se encuentra elevada generalmente sobre los 40 mmHg. Puede acompaarse de nauseas y vmitos, lo que puede confundir al mdico general por cuadros gastrointestinales. Evaluacin formativa 1.- Describa tres formas clnicas de ojo rojo, y d un ejemplo de cada una de ellas. 2.- En qu casos de ojo rojo realiza eversin del prpado superior? 3.- Es lo mismo una queratitis bacteriana y una lcera bacteriana? 4.- Qu conducta teraputica asume usted en un paciente con historia de posible cuerpo extrao que no se detecta a la inspeccin?
CAPITULO IV:VICIOS DE REFRACCIN Introduccin El presente captulo est destinado a entregar una informacin general al alumno acerca de los errores refractivos, cuyo manejo es de resorte del especialista. Conceptos Generales Refraccin es el cambio de direccin que sufre un rayo de luz al pasar a travs de un lente. Una lente convexa tiene refraccin convergente y una lente cncava tendr una refraccin divergente. La convergencia o divergencia de un lente se expresa en dioptras, que corresponde a 1/distancia focal, siendo la distancia focal la longitud que separa la lente del punto donde hace foco, expresada en metros. Las lentes convergentes tendrn valores en dioptras (+) y las lentes divergentes valores en dioptras (-). El globo ocular se comporta como lente biconvexo. Las estructuras refractivas ms importantes son la cornea ( +40 dioptras ) y el cristalino ( +20 dioptras ). Ambas fuerzas pticas son aditivas, dando un total de 60 dioptras al sistema visual, lo que permite hacer foco en la retina (distancia focal de 2.5 cm) rayos de luz que provienen de distancias casi infinitas. Se define como emetropa aquella condicin en que los rayos luminosos provenientes de una distancia superior a 5 m, hacen foco en la retina. Se define como ametropa o vicio de refraccin aquella condicin en que los rayos luminosos hacen foco antes o despus del plano retinal. Se reconocen 3 tipos principales de ametropas : miopa, hipermetropa y astigmatismo. Los rayos luminosos centrales que emite alguna fuente, no tienen divergencia ni convergencia, son paralelos. Al pasar por el centro de una lente no sufrirn refraccin continuarn siendo paralelos y harn foco por lo tanto a cualquier distancia focal. Este fenmeno explica la mejora de visin que experimentan las personas con vicios de refraccin que miran a travs de un agujero estenopico, o que entrecierran los ojos. Miopa La miopa representa un ojo con punto focal delante del plano retinal, habitualmente en ojos grandes. Existe por lo tanto un exceso de convergencia. Como los objetos que estn localizados cercanos emiten rayos luminosos divergentes, estos pueden hacer foco en la retina sin acomodacin, lo que explica porqu los miopes tienen buena visin cercana y son cortos de vista.
Las altas miopas que presentan longitudes axiales mayores, presentan adems fenmenos degenerativos especialmente importantes en la retina y coroides, lo que las hace ms susceptibles a desprendimientos retinales y otras patologas. Hipermetropa y Presbicie La hipermetropa representa un ojo con punto focal posterior al plano retinal, habitualmente en ojos pequeos. Existe por lo tanto un dficit de convergencia, que debe ser contrarrestado por la acomodacin. Si el poder de acomodacin no es suficiente para contrarrestar este dficit de convergencia, los obcetos cercanos que emiten rayos divergentes no podrn ser enfocados en la retina y aparecer una dificultad de la visin de cerca. Este fenmeno tambin se observa en personas emtropes despus de los 40 aos, condicin conocida como presbicie, donde la contraccin del msculo ciliar se deteriora, impidiendo la relajacin de las fibras zonulares; y pierde entonces el cristalino su capacidad de aumentar su dimetro anteroposterior (prdida de acomodacin). Astigmatismo El astigmatismo es una condicin determinada por diferentes curvaturas de la cornea en distintos meridianos. As existir un meridiano de mayor convergencia y otro de menor convergencia, lo que impide la formacin de un punto focal nico sobre la retina. Un astigmata tendr visin distorsionada de lejos y de cerca. Diagnstico de los Vicios de Refraccin Baja agudeza visual que mejora con agujero estenopeico. Retinoscopa: exploracin del rojo pupilar con luz de estra, que permite observar las sombras generadas por los vicios de refraccin. Autorrefractometra : realiza la misma exploracin en forma automatizada. Tratamiento de los Vicios de refraccin La prescripcin de lentes al aire es el tratamiento de eleccin para la mayora de los vicios de refraccin. El uso de lentes de contacto se reserva para los siguientes casos : Anisometropas (diferencias mayores a 2.5D entre ambos ojos) Altos vicios de refraccin. Correccin de la afaquia cuando no es posible implante de lente intraocular. Astigmatismos irregulares. Fines cosmticos y profesionales. La ciruga refractiva se reserva para quienes, teniendo indicacin de lentes de contacto, presentan intolerancia severa que impide su uso, o en otros casos como ciruga esttica cuando el paciente lo solicita. La ciruga ms usada actualmente es el LASIK, que consiste en realizar una ablacin intraestromal de la cornea por medio de un laser Excimer, previa exposicin del estroma por la fordacin de un flap del epitelio con un microquertomo. El Laser cambia la curvatura corneal, modificando su poder refractivo. Evaluacin Formativa 1.- Cul es la utilidad del uso de agujero estenopico en pacientes con baja agudeza visual? 2.- Describa la cefalea de origen ocular y sus causas. 3.- Qu visin altera yreferentemente la miopa? 4.- Cul vicio de refraccin induce con ms frecuencia ambliopa : la miopa o el astigmatismo? Fundamente. 5.- Usted examina un lente que magnifica los objetos y que al moverlo los objetos
observados se desplazan en direccin contraria. Qu vicio de refraccin tiene el paciente?.
CAPTULO V:ENFERMEDADES VITREORETINALES Introduccin En este captulo revisaremos las principales patologas vitreoretinales que debe conocer el mdico general. Estas son la Retinopata diabtica, Retinopata Hipertensiva, Trombosis de la Vena Central de la Retina, Desprendimiento Retinal y la Degeneracin Macular Relacionada con la Edad. I Retinopata Diabtica. Constituye la segunda causa de ceguera despus de la catarata.. Dada su alta prevalencia, se recomienda un control anual de fondo de ojos a todo paciente diabtico. La hiptesis ms aceptada respecto a la fisiopatologa de esta enfermedad establece que el acmulo intracelular de sorbitol en los pericitos pericapilares determina la necrosis de)stos y la consiguiente formacin de microaneurismas en la microcirculacin retinal. Como resultado de esth alteracin se qroduce trombosis de los vasos afectados y dao endotelial, as aparecen los dos fenmenos que explican todas las manifestaciones clnicas de la retinopata diabtica : la isquemia retinal y la alteracin de la permeabilidad vascular. El edema retinal, la presencia de hemorragias y exudados creos se explican por la alteracin de la permeabilidad vascular. Las manchas algodonosas, los rosarios venosos, los IRMAs (anomalas microvasculares intraretinales) y la neovascularizacin se explican por la isquemia retinal. La isquemia retinal condiciona la liberacin de factores promotores de la angiognesis, apareciendo as la complicacin ms temida de la retinopata diabtica que es la proliferacin fibrovascular. Esta neovascularizacin es apreciable en la superficie retinal, en la papila, en la superficie del iris (rubeosis) y en el ngulo iridocorneal. Los neovasos sangran fcilmente, produciendo hemorragias preretinales y hemorragias en la cavidad vtrea. Por otra parte el componente fibroso de la proliferacin se contrae, traccionando la retina, produciendo desgarros y desprendimientos retinales. La vascularizacin del ngulo iridocorneal produce glaucoma neovascular de muy difcil manejo. Por otra parte, la transudacin de lquido a nivel macular produce el Edema Macular Clnicamente Significativo, que compromete la agudeza visual, independiente de la severidad de la retinopata. Clasificacin de la Retinopata Diabtica a) Retinopata diabtica no proliferativa (RDNP)
1.- RDNP mnida : presencia slo de microaneurismas 2.- RDNP leve : microaneurismas, exudados creos, manchas algodonosas y hemorragias retinianas escasas. Riesgo de progresin a retinopata proliferante de 4.5% en un ao. 3.- RDNP moderada : mayor nmero de hemorragias ( moderada), rosarios venosos en un solo cuadrante, IRMA mnimo. Riesgo de progresin a RDP 12-25 % en un ao. 4.- RDNP severa : hemorragias severas en cuatro cuadrantes, o rosarios venosos en 2 cuadrantes , o IRMA en al menos un cuadrante. 5.- RDNP muy severa : 2o3 de los criterios de la RDNP severa. b) Retinopata diabtica proliferativa (RDP) 1.- RDP mnima : neovascularizacin retinal (NVR) menor a 1/2 rea papilar (AP) en uno o ms cuadrantes. 2.- RDP moderada : NVR mayor a 1/2 AP + NV papilar < 1/3 AP 3.- RDP Alto riesgo (50% ceguera al ao) hemorragia vitrea o prerretinal neovascularizacin pap`lar >1/3 AP. 4.- RDP avanzada : proliferacin fibrovascular, hemorragia vtrea , desprendimiento retinal c) Edema macular clnicamente significativo Edema retinal o exudados creos dentro de los 500 u centrales de la macula. Engrosamiento > 1500 u con compromiso dentro de los 1500 u centrales de la mcula. Tratamiento de la Retinopata diabtica - Estricto control metablico. - Fondo de ojos anual desde el momento del diagnstico en diabticos tipo II, y desde el quinto ao del diagnstico en diabticos tipo I. Control trimestral en embarazadas. - Panfotocoagulacin retinal en la retinopata proliferante. - Fotocoagulacin focal en el edema macular clnicamente significativo. - Vitrectoma en la retinopata diabtica avanzada. Otras Complicaciones oftalmolgicas de la diabetes Parlisis de msculos extraoculares. Cambios refractivos ( miopa en hiperglicemia, hipermetropa en hipoglicemia). Cataratas ( diabticas y senil). Glaucoma crnico de ngulo abierto y neovascular. Mucorcomicosis orbitaria.
II Retinopata Hipertensiva En las personas de edad, los capilares retinales pierden capacidad vasoconstrictora frente a aumento de la presin sangunea sistmica. La esclerosis arteriolar es una respuesta frente a cifras tensionales elevadas en forma prolongada, y se observa en ms del 90% de los hipertensos. Frente a hipertensiones descompensadas y severas se sobrepasan los mecanismos de autorregulacin, producindose alteracin de la barrera hematoretinal con la consecuente exudacin de elementos sanguneos hacia el tejido retinal ( exudados, hemorragias, y manchas algodonosas si hay oclusin capilar).
Lesiones vasculares a) Arteriolares b) Transudados periarteriolares focales intrarretinales. c) manchas algodonosas d) en capilares e) venosas f) aumento de la permeabilidad Esclerosis a) Estrechamiento arteriolar : por vasoconstriccin y estrechamiento real b) Alteracin cruces venosos : leve, moderado, trombosis venosa c) Esclerosis pared arteriolar : leve, hilo de cobre, hilo de plata d) Tortuosidad vascular )e) Cambio en el(ngulo de bifurcacin arteriolar : leve ( 45- 60) moderado ( 60-90) severo (> 90) Mientras ms perifrica es la alteracin de los cruces, es ms patolgico.
Lesiones Extravasculares Aparecen cuando se destruye la barrera hematoretinal a) hemorragias b) edema macular c) exudados lipdicos d) manchas algodonosas Neuropata ptica Hipertensiva ( edema de papila) Los vasos piales estn sujetos a regulacin neurovegetativa. Se supone que la isquemia es la responsable del edema papilar al detener el flujo axoplsmico retrgrado. Su presencia indica mal pronstico respecto a la HTA ( HTA maligna). Coroidopata Hipertensiva Se presenta en pacientes jvenes con HTA aguda, como en el SHE y en nefropatas. Asociada a compromiso multisistmico, puede no estar presente la retinopata hipertensiva. En su fisiopatologa participan la arquitectura de la circulacin coroidea, la regulacin simptica y la presencia de sustancias vasoactivas. La HTA determina necrosis del endotelio de la coriocapilar, con alteracin del Epitelio Pigmentario Retinal y formacin de Desprendimientos Retinales serosos de aspecto buloso.) Estos DR pueden confluir; y a la Angiofluoresceinografa Retinal se observa filtracin. En la etapa de reparacin se observan manchas de Elschnig, que son cicatriciales. Clasificacin KWB I aumento del brillo vascular vasoconstriccin difusa moderada II vasoconstriccin marcada alteracin de los cruces arteriovenosos: se pierde transparencia de la arteria aguzamiento de la vena en proximidad a la arteria III lo anterior ms : edema retinal alrededor de los cruces
exudados algodonosos ( infarto retinal) hemorragias IV lo anterior ms : edema de papila -Exudados creos pueden verse en etapas II en adelante. La compresin de las venas por constriccin arteriolar implica riesgo de trombosis venosas. Sobrevida en etapa III: 27 meses Sobrevida en etapa IV : 10 meses -Retinopata hipertensiva aguda Fondo de ojos similar a etapas III y IV por vasoconstriccin intensa, no hay aumento del brillo ni alteracin de los cruces. Se ve con frecuencia en SHE, y revierte al controlar las cifras tensionales. III Trombosis de la Vena Central de la Retina (TVCR) La TVCR es la segunda causa de retinopata vascular despus de la diabetes. Afecta con mayor frecuencia al sexo masculino, y mayores de 65 aos. Son factores de riesgo sistmicos la HTA, estados de hiperviscosidad, dislipidemias, vasculitis, tabaquismo y diabetes. Son factores predisponentes oculares la PIO alta, la hipermetropa, el trauma ocular y las cirugas previas. Tambin se ha demostrado malformaciones vasculares a nivel de la papila y lmina cribosa en algunos pacientes con TVCR. Fisiopatologa La oclusin venosa determina un aumento retrgrado de la presin hacia los capilares y arteriolas terminales de la retina, con lo cual se produce una hipoxia localizada, daando las clulas endoteliales, producindose extravasacin de componentes de la sangre. Manifestaciones Clnicas La TVCR puede ser asintomtica, como tambin producir una prdida severa de la agudeza visual , y alteraciones en el campo visual en los casos intermedios y obstrucciones de rama. La oftalmoscopa muestra en la fase aguda dilatacin y tortuosidad venosa como principal signo, abundantes hemorragias de predominio en llama en los 4 cuadrantes, edema retinal y manchas algodonosas escasas. Estas manifestaciones desaparecen en 6-12 meses, pudiendo observarse en etapas tardas envainamiento venoso, desarrollo de colaterales, exudados creos y alteraciones del epitelio pigmentario retinal.. El deterioro de la AV est dado por las hemorragias maculares y el edema macular. Clasificacin Tiene utilidad pronstica diferenciar entre TVCR isqumicas y no isqumicas. La TVCR no isqumica es la ms frecuente (75%), y se manifiesta por prdida de AV leve a moderada, con menos alteraciones al fondo de ojo y un bajo riesgo de neovascularizacin. Un 10% evoluciona a forma isqumica. La TVCR isqumica (25%) se manifiesta con severa prdida de la AV, asociada a alteraciones del reflejo pupilar, abundantes hemorragias al fondo de ojo y el estudio angiogrfico demuestra extensas reas de no perfusin ( mayores de 10 AP). El desarrollo de neovascularizacin ocurre en un 30% de los casos. Complicaciones 1.- Neovascularizacin. 2.- Edema Macular.
La neovascularizacin aparece tpicamente a los 3 meses ( glaucoma de los 100 das) y es indicacin perentoria de panfotocoagulacin retinal, a fin de prevenir el desarrollo de un glaucoma neovascular. El edema macular puede tratarse en algunos casos con fotocoagulacin focal. El riesgo de TVCR en el ojo contralateral es de un 10-15%, por lo que se acepta el uso de una dosis de aspirina 80 mg/da como profilaxis. IV Desprendimiento de Retina Corresponde a una separacin de la neurorretina del epitelio pigmentario, por diversas causas que analizaremos a continuacin. Cabe recordar que la retina recibe vascularizacin en su mitad externa de la coroides, por lo que el desprendimiento retinal de larga evolucin tiene mal pronstico funcional. Segn la causa del DR, se clasifican en : - - Regmatgeno : cuando existe un desgarro en la retina por el cual ingresa lquido desde el vtreo que separa la retina sensorial del EPR. - - Traccional : cuando existe bandas fibrovasculares en la cavidad vtrea, que al contraerse traccionan la retina. - - Exudativo : cuando hay produccin anmala de lquido hacia el espacio subretinal. Los desgarros retinales son frecuentes en pacientes miopes, en traumatismos oculares, o secundario a un desprendimiento vtreo en pacientes de edad. Las bandas fibrovasculares de traccin son frecuentes en la retinopata diabtica proliferante y en heridas oculares penetrantes posteriores. La exudacin se observa en tumores coroideos, y diversas enfermedades de la coroides (coroidopatas). Clnicamente un DR se manifiesta por una alteracin progresiva del campo visual y deterioro significativo de la agudeza visual si existe compromiso macular. Hay alteracin del rojo pupilar, del reflejo pupilar, y el ojo se palpa hipotnico. Los DR requieren tratamiento urgente antes de 1 semana, a fin de lograr un buen resultado funcional. Existen mltiples tcnicas quirrgicas para reposicionar la retina, de acuerdo a la causa, extensin y localizacin del DR. V Degeneracin Macular Relacionada con la Edad (DMRE) Es una enfermedad degenerativa corioretinal que afecta predominantemente la zona macular, cuya causa es desconocida y que constituye la cuarta causa de ceguera despus de la catarata, la retinopata diabtica y el glaucoma. Se observa con mayor predominio en individuos caucsicos, sobre los 60 aos. El hbito tabquico y la exposicin solar parecieran ser factores predisponentes. El compromiso visual puede ser paulatino o brusco, segn la forma de DMRE, que puede ser atrfica o hmeda. En la forma atrfica se observan placas de atrofia coriorretinal en el polo posterior, que evolucionan lentamente con el transcurso de los aos. Es la forma ms frecuente de DMRE y no existe tratamiento til demostrado hasta ahora. En la forma hmeda aparecen membranas neovasculares subretinales muy agresivas que deterioran rpidamente la agudeza visual. En algunos casos seleccionados de DMRE hmeda, existe beneficio visual mediante tratamientos quirrgicos o de fotocoagulacin (terapia fotodinmica). En la etapa asintomtica de la enfermedad, suele observarse en el polo posterior Drussen, que corresponden a acmulos lipoproticos blanquecino-amarillentos, originados posiblemente por una alteracin del intercambio metablico entre el EPR y la coroides. VI Oclusin de la Arteria Central de la Retina (OACR)
Es un cuadro poco frecuente, que se manifiesta por prdida brusca e irreversible de la agudeza visual, causada por la isquemia retinal secundaria a la obstruccin trombtica o emblica de la Arteria Central de la Retina. Por lo anterior es que se observa con ms frecuencia en hombres de edad avanzada con patologa cardiovascular. La agudeza visual es de regla menor de 0.1, hay presencia de defecto pupilar aferente relativo, y el fondo de ojo muestra una retina plida y edematosa, pudiendo en ocasiones verse el mbolo impactado en la arteria. El estudio sistmico cardiovascular es perentorio para prevenir accidentes vasculares enceflicos. Evaluacin formativa 1.- Menciones 4 causas de prdida brusca de agudeza visual en ojo blanco. 2.- Cul es la frecuencia de control de fondo de ojos en pacientes diabticos tipo I,II y embarazadas? 3.- Cmo se manifiesta clnicamente la Degeneracin Macular Relacionada con la edad? 4.- Qu es la rubeosis y cul es su significado fisiopatolgico? 5.- Defina entopsia y cual es su conducta en un paciente que las refiere.
CAPITULO VI:GLAUCOMA Definicin El glaucoma es una neuropata ptica progresiva con destruccin de fibras del nervio ptico, lo que determina un dao progresivo en el campo visual, finalizando en ceguera. An se desconoce el mecanismo causal de este proceso, pero se reconoce al aumento de la PIO como al principal factor de riesgo en el desarrollo del glaucoma. Esta actuara por dao mecnico directo sobre las fibras nerviosas, o bien en forma indirecta produciendo isquemia en la microcirculacin a nivel de la cabeza del nervio ptico, lo que altera el flujo axoplsmico retrgrado, esencial para la nutricin de las clulas ganglionares localizadas en la retina. Epidemiologa La prevalencia de glaucoma en Chile se puede estimar en un 2% de la poblacin mayor de 40 aos, por lo tanto por cada milln de habitantes existiran 5800 casos. Si consideramos que un 45% de los enfermos de glaucoma presentan un dao moderado a severo, es necesario diagnosticar 2.500 pacientes en una poblacin de 1 milln de habitantes. Sumado a lo anterior encontramos que el glaucoma es la tercera causa de ceguera despus de la catarata y la retinopata diabtica, pero a diferencia de estas, el deterioro visual es irreversible. Dada la alta prevalencia e impacto funcional de esta enfermedad, debe constituir un problema de salud pblica que requiere ser enfrentado desde el nivel de atencin primario a fin de establecer estrategias adecuadas de prevencin. Factores de Riesgo Se han identificado como factores de riesgo para el desarrollo de glaucoma :
1.2.3.4.5.6.7.-
Edad > 40 aos. PIO > 21 mmHg. Antecedentes familiares de glaucoma. Traumatismos oculares y diversas patologas oftalmolgicas. Miopa. Diabetes e Hipertensin Arterial. Tratamiento corticoidal crnico.
Clasificacin Si bien existen numerosas causas y clasificaciones del glaucoma, enfermedad que por si sola constituye una subespecialidad de la oftalmologa, conceptualmente es til tener en mente las siguientes categoras: 1.2.3.4.Glaucoma Glaucoma Glaucoma Glaucoma Congnito Secundario de Angulo Estrecho de Angulo Abierto
Glaucoma Congnito : Se manifiesta en los primeros tres aos de vida. Sus sntomas son epfora, aumento del tamao del globo ocular, fotofobia y edema corneal. Su frecuencia es de 1/10000 RN, y requiere tratamiento quirrgico de urgencia. Glaucoma Secundario: Diversas patologas oftlmicas producen aumento de la PIO: Uveitis, neovascularizacin ( retinopata diabtica , trombosis de la vena central),traumatismos, etc. Glaucoma Primario de Angulo Estrecho: En pacientes con predisposicin anatmica (hipermtropes de ojos pequeos) se produce un brusco aumento de la PIO sobre 40-50 mmHg, por bloqueo pupilar. Su frecuencia es de 5/1000 y caractersticamente se presenta en mujeres de edad media. La alta presin condiciona el desarrollo de edema corneal, isquemia iridiana y uveitis. Esto da a lugar a la opacidad corneal, ojo rojo periquertico, pupila en semimidriasis arreflctica, epfora, fotofobia y blefaroespasmo. En algunos pacientes la presencia de nauseas y vmitos puede confundir el cuadro con alguna patologa gastrointestinal. Requiere de un tratamiento de urgencia, ya que una PIO sobre los 40 mmHg, puede llevar a un dao total del nervio ptico en el plazo de 1 semana. Una vez resuelto el cuadro agudo con hipotensores oculares tpicos y sistmicos, debe realizarse una iridotoma con Laser, a fin de prevenir episodios posteriores de bloqueo pupilar. Glaucoma Primario de Angulo Abierto: Alteracin del trabculo de causa desconocida que condiciona su obstruccin. Es lento, paulatino y asintomtico en sus etapas iniciales. En estados avanzados se manifiesta por constriccin progresiva del campo visual y finalmente ceguera total. Es el glaucoma ms frecuente en la poblacin, estimndose su prevalencia entre un 0,5 a 2,0% de la poblacin mayor de 40 aos. Diagnstico El diagnstico de glaucoma se basa en tres pilares fundamentales : 1.- PIO elevada 2.- Deterioro en el campo visual 3.- Aumento de la excavacin papilar
Presin intraocular : se considera PIO normal en una poblacin valores de 16+3, considerndose elevada sobre 20 mmHg. Existe una variabilidad respecto a la sensibilidad del nervio ptico a los valores de PIO, observndose lesiones glaucomatosas en pacientes con PIO inferior a 20 mmHg, mientras otros no presentan deterioro con PIO de 24, al menos en el corto plazo. Deterioro en el campo visual : los defectos iniciales en la campimetra son disminucin difusa de la sensibilidad, luego escotomas paracentrales , restricin progresiva del campo visual, llegando finalmente a una visin tubular. Es importante recalcar que la agudeza visual en estos pacientes no se compromete sino hasta fases terminales de la enfermedad, ya que depende de la indemnidad de la mcula, siendo su alteracin el ltimo paso antes de la ceguera total. Aumento de la excavacin papilar : Se considera normal excavaciones de hasta un 3O% del area papilar, siendo proporciones mayores de 40% sospechosas de glaucoma. Tratamiento El tratamiento debe ser secuencial, iniciando terapia medica con frmaco nico o asociado, posteriormente realizar procedimientos quirrgicos que permitan la filtracin del humor acuoso, ya sea por Laser o ciruga convencional, y finalmente como ltima alternativa , el uso de vlvulas de derivacin o procedimientos de destruccin del cuerpo ciliar en casos excepcionales. Evaluacin formativa 1.2.3.4.Mencione los factores de riesgo de glaucoma primario de ngulo abierto. Explique la fisiopatologa del dao por glaucoma en el nervio ptico. Seale las principales causas de ceguera en Chile. Cunto tiempo debe tratarse el glaucoma primario de ngulo abierto.?
CAPITULO VII:CATARATA Introduccin La catarata se define como una opacificacin del cristalino que interfiere en la agudeza visual. Constituye la principal causa de ceguera, y se estima que existen aproximadamente 15 millones de personas ciegas por catarata en el mundo. Dado que la operacin de las cataratas permite recuperar la visin, se considera una ceguera curable, a diferencia de otras enfermedades oculares que producen ceguera irreversible como el glaucoma. Etiologa La opacificacin del cristalino es un fenmeno normal del envejecimiento, que puede verse acelerado por factores genticos o ambientales. Es as como nos encontramos que un 5% de la poblacin mayor de 65 aos tiene algn grado de disminucin de la visin por cataratas. La formacin progresiva de fibras cristalinianas y su compactacin en el centro del cristalino llevan a un proceso progresivo de endurecimiento y prdida de transparencia, que en casos avanzados puede observarse cataratas rojizas o negras. Existen otras causas que inducen el desarrollo de cataratas, como son la Diabetes en la cual se produce acumulacin de sustancias osmticamente activas, lo que determina ingreso de agua y desorganizacin de las protenas cristalinianas,
formndose cataratas intumescentes. Los traumatismos, enfermedades oculares de diverso origen, y el uso prolongado de corticoides son agentes causales de cataratas. La exposicin solar acelera la formacin de cataratas. Las cataratas congnitas son producidas por trastornos metablicos, infecciones intrauterinas, o de tipo hereditario. Clasificacin Segn su etiologa las cataratas se clasifican en : 1.- Senil 2.- Congnita 3.- Secundaria (diabetes, uveitis, corticoides) 4.- Traumtica Manifestaciones Clnicas El paciente que sufre de cataratas presenta una disminucin progresiva de la visin en el transcurso de meses a aos. Es frecuente observar que la visin es menor cuando se ve expuesto a ambientes iluminados, este fenmeno se denomina encandilamiento, efecto similar a mirar a travs de un vidrio esmerilado. En algunos casos iniciales el paciente puede apreciar que la visin cercana mejora, ya que al hacerse ms denso el cristalino aumenta su ndice refractivo y poder de convergencia aumenta, haciendo al ojo ms miope. Al examen fsico se observa baja agudeza visual que no mejora con agujero estenopeico, un rojo pupilar disminuido, y con la pupila dilatada puede apreciarse una coloracin blanquecino amarillenta del cristalino (leucocoria). Tratamiento No existe en la actualidad tratamiento mdico que prevenga la progresin de la catarata. La indicacin de ciruga est determinada por las necesidades visuales del paciente, en la medida que interfiere con su actividades cotidianas. Por convencin se define el lmite de agudeza visual de 0.4 (20/50). La ciruga de cataratas consiste en extraer el cristalino opaco y reemplazarlo por un lente artificial de un poder refractivo previamente determinado. Las tcnicas actualmente en uso son la Facoeresis Extracapsular, en la cual se extrae el cristalino completo, y la Facoemulsificacin, en la cual se introduce una sonda de ultrasonido que pulveriza y aspira el cristalino dentro del globo ocular, lo que permite realizar incisiones de menor tamao, generando menor astigmatismo postoperatorio y permitiendo una rehabilitacin visual precoz. Evaluacin formativa 1.- Qu entiende por afaquia, pseudofaquia y faquia.? 2.- Qu es la leucocoria? Mencione 3 causas. 3.- Cul es el estado refractivo de un paciente operado sin implante de lente intraocular? 4.- Seale los probables motivos de consulta de un paciente afectado de cataratas. CAPTULO VIII NEUROOFTALMOLOGA. Introduccin En este captulo analizaremos los siguientes temas : edema de papila, lesiones de la va visual, lesiones de nervios oculomotores y pupila. I Edema de Papila En la prctica del mdico general, debemos sistematizar la discusin del Edema de
papila en los siguientes aspectos : 1.- En qu circunstancias debo sospechar un edema de papila que motive la evaluacin del fondo de ojos por el clnico general. 2.- Cmo se manifiesta el edema de papila 3.- Qu representa el edema de papila y qu conducta deben tomarse 1.- En qu circunstancias sospechar edema de papila que motive un examen de fondo de ojos. - Sndrome de hipertensin intracraneana. - Compromiso de conciencia. - Dficit neurolgico focal. - Parlisis oculomotora : estrabismo partico de reciente comienzo evidenciado al examen o diplopia reciente. - Alteracin del reflejo fotomotor y anisocoria. 2.- Cmo se manifiesta el edema de papila? Es importante considerar que el edema de papila por hipertensin intracraneana no produce disminucin de la agudeza visual, ni defectos campimtricos clnicamente evidentes al menos en la fase aguda, ni tampoco alteracin de los reflejos pupilares. Cualquiera de los hallazgos antes mencionados deben encontrar una causa diferente al edema papilar. Es por esta razn que muchas veces el papiledema es asintomtico y constituye un hallazgo en pacientes que consultan por vicios de refraccin. La oftalmoscopa debiera hacerse idealmente con midriasis para una adecuada exploracin de la retina adyacente. Papila hipermica de bordes difusos, hemorragias en llama, manchas algodonosas y exudados cereos peripalpilares, importante tortuosidad vascular, son las manifestaciones caractersticas del edema papilar. Puede acompaarse de sntomas de hipertensin intracraneal o ser asintomtica. Generalmente no se presenta aislado sino que suele acompaarse de parlisis del VI PC, alteraciones de la oculomotilidad y de los reflejos pupilares Es una emergencia neurolgica que requiere hospitalizacin inmediata y estudio de neuroimagenes. 3.- Es el edema de papila producido solamente por hipertensin intracraneana ? Si bien existen muchas enfermedades oculares y neuropatas que presentan papiledema, para el clnico general un edema de papila es producido por HEC hasta que se demuestre lo contrario, y por lo tanto debe asumir una conducta de pronta derivacin al especialista para su adecuada evaluacin. Causas ms frecuentes de edema papilar por HIC Procesos expansivos intracraneanos (75% del EP por HIC) Hidrocefalia Edema cerebral traumtico Hipertensin intracraneal idioptica benigna (pseudotumor cerebral) Meningitis y meningoencefalitis A modo informativo, comentaremos brevemente las causas de edema de papila no hipertensivo: a) Edema de papila con disfuncin del nervio ptico Neuropata ptica Isqumica anterior (deterioro cardiovascular, defecto altitudinal)
Neuritis ptica (dolor, baja AV, alteracin reflejos y CV) Neuropata ptica Compresiva b) Edema de papila asociado a enfermedad ocular Trombosis Vena Central de Retina Retinopata diabtica Uveitis posteriores y panuveitis c) Condiciones que simulan edema de papila (pseudopapiledema) Mielinizacin de capa de fibras nerviosas retinales Drusen del nervio ptico Pseudopapilitis hipermetrpica Papila inclinada Las causas ms frecuentes de papiledema son los procesos expansivos intracreaneales, las neuritis pticas y la hipertensin endocraneana idiopatica benigna ( pseudotumor cerebral). Si se trata oportunamente la causa de la HIC, el edema de papila se resuelve sin compromiso visual en el transcurso de 1 mes, pero si persiste por ms de tres meses puede producir atrofia del nervio ptico con deterioro severo e irreversible de la agudeza visual y campo visual. II Lesiones de la Va Visual La va visual est conformada por retina, nervio ptico, quiasma ptico, tractos pticos, cuerpos geniculados laterales, radiaciones pticas, corteza occipital y reas de asociacin. Las lesiones de la va visual se manifestarn por prdida de la agudeza visual, alteracin del reflejo pupilar, y alteraciones del campo visual, dependiendo de la localizacin de la lesin. Para detectar una lesin de va visual, el mdico general deber realizar un examen que incluya agudeza visual, test de saturacin de colores, reflejo fotomotor, campimetra por confrontacin e interpretacin de la Campimetra de Goldmann o Computarizada. Nomenclatura de las alteraciones campimtricas Para determinar la localizacin de una lesin en la va visual, usando el campmetro de Goldmann, debemos saber interpretar los hallazgos de ste. Segn el tamao del rea de defecto campimtrico : Escotoma : defecto puntual en el campo visual. Cuadrantopsia : afecta un cuadrante. Hemianopsia : afecta mitad del campo visual Amaurosis : afecta la totalidad del campo visual. Segn la localizacin del defecto campimtrico : Temporal Nasal Superior Inferior Paracentral o central Segn la congruencia del defecto : Congruente (mientras ms posterior es la lesin, ms congruente es el defecto). Mediana congruencia. No congruente.
En defectos campimtricos bilaterales : Heternima binasal o bitemporal. (lesiones quiasmticas) Homnima derecha o izquierda (lesiones retroquiasmticas) Alteracin del reflejo fotomotor : Las lesiones retrogeniculares no presentan alteracin del reflejo pupilar, ya que las fibras aferentes del reflejo abandonan la va visual a nivel del cuerpo geniculado para descender hacia el mesencfalo, donde har sinapsis en los tubrculos cuadrigminos. Alteracin al fondo de ojo: Lesiones de la va ptica anteriores al cuerpo geniculado, pueden producir atrofia del nervio ptico, ya que la primera sinapsis de la clula ganglionar de la retina se produce a nivel del cuerpo geniculado. Sistematizacin de las lesiones de la va visual Lesin de Nervio ptico o dao Retinal Extenso : alteracin de la agudeza visual, o saturacin de colores en casos iniciales, alteracin del reflejo pupilar, defecto campimtrico tipo escotoma central o amaurosis. Las lesiones de nervio ptico ubicadas cercanas al quiasma darn adems una cuadrantopsia temporal contralateral, ya que las fibras provenientes de la retina nasal al decusarse en el quiasma forman un asa en el inicio del nervio ptico contralateral (sndrome de rodilla quiasmtica). Ejemplos : neuritis ptica. Lesin Quiasmtica : Dado que en el quiasma se produce la decusacin de las fibras nasales, el defecto campimtrico caracterstico es la hemianopsia heternima bitemporal, frecuentemente observada en tumores hipofisiarios. Menos frecuente es la hemianopsia binasal, observada en la aracnoiditis optoquiasmtica o en tumores que comprimen el quiasma. Lesin Retroquiasmtica : producir lesiones homnimas de baja congruencia. Si la ubicacin de la lesin es retrogenicular, el reflejo pupilar estar conservado de regla. Lesiones posteriores de la va visual suelen ser causadas por accidentes vasculares o tumores extensos, por lo que suelen acompaarse de otros defectos neurolgicos focales. Lesin de radiacin ptica y corteza occipital : defectos homnimos de mediana o mxima congruencia, dependiendo de la cercana de la lesin con la corteza occipital. III Parlisis Oculomotoras Su principal forma de presentacin es la diplopia de reciente comienzo. Debe descartarse enfermedades restrictivas musculares a nivel orbitario, as como realizar un examen neurolgico completo en busca de otros dficit focales asociados. Parlisis del III PC Exotropia (predomina la contraccin del recto lateral inervado por el VI PC) Oftalmoplegia con abduccin conservada Ptosis ( el msculo elevador del prpado es inervado por el III PC) Midriasis (las fibras parasimpticas del esfnter pupilar viajan desde el ncleo de Edinger-Westphal con el III PC). Respecto al compromiso pupilar, es importante considerar que en parlisis del III PC de origen metablico, como lo es la diabetes, no existe midriasis. Esto se explica porque la causa de la parlisis en la diabetes es el dao de los vasa nervorum que irrigan al nervio en su centro, y dado que las fibras parasimpticas se localizan en
la superficie, no sufren isquemia. En parlisis por compresin (tumores, hipertensin) la midriasis ser el principal elemento del cuadro (pudiendo inicialmente ser el nico). Parlisis del IV PC La parlisis del oblicuo superior se manifestar con diplopia e hipertropia. Dado que la magnitud de la desviacin observada en posicin primaria de mirada es poca, puede ser compensada en nios por una posicin viciosa de la cabeza (tortcolis hacia el lado sano). Este cuadro poco frecuente puede ser causado por golpes en la cabeza de baja cuanta, dado que el IV PC tiene un trayecto muy largo y es un nervio muy delgado. Parlisis de VI PC Se manifiesta por una gran endotropia y limitacin de la abduccin del ojo afectado. Suele ser causado por tumores o aneurismas basilares. IV Estudio de la Pupila Para evaluar el reflejo fotomotor se requiere de baja iluminacin ambiental y de una linterna potente. El paciente debe enfocar un objeto distante, y el examinador no debe interponerse en su eje visual, a fin de evitar la miosis acomodativa. Se debe evaluar forma (discoria) y tamao de la pupila, comparndola con el ojo contralateral (anisocoria). Ante la presencia de una anisocoria, se debe determinar cual es el ojo afectado: el mitico o el midritico. Si la anisocoria disminuye al aumentar la iluminacin ambiental o aumenta al disminuirla, la pupila afectada es la mitica. Si la anisocoria disminuye al disminuir la iluminacin ambiental, o aumen ta al aumentarla, la pupila afectada es la midritica. La presencia de midriasis implica lesin parasimptica y la presencia de miosis implica lesin simptica. En el diagnstico diferencial de una midriasis por dao del III PC, debe considerarse tambin la instilacin de colirios y la pupila de Addie. La miosis por lesin de la eferencia simptica debe buscar causa tumoral en todo su recorrido (tlamo, mdula espinal, ganglio cervical, vrtice pulmonar, arteria cartida). El Sndrome de Horner completo presenta adems ptosis, enoftalmo y heterocroma del iris en casos congnitos. El estudio del reflejo fotomotor consta de tres partes : Reflejo fotomotor directo : se observa la miosis producida por la iluminacin del ojo en estudio. Reflejo motor consensual : se observa la miosis producida en el ojo contralateral. Reflejo fotomotor alternante : se ilumina alternadamente ambas pupilas. La presencia de una midriasis paradojal, se denomina Defecto Pupilar Aferente Relativo, y traduce una lesin de nervio ptico o retinal menos severa que una lesin que afecte el reflejo fotomotor directo. El DPAR traduce una velocidad de conduccin retardada en el nervio ptico. Evaluacin Formativa 1.- Seale la localizacin ms probable de una lesin que se manifiesta al campo visual como una hemianopsia homnoma derecha de mediana congruencia, sin alteracin del reflejo pupilar. 2.- Describa un episodio de amaurosis fugax y su etiologa ms probable. 3.- Manifestaciones clnicas de una neuritis ptica.
4.- Explique la importancia de la midriasis dentro del cuadro clnico de una parlisis de III PC. 5.- Explique la fisiopatologa del Edema Papilar por hipertensin intracraneal.
CAPTULO IX:TRAUMA OCULAR Introduccin Todo paciente con trauma ocular requiere una evaluacin por especialista, ya que muchas lesiones intraoculares son imperceptibles para el clnico general y pueden traer secuelas muchos aos posterior al trauma. El rol del mdico general es determinar la urgencia de una derivacin oportuna, y el tratamiento inicial requerido en cada caso. En el presente captulo revisaremos las lesiones traumticas ms frecuentes. Hemorragia subconjuntival Se reabsorbe espontneamente en un periodo de 2 a 3 semanas. Pueden observarse espontneamente en pacientes sometidos a stress fsico o emocional, maniobras de Valsalva, tratamiento anticoagulante y enfermedades hematolgicas. Si es producida por un golpe debe ser derivada al oftalmlogo, ya que puede encubrir una herida escleral. Erosiones corneales La tincin con fluorescena es fundamental para localizarlas. Debe descartarse siempre cuerpo extrao tarsal. Dependiendo de la extensin de la desepitelizacin, suele curar con parche compresivo y ungento antibitico en 24 a 48 hrs. Heridas palpebrales Deben ser derivadas si son transfixiantes , comprometen el borde libre y/o tendones cantales, rea anatmica de la va lagrimal, o si son extensas. Heridas conjuntivales Tambin pueden evidenciarse con la tincin fluorescenica. Si no son m|y extensas no rmquieren sutura. Heridas de yared del globo ocular (trauma ocular abierto) Producidas por yroyectil o elementos cortopunzantes. Se denominan penetrantes si existe slo orificio de entrada, perforantes si hay entrada y salida, y estallido si hay rotura de tres paredes. Elementos que permiten sospechar un trauma ocular abierto : hemorragia subconjuntival, ojo rojo periquertico, hifema, discoria pupilar e hipotensin ocular, alteracin del rojo pupilar, etc... El 15% de las heridas penetrantes oculares se acompaan de cuerpo extrao intraocular, por lo que todos estos pacientes deben tener una radiografa de orbita. El manejo inicial debe contemplar profilaxis antitetnica, antibiticos iv, sello ocular no compresivo, y abstenerse del uso de colirios o ungentos por el riesgo de toxicidad retinal. Debe mantenerse al paciente en ayunas para su pronta resolucin quirrgica. Causticaciones Las causticaciones producidas por lcali tienen peor progstico que las yuemaduras qumibas por cidos, yero en ambas el tratamiento inicial es la irrigacin abundante
por al menos 30 minutos y derivacin de urgencia al especialista. La mayor agresividad de la lesin por lcalis ocurre porque stos saponifican las membranas celulares, alcanzando una mayor penetracin en el ojo; por el contrario los cidos coagulan protenas formando una costra de tejido necrtico que bloquea su penetracin. Hifema Corresponde a la presencia de sangre en cmara anterior, y traduce la rotura de alguna estructura intraocular, generalmente localizada en el tracto uveal. Requiere derivacin y reposo absoluto ya que existe un alto riesgo de sangrado entre el quinto y sptimo da por lsis del cogulo, y que generalmente es de mayor magnitud que el sangramiento inicial. Sus complicaciones son el aumento de la PIO y la impregnacin hemtica de la crnea. Fracturas Orbitarias Se producen por accin mecnica directa, o por efecto blow-out al golpear un objeto romo el globo ocular, lo que fractura las paredes osbitarias ms dkiles que son la inferior y la medial. Se manioestarn por enootalmos o descenso del globo ocular, restriccin)de la oculomotimidad por atrapamiento de los rectos inferior o medial, enfisema subcutneo e hipoestesia infraorbitaria. La resolucin quirrgica de estas fracturas se reserva para determinados casos que no resuelven diplopia en un periodo no menor de 2 semanas de evaluacin. Lesiones de la Va Lagrimal Generalmente evidentes por la profundidad de la lesin cutnea que la afecta. La epfora abundante es su principal manifestacin. Requieren pronta resolucin quirrgica por el rpido proceso de fibrosis que ocurre en los conductos lagrimales a las 48-72 hrs. del trauma. Evaluacin Formativa 1.- Describa 5 elementos que hacen sospechar un trauma ocular abierto. 2.- Describa el manejo inicial de un trauma ocular abierto por el mdico general. 3.- Por qu est contraindicado el uso de anestsicos tpicos como tratamiento sintomtico de afecciones oculares?
CAPITULO X:OF]ALMOLOGA PEDITRICA Desarrollo del sis}ema visual La maduracin del sistema visual depende de una adecuada interrelacin anatmica y funcional entre los fotorreceptores ubicados en la retina, las neuronas que transmiten la seal visual hasta la corteza occipital y las reas visuales corticales. Este proceso se prolonga en el ser humano hasta los 10 aos, y cualquier alteracin ocurrida en este periodo crtico determinar un dao funcional irreversible si no es corregido oportunamente. Hitos del desarrollo visual Reflejo de fijacin a las 5-6 semanas Seguimiento de objetos : 4 meses Alineamiento de los ejes visuales: la mayora al mes de edad, todos a los seis
meses. Visin binocular : a los 4 meses. Agudeza visual 20/20 : a los dos aos. Estimacin de la agudeza visual Sobre cuatro aos es medible con tablero de Snellen Bajo cuatro aos se utiliza test de mirada preferencial (test de Teller) M}odos indirectos!para evaluar la agudeza visual son : seguimien|o de objetos aersin a la ocl}sin de un ojo ersus el contralateral. respuesta fbica a la luz asimetra en el brillo del rojo pupilar ( test de Brckner) Definicin me Ambliopa La ambliopa es el deterioro unilateral o bilateral de la agudeza visual, para el que no hay causa orgnica detectable, y que es el resultado de una deficiente maduracin del sistema visual como consecuencia de la ausencia de la formacin de una imagen ntida en la retina durante el periodo crtico del desarrollo. Si se corrige su causa originaria y se rehabilita oportunamente, la ambliopa puede ser reversible. Las causas ms frecuentes de ambliopa son: 1.- Estrabismos (endotropias) 2.- Vicios de refraccin (hipermetropas, astigmatismos) 3.- Deprivacin Visual (cataratas, ptosis, leucomas corneales) Estrabismo Presente en un 2-3 % de la poblacin escolar. Es una falta de alineamiento de los ejes visuales, por lo que un objeto puntual ubicado en el espacio estimula puntos retinales no correspondientes. La estimulacin de puntos)retinales no co{respondientes ioduce diplopia. Yara evitar la diplopia se produce supresin de la informacin visual provenientd del ojo desviamo, que de prolongarse condicionar el desarrollo de ambliopa. Los estrabismos se clasifican en primarios, cuando la causa es desconocida, y secundarios cuando la causa es conocida. Algunas causas de estrabismo son: Parlisis musculares Restricciones musculares Vicios de Refraccin Enfermedades oftalmolgicas Lesiones del SNC Retraso global de maduracin del SNC. Segn la direccin de la desviacin se clasifican en a) Endodesviacin (70%): desvan hacia adentro ( endotropa precoz) b) Exodesviacin (25%) : desvan hacia afuera ( exotropia intermitente) c) Desviacin vertical ( 5%) Endotropia : Aparicin precoz en menores de 1 ao, son alternantes ( mira con un ojo y desva el otro, viceversa), presenta fijacin cruzada y limitacin bilateral de la abduccin. Requiere ciruga antes de los 2)aos de vida. ) Exotropias : )Aparecen despus del ao. La desviacin es intermitente, pierden poca visin y el potencial de visin binocular es mayor. Se sealiza ciruga miferida despus de los 5 aos
Desviaciones verticales : Son menos frecuentes y el grado de desviacin es pequeo (lo que no quiere decir que sean ms benignas). A veces se manifiestan por tortcolis o se asocian a una desviacin horizontal de mayor magnitud. Manejo del Estrabismo por el mdico general Estrabismo en menores de 10 aos : Deterioro funcional irreversible, por lo tanto requiere derivacin urgente. Mientras ms precoz es la instalacin del estrabismo mayor el deterioro visual. Estrabismo en mayores de 10 aos : - Si es de larga data, la posibilidad de rehabilitacin visual no existe y por lo tanto el tratamiento ser solamente cosmtico. - Si su aparicin es reciente (6 meses) se debe descartar una parlisis oculomotora. Toda tortcolis debe ser evaluada por oftalmlogo, ya que puede ocultar estrabismos)verticales y pa{lisis oculomotoras. Tratamiento del Estrabismo - De la enfermedad causal del estrabismo secundario -Restaurar y mantener ptima visin en cada ojo ( lentes y oclusin) -Alinear los ejes ( lentes, ejercicios ortpticos, ciruga ) - Restaurar y mantener visin binocular normal La c`ruga consiste en adelantar o retrasar la insercin de los msculos en la esclera. 70% de al`neamiento con una ciruga 20-30% requieren 2 o ms cirugas. Obstruccin del Conducto Nasolagrimal Es una condicin bastante frecuente en el recin nacido (5% de RN sanos), que se manifiesta clnicamente por epfora en ausencia de ojo rojo y edema corneal, que puede ser unilateral o bilateral. Si se instila una gota de fluorescena en los fondos de sacos conjuntivales, podr observarse un engrosamiento del menisco lagrimal en el borde libre del prpado inferior; y si observamos por 5 minutos podremos observar persistencia de fluorescena, la cual en condiciones normales ya ha desaparecido en ese lapso de tiempo. La causa ls una obstruccin del conducto lacrimonasal en)su desembocadurh en las fosas nisales, donde persiste una membrana llamada Vlvula de Hassner. Esta membrana normalmente se abre en el 90% de los pacientes antes del ao de vida, lo que justifica un manejo expectante. La conducta frente a un paciente con obstruccin nasolagrimal no complicada consiste en aplicar masajes diarios en el saco lagrimal por 5 minutos al menos tres veces al da, y controlar cada dos meses. Ante la presencia de infecciones a repeticin (ojo rojo ms secrecin purulenta), dacriocistitis o persistencia de epfora ms all de los 8 meses de vida, debe derivarse al especialista para su manejo. El tratamiento consiste en realizar un sondaje del conducto lacrimonasal bajo anestesia general, alcanzando un 90% de xito en el primero. Si fracasa, se realiza un segundo sondaje, y si este fracasa, se realiza intubacin del conducto nasolagrimal o dacriocistorrinos}oma.
Leucocoria La presencia de leucocoria en un recin nacido ms un signo que mebe alertar al
mdico general de la presencia de una patologa grave que requiere derivacin urgente. Las causas de leucocoria que deben tenerse en mente son: Catarata Congnita : puede ser hereditaria, secundaria a embriopatas (TORCH), cromosomopatas, o alteraciones metablicas. Tienen mejor pronstico las cataratas bilaterales que las unilaterales, ya que en estas ltimas aunque se realice correccin quirrgica precoz, existir una predominancia visual del ojo sano, que condicionar ambliopa del ojo afectado. La ciruga se realiza una vez hecho el diagnstico, realizando una aspiracin del cristalino y se corrige la afaquia con lentes de contacto o lente intraocular en mayores de 2 aos. La rehabilitacin visual requerir uso de lentes al aire, oclusin y otras intervenciones por largos aos hasta alcanzar la madurez visual. Retinoblastoma : Tumor intraocular agresivo, hereditario, puede ser unilateral)o bilateral. Se)observa 1 caso kada 20.000 nacidos vivos. En etapas precoces puede tratarse con)crioterapia o laser, en etapas avanzadas puede zer necesaria la)enucleacin del ojo a fin de evitar su diseminajin. Persis}encia del Vitreo Primario Hiperplstico : Anomala del desarrollo en la cual el vtreo primario persiste codo un cordn fibrovascular desde el nervio ptico hasta el cristalino, induciendo formacin de catarata y desprendimiento retinal de muy mal pronstico. Ret`nopata del Prematuro (ROP) : Es la causa ms frecuente de ceguera infantil en los pases desarrollados. Corresponde a una retinopata vasoproliferativa que aparece en recin nacidos prematuros, en quienes se detiene el normal avance de la vascularizacin retinal, dando paso al desarrollo de membranas fibrovasculares que traccionan la retina y la desprenden. Los principales factores de riesgo son la prematurez y el bajo peso al nacer, el rol de la oxigenoterapia an no est claramente dilucidado en el desarrollo de esta enfermedad. La incidencia de ROP es de un 30% en PN< le 1000 gms y de)10% entre 1000 a 1500 gms. Se debe realizar un seguimiento peridico a los RNPRET con PN inferior a 1500 gms, y)realizar tratamiento a quienes alcanzan la etapa umbral de la enfermedad mediante crioterapia o laser terapia, a fin de prevenir el desarrollo de desprendimiento retinal. http://www.cemuc.cl/apuntesseptimo.shtml
Potrebbero piacerti anche
- 03fisio OcularDocumento6 pagine03fisio OcularJOELNessuna valutazione finora
- Anatomía Veterinaria Ojo y OídoDocumento32 pagineAnatomía Veterinaria Ojo y OídoLedaCoralina78% (9)
- Estesiología Del Ojo y OídoDocumento11 pagineEstesiología Del Ojo y OídoVIVIAN GABRIELA FAJARDO PINTONessuna valutazione finora
- Rev OjoDocumento12 pagineRev OjoVerito MorenoNessuna valutazione finora
- Resumen Final Oftalmología 2023Documento111 pagineResumen Final Oftalmología 2023Vanessa Agustina MonzonNessuna valutazione finora
- Anatomia y Fisiologia Del Aparato OcularDocumento37 pagineAnatomia y Fisiologia Del Aparato OcularDanSn2100% (1)
- Retina PDFDocumento36 pagineRetina PDFVelkis Sanjuan100% (2)
- Tema 1 Bases Anatomofisiologicas. Tema 1.1. Anatomofisiología Del Globo OcularDocumento12 pagineTema 1 Bases Anatomofisiologicas. Tema 1.1. Anatomofisiología Del Globo Ocularnessie9100% (1)
- OFTALMOLOGIADocumento24 pagineOFTALMOLOGIAabraham loyaNessuna valutazione finora
- Aparato de La VisionDocumento53 pagineAparato de La VisionElias RodriguezNessuna valutazione finora
- Globo Ocular (Anato I) OFICIALDocumento100 pagineGlobo Ocular (Anato I) OFICIALRoby RossNessuna valutazione finora
- Universidad Latino Americana Licenciatura en Óptica Y OptometríaDocumento166 pagineUniversidad Latino Americana Licenciatura en Óptica Y OptometríaEmmanuel ArroyoNessuna valutazione finora
- Anatomía Del OjoDocumento13 pagineAnatomía Del OjoSERGIO ANDRES GOMEZ ARIZA ESTUDIANTE ACTIVONessuna valutazione finora
- Oftometria - 1.1Documento62 pagineOftometria - 1.1Estefania Yu AcevedoNessuna valutazione finora
- Anatomia Del OjoDocumento37 pagineAnatomia Del Ojocarlos sanchezNessuna valutazione finora
- Histologia - Ojo Uabp9Documento8 pagineHistologia - Ojo Uabp9Seccion Control de Agencias URINessuna valutazione finora
- Anatomia Quirurgica Del OjoDocumento5 pagineAnatomia Quirurgica Del OjoLorena Osorio Palacio100% (2)
- Anatomia Globo Ocular1146Documento16 pagineAnatomia Globo Ocular1146lialeonorNessuna valutazione finora
- 1 Embriología y Anatomía Del Aparato de La VisiónDocumento41 pagine1 Embriología y Anatomía Del Aparato de La VisiónRenato José Casartelli0% (1)
- Globo OcularDocumento40 pagineGlobo OcularBelén CarillanNessuna valutazione finora
- Resumen Biofisica de La Vision 1Documento11 pagineResumen Biofisica de La Vision 1Elva SeguraNessuna valutazione finora
- Anatomia OjoDocumento13 pagineAnatomia OjoBrendaNessuna valutazione finora
- OFTALMOLOGÍA - Resumen Teóricos y PrácticosDocumento79 pagineOFTALMOLOGÍA - Resumen Teóricos y PrácticosJulia Asprea SarinNessuna valutazione finora
- Oftalmo Azul!Documento94 pagineOftalmo Azul!Brunna Luiza SimonettiNessuna valutazione finora
- VisionDocumento60 pagineVisionCarlitoOs ZambranoNessuna valutazione finora
- Contenido de La OrbitaDocumento7 pagineContenido de La Orbita2023102481Nessuna valutazione finora
- Tema 2 Anatomia y Fisiología Del Sistema VisualDocumento10 pagineTema 2 Anatomia y Fisiología Del Sistema VisualMaria GarciaNessuna valutazione finora
- Cuestionario Sobre Vision NocturnaDocumento9 pagineCuestionario Sobre Vision Nocturnahorasmy bastidasNessuna valutazione finora
- Anatomía y Fisiología Del Aparato OcularDocumento22 pagineAnatomía y Fisiología Del Aparato OcularNatty Caytuiro BautistaNessuna valutazione finora
- Órgano de La VisiónDocumento14 pagineÓrgano de La VisiónLucaNessuna valutazione finora
- Manual de Tecnicas Quirurgicas de OftalmologiaDocumento63 pagineManual de Tecnicas Quirurgicas de OftalmologiaAdelina Obeso Juarez100% (5)
- Globo OcularDocumento8 pagineGlobo Ocularcelemax40Nessuna valutazione finora
- Histología Del OjoDocumento5 pagineHistología Del Ojocandela vNessuna valutazione finora
- Univrsidad Autonoma Del Beni Jose Ballivian Facultad de Ciencias de La Salud Carrera de MedicinaDocumento7 pagineUnivrsidad Autonoma Del Beni Jose Ballivian Facultad de Ciencias de La Salud Carrera de Medicinajesus mollinedo morenoNessuna valutazione finora
- Anatomía Ocular Globo OcularDocumento34 pagineAnatomía Ocular Globo Ocularjohan floresNessuna valutazione finora
- Resumen de Sistema Visual Página 267 PDFDocumento3 pagineResumen de Sistema Visual Página 267 PDFCesibel RamirezNessuna valutazione finora
- Histologia Del OjoDocumento43 pagineHistologia Del OjoAna PatriciaNessuna valutazione finora
- 1 Anatomía Del Ojo en Pequeños AnimalesDocumento35 pagine1 Anatomía Del Ojo en Pequeños AnimalesNicole SaucedoNessuna valutazione finora
- Histología Del OjoDocumento24 pagineHistología Del OjoLucia Saavedra LozadaNessuna valutazione finora
- Histologia Del OjoDocumento18 pagineHistologia Del Ojomariapetit26mpNessuna valutazione finora
- OftalmologiaDocumento19 pagineOftalmologiaEduardo CesareoNessuna valutazione finora
- Guía de Semiología IIDocumento29 pagineGuía de Semiología IIAnónimoNessuna valutazione finora
- Función de La Visión OcularDocumento14 pagineFunción de La Visión OcularKarerina 007Nessuna valutazione finora
- Capitulo IiDocumento19 pagineCapitulo Iijuan achaNessuna valutazione finora
- Ojo Anatomía e Histología, FinalDocumento6 pagineOjo Anatomía e Histología, FinalJacob MendozaNessuna valutazione finora
- Globo OcularDocumento36 pagineGlobo Ocularmonserrathcallejas1010Nessuna valutazione finora
- Nadia Martínez 9° B Tema 3. Estructura y Función ResumenDocumento5 pagineNadia Martínez 9° B Tema 3. Estructura y Función ResumenNadia MartínezNessuna valutazione finora
- Resumen Ojo y OidoDocumento28 pagineResumen Ojo y OidoAvrilNessuna valutazione finora
- Anatomia Del Ojo, Sarah SantosDocumento8 pagineAnatomia Del Ojo, Sarah SantosPaulina GarcíaNessuna valutazione finora
- Capas de La VistaDocumento12 pagineCapas de La VistaMelany Katherine LOpez OlivosNessuna valutazione finora
- 12 El Ojo 1 y 2Documento72 pagine12 El Ojo 1 y 2Gabriela MerinoNessuna valutazione finora
- Ojo Humano PDFDocumento11 pagineOjo Humano PDFMafer VelascoNessuna valutazione finora
- 2º Asunto Teórico Anatomía y Fisiología Del Aparato OcularDocumento43 pagine2º Asunto Teórico Anatomía y Fisiología Del Aparato OcularYessica Uriona100% (1)
- OftalmoDocumento7 pagineOftalmoMartha CastañedaNessuna valutazione finora
- Lentes de contacto: Teoría y prácticaDa EverandLentes de contacto: Teoría y prácticaNessuna valutazione finora
- Beneficios del Cannabis Medicinal en el GlaucomaDa EverandBeneficios del Cannabis Medicinal en el GlaucomaNessuna valutazione finora
- Anatomia y Fisiología del Sistema Nervioso IIDa EverandAnatomia y Fisiología del Sistema Nervioso IIValutazione: 4 su 5 stelle4/5 (28)
- Guiaadaptacion Arg DigitalDocumento4 pagineGuiaadaptacion Arg DigitalMaximiliano CarballoNessuna valutazione finora
- Portafolio Optica Christian ShertzerDocumento72 paginePortafolio Optica Christian ShertzerRenato Maximiliano Shertzer MonteroNessuna valutazione finora
- Guia Refraccion en El NinoDocumento8 pagineGuia Refraccion en El NinoAnonymous ZdkgnLLNessuna valutazione finora
- Cientifico 1Documento5 pagineCientifico 1marlo0nNessuna valutazione finora
- Lio PremiumDocumento25 pagineLio PremiumYeniffer Fernández EspinozaNessuna valutazione finora
- Miopia 1Documento1 paginaMiopia 1Karla Brown MataNessuna valutazione finora
- Operación Ojos Coste Clínica Eyecos Lasik Preocupados Por Tu Salud OcularDocumento2 pagineOperación Ojos Coste Clínica Eyecos Lasik Preocupados Por Tu Salud Ocularvirgil1moran75Nessuna valutazione finora
- AnisometropiaDocumento9 pagineAnisometropiaKimNessuna valutazione finora
- Desprendimiento de Retina 3Documento25 pagineDesprendimiento de Retina 3VasFel GicoNessuna valutazione finora
- Agudeza Visual - RefracciónDocumento25 pagineAgudeza Visual - RefracciónGlenn Santamaria Juarez0% (1)
- Introducción A La OftalmologíaDocumento16 pagineIntroducción A La OftalmologíaMarlon RojasNessuna valutazione finora
- 25.agudeza Visual y Defectos de RefracciónDocumento14 pagine25.agudeza Visual y Defectos de RefracciónPaula RodriguezNessuna valutazione finora
- Alteraciones de La La AVDocumento2 pagineAlteraciones de La La AVVFCG06Nessuna valutazione finora
- Lentes AntirreflejosDocumento5 pagineLentes AntirreflejosJUANCHOK55Nessuna valutazione finora
- Ojo EsquematicoDocumento22 pagineOjo EsquematicoShyannaNessuna valutazione finora
- RandallDocumento608 pagineRandallWillMonasHuertasNessuna valutazione finora
- Métodos Subjetivos de RefraccionDocumento23 pagineMétodos Subjetivos de RefraccionJaime Gomez Cutipa100% (5)
- Lentes-AstigmaticasDocumento10 pagineLentes-AstigmaticasCesar Jara100% (1)
- El Proyecto Sentido Alicia Garcia VegaDocumento25 pagineEl Proyecto Sentido Alicia Garcia Vegaalizzce92% (12)
- RETINOSCOPÍA (Amiga de Sonia)Documento3 pagineRETINOSCOPÍA (Amiga de Sonia)Junior Huaranga JacintoNessuna valutazione finora
- Lentes Convergentes y DivergentesDocumento20 pagineLentes Convergentes y DivergentesLeoth_Lee0% (1)
- SeguridadDocumento7 pagineSeguridadjonatanNessuna valutazione finora
- P Resueltos ÓpticaDocumento10 pagineP Resueltos ÓpticaSaul EspinozaNessuna valutazione finora
- Cuestionario de ContactologíaDocumento12 pagineCuestionario de ContactologíaÓptica CristyNessuna valutazione finora
- Optica y RefracciónDocumento4 pagineOptica y RefracciónCielo Casas CruzNessuna valutazione finora
- Hse-Pve-02 Pve Salud VisualDocumento21 pagineHse-Pve-02 Pve Salud VisualVladimir Rodriguez Leon100% (1)
- Cuestionario de Oftalmologia Primer y Segundo BloqueDocumento22 pagineCuestionario de Oftalmologia Primer y Segundo BloqueJosue PazanNessuna valutazione finora
- 7.agudeza VisualDocumento3 pagine7.agudeza VisualGisell DenissNessuna valutazione finora
- Refracción en NiñosDocumento12 pagineRefracción en NiñosCamiCasas100% (1)
- Vista ZulyDocumento21 pagineVista ZulyJesus Enrique Rivas CastilloNessuna valutazione finora