Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Come Lavora Il Sistema Nervoso Autonomo?
Caricato da
Gaia Borraccesi0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
6 visualizzazioni1 paginaTitolo originale
Come lavora il sistema nervoso autonomo?
Copyright
© © All Rights Reserved
Formati disponibili
DOCX, PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
6 visualizzazioni1 paginaCome Lavora Il Sistema Nervoso Autonomo?
Caricato da
Gaia BorraccesiCopyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOCX, PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 1
Come lavora il sistema nervoso autonomo?
In maniera semplice: il simpatico lavora con i suoi
neurotrasmettitori (catecolammine) che agiscono direttamente su recettori localizzati a livello del piano
muscolare e dei nodi. Il parasimpatico agisce con acetilcolina con recettori localizzati prevalentemente
nel nodo senoatriale. L’azione di questi due sistemi è prevalentemente sulle cellule auto ritmiche.
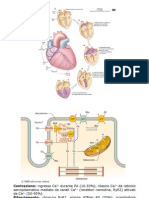
Avevamo detto che nelle cellule auto ritmiche c’è una fase di depolarizzazione lenta perché si aprono i
canali HCM responsabili della corrente funny sia il simpatico che il parasimpatico lavorano sui canali
HCM. Il parasimpatico lavora direttamente sui canali responsabili della corrente funny mentre il
simpatico lavora sullo stato di polarizzazione delle cellule. Il simpatico lavora con le catecolammine che
agiscono sui recettori situati in corrispondenza delle cellule del nodo seno atriale e il recettore è legato ad
una proteina G che attiva un’adenilatociclasi creando AMPc e i canali dipendenti da AMPc si aprono e +
veloce sarà la fase di depolarizzazione dopo la stimolazione simpatica i potenziali sono + ravvicinati e
la freq. cardiaca è aumentata. Il parasimpatico ha l’azione opposta, il recettore muscarinico per
l’acetilcolina ha un’azione esercitata direttamente sui canali per il K+ che si aprono creando
un’iperpolarizzazione; quindi, l’azione del parasimpatico è quella di andare a rallentare la frequenza dei
potenziali d’azione perché quella curva diventa + lunga e quindi avremo una frequenza cardiaca bassa.
La frequenza cardiaca media è data dall’equilibrio tra inibizione esercitata dal nervo Vago (para) e la
stimolazione indotta dai nervi cardiaci (simpatici) sul nodo SA. La ghiandola surrenale è una ghiandola
composita con una porzione corticale e midollare, quest’ultima produce catecolammine che vanno a
influire sulla frequenza cardiaca.
I fattori che influenzano la gittata cardiaca, abbiamo detto, che sono volume sistolico e frequenza
cardiaca che è collegata al ritorno venoso. Il volume sistolico è influenzato da volume telediastolico e
volume telesistolico. Il volume telediastolico nasce dalla quota di sangue che torna al cuore detto ritorno
venoso e come ci torna al cuore questo sangue? Attraverso una serie di meccanismi che sono
fondamentalmente 4: attività della pompa muscolare, respiratoria, delle vene e volume ematico.
Pompa muscolare le vene sono vasi di accoglienza e affinché il sangue torni al cuore si sfrutta la
muscolatura perché la compressione esercitata dal muscolo fa si che si comprima la parete del vaso. La
presenza delle valvole garantisce che non ci sia un ritorno di sangue cioè che non ci sia un reflusso. La
pompa muscolare negli arti è l’elemento + importante.
Pompa respiratoria il diaframma che va verso l’alto e il basso ha un effetto importante: si crea un
gradiente pressorio che favorisce il ritorno di sangue nel cuore passando dalla porzione addominale a
quella toracica.
Pompa delle vene il sistema venoso è un sistema a capacità variabile, l’azione del simpatico fa
contrarre la muscolatura liscia delle vene che schiacciandosi richiama sangue al cuore.
Arterie e venne vanno quasi sempre in parallelo e scorrono controcorrente e perciò quando il sangue
scorre nelle arterie queste si dilatano andando a favorire il flusso comprimendo le vene che vi stanno
accanto favorendo il ritorno venoso.
Variazioni del volume ematico riprendiamo un attimo dei concetti del rene: la renina è prodotta dal
rene per via di tutte le variazioni riscontrate dalle cellule dell’apparato iuxtaglomerulare, ad esempio, se
cala la pressione nell’arteriola afferente verrà prodotta renina. La renina prodotta rientra all’interno di un
sistema + grande detto sistema renina angiotensina aldosterone: la liberazione di renina attiva
l’angiotensina che favorisce la liberazione di aldosterone che fa riassorbire Sali e H2O aumenta
volume extracellulare, aumenta il volume ematico e quindi telediastolico allora aumenta la gittata.
Altro ormone che ci aiuta è l’ADH che aumenta il volume telediastolico e quindi favorisce una
variazione della gittata. Un ormone che favorisce la riduzione del volume, invece, è il peptide
natriuretico atriale.
Potrebbero piacerti anche
- Il Sistema Circolatorio, Escretore e ImmunitarioDocumento8 pagineIl Sistema Circolatorio, Escretore e Immunitarioelisa.gambaretto03Nessuna valutazione finora
- Fisiopatologia Generale IIDocumento36 pagineFisiopatologia Generale IINicola FattoriniNessuna valutazione finora
- Regolazione Della Pressione ArteriosaDocumento8 pagineRegolazione Della Pressione Arteriosalaura niccoliNessuna valutazione finora
- Fisiologia IDocumento49 pagineFisiologia IAlberto ScimemiNessuna valutazione finora
- 1) Apparato Cardio-VascolareDocumento29 pagine1) Apparato Cardio-Vascolarecor_91Nessuna valutazione finora
- Regolazione Dell Attivita CardiacaDocumento54 pagineRegolazione Dell Attivita CardiacaMarco BaldelliNessuna valutazione finora
- Fisiologia Sistema CardiovascolareDocumento4 pagineFisiologia Sistema CardiovascolarelorenzoNessuna valutazione finora
- FisiologiaDocumento3 pagineFisiologiaMariateresa SantorsolaNessuna valutazione finora
- Patologia e Terapia MedicaDocumento17 paginePatologia e Terapia MedicaDvir AviramNessuna valutazione finora
- Fisiologia CardioDocumento21 pagineFisiologia CardioCíntia FariaNessuna valutazione finora
- 04 - Marzilli - 10-10-08 - ValvulopatieDocumento8 pagine04 - Marzilli - 10-10-08 - Valvulopatieutavi108Nessuna valutazione finora
- FARMACOLOGIA - Farmaci DiureticiDocumento26 pagineFARMACOLOGIA - Farmaci DiureticiChiaraNessuna valutazione finora
- 6 - INTERNA Scompenso CardiacoDocumento12 pagine6 - INTERNA Scompenso CardiacoGiulia MeniconziNessuna valutazione finora
- Apparato CircolatorioDocumento4 pagineApparato CircolatorioLuigi BorgeseNessuna valutazione finora
- Apparato Cardio CircolatorioDocumento6 pagineApparato Cardio CircolatorioLuca Il SamuNessuna valutazione finora
- Ciclo Cardiaco e GittataDocumento4 pagineCiclo Cardiaco e GittatadantonimariasaraNessuna valutazione finora
- Sistema CircolatorioDocumento10 pagineSistema CircolatorioLN StylinsonNessuna valutazione finora
- Articolo-Misura Dell'Heart Rate Variability (HRV) Come Indicatore Attendibile Delle Interazioni Tra Uomo e AmbienteDocumento12 pagineArticolo-Misura Dell'Heart Rate Variability (HRV) Come Indicatore Attendibile Delle Interazioni Tra Uomo e AmbienteSergio BertiNessuna valutazione finora
- Controllo Chimico Del CervelloDocumento33 pagineControllo Chimico Del Cervellopaolo continiNessuna valutazione finora
- Sistema CardiovascolareDocumento11 pagineSistema CardiovascolareBruce WiiNessuna valutazione finora
- Sistema CircolatorioDocumento9 pagineSistema CircolatorioannaritagloriaNessuna valutazione finora
- L'apparato Cardiocircolatorio 2Documento2 pagineL'apparato Cardiocircolatorio 2Filippo FanueleNessuna valutazione finora
- Appunti Sullo ShockDocumento20 pagineAppunti Sullo ShockangiolikkiaNessuna valutazione finora
- Fisiologia CardiovascolareDocumento4 pagineFisiologia CardiovascolareTiziana De FeliceNessuna valutazione finora
- (PDF - ITA) Manuale Di CardiologiaDocumento352 pagine(PDF - ITA) Manuale Di CardiologiaAlessio Sola75% (8)
- Appunti Di Fisiologia CardiovascolareDocumento17 pagineAppunti Di Fisiologia CardiovascolareTiziana De FeliceNessuna valutazione finora
- Lez CuoreDocumento29 pagineLez CuoreMarynaNessuna valutazione finora
- Fisiologia Degli Apparati (CuoreDocumento146 pagineFisiologia Degli Apparati (CuoreDario Dall'agataNessuna valutazione finora
- Il Battito CardiacoDocumento4 pagineIl Battito CardiacoGiulia GiuffridaNessuna valutazione finora
- Caratteristiche Dei DistrettiDocumento2 pagineCaratteristiche Dei DistrettiGaia BorraccesiNessuna valutazione finora
- Fisiologia Del Sistema CardiocircolatorioDocumento175 pagineFisiologia Del Sistema Cardiocircolatorioriky1000Nessuna valutazione finora
- FISIOLOGIA AppuntiDocumento70 pagineFISIOLOGIA AppuntiMarta OreficiniNessuna valutazione finora
- 3 Fisiologia Sistema CardiovascolareDocumento10 pagine3 Fisiologia Sistema CardiovascolareCinzia CiervoNessuna valutazione finora
- Lezione 3 CardiocircolatorioDocumento11 pagineLezione 3 CardiocircolatorioXXXXXXXXNessuna valutazione finora
- Apparato CardiovascolareDocumento5 pagineApparato CardiovascolareCatalina Valeria MocanuNessuna valutazione finora
- Lettura Veloce EcgDocumento33 pagineLettura Veloce EcgGerlando Russo IntroitoNessuna valutazione finora
- 1 Cardiocircolatorio 1 2022Documento25 pagine1 Cardiocircolatorio 1 2022LUDOVICA GIANNETTINessuna valutazione finora
- Riflessi DefinitivoDocumento7 pagineRiflessi DefinitivoAnonymous hwHspzPNessuna valutazione finora
- BiologiaDocumento5 pagineBiologiaCristina InvernizziNessuna valutazione finora
- Anestesia in NeurochirurgiaDocumento19 pagineAnestesia in NeurochirurgiaLucatntNessuna valutazione finora
- 1 Cardiocircolatorio 2019 PDFDocumento16 pagine1 Cardiocircolatorio 2019 PDFXXXXXXXXNessuna valutazione finora
- Domande Anatomia e FisiologiaDocumento15 pagineDomande Anatomia e FisiologiasaraNessuna valutazione finora
- Un Sistema Per Nutrire e Depurare Il CorpoDocumento5 pagineUn Sistema Per Nutrire e Depurare Il CorpoGiuliaNessuna valutazione finora
- Ciclo CardiacoDocumento6 pagineCiclo CardiacoMarco ZezzaNessuna valutazione finora
- SNV BonettiDocumento128 pagineSNV Bonettibasturk81Nessuna valutazione finora
- Circolo Coronarico 2012Documento34 pagineCircolo Coronarico 2012albio22Nessuna valutazione finora
- Il SangueDocumento3 pagineIl SangueMichele Antonio AnnunziataNessuna valutazione finora
- 9 10 Sistema UrogenitaleDocumento10 pagine9 10 Sistema UrogenitaleELENA ISABELA TAUTUNessuna valutazione finora
- Il CuoreDocumento18 pagineIl CuorepiliNessuna valutazione finora
- 04 - Fisiopatologia Pressione Sanguinea - IpertensioneDocumento30 pagine04 - Fisiopatologia Pressione Sanguinea - IpertensionerabenekNessuna valutazione finora
- Pressione, Gittata Cardiaca, Circolo PolmonareDocumento19 paginePressione, Gittata Cardiaca, Circolo Polmonareapi-3704348100% (5)
- Mat Did 745347Documento51 pagineMat Did 745347giuNessuna valutazione finora
- Fisiologia II-6 - Circolazione CoronaricaDocumento16 pagineFisiologia II-6 - Circolazione CoronaricaShaun Ivan Muzic100% (1)
- Meccanica Cardiaca ImmaginiDocumento42 pagineMeccanica Cardiaca Immaginicannibale91Nessuna valutazione finora
- Aneurismi ArteriosiDocumento10 pagineAneurismi ArteriosiangelotropNessuna valutazione finora
- Fisiopatologia Clinica PT.1Documento22 pagineFisiopatologia Clinica PT.1FedericoPppzPippoNessuna valutazione finora
- guia2hemodinamica-SEGUNDA LECTURADocumento9 pagineguia2hemodinamica-SEGUNDA LECTURAPaula DuqueNessuna valutazione finora
- Angio ExamenDocumento20 pagineAngio ExamenAlejandra QuiñonezNessuna valutazione finora
- 2 FisiologiaDocumento138 pagine2 FisiologiaSabrina CeppiNessuna valutazione finora
- La microcircolazione del sangue 101: La prossima generazione dell'assistenza sanitariaDa EverandLa microcircolazione del sangue 101: La prossima generazione dell'assistenza sanitariaNessuna valutazione finora
- Circolazione FetaleDocumento1 paginaCircolazione FetaleGaia BorraccesiNessuna valutazione finora
- Caratteristiche Dei DistrettiDocumento2 pagineCaratteristiche Dei DistrettiGaia BorraccesiNessuna valutazione finora
- Sistema Cardiovascolare e CircolatorioDocumento1 paginaSistema Cardiovascolare e CircolatorioGaia BorraccesiNessuna valutazione finora
- Fisiologia CardiacaDocumento1 paginaFisiologia CardiacaGaia BorraccesiNessuna valutazione finora
- Valori Normale Dozari LP Biochim Sem IIDocumento2 pagineValori Normale Dozari LP Biochim Sem IIClaudiu PopescuNessuna valutazione finora
- Fisiologia PDFDocumento75 pagineFisiologia PDFMarioNessuna valutazione finora
- Erboristeria Cinese PDFDocumento141 pagineErboristeria Cinese PDFClemente Di Nicolantonio100% (1)
- Alcune Cose Da Sapere Sui Vostri DentiDocumento2 pagineAlcune Cose Da Sapere Sui Vostri DentiFabrizio BelfioreNessuna valutazione finora
- Polso Cinese BresciaDocumento97 paginePolso Cinese Bresciagio0993Nessuna valutazione finora
- Tesi WipDocumento44 pagineTesi WipGiuseppe Tyler CinquegranaNessuna valutazione finora
- Lezione 4 LIONETTIDocumento8 pagineLezione 4 LIONETTIAnna De SimoneNessuna valutazione finora
- ImmunoematologiaDocumento3 pagineImmunoematologiaAnnibale SergiNessuna valutazione finora