Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Caso Clínico 1
Caricato da
britney moriano100%(2)Il 100% ha trovato utile questo documento (2 voti)
538 visualizzazioni6 pagineEl documento describe el caso clínico de un hombre de 63 años que presentó tos, disnea y fiebre durante 3 semanas. Los exámenes mostraron infiltrados pulmonares en ambas bases y análisis de sangre que indican una infección. El paciente fue diagnosticado con neumonía.
Descrizione originale:
Titolo originale
Caso clínico 1
Copyright
© © All Rights Reserved
Formati disponibili
PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoEl documento describe el caso clínico de un hombre de 63 años que presentó tos, disnea y fiebre durante 3 semanas. Los exámenes mostraron infiltrados pulmonares en ambas bases y análisis de sangre que indican una infección. El paciente fue diagnosticado con neumonía.
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato PDF, TXT o leggi online su Scribd
100%(2)Il 100% ha trovato utile questo documento (2 voti)
538 visualizzazioni6 pagineCaso Clínico 1
Caricato da
britney morianoEl documento describe el caso clínico de un hombre de 63 años que presentó tos, disnea y fiebre durante 3 semanas. Los exámenes mostraron infiltrados pulmonares en ambas bases y análisis de sangre que indican una infección. El paciente fue diagnosticado con neumonía.
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 6
CASO CLÍNICO
◦ Varón de 63 años natural de Junín y procedente de Lima con
historia de tos, disnea y fiebre de 3 semanas de evolución. El
paciente inició sus síntomas hace 3 semanas presentando tos
con expectoración escasa asociada a disnea a moderados
esfuerzos; posteriormente se agregó sensación de alza térmica
no cuantificada intermitente. Continuó con los síntomas y una
semana antes del ingreso la tos se hizo más exigente, la disnea
empeoró hasta leves esfuerzos y persistió con sensación de
alza térmica, lo que motivó que acuda a un centro de salud
donde le indicaron antibióticos por 3 días, sin mostrar mejoría.
Un día antes del ingreso, tenía disnea en reposo, intolerancia
al decúbito y fiebre de 38°C. Por este motivo, acudió a la
emergencia de nuestro hospital siendo admitido.
◦ En las funciones biológicas tenía hiporexia, sed
conservada, orina y deposiciones sin alteraciones,
pero refería una pérdida de peso no cuantificada
durante los últimos 3 meses.
◦ Tenía diagnóstico de hipertensión arterial de larga
data en tratamiento con enalapril, amlodipino e
hidroclorotiazida. Negaba historia de diabetes
mellitus, fiebre tifoidea, fiebre Malta, hepatitis B o C
y transfusiones previas.
◦ Al examen físico tenía presión arterial 120/70 mm Hg,
pulso 74 por minuto, frecuencia respiratoria 28 por
minuto y temperatura de 37,5°C. Lucía en regular
estado general, en regular estado de nutrición y buen
estado de hidratación. La piel era húmeda, caliente,
sin palidez ni ictericia. No presentaba edema en
extremidades ni clubbing. Había disminución del
murmullo vesicular y crepitantes tipo velcro en ambas
bases pulmonares. Al examen cardiovascular los ruidos
cardíacos eran rítmicos, no se auscultaban soplos;
había ingurgitación yugular y reflujo hepatoyugular. El
resto del examen no fue contributorio.
◦ Los exámenes de laboratorio al ingreso mostraron:
hemoglobina 12,1 gr/dl, leucocitos 11 900/mm3 sin
desviación izquierda, plaquetas 295 000/mm3 , perfil de
coagulación normal, VSG 80 mm/h, glucosa 102 mg
/dl, urea 35 mg/dl, creatinina 1 mg/dl, Na: 133 mEq/L, K:
3,3 mEq/L, Cl: 103 mEq/L, proteínas totales: 7 g/dl,
albúmina: 3,3 g/dl, el perfil hepático era normal.
Además se encontró DHL 1 652 UI/L. En la gasometría:
pH: 7,44; PO2 : 55,9 mm Hg, PCO2 : 31,5 mm Hg, HCO3 -
: 19,5 mEq/L, Sat O2 : 90,7 % a FiO2 : 21%.
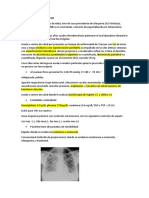
La radiografía de tórax mostró infiltrados
intersticiales predominantemente en bases
pulmonares
Potrebbero piacerti anche
- Caso Clínico Nac FinalDocumento12 pagineCaso Clínico Nac FinalAldahir Murillo Espinoza100% (1)
- Ii.4. - Análisis de Situación de Salud - . Territorios VulnerablesDocumento24 pagineIi.4. - Análisis de Situación de Salud - . Territorios VulnerablesRichard jonatan Gutierrez andradeNessuna valutazione finora
- Practica 2Documento19 paginePractica 2Keny ElvisNessuna valutazione finora
- Caso Clinico TB MDR y XDRDocumento2 pagineCaso Clinico TB MDR y XDRLeonardo Mendoza UrpequeNessuna valutazione finora
- Caso Integrador Semana 7Documento9 pagineCaso Integrador Semana 7fotos ange1100% (1)
- Caso Clinico TBC (Sesion 06)Documento3 pagineCaso Clinico TBC (Sesion 06)Sandra HernandezNessuna valutazione finora
- CASO CLINICO DE LA SEMANA 8 - Tos y HemoptisisDocumento1 paginaCASO CLINICO DE LA SEMANA 8 - Tos y HemoptisisGlenda medaly Ocaña marquez100% (1)
- Caso Clínico de CáncerDocumento1 paginaCaso Clínico de Cáncermarizta reyes haro0% (1)
- Caso Clinico S3 - DiarreaDocumento1 paginaCaso Clinico S3 - DiarreaDanny Rafael Sánchez Esquerre100% (1)
- Historia Clínica (Dengue)Documento2 pagineHistoria Clínica (Dengue)elizabeth cabreraNessuna valutazione finora
- Caso Clinico 1Documento1 paginaCaso Clinico 1Jessenia CastilloNessuna valutazione finora
- Caso 7 Ucv 2020-1Documento8 pagineCaso 7 Ucv 2020-1Jacqueline MerinoNessuna valutazione finora
- Semana 3 - Caso Clinico Grupal - Dx-LabDocumento22 pagineSemana 3 - Caso Clinico Grupal - Dx-LabARIANA NICOLE ACU�A ESPINOZANessuna valutazione finora
- Hiperemesis GravídicaDocumento5 pagineHiperemesis GravídicaLili PolancoNessuna valutazione finora
- Caso 1Documento4 pagineCaso 1katheryn pilcoNessuna valutazione finora
- Coma FisiopatoDocumento4 pagineComa FisiopatoCristhian Motta GuerraNessuna valutazione finora
- Caso Clinico Climaterio y MenopausiaDocumento1 paginaCaso Clinico Climaterio y MenopausiaMauren Jimenez100% (1)
- Caso Clínico 5 Anemia. ObesidadDocumento27 pagineCaso Clínico 5 Anemia. ObesidadYsabel Mirtha Gil OroscoNessuna valutazione finora
- Caso Clinico BartonelosisDocumento36 pagineCaso Clinico Bartonelosismarizta reyes haro100% (2)
- Historia Clínica - Revisión - DIABETES ESSALUDDocumento8 pagineHistoria Clínica - Revisión - DIABETES ESSALUDPedro Ninaquispe MariñosNessuna valutazione finora
- Caso SP IIDocumento6 pagineCaso SP IIMARYCIELO ESTEPHANY LEON TAVARANessuna valutazione finora
- Caso Clínico 11Documento26 pagineCaso Clínico 11MARCO LYONEL LUZA REYESNessuna valutazione finora
- Caso Clinico Mecanismo y Defensa I Grupo Del DR YuriDocumento50 pagineCaso Clinico Mecanismo y Defensa I Grupo Del DR YuriJessica Ericka Vicuña Villacorta33% (3)
- Cuestionario Digestivo 1Documento3 pagineCuestionario Digestivo 1Abelardo MedianeroNessuna valutazione finora
- Caso Clinico #1Documento11 pagineCaso Clinico #1CARMEN FLOR MORALES JUAREZ100% (1)
- Caso Clinico 2 TBC Sesion 11Documento11 pagineCaso Clinico 2 TBC Sesion 11marizta reyes haro100% (1)
- Caso Clínico Sobre La DiabetesDocumento3 pagineCaso Clínico Sobre La DiabetesDennis Ruiz GonzalesNessuna valutazione finora
- CASO CLINICO de HipertensionDocumento8 pagineCASO CLINICO de Hipertensionjodeminsa9414Nessuna valutazione finora
- Ley de OHM..Documento7 pagineLey de OHM..Isaac Manuel Rodriguez Lavado100% (2)
- Caso Clinico Adulto TeoriaDocumento27 pagineCaso Clinico Adulto TeoriaNatalia MallquiNessuna valutazione finora
- CASO CLINICO 4 - Final SEMIOLOGIA 3Documento11 pagineCASO CLINICO 4 - Final SEMIOLOGIA 3Camila Risco100% (1)
- Disautonomías NeurovegetativasDocumento4 pagineDisautonomías NeurovegetativasMATTY FRANSHESCA CORNEJO MORENessuna valutazione finora
- Caso Clinico 5Documento2 pagineCaso Clinico 5Gabo GabNessuna valutazione finora
- Fisiopato 2019-2 SeminariosDocumento15 pagineFisiopato 2019-2 SeminariosCamila Rodriguez AgurtoNessuna valutazione finora
- Informe N°6 - Sindrome Meningeo Agudo Lab Clinico FinalDocumento11 pagineInforme N°6 - Sindrome Meningeo Agudo Lab Clinico FinalMilenka GrgicevicNessuna valutazione finora
- Diagnosticos de EnfermeriaDocumento5 pagineDiagnosticos de EnfermeriaCari DNNessuna valutazione finora
- Caso Clinico N°8Documento24 pagineCaso Clinico N°8Edith Joaquin Arroyo100% (1)
- Pae Final Adulto PracticoDocumento25 paginePae Final Adulto Practicoshirley sayagoNessuna valutazione finora
- Informe 7 - HiperparatiroidismoDocumento9 pagineInforme 7 - HiperparatiroidismoMilagros Vela Salazar100% (1)
- Caso Clinico de Salmonella 2 PDFDocumento4 pagineCaso Clinico de Salmonella 2 PDFNüzhet TrejoNessuna valutazione finora
- Caso Clinico Leucemia Linfoblastica AgudaDocumento6 pagineCaso Clinico Leucemia Linfoblastica AgudaCarlos HernándezNessuna valutazione finora
- MonografiaDocumento25 pagineMonografiaAri PinoNessuna valutazione finora
- C.C.Sesión 12 Adulto I PrácticaDocumento21 pagineC.C.Sesión 12 Adulto I Prácticamarizta reyes haro0% (1)
- Caso Clínico MariaDocumento18 pagineCaso Clínico MariaDANIELA RUIZ CALDERONNessuna valutazione finora
- Pce Paciente Con IamDocumento11 paginePce Paciente Con IamVioleta Matias RoblesNessuna valutazione finora
- SÍNDROME METABÓLICO Caso ClinicoDocumento13 pagineSÍNDROME METABÓLICO Caso ClinicoViviana Marcela Celis QuinayásNessuna valutazione finora
- Caso Etico LegalDocumento1 paginaCaso Etico Legalmarcos33% (3)
- Caso Clinico OkDocumento13 pagineCaso Clinico OkCRISTINA MILAGRITOS TORRES HUAMANNessuna valutazione finora
- Caso Clinico 8 GRUPO4Documento11 pagineCaso Clinico 8 GRUPO4Yeralin Lissel Asencio VegaNessuna valutazione finora
- Caso Clínico 7Documento2 pagineCaso Clínico 7MASIEL JOSELYN ORTEGA FLORIANONessuna valutazione finora
- Caso Clinico N°1 - HematologiaDocumento6 pagineCaso Clinico N°1 - HematologiaMauro Marino Aguilar100% (2)
- Modelo de Historia Clinica Ucv-PiuraDocumento14 pagineModelo de Historia Clinica Ucv-PiuraLUIS FERNANDO CASTILLO VILELANessuna valutazione finora
- Casos Clinicos DMDocumento5 pagineCasos Clinicos DMBrigitte GutierrezNessuna valutazione finora
- Caso Clinico 1Documento5 pagineCaso Clinico 1Rodrigo Ñahui Centeno100% (1)
- Caso Clinico 15Documento23 pagineCaso Clinico 15YEHUDE VICTOR ANDREE SAAVEDRA TIMANANessuna valutazione finora
- Caso Clinico 07Documento14 pagineCaso Clinico 07JMarti FCNessuna valutazione finora
- Caso Clinico TBCDocumento27 pagineCaso Clinico TBCmarizta reyes haro100% (1)
- Caso Clínico Sistema Respiratorio PDFDocumento2 pagineCaso Clínico Sistema Respiratorio PDFKeren Ruiz100% (1)
- Caso Clínico 1Documento2 pagineCaso Clínico 1Gisela AuccapiñaNessuna valutazione finora
- Modelo Caso Clinico A4Documento1 paginaModelo Caso Clinico A4Rubi Lopez EspadaNessuna valutazione finora
- Ficha Del Estudiante 2° Semana 27Documento5 pagineFicha Del Estudiante 2° Semana 27britney moriano0% (1)
- 1° Semana 27Documento4 pagine1° Semana 27britney morianoNessuna valutazione finora
- Ficha Del Estudiante 3° Semana 27Documento5 pagineFicha Del Estudiante 3° Semana 27britney morianoNessuna valutazione finora
- Ficha Del Estudiante 2° Semana 27Documento5 pagineFicha Del Estudiante 2° Semana 27britney moriano0% (1)
- Ficha #05-27 - Actividad de 4 GradoDocumento5 pagineFicha #05-27 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- Ficha Del Estudiante 5° Semana 27Documento6 pagineFicha Del Estudiante 5° Semana 27britney morianoNessuna valutazione finora
- Ficha Del Estudiante 5° Semana 22Documento6 pagineFicha Del Estudiante 5° Semana 22britney morianoNessuna valutazione finora
- Acta Oficial 1º GradoDocumento4 pagineActa Oficial 1º Gradobritney morianoNessuna valutazione finora
- Ficha #22 - Actividad de 4 GradoDocumento5 pagineFicha #22 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- 4° Hojas Informativas 7° EDADocumento7 pagine4° Hojas Informativas 7° EDAbritney morianoNessuna valutazione finora
- Ficha Del Estudiante 5° Semana 16Documento5 pagineFicha Del Estudiante 5° Semana 16britney moriano100% (1)
- Ficha #04-23 - Actividad de 4 GradoDocumento4 pagineFicha #04-23 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- Caso Clínico 01Documento2 pagineCaso Clínico 01britney morianoNessuna valutazione finora
- Ficha #04-20 - Actividad de 4 GradoDocumento5 pagineFicha #04-20 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- Examen Final 1Documento2 pagineExamen Final 1britney morianoNessuna valutazione finora
- Ficha Del Estudiante 2° Semana 16Documento4 pagineFicha Del Estudiante 2° Semana 16britney morianoNessuna valutazione finora
- Ficha #04-16 - Actividad de 4 GradoDocumento5 pagineFicha #04-16 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- Actividades de Trabajo Colegiado Mes JulioDocumento2 pagineActividades de Trabajo Colegiado Mes Juliobritney morianoNessuna valutazione finora
- Ficha #04-19 - Actividad de 4 GradoDocumento6 pagineFicha #04-19 - Actividad de 4 Gradobritney morianoNessuna valutazione finora
- Ficha Del Estudiante 2° Semana 12Documento5 pagineFicha Del Estudiante 2° Semana 12britney morianoNessuna valutazione finora
- Charla Del Mes de SetiembreDocumento1 paginaCharla Del Mes de Setiembrebritney morianoNessuna valutazione finora
- Ficha Del Estudiante 3° Semana 16Documento8 pagineFicha Del Estudiante 3° Semana 16britney morianoNessuna valutazione finora
- COVID 19 REVISTA Carlos ZagaDocumento4 pagineCOVID 19 REVISTA Carlos Zagabritney morianoNessuna valutazione finora
- Analisis Critico de MatalachéDocumento1 paginaAnalisis Critico de Matalachébritney morianoNessuna valutazione finora
- Agencia de Transporte Especializado para Personas DiscapacitadasDocumento18 pagineAgencia de Transporte Especializado para Personas Discapacitadaspaola tejadaNessuna valutazione finora
- Cas 020 PronacejDocumento27 pagineCas 020 PronacejJeancarlo Chahuayo LiviseNessuna valutazione finora
- El Nino Salvaje de AveyronDocumento3 pagineEl Nino Salvaje de AveyronJohnny Hodgson MoralesNessuna valutazione finora
- Ayuda ExposiciónDocumento3 pagineAyuda ExposiciónYudi Alejandra GARCIA MAPURANessuna valutazione finora
- Preguntas RuletaDocumento2 paginePreguntas RuletaDaniela Paulina Riveros DonosoNessuna valutazione finora
- Guión Derrame PleuralDocumento10 pagineGuión Derrame PleuralJorge MontenegroNessuna valutazione finora
- Proyecto Micro0000Documento18 pagineProyecto Micro0000mattNessuna valutazione finora
- Dormir Sin Saber Porqu1Documento3 pagineDormir Sin Saber Porqu1EDSAU CARDENAS CONISLLA100% (1)
- Hi Per Tension ArterialDocumento200 pagineHi Per Tension ArterialRandall RiveraNessuna valutazione finora
- Experimental Articulo CientíficoDocumento14 pagineExperimental Articulo CientíficoJulio Cesar Ruiz RequejoNessuna valutazione finora
- 2 AntibacterianosDocumento5 pagine2 AntibacterianosVal FerreyraNessuna valutazione finora
- 1 La Alegria 6,7 y 8Documento10 pagine1 La Alegria 6,7 y 8alex muñozNessuna valutazione finora
- Unidad ProtesisDocumento15 pagineUnidad ProtesisVictoria Gonzalez100% (1)
- Informe Psicologico Test Hombre Bajo La LluviaDocumento2 pagineInforme Psicologico Test Hombre Bajo La LluviaMartín Rojas0% (1)
- PROYECTO INVESTIGACION Actividad 1Documento22 paginePROYECTO INVESTIGACION Actividad 1Anyela ContrerasNessuna valutazione finora
- Macro-Proceso de La Gestión Del Talento HumanoDocumento11 pagineMacro-Proceso de La Gestión Del Talento HumanoDALADIER JIMENEZVARGASNessuna valutazione finora
- Trabjo GrupalDocumento3 pagineTrabjo GrupalChristopher Saldaña100% (1)
- Herramienta 4 Cuestionario Nordico AjustadoDocumento2 pagineHerramienta 4 Cuestionario Nordico AjustadoPrevisalud IPSNessuna valutazione finora
- RS Monitor de Paciente ComenDocumento5 pagineRS Monitor de Paciente ComenleonardperezNessuna valutazione finora
- Mapa Mental Del Sistema Excretor 1Documento1 paginaMapa Mental Del Sistema Excretor 1AndreaNessuna valutazione finora
- SÍLABO - Contaminación Minera y de HidrocarburosDocumento5 pagineSÍLABO - Contaminación Minera y de HidrocarburosVelazco Cano JonnathanNessuna valutazione finora
- Medicion Del TrabajoDocumento35 pagineMedicion Del Trabajoluisa sanabriaNessuna valutazione finora
- Habilidades Creativas de ApoyoDocumento17 pagineHabilidades Creativas de ApoyoH Vladimir CascoNessuna valutazione finora
- Ensayo ADRESDocumento3 pagineEnsayo ADRESnatalia perez0% (1)
- Plan de Beneficios Distribuidora LapDocumento14 paginePlan de Beneficios Distribuidora Lapomar amaya lemusNessuna valutazione finora
- Rips PW AbrilDocumento208 pagineRips PW AbrilNatalia PinillaNessuna valutazione finora
- 26 Ventriculografia de EquilibrioDocumento5 pagine26 Ventriculografia de Equilibriomillaray BustosNessuna valutazione finora
- 30 Días OraciónDocumento100 pagine30 Días OraciónLUIS DARIO CERVERA AVILANessuna valutazione finora
- Arbol de Problemas SSTDocumento2 pagineArbol de Problemas SSTOscarIsaza100% (1)
- IPERCDocumento4 pagineIPERCNicole Cabrera100% (1)