Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Cirugia Oral Pediatrica PDF
Caricato da
valentinaDescrizione originale:
Titolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Cirugia Oral Pediatrica PDF
Caricato da
valentinaCopyright:
Formati disponibili
CIRUGÍA ORAL PEDIÁTRICA
Tema 1. Desarrollo bucofacial normal. Fisiopatología de la erupción dentaria.
- Estudio del desarrollo embriológico de dientes y esqueleto óseo facial
- Fases de erupción de dentición temporal y permanente
- Principales anomalías de crecimiento y desarrollo
Tema 2. Evaluación prequirúrgica. Técnicas anestésicas en cirugía oral pediátrica. Cuidados
postquirúrgicos.
- Estudio clínico y radiológico básico
- Principales técnicas anestésicas. Anestesia troncular, infiltrativa y general. Indicaciones
- Tratamiento farmacológico y recomendaciones postoperatorias
Tema 3. Anomalías en la erupción dentaria. Manejo quirúrgico
- Dientes retenidos, impactados, supernumerarios y terceros molares
- Indicaciones y principales técnicas quirúrgicas
Tema 4. Extracción de piezas erupcionadas, dentición temporal y permanente
- Material quirúrgico básico
- Indicaciones y principales técnicas quirúrgicas
Tema 5. Traumatismos dentarios y de partes blandas en niños
- Incidencia y prevalencia de los traumatismos bucales en niños
- Fracturas dentoalveolares. Protocolo de Andreassen
- Lesiones de partes blandas. Manejo terapéutico.
Tema 6. Principales malformaciones y anomalías congénitas.
- Labio leporino
- Fisura palatina
- Síndromes congénitos con afectación bucal.
Tema 7. Frenillo labial y lingual corto. Frenectomía.
- Frenillo labial superior. Indicaciones y técnicas quirúrgicas
- Frenillo labial inferior. Indicaciones y técnicas quirúrgicas
- Frenillo lingual. Indicaciones y técnicas quirúrgicas
Tema 8. Manejo de los procesos infecciosos orofaciales en niños.
- Tipos de infecciones y principales agentes responsables.
- Tratamiento médico.
- Tratamiento quirúrgico.
Tema 9. Tumores odontogénicos y no odontogénicos en la edad pediátrica.
Tema 10.Patología oral pediátrica.
- Patología del recién nacido
- Quistes de erupción.
- Mucoceles.Fibromas.
Tema 11.Patología glandular pediátrica.
- Patología infecciosa infantil
- Patología obstructiva en la edad pediátrica
- Patología tumoral en la infancia
- Tratamiento quirúrgico de las glándulas salivares
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA 1. DESARROLLO BUCO-FACIAL NORMAL. FISIOPATOLOGÍA DE LA
ERUPCIÓN DENTARIA.
María- 15 de septiembre 2014
Embriología facial
-El cráneo en relación a otros órganos tiene un desarrollo más tardío y éste no se completa
antes del nacimiento.
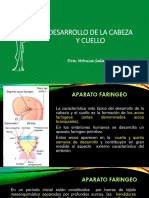
Aparato branquial
-Su objetivo es el desarrollo de la cara y de la cavidad bucal, lo cual comienza a las 4 semanas
-Este aparato está compuesto por:
• Arcos branquiales (arcos faríngeos)
o Cada uno de los arcos está compuesto por un núcleo central de tejido
mesenquimatoso, cubierto por su lado externo por ectodermo superficial, y
revestido en su interior por epitelio de origen endodérmico.
o El mesodermo original de los arcos forma los músculos de la cara y el cuello.
o Primer arco faríngeo:
Compuesto por el proceso maxilar (parte anterior) y el proceso
mandibular (parte posterior, tiene en su interior el cartílago de
Meckel).
Da origen a los músculos de la masticación: temporal, pterigoideo,
vientre anterior del digástrico, milohioideo y al músculo del martillo
Inervación por la rama maxilar y mandibular del nervio trigémino.
o Segundo arco faríngeo:
El cartílago del segundo arco es el de Reichert y da origen al estribo,
apófisis estiloides y el ligamento estilohioideo
Los músculos son: músculo del estribo, el estilohioideo, vientre
posterior del digástrico y el auricular
Inervación: nervio facial
o Tercer arco faríngeo o hioideo:
El cartílago del tercer arco da origen a la porción inferior del cuerpo y
el asta mayor del hioides
Músculo: estilofaríngeo
Inervación: nervio glosofaríngeo
o Cuarto arco faríngeo:
Los componentes del cuarto, quinto y sexto arco se fusionan para
formar los cartílagos de la laringe: tiroides, aritenoides, corniculado,
cuneiforme y cricoides
Arco Nervio Músculos Estructuras del Ligamentos
esqueleto
Primero Trigémino Músculos de la
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
(mandibular) masticación,
milohioideo y
parte anterior
del diágnostico
• Bolsas faríngeas
o El embrión humano posee cinco pares de bolsas faríngeas, la última es atípica.
o El revestimiento epitelial endodérmico da origen a importantes órganos
o Primera bolsa faríngea: Da rigen a la cavidad del oído medio y a la trompa de
Eustaquio o bolsa faringotimpánica
o Segunda bolsa faríngea: Da origen a la amígdala palatina
o Tercera bolsa faríngea: Da origen a las glándulas paratiroides inferiores y al
timo. Ésta tiene dos partes: craneal y caudal.
o Cuarta y quinta bolsa faríngea: da lugar a las glándulas paratiroides
superiores.
• Surcos branquiales (hendiduras branquiales)
o Primera hendidura: Se fusiona y da lugar al CAE
o El resto de hendiduras se quedan aisladas formando el seno cervical y no dan
lugar a ninguna estructura
• Membranas branquiales (membranas de cierre)
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Cefalogénesis
-A nivel de la cuarta semana de vida embrionaria, comienza a formarse la cara.
-La porción dorsal del primer arco faríngeo o proceso maxilar (que se ponía por debajo del ojo)
-Del primer y segundo arco faríngeo aparecen vesículas hacia el cerebro, de tejido
mesenquimatoso que dan lugar al proceso frontonasal
-Los procesos faciales que originarán la cara se observan desde la cuarta semana de gestación,
rodeando al estomodeo (futura cavidad oral). Están formados por mesénquima derivado de las
células de la cresta neural que integran el primer y segundo arcos faríngeos.
-Las placodas nasales se invaginan danto un orificio, que queda tapizado por tejido. Procesos
nasales mediales y laterales
-Procesos maxilares y mandibulares.
Mandíbula
-Las prominencias mandibulares creces en dirección medial y empiezan a mezclarse uno con
otro hacia el final de la cuarta semana
-Dan forma al labio inferior, barbilla y mandíbula
Nariz
-Crecimiento del proceso nasal medial alrededor de la sexta semana
-La fusión de ambos procesos forman: la columnela, piso nasal, septum caudal, prolabio y
premaxila.
-El proceso nasal lateral se encarga de formar las alas nasales y huesos lacrimales
-A partir del segmento medio del proceso frontonasal se desarrolla la pirámide nasal (raíz,
dorso y punta nasal)
-Durante la octava semana los procesos nasales mediales terminan por fusionarse con los
procesos maxilares estableciendo la continuidad de los tejidos y completando así la formación
de la nariz y el labio superior. Si hay defecto a este nivel, se produce la fisura nasopalatina.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Emma- 16 de septiembre de 2014
Paladar
-Se desarrolla de tres primordios. La parte anterior se deriva del paladar primario conocido
como proceso palatino mediano
-La parte posterior del paladar, se deriva de dos crecimientos a partir de la superficie interna
de la prominencia maxilar, llamados procesos palatinos laterales
-El paladar secundario se desarrolla durante la séptima semana, al unirse los procesos laterales
-Mientras ocurren estas fusiones el tabique nasal, crece en dirección descendente y se fusiona
con el paladar
Lengua
-La parte bucal (dos tercios anteriores) de la lengua se desarrolla a partir de dos primordios
distales (engrosamiento linguales laterales) y un primordio mediano de la lengua (tubérculo
impar). Estos resultan de la proliferación del mesénquima en el primer par de los arcos
branquiales
-La parte faríngea (tercio posterior) de la lengua se desarrolla a partir de dos estructuras: la
cópula y la eminencia hipobranquial. Estos engrosamientos provienen de la proliferación del
mesénquima en el segundo, tercero y cuarto arcos branquiales. Mientras se desarrolla la
lengua la cópula es sobrepasada por la eminencia hipobranquial. Como resultado el tercio
posterior de la legua se desarrolla a partir de la parte craneal de la eminencia hipobranquial.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Resumen desarrollo de la cara
-Inicio IV semana: Cinco primordios faciales alrededor del estomodeo
• Prominencia fronto-nasal
• Prominencias maxilares
• Prominencias mandibulares
-Final IV semana:
• Placodas nasales
• Prominencias nasales mediales y lateral
• Surco naso lagrimal
-Final V semana:
• Desarrollo de pabellones auriculares
• Fusión de prominencia maxilar con prominencia nasal lateral
-VI y VII semana:
• Fusión de prominencias nasales mediales con segmento intermaxilar: surco subnasal,
porción pre-maxilar y paladar primario
-III trimestre:
• La nariz se aplana, la mandíbula poco desarrollo, los ojos se desplazan al frente y el
oído externo se eleva.
• Cara pequeña: maxilares pequeños, falta de senos paranasales, poco desarrollo de
huesos faciales
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Prominencias maxilares: porciones laterales de labio superior, maxilar y paladar secundario
-Prominencias mandibulares: labio inferior, mentón, región inferior de mejilla
-Mesénquima del I arco branquial: músculos de la masticación
-Mesénquima del II arco branquial: músculos faciales (expresión)
Embriopatías
-Alteración del desarrollo embrionario, producida antes de que se hayan formado los órganos
mayores y de haberse determinado las características externas importantes.
-Se limitan al periodo comprendido entre la 4ª y la 12ª semana de vida intrauterina
Factores teratogénicos
-Aquella causa que pueda justificar el desarrollo de una embriopatía
-Drogas y fármacos
• 3 mecanismos de acción
o Toxicidad directa sobre el embrión o feto
o Interferencia en el metabolismo del ácido fólico (por eso a las mujeres
embarazadas se les suele dar ácido fólico)
o Metabolismo endocrino del embrión
• Sustancias teratogénicas demostradas:
o Talidomida: Producía inexistencia de extremidades inferiores y superiores
o Dionas
o Hidantoínas: genera problemas para el metabolismo del ácido fólico
o Aminopterina
o Busulfán: quimioterápico muy potente, que se acumula en los tejidos y
permanece durante mucho tiempo en el organismo.
o Andrógenos
o Estrógenos y progestágenos de síntesis
o Drogas antitiroideas: En pacientes con patologías en el tiroides.
o Alcohol
o Corticoides
o Wafarina
• Sustancias probablemente teratógenas:
o LSD
o Anfetaminas
o Cafeínas
o Nicotina
o Marihuana
• En muchos fármacos no se ha demostrado ni su teratogenicidad ni lo contrario
• No prescribir fármacos a la embarazada en el periodo crítico de desarrollo embrionario
• Limitarse a los estrictamente necesarios y a los que hayan probado su inocuidad
-Agentes químicos:
• El mejor documentado es el metil-mercurio, que produce la enfermedad de Minamata
(ataxia, alteraciones sensoriales, deterioro de vista y oído, parálisis, muerte)
-Infecciones:
• Fundamentalmente virus (rubéola, poliomielitis, hepatitis B, virus de la gripe, vacunas
de virus atenuados)
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Agentes físicos:
• Radiaciones ionizantes (evitar radiación, especialmente en el primer trimestre)
• Hipertermia
• Nutrición:
o Fenilcentonuria
o Diabetes: en sí misma no genera embriopatías, pero sí una diabetes mal
controlada (macrofetos con hígado graso, miocardio sin capacidad de
contracción)
o A nivel experimental:
Hipo e hipervitaminosis A: puede producir cegueras
Dietas carentes de riboflavina, ácido fólico, ácido pentoténico e
incluso vitaminas D y E
• Factores mecánicos:
o Oligohidramnios: disminución de producción de líquido amniótico.
o Bandas amnióticas: bridas que se generan entre la placenta y la pared del
útero. La malformación más habitual es la falta de desarrollo de una
extremidad
o Malformaciones uterinas: mujeres con úteros de formas raras.
Labio leporino y fisura palatina
-El agujero incisivo se considera el punto de partida divisorio entre las deformidades anteriores
y posteriores
-Las deformidades anteriores al agujero incisivo son el labio leporino lateral, la fisura del
maxilar superior y la hendidura entre el paladar primario y el secundario. Se deben a un
defecto de fusión entre el proceso maxilar con el proceso nasal medial de uno o ambos lados
-Los defectos posteriores al agujero incisal son la fisura del paladar y la úvula fisurada. Se
producen por falta de fusión de las crestas palatinas
-Defectos mixtos: por falta de fusión anterior y posterior al agujero incisal
-Las fisuras anteriores varían en gravedad desde los defectos apenas visibles del borde
mucocutáneo de labio hasta las que se prolongan hasta la nariz abarcando el maxilar superior
que queda entre el incisivo medial y el lateral
-Las fisuras posteriores pueden afectar a todo el paladar secundario o solo a la úvula
-Incidencia
• Labio leporino 1:1000 nacimientos. Más frecuente en varones (80%)
• Fisura palatina: 1:2500 nacimientos. Más frecuente en mujeres
Odontogénesis
-Odontogénesis: proceso embriológico que dará lugar a la formación del germen dental
-En el proceso de odontogénesis, intervienen fundamentalmente los tejidos embrionarios del
ectodermo y mesodermo, separados por una capa de origen epitelial llamada capa basal
Embriología dental
-Cerca de la sexta semana de desarrollo embrionario, aparecen unas zonas de mayor actividad
y engrosamiento en las células más internas del epitelio oral (ectodermo) que darán origen a la
lámina dental. A partir de este momento comienza a incorporarse en su estructura el
mesodermo
-Ulteriores procesos llevarán al desarrollo y crecimiento de los gérmenes dentarios
-Aunque este es un proceso continuo y no es posible establecer diferencias claras entre los
estadios por los que atraviesa, para su comprensión, los clasificamos en 5 periodos:
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
1. Periodo de iniciación
-Sexta semana de vida intrauterina
-Se originan, a lo largo de la membrana basal, 20 lugares específicos (10 en maxilar, 10 en
mandíbula), donde las células más internas del epitelio bucal adyacentes a la membrana basal
se multiplican dando lugar a los brotes o gérmenes dentarios
2. Periodo de proliferación o periodo de casquete
-Décima semana de vida intrauterina
-Las células epiteliales proliferan y la superficie profunda de los brotes se invagina
-Forman una especie de casquete, que con la incorporación del mesodermo produce la papila
dental
-EL mesodermo que rodea al órgano dentario y a la papila dental dará origen al saco dental
3. Periodo de histodiferenciación o periodo de campana
-Catorceava semana de vida intrauterina
-Las dos extensiones del casquete siguen creciendo hacia el mesodermo adquiriendo forma de
campana
-La membrana basal se expande y organiza para formar el esmalte posteriormente
-La condensación de tejido mesodérmico adyacente habrá formado el saco dental que dará
origen al cemento y al ligamento periodontal
4. Periodo de morfodiferenciación
-Décimo- octava semana de vida intrauterina
-Formación de la corona del diente
-Las cuatro capas del esmalte se organizan para formar el asa cervical de la que deriva la raíz
dentaria
-Diferenciación de las células del ectomesénquima en odontoblastos, encargados de la
formación de la dentina
5. Periodo de aposición
-Crecimiento aposicional, aditivo y en forma de capas de una matriz no vital segregada por las
células con carácter de matriz tisular (ameloblastos y odontoblastos)
-Depositan la matriz de esmalte y dentina en sitios específicos conocidos como “centros de
crecimiento”, situados a lo largo de las uniones amelo-dentinarias y cemento-dentinarias
Erupción dental
-Erupción: momento en el que diente aparece en boca
-Importante para la evaluación de la maduración somática del paciente pediátrico
Fases eruptivas
1. Preeruptiva
-Comienza cuando el primer esbozo de la corona dentro del germen se calcifica y empieza el
traslado desde su posición inicial intraósea.
-Cuando la corona está totalmente formada, comienza a desarrollarse la raíz, y cuando ésta
alcanza la mitad o dos tercios del total, empieza la fase prefuncional.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
2. Prefuncional
-El diente rompe la encía y hace su aparición en la boca.
-A partir de este momento, la erupción sufre una aceleración, de forma que en unos tres
meses el diete está en contacto con su antagonista
3. Funcional
-El diente interrumpe su desplazamiento vertical pero entra en una fase de búsqueda de
estabilidad oclusal.
-La fase funcional termina con el brote de crecimiento puberal, el cual se acompaña de un
último pico eruptivo que compensa los cambios que sufren los maxilares en esta etapa.
Erupción de dientes temporales
-Cronología de erupción sujeta a influencias genéticas
-Edad media (en meses) de aparición de los dientes temporales
• Maxilar
o ICS: 9,6
o ILS: 11,7
o CS: 20,5
o 1MS: 16,1
o 2MS: 27,8
• Mandíbula:
o ICI: 6,0
o ILI: 13,1
o CI: 20,0
o 1MI: 15,0
o 2 MI: 26,1
Fases eruptivas de la erupción
-El orden de erupción en los dientes temporales está más influido por factores genéticos que
por el crecimiento o el sexo
-Sin embargo, en la erupción de la dentición permanente se observa una mayor influencia
hormonal, adelantándose entre 6 y 12 meses en las niñas (C, P y 2M)
Exploración clínica
-Importante diferenciar lo normal de lo patológico
-El recién nacido tiene unos maxilares muy pequeños con respecto al cráneo. La encía es
rosada, de rebordes finos y los frenillos se insertan próximos al borde
-A los 5 o 6 meses pueden empezar a salir los dientes deciduos, pudiendo aparecer procesos
de gingivitis
-El lactante babea más de lo habitual, lo que puede generar inflamaciones peribucales
-A los dos años el niño debe tener sus 20 dientes en boca
-A los 3 años, existe una sobre-mordida fisiológica en más del 50% de los niños. A esta edad
aparecen también diastemas fisiológicos. La ausencia de diastemas a los 5 años es
preocupante porque es muy probable que se produzcan problemas por discrepancia oseo-
dentaria en la dentición definitiva (apiñamiento)
-El desgaste por bruxismo es frecuente en los incisivos superiores
-A los 6 o 7 años, erupcionan los primeros molares cuyo contacto será clave para el desarrollo
de la oclusión posterior
-A los 9 o 10 años, comienzan a erupcionar los caninos, pudiendo hacer que las coronas de los
incisivos laterales permanentes, suele ser una alteración temporal
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Trastornos eruptivos
Alteraciones locales
-Quistes foliculares
-Opérculos mucosos
-Secuestros óseos eruptivos
-Foliculitis
Patología eruptiva
Alteraciones sistémicas
Dentición precoz
-Dientes temporales:
• Diente connatal: ha erupcionado en el momento del nacimiento
• Diente neonatal: en las primeras semanas de vida
• Suele tratarse de incisivos centrales inferiores, normales o ligeramente hipoplásico,
con ausencia total de la raíz. Si presentan movilidad marcada, con riesgo de aspiración
del diente, o lesionan la cara ventral de la lengua o dificultan la lactancia, estará
indicada la exodoncia
-Dientes permanentes: cuando un diente temporal se pierde de forma prematura
(traumatismo, extracción), si su sucesor tiene la raíz bastante formada erupcionará
precozmente. Si la tiene poco formada, al contrario, se retrasará. El principal problema de la
erupción prematura es la falta de espacio
Dentición tardía
-Dientes temporales: suelen responder a factores sistémicos
• Los niños prematuros tienen retraso de toda la dentición temporal, pero una vez
equilibrado crecimiento y desarrollo, el recambio es normal
• Existe retraso en: acondroplasia, amelogénesis imperfecta, disostosis cleido-craneal,
displasia ectodérmica, osteopetrosis, síndrome de Down
-Dientes permanentes:
• Existen muchos factores que provocan su retraso en la erupción. La causa más
frecuente es la falta de espacio en la arcada, pero también puede ser por la desviación
de la línea eruptiva, pérdidas dentales prematuras, secuelas de traumatismos,
anquilosis de los predecesores, restos radiculares persistentes, dientes
supernumerarios, quistes y otras tumoraciones.
• El diente que más se impacta es el canino superior, seguido de incisivo central superior
y segundo premolar inferior.
Querubismo
-Displasia fibrosa familiar. Herencia autosómica-dominante
-Expansión progresiva no dolorosa simétrica de los maxilares que da lugar a la imagen típica de
un querubín
-La dentición primaria se puede erupcionar de manera espontánea e incluso prematura
-La dentición permanente con frecuencia es defectuosa, con ausencia de numerosos dientes
-Rx: destrucción ósea y adelgazamiento de las placas corticales.
Disostosis cleidocraneal
-Aplasia o hipoplasia de las clavículas, malformaciones cráneo-faciales y presencia de gran
número de dientes supernumerarios no erupcionados
-Herencia autosómica dominante
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Estatura disminuida, inteligencia normal
-Dentición primaria: retraso de la resorción fisiológica de la raíz de los dientes primarios con
prolongada exfoliación de los mismos
-Dentición permanente: la dentición presenta un grave retraso y muchos dientes no
erupcionan, formación de quistes dentígenos alrededor de los dientes retenidos y dientes
supernumerarios.
Enfermedad de Crouzon
-Disostosis cráneo-facial con hipoplasia maxilar, órbitas superficiales con exoftalmos,
estrabismo divergente
-Herencia autosómica-dominante
-Retraso en la erupción dentaria, anodoncia parcial erupción ectópica de los primeros molares
superiores
Síndrome de Down
-Trisomía del cromosoma 21
-Las manifestaciones bucales de este síndrome incluyen lengua fisurada, macroglosia, úvula
bífida
-La erupción de los dientes primarios y permanentes se retrasa en un 75%
-Son frecuentes anomalías en los dientes e hipocalcificación del esmalte
Enanismo acondroplásico
-Etiología desconocida
-Crecimiento de las extremidades limitado, a causa de una falta de calcificación en el cartílago
de los huesos largos
-Cabeza desproporcionadamente grande con un tronco de tamaño normal. La parte superior
de la cara está subdesarrollada y el puente deprimido
-El maxilar superior suele ser pequeño con la siguiente maloclusión y apiñamiento dentario
Displasia ectodérmica congénita
-Anomalías en las formaciones ectodérmicas: piel reluciente, ausencia de glándulas
sudoríparas hipodoncias y pelo escaso y fino con persistencia de lanugo.
Síndrome de Gardner
-Es un trastorno hereditario con retraso eruptivo, presencia de fibromas múltiples osteomas,
odontomas y dientes supernumerarios
-Autosómica dominante
-Presentan pólipos en colon, asociados a adenocarcinomas
Amelogénesis imperfecta
-Afecta exclusivamente al esmalte de las dos denticiones
-Suele asociarse a cierto retraso en la erupción y se observa mordida abierta anterior
Hipotiroidismo
-Congénito o cretinismo: ausencia o subdesarrollo de la glándula tiroides
-Estatura baja con desproporción tronco-extremidades
-Obesidad y retraso mental
-La dentición temporal y permanente presentan un retraso eruptivo característico aunque los
dientes son de tamaño normal
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Macroglosia, mordida abierta anterior y dientes anteriores en abanico
-Juvenil: resulto del anormal funcionamiento de la glándula tiroides entre los 6 y los 12 años
• No existe el patrón facial ni corporal del cretino aunque si cierto grado de obesidad
• Dentición: retraso en la exfoliación del temporal y en la erupción del permanente
Hipopituitarismo
-Resultado del déficit de la hormona del crecimiento
-Enanismo bien proporcionado
-Retraso en la erupción dentaria por falta de reabsorción de las raíces de los temporales
Hipovitaminosis D
-Craneotables, engrosamiento condrosal y ensanchamiento epifisario
Trastornos locales
Falta de espacio
-Por anomalías volumétricas en los dientes permanentes o por acortamiento de longitud de
arcada a causa de la migración mesial de los primeros molares permanentes
Erupción ectópica de primeros molares
-Se produce una reabsorción atípica y prematura de la raíz distal de los segundos molares
temporales, que acaba por producir su exfoliación con la consiguiente migración mesial del
primer molar ocupando el espacio del segundo premolar, provocando consiguientemente
disminución de la longitud de arcada y retraso eruptivo de los segundos premolares superiores
Secuelas de traumatismos
-Los traumatismos dentales sufridos en el sector anterior durante la dentición temporal
producen con frecuencia intrusión, el ápice del incisivo temporal choca contra el germen del
permanente, provocando dilaceración de su corona o desplazamiento de dicho germen hacia
una situación más apical, siendo esto, por consiguiente causa de retraso eruptivo.
-De igual forma, un traumatismo que produzca avulsión de los incisivos temporales 3 o 4 años
antes de su erupción normal, suele retardar la salida del diente definitivo.
Anquilosis alveolodentaria
-Puede definirse como la anomalía eruptiva en la que se produce la fusión anatómica entre el
cemento radicular y el hueso alveolar con desaparición del espacio periodontal.
Tratamiento: vigilancia periódica, reconstrucción de la corona y vigilancia, extracción del molar
anquilosado y colocación de mantenedor de espacio
Dientes supernumerarios
-Un retraso en la erupción de uno o dos incisivos centrales superiores obligará a la realización
de un estudio radiológico, para descartar la existencia de dientes supernumerarios.
-La extracción en el momento oportuno el diente supernumerario facilitará la erupción
espontánea del diente normal en el 75% de los casos
Patología tumoral o quística
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA 2. EVALUACIÓN PREQUIRÚRGICA. TÉCNICAS ANESTÉSICAS EN
CIRUGÍA ORAL PEDIÁTRICA. CUIDADOS POSTQUIRÚRGICOS.
María- 22 de septiembre de 2014
TEMA 2A. HISTORIA CLÍNICA
Partes de la historia clínica
-Los objetivos de la historia clínica son de carácter:
• Existencial: en todas las clínicas tiene que existir la historia clínica, que incluya todos
los procedimientos que realicemos
• Docente: fundamental para presentar un caso clínico. se puede utilizar para hacer
algún tipo de estudio, sobre todo de caso retrospectivo
• Sanitario/epidemiológico: Importante por si hubiera algún problema sanitario
• Administrativo
• Control de calidad: los inspectores cuando van a las clínicas, pueden mirar las historias
clínicas.
• Legal: a día de hoy fundamental para protegernos a nosotros. Todo tiene que estar
escrito.
-Está compuesta por:
• Anamnesis
• Exploración (intraoral, extraoral y pruebas complementarias)
• Diagnóstico y diagnóstico diferencial
-La historia clínica debe tener ciertas características:
• Integridad
• Claridad
• Precisión
• Elegancia
Historia clínica en el niño
-Condicionada por la comunicación y la cooperación del niño
-Ambas están condicionadas por la edad y el grado de desarrollo del niño
-Historia triangular padres-niño-odontólogo
Anamnesis
-Esta etapa es un buen momento para interactuar con el niño y su familia
-No solo nos enfocaremos a la búsqueda de caries y enfermedad periodontal, ya que el
tratamiento en niños abarca hasta aspectos del crecimiento y desarrollo
Antecedentes médicos familiares
-Su objetivo principal es obtener información sobre aquellas patologías con una base
hereditaria
-Estado de salud bucal de padres y hermanos, con especial énfasis en aquellos con trasfondo
genético
-Amelogénesis imperfecta, dentinogénesis imperfecta y displasia dentinaria
-Prognatismo mandibular genotípico.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Antecedentes maternos
-Ciertos trastornos durante el embarazo pueden influir en las estructuras cráneo-dento-
maxilares del niño.
-Efectos teratogénicos de intoxicaciones medicamentosas pueden interferir en la
organogénesis
-Discromías por toma de tetraciclinas durante el embarazo
-Irradiaciones
-Infecciones bacterianas y víricas
• Rubeola: alteraciones teratógenas en el sistema estomatognático del niño: agenesias,
dientes cónicos y hendiduras labiales
-Desarrollo del parto: maniobras obstréticas pueden ser las responsables de maxilares y
dentarias
-Uso de fórceps
Antecedentes personales
-La primera infancia constituye un periodo de formación y mineralización de los dientes
-Perturbación en el equilibrio fósforo-calcio: zonas de hipoplasia
-Carencias nutritivas y vitamínicas influyen en la morfogénesis y en la organogénesis:
hipovitaminosis A (puede determinar el retraso de la erupción) y vitamina C (puede crear
trastornos del crecimiento de las estructuras dentinarias)
-Los traumatismos en la cara y en los dientes temporales pueden repercutir sobre la dentición
definitiva
-Antecedentes médicos (cardiovascular, pulmonar)
-Antecedentes alérgicos
-Tratamientos actuales (medicamentos…)
-Estado general del niño (peso, talla, intervenciones
quirúrgicas)
-Hábitos alimenticios: modo de alimentación y tendencia al
consumo de azúcares. Uso de biberón y su contenido
-Higiene y cuidados bucodentales (cepillado y frecuencia, uso
de dentífrico)
-Otros hábitos: succión digital, chupete, deglución infantil,
respiración nasal y bucal; frecuencia e intensidad.
Antecedentes dentales
-Se registrarán todos los problemas previos de salud dental del niño: caries, traumatismos,
malposiciones dentarias, odontalgias, pérdidas dentarias y su causa, alteraciones de los tejidos
blandos y tratamientos odontológicos previos
-Visitas previas al dentista: reacción del niño
-Anestesia local o general
-Fecha de la última exploración y causa
-Historial ortodóncico
• Maloclusiones: desde cuándo y evolución con el crecimiento
• Antecedentes familiares (clase III)
• Hábitos de succión digital
• Chupete
• Labiales
• Deglución infantil
• Respiración bucal (frecuencia e intensidad)
• Tratamientos ortodóncicos previos
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Lenguaje científico
-Es una terminología o lenguaje propio y característico de cada disciplina del conocimiento
humano
-Claro, concreto, conciso y preciso
-En odontología todos los sistemas de notación hacen referencia a dientes
-Sistemas previos
• Adolf Zsigmondy
• Corydon Palmer
• Julius Perridt.
-Federación Dental Internacional (FDI) en 1971, estableció un sistema que cubrió lo siguientes
requisitos
• Simple de entender y de enseñar
• Fácil de comunicar tanto de palabra como por escrito
• Fácil de pronunciar
• Fácil de transcribir en un ordenador
• Fácilmente manejable en las fichas dentales
-Jochen Viohl (Berlín) crea el sistema de dos dígitos: el primer número hace referencia al
cuadrante y el segundo al número de diente
-Los cuadrantes: 1-4 en dientes permanentes y 5-8 en dientes temporales
Exploración
-La exploración dental debe ser sistemática y garantizar una evaluación completa
-Cada estructura anatómica debe ser examinada en su integridad, función, nivel de desarrollo
y patología
-En menores de 3 años y pre-escolares los padres estarán presentes en la exploración
-En edad escolar se valorarán si su presencia beneficia o entorpece. Explicar lo que se va a
realizar
-En niños mayores se debe tratar de explicar el propósito de la exploración y darle información
Exploración extraoral
-Cabeza y cuello
-Morfología facial: relaciones y simetría. Asimetrías faciales, trastornos óseos
-Perfil de tejido blando refleja las alteraciones óseas adyacentes y permite juzgar las bases
óseas maxilares y los dientes con respecto a la nariz, mentón y labios
-Perfil: rectilíneo, protrusivo o retrusivo
-Plano frontal: proporcionalidad de los tercios faciales, simetrías faciales y dimensión
transversal
-Tejido blando facial: modificados por procesos inflamatorios o infecciosos. Fluctuación,
enrojecimiento y celulitis
-También deben explorarse en casos de traumatismos: hematomas y edemas
-Exploración de ATM: función condilar y muscular
-Examen cervical y submandibular: ganglios linfáticos submandibulares, submentales y
cervicales superiores
-Las adenopatías son frecuentes en el niño y a menudo obedecen a complicaciones de
vecindad de afecciones bucodentarias
-Manos: uñas comidas, dedo calloso en el hábito de succión
-Examen funcional: deglución, espiración, fonación y masticación. Observar la coordinación de
movimientos para realizar dichas funciones.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Exploración intraoral
-Exploración de los tejidos blandos y exploración dentaria
-Exploración de los tejidos blandos:
• Mucosa oral
• Encías: asiento de fístulas y de inflamaciones, aftas y herpes son frecuentes en el niño
• Frenillos labial superior e inferior y lingual: tamaño, inserción, diastema, grado de
movilidad de a lengua
• Lengua: Gran importancia en el desarrollo de la cavidad bucal, arcadas dentarias, el
paladar y la premaxila. Forma, volumen y posición en reposo y durante deglución y
fonación
• Glándulas salivares: submaxilares y parótidas
• Orofaringe: amígdalas, paladar duro (alteraciones en el desarrollo y hábitos)
-La exploración de los dientes se inicia con el recuento de éstos registrando los presentes y los
ausentes
-Se determinará clínicamente e grado de desarrollo dental y la edad dental
-Los datos obtenidos deben ser registrados en un diagrama dentario u odontograma
Exploración dentaria
-La exploración dentaria individual ha de atender a las variaciones en tamaño, forma, número,
color y estructura superficial
-Tamaño dentario: macro/microdoncia
-Alteraciones en el número: Agenesia, dientes supernumerarios, mesiodens (entre las raíces de
los ICS)
-Alteraciones del color: patología sistémica o toma de medicamentos
-Caries: patología más común en el niño. Caries interproximales pueden pasar desapercibidas
-Movilidad dentaria: traumatismo, enfermedad periodontal
-Oclusión: simetría, alineamiento dentario, líneas medias, malposiciones, relaciones oclusales,
clases de Angle, mordidas cruzadas, mordida abierta
-Higiene dental y estado gingival
Plan de tratamiento
-Alivio de dolor
-Asistencia preventiva
-Tratamiento quirúrgico
-Tratamiento restaurador
-Control y revisión
Consentimiento informado
-Explicar el tratamiento a los padres
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA 2B. PRINCIPALES TÉCNICAS ANESTÉSICAS. ANESTESIA
TRONCULAR, INFILTRATIVA Y GENERAL. INDICACIONES.
María- 29 de septiembre de 2014
Concepto
-Pérdida de sensación en un área circunscrita del cuerpo sin presentar pérdida de la
conciencia.
-El objetivo de la anestesia local es que no haya dolor en las intervenciones.
Anestesia
-Los conceptos básicos para producir anestesia o analgesia en el área de la cavidad bucal es de
suma importancia tanto para odontólogos como para todas las especialidades médicas que
tengan como campo de acción la cavidad bucal o la cara y el cuello.
-Esta área de la medicina ha evolucionado de manera significativa durante los últimos años,
aunque no en técnicas si en el aspecto farmacológico.
Principios de la anestesiología
-Trauma mecánico
-Temperatura baja: en hospitales es utilizado para drenar abscesos por ejemplo.
-Anoxia
-Irritantes químicos
-Agentes neurolíticos (alcohol-fenol): los alcoholes queman las fibras, cuando se suelen utilizar
es en pacientes oncológicos terminales, en los que queremos hacer destrucciones del nervio
para que no haya dolor.
-Agentes químicos como los anestésicos locales
Neurofisiología
-Los anestésicos locales inhiben los impulsos nerviosos que van a través de las neuronas. Las
neuronas son las únicas células que no se regeneran a lo largo de la vida.
-La anestesia es causada por depresión de la excitación de las terminaciones nerviosas o la
inhibición del proceso de conducción de los nervios periféricos.
-En la práctica clínica solo deben utilizarse aquellos métodos o sustancias que inducen una
transitoria y completa reversibilidad del estado anestésico
-Las ventajas de la anestesia local son:
• Evitar los efectos adversos de la anestesia general
• Podemos modificar favorablemente las reacciones neurofisiológicas al dolor y estrés
Propiedades deseables de los anestésicos locales
-No debe ser irritante en los tejidos en donde se aplica, ni producir alteraciones permanentes
en la estructura del nervio
-Su toxicidad sistémica debe ser baja
-Debe ser efectivo no importando si se aplica dentro del tejido o superficialmente en la
membrana mucosa
-El tiempo de inicio de la anestesia debe ser lo más corto posible
-La duración de la acción debe ser suficiente para efectuar el procedimiento, pero el periodo
de recuperación no debe ser muy prolongado
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Modo y sitio de acción de los anestésicos locales
-Alterando el potencial de reposo de la membrana nerviosa: Los A.L. que utilizamos nosotros
actúan de este modo. La membrana del nervio es el sitio donde los anestésicos locales exhiben
sus propiedades
-Alterando el umbral de excitación neuronal
-Disminuyendo el tiempo de despolarización
-Prolongando el tiempo de repolarización
Mecanismo de acción
1. Desplazamiento de los iones calcio de los canales receptores de sodio
2. La unión de la molécula de anestésicos locales al sitio receptor
3. Bloqueo del canal de calcio.
¿Cómo actúan?
-El sitio de acción primario de los anestésicos locales en la producción del bloqueo nervioso es:
disminuyendo la permeabilidad de los canales de iones sodio.
-Evitan la despolarización
¿Cómo evitan la despolarización? Teorías
-Hipótesis del receptor módulo:
• Consisten en que los anestésicos locales se unen a un receptor (canal de calcio)
localizado en el canal de sodio (Na+) rechazando la entrada de los iones de sodio.
-Interacción de la membrana
-Bloqueo por tonicidad y dependencia-uso
-Bloqueo nervioso diferencial
Diferente sensibilidad de las fibras nerviosas
-Diámetro fibras nerviosas: las fibras de menor diámetro son menos sensibles que las de
mayor diámetro (fibras A)
-Frecuencia de disparo y duración del potencial de acción nervioso
-Disposición anatómica de las fibras nerviosas en un tronco nervioso
Clasificación de los anestésicos según su estructura química
Grupo aromática: Parte lipofílica
-Potencia anestésica
• Cuánto más lipofílico sea, más se une a las membranas, más potente es y hay mayor
duración del efecto.
-Tiempo de latencia en función del Pka
• Los A.L. son bases y tienen una parte no ionizada y una parte ionizada.
• Cuando entra el anestésico local entra en los tejidos, la parte no ionizada se desprende
y tiene capacidad de difusión a través del medio
• Cuanta más parte “no ionizada” más rápido se difunde
• A mayor pka mayor parte ionizada
• Lo que nos interesa por tanto son anestésicos locales con pka bajo, que tienen más
parte “no ionizada”, aunque los que tienen más parte no ionizada duran menos.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Cadena intermedia
-1 a 3 átomos de carbono
-Unido por enlace éster o amida
-Ésteres:
• Ésteres de ácido benzoico: cocaína, piperocaína, hexilcaína
• Ésteres de ácido aminobenzoico:
o Solubles: procaína, clorprocaína
o Solubilidad limitada: benzocaína, tetracaina
-Amidas
• Derivados del ácido acético: lidocaína
• Derivados del ácido propiónico: prilocaína
• Derivados del ácido pipecólico: mepivacaína, bupivacaína
-Alcoholes:
• Alcohol etílico
• Alcoholes aromáticos: bencilo, saligerina
-Varios:
• Productos sintéticos complejos: holocaína
• Derivados de las quinolona: eurupina
-Los anestésicos de tipo éster son hidrolizaos por la seudocolinesterasa plasmática. El
metabolito principal es el ácido paraminobenzoico, responsable de la mayoría de las
reacciones de hipersensibilidad
-Los anestésicos tipo amida son metabolizados por las enzimas microsomales del hígado. Están
contraindicados en la insuficiencia hepática pero son más estables y menos alergénicos
Amina secundaria o terciara terminal: Parte hidrofílica
-Cuando más hidrosoluble sea, menos se une a las membranas y hay menor duración del
efecto
Clasificación según su tiempo de acción
-Corta (1-2 horas): Procaína y lidocaína
-Intermedia (2-3 horas): Articaína, mepivacaína y prilocaína
-Prolongada (4-8 horas): Bupivacaína, etidocaína, ropivacaína y tetracaína.
Factores modificadores
-Embarazo
-Inflamación/ infecciones
-Hepatopatías
-Epilepsia
Interacción medicamentosa
-Fármacos que aumentan la toxicidad de los anestésicos locales
• Anticolinesterásicos (Muscarinicos: atropina, escopolamina. Nicotínicos: hexametonio)
• Fármacos que reducen el flujo sanguíneo - hepático (beta-bloqueantes, cimetidina y
verapamilo)
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Fármacos cuya toxicidad se aumenta por anestésicos locales
• Depresores del SNC (alcohol, opiaceos, neurolepticos, hipnóticos, sedantes y
antihistamínicos)
• Antiarritmicos (quinidina, procainamida, propanolol, digitalicos, difenilhidantoina)
Metabolismo
-El grado de biotransformación está directamente relacionado con el potencial de toxicidad de
los anestésicos locales.
-La clorprocaina es el más rápidamente metabolizado (menos tóxico) mientras que la
tetracaina se metaboliza 16 veces más lento que la clorprocaina.
Toxicidad de los A.L.
-Depende:
• Dosis
• Vía de administración
• Potencia
• Velocidad de administración
• Estado previo del paciente (acidosis, hipercarbia, hepatopatía,etc)
-Local: intraneural
-Sistémica:
• SNC síntomas:
o Sabor metálico
o Acúfenos
o Trastornos visuales
o Mareo
o Somnolencia
• SNC. signos:
o Mioclonías
o Temblor
o Convulsiones
o Coma
o Depresión respiratoria
• SNA: bloqueo SN simpático
• Cardíaca: arritmias
• Vasos periféricos: vasodilatación periférica y vasoconstricción pulmonar
• Alergias
Acciones farmacológicas
Procaína
-Fue el primer anestésico dental inyectable, no se encuentra disponible como agente solo en
cartucho.
-La procaína es una droga importante en el manejo de la inyección intraarterial accidental,
evitando un arterioespasmo
-Dosis máxima recomendada: 1000 mg.
-Puede dar positivo en un control de dopaje
-Propiedades vasodilatadoras: Produce la mayor vasodilatación de todos los anestésicos
utilizados.
-Inicio de acción: 6 – 10 minutos
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Concentración dental efectiva: 2 – 4%
-Vida media: 0.1 hr.
-Acción tópica: No es clínicamente aceptable
-pH: 5 – 6.5
Lidocaína
-Nombre comercial: Xilocaina
-Propiedades:
1. Anestésico local de mayor uso
2. Ph al 2% - 6, al 3% - 4.8
3. Soluble en agua
4. No irrita los tejidos
5. Es 2 veces más tóxico que la procaína
6. Acción desaparece en 2 horas y administrado con adrenalina tarda hasta 4 horas
7. Afinidad con el tejido graso
8. Produce una acción más rápida, más intensa, de mayor duración y más extensa que la
procaína
9. Se puede utilizar como anestésico tópico
-Clasificación: Amida
-Metabolismo: Hepático
-Excreción: Renal
-Inicio de acción: 2 – 3 minutos
-Concentración dental efectiva: 2 – 3%
-Tópico: Si. (5%)
-La dosis máxima recomendada es:
• Con epinefrina:
o Adulto 7 mg/kg (500 mg)
o Niños 3.2 mg/lb
• Sin epinefrina:
o Adulto 4.4 mg/kg (300 mg)
o Niños 2.0 mg/lb
Mepivacaína
-Vida media: 1.9 hrs.
-Dosis máxima: adulto y niños 4.4 mg/kg que no exceda 300 mg.
-Es el anestésico más usado en pediatría y geriatría
Se combina con 2 vasoconstrictores
• Levonordefrina
• Pinefrina
-Clasificación: Amida
-Metabolismo: Hepático
-Excreción: Renal
-Concentración dental efectiva: 4%
-Tópico: si (EMLA: prilocaina + lidocaína)
-Vida ½: 1.6 hrs
Bupivacaína
-Clasificación: Amida
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
-Metabolismo: Hepático
-Excreción: Renal
-Inicio de acción: 6 – 10 minutos
-Concentración dental efectiva: 0.5%
-Vida media: 2.7 hrs
-Dosis máxima: 1.3 mg/kg en adultos.
Metahemoglobinemia
-La metahemoglobinemia es una enfermedad caracterizada por la presencia de un nivel
anormalmente alto de metahemoglobina (Met-Hb) en la sangre.
-La metahemoglobina es una forma oxidada de la hemoglobina que tiene una mayor afinidad
para el oxígeno lo que reduce la habilidad para liberarlo en los diferentes tejidos que la forma
normal de la hemoglobina.
-Esto provoca que la curva de disociación de la oxihemoglobina (forma R) se desplace hacia la
izquierda y, a menos presión de oxígeno (tejidos), la metahemoglobina retendrá más oxígeno
que la hemoglobina.
-Cuando la concentración de metahemoglobina en los glóbulos rojos es elevada, puede surgir
hipoxia tisular.
-500 mg Prilocaina = 4.5 % MH
-500 mg Lidocaina = 1% MH
-Límite de seguridad 10%
Vasoconstrictores
-Los vasoconstrictores son drogas que comprimen los vasos sanguíneos y de esta manera
controlan la perfusión de los tejidos.
-Disminuyen la perfusión
-Retardan la absorción del A.L. en el sistema cardiovascular
-Disminuyen el riesgo de toxicidad
-Disminuyen el sangrado
-Mayores volúmenes de A.L. se mantienen en la periferia de los tejidos
Ventaja de uso de vasoconstrictores
1. Disminuye la absorción del anestésico local
2. Permite aumentar la dosis administrada
3. Mejora la calidad de la analgesia o anestesia
4. Incrementa la duración del efecto
5. Disminuye la hemorragia
6. Mejora la calidad de la anestesia, ya que hay un sistema regular descendente del
control del dolor que los simpaticomiméticos estimulan
Desventaja de uso de vasoconstrictores
1. La vasoconstricción intensa como la producida por la adrenalina puede causar
necrosis, por ese motivo debe evitarse la adrenalina por vía intracutánea
2. Como se absorbe también en la circulación debe evitarse su uso en quienes no se
desea la estimulación adrenérgica
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Epinefrina
-Nombre propio: Adrenalina
-Fuente: sintética
-Secreciones de medula adrenal
-Modo de acción: receptores alfa y beta adrenégicos.
Acciones sistémicas
-Miocardio: Estimula los receptores B1
-Arterias coronarias: dilatación
-Presión sanguínea: aumento presión diastólica
-Vasculatura: Constricción
-Sistema respiratorio: dilatador del músculo liso del bronquio
-Metabolismo: aumenta consumo O2
Aplicaciones clínicas
-Manejo de las reacciones alérgicas agudas
-Manejo del broncoespasmo
-Tratamiento del arresto cardiaco
-Hemostasia
-Disminuye la absorción A.L.
-Incrementa la duración de la acción
-A.L. 0.2 mg dosis máxima
Felipresina
-Miocardio: No efectos
-Arterias coronarias: en altas dosis bloqueo
-Presión sanguínea: no efectos
-Vasculatura: Constricción en altas dosis
-Utero: actividades antidiuretica y oxitocinica
Instrumental para la anestesia local
Cartucho dental
-El cartucho dental es un cilindro de vidrio que además de contener la droga anestésica
presenta otros componentes: 1.8 mL o 2.2 mL
-El cartucho prellenado consta de 4 partes:
• Tubo cilíndrico de vidrio
• Cubierta de aluminio
• Diafragma
• Stopper (freno de goma)
-El cartucho dental es conocido popularmente como: “CARPULE”
-Es una marca registrada para el cartucho dental preparado por laboratorios Cook –Waite.
Contenido del cartucho dental
• Droga anestésica:
o Siempre se indica la concentración.
o La cantidad de medicamento depende de la concentración.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
o La droga anestésica es estable, de tal manera que podría ser autoclavable,
hervida, congelada sin que la solución experimentara cambios.
• Droga vasopresora
o Se incluye en algunos cartuchos para incrementar la seguridad y duración de la
acción del anestésico local.
o Antioxidantes: Bisulfito de sodio
o Previene la degradación del vasopresor por el O2
• Cloruro de sodio
o Se adhiere al contenido de la solución para hacerla más isotónica con los
tejidos del cuerpo
o En el pasado cuando las soluciones eran hipertónicas reportaban: parestesias,
edema
• Agua destilada
o Es el diluyente que provee volumen de solución al cartucho.
o Metilparaben: bacteriostático.
Jeringa
-Es uno de los 3 componentes esenciales del instrumental.
-Es el vehículo mediante el cual el contenido del cartucho será depositado
-Tipo de jeringa:
• No desechable
o Metálica de aspiración, tipo carpule
VENTAJAS DESVENTAJAS
-Cartucho visible -Peso
-Aspiración con una mano -Tamaño
-Autoclavable -Posibilidad de infección
-Más resitente
-De larga duración con el adecuado
cuidado
o Plástica de aspiración, tipo carpule
VENTAJAS DESVENTAJAS
-Plástico elimina el look -Tamaño
metálico de clínica -Posibilidad de infección
-Ligera -Deterioro del plástico
-Resistente
-Cartucho visible
-Bajo costo
o No aspirativa
• Desechable
Aguja
-La aguja permite a la solución anestésica transitar desde el cartucho dental a los tejidos
-Acero inoxidable - descartables
-Calibre:
• Se refiere al diámetro del lumen de la aguja.
• Mientras menor es el número mayor es el diámetro.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
• Las más usadas en odontología son:25 G – 27G - 30G
• La 25G provee mejor acción de aspiración
-Longitud:
• Las agujas dentales están disponibles en 2 tamaños:
o Largas: 40 mm
o Cortas: 25 mm
-Cuidado y manejos:
• Nunca reutilizar
• Cambiarse después de 2 – 3 infiltraciones
• Siempre con su cubierta protectora
• Desechar adecuadamente
Técnicas anestesia local
-Anestesia tópica o de contacto
-Anestesia a presión
-Anestesia dental electrónica
-Anestesia por inyección
Técnicas de anestesia maxilar
Infiltración supraperióstica (Tratamientos cortos)
-Está indicada cuando los procedimientos dentales están confinados a áreas circunscritas
-Se deposita la solución anestésica en el área en que se desea intervenir.
-Para piezas dentarias se inyecta en el fondo del vestíbulo, frente al ápice, con el bisel de la
aguja hacia el hueso y en forma supraperóstica (el periostio dañado provoca mucho dolor).
-Nervio anestesiado: ramos terminales plexo dental
-Área anestesiada: Pulpa, raíz, periostio, tejido conectivo, membrana mucosa
-Indicaciones:
• Anestesia pulpar de dientes maxilares (TX 1 – 2 dientes)
• Anestesia tejidos blandos (Qx área circunscrita)
-Contraindicación: Infección o inflamación aguda local
-Ventajas:
• Alto índice éxito (95%)
• Técnica fácil de administrar
• Usualmente atraumática
-Desventajas: No para áreas largas
Intraligamentaria (tratamientos cortos)
-Se utiliza como recurso de reanestesia cuando falla la técnica supraperióstica.
-Permite alcanzar fibras nerviosas del ápice dentario.
-Contraindicaciones: inflamación o infección en el punto de inyección.
-Puede favorecen la diseminación de la infección.
Inyección intraseptal (técnicas periodontales)
-La inyección se efectúa en el hueso de la cresta alveolar o septo interdental.
-Se penetra a nivel de la papila interdental por vestibular.
-Complicaciones: laceración y necrosis de tejidos blandos, necrosis del septo…
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Inyección intraosea (recomendada para dientes únicos cuando otras técnicas
han fallado)
-Muy poco empleada.
-Método anestésica para estructuras profundas.
-Puede usarse en tratamientos quirúrgicos de estructuras periodontales.
-Contraindicada: Inflamación gingiva, periodontoclastia, estomatitis de Vincent y piezas
adyacentes desvitalizadas por riesgo de diseminación de la infección.
Bloqueo nervio alveolar superior post (varios dientes molares en un
cuadrante)
-Área anestesiada:
• Pulpa de 8 – 7 y 6
• Periodonto bucal
-Indicaciones:
• TX en molares superiores
• Cuando está contraindicada supraperióstica
-Contraindicaciones: Cuando el riesgo de hemorragia esta aumentado (hemofílicos,
anticoagulados)
-Ventajas:
• Atraumática
• Alto éxito
• Mínimo número de inyecciones requeridas
• Minimiza volumen total de anestésico
-Desventajas:
• Riesgo de hematoma
• Técnica arbitraria (no hay guías óseas anatómicas durante la inserción)
• 2da inyección requerida para el 1er molar (raíz mesiobucal)
Bloqueo del nervio alveolar sup.
Bloqueo del nervio alveolar anterior
Bloqueo nervio maxilar
Bloqueo nervio palatino mayor
Bloqueo nasopalatino
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA 2C. FARMACOLOGÍA PEDIÁTRICA
Introducción
-La necesidad de llevar cabo tratamientos farmacológicos en el niño requiere el conocimiento
e los cambios relacionados con esta etapa de crecimiento y maduración (desarrollo)
-Desde el nacimiento hasta la edad adulta se producen unos cambios anatómicos, fisiológicos y
bioquímicos, que afectan los procesos de absorción, distribución, metabolismo y excreción de
los fármacos
Tratamiento farmacológico antimicrobiano
-Uno de los principios básicos de la terapéutica antibiótica estriba en el conocimiento del
agente o agentes causales de la infección
-La mayor parte de las infecciones odontogénicas son causadas por bacterias endógenas
incluyendo cocos aeróbicos grampositivos y bacilos anaeróbicos gramnegativos
-Aunque algunas infecciones orales son mixtas en una proporción de anaerobios: aerobios de
2:1 se ha demostrado que los anaerobios necesitan de los organismos aerobios para
proporcionarles un ambiente en donde proliferar
-Por tanto, el antibiótico ideal debe ser efectivo frente a estos patógenos
-El factor de selección final es que el antibiótico debe ser idealmente bactericida (no
bacteriostático)
-El reconocimiento de la flora mixta habitual en los procesos infecciosos de origen
odontogénico, así como la buena respuesta general a la antibioterapia administrada, son
elementos que justifican el tratamiento antibiótico empírico de estos procesos
-Existe la necesidad de recoger muestras para cultivo y antibiograma en determinadas
situaciones: pacientes inmunodeprimidos, sospecha de osteomielitis o con infecciones
recidivantes
-La administración de los antibióticos en las infecciones de origen odontógeno debe
asentarse sobre unas bases terapéuticas: (EXAMEN)
• Actividad: deben cubrir las especies bacterianas
• Estabilidad: no deben inactivarse por saliva, beta-lactamasas
• Difusión: debe llegar al foco de la infección en una concentración adecuada
• Escasa toxicidad: la relación riesgo beneficio debe ser la más adecuada posible
• Comodidad de vía de administración (evitar vía IM)
• No alterar intensamente la flora
-Desde el punto de vista clínico, la mayor parte de las infecciones orales no precisa tratamiento
antibiótico
-Estos se hacen necesarios cuando:
• La infección oral se extiende rápidamente a pesar del tratamiento dental
• Cuando aparece sintomatología sistémica (fiebre)
• En pacientes de alto riesgo (diabéticos e inmunodeprimidos que requieren profilaxis
antibiótica)
-Debe haber remisión de síntomas en 1 o 2 días
-La duración de un tratamiento antibiótico será 6-7 días
-Cuando sea necesario instaurar un tratamiento antibiótico éste se hará mediante:
• Prescripción del antibiótico
• Dosis y vía de administración adecuada, con intervalos interdosis correctos
• Durante periodos de tiempo adecuado
-En la mayoría de los casos el tratamiento es empírico: utilizar un agente cuyo espectro de
acción cubra una infección polimicrobiana (flora aerobia y anaerobia)
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Mecanismos de acción
Inhibición síntesis pared celular
-Penicilinas
• Las más utilizadas
• Son bactericidas
• Inhiben la síntesis de la pared bacteriana
• Las penicilinas orales son los antibióticos de primera elección en la práctica dental
• Amoxicilina
o De amplio espectro
o Muy utilizada en infecciones orales odontogénicos
o Uno de los inconvenientes de este fármaco es la posibilidad de ser inactivo
frente a microorganismos productores de betalactamasa
o La incorporación del ácido clavulánico como inhibidor de la betalactamasa ha
obviado esta limitación
• Penicilina G
o No se absorbe por vía oral, al ser inestable en medio ácido
o Es necesario dosis cada 4-6 horas
o Para prolongar su acción en el organismo se le añadió procaína y benzatina
• Penicilina G procaína
o Su principal y casi único problema es la hipersensibilidad
o Causa más común de alergia medicamentosa
o Cada 12/24 horas
-Cefalosporinas
• Relacionadas con las penicilinas
• De amplio espectro
• Existe varias generaciones
o 1ª: principalmente activas frente a grampositivos
o 2ª: tienen mayor actividad frente a gramnegativo. Suele administrarse IV
o 3ª: mayor actividad frente a grampositivos y menor frente a grampositivo.
Suele administrarse IV.
• La más utilizada es la cefalexina
Desorganización membrana citoplásmica
Inhibición síntesis proteínas
-Macrólidos
• De amplio espectro
• Bacteriostáticos y bactericidas a altas dosis
• Eritromicina (pantomicina): se suele utilizar en alérgicos a la penicilina
• Espiramicina: Sólo o asociada al metronidazol (rodhogil)
• Azitromicina: vía oral.
Metronidazol
-Es un antiparasitario del grupo de los nitroimidazoles
-Se utiliza para el tratamiento de las infecciones por protozoarios y bacterias
anaeróbicas
-No es eficaz contra aerobios por ellos es frecuente asociarlo a betalactámicos o a
macrólidos
-Indicado en la GUN
-Lincosamidas: Clindamicina
• Su espectro antibacteriano es semejante a la penicilina G y al de la Eritromicina.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
• Alta penetración en el hueso.
• Es una buena opción para infecciones orales particularmente graves en las que haya
una afectación ósea.
• Riesgo de colitis pseudomembranosa.
-Tetraciclinas
• Amplio espectro: Bacterias Gram + y –.
• Doxicilina y Minociclina (mejor absorción oral).
• Contraindicadas en embarazo, lactancia y niños<8 años.
• Pueden ocasionar coloración permanente de los dientes.
• Inhibición del desarrollo óseo en los niños.
Interferencia síntesis ácidos nucleicos
Antimetabolitos
Análogos ácidos nucleicos
CMI: Concentración mínima inhibitoria. Concentración menor de
antibiótico capaz de inhibir el crecimiento de 105 bacterias en 1ml de
medio de cultivo, tras 18 – 24h de incubación.
CMB: Concentración mínima bactericida. Concentración menor
capaz de destruir o matar 105 bacterias en 1ml de cultivo tras 18 –
24h de incubación.
Mecanismos de resistencia bacteriana
-Mutación cromosómica
-Transferencia genética
ESTRUCTURA CASOS CLÍNICOS: INTRODUCCIÓN ANATÓMICA, ETIOLOGÍA, EPIDEMIOLOGÍA,
FISIOPATOLOGÍA, MANIFESTACIONES CLÍNICAS, PRUEBAS DIAGNÓSTICAS, TRATAMIENTO Y
EVOLUCIÓN DEL PROCESO.
Normas para el establecimiento del tratamiento antibiótico
¿Cómo establecer un tratamiento antibiótico?
-La terapéutica antimicrobiana, solo se debe utilizar cuando es necesaria
• Si la patología está producida por un microorganimo sensible a los antimicrobianos
disponibles
• Si se prevé que no puede curar espontáneamente
-Tener en cuenta:
• Clínica sugestiva de la infección
• Localización de la infección
• Posible etiología
• Sensibilidad de los patógenos posiblemente implicados
• Experiencia clínica con el tratamientos
• Factores subyacentes
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
• Riesgos potenciales del tratamiento
• Dosis, intervalos y vía de administración
• Coste del tratamiento
Elección del antimicrobiano
-Actividad: deben cubrir las especies bacterianas
-Estabilidad: no deben inactivarse por saliva, beta-lactamasas
-Difusión: debe llegar al foco de la infección en una concentración adecuada
-Escasa toxicidad: la relación riesgo beneficio debe ser la más adecuada posible
-Comodidad de vía de administración (evitar vía IM)
-No alterar intensamente la flora
Vía de administración
-En principio, únicamente tendría que utilizarse en la vía parenteral en situaciones
especialmente graves y en determinados pacientes inmunodeprimidos, ya que así se garantiza
que los niveles plasmáticos y tisulares sean terapéuticos
-En estos casos la vía intravenosa permite conseguir estos requisitos además de aprovecharse
para administrar la terapéutica de sostén y otros fármacos como los analgésicos y
antiinflamatorios
-La vía intramuscular no deja de ser incómoda, puesto que por regla general, se necesitan por
lo menos 2 inyecciones/día (en el glúteo se hacen 4 cuadrantes y se pincha en el superior
externo).
-En la mayoría de los casos que tratamos ambulatoriamente se seguirá preferentemente la vía
oral
-La vía oral, además de ser la más fisiológica, es la que proporciona menos reacciones adversas
pero:
• La absorción intestinal presenta variaciones individuales importantes
• Puede haber incumplimiento de alguna toma (nocturna)
-Todo esto hace que en los casos graves, donde es importante asegurar niveles altos y
estables, esté indicado el ingreso para el tratamiento por vía parenteral.
Dosificación e intervalos entre dosis
-Las dosis administradas deben ser adecuadas para erradicar al microrganismo del lugar…
-El efecto postantibiótico, es el tiempo, generalmente expresado en horas, que tarda una
bacteria en recuperar su metabolismo normal después de haber sido expuesta a la acción de
un antibiótico; se trata pues, de una persistencia de efectos en ausencia física del antibiótico
en cuestión (EXAMEN). Este efecto, explica que aunque la semivida de la mayoría de los
antibióticos sea de 1 o 2 horas, se pueda dar antibiótico cada 6, 8 u 12 horas.
-Otra norma de utilidad práctica es observar que muchas pautas aconsejadas consisten en
ofrecer dos dosis diferentes (por ejemplo, 150-300 mg) cada dos lapsos horarios igualmente
distintos (cada 6 u 8 horas) lo que puede generar en un estado de lógica duda.
Combinaciones de antibióticos
-La asociación de antimicrobianos puede ser útil:
• Cuando se tiene la evidencia que hay varios gérmenes patógenos con distinta
susceptibilidad
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
• O bien porque se trata de una asociación que nos aumentará el espectro de acción en
caso de tener que efectuar el tratamiento empírico de una infección grave
-Efectos de la combinación de antibióticos
• Indiferencia: Acción combinada de ambos fármacos no es más potente que la del
agente efectivo (A+B= A ó B)
• Sumación: Acción combinada es equivalente a la suma de las acciones de cada uno por
separado (A+B= 2A ó 2B)
• Sinergismo: Acción combinada es mayor que la suma de ambos efectos (A+B≥2A o 2B)
• Antagonismo: Acción combinada es menor que la del agente más efectivo aislado
(A+B< A ó B)
-En general, la terapéutica antimicrobiana combinada se utiliza en las siguientes situaciones
clínicas:
• Infecciones asociadas a cuerpos extraños e implantes: suele ser necesaria además la
extracción del material extraño.
• Endocarditis
• Enfermos inmunodeprimidos: las infecciones que sufren, con frecuencia mixtas,
suelen ser difíciles de tratar
Situaciones particulares
-Alergias
-Medicación actual
-Patologías que presenta el paciente
Conclusión/finalidades
-Curación clínica del paciente
-Erradicación del patógeno
-No producir efectos indeseables
-No seleccionar bacterias resistentes
-No alterar el medio ambiente
Profilaxis de las infecciones orales
-En general, se debe realizar profilaxis si el riesgo de infección es mayor del 10%
-La cirugía oral se considera limpia-contaminadda, con riesgo de infección que aumentará
ante:
• Tiempo prolongado
• Cirugía traumatica
-Artículo profilaxis de endocarditis bacteriana Andres…
ALTO RIESGO (profilaxis
recomendada)
-Prótesis valvular cardiaca -Otras enfermedades
-Historia previa de congénitas (persistencia
endocarditis ductos arterioso,
-Enfermedades congénitas comunicación interauricular
con cianosis ostium, primun, coartación
-Shunts o derivciones aorta, válvula aórtica
quirúrgicas sistémico bicúspide)
ulmonares -Disfuncion valvular
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
adquirida (
Profilaxis recomendada
-Exodoncas
-Cirugía oral
-Tratamiento periodontal
-Tallados
-Colocación de implantes osteointegraddos
-Reimplantes dentales
-Instrumentación endodóntic sobrepasando el ápice
-Apiceptomias
-Colocación
COMPLETAR
Dosis profilaxis de endocarditis bacteriana
SITUACI´´ON ANTIBIÓTICO DOSIS
Profilaxis estándar Amoxicilina Adultos: 2g oral 1h antes
Niños: 50 mg/kg/ 1h antes
No vía oral Ampicilina Ad
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA 3. ANOMALÍAS EN LA ERUPCIÓN DENTARIA. MANEJO
QUIRÚRGICO
Definición
Son todos aquellos trastornos en el desarrollo y crecimiento del órgano dentario que trae
como consecuencia una modificación en el volumen, forma, número, posición, erupción y/o
estructura dentaria tomando como término comparativo normal los valores estadísticamente
más frecuentes en la especie
Anomalías de número
Anodoncia
-Es la ausencia total de todos los dientes, ya sean temporales o permanentes
-Anodoncia verdadera: cuando faltan los gérmenes de las piezas dentarias
-En los casos en que existe los gérmenes de las pizas dentarias y no han hecho erupción, se
habla de “anodoncia falsa”
Hipodoncia o anodoncia parcial
-Falta de algunas de las piezas del arco dentario por ausencia de sus gérmenes (agenesia)
-Las más afectadas son los 3M (ausentes en 25% de la población), 2PM, IL (especialmente los
superiores).
Dientes supernumerarios
-Son aquellos que aparecen de más en el arco dentario, es decir más de 20 en la dentición
temporaria y más de 32 en la dentición permanente
-Frecuentemente se ven alterados también en su forma
-Más comunes en maxilar que en mandíbula
-Epidemiología:
• La presencia de supernumerarios en dentición permanente oscila entre 0,1-3,8%
• Predilección por el maxilar superior: 90%
• Hallazgo más común en hombres que en mujeres
Frecuencia (de mayor a menor frecuencia):
-Mesiodens*
-Cuarto molar superior*
-Paramolares superiores
-Premolares inferiores
-Incisivos laterales superiores
-Cuartos molares inferiores
-Premolares superiores
Tipos:
-Hiperdoncia simple
-Hiperdoncia múltiple
-Hiperdoncia asociada a síndromes complejos
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Morfología
-Los dientes supernumerarios puede imitar la forma de los dientes normales (eumórficos), o
bien tener una morfología atípica (heteromórficos)
-Diente conoide o en clavija: de volumen menor que el diente normal, con corona de forma
cónica y una raíz rudimentaria
-Diente trabecular: tamaño menor que el diente normal, corona con tubérculos y la raíz es
única, gruesa y curvada.
-Diente infundibular: simular al diente normal pero con invaginaciones hacia dentro en la
corona, lo que le da el aspecto de embudo
-Diente molariforme: con forma de molar o premolar
Etiología o patogenia
-Desconocida
-Se desarrollan a partir de tercer germen dental que surge de la lámina cercana al germen
dentario permanente, o posiblemente de la división de éste
Clínica
-Pueden encontrarse erupcionados total o parcialmente (25%) o estar incluidos en cualquier
posición del espacio maxilar
-Problemas clínicos que suelen originar
• Inclusión o retraso eruptivo de dientes permanentes
• Malposición dentaria
• Diastemas
• Formación quística
• Erupciones anormales (cavidad nasal)
• Rizólisis y lesiones periodontales
Diagnóstico
-La inspección nos podrá dar en muchos casos el diagnóstico, al visualizar los dientes
supernumerarios erupcionados en la arcada dentaria
-Palpación
-Radiología: rx periapical y oclusal, ortopantomografía, TC de haz cónico.
-Son asintomáticos
Diagnóstico diferencial
-Radiopacidades periapicales: osteomielitis esclerosante focal, cementoblastoma
-Radiopacidades interradiculares: cementoma, odontoma, tumor adenomatoide
odontogénico, fibroma central osificante
-Radiopacidades coronarias: fibrodontoma ameloblástico, odontoma, odontoameloblastoma
Tratamiento
-El manejo de dientes supernumerarios dependerá de su morfología, posición, efecto real o
potencial en los dientes vecinos, y deberá formar parte de un plan de tratamiento integral
-El tratamiento a elegir para cada caso deberá ser analizado individualmente
-Algunos autores recomiendan evitar la extracción precoz (antes de los 10-12 años) para evitar
lesiones de dientes permanentes, salvo que causen interferencia en la erupción o desarrollo
simétrico de la dentición, o por evidencia de la formación de un quiste.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Mesiodens
-Es el diente supernumerario más común, representando un 50-80% delos supernumerarios
-Se puede presentar aislado o en pares, y se han descrito casos de tres o 4 mesiodens en el
mismo individuo
-No suelen tener un precursor temporal ni diente de reemplazo
-Su frecuencia varía entre 0,15-1% con predominio del sexo masculino (2:1)
-La mayoría de los mesiodens posee coronas en forma de clavija, cono o triángulo
-Suelen ser pequeños y con una sola raíz
-Si el mesiodens se encuentra invertido (corona hacia arriba) erupcionará hacia las fosas
nasales, manifestándose como una tumoración local que causa deformidad nasal o desviación
del septum nasal, con obstrucción aérea, cacosmia casi constante, cefalea u otros dolores
faciales, epistaxis, rinorrea purulenta y rinitis. En este caso erupciona con velocidad y es
rápidamente visible (diente nasal), presenta gran movilidad y es fácilmente extraíble
Anomalías de implantación
Retención
-Se trata de aquellos dientes que no han hecho erupción en el arco dentario, ya sea en forma
parcial o total
Causas más frecuentes
-Malposición de los gérmenes
-Ausencia de la fuerza eruptiva
-Presencia de un diente supernumerario
-Reducción de tamaño del arco dentario
-Pérdida prematura de los elementos dentarios temporarios
Diente Causas de retención
Incisivos superiores -Traumáticas: avulsión o impatación de dientes temporales
-Supernumerarios
-Quistes foliculares (suelen ser asintomáticos, dan causa cuando se
infectan). Los quistes se diferencian de los sacos en la radiolucidez
que hay alrededor del diente, en los quistes mide 3mm.
-Frenillo labial superior
-Disarmonía dentomaxilar
Incisivos inferiores -Quistes
-Tumores odontogénicos
-Dientes supernumerarios
-Ectopias dentales
Premolares -Disarmonía dentomaxilar: cierre de espacio por mesialización del
primer molar
-Macroformas de gérmenes con cúspide lingual
-Dientes supernumerarios
Primer molar -Anquilosis prematura idiopática por hipercementosis.
Segundo molar -Patología de erupción del tercer molar (relativamente frecuente)
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Malposiciones
-Son anomalías de implantación en las que las piezas dentarias que han erupcionado, ocupan
un lugar en el arco dentario, pero en posiciones alteradas con respecto a lo normal.
- Pueden ser por:
• Falta de espacio (micrognatismo).
• Erupción por pérdida prematura de dientes temporales.
Anomalías de erupción
Dentición precoz
-Erupción de elementos dentarios antes de los periodos normales
-Desde 3 meses hasta 5 años antes de la erupción normal
-Ejemplo: dientes natales o neonatales, De da con una frecuencia de 1/3000 recién nacidos
Dentición retrasada
-Los elementos dentarios hacen erupción en la boca con retraso respecto del periodo normal
de aparición.
-Cuando el primer diente temporal aparece después de los 13 meses y el primer diente
permanente después de los 7 años.
-Puede ser retrasada o generalizada.
-Las causas pueden ser:
• Reabsorción lenta de dientes temporales.
• Anquilosis.
• Osteoesclerosis.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
TEMA
Anomalía dental: desviación de la normalidad o irregularidad en forma, tamaño, estructura,
color o número dental
-Inclusión dental: diente de características normales retenido en el maxilar
3MI- 35%
CS-34%
Caninos incluidos
Son aquellos que no erupcionan y permanecen dentro del maxilar a pesar de ternr su raíz
completamente formada, más allá de su edad de erupción normal
-Por encima de los 12 años
-La incidencia es mayor en mujeres que en hombres 2:1
-Se da más frecuentemente en caninoos superiores que en los inferiores
-Un 85% de los caninos se encuentran palatinizados
Etiología
-Involución filogenética de los maxilares
-Posición anatómica compleja entre las dos prominencias
-Trayecto eruptivo largo y orientación desfavorable
-Erupción posterior a la de sus dientes contiguos
-Otras causas: traumatismos, posición anormal de incisivos, tumores y herencia genética
Clínica
-Asintomáticos
-Mecánicas: rizólisis o desplazamiento de dientes vecinos
-Infecciones (en caso de que de clínica, es lo más frecuente)
-Quiste folicular
-Neurológicas (neuralgia)
Complicaciones infecciosas
-Celulitis odontogénicas.
-Absceso palatino.
-Osteomielitis maxilar.
-Sinusitis maxilar.
-Afectación pulpar o periodontal de los dientes vecinos.
-Infección local.
Diagnóstico
-Inspección y palpación.
-Presencia de canino temporal en niños por encima de 12 años.
-Ausencia de canino definitivo.
-Podemos apreciar impronta del canino en palatino a vestibular (fiabilidad?).
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
Prueba Ventajas Desventajas
Radiografía panorámica -Confirmar inclusión. -No localiza la posición
-Relación del diente incluido con palatina o vestibular del
seno maxilar y dientes canino.
adyacentes.
-Presencia de patología asociada
a quistes maxilares Sinusitis.
-Desplazamiento y alteración de
dientes vecinos.
Radiografía oclusal -En función de la proyección -Técnica difícil: Muchas
podemos obtener información de veces debemos realizar
la posición palatina o vestibular varias pruebas.
del canino incluido.
-Sí es buena para determinar
posición del canino respeto a las
raíces de los incisivos.
Radiografía periapical y -Confirmar inclusión. -No localiza la posición
técnica doble -Relación del diente incluido con palatina o vestibular del
dientes adyacentes. canino.
-Presencia hepatología asociada a
quistes foliculares.
-Desplazamientos y alteración de
dientes vecinos.
-Relación con las raíces de
incisivos y tamaño de la corona.
TAC maxilar superior -Confirmar inclusión. -Alta irradiación.
-Relación del diente incluido con -Necesidad de sedación en
seno maxilar y dientes niños.
adyacentes.
-Presencia de patología asociada
a quistes maxilares: sinusitis.
-Desplazamientos y alteración de
dientes vecinos.
-Posición exacta del canino en el
maxilar superior o maxilar en los
3 planos del espacio.
Tratamiento
-Cuando existe confirmación radiológica de inclusión de canino con falta de reabsorción de la
raíz del canino temporal: EXTRACCIÓN del canino temporal.
-Cuando el canino incluido se encuentra en posición que presuma de posibilidad de tracción
ortodóncica: FENESTRACIÓN.
-Cuando no sea posible la tracción ortodóncica o aparezcan complicaciones: EXODONCIA
QUIRÚRGICA del canino incluido.
Fenestración
-Liberación de tejido óseo o mucoso alrededor del diente incluido para exponer la corona, y
posterior colocación de botón para tracción ortodóncica.
-Dientes submucosos:
• Abordaje directo, no precisan ostectomía.
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
• Alguna incisión superficial al diente incluido.
-Dientes incluidos profundos:
• Precisan ostectomía.
• Se realiza un colgajo trapezoidal o festoneado incluyendo 3 – 4 papilas dientes
contiguos.
Técnica quirúrgica
Colgajo reposición apical
-Diseñar un colgajo trapezoidal con base superior en el fondo de vestíbulo y reposición del
mismo suturando el borde libre del colgajo por encima del cuello del diente.
-Ventajas:
• Preservar una adecuada cantidad de encía adherida que evita retracciones gingivales.
• Minimiza la necesidad de colocar cemento quirúrgico.
• Permite mayor movilidad del tejido gingival en dientes que se encuentran muy altos y
hay que realizar un gran desplazamiento hacia oclusal.
Ventana palatina
Incisión festoneada de 4 – 5 papilas.
Despegamiento colgajo mucoperióstico.
Ostectomía peridentaria para exposición de la corona.
Reposición del colgajo “ad integrum”.
Incisión circular para exposición corona dentaria.
Colección cemento quirúrgico.
B. Exodoncia de caninos incluidos
1. Indicaciones
• Imposibilidad de tracción ortodóncica.
• Impactación dientes adyacentes.
• Inclusiones muy alejadas de la arcada dentaria.
• Anquilosis constatada radiológicamente.
• Infecciones de repetición.
• Alteración morfológica del canino.
2. Consideraciones especiales
• Canino incluido en el seno maxilar.
• Canino en el suelo de la fosa nasal.
• Pacientes edéntulos.
• Canino en posiciones atípicas (suelo de la órbita).
María López Fernández 4º de Odontología 2014-2015
CIRUGÍA ORAL PEDIÁTRICA
3. Complicaciones
a. Intraoperatorias
• Perforación de fibromucosa palatina.
• Sección del pedículo vasculonervioso nasopalatino.
• Perforación del seno maxilar o del suelo de las fosas nasales.
• Lesión de dientes adyacentes.
• Lesión del nervio mentoniano.
• Fractura mandibular en pacientes edéntulos.
b. Postoperatorias
• Infecciosas.
• Necrosis de papilas interdentarias.
• Dehiscencia de suturas.
• Movilidad anormal de los dientes.
• Hematomas palatinos.
María López Fernández 4º de Odontología 2014-2015
Potrebbero piacerti anche
- Embriología de La Cara y OdontogénesisDocumento25 pagineEmbriología de La Cara y OdontogénesisGianna ManziNessuna valutazione finora
- Embriologiadecaraycuello Reyna 101130220555 Phpapp01Documento59 pagineEmbriologiadecaraycuello Reyna 101130220555 Phpapp01Sheyla CorzoNessuna valutazione finora
- Embriologia de Cabeza y Cara Felipe Utea 2016-IiDocumento85 pagineEmbriologia de Cabeza y Cara Felipe Utea 2016-IiHarold Rodrigo Sierra RosadaNessuna valutazione finora
- Formación de Cuello y CaraDocumento46 pagineFormación de Cuello y CaraRoberto Montiel GuadarramaNessuna valutazione finora
- Apuntes Cabeza y Cuello - 1104709Documento6 pagineApuntes Cabeza y Cuello - 1104709María Alejandra Sencion de la CruzNessuna valutazione finora
- Embriología de Cara y CuelloDocumento7 pagineEmbriología de Cara y CuelloCarlosh Parrá Osunaá100% (2)
- Sistema EstomatognaticoDocumento7 pagineSistema EstomatognaticoMatías Salazar CatalánNessuna valutazione finora
- Arcos Faringeos 1Documento34 pagineArcos Faringeos 1Leslie SánchezNessuna valutazione finora
- EstomatologíaapuntesDocumento6 pagineEstomatologíaapuntesMariana HerreraNessuna valutazione finora
- Embriologia de Cabeza y CuelloDocumento31 pagineEmbriologia de Cabeza y CuelloPaola Cueva Caballero100% (2)
- Diapos LabP 1Documento27 pagineDiapos LabP 1Brenda Francela Machado OlivoNessuna valutazione finora
- Desarrollo Del ViscerocraneoDocumento4 pagineDesarrollo Del Viscerocraneoiancarlodl19Nessuna valutazione finora
- Resumen Cabeza y CuelloDocumento6 pagineResumen Cabeza y CuelloOsiris Mayle Padilla CastilloNessuna valutazione finora
- Arcos FaringeosDocumento6 pagineArcos FaringeosnallelylunapalacioNessuna valutazione finora
- Desarrollo de Cabeza y CuelloDocumento6 pagineDesarrollo de Cabeza y CuelloJoe Alejandro OrunaNessuna valutazione finora
- Embriologia de Cabeza y CuelloDocumento46 pagineEmbriologia de Cabeza y CuelloMonica Jazmin Olivera Aguirre0% (1)
- Embrio Parte 1 2023Documento44 pagineEmbrio Parte 1 2023M.ANessuna valutazione finora
- Embriologia Del Sistema EstomatognaticoDocumento8 pagineEmbriologia Del Sistema EstomatognaticoJuan Carlos Garay Lastarria100% (1)
- Cuestionario Embriologia de La CaraDocumento10 pagineCuestionario Embriologia de La CaraJesus Daniel Segoviano ArmendarizNessuna valutazione finora
- Formación Del Sistema EstomatognáticoDocumento6 pagineFormación Del Sistema EstomatognáticoMaria GuardoNessuna valutazione finora
- 1.2. Desarrollo Del Aparato Faringeo y Desarrollo de La LenguaDocumento23 pagine1.2. Desarrollo Del Aparato Faringeo y Desarrollo de La LenguaPedro Durand EspinozaNessuna valutazione finora
- Informe Final Concepcion y Formacion Del Cuerpo HumanoDocumento17 pagineInforme Final Concepcion y Formacion Del Cuerpo HumanoMatías MazaNessuna valutazione finora
- Crec y Des PrenatalDocumento32 pagineCrec y Des Prenatallorenitabp2Nessuna valutazione finora
- Arcos y Bolsas FaríngeasDocumento71 pagineArcos y Bolsas FaríngeasRaqel Aldama0% (2)
- Embriologia de La CaraDocumento39 pagineEmbriologia de La CaraIdel LópezNessuna valutazione finora
- Investigues de Laboratorio 1 MicroDocumento3 pagineInvestigues de Laboratorio 1 MicroDracula Vlad100% (1)
- Trabajo Final EscritoDocumento9 pagineTrabajo Final Escritog5briangonzalezp5Nessuna valutazione finora
- Examen Embrio 2.0Documento1 paginaExamen Embrio 2.0Nicole Chumacero GNessuna valutazione finora
- 12 T Arcos FaríngeosDocumento19 pagine12 T Arcos FaríngeosAlfredo BrenisNessuna valutazione finora
- Embriologia Del Aparato FaríngeoDocumento20 pagineEmbriologia Del Aparato FaríngeoBelén Szewaga100% (1)
- GUÍA PRÁCT 13ra SesiónDocumento18 pagineGUÍA PRÁCT 13ra SesiónFREDY JAMPIER ALBUJAR GAVIDIANessuna valutazione finora
- Embriologia de Cabeza y Cuello PDFDocumento9 pagineEmbriologia de Cabeza y Cuello PDFAngie RR100% (1)
- Desarrollo Embriológico de CabezaDocumento44 pagineDesarrollo Embriológico de CabezaWilmar CallañaupaNessuna valutazione finora
- Embriologia CaraDocumento25 pagineEmbriologia CaraAbril SanbaNessuna valutazione finora
- Arcoos, Hendiduras y Bolsas FaringeasDocumento43 pagineArcoos, Hendiduras y Bolsas FaringeasCynthia AlfaroNessuna valutazione finora
- Desarrollo Embrionario de Cabeza y CuelloDocumento10 pagineDesarrollo Embrionario de Cabeza y CuelloRandy AnguloNessuna valutazione finora
- Desarrollo de Cabeza y CuelloDocumento18 pagineDesarrollo de Cabeza y CuelloJorge Alberto Cota VargasNessuna valutazione finora
- Cuestionario MiofuncionalDocumento11 pagineCuestionario MiofuncionalWendy MartinNessuna valutazione finora
- Apuntes EstomatoDocumento20 pagineApuntes EstomatoMariana HerreraNessuna valutazione finora
- Embriología Cabeza y CuelloDocumento9 pagineEmbriología Cabeza y CuelloKarla ZiccarelliNessuna valutazione finora
- Embriología Del Sistema EstomatognáticoDocumento39 pagineEmbriología Del Sistema EstomatognáticoAle Catalina Retamales100% (3)
- Desarrollo de La Cabeza 1Documento31 pagineDesarrollo de La Cabeza 1juan peraltaNessuna valutazione finora
- Apuntes de Fonoestomatologia - ParcialDocumento16 pagineApuntes de Fonoestomatologia - ParcialFrancisco ArdilesNessuna valutazione finora
- Arcos BranquialesDocumento5 pagineArcos BranquialessuescumsergioNessuna valutazione finora
- Resumen Cabeza y CuelloDocumento14 pagineResumen Cabeza y CuelloTejocote ArroyoNessuna valutazione finora
- Embriologia de Cabeza y CuelloDocumento9 pagineEmbriologia de Cabeza y CuelloKakashi Hatakeynava88Nessuna valutazione finora
- Clase 1B Desarrollo de Cara Cuello Arcos Bolsas Hendiduras Faringeas Parte 1Documento35 pagineClase 1B Desarrollo de Cara Cuello Arcos Bolsas Hendiduras Faringeas Parte 1E MNessuna valutazione finora
- Cabeza y Cuello PDFDocumento37 pagineCabeza y Cuello PDFMaria Fernanda Trejo Tovar100% (1)
- Desarrollo Embrionario, Faringes, ElyskarDocumento5 pagineDesarrollo Embrionario, Faringes, ElyskarnelyNessuna valutazione finora
- Fonoestomatología ResumenDocumento23 pagineFonoestomatología ResumenRomina Comparin100% (2)
- Sistema Estomatognatico IDocumento11 pagineSistema Estomatognatico IBruno OsorioNessuna valutazione finora
- Tema 2 Cabeza y Cuello Parte 1 InformeDocumento5 pagineTema 2 Cabeza y Cuello Parte 1 InformeANA BELEN MIRANDA PERALTANessuna valutazione finora
- Crecimiento y Desarrollo Cráneo Facial 1Documento40 pagineCrecimiento y Desarrollo Cráneo Facial 1BillyNessuna valutazione finora
- Guia EstomatoDocumento11 pagineGuia EstomatoOrlando SolanoNessuna valutazione finora
- Resumen Sistema EstomatognáticoDocumento52 pagineResumen Sistema EstomatognáticoJessenia ContrerasNessuna valutazione finora
- C5 EMBRIO Desarrollo de La Cara, Ap. Respiratorio y DigestivoDocumento5 pagineC5 EMBRIO Desarrollo de La Cara, Ap. Respiratorio y DigestivoMirella Rodriguez LooNessuna valutazione finora
- Embriologia, Crecimiento y Desarrollo CraneofacialDocumento7 pagineEmbriologia, Crecimiento y Desarrollo CraneofacialAbigailNessuna valutazione finora
- Embriologia de Cara y CuelloDocumento12 pagineEmbriologia de Cara y Cuelloannabella del vecchioNessuna valutazione finora
- Formación de Cara y Cuello EmbriologíaDocumento6 pagineFormación de Cara y Cuello EmbriologíaPam FNNessuna valutazione finora
- Guía de Diagnóstico Clínico para Patologías Pulpares y PeriapicalesDocumento28 pagineGuía de Diagnóstico Clínico para Patologías Pulpares y PeriapicalesvalentinaNessuna valutazione finora
- Manual Cariogram - En.esDocumento51 pagineManual Cariogram - En.esvalentinaNessuna valutazione finora
- Cambra (2) (2) .En - EsDocumento15 pagineCambra (2) (2) .En - EsvalentinaNessuna valutazione finora
- ADA-RiskForm - 6y (2) (2) .En - EsDocumento2 pagineADA-RiskForm - 6y (2) (2) .En - EsvalentinaNessuna valutazione finora
- Análisis de Las Causas Endoperiodontales en El Avance de La Lesión PeriapicalDocumento56 pagineAnálisis de Las Causas Endoperiodontales en El Avance de La Lesión PeriapicalvalentinaNessuna valutazione finora
- Correlación Del Diagnóstico Radiográfico e Hstopatológico de Las Lesiones Periapicales Inflamatorias Encontradas en Radiografías PanorámicasDocumento36 pagineCorrelación Del Diagnóstico Radiográfico e Hstopatológico de Las Lesiones Periapicales Inflamatorias Encontradas en Radiografías PanorámicasvalentinaNessuna valutazione finora
- Cuestionario 1 Derecho Civil IIDocumento5 pagineCuestionario 1 Derecho Civil IIwilfredo sanchezNessuna valutazione finora
- Informe n-3 Psicologia Cognitiva PDFDocumento10 pagineInforme n-3 Psicologia Cognitiva PDFPabloTroncosoNessuna valutazione finora
- Cuáles Son Los Factores Ambientales Qe Provocan Corrosión y PorqueDocumento5 pagineCuáles Son Los Factores Ambientales Qe Provocan Corrosión y PorquegabyNessuna valutazione finora
- Trabajo de Derecho RomanoDocumento7 pagineTrabajo de Derecho RomanoAlexander FreitézNessuna valutazione finora
- Principios OrdenadoresDocumento16 paginePrincipios OrdenadoresSander Villanueva TorreNessuna valutazione finora
- Mate Consolidado 2Documento3 pagineMate Consolidado 2Jefferson Perez ZeaNessuna valutazione finora
- Acta de Cabildo Ayuntamiento OcotepecDocumento4 pagineActa de Cabildo Ayuntamiento OcotepecNi Uno MasNessuna valutazione finora
- Sautu 2005 Todo Es TeoriaDocumento49 pagineSautu 2005 Todo Es TeoriaAndrea Alvarez DíazNessuna valutazione finora
- Mega SoftDocumento5 pagineMega SoftFherGuzmánNessuna valutazione finora
- Arquitectura ConceptualDocumento2 pagineArquitectura ConceptualPamela RosarioNessuna valutazione finora
- Casa Electrica La Andina, C.A. (Asamblea Comisarioy Direccion)Documento3 pagineCasa Electrica La Andina, C.A. (Asamblea Comisarioy Direccion)franklin62Nessuna valutazione finora
- RM 1332-92Documento142 pagineRM 1332-92Liw SecNessuna valutazione finora
- Proyecto Auto SupermercadoDocumento137 pagineProyecto Auto SupermercadoLUISNessuna valutazione finora
- EnriqueHernandez Fatima M18S4PIDocumento10 pagineEnriqueHernandez Fatima M18S4PIFátima EnriqueNessuna valutazione finora
- Formas de Representar Los ConjuntosDocumento4 pagineFormas de Representar Los ConjuntosAlex83% (18)
- RSE Parcial Examen FinalDocumento5 pagineRSE Parcial Examen Finalgeredor67% (3)
- Seminario Biblico Gratuito - Educacion CristianaDocumento114 pagineSeminario Biblico Gratuito - Educacion CristianaJorge Aguilar100% (1)
- Resistencia Indígena Contra La Invasión HispanaDocumento5 pagineResistencia Indígena Contra La Invasión HispanaAristides Varela PonceNessuna valutazione finora
- CALIDADDocumento3 pagineCALIDADJuan Vasquez Aoun0% (3)
- Quistes Actividades 9Documento3 pagineQuistes Actividades 9Andres TovarNessuna valutazione finora
- 10 Leyendas de Guatemala 10 Mitos 10 Chistes 10 Adivianzas 10 Mitos 10 Cuentos 10 Poema000Documento8 pagine10 Leyendas de Guatemala 10 Mitos 10 Chistes 10 Adivianzas 10 Mitos 10 Cuentos 10 Poema000Paulito JiménezNessuna valutazione finora
- Trabajo InfantilDocumento4 pagineTrabajo InfantilpalmuchiNessuna valutazione finora
- Ensayo Sobre Maltrato AnimalDocumento9 pagineEnsayo Sobre Maltrato AnimalPam BautistaNessuna valutazione finora
- Preguntas Sobre KantDocumento2 paginePreguntas Sobre KantMarcela RodriguezNessuna valutazione finora
- Etapas de Desarrollo PsicosexualDocumento5 pagineEtapas de Desarrollo PsicosexualYeny Perez VidezNessuna valutazione finora
- Ecuaciones Diferenciales Ingenierias 2019-2Documento8 pagineEcuaciones Diferenciales Ingenierias 2019-2JUAN LA ROTTA HOYOSNessuna valutazione finora
- Instructivo - Práctica Profesionale 2Documento3 pagineInstructivo - Práctica Profesionale 2lorena garcia morenoNessuna valutazione finora
- Emma ZunzDocumento3 pagineEmma ZunzDaniela GarciaNessuna valutazione finora
- EXPO Armas de PiedraDocumento15 pagineEXPO Armas de PiedraDitza SedeñoNessuna valutazione finora
- Matriz Enfierradores Marco SanhuezaDocumento5 pagineMatriz Enfierradores Marco SanhuezaCarlos GuerreroNessuna valutazione finora