Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Esclerosis Múltiple y Otras Enfermedades Desmielinizantes PDF
Caricato da
Andrés MontalvoTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Esclerosis Múltiple y Otras Enfermedades Desmielinizantes PDF
Caricato da
Andrés MontalvoCopyright:
Formati disponibili
ÁMBITO FARMACÉUTICO
Biología molecular
Esclerosis múltiple
y otras enfermedades
desmielinizantes
Factores de riesgo genético y ambientales
La deficiencia de mielina, la
materia grasa que recubre las
células nerviosas, es la causa de
enfermedades como la
esclerosis múltiple, las
leucodistrofias y las
encefalomielitis, entre otras.
Cómo funciona el mecanismo
de desmielinización y cuáles
son las causas que
desencadenan este proceso
son, por ahora, objeto de
investigación. En el presente
trabajo se abordan las
características y la etiología de
la esclerosis múltiple y otras
enfermedades
desmielinizantes, así como la
investigación sobre los factores
de riesgo genético y
ambientales.
SANDRA TORRADES OLIVA
BIÓLOGA.
86 O F F A R M VOL 23 NÚM 11 DICIEMBRE 2004
➤
E
n el sistema nervioso central (SNC), la ¿Qué causa la EM?
mielina está formada por una membrana
plasmática de células conocidas como oli- Aunque se desconoce la causa exacta de la EM, la ma-
godendrocitos, mientras que en el sistema yoría de estudios respaldan la idea de que el daño a la
nervioso periférico (SNP) está constituida por otras mielina se debe a una respuesta anormal del sistema in-
llamadas células de Schwann. En ambos casos, la munológico del propio organismo afectado.
membrana mielínica se enrolla y se hace compacta Normalmente, el sistema inmunológico defiende el
alrededor de las fibras nerviosas, lo que da lugar a organismo de los agentes externos, como los virus y las
una estructura multilaminar y segmentaria, es decir, bacterias. Pero en las enfermedades conocidas como
cada segmento de mielina está formado por un oli- autoinmunitarias, es el organismo el que ataca al pro-
godendorcito o una célula de Schwann. La mielina pio tejido. De este modo, se cree que la EM es una en-
facilita la transmisión de los impulsos nerviosos en los fermedad autoinmunitaria en la que el principal objeti-
axones de las neuronas. vo es la aparente destrucción de la mielina.
La composición bioquímica de la mielina es ligera-
mente diferente en el SNC y SNP, por lo que, si bien
hay procesos inflamatorios o errores congénitos del Tabla 1. Clasificación de enfermedades
metabolismo que pueden afectar a ambas, hay otras de la sustancia blanca del SNC
que afectan de modo selectivo.
Algunos autores definen que cualquier enferme- Síndromes desmielinizantes aislados
dad que afecta de forma preferente a la sustancia Leucoencefalomielitis aguda hemorrágica
blanca (fibras nerviosas) del SNC puede incluirse Encefalomielitis aguda diseminada
entre las enfermedades desmielinizantes, con lo que Neuritis óptica
el listado es enorme (tabla 1). Sin embargo, la mayo- Lesiones medulares:
ría de los trastornos desmielinizantes se describen
• Mielitis aguda necrotizante
mejor por su etiología. Aun así, en la práctica coti-
• Mielitis transversa
diana, el término «enfermedad desmielinizante» se
• Mielopatía crónica progresiva
suele reservar para la esclerosis múltiple (EM) por ser
la más frecuente y representativa de este grupo de • Mielopatía posradioterapia
trastornos. • Mielopatía por HTLV-1
Para entender qué es una enfermedad desmielinizan- Desmielinización monofásica aislada
te vamos a revisar la EM, puesto que por ser la más co-
mún es, también, la más conocida, tanto en el ámbito Esclerosis múltiple
fisiopatológico como etiopatológico.
Recidivante-remitente
Secundaria-progresiva
Características de la esclerosis múltiple
Benigna
La EM es una enfermedad que afecta al SNC, es decir, Maligna (Enfermedad de Marbug)
el cerebro, la médula espinal y los nervios ópticos. Tal Infantil
como se ha expuesto, alrededor de las fibras nerviosas o Silente
axones se encuentra la mielina que ayuda a las fibras Enfermedad de Devic
nerviosas a conducir los impulsos eléctricos. En la EM Esclerosis concéntrica de Balo
se pierde mielina en muchas áreas y queda una cicatriz Desmielinización combinada central y periférica
llamada esclerosis. Estas áreas dañadas se denominan
también placas o lesiones.
Cuando se destruye o se daña la mielina o la fibra Mielinolisis por desequilibrio osmótico
nerviosa, la capacidad de los nervios para conducir im-
pulsos eléctricos desde y hacia el cerebro se ve afectada, Esclerosis difusa
con lo que aparecen los distintos síntomas de la EM. Enfermedad de Schilder
Los síntomas que tienen los enfermos de EM varían Adrenoleucodistrofia
drásticamente según cada individuo. Entre los más
Leucodistrofia metracromática
comunes se encuentran: sensibilidad anormal o redu-
Leucodistrofia de células globoides
cida, alteraciones visuales, torpeza y paridad repentina
Enfermedad de Canavan
del control de vejiga, entre otros. Además, la grave-
dad de los síntomas también varía en cada caso, aun- Enfermedad de Alexander
que normalmente se experimentan durante períodos Enfermedad de Pelizaeus-Merzbacher
impredecibles.
VOL 23 NÚM 11 DICIEMBRE 2004 O F F A R M 87
ÁMBITO FARMACÉUTICO
Biología molecular
Por ahora, se desconoce qué impulsa al sistema in-
munológico a dañar la mielina, pero la mayoría de in-
vestigaciones respaldan la idea de que se trata de una
enfermedad de origen multifactorial, es decir, son va-
rios los factores que intervienen en el inicio de la en-
fermedad, que incluyen, tanto factores genéticos como
ambientales.
Una enfermedad multifactorial
Los primeros síntomas de esclerosis múltiple se mani-
fiestan entre las edades de 20 y 40 años, pero el diag-
nóstico acostumbra a ser más tarde. Esto se debe, tanto
a la naturaleza transitoria de la enfermedad como a la
ausencia de una prueba diagnóstica específica.
Las personas de raza blanca tienen más del doble de
probabilidad de contraer la EM que las de otra raza, y
en general, la incidencia es mayor en mujeres que en
varones.
La EM es más prevalente en la región norte de Esta-
dos Unidos, Canadá y Europa, y la edad de 15 años
parece ser significativa en términos del riesgo de con-
traer la enfermedad. Es decir, algunos estudios indican
que una persona que se traslada de una zona de alto
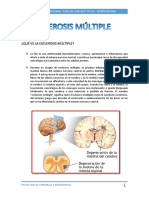
Fig. 1. Mecanismo de la desmielinización (simplificado).
riesgo (zona templada) a una zona de bajo riesgo (zona
tropical), antes de la edad de 15 años, tiende a adoptar
el riesgo (en este caso bajo) de la nueva zona y vicever-
sa. Otros estudios indican que las personas que se tras- Mecanismo de la desmielinización
ladan después de la edad de 15 años, mantienen el ries-
go de la zona en la que crecieron. El proceso de desmielinización (fig. 1) se inicia por una
Estos resultados indican que existe un factor ambien- infección viral o por la entrada de otro antígeno, por
tal que puede determinar, junto a otros factores, la apa- ahora desconocido. Una vez en la sangre, el antígeno
rición de la EM. Algunos investigadores sugieren que es neutralizado por un macrófago que digiere sus pro-
los enfermos de EM, en la edad de la pubertad, contra- teínas antigénicas. Los productos de digestión de éste,
en una infección con período de larga latencia. Sin son llevados a la superficie del macrófago, en la que
embargo, otros autores indican que existe una cuestión forman los llamados «complejos principales de histo-
de predilección genética que refleja factores de suscep- compatibilidad» (MHC). Esta formación puede ser re-
tibilidad racial y étnica. conocida por algunas células T portadoras de un recep-
Por otro lado, distintas investigaciones sugieren que tor adecuado (estas células se denominan TH1). La ac-
existe una predisposición familiar a presentar EM, pero tivación de las células TH1 ocasiona su proliferación y
no se transmite con un patrón mendeliano clásico. Los la expresión de nuevos receptores de adhesión con los
datos de los árboles genealógicos de familias con más que se pueden adherir a las células del endotelio de la
de un miembro afectado concuerdan con la hipótesis pared vascular. Una vez adheridas, las células TH1 ex-
de que varios genes no ligados predisponen a la EM. cretan distintas proteínas que facilitan su migración al
Se ha identificado el complejo principal de histo- tejido nervioso por extravasación.
compatibilidad (MHC) del cromosoma 6 como un de- En el tejido nervioso, las células de la glía también
terminante genético de la esclerosis múltiple. El MHC son capaces de presentar un complejo MHC a las célu-
codifica los genes de los antígenos leucocíticos huma- las T. Esta estimulación conduce a su proliferación y la
nos (HLA) que intervienen en la presentación antigé- consecuente expresión de factores quimotácticos, cito-
nica a los linfocitos T. cinas (interleucinas, interferón, TNF, etc.) y radicales
De todos modos, sea cual sea el antígeno diana, la libres. Por otro lado, las células B sintetizan anticuerpos
hipótesis más aceptada para explicar el comienzo de la y todo ello genera una respuesta inflamatoria y el daño
formación de una placa (cicatriz de la esclerosis) es la a la mielina. El resultado final es la activación errónea
que implica el paso a través de la barrera hematoence- del propio sistema inmunitario, con la consecuente
fálica de células T activadas y posteriormente de ma- producción de placas de desmielinización típicas de la
crófagos. esclerosis múltiple.
88 O F F A R M VOL 23 NÚM 11 DICIEMBRE 2004
➤
Factores de riesgo genético
Los investigadores están haciendo un gran en muchos centros de investigación, así como
esfuerzo para profundizar en el conocimiento también los desencadenantes ambientales, tales
etiopatológico y fisiopatológico de la EM y el como los virus y las toxinas.
resto de enfermedades desmielinizantes. Destacan, El conocimiento de estos aspectos permitirá a
en particular, los avances en el conocimiento y en los científicos desarrollar nuevos métodos para
el tratamiento de la EM. detener, invertir, o reparar la destrucción de la
El papel de los factores de riesgo genético, y mielina responsable, por ahora, de determinadas
cómo pueden modificarse, son objeto de estudio enfermedades incurables del sistema nervioso.
A modo de resumen puede decirse que la probable La base patológica de la EM son las lesiones inflama-
evolución de las lesiones en la esclerosis múltiple com- torias desmielinizantes, pero aunque se trata de una en-
porta varias fases: activación microgilial, inflamación fermedad preferente de la sustancia blanca, hasta un 5%
vascular y rotura de la barrera hematoencefálica, paso de las lesiones inflamatorias alcanzan la sustancia gris.
de células inflamatorias al parénquima cerebral, des- Las lesiones son inflamatorias y principalmente desmie-
mielinización, remielinización, destrucción de los oli- linizantes, pero en su interior el daño axonal más o me-
godendrocitos, degeneración axonal secundaria y es- nos intenso es una constante, tanto durante la fase agu-
clerosis por gliosis astrocitaria. da como cuando la actividad inflamatoria desaparece.
Cada una de estas etapas tiene sus mecanismos pato- Muchos aspectos de la fisiopatología de los síntomas
génicos propios y no todas tienen lugar necesariamente de la EM son desconocidos. La desmielinización es la
en todas las placas. Así mismo, cada una de ellas podría única responsable de las manifestaciones deficitarias da-
ser, al menos hipotéticamente, objeto de una interven- do que muchas placas con desmielinización son com-
ción farmacológica de aplicación terapéutica. pletamente asintomáticas.
Es posible, por tanto, que los principales determi-
Etiopatología y fisiopatología de la EM nantes de los síntomas agudos de la EM sean los fenó-
menos inflamatorios iniciales y la alteración glial, más
Se desconoce cuál es la diana de la respuesta autoinmuni- que la propia desmielinización.
taria que desarrolla la esclerosis múltiple. Aun así, si el an-
tígeno que desencadena la cascada patogénica se encuen- Otras enfermedades desmielinizantes
tra en la mielina, es difícil explicar las lesiones inflamato-
rias perivenosas en la retina, en la que no hay mielina. Ya hemos contado que la EM es la enfermedad más re-
El daño axonal es también una característica de la presentativa de las enfermedades desmielinizantes. Y
EM. Está presente desde las fases iniciales de la enfer- aunque se trata de la más común, y la más conocida
medad y puede encontrarse en zonas alejadas de las le- etiopatológica y fisiopatológicamente, aún quedan mu-
siones desmielinizantes. No se conoce todavía con cer- chos aspectos por conocer.
teza la patogenia de la afectación axonal y su relación La lista de enfermedades desmielinizantes es enorme
con las placas. y muchas de ellas son, por ahora, casi desconocidas,
En las placas, lo más probable es que como conse- como las encefalomielitis, las leucodistrofias y algunas
cuencia de la desmielinización el axón desnudo sea encefalopatías.
vulnerable a productos de la respuesta inflamatoria. La
extensión y la gravedad de la afectación axonal varía Encefalomielitis aguda diseminada
considerablemente entre diferentes enfermos, lo que
plantea la existencia de otros factores implicados en su Es una enfermedad desmielinizante, inflamatoria, agu-
patogenia, como una heterogeneidad interindividual da y monofásica, que suele afectar a los niños y adultos
en la susceptibilidad al daño axonal. Además, parece jóvenes. Comienza típicamente entre 1 y 4 semanas
que la incapacidad neurológica de los pacientes se rela- después de una vacunación o de una infección sistémi-
ciona mejor con el daño axonal que con la carga de le- ca, aunque, en ocasiones, no se encuentra ningún
siones desmielinizantes. acontecimiento previo. Según el antecedente se deno-
VOL 23 NÚM 11 DICIEMBRE 2004 O F F A R M 89
IBUPROFENO KERN PHARMA EFG. 1. DENOMINACIÓN DEL MEDICAMENTO. IBUPROFENO KERN PHARMA 100 mg/5 ml suspensión oral EFG. Cada
ÁMBITO FARMACÉUTICO 5 ml de suspensión oral contienen 100 mg de ibuprofeno. 2. INDICACIONES. Tratamiento sintomático del dolor leve o moderado. Tratamiento sintomático
de la fiebre. Tratamiento de la artritis reumatoide juvenil. 3. POSOLOGÍA Y FORMA DE ADMINISTRACIÓN. Niños: La dosis administrada de ibuprofeno
Biología molecular depende de la edad y del peso del niño. Para niños de 6 meses hasta 12 años, la dosis diaria recomendada es de 20 a 30 mg/kg de peso, repartida
en tres o cuatro tomas. El intervalo entre dosis dependerá de la evolución de los síntomas, pero nunca será inferior a 4 horas. Niños de 6 a 12 meses
con peso corporal de 7,7 a 9 kg. aprox: 2,5 ml de 3 a 4 veces al día (corresponde a 150-200 mg de ibuprofeno/día). Niños de 1 a 3 años con peso corporal
de 10 a 15 kg. aprox: 5 ml 3 veces al día (corresponde a 300 mg de ibuprofeno/día). Niños de 4 a 6 años con peso corporal de 16 a 20 kg. aprox: 7,5
ml 3 veces al día (equivalente a 450 mg de ibuprofeno/día). Niños de 7 a 9 años con peso corporal de 21 a 29 kg. aprox: 10 ml 3 veces al día (equivalente
a 600 mg de ibuprofeno/día). Niños de 10 a 12 años con peso corporal de 30 a 40 kg. aprox: 15 ml 3 veces al día (equivalente a 900 mg de ibuprofeno/día).
Para el tratamiento de la artritis reumatoide juvenil podrían ser necesarias dosis superiores, aunque se recomienda no sobrepasar los 40 mg/kg/día de
ibuprofeno. No se recomienda el uso de ibuprofeno en niños menores de seis meses. Adultos y niños mayores de 12 años: La dosis recomendada
es 20 ml 3 a 4 veces al día (equivalente a 1200-1600 mg de ibuprofeno/día), mientras persistan los síntomas. Tomar siempre la dosis menor que sea
mina encefalomielitis aguda posvacunal, encefalomieli- efectiva. La duración del tratamiento la decidirá el médico no suspendiéndose antes. Para pacientes con molestias gástricas, se recomienda tomar el
medicamento durante las comidas. Ancianos: En general, no se requieren modificaciones especiales de la dosis, aunque se recomienda administrar
tis aguda postinfecciosa o encefalomielitis aguda dise- ibuprofeno con precaución, ya que estos pacientes por lo general son más propensos a experimentar efectos adversos. Pacientes con insuficiencia renal:
Conviene tener precaución cuando se utilizan AINE en pacientes con insuficiencia renal, ya que ibuprofeno se elimina preferentemente por esta vía. En
minada idiopática. pacientes con insuficiencia renal leve o moderada debe reducirse la dosis inicial. No se debe utilizar ibuprofeno en pacientes con insuficiencia renal
grave (ver 4.3. Contraindicaciones). Pacientes con insuficiencia hepática: Aunque no se han observado diferencias en el perfil farmacocinético de ibuprofeno
Se considera una enfermedad, también, autoinmuni- en pacientes con insuficiencia hepática, se aconseja adoptar precauciones con el uso de AINE en este tipo de pacientes. Los pacientes con insuficiencia
hepática leve o moderada deben iniciar el tratamiento con dosis reducidas y ser cuidadosamente vigilados. No se debe utilizar ibuprofeno en pacientes
taria provocada por la sensibilización de los linfocitos con insuficiencia hepática grave (ver 4. Contraindicaciones). Forma de administración: Este medicamento se administra por vía oral. Para una dosificación
exacta, los envases contiene una jeringa oral graduada de 5 ml. 4. CONTRAINDICACIONES. Hipersensibilidad conocida a ibuprofeno, a otros AINE o
frente a antígenos del SNC. a cualquiera de los excipientes de la formulación. Pacientes que hayan experimentado crisis de asma, rinitis aguda, urticaria, edema angioneurótico u
otras reacciones de tipo alérgico tras haber utilizado sustancias de acción similar (p. ej. ácido acetilsalicílico u otros AINE). Hemorragia gastrointestinal.
Úlcera péptica activa. Enfermedad inflamatoria intestinal. Disfunción renal grave. Disfunción hepática grave. Pacientes con diátesis hemorrágica u otros
trastornos de la coagulación. Embarazo (ver 7. Embarazo y lactancia). 5. ADVERETENCIAS Y PRECAUCIONES ESPECIALES DE EMPLEO. Se
recomienda precaución en pacientes con enfermedad gastrointestinal, colitis ulcerosa, enfermedad de Crohn y alcoholismo. Debido a la posible aparición
de trastornos digestivos, especialmente sangrado gastrointestinal, debe realizarse una cuidadosa monitorización de estos pacientes cuando se les
administre ibuprofeno u otros AINE. En el caso de que en pacientes tratados con ibuprofeno se produzca hemorragia o úlcera gastrointestinal debe
suspenderse el tratamiento de inmediato (ver 4. Contraindicaciones). En general, las consecuencias de las hemorragias o úlceras/perforaciones
gastrointestinales son más serias en los pacientes ancianos y pueden producirse en cualquier momento del tratamiento con o sin síntomas de aviso o
antecedentes de episodios gastrointestinales graves. Como ocurre con otros AINE, también pueden producirse reacciones alérgicas, tales como reacciones
anafilácticas/anafilactoides, sin exposición previa al fármaco. Ibuprofeno debe ser utilizado con precaución en pacientes con historia de insuficiencia
El síndrome clínico general de las leucodistrofias cardíaca, hipertensión, edema preexistente por cualquier otra razón y pacientes con enfermedad hepática o renal y especialmente durante el tratamiento
simultáneo con diuréticos, ya que debe tenerse en cuenta que la inhibición de prostaglandinas puede producir retención de líquidos y deterioro de la
función renal. En caso de ser administrado en estos pacientes, la dosis de ibuprofeno debe mantenerse lo más baja posible, y vigilar regularmente la
es el propio de una afectación de la sustancia función renal. En pacientes ancianos debe administrarse ibuprofeno con precaución, debido a que generalmente tienen una gran tendencia a experimentar
los efectos adversos de los AINE. Los AINE pueden enmascarar los síntomas de las infecciones. Debe emplearse también con precaución en pacientes
blanca que ocasiona tetraplejía, ataxia, ceguera, que sufren o han sufrido asma bronquial, ya que los AINE pueden inducir broncoespasmo en este tipo de pacientes (ver 4. Contraindicaciones). Como
ocurre con otros AINE, el ibuprofeno puede producir aumentos transitorios leves de algunos parámetros hepáticos, así como aumentos significativos de
la SGOT y la SGPT. En caso de producirse un aumento importante de estos parámetros, debe suspenderse el tratamiento (ver 3. Posología y forma de
sordera, deterioro mental y de evolución administración y 4. Contraindicaciones). Al igual que sucede con otros AINE, el ibuprofeno puede inhibir de forma reversible la agregación y la función
plaquetaria, y prolongar el tiempo de hemorragia. Se recomienda precaución cuando se administre ibuprofeno concomitantemente con anticoagulantes
progresiva orales. En los pacientes sometidos a tratamientos de larga duración con ibuprofeno se deben controlar como medida de precaución la función renal,
función hepática, función hematológica y recuentos hemáticos. Advertencia sobre excipientes: Este medicamento contiene jarabe de maltitol, por
lo que pacientes con problemas raros hereditarios de intolerancia a la fructosa no deben tomar este medicamento. 6. INTERACCIONES. En general,
los AINE deben emplearse con precaución cuando se utilizan con otros fármacos que pueden aumentar el riesgo de ulceración gastrointestinal, hemorragia
gastrointestinal o disfunción renal. No se recomienda su uso concomitante con: Otros AINE: Debe evitarse el uso simultáneo con otros AINE, pues
la administración de diferentes AINE puede aumentar el riesgo de úlcera gastrointestinal y hemorragias. Metotrexato administrado a dosis de 15 mg/semana
o superiores: Si se administran AINE y metotrexato dentro de un intervalo de 24 horas, puede producirse un aumento del nivel plasmático de metotrexato
(al parecer, su aclaramiento renal puede verse reducido por efecto de los AINE), con el consiguiente aumento del riesgo de toxicidad por metotrexato.
Por ello, deberá evitarse el empleo de ibuprofeno en pacientes que reciban tratamiento con metotrexato a dosis elevadas. Hidantoínas y sulfamidas: Los
efectos tóxicos de estas sustancias podrían verse aumentados. Ticlopidina: Los AINE no deben combinarse con ticlopidina debido al riesgo de un efecto
aditivo en la inhibición de la función plaquetaria. Litio: Los AINE pueden incrementar los niveles plasmáticos de litio, posiblemente por reducción de su
aclaramiento renal. Deberá evitarse su administración conjunta, a menos que se monitoricen los niveles de litio. Debe considerarse la posibilidad de
reducir la dosis de litio. Anticoagulantes: Los AINE pueden potenciar los efectos de los anticoagulantes sobre el tiempo de sangrado. Por consiguiente,
Encefalomielitis aguda hemorrágica deberá evitarse el uso simultáneo de estos fármacos. Si esto no fuera posible, deberán realizarse pruebas de coagulación al inicio del tratamiento con
ibuprofeno, y, si es necesario, ajustar la dosis del anticoagulante. Mifepristona: Los antiinflamatorios no esteroideos no deben administrarse en los 8-12
días posteriores a la administración de la mifepristona ya que estos pueden reducir los efectos de la misma. Se recomienda tener precaución con:
Digoxina: Los AINE pueden elevar los niveles plasmáticos de digoxina, aumentando así el riesgo de toxicidad por digoxina. Glucósidos cardíacos: Los
Es la enfermedad desmielinizante más fulminante. Se antiinflamatorios no esteroideos pueden exacerbar la insuficiencia cardíaca, reducir la tasa de filtración glomerular y aumentar los niveles de los glucósidos
cardíacos. Metotrexato administrado a dosis bajas, inferiores a 15 mg/semana: El ibuprofeno aumenta los niveles de metotrexato. Cuando se emplee en
precede en unos días de una infección respiratoria, la combinación con metotrexato a dosis bajas, se vigilarán estrechamente los valores hemáticos del paciente, sobre todo durante las primeras semanas
de administración simultánea. Será asimismo necesario aumentar la vigilancia en caso de deterioro de la función renal, por mínimo que sea, y en pacientes
mayoría de veces completamente inespecífica, de tipo ancianos, así como vigilar la función renal para prevenir una posible disminución del aclaramiento de metotrexato. Pentoxifilina: En pacientes que reciben
tratamiento con ibuprofeno en combinación con pentoxifilina puede aumentar el riesgo de hemorragia, por lo que se recomienda monitorizar el tiempo
gripal y de etiología incierta, en ocasiones es por causa de sangrado. Fenitoína: Durante el tratamiento simultáneo con ibuprofeno podrían verse aumentados los niveles plasmáticos de fenitoína. Probenecid y
sulfinpirazona: Podrían provocar un aumento de las concentraciones plasmáticas de ibuprofeno; esta interacción puede deberse a un mecanismo inhibidor
de Micoplasma pneumoniae. Produce un síndrome me- en el lugar donde se produce la secreción tubular renal y la glucuronoconjugación, y podría exigir ajustar la dosis de ibuprofeno. Quinolonas: Se han
ningo-encefálico-mielínico agudo muy grave que con notificado casos aislados de convulsiones que podrían haber sido causadas por el uso simultáneo de quinolonas y ciertos AINE. Tiazidas, sustancias
relacionadas con las tiazidas, diuréticos del asa y diuréticos ahorradores de potasio: Los AINE pueden contrarrestar el efecto diurético de estos fármacos,
frecuencia ocasiona la muerte en pocos días. y el empleo simultáneo de un AINE y un diurético puede aumentar el riesgo de insuficiencia renal como consecuencia de una reducción del flujo sanguíneo
renal. Como ocurre con otros AINE, el tratamiento concomitante con diuréticos ahorradores de potasio podría ir asociado a un aumento de los niveles
de potasio, por lo que es necesario vigilar los niveles plasmáticos de este ion. Sulfonilureas: Los AINE podrían potenciar el efecto hipoglucemiante de
las sulfonilureas, desplazándolas de su unión a proteínas plasmáticas. Ciclosporina, tacrolimus: Su administración simultánea con AINE puede aumentar
Leucodistrofias el riesgo de nefrotoxicidad debido a la reducción de la síntesis renal de prostaglandinas. En caso de administrarse concomitantemente, deberá vigilarse
estrechamente la función renal. Corticosteroides: La administración simultánea de AINE y corticosteroides puede aumentar el riesgo de úlcera gastrointestinal.
Antihipertensivos (incluidos los inhibidores de la ECA o los betabloqueantes): Los fármacos antiinflamatorios del tipo AINE pueden reducir la eficacia de
los antihipertensivos. El tratamiento simultáneo con AINE e inhibidores de la ECA puede asociarse al riesgo de insuficiencia renal aguda. Trombolíticos:
Son un grupo de enfermedades genéticas del metabo- Podrían aumentar el riesgo de hemorragia. Zidovudina: Podría aumentar el riesgo de toxicidad sobre los hematíes a través de los efectos sobre los
reticulocitos, apareciendo anemia grave una semana después del inicio de la administración del AINE. Durante el tratamiento simultáneo con AINE
lismo de la mielina. El síndrome clínico general de las deberían vigilarse los valores hemáticos, sobre todo al inicio del tratamiento. Alimentos: La administración de ibuprofeno junto con alimentos retrasa la
velocidad de absorción. 7. EMBARAZO Y LACTANCIA. A pesar de que no se han detectado efectos teratógenos en los estudios de toxicidad realizados
leucodistrofias es el propio de una afectación de la sus- en animales tras la administración de ibuprofeno, debe evitarse su uso durante el embarazo. Los AINE están contraindicados especialmente durante el
tercer trimestre del embarazo. Pueden inhibir el trabajo de parto y retrasar el parto. Pueden producir el cierre prematuro del ductus arteriosus, causando
tancia blanca que ocasiona tetraplejía, ataxia, ceguera, hipertensión pulmonar e insuficiencia respiratoria en el neonato. Pueden alterar la función plaquetaria fetal y también la función renal del feto, originando
una deficiencia de líquido amniótico y anuria neonatal. A pesar de que las concentraciones de ibuprofeno que se alcanzan en la leche materna son
sordera, deterioro mental y de evolución progresiva. inapreciables y no son de esperar efectos indeseables en el lactante, no se recomienda el uso de ibuprofeno durante la lactancia debido al riesgo potencial
En general afectan a los niños, aunque hay casos de in- de inhibir la síntesis de prostaglandinas en el neonato. 8. EFECTOS SOBRE LA CAPACIDAD PARA CONDUCIR Y UTILIZAR MAQUINARIA. Los
pacientes que experimenten mareo, vértigo, alteraciones visuales u otros trastornos del sistema nervioso central mientras estén tomando ibuprofeno,
cidencias en jóvenes y adultos. Dependen de diferentes deberán abstenerse de conducir o manejar maquinaria. Si se administra una sola dosis de ibuprofeno o durante un periodo corto, no es necesario adoptar
precauciones especiales. 9. REACCIONES ADVERSAS. Gastrointestinales: Muy frecuentes (>1/10): dispepsia, diarrea. Frecuentes (>1/100, <1/10):
tipos de defectos metabólicos de los lisosomas, peroxi- náuseas, vómitos, dolor abdominal. Poco frecuentes (>1/1.000, <1/100): hemorragias y úlceras gastrointestinales, estomatitis ulcerosa. Raras (<1/1.000):
perforación gastrointestinal, flatulencia, estreñimiento, esofagitis, estenosis esofágica, exacerbación de enfermedad diverticular, colitis hemorrágica
somas y mitocondrias, entre otras vías metabólicas. ■ inespecífica, colitis ulcerosa o enfermedad de Crohn. Si se produjera hemorragia gastrointestinal, podría ser causa de anemia y de hematemesis. Piel y
reacciones de hipersensibilidad: Frecuentes: erupción cutánea. Poco frecuentes: urticaria, prurito, púrpura (incluida la púrpura alérgica), angioedema,
rinitis, broncoespasmo. Raras: reacción anafiláctica. Muy raras: (<1/10.000): eritema multiforme, necrólisis epidérmica, lupus eritematoso sistémico,
alopecia, reacciones de fotosensibilidad, reacciones cutáneas graves como el síndrome de Stevens-Johnson, necrólisis epidérmica tóxica aguda (síndrome
Bibliografía general Lyell) y vasculitis alérgica. En la mayor parte de los casos en los que se ha comunicado meningitis aséptica con ibuprofeno, el paciente sufría alguna
forma de enfermedad autoinmunitaria (como lupus eritematoso sistémico u otras enfermedades del colágeno) lo que suponía un factor de riesgo. En
caso de reacción de hipersensibilidad generalizada grave puede aparecer hinchazón de cara, lengua y laringe, broncoespasmo, asma, taquicardia,
Adams RD. Manual de principios de neurología. México: McGraw- hipotensión y shock. Sistema nervioso central: Frecuentes: fatiga o somnolencia, cefalea, mareo, vértigo. Poco frecuentes: insomnio, ansiedad, intranquilidad,
alteraciones visuales, tinnitus. Raras: reacción psicótica, nerviosismo, irritabilidad, depresión, confusión o desorientación, ambliopía tóxica reversible,
Hill Interamericana, 2000;376-86. trastornos auditivos. Muy raras: meningitis aséptica (véanse reacciones de hipersensibilidad). Hematológicas: Puede prolongarse el tiempo de sangrado.
Antigüedad A, Zarranz JJ, Mendibe MM. Neurología. Madrid: Elsevier Los raros casos observados de trastornos hematológicos corresponden a trombocitopenia, leucopenia, granulocitopenia, pancitopenia, agranulocitosis,
anemia aplásica o anemia hemolítica. Cardiovasculares: Parece existir una mayor predisposición por parte de los pacientes con hipertensión o trastornos
España, 2003;593-621. renales a sufrir retención hídrica. Podría aparecer hipertensión o insuficiencia cardíaca (especialmente en pacientes ancianos). Renales: En base a la
Mecanismo de la desmielinización (figura). Atlas de neurología. experiencia con los AINE en general, no pueden excluirse casos de nefritis intersticial, síndrome nefrótico e insuficiencia renal. Hepáticas: En raros casos
se han observado anomalías de la función hepática, hepatitis e ictericia con ibuprofeno racémico. Otras: En muy raros casos podrían verse agravadas
Esclerosis múltiple [consultado 22-06-04]. Disponible en: las inflamaciones asociadas a infecciones. 10. SOBREDOSIFICACIÓN. La mayoría de los casos de sobredosis han sido asíntomáticos. Existe un riesgo
http://www.iqb.es/neurologia/atlas/em/em08.htm de sintomatología con dosis mayores de 80-100 mg/kg de ibuprofeno. La aparición de los síntomas por sobredosis se produce habitualmente en un
plazo de 4 horas. Los síntomas leves son los más comunes, e incluyen dolor abdominal, náuseas, vómitos, letargia, somnolencia, cefalea, nistagmus,
Millar JR. Merrit neurología. Madrid: McGraw-Hill Interamericana, tinnitus y ataxia. Raramente han aparecido síntomas moderados o intensos, como hemorragia gastrointestinal, hipotensión, hipotermia, acidosis metabólica,
2002;803-4. convulsiones, alteración de la función renal, coma, distress respiratorio del adulto y episodios transitorios de apnea (en niños después de ingerir grandes
cantidades). El tratamiento es sintomático y no se dispone de antídoto específico. Para cantidades que no es probable que produzcan síntomas (menos
Sociedad Nacional de Esclerosis Múltiple. Hechos básicos sobre de 50 mg/kg de ibuprofeno) se puede administrar agua para reducir al máximo las molestias gastrointestinales. En caso de ingestión de cantidades
esclerosis múltiple [consultado 22-06-04]. Disponible en: importantes, deberá administrarse carbón activado. El vaciado del estómago mediante emesis sólo deberá plantearse durante los 60 minutos siguientes
a la ingestión. Así, no debe plantearse el lavado gástrico, salvo que el paciente haya ingerido una cantidad de fármaco que pueda poner en compromiso
http://www.nationalmssociety.org su vida y que no hayan transcurrido más de 60 minutos tras la ingestión del medicamento. El beneficio de medidas como la diuresis forzada, la hemodiálisis
o la hemoperfusión resulta dudoso, ya que el ibuprofeno se une intensamente a las proteínas plasmáticas. 11. INCOMPATIBILIDADES. No se han
descrito. 12. INSTRUCCIONES DE USO/MANIPULACIÓN. Ninguna. 13. TITULAR DE LA AUTORIZACIÓN. KERN PHARMA, S.L. Polígono Ind.
Colón II, C/ Venus, 72. 08228 Terrassa (Barcelona). 14. RÉGIMEN DE PRESCIPCIÓN Y DISPENSACIÓN. CONDICIONES DE LA PRESENTACIÓN
FARMACÉUTICA DEL SNS. Con receta médica. Reembolsable por el SNS. 15. PRESENTACIONES Y PVP IVA. IBUPROFENO KERN PHARMA 100
mg/ml EFG, frasco de 200 ml. PVPIVA: 2,87 Euros. Para más información, solicitar ficha técnica. Julio 2004.
90 O F F A R M
Potrebbero piacerti anche
- Enfermedades DesmielinizantesDocumento4 pagineEnfermedades Desmielinizantesgg_ana11Nessuna valutazione finora
- Propiedades de los derivados del cannabis en el AlzheimerDa EverandPropiedades de los derivados del cannabis en el AlzheimerNessuna valutazione finora
- Esclerosis Multiple WordDocumento6 pagineEsclerosis Multiple Wordapi-3856002Nessuna valutazione finora
- Comprendiendo El Alzhéimer: 7 mitos y verdades que debes conocerDa EverandComprendiendo El Alzhéimer: 7 mitos y verdades que debes conocerValutazione: 5 su 5 stelle5/5 (1)
- Dialnet EsclerosisMultiple 4018455 PDFDocumento20 pagineDialnet EsclerosisMultiple 4018455 PDFholaNessuna valutazione finora
- Esclerosis MúltipleDocumento53 pagineEsclerosis MúltipleWill Aguilar Mamani100% (1)
- Esclerosis Múltiple T. IntegradorDocumento31 pagineEsclerosis Múltiple T. IntegradorClarisa BilinskiNessuna valutazione finora
- M28T5 Alteraciones Del Lóbulo Frontal y Enfermedades DesmielinizantesDocumento13 pagineM28T5 Alteraciones Del Lóbulo Frontal y Enfermedades DesmielinizantessusanacastrodsNessuna valutazione finora
- Enfermedades Desmielinizantes Del SNC: Em: Dr. Jorge Luis Wong Armas Neurolgia 2022 Hospital Maria AuxiliadoraDocumento74 pagineEnfermedades Desmielinizantes Del SNC: Em: Dr. Jorge Luis Wong Armas Neurolgia 2022 Hospital Maria AuxiliadoraChristian Eduard Ureta SotoNessuna valutazione finora
- Esclerosis Multiple ResumenDocumento9 pagineEsclerosis Multiple ResumenDaniela Calderón PurránNessuna valutazione finora
- Esclerosis MultipleDocumento16 pagineEsclerosis MultipleNadia CulcuyNessuna valutazione finora
- Dialnet EsclerosisMultipleDocumento20 pagineDialnet EsclerosisMultipleDannae Cornejo LucayNessuna valutazione finora
- Esclerosis MúltipleDocumento12 pagineEsclerosis MúltipleNicolas Mateo Moreno DazaNessuna valutazione finora
- Esclerosis MultipleDocumento6 pagineEsclerosis MultipleAnge CerónNessuna valutazione finora
- Esclerosis Multiple TerminadoDocumento16 pagineEsclerosis Multiple TerminadoRomina Callapani Montoya100% (1)
- Esclerosis MúltipleDocumento9 pagineEsclerosis MúltipleJE KingNessuna valutazione finora
- Apuntes EnfermedadesDocumento15 pagineApuntes Enfermedadesfrancisca rojas rodriguezNessuna valutazione finora
- Esclerosis MultipleDocumento9 pagineEsclerosis Multipleviviana zamoraNessuna valutazione finora
- Esclerosis Multiple WikiDocumento29 pagineEsclerosis Multiple WikiDeivis PerezNessuna valutazione finora
- 9 - Esclerosis MúltipleDocumento13 pagine9 - Esclerosis MúltipleErmilo José Echeverría OrtegónNessuna valutazione finora
- Tema 9 Enfermedades DesmielinizantesDocumento10 pagineTema 9 Enfermedades Desmielinizantesdags 88Nessuna valutazione finora
- Enfermedades DesmielinizantesDocumento8 pagineEnfermedades Desmielinizantesdochi taveras garciaNessuna valutazione finora
- Esclerosis Multiple MedicineDocumento11 pagineEsclerosis Multiple MedicineYaqueli CubasNessuna valutazione finora
- Enfermedades de Sustancia Blanca - 2Documento16 pagineEnfermedades de Sustancia Blanca - 2Jose Gabriel HerreraNessuna valutazione finora
- Dieta Mediterranea y Esclerosis MultipleDocumento55 pagineDieta Mediterranea y Esclerosis MultipleMacayu CoroNessuna valutazione finora
- Trabajo de Patologia EspecializadaDocumento54 pagineTrabajo de Patologia EspecializadaalfredoNessuna valutazione finora
- Que Es La Esclerosis MultipleDocumento13 pagineQue Es La Esclerosis MultipleJesica GiacosaNessuna valutazione finora
- Esclerosis Multiple SeminarioDocumento5 pagineEsclerosis Multiple SeminarioNicola AlvaradoNessuna valutazione finora
- Capitulo 6Documento6 pagineCapitulo 6Ana Lucia Sencia CondoriNessuna valutazione finora
- Esclerosis MúltipleDocumento10 pagineEsclerosis MúltipleIriannys Betania Garcia HernándezNessuna valutazione finora
- Esclerosis Multiple.Documento32 pagineEsclerosis Multiple.MIZAIM MONSERRATH PERLA ROMERO CURIELNessuna valutazione finora
- Que Enfermedades Causa La Falta de Mielina en Las NeuronasDocumento3 pagineQue Enfermedades Causa La Falta de Mielina en Las NeuronasStive Injante SalazarNessuna valutazione finora
- Esclerosis Multiple PDFDocumento11 pagineEsclerosis Multiple PDFAndres PicoNessuna valutazione finora
- Tomo 5 29-33.en - EsDocumento138 pagineTomo 5 29-33.en - EsMarcela HenaoNessuna valutazione finora
- Trabajo Semana 6 NeurocienciaDocumento4 pagineTrabajo Semana 6 NeurocienciaRicardo Javier Landeros ZúñigaNessuna valutazione finora
- Esclerosis MúltipleDocumento12 pagineEsclerosis MúltipleJaviera Rayen Rivera LopezNessuna valutazione finora
- RMC 142 NDocumento4 pagineRMC 142 NANGEL DANIEL CASTAÑEDA PAREDESNessuna valutazione finora
- Esclerosis MúltipleDocumento6 pagineEsclerosis MúltipleFrancis Vásquez PobleteNessuna valutazione finora
- 16 Enf. DesmielinizantesDocumento4 pagine16 Enf. DesmielinizantesRodrigo SotoNessuna valutazione finora
- Esclerosis MúltipleDocumento12 pagineEsclerosis MúltipleMauricio RomeroNessuna valutazione finora
- Esclerosis Lateral AmiotroficaDocumento12 pagineEsclerosis Lateral AmiotroficaTezha PorrasNessuna valutazione finora
- Esclerosis MultipleDocumento7 pagineEsclerosis MultipleCarlos CuzcoNessuna valutazione finora
- Esclerosis Múltiple: Formación Continuada Del Médico PrácticoDocumento7 pagineEsclerosis Múltiple: Formación Continuada Del Médico Prácticowiseguy1977Nessuna valutazione finora
- Esclerosis MúltipleDocumento14 pagineEsclerosis MúltipleNAYELY MARIANA JANAMPA CONDONessuna valutazione finora
- Esclerosis MultipleDocumento17 pagineEsclerosis MultiplenanandrealinaresNessuna valutazione finora
- Enfermedad DesmielinizanteDocumento105 pagineEnfermedad DesmielinizanteUSMP FN ARCHIVOSNessuna valutazione finora
- Enfermedades DesmielinizantesDocumento10 pagineEnfermedades DesmielinizantesAngie DarinkaNessuna valutazione finora
- Esclerosis MultipleDocumento10 pagineEsclerosis MultipleGabita MadNessuna valutazione finora
- Ela 2Documento4 pagineEla 2Yessenia Ramirez AlvaradoNessuna valutazione finora
- Esclerosis Multiple 18Documento11 pagineEsclerosis Multiple 18CARLA XIMENA CESPEDES GARECANessuna valutazione finora
- Anato TareaDocumento9 pagineAnato Tareapachecoemily40Nessuna valutazione finora
- Enfermedad de Las MotoneuronasDocumento4 pagineEnfermedad de Las MotoneuronasLuisa ReyesNessuna valutazione finora
- Enfermedades DesmielinizantesDocumento26 pagineEnfermedades DesmielinizantesCharles Merida PintoNessuna valutazione finora
- Qué Es La EMDocumento11 pagineQué Es La EMLissette DuenasNessuna valutazione finora
- Nuevo em DesmielinizanteDocumento38 pagineNuevo em DesmielinizanteSebastian Rivero GonzalezNessuna valutazione finora
- Grupo 4 - Informe Bibliografico Esclerosis MúltipleDocumento10 pagineGrupo 4 - Informe Bibliografico Esclerosis MúltipleRocio Alayo RamosNessuna valutazione finora
- Nmo 1Documento12 pagineNmo 1Santiago Tijo CardonaNessuna valutazione finora
- Esclerosis MúltipleDocumento10 pagineEsclerosis MúltipleYazmin LópezNessuna valutazione finora
- Sindromes MedularesDocumento11 pagineSindromes MedularesEdgar PazNessuna valutazione finora
- Libro Electrolitos Segunda Edicion PDFDocumento72 pagineLibro Electrolitos Segunda Edicion PDFAlejandra RamírezNessuna valutazione finora
- Tema 15 TAD de Medicina y Cirugía de Urgencias. Alteraciones Ácido Base. Gasometría Venosa PDFDocumento29 pagineTema 15 TAD de Medicina y Cirugía de Urgencias. Alteraciones Ácido Base. Gasometría Venosa PDFEmma Segura SolisNessuna valutazione finora
- Libro Significado de Los SuenosDocumento27 pagineLibro Significado de Los SuenosEdwin Ronald Trejo CalderonNessuna valutazione finora
- Algoritmos COVID19 IMSS V2.3 050520Documento33 pagineAlgoritmos COVID19 IMSS V2.3 050520Andrés Montalvo100% (1)
- Esclerodermia SistémicaDocumento42 pagineEsclerodermia SistémicaMichelle Navarrete GutiérrezNessuna valutazione finora
- Mielopata Cordonal Posterior Por Dficit de Vitamina B12 en El Contexto de Atrofia GstricaDocumento3 pagineMielopata Cordonal Posterior Por Dficit de Vitamina B12 en El Contexto de Atrofia GstricaAndrés MontalvoNessuna valutazione finora
- 2019 07 16 - Presentacion Onusida PDFDocumento16 pagine2019 07 16 - Presentacion Onusida PDFAndrés MontalvoNessuna valutazione finora
- World Aids Day 2019 Communities Make The Difference - EsDocumento12 pagineWorld Aids Day 2019 Communities Make The Difference - EsAndrés MontalvoNessuna valutazione finora
- De Diciemre: Dia Mundial de La Lucha Contra El SidaDocumento22 pagineDe Diciemre: Dia Mundial de La Lucha Contra El SidaMontillajsNessuna valutazione finora
- Exposición - Estrategia Mundial VIH 2016-2021Documento59 pagineExposición - Estrategia Mundial VIH 2016-2021Jonathan GutierrezNessuna valutazione finora
- Entrega Final EnsayoDocumento12 pagineEntrega Final Ensayoramosh_an807967% (3)
- Cuestionario FarmacologiaDocumento18 pagineCuestionario FarmacologiaMaryNessuna valutazione finora
- Insuficiencia Renal en OdontologíaDocumento10 pagineInsuficiencia Renal en OdontologíaLudim Rojas PNessuna valutazione finora
- NaproxenoDocumento4 pagineNaproxenoKristian FonNessuna valutazione finora
- Farmacología de La Ulcera PépticaDocumento23 pagineFarmacología de La Ulcera PépticaLuiggy VacaNessuna valutazione finora
- Guia RinofaringitisDocumento12 pagineGuia RinofaringitisyolcharnnguenNessuna valutazione finora
- VademecumDocumento23 pagineVademecumLucas MtezNessuna valutazione finora
- AINESDocumento70 pagineAINESPaula Maria Gutierrez DiazNessuna valutazione finora
- Ortopedia Lotke 2a Edicion PDFDocumento835 pagineOrtopedia Lotke 2a Edicion PDFNacho Cifuentes Blanc100% (6)
- Origen de La FarmacologiaDocumento9 pagineOrigen de La Farmacologiafranklin100% (1)
- Practica 07Documento4 paginePractica 07Marilyn Gutiérrez BenitoNessuna valutazione finora
- Aines Medicina 2022-2Documento33 pagineAines Medicina 2022-2Juan Esteban Suarez LopezNessuna valutazione finora
- Características Etiológicas y Abordaje Histológico de La GastritisDocumento27 pagineCaracterísticas Etiológicas y Abordaje Histológico de La GastritisKaroline Chapoñan BustamanteNessuna valutazione finora
- Manual de FarmacosDocumento32 pagineManual de FarmacosBravo Mejía Fátima ZoeNessuna valutazione finora
- Sílabo: Completar Según Ciclo y Sede Completar Según Ciclo y SedeDocumento15 pagineSílabo: Completar Según Ciclo y Sede Completar Según Ciclo y SedeJoselyn VillanoNessuna valutazione finora
- Ulcera PepticaDocumento56 pagineUlcera PepticaYordan Martínez100% (1)
- Anticoagulantes en ExodonciaDocumento11 pagineAnticoagulantes en ExodonciaBertha ColonnaNessuna valutazione finora
- Manejo de Dolor PostcesareaDocumento22 pagineManejo de Dolor Postcesareaana salasNessuna valutazione finora
- Ankle Sprain - UpToDateDocumento19 pagineAnkle Sprain - UpToDateJunior Huaranga JacintoNessuna valutazione finora
- Gonartrosis PDFDocumento15 pagineGonartrosis PDFMargot Ponce BegazoNessuna valutazione finora
- Cuestionario de Farmacologia (Prueba Escrita)Documento3 pagineCuestionario de Farmacologia (Prueba Escrita)Maiky AvilaNessuna valutazione finora
- AINESDocumento8 pagineAINESVictor BahamondesNessuna valutazione finora
- Interacción Fármaco NutrienteDocumento2 pagineInteracción Fármaco NutrientevaleriahurtadohNessuna valutazione finora
- Nitro Fur AlDocumento12 pagineNitro Fur AlFrank Chirito CastilloNessuna valutazione finora
- PROPANOLOL 1 MG-ML 100 ML SUSPENSIÓN PDFDocumento3 paginePROPANOLOL 1 MG-ML 100 ML SUSPENSIÓN PDFMar RaNessuna valutazione finora
- Antimetabolitos y Agentes AlquilantesDocumento102 pagineAntimetabolitos y Agentes AlquilantesEl dany Torres100% (8)
- Interacciones MedicamentosasDocumento100 pagineInteracciones Medicamentosasmaria elba medrano saravia100% (4)
- 7 Al 12Documento8 pagine7 Al 12Leitte NereaNessuna valutazione finora
- Anemia Hemolítica Inmunitaria Inducida Por MedicamentosDocumento3 pagineAnemia Hemolítica Inmunitaria Inducida Por MedicamentosAldo Giovanni Ramirez VazquezNessuna valutazione finora
- Las ProstaglandinasDocumento5 pagineLas ProstaglandinasFerxoxito Chavez100% (1)