Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Wolff Parkinson White
Caricato da
Klau AcaciosTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Wolff Parkinson White
Caricato da
Klau AcaciosCopyright:
Formati disponibili
WOLFF PARKINSON WHITE
El síndrome de Wolff-Parkinson-White se caracteriza por la asociación de una anomalía en el
sistema de conducción cardiaco (vía accesoria) y la aparición de arritmias.
Se conoce como vía accesoria a una conexión eléctrica anómala que permite que el impulso
eléctrico pase de la aurícula al ventrículo sin seguir su camino habitual por el sistema de
conducción. Esta conexión favorece que la actividad eléctrica llegue a algunas zonas del ventrículo
antes de lo que lo hace por el sistema de conducción, con lo que se activan más precozmente.
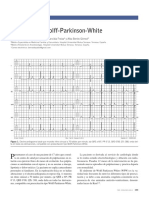
Esta activación más precoz puede visualizarse en el electrocardiograma y se conoce como 'onda
delta'.
Además, la vía accesoria favorece la aparición de arritmias, como las taquicardias paroxísticas por
reentrada y agrava la presentación clínica de otras, como la fibrilación auricular.
Las taquicardias paroxísticas por reentrada del Wolff-Parkinson-White se deben al establecimiento
de circuitos eléctricos anómalos entre el sistema de conducción normal y la vía accesoria,
conocidos como reentradas. Generalmente provocan sensación de palpitaciones rítmicas con inicio
y terminación brusca.
Los pacientes con síndrome de Wolff-Parkinson-White tienen un riesgo de muerte
súbita ligeramente superior al de la población general. Es importante saber que el riesgo de
muerte súbita no es igual en todos los pacientes con el síndrome, ya que depende de las
características de la vía accesoria. Es por ello que mediante datos indirectos (como la aparición de
ciertas arritmias o algunas características en el electrocardiograma) y directos (caracterización de
la vía accesoria mediante estudio electrofisiológico) puede estimarse la peligrosidad de la vía
accesoria y el riesgo de muerte súbita.
En un paciente con síndrome de Wolff-Parkinson-White también es importante realizar
una ecocardiografía, para descartar alteraciones estructurales del corazón asociadas.
Cuando se cree que existe un mayor riesgo de muerte súbita o cuando se desea eliminar las
arritmias, puede realizarse el estudio electrofisiológico, que permite localizar la vía accesoria,
estudiar las características de la misma y eliminarla, aplicando corrientes de radiofrecuencia, lo que
se conoce como ablación. La probabilidad de éxito del procedimiento es de más de un 90 por
ciento; y el riesgo de complicaciones, de menos de uno por ciento. Excepcionalmente, entre un 2 y
un 10 por ciento de los casos, tras una ablación con éxito, puede reaparecer la vía accesoria y
requerirse una nueva ablación.
En ocasiones también puede utilizarse fármacos antiarrítmicos, tanto para prevenir como para
tratar las posibles arritmias. En caso de presentarse arritmias mal toleradas o resistentes al
tratamiento farmacológico, puede ser necesario realizar una cardioversión eléctrica (choque
eléctrico a través del tórax, administrado generalmente tras sedar al paciente y mediante unas
palas; permite resincronizar la actividad eléctrica cardiaca, con lo que suele reanudarse el ritmo
cardiaco normal, desapareciendo la arritmia).
La elección del tratamiento depende de la severidad de los síntomas y las preferencias del
paciente. La ablación cura la enfermedad definitivamente y evita tomar medicación de por vida,
aunque al tratarse de un procedimiento invasivo siempre hay que contemplar una tasa de
complicaciones, por baja que esta sea. Si el paciente tiene muchos síntomas o padece arritmias de
alto riesgo, la ablación con catéter es siempre la primera opción.
Potrebbero piacerti anche
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesDa EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesNessuna valutazione finora
- Interpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasDa EverandInterpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasNessuna valutazione finora
- Síndrome de Wolff Parkinson WhiteDocumento5 pagineSíndrome de Wolff Parkinson WhiteYun Luz de LunaNessuna valutazione finora
- Síndrome de Wolff-Parkinson-White - Wikipedia, La Enciclopedia LibreDocumento29 pagineSíndrome de Wolff-Parkinson-White - Wikipedia, La Enciclopedia LibreKary SinApellido100% (1)
- El Electrocardiograma Es Una Prueba Que Registra La Actividad Eléctrica Del Corazón Que Se Produce en Cada Latido CardiacoDocumento7 pagineEl Electrocardiograma Es Una Prueba Que Registra La Actividad Eléctrica Del Corazón Que Se Produce en Cada Latido CardiacoLilian OlvidoNessuna valutazione finora
- Sindrome de Wolff Parkinson White (WPW) .. Kelly DayanaDocumento21 pagineSindrome de Wolff Parkinson White (WPW) .. Kelly DayanaKelly DchcNessuna valutazione finora
- Síndrome de Wolff Parkinson WhiteDocumento13 pagineSíndrome de Wolff Parkinson WhiteAmaury de la Cruz100% (1)
- TaquiarritmiasDocumento18 pagineTaquiarritmiasLuliNessuna valutazione finora
- Desfibrilación y CardioversiónDocumento3 pagineDesfibrilación y CardioversiónLeoMenesesNessuna valutazione finora
- DIGOXINADocumento6 pagineDIGOXINAStonny Becerra VillarroelNessuna valutazione finora
- Apuntes de Cardiología Clínica - ARRITMIASDocumento6 pagineApuntes de Cardiología Clínica - ARRITMIASMarson TirrelNessuna valutazione finora
- ARRITMIASDocumento8 pagineARRITMIASLiliana JimenezNessuna valutazione finora
- ArritmiasDocumento11 pagineArritmiasPaz Fernanda Vega BenzNessuna valutazione finora
- Bradiarritmias-Trastornos de La Conducción AuriculoventricularDocumento6 pagineBradiarritmias-Trastornos de La Conducción AuriculoventricularCamilo VidalNessuna valutazione finora
- Arritmias RepartidoDocumento74 pagineArritmias RepartidoWilmer Alberto Jimenez EscobarNessuna valutazione finora
- ECG Tutorial - Preexcitation Syndromes - UpToDateDocumento6 pagineECG Tutorial - Preexcitation Syndromes - UpToDateradiomedicNessuna valutazione finora
- Flutter AuricularDocumento8 pagineFlutter AuricularKterin ElízabethNessuna valutazione finora
- Arritmias Cardiacas UsmpDocumento36 pagineArritmias Cardiacas UsmpTheOnlyOne1790Nessuna valutazione finora
- Trastornos Del RitmoDocumento6 pagineTrastornos Del RitmoMario MendozaNessuna valutazione finora
- Tema 2. Arritmias IiDocumento15 pagineTema 2. Arritmias IiRodrigo GutierrezNessuna valutazione finora
- TaquicardiaDocumento8 pagineTaquicardiaGama RamirezNessuna valutazione finora
- Arritmias - FarrerasDocumento17 pagineArritmias - FarrerasYanina PdvNessuna valutazione finora
- Arritmias 2Documento15 pagineArritmias 2dgdrgdgNessuna valutazione finora
- Guía Clínica de Taquicardias de QRS EstrechoDocumento15 pagineGuía Clínica de Taquicardias de QRS EstrechoAntonio MoncadaNessuna valutazione finora
- AuriculaDocumento5 pagineAuriculaGabriela AngelNessuna valutazione finora
- Taquiarritmias SupraventricularesDocumento5 pagineTaquiarritmias SupraventricularesRotsen Alessandra Tapia VelazcoNessuna valutazione finora
- Guía ESC 2019 Sobre El Tratamiento de Pacientes Con Taquicardia SupraventricularDocumento6 pagineGuía ESC 2019 Sobre El Tratamiento de Pacientes Con Taquicardia SupraventricularEduardo LedezmaNessuna valutazione finora
- Guia de Estudio Simulación ArritmiasDocumento27 pagineGuia de Estudio Simulación ArritmiasSebastián Pizarro AlarcónNessuna valutazione finora
- Modulo 1Documento21 pagineModulo 1Lilian Steffy PerdomoNessuna valutazione finora
- Curso de Electrocardiograma-CLASEVIDocumento2 pagineCurso de Electrocardiograma-CLASEVIapi-3814371100% (1)
- Capitulo 8 Taquicardias Con QRS Angosto PDFDocumento46 pagineCapitulo 8 Taquicardias Con QRS Angosto PDFDavid Mamani CardenasNessuna valutazione finora
- Fibrilacion Auricular y TsDocumento42 pagineFibrilacion Auricular y Tsrodrigogarciagonzalez0Nessuna valutazione finora
- TaquiarritmiasDocumento3 pagineTaquiarritmiasIsabella TabaresNessuna valutazione finora
- Taquicardia Complejos Estrechos Hospital San VicenteDocumento11 pagineTaquicardia Complejos Estrechos Hospital San VicenteCarlos BucaraNessuna valutazione finora
- Sesión 6. Actividad de Comprobación de Trabajo AutónomoDocumento6 pagineSesión 6. Actividad de Comprobación de Trabajo AutónomoJULS VALENTAINNessuna valutazione finora
- Capitulo 8 Taquicardias Con QRS AngostoDocumento46 pagineCapitulo 8 Taquicardias Con QRS AngostoLuli Burgos100% (1)
- Síndromes de PreexcitaciónDocumento18 pagineSíndromes de Preexcitaciónmedicinaens100% (1)
- Taquiarritmias SupravetricularesDocumento5 pagineTaquiarritmias Supravetriculareslaura rivetNessuna valutazione finora
- 6 - Isquemia e Infarto de MiocardioDocumento9 pagine6 - Isquemia e Infarto de Miocardio10280457Nessuna valutazione finora
- Trabajo de ArritmiasDocumento34 pagineTrabajo de ArritmiasAlexander Rodriguez FabeloNessuna valutazione finora
- Arritmias 2Documento19 pagineArritmias 2Juan Antonio Martínez MartínNessuna valutazione finora
- World Parkinson WiteDocumento2 pagineWorld Parkinson WiteMarco Antonio Mendoza LimachiNessuna valutazione finora
- Interpretación Básica Ecg Med 07Documento20 pagineInterpretación Básica Ecg Med 07FedericoNessuna valutazione finora
- Arritmias y TaquicardiassDocumento13 pagineArritmias y TaquicardiassTania ArevaloNessuna valutazione finora
- CARDIODocumento17 pagineCARDIOEve Catáneo DolzaniNessuna valutazione finora
- Arritmias y Trastornos de ConduccionDocumento10 pagineArritmias y Trastornos de ConduccionAndres M Na RNessuna valutazione finora
- 10 Protocolo Diagnóstico y Terapéutico de Las Arritmias en UrgenciasDocumento7 pagine10 Protocolo Diagnóstico y Terapéutico de Las Arritmias en UrgenciasGustavo AraujoNessuna valutazione finora
- Manejo de Las Principales Arritmias 2010Documento12 pagineManejo de Las Principales Arritmias 2010Andrés Sebastián González HidalgoNessuna valutazione finora
- Otras Alteraciones en La Conductividad EléctricaDocumento11 pagineOtras Alteraciones en La Conductividad EléctricaWalter Quiñonez YannuzzelliNessuna valutazione finora
- Fisiopatologia de Las ArritmiasDocumento37 pagineFisiopatologia de Las ArritmiasMaría Fernanda Bravo Olivo100% (1)
- Ondas 5Documento6 pagineOndas 5Akira YanoNessuna valutazione finora
- Atencion de Enfermeria en El Paciente Con ArritmiasDocumento54 pagineAtencion de Enfermeria en El Paciente Con ArritmiasMiguel Angel Diaz Cañete100% (1)
- ARRITMIASDocumento28 pagineARRITMIASalexacabrera9Nessuna valutazione finora
- Bloqueo de Ramas e HipertrofiasDocumento17 pagineBloqueo de Ramas e HipertrofiasAnibal Smith Santa Cruz BurgaNessuna valutazione finora
- Bloqueo AuriculoventricularDocumento11 pagineBloqueo AuriculoventricularGabriela Pacara ANessuna valutazione finora
- Cap36 Vías AccesoriasDocumento18 pagineCap36 Vías AccesoriasLuis Fernando Morales JuradoNessuna valutazione finora
- Arritmias FinalDocumento22 pagineArritmias FinalRomulo Lara MenaresNessuna valutazione finora
- Arritmias CardíacasDocumento11 pagineArritmias CardíacasgiarrizzoestanislaoNessuna valutazione finora
- Fibrilacion AuricularDocumento7 pagineFibrilacion AuricularEfrain MoronNessuna valutazione finora
- Sindrome de Preexitación - Bloqueos Av.: Dr. Yasmany Chavez Yave. CardiologíaDocumento66 pagineSindrome de Preexitación - Bloqueos Av.: Dr. Yasmany Chavez Yave. CardiologíaMISAEL HIAGO FELIZ DE OLIVEIRANessuna valutazione finora
- WEB Duchenne Spain HidroterapiaDocumento4 pagineWEB Duchenne Spain HidroterapiaKlau AcaciosNessuna valutazione finora
- Modelo de CARTADocumento1 paginaModelo de CARTAKlau AcaciosNessuna valutazione finora
- 15 1 AmericaDocumento40 pagine15 1 AmericaShelly ZediyoNessuna valutazione finora
- VMNG NaturalezaDocumento6 pagineVMNG NaturalezaKlau AcaciosNessuna valutazione finora
- Informe Covid19Documento3 pagineInforme Covid19Klau AcaciosNessuna valutazione finora
- Sistemas y Aplicaciones WebMInDocumento5 pagineSistemas y Aplicaciones WebMInKlau AcaciosNessuna valutazione finora
- Universidad Complutense de Madrid: Facultad de Ciencias GeológicasDocumento391 pagineUniversidad Complutense de Madrid: Facultad de Ciencias GeológicasalexgomezsNessuna valutazione finora
- Síndrome de X Frágil.Documento6 pagineSíndrome de X Frágil.Dr. Javier Antonio Toledo LimónNessuna valutazione finora
- Maniobra Ortolani Barlow PDFDocumento4 pagineManiobra Ortolani Barlow PDFLarry Condezo TiburcioNessuna valutazione finora
- ParkinsonDocumento18 pagineParkinsonMayra AntonioNessuna valutazione finora
- S1695403309003506Documento3 pagineS1695403309003506maatrsNessuna valutazione finora
- Gemoterapia PDFDocumento14 pagineGemoterapia PDFLUIS100% (1)
- Art 18Documento5 pagineArt 18Klau AcaciosNessuna valutazione finora
- ParkinsonDocumento18 pagineParkinsonMayra AntonioNessuna valutazione finora
- Autismo y EpilepsiaDocumento6 pagineAutismo y EpilepsiaKlau AcaciosNessuna valutazione finora
- Cabrer Gomila Joan Francesc PDFDocumento20 pagineCabrer Gomila Joan Francesc PDFMarko AntoineNessuna valutazione finora
- Caracterizacion de Suelos Arcillosos Desecados Al Occidente de La Sabana de BogotaDocumento140 pagineCaracterizacion de Suelos Arcillosos Desecados Al Occidente de La Sabana de BogotaLuis Alejandro Ramirez BarreraNessuna valutazione finora
- Efectividad Anticonceptivo InyectableDocumento10 pagineEfectividad Anticonceptivo InyectableKlau AcaciosNessuna valutazione finora
- DIU Migrado en SerosaDocumento4 pagineDIU Migrado en SerosaKlau AcaciosNessuna valutazione finora
- 2014 Manejo Del Trastorno de Marcha Del Adulto Mayor PDFDocumento11 pagine2014 Manejo Del Trastorno de Marcha Del Adulto Mayor PDFdanielNessuna valutazione finora
- Identificacion BacterianaDocumento7 pagineIdentificacion BacterianaManuel AlamosNessuna valutazione finora
- TabaquismoDocumento6 pagineTabaquismoKlau AcaciosNessuna valutazione finora
- Patogenos Del Covid-19 PDFDocumento7 paginePatogenos Del Covid-19 PDFAnthony PalmaresNessuna valutazione finora
- Revision 4Documento7 pagineRevision 4Rubio LzNessuna valutazione finora
- Ic Fisiopatologia PDFDocumento8 pagineIc Fisiopatologia PDFtororocelNessuna valutazione finora
- Calidad Vida en El Adulto MayorDocumento730 pagineCalidad Vida en El Adulto MayorRebeh cc100% (1)
- Autismo y EpilepsiaDocumento6 pagineAutismo y EpilepsiaKlau AcaciosNessuna valutazione finora
- Reiki para La AnsiedadDocumento65 pagineReiki para La AnsiedadKlau AcaciosNessuna valutazione finora
- Reiki para La AnsiedadDocumento65 pagineReiki para La AnsiedadKlau AcaciosNessuna valutazione finora
- Beneficios de La Reflexología Podal y LocalizaciónDocumento7 pagineBeneficios de La Reflexología Podal y LocalizaciónKlau AcaciosNessuna valutazione finora
- Tema 2. Insuf Respiratoria Cronica-2021Documento25 pagineTema 2. Insuf Respiratoria Cronica-2021EMELYN YASMIN FIGUEROA HUANCANessuna valutazione finora
- Accidente OfidicoDocumento9 pagineAccidente Ofidicokata romeroNessuna valutazione finora
- Evidencia GA4-210601027-AA1-EV02 - YULI GUEVARADocumento18 pagineEvidencia GA4-210601027-AA1-EV02 - YULI GUEVARADavid Urrego 97Nessuna valutazione finora
- Apreciacion Crítica Sobre Toxicología ForenseDocumento3 pagineApreciacion Crítica Sobre Toxicología ForenseYovana BMNessuna valutazione finora
- Específico Temario Celador Servasa CORTO 2017Documento278 pagineEspecífico Temario Celador Servasa CORTO 2017Josep SoriusNessuna valutazione finora
- FarmacoterapiaDocumento38 pagineFarmacoterapiaKBNessuna valutazione finora
- Anexo 7.1. Formato de Atención Individual en La Modalidad UAIC FEB20230Documento18 pagineAnexo 7.1. Formato de Atención Individual en La Modalidad UAIC FEB20230Sandra Liliana Bello PerezNessuna valutazione finora
- Salud, Enfermedad y Discapacidad. SociologíaDocumento26 pagineSalud, Enfermedad y Discapacidad. Sociologíapedro sanchezNessuna valutazione finora
- Extendido de Sangre Periférico OriginalDocumento34 pagineExtendido de Sangre Periférico OriginalAQUACOSTA SASNessuna valutazione finora
- 4° Caso Clinico TelesupDocumento8 pagine4° Caso Clinico TelesupFelix RetamozoNessuna valutazione finora
- El Arbol Genealógico FloralDocumento3 pagineEl Arbol Genealógico FloralJuan Alberto Villamediana100% (2)
- Movimientos Involuntarios y DegluciónDocumento10 pagineMovimientos Involuntarios y DegluciónYassiska AlejandraNessuna valutazione finora
- Seguridad Paciente PDFDocumento59 pagineSeguridad Paciente PDFTroy WeberNessuna valutazione finora
- Casos Clinicos AdrenalesDocumento4 pagineCasos Clinicos AdrenalesMaciel EstrellaNessuna valutazione finora
- Patología BiliarDocumento61 paginePatología Biliarjuan daniel osma perez100% (1)
- Silabo Del CursoDocumento6 pagineSilabo Del CursoJunior Ipanaqué PiedraNessuna valutazione finora
- White, Edition 6 Oral Radiology-259-269.en - EsDocumento11 pagineWhite, Edition 6 Oral Radiology-259-269.en - EsMafe MejiaNessuna valutazione finora
- Infecciones Causadas Por Mycoplasma PneumoniaeDocumento2 pagineInfecciones Causadas Por Mycoplasma PneumoniaeEsveidy Ancel López CayetanoNessuna valutazione finora
- Anaplasma PlatysDocumento16 pagineAnaplasma PlatysSaru UrbinaNessuna valutazione finora
- Peste BovinaDocumento5 paginePeste Bovinamaria vesgaNessuna valutazione finora
- Protocolo CestaDocumento39 pagineProtocolo CestadarthpatxNessuna valutazione finora
- Asfixia No Premediatada y PremeditadaDocumento1 paginaAsfixia No Premediatada y PremeditadaAleja Troya0% (1)
- Presentación GreenVetDocumento110 paginePresentación GreenVetEugenia Lopez BorquezNessuna valutazione finora
- Anemia PerioperatoriaDocumento16 pagineAnemia PerioperatoriaLorena Castañeda MorenoNessuna valutazione finora
- Guia de Manejo ImocDocumento34 pagineGuia de Manejo ImocMiguel Ángel BermeoNessuna valutazione finora
- Ficha Agroquimicos y La SaludDocumento2 pagineFicha Agroquimicos y La SaludMitchell Edones BeltranNessuna valutazione finora
- Protocolo Induccion Del PartoDocumento26 pagineProtocolo Induccion Del PartoAdrian FreudNessuna valutazione finora
- Prevención de Enfermedades No TransmisiblesDocumento14 paginePrevención de Enfermedades No TransmisiblesAngeloCastilloNessuna valutazione finora
- Desarrollo Guia 4 Cirugia.Documento9 pagineDesarrollo Guia 4 Cirugia.Tatiana GarcíaNessuna valutazione finora
- 2012 Aiepi Neonatal Modulo 1 PDFDocumento54 pagine2012 Aiepi Neonatal Modulo 1 PDFIsmael AlonzoNessuna valutazione finora