Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Resumo de Saúde Coletiva 2-Bimestre - UNINGA
Caricato da
Laura ZabiskyFlorestaCopyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Resumo de Saúde Coletiva 2-Bimestre - UNINGA
Caricato da
Laura ZabiskyFlorestaCopyright:
Formati disponibili
SAÚDE COLETIVA – 2º BIMESTRE
COMO MEDIR QUALIDADE DE VIDA?
Usando o IDH (indicie de desenvolvimento humano), um indicador elaborado pela ONU, que é calculado
desde 1975.
• Considera 3 indicadores:
1. Educação (alfabetização e taxa de matricula)
2. Longevidade (esperança de vida ao nascer)
3. Renda (per capita)
O IDH varia de 0 (nenhum desenvolvimento humano) a 1 (desenvolvimento humano total)
• Até 0,499 (baixo desenvolvimento humano)
• De 0,300 a 0,799 (médio desenvolvimento humano)
• Acima de 0,8000 (alto desenvolvimento humano)
Relatório acional de desenvolvimento humano do Brasil 2017
• População: 204,860 milhões – IDH: 0,754
• O país ocupa o 79º lugar entre 188 nações no ranking de IDH, que leva em conta indicadores de
educação renda e saúde.
• IDH-M: Maringá é a 23ª do país e 2ª do Paraná, com nota de 0,808. Curitiba é a 1ª do estado.
• Paraná: 0,749 dentre os Estados ocupa o 5º lugar, com 0,749, fica atrás de DF, SP, SC e RJ.
QUALIDADE DE VIDA RELACIONADA À SAÚDE (QVRS)
“É a percepção da pessoa de sua saúde por meio de uma avaliação subjetiva de seus sintomas, satisfação e
adesão ao tratamento.”
POR QUÊ AVALIAR QUALIDADE DE VIDA?
• Indicadores clínicos tem pouco poder de associação com função e bem-estar;
• Importante para mensurar as repercussões diárias de doenças crônicas;
• Indivíduos com condições clínicas semelhantes possuem percepções muito diferentes sobre sua
saúde.
UTILIZAÇÃO DAS MEDIDAS
• Melhoria na comunicação profissional-paciente.
• Menor custo das estratégias em saúde pública.
• Melhor distribuição dos serviços e recursos destinados à saúde – prioridade para atendimento médico.
PONTOS DE DISCUSSÃO
1) Qual a importância de discussões sobre a qualidade de vida nas várias faixas etárias e qual a
contribuição destes estudos em políticas públicas?
− Saúde é intimamente ligada ao bem-estar!
− A melhora da qualidade de vida baseada em um melhor bem-estar funcional e psicossocial é o
maior benefício do atendimento médico.
LAURA ZABISKY FLORESTA 1
2) Quais as perspectivas futuras para ações clínicas e epidemiológicas em saúde geral com foco na
melhoria de qualidade de vida do paciente?
− Utilizar medidas de qualidade de vida na prática profissional;
− Efeito das ações multisetoriais para melhoria de qualidade de vida;
− Atendimento às necessidades do paciente.
SANEAMENTO BÁSICO
FALTA DE SANEAMENTO BÁSICO PARA 2 BILHÕES DE PESSOAS NO MUNDO, DIZ ONU
“A publicação não deixa pra trás lançada em 19/-3/19 durante a 40ª sessão do conselho de direitos humanos
da ONU, em Genebra, na Suíça, relata que apesar do progresso nos últimos 15 anos, o direito à água potável,
segura e limpa e ao saneamento é inacessível para grande parte da população mundial. Em 2015, três em
cada 10 pessoas não tinham acesso à água potável e 4,5 bilhões de pessoas, ou seis em 10, não tinham
instalações de saneamento com segurança.”
SANEAMENTO
É o conjunto de medidas visando preservando ou modificar as condições do meio ambiente, com a finalidade
de prevenir doenças e promover a saúde.
Os serviços de saneamento são prestados pelos estados ou municípios, e compreendem o abastecimento de
água, tratamento de esgoto, destinação das águas das chuvas nas cidades e lixo urbano, todos
regulamentados pela Política Nacional de Saneamento (lei no 11.445/2007).
VIGILÂNCIA AMBIENTAL EM SAÚDE
É um conjunto de ações que proporciona o conhecimento e a detecção de qualquer mudança nos fatores
determinantes e condicionantes do meio ambiente que interferem na saúde humana, com a finalidade de
identificar as medidas de prevenção e controle dos fatores de risco ambientais relacionados às doenças ou
outros agravos à saúde.
DADOS
Saneamento avança, mas Brasil ainda joga 55% do esgoto que coleta na natureza.
Apenas 45% do esgoto do país é tratado, apontam os dados mais recentes do governo. Em 2015, na ONU,
Brasil se comprometeu a universalizar serviços de saneamento até 2030.
PERGUNTA DE PROVA Universalizar serviços: O que significa? Significa abranger toda a população
com os serviços, 100% da população brasileira com um saneamento básico decente. O professor cita
como um exemplo a universalidade do Sistema Único de Saúde que, por direito, toda a população
brasileira pode ter acesso.
LAURA ZABISKY FLORESTA 2
Os números indicam que o saneamento
tem avançado no país nos últimos anos,
mas pouco. Veja os destaques:
Em 2016, 83,3% da população era
abastecida com água potável, o que
quer dizer que os outros 16,7% ou 35
milhões de brasileiros, ainda não
tinham acesso ao serviço. Em 2011, o
índice de atendimento era de 82,4%. A
evolução de 0,9 ponto percentual.
Quanto à coleta de esgoto, 51,9% da
população tinha acesso ao serviço em
2016. Já 48,1%, ou mais de 100 milhões
de pessoas, utilizavam alternativas para
lidar com os dejetos- seja através de uma fossa, seja jogando o esgoto diretamente em rios. Em 2011, o
percentual de atendimento era de 48,1% - um avanço de 3,8 pontos percentuais.
Apenas 44,9% do esgoto gerando no país era tratado em 2016. Em 2011, o índice era de 37,5% - uma evolução
de 7,4 pontos percentuais.
Historicamente, os números de esgoto são piores que os de água no país por conta da falta de prioridade nas
políticas públicas, maior custo de investimento e de dificuldade nas obras, entre outros motivos.
Por isso, mesmo tendo apresentado a maior alta entre os indicadores, o acesso ao tratamento no país
continua baixo, já que o esgoto que não é tratado é jogado diretamente na natureza, causando problemas
ambientais e sanitários.
No caso do tratamento de esgoto, houve um pouco mais de um ponto percentual de alta por ano. Se
considerarmos que não chegamos nem nos 50% de atendimento, estamos falando de mais de 50 anos para
universalizar. É muito tempo para ter essa estrutura tão essencial.
O ritmo lento ainda vai de encontro a compromissos assumidos pelo país tanto em políticas públicas
nacionais, como os do Plano Nacional de Saneamento Básico, como internacionais, como assinados na
cúpula das nações unidas sobre o desenvolvimento sustentável, em 2015. O país se compromete a, até 20130,
universalizar o acesso a água potável e “alcançar o acesso a saneamento e higiene adequados e equitativos
para todos”.
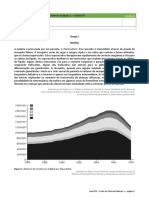
O estudo do Trata Brasil (gráfico acima), destaca ainda o desempenho das 100 maiores cidades do país em
comparação com a média nacional. Estas cidades deviam puxar o crescimento do país, já que têm estruturas
públicas e privadas mais bem desenvolvidas e abrangem cerca de 40% da população do Brasil.
A diminuição nos investimentos públicos é um dos motivos para os avanços pouco significativos no setor. De
2015 para 2016, os investimentos em água e esgoto no país caíram de R$ 13,26 bilhões para R$ 11,51 bilhões.
Já entre as maiores cidades, o valor caiu de R$ 7,11 bilhões para R$ 6,6 bilhões. (Prova)
LAURA ZABISKY FLORESTA 3
Grandes centros urbanos
RANKING DO SANEAMENTO
O estudo também fez um ranking das 100 maiores cidades do país baseado nos diversos indicadores de
saneamento básico, como acesso de esgoto tratado e investimentos e arrecadação no setor.
Ranking do Saneamento Nacional
− 1º Franca (SP)
− 2º Cascavel (PR)
− 3º Uberlândia (MG)
− 4º Vitoria da Conquista (BA)
− 5 o Maringá (PR)
− 6º Limeira (SP)
PLANO NACIONAL DE SANEAMENTO BÁSICO (PNSB)
Denominado Plansab, foi publicado no diário oficial da união em 06/12/13, contra a aprovação de sete
ministros de estado (cidades, fazenda, casa civil, saúde, planejamento, meio ambiente e integração nacional).
A portaria interministerial 571 estabelecer diretrizes, metas e ações de saneamento básico para o país nos
próximos 20 anos (2014 – 2033).
Os investimento estimados para este período são de R$508,4 Bilhões. Os recursos devem ter como fontes os
agentes federais (59%) e os governos estaduais e municipais, os prestadores de serviços de saneamento, a
iniciativa privada, os organismos internacionais, dentre outros (41%).
➔ Qual é o gestor que mais vai ter que colocar dinheiro? FEDERAIS. PROVA
O plano prevê alcançar nos próximos 20 anos 99% de cobertura no abastecimento de água potável, sendo
100% na área urbana e de 92% no esgotamento sanitário, sendo 93% na área urbana. Em resíduos sólidos, o
plano prevê a universalização da coleta na área urbana e a ausência de lixões ou vazadouros a céu aberto em
todo o país. Para águas pluviais, outra meta é a redução da quantidade de municípios em que ocorrem
inundações ou alagamentos, na área urbana de 11%.
LAURA ZABISKY FLORESTA 4
Sua elaboração foi prevista na Lei no 11.445/2007 (Lei de diretrizes Nacionais do saneamento básico,
regulamentada pelo decreto 7.217/2010), resultou de um processo planejado e coordenado pelo ministério
das cidades (Mcidades) em 3 etapas:
1. A formulação do “Pacto pelo saneamento básico: mais saúde, qualidade de vida e cidadania”, que
marca o início do processo participativo da elaboração do plano em 2008;
2. A elaboração, em 2009 e 2010, de extenso estudo denominado Panorama do Saneamento básico no
Brasil, que tem como um de seus produtos a versão preliminar do PlanSab;
3. A “consulta pública”, que submeteu a versão preliminar do plano à sociedade, promovendo sua ampla
discussão e posterior consolidação de sua forma final à luz das contribuições acatadas.
A construção do plano passou por amplo processo participativo, coordenado pelo Ministério das Cidades e
por um Grupo de trabalho Interinstitucional (GTI) criado pela presidência da república. O plano também foi
aprovado pelos conselhos nacionais da saúde (CNS), dos Recursos hídricos (CNRH), do meio ambiente
(Conama) e das cidades (Concidades).
BASES LEGAIS E COMPETENCIAS INSTITUCIONAIS -PNSB
A constituição federal estabelece, em seu artigo 21, ser competência da união, “elaborar e executar planos
nacionais e regionais de ordenação do território e de desenvolvimento econômico e social” e “instituir
diretrizes para o desenvolvimento urbano”, inclusive habitação, saneamento básico e transportes urbanos”.
A lei no 10.257/2001, em seu artigo 2o, traz como diretriz da política urbana a garantia, dentre outros, do
direito ao saneamento e estabelece, também, a competência da união nas questões da política urbana.
Conforme disposto no artigo 3o, o saneamento básico está incluído no rol de atribuições de interesse da
política urbana.
A lei no 8.080/1990, que criou o sistema único de saúde (sus), trouxe como obrigação desse sistema promover,
proteger e recuperar a saúde, englobando a promoção de ações de saneamento básico e de vigilância
sanitária. A noção de saúde contemplada na lei considera como seus fatores determinantes e condicionantes,
entre outros, a alimentação, a moradia, o saneamento básico, o meio ambiente, o trabalho, a renda, a
educação, o transporte, o lazer e o acesso aos bens e serviços essenciais.
Em diversas de suas definições e determinações, o saneamento básico assume papel central na política de
saúde pública. Ou seja, o sus reconhece explicitamente a importância do saneamento básico para a melhoria
das condições de saúde da população. Além disso, a lei no 9433/1997, que estabelece a política nacional de
recursos hídricos, define como objetivo a garantia da disponibilidade de água para gerações futuras.
PRINCIPIOS FUNDAMENTAIS – PNSB
Universalização do acesso é tributaria (contribuinte) de certa noção de igualdade, em que defende o acesso
de todos aos bens e serviços produzidos na sociedade.
Equidade, dentre as suas várias noções explicativas, pode ser entendida como a superação de diferenças
evitáveis, desnecessárias e injustas.
Integralidade, no caso do saneamento básico estabelecendo como o conjunto de todas as atividades e
componentes de cada um dos diversos serviços de saneamento básico, propiciando a população o acesso a
conformidade de suas necessidades e maximizando a eficácia das ações e resultados.
LAURA ZABISKY FLORESTA 5
Intersetorialidade buscaria se sintonizar com a atual metamorfose na estrutura do conhecimento disciplinar
que, com a profundidade alcançada pelas especialidades, tem impulsionado a ciência a percorrer mais uma
volta da espiral, em busca de visões transversais dos fenômenos, que permitam considera-los em sua
complexidade e interdependência.
A sustentabilidade dos serviços, a despeito das diversas significações atribuídas ao termo, seria pelo menos
a partir de 4 dimensões:
• A ambiental, relativa à conservação e gestão dos recursos naturais e a melhoria da qualidade
ambiental;
• A social, relacionada a percepção dos usuários em relação aos serviços e a sua aceitabilidade social;
• A da governança, envolvendo mecanismos institucionais e culturas políticas, com o objetivo de
promoção de uma gestão democrática e participativa, pautada em mecanismos de prestação de
contas;
• E a economia, que concerne a variabilidade econômica dos serviços.
Outro princípio relevante para o planejamento da área de saneamento básico refere-se à participação e
controle social ou a democratização da gestão dos serviços. A gestão dos serviços de saneamento é
tradicionalmente relegada à dimensão técnico administrativa e artificialmente separada dos processos
socioeconômicos e políticos que estruturam, dão marco e até determinam a forma como estes são
organizados e geridos.
CONCLUSÕES
estabelecido no Plansab, a implementação de estrutura, não apenas para a coordenação dos programas e
para a seleção de projetos, mas também para o acompanhamento da sua execução, poderá ser uma das
medidas eficazes para avaliar a sua conformidade com a concepção estabelecida, conferir maior qualidade
ao gasto público e indicar eventuais correções e ajustes necessários para melhoria do resultado das ações
previstas.
SISTEMA DE INFORMAÇÃO DE VIGILÂNCIA DA QUALIDADE DA ÁGUA PARA CONSUMO
HUMANO (SISAGUA)
O sisagua foi estruturado com o objetivo de fornecer informações sobre a qualidade da água para consumo
humano, proveniente dos sistemas públicos e privados, e de soluções alternativas de abastecimento. Este
sistema é alimentado por técnicos das SESA e SMS, responsáveis pela vigilância da qualidade da água de
consumo humano.
Tem como objetivo geral coletar, transmitir e disseminar dados gerados rotineiramente, de forma a produzir
informações necessárias a pratica da vigilância da qualidade da agua de consumo humano (avaliação da
problemática da qualidade da água, definição de estratégias para prevenir e controlar os processos de
deterioração e transmissão de enfermidades), em cumprimento à portaria GM/MS 36/90.
ÁGUA
A água está presente em todos os momentos da vida do ser humano. Sua presença é fator determinante de
progresso, de desenvolvimento e qualidade de vida. Porém, de todos os aspectos, aquele que mais
representa a essencialidade da água à vida é a sua relação com a saúde.
LAURA ZABISKY FLORESTA 6
Quanto maior a disponibilidade da água tratada menores são as internações por doenças de veiculação
hídrica, menores são os índices de mortalidade infantil, maior é a expectativa de vida da população. Dessa
forma, quando se fala em água, é preciso que necessariamente se faça a devida menção à vida, à qualidade
desta vida, que somente pode ser plenamente vivida com água.
HIPÓCRATES (460-377 A.C) PAI DA MEDICINA:
De acordo com Hipócrates o corpo é composto por líquidos, flemas. Livro” Ares, águas e lugares”.
JOHN SNOW (1813- 1858)
Conduziu numerosas investigações no intuito de esclarecer a origem das epidemias de cólera, ocorridas em
Londres, no período 1849 – 1854. Foi assim que conseguiu incriminar o consumo de água poluída como
responsável pelos episódios da doença, e traçar os princípios de prevenção e controle de surtos, validos ainda
hoje. O vibrio cholerae foi só descoberto em 1883 por Robert Koch.
→ Moçambique registra mais de mil número de casos de cólera após a passagem do ciclone.
A SITUAÇÃO DA ÁGUA NO MUNDO
Em 1992 foi realizada a Conferência das Nações Unidas sobre Meio Ambiente e Desenvolvimento no Rio de
Janeiro. Nesse evento foi proposta uma agenda para monitorar a evolução dos países em direção ao
desenvolvimento sustentável.
Em 2012, quando da realização da Conferência Rio +20, a divisão de estatística das nações unidas (UNSD)
recomendou que o Brasil iniciasse o processo de elaboração de suas contas econômicas ambientais.
O país instituiu o Comitê das Contas Econômicas Ambientais da Água pela Portaria Interministerial no 236 de
maio de 2012, com o objetivo de elaborar essas contas, observando e adaptando as recomendações e boas
práticas internacionais existentes sobre o tema.
O fórum mundial da água foi o maior evento global sobre o tema água e organizado pelo Conselho Mundial
da água, uma organização internacional que reúne interessados no assunto e tem como missão “promover a
conscientização, construir compromissos políticos e provocar ações em temas críticos relacionados à água
em temas críticos relacionados à água para facilitar a sua conservação, proteção, desenvolvimento,
planejamento, gestão e uso eficiente, em todas as dimensões, com base na sustentabilidade ambiental, para
o benefício de toda a vida na terra.”
O Fórum mundial da água teve, nesta 8ª edição, uma importante inovação: a participação do poder judiciário,
instancia a que cabe a decisão final sobre disputas envolvendo os recursos hídricos. A conferência de juízes e
promotores teve a presença de 83 juízes, promotores e especialistas de 57 países e emitiu como documento
a “Carta de Brasília”. O evento foi de 18 a 23 de março de 2018.
A carta de cita: “ a escassez da água doce é um problema do tempo presente, no campo e nas cidades, com
trajetória de agravamento para o futuro, sendo que, no planeta terra, 884 milhões de pessoas encontram-se
privadas de água potável, cerca de 2,6 bilhões (40% da população mundial) não usufruem de saneamento
básico e 10 milhões de pessoas – das quais 1,5 milhão de crianças de até cinco anos – morrem, por ano, em
decorrência de problemas com a água....
... A água não limpa e as más condições de saneamento constituem a segunda maior causa de mortalidade
infantil do mundo, e que 443 milhões de dias de aulas são perdidos todos os anos devido a doenças
LAURA ZABISKY FLORESTA 7
relacionadas com a água (PNUD. Relatório do desenvolvimento humano 2006. A água para lá da escassez:
Poder, pobreza, e a crise mundial da água. 2006)...
... a qualidade de vida na terra depende da preservação e da regeneração dos ecossistemas aquáticos
marinhos, costeiros e continentais, águas superficiais e subterrânea com a necessidade de uma atenção
especial para os Oceanos – que detêm 97% da água do planeta, uma biodiversidade rica e ainda não
totalmente conhecida-, constituindo fonte de alimentação para milhões de pessoas...
SITUAÇÃO DA ÁGUA NO BRASIL
O brasil é um dos países que possuem a maior disponibilidade de água doce do mundo. Isso traz um aparente
conforto, porém os recursos hídricos estão distribuídos de forma desigual no território, espacial e
temporalmente. Esses fatores, somados aos usos da água pelas diferentes atividades econômicas nas bacias
hidrográficas brasileiras e os problemas de qualidade de água, geram áreas de conflito.
O brasil detém 11,6% da água doce superficial do mundo. Os 70% da água disponíveis para uso estão
localizados na região amazônica. Os 30% restantes distribuem-se desigualmente pelo país, para atender a
93% da população.
MEDIA ANUAL DE ÁGUA CONSUMIDA NO BRASIL:
→ Abastecimento urbano 8,8%
→ Abastecimento rural 2,4%
→ Indústria 9,5%
→ Termoelétricas 0,3 %
→ Abastecimento animal 11,1%
→ Irrigação 67,2%
→ Mineração 0,8%
PRINCIPAIS COMPONENTES DA SEGURANÇA HÍDRICA
→ Garantia de oferta de água para abastecimento
→ ??
Situação no brasil:
O conselho nacional de recursos hídricos (CNRH) instituiu a elaboração do relatório de conjuntura dos
recursos hídricos no brasil através das resoluções no 58 de 1006 e no 180 de 2016. A elaboração do relatório de
conjuntura é responsabilidade da agencia nacional das águas (ANA) e a primeira versão foi publicada em 2009.
A ANA faz parte de um sistema criado e instituído a partir da constituição do Brasil de 1988.
A água é a substância mais abundante na matéria viva!!!
... Entende-se por qualidade da água o conjunto de características físicas, químicas e biológicas apresentadas
pela água nos rios, lagos e reservatórios, mananciais, estuários (ambiente de transição entre um rio e o mar),
no subsolo e no mar. Conceito de qualidade da água não é um termo absoluto, mas relaciona-se sempre com
o uso ou atividade a que se destina, e está diretamente associada com os fenômenos naturais e com os
impactos, muitas vezes intensos e severos, provocados pelo homem.
Em condições naturais, a água dos rios, estuários (ambiente aquático de transição entre um rio e o mar) e
mares contém substancias químicas que provém de diversas fontes: chuvas (pelo carreamento de partículas)
LAURA ZABISKY FLORESTA 8
As ações do homem lançam uma serie de substancias na água, alterando ou impossibilitando parcial ou
totalmente o uso a que se destina, como por exemplo, qualidade de água para beber (potabilidade), para
irrigação, para banho (balneabilidade), para uso industrial, para fins paisagísticos, dentre outros.
No Brasil os padrões de potabilidade estão estabelecidos pela Portaria 518/04 do ministério da saúde e a
classificação da qualidade de águas doces salobras e salinas estão estabelecidas na Portaria 357/05 do
CONAMA- conselho nacional do meio ambiente.
No paraná, a fluoretação começou quando o abastecimento público era atendido pelo departamento de água
esgoto (DAE), vinculado a secretaria de viação e obras do estado. A partir de 1972 os sistemas estaduais foram
assumidos pela Sanepar (companhia de saneamento do Paraná) e somente em 24 de maio de 1974, pela Lei
Federal no 6050, tornou-se obrigatória a fluoretação das águas de abastecimento em todo o território
brasileiro. Lei regulamentada pelo decreto federal de no 76.872 de 22 de dezembro de 1975.
Não resta dúvida de que o flúor tem um papel fundamental na promoção da saúde bucal, sendo considerado
a pedra angular da prevenção da cárie dental, tanto em crianças como em adultos. A criação de mecanismos
que controlam a concentração de flúor é fundamental para a melhoria da qualidade da água a ser fornecida à
população, sendo, portanto, indispensável a ação correta da empresa responsável pelo seu tratamento e
fluoretação.
O índice de qualidade das águas (IQA) é um indicador que analisa simultaneamente nove parâmetros físico-
químicos e biológicos considerados importantes para avaliação da água:
→ Temperatura da água
→ pH da água
→ Oxigênio dissolvido (OD)
→ Demanda bioquímica de oxigênio
→ Coliformes termotolerantes
→ Nitrogênio total
→ Fosforo total
→ Sólidos totais
→ Turbidez
- Oxigênio dissolvido: A concentração de oxigênio dissolvido (OD) na água é essencial para os ciclos de vida
de peixes e outros organismos aquáticos e para o funcionamento adequado dos ecossistemas.
- Demanda bioquímica de oxigênio: Demanda bioquímica de oxigênio indica a quantidade de oxigênio
consumido nos processos biológicos de degradação da matéria orgânica no meio aquático. É, portanto, um
indicador das cargas orgânicas nos corpos hídricos.
- Concentração de fósforo: Nos ambientes urbanos, a concentração de fósforo na água indica principalmente
a poluição por efluentes domésticos e industriais, a depender do tipo de indústria no último caso.
- Turbidez: Reflete a interferência de materiais em suspensão na passagem da luz através da água. É portanto,
um bom indicador da quantidade de sólidos em suspensão e, consequentemente, de processos erosivos na
bacia hidrográfica.
Principais Doenças relacionadas com água: Por ingestão de água contaminada.
• Cólera
LAURA ZABISKY FLORESTA 9
• Disenteria amebiana
• Disenteria bacilar
• Febre tifoide e paratifoide
• Gastroenterite
• Giardíase
• Hepatite infecciosa
• Leptospirose
• Paralisia infantil
• Salmonelose
**Ministério da saúde emitiu um alerta nesta terça (03/07/2018) para a baixa vacinação contra a paralisia
infantil: 322 cidades não vacinaram nem a metade das crianças menores de 1 ano em 2017. Em bora não haja
casos atuais de poliomielite, a preocupação dos ministério se justifica por ao menos 3 motivos:
• A circulação do vírus em 23 países nos últimos 3 anos
• O surgimento de um caso da doença na Venezuela em junho (2018)
• O efeito devastador da doença no país antes de sua eliminação, graças a vacina.
Principais Doenças relacionadas com a água: Por contato com a água contaminada
• Escabiose (doença parasitária cutânea conhecida como sarna)
• Tracoma (mais frequente nas zonas rurais)
• Verminoses, tendo a água como um estágio do ciclo
• Esquistossomose
Principais Doenças relacionadas com a água: Por meio de insetos que se desenvolvem na água
• Dengue
• Febre amarela
• Filariose
• Malária
• Zica vírus
Malária
“se alguém dissesse aos governos que armas capazes de matar 30 milhões de pessoas estão em construção
neste momento, haveria uma noção de urgência sobre a preparação para essa ameaça. No caso de ameaças
biológicas, essa noção não existe. O mundo precisa estar preparado para pandemias da mesma forma como
está preparado para a guerra”. (Bill Gates)
Pandemia: grande epidemia que tem que envolver pelo menos 2 continentes.
Malária no Brasil
• 2016 – 117.832 casos
• 2017 – 194.426 casos
• 2018- 194.271 casos
LAURA ZABISKY FLORESTA 10
Dados do MS apontam redução de 38% de casos de malária no Brasil, em 2019. A conquista marca o Dia
Mundial da Malária, 25/04. De janeiro a março deste ano, a pasta notificou 31.872 casos novos da doença. No
mesmo período em 2018, foram registrados 51.076 casos de malária no país.
Malária no Mundo
Em 2017, foi estimado 219 milhões de caos de malária, e 435 mil pessoas morreram da doença no mundo. A
população mais vulnerável são crianças menores de 5 anos de idade, representando 61% dos óbitos. Em
resposta ao aumento de casos, a Organização Mundial da Saúde (OMS), em 2015, apresentou a estratégia
mundial contra a malária, com metas para os países endêmicos alcançarem até 2030.
Definição de malária: é uma das principais doenças parasitárias do mundo, acometendo um grande número
de pessoas desenvolvendo quadros graves quase sempre pelo plasmodium falciparum. É uma doença
infecciosa que causa febre aguda acompanhada de calafrios, suores e cefaleia que ocorrem em períodos
cíclicos dependendo do agente etiológico.
Agente etiológico: No brasil, encontramos 3 agentes que causam a doença
• Plasmodium Vívax – menos grave
• Plasmodium Falciparum – mais grave
• Plasmodium malaiae
Reservatório: O homem é o único reservatório importante. Macacos também podem albergar os agentes
etiológicos da malária, no entanto a sua transmissão é rara.
Vetores: Os veículos pelo qual é transmitida a malária sçao mosquitos do gênero anópheles. São cerca de
400 espécies. No Brasil, as principais espécies transmissoras são:
• Anópheles darlingi: são os principais transmissores
• Anópheles Aquasalis
• Anópheles Albitarsis
• Anópheles Cruzzi
• Anópheles bellator
Modo de transmissão: ocorre pela picada da fêmea do mosquito anopheles, infectada pelo plasmodium na
sua forma infectante chamada de esporozoíto. Os esporozítos são inoculados no homem sadio através da
saliva da gêmea do mosquito anopheles infectante.
Causas: Importante mencionar que não há transmissão direta da doença de pessoa a pessoa, é necessária a
participação de um vetor, e que raramente podem ocorrer transmissões, através de transfusão de sangue,
uso compartilhado de seringas e mais raro ainda, por via congênita.
Período de incubação: Varia de acordo com a espécie do agente infectante
• Plasmodium falciparum: de 8 a 12 dias
• Plasmodium Vívax: de 13 a 17 dias
• Plasmodium Malaiae: 18 a 30 dias
Sintoma da malária: febre alta, calafrios, dores de cabeça, suor noturno, tontura, diarreia, náuseas, falta de
ar, palidez, pele e olhos amarelados, ritmo cardíaco acelerado.
LAURA ZABISKY FLORESTA 11
Tratamento e cuidado:
• Paciente com malária geralmente é tratado com medicamentos fornecidos gratuitamente nas
unidades de saúde do SUS. Somente os casos graves deverão ser hospitalizados de imediato.
• O tratamento indicado depende de alguns fatores, como a espécie do protozoário infectante, o peso
e idade do paciente, condições associadas tais como gravidez e outros problemas de saúde, além da
gravidade da doença.
Ações de prevenção:
• Conhecimento do local de viagem para avaliar risco de transmissão;
• Uso de repelentes, calças e camisa de manga longa, principalmente no período de fim de tarde e
início da noite;
• Uso de mosquiteiros sobre camas e berços das crianças impregnados com inseticidas;
• Borrifação residual intradomiciliar com inseticidas de efeito residual;
• Evitar o acúmulo de água parada a fim de impedir a ovoposição e nascimento de novos mosquitos;
• Drenagem de áreas alagadas consideradas de risco para a transmissão da malária.
“Em Aquiraz (CE), com a mais alta taxa de mortalidade infantil no Brasil, só 36% dos 80 mil moradores têm
esgoto encanado...”
“ A S. M. Aquiraz (CE), associa o desenroso primeiro lugar em mortalidade infantil à grande incidência de
óbitos por microcefalia provocada pelo vírus da zika. Esse vírus é justamente uma das justificativas do MS
para esse aumento, um cálculo feito a partir da relação entre mortes e nascimentos. Argumenta que em 2016
nasceram 5,3% menos bebes dado ao pânico causado pela epidemia da zika vírus...”
“A natalidade já vinha caindo fazia anos. É um equívoco atribuir a zika essa variação de agora...”
Zika Vírus
É um arbovírus, um tipo de vírus transmitido por artrópodes, como os insetos. Conhecido pela sigla ZIKV, é
parente dos causadores de outras doenças, como a dengue, a febre amarela e a febre ocidental do Nilo. Foi
isolado em macacos rhesus da floresta Zica, na Uganda, em 1947, pela equipe do cientista GW Dick. Por 50
anos, o vírus causou surtos esporádicos e poucos casos em humanos eram conhecidos.
Histórico:
• 2007: micronésia – epidemia nas ilhas Yap, um dos 4 estados que fazem parte do arquipélago da
micronésia no oceano pacífico.
• 2013: polinésia francesa- um conjunto de ilhas onde mais de 8500 casos foram diagnosticados.
• 2015: Brasil- o instituto Oswaldo Cruz analisou amostras de sangue colhidas e identificaram o Zica
Vírus. Uma possível explicação para a entrada do Zika no Brasil teria sido a vinda de turistas por
ocasião da copa do mundo 2014.
Sinais e sintomas
• Em 80% dos casos a doença pode ser assintomática.
• Quando os sinais aparecem, em geral 10 dias depois da picada, podem ser semelhantes aos da
dengue, porém tão menos agressivos que chegam a ser confundidos com os sintomas de uma virose
banal e passageira.
LAURA ZABISKY FLORESTA 12
• Sintomas típicos: febre por volta dos 38 graus: aumento dos gânglios linfáticos; dor de cabeça, no
corpo e nas articulações (que pode durar várias semanas, erupção cutânea. Fotofobia, conjuntivite,
náuseas e mal-estar, cansaço e extremo).
Transmissão
• É transmitida para uma pessoa sadia pela picada da fêmea infectada do Aedes aegipty, que necessita
de proteínas do sangue para o amadurecimento de seus ovos.
• O vírus foi identificado no sangue, no leite materno, no sêmen, na urina e na saliva das pessoas
infectadas.
• Não há evidencia cientifica que demonstre a transmissão do vírus zika pelo leite materno, o MS
recomenda que seja mantido o aleitamento materno continuo até os dois anos ou mais, sendo
exclusivo nos primeiros 6 meses de vida.
• O aleitamento materno é a estratégia isolada que mais previne mortes infantis, além de promover a
saúde física, mental e psíquica da criança e da mulher que amamenta.
• Da mesma forma, o centro de controle e prevenção de doenças (CDC), dos estados unidos da américa,
também recomenda a manutenção da amamentação nesta situação.
• No momento, a atenção das autoridades sanitárias está voltada para a transmissão por transfusão de
sangue e relações sexuais, uma vez que já está provado que o vírus permanece no corpo mesmo após
o desaparecimento dos sintomas da doença.
Complicações
• Casos confirmados de microcefalia indicam que as mães foram infectadas pelo vírus nos primeiros
meses da gravide. De alguma forma, ele provoca uma alteração no sistema imune que lhe permite
atravessar a placenta e alcançar o feto, impedindo que o cérebro se desenvolva normalmente.
Microcefalia> perímetro cefálico menor do que 32 cm.
• Estudos recentes indicam também uma ligação entre zika vírus e a síndrome de Guillain Barré,
doença autoimune que se manifesta depois de infecções por vírus ou bactérias e ataca os nervos
periféricos, que perdem a bainha de mielina. Essa desordem do sistema imune provoca fraqueza
muscular e paralisia que, nos casos mais graves, podem pôr em risco a vida.
O Zika vírus foi a surpresa de 2015
Em abril daquele ano, pesquisadores da universidade Federal da Bahia (UFBA) detectaram pela primeira vez
o vírus em amostras de sangue e, em setembro do mesmo ano, médicos de Pernambuco e da Paraíba
começaram a notar casos de microcefalia. Em março de 2016, o vírus já estava em todo o país. O Brasil teve
214 mil infecções naquele ano, uma taxa de 104.8 casos por 100 mil habitantes.
Dengue, Chikungunya e Zika são doenças de notificação compulsória e estão presentes na Lista Nacional
de Notificação Compulsória de doenças, agravos e eventos de saúde pública, unificada pela portaria de
consolidação nº4, de 28 de setembro de 2017, do Ministério da Saúde.
O brasil apresentou uma redução de 57% nos casos de Zika, 60% nos de Chikungunya e 5% nos de dengue
registrados entre os dias 31/12/17 até 11/08/18 em relação ao mesmo período de 2017 (31/12/16 a 11/08/17).
Mesmo com uma queda no número de infecções, as 3 doenças somam 269 mil casos suspeitos e 117 mortes.
(Fonte: MS, 31/08/18)
LAURA ZABISKY FLORESTA 13
Dengue, Chikungunya e Zika são doenças causadas por vírus. O micro-organismos de cada doença usam o
mosquito Aedes aegypti como vetor. No caso da zika, a transmissão também ocorre de mãe pra filho durante
a gravidez, podendo causar problemas como a microcefalia. A dengue representava a maior parte dos casos
(registrados entre os dias 31/12 até 11/08 dos anos de 2017 e 2018) no brasil: 72% das suspeitas e 78% das
mortes.
Chikungunya
A febre pelo vírus chikunguya é um arbovírus. Arbovírus são aqueles vírus transmitidos por picadas de insetos,
especialmente por picadas de insetos, especialmente por mosquitos, mas também por ser por carrapatos. O
transmissor (vetor) do chikunguya é o mosquito aedes aegypti, que precisa de água parada para proliferar,
portanto, o período do ano com maior transmissão são os meses mais chuvosos de cada região.
Todas as faixas etárias são igualmente suscetíveis, porem as pessoas mais velhas tem maior risco de
desenvolver a dor articular (nas juntas crônica e outras complicações que podem levar à morte. O risco de
gravidade e morte aumenta quando a pessoa tem alguma doença crônica, como diabetes e hipertensão,
mesmo tratada.
Sintomas da Chikungunya
− Os principais são: febre, dores intensas nas juntas, em geral bilaterais (joelho esquerdo e direito,
pulso direito e esquerdo) pele e olhos avermelhados, dores pelo corpo, dor de cabeça, náuseas e
vômitos.
− Cerca de 30% dos casos não chegam a desenvolver sintomas.
− Normalmente, os sintomas aparecem de 2 a 12 dias da picada do mosquito, período este conhecido
como incubação.
− O quando agudo dura até 15 dias e cura espontaneamente.
− Algumas pessoas podem desenvolver um quadro pós-agudo e crônico com dores nas juntas que
duram meses ou anos.
− Depois de infectada, a pessoa fica imune pelo resto da vida.
− Como toda infecção, a chikunguya pode desenvolver a Síndrome de Gullian – Barre, encefalite e
outras complicações neurológicas.
Transmissão
− A transmissão da mulher gravida para o feto só acontece quando a mãe fica doente nos últimos 7 dias
(última semana) de gravidez. Neste caso, a criança mesmo que nasça saudável, deve permanecer
internada por uma semana para observação e tratamento imediato se desenvolver a doença que,
nestes casos, apresenta quadros graves com manifestações neurológicas e na pele.
− Também existe transmissão por transfusão sanguínea.
Tratamento
− É feito de acordo com os sintomas, com o uso de analgésicos, antitérmicos e antinflamatórios para
aliviar febre e dores.
− Recomenda-se repouso absoluto ao paciente, que deve beber líquidos em abundância.
− Em casos de sequelas mais graves, e sob avaliação médica conforme cada caso, pode ser
recomendada a fisioterapia.
LAURA ZABISKY FLORESTA 14
− Em caso de suspeita, com o surgimento de qualquer sintoma, é fundamental procurar um
profissional de saúde para o correto diagnostico e prescrição dos medicamentos, evitando sempre a
automedicação.
− Os tratamentos são oferecidos de forma integral e gratuita por meio do SUS.
Como é feito o diagnóstico?
− É clinico e feito por um médico. É confirmado com exames laboratoriais de sorologia e de biologia
molecular com teste rápido (usado para triagem).
− A sorologia é feita pela técnica MAC ELISA, por PCR e teste rápido. Todos os exames estão
disponíveis no SUS. Em caso de confirmação da doença a notificação deve ser feita ao MS em até
24hs. Em situações de epidemia a maioria dos casos serão confirmados por critério clinico.
Prevenção
− Uso de medidas de eliminação dos criadouros de mosquitos Aedes as suas casa, trabalhos e na
vizinhança.
− Eliminando água armazenada que pode se tornar possíveis criadouros, como em vasos de plantas,
lagões de água, pneus, garrafas plásticas, e até mesmo em recipientes pequenos como tampas de
garrafas.
− Não existe vacinas contra chikunguya.
O que é dengue?
O vírus da dengue é um arbovírus. Arbovírus são vírus transmitidos por picadas de insetos, especialmente os
mosquitos. Existem 4 tipos de vírus da dengue (sorotipo 1, 2, 3 e 4). Cada pessoa pode ter os 4 sorotipos da
doença, mas a infecção por um sorotipo gera imunidade permanente para ele.
Sintomas
Os principais sintomas são:
− Febre alta > 38.5°
− Dores ao movimentar os olhos
− Mal-estar
− Falta de apetite
− Dor de cabeça
− Manchas vermelhas no corpo
No entanto, a infecção por dengue pode ser assintomática, leve ou grave. Nesse último caso pode levar até
morte. Normalmente, a primeira manifestação da dengue é a febre alta (39° a 40° C), de início abrupto, que
geralmente dura de 2 a 7 dias, acompanhada de dor de cabeça, dores no corpo e articulações, além de
prostração, fraqueza, dor atrás dos olhos, erupção e coceira na pele. Perda de peso, náuseas e vômitos são
comuns. Em alguns casos também apresenta manchas vermelhas na pele.
Na fase febril inicial da dengue, pode ser difícil diferencia-la. A forma grave da doença inclui dor abdominal
intensa e continua, vômitos persistentes e sangramento de mucosas.
Ao apresentar os sintomas, é importante procurar um serviço de saúde para diagnóstico e tratamento
adequados, todos oferecidos de forma integral e gratuita por meio do SUS.
LAURA ZABISKY FLORESTA 15
São sinais de alarme os seguintes sintomas:
− Dor abdominal intensa e continua, ou dor a palpação do abdome
− Vômitos persistentes
− Acumulação de líquidos (ascites, derrame pleural, derrame pericárdico).
− Sangramento de mucosa ou outra hemorragia
− Queda abrupta das plaquetas
Dengue tem cura?
A dengue, na maioria dos casos, tem cura espontânea depois de 10 dias. A principal complicação é o choque
hemorrágico, que é quando se perde cerca de 1 litro de sangue, o que faz com que o coração perca capacidade
de bombear o sangue necessário para todo o corpo, levando a problemas graves em vários órgãos e
colocando a vida da pessoa em risco.
Tratamento
Não existe tratamento especifico para dengue. Em casos de suspeita é fundamental procurar um profissional
de saúde para o correto diagnostico. A assistência em saúde é feita para aliviar os sintomas. Estão entre as
formas de tratamento:
− Fazer repouso;
− Ingerir bastante líquido;
− Não tomar medicamentos por conta própria;
− A hidratação pode ser por via oral ou por via intravenosa;
− O tto é feito de forma sintomática sempre de acordo com a avaliação do profissional de saúde,
conforme cada caso.
Transmissão da dengue
A dengue é transmitida pela picada do mosquito Aedes aegypti. Após picar uma pessoa infectada com um
dos quatros sorotipos do vírus, a fêmea pode transmitir o vírus para outras pessoas. Há registro de
transmissão por transfusão sanguínea.
Não há transmissão da mulher grávida para o feto, mas a infecção por dengue pode levar a mãe a abortar ou
ter um parto prematuro, além da gestante estar mais exposta para desenvolver o quadro grave da doença,
que pode levar a morte.
Em populações vulneráveis, como crianças e idosos com mais de 65 anos, o vírus da dengue pode interagir
com doenças pré-existentes e levar ao quadro grave ou gerar maiores complicações nas condições clinicas de
saúde da pessoa.
A dengue não é transmissível de pessoa a pessoa e não provoca sequelas, se tratada corretamente.
Protocolo de prevenção
As diretrizes nacionais para a prevenção e controle de epidemias de dengue preveem o controle vetorial
como um dos componentes principais para combate à dengue e outras arboviroses e requer ações
intersetoriais para garantir a eficácia do programa. Desta forma, deve envolver e responsabilizar tanto os
LAURA ZABISKY FLORESTA 16
gestores quanto a sociedade. Tal entendimento reforça o fundamento de que o controle vetorial é uma ação
de responsabilidade coletiva e que não restringe ao setor saúde e seus profissionais.
As informações relativas ao vetor (distribuição geográficas, índice de infestação e depósitos predominantes)
são essenciais para caracterizar e nortear as ações de controle. Sendo que em função da presença ou não do
Aedes aegypti, os municípios são categorizados em dois estratos:
− Municípios infestados: aqueles com disseminação e manutenção do vetor nos domicílios. No paraná
inclui-se nesta categoria 329 municípios (82,5%)
− Municípios não infestados: aqueles em que não foi detectada a presença disseminada do vetor nos
domicílios ou, nos municípios anteriormente infestados, que permanecem 12 meses consecutivos
sem sua presença.
Levantamento entomológico
Segundo a resolução n° 12 da CIT, de 26 de janeiro de 2017, torna-se obrigatório o levantamento
entomológico de infestação por Aedes aegypti pelos municípios e o envio da informação para as secretarias
estaduais de saúde e destas, para o ministério da saúde.
Zika Vírus - O que é?
É um arbovírus, um tipo de vírus transmitido por artrópodes, como os insetos. Conhecido pela sigla KIKV, é
parente dos causadores de outras doenças, como a dengue, a febre amarela e a febre ocidental do Nilo. Foi
isolado em macacos rhesus da Floresta Zica, na Uganda, em 1947, pela equipe do cientista GW Dick. Por 50
anos, o vírus causou surtos esporádicos e poucos casos em humanos eram conhecidos.
Histórico
2007: Micronésia – Epidemia nas Ilhas Yap, um dos 4 estados que fazem parte do Arquipélago da Micronésia
no Oceano Pacífico. Houveram em torno de 1.000 casos.
2013: Polinésia Francesa – Um conjunto de ilhas onde mais de 8.500 casos foram diagnosticados.
2015: Brasil – o Instituto Oswald Cruz analisou amostras de sangue colhidas e identificaram o Zika vírus. Uma
possível explicação para a entrada do Zica no Brasil tenha sido a vinda de turistas por ocasião da Copa do
Mundo 2014. **Os primeiros locais onde foram identificados pelos exames foram alguns estados do
nordeste: Rio Grande do Norte, Pernambuco e Recife (ficou sendo o centro de referência em tratamento de
nascidos com microcefalia, inclusive 2 médicas de lá é que conseguiram fazer essa associação do Zika vírus
com a microcefalia).
Sinais e Sintomas
Em 80% dos casos a doença pode ser assintomática. Quando os sinais aparecem, em geral 10 dias depois da
picada, podem ser semelhantes aos da dengue, porém tão menos agressivos que chegam a ser confundidos
com os sintomas de uma virose banal e passageira.
Sintomas típicos: febre por volta dos 38 graus; aumento dos gânglios linfáticos; dor de cabeça, no corpo e
nas articulações (que pode durar várias semanas); erupção cutânea; fotofobia; conjuntivite; diarreia; náuseas;
mal-estar; cansaço extremo.
**Muitos desses sinais e sintomas são incapacitantes e são muito semelhantes aos da dengue e Chikungunya.
LAURA ZABISKY FLORESTA 17
Transmissão
É transmitido para uma pessoa sadia pela picada da fêmea infectada do Aedes aegypti, que necessita de
proteína do sangue para o amadurecimento de seus ovos. O vírus já foi identificado no sangue, no leite
materno, no sêmen, na urina e na saliva das pessoas infectadas. No momento, a atenção das autoridades
sanitárias está voltada para a transmissão por transfusão de sangue e relações sexuais, uma vez que já está
provado que o vírus permanece no corpo mesmo após o desaparecimento dos sintomas da doença.
Complicações: Casos confirmados de microcefalia indicam que as mães que foram infectadas pelo vírus os
primeiros meses da gravidez. De alguma forma, ele provoca uma alteração no sistema imune que lhe permite
atravessar a placenta e alcançar o feto, impedindo que o cérebro se desenvolva normalmente.
Microcefalia → perímetro cefálico menor do que 32 cm. Estudos recentes indicam também uma ligação entre
Zica vírus e a Síndrome de Guillan – Barré, doença autoimune que se manifesta depois de infecções por vírus
ou bactérias e ataca os nervos periféricos que perdem a bainha de mielina. Essa desordem do sistema imune
provoca fraqueza muscular, paralisia, e nos casos mais graves podem, dependendo do sistema imunológico,
correr risco de morte.
Cólera – O que é?
É uma grave doença bacteriana que geralmente causa diarreia e desidratação severas. É tipicamente
espalhada através de água contaminada. Em casos graves, é necessário um tratamento imediato porque a
morte pode ocorrer em algumas horas. Isso pode acontecer mesmo se você estivesse saudável antes de pego.
É uma doença endêmica, típica de algumas regiões africanas bastante pobres.
Causas: O esgoto moderno e o tratamento de água eliminaram efetivamente a cólera na maioria dos países.
Ainda é um problema nos países da Ásia, América Latina, África, Índia e Oriente Médio. Os países afetados
pela guerra, a pobreza e as catástrofes naturais têm o maios risco e um surto de cólera. **Onde há guerras e
conflitos há pobreza também, saneamento básico complicado, situações favoráveis para as “doenças típicas
da pobreza”, e a Cólera é uma dessas.
É causada por bactérias chamadas Víbrio cholerae. Os efeitos mortais da doença são o resultado de uma forte
toxina conhecida como CTX que é produzida por essas bactérias no intestino delgado. CTX interfere com o
fluxo normal de sódio e cloreto quando se liga às paredes intestinais. Quando a bactéria se liga às paredes d
intestino delgado, seu corpo começa a secretar grandes quantidades de água que levam a diarreia e perda
rápida de fluídos e sais.
Fatores de Risco:
→ Saneamento deficiente
→ Baixos níveis de ácido estomacal (bactérias da cólera não podem viver em ambientes altamente
ácidos)
→ Membrana da família doente (geralmente não é transmitida de pessoa para pessoa através do
contato casual)
→ Tipo de sangue O (não está claro porque isso é verdade, mas mais pessoas com esse tipo de sangue
parecem estarem em risco de cólera)
→ Comendo crustáceos crus, frutas verduras e outros alimentos não cozidos.
**Geralmente não é transmitida no contato casual. **No auge da Cólera, a OMS em alguns países fazia
tendas de isolamento para separar o paciente doente do restante da família.
LAURA ZABISKY FLORESTA 18
Sintomas
**Dependem muito de região para região, em determinados lugares a virulência da bactéria é muito maior
do que a virulência em outros.
Frequentemente, a infecção é assintomática ou causa diarreia leve. Pode também se apresentar de forma
grave, como diarreia aquosa e profusa, com ou sem vômitos, dor abdominal e câimbras (cãibra). Quando não
tratada prontamente, pode ocorrer desidratação intensa, levando a graves complicações e óbito.
Período de incubação: varia de algumas horas a 5 dias. Na maioria dos casos, esse período é de 2 a 3 dias.
Período de transmissibilidade: perdura enquanto houver eliminação do agente etiológico nas fezes, o que
ocorre, na maioria dos casos, até poucos dias após a cura. Para fins de vigilância o período padrão é de 20 dias.
Tratamento: se fundamenta na mais rápida reidratação dos pacientes através da administração oral de
líquidos e solução de sais de reidratação oral (SRO) ou fluidos endovenosos, dependendo da gravidade.
Prevenção: a ocorrência é diretamente relacionada às condições inadequadas de saneamento e sua
prevenção de higiene pessoal e no consumo seguro de água e alimentos.
Vacinas
→ Embora pouco conhecidas, existem algumas vacinas no mercado disponíveis para a prevenção da
cólera: Dukarol e Sanchol. No entanto, elas são raramente recomendadas pois previnem apenas 50%
dos casos e a imunização é de curta duração: funciona por apenas 3 meses.
→ Os médicos não costumam recomendá-las bem mesmo para pessoas que vão viajar para locais de
risco.
Importante: existem vacinas para a cólera, mas atualmente a vacinação é indicada apenas para populações
de áreas com cólera endêmica, populações em situação de crise humanitária com alto risco para cólera ou
durante surtos de cólera, sempre em conjunto com outras estratégias de prevenção e controle.
Dados epidemiológicos
Os contextos- internacional e nacional, a intensa mobilização da população em eventos de massa, a migração
de pessoas procedentes de países com cólera em busca de emprego, o turismo de brasileiros para áreas com
a doença, e a própria mobilização populacional entre os Estados do país, são condições de risco e fatores
importantes para o monitoramento da doença.
Todo viajante, ao visitar países desses continentes, pode obter informações mais atuais acessando os site da
organização mundial da saúde (OMS) e da organização pan-americana de saúde (OPS). A doença mata todos
os anos entre 21 mil a 140 mil pessoas, segundo dados da OMS.
Recomendações especiais em viagens a países com cólera: A OMS não impõe qualquer restrição de viagens
e comércio ou qualquer medida de quarentena ou barreira sanitária. Também não recomenda
quimioprofilaxia e vacinação no trânsito de pessoas, entrada ou saída, entre os países afetados e não afetados
pela cólera.
Dados recentes
→ Pior surto de cólera do mundo, no lêmen, teve origem no leste da África, onde 1,3 milhão de casos
suspeitos de cólera reportados.
LAURA ZABISKY FLORESTA 19
→ O ciclone Idai ATINGIU Moçambique no dia 14 de março, deixando um rastro de destruição e mortes.
De lá, ele seguiu para o Zimbábue e o Malaui. O número de mortos já chega a 815 nos 3 países. Desse
total, 501 vítimas morreram em território moçambicano. Depois da passagem do ciclone, os países
sofrem com alagamentos que facilitam a proliferação de doenças. A ONU lançou uma campanha
mundial para vacinação em Moçambique.
TRATAMENTO DAS ÁGUAS DE ABASTECIMENTO PÚBLICO
1ª Fase → Captação: é a primeira fase do processo, consiste em um sistema de tubulação que sai de lugares
onde a água é mais vazante até o reservatório. Pode ser feita de suas maneiras:
→ Bombeamento: bombeamento da fonte de água que se encontra em desnível até a ETA.
→ Gravidade: o nível de reserva está acima da área onde está localizada a ETA.
**No caso de Maringá, a captação tem de ser feita através de bombeamentos.
**A cidade de Maringá é banhada pelo Rio Pirapó, mas este não é exclusivo nosso, várias outras cidades
também fazem o uso deste rio. A SANEPAR afirma que, se precisar, mais para frente, Maringá poderá fazer
o uso do Rio Ivaí. **Proteção dos Rios.
TRATAMENTO DE ÁGUA DE CAPTAÇÃO SUPERFICIAL
Coagulação e Floculação: transforma as impurezas que se encontram em suspensão fina, ou em solução em
películas maiores (flocos), para que posam ser removidas por sedimentação e filtração.
A coagulação é obtida pela aplicação de sulfato de alumínio ou cloreto férrico, que reage com a alcalinidade
natural da água. Se esta alcalinidade não for suficiente, ela é aumentada acrescentando cal hidratada à água.
**O tempo em que a água permanece em cada um desses cantos também é controlado.
A floculação é uma fase posterior à coagulação, que permite a formação de flocos (resultante de aglutinação
das partículas nos coágulos) no floculado.
→Decantação: é um processo dinâmico de separação de partículas sólidas suspensas a água. Estas partículas,
sendo mais pesadas que a água, tendem a depositar-se no fundo, clarificando a água e reduzindo em grande
porcentagem as impurezas.
→Filtração: Consiste em fazes a água passar através de substâncias porosas (areia, carvão antracito) capazes
de reter flocos em suspensão e de mais materiais que não decantaram permitindo que a água se torne límpida.
→Desinfecção ou Cloração: Como os processos de purificação (anteriores) não são considerados suficientes
para remoção completa das bactérias existentes na água, assim como para dar mais segurança ao processo
de tratamento, há a necessidade de fazer também a desinfecção do produto (água) aplicando cloro ou
hipoclorito de cálcio na água.
→Desinfecção ou Cloração: Como os processos de purificação (anteriores) não são considerados suficientes
para remoção completa das bactérias existentes na água, assim como para dar mais segurança ao processo
de tratamento, há a necessidade de fazer também a desinfecção do produto (água) aplicando cloro ou
hipoclorito de cálcio na água.**Os detalhamentos de quantidades de produtos etc. estão especificados em
portarias, mas não iremos nos prender a isso.
LAURA ZABISKY FLORESTA 20
→Fluoretação: nesta etapa do processo adiciona-se flúor na água, cujo objetivo é a prevenção da cárie dental
utilizando-se sal de flúor, conforme determinação da Organização Mundial da Saúde – OMS (portaria 635/75).
**A legislação brasileira do uso de flúor na água é de 1974.
**O primeiro município do Brasil que teve a utilização de flúor na água de abastecimento público foi um
município de Espírito Santo chamado Baixo Guandu em 1953, agora a primeira capital brasileira foi Curitiba.
→Correção de Acidez: Como todos esses processos se passam em meio ácido, a acidez deve ser corrigida.
Isto se obtém adicionando-se cal hidratada na água filtrada.
**Todas essas fases são acompanhadas por exames e técnicos que fazem o acompanhamento diariamente,
quando falamos em correção de acidez depende muito da condição inicial da água para saber quais as
dosagens corretas e como será feita a correção.
Após estas etapas, a água é enviada para posterior distribuição e consumo. Essa seria a última fase, que em
geral é bastante preocupante porque a SANEPAR garante a qualidade da água até que chegue na
distribuidora, e a partir disso depende exclusivamente dos cuidados da distribuidora e dos moradores, se
realizam ou não a devida manutenção (como por exemplo as caixas d’água, se são lavadas ou não).
DICAS DA SANEPAR PARA ECONOMIA DE ÁGUA
1. Fechar a torneira ao escovar os dentes.
2. Jogue limpo com você. Banho rápido todos os dias.
3. Passe a vassoura antes de lavar a calçada.
4. Não use a mangueira para lavar as calçadas.
5. As plantas do seu jardim precisam de água, mas não precisa exagerar.
6. Torneiras pingando, descargas desreguladas, caixas d’água com boias que não funcionam.
Esses são alguns dos tipos de vazamentos que precisam ser de conserto.
7. Ao lavar o carro use o balde em vez de mangueira, economiza água e dinheiro.
COLETA E TRATAMENTO DE ESGOTO
→Saneamento Ambiental
**Quando falamos de saneamento ambiental, temos um item importante que é o esgoto tanto a
coleta de esgoto como também a destinação final desse esgoto, se ele está sendo tratado
corretamente ou não. A SANEPAR atua também nessa área.
Água: captação, tratamento, preservação e distribuição de água tratada.
Esgoto: coleta, tratamento e disponibilização na natureza.
Resíduos sólidos: coleta e destinação adequada em aterro sanitário.
Águas pluviais: acompanhamento da qualidade das águas em mananciais superficiais.
**Estação de Tratamento de Água = ETA
**Estação de Tratamento de Esgoto = ETE
LAURA ZABISKY FLORESTA 21
→Classificação do Esgoto
1. Doméstico: são classificados nesta categoria as águas residuais de instalações
residenciais, instalações comerciais e de utilidade pública
2. Industrial: agentes poluidores, metais pesados, compostos orgânicos e inorgânicos,
resíduos tóxicos (ácidos e bases), gorduras e óleos.
**São esses os tipos de resíduos que mais poluem a natureza. Vemos algumas indústrias
que contrariam a própria legislação, essas indústrias muitas vezes são ameaçadas de
serem interditadas, mas não parecem ligar muito pra isso, recebem multas milionárias
que não são pagas, vão para a justiça e nada é tirado disso.
3. Hospitalar: apresenta grande concentração de matéria orgânica, antibióticos,
anabolizantes e patógenos.
LIXO PGRSS
RESOLUÇÃO DO CONAMA NO 283/01, ATUALIZAÇÃO DO CONAMA 05/93
→ Dispõe sobre o tratamento e a destinação final dos resíduos dos serviços de saúde, seguindo os seguintes
princípios: da prevenção, da precaução e do poluidor pagador.
RESOLUÇÃO RDC NO 33/03 (ANVISA)
→ Elabora Regulamento Técnico para o GRSS, buscando desenvolver e estabelecer diretrizes para uma
Política Nacional de RSS. (RDC – Regulação da Diretoria).
RESOLUÇÃO – RDC NO 306/04. ATUALIZA A RDC 33
→ Dispõe sobre o Regulamento Técnico para o gerenciamento de resíduos de serviços de saúde (GRSS).
RESOLUÇÃO CONAMA NO 358/05, ATUALIZAÇÃO DO CONAMA 283/01
→ Dispõe sobre o tratamento e disposição final dos resíduos dos serviços de saúde.
RESULUÇÃO ESTADUAL CONJUNTA 002/05 – SEMA/SESA/PR, DE 31/05/2005
→ Estabelece os procedimentos para entrega do PGRRS. Geração até 30 litros e acima.
LIXO OU RESÍDUO?
Lixo: tudo que não pode ser reaproveitado ou reciclado.
Resíduo: tudo que ainda pode ser parcialmente ou totalmente reutilizado.
**Dentro dos resíduos, principalmente os de Serviços de Saúde, a grande maioria não pode ser reutilizada,
não há como reciclar esses tipos de resíduos.
Os resíduos e suas classificações:
A classificação dos resíduos sólidos gerados em uma determinada atividade é o primeiro passo para
estruturar um plano de gestão adequado. A partir da classificação serão definidas as etapas de coleta,
armazenagem, transporte, manipulação e destinação final, de acordo com cada tipo de resíduo gerado.
Segundo a Norma NBR 10004 – A classificação, revisada em 2004, é a seguinte:
I- Resíduos quanto ao estado físico: sólido e semi-sólido ou semi-líquidos.
LAURA ZABISKY FLORESTA 22
II- Riscos potenciais ao meio ambiente e a saúde pública: perigosos os não perigosos. Dentro desses “não
perigosos” existe também uma subdivisão que não será abordada aqui porque a necessidade maior é de falar
sobre o PGRSS.
NORMA NBR 10004:
▪ PERIGOSOS: em função de suas propriedades físicas, químicas ou infectocontagiosas, pode apresentar:
a) Risco à saúde pública, provocando mortalidade, incidência de doenças ou acentuando seus
índices.
b) Riscos ao meio ambiente, quando o resíduo for gerenciado de forma inadequada.
▪ PERIGOSOS: são aqueles que apresentam uma das seguintes características:
a) Inflamabilidade
b) Corrosividade
c) Reatividade
d) Toxicidade
e) Patogenicidade
▪ Dentro dos resíduos classificados como Classe II (NÃO PERIGOSOS) existe uma subdivisão:
Resíduos classe II A > não inertes.
Resíduos classe II B > inertes.
▪ RESÍDUO INERTE:
É um tipo de material onde não ocorreram transformações físicas, químicas ou biológicas,
mantendo-se inalterados por um longo período de tempo.
Exemplo: entulhos de demolição, pedras, areia e sucata de ferro. Esses materiais possuem a
característica de não se decomporem e sofrerem qualquer alteração em sua composição com o
passar do tempo.
▪ RESÍDUO NÃO INERTE:
São os que não se apresentam como inflamáveis, corrosivos, tóxicos, patogênicos e nem possuem
tendência a sofrer uma reação química. NÃO podemos afirmar que esses resíduos NÃO
APRESENTAM RISCO ao meio ambiente e a saúde do homem. Os resíduos dessa classificação
merecem a mesma cautela para destinação final e tratamento dado aos resíduos perigosos.
Como exemplos, podemos citar materiais orgânicos da indústria alimentícia, lamas de sistemas de
tratamento de águas, limalha de ferro, poliuretano, fibras de vidro, resíduos provenientes de
limpeza de caldeiras e lodos provenientes de filtros, EPI`s (Equipamentos de Proteção Individual)
não contaminados (uniformes e botas de borracha), pó de polimento, varreduras, polietileno e
embalagens, presas, vidros (para-brisa), gessos, discos de corte e lixas.
Os 3 R’S
**Usa-se muito esses 3 R’s em cartilhas de conscientização da população.
A redução, reutilização e a reciclagem são importante alternativas para redução da quantidade de resíduos,
aumentando o tempo de vida dos aterros sanitários, economia da matéria prima e energia
**Quando pensamos da destinação final do lixo, o aterro sanitário é a nossa melhor opção, mas sabemos que,
infelizmente, por mais que tenha legislação, ainda não é a realidade de todo o Brasil.
• -Reduzir o necessário
• -Reutilizar o máximo possível
• -Estimular a reciclagem
LAURA ZABISKY FLORESTA 23
→Reduzir: diminuir a quantidade de resíduo gerado, consumindo apenas o necessário
Ex: na farmácia, ao adquirir um envelope de comprimidos, ele já está embalado, não havendo a necessidade
de embrulhar novamente.
**Vemos por exemplo alguns estados em que os supermercados estão cobrando a sacolinha a parte como
uma forma de estimular as pessoas a não utilizarem as sacolas e sim outros meios reutilizáveis como sacolas
retornáveis ou carrinhos de feira.
→Reutilizar: reutilizar o que for possível; ou seja, dar nova utilidade a materiais que são considerados inúteis.
Ex: as garrafas PET possuem várias maneiras de reutilização com montagem de árvores de natal e vassouras.
→Reciclar: separar todos os materiais potencialmente recicláveis, para coleta seletiva que posteriormente
serão reaproveitadas pelas indústrias recicladoras. Ex: separação dos lixos como papel, vidro, plástico e
orgânico.
A reciclagem terá cumprido o seu papel quando o resíduo submetido a um processo de seleção e tratamento
transforma-se em um novo produto capaz de ser comercializado no mercado.
Benefícios da reciclagem
• Diminuição da quantidade de resíduos
• Preservação e diminuição da extração dos recursos naturais (os recursos próprios para fazer
produtos)
• Diminuição dos impactos ambientais
• Geração de empregos diretos e indiretos, através de associações ou cooperativas de catadores de
resíduos
• Conscientização em relação a educação ambiental
Tipos de resíduos potencialmente recicláveis
• Compostos orgânicos: é um excelente fertilizante usado em hortas e pomares, através da
compostagem. “Na natureza nada se cria e nada se perde, tudo se transforma”
• Plástico: usados em recipientes para produtos de limpeza e potes de alimentos. Uma das resinas
plásticas mais conhecidas é o PET.
• Vidro: usados em embalagens de bebidas, remédios e entre outros.
• Pneus: reduz o consumo de energia e poupa petróleo. Muitos dos pneus reciclados são utilizados para
fazer asfalto.
• Papel: uma tonelada reciclada são 20 árvores poupadas.
• Latas de alumínio: 1kg de lata equivale a mais ou menos 62 latas.
Principais benefícios da coleta seletiva
→AMBIENTAL
• Diminui a exploração de recursos naturais renováveis e não renováveis
• Evita a poluição do solo, da água e do ar
• Melhora a qualidade do composto produzido a partir da mateira orgânica
• Prolonga a vida útil dos aterros sanitários
LAURA ZABISKY FLORESTA 24
• Reduz o consumo de energia para fabricação de novos meios de consumo, principalmente no caso
das latinhas
→ECONOMICO
• Diminui o custo da produção, com o aproveitamento de recicláveis pelas indústrias.
• Gera renda pela comercialização dos recicláveis.
• Se você reutiliza as latinhas por exemplo, você não precisa produzir novamente todo aquele material.
• Diminui os gastos com a limpeza urbana. Os próprios catadores de latinhas vão “limpando os
ambientes” desse tipo de lixo.
→SOCIAL
• Cria oportunidade de fortalecer organizações comunitárias
• Gera emprego para a população
• Incentiva o fortalecimento de associações e cooperativas.
Qual a diferença entre Aterro e Lixão?
Há basicamente três tipos de estruturas que são encontradas no Brasil para depósitos de resíduos urbanos
(lixo):
1) Aterro Sanitário: é a única estrutura que atende completamente a legislação. Um aterro sanitário é uma
obra de engenharia que possui sistema de impermeabilização inferior, captação e tratamento do chorume
(líquido poluente gerado pela degradação do lixo) e gestão adequada dos resíduos.
*Esse cuidado com essa impermeabilização inferior é exatamente para que você não polua o solo abaixo
contaminado o lençol freático etc.
**Um aterro não é barato!
2)Aterro Controlado: não é tão correto quanto o aterro sanitário, mas é uma evolução de um lixão. Apresenta
algumas das estruturas do aterro sanitário, mas não todas.
LAURA ZABISKY FLORESTA 25
3) Lixão: é apenas um vazadouro de lixo, sem qualquer controle, por ser altamente poluente, deve ser evitado.
Um lixão melhorado: **Seria o Aterro Controlado
Neste método, os resíduos recebem diariamente a cobertura de uma camada de material inerte, que é feita
de forma aleatória, mas que não evita os problemas de poluição, porque não são levados em conta os
mecanismos de formação de gases, líquidos e outros, ou seja, é um aterro controlado. Também não tem uma
preocupação com a impermeabilização inferior.
O QUE É PGRSS?
O Plano de Gerenciamento de Resíduos de Serviços de Saúde (PGRSS) é um documento técnico que
estabelece ações de manejo dos resíduos provenientes de todos os serviços relacionados ao atendimento à
saúde humana e animal, inclusive assistência domiciliar e trabalhos de campo, laboratórios, necrotérios,
funerárias, entre outros.
PGRSS: Definido como a união de procedimentos de gestão, pensados e colocados com base em diretrizes
científicas, normativas e legais, objetivando uma redução na produção e dar aos resíduos produzidos um
encaminhamento adequado, buscando a integridade da saúde pública, a proteção dos colaboradores
(trabalhadores da saúde que ocupam aquele espaço), do meio ambiente e de seus recursos naturais.
Classificação dos Resíduos de Saúde (RDC ANVISA 306/05)
-Grupo A: Resíduo Infectante
Resíduo com a possível presença e agentes biológicos que, por suas características de
maior virulência ou concentração, podem apresentar risco de infecção.
-Grupo B: Resíduo Tóxico
Resíduos contendo substâncias químicas que podem apresentar risco à saúde pública ou ao
meio ambiente, dependendo de suas características de inflamabilidade, corrosividade,
reatividade e toxicidade.
-Grupo C: Resíduo Radioativo
Quaisquer materiais resultantes de atividades humanas que contenham radionuclídeos em
quantidades superiores aos limites de isenção especificados nas normas do CNEN e para os
quais a reutilização é imprópria ou não prevista.
-Grupo D: Resíduos Domiciliares
Resíduos que não apresentam risco biológico, químico ou radiológico à saúde ou ao meio ambiente, podendo
ser equiparáveis aos resíduos domiciliares, papel de uso sanitário e fralda, absorventes higiênicos, peças
descartáveis de vestuário, restos alimentares de paciente, material utilizado em antissepsia e hemostasia,
equipo de soro entre outros similares.
LAURA ZABISKY FLORESTA 26
-Grupo E: Resíduos Perfurocortantes
Materiais perfurocortantes ou escarificantes, tais como: laminas de barbear, agulhas,
escalpes, ampolas de vidro, brocas, limas endodôntias, pontas diamantadas, lâminas de
bisturi, lancetas; tubos capilares; micropipetas; lâminas e lamínulas; espátulas; e todos os
utensílios de vidro quebrados no laboratório (pipetas, tubo de coleta sanguínea e placas de
petri) e outros similares.
As variáveis comumente avaliadas na destinação final de resíduos
são as seguintes:
• Tipo de resíduo
• Classificação do resíduo
• Quantidade do resíduo
• Métodos técnica e ambientalmente viáveis de tratamento ou
disposição
• Disponibilidade d os métodos de tratamento ou disposição
• Resultados de longo prazo dos métodos de tratamento ou
disposição
• Custos dos métodos de tratamento ou disposição
LEMBRE-SE: DISPOSIÇÃO FINAL
• Qualquer empresa que queira executar a coleta, transporte e destino final dos resíduos de serviços de
saúde deverá estar licenciada pelo Instituto Ambiental do Paraná – IAP, vinculado à SEMA.
• Quando o destino for: ATERRO SANITÁRIO, este deverá estar igualmente licenciado junto ao órgão
ambiental.
LAURA ZABISKY FLORESTA 27
Potrebbero piacerti anche
- Apostila Higiene e ProfilaxiaDocumento34 pagineApostila Higiene e ProfilaxiaLéo MaiaNessuna valutazione finora
- Apostila Higiene e ProfilaxiaDocumento34 pagineApostila Higiene e ProfilaxiaAdriano Leite100% (1)
- Material Higiene e Profilaxia Saneamento BasicoDocumento19 pagineMaterial Higiene e Profilaxia Saneamento BasicoDaniel Oliveira100% (1)
- AEP 2bimestreDocumento7 pagineAEP 2bimestreElaine Claudia Farineli LamonicaNessuna valutazione finora
- Apostila Higiene e ProfilaxiaDocumento34 pagineApostila Higiene e ProfilaxiaraelsonNessuna valutazione finora
- Políticas Públicas de Saneamento BásicoDocumento2 paginePolíticas Públicas de Saneamento BásicoNatalia Rodrigues DurãesNessuna valutazione finora
- Relação Entre Abastecimento de Água e Saúde PúblicaDocumento40 pagineRelação Entre Abastecimento de Água e Saúde PúblicaNeiliane SouzaNessuna valutazione finora
- Saúde/doença: As Consequências Da Falta de Saneamento BásicoDocumento7 pagineSaúde/doença: As Consequências Da Falta de Saneamento BásicoMarcelo MilerisNessuna valutazione finora
- Redação - SaneamentoDocumento14 pagineRedação - SaneamentoMaria Fernanda SouzaNessuna valutazione finora
- ART SANEAMENT O Interesse PúblicoDocumento21 pagineART SANEAMENT O Interesse PúblicoOtoniel BisnetoNessuna valutazione finora
- Trabalho GeoDocumento5 pagineTrabalho GeoLucas GabrielNessuna valutazione finora
- Artigo (Prof Taynara)Documento6 pagineArtigo (Prof Taynara)DattebaneNessuna valutazione finora
- Saneamento Básico - O Papel Do Engenheiro CivilDocumento16 pagineSaneamento Básico - O Papel Do Engenheiro CivilGiovanna SouzaNessuna valutazione finora
- A Falta de Saneamento Básico para A População Brasileira e Suas ConsequênciasDocumento2 pagineA Falta de Saneamento Básico para A População Brasileira e Suas ConsequênciasSerwla Monyke SantosNessuna valutazione finora
- Conteúdo - Atividades Impressas - 7º Ano 2º Bimestre Cefpmrgs 2021Documento11 pagineConteúdo - Atividades Impressas - 7º Ano 2º Bimestre Cefpmrgs 2021396958Nessuna valutazione finora
- 07 - Ebook Nutrição PDFDocumento66 pagine07 - Ebook Nutrição PDFRenato M NunesNessuna valutazione finora
- Cap 1 A 4Documento38 pagineCap 1 A 4Eduardo BudianNessuna valutazione finora
- A Contribuição Do SaneamentoDocumento4 pagineA Contribuição Do SaneamentoChris AifosNessuna valutazione finora
- Saneamento Básico e Saúde Pública - KailanyDocumento16 pagineSaneamento Básico e Saúde Pública - KailanykailanyNessuna valutazione finora
- Saneamento Ambiental Na Região Das Ilhas em Porto Alegre, RS. Brasil.Documento13 pagineSaneamento Ambiental Na Região Das Ilhas em Porto Alegre, RS. Brasil.Rita Nugem Emmanuel MingeonNessuna valutazione finora
- Wepik Agua Limpa Brasil Feliz A Importancia Do Saneamento Basico No Pais 20230528174405MdTsDocumento7 pagineWepik Agua Limpa Brasil Feliz A Importancia Do Saneamento Basico No Pais 20230528174405MdTsUduzero8Nessuna valutazione finora
- Saúde Pública No Brasil2Documento7 pagineSaúde Pública No Brasil2Grazi LimaNessuna valutazione finora
- Projeto de Pesquisa-1-1Documento4 pagineProjeto de Pesquisa-1-1Jakeliny RabeloNessuna valutazione finora
- PVP - RelatórioDocumento3 paginePVP - RelatóriomoraisbiabragaNessuna valutazione finora
- PVP - RelatórioDocumento3 paginePVP - RelatóriomoraisbiabragaNessuna valutazione finora
- EPIDEMIOLOGIADocumento7 pagineEPIDEMIOLOGIAMarcelo Carvalho De Oliveira OliveiraNessuna valutazione finora
- Trabalho Do CarlosDocumento5 pagineTrabalho Do CarlosEdmilson JuniorNessuna valutazione finora
- E-Book Manual SaneamentoDocumento49 pagineE-Book Manual SaneamentoAmanda NobreNessuna valutazione finora
- Projeto FluoretaçãoDocumento12 pagineProjeto FluoretaçãoMaria Amélia LemosNessuna valutazione finora
- Sanemaneto (Gian)Documento8 pagineSanemaneto (Gian)Danielle BastosNessuna valutazione finora
- Alternativas Sustentáveis para o Tratamento Adequado Do Esgoto Doméstico No Município de Arroio Do Padre - RsDocumento17 pagineAlternativas Sustentáveis para o Tratamento Adequado Do Esgoto Doméstico No Município de Arroio Do Padre - RsmarioNessuna valutazione finora
- Ods 3 ProjetoDocumento6 pagineOds 3 ProjetoTony MaiaNessuna valutazione finora
- Saneamento BásicoDocumento6 pagineSaneamento BásicoMARCOS PESSOA PINTONessuna valutazione finora
- Sistemas de Saneamento AmbientalDocumento49 pagineSistemas de Saneamento AmbientalPablo Virgolino FreitasNessuna valutazione finora
- Artigo 11 - Saneamento Basico No Estado de RoraimaDocumento11 pagineArtigo 11 - Saneamento Basico No Estado de RoraimaMauroSilvaDosSantosNessuna valutazione finora
- A Negligência Aos Direitos Fundamentais Da População para Os Serviços de Saneamento Básico e As Principais Pessoas AfetadasDocumento2 pagineA Negligência Aos Direitos Fundamentais Da População para Os Serviços de Saneamento Básico e As Principais Pessoas AfetadasDattebaneNessuna valutazione finora
- A Entrada Na Agenda Brasileira Do Projeto Nacional de Saneamento Rural (1985)Documento18 pagineA Entrada Na Agenda Brasileira Do Projeto Nacional de Saneamento Rural (1985)Fernanda SilvaNessuna valutazione finora
- A RELAÇÃO ENTRE SANEAMENTO E SAÚDE PÚBLICA NO Entendimento Das Doencas de Veiculação HidricaDocumento11 pagineA RELAÇÃO ENTRE SANEAMENTO E SAÚDE PÚBLICA NO Entendimento Das Doencas de Veiculação HidricaWilton Maia VelezNessuna valutazione finora
- Aula 1 - Introdução Saneamento BásicoDocumento98 pagineAula 1 - Introdução Saneamento BásicoVítor FreitasNessuna valutazione finora
- Wa0023.Documento19 pagineWa0023.vanecostaguimaraesNessuna valutazione finora
- Pesquisa SociológicaDocumento5 paginePesquisa Sociológicatrevosaemo18Nessuna valutazione finora
- Admin, Relação Das Despesas Do Governo Federal Com Saneamento Básico, Gestão Ambiental, Ciência e Tecnologia Sobre A Saúde Da PopuDocumento23 pagineAdmin, Relação Das Despesas Do Governo Federal Com Saneamento Básico, Gestão Ambiental, Ciência e Tecnologia Sobre A Saúde Da PopuBruna SousaNessuna valutazione finora
- Atenção Primária À SaúdeDocumento4 pagineAtenção Primária À SaúdeejaquelimaNessuna valutazione finora
- TCC - Pablo Escáfura Matos LoboDocumento24 pagineTCC - Pablo Escáfura Matos LobopemloboNessuna valutazione finora
- Mod Res Exp V SEC FLF 2022Documento5 pagineMod Res Exp V SEC FLF 2022Yvila GraziellyNessuna valutazione finora
- Sbi 01 2022 PanoramaDocumento23 pagineSbi 01 2022 PanoramaEvandro AlvesNessuna valutazione finora
- Lic Saneamento BásicoDocumento7 pagineLic Saneamento BásicoDavi BeraldiNessuna valutazione finora
- Saúde Coletiva: interfaces de humanização: Volume 1Da EverandSaúde Coletiva: interfaces de humanização: Volume 1Nessuna valutazione finora
- Trabalho Sobre Saneamento BásicoDocumento7 pagineTrabalho Sobre Saneamento BásicoLeandro Moraes100% (6)
- Material Complementar Relacao Do Meio Ambiente e A Saude Publica 1680025084Documento19 pagineMaterial Complementar Relacao Do Meio Ambiente e A Saude Publica 1680025084Kelly SilvaNessuna valutazione finora
- Cartilha Plano de Saneamento Basico ParticipativoDocumento19 pagineCartilha Plano de Saneamento Basico ParticipativoBeer Rock FestNessuna valutazione finora
- A Importância Do Saneamento Básico Na Saúde PúblicaDocumento30 pagineA Importância Do Saneamento Básico Na Saúde Públicafernandadeazevedo100% (1)
- Artigo-Saneamento Básico - BA PDFDocumento22 pagineArtigo-Saneamento Básico - BA PDFMarcia CamaraNessuna valutazione finora
- FórumDocumento2 pagineFórumyasmin luanaNessuna valutazione finora
- DocumentDocumento55 pagineDocumentLEANDRO LUIZ LOPESNessuna valutazione finora
- 20496-Texto Do Artigo-53983-1-2-20211018Documento16 pagine20496-Texto Do Artigo-53983-1-2-20211018Vinicius FabianoNessuna valutazione finora
- Final - Políticas Públicas Voltadas para o Saneamento RuralDocumento23 pagineFinal - Políticas Públicas Voltadas para o Saneamento RuralFrederico OzanamNessuna valutazione finora
- Análise Objetiva: TRATAMENTO DE ESGOTO E MÉTODOS ALTERNATIVOSDocumento8 pagineAnálise Objetiva: TRATAMENTO DE ESGOTO E MÉTODOS ALTERNATIVOSCaio Franco GonçalvesNessuna valutazione finora
- Saneamento Básico No BrasilDocumento16 pagineSaneamento Básico No BrasilLetícia LeãoNessuna valutazione finora
- Gestão da Saúde e Eficiência dos Gastos Públicos: Uma abordagem à luz do princípio da máxima efetividade da norma constitucionalDa EverandGestão da Saúde e Eficiência dos Gastos Públicos: Uma abordagem à luz do princípio da máxima efetividade da norma constitucionalNessuna valutazione finora
- Farmacologia 3 Bimestre - UNINGADocumento36 pagineFarmacologia 3 Bimestre - UNINGALaura ZabiskyFlorestaNessuna valutazione finora
- Farmacologia - Antibióticos e AntirretroviraisDocumento35 pagineFarmacologia - Antibióticos e AntirretroviraisLaura ZabiskyFlorestaNessuna valutazione finora
- Resumo Introdutório de Farmacologia GeralDocumento39 pagineResumo Introdutório de Farmacologia GeralLaura ZabiskyFlorestaNessuna valutazione finora
- Ausculta Cardíaca - SlidesDocumento64 pagineAusculta Cardíaca - SlidesLaura ZabiskyFloresta100% (1)
- Bacillus - SlidesDocumento33 pagineBacillus - SlidesLaura ZabiskyFlorestaNessuna valutazione finora
- Ciclos de Vida-Exercícios Intermédios 11ºDocumento7 pagineCiclos de Vida-Exercícios Intermédios 11ºCatarinaNessuna valutazione finora
- Ex - A2 - Aula 02 - Protozoários e ProtozoosesDocumento4 pagineEx - A2 - Aula 02 - Protozoários e ProtozoosesLoremna ValesNessuna valutazione finora
- Guia Pratico Tratamento Malaria Brasil 2602Documento36 pagineGuia Pratico Tratamento Malaria Brasil 2602Otavio SilvaNessuna valutazione finora
- Infecto Contagiosas e Parasitárias PDFDocumento109 pagineInfecto Contagiosas e Parasitárias PDFDhonyta Ramalho de OliveiraNessuna valutazione finora
- Projecto em Obra, MaláriaDocumento48 pagineProjecto em Obra, Maláriaosvaldo brasNessuna valutazione finora
- Trabalho Avaliativo - BiologiaDocumento8 pagineTrabalho Avaliativo - BiologiaMurilo torzeskiNessuna valutazione finora
- Questoes Ii Micro IiDocumento7 pagineQuestoes Ii Micro Iipedrahenrique1100Nessuna valutazione finora
- MalariaDocumento8 pagineMalariaLezzio ElidioNessuna valutazione finora
- Parasitologia LADOP 2020 QuestõesDocumento21 pagineParasitologia LADOP 2020 QuestõesSarah Araújo MoreiraNessuna valutazione finora
- Resumo de ProtozoosesDocumento13 pagineResumo de ProtozoosesVinicSan12Nessuna valutazione finora
- 8 Tecnicas Parasitos Sanguíneos - KeyDocumento9 pagine8 Tecnicas Parasitos Sanguíneos - KeyHenrique SousaNessuna valutazione finora
- Resumo de ParasitologiaDocumento17 pagineResumo de Parasitologiavitor mesquitaNessuna valutazione finora
- Principais Tipos de Parasitismo:: Habitat ParasitárioDocumento14 paginePrincipais Tipos de Parasitismo:: Habitat Parasitáriojulianinha9Nessuna valutazione finora
- Malária DR - SixDocumento3 pagineMalária DR - SixJulião TchisevaNessuna valutazione finora
- Doenças EndêmicasDocumento24 pagineDoenças Endêmicasmaurilioaraujo09Nessuna valutazione finora
- Encontro 03 Tric, Mal, ChagDocumento76 pagineEncontro 03 Tric, Mal, ChagLuiz Humberto Souza JúniorNessuna valutazione finora
- Infecto 4º AnoDocumento55 pagineInfecto 4º AnoMarianna VasconcelosNessuna valutazione finora
- MIC - P2 - S-30 - Manuela UssoleDocumento14 pagineMIC - P2 - S-30 - Manuela UssoleKelson AssunçãoNessuna valutazione finora
- Malária Tese de MestradoDocumento58 pagineMalária Tese de MestradoElizangela Dias Sousa AntunesNessuna valutazione finora
- Filo Protozoa - Protozoários-1Documento6 pagineFilo Protozoa - Protozoários-1Guilherme Barros da CostaNessuna valutazione finora
- MALÁRIA - AnamneseDocumento3 pagineMALÁRIA - AnamnesegildaNessuna valutazione finora
- Projecto em Obra, MaláriaDocumento67 pagineProjecto em Obra, Maláriamaria trindadeNessuna valutazione finora
- BG Ficha Trabalho U 6 Ciclos Vida 11 C2ba Falta Corrrigr GralhasDocumento5 pagineBG Ficha Trabalho U 6 Ciclos Vida 11 C2ba Falta Corrrigr GralhasTiago SousaNessuna valutazione finora
- Malaria Na GravidezDocumento12 pagineMalaria Na GravidezJoão FreitasNessuna valutazione finora
- 01 - Estudo Dirigido Doença de MaláriaDocumento5 pagine01 - Estudo Dirigido Doença de MaláriaGraziele Cristina Alvim da SilvaNessuna valutazione finora
- Doenças ParasitariaDocumento29 pagineDoenças ParasitariaEtathia da silva AlexandreNessuna valutazione finora
- Santos ProjectoDocumento24 pagineSantos ProjectoJorge FernandoNessuna valutazione finora
- Teste 1 - 2017Documento9 pagineTeste 1 - 2017joseNessuna valutazione finora
- Livro-Texto - Unidade IIIDocumento50 pagineLivro-Texto - Unidade IIIRafael CedroNessuna valutazione finora
- MalariaDocumento8 pagineMalariaapi-3713854Nessuna valutazione finora