Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Texto Obstetricia
Caricato da
nicolay orestesovich0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
33 visualizzazioni35 paginenst
Titolo originale
TEXTO OBSTETRICIA
Copyright
© © All Rights Reserved
Formati disponibili
DOC, PDF, TXT o leggi online da Scribd
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentonst
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOC, PDF, TXT o leggi online su Scribd
0 valutazioniIl 0% ha trovato utile questo documento (0 voti)
33 visualizzazioni35 pagineTexto Obstetricia
Caricato da
nicolay orestesovichnst
Copyright:
© All Rights Reserved
Formati disponibili
Scarica in formato DOC, PDF, TXT o leggi online su Scribd
Sei sulla pagina 1di 35
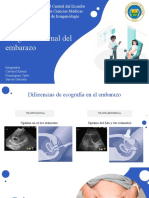
ECOGRAFÍA OBSTÉRICA
Hasta la década del 70, el seguimiento de las gestantes
estaba limitado al examen clínico y estudios de
laboratorio, el embarazo era terreno prohibido para la
ciencia de las imágenes, ya que la Imagenología solo
contaba con los Rx y es conocido el efecto nocivo de las
radiaciones ionizantes.
La introducción de la Eco como medio diagnóstico y su
incorporación al estudio de las pacientes grávidas, abrió
las puertas al conocimiento del desarrollo fetal.
Los equipos de Eco se han ido perfeccionando
paulatinamente, lo que ha posibilitado un diagnóstico de
mayor calidad.
Diversos tipos de transductores se han diseñado, en el
inicio solo existían transductores lineales, luego
aparecieron los sectoriales, trapezoidales y transvaginales.
El desarrollo evolutivo de esta tecnología ha permitido
detectar, los cambios en la formación del embrión y el
feto, posibilitando el diagnostico de anomalías intraútero.
No se ha demostrado efectos nocivos por el uso de esta
técnica.
El estudio debe realizarse en un ambiente adecuado, que
ofrezca seguridad física y emocional a las pacientes, por
personal capacitado para ello.
Es importante que se realice en presencia solo del personal
indispensable, cuidando los principios éticos para el
manejo de estos casos, recordando siempre que las futuras
madres están a la expectativa del menor comentario o
gesto.
La técnica de elección es la vía transabdominal, con
transductores de 3, 3,5 o 5 Mhz, trapezoidales o
sectoriales, también pueden emplearse transductores
lineales, en caso de no poseer los anteriores. Debe llenarse
la vejiga para realizar este estudio, solo en el primer
trimestre de embarazo.
La Ecografía por sonda transvaginal se emplea con éxito,
sobre todo en el comienzo del embarazo, nos permite
precisar los detalles de la gestación más temprano, con
mayor calidad, además, puede utilizarse en el diagnostico
de posibles anomalías de índole cromosómico.
Dada las características del desarrollo del embarazo el
seguimiento de las gestantes se han dividido en trimestres.
En cada trimestre los objetivos del examen varían.
Estudio ecográfico del primer trimestre:
Se realizará antes de las 14 semanas de embarazo, por vía
abdominal, con llenado de la vejiga. Puede emplearse la
vía transvaginal, sobre todo en casos de obesidad,
dificultad para la retención de orina o dudas diagnosticas
en el estudio transabdominal.
El estudio transvaginal se realiza colocando en la vagina,
una cánula que posee un transductor en su extremo, el cual
se protege previamente con un preservativo o condón, esta
vía ofrece mayor seguridad en el cálculo de la edad
gestacional, ya que las estructuras embrionarias pueden
identificarse entre cuatro y siete días antes, que utilizando
la vía transabdominal.
Las indicaciones del estudio por Eco en el primer trimestre
de gestación comprenden:
determinación de la edad gestacional,
evaluación de la placenta,
valoración de las características y el volumen del
liquido amniótico,
evaluar el desarrollo del feto y su vitalidad,
descartar la posibilidad de algunas malformaciones
que dada su gravedad puedan ser visibles en esta
etapa
en la investigación de las posibles causas de
sangramiento vaginal y
en la búsqueda de posibles tumoraciones en órganos
genitales asociadas al embarazo.
Al examinar por ecografía a la mujer grávida, debemos
hacer una exploración minuciosa del aparato ginecológico,
en busca de afecciones que puedan alterar el adecuado
desarrollo fetal. Este estudio debe realizarse en la primera
etapa del embarazo, ya que en la gestación avanzada se
dificulta el examen de esas estructuras.
La exploración de los elementos que conforman el
embarazo debe ser sistematizada, de manera que no quede
estructura por evaluar, en el feto ni en sus envolturas.
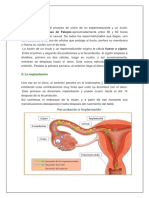
Lo primero es definir si existe gestación, la presencia de
una imagen ecolúcida ovoidea rodeada de un doble
contorno hiperecoico, en el interior de la cavidad
endometrial constituye el saco gestacional.
Este saco, mantiene las características descritas hasta la
sexta semana de gestación. Si utilizamos la vía
transvaginal, podemos ver el saco gestacional (SG) en 4ta
semana de amenorrea e incluso antes. En el caso del
estudio transabdominal sería 5 a 6 días después.
El SG crece a un ritmo aproximado de 1mm/día. Ya en la
sexta semana de gestación, se visualiza la vesícula
vitelina, que constituye la primera estructura embrionaria
visible y aparece en forma de un anillo ecogénico en el
interior del saco gestacional. Poco después de la vesícula
vitelina, aparece el embrión, representado por una
formación ecogénica próxima a la pared del saco. El latido
cardiaco es visible a la sexta semana de gestación, lo que
ofrece seguridad de vida embrionaria.
A partir de la visualización del embrión podemos medir la
longitud cráneo-caudal, que tiene gran correlación con la
edad gestacional.
El diámetro del saco gestacional (SG) y la longitud
coronilla rabadilla (LCR) son las dimensiones utilizadas
para calcular la edad gestacional, en este trimestre.
La ausencia de vesícula vitelina y polo embrionario a la
sexta semana nos obliga a descartar, la presencia de un
saco anembriónico, sangre intracavitaria, u otra colección
líquida en el interior del endometrio.
En caso de embarazo múltiple observaremos la presencia
de 2 o más sacos embrionarios con vesícula vitelina y polo
embrionario en su interior. Aunque este diagnóstico es
preferible realizarlo en el segundo trimestre de embarazo,
cuando ya el embrión o los embriones están bien
constituidos y es posible definir si el gemelar es mono o
bicorial.
La presencia de un embrión sin latido cardiaco, con saco
deformado, o la visualización de líquido fuera del saco
gestacional nos orienta al diagnóstico de aborto en curso.
Si en lugar de las estructuras que debemos encontrar en el
saco, vemos imágenes de aspecto vesiculoso múltiple,
asociado a exacerbación de los síntomas de gravidez,
debemos sospechar la presencia de embarazo molar.
En ocasiones estudiamos una mujer en amenorrea y no
encontramos saco gestacional en la cavidad endometrial,
en estos casos debemos sospechar un posible embarazo
ectópico y explorar las regiones anexiales, teniendo en
cuenta que aunque no encontremos un saco gestacional
extrauterino al US, no podemos descartar esa posibilidad.
En el primer trimestre del embarazo, es posible el
diagnóstico precoz de algunas malformaciones congénitas
severas, fundamentalmente cuando empleamos la vía
transvaginal. Esta vía es también útil como complemento
en el diagnóstico citogenético, en la trisomía 21, podemos
encontrar aumento de la translucencia nucal,
considerándose sospechoso cuando excede de 3mm de
espesor.
En la exploración del amnios podemos encontrar bridas
amnióticas, que provocan incisuras y amputaciones en el
feto, que en ocasiones son causa de muerte fetal; se
asocian a infecciones del amnios.
La placenta debe ser bien examinada, definir su
localización y descartar existencia de hematomas
subcoriales, que disecan el espacio virtual entre la decidua
capsular o el corion liso y la decidia parietal, los que
deben distinguirse de aquellos que se forman debajo del
corion frondoso, en el seno de la desidua basal, de peor
pronóstico
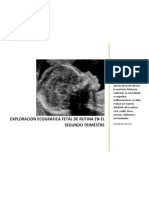
Estudio ecográfico del segundo trimestre
Ya en el segundo trimestre de embarazo, los objetivos del
estudio sufren alguna variación. Es precisamente en esta
etapa donde el diagnóstico de las malformaciones es mas
factible. Podemos evaluar con mayor certeza los
embarazos múltiples. Debemos además evaluar
alteraciones en el cuello uterino que pongan en peligro la
continuidad del embarazo. También se utiliza como guía
en los casos que requieren estudio por punción de la
placenta, el amnios o el cordón umbilical.
Indicaciones del Ultrasonido Obstétrico en el segundo
trimestre.
Diagnostico de malformaciones congénitas.
Evaluación del embarazo múltiple.
Características de la placenta.
Valoración del líquido amniótico.
Tumoraciones asociadas al embarazo.
Como método auxiliar en algunos procederes
obstétricos.
Valoración del cuello uterino
Sistemática de exploración en el segundo trimestre.
Exploración del útero y sus estructuras anexas.
Buscar embarazo múltiple.
Presentación, posición y vitalidad fetal.
Valoración del liquido amniótico (características y
cantidad)
Exploración de la placenta su aspecto, localización y
relación con el orificio cervical.
Valoración del cordón umbilical.
Determinación de la edad fetal.
Evaluación de las estructuras fetales.
En el estudio ecográfico del segundo trimestre la
sistemática en la exploración juega un papel fundamental,
ello se debe a la gran cantidad de elementos que deben
valorarse. No es imprescindible utilizar este esquema de
exploración, lo importante es que el Ecografista utilice
siempre el mismo orden, para evitar omisiones que pueden
ser de grave consecuencia.
Debemos investigar el número de fetos, para ver si se
trata de un embarazo único o múltiple y cuantas placentas
y amnios hay. Seguidamente, buscaremos el latido
cardiaco, los movimientos respiratorios, del tronco y de las
extremidades; evaluando de esta forma la vitalidad fetal.
En el liquido amniótico, al igual que en el primer trimestre
evaluaremos su aspecto, la presencia de bridas y la
cantidad en este caso de forma subjetiva.
En la placenta exploraremos su localización, relación con
el orificio cervical y alteraciones en su estructura. En el
cordón umbilical lo más importante es identificar la
presencia de los tres vasos, pues algunos autores plantean
que la ausencia de una arteria suele asociarse con
anomalías de otros órganos.
Para realizar el estudio biométrico, utilizamos el diámetro
biparietal, las dimensiones abdominales y la longitud del
fémur. El momento ideal para realizar el cálculo de la edad
gestacional es el final del primer trimestre o el principio
del segundo, ya que es cuando existe menos dispersión de
los datos.
Para buscar el diámetro biparietal (DBP) debemos realizar
un corte transversal de la cabeza, para localizar la cisura
ínterhemisférica, el cavum del septum pelúcido, el tercer
ventrículo y la cisura occipital, se mide desde un parietal
hasta el otro, usando como puntos limites la tabla interna
de uno y la externa del otro. En los casos en que el DBP
no coincida con la edad gestacional, se tomará el diámetro
fronto-occipital (DFO), calcularemos el índice cefálico
dividiendo el DBP entre el DFO, si este índice se
encuentra por encima de 0,86 o por debajo de 0,70, no
utilizaremos el DBP para el cálculo de edad gestacional,
ya que retrata de dolicocefalia o braquicefalia; en este caso
podemos utilizar la dimensión de la circunferencia
cefálica.
Para realizar la biometría abdominal realizamos un corte
transverso al abdomen en que se visualice el hígado, la
vena umbilical intrabdominal y el estómago; mediremos
los diámetros transversal y anteroposterior, colocando los
caliper en la parte mas externa de la pared, también
medremos la circunferencia abdominal. Estas medidas se
correlacionan con la edad gestacional y son indispensables
en el diagnostico de CIUR.
La longitud del fémur es otra de las dimensiones utilizadas
para el cálculo de la edad gestacional, medimos la diáfisis
osificada, no se incluyen los núcleos de osificación
epifisarios.
EXPLORACION FETAL
Cabeza y columna vertebral (SNC)
Tórax (corazón, pulmones y diafragma).
Abdomen (sistemas digestivo y renal)
Extremidades
La anatomía fetal, es el aspecto al que mayor tiempo
debemos dedicar, ya que es precisamente en esta etapa
donde se diagnostica el mayor número de anomalías ,la
exploración se realizará de forma organizada, manteniendo
siempre el mismo orden para que no queden estructuras
sin evaluar.
El estudio sonográfico de la cabeza se realiza con cortes
transversales, sagitales y coronales, podemos realizar corte
transversal alto, medio y bajo. En el corte alto veremos, la
cisura ínterhemisférica, la hoz del cerebro y los cuerpos de
los ventrículos laterales, donde podemos ver los plexos
coroideos. En el corte medio vemos de delante atrás, la
cisura ínterhemisférica, la rodilla del cuerpo calloso, el
cavun del septum pellucidun, el III ventrículo, el
acueducto de Silvio, la glándula pineal y la cisterna
cuadrigémina, a ambos lados encontramos los tálamos, la
cisura de Silvio, el hipocampo y parte de los ventrículos
laterales; este corte es el utilizado pera la biometría. En el
corte bajo vemos en situación posterior el cerebelo y por
detrás el tallo cerebral.
CLASIFICACIÓN DE LAS MALFORMACIONES DEL
SNC
Anomalías del desarrollo. Hidrocefalia, agenesia del
cuerpo calloso, holoprosencefalia
Afecciones destructivas. Hidranencefalia, porencefalia.
Alteraciones de la fosa posterior. Síndrome de Dandy-
Walker
Apertura del tubo neural. Anencefalia, encefalocele,
mielomeningocele
El sistema nervioso central se forma a partir del tubo y la
cresta neural, que se originan de la placa neural la cual se
forma en la 5ta semana de gestación. Aproximadamente
1/1000 nacidos vivos presentan algún tipo de anomalía
craneoencefálica y estas representan el 15% de todas las
malformaciones. Las anomalías congénitas del SNC,
pueden ser resultado de alteraciones del desarrollo,
afecciones destructivas, alteraciones de la fosa posterior y
defectos en el cierre del tubo neural.
La hidrocefalia es la mas frecuente de las alteraciones del
desarrollo (0,5-3/1000 N.V.), se observa un aumento
anormal de los ventrículos en relación con la masa
encefálica, debido a una alteración en la circulación del
liquido cefalorraquídeo. Existen múltiples causas, la mas
frecuente es la obstructiva, que generalmente se asociada
con otras anomalías, el 70% de las veces a meningocele.
En la agenesia del cuerpo calloso,.la ecografía muestra
total destrucción del encéfalo a nivel supratentorial,
existen identaciones en la pared interna del ventrículo
lateral. Al no existir cuerpo calloso, los ventrículos se
desplazan hacia arriba y a nivel del atrio se separan de su
pared medial.
La holoprosencefalia es una alteración del desarrollo del
cerebro anterior. En la ecografía se observa una imagen
sonolucente monoventricular, las estructuras de la línea
media están ausentes, a nivel de los talamos se observa
otra cavidad que comunica con esta, se le denomina saco
dorsal, el tejido cerebral que rodea la cavidad esta
reducido y desplazado hacia delante semejando un
boomerang, Los ganglios básales, incluyendo los talamos
están fusionados en la línea media, en los casos mas
graves se asocia, malformaciones de la cara y de la fosa
posterior.
La hidranencefalia es una la alteración destructiva
completa o casi completa de la corteza cerebral y los
ganglios basales, habitualmente las estructuras basales los
talamos están conservados, los plexos coroides no están
afectados por lo tanto existe hidrocefalia, al US el área
encefálica se encuentra ocupada por una imagen
sonolucente, los talamos y el tallo cerebral se observan en
medio de la cavidad, libres en el liquido ya que no existe
la leptomeninge.
La esquincicefalia o porencefalia es también es una
afección destructiva del SNC. La imagen sonográfica
muestra una lesión sonolucente de aspecto quístico, en
comunicación con los ventrículos o las cisternas, se
diferencia de los quistes aracnoideos en que no produce
efecto de masa.
El síndrome de Dandy-Walker, se trata de un aumento del
4to ventrículo por atresia de los agujeros de Luschka y
Magendie, asociada a agenesia o hipoplasia del vermis
cerebeloso e hidrocefalia. La ecografía muestra una
imagen sonolucente de aspecto quístico que ocupa la fosa
posterior, los hemisferios cerebelosos están elevados por la
distensión del 4to ventrículo. Se asocia con agenesia del
cuerpo calloso, estenosis del Acueducto de Silvio,
encefalocele, alteraciones faciales, polidactilia, anomalías
cardiacas y genitourinarias.
Entre las lesiones por apertura del tubo neural la más
común es la anencefalia y es también la más frecuente de
las anomalías del SNC. Hay ausencia de la mayoría del
tejido cerebral y de la bóveda craneana, solo están
presentes el tronco y algunas porciones del mesencéfalo.
La ecografía muestra un feto acráneo con escaso tejido
cerebral inmerso en el líquido amniótico el cual aparee
aumentado. Es el resultado de un fallo del cierre del
extremo cefálico del tubo neural Se asocia a defectos
faciales.
El encefalocele es también un defecto del cierre del tubo
neural, es un defecto de la calota craneal que permite la
salida de las meninges solas (meningocele craneal) o
asociadas a parte del encéfalo, es mas frecuente a nivel
occipital. En la Eco se observa una masa de tejido
paracraneal que tiene contigüidad con el encéfalo a través
de la calota, cuando es poca la cantidad de encéfalo no se
puede definir adecuadamente por la abundante cantidad de
liquido cefalorraquídeo.
En el higroma quístico del cuello, se observan imágenes
sonoucentes multiloculadas a nivel cervical, se diferencia
del encefalocele, en que no se asocia a defecto de la calota
y se acompaña de edema de la pared, que puede
extenderse a todo el feto.
La columna vertebral podemos explorarla a continuación
de la cabeza, como parte del sistema nervioso central.
Debe examinarse desde el cervix hasta el cóccix, en cortes
longitudinales y transversales. Podemos encontrar
hemivertebras, tumores y mielomeningoceles o
meningoceles asociados a defectos en el cierre del canal
raquídeo.
El mielomeningocele, es también una alteración del cierre
del tubo neural, se produce por un defecto del neuroporo
posterior, es mas frecuente a nivel lumbosacro y se asocia
a espina bífida; cuando no existe tejido nervioso en su
interior y se trata de meningocele. La imagen ecográfica
nos mostrara en corte transversal la abertura del arco
posterior y en el corte longitudinal veremos un defecto en
la línea de puntos ecorrefringentes que constituyen la
estructura posterior de las vértebras
En el tórax debemos explorar el corazón, que se identifica
como una estructura redondeada, sonolucente, que late
situada en la parte anterior del tórax, algo a la izquierda, lo
más importante es identificar las cuatro cámaras. Los
pulmones se sitúan a cada lado del corazón, con
ecoestructura homogénea, de patrón similar al del hígado,
con menor ecorrefringencia antes de las 28 sem.
Las cardiopatías son las afecciones congénitas mas
frecuentes y se encuentran entre las que mas se escapan al
diagnostico Ecográfico. Las causas de estos errores tienen
relación con la calidad de los equipos, el nivel de
preparación del profesional, alteraciones morfológicas de
la gestante, como es el caso de las pacientes obesas,
presencia de oligoamnios o sencillamente no haber pesado
en esa posibilidad al realizar la exploración. 30 semanas,
llegando a ser de mayor, observándose una formación
sonolucente a ese nivel en relación directa con el defecto
ecogenicidad que este, en el tercer trimestre. El diafragma
se identifica por una línea hipoecoica que separa el hígado
del pulmón a la derecha y por debajo del corazón a la
izquierda.
Las cardiopatías son las afecciones congénitas mas
frecuentes y se encuentran entre las que mas se escapan al
diagnóstico Ecográfico. Las causa de estos errores tienen
relación con la calidad de los equipos, el nivel de
preparación del profesional, alteraciones morfológicas de
la gestante, como es el caso de las pacientes obesas,
presencia de oligoamnios o sencillamente no haber pesado
en esa posibilidad al realizar la exploración.
Cusas de errores en el diagnostico de cardiopatías.
Entrenamiento insuficiente.
Equipos de poca resolución.
Dificultades morfológicas de la gestante (Ej.
obesidad).
Oligoamnios o feto con dorso anterior permanente.
Aparición tardía en el embarazo.
La ausencia de antecedentes familiares u otros
factores de riesgo.
Factores maternos: Antecedentes familiares de
cardiopatías, Lupus Sistémico, Diabetes Mellitus,
Fenilcetonuria, Isoinmunización, Teratógenos (drogas,
medicamentos, sustancias toxicas).
Factores fetales: Oligoamnios, CIUR, Malformaciones de
otros órganos, cromosomopatias, hidrops fetal no inmune,
arritmias, embarazo gemelar.
El 10% de las cardiopatías congénitas aparecen en relación
con factores de riesgo materno, el 90% restante sucede en
gestantes sin antecedentes, en las que muchas veces se
encuentran alteraciones en el Eco que coinciden con
anomalías cardiacas y nos obliga buscar estas afecciones.
El diagnostico de las cardiopatías congénitas, a pesar del
desarrollo tecnológico del ultrasonido, sigue siendo, en el
inicio con el modo B, la exploración de las cuatro
cámaras, que se realiza con un corte transversal al corazón
del feto, nos da la posibilidad de examinar las cavidades
cardiacas y el tabique.
Partiendo del corte de las cuatro cámaras, con solo dirigir
el transductor hacia la cabeza del feto, podemos explorar
la salida de la aorta del ventrículo izquierdo, que desde el
centro se dirige de izquierda a derecha, con el transductor
en la misma dirección veremos la arteria pulmonar,
anterior a la aorta, que se dirige de derecha a izquierda,
formando ambas un ángulo de 90º, cualquier alteración en
estas imágenes requiere un estudio en centro diagnostico
especializado.
Exploración del tórax fetal
Aleraciones mças frecuentes
Hernia diafragmática
Enfermedad poliquística del pulmón.
Secuestro pulmonar.
Hipoplasia pulmonar.
Tórax pequeño (acondroplasia).
Derrame pleural.
Las afecciones congénitas pulmonares son raras pero no
por esto, poco importantes, ya que generalmente son
graves y su diagnóstico no es difícil en la mayoría de los
casos.
Pueden aparecer colecciones liquidas en el espacio pleural,
unilateral o bilateral, en relación con hidrotórax o
quilotórax, se identifica como una imagen sonolucente que
ocupa el espacio entre la pared costal y el corazón, los
pulmones aparecen colapsados, en los casos extremos,
formando muñón a ambos lados del corazón. La gravedad
de la enfermedad se debe a la asociación de hipoplasia
pulmonar.
La adenomatosis quística pulmonar es la manifestación del
hamartoma pulmonar, puede asociarse a quilotóxax o
hidrotórax, es mas frecuente en el pulmón derecho y
habitualmente toma el lóbulo inferior. Otras
malformaciones que pueden encontrarse son los quistes
broncogénicos y el secuestro pulmonar.
El estomago siempre debemos buscarlo como una imagen
ecolúcida ovoidea, situada debajo del corazón, la
presencia de estomago intratorácico es diagnóstico de
anomalía del diafragmática.
En el abdomen lo primero que debemos explorar es la
integridad de la pared abdominal, para descartar
onfalocele o gastrosquisis, luego evaluaremos el
estómago, el hígado y la vena umbilical, mas abajo están
los riñones a ambos lados de la columna vertebral,
seguidamente evaluaremos la vejiga, que se manifiesta
como una formación sonolucente intrapelvica. Estos
órganos son visibles en el 100% de los casos, si el
estomago o la vejiga están vacíos debemos repetir el
estudio, pues de no verlos estamos frente a una anomalía.
En la pared abdominal debemos buscar alteraciones en su
estructura, para descartar la presencia del onfalocele o
gastrosquisis.
El onfalocele se manifiesta como una tumoración
dependiente de la pared abdominal anterior, cubierta por
una membrana; exactamente en el sitio de entrada del
cordón umbilical, su aspecto ecográfico depende de la
estructura que contenga, el 70% de ellos esta ocupado por
intestino, y muchas veces, son tan pequeños que no se
visualizan en la Eco, en el 25% el contenido es hígado, de
mas fácil identificación. Suele asociarse a cardiopatías.
En la gastrosquisis el defecto de la pared se sitúa a la
derecha del cordón umbilical, se observan las asas
intestinales flotando libremente en el líquido amniótico, en
ocasiones puede haber obstrucción del intestino que esta
comprometido. Se diferencia del onfalocele por la
posición. Se asocia a anomalías cardíacas e intestinales.
Las anomalías del tubo digestivo son muchas veces
diagnosticables por ultrasonido. La atresia esofágica alta
sin fístula se asocia a polihidramnios y el estomago no es
visible o aparece muy pequeño, en la atresia baja la
asociación a polihidramnios y la ausencia del estomago
aparece solo en el 32% de los casos.
La atresia y la estenosis duodenal se manifiestan por la
imagen de doble burbuja, que consiste en dos formaciones
anecoicas ovoideas intrabdominales, la mayor en relación
con el estomago y la mas pequeña corresponde al
estomago; en el 45% de los casos se asocia a
polihidramios.
La presencia de ascitis es otra de las afecciones que
podemos encontrar en la exploración del abdomen, se
manifiesta por la presencia de líquido libre en la cavidad
abdominal muchas veces asociado a hidrops fetalis.
Otras imágenes ecolúcidas anormales intrabdominales
serian, quistes de ovario, hidrometrocolpo, quistes
mesentéricos, del colédoco o renales.
En el estudio del sistema urinario la primera estructura
visible en la Eco es la vejiga, que se manifiesta como una
imagen sonolucente, redondeada, en el polo inferior fetal y
aparece entre la 12 y 16 semanas de vida fetal. Los riñones
comienzan a visualizarse a partir de las 20 semanas, en
dependencia de la posición fetal, se hacen mas evidentes
en la medida que el embarazo progresa, se encuentra uno a
cada lado de la columna vertebral, en corte transversales
observan dos formaciones redondeadas, cuya porcino
central es de mayor ecogenicidad en relación con el seno
renal, Se admite que el cociente circunferencia
renal/circunferencia abdominal es de 0.27 a 0.30. Su
contorno es lobulado y se observan en su interior
formaciones hipoecoicas triangulares distribuidas de
forma homogénea por todo el parénquima que constituyen
las pirámides.
Entre las anomalías del sistema renal diagnosticables
intraútero, la agenesia renal bilateral es la más grave, se
caracteriza por oligiamnio severo y ausencia de llenado de
la vejiga, ello se asocia a CIUR, displasias faciales,
pulmones hipoplásicos y poca o ninguna movilidad fetal;
cuando la agenesia es unilateral solo la ausencia de un
riñón haría el diagnóstico.
El riñón poliquístico medular se caracteriza por la
presencia de múltiples quistes de pequeño tamaño, no se
visualiza medula ni parénquima, la vejiga esta vacía y
existe oligoamnios, suele asociarse a fibrosis hepática,
encefalocele y alteraciones somáticas. Es incompatible
con la vida.
El riñón multiquístico, generalmente unilateral, es una de
las enfermedades quísticas más frecuentes, se manifiesta
como formaciones anecoicas redondeadas en racimo
rodeadas de parénquima sano. La vejiga es normal y no
existe afectación del amnios. Con frecuencia se asocia a
diabetes materna.
Las uropatias obstructivas son los trastornos más
frecuentes del aparato urinario, la dilatación del sistema
pielocalicial debe diferenciarse del riñón multiquístico y
poliquístico, la comunicación que existe entre las
cavidades en al uropatía obstructiva, es el elemento
diferencial. Según el nivel de la obstrucción, la dilatación
incluirá, además del sistema pielocalicial, los uréteres y la
vejiga.
En la exploración del esqueleto fetal, debemos examinar la
cabeza, el tórax, la pelvis ósea y las extremidades. Las
malformaciones del cráneo y de la columna vertebral se
asocian a anomalías del SNC y las del tórax guardan
relación con alteraciones en las estructuras contenidas en
él. El examen de las extremidades debemos dirigirlo a:
longitud de los huesos largos, grado de mineralización
ósea, relación entre los distintos segmentos de cada
extremidad, valorar manos y pies determinando el número
de dedos.
En esta exploración debemos confirmar su existencia y
proporcionalidad, descartando posibles agenesias o la
posibilidad de enanismo. En ocasiones enfermedades
como la Osteogénesis Imperfecta y la Enfermedad
Marmórea, se presentan de manera tan grave que pueden
ser diagnosticadas intrautero.
EL sexo fetal resulta de interesa los padres, pero su interés
medico es solo en casos en que existe enfermedad
hereditaria ligada al sexo.
Estudio ecográfico del tercer trimestre
El estudio del tercer terrestre va encaminado
fundamentalmente al bienestar fetal, con vistas a obtener
un niño sano, a término y con buen peso. Debemos
explorar los
detalles de la placenta y el líquido amniótico.
Posible presencia de crecimiento intrauterino
retardado o de macrosomía fetal,
evaluar discordancia entre gemelares y
el estado del cuello uterino.
La localización de la placenta al igual que en el segundo
trimestre debe ser valorada en el tercero, puede ser lateral
izquierda o derecha, posterior, anterior o fúndica.
Importancia capital tiene el diagnostico de placenta previa,
que obliga a la decisión de operación cesárea. La placenta
previa puede ser por implantación baja, cuyo borde
inferior se encuentra a menos de 5 cms del orificio
cervical. Hablamos de placenta marginal, cuando el borde
placentario está en contacto con el orificio cervical
interno. La placenta previa oclusiva parcial, cubre, como
su nombre indica, parcialmente el orificio cervical interno
y la placenta previa oclusiva, se proyecta completamente
sobre el orificio cervical interno.
El grosor de la placenta es también de importancia,
mediremos en el sitio de mayor espesor, esta medida debe
coincidir en milímetros con las semanas de gestación.
La estructura de la placenta, consta de tres partes cuyo
aspecto varia según la edad gestacional, la placa basal de
baja ecogenicidad, es la zona de contacto entre la placenta
y el miométrio; la placa corial, se identifica fácilmente por
su interfase con el líquido amniótico, en ella podemos ver
la inserción del cordón umbilical, y el parénquima
placentario ubicado, entre la placa corial y la basal, de
aspecto ecogénico, granular y homogéneo, el aspecto
variará de acuerdo con el grado de madurez.
Según el grado de maduración, la placenta se clasifica en
tres grados, aunque algunos autores consideran su estado
normal como un grado ¨0.
En el grado I, se observan pequeñas calcificaciones
dispersas e identaciones sutiles en el parénquima
placentario, la placa basal se identifica fácilmente con
aspecto ondulado, pero la placa basal no presenta
calcificaciones.
La placenta grado II, muestra calcificaciones en su placa
basal la cual se identifica independiente del miométrio, la
placa corial esta parcialmente calcificada y muestra
ondulaciones, existen tabiques que penetran el parénquima
desde ambas placas sin llegar a confluir.
Decimos que la placenta es grado III, los tabiques se han
fusionado formando cotiledones marcados por un borde
ecorrefringente, existen calcificaciones en el parénquima
placentario, y contiene áreas marcadamente hipoecoicas
que constituyen lagos venosos.
El desprendimiento de la placenta o también llamado
abruptio placentae, es un trastorno grave que pone en
riesgo la vida del feto, la sangre puede coleccionarse entre
la placenta y el miométrio dando la imagen de un
hematoma retroplacentario o despegar las membranas
constituyendo un hematoma subcoriónico, que en
ocasiones aparece alejado de la placenta o fluye
directamente al exterior.
La valoración del líquido amniótico es otro de los
parámetros importantes del tercer trimestre de gestación.
La medición de su volumen nos indicaría si estamos en
presencia de un oligoamnios, polihidramnios o si el
volumen esta en los parámetros normales.
Puede realizarse una valoración semicuantitativa,
midiendo diámetro vertical de la mayor laguna amniótica
encontrada, en ese caso se considera normal de 2 a 4 cms
cúbicos, oligoamnios menos de 2 cms cúbicos, moderado
de 4 a 6 y polihidramnios mayor de 8 cms cúbicos
(método de Chamberlain).
Para calcular el índice amniótico de manera mas exacta,
dividimos el útero en cuatro cuadrantes, y medimos el
diámetro vertical de la bolsa mayor en cada uno de ellos,
el total de la suma de estos diámetros es el índice
amniótico, considerado normal de 8 a 20 cm cúbicos,
menos de 5, oligoamnios y mas de 22, polihidramnios.
La sospecha clínica de que existe un retardo en el
crecimiento fetal, constituye una de las indicaciones mas
importantes del US en el tercer trimestre, se debe
determinar la etiología del trastorno, si es simétrico o no y
evaluar su severidad; los casos de CIUR simétricos pueden
estar en relación con fetos normales de talla pequeña o con
alteraciones del desarrollo en el primer trimestre de la
gestación, en los casos de asimetría la alteración se
produce a finales del segundó o principios del tercer
trimestres. Para la evaluación del CIUR, utilizamos las
dimensiones que habitualmente tomamos en el estudio del
feto, además realizamos el calculo del peso fetal y
calculamos el coeficiente CC/CA, si es igual a 1, se
considera normal, si es mayor que 1 estamos frente a un
CIUR asimétrico, también es importante evaluar las
características de la placenta y el volumen del LA. Desde
el punto de vista estadístico consideramos que estamos en
presencia de un CIUR, cuando el peso fetal se sitúa por
debajo del 10º percentil.
La discordancia entre gemelares es otra de las indicaciones
de la Ecografía en el tercer trimestre, los parámetros en
que se basa el estudio son :
la diferencia entre los diámetros biparietales y las
longitudes de los fémures entre si, no debe exceder
los 5 mm;
en las circunferencias cefálicas, es admisible hasta un
5% de diferencia,
en la circunferencia abdominal, no debe exceder
20mm una de la otra,
en el estimado de peso y en la relación S/D no debe
existir diferencia mayor del 15%.
Macrosomia fetal
La macrosomia fetal, se caracteriza por una aceleración en
el crecimiento del feto, lo que trae como consecuencia un
recién nacido muy grade, se considera un niño
macrosómico, cuando su peso al nacer es igual o mayor de
4000 gr, el conocimiento de esta situación previo al parto
es de gran importancia; fundamentalmente si logramos
hacerlo con tiempo suficiente para lograr disminuir el
crecimiento fetal antes del parto de lo contrario, podemos
tomar medidas que eviten el daño fetal en un parto
distócico ya que los traumas intraparto son frecuentes en
estos casos, así como la hipoglicemia del recién nacido.
Perfil Biofísico
El perfil biofísico fetal se basa en el estudio de un
conjunto de parámetros que nos permite realizar un
calculo del bienestar fetal bastante próximo al real, fue
diseñado con el fin de detectar la asfixia anteparto,
pudiéramos compararlo con el test de Apgar que
realizamos al recién nacido. Para ello, combina diversas
variables, utilizando marcadores agudos y crónicos.
Los marcadores agudos son actividades biofísicas
controladas por diferentes centros del SNC fetal,
desarrollados en diferentes momentos de su vida, las
actividades que primero aparecen en el desarrollo del feto
son las ultimas en desaparecer en la asfixia fetal; para ello
se estudian
el tono fetal,
los movimientos corporales,
los movimientos respiratorios y
la reactividad cardiaca.
Los marcadores crónicos son
el volumen del líquido amniótico y
el grado de madurez placentaria.
Estos marcadores no se alteran por los cambios hipóxicos
agudos.
El perfil de Manning es el método más utilizado en el
estudio del bienestar fetal. Utiliza como parámetros:
movimientos fetales respiratorios,
movimientos fetales corporales,
tono fetal,
reactividad de la frecuencia cardiaca fetal y
cantidad de líquido amniótico.
Para cuantificar el líquido amniótico, tomamos la longitud
del lago más grande. El perfil se da por concluído a los 30
minutos de iniciado el estudio, una puntuación igual o
mayor que 8 refleja buen estado perinatal, una puntuación
menor que 8 requiere reevaluación o terminación del
embarazo. La presencia de oligoamnios es determinante de
la conducta obstétrica independientemente de que las otras
variables estén dentro de límites normales.
El estudio de una gestante debe incluir las afecciones de la
mujer. En cualquier etapa del embarazo puede aparecer
una afección en la madre que ponga en peligro la vida del
feto o la de ambos; por ello, el examen ultrasonográfico
debe incluir la exploración de sus órganos siempre que
fuese necesario.
Lo mas importante a tener en cuenta al realizar el estudio
Ecográfico de una gestante, es la responsabilidad que
tenemos de ayudar a lograr que nazca un niño sano y hacer
a una madre feliz.
Potrebbero piacerti anche
- Embriología humana integrada (Segunda edición)Da EverandEmbriología humana integrada (Segunda edición)Nessuna valutazione finora
- Principios de optometría pediátricaDa EverandPrincipios de optometría pediátricaValutazione: 5 su 5 stelle5/5 (5)
- Guia Examen Ecografico Reproductivo YeguaDocumento17 pagineGuia Examen Ecografico Reproductivo Yeguadejames8990% (20)
- Anatomía & estiramientos para el embarazo y el posparto (Color): Más de 25 vídeos tutorialesDa EverandAnatomía & estiramientos para el embarazo y el posparto (Color): Más de 25 vídeos tutorialesValutazione: 5 su 5 stelle5/5 (1)
- Disco Germinativo BilaminarDocumento52 pagineDisco Germinativo BilaminarPamela Navarro HernándezNessuna valutazione finora
- Cr08.Eco Primer TrimestreDocumento22 pagineCr08.Eco Primer TrimestreEscalona Vizcaino IvanNessuna valutazione finora
- Protocolo de Exploración 2do y 3er Trimestre...Documento4 pagineProtocolo de Exploración 2do y 3er Trimestre...Nathaly RamírezNessuna valutazione finora
- Diagnostico de EmbarazoDocumento14 pagineDiagnostico de EmbarazoNazareth puertaNessuna valutazione finora
- Ruth Soledad Quispe Lope Procedimientos y No Invasivos ... InvasivosDocumento42 pagineRuth Soledad Quispe Lope Procedimientos y No Invasivos ... InvasivosQUISPE LOPE RUTH SOLEDADNessuna valutazione finora
- Diagnóstico de EmbarazoDocumento2 pagineDiagnóstico de EmbarazoalexaramosmedicinaNessuna valutazione finora
- Ecografia en El EmbarazoDocumento7 pagineEcografia en El EmbarazoJonathanSosaNessuna valutazione finora
- Ecografias de RutinaDocumento11 pagineEcografias de Rutinaorellanafranco24Nessuna valutazione finora
- Ultrasonido y Perfil BiofisicoDocumento23 pagineUltrasonido y Perfil BiofisicoDiego CárdenasNessuna valutazione finora
- Ecografia ObstetricaDocumento11 pagineEcografia ObstetricabyronssalinasoNessuna valutazione finora
- Investigacion EmbriologiaDocumento3 pagineInvestigacion EmbriologiaKananda KetlenNessuna valutazione finora
- Ultrasonografia ObstetricaDocumento25 pagineUltrasonografia ObstetricaJose Manuel RojasNessuna valutazione finora
- Parto PodalicoDocumento24 pagineParto PodalicoJonny Cardenas100% (2)
- Valoracion Del Bienestar FetalDocumento3 pagineValoracion Del Bienestar Fetalvaleriam10Nessuna valutazione finora
- Ecografia ObstétricaDocumento30 pagineEcografia ObstétricaAnonymous Kh98jZJA6100% (1)
- Usg ObstetricoDocumento30 pagineUsg ObstetricoJuan Carlos Serra100% (2)
- Obstetric I ADocumento59 pagineObstetric I AEDUARDO ABRILNessuna valutazione finora
- La Importancia de La Ecografía en El Diagnóstico y Pronóstico Del EmbarazoDocumento5 pagineLa Importancia de La Ecografía en El Diagnóstico y Pronóstico Del EmbarazomostrenkkoNessuna valutazione finora
- Protocolo de Exploracion Ultrasonografica 1er TrimestreDocumento6 pagineProtocolo de Exploracion Ultrasonografica 1er TrimestreRaúl Alberto AlvaradoNessuna valutazione finora
- Clase 03Documento19 pagineClase 03silas ramirezNessuna valutazione finora
- TALLER 1 EmbriologíaDocumento10 pagineTALLER 1 EmbriologíaSantiago TorresNessuna valutazione finora
- Ecografia Durante El EmbarazoDocumento12 pagineEcografia Durante El EmbarazoAldo IbarraNessuna valutazione finora
- Historia Clínica y Exploración Física en Las MalformacionesDocumento28 pagineHistoria Clínica y Exploración Física en Las MalformacionesDanna Gabriella Castañeda ParedesNessuna valutazione finora
- 1105-Texto Del Artículo-2401-1-10-20161207Documento3 pagine1105-Texto Del Artículo-2401-1-10-20161207Fernando CuyaNessuna valutazione finora
- La Ecografía Del Tercer TrimestreDocumento9 pagineLa Ecografía Del Tercer TrimestreanthonyNessuna valutazione finora
- Evaluación Fetal y Supervisión de Su Asistencia EcograficaDocumento10 pagineEvaluación Fetal y Supervisión de Su Asistencia EcograficaVg AndresNessuna valutazione finora
- OBSTETRICIA 07-05-21 Atención Del PartoDocumento32 pagineOBSTETRICIA 07-05-21 Atención Del PartoBri CTNessuna valutazione finora
- Ultrasonidos en ObsDocumento4 pagineUltrasonidos en ObsDelfina CastellaniNessuna valutazione finora
- 3.examen Fisico de La Paciente EmbarazadaDocumento13 pagine3.examen Fisico de La Paciente EmbarazadaHeidy Marisa Morales Cartty100% (1)
- Imagenología ObstétricaDocumento5 pagineImagenología ObstétricaOstwald Arnold Zavala Castillo0% (1)
- Obstetricia ResumenDocumento4 pagineObstetricia ResumenKenya Karina Soto RodriguezNessuna valutazione finora
- Monografia GemelarDocumento17 pagineMonografia Gemelarkaren paredes rojasNessuna valutazione finora
- 07 - Ecotomografia en ObstetriciaDocumento17 pagine07 - Ecotomografia en ObstetriciaEsteban Ricardo Schade VillagranNessuna valutazione finora
- EcografiaDocumento6 pagineEcografiadianiscqg100% (1)
- Ecografia Normal - Patologica Del Primer Trimestre de GestacionDocumento20 pagineEcografia Normal - Patologica Del Primer Trimestre de GestacionkimberlyNessuna valutazione finora
- Segundo Trimestre de EmbarazoDocumento47 pagineSegundo Trimestre de EmbarazoRoberthoo Fernandez100% (1)
- Ultrasonido en ObstetriciaDocumento23 pagineUltrasonido en ObstetriciaNhicoll Luisa María Herrera Tello100% (1)
- Obstetricia ForenseDocumento22 pagineObstetricia Forenseana maria martinez ruizNessuna valutazione finora
- Valoracion Fetal IntrauterinoDocumento31 pagineValoracion Fetal IntrauterinoLuis Adrián Vázquez AlbertoNessuna valutazione finora
- ObstetriciaDocumento540 pagineObstetriciaCarla Romina Castillo FuentealbaNessuna valutazione finora
- Signos Ecográficos Del Embarazo de Primer TrimestreDocumento1 paginaSignos Ecográficos Del Embarazo de Primer TrimestreAlexandra Ramos100% (1)
- Estructuras Ecograficas en El Primer Trimestre PDFDocumento4 pagineEstructuras Ecograficas en El Primer Trimestre PDFAnita MishellNessuna valutazione finora
- Exploración Ecográfica y ObstétricaDocumento14 pagineExploración Ecográfica y ObstétricaEIUMEsp100% (10)
- Placent - Mesa 4Documento9 paginePlacent - Mesa 4Joaquina PerezNessuna valutazione finora
- Parto en Presentacion NalgasDocumento4 pagineParto en Presentacion NalgasAni CastilloNessuna valutazione finora
- Tema 6 - Ecografía Normal Del EmbarazoDocumento86 pagineTema 6 - Ecografía Normal Del Embarazoalexander xD100% (1)
- Programa Eco en La Obstetricia I y IIDocumento2 paginePrograma Eco en La Obstetricia I y IIisreylNessuna valutazione finora
- Unidad 6 Salud o Bienestar FetalDocumento5 pagineUnidad 6 Salud o Bienestar FetalMicaela CabreraNessuna valutazione finora
- Libro Diagnóstico de Gestación en Bovinos Revision1Documento23 pagineLibro Diagnóstico de Gestación en Bovinos Revision1Danilo Arenas100% (1)
- Embarazo, parto y lactancia del bebéDa EverandEmbarazo, parto y lactancia del bebéNessuna valutazione finora
- MF0712_1 - Operaciones auxiliares en reproducción ganaderaDa EverandMF0712_1 - Operaciones auxiliares en reproducción ganaderaNessuna valutazione finora
- Mama y bebé: Todo lo relacionado con el embarazo, el parto y el bebé duermaDa EverandMama y bebé: Todo lo relacionado con el embarazo, el parto y el bebé duermaNessuna valutazione finora
- BazoDocumento5 pagineBazonicolay orestesovichNessuna valutazione finora
- 03 Páncreas TextoDocumento12 pagine03 Páncreas Textonicolay orestesovichNessuna valutazione finora
- Ganglios Abdominaes TextoDocumento6 pagineGanglios Abdominaes Textonicolay orestesovichNessuna valutazione finora
- Ganglios Abdominaes TextoDocumento6 pagineGanglios Abdominaes Textonicolay orestesovichNessuna valutazione finora
- 01 Bazo Texto 1Documento10 pagine01 Bazo Texto 1nicolay orestesovichNessuna valutazione finora
- 02 Texto VejigaDocumento2 pagine02 Texto Vejiganicolay orestesovichNessuna valutazione finora
- Texto Consideraciones Ética en Diagnóstico PrenatalDocumento5 pagineTexto Consideraciones Ética en Diagnóstico Prenatalnicolay orestesovichNessuna valutazione finora
- Tablas Percentil de Peso Fetal Por Sem y CADocumento2 pagineTablas Percentil de Peso Fetal Por Sem y CAnicolay orestesovichNessuna valutazione finora
- Ecografia TransrectalDocumento64 pagineEcografia Transrectalnicolay orestesovich100% (1)
- MEDICIONES EN US Y FISICA IngDocumento16 pagineMEDICIONES EN US Y FISICA Ingnicolay orestesovichNessuna valutazione finora
- 02 Texto GSRDocumento7 pagine02 Texto GSRnicolay orestesovichNessuna valutazione finora
- Textos TesticulosDocumento22 pagineTextos Testiculosnicolay orestesovichNessuna valutazione finora
- 03 Texto RetroperitoneoDocumento21 pagine03 Texto Retroperitoneonicolay orestesovichNessuna valutazione finora
- 02 Texto VejigaDocumento2 pagine02 Texto Vejiganicolay orestesovichNessuna valutazione finora
- 01 Texto RiñonDocumento26 pagine01 Texto Riñonnicolay orestesovichNessuna valutazione finora
- Liquido AmnioticoDocumento7 pagineLiquido Amnioticonicolay orestesovichNessuna valutazione finora
- 01 Texto Cavidad PeritonealDocumento21 pagine01 Texto Cavidad Peritonealnicolay orestesovichNessuna valutazione finora
- 04 Ecografía Del EscrotoDocumento8 pagine04 Ecografía Del Escrotonicolay orestesovichNessuna valutazione finora
- 01 Eco de La Tiroides y ParatiroidesDocumento11 pagine01 Eco de La Tiroides y Paratiroidesnicolay orestesovichNessuna valutazione finora
- Ginecologia II. Ovarios y ParametriosDocumento16 pagineGinecologia II. Ovarios y Parametriosnicolay orestesovichNessuna valutazione finora
- Lesiones Del CuelloDocumento5 pagineLesiones Del Cuellonicolay orestesovichNessuna valutazione finora
- 03 Mamas 2Documento8 pagine03 Mamas 2nicolay orestesovichNessuna valutazione finora
- 02 Vías Biliares TextoDocumento7 pagine02 Vías Biliares Textonicolay orestesovichNessuna valutazione finora
- 01 Texto Eco Ginec I UteroDocumento8 pagine01 Texto Eco Ginec I Uteronicolay orestesovichNessuna valutazione finora
- VesiculaDocumento11 pagineVesiculanicolay orestesovichNessuna valutazione finora
- 03 Páncreas TextoDocumento12 pagine03 Páncreas Textonicolay orestesovichNessuna valutazione finora
- Higado TextoDocumento24 pagineHigado Textonicolay orestesovichNessuna valutazione finora
- MEDICIONES EN US Y FISICA IngDocumento16 pagineMEDICIONES EN US Y FISICA Ingnicolay orestesovichNessuna valutazione finora
- Guía Práctica de Embriología PDFDocumento80 pagineGuía Práctica de Embriología PDFDavid LeónNessuna valutazione finora
- Proyecto de Enfermeria en PerinatologiaDocumento20 pagineProyecto de Enfermeria en PerinatologiaALEJANDRO MARCELO FALSETTINessuna valutazione finora
- Essalud 01 1818 Preguntastestdeclase Ob 1V PDFDocumento5 pagineEssalud 01 1818 Preguntastestdeclase Ob 1V PDFGianfrancoNessuna valutazione finora
- Aparato Reproductor Masculino.: ClaseDocumento46 pagineAparato Reproductor Masculino.: Clasebetsa olarteNessuna valutazione finora
- Resumen Final de Psicología Evolutiva I-2Documento81 pagineResumen Final de Psicología Evolutiva I-2José Ignacio SalasNessuna valutazione finora
- Anatomía de La Pelvis, Pelvimetria Relación Feto PelvisDocumento11 pagineAnatomía de La Pelvis, Pelvimetria Relación Feto PelvisRosa Isela GonzalezNessuna valutazione finora
- Hormonas en El EmbarazoDocumento11 pagineHormonas en El EmbarazoTerry LuisNessuna valutazione finora
- En El Vientre Materno.Documento2 pagineEn El Vientre Materno.Mayling Peña ArrietaNessuna valutazione finora
- Hipoxia FetalDocumento63 pagineHipoxia FetalPhi LerNessuna valutazione finora
- Mono - Fármacos en El EmbarazoDocumento30 pagineMono - Fármacos en El EmbarazoNancy Magali Alva TrinidadNessuna valutazione finora
- Guía FecundaciónDocumento5 pagineGuía FecundaciónAndrea Romero M.Nessuna valutazione finora
- Vitoria Do Grado (CMMJ)Documento129 pagineVitoria Do Grado (CMMJ)Luis Fernando Lavayen TercerosNessuna valutazione finora
- ICacique - Fecundacion y Desarrollo EmbrionarioDocumento9 pagineICacique - Fecundacion y Desarrollo EmbrionarioNancy CNessuna valutazione finora
- Eco 2do TrimestreDocumento12 pagineEco 2do Trimestrekrisel andreina velasquez meignen100% (1)
- Guia de Estudio FinalDocumento26 pagineGuia de Estudio FinalemmgomezNessuna valutazione finora
- Taller de Reproductor MASCULINO Y FEMENINO Martini 2017 BioingenieriaDocumento58 pagineTaller de Reproductor MASCULINO Y FEMENINO Martini 2017 BioingenieriaSantiago CaroNessuna valutazione finora
- Manual de Practicas Embriología HumanaDocumento76 pagineManual de Practicas Embriología Humanadanielchulo123100% (2)
- Cambios FisiologicosDocumento40 pagineCambios FisiologicosAimée ContrerasNessuna valutazione finora
- Etapas de La Reproducción para SextoDocumento12 pagineEtapas de La Reproducción para SextoMAILLINVALERONessuna valutazione finora
- Conferencia 12 Parto y PlacentaDocumento68 pagineConferencia 12 Parto y Placentashesly ruizNessuna valutazione finora
- Atencion Del Parto y PuerperioDocumento15 pagineAtencion Del Parto y PuerperioNicole MNessuna valutazione finora
- Embriologia Cuarta Semana de Desarrollo Embrionario 94968 Downloable 273141Documento14 pagineEmbriologia Cuarta Semana de Desarrollo Embrionario 94968 Downloable 273141Carla RivasNessuna valutazione finora
- MFEDocumento161 pagineMFEMartina Alarcon AcevedoNessuna valutazione finora
- Desarrollo Embriología-CardiovascularDocumento8 pagineDesarrollo Embriología-CardiovascularRosa Elvira Bustamante TapiaNessuna valutazione finora
- AlumbramientoDocumento21 pagineAlumbramientoValeria VizcayaNessuna valutazione finora
- La Función de RelaciónDocumento10 pagineLa Función de RelaciónJennie McCoolNessuna valutazione finora
- Determinantes Del DesarrolloDocumento14 pagineDeterminantes Del Desarrollojesus martinezNessuna valutazione finora
- Síndrome de Banas AmnióticasDocumento10 pagineSíndrome de Banas AmnióticasVanessa Mejia CaballeroNessuna valutazione finora
- Hemorragia ObstetricaDocumento46 pagineHemorragia ObstetricaPaulina Ramirez CastilloNessuna valutazione finora