Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Guia Actuacion Urticaria Angioedema
Caricato da
Lilian OlvidoCopyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Guia Actuacion Urticaria Angioedema
Caricato da
Lilian OlvidoCopyright:
Formati disponibili
GUÍAS DE ACTUACIÓN EN URGENCIAS
URTICARIA Y ANGIOEDEMA
Amalia Bernad, Carmen D’Amelio
La urticaria es una reacción cutánea vascular con edema en la dermis, cuyo resultado son
habones. El angioedema (AE) es un fenómeno similar a nivel de la dermis profunda y del tejido
celular subcutáneo, que tiene como resultado edema localizado en el tejido subcutáneo y/o
submucoso con sensación de hormigueo o dolor más que de prurito, de resolución más lenta
que la urticaria y que, en muchos casos, puede asociarse a ésta.
CLASIFICACIÓN
La urticaria se clasifica en espontánea e inducible.
Tabla 1. Clasificación de urticaria. Modificado de M. Ferrer y cols., Clin Exp Allergy 2015(1)
Urticaria crónica espontanea • Aguda: aparición espontánea de habones durante
menos de seis semanas.
• Crónica: aparición espontánea de habones,
angioedema o ambos duante 6 o más semanas.
Urticaria física o inducible • Urticaria física: dermografismo sintomático, urticaria
por frío, urticaria retardada por presión, urticaria
solar, urticaria por calor, angioedema por vibración.
• Urticaria colinérgica.
• Urticaria de contacto.
• Urticaria acuagénica.
El AE, por su parte, puede ser histaminérgico o bradiquinérgico, este último nunca va asociado
a urticaria y no responde a tratamiento con antihistamínico, corticoide ni adrenalina.
La urticaria aguda es una entidad benigna que dura menos de 6 semanas y puede llegar a
afectar hasta al 20% de la población en algún momento de su vida. Una de las principales
características de la urticaria es el carácter evanescente de su lesión elemental, el habón, que
en ningún caso es superior a las 24 horas. Una vez pasado este tiempo, la piel vuelve a su
Última revisión: septiembre 2018 343
GUÍAS DE ACTUACIÓN EN URGENCIAS
apariencia normal. Los habones suelen ser intensamente pruriginosos y cada reagudización
suele durar entre 48 y 72 horas, aunque si no se trata adecuadamente, puede mantenerse en
brotes repetidos durante varios días lo que le otorga el típico carácter fluctuante a esta entidad.
Un alto porcentaje de las urticarias de corta duración son mediadas por IgE y requieren, por
tanto, un estudio alergológico2.
La urticaria crónica es aquella que tiene una duración mayor de seis semanas y presenta habones
diariamente o más de dos veces por semana3. Al igual que en la urticaria aguda, los habones
tienen una duración inferior a 24 horas. Este tipo de urticaria es de origen autoinmune y requiere
de estudio por un especialista en alergología. Se debe hacer diagnóstico diferencial con otras
enfermedades con lesiones cutáneas urticariales como las enfermedades autoinflamatorias,
el síndrome de Schnitzler y con enfermedades con lesiones fijas atípicas seudourticariales
(picaduras de insecto, exantemas virales, eritema multiforme, lupus eritematoso cutáneo,
urticaria vasculitis, urticaria pigmentosa, mastocitosis cutánea, exantema fijo medicamentoso,
penfigoide ampolloso, entre otras). La urticaria vasculitis se diferencia de la urticaria crónica
en que las lesiones persisten durante más de 24 horas y, frecuentemente, dejan una lesión
hiperpigmentada residual que refleja la extravasación de eritrocitos (2).
APROXIMACIÓN DIAGNÓSTICA
El diagnóstico de la urticaria es clínico y se basa en una historia clínica detallada y en una buena
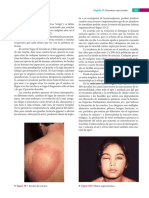
exploración física de las lesiones. La lesión característica es el habón rodeado de eritema que
desaparece a la vitropresión, intensamente pruriginoso, con una duración menor de 24-48 horas
sin dejar señal residual alguna, de localización errática, confluente o no, que puede asociarse a
angioedema.
En la urticaria aguda no es necesario solicitar exploraciones complementarias, si bien, en el
caso de que se sospeche de un proceso subyacente (mononucleosis, infección viral…) por la
existencia de síntomas asociados (malestar general, astenia, artralgias, adenopatías, fiebre,
pérdida de peso) habrá que solicitar la analítica que corresponda en cada caso. En los casos de
urticaria aguda siempre está indicado el estudio alergológico.
Por otra parte, el estudio de urticaria crónica espontánea debe realizarse en la consulta
especializada de alergología. En muchos casos se emplean herramientas que resultan útiles
para el seguimiento como el registro de actividad de la urticaria mediante el Urticaria activity
score (UAS), Angioedema activity score (AAS) y el cuestionario de calidad de vida (CU-Q2oL),
además de las pruebas complementarias pertinentes que incluyen el hemograma, pruebas de
función hepática, la determinación de anticuerpos antitiroideos, IgE total, proteína C reactiva y
VSG, además del estudio alergológico propiamente dicho y la biopsia cutánea, si está indicada
(1).
Última revisión: septiembre 2018 344
GUÍAS DE ACTUACIÓN EN URGENCIAS
OTROS TIPO DE URTICARIA Y SU DIAGNÓSTICO DIFERENCIAL
La urticaria-dermografismo se presenta como un habón inducido por el roce o el rascado sobre
la piel y suele acompañarse de prurito generalizado desproporcionado.
La urticaria por frío o a frigore se produce por contacto con líquidos, sólidos o aire a bajas
temperaturas. Su potencial gravedad radica en que puede cursar con hipotensión, síncope y
otros síntomas de anafilaxia.
Se diagnostica mediante una adecuada historia clínica, pruebas específicas de exposición al
frío y estudio analítico para descartar la presencia de otras enfermedades sistémicas. Debe
hacerse diagnóstico diferencial con otras entidades que cursan con prueba de cubito positiva
como la crioglobulinemia, algunas enfermedades infecciosas y la vasculitis leucocitoclástica y
con otras que cursan con prueba de cubito negativa como las enfermedades autoinflamatorias
mediadas por criopirinas.
La urticaria solar es una fotodermatosis que consiste en la aparición rápida de habones en las
áreas fotoexpuestas. Se debe hacer diagnóstico diferencial con la erupción polimorfa solar y la
protoporfirina eritropoyética.
La urticaria colinérgica se caracteriza por la rápida aparición de pequeños habones de 1-3 mm
tras el ejercicio físico, baños calientes y situaciones de calor.
TRATAMIENTO
Antihistamínicos:
Actualmente se recomiendan antihistamínicos de segunda generación no sedantes, de forma
regular una vez al día. Se desaconseja expresamente el uso de antihistamínicos de primera
generación por su efecto sedante (4). En pacientes que no responden a la dosis estándar
(terapéutica) del antihistamínico se recomienda aumentar la dosis; de hecho, se ha demostrado
la seguridad y adecuada tolerancia de algunos antihistamínicos incluso al cuadruplicar la dosis
terapéutica en casos con escasa respuesta a la dosis estándar (1,5,6), si bien en nuestra práctica
clínica no solemos recomendar más de tres dosis de antihistamínico al día. En el manejo de un
paciente con una reagudización de urticaria o con síntomas de novo se acepta la administración
de dexclorfeniramina 5 mg (Polaramine®) IM o IV con la precaución de que el paciente evite la
conducción de vehículos o de maquinaria pesada en las horas siguientes a su administración.
Corticoides:
Se aconsejan en las exacerbaciones graves de urticaria crónica sobre todo si se acompaña de
angioedema. La dosis recomendada de Prednisona es 0.5 mg/kg peso/día o su equivalente y
reducción progresiva en 10 días (7).
Última revisión: septiembre 2018 345
GUÍAS DE ACTUACIÓN EN URGENCIAS
Omalizumab:
Es un anticuerpo monoclonal Anti-IgE indicado en urticaria crónica refractaria a antihistamínicos
a dosis supraterapéuticas (1).
La evitación de factores desencadenantes resulta de gran importancia para el control de la
urticaria, teniendo en cuenta aquello frente a lo que ha sido expuesto el paciente. Algunos
medicamentos como los antiinflamatorios no esteroideos y la codeína pueden desencadenar un
brote de urticaria crónica por lo que se deberá tener especial cuidado a la hora de prescribirlos.
Las dietas libres bajas en histamina y aditivos no se consideran útiles, por lo que no deben
recomendarse.
En los pacientes con angioedema no histaminérgico (bradiquinérgico) que no responde a
antihistamínicos y corticoides, deberá administrarse Icatibant (Firazyr®) 30 mg vía subcutánea.
De segunda elección es el concentrado del inhibidor de la C1 esterasa (Berinert®) 20 U/kg IV, o
Cinryze® 1000U IV. Si el paciente presenta edema orofaríngeo debe asegurarse la permeabilidad
de la vía aérea y realizar si es conveniente intubación orofaringea o cricotiroidectomía.
Tratamiento en embarazadas
Son primer escalon terapéutico los antihistamíncos H1 de segunda generación (8). Presentan
categoría B, entre los de primera generación, la dexclorfeniramina y entre los de segunda
generación la loratadina, cetirizina y levocetirizina. La hidroxicina es el único antihistamínico
contraindicado en embarazadas. La loratadina y cetirizina son los recomendados durante
la lactancia (9). Los corticoides en el embarazo sólo deberán usarse para exacerbaciones
importantes en pautas de 2 a 3 días, como máximo (10).
Tratamiento al alta:
En urticaria aguda pueden indicarse al alta antihistamínicos de segunda generación no sedantes
(cetrizina 10 mg, levocetirizina 5 mg, bilastina 20 mg) un comprimido al día durante 3-4 días.
Se añadirá cortidoide oral en pauta descendente si se considera necesario por la gravedad de
los síntomas.
Remitir a consulta de Alergología en caso de empeoramiento y para ajuste del tratamiento y
seguimiento de la urticaria. En el caso de urticaria aguda, el estudio puede realizarse pasadas
3-4 semanas del brote.
Última revisión: septiembre 2018 346
GUÍAS DE ACTUACIÓN EN URGENCIAS
ALGORITMO DIAGNÓSTICO Y TERAPÉUTICO
Última revisión: septiembre 2018 347
GUÍAS DE ACTUACIÓN EN URGENCIAS
BIBLIOGRAFÍA
1. M. Ferrer, J. Bartra. Management of urticaria: not too complicated, not too simple. Clin Exp
Allergy. 2015 Apr; 45 (4): 731-743.
2. M. Ferrer Puga, B. Valero Pérez, I. Jáuregui Presa, A. Daschner. Urticaria. En: I.J.Dávila
Gonzalez et al, editores. Tratado de Alergología. Vol 3. 2ª ed. Madrid: Ergon 2015. p. 751-
767.
3. Greaves MW, Kaplan AP. Urticaria and angioedema. 2nd ed. New York: Informa Healthcare:
2009. p. 455.
4. Staevska M, Gugutkova M et all. Night-time sedating H –antihistamine increases daytime
somnolence but not treatment efficacy in chronic spontaneous urticaria: a randomized
controlled trial. Br J Dermatol. 2014; 171: 148-154.
5. Wang XY, Lim-Jurado M. et al. Treatment of allergic rhinitis and urticaria: a review of the
newest antihistamine drug bilastine.Ther Clin Risk Manag. 2016. Apr 13; 12:585-97.
6. Ferrer M, Sastre J, Jáuregui I, et al. Effect of antihistamine up-dosing in chronic urticaria. J
Investig Allergol Clin Immunol. 2011; 21 Suppl 3:34-9.
7. Asero R, Tedeschi A. Usefulness of a short course of oral prednisone in anithistamine-
resistant chronic urticaria: a retrospective analysis. J Investig Allergol Clin Immunol. 2010;
20: 386-90.
8. Kar S, Krishnan A, Preetha K, Mohankar A. A review of antihistamines used during pregnancy.
Journal of Pharmacology & Pharmacotherapeutics. 2012;3(2):105-108.
9. Ito S. Drug therapy for breast -feeding women. N Engl J Med. 2000; 343: 118-26.
10. Bracken MB, et al. Asthma symptoms, severity, and drug therapy: a prospective study of
effects on 2205 pregnancies. Obstet Gynecol. 2003; 102: 739-52.
Última revisión: septiembre 2018 348
Potrebbero piacerti anche
- TEMA 14. Urticaria. AngioedemaDocumento4 pagineTEMA 14. Urticaria. AngioedemaAntonio TorresNessuna valutazione finora
- 1 AlergiasDocumento12 pagine1 Alergiassofiapenafiel.96Nessuna valutazione finora
- Urticaria Alergica l500Documento4 pagineUrticaria Alergica l500arcadioNessuna valutazione finora
- UrticariaDocumento10 pagineUrticariaMaría José Tovar PomáricoNessuna valutazione finora
- UrticariaDocumento11 pagineUrticariaLynJudsonNessuna valutazione finora
- AngioedemaDocumento4 pagineAngioedemaKathia Allison Cano FloresNessuna valutazione finora
- Guía Clínica de Urticaria Aguda y Angioedema - FisterraDocumento11 pagineGuía Clínica de Urticaria Aguda y Angioedema - Fisterracatalina.arrue.cNessuna valutazione finora
- UrticariaDocumento8 pagineUrticariamarianaNessuna valutazione finora
- Urticaria 2018 19Documento12 pagineUrticaria 2018 19DonaNessuna valutazione finora
- Seaic Guia UrticariaDocumento28 pagineSeaic Guia UrticariaJhon Gomez100% (1)
- Urticaria y Dermatitis AtopicaDocumento37 pagineUrticaria y Dermatitis AtopicaJaixerNessuna valutazione finora
- Síndromes Reaccionales de La PielDocumento25 pagineSíndromes Reaccionales de La PielRocio BueroNessuna valutazione finora
- Urticaria y AngioedemaDocumento14 pagineUrticaria y AngioedemayehuseoNessuna valutazione finora
- UrticariaDocumento14 pagineUrticariaRuben G. VillarroelNessuna valutazione finora
- Urticaria PDFDocumento4 pagineUrticaria PDFOmar MaxNessuna valutazione finora
- Urticaria y Fotodermias PDFDocumento49 pagineUrticaria y Fotodermias PDFMasha LunaNessuna valutazione finora
- Urticaria Cast-1Documento3 pagineUrticaria Cast-1Isaura M. UreñaNessuna valutazione finora
- Urticaria y AnafilaxiaDocumento66 pagineUrticaria y AnafilaxiaKtherine Sandoval AltamiranoNessuna valutazione finora
- ULTICARIADocumento2 pagineULTICARIAloto27Nessuna valutazione finora
- Urticaria - AnafilaxiaDocumento10 pagineUrticaria - AnafilaxiaAye MeridaNessuna valutazione finora
- URTICARIADocumento44 pagineURTICARIADavid OrtizNessuna valutazione finora
- Temas Oral SAP - FlorDocumento106 pagineTemas Oral SAP - FlorAnabellaNessuna valutazione finora
- UrticariaDocumento6 pagineUrticariaairamordal18Nessuna valutazione finora
- Urticaria - ResidenteDocumento50 pagineUrticaria - Residenteangie270189Nessuna valutazione finora
- Guía Clínica de Urticaria Aguda y AngioedemaDocumento14 pagineGuía Clínica de Urticaria Aguda y AngioedemaFedericoNessuna valutazione finora
- Urticaria InternadoDocumento22 pagineUrticaria InternadoKeyla FloresNessuna valutazione finora
- Urticaria, ToxicoderDocumento24 pagineUrticaria, Toxicoderblad brbNessuna valutazione finora
- Urticaria - Dr. GattolinDocumento37 pagineUrticaria - Dr. GattolinNatalia Loaiza ZamudioNessuna valutazione finora
- UrticariaDocumento15 pagineUrticariaAlexanderVillacrésNessuna valutazione finora
- Manifestaciones Alérgicas en La PielDocumento30 pagineManifestaciones Alérgicas en La PielFer SerranoNessuna valutazione finora
- Resumen UrticariaDocumento3 pagineResumen Urticarianeytan.martinezNessuna valutazione finora
- Urticaria - Angioedema - Shock AnafilácticoDocumento27 pagineUrticaria - Angioedema - Shock AnafilácticoChristian Ascoy ZavaletaNessuna valutazione finora
- Urticaria 1Documento7 pagineUrticaria 1Andrea RangelNessuna valutazione finora
- Todo Lo Que Debes Saber Sobre DermografismoDocumento4 pagineTodo Lo Que Debes Saber Sobre DermografismoNora BarrabinoNessuna valutazione finora
- UrticariaDocumento14 pagineUrticariaGabriel MonzónNessuna valutazione finora
- Urticaria y AngioedemaDocumento49 pagineUrticaria y AngioedemaMarco Erasmo100% (1)
- Urticaria ExpoDocumento11 pagineUrticaria ExpoEVELYN SATALAYA PALACIOSNessuna valutazione finora
- Farmacología Semana 7Documento9 pagineFarmacología Semana 7LEISI EDELVIRA SIMON VALDIVIEZONessuna valutazione finora
- Urticaria AngioedemaDocumento12 pagineUrticaria AngioedemapiaxtlaNessuna valutazione finora
- Tema 6. Urticaria, Toxicodermias y PruritoDocumento17 pagineTema 6. Urticaria, Toxicodermias y PruritoMercedes PalacioNessuna valutazione finora
- UrticariaDocumento22 pagineUrticariaEvely Burgos100% (1)
- UrticariaDocumento39 pagineUrticariasamNessuna valutazione finora
- URTICARIADocumento27 pagineURTICARIAHernandoCastrillónNessuna valutazione finora
- MFP 1 Clase 5Documento13 pagineMFP 1 Clase 5dorianny albarranNessuna valutazione finora
- URTICARIA ResumenDocumento11 pagineURTICARIA ResumenBrayan Steve Ortiz PinedaNessuna valutazione finora
- Clase 7 - UrticariaDocumento5 pagineClase 7 - UrticariaAngélicaSalazarZapataNessuna valutazione finora
- AlergiasDocumento4 pagineAlergiasJamie LittleNessuna valutazione finora
- Urticaria Articulo CompletoDocumento8 pagineUrticaria Articulo CompletoJose ZulaNessuna valutazione finora
- URTICARIADocumento15 pagineURTICARIAalberlisNessuna valutazione finora
- Urticaria - Trastornos Dermatológicos - Manual MSD Versión para ProfesionalesDocumento8 pagineUrticaria - Trastornos Dermatológicos - Manual MSD Versión para ProfesionalesJose ZulaNessuna valutazione finora
- Equipo 2 Hipersensibilidad Tipo I y IIDocumento23 pagineEquipo 2 Hipersensibilidad Tipo I y IIRuth Cobo Rosales100% (2)
- Informe S5 - UrticariaDocumento13 pagineInforme S5 - UrticariaRosa Isabel Vasquez CubasNessuna valutazione finora
- Dermatitis Por ContactoDocumento24 pagineDermatitis Por ContactoCinthia Linette Mota RijoNessuna valutazione finora
- AlergiasDocumento26 pagineAlergiasJorge Luis Orozco LobatónNessuna valutazione finora
- Urticaria y AngioedemaDocumento35 pagineUrticaria y AngioedemaOSCAR FABIAN CANALES GARCIANessuna valutazione finora
- Resumen - Urticaria y AngioedemaDocumento7 pagineResumen - Urticaria y AngioedemaDiana Ximena Avila Martinez'sNessuna valutazione finora
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Da EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Valutazione: 5 su 5 stelle5/5 (1)
- Enfermedades sistémicas y del aparato locomotorDa EverandEnfermedades sistémicas y del aparato locomotorNessuna valutazione finora
- Enzimas Replicacion y TraduccionDocumento1 paginaEnzimas Replicacion y TraduccionLilian OlvidoNessuna valutazione finora
- AspiradorDocumento13 pagineAspiradorLilian OlvidoNessuna valutazione finora
- AntiarritmicosDocumento8 pagineAntiarritmicosLilian OlvidoNessuna valutazione finora
- VALORACIÓN RESPIRATORIA y CARDIOLOGICADocumento33 pagineVALORACIÓN RESPIRATORIA y CARDIOLOGICALilian OlvidoNessuna valutazione finora
- Apuntes de Aines-Analgesicos-AnestesicosDocumento20 pagineApuntes de Aines-Analgesicos-AnestesicosLilian OlvidoNessuna valutazione finora
- Autismo y Trastornos Madurativos GeneralizadosDocumento26 pagineAutismo y Trastornos Madurativos GeneralizadosLilian OlvidoNessuna valutazione finora
- Cirugia LaparoscopicaDocumento653 pagineCirugia LaparoscopicaLilian Olvido91% (22)
- DESINFECCIÓN DE LA UNIDAD PACIENTE INFECTO-contagiosoDocumento5 pagineDESINFECCIÓN DE LA UNIDAD PACIENTE INFECTO-contagiosoMariela Mena Viera100% (2)
- Alteraciones en El Sistema LinfohemáticoDocumento16 pagineAlteraciones en El Sistema LinfohemáticoEduardo TovarNessuna valutazione finora
- SARS CoV19Documento13 pagineSARS CoV19GAMV65Nessuna valutazione finora
- Manejos Fitosanitarios Carus Los AndesDocumento78 pagineManejos Fitosanitarios Carus Los AndesAndres AlfaroNessuna valutazione finora
- Importancia de Los XenotrasplantesDocumento4 pagineImportancia de Los XenotrasplantesRosemary Erickson50% (2)
- Síndrome de Guillain-Barré - Patogenia - UpToDate PDFDocumento9 pagineSíndrome de Guillain-Barré - Patogenia - UpToDate PDFAntony VargasNessuna valutazione finora
- Medidas Preventivas de Familiares de Los Pacientes Con Tuberculosis PulmonarDocumento86 pagineMedidas Preventivas de Familiares de Los Pacientes Con Tuberculosis Pulmonardavid100% (1)
- CITOMEGALOVIRUSDocumento7 pagineCITOMEGALOVIRUSKenya MendozaNessuna valutazione finora
- Herpes ZósterDocumento14 pagineHerpes ZósterJessica Cortes CampolloNessuna valutazione finora
- 51 V 12 N 06 A 90371050 PDF 001Documento5 pagine51 V 12 N 06 A 90371050 PDF 001Irra Perez CordobaNessuna valutazione finora
- Clase 3 Relacion Hospedante Patogeno PDFDocumento63 pagineClase 3 Relacion Hospedante Patogeno PDFStefania LizbethNessuna valutazione finora
- Meningitis TuberculosaDocumento8 pagineMeningitis TuberculosaSalo Parra100% (1)
- Majestic MJDocumento39 pagineMajestic MJlikeraz100% (1)
- Inmunidad AnaplasmaDocumento15 pagineInmunidad AnaplasmaJDAJM LamoNessuna valutazione finora
- SEP. Lineamientos para Prevenir y Mitigar Los Efectos de La in Uenza A (H1N1) en El Sector EducativoDocumento42 pagineSEP. Lineamientos para Prevenir y Mitigar Los Efectos de La in Uenza A (H1N1) en El Sector EducativoAlexandra PalafoxNessuna valutazione finora
- Monografía BRONQUIOLITISDocumento22 pagineMonografía BRONQUIOLITISMaria Ines MattioliNessuna valutazione finora
- Virus Del Bronceado Del TomateDocumento2 pagineVirus Del Bronceado Del TomateloloNessuna valutazione finora
- Job - S Bacterias 4ta Parte PDFDocumento92 pagineJob - S Bacterias 4ta Parte PDFMatías Hernán SoteloNessuna valutazione finora
- Casos Clinicos de BacteriasDocumento66 pagineCasos Clinicos de BacteriasDana MontenegroNessuna valutazione finora
- Tratamiento y Profilaxis Tifosis AviarDocumento2 pagineTratamiento y Profilaxis Tifosis AviarYazmin AmaroNessuna valutazione finora
- Sylabus A2Documento10 pagineSylabus A2Gabriel Morales100% (1)
- 1 BetalactámicosDocumento22 pagine1 Betalactámicosdanielamedicina170% (1)
- Enfermedades CuyesDocumento12 pagineEnfermedades CuyesSonilda Sofia Mayon ArchiNessuna valutazione finora
- Hepatitis ViralDocumento66 pagineHepatitis ViralMeni SifuentesNessuna valutazione finora
- Tema3 m2 ApsDocumento89 pagineTema3 m2 ApsKAROLIN NICOLEE BOCANEGRA ROLDANNessuna valutazione finora
- 0 Grupo 1-5Documento15 pagine0 Grupo 1-5Stefany Vargas VasquezNessuna valutazione finora
- Eritromicina HipoglósDocumento18 pagineEritromicina HipoglósSandra Hayde Del CarmenNessuna valutazione finora
- Cavidad NasalDocumento49 pagineCavidad NasalJuan pablo luqueNessuna valutazione finora
- Historia Parasitismo IntestinalDocumento40 pagineHistoria Parasitismo IntestinalAndreina Salvatierra50% (2)
- Upao-Manual de Practica de Inmunologia - Actualizada-12-09-2022Documento70 pagineUpao-Manual de Practica de Inmunologia - Actualizada-12-09-2022LUCIANA XIMENA YEP ROMERONessuna valutazione finora