Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Fisiologia Del Sistema Endocrino PDF
Caricato da
PorrasJesusTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Fisiologia Del Sistema Endocrino PDF
Caricato da
PorrasJesusCopyright:
Formati disponibili
lOMoARcPSD|2892643
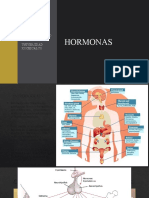
Fisiologia del sistema endocrino
FISIOLOGIA (Universidad Autónoma de Tamaulipas)
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Fisiología del sistema endocrino Clasificación por características químicas
Endo: dentro • Hidrosolubles:
o No atraviesan membrana.
Krinein: secreción o Receptores en superficie.
Relación anatomo-funcional entre hipotálamo e hipófisis o Segundos mensajeros (pG, AMPc,) AA,
eicosanoides
La regulación y coordinación de funciones celulares se realiza • Liposolubles:
mediante: o Difusión por bicapa lipídica para unirse a
receptores citosólicos o nucleares. Tienen
• Transmisión de la información señales rápidas de acciones genómicas.
naturaleza eléctrica
• Señales de naturaleza química hormona controlan: • Hormonas polipeptídicas
crecimiento desarrollo reproducción, metabolismo y el o Son las más numerosas (adenohipófisis,
comportamiento neurohipófisis, páncreas, glándulas paratiroideas)
Supersistema llamado neuroendocrino o Cadenas de aa sintetizadas en el retículo
endoplásmico rugoso de las células endocrinas
• 1805 Ernest Starling utilizó por primera vez termino como preprohormonas, luego se escinden el RER
hormona que significa excitante en griego para designar a para formar prohormonas que viajan al Ap. De
los mensajeros químicos producidos por las glándulas y Golgi donde se encapsulan en vesículas.
transportan en la sangre. Término empleado es Increta o o Hidrosolubles
Increciones en contraposición de excretas o excreciones. • Hormonas esteroideas
o Corteza suprarrenal, gónadas, placenta
Sistema endocrino o Derivan del colesterol sintetizadas en el REL de las
Formado por: células endocrinas
o Liposolubles
• Glándula: • Hormonas biógenas: Derivadas de tirosina (aminas).
o secreción interna (endocrina). Vierten su o Derivados de aminoácidos tirosina
contenido (hormonas) y disponen de una gran o Glándula tiroides y médula suprarrenal
irrigación sanguínea y linfática. o Liposolubles
o secreción externa (exocrina): vierten sus o Hormas más simples. Algunas derivan del aa
productos por medio de conductos especializados tirosina, histamina que deriva del aa histidina y es
hacia el exterior o cavidades. secretado por los mastocitos y las plaquetas. La
o Mixta: hígado, páncreas, gónadas, también serotonina derivada del aa triptófano y secretada
células epiteliales o intersticiales con el fin de por los basófilos y las plaquetas
afectar la función de otras células.
Eicosanoides
• Hormona:
o Adrenalina (aislada por Takamina, médico Derivan del ácido araquidónico que es un ácido graso de 20 carbonos.
japonés en 1901).
o Moléculas sintetizadas y secretadas por células Los dos tipos principales de eicosanoides son:
endocrinas.
o Pueden encontrarse adyacentes o a una gran • Prostaglandinas y Leucotrienos. Secretados por todas las
distancia. células, excepto eritrocitos.
o Aisladas, distribuidas por el organismo, o bien Diferentes células producen diferentes eicosanoides:
agrupadas formando glándulas endocrinas.
o Pertenecen al grupo de los mensajeros químicos, • Vasoconstrictores:
que incluyen a los NT. o TXA2
o Características: o PGF2a
▪ Actúan sobre el metabolismo o 8-iso-PGF2a
▪ Se liberan al espacio extracelular para • Vasodilatadores:
luego viajar a través de la sangre o PGI1: se produce en las arterias
▪ Efecto es directamente proporcional a o PGE2: se produce a nivel renal
su concentración
▪ Requieren del adecuado Agente agresor que afecta a la membrana → se activa cadena de
funcionamiento de su receptor para fosfolípidos y comienza cascada de acido araquidónico: dos rutas
ejercer su efecto
• Ruta de la lipooxigenasa para producir
▪ Acción estimulante y o inhibitoria,
o LEUCOTRIENOS (cascada de procesos alérgicos)
agonista o sinergista.
• Ruta de las ciclooxigenasas (COX-1, COX-2):
▪ Tropismo: alter el metabolismo de otro
o TROMBOXANOS (coagulación, agregación
plaquetaria y vasoconstricción).
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
o PROSTAGLANDINAS (fiebre dolor, inflamación, Adaptación de las células blanco (diana) a la concentración
fase vascular). hormonal
Control por retroalimentación de la secreción hormonal • Regulación a la alta: UP REGULATION
o La célula blanco responde con una caída en la
Retroalimentación negativa: evita actividad excesiva de sistemas concentración en hormona debido a que produce
hormonales: más receptores para ella, de esa manera
• Generalmente, cuando un estímulo induce la liberación de incrementando la sensibilidad la pequeña
una hormona, los estados o productos derivados de la cantidad de hormona que está presente.
acción de esta, tienden a detener dicha liberación. • Regulación a la baja: DOWN REGULATION
• En ocasiones, la variable controlada no es la velocidad de o Una cantidad elevada de los niveles hormonales
secreción de la hormona, sino el grado de actividad en el hace que la célula blanco produzca menos
tejido efector. receptores, o remueve activamente algunos
receptores de la membrana plasmática, de
• Este tipo de retroacción tiene lugar en todos los niveles,
manera que no es sobre estimulada por la
incluidos los procesos de transcripción y transducción
hormona.
génica que intervienen en la síntesis hormonal y las fases de
elaboración o liberación. Interacciones hormonales
Retroalimentación positiva: da lugar a un incremento de las • Sinérgicas:
concentraciones hormonales: o Acción de 2 o más hormonas actuando en
conjunto, dando lugar a un resultado concreto,
• La acción biológica de la hormona induce la secreción de
estos efectos pueden ser aditivos o
cantidades adicionales.
complementos.
o Aumento de LH como consecuencia del efecto
o Paratohormona + vitamina D = aumenta la
estimulador ejercido por los estrógenos sobre la
absorción intestinal de calcio.
adenohipófisis antes de la ovulación. La LH
secretada actúa en los ovarios, donde estimula la • Efecto antagonista:
síntesis de más estrógenos que, a su vez, o La acción de una hormona es bloqueada o
favorecen la secreción de LH. Al alcanzar niveles inhibida por otra.
adecuados se da la retroalimentación negativa. o Acetilcolina bloquea adrenalina.
o Progesterona y estrógenos bloquean prolactina
Variaciones cíclicas de la liberación hormona: • Efecto permisivo:
o Se dice cuando la acción de una segunda hormona
• Además del control por retroalimentación negativa y incrementa la respuesta de un órgano diana
positiva, la liberación de hormonas está sometida a frente a la segunda hormona, o bien cuando
variaciones periódicas que dependen de: aumenta la actividad de la segunda hormona.
o Cambios de estación o Se da adrenalina a px con bradicardia, pero
o Ciclo diurno (circadiano) inmediatamente organismo libera acetilcolina,
o Sueño entonces agrego atropina y me adelanto al efecto
Tipos de secreción del vago y sigo manteniendo el efecto de la
adrenalina
• Autocrina:
Factores que pueden aumentar o disminuir la concentración de
o Producidas por células y que pasan al LEC desde
hormona en sangre
el que actúan sobre las mismas células que las
fabrican. • Ritmo de secreción hormonal hacia la sangre
• Paracrina: • Velocidad de aclaramiento hormonal de la sangre (tasa de
o Liberadas al LEC para actuar sobre células vecinas aclaramiento metabolico) =
a la célula secretora. o tasa de desaparición de hormona
• Endocrina: plasmática/concentración de la hormona por
o Las hormonas viajan por la sangre y llegan a las cada ml de plasma
células blanco que se encuentran distantes. • La eliminación hormonal plasmática, es por:
• Neuroendocrina y endocrina o Destrucción metabólica por los tejidos
o Las hormonas neuroendocrinas (liberadas por o Unión a los tejidos
neuronas hacia sangre) y endocrinas (liberadas o Excreción hepática por la bilis
por glándulas y células especializadas), o Excreción renal hacia orina
respectivamente, pasan a la sangre y llegan a las
células blanco que se encuentran distantes. Funciones de transporte de hormonas por las proteínas
• Neurotransmisores
• Mejorar la transportabilidad de las hormonas hidrófobas
o Liberados por axones terminales → sinapsis.
• Retrasa la pérdida de pequeñas moléculas de hormonas
• Citocinas
mediante filtración por el riñón y su excreción urinaria.
o Péptidos secretados al LEC (adipocinas; leptina)
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
• Proporcionar una reserva de hormona en la sangre Receptores hormonales intracelulares y activación de los genes:
• La mayoría de las hormonas en la sangre están unidas a
proteínas transportadoras, pero solamente las hormonas • Varias hormonas, entre ellas los esteroides suprarrenales y
que no están unidas son las que pueden abandonar la gonadales, las hormonas tiroideas, los retinoides y la
sangre y estimular la célula blanco. vitamina D, se unen a receptores intracelulares citosólicos
o nucleares en lugar de membranales, esto gracias a la
Señalización intracelular configuración química liposoluble.
• El complejo hormona-receptor activado se fija después a
En casi todos los casos, la hormona ejerce su acción sobre el tejido una secuencia reguladora específica de ADN (promotor),
efectos formando en primer lugar un complejo hormona-receptor. Se que activa o reprime la transcripción de genes específicos y
altera así la función del receptor, que, al activarse, inicia los efectos la formación de ARNm para sintetizar proteínas
hormonales. controladoras de funciones celulares nuevas o modificadas.
Receptores unidos a canales iónicos: Receptores de membrana (7 dominios)
• Todos los neurotransmisores como la Acetilcolina y • Gs
Noradrenalina, se combinan con receptores se membrana o PTH, ACTH, TSH, glucagón
postsináptica produciendo un cambio estructural del • Receptores adrenérgicos
receptor, que suele consistir en la apertura o cierre de un o AC → AMPc → PKA
canal para uno o varios iones.
• Gq
• Los movimientos iónicos son los que producen los efectos o Ca, ACh, Alfa1 adren
en las células postsinápticas. o FLC → IP3 → Ca → DAG → PK
Receptores hormonales unidos a proteína G: • gCR: receptores acoplados a guanilil ciclasa
o Péptido Nat, CKs, ACh
• Muchas hormonas activan receptores que regulan de o NOS → GC → GMPc
manera indirecta la actividad de proteínas efectoras • gFR: receptores de factores de crecimiento
mediante su acoplamiento a grupos de proteínas de o insulina, IGF, PDGF
membrana celular llamadas proteínas heterotriméricas de • CKR: receptores colecistoquinina
fijación a GTP (proteínas G).
• Todos los receptores poseen 7 segmentos transmembrana Algunas hormonas que emplean el sistema del segundo mensajero
que forman un asa dentro y fuera de la membrana celular. adenilato ciclasa - AMPc
Algunas partes del receptor sobresalen hacia el citoplasma
• Angiotensina ll (células epiteliales
celular y se acoplan a las proteínas G.
• Calcitonina
• Cuando ligando se una a la parte extracelular del receptor,
• Catecolaminas (receptores B)
provoca en este un cambio de conformación que activa a la
• Corticotropina (ACTH)
proteína G e induce señales intracelulares.
• Gonadotropina coriónica humana (HCG)
• Proteína G inactiva → GDP
• Glucagón
• Proteína G activa → GTP → disociación de subunidad alfa.
• Hormona estimulante del folículo (FSH)
• Como resultado se altera la actividad de canales iónicos o
• Hormona estimulante de tiroides (TSH)
de enzimas intracelulares como la adenilato ciclasa o la
• Hormona liberadora de Corticotropina (CRH)
fosfolipasa C.
• Hormona luteinizante (LH)
Receptores hormonales unidos a enzimas: • Hormona paratiroidea (PTH)
• Secretina
• Cuando se activan pasan a funcionar como enzimas o se
• Somatostatina
asocian a las enzimas a las que activan.
• Vasopresina (receptor V2, células epiteliales)
• Sólo atraviesan la membrana celular una vez (al contrario
que los receptores acoplados a proteína G). ACCIÓN: Unión de hormona al receptor → activa proteína Gs →
• Porción extracelular es la de unión a la hormona y la activa Adelinato ciclasa y produce AMPc → el AMPc activa
citosólica es la catalítica o de unión a enzima. proteína quinasa → fosforilan enzimas → enzimas catalizan
• Al unirse la hormona al receptor se activa (a veces se reacciones metabólicas en amplio rango de posibles efectos:
inactiva) la hormona intracelular unida al receptor. síntesis, secreción, cambios del potencial transmembrana.
• Ejemplos:
Hormonas que emplean el sistema del segundo mensajero de la
o Receptor de leptina
Fosfolipasa C
▪ Leptina es hormona secretada por
adipocitos importante en la regulación • Angiotensina II (músculo liso vascular)
del apetito y equilibrio energético. • Catecolaminas (receptores alfa)
▪ Se une por fuera a la leptina y por
• Hormona liberadora de Gonadotropinas (GnRH)
dentro a una tirosina cinasa de la familia
• Hormona liberadora de hormona del crecimiento (GHRH)
Cinasa janus (JAK), la JAK2.
• Hormona liberadora de tirotropina (TRH)
• Oxitocina
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
• Vasopresina (receptor V1, músculo liso vascular) Mecanismo de acción de hormona tiroidea
ACCIÓN: La hormona, al unirse al receptor, ocasiona la disociación de 1. La Tiroxina (T4) y Triyodotironina (T3) son llevada a la célula
la proteína G. La subunidad alfa activa la Fosfolipasa C, la cual cataliza blanco por medio de proteínas plasmáticas, especialmente
la desintegración de un fosfolípido de membrana, Bifosfato de la Globulina fijadora de la tiroxina y, en menor medida, la
fosfatidilinositol (PIP2), formando dos segundos mensajeros: IP3 y prealbúmina y la albúmina fijadora de la tiroxina.
DAG. 2. Las hormonas tiroideas son liberadas lentamente de las
proteínas plasmáticas por la gran afinidad de las proteínas
• IP3: moviliza los iones calcio de las mitocondrias y del RE, por ellas. La mitad de la tirosina presente en sangre se libera
los propios iones calcio también poseen efectos de segundo a las células de los tejidos cada 6 días, mientras que la mitad
mensajero. de la T3 tarda 1 día en llegar a las céluas.
• DAG: activa la enzima proteína cinasa C (PKC), que fosforila 3. Las hormonas entran a las células blanco y se unen
un gran número de proteínas encargadas de producir la nuevamente a proteínas intracelulares.
respuesta de la célula. La porción lipídica del DAG es el 4. Al entrar a la célula díana gran parte de la tiroxina (T4)
Ácido Araquidónico; precursor de prostaglandinas y de pierde un yoduro y se convierte en Triyodotironina (T3). Los
otras hormonas locales. receptores intracelulares de hormona tiroidea poseen una
gran afinidad por la T3, por lo tanto el 90% de las moléculas
Sistema de segundo mensajero calcio-calmodulina
de hormonas tiroideas que se unen a los receptores son de
Es un sistema que opera en respuesta a la entrada de calcio en las T3.
células. Cuando entran en la célula, los iones calcio se unen a la 5. Los receptores de hormona tiroidea se encuentran en el
proteína Calmodulina. Esta proteína posee cuatro dominios de unión núcleo unidos al ADN.
con el calcio y cuando 3 o 4 se hallan unidos al Ca+, la calmodulina 6. La proteína receptora de hormona tiroides (TR) forma un
cambia de forma e inicia múltiples efectos en la célula, tales como la heterodímero con el Receptor retinoide X (RXR).
activación o inhibición de proteínas cinasas. 7. El complejo hormona-receptor se une al ADN
8. Al unirse la hormona a los receptores se activan e inician
Mecanismo de acción de hormonas esteroideas procesos de transcripción para forma una cantidad elevada
de ARN, seguido de la traducción del ARN en ribosomas
Las hormonas esteroideas son secretadas por la corteza suprarrenal,
citoplasmáticos, para formar cientos de proteínas
los ovarios y los testículos.
intracelulares nuevas.
1. Las hormonas esteroideas se transportan unidas a 9. Se producen los efectos hormonales en la célula blanco.
proteínas transportadoras en el plasma.
Métodos para el estudio de hormonas
2. Se disocian de sus transportadores plasmáticos
3. Pasan a través de la membrana plasmática de su célula Los más utilizados son las técnicas inmunoquímicas:
blanco.
4. La hormona esteroidea se une a proteína receptora • Radioinmunoanálisis (RIA)
específica localizada en el citoplasma • Enzimoinmunoanálisis (EIA)
a. Proteínas receptoras: • Fluroinmunoanálisis (FIA)
i. Dominio de unión al ligando → LBD • Quimioluminoanálisis
ii. Dominio de unión al ADN → DBD
5. Se forma un homodímero: dos unidades iguales de receptor Radioinmunoanálisis
se unen en dos medios sitios Técnica inmunológica propuesta en 1959 por Yallo y Berson.
6. El complejo receptor-hormona difunde o es transportado
hacia el núcleo • Permite la cuantificación exacta de compuestos biológicos
7. Ya en el núcleo el complejo proteína receptora-hormona presentes en el organismo en concentraciones tan bajas
esteroidea se une a regiones específicas de las cadenas de como ng/ml o incluso pg/ml.
ADN de los cromosomas • Se basa en una reacción antígeno-anticuerpo
8. Se activa el proceso de transcripción genética para la • Los anticuerpos deben ser específicos contra la sustancia
formación de ARNm → acción genómica que queremos determinar, y tener una gran afinidad.
9. El ARNm recién formado codifica para la producción de
nuevas proteínas Enzimoinmunoanálisis
10. Se producen los efectos hormonales en la célula blanco.
Presenta numerosas ventajas respecto al RIA
Ejemplo: La aldosterona, hormona secretada por la corteza
• No utiliza compuestos radioactivos lo que facilita la
suprarrenal, entre en el citoplasma celular de los túbulos renales, que
manipulación y evita la necesidad de instalaciones y
contiene una proteína receptora específica denominada Receptor
licencias específicas.
Mineralocorticoide (MR). 45 minutos después comienza a aparecer
• Reactivos de larga duración
proteínas en las células de los túbulos renales que favorecen la
reabsorción de sodio y la secreción de potasio hacia la luz tubular. • Posibilidades de automatización (estaciones automáticas
ELISA)
• Gran sensibilidad
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Pueden ser de dos tipos: Este sustrato, al oxidarse, alcanza un estado de excitación electrónica
y al volver posteriormente los electrones a sus órbitas primitivas de
1. Ensayos homogéneos menor energía, emiten la diferencia en forma de energía luminosa
a. No requieren lavado o separación física de las (luminiscencia).
sustancias reaccionantes antes de medir la
actividad enzimática. Esta energía luminosa es medida en un luminómetro. La lectura de
2. Ensayos heterogéneos luminiscencia es utilizada para el cálculo de los resultados en la misma
a. Si necesitan la separación física de los forma que RIA.
reaccionantes en las fracciones libre y ligada
antes de la determinación de la actividad de la
enzima marcador. Pruebas de función tiroidea
Fluoroinmunoanálisis
• T4 total por RIA
La técnica sigue un protocolo básicamente igual al descrito para EIA, o 5 a 13 microgramos/dl
con la diferencia de utilizar como marcador una molécula • T3 total por RIA
fluorescente o un sustrato que por la acción de una enzima se o 50 a 150 ng/dL
transforma en una molécula fluorescente. La lectura de fluorescencia • Índice de T4 libre
es utilizada para el cálculo de los resultados en la misma forma que o 1.3 a 4.2
en RIA. • Índice de T3 libre
o 20 a 63
Quimioluminoinmunoanálisis • T4 libre
o 0.8 a 2.4 ng/dL
La técnica sigue un protocolo igual al descrito para EIA con la única
• TSH
diferencia de utilizar como einzima ligada una enzima (peroxidasa)
o 0.4 y 4.0 .../ml
que cataliza la oxidación de un sustrato adecuado (luminol + peróxido
de hidrógeno).
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Principales hormonas y su función
Glándula Hormona Tejido de destino Función
Hormona liberadora de Tirotropina Estimula la secreción de TSH (tirotropina) por las células
(TRH) tirótropas.
Hormona liberadora de Induce la liberación de ACTH por células corticótropas.
Corticotropina (CRH)
Hormona liberadora de la hormona Induce la liberación de la hormona del crecimiento por las
del crecimiento (GHRH, células somatótropas.
Hipotálamo Somatocrinina, Somatoliberina)
Hormona inhibidora de la hormona Inhibe la liberación de la hormona del crecimiento por las
del crecimiento (GHIH, células somatótropas y la hormona liberadora de tirotropina
Somatostatina) por células tirótropas.
Hormona liberadora de Estimula la liberación de hormona estimuladora del folículo
gonadotropinas (GnRH) (FSH) y de hormona luteinizante (LH) por las células
gonadótropas.
Factor inhibidor de prolactina (PIF) Inhibe la liberación de prolactina por las células lactótropas.
(dopamina)
Adenocorticotropina (ACTH) Corteza suprarrenal Activa la síntesis y secreción de hormonas
corticosuprarrenales
1. Cortisol
2. Andrógenos
3. Aldosterona
Hormona del crecimiento Todo el cuerpo Estimula la síntesis de proteínas y el crecimiento general de
casi todas las células y tejidos.
Hormona estimulante de tiroides Tiroides Estimula la síntesis y secreción de hormonas tiroideas
(TSH) 1. Tiroxina (T4)
2. Triyodotironina (T3)
Hormona Folículo estimulante Glándulas sexuales Mujer: Induce el crecimiento de los folículos en el ovario.
Adenohipófisis (FSH)
Hombre: maduración de los espermatozoides en las células de
Sertoli de los testículos.
Hormona Luteinizante (LH) Glándulas sexuales Mujer: Estimula la ovulación, la formación del cuerpo lúteo y
la síntesis de estrógenos y progesterona en los ovarios.
Hombre: Estimula la síntesis de testosterona por las células de
Leydig del testículo.
Prolactina (LTH) Glándulas mamarias Favorece el desarrollo de la mama femenina y la secreción de
leche
Melanotropina Células generadoras Controla la pigmentación de la piel
de melanina
Hormona Antidiurética (ADH, Riñones Incrementa la reabsorción de agua por los riñones e induce
vasopresina) vasoconstricción y aumento de la presión arterial.
Neurohipófisis Oxitocina • Útero • Activa contracción del útero durante el parto
• Estimula la secreción de leche de las mamas
• Glándulas
mamarias
Pineal Melatonina Neuronales y no Ritmo circadiano y función reproductora. Tx para el insomnio.
neurales
Hormonas tiroideas Todo el cuerpo Incrementa la velocidad de las reacciones químicas de casi
todas las células y, por tanto, el índice metabólico del cuerpo,
potenciando el crecimiento y desarrollo.
T4: Controla el metabolismo. Su deficiencia causa bocio. Su
Tiroides exceso causa la exoftalmina.
T3: Aumenta el metabolismo basal y la sensibilidad a las
catecolaminas, afecta la síntesis de proteínas.
Calcitonina Huesos Favorece el depósito de calcio en los huesos y reduce la
concentración de iones calcio en el líquido extracelular.
Paratohormona (PTH) Huesos, intestinos y Controla la concentración de Calcio en el suero por aumento
Paratiroides riñones de su absorción intestinal y renal y liberación del calcio de los
huesos.
Timo Timosina Leucocitos Potencia el crecimiento y el desarrollo de leucocitos
ayudando al cuerpo a luchar contra las infecciones.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Aldosterona Riñones Incrementa la reabsorción de sodio a nivel renal y la secreción
de potasio y de iones hidrógeno para controlar la presión
sanguínea.
Corteza Cortisol o Hidrocortisona Todo el cuerpo Tiene múltiples funciones metabólicas en el control del
Suprarrenal metabolismo de las proteínas, los carbohidratos y las grasas y
también posee efectos antiinflamatorios.
Papel importante en la respuesta ante el estrés; aumenta los
niveles de glucosa en sangre y moviliza las reservas de grasa.
Adrenalina Músculos y vasos Aumenta la presión sanguínea, el ritmo cardiaco y metabólico
Médula sanguíneos y los niveles de azúcar en sangre.
suprarrenal Dilata los vasos sanguíneos.
Noradrenalina Músculos y vasos Aumenta la presión sanguínea y el ritmo cardiaco.
sanguíneos Produce vasoconstricción.
Glucagón (cel. Alfa) Hígado Incrementa la síntesis y liberación de glucosa desde el hígado
a los líquidos corporales mediante la conversión de glucógeno
Páncreas en glucosa.
Insulina (cel. Beta) Todo el cuerpo Favorece el paso de la glucosa al interior de las células
promoviendo el aumento de las reservas de glucógeno.
Estrógenos Sistema reproductor Favorece el crecimiento y desarrollo del aparato reproductor
femenino femenino, de la mama femenina y de los caracteres sexuales
secundarios de la mujer.
Ovarios Progesterona • Glándulas Estimula la secreción de leche uterina por las glándulas
mamarias endometriales del útero (prepara el útero para el embarazo)
• Útero y favorece el desarrollo del aparato secretor de la mama.
Inhibina Inhibe la producción de hormona estimuladora del folículo.
Folículos del Estradiol Estimula los caracteres sexuales femeninos e influye en el
ovario comportamiento sexual de l amujer
Testosterona Todo el cuerpo Favorece el desarrollo del aparato reproductor masculino y de
los caracteres sexuales secundarios del varón.
Testículos Antimullerina Inhibe el desarrollo de los tubos de Muller en el embrión
masculino.
Células Androsterona Contribuye a la aparición de caracteres sexuales secundarios
intersticiales masculinos.
del testículo
Eritropoyetina Médula ósea Estimula la producción de eritrocitos.
Renina Cataliza la conversión de angiotensinógeno en angiotensina I
Riñón 1,25-dihidroxicolecalciferol Incrementa la absorción intestinal de calcio y la
mineralización del hueso.
Encefalina Regula el dolor
Hígado Angiotensinógeno Vasoconstricción, liberación de aldosterona
Corazón (atrio Péptido natriurético auricular Riñones Incrementa la excreción de sodio por los riñones y reduce la
derecho) presión arterial.
Estómago Gastrina Estimula secreción de HCL por las células parietales
Ghrelina Estimula el apetito y la secreción de hormona del crecimiento.
Gonadotropina coriónica humana Favorece el crecimiento y mantenimiento del cuerpo lúteo en
(HCG) el comienzo del embarazo.
Inhibe la respuesta inmunitaria contra el embrión.
Placenta Favorece la secreción de estrógenos y progesterona por el
cuerpo lúteo.
Somatomamotropina humana Ayuda a favorecer el desarrollo de algunos tejidos fetales y de
las mamas de la gestante.
Estrógenos Ver estrógenos ováricos.
Progesterona Ver progesterona ovárica.
Duodeno Colecistoquinina Estimula la contracción de la vesícula biliar y la liberación de
enzimas pancreáticas.
Secretina Estimula la secreción de bicarbonato y agua en las células
acinares del páncreas.
Realza los efectos de la colecistoquinina y detiene la
producción de jugo gástrico.
Tejido adiposo Leptina Disminución del apetito y aumento del metabolismo.
Adiponectina Aumenta la sensibilidad a la insulina por lo que regula el
metabolismo de la glucosa y los ácidos grasos.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Hipotálamo o Tamaño dos veces superior en el hombre
respecto al de la mujer.
El hipotálamo es el comandante en jefe del SNA y del Sistema • NVM:
neuroendócrino. Por lo tanto es esencial para el éxito en la o Relacionado con la conducta sexual femenina.
supervivencia y en la reproducción de los organismos. Para cumplir o Es de mayor volumen en mujeres respecto a los
estos objetivos, el hipotálamo se comporta como una especie de hombres.
traductor que transforma señales fisiológicas en cambios
conductuales (como por ejemplo: deshidratación → sed → beber y Las proyecciones eferentes (sinápticas y hormonales) hipotalámicas
señales bioeléctricas en hormonales y viceversa. controlan las funciones homeostáticas, conductuales y
neuroendocrinas.
Conexiones
Hipotálamo y Sistema Nervioso Autónomo
Las aferencias sensoriales somáticas que llegan al hipotálamo pueden
clasificarse en: Regula al SNA mediante proyecciones que envía hacia núcleos
simpáticos y parasimpáticos en el Tronco cerebral y la Medula espinal.
• Directas:
o Aferencias que provienen de las cortezas • Hipotálamo, SNA y sistema neuroendocrino regulan al
sensoriales primarias (táctiles, auditivas, visuales, sistema inmunológico.
gustativas, etc.) • Hipotálamo es influenciado por las citoquinas (hormonas
• Indirectas: del sistema inmunitario) dicha influencia es la responsable
o Aferencias sensoriales que llegan al hipotálamo de la se sació de e fe edad ue te e os du a te las
luego de haber sido procesadas en estructuras del patologías infecciosas e inflamatorias.
sistema límbico (ya vienen con un toque • Hipotálamo estaría relacionado con las inmunodeficiencias
emocional). observadas en pacientes que sufren depresiones
psicológicas graves.
La formación hipocámpica y el complejo amigdalino proyectan
• Las células inmunitarias del bazo son influenciadas en forma
eferencias sobre las áreas hipotalámicas que regulan funciones
di ecta po co tactos tipo si apsis de neuronas
autónomas, endocrinas, de ingesta y reproducción.
noradrenérgicas simpáticas.
La información sensorial visceral que llega al hipotálamo a través del
Primera neurona (preganglionar) tiene su cuerpo neuronal dentro del
Núcleo del Tracto Solitario recibe aferencias (gustativas, viscerales,
SNC y la segunda (posganglionar) en los ganglios. La segunda neurona
cardiacas, respiratorias) del nervio Vago y su aumento de descarga
es la que envía un axón eferente que hace contacto con los diferentes
estaría relacionado con los ataques de pánico.
órganos blanco.
Recibe aferencias multimodales del Tronco Cerebral entre las que se
Eje hipotálamo – Hipofisiario
encuentran los axones del Locus Coeruleus (noradrenérgico) y de los
Núcleos del Rafé (serotoninérgico) que le envían información El hipotálamo elabora directamente las hormonas que
relacionada con el control del nivel de atención. posteriormente accederán a la sangre y se dirigirán hacia la
neurohipófisis.
El hipotálamo, la glándula pineal, el área postrema y el órgano
subfornical son órganos circunventriculares (OCV). Son áreas quimio- Hormonas Neurohipofisarias: Los cuerpos celulares de las células que
sensibles que no tienen Barrera hematoencefálica. secretan las hormonas neurohipofisarias no se encuentran en la
propia neurohipófisis, sino que corresponden a grandes neuronas
Las neuronas de estos órganos son las únicas que tienen acceso
denominadas Neuronas Magnocelulares ubicadas en los Núcleos
directo a las moléculas sanguíneas.
supraóptico y paraventricular del hipotálamo. El axoplasma de las
Las hormonas influencian por retroalimentación negativa o positiva la fibras nerviosas neuronales transporta las hormonas desde el
actividad del SNC a través de sus acciones sobre las neuronas de los hipotálamo a la neurohipófisis. Las hormonas son:
(OCV).
• ADH (vasopresina)
• Núcleo Supraquiasmático organiza temporalmente los o Reabsorción de agua en los riñones
procesos hormonales, homeostáticos y conductuales → • Oxitocina
ritmo circadiano, regulado por estímulos lumínicos. o Contracción uterina durante el parto y
• Hipotálamo es fundamental en la expresión de las estimulación de la eyección de la leche de las
conductas de copulación. Los núcleos hipotalámicos mamas.
relacionados con la función reproductiva presentan un
dimosrfismo sexual. La citoarquitectura del hipotálamo
rostral es diferente entre hombres homo y heterosexuale.
El género sexual del cerebro está determinado en parte por
el medio hormonal que lo rodea durante un Periodo Crítico
del desarrollo.
• NPO:
o Control de la conducta sexual masculina (erección
y eyaculación).
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
El hipotálamo elabora hormonas liberados para que la adenohipófisis o Directo → Liberación de hormonas hacia la
secrete hormonas a la sangre. La adenohipófisis se encarga de neurohipófisis.
elaborar las siguientes hormonas: Hormonas Adenohipofisarias o Indirecto → Factores de liberación que alcanzan
la adenohipófisis.
1. Adenocorticotropina (ACTH)
a. Liberada por Células Corticótropas Hormonas hipotalámicas
b. Supone el 20% de la adenohipófisis
c. Procede del gen de la Propiomelanocortina 1. Hormona liberadora de Corticotropina (CRH)
(POMC) a. Cadena sencilla de 42 aa
d. Estimula la generación de glucocorticoides y b. Liberada de neuronas paraventriculares,
andrógenos por la corteza suprarrenal: mantiene supraópticas, arcuatas y límbicas.
el tamaño de las zonas fasciculada y reticulada de c. Estimula la secreción de ACTH por células
la corteza. corticótropas.
i. Cortisol 2. Hormona liberadora de Hormona del Crecimiento (GHRH,
ii. Andrógenos Somatocrinina, Somatoliberina)
iii. Aldosterona a. Cadena sencilla de 44 aa y otra forma de 40 aa
2. Hormona del crecimiento (GH, Somatotropina) b. Estimula la secreción de hormona del crecimiento
a. Producida por las Células Somatótropas: por las células somatótropas.
localizadas en el centro. 2. Hormona Inhibidora de la hormona del crecimiento
b. Representa el 50% de la adenohipófisis. (Somatostatina)
c. Estimula el crecimiento corporal a. Cadena sencilla de 14 aa
d. Estimula la secreción de IGF-1 b. Inhibe la secreción de hormona del crecimiento
e. Estimula la lipólisis por células somatótropas.
f. Inhibe las acciones de la insulina en el 3. Hormona liberadora de tirotropina (TRH)
metabolismo de los CHO y los lípidos a. Péptido de 3 aa
3. Hormona estimulante de tiroides (TSH, Tirotropina) b. Liberada del Hipotálamo Anterior
a. Producida por Células Tirotropas: localización c. Estimula la secreción de TSH por células
anteromedial. tirotropas.
b. Supone el 5% de la adenohipófisis 4. Hormona liberadora de gonadotropinas (GnRH)
c. Estimula la producción de hormonas tiroideas por a. Cadena sencilla de 10 aa
las células foliculares de la tiroides y mantiene el b. Liberada de neuronas preópticas
tamaño de las células foliculares. c. Estimula la secreción de FSH y LH por células
4. Hormona Foliculo estimulante (FSH) gonadótropas (10% adenohipófisis).
a. Producida por Células Gonadótropas 5. Hormona Inhibidora de la Prolactina (PIH)
b. Mujer: Induce el crecimiento de los folículos en el a. Estructura: Dopamina (catecolamina)
ovario. b. Liberada por el Núcleo Arcuato
c. Hombre: maduración de los espermatozoides en c. Inhibe la secreción de Prolactina por las células
las células de Sertoli de los testículos. lactótropas.
4. Hormona Luteinizante (LH) Células adenohipofisiarias
a. Producida por Células Gonadótropas
b. Mujer: Estimula la ovulación, la formación del 1. Células Somatótropas → 30-40% → GH
cuerpo lúteo y la síntesis de estrógenos y 2. Células Corticótropas → 20% → ACTH
progesterona en los ovarios. 3. Células Tirótropas → 5% → TSH
c. Hombre: Estimula la síntesis de testosterona por 4. Células Gonadótropas → 10% → FSH y LH
las células de Leydig del testículo. 5. Células Lactótropas → 10-30% → Prolactina (PRL)
5. Prolactina (LTH) 6. Células melanótrofas:
a. Producida por Células Lactótropas: en Pars a. Sintetizan hormonas melanotróficas (MSH).
dentalis b. Se localizan en la zona intermedia.
b. Supone el 10-30% de la adenohipófisis. 7. Células cromófobas
c. Favorece el desarrollo de la mama femenina y la a. No secretoras, agranulares o nulas.
secreción y producción de leche. b. No sintetizan ninguna hormona
Los factores hormonales hipotalámicos actúan ejerciendo un control sobre la Hormonas Neurohipofisarias
secreción hormonal hipofisaria. Existe una regulación hipotalámica
estimuladora sobre las hormonas hipofisarias que es predominante, salvo en Preprohormona se transforma en el aparato de Golgi en
el caso de la prolactina. Las secreciones se realizan a través de fibras nerviosas,
prohormonas. Son incluidas en gránulos que serán transportados por
cuya única función consiste en secretar las hormonas liberadoras e inhibidoras
microtúbulos a lo largo de los axones. Durante el proceso de
hipotalámicas en los líquidos tisulares, las cuales se absorben en el sistema
porta hipotálamo-hipofisario para de ahí llegar a la adenohipófisis. conversión se produce un péptido: Neurofisina (la 1 se sintetiza con
la Oxitocina y la 2 se sintetiza con la ADH) cuya misión es unirse y
1. Sistema Porta Hipotálamo-Hipofisario (P/secrec. Adenohip) estabilizar a la hormona dentro del gránulo secretor, así como
favorecer el transporte axónico y aumentar la su vida media en
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
sangre. El proceso de secreción es por un mecanismo de exocitosis Factores inhibidores de ADH
dependiente de Calcio.
• Disminución de la osmolaridad plasmática
HORMONA ANTIDIURÉTICA (vasopresina, ADH) • Hipertensión y aumento de la volemia
• Glucocorticoides
Se origina de una preprohormona con 168 aa. Contiene Una
• Fármacos:
secuencia de péptido señal cuya función es asegurar la incorporación
o Alcohol
de la preprohormona a los ribosomas de las neuronas de los núcleos
o Clonidina (antihipertensivo)
SO y PV.
o Haloperidol (bloqueante de dopamina)
Preprohormona → Prohormona (145 aa) formado por 3 péptidos:
Mecanismo de acción de la ADH
1. Péptido de 9 aa → Hormona
Mediada por receptores acoplados a proteína G. Se conocen 3 tipos
2. Péptido de 19 aa → Péptido señal
de receptores:
3. Péptido de 95 aa → Neurofisina ll (glucopéptido: copeptina)
• Receptores V1
Es transportada por el Tracto Supraóptico-hipofisiario. Se almacena
o Activan a la fosfolipasa C.
en gránulos (cuerpos de Herring) en la Pars nerviosa de la
o Se localizan en el músculo liso de vasos
neurohipófisis, este almacenamiento permite el máximo efecto
sanguíneos y del tubo digestivo, hígado e
antidiurético durante 7-10 días.
hipotálamo.
La vida media en sangre para la ADH es de unos 10 minutos. Los o Existen 3 subtipos:
niveles en sangre son de muy pocos pg/ml. Se metaboliza en hígado, ▪ V1a → hepático
riñón y cerebro. ▪ V1b → glándula pituitaria y cerebro
o Vasoconstricción del músculo liso aumentando la
Se excreta a razón de: presión arterial.
• Receptores V2
• 34 +- 10 ng/ml en hembras
o Se localizan en túbulos distales y túbulos
• 71 +- 46 ng/día en varones
colectores medulares del riñón.
Durante el embarazo aumenta la tasa de depuración de ADH o Activan a la adenilato ciclasa e inducen la
emigración a la superficie luminal de las células de
Secreción de ADH unas proteínas intracelulares → Acuaporinas
(AQP).
El estímulo fisiológico primario es la osmolaridad plasmática
• Receptores V3
(variaciones del 1% son capaces de inducir cambios en la liberación
o Se localizan en la hipófisis y participan en la
de ADH); el umbral osmótico de ADH oscila entre 275-290 mOsm/Kg
liberación de ACTH.
(media en 285).
Acciones de la ADH
Los estímulos que participan en su liberación se pueden clasificar en:
1. Preservar el agua corporal
• Osmóticos:
a. Estimula el transporte activo de sodio desde el
• No osmóticos:
asa ascendente gruesa de Henle
o Cambio del volumen circulatorio (hipovolemia) y
b. Incrementa la permeabilidad a la urea en el
la tensión arterial, detectado por barorreceptores
túbulo colector medular: activa dos
▪ Aurícula izquierda para la presión baja.
transportadores diferentes de urea: el UT-A1 y el
▪ Aorta y seno carotideo para la presión
UT-A3, efecto mediado por fosfolipasa C, por lo
alta.
que favorece el gradiente hiperosmolar cortico-
Cuando hay hipovolemia y por consecuente hipotensión arterial grave medular.
se produce una secreción máxima de ADH, aun cuando se acompañe c. Las AQP 2, 3 y 4 se expresan en el túbulo colector,
de una osmolaridad baja. que se vuelve selectivamente permeable al agua
cuando se expone a la ADH.
Factores estimuladores de ADH d. Aumenta la permeabilidad hidrosmótica de las
células que revisten los túbulos distales y
• Aumento de la osmolaridad plasmática conductos colectores renales → efecto
• Hipotensión arterial (disminución del 10-15% de la volemia) antidiurético.
• Angiotensina ll, anestésicos, antidepresivos TC 2. Afecta la resistencia de los vasos rectos
• Deficiencia de glucocorticoides 3. Reduce la tasa de FG
• Fármacos: 4. Estimula la liberación renal de Prostaglandinas E2
o Nicotina 5. En sistema gástrico disminuye el volumen de secreción (por
o Morfina la vasoconstricción del músculo listo) e incrementa la
o Ciclofosfamida (antineoplásico, inmunosupresor) motilidad gástrica y del colón.
6. En el hígado estimula la liberación de glucosa por activación
de la glucogenólisis y la captación de K.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Hipersecreción de ADH → Sx de secreción inapropiada de ADH a. Contracción del músculo liso
b. Induce activación de varios tipos de enzimas
Lesión, irritación nerviosa, sustancias estimulantes de la secreción de como NOS.
ADH o producción ectópica (Ca de pulmón, pérdida de sal pulmonar),
provoca una antidiuresis, induciendo intoxicación hídrica con Expresión de receptores específicos de Oxitocina
síntomas como letargo, confusión mental, aumento de peso,
hemodilución, hiponatremia la cual se produce por la activación de • Útero, ovario, riñón, corazón, endotelio vascular, cerebro,
los mecanismos natriuréticos activados por la hipervolemia. amígdala, hipotálamo ventromedial, septum y tallo
cerebral:
Hiposecreción → Diabetes Insípida o Estimulos de la Oxitocina:
1. Estimulación sensitiva del cérvix y
APELINA vagina (reflejo de Ferguson)
Neuropéptido expresado en los Núcleos SO y PV del Hipotálamo, 2. Dilatación cervico-uterina en parto
actúa sobre los receptores específicos localizados en las neuronas 3. Succión del pezón (estimulación de
vasopresinérgicas. mamas)
4. Contracciones musculares del orgasmo
Está constituida por una familia de péptidos, con dos isoformas: larga 5. Contacto corporal no amenazante
(apelina 36) y corta (apelina 13), actúan como ligandos endógenos de 6. Dolor, deshidratación
un receptor huérfano acoplado a proteína G denominado Receptor 7. Hemorragia, hipovolemia
APJ. • Estrógenos estimulan la expresión de receptores
específicos de Oxitocina en el útero y además aumentan en
Este neuropéptido tiene una potente actividad acuarética al inhibir la
gran medida su expresión en el riñón.
actividad de las neuronas vasopresinérgicas e inhibir la liberación de
• Testosterona tiene efectos opuestos en el comportamiento
ADH.
asociado a la Oxitocina: disminución de la generosidad y la
OXITOCINA simpatía.
• Síntesis Acciones fisiológicas de la Oxitocina
o Nonapéptido de estructura similar a ADH, que
1. Induce contracciones de las células mioepiteliales de las
solo difiere en 2 aa.
mamas para la eyaculación de la leche.
o Es formado en el núcleo PV
2. Contracciones del miometrio induce la movilización de
o Transportada por la Neurofisina I
calcio en celulas musculares lisas del utero y del miometrio,
o Vida media 3-5 min.
papel importante en la aceleración del parto una vez
• Secreción iniciado. Contracción uterina tras el parto, PGF2a por
o Se libera ante diferentes estímulos: decidua y emnos.
1. Neurológicos y/o psicológicos: 3. Estimula la eyaculación, aumento del número de
a. Estimulada por la anticipación del espermatozoides y la contracción de los tejidos
amamantamiento. eyaculadores, uretra prostática, cuello de la vejiga y el
b. Inhibida por el estrés en lo cual intervendría la conducto eyaculador.
activación del SNS y la liberación de
Noradrenalina y Adrenalina. Funciones cerebrales de la Oxitocina
2. Hormonales:
a. Estrógenos inducen su secreción. Proyecciones a amígdala, hipotálamo VM, núcleo septal, tallo y
b. Progesterona inhibe su secreción. medula:
3. Mecánicos:
• Apego adulto, retención de pareja
a. Succión del pezón, distención vaginal y uterina
• Confianza intergrupal
estimulan su secreción.
• Reducción de la Ansiedad-Estrés
Mecanismo de acción • Inicio de la conducta maternal
• Responsable del placer antes y después del acto sexual
1. La activación del receptor de Oxitocina (receptores
específicos de Oxitocina) conduce a tres mecanismos Cumple una función fundamental en la creación de fuertes uniones
diferentes de unión a las proteínas GTP madre-hijo. Sus niveles se correlacionan con mayor sincronía. Las
2. El mecanismo principal esta mediado por el camino de interrupciones de esta unión pueden alterar la química del cerebro y
Gq/PLC/IP3 específicamente la respuesta al estrés del hijo. Se asocia con altos
3. Induce la secreción de PIP2 a DAG e IP3 para con ellos niveles de estrés. Respuesta inmunológica desregulada y otros
a. Aumentar concentración de Calcio a través del procesos en la edad adulta asociados con el envejecimiento
receptor de Rianodina (RYR) y a través de los acelerado.
canales dependientes de voltaje tipo L
Acciones de la Oxitocina relacionadas con la conducta y edad
4. Aumento de calcio citosólico ocasiona su unión a
Calmodulina para formar un complejo CaMK y provocar 1. Nacimiento
diversas respuestas celulares: a. Contracciones uterinas
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
2. Lactancia Efectos sobre el metabolismo proteico de la GH
a. Expulsión de la leche
3. Infancia La GH es una hormona anabólica proteínica que produce un balance
a. Maternalización positivo de nitrógeno y fósforo: incremento del fósforo plasmático y
i. Olor del bebe, vocalización y contacto descenso de nitrógeno ureico y AA en plasma.
visual.
• Aumenta la síntesis proteica (anabolismo)
4. Adolescencia
• Aumenta la entrada de AA en el interior de las células
a. Comportamiento de juego (interacciones
(especialmente las de músculo esquelético, hepatocitos y
sociales)
adipocitos).
b. Discriminaciones individuales, reconocimiento
• Produce un aumento de la síntesis de ADN y RNA y aumenta
facial
la división celular.
5. Adultez
a. Conducta de apego Efectos sobre el metabolismo de los carbohidratos y grasa
b. Cognición social
c. Confianza La GH es una hormona diabetogénica debido a que aumenta la
d. Aparearse tras la elección liberación de glucosa hepática y ejerce un efecto contrario a la
e. Erecciones del pene insulina en el músculo (disminuye cantidad de glucosa utilizada por el
f. Hembra receptiva organismo).
g. Respuestas apropiadas al estímulo involucrado
También es una hormona Cetogénica, porque aumenta la
Hormona del crecimiento (GH, Somatotropina) concentración de ácidos grasos libres circulantes (lipólisis), lo cual
tarda varias horas en desarrollarse y, de esta manera, proporciona
• Síntesis una fuente disponible de energía para los tejidos durante la
o Se sintetiza en el brazo largo del cromosoma 17 hipoglucemia, ayuno y estímulos estresantes.
donde existen 5 genes codificadores de la HG.
▪ hGH-N (N: normal) → 75% de la hGH • Estimula la glucogenólisis
circulante o Promueve la cetogénesis (cetosis) provocando
▪ hGH-V (V: variante) hígado graso.
• Secreción
Somatomedinas
o En el adulto la secreción es pulsátil, los niveles
máximos se alcanzan por la noche, al comienzo Los efectos de la GH en el crecimiento, el metabolismo del cartílago y
del sueño y durante el ejercicio. de la proteína dependen de la interacción entre la GH y las
Somatomedinas, que son factores de crecimiento polipeptídicos
Mecanismo de acción de la GH
secretados por el hígado y otros tejidos. Las principales son:
La GH comparte una identidad estructural del 85% con el Lactógeno
• Factor de crecimiento similar a insulina tipo 1 (IGF-I)
placentario humano (HPL).
o Su secreción es independiente de la GH antes del
No actúa sobre ninguna glándula, tiene efecto directo sobre los nacimiento, pero después la GH estimula su
tejidos, provoca el crecimiento de todos los tejidos del cuerpo acción y tiene una intensa actividad estimulante
capaces de crecer. del crecimiento.
o Concentración se eleva durante infancia y alcanza
Estimula la secreción de IGF-1 (factor de crecimiento insulínico 1) máximo en pubertad, luego disminuye en vejez.
necesario para el desarrollo corporal normal del niño y adolescente. o Participa en crecimiento esquelético y de
cartílago.
Una de las principales vías es la JAK2-STAT. JAK2 forma parte de la
• Factor de crecimiento similar a insulina tipo 2 (IGF-II)
familia Janus de cinasas de tirosina citoplásmicas. Las moléculas para
o Es independiente de la GH y participa en el
traductores de señal y activadores de la transcripción (STAT) son una
crecimiento del feto.
familia de factores de transcripción citoplásmicos inactivos que con la
• Las somatomedinas van unidas a proteínas de transporte
fosforilación mediada por las cinasas JAK migran al núcleo y activan
específicas (IGF BP) que aumentan su vida media y hace que
varios genes. Las vías JAK-STAT también median los efectos de la
las concentraciones se mantengan relativamente
prolactina y varios factores de crecimiento.
constantes a lo largo del día (20hrs), a diferencia de la GH
Efectos sobre el crecimiento (menos de 20 min).
o Adulto: 1.6 a 3 ng/ml
• Actúa sobre el periostio y estimula los osteoblastos. o Niños/adolescentes: 6 ng/dl
• Acelera la condrogénesis al actuar sobre los condrocitos y
facilita el crecimiento lineal del cartílago Acción directa e indirecta de la hormona del crecimiento
• Aumenta el crecimiento del esqueleto y de los músculos
Antes se consideraba que la GH inducía el crecimiento por acción
esqueléticos durante la niñez y la adolescencia. En adultos
directa sobre los tejidos, más tarde se creyó que actuaba solo a través
ayuda a mantener el tamaño de los huesos y músculos y
de las somatomedinas. Sin embargo, si se inyecta GH en una epífisis
promueve la reparación tisular.
tibial proximal, se produce ensanchamiento unilateral en cartílago y
el cartílago produce IGF-I.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Factores que estimulan secreción de GH La secreción también esta regulada por retroalimentación: la GH
estimula la producción de IGF-1, la cual a su vez ejerce un efecto
• Hipoglucemia (estímulo mas potente) inhibidor directo sobre la secreción hipofisaria de GH. También
• Reducción de Ac grasos libres estimula la secreción de Somatostatina.
• Inanición, hipoproteinemia (Kwashiorkor)
• Traumatismo, dolor, frío, fiebre Hormona de la Pars Intermedia → Hormona melanocito
• Estrógenos, testosterona estimulante (MSH)
• Sueño profundo
• Síntesis
• Ejercicio
o Proviene de la POMC (Propiomelanocortina)
• Hormona liberadora de GH (GHRH)
o Consta de 13 aa
• Grelina
• Secreción
• Estrés o Controlada por los NTs hipotalámicos como la
• Excitación dopamina y la serotonina, que estimulan la
• Ayuno expresión del gen de la PMC en zona intermedia.
• Estímulos alfa adrenérgicos, dopaminérgicos, • Mecanismo de acción:
serotoninérgicos o Se una receptores de membrana de los
• Serotonina melanocitos (MSHR-1)
• Glucagón o Otros receptores:
▪ MSHR-2: se unen a la ACTH en las
Factores que inhiben secreción de GH
adrenales
• Aumento de la glucemia ▪ MSHR-3,4,5: presentes en diversas
• Aumento de Ac grasos libres áreas del SNC
• Envejecimiento • Acciones
• Obesidad o Estimula el crecimiento y proliferación de los
• Hormona inhibidora de GH (Somatostatina; principal melanocitos
modulador) o Favorecer la síntesis de melanina y la dispersión
• Hormona del crecimiento exógena de sus gránulos, aumentando así la pigmentación
cutánea.
• Glucocorticoides
o Posee función antipirética sobre los centros
• Gestágenos
hipotalámicos termorreguladores
• Estímulos beta adrenérgicos
o Posee función antiinflamatoria, al inhibir la
Regulación de la secreción de GH interleucina 1 (IL-1) y estimula el eje hormonal
o Posiblemente la función más importante de la a-
La regulación se encuentra dada por dos polipéptidos de 44 aa y 14 MSH en el hombre sea actuar como
aa, respectivamente. neurotransmisor en el SNC
• Hormona liberadora de la hormona del crecimiento (GHRH)
o Secretada en el núcleo ventromedial, región del Glándula pineal o Epífisis
hipotálamo sensible a la concentración sanguínea
de glucosa que provoca la sensación de saciedad Se encuentra en el centro del cerebro y detrás del tercer ventrículo.
en la hiperglucemia y de hambre en la Los pinealocitos, producen indolaminas (melatonina) y péptidos
hipoglucemia. vasoactivos.
o Estimula la secreción de GH mediante unión a
Producción y secreción de melatonina es estimulada por fibras del
receptores de membrana específicos en la
nervio postgangliónico de la retina (Núcleo supraquiasmático). Este
superficie externa de las células de la GH que se
sistema neuronal se estimula con la oscuridad y se inactiva con la luz.
encuentran en la adenohipófisis. Estos receptores
activan al sistema de adenilato ciclasa para La hormona entra por difusión a la sangre, donde tiene un pico de
incrementar el AMPc y con ello el calcio para concentración entre las 2 y las 4 am, y luego cae gradualmente
promover la liberación de la GH de las vesículas durante el resto del periodo de la oscuridad.
por exocitosis hacia la sangre. También ocasiona
un efecto a largo plazo al incrementar la Síntesis y secreción de la melatonina está profundamente influida por
transcripción de genes en el núcleo, con aumento el ciclo día-noche, mayor secreción es por la noche.
de la síntesis de nueva GH.
• Biosíntesis
• Hormona inhibidora de la hormona del crecimiento
o Triptófano → serotonina → descarga de
(Somatostatina)
Noradrenalina → Acetiltransferasas → N-
• Grelina
acetilSerotonina → Melatonina
o Sintetizada en estómago y en el hipotálamo y
• Metabolismo
posee intensa actividad estimulante de la GH
o Mitocondrias y el citocromo P450 (hepatocito) →
ácido glucorónico
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Niños menores de 3 meses tienen bajos niveles. En mayores el pico
de concentración sanguínea nocturna puede alcanzar 325 pg/ml.
Jóvenes 10 a 60 pg/ml.
Mecanismo de acción de la Melotonina: hormona de la juventud
G. pineal implicada en ritmos circadianos y en algunos trastornos de
carácter estacional, con propiedades antioxidantes. G. pineal
funciona como un transductor neuroendocrino, regulado por la luz y
controlado por el NSQ que produce melatonina durante la noche y
serotonina durante el día.
Participa en la fisiopatología de enfermedades degenerativas que
aparezcan durante el envejecimiento.
Dos subtipos de receptores de Melatonina, ambos acoplados a
proteína G:
1. MT1
a. Localizados en SNC, pars tuberalis, hipotálamo y
riñón.
b. Produce la inhibición de la Adenilato ciclasa y la
activación de la FLC.
2. MT2
a. Localizado en retina e hipocampo
b. Produce inhibición de la Adenilato ciclasa e
inhibición de la ruta de la Guanilil ciclasa.
Repercusión de las alteraciones del ritmo circadiano de la
melatonina sobre la salud
• A) Desajustes
o Factores externos
▪ Cambio voluntario del ciclo (viajes)
o Factores internos
▪ Ceguera
• Consecuencias temporales
o Trastornos del sueño
o Somnolencia diurna
o Disminución de la alerta
o Torpeza
o Trastornos Gastrointestinales
• B) Daño de marcapasos (NSQ)
o Lesiones tumorales
o Alzheimer
o Parkinson
o Mutación genética
• Consecuencias permanentes
o Sx. Metabólico
o Obesidad
o Diabetes
o Algunos C.A.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Glándula Tiroides 2. Incrementa la actividad de la bomba de yoduro (NIS), que
favorece el atrapamiento de yoduro por las células
Generalidades glandulares.
La tiroides produce dos hormonas relacionadas, tiroxina (T4) y 3. Intensifica la yodación de la tirosina para formar hormonas
triyodotironina (T3). Al actuar por medio de receptores nucleares, tiroideas.
estas hormonas desempeñan una función de fundamental 4. Aumenta el tamaño y la actividad secretora de las células
importancia en la diferenciación celular durante el desarrollo y tiroideas.
ayudan a conservar la homeostasis termogénica y metabólica en el 5. Incrementa el tamaño de células tiroideas y transforma
adulto. células cúbicas en cilíndricas e induce el plegamiento del
epitelio tiroideo en el interior de los folículos.
Los trastornos autoinmunitarios de la glándula tiroides son resultado,
primordialmente, de procesos autoinmunitarios que estimulan la Estímulos sobre la secreción e inhibición de TRH y TSH
sobreproducción de hormonas tiroideas (tirotoxicosis) o producen • Frío
destrucción glandular y deficiencia hormonal (hipotiroidismo). o Ocasiona la excitación de los centros
Anatomía hipotalámicos encargados de controlar la
temperatura corporal, aumentando la secreción
La glándula tiroides se compone de un gran número de folículos, cada de TRH y consecuentemente de TSH. Aumenta el
uno rodeados por una sola capa de células epiteliales cúbicas y lleno metabolismo basal debido al aumento de la
de una sustancia de material proteico llamado coloide. El liberación de hormonas tiroideas.
componente principal del coloide es una glucoproteína llamada • Estrés
Tiroglobulina, cuya molécula es el precursor proteínico de las o Ocasiona la inhibición de la secreción de TRH
hormonas tiroideas. • Dopamina, glucocorticoides y somatostatina
o Suprimen la secreción de TSH a nivel hipofisario.
Regulación del eje tiroideo
• Tiocianato
TRH → TSH → Células foliculares → Secreción de Hormonas tiroideas o Reduce el atrapamiento de yoduro al competir
con la simportador de Na-I (NIS).
La Hormona liberadora de Tirotropina (TRH o Tiroliberina) liberada de • Propiltiuracilo
la eminencia media del hipotálamo viaja a través de los vasos porta o Reduce la formación de hormona tiroidea al
hipotalámico-hipofisario hasta la adenohipófisis para estimular la bloquear la enzima Peroxidasa necesaria para la
producción de TSH. La TRH estimula directamente las células yodación de la tirosina y por otra parte impide el
adenohipofisarias tirotropas mediante la unión a sus receptores acoplamiento de dos tirosinas yodadas para la
acoplados a proteína Gq localizados en la membrana celular de la formación de T3 o T4.
hipófisis. Este proceso activa el Sistema de segundo mensajero de la • Concentración elevada de yoduros inorgánicos
Fosfolipasa C haciendo que produzcan grandes cantidades de o Se debe a una disminución del atrapamiento de
Fosfolipasa C y se inicie una cascada mediante IP3 y DAG para yoduro con lo que la yodación para formación de
aumentar el Ca++ intracelular y liberar las vesículas con TSH hormonas tiroideas también disminuye.
almacenada.
Síntesis de hormonas tiroideas
Posteriormente la TSH liberada actúa sobre sus receptores acoplados
a proteína Gs en las células glandulares tiroideas activando el Sistema Las hormonas tiroideas derivan de la Tg, una glucoproteína yodada de
de segundo mensajero de AMPc. El AMPc actúa como segundo gran tamaño. La Tiroglobulina se produce en las células tiroideas
mensajero y activa a la proteína cinasa que produce múltiples específicamente en el RE y el aparato de Golgi para ser secretadas
fosforilaciones en toda la célula. El resultado es un aumento hacia la luz del folículo tiroideo donde se produce la yodación de
inmediato de la secreción de hormonas tiroideas y un crecimiento residuos específicos de tirosina. Posteriormente se da la recaptación
prolongado del propio tejido de la glándula. de TG al interior de la célula del folículo donde por proteólisis se da la
liberación de T4 y T3.
Las hormonas tiroideas actúan por retroalimentación negativa
inhibiendo la producción de TRH y de TSH. Concentración reducida de 1. Metabolismo y transporte de yodo
hormonas tiroideas aumenta la producción basal de TSH y potencian
La captación de Yoduro es el primer paso crucial para la síntesis de
la estimulación de TSH mediada por TRH. Las concentraciones
hormonas tiroideas. El yodo ingerido a través de la dieta se une a
elevadas de hormonas tiroideas suprimen de forma rápida y directa
proteínas séricas, en especial a la albúmina (el que permanece libre
la TSH e inhiben la estimulación de la TSH mediada por TRH, lo que
se elimina por orina). La tiroides extrae el yodo de la circulación de
indica que las hormonas tiroideas son el regulador dominante de la
forma muy eficiente. La captación de yodo está dada por el
producción de TSH.
Simportador de Na-I (NIS) que se expresa en la membrana basolateral
Efectos de la TSH sobre la glándula tiroides: de las células foliculares de la tiroides. Otro transportador del yodo es
el contratransportador del Cl-yodo → Pendrina, localizado en la
1. Eleva la proteólisis de la tiroglobulina almacenada en los superficie apical de la célula tiroidea y se encarga de transportar el
folículos, con lo que se liberan hormonas tiroideas a la yodo hacia la sustancia coloidal. La mutación del gen PENDRIN
sangre circulante y disminuye la sustancia folicular. produce el Síndrome de Pended, trastorno caracterizado por defectos
a. Efecto precoz más importante (30 min). en la organificación del yodo, bocio y sordera sensitivoneural.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
2. Organificación, acoplamiento, almacenamiento y liberación Efectos orgánicos de las hormonas tiroideas
Una vez que el yoduro es atrapado por el NIS es transportador a la Efectos sobre el metabolismo celular
membrana apical de las células foliculares donde se oxida en una
reacción de organificación en la que participan la enzima Yoduro • Incrementan la actividad metabólica de casi todos los
Peroxidasa (TPO) y el peróxido de hidrógeno. El átomo de yodo se una tejidos del organismo. Se incrementa el metabolismo basal
a residuos tirosilo de la Tg. Las yodotirosinas de la Tg se acoplan por entre el 60-100% por encima del valor normal.
medio de un enlace éter en una reacción catalizada por la TPO. En • Incrementan el número y actividad de las mitocondrias para
esta reacción se pueden formar T3 o T4 dependiendo del número de inducir la formación de ATP.
átomos de yodo presentes en las yodotirosinas: • Aumenta la respuesta de la bomba Na-K para potenciar el
transporte de iones sodio y potasio a través de las
Tirosina → Monoyodotirosina → Diyodotirosina → 3,5,3- membranas produciendo calor.
triyodotironina (T3) → 3,3,5-triyodotironina → Tiroxina (T4)
Efectos sobre el crecimiento
Tras el acoplamiento, la Tg es devuelta al interior de la célula tiroidea
a través de vesículas por pinocitosis, donde es procesada en los • Estimulan el crecimiento y desarrollo del cerebro durante la
lisosomas para liberar T4 y T3 mediante proteólisis. vida fetal y en los primeros años de vida posnatal. Ausencia
de hormonas durante el periodo fetal y los primeros días de
Las monoyodotirosinas y diyodotirosinas no acopladas se desyodan vida ocasionarán retraso mental permanente.
por acción de la Enzima deshalogenasa (yodotirosina desyodinasa), de
forma que se recicla el yoduro que no se utilizó en la síntesis de Efectos sobre mecanismos corporales específicos
hormonas tiroideas.
• Estimulación del metabolismo de los CHO → se estimula la
Secreción diaria captación de glucosa por las células, aumento de la
glucolisis, incremento de la gluconeogenia, mayor
• 93% tiroxina absorción en tubo digestivo y una mayor secreción de
• 7% de triyodotironina insulina.
• Tiroxina eventualmente se convierte en T3 • Estimulación del metabolismo de los lípidos → aumenta la
velocidad de movilización de los lípidos del tejido adiposo,
Transporte y metabolismo de las hormonas tiroideas
disminuyendo los depósitos de grasas del organismo en
La glándula tiroides secreta al menos 20 veces más T4 que T3. Ambas mayor medida que en casi todos los demás tejidos.
hormonas circulan unidas a proteínas plasmáticas (99%), • Efecto sobre los lípidos plasmáticos y hepáticos → se induce
principalmente a la Globulina de unión a la tiroxina (TGB), la un descenso de la concentración plasmática de colesterol,
transterrina (prealbúmina) y la albúmina. La TGB transporta el 80% de fosfolípidos y triglicéridos; esto debido a que la hormona
las hormonas unidas. La T3 libre es ligeramente mayor que la T4 y es induce un aumento de receptores de LDL lo que determina
la forma activa. su rápida eliminación del plasma por el hígado y la secreción
subsecuente de colesterol en estas lipoproteínas por las
Desyodinasas células hepáticas. La ausencia de hormonas tiroideas
origina un depósito excesivo de lípidos en el hígado.
La T4 puede considerarse la precursora de la T3, hormona de mayor
• Disminución del peso corporal
potencia. La T4 se convierte en T3 por acción de las enzimas
desyodinasas. La desyodinasa tipo II es la que tiene mayor afinidad Efectos sobre el aparato cardiovascular
por la T4. El hipotiroidismo induce a la enzima, lo que provoca el
aumento de la conversión de T4 en T3 en tejidos como el encéfalo y • Aumento del flujo sanguíneo y del gasto cardiaco → el
la hipófisis. El propiultiuracilo actúa sobre estas enzimas bloqueando aumento del metabolismo acelera la utilización de O2
utilizado e induce la liberación de productos metabólicos
Mecanismo de acción de las hormonas tiroideas finales que vasodilatan los vasos de los tejidos elevando el
flujo.
El efecto general consiste en la activación de la transcripción nuclear
• Aumento de la frecuencia cardiaca
de un gran número de genes. El resultado neto es un aumento
generalizado de la actividad funcional de todo el organismo. • Aumento de la fuerza cardiaca → debido al aumento de la
actividad enzimática inducida por las hormonas. Sin
• Hormonas tiroideas activan receptores nucleares → embargo, en hipertiroidismo grave se puede generar una
depresión del músculo cardiaco por gran catabolismo
-Las hormonas tiroideas se unen con gran avidez a los Receptores de proteico.
hormona tiroidea (TR) alfa y beta en el núcleo.
Otros efectos
-Los TR poseen un dominio central de unión al ADN y un dominio de
unión al ligando. Se unen a secuencias específicas denominadas • Aumento de la respiración → hay más CO2 que eliminar
elementos de respuesta tiroidea en las regiones promotoras de genes • Aumento de la motilidad digestiva → hormona tiroidea
diana. Los receptores se fijan a receptores X de ácido reinoico (RXR). favorece la secreción de jugos digestivos y motilidad GI:
La activación del receptor puede estimular o inhibir la transcripción. diarrea en hipertiroidismo y estreñimiento en hipo.
• Efectos excitadores sobre el SNC → Hipertiroidismo hay
nerviosismo, tendencias psiconeuróticas, ansiedad, etc. Las
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
áreas más afectadas son la corteza cerebral, los ganglios • Piel seca, áspera y extremidades frías
basales y la cóclea, por consiguiente, en el hipotiroidismo • Sensación de frío
hay: • Mixedema
o Retraso mental o Cara, manos y pies hincados
o Rigidez motora • Alopecia difusa, Bradicardia
o Sordera con mutismo • Retraso tendinoso
• Efecto sobre la función muscular → reacción muscular • Problemas de memoria y concentración
enérgica, pero el exceso lo debilita por catabolismo • Estreñimiento, aumento de peso y escaso apetito
proteínas: miopatía tirotóxica. • Disnea
• Temblor muscular → temblor lento característico de • Voz ronca
hipertiroidismo por aumento de reactividad sináptica. • Menorragia, oligomenorrea y amenorrea
• Efectos sobre el sueño → Debido al efecto agotador que • Sordera, Arteriosclerosis
ocasionan las hormonas tiroideas sobre la musculatura y el
sistema nervioso, las personas hipertiroideas suelen Cretinismo
sentirse siempre cansadas, a pesar de que los efectos
excitantes de la hormona les dificulta conciliar el sueño. En Los niños hipotiroideos desde el nacimiento o desde vida fetal se
el hipotiroidismo el sueño se prolonga entre 12-14 hrs. llaman niños cretinos. El cretinismo se debe a un hipotiroidismo
• Efectos sobre la función sexual extremo sufrido durante vida fetal, lactancia o infancia. Se caracteriza
o Hombres: la carencia tiroidea provoca pérdida de por falta de crecimiento y retraso mental. Puede deberse a ausencia
la libido, mientras que su concentración excesiva congénita de tiroides (cretinismo congénito), a que la glándula no
causa impotencia. sintetiza hormona por defecto genético o carencia de yodo
o Mujeres: carencia de hormona produce (Cretinismo endémico). Si no se trata pocas semanas después del
menorragia y polimenorrea, es decir parto, el retraso mental será permanente.
menstruación excesiva y frecuente, Tirotoxicosis
respectivamente.
Se define como el exceso de hormonas tiroideas y no es sinónimo de
Hipotiroidismo hipertiroidismo, que es el resultado de un exceso de función tiroidea.
La deficiencia de yodo sigue siendo la causa más frecuente de Las principales causas de la tirotoxicosis con el hipertiroidismo
hipotiroidismo en el mundo. En las áreas en las que hay suficiente causado por:
yodo, la enfermedad autoinmunitaria → Tiroiditis de Hashimoto y las • Enfermedad de Graves → 60-80% de las tirotoxicosis
causas iatrógenas → tratamiento de hipertiroidismo son más
• Bocio multinodular tóxico
frecuentes.
• Adenomas tóxicos
1. Hipotiroidismo autoinmunitario
Enfermedad de Graves
a. Tiroiditis de Hashimoto (tiroiditis bociosa)
Enfermedad autoinmunitaria en la que se forman anticuerpos
Existe infiltración linfocítica marcada de la glándula tiroides con
denominados Inmunoglobulinas estimuladoras de tiroides (TSI)
formación de centros germinales, atrofia de folículos tiroideos
contra el receptor de TSH. Estos anticuerpos se unen a los mismos
acompañada de ausencia de coloide y fibrosis leve o moderada.
receptores de membrana que la TSH e inducen una activación
b. Tiroiditis atrófica continua del sistema AMPc de las células que se traduce en la
aparición de hipertiroidismo. Los TSI inducen un efecto estimulante
La fibrosis es más extensa y la infiltración menor, los folículos faltan sobre la glándula tiroides que dura hasta 12 hrs y contrasta con la
casi por completo. Probablemente es el estado final de la tiroiditis de brevedad de la acción de la TSH que es solo de 1 hora. Debido a la
Hashimoto. elevada secreción de hormona tiroidea causada por la TSI se suprime
la formación adenohipofisaria de TSH, por lo tanto, sus
2. Bocio coloide endémico asociado a deficiencia de yodo
concentraciones en la enfermedad de Graves es baja o nula.
La ausencia de yodo ocasiona que no se sinteticen hormonas
Manifestaciones clínicas:
tiroideas, por lo tanto, no existe ninguna hormona que inhiba la
producción de TSH adenohipofisaria. La TSH estimula a las células • Hiperactividad, irritabilidad, disforia
tiroideas para que secreten cantidades enormes de Tg hacia la • Intolerancia al calor y diaforesis
sustancia coloidal provocando el aumento de tamaño de la tiroides. • Fatiga y debilidad → miopatía tirotóxica
La glándula aumenta hasta 10-20 veces de tamaño. • Pérdida de peso con aumento del apetito
• Diarrea y pérdida de la libido
3. Bocio coloide idiopático no tóxico
• Temblores
Se da en personas que no sufren carencia alimenticia de yodo, sin • Bocio
embargo, se presenta el bocio coloide. • Exoftalmos: debido a tumefacción edematosa de tejidos
retroorbitarios y en lesiones de músculos extraoculares.
Manifestaciones clínicas del hipotiroidismo: Concentración elevada de TSI → proceso autoinmunitario.
• Cansancio, debilidad
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Páncreas Regulación de la secreción de insulina
Islotes de Langerhans Uno de los principales estimuladores de la secreción de insulina es el
aumento de la glucemia. El mecanismo de secreción es el siguiente:
• Beta: 65% → insulina → porción central
• Alfa: 20% → glucagón → alrededor del bore externo 1. Transporte de glucosa al interior de la célula Beta
• Delta: 10% → somatostatina → entre alfa y beta
La membrana de la célula Beta contiene un transportador de glucosa
• PP (F) → polipéptido pancreático (PYY) → pseudópodos
llamado GLUT2 que la transporta desde la sangre al interior de la
hacia Bta
célula por difusión facilitada.
• Péptido amiloide pancreático (amilina)
2. Metabolismo de la glucosa en el interior de la célula Beta
Capilares muy fenestrados en los islotes permite buen intercambio de
las hormonas Una vez en el interior de la célula, la glucosa es fosforilada a Glucosa-
6-fosfato por la Glucocinasa y la Glucosa-6-fosfato es oxidada
Células de los islotes tienen uniones GAP que permiten comunicación
posteriormente. El ATP, uno de los productos de esta etapa de
intercelular. Las células tienen inervación adrenérgica, colinérgica y
oxidación, parece fundamental en la regulación de la secreción de
peptidérgica.
insulina.
Insulina
3. El ATP cierra los canales de K+ sensibles a ATP
Hormona peptídica que consta de 2 cadenas una A de 21 aa y otra B
Estos canales de K+ son regulados por las concentraciones de ATP en
de 30. Dos enlaces disulfuro unen a la cadena A a la cadena B y un
la célula. Cuando las concentraciones de ATP aumentan, los canales
tercer puente disulfuro se localiza en la cadena A.
se cierran, lo que despolariza la membrana de las células B.
• Cromosoma 11p
4. La despolarización abre los canales de Ca++ sensibles a
• Preproinsulina
voltaje
o Péptido señal, su escisión de la proinsulina
además de las enzimas microsomales Los anales de Ca++, también en la membrana de la célula Beta, están
o Las cadenas A y B de la insulina regulados por cambios en el voltaje, se abren por despolarización y se
o Un péptido conector (péptido C) cierran por hiperpolarización. La despolarización causada por el ATP
o Al escindir este péptido señal nos da la abre los canales de Calcio. El calcio fluye al interior de la célula Beta y
proinsulina (cadenas A y B + péptido C) aumenta su concentración intracelular.
• Síntesis
o Transcripción del gen 5. El aumento de Ca++ intracelular produce la secreción de
o Ribosomas insulina.
o Preprohormona El aumento de calcio intracelular ocasiona la liberación de insulina y
o Proinsulina → transportada al RE para dar lugar a péptido C a través de las vesículas por exocitosis. El péptido C es
una forma plegada al crear puentes disulfuro para
eliminado por orina sin modificaciones por lo que puede usarse para
luego ser empaquetada en el aparato de Golgi. valorar y monitorizar la función de las células Beta.
o Endopeptidasas liberan Péptido C → INSULINA
LOERA: se requiere pH acido para liberar insulina. Si hay pH alcalino,
Insulina y péptido C son empaquetados juntos en gránulos secretores
aunque haya glucosa no se despolarizan los canales de calcio. Esto se
y cuando la célula Beta es estimulada, son liberados en cantidades debe a que el metabolismo de la glucosa genera piruvato y el priuvato
equimolares a la sangre. glutamato. El glutamato ocasiona que el pH se vuelva ácido.
La secreción de Péptido C es la base de una prueba sobre la función Se requiere ZINC para mantener empaquetada la insulina, carencia de
de la célula Beta en personas don DM tipo I que reciben inyecciones Zinc (oleaginosas ricas en Zinc) corremos riesgo de que no se
de insulina exógena ya que estos pacientes no producen insulina con empaquete adecuadamente y su vida media no sea buena. Por eso
lo que tendrán niveles bajos de péptido C.
algunas tienen como incipiente zinc.
o Semivida de 6 min y desaparece de circulación 10
Glucagón: activa a una proteína Gq acoplada a fosfolipasa C, lo que
15 min lleva al aumento de calcio intracelular y con ello se liberen las
o Pancreas secreta 40 50 U/dia vesículas que contienen insulina y péptido C.
o La insulina que no se une a receptores es
degradada por insulinasas que rompen los Somatostatina: inhibe el mecanismo que estimula el glucagón.
enlaces disulfuro, principalmente en:
▪ Hígado, riñones y músculos Aminoácidos: Arginina y lisina son los más potentes. Estos AA
potencian la secreción de insulina casi hasta el doble en situaciones
Hay incremento en la concentración periférica de insulina a los 8 10 de hiperglucemia. La insulina favorece el transporte de AA a las
min después del consumo de alimentos y alcanza concentraciones células de los tejidos y la síntesis de proteínas en su interior.
máximas en sangre 30 40 min después.
Hormonas gastrointestinales: Péptido insulinotrópico dependiente
de glucosa (GIP), Gastrina, Secretina y Colecistocinina. Estas
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
aumentan la secreción de insulina de forma moderada. Son liberadas La acción hipoglucémica de la insulina se puede describir de tres
por el tubo digestivo cuando se consumen alimentos. modos: a) la insulina aumenta el transporte de glucosa al interior de
las células diana como el músculo y tejido adiposo al dirigir la
Efecto INCRETINA de hormonas gastrointestinales inserción de transportadores de glucosa (GLUT4) en las membranas
celulares. A medida que entra la glucosa a la célula, las
• Efecto paracrino de células del islote
concentraciones de glucosa sanguínea disminuyen. b) la insulina
• Responsable del aumento de la respuesta secretora de la
promueve la formación de glucógeno a partir de la glucosa en el
glucosa oral respecto a la glucosa intravenosa
hígado y en el músculo, y simultáneamente inhibe la glucogenólisis.
o Péptido similar al glucagón (GLP tipo 1, secretado
C) La insulina Inhibe la gluconeogénesis al aumentar la producción de
por celulas L del íleon y el colon)
fructosa 2,6-bifosfato, lo que aumenta la actividad fosfofructocinasa.
o Polipéptido inhibitorio gástrico GIP o Péptido
insulinotrópico dependiente de glucosa 2. Reduce concentraciones en sangre de ácidos grasos y de
secretado por células K del duodeno y yeyuno. cetoácidos
Ambos son el tratamiento para el tratamiento de la diabetes Inhibe la movilización y oxidación de ácidos grasos y simultáneamente
aumenta su depósito. Como consecuencia disminuye su
Hormonas y sistema nervioso autónomo: Glucagón, Hormona del
concentración plasmática.
crecimiento, cortisol, progesterona y estrógenos estimulan la
secreción de insulina a manera de potenciación en hiperglucemia. La En tejido adiposos, estimula la sedimentación de grasa e inhibe la
importancia de estos efectos estimuladores radica en que una lipólisis. Simultáneamente inhibe la formación de cetoácidos en el
secreción prolongada de cualquiera de ellas en grandes cantidades hígado ya que una disminución de la degradación de ácidos grasos
puede provocar el agotamiento de las células beta y generar DM. significa que habrá menor cantidad de Acetil CoA disponible para
Estimulación de nervios parasimpáticos pancreáticos aumenta formar los cetoácidos.
secreción de insulina y los simpáticos la disminuye.
3. Reduce la concentración en sangre de aminoácidos
Mecanismo de acción de la insulina
El efecto global sobre el metabolismo proteico es ANABÓLICO. La
Hígado, tejido adiposo y musculo: almacén insulina aumenta la captación de AA y de proteínas por los tejidos
ocasionando que aumente la síntesis de proteínas y se inhiba la
Receptor de insulina es un tetrámero compuesto por dos subunidades
degradación proteica, disminuyendo de este modo las
alfa y dos subunidades beta. Las subunidades alfa están situadas en
concentraciones en sangre de AA.
dominio extracelular y las beta tienen abarcan la membrana celular y
tienen actividad enzimática tirosina cinasa. 4. Efectos paracrinos
• Células A – disminución de glucagón
1. La insulina se une a las subunidades alfa del receptor de
insulina, produciendo un cambio conformacional en el • Células D- inhiben las células A
receptor. El cambio conformacional activa la tirosina cinasa • La glucosa estimula células B y D que inhiben a las células A
en la subunidad Beta, que se fosforila en presencia de ATP • AA estimulan las células A y B
(se autofosforila subunidad Beta). o Depende de la dieta
2. La Tirosina Cinasa activada fosforila otras proteínas o
Proteínas transportadoras de glucosa
enzimas implicadas en acciones fisiológicas de la insulina,
como son las proteínas cinasas, las fosfatasas, fosfolipasas • GLUT 1: en todos los tejidos humanos y tiene alta afinidad a
y proteínas G. La fosforilación activa inhibe a estas proteínas glucosa
para producir las acciones metabólicas de la insulina. • GLUT 3: en neuronas
3. El complejo Insulina-Receptor es internalizado por su célula • GLUT 2: afinidad baja por la glucosa
diana mediante endocitosis. El receptor es degradado por o Baja afinidad reduce la captación hepática del
proteasas, almacenado o reciclado en la membrana celular carbohidrato durante el estado basal o durante el
para utilizarse luego. ayuno
4. La insulina también tiene actividad sobre el núcleo • GLUT 4: en tejido adiposo y músculo. Suele estar
estimulando transcripción génica. secuestrado en compartimentos intracelulares de estas
células. Necesitan estimularse para fusionarse con la
Acciones de insulina
membrana
La insulina se conoce como la hormona de la ABUNDANCIA o de la
Glucagón
plenitud. Cuando la disponibilidad de nutrientes supera las demandas
del organismo, la insulina asegura que el exceso de nutrientes se Es la imagen especular de la insulina, así mientras la insulina es la
almacene como glucógeno en el hígado, como grasa en el tejido hormona de la abundancia, el glucagón es la hormona de la Inanición
adiposo y como proteína en el músculo. Estos nutrientes y promueve la metabolización y utilización de los combustibles
almacenados estarán disponibles para posteriores periodos de ayuno metabólicos → Hormona Hiperglucemiante
con el fin de mantener la liberación de glucosa al cerebro, los
músculos y otros órganos. Polipéptido de cadena recta única con 29 AA, codificado en el gen
(cromosoma 2) del preproglucagón. La glucosa, insulina,
1. Reduce concentración de glucosa en sangre somatostatina y el aumento de la [ácidos grasos y cetoácidos] inhiben
la secreción de glucagón. El ayuno, disminución de glucosa y AA
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
séricos (Arginina y Alanina), colecistocinina, agonistas Beta polipéptidos de 36 AA, el Polipéptido YY (PYY) que se encuentra en el
adrenérgicos y Acetilcolina estimula su liberación. intestino y puede ser una hormona GI, y el Neuropéptido Y, que se
encuentra en el cerebro y SNA. Todos terminan con tirosina y se
Mecanismo de acción amidan en terminación carboxilo.
Comienza con su unión a un receptor de membrana acoplado a Las concentraciones aumentan luego de comida mixta, pero
adenilato ciclasa por proteína Gs. El AMPc activa las proteínas cinasas administración IV de glucosa y TH no produce tal elevación
que fosforilan diversas enzimas, las enzimas fosforiladas median a
continuación las acciones fisiológicas del glucagón. Secreción:
Acciones del glucagón • Control colinérgico: las concentraciones plasmáticas
disminuyen luego de aplicar Atropina.
• Aumenta la concentración de glucosa en sangre • Su secreción se intensifica con las comidas que contienen
o Aumenta glucogenólisis proteína y con el ayuno, ejercicio e hipoglucemia aguda.
o Aumenta gluconeogénesis
• Secreción disminuye con somatostatina y la glucosa
• Aumenta la concentración sérica de ácidos grasos y intravenosa.
cetoácidos
o Aumenta la lipólisis
o Aumenta la formación de cetoácidos
Incretina más potente como secretagogo (hace que se libere
hormona) insulinotrópico.
• Los AA estimula liberación de glucagón
o Arginina libera glucagón e insulina
o Alanina estimula al glucagón
o Leucina ibera insulina, pero no glucagón
• Somatostatina inhibe la secreción de glucagón e insulina.
Polipéptido amiloide de los islotes (PPAI) o Amilina
1 molécula por 100 de insulina. Se produce con la insulina en células
B del páncreas.
No se ha establecido su función, pero se produce en los depósitos de
amiloide en los islotes pancreáticos de la mayoría de los pacientes con
DM2 de larga duración. Sirve para ver la reserva de células Beta en
pacientes con diabetes.
Somatostatina pancreática
Polipéptido de 14 AA secretado por las células Delta
Somatostatina 28 (intestinal) es 10 veces más potente que la 14
(pancreática) para inhibir la GH en tanto que la Somatostatina 14 es
más eficaz en la inhibición de la liberación de glucagón.
La secreción está estimulada por la ingestión de todas las formas de
nutrientes, por varias hormonas gastrointestinales, por el glucagón y
por agonistas Beta adrenérgicos.
La secreción se ve inhibida por insulina por medio de un mecanismo
paracrino en el interior del islote.
Se cree que su función es modular por medio de acciones paracrinas
las respuestas de la insulina y el glucagón a la ingesta de alimento.
Los receptores de Somatostatina son acoplados a proteína G, se
encuentra en SNC tejidos periférico, hipófisis, intestino delgado y
páncreas. Estos receptores activan las fosfatasas de tirosina que
interfiere con el proceso de secreción al desfosforilar proteínas
Polipéptido pancreático
Polipéptido lineal que contiene 36 AA y se produce en las células F de
los islotes. Se encuentra íntimamente relacionado con otros dos
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Diabetes Mellitus Diabetes Mellitus insulinodependiente: Tipo I
Grupo de enfermedades metabólicas caracterizadas por Enfermedad autoinmune que resulta en la destrucción de las células
hiperglucemia, resultado de un defecto la secreción en la acción de la B por infiltración celular linfocitaria, con producción secundaria de
insulina, o de ambas. anticuerpos. La consecuencia final es la deficiencia total de insulina.
Prevalencia de DM2 • La infiltración de linfocitos produce inflamación crónica que
conduce a la destrucción autoinmune de las células B.
• Mayor entre 60-69 años provoca:
Diagnóstico • Insulitis por infiltración de células mononucleares
o Sobreexpresión de HLA clase 1
• Síntomas de DM más una glucosa plasmática casual > o o Apoptosis de células Beta y necrosis
igual a 200mg(dL o Expresión en célula Beta de interferón alfa
• Glucemia de ayuno mayor a 126mg/dl → intolerancia a la
En proceso parece desarrollarse en pacientes genéticamente
insulina
susceptibles, disparado por uno o más agentes ambientales, con
• Hb glucosilada mayor a 6.5 porciento
progresión en meses o años durante los cuales el paciente se
• Glucemia plasmática mayor o igual de 200 mg/dl a las dos
encuentra asintomático y euglucémico. El gen que más se asocia es el
horas después de 75 g de glucosa oral
HLA-1 A, (antígeno leucocitario humano) (brazo corto cromosoma
• Glucemia de ayuno
16).
o Menor de 100 normal
o Mayor o igual a 100 pero menor de 126 glucosa • Intervienen varios genes
de ayuno alterada o Rara vez la DM1 se debe a defectos por mutación
o Mayor de 126 es DM de un solo gen. Cuando se presenta de forma
• Hemoglobina glucosilada mayor o igual de 6.5% monogénica suele acompañarse de otras
o Categoría de riesgo incrementado de DM 5.7 a 6.4 condiciones autoinmunes por alteración de vías
o Glucosa promedio = HbA1c x 28.7—46.7 regulatorias. Ejemplo: poliendocrinopatia,
o Mide glucosa oxidada en un periodo de 3 meses enteropatía ligada al X
• Prueba de tolerancia a la glucosa o Concordancia en gemelos idénticos de 30-70%
o Normal
o Intolerancia a la glucosa Los principales genes implicados en el riesgo son los correspondientes
o Diabetes mellitus al complejo mayor de compatibilidad (CMH) y el HLA. La región de
cromosoma 6p21 (llamada locus de diabetes mellitus
Síntomas de DM insulinodependiente).
• Poliuria Diabetes tipo 1 de presentación adulto tipo HLA.
• Polidipsia
• Polifagia El gen de la insulina es otro de los genes principales en la aparición de
• Pérdida de peso DM1 localizado en cromosoma 11, sus mutaciones favorecen el
reconocimiento de la insulina como un autoantígeno y contribuye a la
• Prurito genital
susceptibilidad, dado el polimorfismo de la región promotora del gen.
Umbral renal de glucosa alrededor de 180 mg/dL → glucemia >200 →
El riesgo durante la vida se aumenta en forma marcada para los
pérdida de peso → Glucosuria → poliuria → polidipsia
parientes de individuos con DM1, en promedio de 6& para su
Clasificación de la DM descendencia, 5% para los hermanos y 50% en gemelos idénticos.
0.4% en pacientes sin historia familiar y 90% en parientes de primer
• DM tipo 1 (insulinodependiente) grado con dos tipos de autoatinticuerpos marcadores positivos.
o Autoinmune, resultando en destrucción de las
células B Inmunomarcadores: autoanticuerpos anticélulas del islote Acs anti-
• DM tipo 2 (no insulinodependiente) ICA (anti-células beta) positivos en >75% de los pacientes. En 3-4% de
o Defectos genéticos de la función de la célula B los familiares en 1er grado de un paciente con DM1
o Cromosoma 2 HNF 4alfa
Si se utilizan todos los autoanticuerpos, incluyendo anti-Zc T8 >98%
o Cromosoma 7 glucocinasa
de los pacientes son positivos.
o ADN mitocondrial → aquí está el sustrato del sx
metabolico La positividad para 3-4 auto-anticuerpos se asocia con un riesgo de
• Otros tipos desarrollar DT1 en el rango de 60-100% durante los siguientes 5-10
o Rubeola congénita, citomegalovirus años.
o Fármacos: corticoesteroides
o endocrinopatías: tumores suprarrenales, Factores ambientales
hipofisarips
Se han descrito varios factores ambientales: el más constante es viral
o Sx down
y de estos los más relacionados son el virus coxsackie y el de la
o Extirpación quirúrgica del páncreas
rubeola. Un virus hace reacción cruzada con una proteína de las
o Diabetes gestacional: inmune
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
células beta. Otras son la exposición precoz a las proteínas de la leche reúnen las dos características diagnosticaremos una resistencia a la
de vaca o al gluten, deficiencia de vitamina D. insulina u otro problema. Generalmente se asocia a la obesidad.
Moléculas del islote pancreático que constituyen objetivos del Factores genéticos
proceso autoinmunitario:
• El gen CAPN 10 que codifica para la calpaína-10 que
• Insulina participa en el mecanismo de secreción de insulina, en la
• Descarboxilasa del ácido glutámico (GAD) apoptosis de las células beta y en la utilización oxidativa de
• ICA-512/IA-2 (con homología con las fosfatasas de tirosina) la glucosa en músculo. (insulina tiene acciones
• Fogorina o IA2Beta (proteína de los gránulos secretorios de pleyotropicas: mitógeno (acción en el núcleo)).
insulina de 37 kDa) • El gen TCF7L2, un factor de transcripción involucrado en la
• ZcT8 (transportador 8 de Zinc). secreción del GLP1 (células L de íleon), en la apoptosis de
celulas beta, la reducción en la proliferación de estas y en la
Características clínicas: diagnóstico disminución en la secreción de la insulina.
• TCFL2: el gen que codifica para este factor de transcripción
• Menor de 30 años al inicio de la DM (niños en edad escolar
es el que confiere la más fuerte asociación con DM:
y adolescentes)
o Es el factor que mas consistentemente aumenta
• Delgado o en su peso ideal
el riesgo de DM2 en la mayoría de las poblaciones.
• Inicio con cetoacidosis
o Está asociado con la disfunción en la secreción de
• Requiere insulina para sobrevivir
insulina y del efecto incretina.
• Descontrol agudo = cetoacidosis o Los mecanismos por los cuales ejerce estos
Para diagnosticar DM tipo 1 no es necesario: efectos no son completamente conocidos
• Otros genes asociados
• Determinar HLA o FTO, relacionado con obesidad
• Medir anticuerpos anti-ICA o IRS1 y PPARG, que se ha relacionado con
• Medir insulina o péptido C resistencia a la insulina NO debida a la obesidad
o ABCA1 del receptor de HDL que se asocia a
Se puede recurrir a estas mediciones cuando hay duda sobre el tipo diabetes de inicio temprano y a obesidad solo en
de diabetes: el diagnóstico es clínico; aliento olor a manzanas, vomito, mexicanos.
nauseas. o El KCNJ11 (bloquea al canal rectificador de K; la
célula estará despolarizada constantemente y se
HNT de la diabetes
estará soltando y soltando la insulina)
• Nacimiento tenemos 100% células beta
Fisiopatología
• Posteriormente nos enfrentamos a factores de riesgo
o Factores desencadenantes (infección viral) Etiología de la falla de la célula Beta:
▪ Autoinmunidad de células de los islotes
• IAA, GAD65Ab, IA-2AB, Edad, genética (TCF7L2, resistencia a la insulina, lipotoxicidad,
ZNT8Ab AGL, deposito amiloide (se asocian con destrucción de células
o Factores aceleradores beta), efecto incretina. HIPERGLUCEMIA:
▪ Aparición clínica DM1
1. Inicia disminución de secreción de insulina (a los 75mg de
o Factores maternos durante vida fetal
glucosa comienza la primera fase de la insulina: FASES de
▪ Susceptibilidad genética
insulina CUANTO DURAN)
• HLA
2. Disminución del efecto incretina
• PTPN22
3. Incremento en la secreción de glucagón (entre fase y fase
• INS-VNTR de insulina).
• CTLA-4 4. Incremento en la reabsorción de glucosa
Diabetes Mellitus tipo 2 5. Disminuye captación de glucosa
6. Aumenta lipolisis
Es una enfermedad multifactorial en la que participan: 7. Disfunción de NT
8. Aumenta producción hepática de glucosa.
• Factores genéticos
• Factores ambientales Síndrome metabólico: resistencia a la insulina
En su fisiopatogenia participan de forma indispensable dos Caracterizado por:
alteraciones:
• Obesidad central (abdominal)
• Resistencia a la insulina • Hipertensión arterial
• Defecto secretor de la célula Beta • Intolerancia a la glucosa
• Dislipidemia
El desarrollo de DM2 generalmente envuelve una falla en la secreción o Bajos niveles de HDL-colesterol
de insulina en personas con previa resistencia a la insulina. Si no se o Altos niveles de triglicéridos
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Reúne datos de resistencia a la insulina La obesidad y enfermedades metabólicas se originan por un conjunto
complejo de factores genéticos-ambientales. Existen más de 200
• Perímetro abdominal genes o marcadores locus con potencia de influir por alteración o
o >90 en hombres disfunción en la génesis de la obesidad. 40 70% de la variabilidad en
o >80 en mujeres obesidad se relaciona con el fenotipo heredable.
• Triglicéridos
o Mayores o iguales a 150 mg/dl • Tejido adiposo
• HDL o Tejido adiposo blanco
o Menos a 40 en hombres ▪ Tejido adiposo visceral
o Menor a 50 mg/dl en mujeres ▪ Tejido adiposo subcutáneo
• TA o Tejido adiposo pardo
o Mayor o igual a 130/85 ▪ Desde amarillo dorado al pardo rojizo
• Glucemia de ayuno ▪ Multilocular
o Mayor o igual a 100 mg/dl ▪ Son de menor tamaño que los de la
grasa blanca
Otros datos de RI: ▪ Especializada en la producción de calor
▪ La capacidad de oxidación es mayor que
• Sx de ovario poliquistico:
en los de la grasa uniocular
o Hirsutismo, acné e irregularidades menstruales
▪ Funcionamiento: regulado por la
o Acantosis nigricans
noradrenalina, con la intervención
o Esteatosis hepática
primordial de los citocromos
Obesidad: enfermedad caracterizada por exceso de tejido adiposo en mitocondriales.
el organismo. ▪ Es el que se encarga de proteger a los
neonatos del frio.
• Adulto: IMC mayor o igual a 30 Kg/m2
• Adulto talla baja:= IMC igual o mayor a 25Kg/m2SC (mujeres Genes implicados en la obesidad
26)
• Fat
• Hipertensión arterial: o Cromosoma 11 (como el de la insulina), interviene
o Aumenta RI en la formación de pro-insulina, su mutación
o Disminuye sensibilidad causa obesidad e hiperinsulinemia
▪ 6mg/min/kg de peso es el valor normal
• Tub
de sensibilidad a la insulina en
o Cromosoma 7, en el humano se denominan TUB,
normotensos
TULP1, TULP2
Genes asociados con la resistencia a la insulina • AY
o Cromosoma 20q en humano, se llama ASP
• Receptor de insulina • Mutaciones en genes POMC y MCR, que en el humano
• Proteína de unión de ácidos grasos 2 (FABP-2) también provocan obesidad grave
• Receptor adrenérgico beta3 • Las variaciones en el gen Ghrelin contribuyen a la obesidad
• Enzima convertidora de angiotensia 1 en niños y quizás a la secreción de insulina inducida por
• Substrato de receptor de insulina (IRS-1) glucosa
• Lipasa de lipoproteínas (LPL) • Los genes de lipoprotein-lipasa y sus polimorfismos Bam HI,
• Insulina Hind I, apo A-II se relacionan con la distribución de grasa
• Factor de necrosis tumoral alfa corporal y resistencia a la insulina.
Obesidad / Diabesidad Tejido adiposo: funciones
Enfermedad caracterizada por exceso de tejido adiposo en el Adipocitos uniloculares posee receptores para varias sustancias como
organismo. Se define en adutlos cuando: la hormona del crecimiento, la insulina, glucocorticoides y
noradrenalina que facilitan la captación y liberación de acidos graoos
• IMC > o igual a 30kg/m2 libres y glicerol. La insulina permite captación de glucosa por parte de
• Adultos bajitos: IMC 25 los adipocitos.
• Normopeso
o 18,5 a 24,9 • Enzimas
• Sobprepeso o Aromatasa: para transformar andrógenos en
o 25.- 29,9 estrógenos
• Obesidad grado 1 o 11beta OH SD-1. Para convertir los esteroides en
o 30 - 34,9 andrógenos
• Obesidad grado 2 • Almacén de energía
o 35-39.9 o Ac grasos
• Obesidad grado 3 (mórbida) o Glicerol
o Más de 40 • Hormonas
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
o Leptina o Largo plazo
o Adiponectina ▪ Leptina e insulina (hormona anabólica
o Resistina por excelencia) modulan el apetito y el
• Citosinas metabolismo de grasas y carbohidratos.
o TNFalfa
o IL6 Alteraciones en liporregulación
• Otros Adipocitos viscerales → menor expresión y secreción de adiponectina
o Angiotensinógeno
o PAI-1 Obesidad visceral: produce hipoadiponectinemia y disminución del
efecto antiesteatósico
Funciones
Predominio de adipocitos viscerales
• Leptina
o Inhibición del apetito • Adipocitos metabólicamente activos
o Lipoproteccion o Glucocorticoides inactivos. Si se activan inducen
o En tejido subcutáneo una resistencia a la insulina hiperglucemia e
• Adiponectina inducen el síndrome metabólico.
o Lipoprotección • Si hay menos adiponectina lleva a lipotoxicidad y esto lleva
o Subcutáneo a resistencia a la insulina.
• Citosinas
Adipocinas
o Adipocinas proinflamatorias
• TNFa (pera saludable, manzana visceral mala)
o Bloque acción de la insulina
o Visceral Las que presentan los mayores y mas potentes efectos sobre las
funciones metabólicas y endocrinas del tejido adiposos y endocrinas
Lipoportección es la expansión de tejido adiposo, dado por del tejido adiposo son: TNFa y las interleucinas.
adiponectina: disminuye síntesis de acidos grasoas y aumento de la
oxidación de acidos gracos. Contenido de lípidos casi normal en • TNFa efectos sobre el adipocito: son de tipo anti-
tejidos (hígado, musculos, páncreas,etc. adipogenicas y proapoptóticas:
o Aumento de lipolisis, aumento de secreción de
Leptina leptina y disminución de adiponectina, reduce la
expresión de GLUT 4, interfiere con la insulina,
Péptido que regula el equilibrio energético
antagonista de la activación de PPAR-Y
Acciones: ▪ Aquí como la glucosa no entra a la
celula se produce mas insulina
• Inhibe la ingestión de alimentos (hiperinsulinemia) pero la glucosa sigue
• Estimula el ritmo metabólico sin entrar a las celulas y se produce
• Disminución del peso glucotoxicidad y esto es la DM2
• IL-6
El gen de la leptina se expresa en el tejido adiposo, el epitelio gástrico
o Disminuye la actividad de la lipoproteinlipasa
y la placenta. Sus concentraciones séricas se correlacionan con el
(LPL)
contenido de grasa corporal.
o En tejido adiposo, estimula la producción de
Interviene como un mecanismo de señalización de secreción interno, leptina, lipolisis y la síntesis de triglicéridos en el
informa sobre el estado energético de las células adiposas a los hígado.
centros nerviosos que modula la captación de nutrientes.
Disfunción de la célula beta
Regulación del tejido adiposo:
• Adipocito aumenta IL6 TNF6 y esto afecta al hígado porque
• Sistemas fisiológicos produce mucha glucosa, y se generara una intolerancia a la
o Corto plazo: glucosa, luego resistencia a la insulina y finalmente
▪ Dos hormonas peptídicas antagónicas disminuye la secreción de insulina por falla de las celulas.
que se sintetizan en el aparato
Exceso de nutrientes, inactividad y genotipo susceptible (Diagrama
digestivo:
foto celular)
• Ghrelina: activadora de
apetito 1. Obesidad central
• Peptido YY: secretada en el a. Aumenta deposito visceral
intestino, inhibidora del b. Disminuye el deposito subcutáneo
apetito i. Aumentan ácidos grasos libres
ii. Disminuye adiponectina
iii. Aumentan citoquinas inflamatorias
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
1. Aumenta grasa
intramiocelular (pasa de ser
grasa subcutánea a visceral)
2. Aumenta grasa hepática
El aumento de la grasa intramiocelular y de la hepática llevan a →
Resistencia a la insulina, lo cual puede generar:
• Hiperinsulinemia
• Descompensación de las celulas B (por exceso de trabajo)
• Tolerancia a la glucosa dañada
o DIABETES MELLITUS 2
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Hormonas esteroideas • Esteroides de 19 carbonos
o Andrógenos
Las glándulas suprarrenales se componen de una corteza y una
• Esteroides de 18 carbonos
médula:
o Estrógenos (ovarios)
• Médula Vías biosintéticas de la corteza suprarrenal
o 20% del tejido glandular
o Secreta Catecolaminas: adrenalina y La base de la especialización de cada capa de la corteza suprarrenal
noradrenalina. para sintetizar un tipo de esteroide es la presencia o ausencia de
• Corteza enzimas que catalizan las diferentes modificaciones del núcleo
o 80% del tejido glandular esteroide.
o Zona glomerular → Mineralocorticoides
▪ Aldosterona El precursor de todos los esteroides suprarrenocorticales es →
o Zona fasciculada → Glucocorticoides Colesterol. La mayor parte del colesterol que llega a la corteza
▪ Cortisol suprarrenal procede de la circulación sanguínea y pequeñas
o Zona reticular → Andrógenos cantidades son sintetizadas de novo en el interior de las células
▪ Deshidroepiandrosterona (DHEA) corticales. El colesterol circula unido a las LDL, hay receptores para
▪ Androstenediona estas lipoproteínas en las membranas de las células
suprarrenocorticales; el complejo LDL-colesterol se une y es
Corteza suprarrenal transferido al interior de la célula por endocitosis. En el interior el
esterol es esterificado y almacenado en vesículas citoplasmáticas
• Mineralocorticoides hasta que se necesita para la síntesis de hormonas esteroides.
o Aldosterona (90% de toda la actividad
mineralocorticoide) Las enzimas que catalizan la conversión del colesterol a hormonas
o Desoxicorticoesterona (1/3 de la potencia de esteroideas activas requieren Citocromo P-450, oxígeno molecular y
aldosterona) NADPH, que sirve como donante de hidrógeno para las etapas de
o Corticoesterona (la menor actividad mineral) reducción. Una enzima flavoproteínica llamada Adrenoxina
o 9-alfa- fluorocortisol (sintético mayor potente reductasa y una proteína que contiene hierro llamada Adrenodoxina
que la aldosterona) son intermediarios en la transferencia de hidrógeno desde el NADPH
o Cortisol (mínima actividad mineralocorticoide, se a las enzimas del citocromo P-450.
secreta en grandes cantidades)
o Cortisona (sintético, actividad mineralocorticoide • La PRIMERA ETAPA de cada vía es la conversión del
mínima) colesterol a → Pregnenolona, catalizada por la Colesterol
• Glucocorticoide desmolasa. Es decir, todas las capas de la corteza tienen
o Cortisol coelsterol desmolasa.
▪ 95% de toda la actividad o La colesterol desmolasa es estimulada por la
glucocorticoide, muy potente. ACTH (y por la LH).
o Corticosterona 1) GLUCOCORTICOIDES
▪ 4% de la actividad glucocorticoide total,
menos potente que el cortisol. El principal glucocorticoide es el cortisol (hidrocortisona). En la zona
o Cortisona fasciculada están todas las enzimas requeridas para convertir el
▪ Sintética, casi tan potente como el colesterol en cortisol:
cortisol
o Prednisona • Colesterol desmolasa
▪ Sintética, 4 veces más potente que o Colesterol → Pregnenolona
cortisol • 17-alfa-hidroxilasa
o Metilprednisona o Pregnenolona → 17-hidroxipregnenolona
▪ Sintética 5 más potente que el cortisol o Única que si se bloquea no afecta la producción
o Dexametasona de glucocorticoides ya que se va por la vía de la
▪ Sintética. 30 veces más potente que corticoesterona.
cortisol. • 3-beta-hidroxiesteroide deshidrogenasa
▪ Edema cerebral es un proceso o 17-hidroxipregnenolona → 17-
inflamatorio que pone en riesgo la vida hidroxiprogesterona
del px, se utilizaría dexametasona. • 21-beta-hidroxilasa
o Hidroxila en C21
Estructura de los esteroides suprarrenales • 11-beta-hidroxilasa
o Hidroxila en C11 → CORTISOL
• Esteroides de 21 carbonos
o Colesterol El cortisol no es el único glucocorticoide que se produce, también la
o Progesterona Corticoesterona. Si se llega a bloquear la 17-alfa-hidroxilasa, aún se
o Mineralocorticoides puede producir corticoesterona sin efecto perjudicial.
o Glucocorticoides
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
2) MINERALOCORTICOIDES El patrón circadiano de la secreción de ACTH es igual al del cortisol,
de hecho, el patrón de la ACTH es el que dirige la secreción de las
El principal mineralocorticoide es la aldosterona, sintetizada en la hormonas tiroideas. La secreción de glucocorticoides por zona
zona glomerular. Las etapas requeridas para convertir colesterol a fasciculada está regulada por el eje:
corticosterona son idénticas a las de la zona fasciculada y se adiciona
la Aldosterona sintasa que convierte Corticosterona → Aldosterona ➔ Hormona liberadora de Corticotropina (CRH) →
Hipotalámica
La aldosterona no es el único mineralocorticoide, la 11-
desoxicorticosterona (DOC) y la Corticosterona tienen actividad Disminución del cortisol plasmático, hipoglucemia, pirógenos y estrés
mineralocorticoide. Si la vía queda bloqueada por arriba de la DOC estimulan la producción de CRH. Viaja hacia adenohipófisis y se libera
habrá ausencia de Mineralocorticoides. ACTH. Esta viaja a glándula adrenal y se produce cortisol en zona
fasciculada.
3) Andrógenos suprarrenales
• Péptido de 41 AA
La DHEA y la Androstenediona son esteroides androgénicos
• Secretada por las células de los núcleos paraventriculares
producidos por la zona reticular.
del hipotálamo.
• 17,20 liasa • Se une a receptores de membrana de las células
o 17-hidroxipregnenolona → DHEA corticotrofas elevando las concentraciones intracelulares
• 17,20 liasa de AMPc y Ca++ para provocar la secreción de ACTH al
o 17-hidroxiprogesterona → Androstenodiona torrente sanguíneo.
Estos precursores de andrógenos son convertidos a andrógenos. En
los hombres estos precursores tienen escasa relevancia ya que los
➔ Hormona Adenocorticotropina (ACTH)
testículos producen testosterona a partir de colesterol, sin embargo,
en las mujeres, los precursores son la única fuente para producir Secreción:
andrógenos.
• La secreción de ACTH es pulsátil y sigue un ritmo circadiano
Resúmenes de vías característico, con un máximo a las 6 hrs y un minimo a
medianoche. La secreción de glucocorticoides
-Colesterol → Pregnenolona → 17-Hidroxipregnenolona → 17-
suprarrenales, dirigida por la ACTH sigue un patrón diurno
Hidroxiprogesterona → 11-desoxicortisol → Cortisol.
paralelo.
-Colesterol → Pregnenolona → Progesterona → 11-
Mecanismo de acción
desoxicorticosterona → Corticosterona → Aldosterona.
• Receptor de membrana (receptor 2 de melanocortina), es
-Colesterol → Pregnenolona → 17-hidroxipregnenolona → DHEA
un GPCR que aumenta el AMPc como segundo mensajero
-Colesterol → Pregnenolona → Progesterona → 17-
ocasionando la activación de la enzima colesterol
hidroxiprogesterona → Androstenediona
desmolasa para realizar la conversión de colesterol en
Regulación de la secreción de esteroides suprarrenocorticales pregnenolona (primera etapa).
La síntesis y secreción de hormonas esteroideas por la corteza Acción
suprarrenal depende de la estimulación de la colesterol desmolada
• Sus efectos inmediatos son estimular la transferencia de
(primera etapa de biosíntesis) por la ACTH. En ausencia de ACTH, cesa
colesterol almacenado a las mitocondrias, estimular la
la biosíntesis de hormonas esteroideas suprarrenocorticales.
unión del colesterol al citocromo P450 y activar la colesterol
• Zona glomerular desmolasa.
o Depende de la ACTH para la primera etapa • Sus efectos a largo plazo son estimular la transcripción de
o Sistema renina-angiotensina-aldosterona los genes del citocromo P450 y la adrenodoxina, y una
• Zona fasciculada y reticular regulación por incremento de los receptores de ACTH.
o Bajo exclusivo control del eje hipotálamo- • Los efectos crónicos de concentraciones elevadas de ACTH
hipofisario (CRH y ACTH) incluyen hipertrofia e hiperplasia de las células de la corteza
suprarrenal.
Regulación de la secreción de glucocorticoides y andrógenos
suprarrenales → eje hipotálamo-hipofisario Cuando la adenohipófisis secreta ACTH, al mismo tiempo se liberan
otras hormonas de estructura química parecida. Ello se debe a que el
Cortisol. gen se transcribe para formar la molécula de ARN que determina la
Una característica de la regulación de la secreción de cortisol es su formación de ACTH y provoca en principio la síntesis de una proteína
naturaleza pulsátil y su patrón circadiano. mucho mayor, una preprohormona llamada
PROPIOMELANOCORTINA (POMC), que además de ser la precursora
• Menores tasas de secreción: anochecer e inmediatamente
de ACTH, también da lugar a otros varios péptidos, entre los que se
después de quedarse dormido.
encuentra la Hormona estimuladora de los Melanocitos (MSH). En
• Mayores tasas de secreción: inmediatamente antes de
condiciones normales, los péptidos extra que produce el POMC no
despertarse por la mañana.
modifican las funciones del cuerpo humano, pero cuando la velocidad
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
de secreción de ACTH se incrementa como en la Enfermedad de prostaglandinas y los leucotrienos que median en la respuesta
Addison, también puede elevarse la producción de otras hormonas inflamatoria.
derivadas de la POMC.
Cortisol inhibe la producción de IL-2 y la proliferación de linfocitos T.
Modulación de la síntesis y/o secreción de ACTH
Cortisol inhibe la liberación de Histamina y Serotonina de las células
• Estimuladores cebadas y plaquetas
o Disminución de la [cortisol] sérica
o Transición del sueño a vigilia • Suprimen la respuesta inflamatoria
o Estrés: hipoglucemia, cirugía, traumatismo Debido a que el cortisol inhibe la producción de IL-2 y la proliferación
o ADH de linfocitos T, que también son fundamentales para la inmunidad
o Agonistas a-adrenérgicos celular, se pueden administrar glucocorticoides con propósitos
o Antagonistas b-adrenérgicos terapéuticos para suprimir la respuesta inmunitaria y prevenir el
o Serotonina rechazo de los órganos trasplantados.
o CRH
• Aumentan la sensibilidad vascular a las catecolaminas
• Inhibidores
o Aumento de la [Cortisol] sérica El cortisol es necesario para mantener la presión sanguínea normal y
o Opioides desempeña un papel permisivo en las arteriolas regulando por
o Somatostatina incremento los receptores Alfa-1-adrenérgicos. De este modo se
o GABA requiere cortisol para la respuesta vasoconstrictora de las arteriolas a
o Endorfinas las catecolaminas.
o Encefalinas Hipocortisolismo (Addison) → Hipotensión
o Activina Hipercortisolismo (Cushing) → Hipertensión
Regulación de la secreción de ACTH por retroalimentación negativa
El cortisol es el principal regulador. • Inhiben la formación ósea
o Disminuye síntesis de colágeno tipo I (principal
1. Inhibe directamente la secreción de CRH del hipotálamo componente de la matriz ósea)
2. Inhibe indirectamente la secreción de CRH por efectos o Disminuye producción de osteoblastos
sobre las neuronas del hipocampo que hacen sinapsis en el o Disminuye absorción intestina de Calcio
hipocampo • Aumentan la filtración glomerular
3. Inhibe la acción de la CRH sobre la adenohipófisis, dando o Causa vasodilatación de las arteriolas aferentes,
lugar a la inhibición de la secreción de ACTH. aumentando el flujo y con ello la filtración.
• Disminuyen el sueño REM
Efectos biológicos de los GLUCOCORTICOIDES
Transporte y metabolismo de glucocorticoides
• Aumentan la gluconeogénesis
• Aumentan la proteólisis • Libre: ejerce sus acciones. 10%.
• Aumentan la lipólisis • 75% unido a transcortina (alfa2 globulina) y 15% unido a la
albumina
Tiene acción catabólica y diabetogénica. El cortisol afecta el
• Transcortina: secretada por hígado. Alta afinidad, baja
metabolismo de proteínas, grasas y CHO para aumentar la síntesis de
capacidad de unión, aumento en embarazo y estrógenos.
glucosa. Aumenta el catabolismo proteico en músculo y disminuye la
• Albumina. Secretada por hígado, baja afinidad, alta
síntesis de nuevas proteínas, proporcionando AA al hígado para la
capacidad de unión. Unen DHEA, glucocorticoides sintéticos
gluconeogénesis. Al aumentar la lipólisis proporciona Glicerol
adicional al hígado para la gluconeogénesis. MINERALOCORTICOIDES (Aldosterona)
Los glucocorticoides son esenciales para la supervivencia durante el Principal mineralocorticoide, promueve de manera activa la
Ayuno porque estimulan estas rutas neoglucogénicas. reabsorción de sodio y secreción de potasio. Estos efectos aparecen
entre la .5-3 horas después de la administración de la hormona. 90%
Hipocortisolismo (Addison) → Hipoglucemia
actividad mineralocorticoide. 3 mil veces más que cortisol
Hipercortisolismo (Cushing) → hiperglucemia
Regulación de la secreción de aldosterona
• Disminuyen utilización de glucosa De modo natural, la ACTH debe estar presente para estimular a la
• Disminuyen sensibilidad a la insulina Colesterol desmolasa y convertir colesterol en Pregnenolona. Sin
• Inhiben la respuesta inflamatoria embargo, la regulación primaria de la secreción de Aldosterona se
produce no por la ACTH, sino por cambios en el volumen del LEC y por
Cortisol induce síntesis de Lipocortina, inhibidor de la enzima
medio del Sistema Renina-Angiotensia-Aldosterona y por cambios en
fosfolipasa A2. La fosfolipasa A2 libera ácido araquidónico de los
la concentración de K+ en la sangre.
fosfolípidos de la membrana y proporciona el precursor para las
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
• La Angiotensina II aumenta la síntesis y secreción de modular propiedades fisicoquímicas de
aldosterona al estimular la Colesterol desmolasa y la transportadores de sodio y potasio como la
aldosterona sintasa (primera y última etapa de la vía. En la bomba sodio potasio
zona glomerular, la Angiotensina II se une a receptores • Fase tardía
acoplados a proteína Gq y con ello producir IP3/Ca++. o Inicia luego de 3 horas
• K+ sérico. El aumento de la concentración sérica de K+ o Modula directamente los niveles de expresión de
incrementa la secreción de aldosterona y la disminución los diferentes transportadores de sodio y potasio
reduce la secreción de aldosterona. o Se movilizan directamente efectores encargados
o Aumento de K+ ocasiona que las células del transporte de sodio y potasio
suprarrenales se despolaricen y abran sus canales
de Ca++ sensibles a voltaje aumentando la [Ca++] Acciones fisiológicas de exceso de aldosterona
intracelular y se estimule la secreción de • Retención de sodio y agua
aldosterona.
• Expansión del volumen
• Daño vascular
• Disminución de distensibilidad arterial
• Disminución endotelial
• Hipertrofia y fibrosis vascular
Receptor mineralocorticoide MR. Tipo 1 de alta afinidad y el
o Todo esto produce hipertensión, isquémica, ictus
glucocorticoide GR es de baja afinidad
o edema.
Receptores Mineralocorticoides (MR) • Perdida de K y Mg
• Arritmias
• Gran similitud entre la estricta de los receptores MR y GR • Aumento de tono simpático
o Región E es el dominio de unión y reconocimiento • Disminución de barorreceptores
de ligando, así como diferentes proteínas capaces • Disminución de variabilidad de FC
de modular la actividad del receptor (entre ellas o Todo esto lleva a muerte cardiaca súbita
proteínas de choque térmico hsp 70 y hsp 90)
• Hipertrofia y fibrosis miocárdica
• Tejidos que tienen MR
• Remodelado cardiaco
o Epitelios con elevada resistencia eléctrica han
o Insuficiencia cardiaca congestiva
sido considerados clásicamente como lugares de o Hipertrofia ventricular izquierda
acción preferentes de la aldosterona sobre el
control de la reabsorción de sodio Acción de los ANDRÓGENOS suprarrenales
o Túbulos distales renales, epitelio del colon distal,
epitelios pulmonares y canales excretores de La corteza produce DHEA y Androstenediona que son convertidos en
glándulas salivares y sudoríparas, queratinocitos, testosterona en los testículos. En afecciones como en Sindrome
SNC especialmente hipocampo. suprarrenogenital, en el que aumenta la síntesis de andrógenos
o En ausencia de hormona, el receptor MR se suprarrenales, las elevadas concentraciones de DHEA y de
encuentra mayormente en citoplasma celular, Androstenediona llevan a la masculinización en las mujeres.
formado complejos con otras proteínas como las
Médula adrenal
proteínas de choque térmico.
Ocupa 10% de la glándula adrenal
Mineralocorticoides como salvavidas
• Es un ganglio nervioso sin extensiones axonales que deriva
La pérdida completa de secreción corticosuprarrenal causa muerte en
del neuroectodermo
3 días a dos semanas, si no recibe tratamiento de sustitución
• Conforma una unidad anatomofuncional SNS
intensivo.
• Posee células cromafines que sintetizan catecolaminas
Potasio Intracelular disminuye → disminuye Na y agua → o Dopamina DA: medula adrenal y nervios
hipovolemia → caída de GC → shock y muerte periféricos del SNS
o Noradrenalina: medula adrenal y nervios
Administrar aldosterona y otro mineralocorticoide inmediatamente periféricos del SNS
o Adrenalina: medula adrenal.
La sobrecarga de sodio, el péptido natriurético atrial y la dopamina
inhiben la secreción de aldosterona. Gránulos cromafines
Mecanismo de acción genómico de la aldosterona • Biosíntesis, almacenamiento, protección
o Componentes de membrana
• Fase temprana
▪ Transportadas por vesículas de
o A partir de 30 minutos
monoaminas (VMATs)
o Se activan y se reprimen una serie de genes
▪ H+ ATPasa mantiene gradiente
capaces de modular actividad de transportadores
o Componentes intravesicualres
de Na y K. Se producirán como respuesta cambios
▪ 80% adrenalina
agudos en balance de agua y sodio (capaces de
▪ 20% noradrenalina
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
▪ ATP, Ca, ácido ascórbico o Codos, rodillas, lechos ungueales, pezones,
▪ Cromograninas areolas y cicatrices recientes.
▪ Enzima dopomina Beta-hidroxilasa o Es el resultado del aumento de las
▪ Neuropeptido Y y encefalinas concentraciones de ACTH que contienen el
fragmento alfa-MSH.
Receptores y mecanismo de acción
• Cortisol → Disminuido
• Receptores de superficie celular: GPCR • ACTH → Elevada
• Adrenérgicos: NA y A o Siempre elevadas debido a que el bajo cortisol
o Alfa adrenérgicos estimula al eje por retroalimentación negativa
o Noradrenalina para secretar ACTH.
▪ Alfa 1 o El problema debe ser en la corteza, no en el eje.
▪ Alfa 2 • Glucemia → Disminuida
Adrenalina: comportamiento hormonal, medula suprarrenal sobre Crisis Addisoniana
estimulación beta
• En las personas con enfermedad de Addison no se producen
Noradrenalina: NT liberado en terminal nerviosa, acción sobre alfa cantidades elevadas de glucocorticoides en situaciones de
estrés. Sin embargo, ante un traumatismo, enfermedad
otra clase de estrés como intervención quirúrgica, es muy
Enfermedades de glándulas suprarrenales probable que necesite cantidades elevadas de
glucocorticoides para evitar su muerte.
Los trastornos que afectan a la corteza suprarrenal se caracterizan • A esta necesidad de glucocorticoides suplementarios y la
por un exceso o deficiencia de hormonas de la corteza suprarrenal. debilidad grave asociada a los periodos de estrés se conoce
Se pueden utilizar los efectos de las hormonas suprarrenocorticales co o C isis Addiso ia a .
para predecir los efectos de un exceso o deficiencia hormonal.
1.1) Insuficiencia suprarrenal secundaria
• Cortisol promueve la gluconeogénesis y por consiguiente
un exceso en las concentraciones de cortisol producirá Aparece cuando hay una CRH insuficiente o de ACTH como
hiperglucemia y una deficiencia hipoglucemia. consecuencia de la incapacidad de las corticotropas de la
adenohipófisis para secretarla. En ambas situaciones disminuye la
• Aldosterona incrementa la secreción de K+ por las células
ACTH que ocasiona Hipocortisolismo. Se diferencia de la enfermedad
principales renales; exceso de aldosterona provocara
de Addison en:
hipokalemia y una deficiencia hiperkalemia. También
provoca retención de Na+ por las células principales; • Concentraciones de ACTH son bajas
exceso provocara hipertensión y deficiencia hipotensión. • Concentraciones de Aldosterona son normales
• Andrógenos suprarrenales tienen efectos similares a la • No hay hiperpigmentación porque ACTH es baja
testosterona, un exceso da lugar a masculinización en
mujeres (hirsutismo), deficiencia causa pérdida de vello 2) Síndrome de Cushing
púbico y axilar y disminución de la libido en mujeres.
Conjunto de síntomas diversos debido a un exceso de producción de
glucocorticoides por la corteza suprarrenal (Cushing endógeno) o por
la administración mantenida de glucocorticoides (Cushing exógeno).
1) Enfermedad de Addison (insuficiencia suprarrenal primaria)
El Hipercortisolismo obedece múltiples cáusas:
Enfermedad causada habitualmente por la destrucción
autoinmunitaria de todas las zonas de la corteza suprarrenal. Hay • Adenomas adenohipofisarios secretores de grandes
disminución de la síntesis de todas las hormonas cantidades de ACTH que a su vez causa hiperplasia
suprarrenocorticales, lo que da lugar a la disminución de las suprarrenal y exceso de cortisol.
concentraciones séricas de cortisol, aldosterona y andrógenos o Enfermedad de Cushing (solo esta causa).
suprarrenales. Los síntomas son: • Anomalías de la función del hipotálamo que ocasionan un
aumento de liberación de la hormona liberadora de
• Déficit de glucocorticoides corticotropina (CRH) con el consiguiente estímulo
o Hipoglucemia exagerado de ACTH.
o Anorexia, pérdida de peso, náuseas y vómito.
• Secreción ectópica de ACTH por un tumor de otra parte del
o Debilidad generalizada
cuerpo, como un carcinoma abdominal.
• Déficit de Mineralocorticoides
• Adenomas de la corteza suprarrenal
o Hiperpotasemia
o Hipotensión, vértigo, síncope Síntomas
o Acidosis metabólica
• Déficit de andrógenos • Exceso de cortisol
o Disminución del vello púbico y axilar en mujeres o Hiperglucemia
• Hiperpigmentación o Hipertensión
o Aumento de la proteólisis y pérdida muscular
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
o Obesidad central, cara redondeada (luna llena), 5) Deficiencia de 17-Alfa-Hidroxilasa
grasa supraclavicular
o Jiba de búfalo (joroba) Es la enzima que cataliza la conversión de Pregnenolona en 17-
o Mala cicatrización de las heridas Hidroxipregnenolona y la progesterona en 17-Hidroxiprogesterona.
o Osteoporosis Como consecuencia no habrá producción de Glucocorticoides ni de
o Estrías Andrógenos suprarrenales. Por lo tanto, habrá hipoglucemia y
o Hirsutismo ausencia de vello púbico y axilar en mujeres. Por el otro lado habrá un
• Cortisol → Elevado exceso de producción de 11-desoxicorticosterona y de corticosterona
causando hipertensión, hipokalemia y alcalosis metabólica. Sin
• ACTH → Disminuida
embargo, la concentración de Aldosterona se encuentra regulada por
o En el síndrome de Cushing el problema radica en
el sistema renina angiotensina aldosterona, el cual en esta situación
la corteza produciendo grandes cantidades de
está desactivado por la hipertensión.
Cortisol. El cortisol ocasiona que disminuya la
ACTH por retroalimentación negativa. • Presión arterial → Aumentada
o En la enfermedad (tumor adenohipofisario) la • Glucemia → Disminuida
ACTH está elevada por la elevada producción y se
• DHEA → Disminuida
puede diagnosticar mediante la Prueba de
• Aldosterona → Disminuida (no hay renina por HTA)
supresión con Dexametasona. La dexametasona a
dosis altas provoca la supresión de ACTH y cortisol
en la enfermedad de Cushing debido a que ataca
la producción excesiva a través del eje. En el
síndrome, ya que el Hipercortisolismo es causado
por un tumor a nivel de la corteza suprarrenal, la
dexametasona no interfiere con su secreción.
• Glucemia → Elevada
El síndrome de Cushing exógeno generalmente es provocado por
administración crónica de glucocorticoides como terapia de
enfermedades como la artritis reumatoide.
3) Síndrome de Conn (Hiperaldosteronismo primario)
Causado por un tumor secretor de Aldosterona. Los síntomas del
síndrome de Conn se pueden explicar por las acciones fisiológicas de
la Aldosterona.
• Hipertensión (por aumento de reabsorción de Na+)
• Hipokalemia (por aumento en secreción de K+)
• Alcalosis metabólica (aumento de secreción de H+)
• Renina → Disminuida (por la hipertensión)
Tx → administración de Espironolactona.
4) Deficiencia de 21-Beta-Hidroxilasa
Esta enzima es la encargada de convertir la progesterona en 11-
desoxicorticoesterona (DOC) o de convertir la 17-hidroxiprogesterona
en 11-desoxicortisol. En otras palabras, la corteza es incapaz de
sintetizar glucocorticoides y mineralocorticoides, lo que da lugar a
síntomas predecibles. Se acumulan los productos intermedios
esteroideos por encima del bloqueo enzimático y son derivados a la
producción de Andrógenos suprarrenales (DHEA y Androstenediona)
causando virilización en mujeres. Las concentraciones urinarias de 17-
cetosteroides aumentan.
• Cortisol → Disminuido
• ACTH → Aumentada
• 11-Desoxicorticosterona (DOC) → Disminuida
• DHEA → Aumentada
• Aldosterona → Disminuida
• Cetoácidos urinarios → Aumentados
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Fisiología reproductiva los conductos mullerianos. Estos conductos mullerianos se
desarrollarán dando lugar al tracto genital interno femenino
Las gónadas son glándulas endocrinas cuyas funciones son el soporte (trompas, útero y tercio superior de la vagina).
del desarrollo y la maduración de las células germinales masculinas y
femeninas. Secreción de Gonadotropinas a lo largo de la vida
• Testículos → testosterona (hormona esteroidea masculina) Tanto en hombres como mujeres la función gonadal está dirigida por
• Ovarios → estrógenos y progesterona el Eje Hipotálamo-Hipófisis, cuya actividad varía a lo largo de la vida.
Diferenciación sexual La secreción de la Hormona Liberadora de Gonadotropinas (GnRH),
empieza en la 4ª semana de vida intrauterina, pero sus
Gónada indiferente: concentraciones se mantienen bajas hasta la pubertad. La secreción
de LH y FSH empiezan entre las semanas 10 y 12 y sus concentraciones
• Sexo genético
también permanecen bajas hasta la pubertad, siendo mayores las de
o XY XX
la FSH.
• Sexo gonadal
o Testículos Durante la pubertad y a lo largo de los años reproductivos la secreción
▪ Células Germinales de GnRH, LH y FSH se incrementa y se vuelve pulsátil y las
• Espermatogonias concentraciones de LH y FSH se invierten; ahora será mayor la LH.
▪ Células de Sertoli
• Hormona Antimulleriana Durante la Senescencia las concentraciones de FSH y LH vuelven a
▪ Células de Leydig aumentar y se invierten nuevamente, siendo mayor FSH en este
• Testosterona punto.
Sexo fenotípico: tracto genital y genitales externos masculinos Eje Hipotálamo-Hipófisis-Gónadas en pubertad
• Sexo gonadal La secreción pulsátil de GnRH ocasiona la liberación pulsátil de LH y
o Ovarios FSH por la adenohipófisis. La secreción pulsátil de estas hormonas
▪ Células Germinales estimula la secreción de hormonas esteroideas gonadales:
• Oogonias Testosterona y Estradiol. Las concentraciones elevadas de las
▪ Células de la Granulosa hormonas esteroideas sexuales serán las responsables de los
caracteres sexuales secundarios en pubertad.
• Estradiol
▪ Células de la Teca Moduladores de la secreción de gonadotrofinas
• Progesterona y en asociación
con las de la granulosa Estimuladores
también estradiol.
• GnRH (principal modulador)
Sexo fenotípico: Tracto genital y genitales externos femeninos. • Activina (estimula solo a FSH)
Existen dos diferencias fundamentales entre las gónadas masculinas Inhibidores
y femeninas que influyen en el sexo fenotípico:
• Estrógenos
1. Testículos sintetizan hormona antimulleriana y los ovarios • Inhibina
no. • Endorfinas
2. Testículos sintetizan Testosterona y los ovarios no. • Testosterona
• Prolactina
Fenotipo masculino
• Progesterona
La hormona antimulleriana y testosterona son indispensables para
Fenómeno de la pubertad
esta diferenciación fenotípica.
Hombres
• Embriológicamente los Conductos Wolffianos originan el
epidídimo, conductos deferentes, vesículas seminales y los • Empieza a salir vello en cara entre 13 y 15 años
conductos eyaculadores. La testosterona estimula el • Cambia la voy entre los 13 y 17 años
crecimiento y la diferenciación de los conductos Wolffianos. • Desarrollo de los testículos entre 10 y 13 años
• La hormona antimulleriana provoca la atrofia de los • Termina desarrollo de testículos entre 12 y 17 años
conductos mullerianos. Estos se habrían convertido en el • Aparece el vello púbico entre 10 y 15 (12)
tracto genital si no hubiesen sido suprimidos por la
• Empieza a crecer el pene entre 11 y 14
hormona.
• Primera eyaculación entre 11 y 16 años
Fenotipo femenino • E pieza la esti ada a los 11 y 18
Las mujeres tienen ovarios que segregan estrógenos, pero no
producen hormona antimulleriana ni testosterona. Por lo tanto en las
mujeres no se diferencian los conductos Wolffianos y no se atrofian
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Mujer • Su función es la síntesis y secreción de la testosterona, la
cual tiene efectos paracrinos sobre las células de Sertoli y
Pubertad: inicio de los ciclos sexuales mensuales normales entre los endocrinos en otros órganos diana.
11 y 15 años. Primer signo evidente de pubertad es la aparición del
botón mamario. Función exocrina del testículo → Espermatogénesis
• Empiezan a desarrollarse los senos entre 9 y 12 La función exocrina es controlada y estimulada por la FSH. Actúa
• Empieza la estirada entre 10 y 14 sobre receptores específicos de las células de Sertoli, localizados en
• Aparece el vello púbico entre 10 y 14 años los túbulos seminíferos. Dara lugar al proceso de producción de
• Menarquia a los 12 espermatozoides (espermatogénesis).
• Termina desarrollo de senos entre 13 y 18 años
Control hormonal de la espermatogénesis
• Acaba el crecimiento del vello púbico entre 12 y 17
• Células de Sertoli: sostén a los gametos en diferenciación,
Gonadotropinas: FSH y LH
forman la barrera hematotesticular
Síntesis: son hormonas glucoproteicas compuestas por 2 • FHS estimula las células de Sertoli para que produzca
subunidades: alfa y beta. La subunidad a es común a TSH, hCH, LH y testosterona y por medio de la aromatasa se convierta en
FSH, y la beta es variable y determina la actividad biológica específica. 17-beta-estradiol. O produce inhibina que es un regulador
El gen de la subunidad a se halla en el cromosoma 21. El de la beta- negativo de la FSH.
FSH en el cromosoma 11 y el de la beta-LH en el cromosoma 19. • FSH estimula las células de Sertoli para la conversión de
espermátides en espermatozoides.
Efectos biológicos
Espermatogénesis
• Hombre
o FSH estimula el desarrollo de los túbulos Se puede dividir en 3 fases:
seminíferos, actuando sobre la células de Sertoli.
1. Divisiones mitóticas de las espermatogonias
o La FSH favorece la aparición de receptores de LH
a. Tipo A → Dan origen a espermatogonias tipo A y
en las células de Leydig testiculares
B.
o LH induce la síntesis y secreción de testosterona
b. Tipo B → entran a la primera división meiótica
en células de Leydig
2. Divisiones meióticas de los espermatocitos
• Mujeres
a. Espermatocitos primarios entran en meiosis 1 y
o FSH regula desarrollo de folículo ovárico
forman dos espermatocitos secundarios, los
o La FSH estimula la producción de estrógenos por
cuales entran en meiosis 2 para formar
el ovario
espermátides haploides.
o La LH intervienen en la ovulación y en el
3. Espermiogénesis
mantenimiento del cuerpo amarillo
a. Proceso por el cual las espermátides se
Fisiología reproductiva masculina transforman en espermatozoides maduros por la
pérdida del citoplasma y el desarrollo de un
Las gónadas masculinas son los testículos, que tienen dos funciones: flagelo.
espermatogénesis y la secreción de testosterona. El 80% de la masa
testicular está formada por los Túbulos seminíferos que producen Un ciclo completo de espermatogénesis dura 64 días.
los espermatozoides. El recubrimiento epitelial de estos túbulos se
Estructura del espermatozoide
encuentra formado por 3 tipos de células: espermatogonias (células
madre), espermatocitos (células a mitad de proceso de convertirse • Cola:
en espermatozoides) y las células de Sertoli que dan apoyo a los o Porcentaje de esperamtozoides anómalos
espermatozoides en desarrollo. maduros es del 10% por encima del 20%
repercusión en la fertilidad.
Células de Sertoli:
o Mitocondrias
• Tapizan los túbulos seminíferos y cumplen 3 funciones: o Cuello
o Proporcionan nutrientes para los o Cabeza
espermatozoides en fase de diferenciación. o Núcleo y Acrosoma: hialuronidasa: despolimeriza
o Forman uniones herméticas entre sí, creando la el ácido hialurónico. Enzimas proteolíticas que
barrera hematotesticular digieren las proteínas de los elementos
o Segregan líquido acuoso en el lumen de los estructurales, de los tejidos adherido al ovulo.
túbulos seminíferos para ayudar al transporte de Atraviesa la zona pelúcida.
los espermatozoides a través de los túbulos
Maduración bioquímica de los espermatozoides en el Epidídimo:
hacia el interior del epidídimo.
Aquí no tienen movilidad, transcurridos 18 a 24 horas, desarrollan la
Células de Leydig corresponde al 20% restante de la masa testicular. capacidad de motiliadad. Los testículos del ser humano adulto forman
120 millones de espermatozoides diarios, se almacenan
principalmente en el conducto deferente, pueden permanecer
almacenados manteniendo su fertilidad por 1 mes. Las células de
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Sertoli y el epitelio del epidídimo secretan líquido que contiene 3. LH
enzimas y nutrientes especiales esenciales para la maduración del a. Estimula las células de Leydig para sintetizar
espermatozoide. Supervivencia en el medio genital femenino 1.-2 testosterona por el incremento de la actividad de
días. la enzima Colesterol Desmolasa (función paralela
a la ACTH; estimular el primer paso de la vía
Semen esteroidogénica)
El semen eyaculado se compone de: Retroalimentación negativa
• Líquido y espermatozoides del conducto deferente (10%) 1. Testosterona
• Líquido de las vesículas seminales (60%) a. Por sí misma actúa sobre el hipotálamo y la
o Confiere consistencia mucoide adenohipófisis para inhibir la secreción de GnRH
• Líquido de la glándula prostática (30%) y LH. A nivel hipotalámico reduce la secreción
o pH = 7.5 pulsátil de GnRH.
o Confiere aspecto lechoso b. Potencia o ayuda en la actividad espermatogénica
de las células de Sertoli.
Vesícula seminal: secreta material mucoide, rico en fructosa, ácido
2. Inhibina
cítrico, fibrinógeno y prostaglandinas que participan en la
a. Secretada por las células de Sertoli.
fecundación en dos formas: reaccionan con el moco cervical,
b. Actúa como inhibidora de la secreción de FSH
haciéndolo más receptivo a la movilidad del espermatozoide y
desencadena contracciones peristálticas invertidas del útero y de las Metabolismo de la testosterona
trompas de Falopio.
El testículo es capaz de metabolizar la testosterona a estradiol
Próstata: secreta liquido denso, lechoso (citrato, calcio, fosfato, mediante las enzimas aromatizantes presentes en los túbulos y el
enzima coagulasa y profibrinolisina) provocando un líquido intersticio.
ligeramente alcalino que neutraliza la acides de los fluidos vaginales,
permitiendo que el líquido que baña a los espermatozoides alcance Metabolismo en órganos diana, principalmente hígado y musculo.
un pH 6 a 6.5 que facilita su motilidad y fertilidad.
• Testosterona se convierte en 17beta-estradiol por la
TESTOSTERONA aromatasa o en 5alfa-dihidrotestosterona por la 5alfa-
reductasa
La testosterona es la principal hormona androgénica y es sintetizada • Dihidrotestosterona (DHT):
y segregada por las células de Leydig de los testículos. o 80% producida por la conversión periférica de
testosterona y el 20% es secretada directamente
Síntesis
por los testículos. T + DTH se unen al mismo
La vía de la esteroidogénesis testicular es similar a la de la corteza receptor. DTH es mayor afín por el receptor 6 10
suprarrenal, con la diferencia que los testículos no tienen 21-beta- veces. DTH es un andrógeno más potente que la
hidroxilasa ni 11-beta-hidroxilasa, por lo tanto no pueden producir testosterona.
glucocorticoides ni mineralocorticoides. Pero tienen otra enzima que o Los metabolitos se conocen como 17-
es la 17-beta-hidroxiesteroide deshidrogenasa que convierte: cetosteroides que sufren conjugación con Ac.
Glucorónico o sulfatos, se eliminan por bilis y por
Androstenediona → Testosterona orina.
o Factores psíquicos a través del sistema límbico e
La testosterona no es activa en todos los tejidos diana androgénicos.
hipotálamo afectan GnRCH, disminuyendo su
En algunos tejidos diana, la Dihidrotestosterona es el andrógeno
producción.
activo. La enzima 5-alfa-Reductasa convierte:
A los 10 años los niveles de testosterona disminuyen mucho y luego
Testosterona → Dihidrotestosterona
se hace un gran pico paulatino a los 20 años. Ya de ahí va
disminuyendo.
Regulación de los testículos Efectos biológicos de la testosterona
Ambas funciones de los testículos (espermatogénesis y testosterona) Responsable del descenso testicular hacia el escroto en las últimas
están controladas por el eje hipotálamo-hipofisario (GnRH y LH y FSH) semanas de gestación.
1. GnRH
a. Decapéptido segregado por neuronas
hipotalámicas en núcleos arcuatos. • Testosterona:
b. Se libera por sistema porta hacia la adenohipófisis o Diferenciación del tracto genital interno
para estimular la liberación de LH y FSH. masculino (epidídimo, vasos deferentes y
2. FSH vesículas seminales).
a. Estimula la espermatogénesis y la función de las o En pubertad incrementa la masa muscular, brote
células de Sertoli. de crecimiento puberal, cierre de placas
epifisarias, crecimiento del pene y vesículas
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
seminales, cambio de voz, espermatogénesis y la Mecanismo de acción de los andrógenos
libido.
• Dihidrotestosterona: 1. Unión de la testosterona o de la DHT al receptor
o Diferenciación fetal de los genitales externos androgénico en las células de los tejidos diana.
masculinos (pene, escroto y próstata). 2. Complejo andrógeno-receptor se internaliza en el interior
o Distribución masculina del vello y del patrón de del núcleo, donde induce la transcripción génica.
alopecia masculino, así como de la actividad de las 3. Se generan nuevos ARNm que traducen en nuevas
glándulas sebáceas. proteínas responsables de las diferentes acciones
o Crecimiento de la próstata: tiene efectos sobre el fisiológicas de los andrógenos.
receptor androgénico. Fisiología Reproductiva Femenina
Andrógenos: usos terapéuticos Los ovarios tienen dos funciones:
• Sintéticos 1. Oogénesis
o Propionato de testosterona 2. Secreción de hormonas esteroideas sexuales femeninas
o Enantato de testosterona a. Progesterona
o Cipronato de testosterona b. Estrógenos
o Decanonato de nonadrenolona
• Usos terapéuticos El ovario tiene 3 zonas:
o Hipogonadismo primario
• Corteza: zona mayor y más extensa. Tapizada por epitelio
o Insuficiencia testicular completa
germinal y contiene todos los oocitos, cada uno de los
• Efectos adversos
cuales está incluido en un folículo.
o Acné
• Médula: zona intermedia, formada por mezclas celulares
o Hirsutismo
o Calvicie masculina • Hilio: zona más interna, a través de la que pasan los vasos
o Aumento de peso sanguíneos y linfáticos.
o Oligo/azospermia La unidad funcional de los ovarios es el Folículo ovárico simple, que
o Oligo/ amenorrea consta de una célula germinal rodeada por células endocrinas.
o HTA Cuando está completamente desarrollado, el folículo ovárico tiene
o Edema varias funciones importantes:
o Trombosis
• Proporcionar nutrientes para el oocito en desarrollo
Antiandrógenos
• Libera al oocito en el momento adecuado (ovulación)
• Análogos de GnRH: estimula selectivamente receptores • Prepara la vagina y las trompas de Falopio para ayudar a que
hipofisarios el espermatozoide fertilice el huevo
o Leuprolida • Prepara el recubrimiento interno del útero para la
▪ Administrarse en pulsos implantación del huevo fertilizado
o Bicalutamida • En caso de fertilización, mantiene la producción hormonal
▪ Administración continua para inhibir el esteroidea para el feto hasta que la placenta asuma el
eje papel.
o Buserelida
Ovogénesis
▪ Ca próstata, endometriosis y pubertad
precoz En los ovarios en desarrollo, las células germinales primordiales
o Triptorelina producen oogonias mediante divisiones mitóticas hasta la semana 20
▪ Eventos adversos: HTA, cefalea, a 24 de vida intrauterina. Algunas de esas oogonias entran en profase
impotencia y disminución de libido de la meiosis I y se convierten en oocitos primarios. Este proceso
• Antagonistas: acciones antagonistas competitivas de continúa hasta unos 6 meses luego del nacimiento donde todas las
receptores androgénicos oogonias pasan a ser oocitos primarios. Estos oocitos primarios
o Esteroideos permanecen en un estado de profase suspendida ya que la primera
▪ Ca prostático, HPB, pubertad precoz, división meiótica se dará hasta la ovulación, muchos años después.
virilización femenina, hipersexualidad
masculina El desarrollo de los folículos ováricos se produce en los siguientes
o No esteroideos (flutamida) estadios:
▪ Eventos adversos: alteraciones CV,
• Estadio 1
ginecomastia, impotencia, disminución
de espermatogénesis, hepatitis, Es paralelo a la profase del oocito, por lo que dura años. A medida que
feminización de feto masculino el oocito primario crece, las células de la granulosa proliferan y
o Inhibidores de la 5-alfa-reductasa (finasteride): alimentan al oocito con nutrientes y hormonas esteroideas. El folículo
Indicadas para HPB, algunos tipos de alopecia. primordial se desarrolla dando lugar al Folículo primario, se
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
desarrollan las células de la teca interna y las de la granulosa Ciclo Sexual Menstrual
empiezan a segregar líquido.
El ciclo sexual es el conjunto de modificaciones psicosomáticas
• Estadio 2 inducido por las hormonas sexuales femeninas que, aunque actúan
en todo el organismo, resulta más evidentes en el aparato genita, de
Se produce solamente durante el periodo reproductivo. Durante cada ahí, que se le llame también ciclo genital.
ciclo menstrual unos pocos folículos entran en esta secuencia. En la
zona central del folículo (antro) se acumula un líquido que contiene • Fase folicular → Primeros 14 días
hormonas esteroideas, mucopolisacáridos, proteínas y FSH. Al final • Ovulación → Punto medio entre fase folicular y lútea
• Fase lútea → Últimos 14 días
del segundo estadio el folículo se llama Folículo de Graaf.
2. FSH
• Estadio 3 a. Las células de la granulosa son las únicas células
ováricas con receptores FSH (para estimular
Es el más rápido y se produce entre 5 y 7 días tras de la menstruación. aromatasa).
Un único folículo de Graaf adquiere la dominancia sobre la cohorte b. Estimula el crecimiento de las células de la
mientras que el resto remite. El folículo dominante crece y en el día granulosa en los folículos primarios y estimulan la
14 se produce la ovulación y el folículo dominante se rompe y libera síntesis de estradiol. El estradiol producido apoya
el oocito en la cavidad peritoneal. En este momento se completa la el efecto trófico de la FSH sobre las células
primera división meiótica y el oocito secudario resultante entra en la foliculares reforzando su acción.
trompa de Falopio cercana, donde empieza la segunda división 3. LH
meiótica. A este nivel, si se produce la fertilización por un a. La ovulación se inicia por la LH. Inmediatamente
espermatozoide se completará la segunda división meiótica, antes de la ovulación, la concentración de LH en
produciendo un ovocito haploide con 23 cromosomas. sangre se incrementa bruscamente y provoca la
rotura del folículo dominante, liberando el
Cuerpo lúteo
ovocito.
Los elementos residuales de un folículo primario roto forman el b. También estimula la formación del cuerpo lúteo
cuerpo lúteo. Principalmente compuesto por células de la granulosa, (Luteinización) y mantiene la producción
pero también por las de la teca, capilares y fibroblastos. hormonal esteroidea por el cuerpo lúteo durante
la fase lútea del ciclo menstrual.
El cuerpo lúteo sintetiza y segrega hormonas esteroideas, que son
precisas para la implantación y mantenimiento del zigoto, en el caso Retroalimentación positiva y negativa
de que ocurra la fertilización. Si se da la fertilización segrega las
• Fase folicular
hormonas hasta que la placenta asuma el papel. Si no se da la
o FSH y LH estimulan síntesis de ESTRADIOL por las
fertilización, el cuerpo lúteo involuciona durante los siguientes 14 días
células foliculares. Una de las acciones del
y se ve reemplazado por una cicatriz llamada Cuerpo Albicans.
estradiol es la retroalimentación negativa sobre
Síntesis y secreción de estrógenos y progesterona las células de la adenohipófisis para inhibir la
secreción de FSH y LH.
Las hormonas esteroideas ováricas; progesterona y 17-beta-estradiol, • Ovulación
se sintetizan en los folículos ováricos mediante funciones combinadas o Las concentraciones de estradiol aumentan
de las células de la granulosa y de la teca. La progesterona y el 17- bruscamente como resultado de la proliferación
beta-estradio se sintetizan de la siguiente forma: de células foliculares y de la estimulación de la
síntesis de estradiol que se produjo durante la
• Células de la teca sintetizan y segregan progesterona.
fase folicular.
También secretan Androstenediona. Esta Androstenediona
o Cuando se alcanza la concentración crítica de
se difunde desde las células de la teca hacia las células de la
estradiol, el estradiol tiene un efecto de
granulosa próximas, que poseen 17-beta-hidroxiesteroide
retroalimentación positiva sobre la
deshidrogenasa y aromatasa.
adenohipófisis causando una mayor secreción de
• En las células de la granulosa, la Androstenediona se
FSH y LH. Este pulso de secreción hormonal se
convierte en testosterona y ésta después en 17-beta-
llama Pulso ovulatorio de FSH y LH y dispara la
estradiol. Tanto la FSH como la LH participan en el proceso
ovulación del oocito maduro.
biosintético.
• Fase lútea
• LH estimula la colesterol Desmolasa en las células de la teca.
o La principal secreción de los ovarios es la
• FSH estimula la Aromatasa en las células de la granulosa
Progesterona. Una de las acciones de la misma es
(último paso en la síntesis del 17-beta-estradiol).
ejercer una retroalimentación negativa sobre la
Regulación de los ovarios adenohipófisis, inhibiendo la secreción de FSH y
LH.
1. GnRH
a. Estimula la secreción pulsátil de FSH y LH para
estimular el desarrollo folicular y la ovulación,
además de para estimular la síntesis de hormonas
esteroideas sexuales femeninas.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Estrógenos • Testosterona
o Osteoblastos
• Naturales o Macrófagos
o Estradiol o Linfocitos T
o Estrona o Células próstata
o Estriol o Células vasculares
• Semisinteticos
o Etinilestradiol Acciones fisiológicas estrogénicas
o Mestranol
o Quinestrol • Maduración y mantenimiento del útero, trompas, cérvix y
• Sintéticos vagina.
o Dietilestilbestrol • Responsable del desarrollo de características sexuales
o Dienestrol secundarias femeninas en pubertad.
• Requisito para el desarrollo de las mamas y pigmentación
Mecanismo de acción de las areolas.
• Proliferación y desarrollo de las células de la granulosa
Dos tipos de receptores a estrógenos y receptores diana
ováricas.
• RE-alfa • Regulación al alta de los receptores de estrógenos,
o SNC progesterona y LH
o Mama • Mantenimiento del embarazo
o Endometrio • Disminución del umbral uterino frente a estímulos
o Hígado contráctiles
• RE-beta • Estimulación de la secreción de prolactina.
o SNC • Bloqueo de la acción de la prolactica sobre la mama
o Hueso • Disminución del colesterol LDL
o Pared Vascular • Acción antiosteoporosis
o Tracto Urogenital • Promueve la actividad sexual
El receptor esteroideo es activado al unir su ligando, en este caso el Transporte de los estrógenos es realizado por la albúmina y las
estradiol 17-beta (E2). La transcripción estimulada por el RE es globulinas. Solo la tercera parte constituye la fracción libre. Se cumple
regulada dependiendo del tejido donde ocurre. RE-alfa es en el tejido adiposo debido a su liposolubilidad y en los tejidos
aproximadamente cuatro veces más afín que RE-beta. efectores.
Señalización estrogénica Metabolismo hepático a formas activas e inactivas, conjuga
estrógenos con glucoronato o sulfato. La gran mayoría se absorben
Los efectos de los estrógenos requieren de la activación de los RE y la formando un circulo enterohepático.
consecuente estimulación de la transcripción de genes blanco por
interacción directa con el ERE. Los RE pueden provocar que otros Eliminación renal
factores de transcripción se unan a sus propios elementos de
respuesta. La placenta elabora estriol, requiriendo del hígado fetal para la
elaboración de estrógeno. La placenta tiene sulfotransferasa, que
RE-beta inactiva las hormonas esteroideas para evitar los efectos secundarios
de los esteroideos.
Mas afinidad por los fitoestrogenos el efecto protector contra el
cáncer de próstata y la hiperplasia prostática benigna es consecuencia Definiciones:
directa de la activación de RE-beta (considerando un regulador de la
proliferación celular epitelial prostática). Los efectos estrogénicos • Menorrea
proliferativos en próstata (tanto fisiológico como patológicos) resulta o Periodo menstrual que dura 28 +/- 7 días con una
de la activación de RE-alfa. duración de 3-8 días
• Polimenorrea
Sitios de unión en membranas para: o Menorrea antes de los 21 días
• Oligomenorrea
• Progesterona
o Menorrea después de los 35 días
o Espermatozoides
• Hipermenorrea
o Osteoblastos
o Menorrea por más de 8 días
o Células granulosas
• Hipomenorrea
o Ovocitos
o Menorrea por menos de 3 días
• Estrógenos
• Dismenorrea
o Células endometriales
o Menorrea dolorosa
o Osteoblastos
▪ Premenstrual → normal
o Neuronas
▪ Intramenstrual → anómala
o Células musculares
• Menopausia
o Adipocitos
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
o Se produce la última menstruación El blastocisto flota libremente en la cavidad uterina durante 1 día y 5
o Base previa (premenopausia) se caracteriza por días tras la ovulación se implanta en el endometrio. Es fundamental
periodos irregulares. la receptividad del endometrio para el huevo fertilizado y depende
o Base posterior (postmenopausia) se caracteriza del cociente de estrógeno/progesterona correspondiente al periodo
por sintomatología de carácter hormonal. de mayor nivel de producción de progesterona por parte del cuerpo
lúteo.
Regulación de la función ovárica
En el momento de la implantación, el blastocisto está constituido por
• Interrelación Ovario-Corteza adrenal una masa interna de células, que pasaran a formar el feto, y por un
recubrimiento externo de células denominadas Trofoflasto. Este
Fenómeno de Shift. Capacidad reactiva de la adenohipófisis que
entra en contacto con el endometrio, formando una adherencia a las
genera aumento de Gonadotropinas (FSH y LH) ante la disminución
membranas maternas para contribuir a formar la porción fetal de la
de ACTH y viceversa; disminución de gonadotropinas ante el aumento
placenta.
de ACTH, pero nunca aumento de ambas al mismo tiempo.
En la implantación, bajo el estímulo de la progesterona, el endometrio
Alteraciones de la FSH y LH
se diferencia en una capa especializada de células deciduales.
• Pubertad retrasada: niveles bajos Finalmente, la decidua rodeará por completo al embrión. Las células
o Hipopiuarismo trofoblásticas proliferan para dar lugar al Sincitiotrofoblasto, cuya
o Klinefelter función es permitir que el blastocisto penetre profundamente en el
o Poliquistosis ovárica endometrio.
o Turner
3. Secreción de HCG y rescate del cuerpo lúteo
o Insuficiencia ovárica (hipofunción ovárica)
o Hipogonadismo secundario El trofoblasto, que se convertirá en placenta, empieza a segregar
• Aumentos de FSH y LH: indicativos de falla primaria, entre hormona gonadotropina coriónica humana (HCG) aproximadamente
sus causas destacan: 8 días tras la ovulación. HCG tiene actividad biológica semejante a la
o Alteraciones del desarrollo de LH y es fundamental porque informa al cuerpo lúteo de que se ha
o Agenesia ovárica producido la fertilización.
o Síndrome de Turner
o Alteraciones por déficit de 17 hidroxilasa El cuerpo lúteo, ahora bajo la dirección de la HCG sigue sintetizando
• Niveles elevados progesterona y estrógeno, lo que mantiene al endometrio para la
o En niños pubertad precoz: implantación. En otras palabras, la HCG procedente del trofoblasto
▪ Lesiones del SNC recata al cuerpo lúteo de la regresión.
▪ Tumores secretores de hormonas
La producción de HCG se incrementa de forma acusada durante las
▪ Tumores ováricos o testiculares
primeras semanas del embarazo. La prueba del embarazo se basa en
▪ Anorexia
la excreción de grandes cantidades de HCG den la orina, que son
Embarazo medibles. La HCG es detectable en orina materna 9 días tras la
ovulación.
Si el ovocito es fertilizado por un espermatozoide, empieza a dividirse
y previsiblemente acabara formando completamente al feto. El Hormonas del embarazo
periodo de desarrollo fetal se denomina embarazo 40 sem aprox.
Durante el embarazo, la placenta forma grandes cantidades de
Durante el embarazo las concentraciones de estrógeno y Gonadotropina coriónica humana, estrógenos, progesterona y
progesterona incrementan de manera progresiva. Mantienen en Somatomamotropina coriónica humana.
endometrio y desarrollo de las mamas para la lactancia tras el parto y
• Primer trimestre
la supresión del desarrollo de nuevos folículos ováricos.
El trofoblasto produce la HCG, empezando alrededor de los 8 días de
En el inicio del embarazo (primer trimestre) la fuente de hormonas
tras la fertilización. La HCG rescata al cuerpo lúteo de la regresión y
esteroideas es el cuerpo lúteo. Durante el resto del embarazo
gracias a una acción tipo LH, estimula la producción de progesterona
(segundo y tercer trimestre) la fuente será la placenta.
y estrógeno por el cuerpo lúteo. HCG máxima → Semana 9
Fenómenos del principio del embarazo (posteriormente disminuye, aunque sigue produciéndose a lo largo
de todo el embarazo. La HCG también actúa sobre las células
1. Fertilización del ovocito intersticiales del testículo fetal y eso hace que los fetos varones
produzcan testosterona hasta el momento de nacer.
Tiene lugar en el curso de las primeras 24 hrs tras la ovulación y se
produce en la porción distal del oviducto, denominada ampolla. Una • Segundo y Tercer trimestre
vez que el espermatozoide penetra el ovocito, se desprende el
segundo corpúsculo polar y en ese momento el ovocito fertilizado La placenta asume la responsabilidad de la producción de las
empieza a dividirse. 4 días después de la fertilización, el Blastocisto hormonas esteroideas a partir del cuarto mes.
(100 cel) llega a la cavidad uterina.
Progesterona: es sintetizada por la placenta del siguiente modo:
2. Implantación Colesterol entra en la placenta procedente de la circulación materna,
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
en ésta. El cuerpo lúteo elabora 20 mg/día y la placenta 200 a o Aumento de la concentración plasmática
400mg/dia en el tercer trimestre. ▪ Mastalgia
▪ Amenorrea pospíldora
Colesterol → Pregnenolona → Progesterona por la 3-Beta- ▪ Hipomenorrea
Hidroxiesteroide Deshidrogenasa. ▪ Candidiasis vagina
o Disminución en la concentración plasmática
• Naturales
▪ Metrorragia
o Progesterona
o 17-a-hidroxiprogesterona • Generales
o Nauseas, vomito, diarrea, alteraciones psíquicas,
• Sintéticos
ictericia colestática
o Derivados de la Hidroxiprogesterona
o Metabólicas: acné, aumento de peso,
▪ Acetato de medroxiprogesterona
Hiperaldosteronismo, hiperglucemia, hirsutismo
▪ Caproato de medroxiprogesterona
o Derivados de 19 Nortesterona Aplicaciones terapéuticas
▪ Norgesrel
▪ Linesterol • Anticoncepción y terapia de reemplazo hormonal.
▪ Noretisterona • Dismenorrea
• Diagnóstico de amenorrea
Acciones fisiológicas de progesterona
• Amenaza de aborto
• Promueve el desarrollo de las células deciduales en el • Endometriosis
endometrio que desempeñan un papel importante en la • Ciclos anovulatorios
nutrición del embrión. • Carcinoma de endometrio
• Mantenimiento de la actividad secretora del útero durante • Carcinoma de mama
la fase lútea proporcionando así las sustancias nutritivas
Estrógenos: el estriol es la principal forma de estrógeno durante el
necesarias para el desarrollo normal de la mórula y del
embarazo, se produce mediante una colaboración coordinada de la
blastocisto.
madre y la placenta, así como del feto.
• Ayuda a los estrógenos a preparar la mama materna para la
lactancia. Colesterol → Pregnenolona → Dehidroepiandrosterona-sulfato (en
• Útero corteza suprarrenal fetal) → 16-OH-DHEA-sulfao (en hígado fetal).
o Reduce la contractilidad del útero grávido,
impidiendo con ello las contracciones uterinas La 16-OH-DHEA-sulfato atraviesa la placenta nuevamente y es
capaces de provocar un aborto. convertido en Estriol por la Aromatasa.
o La actividad contráctil rítmica del útero
Función de los estrógenos en el embarazo
desencadenada por la oxitocina declina en
presencia de gestágenos • Aumento del tamaño del útero
o Miometrio: actúan conjuntamente con los • Aumento del tamaño de las mamas, con mayor desarrollo
estrógenos ocasionando hiperplasia e hipertrofia de la estructura ductal.
de las fibras musculares. Durante gestación las • Aumento del tamaño de los genitales externos maternos.
células musculares lisas llegan a ser diez veces • Relajan los ligamentos pélvicos de la madre, de modo que
más largas. Y el peso del miometrio aumenta las articulaciones sacroilíacas se hacen bastante más
también diez veces. flexibles y la síntesis del pubis adquiere elasticidad
o Endometrio tiene un epitelio cilíndrico con dos
capas: la profunda (basilar) permanece intacta y Otras hormonas
la superficial (funcional) es la que sufre todos los
cambios: Hipófisis aumenta al menos 50% de tamaño durante embarazo y
1. Aumento de la actividad fosfatasa produce mayores cantidades de corticotropina, tirotropina y
2. Aumenta del depósito de glucógeno en células glandulares prolactina. Se inhibe la secreción de FSH y LH por la retroalimentación
3. Desarrollo de golgisoma negativa que ejerce la liberación de estrógenos y progesterona
4. Aparición de arterias espirales placentarios.
5. Adquisición de forman ancha, tortuosa o helicoidal de los Aumenta secreción corticosteroides por la corteza suprarrenal
túbulos glandulares (en correspondencia con el aumento de durante todo el embarazo. Embarazadas suelen secretar una cantidad
su secreción). doble de aldosterona, hormona que alcanza su concentración máxima
6. Aparición de glucógeno y liquido en el estroma, así como al final de la gestación → hipertensión gestacional de la embarazada.
células deciduales.
Aumenta secreción de glándulas tiroideas
Todos los cambios están destinados a la implantación y nutrición del
huevo. Aumenta secreción de glándulas paratiroides para mantener los
niveles de calcio en la madre ya que el feto extrae calcio para
Eventos adversos del uso de progestágenos formación de huesos. En etapa de lactancia este requerimiento de
hormonas paratiroideas aumenta mucho.
• Ginecológicos:
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
Secreción de Relaxina por los ovarios y placenta. Cuerpo lúteo del incoordinadas, conocidas como contracciones de Braxton Hicks,
ovario y tejidos placentarios secreta relaxina. Es un polipéptido de 48 empiezan aproximadamente 1 mes antes del parto.
AA. Produce ablandamiento del cuello uterino de la embarazada en el
momento del parto. Mecanismo del parto
Adaptaciones maternas 1. La cabeza del feto distiende el cuello uterino
2. La distención cervical estimula las contracciones del fondo
• Masa miocárdica y volumen intracardiaco aumentan uterino.
o Aumenta volumen sanguíneo, frecuencia 3. Las contracciones fúndicas empujan al feto hacia abajo y
cardiaca, gasto cardiaco distienden aún más el cuello uterino.
• PA sistémica desciende ligeramente 4. El ciclo se repite una y otra vez.
• Resistencias vasculares disminuyen en el 1er trimestre
Lactancia
• Glándulas mamarias aumentan
• Diafragma se eleva, volumen corriente y capacidad Durante el embarazo, los estrógenos y la progesterona estimulan el
inspiratoria aumenta crecimiento y desarrollo de las mamas, preparándose para la
• Reducción de la capacidad pulmonar total y de la capacidad lactancia. Los estrógenos también estimulan la prolactina por parte
residual funcional de la adenohipófisis incrementando la concentración de la misma a lo
• Eritrocitosis se expande 33% largo de todo el embarazo.
• Cambio anatómico de los riñones: aumenta su longitud se
dilatan cálices renales y plebecillas, aumento de pelvis renal A pesar de que las concentraciones de Prolactina son muy elevadas
y uréteres se dilatan y se tornan rizados. durante la gestación, la lactancia no se inicia porque el estrógeno y la
progesterona bloquean su acción de la prolactina en la mama. Luego
Parto del parto, cuando las concentraciones de estrógenos y progesterona
caen, sus efectos inhibitorios sobre la mama desaparecen y se inicia
Proceso por el que se produce el nacimiento a la semana 40 de la lactancia.
gestación.
La lactancia se mantiene por la succión, que estimula la secreción de
Factores hormonales que aumentan contractilidad uterina Oxitocina y de Prolactina. A medida que la lactancia continúa, hay
• Aumento del cociente estrógenos/progesterona supresión de la ovulación debido a que la Prolactina inhibe la
secreción de GnRH y consecuentemente la secreción de FSH y LH. Por
Cerca del término del embarazo, se activa el eje hipotálamo-hipófisis- lo tanto, la lactancia es un método natural de contracepción y de
suprarrenal y la corteza suprarrenal fetal empieza a producir espaciamiento de los embarazos.
cantidades significativas de Cortisol. Éste aumenta el cociente
estrógeno/progesterona que incrementa la sensibilidad del útero a Prolactina
los estímulos contráctiles (estrógenos incrementan contractilidad y Principal hormona responsable de la producción de leche, interviene
progesterona la reduce). en el desarrollo de las mamas. Sintetizada por las células lactíferas
adenohipofisarias.
• Prostaglandinas
Hipotálamo secreta Hormona inhibidora de prolactina
El estrógeno estimula (la progesterona inhibe) la producción local de
Prostaglandinas PGE2 y PGF2-alfa. Así, el incremento del ratio Esta hormona inhibe la producción de prolactina. Por lo tanto, en
estrógeno/progesterona estimula la producción local de lesión hipotalámica se suprimirá la mayoría de las hormonas, pero se
prostaglandinas. Éstas incrementan la concentración intracelular de favorecerá la secreción de prolactina.
Calcio del músculo liso uterino, incrementando por ello su
contractilidad. Es casi seguro que se trata de la Dopamina, que se sabe es secretara
por los núcleos arqueados del hipotálamo y que disminuye la
• Oxitocina secreción de prolactina hasta 10 veces con respecto a su valor inicial.
La función de la oxitocina en el parto normal es controvertida. Es un Factores que afectan secreción de prolactina:
potente estimulante de las concentraciones uterinas (se usa para
inducir el parto). Hay indicios de que los receptores uterinos para la • Factores estimuladores
oxitocina se encuentran regulados a la alta en su expresión hacia el o Embarazo
final de la gestación. Se sabe que la dilatación del cérvix estimula la o Amamantar
secreción de oxitocina durante el parto. Sin embargo, las o sueño
concentraciones maternas de oxitocina no se incrementan cerca del • Factores inhibidores
término del parto dejando incierto el papel que tiene sobre el parto. o Hormona inhibidora de prolactina
Factores mecánicos que aumentan la contractilidad del útero Proceso de eyección en la secreción de leche: oxitocina
• Distensión de la musculatura uterina Los impulsos sensitivos de la succión deben ser transmitidos por los
nervios somáticos desde los pezones hasta la médula espinal materna
Cuando el feto alcanza un tamaño crítico, la distensión de la y luego al hipotálamo, donde producen señales nerviosas que inducen
musculatura lisa incrementa su contractilidad. Las contracciones
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
lOMoARcPSD|2892643
la secreción de Oxitocina, al mismo tiempo que estimulan y provocan
la secreción de Prolactina.
La oxitocina es transportada hasta las mamas y allí hacie que se
contraigan las células mioepiteliales situadas alrededor de la pared
externa de los alvéolos, exprimiendo así la leche y produciendo su
paso forzado a los conductos donde alcanza una presión de 10-20
mmHg. A partir de ese momento, el lactante extrae la leche cuando
succiona; 30 segundos a 1 minuto de que comienza a succionar se da
la eyección de la leche.
FIN.
Distributing prohibited | Downloaded by Zeus Lion (zeust1795@gmail.com)
Potrebbero piacerti anche
- Ensayo Los Cinco Secretos de La Innovación (Andrés Oppenheimer)Documento4 pagineEnsayo Los Cinco Secretos de La Innovación (Andrés Oppenheimer)alejandro33% (6)
- Acceso a Universidad para Mayores de 25 años. Biología 2013-2017.: Solucionario Pruebas 2013-2017Da EverandAcceso a Universidad para Mayores de 25 años. Biología 2013-2017.: Solucionario Pruebas 2013-2017Nessuna valutazione finora
- Tabla de Distribucion Chi CuadradoDocumento4 pagineTabla de Distribucion Chi CuadradoJosé A. Moscol Vizconde100% (1)
- Endocrino 1 ParcialDocumento19 pagineEndocrino 1 ParcialNiebla AbelNessuna valutazione finora
- Tema 13 FisioEnd EHH Lilian FaroDocumento36 pagineTema 13 FisioEnd EHH Lilian Farowoo nie17Nessuna valutazione finora
- Resumen FilosofiaDocumento43 pagineResumen Filosofiabrenda mcpeNessuna valutazione finora
- Introducción EndocrinoDocumento20 pagineIntroducción EndocrinodabijadomnitaNessuna valutazione finora
- Sistema EndócrinoDocumento11 pagineSistema EndócrinoGwen SMNessuna valutazione finora
- Hormonas 30 11Documento19 pagineHormonas 30 11HILDA YARAZET ALVAREZ REYESNessuna valutazione finora
- 6-1-2 Regulacion EndocrinaDocumento30 pagine6-1-2 Regulacion EndocrinaMaria Noel FtnssNessuna valutazione finora
- S12.1 - Fisiología Del Sistema Endocrino (Diapositivas)Documento30 pagineS12.1 - Fisiología Del Sistema Endocrino (Diapositivas)Melany Kaori NanamiNessuna valutazione finora
- Módulo EndocrinologíaDocumento51 pagineMódulo EndocrinologíaSabrina ZuñigaNessuna valutazione finora
- Fisiologia 11 PrácticaDocumento20 pagineFisiologia 11 Prácticajeanadrianbravo2004Nessuna valutazione finora
- Sistema EndocrinoDocumento52 pagineSistema EndocrinoBrajhan DiazNessuna valutazione finora
- Capitulo I SISTEMA NEUROENDOCRINO-convertidoDocumento43 pagineCapitulo I SISTEMA NEUROENDOCRINO-convertidoSamuel ChoqueNessuna valutazione finora
- CUADRO COMPARATIVO HORMONAS (Tema Endocrino)Documento1 paginaCUADRO COMPARATIVO HORMONAS (Tema Endocrino)Andrea EscobarNessuna valutazione finora
- Guías Endocrino FullDocumento289 pagineGuías Endocrino FullfrankNessuna valutazione finora
- Cuestionario EndocrinologiaDocumento4 pagineCuestionario Endocrinologiagutiereezalejandra75Nessuna valutazione finora
- Sistema EndocrinoDocumento18 pagineSistema EndocrinoDANILO CORDOVANessuna valutazione finora
- 1 Capitulo 74 Hormona 2018 GuytonDocumento19 pagine1 Capitulo 74 Hormona 2018 Guytonbania50% (2)
- Clase 1. Hormonas y Su Clasificacion QuimicaDocumento25 pagineClase 1. Hormonas y Su Clasificacion QuimicaDiego AramburoNessuna valutazione finora
- Ficha. Sistema Neuro Endocrino y Estres. ResumenDocumento8 pagineFicha. Sistema Neuro Endocrino y Estres. Resumenmilagrosperalta5382Nessuna valutazione finora
- c1 - Sistema NeuroendocrinoDocumento41 paginec1 - Sistema NeuroendocrinoJhon GomezNessuna valutazione finora
- Sistema EndocrinoDocumento81 pagineSistema Endocrinoluzmarinalino27Nessuna valutazione finora
- Clase Unica Unidad VIIDocumento53 pagineClase Unica Unidad VIIPedro FernandezNessuna valutazione finora
- Sistema EndocrinoDocumento22 pagineSistema EndocrinoJaviNessuna valutazione finora
- EndocrinoDocumento32 pagineEndocrinoEdmy SantiagoNessuna valutazione finora
- Sistema Endocrino y Reguladores de Crecimientof 2022-IDocumento66 pagineSistema Endocrino y Reguladores de Crecimientof 2022-IMauricio V.Nessuna valutazione finora
- HormonasDocumento8 pagineHormonasRam BaezaNessuna valutazione finora
- Sistema Endocrino 1Documento5 pagineSistema Endocrino 1Mirella Ximena Larico MontoyaNessuna valutazione finora
- GENERALIDADESDocumento22 pagineGENERALIDADESLizeth RíosNessuna valutazione finora
- CLASE 03 Hormonas, Factores de Crecimiento y ReproduccionDocumento139 pagineCLASE 03 Hormonas, Factores de Crecimiento y ReproduccionCARLOS JUNIOR ACARO CAUCHANessuna valutazione finora
- Manual Endocrino Completo para Depa 1Documento35 pagineManual Endocrino Completo para Depa 1Mika LichisNessuna valutazione finora
- ACTIVIDAD 1. Clasificación Química de Las HormonasDocumento2 pagineACTIVIDAD 1. Clasificación Química de Las HormonasDulce ArciniegaNessuna valutazione finora
- Endocrino PDFDocumento10 pagineEndocrino PDFAriana RamosNessuna valutazione finora
- 1-7 PPT Mensajeros Quimicos 2023 IDocumento64 pagine1-7 PPT Mensajeros Quimicos 2023 IStefany Bedoya RojasNessuna valutazione finora
- 1.trabajos Practico EndocrinoDocumento19 pagine1.trabajos Practico EndocrinoSolagne H. CashuNessuna valutazione finora
- T5 Mem 2022 2Documento29 pagineT5 Mem 2022 2Leslie De La CruzNessuna valutazione finora
- HormonaDocumento8 pagineHormonaOntiveros AylinNessuna valutazione finora
- Tipos de Tejido GlandularDocumento8 pagineTipos de Tejido GlandularKat PadillaNessuna valutazione finora
- 4.2 Mecanismos de Regulación de EnzimasDocumento34 pagine4.2 Mecanismos de Regulación de EnzimasandreaNessuna valutazione finora
- Endocrino GeneralDocumento31 pagineEndocrino GeneralJose CabreraNessuna valutazione finora
- Prueba 2 FisiologiaDocumento16 paginePrueba 2 FisiologiaArleth MontoyaNessuna valutazione finora
- Endocrinologia BioquimicaDocumento51 pagineEndocrinologia BioquimicaDavid andradeNessuna valutazione finora
- Anatomia Up6 - UNRDocumento15 pagineAnatomia Up6 - UNRThay DinizNessuna valutazione finora
- 1 - Generalidades EndócrinoDocumento3 pagine1 - Generalidades EndócrinoCeleste GuanaisNessuna valutazione finora
- Apuntes de Fisiología Del Sistema Endocrino - Salud OcupacionalDocumento4 pagineApuntes de Fisiología Del Sistema Endocrino - Salud Ocupacionaltareasmari6Nessuna valutazione finora
- Unidadxii Mecaccionhormonal 130407134322 Phpapp01Documento47 pagineUnidadxii Mecaccionhormonal 130407134322 Phpapp01equinocciofinalNessuna valutazione finora
- Sist - Endocrino 2023Documento39 pagineSist - Endocrino 2023laradelrio.carreraNessuna valutazione finora
- 2introduccion EndocrinologiaDocumento1 pagina2introduccion EndocrinologiaAdriana CaliNessuna valutazione finora
- Fisiologia T, Apuntes 2PDocumento32 pagineFisiologia T, Apuntes 2PEstefania TorresNessuna valutazione finora
- 1° Parcial..Documento9 pagine1° Parcial..Yolotzin MendozaNessuna valutazione finora
- CT.24 Introducción A La EndocrinologíaDocumento38 pagineCT.24 Introducción A La EndocrinologíaDanik Adriana Romero TorrezNessuna valutazione finora
- 001-Generalidales Sistema EndocrinoDocumento45 pagine001-Generalidales Sistema EndocrinoYancy Gabriela IzaguirreNessuna valutazione finora
- Sistema Endocrino IntroducciónDocumento10 pagineSistema Endocrino IntroducciónJorge Luis Nunez HernandezNessuna valutazione finora
- Fisiología Del Sistema EndocrinoDocumento95 pagineFisiología Del Sistema EndocrinoAllison GregoryNessuna valutazione finora
- Introduccion A La EndocrinologiaDocumento1 paginaIntroduccion A La EndocrinologiaHeros BuenoNessuna valutazione finora
- Mapa Conceptual Esquema Doodle Infantil MulticolorDocumento13 pagineMapa Conceptual Esquema Doodle Infantil MulticolorSarahi VargasNessuna valutazione finora
- U 4 Clase 5Documento58 pagineU 4 Clase 5Snader QuinterosNessuna valutazione finora
- 11 Generalidades Del Sistema EndocrinoDocumento28 pagine11 Generalidades Del Sistema EndocrinoAnonymous bIWB3c6NNessuna valutazione finora
- Fisiología EndocrinaDocumento9 pagineFisiología EndocrinaNay OrtizNessuna valutazione finora
- Estadistica INFERECIAL CONTEMPORANEADocumento3 pagineEstadistica INFERECIAL CONTEMPORANEAPorrasJesusNessuna valutazione finora
- Definicion de DolorDocumento3 pagineDefinicion de DolorPorrasJesusNessuna valutazione finora
- Arterias 120209202803 Phpapp01Documento38 pagineArterias 120209202803 Phpapp01huevas1971Nessuna valutazione finora
- Grafica Trazo Basal, Oclusion Carotida Derecha, Trazo Basal 2, Oclusion Carotida IzqDocumento1 paginaGrafica Trazo Basal, Oclusion Carotida Derecha, Trazo Basal 2, Oclusion Carotida IzqPorrasJesusNessuna valutazione finora
- Jesus Goal 2017Documento72 pagineJesus Goal 2017PorrasJesusNessuna valutazione finora
- ClostridiumDocumento4 pagineClostridiumPorrasJesusNessuna valutazione finora
- APA ReferenciasDocumento2 pagineAPA ReferenciasPorrasJesusNessuna valutazione finora
- Licenciatura en Médico CirujanoDocumento2 pagineLicenciatura en Médico CirujanoPorrasJesusNessuna valutazione finora
- EpistemologiaDocumento2 pagineEpistemologiaPorrasJesusNessuna valutazione finora
- Acoso SexualDocumento2 pagineAcoso SexualPorrasJesusNessuna valutazione finora
- Final Semana 8Documento11 pagineFinal Semana 8NANI PEKINNessuna valutazione finora
- Formato para La Matriz de Información Relevante Sesion 06Documento5 pagineFormato para La Matriz de Información Relevante Sesion 06Yudith CabanillasNessuna valutazione finora
- El Periódico EL LENGUAJE DE LA PRENSADocumento3 pagineEl Periódico EL LENGUAJE DE LA PRENSAkovzsanNessuna valutazione finora
- Tarea 5 Español 2 ANADocumento6 pagineTarea 5 Español 2 ANAMiguel Lopez100% (3)
- My Pres Auto Riza DoDocumento1 paginaMy Pres Auto Riza DovariedadesNessuna valutazione finora
- Experiencia de Aprendizaje Ii 6ºDocumento10 pagineExperiencia de Aprendizaje Ii 6ºWilton Josué Soto ToribioNessuna valutazione finora
- Informe Final Relatoría Esclarecimiento 9S VF)Documento182 pagineInforme Final Relatoría Esclarecimiento 9S VF)JuliánHuertasNessuna valutazione finora
- Programa Escuela Con Las Familias Propuesta FinalDocumento9 paginePrograma Escuela Con Las Familias Propuesta FinalNaillit AlvarezNessuna valutazione finora
- Intervención Psicológica en Familias y ParejaDocumento15 pagineIntervención Psicológica en Familias y ParejapatriciaNessuna valutazione finora
- Ponentes y Terapeutas World Wellness Weekend Canarias 2022Documento83 paginePonentes y Terapeutas World Wellness Weekend Canarias 2022SigoEvolucionandoNessuna valutazione finora
- Guias ChingonasDocumento25 pagineGuias Chingonasromina romanica0% (2)
- Explicacion de Curvas IDFDocumento11 pagineExplicacion de Curvas IDFteoriusNessuna valutazione finora
- J Sandler - El Paciente y El AnalistaDocumento8 pagineJ Sandler - El Paciente y El AnalistaPau NndNessuna valutazione finora
- Proyecto GatoDocumento5 pagineProyecto GatoLua StellarNessuna valutazione finora
- Las Cuatro EsposasDocumento25 pagineLas Cuatro EsposasAníbal SánchezNessuna valutazione finora
- Vuelta A Matusalen - ShawDocumento164 pagineVuelta A Matusalen - ShawFernandoNessuna valutazione finora
- Fundamentos Del Matrimonio FelizDocumento5 pagineFundamentos Del Matrimonio FelizHRBT_66Nessuna valutazione finora
- Punto de Cuenta Creacion de La Unidad de Medicina Tradicional IIDocumento7 paginePunto de Cuenta Creacion de La Unidad de Medicina Tradicional IIjuridicojose1986Nessuna valutazione finora
- Estetica Segun BavmgartenDocumento8 pagineEstetica Segun BavmgartenAna EmilyMtzNessuna valutazione finora
- Tarea5 - Teoria de La Comunicación HumanaDocumento2 pagineTarea5 - Teoria de La Comunicación HumanaSamantha Alcocer ValdezNessuna valutazione finora
- ? ?????? ?? ????????? ??????? ??? ?????????Documento252 pagine? ?????? ?? ????????? ??????? ??? ?????????Pablo riveraNessuna valutazione finora
- Electroquimica CepreDocumento45 pagineElectroquimica CepreJesus Ernesto Peralta HuasasquicheNessuna valutazione finora
- Repaso Vacacional PDFDocumento75 pagineRepaso Vacacional PDFrossyNessuna valutazione finora
- Propuesta de Estructura de La Unidad de Auditoria InternaDocumento4 paginePropuesta de Estructura de La Unidad de Auditoria Internazabdiel100% (1)
- Trastorno Mixto 2Documento11 pagineTrastorno Mixto 2Marina Estrada RodriguezNessuna valutazione finora
- Ficha UrgoClean AgDocumento2 pagineFicha UrgoClean AgMaría José CárcamoNessuna valutazione finora
- Asilo CanevaroDocumento20 pagineAsilo CanevaroYessenia ReateguiNessuna valutazione finora
- Debate Sobre PucciniDocumento6 pagineDebate Sobre PuccinijonnyleiruNessuna valutazione finora
- Satisfaccion Sonia PalmaDocumento7 pagineSatisfaccion Sonia PalmaVicente Turpo100% (2)