Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Ação Da Progesterona No Ciclo Menstrual
Caricato da
Adla NunesDescrizione originale:
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Ação Da Progesterona No Ciclo Menstrual
Caricato da
Adla NunesCopyright:
Formati disponibili
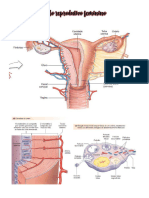
Ação da Progesterona no ciclo Menstrual –
Diferenciação funcional do endométrio;
Promoção da atividade secretora do endométrio. (As glândulas uterinas
crescem, com luz cheia de secreção);
Aumento do conteúdo de glicogênio das células epiteliais;
Promove o desenvolvimento dos lóbulos e alvéolos mamários, que adquirem
aspecto secretor;
Promove a retenção de eletrólitos e água pelos rins, porém tem ação
antagonista a aldosterona, o que promove menor retenção de sódio;
Aumento da temperatura corporal (maior termogênese);
Redução da motilidade uterina;
Aumento de ventilação pulmonar.
Transporte plasmático: através de proteínas específicas, a progesterona se liga à
transcortina (CBG), globulina também transportadora do cortisol.
Ciclo menstrual:
-Duração: Cerca de 28 dias, normalmente entre 25 e 30 dias. (O que pode variar nos anos
subsequentes a menarca (1ª menstruação) e anteriores a menopausa)
-Fases:
.Folicular/Proliferativa¹: Fase inicial, ocorre logo após a menstruação e precede a
ovulação.
.Secretória/ Progestacional²: Ocorre após a ovulação e logo antes da menstruação.
(Obs: Não há considerações sobre as fases isquêmica e menstrual, e mencionadas em
sala.)
1. No início, os níveis de progesterona e estrógenos estão baixos. Pelo mecanismo de
Feedback negativo, a hipófise é estimulada, através do GnRH liberado pelo hipotálamo, a
liberar FSH que começa a elevar-se durante a menstruação, atingindo um máximo na
metade da fase. Os níveis de LH também aumentam, porém levemente. Esses fatores levam
ao desenvolvimento folicular, o que leva a produção de estrógenos que atingem uma
concentração máxima no dia anterior ao pico de LH. Os níveis altos de estradiol, levam, por
Feedback negativo, a diminuição de FSH nesse período pré-ovulatório. O organismo
feminino passa a estar sob influência de altas concentrações de estrógenos, que facilitam o
desenvolvimento do folículo, aumentam a camada granulosa (Células foliculares que se
desenvolvem e multiplicam-se ao redor do ovócito I, nutrem-no e secretam estrógenos). No
útero, sob ação estrogênica, o endométrio uterino passa a apresentar alta atividade mitótica
se tornando mais espesso (desenvolvimento das camadas compacta e esponjosa). As
glândulas, inicialmente esparsas e com estreita luz, aumentam de número e tornam-se
tortuosas. Passa a surgir as artérias espiraladas no endométrio, que antes eram poucas e
arqueadas. O muco secretado passa a se apresentar como denso e viscoso e cada vez em
maior quantidade, além de ter mais água e elasticidade, abrindo caminhos para os
espermatozoides.
2. Na vagina, o epitélio prolifera e as células ficam ricas em grânulos de glicogênio. A
trompa uterina apresenta maior número de células ciliares e glandulares. Os altos níveis de
estrógeno fazem com que o Feedback positivo hipotalâmico seja ativado. Assim, sobem
abruptamente os níveis de LH, e mais lentamente o de FSH. Esse feedback requer
estimulação prolongada por estrógenos. A progesterona exagera e prolonga esse Feedback
positivo. Enquanto as duas gonadotrofinas (FSH e LH) aumentam, os níveis de estrógenos
caem precipitadamente, precedendo a ovulação que ocorre cerca de 24h a 36h após o pico
de LH. Antes do pico de LH há uma pequena quantidade de progesterona circulante no
sangue, que provém na, maior parte, da glândula adrenal e da conversão extraglandular.
Previamente a ovulação, incrementa-se a secreção de progesterona, por efeito direto do LH.
Ovulação: a ovulação parece ocorrer devido a uma digestão enzimática, com dissociação da
camada celular granulosa, mudanças degenerativas no epitélio germinativo e
enfraquecimento das camadas tecais, fazendo com que a pressão normal seja suficiente
para expulsar o óvulo. A síntese desse sistema enzimático é regulada importantemente pelas
gonadotrofinas, pelo aumento inicial de progesterona e prostaglandinas. A partir da
ovulação ocorre um aumento de 0,5°C na temperatura retal da mulher, devido à ação da
progesterona (termogênica). Os outros folículos involuem e formam-se os corpos atrésicos.
3. Após a ovulação, o folículo começa a luteinizar-se sob ação do LH. A granulosa
prolifera, vasculariza-se e luteiniza. Durante a fase secretória, o corpo lúteo (CL)
começa a formar quantidades de estrógenos e progesterona, que contribuem, por
feedback negativo, para diminuição de LH e FSH. Os estrógenos voltam a subir,
atingindo seu máximo 5 a 8 dias após a ovulação. Os níveis de progesterona
aumentam, atingindo o máximo 5 a 6 dias após a ruptura do folículo. O endométrio
começa a diferenciar-se funcionalmente. As células glandulares aumentam em
número e aumentam sua secreção. Há invasão de linfócitos e a vascularização
aumenta. O muco cervical passa de viscoso a aquoso com pouca elasticidade. Ocorre,
inibição da contratilidade uterina. Na trompa uterina, há o aparecimento de
material rico em proteínas, que servirá para nutrir o óvulo fecundado. A diminuição
dos níveis de FSH e LH causam um efeito deletério no CL que começa a degenerar,
sendo substituído por um tec. Conjuntivo acelular e avascular, formando-se o corpo
albicans. Se houver implantação do zigoto, o CL manter-se-ia funcionalmente pela
atuação da gonadotrofina coriônica, secretada pela placenta recém-formada.
-Mentruação: Regressão do CL → Diminui secreção de estrógenos e progesterona →
Endométrio hiperativo não pode ser mais mantido Menstruação (estrógenos mais baixos do
ciclo) → Contrações dos vasos do endométrio e redução do fluxo sanguíneo → Hipóxia
(baixa conc. De O2) tecidual → alterações necróticas da mucosa uterina, que, juntamente
com a necrose de vasos, abrem canais para o extravasamento de sangue. Todo esse tecido e
sangue são eliminados, caracterizando o fenômeno da menstruação.
Potrebbero piacerti anche
- Questões de Fisiologia Respondidas Prova 6Documento17 pagineQuestões de Fisiologia Respondidas Prova 6Vinicius GuimarãesNessuna valutazione finora
- Ciclo SexualDocumento22 pagineCiclo Sexualdeboranascimento129Nessuna valutazione finora
- Ciclo MenstrualDocumento5 pagineCiclo MenstrualCamila AlécioNessuna valutazione finora
- Resumo Tut ReproduçãoDocumento24 pagineResumo Tut ReproduçãoHenrique miterNessuna valutazione finora
- Saúde Da Mulher FISIOLOGIA DO CICLO REPRODUTIVO FEMININODocumento10 pagineSaúde Da Mulher FISIOLOGIA DO CICLO REPRODUTIVO FEMININOmarinasofisioterapiaNessuna valutazione finora
- Controle Hormonal - Ciclo Menstrual PDFDocumento3 pagineControle Hormonal - Ciclo Menstrual PDFGabriela LuzNessuna valutazione finora
- AULA 3 Ciclo MenstrualDocumento9 pagineAULA 3 Ciclo MenstrualRichard AdrianoNessuna valutazione finora
- 4.controlo Hormonal Na MulherDocumento30 pagine4.controlo Hormonal Na MulherAna Beatriz AlmeidaNessuna valutazione finora
- Ciclo MenstrualDocumento14 pagineCiclo MenstrualGabrielly RiveraNessuna valutazione finora
- 3.ciclo Menstrual, Desenvolvimento Fetal e Anexos Gestacionais.Documento37 pagine3.ciclo Menstrual, Desenvolvimento Fetal e Anexos Gestacionais.Luiz TeixeiraNessuna valutazione finora
- Biologia 12º AnoDocumento12 pagineBiologia 12º AnoLarissaNessuna valutazione finora
- Apuntes Obstetricia PDFDocumento386 pagineApuntes Obstetricia PDFcamila141122Nessuna valutazione finora
- Embriologia - Formação Do Corpo Lúteo e LuteóliseDocumento2 pagineEmbriologia - Formação Do Corpo Lúteo e LuteóliseKemily MarquesNessuna valutazione finora
- Aula 1 - Ciclo MenstrualDocumento5 pagineAula 1 - Ciclo MenstrualPatrícia CôrtesNessuna valutazione finora
- Ciclo MenstrualDocumento12 pagineCiclo MenstrualJOSSANE SILVA SANTOSNessuna valutazione finora
- Resumo - Ciclo Reprodutivo FemininoDocumento3 pagineResumo - Ciclo Reprodutivo FemininoWillianny SilvahNessuna valutazione finora
- M14P3Documento15 pagineM14P3ana lauraNessuna valutazione finora
- P2M1 - Ciclo Menstrual e Metodos ContraceptivosDocumento19 pagineP2M1 - Ciclo Menstrual e Metodos ContraceptivosHemily RodriguesNessuna valutazione finora
- Ciclo Ovariano e EndometrialDocumento39 pagineCiclo Ovariano e EndometrialLeticia FerreiraNessuna valutazione finora
- C I Clo MenstrualDocumento5 pagineC I Clo Menstrualmayza situbaNessuna valutazione finora
- 1 e 2 Semana EmbriologiaDocumento11 pagine1 e 2 Semana EmbriologiaKaroline AssunçãoNessuna valutazione finora
- Desenvolvimento Folicular, Ondas Foliculares e ManipulaçãoDocumento15 pagineDesenvolvimento Folicular, Ondas Foliculares e ManipulaçãoThiago NettoNessuna valutazione finora
- Ciclo MenstrualDocumento34 pagineCiclo MenstrualAna LiçaNessuna valutazione finora
- Ciclo MenstrualDocumento11 pagineCiclo MenstrualBruno Afoncil GimeNessuna valutazione finora
- Probleminha 3Documento31 pagineProbleminha 3matheus galvãoNessuna valutazione finora
- Estudo Dirigido Reproduo e Parto LactaoDocumento10 pagineEstudo Dirigido Reproduo e Parto LactaoArthur MartinsNessuna valutazione finora
- Resumo - LPF 13 - EndocrinoDocumento15 pagineResumo - LPF 13 - EndocrinoSarah Soares100% (1)
- PowerPoint Ciclo Ovariano e Menstrual.Documento20 paginePowerPoint Ciclo Ovariano e Menstrual.Alda GasparottoNessuna valutazione finora
- Apostila de Fisiologia Da ReproduçãoDocumento19 pagineApostila de Fisiologia Da ReproduçãoAlineBonk100% (1)
- Slides Ciclos ReprodutivosDocumento27 pagineSlides Ciclos ReprodutivosEmiliana WeissNessuna valutazione finora
- Ciclo Sexual FemininoDocumento28 pagineCiclo Sexual FemininoRuibisca100% (2)
- OBST (1) - Diagnóstico de Gravidez e Alterações Do Organismo MaternoDocumento6 pagineOBST (1) - Diagnóstico de Gravidez e Alterações Do Organismo MaternoMARCELLO BITENCOURT LOPESNessuna valutazione finora
- Alterações Fisiológicas Durante A GestaçãoDocumento5 pagineAlterações Fisiológicas Durante A GestaçãoMarcos FerreiraNessuna valutazione finora
- 7a Aula - Sist - Reprodutor FEMININODocumento23 pagine7a Aula - Sist - Reprodutor FEMININOEdgar LuizNessuna valutazione finora
- PatologiaDocumento14 paginePatologiaMaíse ReisNessuna valutazione finora
- Caderno Iepsc IiDocumento4 pagineCaderno Iepsc Iiguigatinho.dias.coelhoNessuna valutazione finora
- Questões de FisiologiaDocumento3 pagineQuestões de FisiologiaMed TereNessuna valutazione finora
- Controlo Hormonal Homem e MulherDocumento4 pagineControlo Hormonal Homem e MulherRafael MarquesNessuna valutazione finora
- Resumo Biologia 12Documento12 pagineResumo Biologia 12KarumbyNessuna valutazione finora
- Sistema Reprodutor FemininoDocumento8 pagineSistema Reprodutor FemininoMaria RibeiroNessuna valutazione finora
- Ciclo Reprodutivo FemininoDocumento11 pagineCiclo Reprodutivo FemininoAnselmoMoura0% (1)
- SP 2 2Documento23 pagineSP 2 2rafalosampaioNessuna valutazione finora
- Resumo I e II - ExercíciosDocumento8 pagineResumo I e II - ExercíciosCatarina FradeNessuna valutazione finora
- Gestação e PartoDocumento9 pagineGestação e PartoMaria Eduarda RodriguesNessuna valutazione finora
- Ginecologia e Obstetrícia (RESUMO)Documento139 pagineGinecologia e Obstetrícia (RESUMO)Elisangela PivaNessuna valutazione finora
- Conferencia 17 Reprductor FemeninoDocumento37 pagineConferencia 17 Reprductor FemeninoAntónio OsórioNessuna valutazione finora
- Endocrinologia FemininaDocumento11 pagineEndocrinologia FemininaDaniel Soeiro Da S. DantasNessuna valutazione finora
- Glandulas MamáriasDocumento6 pagineGlandulas MamáriasCarlos EduardoNessuna valutazione finora
- Ovogênese PDFDocumento32 pagineOvogênese PDFAdelânia FerreiraNessuna valutazione finora
- Ciclo MenstrualDocumento55 pagineCiclo Menstrualgus0611100% (2)
- Biologia 12 AnoDocumento72 pagineBiologia 12 AnoVanda GeadaNessuna valutazione finora
- Fisiolgia Humana 8Documento6 pagineFisiolgia Humana 8Alessandro PedrettiNessuna valutazione finora
- RESUMO Fisiologia Do Ciclo Reprodutivo FemininoDocumento8 pagineRESUMO Fisiologia Do Ciclo Reprodutivo FemininoAlynne MoreiraNessuna valutazione finora
- Claudia - Pergunta Desaqfio IvDocumento3 pagineClaudia - Pergunta Desaqfio IvRayla OhannaNessuna valutazione finora
- Aparelho Reprodutor Feminino (FINAL)Documento46 pagineAparelho Reprodutor Feminino (FINAL)Mariana GilvazNessuna valutazione finora
- Adaptações Fisiológicas Na GravidezDocumento7 pagineAdaptações Fisiológicas Na GravidezMonica PereiraNessuna valutazione finora
- Ciclo Menstrual PDFDocumento7 pagineCiclo Menstrual PDFRegis Oliveira PeixotoNessuna valutazione finora
- Revisão Citologia OncóticaDocumento17 pagineRevisão Citologia OncóticaMillene PeresNessuna valutazione finora
- Maca PDFDocumento59 pagineMaca PDFAnonymous yoLLe763% (8)
- Apostila de Tomografia NeuroskillDocumento167 pagineApostila de Tomografia NeuroskillArthurNessuna valutazione finora
- 1 O Nascimento Do Hospital - Foucault PDFDocumento4 pagine1 O Nascimento Do Hospital - Foucault PDFRosanamarciasantanaNessuna valutazione finora
- Cid Odonto PDFDocumento5 pagineCid Odonto PDFpatriciaa2014Nessuna valutazione finora
- Habilidades Cirúrgicas - 6 EtapaDocumento40 pagineHabilidades Cirúrgicas - 6 EtapaDaiane CavalariNessuna valutazione finora
- Esclerose Lateral Amiotrófica (ELA)Documento79 pagineEsclerose Lateral Amiotrófica (ELA)Jorge Rubens100% (4)
- UFCD 6585 Circuitos e Transporte de Informaã à o Nas Unidades e Serviã Os Da Rede Nacional de Cuidados de SaúdeDocumento99 pagineUFCD 6585 Circuitos e Transporte de Informaã à o Nas Unidades e Serviã Os Da Rede Nacional de Cuidados de SaúdeVitor Hugo QueirozNessuna valutazione finora
- Situações Clínicas Comuns em Idosos PDFDocumento21 pagineSituações Clínicas Comuns em Idosos PDFlimbskitNessuna valutazione finora
- Intoxicação Exógena Por ChumbinhoDocumento15 pagineIntoxicação Exógena Por ChumbinhoEdvaldo SilvaNessuna valutazione finora
- Bioecolia%C LitDocumento2 pagineBioecolia%C LitcelmorcelliNessuna valutazione finora
- Cardio FurbDocumento8 pagineCardio FurbClaudia SNessuna valutazione finora
- Abordagem Fisioterap-Utica em Paciente Com Traumatismo RaquimedularDocumento10 pagineAbordagem Fisioterap-Utica em Paciente Com Traumatismo RaquimedularSuelen AlmeidaNessuna valutazione finora
- Aromaterapia e Os Elementos Da MTCDocumento10 pagineAromaterapia e Os Elementos Da MTCIda DuclosNessuna valutazione finora
- Benzedura TaiDocumento3 pagineBenzedura TaiTaiane DavidNessuna valutazione finora
- 1º Mini - Comentado - 2016Documento32 pagine1º Mini - Comentado - 2016Fernando GoncalvesNessuna valutazione finora
- Balanço NitrogenadoDocumento2 pagineBalanço NitrogenadoAnderson Almeida75% (4)
- PuerpérioDocumento1 paginaPuerpérioAlan Santos100% (1)
- Fraturas ExpostasDocumento31 pagineFraturas ExpostasFelipe Couto100% (1)
- A1 - Mecanismos de Agressão e DefesaDocumento2 pagineA1 - Mecanismos de Agressão e DefesaCácia FerreiraNessuna valutazione finora
- Bula XareltoDocumento2 pagineBula XareltoAndré PontesNessuna valutazione finora
- Cognição e Desempenho Visomotor & Suplementação de ColinaDocumento8 pagineCognição e Desempenho Visomotor & Suplementação de ColinaFelipe ResendeNessuna valutazione finora
- Desmotomia Patelar Medial em Equinos e BovinosDocumento24 pagineDesmotomia Patelar Medial em Equinos e BovinosPaula Luiza86% (7)
- Teoria Cromossómica Da HereditariedadeDocumento27 pagineTeoria Cromossómica Da HereditariedadeLuana OliveiraNessuna valutazione finora
- Aula 5 Propriocepção-1Documento52 pagineAula 5 Propriocepção-1Thiago Penna Chaves100% (1)
- Desenvolvimento Físico e PsicoMotorDocumento17 pagineDesenvolvimento Físico e PsicoMotorSara DuarteNessuna valutazione finora
- Atlas - HematoDocumento18 pagineAtlas - HematoNataliaFlorencia100% (1)
- (Vol 5-Janeiro) Versao Completa - UnknownDocumento51 pagine(Vol 5-Janeiro) Versao Completa - UnknownAlex Castro100% (1)
- 8933 CRMV-PR Manual-Zoonoses TuberculoseDocumento21 pagine8933 CRMV-PR Manual-Zoonoses TuberculoseJaqueline SouzaNessuna valutazione finora
- SOFA e qSOFA PDFDocumento37 pagineSOFA e qSOFA PDFJoséNessuna valutazione finora
- Versão Finalissima Virús, Viroides e PrioesDocumento24 pagineVersão Finalissima Virús, Viroides e PrioesEmilia AzevedoNessuna valutazione finora