Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
Dispensa Scambi Gassosi PDF
Caricato da
icubedTitolo originale
Copyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
Dispensa Scambi Gassosi PDF
Caricato da
icubedCopyright:
Formati disponibili
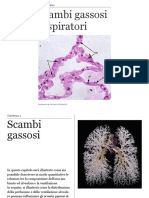
Scambi gassosi
respiratori
DISPENSE AD USO DEGLI STUDENTI
CARLO CAPELLI
CAPITOLO 1
Scambi
gassosi
In questo capitolo sar illustrato come sia
possibile descrivere in modo quantitativo le
relazioni tra la composizione dellaria am-
biente ed alveolare e la ventilazione.
In seguito, si illustrer come la distribuzione
della perfusione e della ventilazione alveola-
re possano influenzare gli scambi gassosi al-
veolo - capillare e determinare in alcuni casi
la diminuzione dellossigenazione del sangue
arterioso
OBIETTIVI
1. Scambi gassosi: il consumo di O2 e la
produzione di CO2
2. Equazione dellaria alveolare e linee iso-R
dellaria alveolare
3. Linee iso-R del sangue capillare e curva di
distribuzione del rapporto VA/Q
4. La maldistribuzione del rapporto VA/Q come
causa di ipossia
5. Punto ideale alveolare
6. Spazio morto anatomico, alveolare e fisiologico
7. Shunt anatomico e fisiologico
SEZIONE 1
Scambi gassosi alveolo-ca-
pillari
Gli scambi gassosi tra aria ambiente e aria alveolare possono
essere trattati in modo quantitativo. In particolare, poich le
relazioni tra PACO2 e PAO2 sono funzioni ben definite:
i) della composizione dell'aria inspirata;
ii) del consumo di ossigeno (VO2) e della produzione di CO2
(VCO2) e;
iii) della ventilazione alveolare (VA),
si pu ottenere unespressione algebrica che descriva le conse-
guenze della modificazione di una delle variabili sulle altre.
Lequazione che stabilisce la relazione quantitativa tra queste
variabili lequazione dellaria alveolare.
Prima di addentrarci nella descrizione dettagliata di come si
possa ricavare lequazione alveolare e, per mezzo di essa, com-
prendere come VA influenzi la composizione dellaria alveola-
re, opportuno descrivere come si possano quantificare gli
scambi gassosi alveolari dei due gas implicati nel nostro meta-
bolismo terminale: lossigeno e lanidride carbonica.
Consumo di ossigeno e produzione di anidride carbo-
nica.
Il volume di O2 consumato in un dato periodo di tempo (V
O2) uguale alla differenza tra il volume di O2 introdotto con
laria inspirata e quello espirato nello stesso periodo di tempo.
Questa equazione descrive solo il flusso netto dellO2 che entra
nelle vie aeree.
2
VO2 = VI F I O2 - VE F E O2 (1,
dove VI e VE rappresentano i flussi di aria inspirata e espirata
e FIO2 e FEO2 sono le frazioni di ossigeno degli stessi campioni
di aria.
Il volume di O2 che attraversa le vie aeree uguale al volume di O2 tra-
sferito attraverso la barriera alveolo capillare nello stesso intervallo di
tempo solo se non si hanno contemporaneamente variazioni delle riser-
ve polmonari di ossigeno (resO2) contenute negli alveoli polmonari o si
ritenga la somma algebrica delle loro variazioni uguale a zero (per
esempio, nel corso di periodi di rilevazione di svariati secondi). Nella
maggioranza dei casi, quindi, lequazione 1 una misura fedele della
quantit di O2 introdotta nellorganismo umano, fatta eccezione per
quelle condizioni in cui, per esempio nel corso dei transienti allinizio e
alla fine dellesercizio, resO2 variano significativamente per raggiunge-
re rapidamente un livello stabile. Quanto detto ha una rilevanza pratica
evidente se si desidera misurare in modo accurato il volume di gas che
attraversa la barriera alveolo-capillare respiro per respiro, poich resO2
variano da un respiro allaltro.
Dal punto di vista pratico, di solito si ha solitamente a dispo-
sizione solo VE. VI in Equazione 1 pu essere calcolato da VE
assumendo che, nel periodo di osservazione, lo scambio netto
di azoto (N2) a livello polmonare sia uguale a zero:
VN2 = VI F I N2 - VE F E N2 (2.
Cos facendo, possibile risolvere luguaglianza per
VI e ottenere:
(3
LEquazione 1 pu essere quindi riscritta come:
(4
(5.
Il metodo per il calcolo indiretto di VI prende il nome di cor-
rezione di Haldane, dal nome del fisiologo e biochimico ingle-
se che la propose per la prima volta. La frazione in volume del-
lazoto nellaria espirata (FEN2) calcolata solitamente come
complemento allunit delle frazioni di ossigeno e anidride car-
bonica nellaria espirata partendo dallanalisi dellaria espirata
effettuata con analizzatori per lossigeno e per lanidride carbo-
nica: (1 - F E O2 - F E CO2).
Allo stesso modo, la produzione di CO2 pu essere calcolata
come:
(6,
3
dove il termine - VI. F I CO2 solitamente scompare nel caso si
respiri aria ambiente poich FICO2 pu essere tranquillamen-
te assunta uguale a zero. VCO2, quindi, si riduce al prodotto
tra la ventilazione espirata totale e la frazione in volume di
CO2 nellaria espirata mista (F E CO2).
Rapporto di scambio respiratorio
Il rapporto di scambio respiratorio (R) uguale al rapporto
tra la CO2 prodotta e lO2 consumato:
(7
(8a.
Lequazione pu anche essere scritta eliminando al numera-
tore e al denominatore VE:
(8b
oppure, nel caso si abbia accesso alla frazione dei gas alveola-
ri:
(8c.
Per inciso, se R assunto uguale a 1, significa che il volume di O2 sot-
tratto al volume di aria inspirata uguale a quello di CO2 aggiunto. Ne
consegue che possibile porre VI uguale a VE . In questo caso, VO2
pu quindi essere espresso per mezzo della relazione semplificata sen-
za tenere conto della correzione di Haldane:
(9.
Ventilazione alveolare e equazione dellaria alveolare
Per descrivere i concetti e le procedure che conducono al-
lequazione dellaria alveolare, pi semplice partire da un ca-
so limite, la respirazione in O2 puro. Alla fine di unespirazio-
ne o di unespirazione quando il flusso nullo la pressione
negli alveoli uguale alla pressione ambiente, PB. Essa deve
anche essere uguale alla somma delle pressioni parziali alveo-
lari di ossigeno (PAO2), anidride carbonica (PACO2) e di vapor
dacqua (PAH2O).
(10.
Poich PAH2O a 37C = 47 mm Hg, si pu anche scrivere:
(11a.
4
Ad una determinata altitudine, il termine (PB - 47) costan-
te. Quindi, lequazione 11a equivale allequazione di una retta
con pendenza uguale a -1 della forma:
(11b.
Fenn, Rahn e Otis nel 1946, e ancor prima Rodolfo Margaria
(1941), misero in luce che era possibile rappresentare su un si-
stema di assi cartesiani le funzioni respiratorie ponendo sul-
lasse delle y la PACO2 e sullasse delle x la PAO2. In Figura 1
rappresentata tale funzione.
Figura 1. Linea iso-R dellaria quando si respira O2 puro a livello del
mare. Lintercetta sullasse delle x corrisponde al punto dellaria inspi-
rata e la semiretta che si irradia da questo punto definisce tutti i possi-
bili valori di PACO2 e PAO2 quando si respira O2 puro. La pendenza,
uguale a -1, uguale al rapporto al rapporto tra la variazione dellordi-
nata !PACO2 divisa per la corrispondente variazione dellascissa
!PAO2. Respirando O2 puro, laumento assoluto della PACO2 uguale
alla diminuzione della PAO2.
La semiretta descritta nel grafico un luogo geometrico. Es-
sa, infatti, rappresenta tutte le possibili coppie di valori di PA-
CO2 e PAO2 che possono esistere negli alveoli di un polmone
ventilato con O2 puro. Si nota che lintercetta sullasse delle x
corrisponde al valore della pressione parziale di O2 nellaria
inspirata (PIO2). La seconda osservazione riguarda la penden-
za della retta: la figura dimostra che la pendenza uguale al
rapporto tra la variazione dellordinata diviso per la corrispon-
dente variazione dei valori in ascissa. Nel caso della respirazio-
ne in O2 puro, il valore della pendenza indica immediatamen-
te che laumento della PAO2 identico alla diminuzione della
PACO2.
E ovvio ora domandarsi come ci si possa muovere lungo la
semiretta, ovvero come sia possibile ottenere tutte le possibili
coppie dei valori di PAO2 e PACO2. E intuitivo che, se la ventila-
zione alveolare (VA) o quella in ogni singolo alveolo - au-
menta, ci muoveremo verso la PIO2; al contrario, se la ventila-
zione diminuisce, ci allontaniamo in alto e a sinistra verso va-
lori pi bassi di PAO2 e pi alti di PACO2.
Il diagramma in Figura 1, rappresenta la condizione pi sem-
plice. Se anzich O2 puro, si respira aria, la rappresentazione
diventa molto pi complessa e si deve tenere conto anche del
metabolismo del soggetto, come illustrato di seguito.
Quando un individuo respira aria ambiente, con ogni atto re-
spiratorio giunge negli alveoli un determinato volume di aria
saturo di vapore dacqua e a 37 C. A questo volume di aria al-
5
veolare il sangue sottrae un certo volume di O2 e aggiunge un
certo volume di CO2.
Se poniamo:
V = volume di aria umida che entra negli alveoli ad ogni atto
respiratorio;
x = ml di O2 (saturo di vapore di acqua) sottratto a V nei pol-
moni
y = ml di CO2 (saturo di vapore di acqua) che viene aggiunto
a V nei polmoni
FA = frazione in volume dei gas alveolari
FI = frazione in volume dei gas inspirati (FO2 = 0.2093;
FCO2 = 0.0003).
R = y/x (quoziente di scambio respiratorio),
il volume di aria inspirata, dopo il completamento degli scam-
bi respiratori, diventa V + y x.
Poich la quantit di CO2 eliminata uguale alla differenza
del contenuto in CO2 tra laria dopo che siano avvenuti gli
scambi e prima che essi si siano attuati, si avr che:
(12.
Allo stesso modo, lO2 assorbito uguale alla differenza tra
lO2 contenuto nellaria inspirata e lO2 contenuto al termine
del completamento degli scambi respiratori:
(13.
Se poniamo ora nellEquazione 12 , invece di x, y/R e invece di
y, R x e risolviamo, avremo:
(14a.
(14b
(14c
(14d
(14e
Procedendo allo stesso modo con sostituzioni analoghe, giun-
giamo anche a:
(15.
6
Dividendo membro a membro le equazioni 14 e 15, si ottie-
ne:
(16.
Da questa, risolvendo per FAO2, si ottiene:
(17.
Poich la pressione parziale di un gas qualsiasi x uguale al
prodotto tra la sua frazione in volume e la pressione totale dei
gas che compongono la miscela ad esclusione dellacqua
(18,
si pu descrivere lequazione 17 in termini di pressione parzia-
le:
(19
che lequazione dellaria alveolare nella sua versione pi
completa.
Risolvendo per PACO2 invece che per PAO2, avremo:
(20
Per laria, poich FICO2 = 0 e PICO2 = 0, si pu giungere ad
una versione semplificata della 20:
(21a.
Lequazione 21a la forma dellequazione alveolare che de-
scrive la relazione tra PACO2 e PAO2 durante respirazione in
aria ambiente.
Questa formula indica che, per ogni valore di PIO2 (e FIO2) co-
stante - quindi di PB e di altitudine sul livello del mare - e per
un dato valore di R (posto anchesso costante), PACO2 una
funzione lineare di PAO2. Infatti, lequazione 21a diventa una
funzione del tipo:
(21b,
cio del tipo dellequazione 11b, ove, per, b era posto uguale a
-1.
7
Sia dallequazione 20 che dallequazione 21, infatti, appare immediata-
mente chiaro che se: i) R = 1 oppure; ii) FIO2 = 1 (respirazione in O2
puro), avremo rispettivamente:
PACO2 = (PIO2 + PICO2) PAO2 (22a)
e
PACO2 = PIO2 PAO2 (22b)
Le equazioni 22a e 22b sono identiche alla 11, poich quando si respira
una miscela di O2 e CO22 o solo di O2 :
PIO2 + PICO2 = PB -47 (23).
Lequazione 11, quindi, costituisce un caso particolare delle equazioni
pi generali 20 e 21.
In Figura 2 sono riportate le linee iso-R che descrivono
lequazione dellaria alveolare quando si respira aria ambiente
per quattro diversi valori di R. Linclinazione - il valore b in
21b - dipende da R, cio dal quoziente respiratorio e quindi
dal metabolismo del soggetto. Altrettanto evidente il fatto
che al variare di R si modifica lintercetta sullasse delle y. In-
fatti, la costante:
aumenta allaumentare di R. Essa esprime il valore di parten-
za della retta, cio il valore di PACO2 per PIO2 = 0.
Figura 2. Linee iso-R corrisponenti a quattro valori di rapporto di
scambio respiratorio. Le isoplete che si irradiano dal punto dellaria in-
spirata definiscono tutti i possibili valori di PACO2 e PAO2 al valore sta-
bilito di R. Lorigine delle linee - lintercetta sullasse delle y aumenta
allaumentare di R; linclinazione delle linee iso-R aumenta per R > 1 e
diminuisce per R < 1. Poich lintercetta sullasse delle x corrisponde
alla PIO2, ad ogni altezza sul livello del mare avremo un intero fascio di
linee iso-R che si irradiano dal punto dellaria inspirata.
Per quanto riguarda la costante:
che definisce linclinazione b della linea iso-R, questa aumenta
per R > 1 e diminuisce per R< 1. Il valore di questa costante
indipendente dallaltezza s.l.m., poich dipende solo da FIO2 e
dal metabolismo (R). Solo se PACO2 = 0, PAO2 sar uguale a
PIO2. Quindi, lintercetta con lasse delle x il valore dellinter-
cetta a in Equazione 21b, corrisponde alla pressione parziale
di O2 nellaria inspirata.
8
Il fatto che linclinazione dipenda da R ha una notevole importanza poi-
ch influenza leffetto delliperventilazione o dellipoventilazione nel de-
terminare le variazioni relative di PAO2 e PACO2. Per esempio, se R =
0.8 e la PAO2 uguale a 100 mm Hg, uniperventilazione in grado di au-
mentare la pressione parziale alveolare di O2 sino a 120 mm Hg indur-
rebbe una riduzione della PACO2 da 41mm Hg a 24 mm Hg, ovvero di
soli 17 mm Hg. Se R = 1,5, la stessa iperventilazione sarebbe in grado di
diminuire la PACO2 da 67 a 40 mm Hg, quindi di ben 27 mm Hg. E da
notare che, se respirassimo O2 puro, laumento di PAO2 da 100 a 120
mm Hg 20 mm Hg sarebbe semplicemente uguale alla diminuzione
della PACO2.
Ventilazione alveolare e composizione dellaria alveo-
lare
In svariati passaggi dei paragrafi precedenti abbiamo accenna-
to come sia possibile, modulando VA, spostarsi lungo ogni sin-
gola linea iso-R e variare, cos, i valori di PACO2 e di PAO2. Ora
il momento di vincolare questo concetto ad unanalisi quanti-
tativa delle relazioni tra le variabili in gioco.
Lapproccio molto semplificato se consideriamo la respira-
zione in aria ambiente con FICO2 = 0. In questo caso sappia-
mo gi che VCO2 uguale al prodotto tra la ventilazione espi-
rata e la frazione in volume della CO2 nellaria espirata mista
(Equazione 6). Poich la produzione allo stato stazionario di
CO2 in un dato lasso di tempo costante
1
, essa sar anche
uguale al prodotto di VA per la frazione alveolare di CO2:
(24
(24
dove i fattori che compaiono tra parentesi sono necessari per
convertireVA da BTPS a STPD
2
. Sostituendo FACO2 con PA-
CO2/(PB 47), si ottiene:
(25.
Lequazione 25 anche definita come lequazione dellaria al-
veolare per il CO2 e mostra che, per un dato VCO2, PACO2 di-
minuisce allaumentare di VA (Figura 3) tendendo a zero per
una VA che tende allinfinito. In maniera analoga si pu descri-
vere la relazione tra PAO2 e VA:
(26
1
VCO2 allo stato stazionario dipende solo dal metabolismo se liperventilazione non causa la deple-
zione delle riserve corporee di CO2. Con liperventilazione possibile indurre una liberazione di
CO2 da parte del nostro organismo benuperiore alla produzione di CO2 da parte del metabolismo
terminale. Infatti, mentre le riserve corporeee di O2 sono assai scarse circa 500 ml O2 a riposo e
a livello del mare quelle di CO2 equivalgono a circa 110 litri in un individuoa riposo: esse corri-
spondono alla CO2 fisicamente discinta nel sangue, a quella legata allemoglobina e alle proteine, a
quella trasportata nel plasma sotto forma di bicarbonato e a quella, mobilizzata con pi difficolt
presente nelle ossa sotto la specie di carbonati.
2
VA sempre espressa in condizioni BTPS, mentre la produzione di CO2, un gas, espressa in con-
dizioni STPD.
9
che, nel caso R sia uguale a 1, si riduce a:
(27.
Figura 3. Pressione parziale negli alveoli di CO2 e di O2 in fun-
zione della ventilazione alveolare VA per una produzione di
CO2 e di un consumo di O2 uguali a 200 ml al minuto. La PA-
CO2 inversamente proporzionale a VA e tende a zero se V A
tende allinfinito. PAO2, invece, tende al valore di pressione par-
ziale di O2 nellaria inspirata (PIO2) allaumentare di VA.
La Figura 3 riporta anche la variazione di PAO2 che si osserva
in funzione di VA per R uguale 1.0 e VO2 uguale a 200 ml
min-1. Si osserva che la PAO2 tende a PIO2 se VA tende allinfi-
nito. Queste informazioni possono essere tradotte anche in for-
ma grafica su un diagramma PACO2 - PAO2 (Figura 4).
Figura 4. Diagramma PACO2 e PAO2 con le linee iso-R per R =
1.0 e a 0.8 assieme alle linee iso -ventilazione. Le linee isoventi-
lazioni orizzontali corrispondono a diversivalori del rapporto
VCO2/VA e sono state costruite mantenendo costante la produ-
zione di CO2; quelle oblique corrispondono a diversi valori del
rapporto VO2/VA e sono state ottenute mantenendo costante
il consumo di O2.
In questa figura, assieme alle linee iso-R, compaiono le linee iso-venti-
lazione. Le linee orizzontali che corrispondono allasse destro delle ordi-
nate rappresentano alcune delle linee-iso ventilazione che, per una
VCO2 costante, possono essere soddisfatte da valori di PACO2 e PAO2
posti sul sistema degli assi cartesiani PACO2 - PAO2. Di tutte le possibili
10
coppie, solo quelle corrispondenti allintersezione delle singole linee
iso-R con la linea iso VA in questione possono, in realt, esistere in un
polmone o in un alveolo caratterizzato da una determinata VA. Per
esempio, per un rapporto VCO2 (ml min
-1
) / VA (L min
-1
) pari a 40 -
corrispondente ad una VA di 5 L min-1 e a VCO2 uguale a 200 ml
min-1- la condizione sar solo soddisfatta dalla coppia di valori PACO2
= 35 mm Hg e PAO2 = 114 mm Hg per un R = 1,0 e dalla coppia P PA-
CO2 = 35 mm Hg e PAO2 = 107 mm Hg per un R = 0,8. Le linee iso-ven-
tilazione oblique corrispondenti allasse delle ascisse posto in alto, de-
scrivono, invece, linee iso-ventilazione costruite mantenendo VO2 co-
stante.
Ventilazione alveolare e irrorazione sanguigna nei ca-
pillari polmonari - Le linee iso R del sangue
Nei paragrafi precedenti sono stati trattati gli aspetti quantita-
tivi che descrivono le relazioni tra composizione dellaria alveo-
lare, ventilazione alveolare, composizione dellaria ambiente e
metabolismo del nostro organismo.
E evidente che le modificazioni subite da queste variabili si
riflettono anche sulla composizione del sangue nei capillari
polmonari. Pi precisamente, la quantit di CO2 che elimina-
ta per via polmonare - VCO2 -, deve essere uguale alla quanti-
t di CO2 ceduta dal sangue venoso misto che si arterializza
passando nei capillari polmonari nello stesso intervallo di tem-
po. Lo stesso, ovviamente, vale per lO2 scambiato con laria
ambiente e acquistato dal sangue durante il passaggio nella re-
te dei capillari del polmone. Conditio sine qua non perch
lanalisi proposta in questo passaggio risulti coerente la asso-
luta necessit che in tutto il polmone esista, alla fine di ogni
capillare, il perfetto equilibrio tra la pressione parziale dei gas
alveolari e quella del sangue. Inevitabile conseguenza di quan-
to detto il fatto che che il rapporto di scambio respiratorio
per il sangue e per laria di una data unit alveolo capillare
identico, data lassoluta equivalenza tra i volumi di gas ceduti
o acquistati dal sangue e scambiati con la ventilazione. Ci
vero solo se il transfer alveolo-capillare in ogni singola unit
funzionale non sia in alcun modo compromesso, un fatto che
possiamo assumere come scontato in polmone sano di un indi-
viduo a riposo che respira aria ambiente.
Siano CcCO2 e CvCO2 le concentrazioni di CO2 in ml per litro
di sangue al termine del capillare polmonare (c) e nel sangue
venoso misto ( v ). Il volume di CO2 ceduto dal sangue ai pol-
moni sar uguale a:
(28.
Poich esiste un perfetto equilibrio tra alveolo e capillare, la
quantit di CO2 ceduta dal sangue deve essere uguale alla
quantit scambiata con laria ambiente dalle vie respiratorie:
(29.
11
Relazione analoga esiste anche per il VO2, ricavata sostituen-
do nellequazione 5 le frazioni alveolari a quelle del gas espira-
to misto e modificando lequazione 28 per lossigeno
3
:
(30.
Poich R uguale per il sangue e per laria, si pu scrivere:
(31.
Dallultimo termine a destra dellequazione 31 si comprende
come, se il rapporto tra CO2 ceduto dal sangue agli alveoli e
lO2 assorbito dai capillari nello stesso passaggio costante,
cos deve essere anche il quoziente respiratorio che descrive
gli scambi gassosi con lesterno e i due devono essere uguali a
prescindere dai valori di CcCO2, CaCO2, CvO2 e CvCO2.
Perci, se riportiamo in un sistema di coordinate cartesiane
(Figura 5) il valore della CcCO2 sullordinata e della CcO2 sul-
lascissa, una volta fissata la concentrazione di CO2 e O2
3
Il termine tra le parentesi quadre rappresenta la frazione di O2 assorbita a livello polmonare riferi-
ta allunit di volume di aria alveolare.
per 100 ml di sangue nel sangue venoso misto (13,2 ml%, CvO2
e 54,1 ml %, CvCO2), possibile tracciare, in modo analogo a
quanto fatto per le linee iso-R dellaria, le linee iso-R del san-
gue.
Figura 5. Curve iso-R del sangue corrispondenti a quattro valori
di rapporto di scambio respiratorio. Le quattro isoplete che si irra-
diano dal punto del sangue venoso misto definiscono tutti i possi-
bili valori di CaCO2 e CaO2 al valore stabilito di R. Aumentando la
perfusione capillare polmonare (Q), i punti di CaCO2 e CaO2 si
muovono verso il punto del sangue venoso misto. Viceversa, se Q
diminuisce, essi si allontanano.
In questa figura, le linee iso-R del sangue appaiono come un
fascio di semirette che si dipartono dal punto corrispondente
alle condizioni del sangue venoso misto sul quale tutte le rette,
a prescindere dal loro valore R, devono convergere.
12
Analogamente a quanto osservato per le linee iso-R per
laria, possibile muoversi lungo ogni linea iso-R per il sangue
variando il flusso ematico nel capillare Q: se Q diminuisce, i
valori di CcCO2 e CcO2 si sposteranno in basso e a destra, vice-
versa se Q aumenta. Nel primo caso, solo lincremento della
differenza artero-venosa (di O2) - o di quella veno arteriosa
(di CO2) - sar in grado di sostenere un dato VO2 e una data
VCO2 a fronte della progressiva diminuzione di Q. Nel secon-
do caso, i volumi di gas scambiato tra capillari ed alveoli po-
tranno essere sostenuti anche se le differenze diminuiranno,
poich il flusso aumenta: nella condizione limite e del tutto
ipotetica di Q uguale allinfinito, VO2 e VCO2 potrebbero
essere sostenuti anche in presenza di differenze artero-venosa
e veno arteriosa uguali a zero !
Le linee iso-R del sangue cos rappresentate, per, impedisco-
no di essere compendiate in un unico diagramma cartesiano
assieme a quelle per laria. R.L. Riley e A.F. Cournard (1949)
questultimo premio Nobel per la Medicina e la Fisiologia nel
1956 per avere inventato assieme W Frossman e D.W. Ri-
chards il cateterismo cardiaco - hanno per primi combinato il
diagramma dellaria alveolare con quello del sangue capillare
polmonare. Per fare questo, hanno dovuto convertire i valori
di concentrazione di CO2 e O2 nei corrispondenti valori di
pressione parziale, quali figurano sul diagramma dellaria al-
veolare. A questo scopo, sufficiente disporre di curve di dis-
sociazione dellO2 di sangue normale in equilibrio con miscele
di CO2 e O2, oppure ci si pu avvalere di diagrammi come quel-
li di Roughton e Severinghaus (1973). In questo modo, facen-
do riferimento ad una determinata semiretta iso-R, sulla qua-
le si identificano alcuni punti, si possono ricavare con laiuto
della curva di dissociazione o del nomogramma, i valori di
PO2 e PCO2 corrispondenti ai valori di contenuto di CO2 e
CO2. Le pressioni parziali cos trovate possono quindi essere
riportati sul diagramma dellaria alveolare per ogni linea iso-
R.
I valori uniti da una linea, per, non descriveranno pi una
semi retta, perch le curve di dissociazione dellO2 e della CO2
delsangue non sono funzioni lineari di PCO2 o di PO2 (Figura
6). Esse, per, continuano a descrivere delle linee iso-R che in-
crociano le corrispondenti linee iso-R dellaria a diversa altez-
za.
Figura 6. Linee iso-R del sangue tracciate in termini di pressioni
parziali dei gas. La conversione delle concentrazioni in pressioni
parziali avviene scegliendo i punti successivi su una singola linea
iso-R del sangue di figura 5 e leggendo i corrispondenti valori di Pa-
CO2 e PaO2 dalle curve di dissociazione standard per lO2 e la CO2.
13
Nella Figura 7 sono state disegnate alcune di queste linee
iso-R per il sangue sul diagramma dellaria alveolare. Poich,
come abbiamo pi volte affermato, gli scambi gassosi da parte
del sangue che scorre nei capillari alveolari avvengono esclusi-
vamente con laria alveolare, lR per il sangue deve essere
uguale a quello dellaria alveolare e perci non potranno esse-
re presi in considerazione altro che i punti nei quali le linee
iso-R del sangue incrociano le corrispondenti linee iso-R per
laria.
Figura 7. Linee iso R del sangue e dellaria rappresentate sullo stes-
so diagramma PCO2-PO2.
Se si considerano tutte le possibili linee iso-R del sangue e
dellaria, possiamo anche tracciare una curva che interpola tut-
ti i punti in cui esse si incrociano (Figura 8). Questa curva
prende il nome di curva di distribuzione ed indica tutti i possi-
bili valori di PO2 e PCO2 che possono esistere in un polmone
in cui esistano i corrispondenti valori di R. Ancora pi impor-
tante, per, notare che ogni punto della curva di distribuzio-
ne, oltre a corrispondere ad un determinato R, corrisponde ad
un determinato valore del rapporto tra ventilazione alveolare
e perfusione (rapporto VA/ Q).
Figura 8. Linee iso-R del sangue e dellaria rappresentate sullo stesso
diagramma PCO2-PO2.
Ci pu essere dimostrato come segue. In aria ambiente, e
poich R = VCO2/VO2, dallequazione 24 si pu ricavare:
(32
Se dividiamo membro a membro lequazione 30 e lequazione
32, e risolvendo per PACO2 si ottiene:
14
(33a
Per la PA O2 si ottiene in maniera simile:
(33b
Dalla 33a, risolvendo per VA/ Q, si ottiene finalmente:
(34.
Si vede che per determinati valori di PACO2, R, CcCO2 (CvO2
costante e definito nel punto del sangue venoso misto) si ot-
tiene un determinato rapporto VA/ Q che indipendente da
VO2. Nella Figura 9, la curva di distribuzione stata disegna-
ta indicando lungo di essa i valori del rapporto VA/ Q. Si pu
notare che il rapporto ha due estremi: uguale a zero nel pun-
to corrispondente al sangue venoso misto ed uguale ad infini-
to in coincidenza del punto che definisce laria inspirata, assu-
mendo valori intermedi lungo larco della curva di distribuzio-
ne. In effetti, il rapporto VA/ Q nel polmone distribuito nel
polmone secondo un continuum descritto per lappunto dalla
curva di distribuzione.
Figura 9. Curva di distribuzione della figura 8 con i valori dei rap-
porti VA/ Q nei punti indicati.
Il punto corrispondente a VA/ Q = ! descrive una situazio-
ne analoga ad uno spazio morto ventilatorio: i gas entrano
in alveoli ventilati e non perfusi e la composizione dellaria
alveolare uguale a quella dellaria inspirata. Il punto per il
quale VA/ Q = 0 corrisponde ad alveoli perfusi e non venti-
lati: il sangue che scorre attraverso i capillari di questi alveo-
li non si arterializza, ma mantiene la composizione del san-
gue venoso misto. In pratica, questo sangue si mescola a
quello arterializzato e si comporta come un vero e proprio
shunt venoso.
Il fatto che la curva di distribuzione descriva una relazione
biunivoca tra i valori di R e quelli del rapporto VA/ Q ad es-
si corrispondenti, una volta note PACO2 e CcCO2, potrebbe
sembrare un fatto incidentale. In realt, i due fenomeni so-
no inevitabilmente connessi. Se teniamo presente che, per
15
ogni linea iso-R dellaria o del sangue, date PACO2 e CcCO2,
anche PAO2 e CcO2 sono inevitabilmente fissate, una sempli-
ce analisi grafica ci permette di comprendere quanto affer-
mato.
Presupposto essenziale per la comprensione di quanto ci
accingiamo a spiegare la constatazione che le curve di dis-
sociazione del sangue per lO2 e per la CO2 sono molto diver-
se tra loro. Come sappiamo, la curva di dissociazione per
lO2, in condizioni fisiologiche, diventa piatta gi in corri-
spondenza di valori di PO2 uguali o superiori a circa 50 mm
Hg. Ci significa che grandi variazioni di PO2 inducono scar-
se modificazioni di concentrazione di O2 dal momento che
ci muoviamo sulla parte piatta della curva di dissociazione.
Al contrario, la curva di dissociazione del sangue per la CO2,
nellambito delle pressioni parziali di CO2 di interesse fisio-
logico, ben approssimata da una funzione lineare. Ci im-
plica che variazioni di PCO2 comportino sempre variazioni
proporzionali di concentrazione di CO2 (Figura 10a). Poich
la composizione del sangue venoso misto rimane costante
ed identica in tutti i capillari alveolari, i volumi di O2 e CO2
scambiati con gli alveoli dipendono dai valori di PO2 e PCO2
alveolari. Gli alveoli con alti valori di VA/ Q sono quelli ca-
ratterizzati da bassa PACO2 e alta PAO2 (Equazioni 33a e
33b). Ci implica che il volume di CO2 ceduto dal sangue sia
superiore al volume di O2 ceduto al sangue nello stesso pas-
saggio e R sar elevato. Al contrario, gli alveoli con bassi va-
lori di VA/ Q sono quelli in cui prevalgono alta PACO2 e bas-
sa PAO2.
Figura 10. Curve di dissociazione del sangue per lO2 e la CO2 e
quantit fisicamente disciolta dei due gas in funzione della loro pres-
sione parziale. Le caratteristiche del sangue venoso allingresso del
capillare polmonare sono: PvCO2 = 50 mm Hg, CvCO2: 55 ml CO2
100 ml
-1
di sangue; PvO2: 40 mm Hg, CvCO2: 15 ml OO 100 ml
-1
di
sangue. Il diagramma A si riferisce ad un alveolo con alto rapporto
VA/Q. Nel caso esemplificato, la PAO2 si aggira sui 100 mm Hg e la
PACO2 sar di circa 36 mm Hg. Il contenuto di O2 e CO2 al termine
del capillare polmonare con il quale questo alveolo ha stabilito gli
scambi gassosi sar: CcO2 20 ml O2 100 ml
-1
e CcCO2 42 ml CO2 100
ml
-1
. Il rapporto di scambio respiratorio sar uguale al rapporto tra
il volume di CO2 ceduto (12 ml CO2 100 ml
-1
) e il volume di ossigeno
acquisito da sangue (5 ml O2 100 ml
-1
): 9/5 = 1.8. Il diagramma B si
riferisce ad un alveolo con basso rapporto VA/Q. Nel caso esemplifi-
cato, la PAO2 sar circa 85 mm Hg e la PACO2 sar di circa 42 mm
Hg. Il contenuto di O2 e CO2 al termine del capillare polmonare con
il quale questo alveolo ha stabilito gli scambi gassosi sar: CcO2 20
ml O2 100 ml
-1
e CcCO2 51 ml O2 100 ml
-1
. Il contenuto di O2 non
16
molto diverso dal caso precedente. Poich siamo situati ancora sulla
parte piatta della curva di dissociazione; quello della CO2 sostan-
zialmente cambiato poich la linearit della curva di dissociazione
implica una relazione proporzionale tra pressione parziale del gas e
contenuto nel sangue. Il rapporto di scambio respiratorio sar ugua-
le al rapporto tra il volume di CO2 ceduto (4 ml CO2 100 ml
-1
) e il vo-
lume di ossigeno acquisito da sangue (5 ml O2 100 ml
-1
): 4/5 = 0.9.
In questo caso, quindi, probabile che il punto alveolare
della PO2 sia situato sul tratto lineare e ripido della curva di
dissociazione dellossigeno. Il volume di CO2 ceduto dal san-
gue sar probabilmente inferiore al volume di O2 ceduto al
sangue nello stesso passaggio e R sar basso, addirittura in-
feriore allunit (Figura 10b).
La distribuzione del rapporto VA/ Q nel polmone.
Una volta descritta la curva di distribuzione, diventa imme-
diatamente legittimo domandarsi se nel polmone si attuano
le condizioni che conducano alla reale esistenza di zone al-
veolari caratterizzate dai valori di VA/Q rappresentati dalla
curva. In realt, se consideriamo il polmone nel suo com-
plesso, il rapporto complessivo VA/ Q a riposo sarebbe
uguale a 0.8 poich, in media VA uguale a 4 L min
-1
e Q si
aggira attorno ai 5 L min
-1
. Se la ventilazione e la perfusio-
ne fossero distribuite in modo omogeneo in tutte le zone del
polmone, ogni singolo alveolo avrebbe per lappunto un
VA/ Q = 0.8.
In realt, sia ventilazione che perfusione non sono distri-
buite in modo uniforme nel polmone
4
.
VA, per esempio, mostra una tipica distribuzione regiona-
le (Figura 11) poich la ventilazione alveolare per unit di
volume polmonare superiore alle basi del polmone rispet-
to agli apici.
Figura 11. Distribuzione regionale della ventilazione misurata
con il metodo dellinspirazione di una miscela con Xe 133. Le
basi polmonari sono pi ventilate degli apici.
Ci dovuto alle caratteristiche non lineari della curva P/
V del polmone e al fatto che la pressione pleurica quella
che determina il volume del polmone - distribuita in senso
cranio-caudale secondo un gradiente verticale a causa del
peso del parenchima polmonare: essa pi negativa attor-
no agli apici e diventa meno negativa mano a mano che ci si
avvicina alle basi.
4
Per semplicit ci riferiamo sempre al polmone di un soggetto in piedi e a riposo. La situazione
descritta, infatti, pu cambiare radicalmente durante esercizio muscolare o se il soggetto assu-
me posizione prona o supina.
17
Ci comporta il fatto che a riposo, partendo da CFR, gli al-
veoli della base si trovino sul tratto pi ripido della curva P/
V, mentre quelli degli apici giacciano generalmente sulla
porzione piatta della curva P/V (Figura 12).
Figura 12. Durante la respira-
zione a riposo, partendo da CFR,
gli alveoli delle basi polmonari
sono situati sulla parte pi ripida
della curva P/V del polmone,
mentre quelli degli apici sono si-
tuati su una porzione meno ripi-
da della stessa curva. Quindi,ap-
plicando la stessa variazione di
pressione pleurica, i primi si
espandono di pi dei secondi
(A). A volumi polmonari elevati,
le differenze si attenuano poich
entrambe le popolazioni di alveo-
li giacciono sulla parte piatte del-
la curva P/V (B). Infine, parten-
do da VR, la situazione si inver-
te, poich ora sono gli alveoli de-
gli apici ad essere situati sulla
porzione pi ripida della curva
P/V (C).
Di conseguenza, gli alveoli della base subiscono variazioni
volumetriche maggiori di quelli degli apici quando genera-
ta la stessa variazione di pressione pleurica. Leffetto finale
di questo stato di cose consiste nel fatto che la ventilazione
diminuisce gradualmente passando dalle basi agli apici dei
polmoni.
Anche Q dimostra una distribuzione regionale nel polmo-
ne: la perfusione dei capillari polmonari distribuita in
modo disomogeneo. Infatti, le zone apicali dl polmone sono
meno perfuse di quelle nelle zone declivi (Figura 13).
Figura 13. Distribuzione regionale della perfusione
dei capillari polmonari in un polmone di un soggetto
in postura ortostatica. Le basi sono pi perfuse degli
apici.
La distribuzione topografica di VA e di Q andando dagli
apici alle basi dei polmoni non segue lo stesso andamento:
la variazione della perfusione pi evidente e marcata di
quella della ventilazione alveolare (Figura 14). Ci compor-
ta che il rapporto VA/ Q non sia a sua volta costante nelle
diverse zone del polmone. Infatti, VA/ Q dimostra normal-
mente il tipico andamento curvilineo descritto in Figura 14:
molto basso alle basi ed aumenta in modo sempre pi
marcato proseguendo verso gli apici polmonari.
18
Figura 14. Distribuzione regionale della perfusione dei capillari
polmonari in un polmone di un soggetto in postura ortostatica. Le
basi sono pi perfuse degli apici.
Nel polmone, quindi, possiamo osservare alveoli caratte-
rizzati da valori di VA/Q che variano tra i due estremi costi-
tuiti da alveoli con VA/Q = 0 e alveoli con VA/ Q uguale
allinfinito.
In Figura 15 rappresentata unesemplificazione di que-
sto stato di fatto. Il polmone stato suddiviso arbitraria-
mente in nove fette orizzontali dagli apici alle basi in teo-
ria potremmo dividerlo in un numero molto pi grande di
fettine-. Proseguendo in direzione cranio-caudale, si nota
come il rapporto VA/Q diminuisca e con esso il rapporto di
scambio respiratorio. In parallelo, la pressione parziale di
O2 diminuisce e quella di CO2 aumenta.
Figura 15. Distribuzione verticale nel polmone di ventilazione al-
veolare, perfusione capillare, rapporto VA/Q e di PO2 e PCO22 e R
che ne derivano. Il polmone stato arbitrariamente diviso in nove
fette orizzontali.
In un polmone sano, le distribuzioni di VA e Q sono omo-
genee e poco disperse. Questo fa s che la maggior parte de-
gli alveoli abbia un rapporto VA/Q medio molto vicino al-
lunit e solo pochi alveoli siano caratterizzati da rapporti
VA/Q inferiori a 0.3 e superiori a 3.0 (Figura 16a).
In polmoni affetti da patologie per esempio bronchite
cronica ostruttiva la distribuzione del rapporto VA/Q
pu essere francamente anormale. Per esempio, ci possono
essere areee estese caratterizzate da elevati o bassi valori di
VA/Q (Figura 16b).
19
Figura 16. A: distribuzione del rapporto VA/Q in un polmo-
ne di un soggetto giovane di 22 anni sano misurata con il me-
todo delleliminazione dei gas inerti. Si nota che la distribuzio-
ne poco dispersa - quasi tutti gli alveoli sono caratterizzati
da un rapporto VA/Q assai vicino allunit- e non vi sono n
shunt n spazio morto alveolare. Gli alveoli con rapporto VA/
Q molto elevati o molto bassi rappresentano una minoranza.
B: distribuzione del rapporto VA/Q in un polmone di un sog-
getto affetto da broncopneumopatia ostruttiva. Si nota che gli
alveoli con rapporto VA/Q A/ basso rappresentano una larga
frazione della popolazione alveolare totale, sono responsabili
dellabbassamento della PaO2 e simulano di fatto uno shunt.
La maldistribuzione del rapporto VA/Q costituisce la causa
prevalente dei casi di ipossiemia PaO2 inferiore alla nor-
ma - riscontrata in clinica. Poich la PaO2 riscontrata in que-
sto caso nel sangue notevolmente inferiore alla PAO2, si
parla anche di gradiente di PO2 alveolo-arterioso anormale.
Le cause rimanenti di ipossiemia circa il 20 % di tutti i ca-
si sono dovuti a:
i) ipoventilazione (p.e. crisi respiratoria acuta, fatica dei
muscoli respiratori);
ii) riduzione della capacit di diffusione polmonare per los-
sigeno per riduzione della superficie di scambio o ispessi-
mento della membrana alveolo-capillare (p.e. per infiltra-
zione cellulare, leucemia acuta);
iii) franco shunt venoso (ostruzione bronchiale o occupazio-
ne dello spazio alveolare con trasudato, essudato o cellu-
le).
Perch la maldistribuzione del rapporto VA/Q cau-
sa ipossiemia.
La maldistribuzione del rapporto VA/Qnel polmone impli-
ca lesistenza di aree alveolari pi o meno estese costituiti
da alveoli ventilati normalmente e relativamente poco per-
fusi e da alveoli relativamente poco ventilati e normalmen-
te perfusi. Ci conduce comunque alla riduzione della PaO2.
Per comprendere come la maldistribuzione di VA/Q causi
ipossiemia, ci pi facile considerare un sistema polmona-
re costituito solo da due compartimenti, uno con 4 litri di
ventilazione al minuto e 2 litri al minuto di flusso ematico
(compartimento x), laltro con 2 litri al minuto di ventilazio-
ne e 4 litri al minuto di perfusione (compartimento y) (Figu-
ra 17).
20
Figura 17. Esempio di come la maldistribuzione del rapporto VA/
Q generi una differenza tra PO2 arteriosa e PO2 alveolare anche se
il rapporto VA/Q del sistema nel suo complesso normale (in que-
sto caso 1 = 6/6). Le pressioni parziali nel gas espirato sono quelle
della componente alveolare e sono stimate dalle pressioni di fine
espirazione (PETO2 e PETCO2). In realt, il gradiente alveolo-capilla-
re di O2 calcolato di solito come differenza tra la PO2 del punto
ideale (PiO2) e la PaO2. Le pressioni parziali dei gas nel sangue arte-
rioso si riferiscono a un campione di sangue ottenuto in unarteria
periferica. Il riquadro mostra come le pressioni parziali di fine epi-
razione e arteriose siano il risultato di medie pesate per la ventila-
zione e la perfusione dei corrispondenti compartimenti.
Il rapporto VA/Q complessivo uguale a 1: (4 +2)/(2+4)
= 1, mentre quello dei due compartimenti sono uguali a 2 e
a 0,5 per x e y, rispettivamente. VA/Q quindi distribuito
in modo disomogeneo tra i due compartimenti.
Utilizzando le informazioni illustrate nella figura e le cur-
ve di dissociazione standard del sangue per O2 e CO2, si ot-
tengono le pressioni parziali alveolari di O2 e CO2 e le con-
centrazioni e pressioni parziali vigenti al termine dei capil-
lari dei due compartimenti x e y. La PAO2 mista ottenuta
dalla miscelazione dellaria alveolare dei due compartimen-
ti, ma x contribuisce alla ventilazione totale con una venti-
lazione compartimentale doppia rispetto a quella di y. Ci
fa si che la composizione dellaria alveolare mista abbia
una PO2 molto pi vicina 110 mm Hg - a quella del com-
partimento pi ventilato. Al contrario, la concentrazione di
O2 del sangue che lascia il sistema sar molto pi influenza-
ta dal contenuto di O2 di y, dal momento che questo compa-
timento contribuisce alla perfusione totale con un flusso
che uguale al doppio del compartimento x. Se traducia-
mo la concentrazione di O2 di 19.4 ml per 100 ml di sangue
in pressione parziale di O2 utilizzando le solite curve di
dissociazione standard notiamo che essa corrisponde ad
una PaO2 di 92 mm Hg. In questo modo si costituito un
gradiente tra le pressioni parziali di O2 alveolare e arterio-
sa a dispetto del fatto che il VA/Q complessivo sia uguale a
uno.
In pratica, la pressione parziale alveolare che risulta dalla
miscelazione dellaria proveniente da tutti gli alveoli risenti-
r molto di pi dei valori di PO2 dei distretti con VA/Q ele-
vato. Questo per due ordini di motivi. Per prima cosa, la
PAO2 totale non la media aritmetica delle singole pressio-
ni PAO2, ma la media ponderata secondo le corrisponden-
ti ventilazioni alveolari ed chiaro che i distretti pi venti-
lati contribuiranno alla media generale in misura maggiore
rispetto a quelli poco ventilati. Inoltre, sebbene la PO2 di
questi alveoli sia pi elevata rispetto a quella dei distretti
con basso VA/Q, essa si situa sulla parte piatta della curva
21
di dissociazione dellemoglobina per lO2. Quindi, contribui-
scono poco alla cessione di O22 al sangue. Al contrario,
quelli con basso VA/Q hanno il punto arterioso della PO2
sulla parte ripida della curva e il loro effetto negativo sul
contenuto di O2 nel capillare polmonare pi spiccato.
La concentrazione di O2 nel sangue arterioso a valle del
polmone sar invece molto pi influenzata dalla concentra-
zione esistente nei distretti con basso VA/Q. Anche in que-
sto caso , infatti, la concentrazione di O VA/Q del sangue
arterioso miscelato non la media aritmetica dei contenuti
di O VA/Q esistenti alla fine del capillare polmonare, ma
ne la media ponderata secondo i flussi ematici distrettua-
li. E chiaro, quindi, che i distretti pi perfusi contribuisco-
no alla media generale pi di quelli ipoperfusi.
Il modello tri-compartimentale di Riley: quantifica-
zione delleffetto della maldistribuzione del VA/Q.
I metodi utilizzati per quantificare lentit della maldistribu-
zione del rapporto VA/Q sono molto complessi dal punto
di vista tecnico e non possono essere utilizzati di routine.
Un metodo meno preciso, ma molto pratico, deriva dagli
studi che Riley port a termine nella seconda met degli an-
ni 40 a Baltimora. Il punto chiave dellapproccio di Riley
consiste nel considerare il polmone come un modello tri-
compartimentale costituito da (Figura 18):
1. alveoli ventilati non perfusi
2. alveoli perfusi non ventilati
3. alveoli idealmente perfusi ed ventilati.
Il primo compartimento definisce lo spazio morto alveola-
re. Il secondo gruppo concepito come un vero e proprio
shunt. Non c ovviamente motivo di pensare che questa
suddivisione sia una rappresentazione veritiera e fedele del
polmone: probabilmente i compartimenti sono molto di
pi, ma dal punto di vista pratico questo ha scarso interes-
se. Inoltre, come vedremo, i parametri del modello tricom-
partimentale possono essere facilmente determinati con ap-
parecchiature standard.
22
Figura 18. Schema del modello tri-comparitmentale di Riley. Gli
alveoli molto ventilati e poco perfusi (rapporto VA/Q elevato) sono
di fatto inclusi nello spazio morto alveolare, come se il rapporto
VA/Q fosse uguale allinfinito. Gli alveoli normalmente perfusi e
ventilati costituiscono il compartimento ideale; quelli poco ventila-
ti, ma perfusi (il rapporto VA/Q molto basso, non rappresentati
in figura), costituiscono uno shunt, come se il loro VA/Q fosse
uguale a zero.
E opportuno, per, precisare che i calcoli che giungono a
quantificare la frazione del volume corrente che non parte-
cipa agli scambi respiratori lo spazio morto e la frazio-
ne di gettata cardiaca che costituisce lo shunt forniscono
valori di spazio morto e di shunt che includono anche al-
veoli relativamente ipoperfusi e alveoli relativamente ipo-
ventilati. I primi sono inclusi nella quota
dello spazio morto come se il loro VA/Q fosse uguale a infi-
nito; i secondi sono inglobati nella quota di shunt, come se
il loro VA/Q fosse identico a zero.
Si assume che nel compartimento ideale gli scambi respi-
ratori avvengano con lo stesso R dellorganismo nel suo
complesso. Ci molto utile perch R pu essere facilmen-
te calcolato misurando la produzione di CO2 e di O2 dal-
lanalisi dei gas espirati misti (equazione 8a). Per quanto
riguarda la determinazione delle pressioni parziali di O2 e
CO2 del compartimento ideale (PiO2 e PiiCO22), si assume
che, anche in presenza di un notevole shunt venoso o di
una notevole maldistribuzione del rapporto VA/Q, la diffe-
renza tra la PCO2 del sangue del compartimento ideale (o
PCO2 esistente al termine dei capillari polmonari del com-
partimento ideale) e quella arteriosa (PaCO2) sia molto pic-
cola. Ci ancora pi evidente se si considerano le linee
iso-R dellaria e del sangue ideali in un grafico PACO2
PAO2 (Figura 19) Si nota che la curva iso-R del sangue pra-
ticamente orizzontale in prossimit del punto che corri-
sponde alle condizioni di PO2 e PCO2 del compartimento
ideale. Ci implica che, anche nel caso di un apporto note-
vole di gas venoso misto con spostamento verso il punto
venoso misto della composizione del sangue arterioso peri-
ferico-, PaCO2 rimarr praticamente identica a PiCO2.
23
Figura 19. La figura riporta la curva di distribuzione del rap-
porto VA/Q nel diagramma PO2 - PCO2. Sulla curva sono ri-
portati i punti corrispondenti a diverse altezze del polmone e
alcuni valori del rapporto VA/Q. Linserto in alto a destra ri-
porta il tratto ingrandito della curva nelle vicinanze del punto
ideale. Si nota che la PaCO2 sia di fatto uguale alla PCO2 del
punto ideale (PiCO2), anche se la presenza di shunt fisiologico
ne causi lo spostamento verso il punto venoso lungo la linea
orizzontale iso-R del sangue.
Ci permette di stimare PiCO2 misurando la PaCO2 in un
campione di sangue arterioso periferico, per esempio dal-
larteria ulnare o femorale. Il valore di PiCO2 cos ottenuto,
assieme al valore di R misurato dai gas espirati, inserito
nellequazione dellaria alveolare che consente, infine, di
calcolare la PiO2. Lequazione dellaria alveolare, quindi, ci
permette di stimare la composizione dellaria alveolare del
compartimento ideale e si riferisce allaria che avrebbe
ogni singolo alveolo se ventilazione alveolare e perfusione
fossero identiche in tutti gli alveoli ed essi attuassero gli
scambi gassosi con un R uguale a quello dellorganismo in
toto.
Laria alveolare media
Nella trattazione sino ad ora esposta abbiamo definito ge-
nericamente laria alveolare come il gas che proviene dagli
alveoli, definita anche aria della componente alveolare. In
realt corre lobbligo di essere pi rigorosi. Questa esigen-
za resa evidente dalla semplice constatazione che laria
espirata il risultato della miscelazione di aria che provie-
ne da diverse zone del sistema respiratorio. Inoltre, lo stes-
so compartimento alveolare costituito da aree disomoge-
nee quanto a composizione dellaria in esso contenuto. Pos-
siamo infatti concludere che laria alveolare misurata utiliz-
zando le metodiche pi diffuse un concetto statistico:
laria inspirata che entra nei polmoni di un individuo subi-
sce delle modificazioni che sono diverse nei singoli alveoli
e che dipendono dai corrispondenti rapporti VA/Q.
Per rendere pi comprensibile quanto accennato, lesem-
pio illustrato di seguito sar assai esplicativo. Immaginia-
mo di misurare in continuo con un opportuno analizzatore
la miscela di gas esalato durante unespirazione prolunga-
ta. Il primo gas che lo strumento misurer p.e. O2 nel ca-
24
so di un ossimetro sar il gas contento nello spazio mor-
to dellapparecchiatura (Figura 20). Il secondo campione
proverr dallo spazio morto anatomico denominato an-
che spazio morto in serie.
Figura 20. Componenti del gas espirato. Il rettangolo una
rappresentazione teorica di un volume espirato. Lo spazio
morto fisiologico uguale alla somma dello spazio morto al-
veolare pi quello anatomico.
Dopo lesalazione del volume di aria contenuto nello spa-
zio morto anatomico, laria inizier a provenire dagli alveo-
li. Questi ultimi, come gi illustrato, possono essere suddi-
visi in tre compartimenti.
Il diagramma mostra due alveoli rappresentativi di due
dei compartimenti che fanno parte del modello tricomparti-
mentale. Uno perfuso e da esso proviene una miscela di
gas che ha la composizione tipica del compartimento idea-
le. Laltro alveolo ipoperfuso e in esso non si attuano
scambi respiratori. Da questo alveolo provengono gas che
hanno mantenuto approssimativamente la stessa composi-
zione dellaria ambiente. Questa laliquota di gas definita
con il nome di spazio morto alveolare (o in parallelo). La
somma dello spazio morto alveolare e di quello anatomico
prende il nome di spazio morto fisiologico. La parte finale
dellespirazione, quindi, consiste di una miscela di gas del
compartimento ideale e di gas che proviene dallo spazio
morto alveolare. Un campione di questo gas misurato al
termine di unespirazione prolungata e forzata prende il
nome di campione di aria a fine espirazione. In inglese
definito come end tidal, e le pressioni parziali o le frazioni
in volume dei gas misurati secondo questa metodica sono
indicati con il pedice ET
5
: p.e. PETO2, PETCO2, PETN2 etc
.etc. In un polmone sano, la composizione di questo cam-
pione approssima quella dellaria del compartimento idea-
le poich lo spazio morto alveolare trascurabile. In molte
condizioni patologiche, e durante anestesia, per, il cam-
pione end-tidal non una buona stima della condizione
ideale. In questa condizione, laria ideale deve essere stima-
ta per mezzo della procedura indicata in precedenza e che
contempla lutilizzo della PaCO2, di R e dellequazione del-
laria alveolare ed necessario distinguere laria di fine
espirazione da quella ideale. Va precisato che la differenza
25
o gradiente - alveolo-arterioso di PO2 si riferisce sempre
alla differenza tra PO2 del compartimento ideale e PO2 arte-
riosa.
La composizione dellaria alveolare cambia anche nel tem-
po durante un ciclo respiratorio (Figura 21). Durante lin-
spirazione, la PO2 aumenta e la PCO2 diminuisce, il contra-
rio avviene nel corso dellespirazione. A riposo le oscillazio-
ni sono di poco conto: 2 3 mm Hg, esse diventano 4- 5
mm Hg durante esercizio muscolare.
Figura 21. Oscillazione della PO2 e della PCO22 in un atto respira-
torio in funzione del tempo in un soggetto a riposo.
5
Esiste ancora un po di confusione per quanto riguarda la simbologia. Per alcuni testi, la lette-
ra maiuscola A indica la condizione di aria ideale, per altri la stessa condizione descritta dalla
lettera i e A definisce solo la condizione di aria alveolare in modo generico. Per alcuni la condi-
zione di fine espirazione strettamente indicata con la sigla ET, altri preferiscono E con un
apostrofo E).
Il problema reso ancor pi evidente da fatto che, durante eserci-
zio muscolare, il volume espirato aumenta e con esso la ventilazio-
ne. Durante lespirazione, quindi, il volume del polmone diminui-
sce in modo sostanziale e la sua diminuzione contribuisce ad eleva-
re la concentrazione dei gas nella fase di espirazione. Per ovviare a
questo problema sono state proposte alcune equazioni che correggo-
no il valore ET. In verit, nessuno dei metodi soddisfacente, per
cui si preferisce utilizzare un campione di sangue arterioso sul qua-
le misurare PaCO2 e PaO2.
Spazio morto
In questo paragrafo saranno ripresi i concetti che hanno
portato alla definizione di spazio morto alveolare, anatomi-
co e fisiologico e saranno illustrati i metodi utilizzati per de-
terminare la loro entit.
Iniziamo ad illustrare come sia possibile a quantificare lo
spazio morto anatomico. La metodica pi efficace per la
sua misura consiste nella procedura originariamente svilup-
pata da Fowler con laiuto di un analizzatore rapido di N2.
Brevemente, dopo aver fatto inalare un volume inspiratorio
di O2 puro, si misura in continuo la concentrazione di N2
alle labbra durante unespirazione. Essa posta in funzione
del corrispondente volume espirato. Il volume dello spazio
morto anatomico calcolato semplicemente applicando la
risoluzione grafica illustrata in Figura 22, ovvero cercando
il valore del volume per il quale le due aree a e b sono ugua-
li.
26
Figura 22. Tracciato della frazione in volume di N2 nel corso di
unespirazione successiva allinspirazone di un volume di O2 pu-
ro in funzione del volume espirato. Secondo Fowler, il volume
per il quale larea a uguale allarea b fornisce lo spazio morto
anatomico.
Sappiamo che la produzione di CO2 uguale al prodotto
tra volume espirato totale e frazione in volume di CO2 del-
laria espirata mista. Essa sar anche uguale al prodotto tra
la frazione di CO2 del compartimento alveolare misurata
per mezzo della frazione end-tidal, per il volume del com-
partimento alveolare - composto dal compartimento ideale
e dallo spazio morto alveolare. Sappiamo anche che il volu-
me espirato totale uguale alla somma del volume dello
spazio morto anatomico pi il volume della componente al-
veolare:
(35
Quindi:
(36.
Poich:
(37a
sostituendo e risolvendo per VD, anat si pu ottenere:
(37b
e anche
(37c.
Quindi, il rapporto tra lo spazio morto anatomico e il volu-
me corrente proporzionale alla differenza tra la frazione
di CO2 della componente alveolare stimata dalla end-ti-
dal e la frazione del gas espirato misto divisa per la frazio-
ne della componente alveolare. Per esempio, se FETCO2 fos-
se 50 mm Hg e FECO2 fosse uguale a 40 mm Hg, il rapporto
sarebbe uguale a 0,2 = (50 40)/50. Per un volume corren-
te di 500 ml, VD,anat sarebbe uguale a 100 ml. Questo meto-
do di determinazione dello spazio morto anatomico costitui-
27
sce, quindi, un metodo alternativo, seppure utilizzato di ra-
do, a quello di Fowler.
Applicando lo stesso approccio possiamo ora calcolare il
volume dello spazio morto alveolare. In questo caso, il valo-
re dello spazio morto alveolare sar proporzionale alla diffe-
renza tra la pressione parziale di CO2 del compartimento
ideale stimata misurando PaCO2 da un prelievo di sangue
arterioso - e la pressione parziale della componente alveola-
re, o end-tidal. Infatti, se un paziente ha uno spazio morto
alveolare apprezzabile, la PETCO2 sar minore della PaCO2,
assunta uguale a PiCO2. Per esempio se PaCO2 = 40 mm Hg
e PETCO2 = 20 mm Hg, ne consegue che la componente al-
veolare di fine espirazione sar formata da parti uguali di
gas alveolare ideale e di gas dello spazio morto alveolare.
Il rapporto tra spazio morto alveolare e volume della com-
ponente alveolare qui indicata per semplicit A - sarebbe
descritto da:
(38.
Nellesempio in questione il rapporto sarebbe uguale a
0.5. Quindi, se VE e VD,anat fossero uguali a 500 ml e 100 ml,
rispettivamente, VD,alv e volume della componente alveolare
complessiva sarebbero uguali a 200 ml ciascuno.
Il volume dello spazio morto fisiologico (VD,fisiol) uguale
alla somma di VD,anat e VD,alv. Esso misurato per mezzo del-
la cosiddetta equazione di Bohr in cui compaiono le pressio-
ni parziali di CO2 del compartimento ideale stimata di
nuovo per mezzo di PaCO2 e la pressione parziale del gas
espirato medio (PECO2). In questo caso, il rapporto tra VD,fi-
siol e volume corrente (VT) descritto dallequazione seguen-
te:
(39.
Poich le circostanze che conducono allaumento dello lo
spazio morto anatomico sono assai poche (esso di pende da
come mamma ci ha fatto !), ogni aumento osservato dello
spazio morto fisiologico pu essere ascritto allaumento del-
lo spazio morto alveolare. Il valore normale del rapporto
VD,fisiol/VT del 25 30 % e diminuisce durante esercizio
muscolare.
Aggiunta di sangue venoso misto e shunt
Leffetto di uno shunt veno-arterioso si rivela sotto forma
di una riduzione della concentrazione di O2 e della PO2 nel
sangue arterioso. Il flusso fornito dalle equazioni che quan-
tificano lammontare dello shunt corrisponde al flusso vir-
tuale di sangue di sangue venoso misto che sarebbe richie-
28
sto per produrre il valore osservato di PaO2, e quindi la diffe-
renza osservata tra essa e la PO2 del punto ideale, e non al
vero flusso di sangue venoso misto. La differenza tra flusso
stimato e reale dovuta al fatto che le vene di Tebesio e
quelle bronchiali non drenano obbligatoriamente sangue
che ha la stessa composizione del sangue venoso misto. Il
secondo motivo risiede nel fatto che il contributo degli al-
veoli con rapporto VA/Q molto basso assimilato a quello
di uno shunt, ma la composizione del sangue drenato da
queste aree non esattamente identica a quella del sangue
venoso misto. Quindi, laggiunta di sangue venoso misto cal-
colata con lapproccio illustrato nei paragrafi successivi co-
stituisce un indice molto utile in clinica, ma non definisce
precisante n un volume di sangue n il pattern anatomico
che sta alla base dello shunt.
In analogia con quanto affermato a proposito dello spazio
morto, anche in questo caso possibile definire a priori tre
shunts: anatomico, alveolare e fisiologico.
Lo shunt anatomico esclude il sangue drenato da tutti gli
alveoli che hanno un rapporto VA/Q superiore a zero. Il ter-
mine anatomico comprende in senso stretto il sangue delle
vene di Tebesio e bronchiali. Per, in condizioni patologi-
che, descrive anche il sangue venoso misto aggiunto a quel-
lo arterioso a causa di atelettasie, ostruzioni bronchiali, ma-
lattie congenite del cuore, shunt tra cuore destro e sinistro
etc. etc. Quindi, in queste condizioni, si dovrebbe parlare
pi propriamente di shunt patologico, intendendo descrive-
re tutte le forme di shunt anatomico che non si riscontrano
in un soggetto sano.
Lo shunt alveolare definisce laggiunta virtuale di sangue
venoso misto dovuto allesistenza di alveoli con rapporto
VA/Q anormalmente basso. Infine, lo shunt fisiologico cor-
risponde alla somma degli shunt anatomico (patologico) e
alveolare.
Descriveremo ora come sia possibile derivare lequazione
dello shunt anatomico. Con le necessarie modificazioni, po-
tr poi essere applicato per il calcolo degli atri due. La quan-
tit di O2 trasportato nel sangue arterioso del circolo siste-
mico uguale al prodotto della gettata cardiaca totale (QT)
per la concentrazione arteriosa di O2 (CaO2). Essa sar an-
che uguale al flusso di O2 che passa attraverso lo shunt ana-
tomico pi il flusso di O2 che passa attraverso i capillari pol-
monari. Il primo uguale al prodotto tra il flusso di sangue
dello shunt anatomico (Qs,anat) per la concentrazione di O2
del sangue venoso misto ( CvO2); il secondo dato dal flus-
so attraverso i capillari polmonari (Qc') per la concentrazio-
ne di O2 osservata al termine dei capillari polmonari (C c'
O2):
(40.
29
Si badi che la Cc'O2 la concentrazione di O2 del sangue
drenato dal compartimento efficace e da quello costituito
dagli alveoli con rapportoVA/Q molto basso. Essa, quindi,
sar inferiore alla concentrazione di O2 del solo comparti-
mento ideale vero e proprio. Poich Qc' = QT - Qs,anat, pos-
sibile sostituire questa espressione per Q c' nellequazione
40. In seguito, riarrangiando e risolvendo per il rapporto
Qs,anat /QT , si ottiene:
(41.
Allo stesso modo si pu dimostrare che lo shunt alveolare
dato da:
(42,
dove CiO2 definisce la concentrazione di O2 del comparti-
mento ideale ed calcolata dalla PO2 e da una curva di dis-
sociazione standard dellemoglobina per lossigeno.
Infine, lo shunt fisiologico sar dato da:
(43.
Dal punto di vista pratico, ov-
vio che sia molto pi facile calcolare CiO2 e misurare CaO2 e
CvO2 di CcO2. Di fatto, la concentrazione di O2 immediata-
mente a valle del polmone (CcO2) sarebbe troppo difficile
da determinare con metodiche standard. Quindi, nella real-
t ci si limita a calcolare Qs,fisiol. Esso pu essere calcolato
1) misurando: i) CvO2 con un catetere in atrio destro; ii) Pa-
CO2 con un campione di sangue arterioso; iii) R dalla de-
terminazione degli scambi respiratori e;
2) calcolando PiO2 e CiO2 per mezzo dellequazione alveola-
re dopo aver sostituito PaCO2 per PiCO2.
E ovvio, per, che lo shunt fisiologico non riesce a distin-
guere il contributo dello shunt anatomico o patologico do-
vuto allaggiunta diretta di sangue venoso misto dalla si-
tuazione riconducibile allaggiunta di sangue con bassa con-
centrazione di O2 proveniente da alveoli con basso VA/Q.
Se per un soggetto inspira O2 puro, la componente dovuta
alla maldistribuzione del rapporto VA/Q diventa minimo e
lo shunt residuo che viene calcolato per mezzo dellequazio-
ne 43 fornisce direttamente quello anatomico - patologico.
La respirazione con 100 % di O2 rende inoltre molto pi ac-
curata la determinazione dello shunt. Infatti, leffetto del-
laggiunta di sangue venoso misto sulla PaO2 molto in-
fluenzato dalla pendenza della curva di dissociazione del-
lemoglobina e dal tratto della curva sul quale si situa il pun-
to arterioso. Per esempio, se respiriamo O2 puro, il punto
del capillare polmonare si situa sulla parte piatta della cur-
va di dissociazione, in corrispondenza, p.e. di una PcO2 di
30
500 mm Hg. A questa alta PcO2 corrisponde un contenuto
di O2 nel sangue di poco superiore a quello che avremmo
respirando con un polmone normale aria ambiente poich
la quantit di O2 disciolto trascurabile e la percentuale di
saturazione dellHb il 100 %. Laggiunta di una piccola ali-
quota di sangue venoso misto procura una lieve caduta di
CaO2, ma una marcata diminuzione della PaO2 (Figura 23).
Se invece PcO2 bassa, p.e. 70 mm Hg, ci troviamo sul trat-
to ripido della curva di dissociazione e laggiunta di sangue
venoso misto ha scarsi effetti sulla PaO2. Insomma, laggiun-
ta di sangue venoso misto al sangue in uscita dal polmone
induce una caduta di PaO2 pi accentuata nei pazienti me-
glio ossigenati che in quelli meno ossigenati.
Leffetto dellaggiunta di sangue venoso misto sul conte-
nuto di CO2 del sangue arterioso grosso modo della stessa
entit di quello sul contenuto di O2. Tuttavia, a causa della
pendenza della curva di dissociazione della CO2 in prossimi-
t del punto arterioso, leffetto sulla PaCO2 molto piccolo,
comunque molto inferiore a quello sulla PaO2, a meno che
lo shunt sia molto grande.
Figura 23. Caduta della PaO2 durante respirazione di
miscela inspiratoria arricchita di O2. Nello shunt, lipos-
siemia non pu essere abolita nemmeno inspirando
O2 puro, Una piccola diminuzione di CaO2 procura
una notevole caduta di PaO2 a causa della non linearit
della curva di dissociazione della Hb per lO2.
31
Inserto 1
Metodo delleliminazione dei gas inerti (MI-
GET)
Il pattern della maldistribuzione di VA/Q pu essere sti-
mato sulla base di un metodo che contempla linfusione
venosa in continuo di gas inerti caratterizzati da diversi
coefficienti di solubilit nel sangue. In polmone ideale
(no shunt, nessuna limitazione alla diffusione, nessuna
malditribuzione del rapporto VA/Q, PA = Pa), lequazio-
ne 29 pu essere applicata per ogni gas inerte infuso (FI
= 0):
(1
La solubilit di un gas inerte nel sangue espressa dal
coefficiente di partizione, ", il rapporto tra le concentra-
zioni di gas nel sangue e nella fase gassosa allequilibrio
utilizzando le stesse unit di misura, e.g. ml
STPD
/100 ml
per le due fasi.
" pu essere espressa come:
(2
Se combiniamo le equazioni 1 e 2, ammettendo che PA
sia uguale a Pa, otteniamo:
(3
Dal momento che in un polmone ideale PA = Pa, riarran-
giando si ottiene:
(3
Lequazione 4 mostra che il rapporto PaX/PvX dipende
da " in un polmone ideale (VA/Q costante). In un siste-
ma con VA Q diseguale, la relazione tra PaX/PvX e " ov-
viamente diversa da quella ideale predetta dallequazione
4. Dalla differenza tra la relazione misurata e quella pre-
detta
dallequazione 4, si pu descrivere il pattern di distribu-
zione di
VA/Q (Figura 1.1). In pratica, si utilizza una soluzione di
sei gas inerti che hanno coefficienti di solubilit nel san-
gue molto diversi tra loro. Le concentrazioni e le pressio-
ni parziali dei gas utilizzati sono misurate nel sangue ve-
noso misto e nel sangue arterioso con lo spoettrometro
di massa o con il gas-cromatografo. La metodica illustra-
ta richiede apparecchiature costose e sofisticata e unaltis-
sima precisione delle misure.
32
Figura 1.1. Tecnica delleliminazione dei gas inerti multi-
pli per la quantificazione della maldistribuzione del rap-
porto VA/Q. A: Rapporto Pa /PV di vari gas inerti con
diverse solubilit nel sangue in funzione del logaritmo
del coefficiente di partizione ". I valori misurati (punti)
sono connessi per mezzo di una linea continua; i valori
predetti per uguali VA e Q totali, ma VA/Q costanti so-
no rappresentati con una linea tratteggiata. Dalladifferen-
z a t r a i v a l o r i m i s u r a t i e
predetti, misurata la distribuzione del rapportoVA/Q,
mostrata in B come distribuzione di frequenza del flusso
Q rispetto a compartimenti con diverso VA/Q. Lequiva-
lente in B della curva tratteggiata in A la linea verticale
a VA/Q = 1.5.
Inserto 2
Metodi di analisi dei gas respiratori
Per eseguire unanalisi in continuo dei gas espirati ne-
cessario utilizzare metodi fisici che consentono di costrui-
re strumenti di misura, non solo accurati e precisi, ma
anche a risposta molto rapida. Lo spettrometro di mas-
sa lo strumento utilizzato pi frequentemente per que-
sto scopo in fisiologia respiratoria. Esso ha anche il van-
taggio di consentire lanalisi di diversi gas in parallelo e
simultaneamente. Il campione di gas rarefatto e ionizza-
to sottoposto ad un campo elettrico in un ambiente in
cui stato generato il vuoto assoluto. Gli ioni dei vari gas
sono deviati secondo il rapporto tra carica elettrica e mas-
sa e giungono, dopo un tempo di volo tipico di ogni spe-
cie, su un captatore che conta il numero di collisioni nel-
lunit di tempo. In questo modo possibile ottenere lo
spettro delle molecole che costituivano la miscela analiz-
zata. Il tempo di risposta dello spettrometro di massa
dellordine di poche decine di msec. Lanalizzatore a rag-
gi infrarossi usato per analizzare la CO2 e il CO. Le mo-
lecole eteroatomiche assorbono i raggi infrarossi di una
certa lunghezza donda. Se usiamo una lunghezza donda
specifica, si pu determinare lassorbimento di raggi che
dipende dalla concentrazione del gas in esame (per esem-
pio. per il CO2 i raggi di 4,26 o 14,99 m; per il CO 4,66;
per il vapore dacqua 2,66 o 6,27). Lanalizzatore para-
magnetico di O2 ha un tempo di risposta che non suffi-
cientemente rapido per lanalisi in continuo dei gas espi-
rati. Esso, per, trova largo utilizzo nellanalisi dei gas
espirati raccolti in uno spirometro o in un sacco Douglas.
Un dispositivo rilevatore, sostenuto da un filo di quarzo e
posto in un campo magnetico, fatto ruotare in rapporto
alla concentrazione di O2 che lo circonda, poich lO2 au-
menta lintensit del campo magnetico. Lentit della ro-
tazione tradotta in concentrazione pressione parziale
di O2 nella miscela di gas del campione. Lanalizzatore
a campo elettrico usato per la determinazione di N2.
Una miscela gassosa rarefatta in un campo elettrico emet-
te radiazioni luminose specifiche di alcuni gas. Si rileva
33
con una fotocellula lintensit luminosa di una certa lun-
ghezza donda che dipende dalla concentrazione del gas
in esame. Lanalizzatore a conduttivit termica usato
per la determinazione dellelio (He). La conduttivit ter-
mica dellHe quasi 6 volte quella dellazoto e dellossige-
no. Dato che la resistenza elettrica di un termistore au-
menta con il diminuire della temperatura e che la sua
temperatura, quando vi si fa passare una certa corrente
elettrica, dipende dalla dispersione del calore, la tempera-
tura del termistore (e quindi la sua resistenza elettrica)
dipende dalla concentrazione di He nel gas che lo circon-
da.
Inserto 3
Differenza alveolo-arteriosa di pressione parzia-
le di gas dovuta solo alla malditribuzione del rap-
porto VA/Q
Nel testo stato ampiamente illustrato che alla differen-
za alveolo-arteriosa di pressione parziale O2 contribuisco-
no sia la maldistribuzione del rapporto VA/Q che leven-
tuale aggiunta di sangue venoso misto dovuta allo shunt.
Per quanto riguarda la quantificazione dellentit dello
shunt, sappiamo che, respirando miscele ad alta concen-
trazione di O2 o O2 puro, la si pu quantificare in modo
preciso. Non altrettanto chiaro se sia possibile indivi-
duare e determinare con precisione una differenza alveo-
lo-arteriosa di gas dovuta solamente alla malditribuzione
del rapporto VA/Q, non falsata dalleventuale contributo
dello shunt.
In realt, questo obiettivo pu essere raggiunto utiliz-
zando un gas inerte che non partecipa agli scambi meta-
bolici, cio che non prodotto o consumato dal nostro
organismo: lazoto (N2).
Sappiamo che se nel polmone non esiste un solo ed
identico rapporto VA/Q, i valori alveolari di PO2, PCO2 e
PN2 sono diversi in corrispondenza di ogni valore di VA/
Q esistente. La Figura 3.1 illustra questo concetto utiliz-
zando un diagramma PCO2-PN2 e mostra tutte le possibi-
li copie PCO2-PN2 che potrebbero teoricamente esistere
negli alveoli di un polmone che riceve un sangue venoso
misto con la tipica composizione a riposo e che inspira
aria ambiente. Le semi rette discontinue rappresentano
diversi valori di rapporto di scambio respiratorio R e la
pressione parziale di N2 varia da 625 mm Hg nel punto
A, corrispondente al punto del sangue venoso misto, a
553 mm Hg nel punto I, corrispondente al punto inspira-
torio. Quindi, la massima differenza di PN2 che si pu teo-
ricamente stabilire tra due alveoli di 72 mm Hg. Il pun-
to C corrisponde ad una linea iso-R di 0.8 e a un rappor-
to VA/Q di 1, caratteristiche tipiche della maggioranza
degli alveoli di un polmone normale ed caratterizzato
da una PAN2 di 572 mm Hg. La PAN2 degli alveoli con
VA/Q pi basso sar pi alta di questo valore; quella de-
gli alveoli con VA/Q superiore allunit sar pi bassa.
Figura 3.1. La non uniforme distribuzione del rapporto
VA/Q produce una differenza regionale di PN2 negli al-
veoli. Alveoli caratterizzati da alti VA/Q, hanno PAN2 in-
feriori al valore del punto C che corrisponde alla linea
iso-R uguale a 0.8 e a un VA/Qu guale a 1; alveoli caratte-
rizzati da bassi valori di VA/Q, sono caratterizzati da va-
lori pi alti di PAN2.
34
Il punto chiave dellapproccio consiste nel comprende-
re che, se i tessuti periferici non scambiano N2, la PaN2
deve essere uguale alla pressione di N2 nel sangue veno-
so misto (PvN2) (Figura 3.2). Il sangue venoso misto rag-
giunger alveoli con diverse PAN2 e leffetto sar che la
quantit di N2 assunta da alveoli con alto VA/Q e bassa
PAN2 deve essere compensata dalla quantit ceduta da
quelli con basso VA/Q. e PN2 elevata. Il risultato finale
consiste in un perfetto bilancio tra volume di N2 ceduto
ed assunto in modo che lo scambio netto di N2 a livello
polmonare sia uguale a zero ed uguale allo scambio dello
stesso gas a livello periferico.
Figura 3.2. Schema di due alveoli caratterizzati a sini-
stra da un rapporto VA/Q = 0.5 e a destra di 2.0. Allo
stato stazionario si stabiisce una condizione di equilibrio
per la quale lo scambio alveolare pari a zero. Questo
possibile solo se le PAN2 dei due alveoli sono diversi e se
la PN2 arteriosa identica a quella del sangue venoso mi-
sto. La PN2 del compatimento alveolare il risultato del-
la media pesata rispetto alle ventilazioni alveolari di
PAN2. Ci comporta lo stabilirsi di un gradiente alveolo-
arterioso di PN2 dovuto solo alla maldistribuzione del
rapporto VA/Q.
La Figura 3.2 ci aiuta a comprendere quanto affermato.
In questo esempio, lalveolo a sinistra riceve un flusso di
sangue doppio rispetto a quello di destra, mentre la sua
ventilazione la met di quella dellaltro alveolo. Quin-
di, lalveolo di sinistra contribuisce solo a 1/3 del volume
espirato totale e ai 2/3 del flusso arterioso totale. I rap-
porti di scambio respiratorio che possono essere calcola-
to dai VA/Q dei due alveoli (0.5 a sinistra e 2.0 a destra)
corrispondono alle concentrazioni di N2 indicate nei due
alveoli: 600 mm Hg a sinistra e 570 mm Hg a destra. Se
la condizione che ha condotto ai due rapporti VA/Q os-
servati permane sino a raggiungere e mantenere uno sta-
to stazionario, la pressione parziale di N2 deve raggiun-
gere una situazione di equilibrio in cui loscambio alveola-
re netto di N2 sia uguale a zero. Infatti, il flusso di N2 dal-
lalveolo di sinistra ai capillari (2 Q (600-590) #N2)
perfettamente controbilanciato al flusso in direzione
opposta dal capillare allalveolo di destra (Q (590-570)
#N2), dove #N2 corrisponde al coefficiente di solubilit
per lN2 del sangue.
Il valore di PN2 ematica che corrisponde a questa condi-
zione uguale a 590 mm ed , come abbiamo gi visto
per la PO2, la media pesata di tutti i contributi alveolari
al sangue arterioso: 590 = (590 2 + 590) / 3. A sua vol-
ta, la PN2 dellaria alveolare mista, avr un valore uguale
580 mm Hg: (600 + 570 2)/3 = 580, essendo il risulta-
to della media pesata secondo le rispettive ventilazioni
delle PaN2 alveolari. Questo stato di fatto conduce la
PaN2 ad avere un valore di 10 mm Hg superiore alla
PAN2 mista: si quindi stabilita una differenza alveolo-
arteriosa che dipende solo dalla maldistribuzione del rap-
porto VA/Q poich non vi alcun contributo provenien-
te dallo shunt. Inoltre, il gradiente A-a di PN2 non pu
essere in alcun modo distorto od amplificato dagli effetti
dovuti alla non linearit della curva di dissociazione del
sangue per questo gas come avviene per lO2 poich
lN2 ha una curva di dissociazione per il sangue assoluta-
mente lineare.
In conclusione, misurando la PaN2 e la PN2 del compar-
timento alveolare per mezzo di una misura di PETN2, sa-
35
rebbe possibile descrivere lentit della malditribuzione
del rapporto VA/Q e seguirne landamento nel tempo in
vari stati patologici e in risposta alle terapie.
Bibliografia
Rahn H, Fenn WO A graphical analysis of the re-
spiratory gas exchange. The O2-CO2 diagram.
Washingtn (DC): American Physiological SOciety,
1955.
Rahn H, Farhi LE. Ventilation, perfusion and gas
exchange: the VA/Q concept. In: Fenn WO,
Rahn H. eds. Handbook of Physiology. Section 3:
respiration. Washington (DC): American Physio-
logcal Society, 1964: 735-766.
Otis AB. Quantitative relationships in steady-sta-
te gas exchange. In: Fenn WO, Rahn H. eds.
Handbook of Physiology. Section 3: respiration.
Washington (DC): American Physiologcal Society,
1964: 681-698.
Lumb AB, ed. Nunns applied respiratory physio-
logy. Philadelphia (PA): Butterworth-Heinemann,
2005.
36
Potrebbero piacerti anche
- Dispensa Scambi GassosiDocumento37 pagineDispensa Scambi GassosiValentina De GiorgisNessuna valutazione finora
- IpercapniaDocumento7 pagineIpercapniaParide Di StasioNessuna valutazione finora
- Calcolo Dello Shunt, Consumo Di Ossigenocontrollo Nervoso e Chimico Della RespirazioneDocumento23 pagineCalcolo Dello Shunt, Consumo Di Ossigenocontrollo Nervoso e Chimico Della Respirazioneapi-3704348100% (5)
- Apparato Respiratorio e SpirometriaDocumento9 pagineApparato Respiratorio e Spirometriaapi-3704348100% (1)
- RespirazioneDocumento18 pagineRespirazionemisesusNessuna valutazione finora
- Appunti PneumologiaDocumento63 pagineAppunti PneumologiaJacopo SabbatinelliNessuna valutazione finora
- FDA 04 Termodinamica Dellatmosfera 1Documento21 pagineFDA 04 Termodinamica Dellatmosfera 1mikeNessuna valutazione finora
- Elementi Di Psicrometria, Condizionamento Dell'aria e Benessere AmbientaleDocumento47 pagineElementi Di Psicrometria, Condizionamento Dell'aria e Benessere AmbientalegiuliobomberNessuna valutazione finora
- Fisiologia Dell'Apparato RespiratorioDocumento9 pagineFisiologia Dell'Apparato RespiratorioEleonora Francesco Consalvo DonzelliNessuna valutazione finora
- Insufficienza Respiratoria AcutaDocumento9 pagineInsufficienza Respiratoria AcutaLuigi TramparuloNessuna valutazione finora
- Secondo DispenseDocumento43 pagineSecondo DispenseMarco De LucaNessuna valutazione finora
- La RespirazioneDocumento14 pagineLa RespirazionecanterialeNessuna valutazione finora
- Interpretazione Dell'Emogasanalisi: IRC (Italian Resuscitation Council)Documento17 pagineInterpretazione Dell'Emogasanalisi: IRC (Italian Resuscitation Council)JohnNessuna valutazione finora
- OSSIGENOTERAPIADocumento29 pagineOSSIGENOTERAPIAdionigilorenzoNessuna valutazione finora
- LG Ossigenoterapia in EmergenzaDocumento28 pagineLG Ossigenoterapia in EmergenzaMunteanu IonelaNessuna valutazione finora
- Massimi Di Inspirazione, Gas Respiratori e Loro Trasporto, Velocità Di Passaggio Del Sangue Nel Capillare PolmonareDocumento21 pagineMassimi Di Inspirazione, Gas Respiratori e Loro Trasporto, Velocità Di Passaggio Del Sangue Nel Capillare Polmonareapi-3704348100% (1)
- Emogasanalisi Arteriosa LessonDocumento60 pagineEmogasanalisi Arteriosa LessonanetNessuna valutazione finora
- Seminario EspirometriaDocumento27 pagineSeminario EspirometriaJorge ÁlvarezNessuna valutazione finora
- Curs - 2cap 2 Aerul Umed - Parametri de Stare Transformari de StareDocumento17 pagineCurs - 2cap 2 Aerul Umed - Parametri de Stare Transformari de Starealin roscaNessuna valutazione finora
- Respirator I oDocumento73 pagineRespirator I oLuca Del BenNessuna valutazione finora
- 6.monitoraggio RespiratorioDocumento8 pagine6.monitoraggio Respiratoriomelissa calabreseNessuna valutazione finora
- Aria Umida Ed Uso Diagramma PsicometricoDocumento22 pagineAria Umida Ed Uso Diagramma PsicometricoRoberto CuneoNessuna valutazione finora
- Fisiologia Apparato RespiratorioDocumento27 pagineFisiologia Apparato RespiratorioCristina Ivaldi50% (2)
- Meccanica RespiratoriaDocumento35 pagineMeccanica RespiratoriaGianluca LucianiNessuna valutazione finora
- Seconda Annualità 1 Nucleo Tematico 3 Lezione-Gli Scambi Gassosi e Il Trasporto Dei Gas RespiratoriDocumento30 pagineSeconda Annualità 1 Nucleo Tematico 3 Lezione-Gli Scambi Gassosi e Il Trasporto Dei Gas Respiratoripsnkw4d7wnNessuna valutazione finora
- RIASSUNTO RESPIRAZIONE (Cap 17-18)Documento2 pagineRIASSUNTO RESPIRAZIONE (Cap 17-18)ANNALISA ZINNINessuna valutazione finora
- PsicrometriaDocumento14 paginePsicrometriaKNessuna valutazione finora
- Ossigenoterapia+ +Tipologia+MaschereDocumento100 pagineOssigenoterapia+ +Tipologia+MaschereAnnalisa RomanoNessuna valutazione finora
- Lez 07 Emogasanalisi 22.10.2015Documento13 pagineLez 07 Emogasanalisi 22.10.2015dulli91Nessuna valutazione finora
- Meccanica Respiratoria 3Documento20 pagineMeccanica Respiratoria 3federica1977Nessuna valutazione finora
- 2010 Storia EmogasDocumento42 pagine2010 Storia EmogasAntonietta Irene D'AnnucciNessuna valutazione finora
- SpirometriaDocumento13 pagineSpirometriaMara FarsettiNessuna valutazione finora
- Biofisica RespiratorioDocumento71 pagineBiofisica RespiratorioAntonella SoaresNessuna valutazione finora
- Aria Umida E Diagramma PsicrometricoDocumento54 pagineAria Umida E Diagramma PsicrometricoBlandino AngeloNessuna valutazione finora
- PALMADocumento25 paginePALMASimone MansiNessuna valutazione finora
- PsicrometriaDocumento9 paginePsicrometriagiuliobomber100% (1)
- Meteo CompletoDocumento58 pagineMeteo Completoascom25363Nessuna valutazione finora
- 5 Dal Fior OssigenoDocumento51 pagine5 Dal Fior OssigenoStefan VladNessuna valutazione finora
- Analisi Dei Gas Di ScaricoDocumento7 pagineAnalisi Dei Gas Di ScaricoAlberto LazzarinNessuna valutazione finora
- Adattamenti Respiratori IesercizioDocumento3 pagineAdattamenti Respiratori IesercizioXXXXXXXXNessuna valutazione finora
- Combustione PDFDocumento20 pagineCombustione PDFDomenico Verbicaro100% (1)
- CPET - Il Test Da Sforzo Cardiorespiratorio, Interpretazione Dei 9 Grafici Di Wasserman Edizione 2015Documento48 pagineCPET - Il Test Da Sforzo Cardiorespiratorio, Interpretazione Dei 9 Grafici Di Wasserman Edizione 2015NiloNessuna valutazione finora
- Relazione UltimaDocumento25 pagineRelazione UltimaGiovanni ScalaNessuna valutazione finora
- Energetica 02 06a Aria UmidaDocumento74 pagineEnergetica 02 06a Aria UmidaRei HoxhaNessuna valutazione finora
- Soluzioni 11Documento19 pagineSoluzioni 11Angelo NobiliNessuna valutazione finora
- Fisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFDocumento13 pagineFisiologia Respiratoria (Meccanica, Scambio e Trasporto Dei Gasi, Controllo Nervoso) PDFBobbyGustafson100% (1)
- Centrali Elettriche - Capitolo 3Documento244 pagineCentrali Elettriche - Capitolo 3ivan_terzoNessuna valutazione finora
- Em 05Documento25 pagineEm 05francoNessuna valutazione finora
- Apparato RespiratorioDocumento40 pagineApparato RespiratorioOsteofisioNessuna valutazione finora
- Perdite Di CaricoDocumento22 paginePerdite Di CaricoantoniodellisantiNessuna valutazione finora
- Patologia Respiratorie e DiagnosiDocumento210 paginePatologia Respiratorie e DiagnosiGiuseppe FoggiaNessuna valutazione finora
- Monitoraggio Emogasanalitico in CECDocumento5 pagineMonitoraggio Emogasanalitico in CECMariarita Di BenedettoNessuna valutazione finora
- Le Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavalliDocumento45 pagineLe Prove Di Funzionalità Respiratoria (PFR) e I Parametri Valutativi in Pneumologia. B. Macciocchi v. Cilenti P.scavallissorin02Nessuna valutazione finora
- Lezione 11 FluidodinamicaDocumento21 pagineLezione 11 FluidodinamicaAndrea LombardiNessuna valutazione finora
- 01 PennisiDocumento78 pagine01 PennisirioNessuna valutazione finora
- Esercizi di fisica per licei: fluidodinamica e termodinamicaDa EverandEsercizi di fisica per licei: fluidodinamica e termodinamicaNessuna valutazione finora
- Esercizi di fisica: termodinamica e trasmissione del caloreDa EverandEsercizi di fisica: termodinamica e trasmissione del caloreNessuna valutazione finora
- Fisica: termodinamica e teoria cinetica dei gasDa EverandFisica: termodinamica e teoria cinetica dei gasValutazione: 3 su 5 stelle3/5 (2)
- H@H Brochure ITDocumento20 pagineH@H Brochure ITicubedNessuna valutazione finora
- R E G I O N E P U G L I A: Proposta Di Deliberazione Della Giunta RegionaleDocumento7 pagineR E G I O N E P U G L I A: Proposta Di Deliberazione Della Giunta RegionaleicubedNessuna valutazione finora
- Artificialnutritionandsepsisiii 100113055903 Phpapp01Documento15 pagineArtificialnutritionandsepsisiii 100113055903 Phpapp01icubedNessuna valutazione finora
- Ammissione Dimissione TIDocumento11 pagineAmmissione Dimissione TIicubedNessuna valutazione finora
- (Ebook Ita) La Meditazione SatanicaDocumento240 pagine(Ebook Ita) La Meditazione SatanicaHelene666Nessuna valutazione finora
- Manuale D'uso Oxylog 1000 ItDocumento32 pagineManuale D'uso Oxylog 1000 ItAndrea SlaveNessuna valutazione finora
- Libro Kriya CompletoDocumento252 pagineLibro Kriya Completokrs09Nessuna valutazione finora
- VitriolDocumento7 pagineVitriolMadhavaNessuna valutazione finora
- Imparare A MeditareDocumento20 pagineImparare A MeditareGiusy TomasinoNessuna valutazione finora
- Estratto Libro Risveglio KundaliniDocumento11 pagineEstratto Libro Risveglio KundalinicaterinaNessuna valutazione finora
- Qi Gong - 5 Animali (Wu Dang)Documento5 pagineQi Gong - 5 Animali (Wu Dang)Daniele MartonNessuna valutazione finora
- Procedure Operative OSS EdisesDocumento53 pagineProcedure Operative OSS EdisesMorena Ridolfo100% (1)
- Magnetismo PDFDocumento36 pagineMagnetismo PDFPaolo Reganaz100% (2)
- ZOOLOGIA - BIOLOGIA ANIMALE. Prof - Ssa Balsamo.Documento48 pagineZOOLOGIA - BIOLOGIA ANIMALE. Prof - Ssa Balsamo.Andrea MarcantogniniNessuna valutazione finora