Documenti di Didattica
Documenti di Professioni
Documenti di Cultura
0017 - Malattie Degli Organi Di Senso
Caricato da
silasjubaCopyright
Formati disponibili
Condividi questo documento
Condividi o incorpora il documento
Hai trovato utile questo documento?
Questo contenuto è inappropriato?
Segnala questo documentoCopyright:
Formati disponibili
0017 - Malattie Degli Organi Di Senso
Caricato da
silasjubaCopyright:
Formati disponibili
ZORZI ALESSANDRO
UNIVERSITA DI PADOVA LAUREA SPECIALISTICA IN MEDICINA E CHIRURGIA A.A. 2005/2006
APPUNTI DI MALATTIE DEGLI ORGANI DI SENSO
Dermatologia, chirurgia plastica, ORL, audiologia, odontoiatria, chirurgia maxilo-faciale, oftalmologia
INCLUDEPICTURE "http://www.dimensioneblu.com/NewFiles/graphics/FOTO AIUTO ISTRUTTORE/Orecchio.jpg" \* MERGEFORMATINET
appunti personali del corso tenuto nel secondo semestre dellA.A. 2005/2006
Ai miei compagni: Al fine di evitare spiacevoli inconvenienti si specifica che questa dispensa contiene esclusivamente i MIEI APPUNTI, i quali non sono mai stati sottoposti allattenzione dei docenti n da loro convalidati. Per questo motivo essi non possono per nulla ritenersi privi da errori, sia di forma che di concetto.. Resto comunque disponibile a correggere eventuali errori la cui segnalazione anzi gradita. La dispensa rimarr a disposizione di tutti ma sarebbe per me motivo di grande dispiacere (e non solo) sapere che qualcuno cerca di ricavarne dei soldi. Attenzione: lo studio di questi appunti non assolutamente sufficiente per rispondere ai quiz degli esami (da quello che mi hanno raccontato coloro che hanno fatto il primo appello neanche 7 specializzazioni basterebbero). Alessandro
Zorzi Alessandro.zorzi@libero.it
APPUNTI DI MALATTIE DEGLI ORGANI DI SENSO
DERMATOLOGIA
Richiami di anatomia e fisiologia La cute lorgano pi esteso del corpo e ne costituisce circa il 10% del peso. Le sue funzioni sono: protezione; sensibilit; termoregolazione; secrezione; metabolismo: a livello della cute viene trasformato il testosterone in diidrotestosterone (forma attiva) ad opera della 5-reduttasi e viene attivata la vitamina D; comunicazione. La cute un organo complesso costituito da una serie di strati sovrapposti: ipoderma: un tessuto costituito da adipociti che si organizzano in lobi e lobuli separati da setti connettivali allinterno dei quali scorrono i vasi sanguinei. E pi rappresentato nei glutei e molto poco presente a livello delle palpebre e dello scroto. Le sue funzioni sono essenzialmente due: isolante, ammortizzatore e deposito di lipidi; favorire la mobilit della cute rispetto ai piani sottostanti; derma: un tessuto connettivo formato da fibroblasti, collagene, fibre elastiche e sostanza fondamentale costituita da glicosaminoglicani (acido ialuronico e condroitin solfato). Nellambito del derma si trovano altre cellule importanti quali le cellule dendritiche (cellule presentanti lantigene), mastociti, linfociti, vasi e nervi cutanei; giunzione dermo-epidermica o membrana basale: organizzata in lamine formate da collagene e altre strutture. Essa garantisce funzioni di sostegno, barriera, adesione ed inoltre coordina la migrazione dei cheratinociti dallo strato basale verso la superficie; epidermide: costituita da un epitelio pavimentoso pluristratificato formato da cheratinociti, melanociti, cellule di Langherans (macrofagi) e cellule di Merckel associate a sottili terminazioni nervose. I melanociti sono cellule dendritiche che si trovano nello strato basale e secernono melanosomi, le vescicole nelle quali contenuta la melanina. Essi vengono captati dai cheratinociti e questo processo responsabile della componente melaninica del colore della pelle. Linsieme di un singolo melanocita e del gruppo di cheratinociti con cui esso viene a contatto definito unit funzionale melanino-epidermica. La cheratinizzazione il processo di differenziazione che porta una cellula basale a trasformarsi in una cellula dello strato corneo (corneocita). In base al grado di maturazione dei cheratinociti possiamo dividere lepidermide in diversi strati: strato basale: costituito da 1-2 filiere di cellule che aderiscono attraverso gli emidesmosomi alla membrana basale. In questo contesto si trovano cellule staminali, cellule attivamente proliferanti e cellule che hanno lasciato il ciclo cellulare e sono pronte per migrare; strato spinoso: le cellule sono unite da spine che corrispondono ai desmosomi. I cheratinociti sono pi grandi ed assumono una forma poligonale; strato granuloso: allinterno delle cellule ci sono strati di cherato-ialina. In esse sono inoltre presenti i corpi di Odland (cheratinosomi) che contegono lipidi ed enzimi i quali, esocitati negli strati superiori, costituiranno la matrice extracellulare che garantisce leffetto barriera; strato lucido: presente solo nei palmi delle mani e sulle piante dei piedi; strato corneo. Il turnover della cute di circa 28 giorni. Il numero dei nuovi cheratinociti prodotti nello strato basale esattamente uguale ai corneociti perduti. Tra derma e epidermide vi un continuo flusso di informazioni: difatti sulla superficie della pelle sono espressi recettori toll-like in grado di mediare funzioni quali la proliferazione e il sistema immunitario. Sempre della cute fanno parte gli annessi cutanei: peli e ghiandole sebacee unite nei complessi pilosebacei, capelli, unghie, ghiandole sudoripare eccrine e apocrine. Queste ultime, presenti nelle ascelle e nelle zone peri genitali, liberano oltre al sudore anche grassi il cui irrancidimento causa della puzza. La secrezione delle ghiandole sudoripare apocrine e di quelle sebacee attivata dagli androgeni a partire dalladrenarca (che precede di mesi la pubert). Anche la mammella, in un certo senso, pu essere considerata una ghiandola sudoripara apocrina modificata. Approccio al paziente dermatologico Chiedere quale sia il problema; osservare le lesioni che il paziente ci mostra;
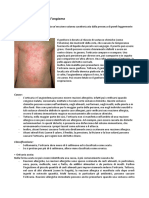
anamnesi generale: particolare attenzione va posta allet, alla provenienza (alcune malattie sono tipiche di alcune zone geografiche), alla eventuale familiarit (per es. leczema atopico pu associarsi ad asma o riniti allergiche nella famiglia) allimpiego lavorativo e al contatto con animali; anamnesi patologica prossima. Classiche domande: da quanto tempo sono comparse le lesioni?; ci sono state remissioni o riaccensioni?; dov comparsa la prima o le prime lesioni?; che aspetto avevano le lesioni alla loro comparsa?; come le lesioni si sono modificate e/o estese nel tempo?; quale terapia gi stata fatta? Per esempio le pomate cortisoniche risolvono linfiammazione ma non curano la causa; quali sono i sintomi? Uno dei pi importanti il prurito che spesso si associa a lesioni da grattamento. Osservazione. Tecnica: il paziente va visitato in un ambiente ben illuminato con luce solare o in subordine con una lampada ad incandescenza (non con la luce al neon che sfalsa i colori). Inoltre lambiente deve essere caldo. Il paziente deve essere invitato a spogliarsi completamente perch a volte il paziente ha delle lesioni di cui ignora lesistenza e che magari sono le uniche a non essere state trattate e che perci consentono di fare diagnosi. Prima la cute va osservata da lontano e poi sempre pi da vicino utilizzando alla fine anche una buona lente. Le lesioni elementari Le malattie della pelle sono svariate migliaia, tuttavia esistono delle lesioni elementari che compongono lalfabeto dermatologico. Le lesioni in uno stesso paziente possono apparire diverse sia perch sono in una diversa fase di evoluzione (polimorfismo evolutivo) oppure perch lo sono sempre state (polimorfismo vero). Chiazza Termine generico che indica unalterazione circoscritta cutanea. Le chiazze non sono caratterizzate ma lo possono essere con laggiunta di un aggettivo (es. chiazza eritematosa). Macchia o macula Alterazione circoscritta del colore della cute non rilevata, non infiltrata (alla palpazione non si apprezza nulla) e che non scompare alla digito-vitro-pressione o diascopia (se il colore dovuto ad un eccessivo afflusso di sangue, cio se siamo di fronte ad iperemia, premendo con un vetrino la lesione sparisce). Le macchie possono essere pi chiare o pi scure per cui si parler di ipercromia o ipocromia. Il colore della pelle dovuto a tre componenti: la melanina, lemoglobina e il carotene. Quando lipercromia dovuta ad aumento della melanina si parla di macchia ipermelanotica mentre al contrario si parla di macchia ipo o amelanotica. Non tutte le macchie ipercromiche sono ipermelanotiche, al contrario quasi tutte le ipocromie sono dovute a amelania. Un particolare tipo di macchia quella a caff-latte. Esse, se presenti in numero maggiore di 5, sono tipiche della neurofibromatosi. Al contrario una singola chiazza pu essere assolutamente benigna. Altre macchie ipercromiche sono: efelidi: sono macchie transitorie dovute ad un aumento della pigmentazione solo in alcune zone in risposta ai raggi solari; lentiggini: sono dovute ad un aumento dei melanociti a livello dello strato basale. Le lentiggini, se presenti in numero elevato, possono essere associate ad una malattia sistemica come la S. di Turner; macchie ipercromiche che sembrano scomparire con labbronzatura salvo poi ricomparire ipocromiche dopo un certo periodo di tempo sono classicamente associate alla Pitiriasi Versicolor; macchie causate da un eccesso di emoglobina sono caratteristiche delle porpore; un nevo circondato da un alone ipocromico tipicamente dovuto ad una reazione mediata dai linfociti contro i melanociti (nevo di Sutton). Eritema Leritema un arrossamento della cute a carattere transitorio che scompare alla digito-vitro-pressione e ricompare con il cessare della pressione. Quando tutta la cute uniformemente arrossata si parla di eritrodermia. Leritema un segno di interessamento del derma perch l vi sono i vasi.
Angioma Arrossamento della cute che persiste nel tempo, che scompare alla digito-vitro-pressione e che ricompare con il cessare della pressione. Gli angiomi sono normalmente piani ma alcuni sono rilevati. Pomfo Rilievo circoscritto cutaneo di colore rosso o roseo, spesso bianco-opalino al centro, con alone eritematoso. E provocato dalla rapida formazione di edema circoscritto del derma. Dura da qualche minuto a qualche ora (raramente pi di 24 ore). E spesso pruriginoso. Di solito il pomfo di forma rotondeggiante ma pu avere morfologia irregolare. Esso il segno monomorfo dellorticaria. Papula Piccolo rilievo cutaneo solido circoscritto, palpabile, di dimesioni comprese tra 1 e 5 mm. Essa pu essere intra-epidermica o dermo-epidermica. Una papula non pu essere solo circoscritta al derma perch altrimenti lesioni di queste piccole dimensioni non sarebbero apprezzate. Poich le papule non coinvolgono il derma di solito non lasciano cicatrice. Se la papula rossa e alla digito-vitro-pressione diventa pi chiara significa che vi una componente eritematosa: quindi interessata la giunzione dermo-epidermica. Al contrario le papule esclusivamente epidermiche (es. verruche) appaiono di colore marrone chiaro. Placca Rilevatezza cutanea che occupa una zona di cute relativamente vasta rispetto al suo rilievo. Pu essere formata dalla confluenza di pi papule (es. nel Lichen Ruben Planus), comprese quelle da accumulo. Anche le placche possono essere caratterizzate da ipercheratosi in superficie. Nodulo Formazione solida circoscritta, palpabile, pi grande e pi profonda della papula. Coinvolge il derma e a volte anche lipoderma e ha un esito cicatriziale. Non sempre facile fare diagnosi (pu essere neoplastico, infiammatorio, dovuto ad una micosi profonda, a TBC, immunologico): spesso necessario effettuare una biopsia. Una malattia molto frequente nei bambini che causa la comparsa di noduli il granuloma anulare, una malattia verosimilmente da immunocomplessi. Altri noduli possono essere da accumulo come ad esempio gli xantomi. Vescicola Piccola rilevatezza cutanea (1-3 mm) costituita da una cavit a contenuto liquido chiaro. Siccome piccola per essere visibile deve per forza essere in sede intraepidermica o al massimo, e pi raramente, in sede dermo-epidermica. Le vescicole intraepidermiche possono formarsi attraverso tre meccanismi: spongiosi: tipica di alcune forme infiammatorie della cute. In questi casi si verificano un accumulo di liquido nellepidermide che un po alla volta discosta le cellule fino alla formazione di piccole cavit. La spongiosi caratteristica delle forme di dermatiti (altres dette eczemi) acute. Per esempio le dermatiti da contatto si presentano con bolle epidermiche da spongiosi; acantolisi: acantolisi significa letteralmente lisi delle spine, dove per spine intendiamo i desmosomi. La distruzione dei desmosomi causa scostamento delle cellule e accumulo di liquido. E un fenomeno tipico di una malattia autoimmune anticorpo-mediata: il pemfigo; degenerazione balloniforme: tipica delle infezione da virus herpetici. Le cellule infettate si rigonfiano fino a scoppiare. Le vescicole hanno una tipica distribuzione a grappolo e la loro superficie moriforme a testimonianza del fatto che alcune cellule sono infettate e si rigonfiano, altre no. Bolla Rilevatezza cutanea costituita da una cavit a contenuto liquido chiaro che si differenzia dalla vescicola per le maggiori dimensioni. Pu essere intraepidermica o dermo-epidermica. Nel derma non ci sono pareti che possano contenere un accumulo di liquido in maniera circoscritta: infatti un accumulo di liquido intra dermico causa la comparsa di un pomfo. Una bolla accompagnata da un alone eritematoso fa sospettare che la lesione sia dermoepidermica: es.
dermatite da IgA lineari. Unaltra tipica bolla dermo-epidermica (impropriamente detta vescica) quella da sfregamento che compare nel tallone ed dovuta ad uno scollamento dellepidermide sul derma. Lesioni localizzate e con margini molto regolari (a stampo) devono far pensare ad una causa esterna (es. ustioni). Pustola La pustola una raccolta di essudato purulento. E quasi sempre intra-epidermica. Le pustule possono essere sterili. La malattia dermatologica pustolosa pi frequente lacne. Anche una particolare psoriasi, frequente tra i fumatori, si presenta con pustole (psoriasi pustolare). Squama Per squama si intende la formazione di lamelle cornee clinicamente rilevabili. Normalmente lo sfaldamento delle lamelle cornee avviene per singoli elementi cellulari o con piccoli aggregati che sfuggono alla osservazione. Tuttavia se per un qualche insulto (es. insolazione) si verifica una sincronizzazione dei cheratinociti le squame possono essere apprezzate. Una frequente malattia che si presenta con chiazze eritemato-squamose la psoriasi. In questo caso vi unaccelerazione del turnover epidermico (7-8 giorni nelle zone clinicamente malate, di 11-12 giorni in quelle apparentemente sane). In questo caso lipercheratosi paracheratosica: le cellule superficiali infatti presentano sia nucleo che desmosomi perch il diminuito tempo di maturazione non ne permette la perdita. Poich i desmosomi tengono unite le cellule esse desquamano sotto forma di squame. Le squame sono bianche per il fenomeno della rifrazione. Tolte le squame superficiali (es. con una pomata) le lesioni appaiono semplicemente eritematose ma grattando con un vetrino le squame ricompaiono. Unaltra malattia che si presenta con squame littiosi. Crosta La crosta una lesione di tipo secondario. E una rilevatezza cutanea dovuta ad essicamento del siero, del pus o del sangue (il colore della crosta sar diverso a seconda dei casi). Cicatrice La cicatrice una neoformazione di tessuto connettivo od epidermide. E dovuta alla riparazione di una soluzione di continuo che abbia interessato oltre allepidermide anche il derma o lipoderma. E priva di annessi piliferi e sudorali. Erosione Lerosione una perdita di sostanza superficiale epidermica che ripara senza cicatrice. Escoriazione Lescoriazione un particolare tipo di erosione: la perdita di sostanza superficiale di origine traumatica. Ha sede epidermica e disposizione di solito lineare. Ulcerazione Lulcerazione una perdita di sostanza profonda con scarsa tendenza alla guarigione. Esita in cicatrice. Ragade (o fessura) La ragade una soluzione di continuo lineare senza perdita di sostanza. E dovuta a rottura del tessuto per perdita della normale distensibilit cutanea. Lipopigmentazione Alcuni concetti introduttivi: ipocromia: diminuzione circoscritta del normale colore cutaneo; ipomelanosi: ipocromia dovuta ad un ridotto o assente contenuto di melanina o per assenza di melanociti o per il mancato trasferimento dei melanosomi dai melanociti ai cheratinociti. Esistono molti tipi di ipomelanosi: generalizzate o parziali, complete o circoscritte, congenite o acquisite. depigmentazione: riduzione o perdita della preesistente pigmentazione melanica; poliosi: ipomelanosi localizzata ai capelli. Liter diagnostico passa attraverso lanamnesi e lE/O ma esso leggermente differenziato a seconda che si
tratti di una forma totale o parziale. Nel primo caso importante lanamnesi familiare, nel secondo lanamnesi utile (periodo di comparsa, evoluzione, eventuali patologie associate) ma molto utile lesame obiettivo. In particolare nelle persone con pelle chiara (fototipo I o II in una scala di VI) utile la lampada di Wood che aumenta il contrasto. Le cause di ipocromia totale sono: albinismo; vitiligine universale; ipopituitarismo che si accompagna a deficit di MSH; fenilchetonuria; omocisteinuria Sono queste patologie genetiche e metaboliche. Per quanto riguarda le ipocromie parziali distinguiamo tra: amelanosi: sono dovute alla mancanza di melanociti. Le lesioni sono caratterizzate da margini netti. Le possibili cause sono: i melanociti non sono mai arrivati (patologie congenite): sindrome di Woordenberg: caratterizzata da chiazze pi chiare, spesso associate a poliosi e ad una facies particolare con occhi chiari o di colore diverso e una distanza tra gli angoli lacrimali aumentata. Molte persone colpite da questa sindrome sono sorde; piebaldismo: una malattia rara caratterizzata da chiazze bianche, genetiche, si associa spesso a poliosi. E tipicamente simmetrica agli arti e centrale a livello del tronco; i melanociti erano presenti ma sono scomparsi (patologie acquisite): vitiligine: colpisce l1-2 % della popolazione. Le zone tipiche di amelanosi sono le mani e le zone peri-orefiziali. I margini sono netti. La malattia si nota molto nelle persone con pelli scure, meno in quelle con pelli chiare. Si tratta di una malattia autoimmune che si associa molto spesso ad altre malattie reumatiche o alla presenza di anticorpi organo-specifici (tiroide, parete gastrica, surrene, insulae). Inoltre si associa a familiarit per malattie autoimmuni (nel 20-30% dei casi proprio la vitiligine). La malattia evolve in maniera diversa da persona a persona. La terapia tenta la ripigmentazione: difatti alcuni melanociti (a livello dei margini della lesione e a livello dei peli dove sono un po pi profondi) sono ancora vitali e possono perci essere stimolati con luso topico di steroidi o con la fototerapia con UVB a banda stretta o UVA con psoraleni; Halo Nevus (Nevo di Sutton): molto frequente nei bambini ed causato da una reazione dei linfociti T contro i melanociti. A differenza della vitiligine non si associa alla presenza di auto-anticorpi. Non di solito grave nei bambini ma sopra i 30 anni pu essere il segno della presenza di un melanoma che pu stimolare la risposta immunitaria; depigmentazioni chimiche. ipomelanosi: sono dovute ad alterazioni nella sintesi o nella distribuzione della melanina. I margini delle lesioni sono pi sfumati. Ne esistono di due tipi: congenite: hanno margini pi netti e possono: avere forma rotondeggiante-ovalare: sono uno dei pochi segni precoci presenti in quasi tutti i pazienti con sclerosi tuberosa; seguire le linee di Blasko (le linee lungo le quali avvengono le migrazioni dei melanociti): nevo ipocromico o ipomelanosi di Ito (nevo ipocromico sistematico). Queste patologie possono associarsi ad altri problemi dovuti ad unalterazione dellembriogenesi. acquisite: hanno margini pi sfumati e possono essere: post-infiammatorie: psoriasi, eczemi, lupus, sarcoidosi, laser, peeling, dermoabrasione. Nel momento dellinfiammazione si ha anche edema dellepidermide (spongiosi) e il trasferimento dei melanosomi diventa pi difficoltoso. Inoltre il turn-over dei cheratinociti (con al loro interno i melanosomi) aumentano. Una volta passata linfiammazione lesposizione al sole permette di solito la ripigmentazione; la pitiriasi versicolor: il micete Malassezia Furfur, agente patogeno di questa malattia, vive nel sebo e quindi pu infettare solo dopo ladrenarca; chiazza ipocromica con anestesia della zona colpita: segno di lebbra. Come si pu fare diagnosi differenziale nelle ipomelanosi acquisite? Ancora una volta aiuta lanamnesi. Lesioni post-infiammatorie vs pitiriasi: et prepubere; lesioni precedenti;
coinvolgimento degli arti inferiori; dimensioni; fine desquamazione periferica. Lesioni post-infiammatorie vs vitiligine: i margini sono molto pi netti nella vitiligine e la differenza di colore molto pi accentuata. Lorticaria Lorticaria una sindrome caratterizzata dalleruzione di pomfi. Quando ledema pi profondo, ovvero interessa il derma profondo o il sottocutaneo, si parla di angioedema. Quando le due cose coesistono si parla di sindrome orticaria-angioedema. Lorticaria una patologia molto frequente che colpisce quasi tutti in almeno un momento della propria vita. La causa dellinsorgenza dei pomfi la degranulazione dei mastociti che pu avvenire in seguito a vari stimoli. Uno dei meno frequenti quello pi conosciuto, cio quello mediato dallinterazione di un antigene con le IgE di superficie. Altri recettori che mediano la degranulazione legano la sostanza P, il fattore del complemento C5A (anafilotossina), gli oppiodi, lo stem-cell factor Infine esistono anche orticarie autoimmuni con produzione di anticorpi anti-IgE o anti-recettore con effetto attivante. Quando il mastocita degranula libera tutta una serie di sostanze tra cui listamina, le prostaglandine, le citochine, i leucotrieni che causano vasodilatazione, aumento della permeabilit vasale e chemiotassi. La durata del pomfo dipende sia dallentit dello stimolo che dalleventuale reclutamento di altre cellule che alimentano linfiammazione. Inoltre bisogna distinguere tra durata del singolo pomfo e durata dellorticaria: mentre il primo dura raramento pi di 24 ore la seconda pu durare anche tutta la vita. Il singolo pomfo in genera dura: 1-24 ore: orticaria idiopatica o ritardata da pressione; < 1 ora: orticaria fisica; > 1 giorno: orticaria secondaria a vasculite da Ic. Classificazione delle orticarie Classificazione per durata: orticaria acuta: leruzione dura meno di 6 settimane; orticaria cronica: leruzione dura pi di 6 settimane e si distingue a sua volta in: continua: i pomfi compaiono ogni giorno; ricorrente: i pomfi compaiono ad intervalli di uno o pi giorni; remittente: i pomfi compaiono ad intervalli di settimane o mesi.
Classificazione per meccanismo patogenetico: immunologiche: da IgE specifiche (meno del 10% del totale). Gli allergeni coinvolti sono: pollini, farmaci come la penicillina, dervati dellepidermide animale, spore di miceti, punture di insetti. Quasi tutte queste orticarie sono acute; da immunocomplessi (vasculiti): il pomfo dura pi di 24 ore, inoltre operando la diascopia si possono apprezzare sullo sfondo piccole emorragie puntiformi. Spesso si associano a complicanze internistiche. Possono essere legati ad agenti infettivi (es. virus come quelli dellepatite o batteri), alluso di chemioterapici come i sulfamidici, ad anticorpi anti nucleo (lupus, tiroidie, collagenopatie e altre malattie autoimmuni), ad antigeni neoplastici (orticarie paraneoplastiche) o a crioglobuline; da auto anticorpi anti IgE o anti recettore. da attivazione diretta del mastocita: enzimi proteolitici; sostanze tensioattive come i sali biliari; sostanze ad alto peso molecolare come il bianco duovo o il destrano; sostanze istamino-liberatrici: antibiotici: clortetraciclina, chinino (non fungono da allergeni ma hanno lintrinseca propriet di far degranulare i mastociti); oppiodi: morfina, codeina, apomorfina;
sostanze ad azione vascolare: atropina, idralaziona, amfetamine; cibi ricchi in o liberatori di istamina: cibi istamino-liberatori: albume, fragole, agrumi, cioccolato, crostacei, alcool, caff. Leffetto dose-dipendente; cibi ricchi di tiramina: vino rosso, vino spumante, formaggi. sostanze che attivano il complemento: via classica: cristalli di acido urico, Ig aggregate (es. secondarie a mieloma), proteina A stafilococcica, endotossine batteriche; via alternativa: veleno di serpente; sbilanciamento del sistema ciclo-lipoossigenasi: tipico dei FANS; inibizione di enzimi degradanti la bradichinina: ACE inibitori i quali non solo impediscono la trasformazione dellangiotensina I in angiotensina II ma impediscono anche linattivazione di sostanze quali la bradichinina, la sostanza P, lencefalina etc In sostanza nellorticaria importante unaccurata anamnesi. Solo successivamente si procede ad altri accertamenti (che in genere sono opportuni solo nellorticaria cronica): VES e emocromo con formula (es. leucocitosi pu far pensare ad uninfezione), test del siero autologo Nuova classificazione dellorticaria: Orticaria ordinaria: acuta: la prevalenza molto elevata (15-20%). Le cause sono varie: tra le pi frequenti ricordiamo il cibo, i farmaci e le infezioni; cronica: la prevalenza pi bassa (circa il 3%). Le conseguenze possono essere: prurito, disturbi del sonno, aspetto poco gradevole in sostanza una grave compromissione della qualit della vita. Il gruppo delle orticarie croniche comprende le orticarie da autoanticorpi anti IgE o anti recettore. La diagnosi pu essere fatta con il test del siero autologo: iniettando sottocute un po di siero del paziente si evocano reazioni locali. Una certa parte di questi pazienti presenta in circolo anche anticorpi anti-tiroide; Orticaria fisica: nella gran parte dei casi durano meno di unora: orticaria dermografica o factitia: dopo un piccolo strofinamento compaiono dei pomfi (per esempio si riesce a far comparire il nome del paziente scrivendo sul dorso con un oggetto blandamente appuntito). E abbastanza frequente e causa molto prurito; orticaria ritardata da pressione: pomfi dolorosi compaiono svariate ore dopo lapplicazione di una pressione e durano anche 24 ore. La diagnosi si fa applicando pesi di metallo da 2,5-4,5 kg; orticaria da freddo: si pu associare a crioglobuline o crioagglutinine. La diagnosi si fa applicando sulla pelle un cubetto di ghiaccio; orticaria da caldo; orticaria solare: compare dopo lesposizione al sole ma in genere esposizioni ripetute causano desensitizzazione. La diagnosi si fa con un fotocromatore; angioedema da vibrazione: compare entro 10 minuti dallapplicazione di uno stimolo vibratorio. La diagnosi si fa utilizzando un vibratore da laboratorio per 15 minuti; Tipi specifici: colinergica: compare entro 10 minuti da un esercizio fisico o da uno stress (soprattutto se associato ad altri fattori che stimolano la liberazione di istamina). La diagnosi si fa facendo compiere al paziente un esercizio fisico in ambiente caldo; adrenergica; da contatto: alcune sostanze applicate sulla pelle scatenano lorticaria o per irritazione o per allergia. Sono relativamente rare; acquagenica: compare qualche minuto dopo la doccia ed causata dallacqua in s, indipendentemente dalla temperatura. Secondaria a vasculite. Terapia La rimozione dellagente causale non sempre facile. Il trattamento sintomatico elettivo allora rappresentato dalluso di antistaminici. Lorticaria non quasi mai pericolosa: lunico vero rischio lo sviluppo di edema della glottide. In tal caso si somministra cortisone ed adrenalina ed eventualmente si intuba. Malattie papulose
Malattia di Lichen-Ruber-Planus Questa malattia caratterizzata da papule eritematose molto pruriginose con ipercheratosi. Lipercheratosi in queste lesioni appare biancastra. Anche i calli sono dovuti ad ipercheratosi ma il loro aspetto, ed il loro colore, diverso. La differenza che se lipercheratosi patologica ladesione tra le cellule non perfetta, nel loro contesto si insinua dellaria e cambia lindice si rifrazione fino a determinare una riflessione della luce: le zone di ipercheratosi appaiono perci bianche. In certe zone lipercheratosi cos spinta che pu non vedersi leritema sottostante. Istologicamente si nota unipercheratosi ortocheratosica, un lieve ispessimento dellepidermide con vacualizzazione di alcune cellule dello strato basale e un infiltrato a livello della giunzione dermoepidermica di tipo linfocitario T. Si tratta di una malattia immuno-mediata che pu associarsi ad altre malattie reumatiche e ad epatopatie (in questi casi perci importante dosare i marker di epatocitolisi). Verruche Le verruche si presentano come delle papule epidermiche e sono dovute alliperproliferazione delle cellule della cute indotta dallinfezione da Papilloma virus. Di verruche ne esistono di vari tipi: piane, volgari, plantari che crescono verso linterno La lesione non si estende quasi mai alle strutture sottostanti e perci non si avvia mai spontaneamente una risposta immunitaria tale da poter eradicare linfezione. Per trattare le verruche bisogna perci stimolare la risposta immunitaria con delle sostanze irritanti come lacido lattico che inducano una risposta contro la lesione. Se ci non fosse sufficiente si pu unire alla terapia irritante la crioterapia che aiuta lesposizione degli antigeni. La nuova frontiera della terapia delle verruche si basa sulla stimolazione dei recettori Toll-like ottenendo una attivazione dellimmunit. Questo tipo di terapia si usa gi per i condilomi. E concettualmente sbagliato trattare una verruca con lasportazione chirurgica in primo luogo perch si trasforma una malattia epidermica in una malattia dermica che pu lasciare una cicatrice e secondariamente perch sufficiente che residui qualche particella virale perch vi sia una recidiva. Altre malattie papulose papule con ombelicazioni possono essere il segno di uninfezione da mollusco contagioso (pox virus); papule possono comparire nel corso di istiocitosi (xanto-granuloma giovanile); papule eritematose possono essere il segno di una sifilide secondaria. Manifestazioni cutanee dellherpes Herpes Zooster Il virus dellherpes zooster inizialmente responsabile della varicella ma dalla seconda attivazione in poi causa le manifestazioni tipiche dello zooster: le tipiche lesioni vescicolose a grappolo si localizzano nel territorio competente di un nervo o di una radice sensitiva e leruzione delle vescicole pu essere anticipata, accompagnata o seguita da iperestesie, algie, parestesie (a volte paralisi o paresi per compromissione dei nervi motori). Le sedi pi comunemente colpite sono i nervi intercostali e la branca oftalmica del trigemino. Se viene colpito il faciale si pu verificare una paralisi della muscolatura mimica. Le vescicole dopo poco si rompono, formano la crosta e scompaiono nel giro di 10 giorni lasciando a volte cicatrici. Lherpes zooster pu comparire a qualsiasi et ma lincidenza aumenta col passare degli anni. Il quadro inoltre solitamente tanto pi grave quanto pi anziano il paziente: nei giovani pu essere totalmente asintomatico, nellanziano le algie possono essere tanto gravi da richiedere addirittura la terapia chirurgica. Herpes Simplex Il virus dellHerpes Simplex si localizza ibernato nei gangli salvo poi riattivarsi, seguire gli assoni e determinare le tipiche lesioni a livello dellemergenza dei nervi. Di solito la comparsa delle lesioni preceduta da unaura e si verifica in un periodo di immunodepressione durante il quale le cellule di Langherans sono inibite: esposizione ai raggi UV (importante applicare uno schermo totale a livello della bocca nei pazienti portatori), febbre alta, indigestione, grosso stress, nella donna in prossimit o durante le mestruazioni. Ne esistono di due tipi: il tipo 1 pi frequentemente orale, il tipo 2 genitale. Se non vi una tipica
distribuzione lungo il territorio servito da un nervo pu essere difficile distinguere obiettivamente tra herpes simplex e zooster ma lanamnesi pu essere di grande aiuto. Le lesioni sono molto contagiose perch allinterno del liquido contenuto nelle vescicole vi sono numerose particelle virali. Micosi cutanee La nostra pelle dovrebbe difenderci dalle infezioni sia grazie alla barriera meccanica rappresentata dallo strato corneo superficiale sia grazie al film idro-lipidico che lo ricopre. Tuttavia, grazie allabitudine di lavarsi spesso, questultimo risulta alterato e la pulizia personale rappresenta paradossalmente una delle cause di infezione. Per quanto riguarda in particolare i miceti innanzitutto ricordiamo che essi producono energia vitale attraverso processi di chemiosintesi e che perci possono sopravvivere anche in assenza di ossigeno. I miceti inoltre possono essere: unicellulari: sono detti lieviti. I lieviti non sono cheratinofili. Due tipi di lieviti possono causare infezioni dermatologiche: le candida sp. e la Malassezia Furfur, agente eziologico della Pitiriasi Versicolor; pluricellulari: sono le muffe e i dermatofiti. Questi ultimi sono responsabili delle micosi della cute e degli annessi poich si nutrono di cheratina (cheratinofili). Le tre speci cui appartengono i dermatofiti sono: Microsporum, Trichophyton, Epidermophyton. I dermatofiti inoltre possono essere distinti in: geofili (vivono nel terreno); zoofili: vivono normalmente negli animali, compresi quelli domestici; antropofili: sono tipici delluomo. I primi due tipi se infettano luomo causano una infiammazione maggiore perch lorganismo meno abituato alla loro presenza. La patogenicit dei dermatofiti legata alla specie e alla risposta immunitaria dellospite. Le infezioni causate da dermatofiti capaci di invadere e colonizzare lo strato corneo ed altre strutture cheratinizzate sono dette tinee o epidermofizie. La modalit di trasmissione di uninfezione micotica pu essere: diretta da persone o animali; indiretta tramite squame o capelli: pettini, spazzole, asciugamani, vestiti, spogliatoi, dormitori I fattori favorenti sono: pH; umidit; temperatura elevata; occlusione; microabrasioni; stato immunitario dellospite depresso. Le spore, che possono rimanere vitali nellambiente per mesi, penetrano nellorganismo o grazie ad enzimi cheratinolitici o passando tra cellula e cellula. Arrivati nella pelle vi aderiscono, germinano e crescono nutrendosi di cheratina formando ife (ramificazioni che si infilano tra i cheratinociti e crescono con una tipica disposizione centrifuga). La classica lesione da infezione da dermatofiti si presenta perci di forma grossolanamente ovoidale (non una regola) con risoluzione centrale e contorni pi infiammati. Oltre alla cute le infezioni da dermatofiti possono colpire gli annessi piliferi e le unghie. Tinee Con il termine di tinee o tigne nel passato si intendevano solo le micosi del cuoio capelluto mentre oggi tutte le epidermofizie sono dette tinee. Esse possono colpire distretti diversi: tinea capitis: rappresenta quasi il 50% di tutte le tinee. Essa colpisce di solito i bambini in et prepubere che non producono sebo e sono perci pi esposti alle micosi. Al giorno doggi per labitudine di lavarsi spesso i capelli espone anche ladulto a queste infezioni. Esistono due forme di malattia: ectotrix: le spore si dispongono intorno al capello. Le lesioni sono solitamente anulari, i capelli cadono e possono essere strappati senza difficolt. In alcuni casi linfezione pu evolvere in korion (follicolite interna con noduli pastosi e dolenti che drenano pus e, interessando il derma, possono esitare in alopecia cicatriziale). Il korion ha il vantaggio di mettere in contatto i miceti con limmunit sistemica provocando perci unimmunizzazione di tipo permanente; endotrix: le spore si localizzano dentro il pelo. I capelli si rompono vicino alla superficie formando chiazze alopeciche. Le lesioni sono solitamente anulari, linfiammazione minima e vi una
sottile desquamazione. tinea faciei: spesso non facilmente diagnosticabile; tinea barbe: spesso causata da funghi zoofili e queste infezioni sono di solito secondarie a contatto col bestiame. La localizzazione delle spore follicolare ed frequente levoluzione in Korion; tinea cruris: linfezione colpisce linterno coscia ed detta eczema marginato di Hebra. Lincidenza maggiore tra i maschi, tipica del periodo estivo ed facilmente contagiosa. Non provoca intensa infiammazione perch di solito causata da miceti antropofili; tinea pedis: quasi sempre i piedi maleodoranti sono correlati ad uninfezione fungina. E causata da dermatofiti antropofili e lagente eziologico pi frequente il T.Rubrum. Linfezione si localizza tipicamente a livello degli spazi interdigitali (anche se ne esistono altre forme come quella secca a mocassino e quella essudativa) e la sua insorgenza favorita dalluso di calzature chiuse e dai periodi caldo-umidi. Le piccole alterazioni che linfezione funginea pu causare determinano il rischio di una ben pi grave sovra infezione da Gram -; tinea manuum; tinea unguium: micosi delle unghie possono essere causate non solo da dermatofiti ma anche da lieviti ed altre muffe. Le forme dovute a candida si accompagnano ad infiammazione delle zone periungueali (perionissi). Pitiriasi Versicolor La Pitiriasi Versicolor forse la patologia funginea pi frequente. Colpisce il 2-5 % della popolazione dei paesi mediterranei. Non colpisce il bambino in et pre pubere perch il micete responsabile della malattia si nutre di sebo. Lagente eziologico la Malassezia: un lievito dimorfo lipofilo di cui ne esistono sette specie, la pi frequentemente associata a patologia la Furfur. La Malassezia un saprofita obbligato delluomo presente sulla pelle di quasi tutti. Tuttavia se trova dei particolari acidi grassi sulla pelle (e ci geneticamente determinato) pu provocare delle lesioni. La Pitiriasi si associa a lesioni rotondeggianti ovalari, tipicamente al tronco, agli arti superiori e al collo e che se grattatte desquamano finemente. Raramente sono pruriginose. Presentano una fase ipercromica ed una ipocromica: difatti una lesione ipercromica sembra scomparire al sole ma, siccome il micete produce delle esotossine che interferiscono con la pigmentazione, compaiono chiazza ipocromiche. La Malassezia pu causare quadri di follicolite con papule eritematose, pustole e prurito. Si tratta comunque di unevenienza piuttosto rara secondaria spesso a trattamento con antibiotici. La diagnosi di micosi cutanea Liter diagnostico nel sospetto di micosi cutanea prevede: anamnesi ed esame obiettivo; esame alla luce di Wood; quasi sempre necessario un esame microscopico diretto (si grattano un po di squame, si sciolgono i cheratinociti con KOH e si osserva quello che residua) e culturale. Quello che rende la diagnosi difficile la diagnosi differenziale: la psoriasi pu causare lesioni simili a quelle delle micosi ma con margini pi netti e senza risoluzione centrale. A livello delle unghie le psoriasi si differenzia dalla tigna perch colpisce tutte le 20 unghie, cosa improbabile nella micosi; il granuloma ovalare pu essere confuso con una micosi; la pitiriasi rosea di Gilbert, una malattia virale, pu presentarsi con lesioni simil funginee. In questo caso di aiuto lanamnesi: compare prima una chiazza madre e poi la malattia diffonde con chiazze figlie; eczema; nei capelli lalopecia areata pu essere confusa con una micosi: tuttavia in questo caso la cute sottostante integra e non infiammata. forme pi rare come il Paget extramammario, la sarcoidosi Al contrario a volte le micosi possono essere misconosciute perch sono state gi trattate (per es. con cortisone che tra laltro permette la diffusione della infezione). Prevezione: Ridurre i fattori favorenti: non usare indumenti attillati; cambiare il costume bagnato;
utilizzare calzature traspiranti; ridurre il peso per diminuire lestensione delle pieghe corporee; modificare il pH se necessario; evitare il contatto con possibili fonti di contagio. Terapia Disponiamo di due categorie di antifunginei: derivati da microorganismi: il pi usato la Griseofulvina (blocca la formazione dei microtubuli). Poich si concentra nei tessuti ricchi di cheratina rappresenta il farmaco di elezione per le tinee capitis e delle unghie. Essa attiva solo sui dermatofiti; sintetici: imidazolici e triazolici. Si usano per la terapia topica. Parassitosi cutanee Pediculosi Le pediculosi sono diffuse in tutto il mondo anche se maggiore lincidenza tra le persone che vivono in comunit, in precarie condizioni igeniche ed in periodi come guerre e carestie. Le pediculosi umane sono tre: phthirus pubis (piattola); pediculus humanus: capitis; corporis: pi raro. I pidocchi sono insetti privi di ali, ematofagi, parassiti obbligati. Il ciclo vitale comincia con la deposizione da parte della femmina di una lendine (uovo) che cementa con la saliva al polo inferiore del pelo. Le lendini possono essere confuse con frammenti di forfora e residui di lacca. In una settimana la lendine si schiude: nasce una ninfa che in unaltra settimana matura in un pidocchio adulto che ha le dimensioni di un seme di sesamo. Il pidocchio un parassita obbligato ed capace di vivere per 30 giorni nelluomo ma se allontanato in pochi giorni (circa 2 per gli insetti adulti, qualcuno in pi per le lendini) muore. Pediculus capitis Il contagio determinato dalle femmine fecondate e pu essere: diretto testa a testa; mediato da oggetti quali spazzole, pettini, indumenti Le lesioni che provocano i pidocchi sono poco visibili ma vi un importante prurito. Spesso si verifica una soprainfezione con adenopatia satellite. In casi eccezionali i capelli si conglutinano in masse di materiale essudatizio e crostaceo (plica polonica). Sedi elettive di infezione sono le regioni occipitali, temporali e parietali. E difficile osservare pidocchi vivi, pi facile osservare le lendini. Si noti che se le lendini sono lontane pi di 6 mm dallinsorgenza del capello esse sono vuote e sono testimonianza di uninfezione passata (considerando che il capello cresce circa 0,2 mm al giorno). Al contrario lendini pi vicine di 6 mm dallemergenza del capello indicano uninfezione in atto. Pediculus corporis Si tratta di una sottospecie di pidocchi che si sono adattati a vivere nel corpo. Le uova vengono deposte nei peli o nelle cuciture degli indumenti. Il contagio diretto o mediato da indumenti e riguarda soprattutto i vagabondi. Segni di infezione sono: lesioni eritematose puntiformi che diventano papulose in dieci giorni; prurito con ipercromia cutanea diffusa; sovrainfezioni. Il pediculus pu essere veicolo di Rickettzia Prowazekii e altri patogeni. La diagnosi clinica non facile ma linfezione va sospettata nelle persone incuranti della pulizia. Piattole Le piattole sono degli insetti un po pi larghi e corti dei pidocchi e non si attaccano ad un solo pelo bens a
due. Per questo motivo vivono solo in quelle zone del corpo in cui i peli sono sufficientemente radi: pube, a volte ascelle, ciglia e sopracciglia nei babini, mai nel cuoio capellutto perch i capelli non sono abbastanza distanziati. Le piattole sono altamente contagiose: la possibilit di infezione dopo una singola esposizione con un partner infetto (questa infestazione rientra nel gruppo delle malattie sessualmente trasmesse) del 95%. Il contagio pu essere causato anche dal semplice condividere il letto con una persona contagiata. Clinica: sono visibili le lendini e, pi frequentemente di quanto avviene per i pidocchi, i parassiti; prurito; piccole croste alla base dei peli; escoriazioni da grattamento; macchie cerulee: sono macchie dovute al cambiamento del colore dellemoglobina secondario allazione di sostanze anticoagulanti dellinsetto. Sono piccole macule lenticolari di colore azzurro grigio, non pruriginose che si mantengono invariate per molto tempo. Terapia trattamento farmacologico della persona infestata; trattamento dellambiente: lavare biancheria del letto e del bagno ed i vestiti ad altissima temperatura o chiuderli in un sacco di plastica per 15 giorni (durante i quali i parassiti muoiono senza dubbio); pulire accuratamente spazzole, pettini e cuffie; non sono utili trattamenti profilattici. Infestazione da acari Gli acari si differenziano dagli insetti perch non sono segmentati. Sono parassiti umani e possono causare: la scabbia umana; dermodecidosi (acariosi degli annessi). La scabbia umana causata dal Sarcoptes Scabiei Hominis. Il rischio di infestazione non particolarmente legato a fattori igenico-ambientali anche se essa pi frequente nelle comunit. Il contagio determinato dalle femmine fecondate e pu essere diretto (prevalentemente mediante contatto sessuale) o mediato da lenzuola, indumenti, bagni La femmina gravida scava un cunicolo nello spessore dello strato corneo creandosi una tana dove depone 2-3 uova al giorno fino a 10-20. Le uova si schiudono dopo 3-4 giorni. In uno scabbioso normale il numero di acari non supera i 30-40 parassiti. In un secondo tempo si instaura una reazione allergico-immunologica di ipersensibilit nei confronti dellacaro (peggioramento e generalizzazione del prurito e delle lesioni eczematose). Clinica: le lesioni patognomoniche sono i cunicoli con vescicola perlacea alla fine del cunicolo; prurito notturno; sedi elettive: superfici volari dei polsi; superficie laterale delle dita; spazi interdigitali; pieghe ascellari; solchi interglutei e sottoglutei; nel maschio faccia ventrale del pene; nella donna areola mammaria e capezzolo. nel neonato palmo delle mani, piante dei piedi e cuoio capelluto (dove la pelle gi abbastanza spessa). Nelle persone pulite i cunicoli possono non vedersi perch si rompono facilmente. Diagnosi: clinico-anamnestica: presenza di cunicoli; intenso prurito notturno; contagiosit: familiari o altre persone a contatto diretto che hanno prurito; ricerca dellacaro: difficile perch ce ne sono solo poche decine; epiluminescenza. Un particolare tipo di scabbia la scabbia norvegiese: nei pazienti che non sono in grado di grattarsi o che
non sentono il prurito (es. immunodeficienti, lebbrosi) gli acari si moltiplicano indisturbati. Terapia: derivati dello zolfo; benzoilbenzoato; permetrina; ivermectina: farmaco somministrabile per OS solo per pazienti HIV-positivi con scabbia norvegiese. La terapia va ripetuta dopo 7/8 giorni per dare tempo alle uova, non attaccate dai farmaci, di schiudersi. Gli eczemi Gli eczemi (dermatiti) si distinguono in: da contatto, divisi a loro volta in: allergici; irritativi o ortoergici; costituzionali (atopici); altri. Eczemi da contatto Gli enzimi da contatto sono affezioni infiammatorie cutanee superficiali ad azione acuta, subacuta o recidivante secondarie allesposizione a sostanze estranee di natura chimica, fisica o biologica. E la malattia in assoluto pi frequente: nel corso della vita colpisce tutti. Essa rappresenta la principale causa di perdita di ore di lavoro nel mondo occidentale. Classificazione: clinica: acuta, cronica, recidivante eziologica: irritativa (DIC) o allergica (DAC). Epidemiologia: in ogni momento ne colpito il 10-15 % della popolazione; let media di insorgenza attorno ai 25 anni: sesso: non molto importante se non perch i maschi e le femmine vengono in contatto con sostanze (cosmetiche) diverse; i fattori genetici sono importanti; nel paziente atopico aumenta il rischio anche di eczema irritativo. Dal punto di vista delle lesioni vi una differenza tra: eczema acuto: eritema ed edema, vescicole (a volte bolle), essudazione per la rottura delle vescicole, croste, prurito; eczema cronico: eritema con squame perch la cute si ispessisce come meccanismo di difesa, prurito e lesioni da grattamento, lichenificazione, ragadi per perdita della elasticit della cute tipicamente associata ad ispessimento dello strato corneo. DIC Leczema da contatto irritativo provocato dal contatto cutaneo con sostanze che causano un danno diretto nella sede di contatto (es. acidi). La lesione limitata alla sede di contatto (lesioni a stampo). Agenti irritanti possono essere: chimici: ammoniaca, formaldeide, solventi; fisici: traumi meccanici ripetuti, freddo/caldo, elettricit, UV, radiazioni X; biologici: ortica, insetti, bruchi, meduse Patogenesi: alterazione della barriera dovuto al contatto con le sostanze irritanti; cascata di citochine; iperplasia epidermica come meccanismo di riparazione; le stesse citochine che causano liperplasia epidermica causano anche infiammazione. DAC Leczema da contatto allergico provocato dal contatto cutaneo (o mucoso) con una sostanza verso la quale si sviluppata una sensibilizzazione da contatto. Patogenesi: alterazione della barriera; penentrazione dellaptene; captazione dellaptene da parte delle cellule di Langherans;
migrazione delle cellule di Langherans ai linfonodi; produzione di linfociti T sensibilizzati; il successivo contatto causa una reazione di ipersensibilit di 4 tipo con dermatite. Molte sostanze possono causare DAC: oggi ne sono state segnalate 3000. La maggior parte, tuttavia, appartengono ad un gruppo ristretto di allergeni presenti in oggetti di metallo (soprattutto nichel), articoli in gomma, farmaci topici. La diagnosi, dopo anamnesi e E/O, prevede lesecuzione del patch test che positivo nel 60/70% dei pazienti con DAC. La cronicit e la recidivit di una DAC dipendono da: persistenza del contatto con lallergene; medicamenti: per esempio la prolungata terapia con cortisone pu causare sensibilizzazione al cortisone stesso; polisensibilizzazione: spesso le persone allergiche lo sono a pi sostanze; cross-reattivit per sostanze con struttura chimica affine (es. il benzene in posizione para c in molte sostanze, non solo nella para-fenilendiamina, tipico allergene); sovrainfezione batterica. Prevenzione primaria: identificazione precoce di sostanze di recente immissione nel mercato come responsabili di DAC; uso di misure protettive personali nel caso di ripetuta esposizione ad allergeni. Prevenzione secondaria: patch-test; evitare il contatto con lallergene. N.B.: spesso difficile distinguere una DAC da una DIC perch la singola lesione clinicamente identica (eczema) e pure dal punto di vista istologico non ci sono differenze (spongiosi e infiltrato linfocitario nel derma). La diagnosi anamnestica: una DIC viene solo ed esclusivamente nella zona dove c stato il contatto, ben limitata e scompare tolto il contatto. Nella DAC invece non rara la marcia delleczema: le lesioni compaiono nella sede di contatto e poi, se il contatto si ripete, possono estendersi anche in zone dove il contatto non c mai stato. Patch test Quando si sospetta unallergia da contatto importante capire di che sostanza si tratti perch poi bisogna evitarne il contatto per tutta la vita. Gli allergeni sono 3000 ma le sostanze che si testano sono le 30 che pi frequentemente causano allergia (serie standard). Tuttavia, in individui preselezionati, facile che i patch-test siano positivi (92-93%). Le serie vengono modificate di anno in anno su basi statistiche. Il test si esegue mettendo le sostanze su uno speciale supporto discoidale ad una concentrazione tale da minimizzare il rischio di dermatite irritativa (rischio che, come vedremo, va comunque considerato). I dischetti vanno poi applicati sulla cute e lasciati almeno 48 ore per dare il tempo ad una eventuale reazione di IV tipo di manifestarsi. Durante questo periodo il paziente non deve sudare, lavarsi o assumere cortisone o altri immunodepressori. Appena staccati i dischi vengono valutate dal medico le eventuali reazioni sul dorso: se compaiono delle lesioni esse potrebbero essere di natura irritativa. Rivalutando a distanza di altri 2/3 giorni il paziente se si tratta di DIC le lesioni saranno scomparse, se invece si tratta di DAC le reazioni (che guariscono pi lentamente) saranno ancora presenti. Interpretazione: nessuna reazione; reazione positiva: eritema: +; eritema ed edema (reazione eritemato-ponfoide): ++; eritema, edema, vescicole o papule o bolle: +++ Principali positivit: Nichel: bigiotteria, bottoni, zip, strumenti, monete da 1 e 2 euro (che liberano molto nichel anche in virt del fatto che sono delle pile essendo fatte da due metalli diversi), leghe metalliche (quasi sempre nelloro bianco c nichel) Thimerosal: un disinfettante-conservante. Si trova nei cosmetici, fino a qualche anno fa nei vaccini, nei medicamenti topici, nei liquidi per lenti a contatto, nei saponi liquidi, nei prodotti per ligene dentaria, nei pesticidi
Cobalto cloruro: spesso presente cosensibilizzazione col nichel. Il cobalto presente negli strumenti, negli utensili, nella bigiotteria, nel toner Potassio bicromato: il cromo presente nel cemento (la DAC da cromo una tipica malattia professionale dei muratori) e nelle pelli (si usa per la concia); Mix di profumi: si trovano nei profumi, nei repellenti per insetti, nelle piante, nei saponi, nei prodotti per lavare la biancheria Eczema atopico Epidemiologia e patogenesi La dermatite atopica una malattia infiammatoria cutanea di tipo eczematoso a decorso cronico-recidivante con quadri clinici che variano nelle diverse fasi della vita e che fa parte delle manifestazioni della atopia (triade atopica: dermatite, asma, rinite allergica). Molto spesso rappresenta la prima manifestazione della triade. La dermatite atopica una delle manifestazioni della cute di pi frequente osservazione nei lattanti e nei bambini. Esordio: nel 60% dei casi entro il 1 anno di vita, nell85% dei casi entro i primi 5 anni. Prevalenza: in Italia del 14,6 % (asma 14,3 %, congiuntivite o rinite allergica 16,8%) in sensibile aumento negli ultimi decenni. La causa delleczema atopico non unallergia alimentare (incidenza del 5,3%) anche se ipotizzabile lesistenza di una predisposizione comune. Le diete non sono comunque giustificate. La malattia multifattoriale ma la componente genetica fortissima (86% di concordanza nei gemelli). Le alterazioni genotipiche unite a fattori ambientali si manifestano fenotipicamente con modificazione del sistema immunitario ed alterazione della struttura dellepidermide. A livello dellepidermide fin dai primi mesi di vita si verifica una carenza di ceramide (il principale grasso che costituisce il cemento che tiene tra di loro uniti i cheratinociti). Lalterazione della barriera determina una risposta pi importante agli stimoli infiammatori tanto che si accende una risposta TH2 (cellulomediata di tipo mastocito-eosinofila) nei confronti di allergeni ambientali. La risposta diventa poi TH1 (cellulo-mediata di tipo linfocito-macrofagico) nel periodo cronico. Fattori protettivi sono le infezioni virali e batteriche a causa dell immunodeviazione. Fanno eccezione le infezioni streptococciche perch il rilascio di superantigeni pu rappresentare il fattore scatenante leczema. Si notato un rapporto tra la gravit delleczema atopico e il rischio di sviluppare asma per cui curare bene la dermatite rappresenta una forma di prevenzione nei confronti dellasma. Clinica Criteri maggiori: Prurito; Dermatite cronico-recidivante; Distribuzione simmetrica nelle sedi tipiche; Anamnesi personale o familiare positiva. Criteri minori: sono molti tra cui: xerosi cutanea; ittiosi follicolare (pelle ruvida) secondaria a perdita dacqua; ragadi sottoauricolari; cheliti; piega sottopalpebrale di Demise-Morgan; eczema nummulare (chiazze eczematose a moneta); pitiriasi alba: acromia post-infiammatoria (da non confondersi con la micosi che non colpisce mai i bambini). Iter diagnostico: anamnesi; esame obiettivo; sintomi soggettivi; indagini complementari; diagnosi differenziale: DIC, DAC, scabbia (pruriginosa), psoriasi, ittiosi, dermatite erpetiforme di Duhring. Non esiste un test di laboratorio inequivocabile. La diagnosi oggi si basa su: cute pruriginosa negli ultimi 12 mesi;
pi almeno tre dei seguenti criteri: storia di eruzione cutanea nelle pieghe; storia personale di atopia o, se il bambino ha meno di 4 anni, storia di malattia atopica in un parente di primo grado; cute secca nellultimo anno; dermatite visibile delle pieghe o, se ha meno di 4 anni, dermatite delle guancie o delle superfici estensorie; esordio della malattia precedente ai due anni di et. Criteri per bambini al di sotto dei 4 mesi di vita (che non sono in grado di grattarsi): lesioni eczematose localizzate al volto ed al cuoio capelluto senza coinvolgimento dellarea del pannolino; pi uno o entrambi dei seguenti criteri: insonnia o irritabilit senza motivo; familiarit per atopia. Storia naturale fase del lattante: eczema acuto (essudativo). La lesione istologica di base la spongiosi; sedi: cuoio capelluto, volto con risparmio della regione periorale, regione estensorie degli arti; fase del bambino o dellinfanzia: eczema cronico con lichenificazione; sedi: invertite rispetto alla fase del lattante (regioni periorbitali e periorale, periarticolari, regioni flessorie degli arti); fase delladolescenza e delladulto: eczema cronico; sedi: volto ma anche regioni flessorie di gomiti e ginocchia. Terapia E necessario intervenire su vari punti della patologia e quindi ci si giova di approcci terapeutici: farmacologici: emolienti a base di ceramidi. Se le lesioni sono essudative bisogna usare una crema, se sono secche una pomata; cortisonici o inibitori della calcineurina; nelle forme moderate/gravi eventualmente cortisonici o antibiotici per OS. non farmacologici: sole (ruolo immunosopressivo) e mare, igiene ambientale, abbigliamento idoneo. La psoriasi Definizione ed epidemiologia La psoriasi una malattia ad andamento cronico-recidivante caratterizzata da chiazze eritemato-squamose. La prevalenza altamente variabile. In Italia i casi evidenti sono solo il 3,1 % ma probabilmente le persone portatrici che hanno lesioni minime sono molte di pi. Lincidenza ha una distribuzione bimodale: pu comparire a qualsiasi et ma vi un picco di incidenza tra i 12 e i 27 anni e tra i 50 e i 60 anni. La psoriasi una malattia multifattoriale: c una predisposizione genetica che sembra riguardi il 10% della popolazione. In particolare la possibilit di essere malato del 50% se i genitori sono entrambi psoriasici ma solo del 16,4 % quando affetto solo un genitore (percentuale significativamente pi alta se il genitore colpito il padre). Tra i gemelli la concordanza della malattia del 65-70%: ci conferma il fatto che la malattia non esclusivamente genetica. La psoriasi si manifesta se in persone geneticamente predisposte agiscono dei fattori ambientali che possono provocare un nuovo episodio di psoriasi o esacerbare una psoriasi preesistente. I 4 fattori pi importanti sono traumi, infezioni, stress e farmaci. Fattori ambientali scatenanti traumi: per fenomeno di Koebner si intende la comparsa di psoriasi circa 10 giorni dopo su una zona dove avvenuto un trauma che pu essere di natura meccanica, chimica, elettrica, chirurgica, infettiva, infiammatoria (es. DAC). Fra gli stimoli fisici sono da ricordare le ustioni e la fotoesposizione.
Questultima di solito migliora il quadro della psoriasi ma nel 5% dei casi lo peggiora. Pi raro il fenomeno di Koebner inverso, cio la scomparsa delle lesioni della psoriasi in una zona traumatizzata; infezioni: tipiche sono quelle da streptococco -emolitico a causa del rilascio di superantigeni (antigeni in grado di attivare aspecificatamente molti cloni di linfociti T). E un meccanismo esistente in molte malattie umane: es. shock tossico da stafilococchi. Anche la varicella e lherpes, a causa del fenomeno di Koebner, possono essere causa di psoriasi. In corso di HIV, infine, pu comparire una grave psoriasi; stress: uno stress emozionale pu precipitare una psoriasi. Tecniche di riduzione dello stress, invece, hanno unazione terapeutica; farmaci: sali di litio, -bloccanti, IFN-, antimalarici di sintesi, tetracicline, ace-inibitori, FANS, Caantagonisti, sospensione brusca di steroidi sintetici; altri fattori: ipocalcemia; dialisi, in gravidanza di solito migliora; abuso di alcool ma difficile capire se causa o conseguenza; fumo soprattutto per la psoriasi pustolosa palmo-plantare; regime alimentare. Forme cliniche psoriasi volgare: caratterizzate da chiazze eritemato-squamose di forma circolare, a margini netti, leggermente rilevate e a volte con un alone biancastro. Le squame sono biancastre, raramente madreperlacee. Una biopsia dimostra ipercheratosi con para-cheratosi, riduzione o scomparsa dello strato granuloso, aumento dello strato spinoso, mitosi nello strato basale, piccole raccolte di neutrofili e linfociti multifocali, papillomatosi (allungamento delle papille), lieve infiltrato nel derma. Ci dovuto al fatto che nella psoriasi il turn-over delle cellule dellepidermide acellerato: 6/7 giorni a livello delle lesioni, 11/12 giorni a livello della cute apparantemente sana. Ci comporta la non perdita da parte della cute dei desmosomi (causa della desquamazione) e dalla persistenza anche negli strati esterni del nucleo cellulare. Il grattamento con un vetrino della chiazza determina unaccentuazione del colore biancastro delle squame come se fosse cera. Progredendo con il grattamento si ha un lieve sanguinamento per decapitazione delle papille (segno di Auspitz). Caratteristiche delle lesioni: singole o multiple; dimensioni: puntate, guttate (a goccia), nummulare (a moneta), a placche topografia: la forma classica colpisce tipicamente le zone esterne delle articolazioni (gomiti, superficie ulnare dellavambraccio, ginocchio e regione pretibiale). Varianti topografiche: pieghe: localizzata nelle grandi pieghe, si manifesta come uninfiammazione cronica. Poche sono le squame essendo le pieghe regioni umide. Anche lombelico pu essere colpito. Si associa tipicamente a sindrome metabolica; cuoio capelluto: frequente. Le squame non inglobano i capelli per cui non determinano alopecia cicatriziale. Le lesioni occipitali sono molto frequenti e sono spesso pruriginose; volto: variante rara nelladulto; palmo-plantare: spesso la psoriasi, se colpisce queste zone topografiche, confusa con una micosi. Le lesioni sono a contorno arrotondato, ben delimitate, ricoperte da squame giallastre debordanti sul polso. E tipica la comparsa di ragadi per perdita di elasticit; ungueale: coinvolge i 2/3 dei malati di psoriasi e ne pu essere lunica espressione. E estremamente frequente nella psoriasi artropatica e spesso si fa diagnosi sullorigine dellartrite proprio guardando le unghie. A differenza delle micosi nella psoriasi sono generalmente interessate molte unghie contemporaneamente. La gravit dellonicopatia non correlata con la gravit delle manifestazioni cutanee. Pu essere colpita la piega ungueale con perionissi o la matrice ungueale con il tipico segno di Pitting (piccoli solchi sullunghia). Possibile , infine, la psoriasi del letto ungueale; mucose: glande: frequente. Si presenta con chiazze uniche o multiple, arrossate, a margini netti, non
desquamanti, non infiltrate, ad evoluzione cronica; cavo orale: rara. Nella lingua la psoriasi produce il tipico aspetto a carta geografica. Psoriasi guttata: caratterizzata dalla presenza di piccoli elementi ovalari del diametro di circa 1 cm, disseminati su tutto il corpo ed in particolare sul tronco e sulle radici degli arti. Di solito preceduta da una faringo-tonsillite streptococcica (liberazione di superantigeni da parte dei batteri che attivano i linfociti T) e interessa preferenzialmente bambini e giovani adulti. Si caratterizza per un esordio acuto ed un decorso breve. Inoltre recidiva meno frequentemente di altre forme di psoriasi; Psoriasi volgare severa: si tratta di una psoriasi volgare che colpisce pi del 10% della superficie corporea (per dare unidea la superficie volare della mano, dita comprese, rappresenta circa l1% della superficie). Si parla di psoriasi severa anche quando interessata meno del 10% della superficie corporea ma le zone colpite sono tali da compromettere la qualit della vita (es. sulle mani e la faccia). In questo caso comunque giustificato il ricorso a terapie pi aggressive e costose; Psoriasi pustolosa: la lesione caratteristica una pustola sterile. La psoriasi pustolosa pu rappresentare la forma di esordio della psoriasi oppure levoluzione di una malattia gi nota a volte a causa della terapia. Ne esistono forme generalizzate (colpisce di solito donne di mezza et, forte associazione con HLAB27) o forme localizzate (colpiscono di solite persone con psoriasi gi nota). Fattori scatenanti sono la brusca interruzione degli steroidi, terapie topiche irritanti, gravidanza, ipocalcemia. La pi diffusa forma di psoriasi pustolosa la psoriasi pustolosa acuta o eritrodermica: essa cos grave che, in assenza di terapia adeguata, pu portare a morte. Tra le forme localizzate, meno gravi, ricordiamo: acrodermatite continua di Hallopeau: la lesione caratteristica una pustola peri o sotto-ungueale non dolente su uno sfondo eritemato-desquamativo localizzata allinizio su un unico dito. La lesione poi interessa lintera unghia che cade e col tempo invade lintero dito talora estendendosi anche alle dita vicine; colpisce di preferenza let adulta e avanzata e pu evolvere in psoriasi pustolosa generalizzata. forma palmo-plantare (tipo Barber): forma abbastanza frequente; le lesioni tipiche sono chiazze eritemato-desquamative nel cui contesto sono presenti numerose pustole; levoluzione cronica a pouss (polimorfismo evolutivo delle lesioni); pu associarsi a osteoartrite; spesso viene confusa con una micosi; nel 90% dei casi i soggetti colpiti sono fumatori. Psoriasi eritrodermica: si associa spesso a linfoadenopatia generalizzata soprattutto di tipo reattivo e poteva in passato portare a morte. E caratterizzata da rossore diffuso a tutto il corpo. Ne esistono due forme: forma secca non infiltrata; forma umida ed edematosa: la pi grave. Si associa ad alterazione dello stato generale. Psoriasi del bambino: nel 10-15 % dei casi esordisce prima dei 10 anni ma le psoriasi congenite sono rarissime; nel bambino possibile trovare tutte le forme delladulto ma alcune sono tipiche del bambino. Tipica forme di psoriasi pediatrica quella del pannolino che potrebbe essere confusa con una dermatite irritativa: tuttavia in questo caso i margini sono netti (gli eczemi invece sono sfumati) e non colpisce solo larea dove tocca il pannolino ma spesso sono interessate anche le pieghe. Normalmente le squame non si vedono poich una zona umida. Unaltra forma di psoriasi che pu colpire il bambino, soprattutto secondariamente ad infezione streptococcica, la psoriasi guttata La psoriasi si pu associare in un certo numero di casi (7-25%) ad artrite psoriasica: un reumatismo infiammatorio cronico inquadrabile nel gruppo delle spondiloendesopatie. Leziopatogenesi sempre T-mediata. Nellartrite psoriasica nell80-90% dei casi vi anche un interessamento delle unghie: di fronte ad unartrite sieronegativa, anche in assenza delle tipiche chiazze psoriatiche, sempre bene osservare con attenzione le unghie. Terapia La terapia pu essere locale o sistemica: la scelta fra le due dipende sia dallestensione che dalla
localizzazione delle lesioni. Alcune sostanze che si usano per la terapia topica sono: emollienti che ammorbidiscono la pelle e tolgono le squame (eventualmente con aggiunta di sostanze cheratinolitiche come lurea e lacido salicilico); cortisonici topici (si pu verificare tachifilassi); derivati della vitamina D; Per la terapia sistemica sono a disposizione: immunosopressori tipo Metotrexate e ciclosporine; retinoidi che causano metaplasia mucosa dellepidermide (la pelle si assottiglia e perde le squame); farmaci biologici che bloccano lattivazione o la funzione dei linfociti T (anticorpi o citochine). Si tenga in considerazione che qualsiasi sia la terapia prima o poi si verifica una recidiva. Malattie bollose autoimmuni Lerosione del cavo orale pu essere il primo segno della rottura di una bolla. Essa pu essere il primo segno di ci che considerato il prototipo della malattia autoimmune: il pemfigo. Col termine di pemfigo si identifica un gruppo di malattie caratterizzate dalla presenza di auto-anticorpi anti-desmosomi. La distruzione di queste strutture causa il distacco delle cellule tra di loro: origina perci una bolla per acantolisi. Se la bolla superficiale e non vi uno strato corneo come nel cavo orale essa si rompe subito residuando unerosione. Il primo segno del pemfigo, come detto, rappresentato dalla comparsa di erosioni recidivanti a livello del cavo orale. Esse vanno avanti per mesi, poi il titolo anticorpale sale e le bolle cominciano a comparire anche sul corpo. Limmunofluorescenza diretta evidenzia positivit negli strati pi profondi dellepidermide. Le bolle insorgono in un primo momento su cute apparententemente sana, solo in una seconda fase entra in gioco linfiammazione (leritema perci secondario). In questa malattia il polimorfismo evolutivo spiccato. A seconda di dove sono raccolti gli anticorpi le bolle possono essere pi o meno profonde. Ad un certo punto le bolle possono confluire e formare ampie chiazze responsabili di perdite di liquidi come se si trattasse di unustione. Il pemfigo, se non curato, una malattia mortale. Dal punto di vista epidemiologico anche il pemfigo, come tutte le malattie auto-immuni, preferisce le donne ed in particolare quelle tra i 30 ed i 50 anni. Altre malattie autoimmuni possono causare la comparsa di bolle: pemfigoide: caratterizzato da anticorpi contro lantigene del pemfigoide bolloso, compare di solito nellet avanzata; dermatite erpetiforme: si associa spesso a celiachia; dermatite bollosa IgA lineare. In queste tre malattie le bolle sono dermo-epidermiche (tetto pi teso e sfondo eritematoso da subito) al contrario delle bolle da pemfigo che sono intraepidermiche. Diagnosi clinica; istologia poco significativa; immunofluorescenza: diretta: si esegue mettendo a contatto una biopsia del paziente con anticorpi anti-IgG (o IgA) marcati con fluorescina. Rappresenta il metodo pi semplice di diagnosi negli stadi iniziali di malattia; indiretta: si mette a contatto il siero del paziente con cute umana gruppo 0 o esofago di scimmia. Si aggiungono poi anticorpi anti-IgG (o IgA) marcati con fluorescina; ELISA: la clonazione degli antigeni ha permesso lesecuzione di questa tecnica. Pattern in immunofluorescenza: pemfigo: a rete; pemfigoide: deposito di IgG e complemento alla giunzione dermo-epidermica; dermatite erpetiforme: deposito di IgA alla sommit delle papille dermiche; dermatite bollosa IgA lineare: deposito lineare di IgA lungo la giunzione dermo-epidermica. Terapia Dosi altissime di cortisone (4-5 volte maggiori di quelle somministrate nel caso di altre gravi malattie autoimmuni) in associazione eventualmente con altri immunosoppressori e a plasmaferesi per lavar via
gli anticorpi. La terapia a pieno dosaggio va continuata finch non si ha il controllo delleruzione bollosa. A quel punto si scala lentamente fino a raggiungere una dose di mantenimento che si prosegue a vita. Per il pemfigoide le dosi di cortisone richieste sono molto pi modeste; a volte pu essere sufficiente una terapia topica. La dermatite erpetiforme, dal momento che si associa alla celiachia, va trattata innanzitutto con una dieta priva di glutine. Eventualmente pu essere somministrato anche dapsone. Il nevo Per nevo si intende unalterazione circoscritta della cute di origine embriogenetica, ad insorgenza precoce (congenita) o tardiva e che interessa uno dei suoi componenti. Si distinguono tre tipi di nevi: nevo melanocitico; nevo cheratinocitico; nevo vascolare (angioma). Nevo melanocitico acquisito comune lesione pigmentata comune soprattutto nelle popolazioni caucasiche; rotondeggiante o ovalare, simmetrico, i bordi sono regolari, il colore omogeneo, il diametro inferiore ai 6 mm; compare nellinfanzia e nelladolescenza per i melanomi in et pediatrica sono rarissimi; un aumento del numero dei nevi si riscontra nelle persone con fenotipo chiaro, con efelidi, con occhi chiari, con storia di ustioni o esposizioni solari. Nevo melanocitico atipico E un nevo benigno ma che presenta uno dei criteri clinici di malignit (vedi oltre). Nevo displastico E un termine istologico, non clinico. Caratteri istologici maggiori sono: proliferazione basale di melanociti atipici che si estende oltre leventuale componente dermica; iperplasia melanocitica con caratteri lentiginosi o con cellule epiteliodi. Trovare un nevo displastico non infrequente. Nevo di Miescher E il famoso nevo peloso. Nevo di Lenna (nevo papillomatoso) E il nevo che pi di ogni altro viene traumatizzato ma, poich si scoperto che non vi alcuna relazione tra traumatismo e rischio di trasformazione neoplastica (per un melanoma sanguina facilmente) la loro asportazione non obbligatoria. Essi per non vanno bruciati perch cos aumenta il rischio che, in caso di trasformazione neoplastica, non sarebbero apprezzabili in superfici le tipiche caratteristiche del melanoma. Nevo melanocitico congenito Si tratta di lesioni che compaiono nelle prime settimane di vita. Sono classificati in base al diametro e solo i nevi giganti (> 20 cm) sono associati ad una pi alta frequenza di melanomi. Nevo punteggiato Il nevo si presenta come una macchia di colore leggermente diverso rispetto alla cute sottostante e nel cui contesto sono presenti punti pi scuri. E benigno anche se gigante. Nevo di Spitz Tipico dellinfanzia e delladolescenza, caratterizzato da una crescita rapida e da un colorito roseo-rosso. Istologicamente presenta atipie simili a quelle di un melanoma per cui impossibile per un patologo fare diagnosi. La diagnosi perci clinica: nelladulto caratteri istologici di quel genere fanno propendere per un melanoma, nel bambino per un nevo di spitz. Tuttavia a volte le atipie sono cos gravi da portare anche nel bambino, pi per cautela che per effettivo beneficio del paziente, ad un atteggiamento aggressivo.
Nevo di Reed Rappresenta la variante pigmentata del nevo di Spitz. Per quanto riguarda le difficolt diagnostiche vale quanto detto sopra. Lentiggine La lentiggine causata da un aumento del numero di melanociti nello strato basale dellepidermide in singolo strato. Clinicamente indistinguibile da un nevo melanocitico. Nevo di Sutton (nevo con alone) Si vede soprattutto nelladolescenza ed abbastanza frequente. E dovuto ad una reazione del sistema immunitario contro il nevo che col tempo tende a scomparire: residua allora una chiazza ipocromica. Efelidi Sono lesioni pigmentate di tonalit chiara. Sono sempre multiple e compaiono dopo esposizione solare soprattutto in soggetti di pelle chiara. Sono dovute ad unaumentata produzione di melanina Chiazze caff-latte (voglie) Sono macchie iperpigmentate dovute ad un aumento della quantit di melanina contenuta nei cheratinociti. Oncologia cutanea La cute costituita da due compartimenti: lepidermide ricca di cellule e il derma a pi bassa densit cellulare. Lepidermide rappresenta, proprio in virt del pi alto numero di cellule, la zona in cui originano le principali neoplasie cutanee. I raggi ultravioletti I raggi UV, divisi in base alla lunghezza donda in UVA, UVB e UVC hanno: effetti positivi: trasformazione del colesterolo in vitamina D; azione terapeutica verso alcune malattie della pelle; prevenzione di alcune neoplasie (es. ca. mammella, ca. colon-retto, ca. utero). effetti negativi: invecchiamento della cute; danni al DNA; reazioni foto-tossiche o foto-allergiche secondarie allinterazione con alcune sostanze, soprattutto farmaci. UVA: poco energetici; pi penetranti; assorbiti soprattutto dal derma (poche cellule; il danno si esplica a livello delle fibre causando invecchiamento della pelle); causano unabbronzatura immediata favorendo la liberazione di melanina gi formata; UVB: molto energetiche; poco penetranti; esplicano il loro effetto sullepidermide potendo causare mutazioni; sono responsabili delabbronzatura ritardata poich stimolano i melanociti a formare pi melanina (processo che richiede un certo numero di giorni); sono i principali responsabili delleritema solare. Sistemi di protezione solare: naturali: ipercheratosi, sudorazione, melanina, sostanze antiossidanti; indotte: assunzione di carotenoidi, schermi solari. La melanina ricopre in questo senso il ruolo principale. Le sue funzioni sono due: assorbimento e riflessione delle radiazioni; neutralizzazione dei radicali liberi e dei perossidi derivanti dallirraggiamento. Fototipo I (celtico, irlandese) Rischio ustioni Sempre ustionati Velocit di pigmentazione Non si abbronzano mai
II (causasica chiara) III (caucasica scura) IV (ispanici, asiatici) V, VI (popolazioni tropicali)
Ustione facile Ustione saltuaria Ustione rara Ustione eccezionale
Minima pigmentazione Pigmentazione graduale Pigmentazione completa Pigmentazione intensa
Neoplasie indotte dai raggi UV: originanti dai cheratinociti dello strato basale: carcinoma basocellulare e spinocellulare. Sono neoplasie istologicamente maligne perch invasive ma clinicamente benigne perch praticamente non danno mai metastasi; melanoma: una forma pi rara dei precedenti ma ben pi aggressiva. Il melanoma Fattori di rischio: fototipo chiaro; esposizione al sole intermittente ma intensa; scottature in et infantile; alto numero di nevi melanocitici; familiarit ( dibattuto se il fattore genetico vada oltre il semplice fototipo). Criteri clinici di rischio: A: assimetria; B: bordi irregolari; C: colore variegato; D: diametro superiore ai 6 mm; E: evoluzione. Il prurito un sintomo tardivo. Si osservato che a volte la sensazione soggettiva della presenza di un nevo, anche se la lesione apparentemente insignificante, porta a scoprire un melanoma. Per quanto riguarda il colore a differenza di quello che si pensa il melanoma non sempre intensamente scuro. Sono anzi diffuse le aree pi chiare allinterno della lesione: esse sono aree di regressione dovute allattacco da parte del sistema immunitario che pu arrivare a distruggere il melanoma (e magari si trovano le metastasi ma non il tumore primitivo). Ancora un melanoma pu apparire come una lesione rosastra. La morale che qualsiasi lesione singola di natura incerta andrebbe asportata e sottoposta ad esame istologico. Varianti cliniche: melanoma a diffusione superficiale: la forma pi comune. La neoplasia cresce orizzontalmente in maniera lenta per 1-2 anni. Un melanoma piano , quindi, presumibilmente ancora in situ. Dopo questo periodo comincia a crescere in maniera verticale presentandosi rilevato in superficie e cominciando ad invadere il derma; melanoma nodulare: il grande killer: et dinsorgenza tipica tra i 50 e i 70 anni; colpisce pi frequentemente gli uomini; i criteri clinici di rischio sono poco importanti: esso spesso simmetrico, piccolo e di colorito omogeneo; si presenta tipicamente come una piccola papula di colore variabile tra il nero e il rosa carne con tendenza allulcerazione e al sanguinamento. Alcune sembrano verruche. Nel 50% dei casi si presenta amelanocitico; cresce in maniera veloce e tende a diffondere subito in maniera verticale; lentigo maligna melanoma: una tipica neoplasia dellet avanzata. Ha una progressione molto lenta e caratterizzata da crescita superficiale. La prognosi di solito molto buona. La lentigo maligna lunico caso in cui si pu fare una biopsia incisoria anzich escissionale poich spesso difficile distinguerla dalla comune macchia di sole. Prognosi Lo spessore di Bressnow, cio la misura in mm della profondit di un melanoma, un importante fattore prognostico: sotto gli 0,75 mm la percentuale di sopravvivenza abbondantemente oltre il 90%. Un altro importante parametro rappresentato dai livelli secondo Clark che classificano il melanoma in base al grado di invasione (epidermide, derma papillare, derma reticolare, derma profondo, sottocutaneo). In alcuni casi in base alla profondit del melanoma, a caratteristiche cliniche come lulcerazione o il
sanguinamento, ad altri fattori come la regressione temporale il chirurgo pu scegliere di studiare il linfonodo sentinella. Malattie sessualmente trasmesse Un tempo il gruppo di queste malattie comprendeva le quattro classiche malattie veneree: sifilide, gonorrea, linfogranuloma inguinale e ulcera mol. Queste ultime due sono rare nei paesi occidentali mentre sifilide e gonorrea esistono ancora. Oggi si preferisce parlare di malattie sessualmente trasmesse perch oltre alle quattro precendentemente elencate se ne sono aggiunte altre: HPV responsabili dei condilomi, Clamidia, HSV, HIV, HBV, micoplasmi Queste malattie si definiscono come infezioni che riconoscono nellatto sessuale la loro preminente (ma non esclusiva) via di contagio. Queste malattie danno, tranne lHIV e lHBV, tutte manifestazioni cliniche tipiche nel luogo dinfezione e nella donna possono essere causa di sterilit, aborti ripetuti, cancro, gravidanze extrauterine, malformazioni del feto La diffusione delle malattie sessualmente trasmesse condizionata da tre ordini di fattori: modificazione del costume sessuale che varia in funzione del modello culturale: prostituzione, promiscuit (in senso generale maggiore il numero di partners pi alto il rischio), abbassamento dellet di inizio dellattivit sessuale, omo/bi-sessualit, uso dei contraccettivi orali che hanno eliminato luso del profilattico; condizione socio-economica e ambientale delle masse: guerre, immigrazioni, turismo; legislazione vigente riguardante la prostituzione, la prevenzione, la presenza di strutture sanitarie idonee ad una rapida diagnosi e terapia. Sifilide La sifilide ha avuto una grossa importanza in passato e, sebbene oggi la sua prevalenza sia stata ridimensionata, pur sempre presente come malattia sporadica con saltuarie accensioni epidemiche. Si tratta di una malattia infettiva cronica sostenuta dal Treponema Pallidum (cos chiamato perch si colora poco) caratterizzata da una tipica sintomatologia cutanea e mucosa e da un variabile interessamento degli organi interni. Il batterio vive poco nellambiente: lessicamento, il calore, un blando disinfettante in grado di ucciderlo rapidamente. A pi di centanni dalla sua scoperta, inoltre, non esiste ancora un metodo di cultura. Il contagio prevalentemente venereo anche se esiste un contagio non venereo e, assai raramente, indiretto mediato da oggetti. La malattia pu infine essere trasmessa dalla madre al feto causando la malattia sifilitica pre-natale. Tappe dellinfezione luetica acquisita: incubazione mediamente di 20 giorni; compare il sifiloma, unulcerazione nella sede di entrata del microorganismo. Si parla di Sifilide primaria; dopo 40-50 giorni dalla comparsa del sifiloma compaiono le prime manifestazioni del periodo secondario (roseola e altre manifestazioni cliniche). Il periodo secondario pu durare due anni; si passa quindi al periodo della sifilide latente: nel 70% dei casi non vi saranno altre manifestazioni per tutta la vita; nel resto dei casi dopo 5-15 anni compare la sifilide terziaria che, nellepoca pre-antibiotica, portava rapidamente a morte. Sifilide primaria Il sifiloma un nodulo ulcerato, duro, indolente, del diametro di circa 1 cm (anche se esistono varianti: nano, gigante, ragadiforme se si localizza in regione anale o nelle commissure labiali). Dura 4-6 settimane. Al nodulo si accompagna sempre linfoadenomegalia satellite con linfonodi induriti, ingranditi, indolenti, mobili con cute sovrastante integra. I linfonodi interessati sono quelli inguinali se la sede di infezione il pene, la vulva o lano mentre sono gli iliaci profondi e/o i perirettali se la sede di entrata rappresentata dalla vagina o dal retto.
Sifilide secondaria La sifilide secondaria caratterizzata da: roseola, un esantema non pruriginoso diffuso al volto e ai fianchi. Le macule hanno un colore rosato.
Si risolve in 10-15 giorni; sifiloderma papuloso: colpisce in particolare le regioni palmari e plantari, le aree genitali, la bocca. Le papule assumono un aspetto rilevato, palpabile. Le lesioni sono ricchissime di Treponemi; altre manifestazioni sono chiazze opaline a carico delle mucose, alterazioni pigmentali di iper o ipopigmentazione al collo e allalto torace, interessamento anessiale con alopecia diradante, micropoliadenopatia (tutte le linfoghiandole sono modicamente ingrandite a causa della massiva setticemia); patologia dorgano: la vasculite da Ic che consegue allinfezione pu causare epatite itterica o anitterica, iridite, epididimite, neurite del III, IV e VI nervo cranico, cefalea per irritazione meningea. Sifilide terziaria La sifilide terziaria si caratterizza per: sifilodermi nodulari: i noduli sono granulomi distrettualizzati, indolori, tendono a raggrupparsi in placche ad evoluzione necrotico-ulcerativa ed esito in cicatrice. Il Treponema poco presente nelle lesioni; Gomme: i granulomi colliquano fistolizzando con fuoriuscita di materiale necrotico viscoso (molto rare); Lesioni cardiovascolari: aneurismi dellaorta ascendente; Interessamento neurologico: la cosiddetta neurosifilide si caratterizza per una meningo-radicolite delle radici posteriori del midollo con atassia (in particolate alterata la sensibilit profonda e di conseguenza lequilibrio) e paralisi progressiva. Sifilide prenatale La sifilide pu essere trasmessa dalla madre al feto e causare: morte in utero o alla nascita; manifestazioni luetiche precoci (entro il 2 anno di et): sifilodermi, rinite, epatosplenomegalia, lesioni ossee (osteocondriti epifisarie) e neuriti; manifestazioni tardive (dopo i 2 anni, di solito nelladolescenza, difficilmente entro i 20-25 anni): cheratite, lesioni dellorecchio interno, lesioni del nervo ottico; neonati clinicamente sani (lue latente); stigmate: denti di Hutchinson, tibia a sciabola a causa della periostite, cicatrici a raggera periorale. Diagnosi Test sierologici: VDRL: esame di screening con alta sensibilit ma non molto alta specificit. Si pu usare per monitorare landamento della malattia perch lunico che si negativizza quando la sifilide correttamente trattata. Gli altri due invece rimangono positivi anche se linfezione stata debellata e se il paziente non pi contagioso; TPMA (Treponema Pallido emo agglutinazione): pi specifico del precendente ma comunque un esame di screening; FTA-ABS (immunofluorescenza): pi specifico e rappresenta il golden standard per la diagnosi. VDRL TPMA FTA-ABS Giorni dalla comparsa 10-20 15-25 5-10 della sifilide in cui si positivizza Lue secondaria ++++ ++++ ++++ Lue latente ++ +++ +++ Lue trattata ++ ++ False positivit del VDRL: Acute (meno di 6 mesi): malattie virali, vaccinazioni, gravidanze; Croniche (pi di 6 mesi): (malaria), (lebbra), connettiviti, LES, epatiti croniche attive, tossicodipendenza. In questo caso la positivit del VDRL, pur essendo falsa per la sifilide, pu indicare lesistenza di una malattia anche pi grave. Terapia elettiva Oggi nella stragrande maggioranza dei casi nel mondo occidentale la sifilide latente poich molti antibiotici (-lattamine, penicilline, cefalosporine, tetracicline, macrolidi) di largo uso hanno unazione antiluetica e leventuale infezione luetica viene presto decapitata.
Terapia elettiva: penicillina 1 volta alla settimana per tre settimane pi monitoraggio con VLDR (se necessario 2 ciclo). Nei soggetti allergici alla penicillina si usa leritromicina per 15 giorni per OS. Gonorrea Manca un pezzo Complicanze a distanza: Sepsi che pu portare a meningite (si tratta comunque di una Neisseria); Arterite acuta monoarticolare (ginocchio). La diagnosi importante perch pu causare anchilosi; Cecit nei neonati. La malattia poco frequente da noi mentre si osserva pi spesso nei paesi della fascia tropicale. Clamidia Tracomans Linfezione 2-3 volte pi frequente rispetto alla gonorrea ma causa quadri infiammatori in gran parte sovrapponibili a quelli da infezione da gonococco. Nel maschio causa uretriti, prostatiti, epididimiti. Si tenga presente che altri microrganismi che possono essere causa di uretriti sono i micoplasmi, i protozoi come il Tricomonas Vaginalis, miceti come la Candida, virus come lHerpes. Nella donna causa di endocervicite che si pu eventualmente complicare in malattia infiammatoria pelvica (anche il gonococco ne pu essere causa). La malattia infiammatoria pelvica un processo infiammatorio infettivo che coinvolge tube, ovaie e strutture circostanti. Esse si verificano nel caso in cui infezioni da Clamidia o da Gonococco non siano adeguatamente curate e pu addirittura evolvere in peritonite. Prognosi: 20% infertilit nella donna, 10% gravidanze extrauterine, 20% dolore pelvico cronico. Differenze tra infezione da Gonococco e Clamidia: Tempo di incubazione: 10-20 giorni per la Clamidia, molti meno per la Gonorrea; La gonorrea si associa ad essudato purulento marcato; nellinfezione da Clamidia esso poco, spesso sieroso o siero-mucoso, transitorio e saltuario. HPV Questi virus sono sia causa di verruche, che non sono sessualmente trasmesse, che dei condilomi accuminati genitali (da non confondersi con quelli piani tipici della sifilide). Essi sono molto frequenti e spesso misconosciuti. Esistono molti sierotipi di HPV: sono tutti epidermotropi ma alcuni posseggono una tipica localizzazione genitale. Solo 1infezione su 100 causa la comparsa del condiloma mentre nel 4% dei casi si verificano forme subcliniche che vengono messe in evidenzia con listologia. Infine nel 10% dei casi linfezione rimane latente e pu essere identificata solo con tecniche di biologia molecolare (PCR). Il condiloma acuminato si presenta come una papula epidermica vegetante, meno frequentemente piatta. Alcuni sottotipi di HPV, in particolare il 16 ed il 18, sono virus oncogeni perch il loro genoma si integra facilmente nei cromosomi della cellula ospite costituendo un ostacolo alla differenziazione cellulare. La displasia che ne consegue pu essere evidenziata col pap test il quale rappresenta perci unefficace forma di prevenzione del carcinoma del collo dellutero. Fattori di rischio per infezione da HPV: promiscuit sessuale (in generale maggiore il numero di partner, maggiore il rischio); rapporti sessuali in et precoce; relativita vulnerabilit della mucosa genitale femminile; altre infezioni delle vie genitali; uso di contraccettivi orali che limitano luso del condom; fumo; immunodepressione. Se linfezione colpisce la zona di passaggio tra eso ed endocervice (zona di passaggio tra due tipi di epitelio) e lepitelio anale (condiloma anale, frequente nei maschi omosessuali specie se immunodepressi) il rischio di evoluzione in cancro maggiore. Le lesioni da HPV possono regredire, perdurare, recidivare, progredire. Linfezione al contrario pu rimanere latente tutta la vita. Ci che fa la differenza la maggiore o minore integrit del sistema immunitario. Diagnosi: osservazione clinica; colposcopia;
colorazione con acido acetico al 5%; PAP-test: la lesione patognomonica la vacuolizzazione del citoplasma (coilocitosi); PCR. Terapia: Crioterapia; Diatermocoagulazione; Laser terapia; Trattamenti per uso topico; Immunomodulatori. La maggior parte degli esperti credono che si tratti solo di un intervento estetico perch linfezione non viene debellata. Tuttavia, eliminando almeno le lesioni visibili, si riduce la carica infettante.
CHIRURGIA PLASTICA
Introduzione La guarigione delle ferite consiste nella produzione di uno speciale tessuto connettivo fibroso che alla fine costituisce la cicatrice. Esso viene prodotto da parte della parete e dwl fondo della lesione. Il processo di guarigione necessita di: materie prime: il tessuto fibroso costituito di collagene e mucopolisaccaridi; energia; fattori di crescita. La cicatrice una sede di deformit sia estetica che funzionale (la retrazione della cicatrice pu per esempio limitare la mobilit di unarticolazione). Lustione il tipo pi complesso di ferita. Tutto il processo di guarigione sotto il controllo di fattori biochimici che la pilotano a cascata stimolandosi o inibendosi a vicenda in successione con meccanismi a feedback. Essi trovano i loro recettori sui fibroblasti, sugli endoteli e sugli epiteli e conducono alla formazione e successivamente riepitelizzazione o formazione di una cicatrice. Il tipo di guarigione che possibile ottenere dipende dalla profondit della lesione o meglio dal fatto che siano o meno se sono rimasti dei residui epiteliali che possono ripopolare le zone lesionate. In particolare le ustioni di 2 grado profonde (estese al derma) e quelle di 3 grado (estese ai tessuti sottodermici) richiedono lintervento del chirurgo affinch innesti nuova cute. In generale le capacit rigenerative delluomo sono molto modeste. La capacit poi di restitutio ad integrum ancora pi bassa tanto che si pu affermare che luomo non sa rigenerare, sa solo cicatrizzare. La cicatrice un surrogato disarmonico che chiude un buco ma non ricostruisce la parte perduta. E un tessuto fibroso che possiede solo una funzione meccanica di resistenza e tenuta ma che, a causa di fenomeni di retrazione ed iperplasia, costituisce spesso un limite funzionale. La chirurgia plastica si dedica principalmente allo studio dei meccanismi di riparazione. Latto di chirurgia plastica si dedica alla creazione di una nuova forma che deve rappresentare un compromesso tra morfologia e funzione. Innesti Per innesto si intende il trapianto di uno o pi tessuti o di una porzione di essi trasferito interrompendo completamente le connessioni con la sede di prelievo. Classificazione: autoinnesto: il donatore e il ricevente sono la stessa persona. Non c rigetto e lattecchimento praticamente assicurato; omoinnesto: donatore e ricevente appartengono alla stessa specie. Questo tipo di innesti sono in ripresa negli ultimi anni grazie alla legge sul tacito assenso sulla donazione dorgani. Tuttavia, avendo la cute i complessi di istocompatibilit pi raffinati, linnesto destinato prima o poi ad essere rigettato. Esso comunque utilizzato a stimolare le attivit biologiche dellorganismo; eteroinnesto: donatore e ricevente appartengono a speci differenti. La cute di maiale per esempio utilizzata per realizzare coperture temporanee. Unaltra classificazione divide gli innesti in:
isotopici: trapianto di un tessuto utilizzato in sostituzione di un tessuto identico in altra sede; eterotopi: trapianto di un tessuto utilizzato in sostituzione di un tessuto diverso (es. innesto osseo in sostituzione del setto nasale cartilagineo). Infine esistono gli innesti semplici di un solo tessuto o composti (es. dermo-adiposi, condro-cutanei etc). Innesti di cute Gli innesti di cute sono quelli pi utilizzati in chirurgia plastica. Lindicazione la copertura di un deficit di superficie. Quelli pi utilizzati sono gli autoinnesti e possono essere di diverso spessore a seconda dellarea e delle difficolt di attecchimento: pi spesso e meno facilmente va incontro a fenomeni di retrazione ma pi difficilmente linnesto attecchisce. Gli innesti sottili, se non retraggono, garantiscono invece un miglior risultato estetico perch acquisiscono caratteristiche di tramatura e colore pi vicine a quelle dellarea in cui vengono trapiantati. Fasi dellattecchimento: fase di imbibizione plasmatica: tipico delle prime 24-36 ore durante le quali la nutrizione del trapianto avviene a spese della trasudazione plasmatica dei capillari dellarea ricevente (colorito pallido): pi che di attecchimento si parla di sopravvivenza. Il plasma non sufficiente per esempio per la vitalit del muscolo per cui linnesto di questo tessuto difficilmente attecchisce; fase di rivascolarizzazione: a partire dalla 3^ giornata si creano anastomosi vascolari tra il letto ricevente ed il trapianto per la migrazione di gettoni di angioblasti che avanzano sempre con maggiore facilit tra le cellule dellinnesto. Il colorito roseo ma diventa sempre pi scuro per la congestione sanguinea; fase di riorganizzazione: a partire dal 4-5 giorno lo strato di fibrina e leucociti che separa il letto ricevente dallinnesto viene invaso dai fibroblasti. Gli elementi connettivali saranno responsabili della minore o maggiore retrazione cicatriziale. Col tempo (circa un mese) il colorito diverr simile a quello normale della cute. Gli innesti possono essere: a spessore parziale: sottile: comprende lepidermide e il primo strato del derma; medio: comprende met del derma reticolare; profondo: comprende tutto il derma papillare. Vantaggi: permette la guarigione spontanea dellarea donatrice; sono possibili ampi prelievi; rapido; attecchisce spesso; Svantaggi: aspetto estetico non sempre soddisfacente per la retrazione cicatriziale. a tutto spessore: il distacco del tessuto dallarea donatrice avviene a livello della giunzione tra derma profondo e grasso sottocutaneo; vengono prelevati utilizzando il bisturi; larea donatrice non guarisce spontaneamente perch non vengono lasciati residui epiteliali; necessitano di un tempo maggiore per attecchire. a rete: sono innesti espansi che trovano indicazione soprattutto nei grandi ustionati, nei quali spesso si pone il problema di avere una vasta superficie da coprire e poche zone da cui prelevare. Cause di insuccesso: ematoma; fattori meccanici esterni; necrosi del letto ricevente; infezioni. Altri innesti innesti di derma: si usano per esempio nel rinforzo di parete addominale nel laparocele o per la riparazione di ernie muscolari; innesti di adipe: si usa per colmare deficienze volumetriche; innesti di fascia: si utilizza la fascia lata, meno spesso quella temporale. Si usa per esempio nella paralisi del faciale per sospendere la commissura labiale o nella ptosi della palpebra superiore; innesti di muscolo: trovano indicazione negli esiti di paralisi dei muscoli faciali. Si sacrificano muscoli con funzioni minori (es. flessori delle dita dei piedi);
innesti di tendine: si usa il tendine palmare gracile o il nervo surale e trovano indicazione nella chirurgia della mano; innesti venosi; innesti di osso: si utilizza la 7^ costa, un pezzo di ala iliaca o di tibia; innesti di cartilagine. Lembi Per lembo si intende il trapianto di uno o pi tessuti trasferiti mantenendo una connessione con la sede di prelievo (peduncolo) costituito da vasi e dai tessuti che li contengono. Nellambito del riparo talora linnesto pu non essere la procedura adeguata. Esso infatti richiede una buona vascolarizzazione. In caso di esposizione di strutture nobili non vascolarizzate, per esempio, bisogna considerare una tecnica per trapiantare una struttura che non abbia bisogno di vascolarizzazione. Il lembo in grado di sopravvivere in maniera autonoma una volta trasferito. Principi: scelta della zona donatrice: il deficit residuo al prelievo del lembo deve essere minore del danno da riparare; il lembo deve essere dotato di una sua autonomia vascolare; possibilit di fornire una efficiente riparazione sia da un punto di vista funzionale che estetico; si sfrutta lelasticit dei tessuti: una perdita di sostanza di 2-3 centimetri pu essere riparata con una semplice sutura; possibilit di distribuire su pi vettori le forze di trazione sulle suture. I lembi possono essere cutanei, muscolari, dermo-adiposi, fascio-cutanei, mio-cutanei, osteo-muscolari, osteo-mio-cutanei. Classificazione I lembi possono essere classificati in varie maniere: secondo il tipo di vascolarizzazione: assiale: sono ricavati da zone in cui la circolazione costante ed in cui possibile identificare i vasi afferenti (es. unampia zona di cute dellinguine pu costituire un lembo perch vascolarizzata dallarteria iliaca circonflessa superficiale); random: se la circolazione della zona donatrice non standard non sufficiente che il peduncolo sia largo solo quanto basta per contenere i vasi ma il rapporto tra lunghezza e larghezza deve essere almeno 3:1, in alcune zone come nellarto inferiore addirittura 1,5:1 o 1:1. secondo la sede di origine: vicinanza: zona donatrice e accettrice sono in continuit anatomica. Le caratteristiche tessutali sono simili. E di gran lunga preferibile anche per lutilizzo di un solo campo operatorio. Presupposto indispensabile la disponibilit di tessuto. Oggi la microchirurgia ha reso molte di queste metodiche obsolete; distanza: grazie alla microchirurgia oggi possibile trasferire lembi a distanza senza la necessit di mantenere il peduncolo ma operando nella zona accettante micro-anastomosi vascolari; secondo la forma: piani o tubulari; secondo il movimento operato per trasferirli: avanzamento, rotazione o trasposizione; a seconda del peduncolo: a peduncolo permanente, a peduncolo temporaneo, mono-bi-tri peduncolati, a peduncolo dermico, a peduncolo sottocutaneo, con anastomosi microvascolari Le ustioni Persi i primi dieci minuti Reazione infiammatoria nellustione: reazione vascolare: aumento della permeabilit e modificazione della barriera sangue-interstizio; nelle lesioni di 2 e 3 grado il danno coinvolge sia le venule che i capillari; contrazione attiva delle cellule endoteliali secondaria alla alta temperatura con conseguente allargamento delle giunzioni da cui escono vari elementi del sangue: ci porta ad edema; ledema pu essere dovuto anche a rottura vera e propria dei vasi nella fascia attigua alla fascia coagulata; fattori della reazione vascolare: istamina, serotonina (incrementa la permeabilit non dei capillari ma delle venule, importante soprattutto nelle prime 36 ore), chinine, prostaglandine (il trauma attiva le fosfolipasi delle membrane cellulari dellarea colpita: si liberano precursori che sono poi
convertiti nelle varie prostaglandine); reazione cellulare: inizialmente una reazione aspecifica richiama granulociti neutrofili: isolamento da parte dellorganismo dellescara (necrosi coagulativa prodotta dallustione); successivamente vengono richiamati linfociti e macrofagi che, lavorando nella zona intermedia di passaggio tra parte lesa e sana, provvedono alleliminazione del tessuto necrotico fino al distacco dellescara; fattori chemotattici: C3a, C5a, prodotti linfocitari, derivati dellacido arachidonico, prodotti batterici e virali. Classificazione delle ustioni 1 grado: lo stimolo termico di minima intensit. La necrosi limitata agli strati superficiali dellepidermide. Pur essendoci un interessamento endoteliale del derma papillare con aumento della permeabilit soprattutto a livello venulare (testimoniato dal rossore) esso del tutto reversibile e dovuto alla liberazione di istamina. Ledema modesto e transitorio. Nel giro di 24-36 ore vi restitutio ad integrum; 2grado superficiale: coagulazione solo parziale del derma con conservazione di residui epiteliali. La lesione in grado di guarire spontaneamente; 2 grado profondo: non in grado di guarire spontaneamente; 3 grado: tutto il derma coinvolto ed senzaltro perduta la capacit di una guarigione spontanea. Storia naturale delle ustioni profonde inizialmente fase essudativa: vasodilatazione indotta dal calore per pochi secondi; vasodilatazione con iperemia attiva seguita da uniperemia passiva; essudazione (plasmorrea) con complessi proteici ad alto PM; accumulo di leucociti, piastrine e fibrina nei piccoli vasi che possono essere chiusi da trombi. Dopo 36-48 ore la fuoriuscita di liquidi si arresta. Il liquido edematoso si riduce per levaporazione e per la ripresa del linfodrenaggio secondariamente alla fibrinolisi dei trombi endolinfatici. Se il soggetto ha una buona reattivit vi ripresa del microcircolo; Fase di eliminazione delle escare: avviene grazie ad enzimi e a sostanze batteriche che eliminano le strutture di collagene che collegano lescara ai tessuti sani. Contemporaneamente si verifica unintensa angiogenesi e migrazione e moltiplicazione dei fibroblasti. Leliminazione si completa in 2-3 settimane. Quando le escare cadono sotto vi tessuto di granulazione: capillari neoformati con attiva circolazione ematica, neocollagene e sostanza fondamentale. E in questa fase che deve avvenire linnesto chirurgico; Fase di riparo: il tessuto di granulazione si trasforma in cicatrice. Dai margini del tessuto di granulazione pu scorrere lepitelio ma esso arriva a coprire la cicatrice solo se di dimensioni ridotte. La cicatrice ha un potere retraente considerevole di cui sono responsabili i miofibroblasti; Fase di rimodellamento: per i successivi 8-12 mesi la cicatrice ancora immatura (iperemica e sintomatica) e continua a modificarsi. La qualit morfofunzionale dellesito di una cicatrice dipende da: Quantit di tessuto perduto; Capacit reattiva e rigenerativa dellindividuo; Mobilizzazione che contrasta la retrazione della cicatrice; Trattamento chirurgico. Clinica 1 grado: eritema, edema, iperalgesia; 2 grado superficiale: flittene, esposizione del derma papillare, colorito rosa intenso (iperemia), iperalgesia; 2 grado profondo: esposizione del derma reticolare, colorito biancastro (assenza di reazione vascolare), ipoalgesia; 3 grado: superficie bruna, dura, necrosi della cute e del sottocute, analgesia. Valutazione generale dellustionato: et: le et estreme peggiorano decisamente la prognosi; presenza di patologie pregresse; modalit di ustione: lustione da fuoco determina un danno pi intenso rispetto a quella da liquido; inserimento dellustione nellambito di un politraumatismo; condizioni cardiocircolatorie: linsulto emodinamico secondario alla fuoriuscita di liquidi pu causare
shock; coinvolgimento delle vie aeree per inalazione di sostanze calde. E necessario il ricovero in ospedale quando: ustioni delle aree nobili (mani, volto); ustioni > 10% di 2 grado profondo; E necessario il ricovero in centri specializzati quando unustione di 2 grado profondo interessa pi del 20% della superficie corporea negli adulti e del 10% nei bambini. La diagnosi di estensione e profondit di unustione deve essere sempre riservata e sciolta non prima della 3^ giornata sia perch difficile stabilirla sia perch nel tempo pu approfondarsi per un danno secondario dovuto allinfiammazione.
OTORINOLARINGOIATRIA
Linfonodi del collo 1 livello: regione sottomandibolare; 2 livello: regione giugulare superiore (le catene linfatiche corrono lungo la giugulare interna); 3 livello: regione giugulare media; 4 livello: regione giugulare inferiore; 5 livello: linfonodi lungo il nervo accessorio (XI) che innerva trapezio e sternocleidomastoideo; 6 livello: linfonodi lungo il nervo ricorrente che innerva la muscolatura intrinseca della laringe. Neoformazioni del collo Le neoformazioni del collo sono un reperto comune a tutte let e che impongono una diagnosi differenziale non sempre agevole. Considerazioni generali: et: se il paziente ha meno di 16 anni nel 90% dei casi una massa cervicale benigna (es. linfoadenite reattiva); se il paziente giovane (16-40 anni) le percentuali sono simili a quelle esposte precedentemente; se si tratta di un adulto con pi di 40 anni vige la regola degli 80: l80% delle masse del collo non di origine tiroidea sono tumorali; l80% delle masse tumorali sono maligne (64% del totale); l80% delle masse maligne sono metastasi (51% del totale);
l80% delle metastasi derivano da tumori primitivi della testa o del collo (41% del totale). Da queste considerazioni si evince che nelladulto ogni massa deve essere considerata neoplastica fino a prova contraria; sede: masse congenite (cisti) sono assai comuni soprattutto in certe zone (es. residuo del dotto tireoglosso nella regione mediana). Tipi di masse del collo Tumori primitivi del collo (esclusi quelli delle prime vie aereodigestive): tumori delle ghiandole salivari; linfomi; carcinoma tiroideo; lipoma; tumori del corpo o del glomo della carotide; tumori che originano dai fasci nervosi del collo. Linfonodi metastatici; Masse non tumorali: cisti sebacee o epidermoidi; cisti del dotto tireoglosso (possono comparire a qualsiasi et); cisti bronchiale; ascessi; linfoadenite reattiva. Diagnosi anamnesi: da quanto tempo insorta la massa?; accresciuta velocemente (in tal caso difficilmente si tratta di un tumore)?; potus: alcool e fumo sono i grandi fattori di rischio dei tumori della testa e del collo; sintomi: dolenzia, disfagia, odinofagia, disfonia, perdita di peso; presenza di malattie sistemiche come la TBC; esame obiettivo: palpazione accurata; esplorazione con endoscopia delle prime vie aereo-digestive. Una massa probabilmente infiammatoria se la cute sovrastante iperemica, dolente e se insorta velocemente. In tal caso si pu provare con la somministrazione di antibiotici per due settimane ma questo concesso solo se si certi che il paziente verr al controllo perch esistono lesioni metastatiche che presentano un contorno flogistico. esami strumentali: ecografia: in un collo corto e tozzo lesplorazione fisica della massa pu risultare molto difficile; agoaspirato con ago sottile (FNAB) eventualmente sotto guida ecografia. La tecnica preferibile rispetto alla biopsia a cielo aperto perch nel caso si tratti di metastasi minore il rischio di disseminare cellule tumorali. Lagoaspirato indicato in tutte le masse del collo che non abbiano le caratteristiche tipiche di una massa ascessuale; TAC o RM per eventuale stadiazione o ricerca del tumore primitivo che pu non essere visibile con la sola esplorazione endoscopica (alcuni piccoli tumori del rinofaringe, della base linguale, della tonsilla e dellipofaringe possono essere molto piccoli ma dare lo stesso metastasi). Spesso le metastasi sono il primo segno di tumore: per esempio non bisogna mai sottovalutare unotite monolaterale in un adulto perch pu essere il risultato di una metastasi che chiude la tuba. Lotite , per ragioni anatomiche, comunissima nel bambino ma rara nelladulto e richiede sempre una valutazione ORL con endoscopia ed eventuale biopsia diretta; asportazione chirurgica: come procedimento diagnostico riservata alle masse sulla cui origine i precedenti procedimenti diagnostici non abbiano dato una risposta certa. Nel caso il patologo allesame estemporaneo dichiari che si tratta di una neoplasia indicato lo svuotamento di tutti i linfonodi del collo (neck dissection). Otite ed altre ipoacusie trasmissive Per ipoacusia si intende la riduzione delludito. Le ipoacusie si dividono in trasmissive, dovute a patologie dellorecchio esterno o medio e neurosensoriali, dovute a patologie dellorecchio interno o delle strutture centrali deputate alludito e infine miste.
Innanzitutto si ricordi che se si sostituisce la catena ossiculare con un semplice pistone si perde solo l1,5 % dellenergia. Ipoacusie trasmissive legate a patologie dellorecchio esterno patologia malformativa: fistola, aplasia, atresia, stenosi congenita del condotto uditivo esterno (a volte associata a malformazioni dellorecchio interno); corpi estranei: tappo di cerume: anche se in realt non un corpo estraneo rappresenta una delle cause pi frequenti di ipoacusia trasmissiva; corpi estranei inanimati; corpi estranei animati; patologia infiammatoria: otite esterna acuta: patologia semplice ma molto dolorosa, pi frequente in estate; foruncolo del condotto uditivo esterno; otite esterna maligna: unotite esterna che ha alla base P.aeuriginosa, guarisce con difficolt, diffonde facilmente ai tessuti molli contigui ed tipica degli anziani con diabete scompensato; colesteoma del condotto uditivo esterno: uninfiammazione particolare in quanto si comporta con una certa aggressivit nei confronti dellosso; patologia traumatica: es. ematomi del condotto uditivo esterno. Sono spesso causati dalluso del cotton-fioc; patologia neoplastica Ipoacusie trasmissive legate a patologie dellorecchio medio patologia malformativa: per esempio alterata ventilazione dellorecchio medio per malformazioni (schisi palatale). La tuba di Eustachio una struttura indispensabile dellorecchio medio. La catena ossiculare si muove solo in funzione del fatto che ai due lati della membrana timpanica c la stessa pressione; patologia infiammatoria: otite media acuta. Ne esistono vari tipi: otite media acuta a timpano chiuso; otite media acuta con perforazione timpanica e secrezione sierosa, mucosa o purulenta; otite media cronica semplice a timpano chiuso o semplice con perforazione timpanica. Si tratta di una patologia chirurgica: non vi nella stragrande maggioranza dei casi la possibilit di curarla solo con la terapia medica. Tipica di questa malattia la metaplasia mucipara delle cellule dellorecchio medio. Non infrequenti sono le complicanze sia extra che intracraniche. Si opera non tanto e non solo per risolvere lipoacusia ma piuttosto per eliminare la malattia; otite media colesteatomatosa: aggressiva in quanto erode losso. Complicanze dellotite: intracraniche: meningiti, ascessi cerebrali, cerebellari extracraniche: ascessi subperiostei, paralisi del VII nervo cranico, fistole labirintiche nel 10% dei casi di colesteatoma. patologia traumatica; patologia neoplastica; otosclerosi: dovuta a riarrangiamento della capsula ossea otica coinvolge prima gli ossicini, in particolare la staffa, e poi lorecchio interno. E una malattia autosomica dominante a penetranza incompleta. Si presenta di solito tra i 15 ed i 45 anni e colpisce pi spesso il sesso femminile. La patologia aggravata dalla gravidanza e dallallattamento. Chirurgia della sordit Esistono sostanzialmente due forme di ipoacusia di pertinenza ORL: trasmissive (orecchio medio o esterno); percettive o neurosensoriali (orecchio interno). La chirurgia in grado di porre rimedio alla stragrande maggioranza dei casi di ipoacusie trasmissive (perforazione timpanica, otosclerosi, otiti). Con una sola tecnica si pu invece intervenire sulle ipoacusie percettive: limpianto cocleare. Tecniche chirurgiche di intervento nellambito di ipoacusia trasmissiva: miringocentesi: nellera preantibiotica spesso si era costretti ad aprire la membrana timpanica per far uscire il materiale purulento. Oggi ci non avviene quasi mai. Esiste tuttavia una particolare otite cronica, detta sieromucosa, che riconosce probabilmente come fattore patogenetico fondamentale la
disfunzione tubarica e che non presenta sintomi se non lipoacusia, che deve essere drenata chirurgicamente. E una forma grave perch spesso bilaterale e pu essere sconosciuta, soprattutto nellinfanzia. In tal caso si pu tentare una terapia medica che spesso fallisce oppure incidere e drenare il liquido accumulatosi nellorecchio medio. Poich la raccolta tende a recidivare si applica un drenaggio permanente per ventilare la cassa timpanica. Ci non compromette la funzione e ludito viene riacquistato subito. Molte di queste forme guariscono spontaneamente con la crescita; miringoplastica: ricostruzione di una membrana timpanica perforata che non guarisce spontaneamente in presenza di una cassa timpanica e di una catena ossiculare indenne. Pu essere fatta per: via endoaurale, cio attraverso il condotto uditivo, se c buona visuale; via retroauricolare. timpanoplastica: eccezionfatta per la sieromucosa tutte le altre otiti croniche provocano perforazione timpanica. In tal caso la miringoplastica semplice non sufficiente: necessario intervenire sullintero orecchio medio per eradicare la malattia ed eventualmente ricostruire le strutture danneggiate. La timpanoplastica difatti consta di due fasi: anatomica (asportazione delle lesioni e pulizia) e funzionale (ricostruzione dellapparato di trasmissione). Esistono due tipi di otiti croniche: benigne: non danno mai complicazioni come mastoiditi, paralisi del faciale, ascesso cerebrale, meningiti In tal caso la chirurgia opzionale ma consigliata nei bambini per i problemi sociali che lipoacusia pu comportare; maligna o colesteatomatosa: si forma un colesteatoma, cio una cisti colesterinica che ha la caratteristica di erodere tutto ci che ha intorno causando spesso complicazioni. In tal caso la chirurgia obbligatoria. Anche lotosclerosi una precisa indicazione chirurgica: si tratta di una patologia metabolica primitiva dellosso temporale di origine genetica (AD a penetranza incompleta) che interessa la capsula otica. Essa determina neoformazione di osso che spesso causa fissazione della staffa e conseguente ipoacusia trasmissiva lentamente progressiva, a volte complicata da una forma neurosensoriale. Il chirurgo, per via endoaurale, al microscopio rimuove la staffa, pulisce il focolaio e vi mette una protesi. ossiculoplastica. Patologia benigna rino-sinusale Il naso al centro del massiccio facciale superiore. Anatomicamente confina inferiormente col palato duro e lapparato dentario; lateralmente con le orbite ed i seni paranasali; superiormente con la fossa cranica anteriore e posteriormente con i vasi profondi del collo. Sotto i cornetti esistono degli ostii che mettono in comunicazione il naso coi seni paranasali con i quali forma ununica entit (tanto vero che una lieve sinusite spesso conseguenza del raffreddore). Infine la vicinanza anatomica delle tube di Eustachio fa s che una malattia del naso possa coinvolgere anche lorecchio medio, soprattutto nel bambino. Si capisce quindi come le malattie del naso possano coinvolgere vari distretti. Per una questione fisiologica legata al ruolo del naso una patologia di questorgano pu infine ripercuotersi negativamente sui polmoni. Fisiologia della mucosa nasale: funzione ciliare; funzione secretoria; funzione vasomotoria: la sottomucosa del naso estremamente vascolarizzata con strutture di tipo cavernoso. Ci si traduce in tre principali funzioni del naso: funzione respiratoria; funzione di condizionamento dellaria inspirata (riscaldamento e umidificazione): lumidificazione dellaria assicurata per l80 % (su un totale del 95%) dal naso grazie alla secrezione mucosa. Questa funzione particolarmente importante considerando che la importantissima funzione delle ciglia dellapparato respiratorio legata allumidit dellaria inspirata: esse funzionano bene se superiore al 70%, al 50% si bloccano dopo 9 ed sufficiente respirare aria al 30% di umidit per soli 4 minuti affinch le ciglia si fermino. Il riscaldamento garantito dal tessuto erettile presente nella sottomucosa soprattutto a livello del cornetto inferiore e di quello medio. La temperatura del naso costantemente tra 31e 34 C entro ampie variazioni di temperatura esterna. funzione di purificazione: operata dalla secrezione nasale siero-mucosa che, prodotta nella misura di 1 litro al giorno, ricopre la mucosa nasale e paranasale. Per trasporto muco-ciliare si intende il processo fisiologico di scorrimento di questo film mucoso su un letto di cellule ciliari. Altre funzioni del naso sono:
olfattiva; difensiva ed immunitaria; di risonanza (determina il timbro della voce). Unaltra peculiarit della fisiologia del naso il ciclo nasale: senza che ce ne si accorga ciclicamente (0,5 7 ore) viene variato il calibro delle due narici mantendendo pur sempre il calibro totale uguale. Nel momento del raffreddore il ciclo si avverte. La funzione dei seni paranasali non molto chiara. Sicuramente: alleggeriscono le ossa della faccia; contribuiscono a riscaldare e umidificare laria inspirata; azione di risonanza nella fonazione; fungono come ammortizzatori nei traumi facciali. Svantaggi della respirazione buccale: pi rapida e meno profonda; il pre-trattamento dellaria ridotto dell80-90%; mancano i riflessi regolatori a partenza nasale (tosse, starnuto). Patologia del naso Patologia infiammatoria: la pi frequente il raffreddore a eziologia virale. Esistono poi infezioni rinosinusali ad altra eziologia (batterica o da ipersensibilit); eczema; foruncolo; impetigine. Malformazioni: arinia, iporinia, polirinia; malformazioni scissurali; cisti o fistole congenite; atresia delle coane: per la peculiarit di respirazione del neonato incompatibile con la vita se non corretta precocemente; deviazioni del setto: pu rappresentare una complicanza del passaggio attraverso il canale del parto; Traumi: i traumi faciali producono tipicamente fratture secondo le linee di Lefort. In questo caso tra laltro importante valutare le secrezioni nasali per la possibilit di liquorrea; Corpi estranei nasali: molto frequenti nella prima infanzia (2-5 anni); Epistassi: una delle problematiche pi frequenti. Riconosce: Cause locali: traumi, tumori, polipi, varici, corpi estranei, rinopatie infettive e non; Cause generali: la pi importante lipertensione arteriosa che pu causare rinorrea in particolare nel corso di una crisi. E classificata in base alla sede in: Epistassi anteriore: il sanguinamento a livello del locus Valsalvae; Epistassi posteriore: sanguinamento a livello dellarea sfenopalatina (zona del Woodruff); Epistassi a sede variabile (o multipla). Trattamento: Epistassi anteriore: compressione, tamponamento anteriore, ev. diatermo-coagulazione; Epistassi posteriore: tamponamento anteriore e posteriore; Provvedimenti generali: borsa di ghiaccio, posizione del capo, antibiotici, somministrazione coagulanti, trasfusione; Polipi nasali: sono una degenerazione edematosa della mucosa naso-sinusale ad eziologia multifattoriale (allergica, intolleranza a farmaci). Le neoformazioni originano generalmente a livello del meato medio della mucosa etmoidale e insorgono pi frequentemente nei maschi e nei soggetti con pi di 40 anni. La poliposi peggiora il flusso nasale esponendo a processi flogistici ed ad infezioni. I segni pi comuni sono stenosi nasale progressiva, ipo o anosmia, cefalea e rinorrea. Diagnosi: indagini ematologiche; indagini del secreto nasale; prove allergiche e valutazione sensibilit ad ASA e FANS; endoscopia nasale; biopsia del polipo per la diagnosi differenziale con neoplasie;
TAC seni paranasali per scoprire eventuali complicanze. La terapia chirurgica prevede la possibilit di scegliere tra: polipectomia semplice; etmoidectomia per via transnasale o endonasale; etmoidectomia totale. Sinusite Per sinusite si intende la flogosi e linfezione dei seni paranasali. Spesso origina come complicanza di una rinite perch la congestione e la stasi favoriscono le infezioni. Talvolta conseguenza di una patologia sistemica. Si distinguono sinusiti croniche ed acute, questultime a loro volta distinte in: catarrali; purulente; ulcero-necrotiche: sono rare ed in pratica si vedono solo nellimmunodepresso. Sintomi delle sinusiti: rinorrea mucopurulenta/epistassi; cefalea spontanea o provocata con sede diversa a seconda dei seni implicati: seno frontale: punto di Ewing (a livello del n. sovraorbitario); seno etmodiale: punto di Grinwold (o lacrimale); seno mascellare: punto di emergenza del nervo alveolare (fossa canina); iposmia: riduzione dellolfatto; febbre, soprattutto nelle forme acute. Diagnosi: clinica/semeiologica; rinoscopia anteriore e posteriore; diagnostica per immagini: lRx, una volta molto usato, ha oggi lasciato spazio alla TAC che presenta il vantaggio di permettere di scoprire complicanze (ossee con osteomieliti, endocraniche o orbitarie come flemmone o ascesso orbitario) e di programmare eventuali interventi chirurgici. Lortopantomografia ancora utilizzata per evidenziare uneventuale sinusite a partenza odontogena. La terapia locale, che si avvale di lavaggi nasali con fisiologica e decongestionanti, importantissima. Ad essa si affiancano gli antibiotici. Patologia laringea benigna Funzioni principali della laringe: funzione sfinterica; funzione respiratoria; funzione fonatoria. Tutti i muscoli laringei, tranne il cricotiroideo innervato dal ramo esterno del nervo laringeo superiore, sono innervati dal nervo ricorrente laringeo. Il cricotiroideo stira le corde vocali facendo assumere alla voce toni alti: la paralisi di questo mucolo si traduce in disfonia nei toni alti. Lesioni congenite: cisti epidermoidi; sulcus glottidis: solco sottile che attraversa tutto lepitelio delle corde vocali e causa disfonia. Si osserva solo al microscopio. Lesioni acquisite: noduli vocali: crescita non cancerosa, bilaterale, delle corde vocali causata spesso da un abuso della laringe. Clinicamente causa raucedine (perturbazione della normale produzione vocale). Di solito si prova per 6 mesi con una terapia logopedica ed in caso di insuccesso si ricorre alla chirurgia; pseudocisti; cisti; polipi: sono lesioni non cancerose che colpiscono usualmente gli uomini. Originano spesso dallattrito di una corda vocale con una controlaterale malata (es. che presenta un nodulo). Causano raucedine, talvolta sensazione di nodo in gola. La terapia solitamente chirurgica. cicatrici, anche iatrogene; laringite: uninfiammazione delle corde vocali che pu essere acuta (di solito virale) o cronica (sostanze irritanti, fumo, reflusso acido): laringite secca: dovuta ad una inadeguata produzione di muco che solitamente va a bagnare le
corde vocali. Spesso riguarda i pazienti radiotrattati; laringite cronica da reflusso acido: dovuta al passaggio di reflusso acido nelle prime vie aeree. Sono sufficienti anche poche esposizioni per avere un danno importante. Quadro laringoscopico: ipertrofia della mucosa commissurale posteriore; edema delle corde vocali (pseudosulcus); edema diffuso della laringe; abbondante muco; stenosi glottica e sovraglottica; granulomi della regione aritenoidea. Valutazione diagnostica della laringe: laringoscopia indiretta con specchietto. E un esame di 1 impiego ma pu essere ostacolato se vi un vivace riflesso; laringoscopia rigida: fornisce le migliori immagini e permette di effettuare biopsie ma un esame pi costoso rispetto al successivo e va fatto in anestesia generale; endoscopia flessibile: ben tollerata, permette una completa esaminazione e documentazione video; videostroboscopia. Stati precancerosi delle VADS Le sedi in cui pi facile riconoscere le lesioni preneoplastiche sono la bocca e la regione glottica della laringe. Rinvenire aree di epitelio squamoso stratificato non cheratinizzato a livello della laringe, pur trattandosi di una metaplasia, non pu essere considerato una condizione preneoplastica in quanto ci normalmente avviene nelle regioni della laringe esposte a stress (es. cantanti). Stesso dicasi per il riscontro di epitelio cheratinizzato a livello della mucosa masticatoria della bocca. Le due tipiche lesioni precancerose in ambito ORL sono la leucoplachia e leritroplachia. Questi due sono termini clinici senza connotati istopatologici e che stanno semplicemente ad indicare chiazze di colore biancastro o rossastro. Ci sono per delle condizioni come la candidiasi orale che si presentano con chiazze bianche senza per che esse rappresentino lesioni preneoplastiche. Quindi si provveduto a dare una definizione clinica pi precisa: per leucoplachia si intende una placca biancastra che non pu essere identificata con nessuna altra lesione e che non si associa a nessun agente eziologico ecetto il tabacco. Si escludono cos le placche legate a traumatismi, candidiasi, sifilide etc La leucoplachia si divide quindi semplicemente in associata o meno al tabacco, omogenea e non omogenea. Gli stessi criteri valgono anche per leritroplachia: ci che cambia semplicemente il colore della lesione. La gran parte delle leucoplachie regrediscono, altre progrediscono e ci pu dipendere da vari fattori: sede: mucosa della guancia, labbra e regioni commissurali sono considerate a basso rischio, il pavimento orale e la lingua (specie superficie inferiore) sono associate ad una maggiore potenzialit maligna; fattori di rischio: quelle associate al tabacco hanno maggiore potenzialit maligna; sesso: il femminile pi a rischio; morfologia: la regressione delle lesioni omogenee pi probabile; colore: leritroplachia ha una potenzialit maligna maggiore rispetto alla leucoplachia. In linea di massima il 15% delle leucoplachie sono istologicamente delle displasie e nel 5% dei casi evolvono in cancro. La percentuale di displasia sale al 50% per leritroplachia e levoluzione in cancro si ha nel 15% dei casi. Nei rimanenti casi si tratta di iperplasia semplice e benigna. La leucoplachia pi aggressiva la leucoplachia verrucosa proliferativa costituita da focolai di ipercheratosi che si ingrandiscono, confluiscono, assumono un aspetto esofitico e successivamente assumono aspetti di eritroplachia. E difficile da trattare e si associa ad un rischio di trasformazione del 90%. La leucoplachia capelluta del cavo orale si osserva negli immunodepressi e assume pi un significato di patologia ematologica che un reale rischio di evoluzione maligna. Si osserva quasi sempre nella superficie laterale della lingua. In generale queste lesioni vengono sottoposte a biopsia solo se sono a rischio e vengono asportate solo se istologicamente sono delle displasie severe. Altrimenti utile il follow-up. Infine unaltra lesione preneoplastica il lichen.
Oncologia delle prime vie aereodigestive Considerazioni generali Circuiti di regolazione alterati in pressoch tutte le neoplasie: RB: oncosoppressore, coinvolto nel passaggio tra la fase G2 e S del ciclo cellulare; p53: gene oncosopressore, regola i processi di apoptosi/riparazione del DNA; RAS: oncogene; sistema di mantenimento dei telomeri, importante per lintegrit cromosomica; circuito regolante langiogenesi. I tumori del distretto testa-collo sono meno del 5% di tutte le neoplasie maligne: si verificano 500.000 nuovi casi allanno di carcinoma squamoso, che listotipo prevalente (90%). Da un punto di vista prognostico ovviamente i carcinomi squamosi localizzati sono quelli che garantiscono la prognosi migliore. Se esistono metastasi linfonodali laterocervicali la prognosi peggiore. La via linfatica la prima via di metastatizzazione. A seconda del sito dorigine della neoplasia vi sono sedi specifiche dove inizia il provesso linfonodale di metastatizzazione ed infatti si identificano i livelli linfonodali: 1: livello sottomandibolare e sottomentoniero; 2-3-4: livelli giugulo-digastrici; 5: posteriormente allo sterno-cleido-mastoideo. I limiti del TNM: non d informazioni sullistotipo; non definisce le condizioni dellospite (in pazienti diversi tumori simili hanno comportamenti diversi). Nel momento in cui si sospetta una neoplasia delle prime vie aereodigestive liter diagnostico prevede: esame clinico, specie con metodiche endoscopiche; TAC del collo con mezzo di contrasto; risonanza magnetica: maggiore capacit discriminante dei tessuti molli. Si utilizza per esempio per capire se una lesione infiltra o solamente comprime la capsula; PET o radioimmunoscintigrafia: si utilizza soprattutto nella ricerca di tumori occulti. Sono ancora metodiche non di primo impiego. Nel caso il sospetto venga confermato si impone la stadiazione: N: esame clinico (palpazione del collo): falsi negativi dal 20 al 50 % dei casi; ecografia del collo, possibilmente con citoaspirato; TAC del collo con MDC; RM; PET; SPECT con Tl201 (metodica sperimentale); esame clinico: particolarmente opportuna lesplorazione di tutte le VADS a causa della alta frequenza di altri tumori; EGDS; Rx Torace; ecografia epatica; eventuale scintigrafia ossea. Le metastasi sono piuttosto tardive e riguardano soprattutto tumori in stadio avanzato. Allincirca 1/3 dei colli stadiati N0 con tecniche cliniche (cN0) sono stati poi valutati istologicamente N+ (pN+). Esistono difatti delle cosiddette micrometastasi al di sotto dei limiti delle metodiche diagnostiche. Per questo motivo vi un grosso dibattito sulla possibilit di un trattamento elettivo del collo anche in caso di cN0. Possibilit: wait and see; svuotamento laterocervicale elettivo (basato sulla probabilit superiore al 20% di un interessamento occulto); radioterapia elettiva: trova meno applicazioni del precedente; tecnica del linfonodo sentinella: in fase di studio perch le strutture linfonodali non sono cos standardizzate come nel caso della mammella (es. descritte step methastasis: metastasi che saltano il livello anatomico in cui dovrebbero trovarsi in base alla sede del tumore primitivo). Lo svuotamento radicale laterocervicale classico prevede lasportazione dei livelli linfonodali, del nervo M:
accessorio spinale, della vena giugulare interna e del muscolo sternocleidomastoideo. Per i tumori del distretto testa collo possibile effettuare un trattamento meno demolitivo ma con risultati sovrapponibili dal punto di vista della radicalit chirurgica: per esempio lo svuotamento radicale modificato, pur prevedendo lasportazione dei linfonodi, permette di ridurre lasportazione di altre strutture. Sono inoltre in fase di studio svuotamenti selettivi. Carcinoma labiale Incidenza: 2/100.000/anno; rapporto M:F = 25:1; picco di frequenza: 55-65 anni; labbro inferiore 80-90 % (90% dei quali ca. squamoso), labbro superiore 10% (40% ca. squamosi, 60% basaliomi); capacit metastatizzante: 5% se la lesione primitiva colpisce il labbro inferiore; 15% se la lesione primitiva colpisce il labbro superiore; Aspetto: area erosa; Trattamento: chirurgico sia su T che su N; radioterapia se inoperabile o dopo intervento chirurgico (in linea di massima quando il patologo descrive una rottura capsulare dei linfonodi o qualora la stadiazione sia superiore a 2B); Prognosi: lesioni di limitate dimensioni e pN0: sopravvivenza a 5 anni del 95%; pN+: sopravvivenza a 5 anni del 45%. Carcinoma della lingua e del cavo orale Incidenza: 8-10 casi su 100.000/anno; rapporto M:F = 3:1; picco di frequenza intorno ai 60-70 anni; istotipo: carcinoma squamoso nel 95% dei casi; nel 15-20 % dei casi si associa ad altri tumori sincroni o metacroni; metastasi linfonodali: alla 1^ osservazione nel 60% dei carcinomi squamosi della lingua e del cavo orale. Per quanto riguarda la lingua mobile, per ragioni di drenaggio linfatico, le metastasi linfonodali sono gi possibili in fase precoce; Prognosi: lesioni di limitate dimensioni e pN0: sopravvivenza a 5 anni del 70% recidive o pN+: sopravvivenza a 5 anni del 20-25%. Tumori maligni tonsillari Incidenza: 8-10 casi su 100.000/anno; rapporto M:F = 4:1; picco di frequenza intorno ai 60-70 anni; istotipo: carcinoma squamoso nel 70-75% dei casi, linfomi non Hodgkin 15%, linfomi di Hodgkin 2%, altri 12%; nel 15-20 % dei casi si associa ad altri tumori sincroni o metacroni; metastasi linfonodali: presenti nel 70% dei casi alla 1^ osservazione, anche bilateralmente. Spesso rappresentano il primo segno di malattia: il cancro della tonsilla di solito diagnosticato come tumore occulto ed in caso di metastasi linfonodali e tumore primitivo non nota pu essere consigliata la tonsillectomia; Trattamento: chirurgico su T e su N. Radioterapia se inoperabile o dopo intervento chirurgico. Prognosi: complessivamente sfavorevole per la diagnosi tardiva. lesioni di limitate dimensioni e pN0: sopravvivenza a 5 anni del 50-60% T avanzato o pN+: sopravvivenza a 5 anni del 15-20%. Tumori maligni laringei Persi i primi 10 min. Diffusione della neoplasia Drenaggio linfatico della laringe:
regione sovraglottidea: sistema linfatico superficiale che drena in un sistema profondo. Le metastasi sono usualmente al II e al III livello ma il sistema molto articolato e con molte connessioni; regione glottidea: relativa scarsit di linfatici che drenano le corde vocali vere. E pi frequente linvasione locale; regione ipoglottidea: regione ben servita dai linfatici. I linfonodi coinvolti non sono solo quelli laterocervicali ma anche paravertebrali. Il coinvolgimento di N il fattore prognostico pi importante nei tumori testa collo. Staging del collo: N0: assenza di metastasi; N1: metastasi isolata < 3 cm. omolaterale; N2a: metastasi isolata tra 3 e 6 cm.; N2b: pi linfonodi coinvolti omolateralmente alla lesione ma tutti di grandezza inferiore a 6 cm; N2c: pi linfonodi coinvolti anche controlateralmente alla lesione ma tutti di grandezza inferiore a 6 cm; N3: metastasi > 6 cm. Metodiche utilizzate per lo staging di N: esame clinico: elevato numero di falsi negativi; ecografia del collo, associata o meno allagoaspirato. E una buona metodica; TAC: anchessa accurata. Il mezzo di contrasto spesso utile nel differenziare i vasi del collo dai gruppi linfonodali indicando loperabilit della lesione; RM: meno utilizzata. Anche se limaging indica uno stadio N0 ma la stadiazione T si associa ad una possibilit > 15-20% della presenza di metastasi si opera comunque uno svuotamento elettivo dei linfonodi del collo. Prognosi Cancro sopraglottico: prognosi buona negli stadi iniziali. Tende a dare metastasi laterocervicali; Cancro glottico: prognosi eccellente specie negli stadi iniziali; Cancro sottoglottico: prognosi meno favorevole. Trattamento Il trattamento chirurgico quello di scelta: si esegue laringectomia parziale o totale associandola o meno a svuotamento laterocervicale. Le possibilit sono due: Endoscopia: con strumentazione a freddo o laser. E indicato nei tumori T1 o T2 nelle zone glottiche o sopraglottiche; A campo aperto: cordectomia; laringectomia sovraglottica; laringectomia sovracricoidea; laringectomia totale con tracheostoma permanente e perdita della parola. La scelta tra le varie opzioni dettata dalla sede e dallestensione del tumore. Altre opzioni non chirurgiche vanno prese in considerazione quando vi siano controindicazioni alla chirurgia: non consenso del paziente; grande estensione della neoplasia; stato generale ed et del paziente. Tumori dellipofaringe (ed altre considerazioni su quelli della laringe) Lipofaringe, di cui fanno parte anche i seni piriformi, si trova lateralmente e posteriormente alle strutture laringee sovraglottiche. Talvolta le lesioni che coinvolgono lipofaringe e la regione laringea sovraglottica sono indistinguibili perch coinvolgono entrambe le strutture. I carcinomi squamosi sono le neoplasie pi frequenti di questo distretto. Listotipo alternativo pi rappresentanto il sarcoma che comunque costituisce solo l1% delle neoplasie maligne laringoipofaringee. Ipofaringe e laringe riconoscono anche i medesimi fattori di rischio: fumo e, soprattutto, alcool. La sede della laringe nella quale lalcool pi pericoloso la parte sovraglottica, quella pi a contatto con esso. Risulta per impossibile quantificare il valore soglia o laumento del rischio perch la variabilit genetica fa s che a dosi uguali si ottengano risposte diverse. Nei pazienti pediatrici esistono i tumori di questo distretto ma, non essendo i bambini esposti ai classici fattori di rischio, listotipo pi frequente non pi il carcinoma squamoso ma il rabdomiosarcoma.
Per tutte le VADS la condizione preneoplastica classica la leucoplachia, una descrizione clinica di ci che istologicamente una displasia. La presenza di leucoplachia o di altre lesioni sulle corde vocali d come primo sintomo la disfonia. Un paziente disfonico da pi di 2-3 settimane dovrebbe essere sottoposto a valutazione ORL. Ancora non c un accordo sul fatto che la flogosi cronica da reflusso sia o meno una lesione precancerosa. Sintomatologia desordio dei tumori dellipofaringe e della laringe sopraglottide e ipofaringe: disfagia (non precoce: ci causa della diagnosi spesso tardiva di queste neoplasie); otalgia riflessa, cio che non corrisponde a flogosi n della mucosa timpanica n del condotto uditivo (anche questo piuttosto tardivo); glottide: disfonia (molto precoce): bastano anche piccole lesioni delle corde affinch si determini disfonia. La diagnosi molto precoce e ci, unito al fatto che i linfatici di questarea sono pochi, determina la prognosi sostanzialmente buona di queste neoplasie; tosse; sottoglottide (sotto le corde vocali fino al cm superiore della trachea); dispnea: il sintomo molto tardivo ma spesso i tumori sottoglottidei coinvolgono in realt anche la glottide e quindi il sintomo dinizio la disfonia. Valutazione diagnostica di ipofaringe e laringe Valutazione obiettiva con metodiche riflesse (specchietti e luce riflessa) oppure, preferibilmente, con endoscopia rigida o flessibile. Queste metodiche permettono di effettuare biopsie senza necessit di anestesia generale. Ancoroggi lendoscopia rigida fornisce migliori risultati per quanto riguarda la qualit dellimmagine anche se lo strumento non permette di effettuare biopsie (anche se per utilizzare lendoscopio basta utilizzare una mano e con laltra si possono fare prelievi bioptici). Il rischio principale riguarda la possibilit di sanguinamenti importanti e quindi queste metodiche ambulatoriali sono utilizzabili solo nelle lesioni piccole; in anestesia generale microlaringoscopia in sospensione: lo strumento un laringoscopio cavo rigido che arriva fino al di sopra delle corde vocali e che permette sia il prelievo bioptico sia il trattamento di piccole lesioni; stadiazione: Rx torace, TAC o RMN. Ecografia del collo con eventuale citoaspirato. I tumori dellipofaringe si distinguono dagli altri della regione testa-collo perch pi frequentemente danno metastasi a distanza per via ematogena (quasi 20% dei casi). Un altro tumore ad alto rischio quello del rinofaringe, frequente specie nel Sud-est asiatico per la maggiore prevalenza dellinfezione da EBV. Tumori rinosinusali Sono patologie rare: rappresentano il 3% dei tumori delle VADS e solo lo 0,2 % di tutti i tumori maligni. Si tratta di neoplasie che costituiscono una sfida per il chirurgo: la sede anatomica complessa (per esempio la parete laterale del naso in alcuni punti, dette aree delle fontanelle, sprovvista di impalcatura ossea per cui un processo neoplastico sinusale pu facilmente sconfinare nelle fosse nasali) e la diagnosi viene posta quasi sempre quando le lesioni sono gi in fase avanzata. Sono legati a fattori di rischio occupazionale: si tratta di uneccezione al classico binomio fumo e alcool. Essi inoltre sono caratterizzati da variet istotipica e da una sintomatologia spesso aspecifica. Epidemiologia incidenza: circa 1/100.000/anno; 3% di tutti i tumori delle VADS, < 1% di tutti i tumori maligni; rapporto M:F = 2:1; quasi sempre si manifestano in et adulta; malattia professionale nel 44% dei casi. Riguarda: lavoratori dellindustria del mobile o dei calzaturifici: esposizione agli acidi tannici presenti in alcuni legni o negli agenti concianti; industria tessile: esposizione alla formaldeide. Storia naturale Questi tumori sono caratterizzati da accrescimento locale. Sono molto rare le metastasi linfonodali locoregionali (10%), ancor pi rare quelle a distanza (5%).
Il drenaggio linfatico basso nei seni paranasali; il rinofaringe invece a maggior rischio di metastasi sia locoregionali che ematogene. Le metastasi a distanza si verificano soprattutto in concomitanza di recidive. Tumori divisi per distretto di insorgenza tumori del seno mascellare. Si dividono in: infrastrutturali: riguardano la met inferiore del seno. Invadono le fosse nasali, le fosse pterigopalatine, le guancie ed il palato duro; sovrastrutturali: riguardano la met superiore del seno. Invadono lorbita, letmoide, la fossa pterigo-palatina, le cavit nasali superiori; tumori delletmoide: coinvolgimento dellorbita precoce perch la lamella ossea che separa letmoide dallorbita molto esile. Se superano la lamina cribrosa possono invadere la fossa cranica anteriore, supero-anteriormente il seno frontale o ancora inferiormente le fosse nasali; tumori delle fosse nasali: invadono inferiormente il cavo orale, anteriormente la punta del naso, posteriormente il rinofaringe e superiormente letmoide; seno frontale: invadono posteriormente la fossa cranica anteriore, inferiormente letmoide, anteriormente la cute della fronte; seno sfenoidale: linvasione superiore pu coinvolgere la sella turcica e la fossa cranica anteriore. Sintomatologia La sintomatologia sfumata: i tumori dei seni paranasali spesso non danno sintomi finch non vi una invasione delle strutture vicine. Il ritardo diagnostico medio di 6-9 mesi e la sintomatologia pu essere fuorviante (es. dolori ai denti, problemi neurologici, problemi oculistici) tanto pi perch spesso questi pazienti convivono per motivi professionali con una sintomatologia rinosinusitica e tendono a sottovalutare i sintomi del tumore. Tumori rinomascellari: sintomi tipici sono lostruzione nasale monolaterale, eventualmente accompagnata a rinorrea sempre omolaterale. Possono associarsi appiattimento del solco naso-genieno e dolori riferiti alla fossa cronica o allorbita. Se la neoplasia infiltra inferiormente si possono manifestare dolori ai denti, caduta dei denti, addirittura fistole oro-antrali oppure tumefazione del palato duro. Se invece si porta verso lorbita compare diplopia (per compressione o infiltrazione della muscolatura estrinseca) o infiammazione delle ghiandole lacrimali. Se infine si porta posteriormente verso la fossa pterigo-palatina sintomi tipici sono cefalea profonda, xeroftalmia perch l scorrono fibre originanti dal ganglio sfenopalatino che innervano le ghiandole lacrimali, ipostesie e parestesie a livello del palato molle e della faringe per coinvolgimento delle fibre sensitive (n.b.: associazione tra algia e ipoestesia suggestiva di neoplasia); Tumori rinoetmoidali: il sintomo iniziale sempre lostruzione nasale monolaterale. Il sintomo compare pi precocemente rispetto al caso precedente e si associa ad epistassi recidivanti, specie posteriori. Altri sintomi sono le algie e sintomi dovuti allinvasione locale (cefalea irradiata al vertice e alloccipite piuttosto che diplopia e dislocazione del bulbo oculare). Diagnosi Anamnesi con sintomatologia di sospetto; Visita ORL durante la quale viene eseguita rinoscopia con fibre ottiche. Ci permette lesplorazione di tutto il naso e di eseguire eventuali biopsie; TAC/RM: preferibile eseguirle entrambe: TAC: utile per la valutazione delle limitanti ossee dei seni paranasali. Una delle caratteristiche di queste neoplasie infatti quella di distruggere precocemente losso. Accuratezza: 85%; RM: superiore nella definizione dellinvasione dei tessuti molli e nella diagnostica della diffusione perineurale (lungo le guaine nervose). Permette inoltre di differenziare la stasi di secrezioni da una neoplasia. Accuratezza: 98% con mdc. Istologia Carcinoma a cellule squamose: il tipo istologico pi frequente ma si arriva a percentuali non superiori al 60-70%; Adenocarcinoma: pi frequente rispetto alle altre regioni ORL: tra i sottotipi salivari, originanti dalle cellule salivari minori, spicca il ca. adenoidocistico. E
caratterizzato da crescita perineurale che giustifica un alto rischio di recidive e la necessit di un follow-up protratto. Lo stesso dicasi per il carcinoma a cellule aciniche; Tra i sottotipi non salivari tipico ladenocarcinoma di tipo intestinale: istologicamente simile alladenocarcinoma del colon. Pi degli altri si associa a fattori di rischio occupazionali. Colpisce di preferenza letmoide perch l si depositano le polveri. Diagnosi differenziale: Papilloma invertito: benigno ma rappresenta una condizione preneoplastica; Rinosinusite funginea: lesione benigna ma che pu causare erosione dei seni; Malattie distruttive della linea mediana: es. linfomi a cellule NK; Carcinoma del rinofaringe: utile differenziarli dai ca. rinosinusali perch in questo caso il trattamento di scelta la radio-chemioterapia. Trattamento Il trattamento di scelta la chirurgia: essa comporta notevoli difficolt perch la regione complessa e perch usuale linvasione di altre strutture. Frequenti sono gli interventi congiunti con gli oculisti o i neurochirurghi; Quasi sempre fa seguito la radioterapia e la chemioterapia che risultano di scelta nei tumori inoperabili. Bisogna stare attenti alla vicinanza con strutture nobili come lorbita e lencefalo. La sopravvivenza nettamente influenzata dal fatto che l80% di queste neoplasie giunge allosservazione quando gi allo stadio T3 o T4. Tumori multipli primitivi delle vie areo-digestive superiori (testa collo) Quando un soggetto si ammala di ad un tumore delle prime vie areo-digestive pu andare incontro ad altri tumori (nuove neoplasie, non metastasi n recidive) contemporaneamente o in tempi successivi. Criteri diagnostici per parlare di tumori multipli: conferma istologica di malignit; esistenza di un tratto di tessuto sano tra due neoplasie diverse; escludere che si tratti di una metastasi (es. se ci sono gi altre localizzazioni). Mediamente dopo un 1 tumore dal 15 al 35% dei pazienti ne sviluppa un altro. Molto pi rari sono i 3i, 4i. tumori. I tumori multipli primitivi si distinguono in: simultanei: si scoprono simultaneamente; sincroni: il 2 tumore diagnosticato entro 6 mesi dalla diagnosi del 1 (detto index tumor. Nei tumori simultanei lindex tumor la neoplasia sintomatica); metacrono: la diagnosi del 2 tumore segue di pi di 6 mesi la diagnosi del 1. Fatte queste considerazioni si capisce come, prima di cominciare a curare una neoplasia testa-collo, fondamentale esplorare tutte le prime vie areo-digestive insieme ad esofago e polmone. Epidemiologia Simultanei index tumor: prime vie areo-digestive (VADS); 2 tumore: polmone 50%; VADS 30%; esofago 5%; organi distanti non correlati: 15%; In dettaglio: VADS + polmone. Lindex tumor del: Laringe: 50%; Cavo orale: 30%; Orofaringe: 15%; VADS+VADS: Nel 60% dei casi lindex tumor nel cavo orale e il 2 tumore nel cavo orale, nella faringe o nella laringe; Nel 40% dei casi lindex tumor nel faringe o nella laringe ed il 2 tumore nella laringe. Metacroni
Index tumor VADS e 2 tumore VADS: 35%; Index tumor VADS e 2 tumore polmone: 20%; Index tumor polmone e 2 tumore VADS: 10%. La sede di incidenza del 2 tumore in genere correlata alla sede del primo: si distingue lasse cavo oralefaringe-esofago dallasse laringe-polmone. Lassociazione laringe-polmone in assoluto la pi frequente e la neoplasia polmonare la prima causa di morte nei pazienti con pregresso carcinoma della corda vocale perch quello in cui si arriva pi precocemente alla diagnosi e la guarigione possibile nel 90-92% dei casi. Queste persone vivono cos pi a lungo ma hanno come prima causa di morte un altro tumore: ci stravolge il vecchio concetto che dopo 5 anni liberi da malattia un paziente oncologico si pu considerare guarito. Lassociazione si spiega probabilmente col fatto che i fattori di rischio, primi fra tutti fumo e alcool, sono comuni. Nei tumori metacroni lincidenza del 2 tumore massima dopo 3-5 anni dallincidenza dellindex tumor. Trattamento se le neoplasie sono simultanee si cura il cancro che ha la prognosi peggiore (es. tra laringe e polmone quello del polmone peggiore). Se il paziente, per esempio in virt del tumore del polmone, ha una prognosi infausta si pu decidere di non operare un tumore della laringe che se fosse stato isolato avrebbe portato il paziente in sala operatoria. La laringectomia totale difatti un intervento pesante che non ha senso se non si pu allungare sensibilmente la speranza di vita. In sostanza ci si basa sul tumore peggiore comportandosi come se laltro non esistesse. I tumori delle prime vie riconoscono come terapia elettiva quella chirurgica. Si tratta difatti di carcinomi squamosi che raramente danno metastasi e che se diffondono lo fanno per via linfatica con 1^ stazione i linfonodi locoregionali; se sono metacroni: si tratta il 2 solo se il 1 ha avuto una remissione completa; la diagnosi del 2 tumore deve essere precoce: ci presuppone un importante sforzo per il follow-up. Spesso il 2 tumore sintomatico anche perch il paziente, avendo gi vissuto lesperienza, pi attento ai segni del tumore. Quando un paziente di questo tipo si presenta con la sensazione di una recidiva non ci devono essere tempi di attesa; il tipo di trattamento utilizzato per il 1 tumore pu condizionare le scelte per il 2: per esempio se il collo stato irradiato non si pu ripetere il trattamento. Inoltre va considerato che operare tessuti irradiati pi difficile. Neoplasie della parotide Quando si parla di tumori delle ghiandole salivari si intende quasi sempre tumori della parotide che sono benigni nel 60-65 % dei casi. I pi rari tumori della sottomandibolare e della sottolinguale sono invece maligni nel 70% dei casi. La parotide prende contatto col condotto uditivo esterno, con larticolazione temporo-mandibolare e col ramo della mandibola. Poggia sul muscolo massetere e contiene al suo interno il nervo faciale nel cui contesto si sfiocca. Qualsiasi intervento sulla parotide fortemente condizionato dalla presenza del nervo: purtroppo infatti vi unampia variabilit anatomica nel modo in cui il nervo si sfiocca per cui necessario trovare il nervo prima che si sfiocchi, isolarlo e solo successivamente agire sulla parotide. Nella parotide sono inoltre presenti numerosi aggregati linfonodali (possono quindi insorgere linfomi), sia esternamente sia nel parenchima, la vena giugulare esterna e larteria carotide esterna. La distanza anatomica tra la parte profonda della parotide e la parete della faringe ridotta. Per questo motivo un tumore del lobo profondo della tiroide pu estrinsecarsi come una bozza in regione tonsillare. I tumori della parotide sono assolutamente peculiari: le variet istologiche che li possono comporre sono le pi svariate. Lultima classificazione divide le neoplasie tiroidee in: adenomi: sono circa il 65% il pi frequente in assoluto ladenoma pleomorfo (ex. tumore misto); adenomi monomorfi: tumore di Worthin; adenoma duttale; adenoma a cellule basali; carcinomi: esistono decine di diversi isotipi. Essi possono essere poco maligni con scarsa capacit invasiva e che non danno mai metastasi (es. carcinoma a cellule aciniche) e molto maligni (carcinoma
squamoso, carcinoma adenoido cistico, carcinoma nel contesto di un adenoma pleomorfo); tumori non epiteliali; linfomi; metastasi. Diagnosi E/O: su piccole parotidi qualsiasi neoformazione risulta palpabile, se la parotide grossa ci pu non essere agevole; Ecografia: stabilisce localizzazione, grandezza e contenuto. Il principale limite rappresentato dalla zona dombra retromandibolare che ne limita lutilizzo ai tumori del lobo superficiale; TAC e RM: indicate soprattutto se le masse sono localizzate in profondit. La RM ha il vantaggio di riuscire in certi casi a riconoscere il nervo faciale e a capire con maggiore precisione rispetto alla TAC se il tumore invasivo; agoaspirato: buona efficienza se il citologo esperto. Trattamento Qualsiasi neoformazione parotidea deve essere asportata, anche se benigna in primo luogo perch tende a crescere, in secondo luogo perch, essendo la massa normalmente pleomorfa, necessaria unanalisi istologica approfondita per poterla realmente giudicare benigna. Trattamento delle neoplasie benigne: parotidectomia del lobo superficiale; quando le neoplasie sono del lobo profondo parotidectomia sub-totale con conservazione del VII n.c. Trattamento delle neoplasie maligne: parotidectomia superficiale se i tumori sono piccoli, superficiali e a basso grado di malignit; in tutti gli altri casi parotidectomia totale che comporta alti rischi di lesione temporanea o definitiva del VII n.c.; svuotamento laterocervicale se il tumore di grandi dimensioni o se alto il grado di malignit. radioterapia complementare: se listologia dimostra un alto grado di malignit; quando c il dubbio di mancata radicalit chirurgica; quando si opera una recidiva; nelle regioni laterocervicali se si sono trovate metastasi linfonodali. Le metastasi latero-cervicali riguardano dal 6 al 28 % dei casi. I linfonodi coinvolti sono quelli del 2 livello o limitrofi. Disfagia orofaringea Sviluppo delle capacit deglutitoria Per disfagia si intende lincapacit di fare arrivare gli alimenti dallesterno allo stomaco. La deglutizione un processo dinamico caratterizzato da riflessi ancestrali tipici del periodo pre e perinatale che vengono poi sostituiti da atti motori pi coordinati. Sviluppo dei riflessi della suzione nel periodo pre-natale: 7^ settimana di gestazione: primi movimenti linguali; 7^ - 9^ settimana: prime prassie linguali e orali; 10^ - 13^ settimana: comincia a comparire il riflesso della suzione; 24^ settimana: completato il riflesso della suzione. Compare il surfactante nei polmoni. Lorofaringe completamente strutturato; 27^-28^ settimana: suzione completa con lunghe pause; 30^-34^ settimana: coordinamento della suzione e deglutizione; 40^ settimana: deglutizione di 4-500 ml/die di liquido amniotico. Periodo post-natale: allattamento (0-6 mesi): il neonato pu mangiare solo liquidi. La lingua non ha una postura adeguata, si muove poco ed in maniera solidale con la mandibola. Non in grado di mantenersi in posizione anteriore e si trova appoggiata sul palato: la respirazione buccale impedita a meno che il bambino non pianga. Lepiglottide rimane alta e si appoggia al palato molle: il cibo dallorofaringe pu passare solo nellesofago (la suzione e la respirazione possono essere contemporanee). Il bambino mangia compiendo 20 atti successivi dopo i quali deglutisce;
transizione (7-12 mesi): compaiono i primi denti; labbra: migliora la presa. Ci permette di rimuovere il cibo dagli utensili; lingua: si eleva dissociandosi dalla mandibola. Si muove anche in senso diagonale; mandibola: movimenti laterali e diagonali indipendenti dalla lingua. Ci permette la masticazione; deglutizione: si cominciano a riconoscere le varie fasi. Migliora il coordinamento deglutizionerespiro; postura: stazione eretta; modificato adulto (12-24 mesi): dieta onnivora; uso indipendente degli utensili; lingua, labbra e mandibola si muovono in maniera indipendente; al termine di questo periodo i movimenti rotatori non subiranno pi rilevanti evoluzioni. Riflessi innati e deglutizione adulta Riflessi fisiologici gi presenti alla nascita: ribaltamento dellepiglottide; adduzione delle corde vocali; riflesso palatino; riflesso faringeo. Si tratta in buona sostanza di riflessi protettivi. Riflessi arcaici che poi scompaiono salvo ricomparire nel corso di alcune patologie neurologiche: Rooting: se si tocca la guancia del bambino lui si gira come per cercare il cibo; Apertura della bocca se si tocca sotto il mento; Suzione-deglutizione; Morso (bite) se si inserisce qualcosa nella bocca del bambino. Fasi della deglutizione adulta: anticipatoria: atteggiamento, postura etc rispetto ad un cibo; orale: preparazione: lingua: trasporta il cibo ai molari, impasta il cibo con la saliva; mandibola: masticazione; sfintere palato-glosso: chiuso; propulsione: arresto della masticazione, le guancie sono schiacciate contro i molari, la lingua esercita una spinta contro il palato duro in contatto con le creste alveolari e si sposta posteriormente trascinando il bolo in orofaringe; innervazione: trigemino, faciale ed ipoglosso. Dal momento in cui il cibo tocca lugola comincia la fase involontaria. faringea (movimenti coordinati eseguiti in meno di un secondo): arresto del respiro; contrazione del velo del palato che chiude cos il rinofaringe. Ci permesso anche dalla contrazione del muscolo costrittore faringeo superiore; chiusura della glottide ed elevazione della laringe che viene ad assumere una posizione simile a quella del neonato; grazie alla peristalsi faringea passaggio del cibo, schiacciato al centro dallazione della lingua, attraverso i seni piriformi. Apertura dello sfintere esofageo superiore e passaggio del bolo in esofago; chiusura dello SES, abbassamento del velo palatale, abbassamento e apertura della laringe; espirazione. Innervazione: trigemino, faciale, glossofaringeo, vago, ipoglosso; fase esofagea: peristalsi esofagea fino al cardias. Disfagia Per disfagia si intende la compromissione di una o pi delle fasi della deglutizione. E caratterizzata da un rallentamento o da un impedimento della progressione del bolo lungo il canale oro-faringeo-esofageo con scarsa od assente protezione delle vie aeree inferiori. La disfagia pu avere basi neurologiche o organiche. Quelle organiche possono essere: congenite:
nati pretermine; malformazioni (labio-palato schisi che colpisce 1/1000 nati, stenosi esofagea, fistola tracheo-esofagea); acquisite: flogistiche; neoplastiche; iatrogene: chirurgia, fibrosi post-radioterapica; traumatiche; accidentali (es. ingestione di caustici); degenerative: edentulia, osteofitosi, diverticoli etc Diagnostica La disfagia liquida ma non solida pi tipica della disfagia orofaringea, se succede il contrario ci si deve orientare verso un problema esofageo (sempre considerando quelle su base organica). Lindagine pi adeguata la videofluoroscopia (pasto baritato con studio cinematografico della cinetica). Preliminare alla videofluoroscopia la videofaringolaringoscopia per evitare ab-ingestis del materiale radiopaco: infatti con questa metodica endoscopica si pu osservare dallalto un atto deglutitorio per vedere se del materiale finisce nelle vie aeree. Terapia Logopedia-fisioterapia: si usa tipicamente per pazienti neurologici con patologia acuta; Chirurgia: tracheostomia, miotomia del muscolo costrittore faringeo, laringopessi (chiusura laringe) + tracheostomia per evitare ab-ingestis; Alimentazione sostitutiva, quando non sia possibile far di meglio, parenterale, con PEG o sondino nasogastico. Malattie vertiginose Per vertigine si intende unallucinazione di movimento che pu essere oggettiva (persona ferma e ambiente circostante che gira) o soggettiva (persona che gira e ambiente fermo). Molto spesso il paziente non in grado di riferire quali delle due percezioni stia provando. Inoltre a volte pi che una vertigine rotatoria il paziente riferisce diffuso disequilibrio. Dobbiamo poi ricordare da un punto di vista anatomico e fisiologico che il labirinto solo una delle strutture deputate allequilibrio insieme a vista e propriocettori. Diagnostica Anamnesi: un momento davvero fondamentale: caratteristiche: rotazione (oggettiva o soggettiva) o altrimenti caratteristiche di instabilit e disequilibrio; durata: fugace, minuti, ore, giornate. tendenza a ripresentarsi ciclicamente in associazione o meno con altra sintomatologia; esistenza di eventuali fattori precipitanti (es. movimenti improvvisi del capo rispetto al tronco); sintomatologia associata, in particolare quella legata alludito (ipoacusia, acufeni, sensazione di pienezza auricolare). Meno specifico il manifestarsi di sintomi neurovegetativi come nausea e vomito che si associano spesso alla vertigine. Esame obiettivo: uno degli elementi che lORL ha a disposizione per la diagnosi la presenza o assenza di nistagmo e le sue caratteristiche (direzione della scossa). I nistagmi possono essere: spontanei, presenti a riposo: periferico: unidirezionale, orizzontale, ritmico, inibito dalla fissazione; centrale: multidirezionale, include frequentemente direzioni verticale e rotatoria, aritmico, non inibito dalla fissazione dello sguardo; posizionali, evidenziati da manovre semeiologiche. Quello periferico, a differenza del centrale, caratterizzato da: latenza: dopo aver compiuto la manovra compare il nistagmo dopo 3-15 sec; transitorio: dura generalmente meno di un minuto; affaticamento: nel momento in cui si ripete la manovra il nistagmo pi debole e fugace; unidirezionale, inibito dalla fissazione. La posizione di studio tipicamente quella supina e viene chiesto al paziente di girare la testa prima a destra e poi a sinistra (studio dei canali semicircolari laterali che talvolta, a causa di
cupolitiasi, sono responsabili di vertigine prossimale). Per lo studio dei canali semicircolari posteriori il paziente seduto viene portato rapidamente in posizione supina col capo rivolto prima a destra e poi a sinistra. Principali cause di vertigini periferica Vertigine parossistica posizionale benigna E dovuta a cupololitiasi o canalolitiasi che consiste nella dislocazione dei cristalli che si trovano al di sopra delle cellule recettoriali e il cui movimento muove in maniera impopria le ciglia. Si manifesta come una vertigine rotatoria violenta, generalmente oggettiva e di solito legata ai movimenti della testa rispetto al tronco. Tipico il fatto che succede solo a carico di uno dei due lati e che lepisodio va incontro ad affaticamento. Non si associano sintomi cocleari ma possibile una componente neurovegetativa. La terapia non farmacologica ma riabilitativa. Con la manovra liberatoria si effettua il riposizionamento dei cristalli nella posizione originale. Nel 70% circa dei casi una singola esecuzione sufficiente. Indipendentemente dalla terapia si tratta di una patologia benigna che tende a recedere anche spontaneamente. Nel 40-50 % idiopatica ma a volte riconosce uneziologia post-traumatica o post-chirurgica. Neuronite vestibolare Riconosce uneziologia virale, vascolare (embolica) o in alcuni casi autoimmune. Si manifesta con vertigini rotatorie oggettive con sintomatologia violenta che si prolunga per pi di 24 ore. Non si associa sintomatologia cocleare. Si nota nistagmo orizzontale, unidirezionale con la fase rapida indirizzata verso lorecchio sano. Malattia di Mnire Si presente con vertigine rotatoria associata a ipoacusia neurosensoriale e ad acufeni o sensazione di ovattamento. La causa lidrope endolinfatica (aumento della pressione dellendolinfa) a eziologia sconosciuta anche se si sa che vi un deficit di scarico pi che un eccesso di produzione. In un certo numero di casi si verifica un danno permamente con ipoacusia neurosensoriale. Evoluzione clinica: gli episodi durano ore e si ripetono per qualche giorno salvo poi scomparire e ripresentarsi dopo anni. La risoluzione dei sintomi della fase acuta avviene con sequenza opposta alla comparsa: vertigine, ipoacusia, acufeni; gli episodi recidivano ma nel tempo si assiste ad una risoluzione spontanea delle vertigini. Ci non dovuto ad una normalizzazione delle pressioni ma ad un danno a carico delle cellule neurosensoriali. Labirintite E uninfiammazione del labirinto dovuta a infezione batterica, virale o micotica oppure ad una tossicit diretta di sostanze per le strutture di coclea e labirinti vestibolari. Linfezione pu propagarsi dallorecchio medio, dalle strutture endocraniche o dal sangue. Quadro clinico: vertigine rotatoria, violenta, di lunga durata con nistagmo con scossa veloce verso lorecchio sano; spesso lotoscopia evidenzia unotite media acuta o cronica, eventualmente con la presenza di colesteatoma; eventuale febbre e setticemia. Pu rappresentare una complicanza di unotite media e pu essere seguita da altre complicanze specialmente a carico del SNC. Fistola perilinfatica E una soluzione di continuo dellorecchio interno/medio a livello della finestra ovale o rotonda con fuoriuscita di perilinfa. Eziologia: stapedectomia (terapia dellotosclerosi); congenite; barotrauma; trauma cranico.
Quadro clinico: sintomatologia periferica (vertigine rotatoria, tendenzialmente col nistagmo che batte verso lorecchio sano) spesso associata a sintomatologia cocleare in quanto complicanza dellotite. Diagnosi: test della fistola: si insuffla aria nel condotto uditivo esterno per muovere verso linterno la membrana timpanica. Nel caso dellesistenza di una fistola compare perilinfa; TAC o RMN (accuratezza > 90%). Epidemiologia Et infantile: VPPB (36%), neuronite (7%), Mnire (7%), sequela post-infettiva (7%), idiopatica (7%); Adulti: vertigine periferica 30 % (VPPB 16%, labirintite 9%, Mnire 5%); malattie cerebrovascolari 6%; cause psichiatriche 16%; neoplasie cerebrali 0,7%; Anziani: VPPB 26%; vestibolopatia cronica 13%; tossicit da aminoglicosidi 7%; malattie cerebrovascolari 7% In pi del 50% dei casi c pi di una causa. Terapia VPPB: terapia riabilitativa; neuronite vestibolare: terapia antiedemigena con diuretici osmotici, FANS; riacutizzazione Mnire: terapia antiedemigena, dieta iposodica, diuretici blandi. Chirurgia solo nel caso in cui non si riesca a controllare le crisi con la terapia medica e si esegue operando una distruzione selettiva delle strutture responsabili o linterruzione di fibre del nervo vestibolare con un intervento otoneurochirurgico.
AUDIOLOGIA E FONATRIA
Le prime due lezioni hanno avuto come argomento la anatomia e la fisiologia dellapparato uditivo. Considerandole una ripetizione ho deciso di non prendere appunti ma se qualcuno volesse pu riguardarsi gli appunti di fisiologia dello scorso anno. Perdita uditiva nellipotesi in cui manchi lorecchio medio: 60 dBel.
Per ogni frequenza esiste una soglia di intensit dalla quale si scalano i deficit. Semeiologia Apparato vestibolare Qualsiasi patologia dellapparato vestibolare ha due principali sintomi: vertigine: dovuta ad attivazione della via vestibolo-corticale che fisiologicamente di secondaria importanza nel mantenimento dellequilibrio rispetto alla vista; alterazione della postura, sia nella statica che nella dinamica: riflesso vestibolo-spinale: causa es. caduta; riflesso vestibolo-accidentale: nistagmo. Esistono due tipi di sindromi: irritativa: la sindrome irritativa, che fa s che il lato leso sia ipereccitato, caratterizzata da un nistagno con lenta deviazione verso il lato sano e scossa di nistagmo verso il lato leso; deficitaria: in questo caso, al contrario del precedente, la fase lenta del nistagmo va verso la parte lesa e la scossa verso la parte sana. Se il cervelletto non leso entro pochi giorni questi sintomi vengono repressi e si ha restitutio ad integrum. Caratteristiche della vertigine: carattere: soggettivo (il paziente vede lambiente ruotare) o oggettivo; pattern temporale: a crisi o continue; fattori scatenanti; sintomi correlati: reazioni neurovegetative (nausea, vomito, sudorazione) viste le connessioni che esistono tra il nucleo vestibolare ed il X nervo cranico. Esistono due tipi di vertigine: periferica: oggettiva, dura da 1 a 5 ore perch poi il cervelletto la reprime, invalidante, associata ad imponente reazione neurovegetativa, frequentemente correlata con acufeni e ipoacusia; centrale: dovuta a patologie del tronco encefalico, anche di lieve intensit (es. insufficienza vascolare, malattie demielinizzanti come la sclerosi multipla). La vertigine soggettiva, di lunga durata, non invalidante, senza reazioni neuro vegetative, senza sintomi uditivi associati. Apparato uditivo Una patologia del sistema uditivo ha come caratteristiche: ipoacusia; acufeni: percezione di una sensazione uditiva da parte del paziente in assenza di suono; vertigine. Per ipoacusia si intende una perdita uditiva classificabile in base alla sede della lesione: trasmissivo: colpito lorecchio esterno o medio; neurosensoriale: lesioni del recettore uditivo. Si dividono in patologie cocleari e patologie dellVIII n.c.; centrale: di norma non comportano mai una perdita delludito tout court ma si presentano con una riduzione o una modificazione delle capacit del soggetto di percepire i suoni. Poich gli stimoli pi complessi sono le parole sar facilmente compromesso il linguaggio (afasia). Diagnosi audiologica: anamnesi; otoscopia: permette di apprezzare la membrana timpanica. Caratteristiche da valutare: se visibile. Se non lo ci pu essere dovuto al fatto che scomparsa o che c un ostacolo (tipicamente tappo di cerume); se sono riscontrabili le comuni caratteristiche: triangolo luminoso dovuto alla luce riflessa dallotoscopio; il manico del martello e il suo orientamento; costante aspetto translucido. valutazione della funzione uditiva mediante metodiche audiometriche. Le metodiche audiometriche si dividono in: soggettive: richiedono motivazione e collaborazione attiva da parte del paziente; oggettive: indipendenti dalla collaborazione del paziente (es. bambini o persone che vogliono simulare).
Audiometria tonale E una metodica soggettiva. Si esegue con uno strumento detto audiometro il quale trasmette toni puri con frequenze da 125 a 12000 Hertz ed intensit tali che il livello zero uguale alla minima intensit percepita, a quella particolare frequenza, da una persona normale. Quando il soggetto sente il suono alza la mano: la minima intensit percepita considerata la soglia del soggetto (es + 10 decibel significa che la soglia 10 decibel superiore alla media della popolazione). Esistono due modalit: conduzione per via aerea mediante una normale cuffia. I simboli della via aerea riportati nellaudiogramma sono una O rossa ad indicare lorecchio destro, una X blu ad indicare lorecchio sinistro; conduzione per via ossea: prevede la trasmissione di una vibrazione posta a livello del mastoide e trasmessa fino a mettere in vibrazione la capsula labirintica indipendentemente dallorecchio esterno e medio. Lutilizzo delle due metodiche permette di differenziare le ipoacusie trasmissive da quelle neurosensoriali. E ovvio che lintensit soglia non la stessa per le due modalit di trasmissione, ma sempre riferita alla media della popolazione. Nota bene che la via aerea non pu mai essere migliore della via ossea, anche se in valore assoluto lintensit diversa. Livelli di perdita uditiva e relativa disabilit: 0-20: udito normale. Non disabilit; 20-40: ipoacusia lieve. Disabilit lieve; 40-70: ipoacusia moderata. Disabilit media; 70-90: ipoacusia severa. Disabilit grave; > 90: ipoacusia profonda. Disabilit gravissima. Audiometria vocale E unaltra metodica soggettiva. Si utilizza un materiale verbale (frasi, parole o logotomi) che viene inviato ad intensit crescente tramite laudiometro e serve a misurare lefficienza di comunicazione di un paziente. I risultati del test permettono di costruire un grafico con in ascissa lintensit e in ordinata la % di messaggio compreso. Impedenziometria E una metodica oggettiva che misura la funzionalit di alcune parti della via acustica. In particolare essa valuta: timpanometria: valuta la mobilit del timpano e le pressioni esistenti in orecchio medio; riflesso stapediale: misura la contrazione dello stapedio e lintensit a cui essa avviene. La metodica completamente automatica e indipendente sia dal paziente che dalloperatore. Si esegue mettendo nel canale uditivo esterno una sonda con tre componenti: un altoparlante; un microfono che misura la pressione sonora; un piccolo manometro che permette di variare la pressione nella cavit che si crea allinterno del condotto uditivo esterno chiusa da una parte dallo strumento e dallaltra dal timpano. Se la cavit fosse rigida il microfono misurerebbe la stessa energia erogata dallaltoparlante. Ma siccome parte dellenergia viene assorbita dallorecchio medio il microfono misura meno energia. Ci permette di costruire il timpanogramma: un grafico con in ordinata la differenza tra intensit sonora erogata e rilevata ed in ascissa la pressione esistente nellorecchio esterno. Infatti pi la pressione dellorecchio esterno diversa da quella dellorecchio medio pi il timpano viene stirato (verso lorecchio esterno se la pressione in orecchio medio maggiore di quella nellorecchio esterno) e lo stiramento riduce la capacit trasmissiva dellorecchio medio e di conseguenza la energia assorbita. Ci chiaro osservando il timpanogramma normale. Se per esempio la tuba chiusa e la pressione in orecchio medio minore di quella atmosferica il timpanogramma indicher un picco di assorbimento energetico in corrispondenza della pressione esistente in orecchio medio. Se invece il timpanogramma piatto significa che esiste liquido allinterno dellorecchio medio. Il riflesso stapediale caratterizzato da: arco afferente: sistema uditivo; arco centrale: collegamento bilaterale tra i nuclei dell VII n.c. e i nuclei cocleari passando per loliva e il corpo trapezoide (sede di decussazione del 95% delle fibre uditive verso il lemnisco laterale
controlaterale); arco efferente: VII n.c. da cui origina il nervo corda del timpano che evoca la contrazione del muscolo stapedio. La contrazione dello stapedio irrigidisce il sistema timpano-ossiculare operando come un filtro che elimina le frequenze basse: ci permette di esaltare le frequenze alte tipiche della comunicazione. Emettendo uno stimolo vocale con un altoparlante posto nellorecchio controlaterale lo strumento misurer un irrigidimento del timpano.
Potenziali uditivi evocati E una metodica oggettiva che consiste nella registrazione utilizzando degli elettrodi (di superficie o mediante metodiche invasive) delle risposte neuronali che originano quando vengono presentati stimoli appropriati. Questo esame permette di stimare in maniera oggettiva la soglia uditiva. Gli elettrodi di superfici vengono classicamente posti sul processo mastoideo e al vertice del cranio in maniera da essere nella direzione del vettore di depolarizzazione della via acustica: ci permette di registrare le maggiori ampiezze. Tra gli stimoli che possono venire presentati c il cosiddetto click: si tratta di unonda di tipo quadro che contiene al suo interno tutta una serie di frequenze. In questa maniera si attivano in maniera sincrona tutte le fibre del nervo uditivo e la somma degli impulsi si propaga nel tempo lungo tutta la via acustica. Si utilizza nei bambini piccoli, non collaboranti oppure pi grandi con disabilit associate. Il procedimento di vitale importanza nei bambini fino a 2 anni in cui vi sia un sospetto di ipoacusia. Il tracciato presenta potenziali fast, middle e slow. Fast: vengono generati dal nervo uditivo e nel tronco dellencefalo. Non risentono delle condizioni di sonno-veglia o dellattenzione del soggetto, dei sedativi, sono estremamente replicabili non tanto per lampiezza ma per i tempi di latenza (tempo che intercorre tra lo stimolo e il picco di risposta), presentano una bassa variabilit individuale. La risposta affidabile e si presta allaudiologia infantile; Slow: generati dalla corteccia uditiva e da altre corteccie. Contrariamente ai fast risentono fortemente dello stato di alterazione, della veglia, dellutilizzo di sedativi I potenziali fast sono quelli pi utilizzati nella valutazione delle patologie dellorecchio interno in ambito pediatrico. La latenza aumenta man mano che diminuisce lintensit dello stimolo acustico. Le componenti (onde) precoci tendono a scomparire. La 5^ onda la pi resistente: la sua scomparsa indica il raggiungimento della soglia uditiva. Lelettrococleografia un esame di II livello che viene fatto in anestesia generale, riservato solo a casi particolari in cui i potenziali evocati non ci permettono di stimare la soglia uditiva: es. bambini prematuri con desincronizzazione della rete neurale che producono una risposta che non si struttura in maniera standard. Si pu allora raccogliere direttamente la risposta neuronale con un elettrodo che, sotto controllo microscopico, viene inserito attraverso la membrana timpanica per registrare direttamente i potenziali della coclea e del nervo acustico. Ovviamente lo stimolo viene presentato in campo libero e non con la tradizionale cuffia. Ipoacusie trasmissive Tappo di cerume: frequente quanto banale. Si presenta con ipoacusia e acufeni; Cause genetiche: capitolo difficilissimo da affrontare sia per la diagnosi che per la terapia. Per esempio le appendici preauricolari (tubercoli del padiglione auricolare) si associano spesso a malformazioni che riguardano la catena ossiculare. Spesso il grado di coinvolgimento asimmetrico ma linteressamento bilaterale. Nel 30% dei casi ai problemi dellorecchio esterno e medio si associano patologie dellorecchio interno. Le malformazioni della catena ossiculare sono passibili di correzione chirurgica ma si tratta di interventi molto complessi. Il primo presidio terapeutico da utilizzare se linteressamento bilaterale una protesi per via ossea anche perch lintervento chirurgico possibile solo dai 10 anni o pi; Otiti acute: il 90% dei bambini ha avuto almeno unotite nellinfanzia, spesso per sovrainfezione batterica nel corso di una patologia virale delle vie aeree superiori. I segni sono: secrezioni purulente, febbre, otodinia e spesso: intensa iperemia della membrana timpanica; perforazione della membrana timpanica se linfezione persiste. La terapia antibiotica precoce pu scongiurare la perforazione ma essa ancora possibile e in tal caso fuoriesce lessudato purulento.
Successivamente la sintomatologia migliora (il processo comunque si autolimita anche senza antibiotici). Leventuale perforazione timpanica nella stragrande maggioranza dei casi benigna e guarisce da sola. In certi soggetti (es. quelli con episodi acuti nel corso di otiti croniche) la capacit di riparazione della mambrana timpanica limitata. Il risultato la perforazione permanente e le successive recidive possono anche essere dovute a contaminazione (specie da G- ) provenienti dallorecchio medio; Otiti croniche a timpano chiuso (sierose, catarrali, sieromucose): ha alla base una disfunzione della tuba di Eustachio (es. ipertrofia adenoidea sia per effetto meccanico sia per occupazione di spazio, aumento secrezioni etc). I bambini down presentano di regola ipoacusie trasmissive per ipotono dei muscoli peritubarici, angolazione della tuba rispetto al cranio Se la tuba non si apre la pressione in orecchio medio si riduce, la membrana timpanica si retrae, il sistema diventa pi rigido ed inoltre si verifica, sempre per questioni pressorie, uno stravaso di liquidi dal letto vascolare allorecchio medio inondando di fluido la cassa timpanica. Lotite sierosa pu essere sterile oppure essere caratterizzata da un impianto batterico che influenza le caratteristiche del liquido. Se c un impianto batterico, inoltre, lotite sierosa (che cronica e che presenta come unico sintomo lipoacusia) pu trasformarsi in otite acuta con associata sintomatologia dolorosa. Unaltra ipotesi patogenetica legata allo scarso sviluppo delle celle mastoidee collegate con lorecchio medio: i problemi delle tube uditive sono comunissimi nei bambini ma quelli che, per questioni genetiche, presentano un sistema pneumatico mastoideo meno sviluppato compensano pi difficilmente le variazioni pressorie. Riaprire una tuba chiusa con una pressione negativa allinterno dellorecchio medio difficile: spesso lunica possibilit il posizionamento di un tubicino di timpanostomia per drenare il fluido e ventilare lorecchio. Lotite adesiva rappresenta una sequela dellotite sierosa stabile non trattata: la membrana timpanica si assottiglia e si atrofizza cos come la mucosa dellorecchio medio. La membrana si adagia sul sistema ossiculare e lorecchio medio diventa una cavit virtuale. Di solito nelle ipoacusie trasmissive da otite cronica in primis vengono coinvolte le frequenze gravi perch il sistema ossiculare pi rigido. Perch si verifichi anche un innalzamento della soglia delle frequenze acute deve esserci anche un aumento della massa (limpedenza offerta alle frequenze acute infatti dipendente dalla massa del sistema); Otite cronica colesteatomatosa (otite maligna): il processo patologico comincia con la formazione di una tasca di retrazione della membrana timpanica in corrispondenza dellepitimpano (pars flaccida caratterizzata da bassa componente fibrosa). La patogenesi ignota ma probabilmente la presenza di una mastoide poco pneumatizzata costituisce un fattore predisponente. La componente epidermica si raccoglie allinterno della tasca di retrazione: la proliferazione della stessa determina iperproduzione di cheratina ed enzimi litici che causano osteolisi. Losteolisi lelemento fondamentale di questa otite: la prima struttura coinvolta dal processo erosivo il muro della loggetta. Losteolisi un processo importante che tende ad automantenersi ed ad espandersi anche oltre lorecchio medio: es. erosione del canale del faciale e paralisi del nervo, propagazione allorecchio interno, meningiti Lotite perci detta maligna. La sintomatologia non dolorosa se non durante le fasi di riacutizzazione. Un segno caratteristico lotorrea fetida. La proliferazione inoltre si espande in tutte le direzioni. Lotite non risponde alla terapia medica: bisogna intervenire chirurgicamente; Timpanosclerosi: fibrosi della membrana timpanica e dellorecchio medio. E spesso un processo di riparazione secondaria a otite cronica per esempio in soggetti down; Otosclerosi: una malattia dovuta ad una mutazione genetica che porta ad alterazioni della capsula otica (losso che riveste lorecchio interno). Losso della capsula presenta una caratteristica particolare: il processo di ossificazione in et infantile parte da focolai che poi confluiscono tra loro. Nei pazienti colpiti da questa patologia ai bordi dei nuclei di ossificazione riprende lattivit degli osteoclasti in et adulta con riassorbimento e deposizione di osso neoformato: la struttura del nuovo osso disordinata ed esuberante. Il processo influenzato da fattori ormonali: pi frequente nelle donne, peggiora in gravidanza, sempre bilaterale anche se linteressamento pu essere asimmetrico. La tipica sede di inizio del processo la fissula ante fenestram a livello della staffa che viene coinvolta dallossificazione rimanendo bloccata. I sintomi sono: ipoacusia trasmissiva, acufeni ed eventuale sintomatologia vertiginosa perch gli enzimi osteolitici possono finire nella endolinfa operando un effetto tossico sulle cellule del Corti e su
quelle labirintiche. Tipicamente lipoacusia allinizio trasmissiva e poi diventa mista: tuttavia non necessariamente viene bloccata la staffa. I focolai sono infatti multipli e la presentazione clinica varia. Il timpanogramma presenta solo una compliance ridotta ma evidenzia lassenza del riflesso stapediale. Ipoacusie neurosensoriali Presbiacusia: come accade per altri organi neurosensoriali anche il sistema acustico va incontro a un processo parafisiologico di invecchiamento cui, in misura variabile, va incontro tutta la popolazione. Si verifica una perdita di elementi recettoriali che porta ad un innalzamento della soglia particolarmente alle frequenze alte, meno coinvolte sono le gravi. Nellanziano la capacit di discriminazione delle parole, a parit di sistema uditivo, minore che nel giovane anche perch le vie nervose vanno incontro ad invecchiamento. In una certa percentuale di soggetti vi anche una componente trasmissiva dovuta a timpanosclerosi, reliquato di pregressi fatti flogistici; Ipoacusie genetiche: sono circa la met del totale, il 75% delle quali sono non sindromiche. Un gran numero di mutazioni di geni possono causare ipoacusie. La stragrande maggioranza dei casi comporta lo sviluppo di ipoacusie in et preverbale. Un esempio la mutazione dei geni che codificano per le connessine, proteine che concorrono a costituire le gap junctions che mettono in comunicazione tra loro le cellule della coclea. Il gene mutato che codifica per la connessina 26 presente in eterozigosi con alta frequenza nella popolazione mediterranea. Molto meno diffuse sono le ipoacusie genetiche AD. Le malattie mitocondriali, spesso sindromiche ma in alcuni casi associate solo ad unipoacusia progressiva, comportano danni ad organi ad alto consumo energetico (cervello, retina, orecchio interno). Il mosaicismo la regola perch la loro espressione dipende da quanto DNA mitocondriale mutato trasmesso alla prole. Tra le ipoacusie genetiche vanno annoverate quelle di tipo malformativo, a volte associate a malformazioni dellorecchio medio ed esterno. Per esempio lipoacusia tipo Mondini caratterizzata dal fatto che la coclea ununica grande cavit senza i classici giri. Le ipoacusie genetiche spesso causano ipoacusie profonde con indicazione allimpianto cocleare che stimola direttamente i pirenofori del ganglio spirale.
ODONTOIATRIA
N.B.: dentina e polpa sono lo stesso tessuto, ci che cambia il grado di mineralizzazione. Traumi e fratture dentarie La frattura dentaria lunica vera emergenza in odontoiatria perch un tempestivo intervento permette la riparazione e la guarigione a volte mantenendo addirittura la vitalit del dente. Circa il 50% delle fratture sono a carico degli incisivi. Il 15% delle fratture comporta esposizione pulpare (parte interna vitale del dente). I traumi nei bambini con denti decidui (da latte) pi che provocare la frattura del dente ledono i tessuti parodontali di sostegno. Il contrario accade negli adulti. Fattori predisponenti: denti sporgenti; incompetenza labiale; morso aperto. Due tipi di trauma: diretto: loggetto contundente colpisce lelemento dentario. Si verifica una frattura nella zona anteriore; indiretto: le arcate dentarie impattano violentemente e con forza a causa di un colpo esterno, di solito a livello del mento. La frattura si verifica a livello dei denti posteriori, specie i premolari. In generale: se la massa delloggetto contundente piccola ma grande la sua velocit pi facile la frattura del dente;
se la massa grande e la sua velocit bassa pi facile un danno ai tessuti di sostegno. Ai fini medico legali e assicurativi, di fronte ad un trauma dentario, sempre bene scrivere e circostanziare tutto. Esame clinico esame ferite extra orali e palpazione dello scheletro facciale; verificare i traumi della gengiva e della mucosa orale e controllare leventuale presenza di un corpo estraneo; verificare il dislocamento, la mobilit o la frattura dei denti o dellosso di sostegno. Il dente formato da 1/3 di corona visibile e da 2/3 di radice. Questa particolare situazione fa s che un corpo contundente che agisce sulla corona porti a delle linee di frattura causate dalla forza esercitata dal corpo stesso e dalla resistenza offerta dai tessuti di sostegno (parodontali). Classificazione dei traumi Traumi ai tessuti duri dentali In ordine di gravit crescente: infrazione dello smalto; rima di frattura allinterno dello smalto senza perdita di sostanza dentale; frattura di corona non complicata: frattura con perdita di sostanza dello smalto o smalto-dentina senza esposizione della polpa; frattura di corona complicata: frattura con perdita di sostanza dello smalto o smalto-dentina senza esposizione della polpa; frattura di corona complicata: frattura dello smalto-dentina con esposizione della polpa dentale. Il dente sanguina appena se la lesione superficiale, un po di pi se profonda. Specie se il dente giovane (entro i 4 anni dalla perdita del sovrastante dente deciduo) esso conserva anche in questo caso delle capacit riparative che consistono nella proliferazione riparativa della polpa con deposizione di una lamina di tessuto riparativo a chiudere la camera pulpare; frattura di corona-radice non complicata: la linea di frattura interessa anche la radice senza esposizone dela polpa; frattura di corona-radice complicata; frattura radicolare: frattura a livello della porzione radicolare dellelemento dentale. La pi grave, per le maggiori difficolt terapeutiche, quella a carico del 1/3 centrale. Traumi ai tessuti di sostegno edema del legamento parodontale con dolore; anormale mobilit del dente senza dislocazione; lussazione: intrusiva, estrusiva o laterale; avulsione: completa dislocazione dellelemento dentrario dal suo supporto. Danni ai denti permanenti per intrusione dei denti decidui Attenzione: i denti permamenti in crescita possono subire lesioni anche molto gravi perch c unintima relazione tra lapice del dente permanente e la radice del dente deciduo. Il dente deciduo ha una sua radice che viene riassorbita mano a mano che sotto cresce il dente permanente finch rimane solo la corona e cade. Terapia splintaggio: applicazione di un filo sottile e semirigido (la flessibilit garantisce al dente minimi movimenti per riacquistare la posizione naturale) per tenere fermo il dente e permettergli la riparazione. Si usano per le lussazioni semplici (1-2 settimane) o per quelle con associata frattura alveolare (3-4 settimane); infrazione coronale: non richiede terapia. Si controlla solo la vitalit; frattura non complicata: se minimale si pu semplicemente limare il dente oppure lo si pu ricostruire con delle resine. Si pu anche reincollare il frammento qualora sia disponibile; frattura complicata: applicazione di idrossido di calcio per stimolare la polpa a produrre tessuto duro riparativo. Se troppo compromesso si pu effettuare pulpotomia o pulpectomia (devitalizzazione); fratture di radici: filo spesso rigido per 2-3 mesi.
Paradontite Anatomia Il parodonto lapparato di sostegno del dente. E formato da: gengiva: la parte di mucosa orale che ricopre i processi alveolari e che circonda la parte cervicale del dente. Anatomicamente divisa in: parte libera: alta solo 0,5-2 mm, la parte che circonda la porzione prossimale della corona dentale senza per aderirvi. Tra gengiva e corona si inscrive il solco gengivale. Rappresenta il punto di colonizzazione dei batteri; parte aderente: la parte di gengiva che aderisce tenacemente ai processi alveolari mediante un apparato ligamentoso. Non mobile, ha un colore rosso corallo, consistenza compatta e mostra una superficie punteggiata che le conferisce un aspetto a buccia darancia la cui scomparsa indica ledema; gengiva interdentale. Stress meccanici (spazzolino) possono causare una retrazione della gengiva aderente e ci espone ad un maggior rischio di infezione; legamento paradontale: costituito da tessuto connettivo fibroso che mantiene sospeso il dente allinterno dellalveolo. Il fatto che il dente non sia in anchilosi ossea ma sia sospeso permette: di assorbire traumi; piccoli movimenti dentari allinterno dellalveolo e rimaneggiamento osseo con gli apparecchi ortodontici. Nellambito del legamento si trovano cellule non comuni, i residui epiteliali di Malanez, che possono causare formazione di cisti. Le fibre principali, che mantengono la sospensione, hanno solo tre decorsi: orizzontali, oblique e apicali. Mancano le verticali; cemento radicolare: tessuto minerale che riveste la radice e che costituisce il punto di ancoraggio del legamento parodontale al dente. Non contiene n vasi n nervi; osso alveolare. Patogenesi della malattia paradontale E uninfiammazione dei tessuti di sostegno. Il punto di inizio la gengiva libera. La parte interna a contatto col dente ricoperta da un epitelio molto sottile: allapice le cellule sono disposte in 20 strati ma sul fondo del solco lo strato pu essere singolo. La penetrazione batterica facilitata. La malattia paradontale una infezione batterica mista, rappresentata inizialmente da G+ e poi da G- e infine anche Spirochete. Questi distretti anatomici non sono per nulla sterili ma sono colonizzati da una flora saprofita che per viene tenuta a bada da macrofagi, continua esfoliazione delle cellule epiteliali, barriera epiteliale intatta, continua idratazione del solco gengivale che rimuove i microorganismi Lequilibrio si rompe quando c una mancanza di igiene orale che altera lequilibrio e consente la creazione di un biofilm per lo pi allinizio formato da streptococchi ed actinomiceti che esprimono adesine. Poi la moltiplicazione crea un aumbiente anaerobico e la placca si arrichisce di colonie batteriche in grado di alterare lepitelio giunzionale. A questo punto nessuna terapia antibiotica efficacie perch la placca pu essere spessa anche 0,25 mm e i farmaci non vi penetrano. Inoltre, poich nella parte interna della placca il metabolismo batterico molto rallentato, i batteriostatici sono ineffiaci. E perci necessaria una rimozione meccanica ma oltre ad un certo livello di ritiro della gengiva e dellosso sottostante necessaria la chirurgia. La colonizzazione batterica oltre la giunzione tra cemento e smalto determina infatti la retrazione delle strutture di supporto e il riassorbimento dellosso. Clinicamente inizilamente si nota solo una gengivite (arrossamento della parte libera) e successivamente, a causa della perdita dellintegrit dellepitelio giunzionale, si crea una gengivite stabilizzata con danni ai tessuti molli. Infine la paradontite vera e propria linfiammazione profonda con danno dellosso. Trattamento Trattamento a cielo coperto: scaling: rimozione della placca e del biofilm;
detossificazione della superficie radicolare, chimica o meccanica; levigatura radicolare (root planing) meccanica. Esita in disturbi di aumentata sensibilit dentaria; courettage: asportazione chirurgica della gengiva infetta. Oltre certi livelli necessario un trattamento a cielo aperto. Parodontite (BIS) I denti presentano superfici dure non esfolianti che favoriscono un abbondante deposito batterico il quale causa di molte patologie come carie, gengiviti, infezioni peri-implantari, stomatiti La placca un biofilm batterico in moltiplicazione (prima dellattiva replicazione si parla semplicemente di materia alba) che non si rimuove con un semplice spruzzo dacqua. La composizione della placca : 80% acqua + 20% di batteri in fase di proliferazione, cellule epiteliali desquamate + linfociti e macrofagi. Il tartaro consegue alla mineralizzazione della placca batterica. E localizzato lungo il margine gengivale ma poi pu diventare anche sottogengivale o coinvolgere il solco gengivale. La malattia paradontale una malattia infettiva batterica ma a parit di carica infettante la malattia si sviluppa in funzione della risposta dellospite e dellesistenza di fattori di rischio ambientali e genetici. Laccumulo di placca e tartaro stimola la risposta immunitaria: linfiammazione che ne consegue detta parodontite. Allinizio la semplice rimozione della placca e del tartato in grado di mettere fine al processo infiammatorio ma in un tempo successivo comincia la distruzione del tessuti di sostegno (molli e ossei) del dente che pu arrivare addirittura a cadere. Caratteristiche della parodontite: et di insorgenza; storia dentale (+/- recettivit alla carie); caratteristiche cliniche: numero di denti interessati, distribuzione delle lesioni, presenza di placca e tartaro; caratteristiche microbiologiche; rapidit di progressione. Classificazione (in ordine di gravit crescente): malattia gengivale (gengivite): pu essere sostenuta o meno da placca batterica (che irrita e/o esacerba la severit della lesione). I segni e sintomi sono confinati alla gengiva. In ogni caso quando si eliminano i fattori eziologici vi restitutio ad integrum (no perdita di tessuto di sostegno osseo); parodontite: estensione del processo ai tessuti di sostegno con perdita progressiva dei denti. La parodontite a sua volta divisa in: parodontite cronica: si manifesta negli adulti. E sempre presente tartaro con un ricco range di patogeni. La progressione lenta e causa perdita di osso di sostegno minima, orizzontale e generalizzata; parodontite aggressiva: rapida perdita dei tessuti connetivali di sostegno e perdita ossea rapidamente progressiva (> 4 mm/anno). Queste forme in genere non sono correlate allaggressivit dei patogeni ma a fattori dellospite. A volte non c nemmeno una grossa presenza di placca; parodontite prepuberale localizzata; parodontite giovanile localizzata; parodontiti associate a malattie sistemiche; ascesso parodontale; parodontite associata a lesioni endodontiche. Il processo carioso Secondo lOMS la carie una malattia infettiva che non pu essere trattata se non con la perdita di ulteriore sostanza dentale. La malattia colpisce inizialmente la corona ma, se non viene trattata, pu arrivare fino alla polpa del dente causandone la necrosi. La carie un processo nel quale lo smalto e pi tardi la dentina vengono demineralizzati dagli acidi prodotti dalla fermentazione batterica dei carboidrati (motivo per cui il consumo eccessivo di dolci le pu favorire). I batteri principalmente coinvolti sono lo Streptococco Mutans ed i Lattobacilli. La determinazione della carica salivare dello S. Mutans utile per la valutazione del rischio di carie. I batteri cariogeni compaiono nella bocca del bambino dopo leruzione dei denti e gli vengono di solito trasmessi dalla madre.Essi sono acidofili e tendono ad abbassare il pH della bocca. Ci avviene in genere
dopo un consumo di zuccheri perch labbondanza di substrati intensifica il metabolismo batterico. La saliva agisce come sistema tampone (tanto vero che i pazienti colpiti da xerostomia, una malattia reumatologica che causa un deficit delle ghiandole salivari, sviluppano carie pi frequentemente). I fattori in gioco sono quindi: batteri; substrato (carboidrati); ospite; batteri; saliva. Il processo carioso non causa quasi mai dolore allinizio. Quando poi comincia a ledere la dentina allora il dente diviene sensibile. Dopo poco per il dolore sparisce di nuovo perch i batteri e i loro prodotti fungono da isolanti. Il dolore ricompare e si fa molto intenso quando il processo giunge in prossimit della polpa. Hidden caries: processi cariosi occulti non diagnosticabili con i comuni mezzi perch le colonie si sviluppano subito in profondit penetrando attraverso piccole soluzioni di continuo dello smalto nella cui genesi un elemento importante sembra essere leccessivo contenuto di fluoro dei dentifrici (non il fluoro che si assume per via sistemica). Sintomatologia solo coinvolgimento dello smalto: asintomatica; dolore per stimolo (es. freddo) che velocemente recidiva dopo la rimozione dello stimolo: coinvolgimento della dentina. Polpa infiammata ma non coinvolta. Si parla di carie avanzata e di pulpite acuta reversibile; dolore spontaneo o persistente allapplicazione di uno stimolo: polpa coinvolta in maniera irreversibile. Si parla di carie penetrante e di pulpite acuta irreversibile o conclamata; parodontite acuta apicale con ascesso. Forte dolore dovuto alla compressione delle fibre nervose e tumefazione della guancia per infiammazione dei tessuti molli. (vedi oltre). Nei denti decidui il processo carioso progredisce pi velocemente. La pulpite solitamente asintomatica ma rispetto agli adulti pi facile il formarsi di ascessi. Ascessi odontogeni Lanello debole dellapparato dentario rappresentato dal margine gengivale e dal solco gengivale dove molto spesso si accumula la placca batterica. Essa si forma poco dopo lo spazzolamento dei denti perch nella bocca ci sono molti commensali ma diventa patogena solo se rimane in situ per molto tempo e quindi si arricchisce di patogeni. Alla maturazione della placca corrisponde la gengivite con frequente emorragia del solco gengivale. Per quanto riguardano gli ascessi ne esistono di due tipi: ascesso paradontale: infezione acuta del parodonto che riconosce come via di infezione il margine gengivale. Il dente vitale; ascesso periapicale, intorno allapice (la parte pi profonda) del dente: riconosce come fattore patogenetico linfezione della polpa spesso in seguito a carie (anchessa conseguente alla placca). Il dente in questo caso non vitale. Vi sono infine forme miste. Il 90% degli ascessi riconosce come causa la placca e la carie. Il rimanente 10% pu essere provocato da traumatismo che causa violentemente la perdita di vitalit dei denti (si evidenzia discromia del dente). Il processo pu in seconda battuta dare origine ad un ascesso. Ascesso parodontale In seguito alla carie si pu formare una piccola cavit che determina la perdita del punto di contatto tra dente e gengiva In questa zona si inserisce cibo, si deposita la placca, si sviluppa prima una gengivite concomitante ad una carie e successivamente un ascesso parodontale. Gli ascessi tipici una volta erano definiti col termine di piorrea. Ascesso periapicale Si presenta con mal di denti e tumefazione del volto. La carie arriva alla polpa che, essendo un ambiente chiuso, ledema determina un aumento di pressione endopulpare che causa ischemia della polpa dentaria, necrosi e perdita di vitalit.
Se la carie arriva ad interessare la polpa e a dare iniziali manifestazioni cliniche si instaura rapidamente una patologia irreversibile e la terapia non pu essere solo conservativa (otturazione) ma anche microchirurgica ondodontica con asportazione del materiale necrotico. Quando la polpa va in necrosi i germi, mediante i canali pulpo-paradontali, possono interessare il parodonto causando infiammazione e ascesso periapicale. Linfiammazione pu essere cronica (cosiddetto granuloma dentario che si forma intorno allorifizio pulpo-parodontale) e rappresentare pi una reazione alla tossina dei batteri che attraversano i canali senza raggiungere il parodonto o acuta quando vi sia uneffettiva colonizzazione e si sviluppi il vero ascesso periapicale acuto. Quando si crea lascesso la sintomatologia infiammatoria bene evidente. Rischi sistemici delle malattie infiammatorie odontoiatriche Le infiammazioni acute e croniche della polpa o delle gengive devono essere conosciute dal medico perch possono avere implicazioni sistemiche e devono perci essere ricercate durante lispezione del cavo orale. Come gi esposto la pulpite pu evolvere in periodontite acuta apicale con ascesso oppure, soprattutto in seguito a pulpite cronica, pu evolvere in periodontite apicale cronica con la formazione di un granuloma dentario. Ci che importante considerare che tutte le forme di paradontite, acute o croniche, comportano sempre batteriemie transitorie. Nel 99,9% dei casi questo non causa nessun problema ma ci sono pazienti a rischio (es. portatori di prolasso della mitrale) in cui ci pu rappresentare una gravissima fonte di pericolo. Alla stessa stregua le patologie che coinvolgono la polpa dentaria possono portare delle fasi di batteriemia transitoria. I pazienti a rischio sono: pazienti a rischio di endocardite (solo per batteriemie da streptococco emolitico); immunodepressi: tutti i tipi di batteriemia sono rischiose per questi pazienti. Per questo motivo prima di iniziare una terapia immunosopressiva importante controllare il cavo orale. Anche persone sane possono passare periodi di transitoria immunodepressione, per esempio in seguito ad una patologia virale, e quindi uninfiammazione del cavo orale non va mai trascurata. Anestesia locale in odontostomatologia Gli anestetici locali inducono una temporanea e reversibile sospensione della conduzione nervosa locale senza perdita di coscienza da parte del paziente. Lanestetico ideale deve: produrre unanestesia locale temporanea; possedere un breve tempo di induzione; possedere un tempo dazione sufficientemente lungo; non essere tossico; essere privo di effetti collaterati indesiderabili e di controindicazioni. Oggi gli anestetici utilizzati sono veleni cellulari con particolare affinit per il tessuto nervoso. Lattivit anestetica locale di norma consentita da una struttura chimica composta da un gruppo aromatico lipofilico separato da una catena intermedia da un gruppo idrofilico amminico. La catena laterale pu essere costituita da: un gruppo estere: gli anestetici sono detti amino-esteri; un gruppo aminico: gli anestetici sono detti amino-amidi. Gli esteri sono facilmente idrolizzati, vengono metabolizzati dalle colinesterasi plasmatiche e tissutali con liberazione di PABA che pu essere anaffilattogeno. Per questo motivo tali anestetici non sono utilizzati. Gli amino-amidi sono pi stabili e meno tossici. A questo gruppo appartengono gli anestetici pi utilizzati come la lidocaina e la mepivocaina. Essi agiscono bloccando i canali del sodio voltaggio-dipendenti e impediscono perci la propagazione dellimpulso a livello degli assoni. La potenza del farmaco influenzata da: natura dellanestetico: maggiore la liposolubilit e la diffusibilit maggiore la potenza ma maggiore anche il volume di distribuzione del farmaco; dose utilizzata; sede delliniezione: liniezione in una zona ricca di tessuto adiposo sottrae anestetico locale alla fibra nervosa; farmaci addittivi: gli anestetici di per s provocano vasodilatazione (tranne mevipicaina). Ci dovuto sia al rilasciamento delle fibre muscolari liscie dei vasi alla azione diretta dellanestetico che blocca le
fibre neuronali vasomotrici. Questo determina una minore disponibilit locale del farmaco, un aumento dellassorbimento sistemico che pu determinare un maggior rischio di tossicit e un maggior sanguinamento della sede di iniezione. Per ovviare a questo problema gli anestetici locali sono spesso associati a vasocostrittori (in pratica si usa ladrenalina). Ci sono per condizioni (cardiopatie, ipertensione, ipertiroidismo, diabete, glaucoma) in cui somministrare ladrenalina sconsigliato. Il dolore veicolato da fibre lente pi sensibili al farmaco perch poco mielinizzate. Quelle mielinizzate, pi veloci ma in cui lingresso del farmaco nel neurone pi lento, veicolano la sensibilit tattile, pressoria etc E allora possibile, utilizzando basse dosi di anestetico, bloccare solo le sensazioni dolorifiche ma non quelle tattili, pressorie e vibratorie. Esistono due tipi di anestesie in odontoiatria: anestesie non tronculari: sono tutte quelle tecniche di anestesia che non comportano linfiltrazione di tronchi nervosi (anestesia di superficie, intrapulpare). Quellta topica con lidocaina in pratica si usa per ridurre al minimo il dolore provocato dallinfiltrazione dellago col quale si fa la vera anestesia; anestesie tronculari: vanno eseguite in punti bersaglio, cio i fori di uscita e di entrata di un nervo. Protesi dentaria Esistono quattro tipi di protesi: fissa o fisiologica; parziale, rimovibile o semifisiologica; totale, rimovibile o afisiologica; protesi su impianti. Fissa o fisiologica Trova sostegno su elementi dentari del paziente e relativo parodonto. La forma pi semplice la cosiddetta corona: una sorta di rivestimento che si attacca su un moncone di tessuto dentario del paziente. Il materiale di eccellenza rappresentato dalle leghe auree ma per motivi estetici si usano materiali polimerici o ceramici per rivestire il metallo. Il problema che questi materiali si usurano facilmente con lattivit masticatoria. Una forma pi complessa il ponte: due monconi del paziente sono intervallati da uno o pi spazi con denti mancanti. I due pilastri laterali sorreggono una protesi fissa che rimpiazza anche i denti completamenti mancanti. Rimovibile o semifisiologica Per rimpiazzare denti mancanti alle estremit esterne delle arcate dentarie si usano di solito le protesi parziali rimovibili. In realt si potrebbero anche fare ponti fissi con il sostegno solo su un lato ma spesso lo stress meccanico cui sarebbero sottoposti questi tipi di protesi ne sconsigliano lutilizzo. Le protesi rimovibili sono in pratica una serie di denti finti che si possono ancorare ai denti centrali veri mediante appositi agganci. Le protesi sono dette parafisiologiche perch poggiano sul parodonto privo di denti invece di sfruttare monconi di denti la cui radice ancora fisiologicamente ancorata nellalveolo dentario come fanno le protesi fisiologiche. Le protesi scheletrali sono un altro tipo di protesi rimovibili, particolarmente economiche, che sfruttano alcuni denti residui (non necessariamente tutti i centrali) utilizzandoli come perni per inserire una protesi che sostituisce tutti gli altri denti mancanti. In pratica ad una arcata completa vengono tolti gli spazi corrispondenti ai denti residui del paziente e vengono sostituiti con degli alloggiamenti cilindrici cavi allinterno dei quali si inseriscono i denti del paziente che mantengono fissa la protesi. Le protesi sono rimovibili e devono essere rimosse almeno due volte al giorno per unadeguata pulizia. Protesi totale E la classica dentiera che viene utilizzata quando non ci sono pi denti residui sufficienti per costituire un perno. La protesi totale rimovibile superiore, a differenza della inferiore (per ovvi motivi anatomici), comprende
anche una sorta di palato finto che garantisce la stabilit delle protesi. Quelle inferiori risultano invece meno stabili e spesso meno tollerate dal paziente. Protesi su impianti Gli impianti endo-ossei sono particolarmente utili per sorreggere protesi totali inferiori che, come detto sopra, sono spesso mal tollerate perch si muovono. Sono una soluzione molto valida. Limplantologia dei singoli denti una materia che si sviluppata solo negli ultimi 20 anni. Il problema che ne ha limitato luso in passato il processo di guarigione tra osso e impianto stato compreso solo da poco: si visto che ha strettissima analogia con la guarigione delle fratture. Nellimplantologia si deve difatti ottenere unintegrazione tra osso e impianto. Perch ci sia possibile limpianto deve essere costruito con un materiale bioinerte, vi deve essere un perfetto allineamento tra superficie ossea e dellimpianto e deve essere rispettato un periodo di immobilizzazione. Per questo motivo in un primo tempo si prepara lalloggiamento osseo e si usa una protesi temporanea fino a che limpianto si integrato. Successivamente il dente finto viene montato sullalloggiamento. Gli impianti possono essere anche fatti per sorreggere ponti che altrimenti sarebbero troppo lunghi. Limiti per poter fare impianti (escluse serie malattie): a livello del mascellare la presenza delle cavit sinusali. E possibile anche in anestesia locale innalzare il pavimento del seno mascellare; a livello della mandibola la presenza del canale alveolare col rischio di creare lesioni nervose irreversibili. E possibile intervenire e spostare il nervo ma la percentuale di successo non buona. Malocclusione (grazie a Roberto) Si deve sempre controllare allobiettivit la conformazione cranio-facciale e delle arcate dentali. Il trattamento post-diagnostico pi idoneo verr determinato da tale valutazione. Lo scheletro facciale pu essere corto (brachicefalo), medio (mesocefalo) o lungo (dolicocefalo). Le dimensioni le valuto o alla radiografia o tracciando un ipotetico quadrato: superiormente passa in fossetta sopranasale e si continua a livello dellarcata zigomatica, lateralmente passa sulla mastoide fino allangolo mandibolare, inferiormente passa per la spina mentale. Tale quadrato deve essere proporzionato, in caso contrario il cranio facciale sar corto o lungo. Nei crani corti i denti sono quadrati e corti, la sovrapposizione buona, le basi apicali sono larghe, con sviluppo trasversale. Se il cranio lungo lo spazio paradentale pi esiguo, quindi ho problemi di affollamento e i denti raramente sono allineati; qui i denti sono allungati rispetto alla media; e lo sviluppo obliquo. Utile a questo punto valutare le proporzioni del viso: questo pu essere diviso in tre parti uguali detta superiore (attaccatura dei capelli - gabella del naso), media (gabella porzione inferiore del naso) e inferiore (porzione inferiore del naso spina mentaria). In seguito valuto linclinazione della branca inferiore della mandibola, tracciando un ipotetico piano; se questo risulta molto inclinato lo sviluppo del viso sar verticale, se langolo si avvicina a zero avr un viso corto. In funzione di tale angolo posso determinare la rotazione futura della mandibola durante la crescita, se il viso lungo questa rotazione sar in senso orario, se il viso corto sar antioraria. Il profilo del paziente, che normalmente dritto, sar invece convesso se la faccia lunga e stretta, concavo se la faccia corta e larga. Per completare lesame posso identificare il piano di Francoforte e le perpendicolari passanti per il setto nasale ( questo piano deve passare nello spazio tra i primi incisivi e per la spina mentoniera) e quello passante per la parete mediale della fossa orbitarla. Vi deve essere proporzione tra le porzioni controlaterali. La malocclusione va valutata se trasversale, sagittale o frontale; per fare questo osservo gli incisivi, il primo canino e molare delle due arcate. La classificazione usata quella secondo Angle: Classe I la cuspide del molare superiore in contatto con la cuspide del molare inferiore mentre il canino superiore scivola tra quello inferiore e il premolare inferiore. Classe II divisa in 1 e 2, in funzione dellorientamento degli incisivi; ho un avanzamento dellarcata superiore. Lo spazio tra gli incisivi superiori ed inferiori e maggiore della norma, in genere si arriva ad 1 cm. La cuspide del molare inferiore risulta avanzata (come quella del canino) durante locclusione arrivo a toccare il premolare. Nel 2 gruppo gli incisivi superiori non sono pi in asse, gli incisivi centrali sono inclinati verso lesterno, quelli pi laterali verso linterno. Classe III : qui ho la presenza dellinversione. larcata inferiore si trova al davanti di quella superiore. La cuspide del molare inferore raggiunge il canino. In questa patologia lo sviluppo della mandibola eccessivo rispetto al resto del viso.
Lo spazio tra incisivo superiore e inferiore detto over jet e normalmente di 2 mm. Lover bite indica invece la sovrapposizione (sempre a livello dellincisivo) delle due arcate. Normalmente non si completa e rimane uno spazio di circa 2mm. Quando gli incisivi superiori coprono del tutto gli inferiori ho un morso profondo, in patologia posso arrivare a toccare il palato, questo genera un traumatismo dentale, e un contemporaneo trauma alle strutture mucose. LOpen Bite invece indica una situazione di scarsa sovrapposizione tra le due arcate. Nel viso corto posso avere un morso chiuso e in over bite; mentre nel viso lungo avr sicuramente un open bite. Le malocclusioni si valutano anche studiando trasversalmente i denti. Infatti la porzione molare dellarcata superiore pu sporgere rispetto a quella inferiore, in questo caso il contatto tra le cuspidi solo parziale. Se traccio una linea mediana (piano sagittale del volto) mascella, mandibola e spazio tra i primi incisivi devono essere tutti in linea. Se tale simmetria non rispettata avr dislocazioni mandibolari o mascellari (scheletrica). Infine devo valutare la masticazione; questa compito dei muscoli masticatori propri, in caso di reclutamento dei muscoli adibiti alla mimica facciale avr una masticazione atipica.
CHIRURGIA MAXILO-FACIALE
Patologie di pertinenza Ambito specifico di questa materia sono le malformazioni del cranio ed i traumi faciali. Altri campi, come loncologia, sono di pertinenza maxilo-faciale ma anche ORL o dei chirurghi plastici. Labio-palato-schisi Questa malformazione, che ha una prevalenza di 1:800-1:2000 nuovi nati, dovuta alla mancata fusione delle ossa palatine durante lembriogenesi. In genere il difetto di fusione completo e comprende le labbra, il processo alveolare, il palato duro e quello molle. In pratica vi un solco completo che collega la cavit orale alle cavit nasali. Pu essere monolaterale oppure bilaterale, questultima pi difficilmente aggredibile chirurgicamente. E stata notata una familiarit ma non si sa ancora quale sia la base genetica. Alcuni riconoscono fattori di tipo posizionale del feto. Il trattamento chirurgico prevede non solo la chiusura delle strutture ossee ma anche il raggiungimento delle strutture muscolari affinch poi la crescita successiva del bambino sia armonica. Purtroppo un singolo intervento pu non essere sufficiente perch il tessuto cicatriziale determina un deficit di accrescimento delle strutture. Per questo nel trattamento della labio-palato-schisi si eseguono due ordini di interventi: primari: chiudono labbra e palato; secondari: aiutano il processo di accrescimento operando correzioni estetiche e funzionali. Oltre al chirugo questi bambini devono essere seguiti anche da altri specialisiti: per esempio i logopedisti perch il linguaggio presenta un deficit dovuto al fatto che il palato ipomobile e corto; gli ORL perch le tube uditive e la loro funzionalit (garantita dai muscoli originariamente malformati) possono presentare anomalie e quindi predisporre a otiti ricorrenti; gli ortodonzisti per rimediare alle malformazioni delle arcate dentali; di chirurgi plastici per ristrutturare il naso, le cicatrici etc Dal punto di vista estetico si ricordi che si possono ottenere buoni risultati ma impossibile eliminare completamente la patologia. Chirurgia ortognatica (correzione disgnazie) Sono tutte quelle malformazioni per cui le ossa mascellari crescono in maniera inadeguata determinando una malformazione di ordine estetico e una malaocclusione dentaria. La disposizione relativa sul piano orizzontale delle due arcate dentarie identifica tre classi: 1^ classe: normale; 2^ classe: la distanza tra arcata superiore (davanti) e arcata inferiore (dietro) superiore al normale. Il difetto pu essere dovuto ad una crescita eccessiva del mascellare o ad una crescita difettosa della mandibola; 3^ classe: inversione dei rapporti con arcata inferiore davanti alla superiore. Il difetto pu essere dovuto ad una crescita eccessiva della mandibola o ad una crescita difettosa del mascellare.
Esistono inoltre difetti sul piano verticale che sono pi gravi sul piano funzionale (mentre quelli orizzontali sono pi pesanti da un punto di vista estetico). Infatti lo spazio libero di circa 2 mm a riposo tra le due arcate dentarie fondamentale e i muscoli tendono sempre a ricercarlo o con una contrazione persistente (nei brachitipi) che causa unipertrofia degli stessi oppure, al contrario, arrivando a livellare i denti (nei dolicotipi). Altri problemi si possono verificare a livello articolare. Spesso il difetto non riguarda solo una delle due strutture ma entrambe o addirittura tutto il cranio: difatti la crescita del mascellare influenzata dalla crescita di tutte le altre ossa craniche cui attaccata. La mandibola a sua volta cresce influenzata dal mascellare e problemi delluno possono ripercuotersi sullaltra Prima di fare unintervento necessario pianificarlo accuratamente mediante lo studio della struttura e della dinamica ossea ma soprattutto muscolare mediante un esame elettromiografico e kinesiografico. Per correggere questi disturbi si eseguono essenzialmente due tipi di intervento: sulla mandibola: osteotomia sagittale. Lintervento consiste nel tagliare trasversalmente la mandibola creando un piano di scorrimento che permette di allungare o accorciare losso; osteotomia del mascellare secondo la linea di frattura di LeFort 1: lintervento consente di svincolare il mascellare dalle altre ossa e di spostarlo nelle posizioni pi opportune. In generale non sono interventi ad alto rischio. La maggiore complicanza la recidiva. Obiettivi della chirurgia ortognatica: normale occlusione; estetica faciale soddisfacente; buona funzione; stabilit a lungo termine: garantita da un bilancio tra le strutture scheletriche e quelle muscolari che agiscono sulla correzione chirurgica accettandola o meno (in questo caso il difetto pu recidivare). Chirurgia pre-protesica Le protesi totali rimovibili comportano carichi di forze non fisiologici che determinano rimodellamenti ossei tali che alla fine non rimane pi tessuto osseo per supportare la dentiera. Un altro problema riguarda gli impianti: essi sono una radice artificiale che necessit per di un supporto osseo sufficientemente spesso per poterla alloggiare. In entrambi i casi il chirurgo pu innestare dellosso autologo o operare delle procedure alternative. Le possibilit a disposizione sono: utilizzare materiale dinnesto, specie losso autologo che pu essere prelevato dallanca oppure dal perone (in questo caso possibile prelevare frammenti maggiori); osteodistrazione: serve per incrementare il volume di un osso. La metodica si esegue compiendo una frattura, aspettando che si formi il callo osseo e poi tirandolo (circa 1mm/die) fino a quando non si raggiunge le dimensioni desiderate. A questo punto si aspetta lossificazione. Rispetto allinnesto garantisce risultati predicibili; rialzo di seno: si ispessisce il pavimento con materiale autologo o da cadavere La complicanza maggiore, oltre alle infezioni, rappresentato dal riassorbimento osseo che inevitabile e perci deve essere tenuto in considerazione affinch si possa predisporre una quantit di materiale maggiore allo stretto necessario. Chirurgia ricostruttiva (specie in ambito oncologico) La ricostruzione di tessuto osseo mancante richiede la trasposizione di innesti da un sito donatore che di solito lanca. Ci possibile solo se linnesto abbastanza piccolo da essere rivascolarizzato spontaneamente. Altrimenti di solito si ricorre a pezzi di perone col suo peduncolo vascolare che viene anastomizzato con interventi micro-chirurgici. Traumatologia Il protocollo mondiale di gestione dei traumi l Advanced Trauma Life Support che segue i gi conosciuti steps Airways Breathing Circulation Disability Exposure. Tutti i traumi della faccia coinvolgono le vie aeree (punto A) e una frattura di una delle ossa dello splancno cranio pu comprommeterne la perviet. La faccia inoltre molto vascolarizzata (punto C) e unemoraggia di questo distretto pu al limite essere mortale. Eziologia: la 1 ^ causa rappresentata dagli incidenti stradali, anche se la loro incidenza in diminuzione; violenza interpersonale: casistiche in aumento;
traumi lavorativi: incidenza stabile; incidenti sportivi; incidenti domestici (cadute) specie a carico dei bambini piccoli e degli anziani. Classificazione: terzo inferiore: mandibola e arcata dentaria inferiore; terzo medio: compreso tra larcata dentaria superiore inclusa e la linea orizzontale passante per il centro degli occhi; terzo superiore. Incidenza: orbita (qualsiasi parete): 40 %; mandibola: 30%; 1/3 superiore + 1/3 medio esclusa lorbita: 30%. Fratture del terzo inferiore Le fratture non avvengono in punti casuali ma rispettano punti e linee di resistenza: nella mandibola per esempio si rompono spesso i condili oppure la frattura avviene a livello del radice del canino o del forame mentoniero oppure ancora a livello del 3 molare (dente del giudizio). Lazione dei muscoli tende a scomporre le fratture. Un esame obiettivo nel caso di frattura di mandibola evidenzia con altissima probabilit una malaocclusione di nuova insorgenza. Altri segni sono: trisma: il paziente non riesce ad aprire la bocca o per il dolore o per questioni meccaniche; parestesia della branca inferiore del trigemino; ecchimosi; tagli o lacerazioni. Fratture del terzo medio Le fratture tipiche sono: arco zigomatico; complesso orbito-mascellare-zigomatico: coinvolge lo zigomo e la parete dellorbita; Leforte 1: detta frattura della dentiera perch se si prendono i denti superiori e li si muove delicatamente si nota che tutto il mascellare mobile; Leforte 2: detta frattura piramidale. Operando la stessa manovra si nota che si muove anche il naso perch la linea di frattura si estende fino al di sopra delle ossa nasali. Fratture del terzo superiore Leforte 3: disgiunzione cranio-faciale a livello della base cranica; fratture naso-orbito-etmoidali o centro-facciali: coinvolgono il naso e le celle etmodiali; fratture del seno frontale. Nelle fratture dei terzi medio e superiore segni tipici sono: parestesie delle branche superiori del trigemino e del faciale. Questultimo di solito poco coinvolto nelle fratture a meno che non vi sia una lacerazione; riduzione del visus, che nell1% dei traumi della parete orbitale permanente; malaocclusione; scalini palpabili; classiche ecchimosi periorbitali; trisma; enfisema sottocutaneo a causa della frattura dei seni paranasali, in particolare il mascellare e le celle etmodiali. Principi di terapia riduzione aperta dei due monconi di frattura con una fissazione interna adeguata con placche o viti di titanio. Ci permette la guarigione primaria, senza callo osseo. Si usano placche e viti di titanio sempre pi piccole procedendo dal basso verso lalto del cranio. Da pochi anni sono disponibili anche placche e viti che si riassorbono dopo circa un anno; mobilizzazione immediata; rispetto per i tessuti molli utilizzando una chirurgia minimamente invasiva mediante approcci: intra-orali;
trans-congiuntivali; attraverso le palpebre; coronale: si tira avanti tutto lo scalpo fino ad arrivare al pavimento dellorbita; preauricolare; retromandibolare. Tumori del cavo orale Sedi tipiche: lingua 43%; gengiva: 14%; pavimento orale: 13%. Fattori di rischio (le 6 S in inglese): spirits (alcolici); smoking; sharp edges od dentieres (protesi con margini taglienti); soiled mouth (scarsa igene orale); sun (per quanto riguarda le labbra e la cute periorale); spices (spezie piccanti); infezioni virali (HBV; EBV). e poi ha deciso di non continuare pi largomento Labio-palato-schisi Queste malformazioni, che possono essere di varia entit, sono le pi frequenti al mondo con una prevalenza di 1: 600 nuovi nati. Tutte le altre malformazioni cranio-facciali sono molto pi rare. La palatoschisi pu essere unilaterale o bilaterale. Inoltre la mancata saldatura pu riguardare tutte le strutture (labbro, alveolo, palato duro e palato molle) o essere limitata ad una di queste. La patologia pu essere isolata (pi spesso monolaterale) o associata ad altre malformazioni (pi spesso bilaterale). In caso di riscontro allecografia di schisi si eseguono ulteriori indagini ma non di per s un motivo per interrompere la gravidanza. La diagnosi prenatale possibile perch la gran parte di queste malformazioni sono diagnosticabili con lecografia. Problemi correlati alla patologia: naso e labbro deformati; deformit del palato molle e del palato duro; apertura dellalveolo; malformazioni residue secondarie ad un trattamento anche ottimale per es. mascellare ipoplasico su cui si deve re-intervenire; problemi logopedici, in particolare insufficienza velo-palatina; agenesia o malformazioni o malocclusioni dentali. Le deformit del palato implicano il malfunzionamento dei muscoli che si inseriscono sul palato. Ci determina un deficitario sollevamento del palato molle a chiudere il rinofaringe durante la deglutizione e la fonazione e la mancata ventilazione delle tube di Eustachio: questo espone i bambini colpiti dalla malformazione a otiti medie ricorrenti Purtroppo non esistono studi e protocolli internazionalmente riconosciuti per il trattamento di queste malformazioni. Gli steps pi comunemente seguiti sono: si comincia posizionando una placchetta al neonato per chiudere il passaggio tra cavit orale e nasale: ci serve sia per aiutare la deglutizione sia per aiutare un po la guarigione di labbro e palato. I problemi di alimentazione possono essere risolti con tettarelle particolari e con altri accorgimenti; si chiude il labbro: si esegue a 3-4 mesi di vita utilizzando dei lembi di rotazione. Le labio-palatoschisi unilaterali sono pi facili e danno risultati estetici e funzionali migliori; si chiude il palato molle: ci serve per evitare problemi di fonazione ma bisogna anche tenere presente che le cicatrici chirurgiche possono interferire con la crescita della faccia. Normalmente questa chirurgia si esegue non oltre il secondo anno di vita (meglio entro il 1); si chiude il palato duro: si esegue entro i 3-4 anni ma alcuni centri operano il palato duro insieme al molle. trattamento logopedico: i bambini con labio-palato-schisi soffrono di rinolania aperta e di problemi ad esprimere alcune consonanti. Ci dovuto a ipomobilit e a insufficiente lunghezza del palato molle. Se vi presente insufficienza velo-faringea, cio se il palato molle non chiude sulla parete
posteriore del rinofaringe, possibile intervenire ancora; trattamento odontoiatrico: poco prima che il canino erompa (8-9 anni) necessario intervenire per chiudere la schisi alveolare. Di solito si usa un autotrapianto di osso della cresta iliaca. A questo punto lortodonzista pu decidere di impiantare un dente artificiale o di spostare in avanti tutti gli altri per rimpiazzare il dente mancante. Il trattamento dentistico, per garantire una buona funzione e estetica dei denti, viene continuato da 0 a 20 anni; in alcuni casi sono necessari interventi di chirurgia ortognatica per portare avanti il mascellare.
OCULISTICA
Richiami di anatomia e fisiologia Il bulbo oculare una sorta di sfera con un diametro di circa 24 mm. La misura importante per i processi visivi lasse ottico: la linea che va dallapice della cornea fino alla macula la cui lunghezza standard 23,6 mm. La cornea si continua con la sclera a formare linvolucro esterno rigido dellocchio: entrambe le strutture sono costituite dalle stesse fibre collagene solo che nella cornea esse sono allineate affinch sia possibile la limpidezza assoluta mentre la sclera deve necessariamente essere opaca per formare la camera oscura allinterno della quale avviene la trasmissione dellimmagine.
Allinterno della sclera c un secondo strato: la tunica vascolare, o uvea, che serve al nutrimento dellocchio. Luvea anteriormente costituisce liride che ha al centro il forame pupillare. La continuazion e delliride posteriormente prende il nome di corpo ciliare che ha allinterno dei muscoli (che servono allaccomodazione del cristallino) e allesterno ricoperto di epitelio. Ancora pi posteriormente il corpo ciliare si continua nella coroide che tappezza internamente la sclera e che a contatto con la retina. Al polo posteriore dellocchio si inserisce il nervo ottico costituito dagli assoni delle cellule visive. Diottro: superficie che separa due mezzi con indice di rifrazione diverso. superficie anteriore della cornea: lindice di rifrazione della cornea superiore a quello dellaria e la curvatura della cornea contribuiscono a far subire al raggio luminoso una prima deviazione; superificie posteriore della cornea-camera anteriore dellocchio contenente umoracqueo: gli indici di rifrazione sono simili e perci il raggio luminoso non viene deviato; umor acqueo superficie anteriore del cristallino: lindice di rifrazione del cristallino molto maggiore e quindi si verifica un ulteriore convergenza del fascio luminoso. Lentit della convergenza influenzata dal raggio di curvatura del cristallino; superficie posteriore del cristallino camera posteriore dellocchio contenente umor vitreo: gli indici di rifrazione sono simili. Lumor vitreo un gel assolutamente limpido. Il bulbo oculare riempie circa il 50% della cavit orbitaria. La parte posteriore dellorbita difatti contiene grasso nel quale ci sono i muscoli estrinseci e il nervo ottico. Il bulbo sia superiormente che inferiormente in continuit con due importanti seni paranasali. La lamina di osso che li separa spessa circa 1 mm e offre una discreta resistente. La parete postero-mediale dellorbita separata dalle cellule etmoidali dalla lamina papiracea, estremamente sottile, che pu presentare soluzioni di continuo congenite. E relativamente facile il coinvolgimento della cavit orbitaria in seguito a processi infiammatori sinusoidali. Nellapice della cavit orbitaria vi sono il foro ottico e altre due fessure: la fessura superore la sfenoidale, quella inferiore la sfeno-mascellare. Il foro ottico scolpito nella radice della piccola ala dello sfenoide e si continua nel canale ottico lungo 0,5 cm. dove passano il nervo ottico e larteria oftalmica. La fessura sfenoidale formata dal contorno laterale della piccola ala e dal contorno mediale della grande ala. La fessura occupata da un anello tendineo su cui si inseriscono tutti i muscoli estrinseci tranne il piccolo obliquo. Attraverso il forame sfenoidale escono inoltre le vene oftalmiche che si svuotano nel seno cavernoso. La fessura sfeno-mascellare non serve a far passare nulla di importante ma si inserisce a livello della fessura la peri-orbita, una specie di periostio che riveste internamente la cavit orbitaria e che contiene fibrocellule muscolari liscie innervate dal simpatico. Per questo motivo unintensa attivazione del simpatico implica che gli occhi diventano pi protrudenti. Per converso uninterruzione del sistema nervoso simpatico omolaterale causa enoftalmo (oltre a miosi e a caduta della palpebra superiore). Le palpebre sono costituite da uno scheletro simil cartilagineo che si chiama tarso allinterno del quale ci sono ghiandole lacrimali accessorie. In tutte le situazioni in cui il liquido lacrimale deficitario quantitativamente e qualitativamente lepitelio della cornea rischia di andare incontro ad importanti lesioni. Posteriormente al tarso c la mucosa congiuntivale che poi si riflette a livello dei fornici congiuntivali e risale a rivestire la sclera fino al limbus. La congiuntiva contiene nel suo contesto molto tessuto immunologicamente competente e per questo una delle componenti dellocchio dove pi facilmente si verificano reazioni infiammatorie. Anteriormente al tarso vi tessuto muscolare striato costituito da due strati: uno ad andamento circolare (orbicolare) ed uno verticale (elevatore della palpebra). Ancora pi superficialmente i muscoli sono ricoperti da cute. Il sistema lacrimale principale situato in un piccolo infossamento dellangolo supero-esterno della regione sopraoculare dellosso frontale. Ghiandole lacrimali secondarie si trovano nel tarso e in vicinanza del bulbo delle ciglia. Vie di escrezione: le lacrime tendono a raccogliersi verso langolo interno della rimpa palpebrale sia per capillarit sia per suzione attiva. Escono da due forellini del diametro di 0,5 mm, collocati allapice di due piccole salienze sui bordi di ciascuna delle palpebre. I fori sono gli sbocchi di due piccoli canali verticali che poi si incontrano e penentrano nel sacco lacrimale il quale a sua volta si continua nel dotto lacrimonasale. La cornea un tessuto completamente avascolare nel cui contesto vi sono poche cellule deputate pi che
altro al catabolismo. Strati della cornea dallinterno allesterno: endotelio corneale formato da uno strato di cellule poligonali e che mantengono entro limiti fisiologici lomeostasi liquida della cornea. Se vi un deficit di questo sistema si accumula acqua nella cornea in una percentuale tale da impedire la visione; parenchima della cornea fatto da fibrille di collagene (14/15 dello spessore) con poche cellule, i corneociti, importanti sia nelle genesi del collagene che nellallontanamento delle scorie; epitelio pluristratificato separato dal parenchima dalla membrana di Bowman. Allinterno della cornea non ci sono vasi ma ci sono fibre nervose (rami terminali del n. sovraorbitario) che giustificano lestrema sensibilit della cornea. Cristallino: accomodazione per visione > 5 metri: raggio di curvatura anteriore 10mm; accomodazione per visione da vicino in seguito a diminuzione della tensione delle fibre tendinee del corpo ciliare: raggio di curvatura anteriore 5 mm. Il corpo ciliare possiede un epitelio importante implicato nella formazione, per ultrafiltrazione e secrezione attiva, dellumore acqueo che si forma posteriormente alliride, passa attraverso la pupilla, riempie la camera anteriore dellocchio ed esce a livello dellangolo irido-corneale dove ci sono dei fori di drenaggio. Allinterno del bulbo oculare la pressione di 15-20 mmHg ma essa aumenta in tutte le situazioni di aumentata produzione o di diminuito drenaggio del liquido endo-oculare. Oltre certi limiti di ipertensione si parla di glaucoma. Lumor vitreo un gel nel cui contesto vi sono un certo numero di cellule, gli jalociti, deputati a formare lacido jalurinico, lelemento costitutivo fondamentale dellumor vitreo. La vascolarazzizazione dellocchio, retina esclusa, garantita dalluvea che non altro che uno spugna di vasi che derivano dallarteria oftalmica i cui rami terminali sono le arterie ciliari dirette alluvea (che a loro volta si dividono in lunghe e brevi) e larteria centrale della retina. Le vene ciliari confluiscono in 4 vene vorticose, una per lato. La retina una struttura allinterno della quale si forma e viene elaborata limmagine. I vasi retinici decorrono nello strato pi superficiale. Coni e bastoncelli invece si trovano nello strato pi profondo, a contatto con luvea. La macula formata da soli coni, mano a mano che si procede in periferia il rapporto bastoncelli/coni aumenta. Le cellule visive prendono contatto con le cellule bipolari le quali a loro volta contraggono sinapsi con le cellule gangliari che non sono altro che un neurone il cui assone contribuir a formare il nervo ottico. Pi alto il rapporto cellule visive : cellule bipolari maggiore la definizione visiva (1:1 nella macula). La macula non possiede vasi sanguigni. Retinopatia diabetica La retinopatia unimportante complicanza del diabete ed la principale causa di invalidit visiva nella popolazione adulta. La patologia trattabile quando viene prontamente riconosciuta ma la prognosi dipende dalla gravit della situazione, dal momento del trattamento e dal tipo di trattamento. Levoluzione della malattia influenzata dalla durata della malattia diabetica, dal controllo glicemico e da altri fattori di scompenso metabolico come liperlipidemia e lipertensione arteriosa. Per la retinopatia esistono delle linee guida che consentono di stabilire quando e come il paziente debba essere trattato. Nei diabetici i programmi di screening prevedono: diabete di tipo 1: alla diagnosi: solitamente non vi retinopatia; dopo 5 anni dalla diagnosi o alla puberta; in assenza di retinopatia almeno ogni 2 anni; in presenza di retinopatia lieve o moderata ogni 6 mesi; se la retinopatia grave a giudizio delloculista; diabete di tipo 2: alla diagnosi; ogni due anni in assenza di retinopatia; ogni 6 mesi in presenza di retinopatia lieve o moderata; se la retinopatia grave a giudizio delloculista. E inoltre bene eseguire una visita quando si cambia la terapia perch ci pu accellerare la progressione
della retinopatia. Nelle donne diabetiche che intendono avere un figlio le visite di controllo andrebbero eseguite: in programmazione, se possibile; in gravidanza: in assenza di retinopatia ogni 3 mesi; in presenza di retinopatia, indipendentemente dalla gravit, la paziente deve essere strettamente seguita dalloculista.
Classificazione della retinopatia La retinopatia pu essere: non proliferante; proliferante: si sono sviluppati nuovi vasi che crescono sulla retina e che possono essere causa di sanguinamento e di distacchi trazionali. Retinopatia non proliferante: forma lieve: presenza di almeno un microaneurisma; forma moderata: presenza di emorragie o microaneurismi in maniera superiore rispetto ad una foto standard presente nelle linee guida; forma grave: emorragie/microaneurismi in tutti i quadranti e vene a corona di rosario (cos chiamate perch il profilo della parete non regolare ma ha piccole strozzature) in 1 o pi quadranti. Sono anomalie vascolari che precedono la proliferazione. Le emorragie sono un segno indiretto ma fortemente suggestivo di neoangiogenesi. Retinopatia proliferante: si nota proliferazione di neo vasi anomali privi di una membrana basale e quindi molto fragili e soggetti a sanguinamento. La componente fibrosa esercita una trazione sulla retina con rischio di distacco. Un esame utile per localizzare i neovasi lesame angiografico con fluorescina poich il colorante non trattenuto dai vasi anomali. Inoltre, poich i neovasi si sviluppano in corrispondenza di aree retiniche ischemiche, la fluorescina consente di giudicare lesistenza e lestensione di queste aree. Pi che la retinopatia in s la maculopatia la principale causa di cecit legale nei diabetici. Ne esistono due forme: edematosa: presente del liquido; ischemica. Ledema si diagnostica attraverso la biomicroscopia (oftalmoscopio con ingrandimento) o la stereografia (foto con ricostruzione 3D, sensibile ma solo se laumento dello spessore retinico superiore al 50%) oppure attraverso segni indiretti come la presenza di essudati che indicano che c stato un edema ma non necessariamente che c ancora. La fluorangiografia evidenzia diffusione del colorante che non necessariamente si associa ad edema. Una tecnica recentemente introdotta nella diagnostica di questa condizione lOCT (tomografia oculare a luce coerente). Ledema si giova del trattamento laser focale o a griglia, per lischemia non esiste trattamento. Trattamento Se la retinopatia lieve-moderata non si tratta se non cercando di migliorare il controllo metabolico; Se la retinopatia grave si deve considerare la possibilit di trattamento laser (panfotocoagulazione); Forma proliferante: indicato il trattamento laser. Il trattamento laser distrugge tutte le zone di retina non vascolarizzate e interessate da neoangiogenesi. Il trattamento laser riduce di almeno il 50% il rischio di una successiva riduzione di acuit visiva dopo il trattamento stesso. Esso per non scevro da rischi: la distruzione della retina periferica determina una riduzione del campo visivo periferico e ci causa limitazioni nel rinnovo della patente. Inoltre c un rischio di edema maculare con alterazioni dellacuit visiva. Per prevenirlo si fa il trattamento in pi tempi con interruzioni di 15 giorni tra una seduta e laltra. Quando indicato il trattamento: grado severo di retinopatia diabetica; paziente con retinopatia non proliferante ma poco complianti che probabilmente non seguir il programma di screening; in base alla gravit delle lesioni dellocchio controlaterale; in gravidanza perch essa accellera la progressione della malattia;
in presenza di emorragia vitreale; in presenza di componenti fibrosi e di trazioni vitreo-retiniche: si fa un intervento chirurgico ma solo dopo il trattamento fotocoagulativo per ridurre il rischio di sanguinamento. Per ledema maculare il trattamento indicato se non trattivo (in tal caso si preferisce operare) e se non c maculopatia ischemica. Il trattamento molto blando e non ha scopi distruttivi ma solo quello di stimolare il riassorbimento delledema stesso. Il trattamento chirurgico di vitrectomia indicato in caso di: emorragia vitreale persistente dopo trattamento laser; distacco retinico trazionale per asportare la componente fibrosa; maculopatia trazionale. N.B: oltre che per langiopatia i diabetici possono accusare una riduzione dellacuit visiva per la neuropatia e la perdita di cellule ganglionari. Glaucoma Il glaucoma una famiglia di patologie che hanno come comune denominatore una patologia del nervo ottico: esso presenta al suo inizio (testa del nervo ottico) unescavazione che pu essere pi o meno accentuata. Questa alterazione morfologica determina una perdita della vista ed tipica non trovandosi in nessuna altra neurite. Tranne in una forma la malattia asintomatica e procede silenziosamente palesandosi quando troppo tardi. Difatti mano a mano che la malattia va avanti pezzi di campo visivo vengono persi ma il cervello rielabora limmagine, riempie il vuoto ed in pratica non ci fa accorgere di nulla. Tutti i tipi di glaucoma si caratterizzano per ipertensione oculare (n.b: il cortisone, in qualsiasi forma venga somministrato, pu determinare un aumento della pressione intraoculare e in pazienti predisposti pu causare linsorgenza del glaucoma). La forma principale di glaucoma quello cronico ad angolo aperto (95% di tutti i casi). Una piccola percentuale rappresentata dai glaucomi acuti che si caratterizzano per linsorgenza di unipertensione oculare rapidamente progressiva. Queste forme sono sintomatiche e si manifestano con sintomi come nausea e vomito che possono simulare un problema addominale. E imperattivo intervenire rapidamente. Epidemiologia Nel mondo il glaucoma la terza causa di cecit e sopra i 65 anni un terzo della popolazione soffre di ipertensione oculare: il 10% di questi svilupper il glaucoma. La patologia colpisce di pi le donne non perch ci sia una predisposizione genetica ma per la maggior durata media della vita. Patogenesi In determinate condizioni la pressione endoculare pu aumentare e pi alta la pressione maggiore la probabilit che si sviluppi un glaucoma. La pressione endo-oculare fluttua nella giornata con cambiamenti fisiologici tra 3 e 6 mmHg. Il picco si ha nelle prime ore del mattino. I pazienti glaucomatosi hanno una pressione superiore a 10 mmHg. La base fisiopatogenetica del glaucoma lo sbilanciamento tra acqua prodotta e acqua escreta. Lumor acqueo drenato dal canale di Schlem a livello dellangolo irido-corneale: un ostacolo a questo drenaggio , pi che liperproduzione, la base della patologia. Due sono le cause dellostacolato drenaggio: ostruzione dei pori che mettono in comunicazione il canale con la camera anteriore dellocchio a causa della sclerosi del trabecolato, la superficie filtrante: si sviluppa il classico glaucoma ad angolo aperto; eccessiva grandezza del cristallino rispetto allocchio che spinge in avanti la radice delliride la quale va a chiudere la zona di filtrazione: si sviluppa il glaucoma ad angolo chiuso e, se esso si instaura rapidamente, pu essere acuto. Quando la pressione aumenta dentro locchio la testa del nervo ottico che viene maggiormente danneggiata. Esistono altre forme pi rare di glaucoma come la variante pseudo-esfoliativa dovuta alla chiusura delle trabecole filtranti da parte di particelle pseudo-fulfuracee risultanti dallesfoliazione di cellule delle corde tendinee per alterazione genetica della sintesi della componente elastica. Fattori di rischio per lo sviluppo del glaucoma: familiarit;
et; razza negra; pressione diastolica bassa perch il sangue per uscire dallocchio deve avere una certa spinta, specie se c ipertensione oculare; diabete; ipertensione arteriosa dopo i 65 anni. Diagnosi La pressione endo-oculare si misura con il tonometro di Goldman, uno strumento dotato di uno stantuffo che, appoggiato sulla cornea, misura la resistenza che incontra. A influenzare la misurazione lo spessore della cornea. Motilit oculare Muscolatura oculare Lasse dellorbita forma un angolo di 45 rispetto allasse antero-posteriore, indipendentemente dalla muscolatura. Lasse del bulbo forma con lasse dellorbita, in condizioni di riposo, un angolo di 23. Il tendine di Zina rappresenta lapice del cono muscolare formato dai muscoli estrinseci dellocchio. Il tendine si inserisce a livello del forame orbitario superiore. Dal tendine originano i 4 retti e lobliquo superiore. Lobliquo inferiore ha uninserzione diversa. Il muscolo obliquo superiore possiede due ventri: col primo si porta ad una struttura fibrocartilaginea, la troclea, attraverso cui passa una porzione tendinea e poi col secondo ventre si inserisce sullocchio a livello del quadrante superolaterale, a livello della vena vorticosa superiore. La troclea una vera e propria puleggia. I muscoli retti prendono inserzione a distanza di 5-8 mm dal limbus sclero-corneale. Le posizioni diagnostiche dello sguardo sono 7: primaria: occhi a riposo che guardano allinfinito; secondarie: sopra, sotto, destra e sinistra; terziarie: sguardo obliquo. I movimenti in cui due occhi si muovono insieme si dicono di versione, al contrario si parla di vergenza (la convergenza pu essere fisiologica, la divergenza sicuramente patologica). La rotazione, considerando un solo occhio, chiamata duzione (abduzione, adduzione, sopraduzione, infraduzione). Due importanti leggi sono alla base dei movimenti: legge di innervazione reciproca di Sherrington: quando un muscolo riceve uno stimolo a contrarsi lantagonista riceve uno stimolo inibitorio; legge di corrispondenza motoria di Hering: i muscoli corrispondenti di ciascun occhio ricevono uguali stimoli nervosi per contrarsi e rilasciarsi. I muscoli estrinseci permettono movimenti di traslazione (avanti e indietro) e di rotazione che comprendono movimenti sullasse verticale, laterale e antero-posteriore. Pseudostrabismo Sono aspetti particolari degli occhi dovuti ad alterazioni morfologiche delle palpebre o delle orbite: per esempio negli orientali la permanenza dellepicanto, la plica che collega le due palpebre, simula uno strabismo. Strabismo Per diplopia si intede la proiezione dellimmagine su punti non corrispondenti della retina. Nel caso dello strabismo ci non succede: si crea difatti nel campo visivo corrispondente di uno dei due occhi uno scotoma (processo di soppressione centrale). Se non si corregge lo strabismo il processo pu diventare irreversibile. Se perci un bambino vede doppio si tratta di solito di una paralisi neuromuscolare, usualmente di natura espansiva. Lambliopia (soppressione delle capacit visive di uno dei due occhi) un fenomeno frequentemente legato allo strabismo a causa di una inadeguata stimolazione durante il periodo critico dello sviluppo del sistema visivo o allanisometropia (differenza di difetto visivo tra i due occhi). Pu anche essere secondaria a deprivazione visiva o a nistagmo congenito. Una forma particolare di strabismo quello accomodativo: un occhio ipermetrope, cio corto, accomoda il cristallino per meglio mettere a fuoco. Ma poich laccomodazione si accompagna alla convergenza gli
occhi appariranno sempre convergenti. Lo sforzo accomodativo continuo provoca cefalea, iperemia congiuntivale etc Se uno solo dei due occhi ipermetrope non si verifica strabismo: semplicemente uno dei due viene soppresso. Diagnostica Lesame di un paziente che potrebbe essere strabico deve comprendere: anamnesi accurata; osservazione degli annessi: palpebre e caruncola; osservazione del segmento anteriore e dei mezzi diottrici; esame neurologico che comprende una valutazione sia dello stato motorio che sensoriale; esame della rifrazione in cicloplegia atropinica: ci permette di capire se ci sia un difetto di vista (es. miopia); esame del fondo oculare. Per valutare lo stato motorio ci sono vari tipi di test. Il pi semplice il cover/uncover test che serve a fare diagnosi di strabismo latente (eteroforia) che pu manifestarsi se c stanchezza. Il test si esegue coprendo uno dei due occhi e osservando il movimento dellocchio controlaterale. Possono verificarsi due situazioni: normalit: locchio coperto rimane fisso; patologico: locchio fa un piccolo movimento per cercare la mira. Quando si scopre locchio coperto pu non verificarsi alcun movimento oppure si pi osservare un lento movimento di recupero per cercare la mira. In pratica nello strabismo latente lo stimolo a guardare la stessa cosa mantiene gli occhi paralleli ma non appena uno dei due viene coperto allora si manifesta lo strabismo. Poi quando lo si riscopre locchio precedentemente coperto torna in posizione concorde con laltro. Test di Hirschberg: si utilizza nello strabismo manifesto (eterotropia) per capire di quanto gli occhi divergano sfruttando il riflesso di una fonte luminosa sulla cornea. Nel normale, a riposo, il riflesso cade sulla pupilla. Se su un occhio il riflesso cade sulla pupilla e laltro sul bordo della pupilla i due occhi divergono di 15, sulliride 30, a livello del limbus 45-50. Ricerca della ambliopia: se uno dei due occhi stato soppresso da un meccanismo centrale nei bambini piccoli pu essere difficile capire quali dei due vede. Allora si coprono alternativamente i due occhi: quando viene coperto locchio che vede il bambino cerca di spostarsi. Ricerca della stereopsi: fornendo al paziente due bastoncini si chiede di metterli uno sopra laltro. Perch ci sia possibile i due occhi devono lavorare insieme. Trattamento Di fronte ad unalterazione della motilit oculare bisogna innanzitutto fare diagnosi e valutare se la capacit visiva dei due occhi sia uguale: se diseguale si tenda di migliorare la visione dellocchio peggiore occludendo l occhio migliore e obbligando perci laltro a posizionare limmagine sulla fovea. Ci migliora la capacit visiva. Quindi si interviene chirurgicamente. La chirurgia dello strabismo ancora piuttosto grezza perch non agisce alla base della incoordinazione neuro-muscolare che sta alla base della patologia ma allunga (spostando linserzione tendinea posteriormente) o accorcia i muscoli. La perfezione difficile da raggiungere ma la percentuale di successo in genere assai elevata. Paralisi dei nervi III, IV e VI Esistono diplopie con strabismo nelladulto: spesso sono dovute alla paralisi dellabducente. Locchio colpito esodeviato. La paralisi completa delloculomotore non determina diplopia perch, seppure locchio deviato lateralmente, lelevatore della palpebra rilasciato e si verifica ptosi palpebrale. La paralisi troclare infine causa disturbi a leggere e a scendere le scale perch in tali situazioni si porta locchio in basso e allesterno. Si parla di dissociazione verticale: una immagine sopra laltra. Di fronte alla paralisi non si pu far niente se non aspettare perch esse di solito regrediscono spontaneamente. Se dopo 6-8 mesi il fenomeno non si risolto si pu tentare di intervenire chirurgicamente. Patologia del cristallino Il processo di invecchiamento del cristallino comporta un difetto di refrazione, la presbiopia. Ci dovuto
ad un difetto di accomodazione che compromette la visione da vicino. Lopacizzazione del cristallino si definisce cataratta e in oltre il 90% dei casi dovuta allinvecchiamento della lente. Esistono per anche cataratte congenite e infantili le cui cause possono essere malattie infettive (rosolia), farmaci, radiazioni Le cataratte possono essere: complicate: insorgono a causa di unaltra malattia oculare; da malattie sistemiche: diabete, galattosemie; da farmaci: in particolare nel corso di terapie croniche. La cataratta non proporzionale alla opacizzazione del cristallino: esistono grosse opacizzazioni che causano solo un po di attenuazione dei colori. Ai fini del trattamento pertanto valutata solo lopacit del cristallino che influenza la visione. Il cristallino diviso in: capsula: epitelio di rivestimento. Non si opacizza mai; corteccia; nucleo. Diverso limpatto funzionale di una cataratta nucleare e corticale. La cataratta nucleare tipica dellanziano. Se si opacizza il nucleo aumenta il potere di rifrazione e locchio diventa miope (tanto che chi portava gli occhiali per leggere pu non averne pi bisogno). Se invece si opacizza la corteccia, specie nella parte posteriore e centrale, la maggiore o minore ampiezza della pupilla determiner se la luce sar costretta o meno a passare attraverso lopacit: ci molto pericoloso per la guida. Fatta diagnosi, e il visus ancora buono si pu procastinare la terapia. Altrimenti bisogna intervenire chirurgicamente: una volta si sostituiva il cristallino (20 diottrie) con una lente da 13 diottrie. Oggi lo si sostituisce con una lente che si inserisce dentro la capsula del cristallino. Il potere della lente misurata per la visione da distante: da vicino servono gli occhiali. Il 90% delle cataratte sono operate in anestesia topica tranne che nei bambini e nelle persone non collaboranti. La riabilitazione visiva rapida e in genere gi il giorno dopo il paziente vede. Tuttavia la cataratta non deve essere considerata una malattia banale: una delle complicanze temibili della malattia lendo-oftalmite (uninfezione di tutta la camera anteriore) che pu addirittura portare alla perdita dellocchio. Anche malattie sistemiche possono complicare il decorso. Una complicanza dellintervento la cataratta secondaria dovuta alla proliferazione e alla trasformazione in miofibroblasti, opachi, delle cellule epiteliali del cristallino. Essa si pu trattare con un laser. Patologia dellorbita Il segno principale della patologia orbitaria lesoftalmo (o proptosi) perch qualsiasi processo che si sviluppa nellorbita spinge loggetto pi mobile che trova, cio il bulbo oculare. Lorbitopatia tiroidea la causa pi frequente di esoftalmo: una forma di tipo immunitario con infiltrazione e aumento di volume dei muscoli extraoculari. Anche se la malattia sistemica lorbitopatia pu essere monolaterale. Laumento della pressione venosa (es. fistola carotideo-cavernosa) pu riflettersi sulla vena oftalmica che si ingrossa: ne consegue esoftalmo. Appoggiando la mano si sente che locchio pulsa. Intorno allorbita ci sono i seni paranasali. In caso di trauma si pu verificare una soluzione di continuit della lamina papiracea delletmoide con riempimento dellorbita di aria. Una sinusite si pu complicare con una cellulite orbitaria. Infine tutti i processi di tipo espansivo intraorbitario possono causare esoftalmo (lorbita contiene molti diversi tessuti). La perdita del visus si verifica solo in caso di stiramento o compressione del nervo ottico. Su oltre 4500 casi di malattie orbitarie il 50% erano forme neoplastiche e nel 30% erano forme infiammatorie. Diagnosi: ecografia: ottima nelle lesioni anteriori, meno nelle posteriori. In tal caso si usa la TAC/RM; esoftalmometria: permette di calcolare la protrusione rispetto alla branca montante dello zigomo. Normalmente essa di 15-20 mmm, sopra i 20 mm si pone diagnosi di esoftalmo. Anche una differenza maggiore di 2-3 mm tra un occhio e laltro patologica tranne se un soggetto fortemente miope (occhio lungo) da una parte e non dallaltra. la diagnosi neuroradiologica spesso non discriminante e riuscire a fare una biopsia spesso difficile. Allora, anche se solo in certi casi, si cerca di operare un agoaspirato.
Malattie congiuntivali La congiuntiva una mucosa trasparente che ricopre la superficie interna delle palpebre e si riflette sulla superficie anteriore del globo fino al limbus. A livello della congiuntiva presente del sistema linfatico diffuso a volte anche con strutture follicolari bench non ben sviluppate come in altri distretti. Congiuntiviti sintomi: bruciore, sensazione di corpo estraneo, prurito, lacrimazione, fotofobia, dolore, blefarospasmo. Si tratta comunque di sintomi del tutto aspecifici. Quando vi fotofobia e dolore dobbiamo sempre sospettare anche un coinvolgimento della cornea; segni: iperemia, chemosi (edema della congiuntiva), secrezione (sierosa, mucosa o purulenta), follicoli (iperplasia della superficie congiuntivale, specie del fornice, costituita da agglomerati cellulari di colore bianco-giallastro; sono indice di uno stato infiammatorio persistente), papille (iperplasia/ ipertrofia della superficie congiuntivale con core fibrovascolare; anchesse sono dovute ad infiammazioni croniche, specie su base allergica), pseudomembrane (dovute allepitelio che si necrotizza ed assume questo aspetto, se si asporta causa sanguinamento, possono essere causate da irritazione chimica e da agenti infettivi), flittene, granulomi. Vi pu essere addirittura emorragia sottocongiuntivale: locchio diventa rosso ma di solito si tratta di una situazione che si risolve spontaneamente senza lasciare un danno permanente. Si manifesta spesso per associazione di farmaci anticoagulanti. Valutazione delle congiuntiviti anamensi: unilaterale o bilaterale? Storia familiare, specie nei casi infettivi. Uso di lenti a contatto (predispongono a infezione), tipo di ambiente che il paziente frequenta, tipo di medicazioni gi assunte, traumi o chirurgia recente, malattie sistemiche associate, rischio occupazionale; e/o: verificare se ci sono papille o follicoli, se c un coinvolgimento della cornea, laspetto della pupilla (un occhio rosso potrebbe essere secondario ad uninfiammazione pi profonda o ad un attacco di glaucoma acuto con la pupilla in midriasi); esami strumentali: si fanno nelle forme ricorrenti e croniche: funzionalit del film lacrimale; test citologici; test microbiologici; istologia (biopsia): forme neoplastiche, pemfigo o pemfigoide. Classificazione Infettiva: fattori di rischio: iposecrezione lacrimale, alterazioni delle palpebre (es. paralisi del faciale), uso di lenti a contatto, occlusione delle vie di deflusso lacrimali, infezioni concomitanti, immunodepressione, diabete; eziologia: batterica acuta: causata da G+, comune e interessa qualsiasi et. Queste forme sono in genere autolimitanti (specie se non c interessamento della cornea) ed il trattamento antibiotico pu essere indicato per risolvere i sintomi. Il tampone consigliato nelle forme recidivanti; virus: adenovirus, virus erpetici, poxvirus, papillomavirus, enterovirus (questultima causa una congiuntivite emorragica acuta). Le forme pi frequenti sono da adenovirus e si associano di solito ad ingrandimento dei linfonodi preauricolari. Spesso queste forme conseguono ad una patologia delle vie aeree superiori. Si tratta di una malattia molto contagiosa e a qualche giorno dallinizio si formano delle opacit sottocorneali che possono causare una riduzione del visus che a volte pu durare mesi. Il VZV pu causare interessamento della congiuntiva con formazione di vescicole. La congiuntivite emorragica caratterizzata da petecchie o piccole emorragie sottocongiuntivali associate a edema della palpebra e ad iperemia congiuntivale diffusa. La congiuntivite cronica follicolare pu essere dovuta al mollusco contagioso (poxvirus) che causa una lesione verrucosa sul bordo della palpebra che va asportata chirurgicamente; Clamidia: la congiuntivite da inclusi una forma causata da Clamidia Trachomatis e che come dice il nome si caratterizza dalla presenza nelle cellule dei tipici corpi inclusi essendo la Clamidia un parassita endocellulare obbligato. Causa congiuntivite ricorrente follicolare. E necessario un test microbiologico specifico. Essendo una malattia trasmessa sessualmente
importante trattare entrambi i partner con una terapia a base di tetracicline. Il tracoma una malattia pi grave sempre causata da Clamidia. Oggi rara ma si possono ancora osservare i residui cicatriziali che lascia a livello delle palpebre in conseguenza dellinfiammazione cronica. La cicatrice pu portare a restringimento del fornice palpebrale con predisposizione ad ulteriori infezioni. Allergica. Si distinguono in: congiuntivite allergica stagionale e perenne: il sintomo principale il prurito, essendo listamina il maggiore mediatore. Iperemia e edema palpebrale sono altri sintomi; congiuntivite primaverile: colpisce i bambini sotto i 10 anni e tende a risolversi con la pubert. Esiste una forma limbare, una forma tarsale e una forma mista. I sintomi sono iperemia, papille giganti, infiltrati limbari ed eventualmente interessamento della cornea con addirittura ulcera. Nel 40% dei casi si associano a patologie allergiche; congiuntivite atopica: lincidenza maggiore si registra tra i 20 ed i 50 anni ed sempre associata a presenza o a storia di dermatite atopica. E una forma cronico-recidivante e pu essere complicata da interessamento corneale con cheratopatia puntata, ulcere corneali, neovascolarizzazione. Se si ricorre al trapianto di cornea molto alto il rischio di rigetto; congiuntivite gigantopapillare: di solito associata alluso prolungato di lenti a contatto. Oggi si vede meno grazie al miglioramento del materiale di cui sono fatte le lenti e della loro pulizia. Il paziente lamenta secrezione mucosa e intolleranza alla lente. La terapia di tutte le congiuntiviti allergiche si basa, oltre che su misure igeniche, sulla somministrazione di stabilizzatori di membrana dei mastociti e anti-istaminici (anti-H1). Nelle forme gravi sono necessari cicli di somministrazione di cortisone topico (che per pu causare ipertono oculare, catarratta, depressione del sistema immunitario); Auto-immune: es. pemfigoide cicatriziale che pu causare una congiuntivite ricorrente/cronica. I primi segni specifici sono le aderenze tra congiuntiva palpebrale e oculare: in tal caso opportuna la ricerca di anticorpi anti membrana basale. Uninfiammazione anche importante pu interessare la cornea: ci determina riduzione del visus. La terapia immunosoppressiva ma pu anche non essere sufficiente; Flittenulare: iperemia localizzata attorno ad un nodulo dovuto ad una reazione di ipersensibilit ritardata nei confronti di proteine batteriche, specie stafilococciche. La terapia a base di tetracicline per OS e steroidi topici; Meccanica (traumatica): es. irritazione congiuntivale cronica da rovesciamento spontaneo della palpebra (floppy eyelid syndrome); Iatrogena: tossica o immuno-mediata. La gran parte di queste forme sono causate dallabuso di colliri e sono forme follicolari croniche. Nella maggior parte dei casi si tratta di forme tossiche ma esistono anche allergie nei confronti di componenti dei farmaci. La terapia prevede la sospensione dei farmaci, leducazione del paziente e leventuale prescrizione di lubrificanti perch la maggior parte di questi pazienti accusano un deficit di lacrimazione; Degenerativa: Pinguecola: accumulo di sostanza degenerata a livello del limbus. E molto frequente nelladulto. Se grande pu seccarsi e infiammarsi causando congiuntivite ricorrente; Pterigio: proliferazione fibro-vascolare che si estende sulla cornea. Si forma soprattutto nei soggetti pi esposti ai raggi UV. Quando si estende verso la cornea pu essere necessaria lasportazione chirurgica; Occupazionale Tossica Allergica Infettiva Sindrome dellocchio secco; Neoplastica. Una forma particolare e grave la congiuntivite del neonato. I bambini possono infettarsi nel canale del parto ed in base alla tempistica di comparsa della malattia si pu pensare a: Clamidia: 4 -15 giorni; Gonococco: 2 5 giorni; Stafilococco: 4 7 giorni; HSV2: 2 14 giorni; Congiuntivite chimica causata dal disinfettante nitrato dargento: 1 2 giorni.
Patologia della cornea La cornea formata da 5 strati che dallesterno allinterno sono lepitelio, la membrana di Bowman, lo stroma, la membrana di Descemet e lendotelio (importante perch regola lefflusso di acqua dalla cornea lasciandola in uno stato di relativa disidratazione). Essa costituita principalmente da acqua e collagene. Caratteristiche: Trasparenza; Specularit; Avascolarit. Rappresentano patologie corneali tutti quegli eventi che determinano una riduzione della sua trasparenza: edema (minime variazioni del contenuto idrico compromettono la trasparenza), neovascolarizzazione, precipitati, pigmentazione. Ledema pu essere epiteliale o stromale a seconda che sia superficiale o a tutto spessore. Sintomatologia: riduzione visiva, dolore e fastidio per la rottura delle bolle epiteliali. La neovascolarizzazione pu essere superficiale o profonda se proliferano i vasi ciliari. Le opacizzazioni si distinguono in: Nubecola: alterazione della trasparenza localizzata dovuta a piccoli traumi o a forme infettive; Leucoma: opacit pi ampia supportata da neovascolarizzazione; Stafiloma: cicatrice con perdita dello stroma. Residua solo lendotelio ed alto il rischio di perforazione. Patologie congenite: Microcornea: diametro inferiore a 10 mm associato o meno a microftalmo; Megacornea: diametro superiore a 13 mm associato o meno a megaoftalmo; Degenerazione eredo-familiare: alterazione bilaterale di trasparenza presente in pi membri della stessa famiglia. Determina progressiva riduzione della vista senza infiammazione dovuta ad alterazioni delle pi fini attivit enzimatiche dei cheratinociti. Esistono inoltre forme di cheratite batteriche soprattutto da G+ (anche se le pi gravi sono G-) o da virus (specie herpes). Infine danni alla cornea possono essere causati da agenti fisici o chimici. Patologia infiammatoria della cornea Le infiammazioni della cornea possono essere: Batterice, specie da G+ (75/80%), G- (specie pseudomonas) molto pericolose, virali (HSV); Traumatiche: il fattore di rischio principale per queste forme luso delle lenti a contatto seguite da blefartiti, traumi e occhio secco. Si pu parlare di: Cheratite superficiale: riguarda quasi esclusivamente lepitelio corneale. Uno dei primi sintomi la sensazione di corpo estraneo. Seguono lacrimazione, fotofobia, riduzione del visus. La cornea pu apparire indenne o presentarsi grigia con perdita della trasparenza; Cheratite ulcerativa: necrosi non solo dellepitelio ma anche dello stroma corneale. Il dolore molto forte, vi marcata fotofobia e blefarospasmo. Quanto pi centrale ed estesa la lesione tanto maggiori sono i disturbi della vista. E facile che si associ anche uninfiammazione delluvea di tipo anteriore; Cheratite interstiziale: senza interessamento dellepitelio, tipica dei virus erpetico. E causata da una reazione immune alle proteine virali. Meno frequenti sono le forme tubercolari e sifilitiche; Cheratouveite: oltre alla cornea interessata anche luvea. Si caratterizza per la presenza di precipitati infiammatori depositati nei 2/3 inferiori della cornea; Cheratoendotelite: caratterizzata da interessamento dello strato interno della cornea, strettamente correlata alla uveite. Le forme autoimmuni ed erpetiche sono le pi frequenti (le stesse che causano uveiti). Le forme ulcerative sono spesso batteriche, lo pseudomonas pu causare colliquazione perch possiede collagenasi. LHerpes Simplex la causa pi tipica di cheratite virale e si presenta con tipiche ulcere ad aspetto ramificato, dendritico e poligonale. Le cicatrici corneali da HSV sono la causa pi frequente di cecit nelloccidente e che induce al trapianto corneale. La cheratite da acantoameba si trova nei portatori di lenti a contatto lavate inappropriatamente con acqua di rubinetto. Si caratterizza per forti dolori. Dacrioadenite La dacrioadenite linfiammazione della ghiandola lacrimale. Possono essere: Infettive: si presentano con tumefazioni del terzo esterno della palpebra superiore associate a iperemia, gonfiore, dolore e lacrimazione. Di solito sono dovuti a cocchi G+, pi raramente (di solito nei bambini) da virus come lEBV e il virus della rosolia;
Non infettive: associate a patologie infiammatorie (es. sarcoidosi) o autoimmuni sistemiche. Interessano di solito entrambe le ghiandole. La diagnosi differenziale nelladulto deve essere fatta con le forme neoplastiche (i tumori pi frequenti sono i linfomi). La canalicolite linfiammazione dei canalini lacrimali di natura infettiva. E abbastanza rara. La dacriocistite, infine, un infiammazione del sacco lacrimale spesso dovuta ad ostruzione del dotto nasolacrimale, per esempio nei bambini con ostruzione congenita (patologia frequente ma che il pi delle volte si risolve spontaneamente). Meccanismi immunopatogenetici nella reazione da rigetto di un trapianto di cornea Un trapianto di cornea, se effettuato non in condizioni di rischio, ha il 60-70% di probabilit di non andare incontro a fenomeni di rigetto. Un lembo corneale di 8,5 mm di diametro (contro i 12 mm di normale diametro della cornea) non avvia reazioni immunitarie perch normalmente, un lembo di cos piccole dimensioni, contiene una quantit di materiale antigenico insufficiente ad avviare un rigetto. Inoltre la mancanza di vasi rende difficile la sensibilizzazione del sistema di immunosorveglianza del ricevente. Ci pone le basi di una situazione di un privilegio immunologico che rende la cornea pi trapiantabile rispetto ad altri tessuti nonostante permangano in una certa misura validi i criteri di istocompatibilit. Il privilegio immunologico pu per essere ridotto da svariati fattori: presenza di vasi; fatti infiammatori precedenti a causa della malattia di base; presenza di cellule di Langherans nella zona centrale; infiammazione attiva in camera anteriore; diametro del lembo impiantato superiore agli 8,5 mm. Il rigetto si verifica o meno in relazione al numero e al grado di attivazione delle APC (cellule dendritiche e cellule di Langherans). Il numero di queste cellule diminuisce dalla periferia verso il centro della cornea: nel disco centrale di 8 mm in condizioni normali queste cellule sono molto scarse o virtualmente assenti. Tuttavia, un occhio ricevente sede di pregressi episodi infiammatori a livello corneale od uveale e sede di pregressa attivazione delle APC a maggior rischio di rigetto. Per esempio in caso di patologie corneali come cheratiti, incluse le forme da Herpes, le cellule di Langherans a livello della cornea sono 10-100 volte superiori al normale. Le cellule bersaglio della reazione immunologica sono quelle endoteliali: se esso vengono danneggiate si verifica edema corneale. La reazione di rigetto pu essere acuta (4-5 giorni), cronica o tardiva (dopo parecchi anni). La reazione immediata dovuta a linfociti rivolti contro antigeni espressi sugli HLA II delle APC. Causa una cherato-endotelite. La reazione tardiva vede linfociti aggredire macrofagi che hanno fagocitato antigeni del lembo impiantato. Clinicamente fondamentalmente una uveite con coinvolgimento infiammatorio dellintero segmento anteriore. La terapia locale non sufficiente. Patologia infiammatoria oculare e malattie reumatologiche Certe strutture oculari, cos come certe strutture extra-oculari, sono caratterizzate da una significativa reattivit a stimoli flogogeni. Queste strutture sono la congiuntiva (che somiglia nella sua struttura ad un linfonodo alla rovescia) ed il tessuto uveale. Sia le strutture oculari che quelle articolari sono caratterizzate da tessuti non vascolarizzati (cornea, cristallino, vitreo da una parte, cartilagine dallaltra) e tessuti riccamente vascolarizzati (uvea e sinovia). I tessuti non vascolarizzati rappresentano un sito di deposito di materiali che possono diventare autoantigenici mentre quelli vascolarizzati rappresentano il contesto dove i fenomeni infiammatori possono svilupparsi ed esprimersi. Nel quadro clinico di una patologia infiammatoria reumatologica locchio pu presentarsi: secco: a causa della diminuzione della quantit di lacrime; infiammato: congiuntiva: congiuntivite. Essa pu essere secondaria ad iposecrezione lacrimale nella sindrome di Sjogren oppure nella sindrome di Reiter caratterizzata da congiuntivite o cheratocongiuntivite insieme a uretrite e artrite o ancora nella iperuricemia da eliminazione, con le lacrime, di sali dellacido urico di per s molto irritanti; sclera o episclera: sclerite o episclerite. Lepisclerite, cio linfiammazione superficiale della sclera, poco significativa, caratterizzata da uniperemia circoscritta e superficiale e da una sintomatologia
modesta. La sclerite, cio linfezione profonda del derma della sclera, pi seria e si accompagna nel 60% dei casi a serie malattie sistemiche (50% dei casi connettiviti e/o vasculiti sistemiche; 10-30 % artite reumatoide; 6% malattie infettive come TBC, HSV e VZV e 4% ad altre condizioni). Si pu manifestare in una forma nodulare, diffusa o necrotizzante. Oltre 1/4 dei pazienti che manifestano una sclerite necrotizzante e non vengono trattati adeguatamente decedono entro 5 anni perch la sclerite era in rapporto a vasculite o a connettivite sistemica. Terapia: episclerite: FANS sistemici, steroidi locali. Anche se non trattata si risolve da sola in 4 giorni; sclerite: la sola terapia locale insufficiente. Sono necessari steroidi sistemici, FANS o immunodepressori. Nella fase necrotizzante gli steroidi sono da evitre per la loro azione collagenolitica; cornea: cheratite. La cornea rappresenta una delle localizzazioni oculari pi frequenti e caratteristiche di certe malattie reumatologiche. In seguito al fatto infiammatorio la polarit delle fibre collagene pu essere persa: si parla di sclero cornea. Il limbus rappresenta linterfaccia tra un tessuto vascolarizzato (congiuntiva, episclera e sclera) e un tessuto non vascolarizzato, la cornea, che per presenta alla sua periferia cellule di Langherans. Le lesioni della cornea dovute ad infiammazione periferica sono conseguenti al determinarsi di una vasculite occlusiva proliferativa con sofferenza ischemica della cornea che riceve il nutrimento dalla periferia. La cheratite pu ancora portare al melting (malacia) corneale: lattivazione massiva di enzimi fibrinolitici conseguenti allinfiammazione causa un allungamento ed un approfondimento di unulcera inizialmente periferica e la distruzione dei tessuti con alto rischio di ulcerazione. La cheratopatia si associa nel 50-70% ad artrite reumatoide; orbita: uveite anteriore e/o posteriore. Si parla di pseudo-tumor perch il bulbo oculare colpito pi sporgente del controlaterale. dolente: locchio dolente una situazione comune. Il paziente riferisce dolori sordi non particolarmente violenti ma fastidiosi che localizza a livello dellorbita. Ci che st alla base della sintomatologia uninfiammazione localizzata nel tessuto retrobulbare endo-orbitario. La patogenesi riferibile con ogni probabilit al fatto che la porzione mediale dellorbita estremamente sottile con spesso soluzioni di continuo che la mettono in contatto coi seni paranasali. Il coinvolgimento del tessuto retrobulbare pu verificarsi anche in malattie reumatologiche come la granulomatosi di Wegener nella quale tutto il tessuto retro-oculare si trasforma in tessuto di granulazione. La periorbita oltre a fibrocellule muscolari liscie contiene una quantit significativa di cellule immunocompetenti e pu anchessa essere colpita. Sindrome di Sjogren E una malattia autoimmune il cui bersaglio sono le ghiandole lacrimali e salivari: il risultato una secchezza diffusa a livello delle mucose e dellocchio. La sindrome si osserva abbastanza spesso in concomitanza ad artrite reumatoide (1/3 dei pazienti con artrite reumatoide va incontro ad una alterazione delle secrezioni lacrimali). Locchio secco in un primo tempo pu dare semplicemente fastidio ma poi si trasforma in qualcosa di peggio: lepitelio della cornea va incontro a significativa sofferenza cui segue lopacizzazione. Addirittura si pu verificare una perforazione secondariamente ad infezione favorita dalla discontinuit dellepitelio. Autoimmunit ed uveite Luvea un terreno particolarmente reattivo e rappresenta il terreno in cui si esplicano le reazioni infiammatorie nella maggior parte dei casi (insieme a retiniti, scleriti posteriori). A seconda dei distretti delluvea interessati si parla di: irite (iride); ciclite (corpo ciliare); coroidite (coroide). In caso di coesistenza delle prime due situazioni si parla di irido-uveite. In caso tutte e tre le situazioni si verificano contemporaneamente si parla di panuveite. Linfiammazione avviene per permeabilizzazione della barriera emato-oftalmica che determina luscita di proteine o cellule. La corodite pu essere: semplice;
coro-retinite: manifestazione che inizia nella retina e poi si estende. Spesso sono forme infettive; retino-coroidite: situazione opposta alla precedente. Sono quasi tutte forme autoimmuni. Le forme di infiammazioni autoimmuni intraoculari sono circa 70 ma si possono dividere in tre categorie: malattia autoimmune senza lintervento di fattori esterni; locchio coinvolto secondariamente a stimoli immuni (infettivi) o autoimmuni. Sono le forme pi comuni; uveiti primitivamente infettive ma nelle cui ricorrenze sono probabilmente coinvolti anche fenomeni immuni ed autoimmuni. Ciascuna delle varie forme pu richiedere una gestione terapeutica sostanzialmente diversa: importante operare una diagnosi eziologica precisa. La patologia infiammatoria intra-oculare causa del 10%delle cecit (pi o meno come il glaucoma). Fisiopatologia evento primario (infezione, trauma, ischemia) con o senza fenomeni infiammatori (uveite primaria); sviluppo locale di auto-antigeni uveo retinici; sintesi locale o sistemica di auto-anticorpi specifici; uveite ricorrente (secondaria). Quindi quasi sempre la causa primitiva delluveite riconoscibile solo nelle fasi iniziali che possono peraltro essere subcliniche o del tutto silenti. Le uveiti autoimmuni possono essere organo-specifiche se gli auto-antigeni sono presenti solo nellocchio, altrimenti vi sar un coinvolgimento sistemico. Esempi di uveiti specifiche: uveite simpatica: si verifica nel 2 occhio quando il primo andato inconro ad una lesione ad una distanza che pu variare da 15 giorni a 40 anni; uveite locogenica: gli antigeni del cristallino diventano auto-antigeni. Non sono organo specifiche tutte quelle flogosi uveali che si manifestano nel contesto di malattie autoimmuni sistemiche. Gli auto-antigeni possono essere: sequestrati: antigeni che nella crescita dellindividuo non sono mai venuti a contatto col sistema immunitario (es. tireoglobulina). Il sequestro pu venire a mancare in conseguenza del primo intervento lesivo. A livello oculare vale per certi elementi retinici e lenticolari; denaturati: componenti tessutali lesi da qualche elemento estraneo che ne altera la struttura causando la loro immunogenizzazione. La situazione molto pi comune della precedente. Altre possibilit: attivazione diretta di cellule T helper o T effettrici, possibilit di reazioni crociate, difetto dellattivit soppressoria Infine possibile che le cellule vengano stimolate aspecificatamente da attivatori policlonali quali il virus di Epstein-Barr. Quindi allinsorgenza di una patologia autoimmune concorrono tre fattori: fattori ambientali: virus, batteri, miceti, ischemia, fenomeni allergici, traumi; I fattori ambientali infettivi possono essere patogenici per: azione lesiva diretta che si mantiene finch sono presenti; reazione immunitaria crociata tra agenti infettanti e tessuti uveali; effetto adjuvant: certi agenti infettivi che agiscono in certi contesti tessutali non sono patogeni di per s ma linterazione per esempio tra un virus non patogeno e componenti tessutali possono dare origine ad un complesso immunogeno. fattori genetici; fattori immunitari: la espressione di HLA di classe II aumenta nel corso di situazioni infiammatorie ed stimolata da citochine quali lIFN. Lespressione dei complessi di istocompatibilit di 2^ classe trasforma le cellule in APC in grado di presentare auto-antigeni e amplificare laspetto infiammatorio. Limmunopatogenesi delle uveiti soprattutto di tipo IV. In conclusione una uveite si manifesta quando un agente esterno, spesso ma non sempre infettivo, avvia una infiammazione condizionata dallaspetto genetico dellospite e che poi, con meccanismi patogenetici auto-immuni, si cronicizza o recidiva. Terapia La cronicizzazione di queste patologie pu essere causata da una terapia insufficiente nella fase acuta oppure ad una sospensione troppo precoce. Si decide di fare o meno uso di steroidi a seconda del tipo di patologia ma se ce n bisogno necessario utilizzarli senza indugi in quantit e per tempi sufficienti a risolvere definitivamente la situazione infiammatoria che, altrimenti, si cronicizzer.
PAGE
PAGE 48
Potrebbero piacerti anche
- 0011 - Appunti Di FisiologiaDocumento152 pagine0011 - Appunti Di Fisiologiasilasjuba100% (1)
- 4 Lezione - La Cute e I Suoi AnnessiDocumento24 pagine4 Lezione - La Cute e I Suoi AnnessiAlbert stefan PaulencoNessuna valutazione finora
- Dermatologia Veneerologia e Chirurgia PlasticaDocumento233 pagineDermatologia Veneerologia e Chirurgia PlasticaGiordano Perin50% (2)
- Dermatologia ManualeDocumento67 pagineDermatologia ManualefabiopinoNessuna valutazione finora
- (E-Book Med Ita) DermatologiaDocumento78 pagine(E-Book Med Ita) DermatologiaJackeline GuimaraesNessuna valutazione finora
- Dermatologia 2019 - IV D Università Di Catania 2019/20Documento175 pagineDermatologia 2019 - IV D Università Di Catania 2019/20Tre FiNessuna valutazione finora
- Approccio Clinico DermatologiaDocumento4 pagineApproccio Clinico DermatologiagiocarpaniNessuna valutazione finora
- Lesioni Elementari Della CuteDocumento9 pagineLesioni Elementari Della CuteNoemi Di FucciaNessuna valutazione finora
- La Pelle - Cosa Si Intende Per Cute?Documento21 pagineLa Pelle - Cosa Si Intende Per Cute?Gabriella Alexandra PalmaNessuna valutazione finora
- Lezione 01 - DermatologiaDocumento12 pagineLezione 01 - DermatologiadsagaNessuna valutazione finora
- Doenças Da PeleDocumento27 pagineDoenças Da PeleDomingos BernardoNessuna valutazione finora
- DermatologiaDocumento90 pagineDermatologiaKameel ShehadiNessuna valutazione finora
- Dermatologia Lezione 1Documento7 pagineDermatologia Lezione 1il_bimboNessuna valutazione finora
- Dermatologia, Venerologia, Chirurgia PlasticaDocumento124 pagineDermatologia, Venerologia, Chirurgia PlasticaMorena Saudino CeisNessuna valutazione finora
- La Patologia Cutanea Di Origine Professionale: Sovrintendenza Medica GeneraleDocumento36 pagineLa Patologia Cutanea Di Origine Professionale: Sovrintendenza Medica GeneralepipponeNessuna valutazione finora
- DermatologiaDocumento87 pagineDermatologiaFederico FrusoneNessuna valutazione finora
- ANAPAT CuteDocumento20 pagineANAPAT CutemariNessuna valutazione finora
- La Pelle: Una Barriera Reattiva: Inquadramento e Gestione Clinica Dei Più Comuni Problemi DermatologiciDocumento6 pagineLa Pelle: Una Barriera Reattiva: Inquadramento e Gestione Clinica Dei Più Comuni Problemi DermatologicipipponeNessuna valutazione finora
- ScienzeDocumento11 pagineScienzeSofia PadulaNessuna valutazione finora
- JUNIOR Chirurgia Plastica 2Documento43 pagineJUNIOR Chirurgia Plastica 2Spinelli PietroNessuna valutazione finora
- Catedra - Sistema Inmune CutaneoDocumento36 pagineCatedra - Sistema Inmune CutaneoTaller de Informática E.T.R.ONessuna valutazione finora
- Il Trattamento Delle Cicatrici in FisioterapiaDocumento5 pagineIl Trattamento Delle Cicatrici in FisioterapiaMario LondraNessuna valutazione finora
- Fisiopatologia - MancinDocumento60 pagineFisiopatologia - Mancinvolpeanovecode.413Nessuna valutazione finora
- Istologia Della Cute 2007Documento32 pagineIstologia Della Cute 2007wankerowl100% (1)
- 1 LezioneDocumento4 pagine1 Lezionechiara villanovaNessuna valutazione finora
- Dermatologia - Claudia ZDocumento166 pagineDermatologia - Claudia ZAsdrubaleNessuna valutazione finora
- Apparato TegumentarioDocumento18 pagineApparato TegumentarioRosa NoceraNessuna valutazione finora
- PiodermitiDocumento17 paginePiodermitiPajoNessuna valutazione finora
- 2021 Farmacia Apparato Tegumentario 22 MarzoDocumento42 pagine2021 Farmacia Apparato Tegumentario 22 MarzoChiara ArdauNessuna valutazione finora
- Cute SpessaDocumento19 pagineCute SpessamenafabNessuna valutazione finora
- Manuale Di Dermatologia Per StudentiDocumento36 pagineManuale Di Dermatologia Per Studentispad85Nessuna valutazione finora
- Le Dermatosi CutaneeDocumento25 pagineLe Dermatosi CutaneeAlessandro GuerrieriNessuna valutazione finora
- AcneDocumento4 pagineAcneAlessioNessuna valutazione finora
- UveitiDocumento17 pagineUveitistudentsalvatore0% (1)
- Eczemi, DAC e DICDocumento87 pagineEczemi, DAC e DICAlessandra LoiaNessuna valutazione finora
- DERMATOLOGIADocumento42 pagineDERMATOLOGIAFedericoPppzPippo100% (1)
- Cute Spessa EsercitazioneDocumento18 pagineCute Spessa EsercitazionemenafabNessuna valutazione finora
- Cosmetici Anti AgeDocumento49 pagineCosmetici Anti AgepippoNessuna valutazione finora
- Anatomia UmanaDocumento9 pagineAnatomia UmanakkNessuna valutazione finora
- Linfomi CutaneiDocumento8 pagineLinfomi CutaneiGerlando Russo IntroitoNessuna valutazione finora
- Malattie Del ConnettivoDocumento4 pagineMalattie Del ConnettivoGerlando Russo IntroitoNessuna valutazione finora
- Contractubex BroschuereDocumento20 pagineContractubex BroschuereTeacher Paolina GNessuna valutazione finora
- Lezione 16.10.2014 - Malattie EsantematicheDocumento10 pagineLezione 16.10.2014 - Malattie EsantematicheAlin AniculaesaNessuna valutazione finora
- La PelleDocumento10 pagineLa PelleOlly SchumannNessuna valutazione finora
- Tesi Finale PDFDocumento116 pagineTesi Finale PDFLuca LupiNessuna valutazione finora
- OFTALMOLOGIA 13 Lezione UveitiDocumento11 pagineOFTALMOLOGIA 13 Lezione UveitiNicola TriglioneNessuna valutazione finora
- Carcinomi Nasali e Dei Seni ParanasaliDocumento10 pagineCarcinomi Nasali e Dei Seni ParanasalififiNessuna valutazione finora
- Tegumentario 2016-17 LSDocumento26 pagineTegumentario 2016-17 LScostanza.guarnNessuna valutazione finora
- PRURITO DomusnovasDocumento13 paginePRURITO DomusnovasClaudio AllegriNessuna valutazione finora
- Chirurgia PlasticaDocumento11 pagineChirurgia PlasticaFrancesca FavaleNessuna valutazione finora
- 5 LezioneDocumento5 pagine5 Lezionechiara villanovaNessuna valutazione finora
- Appunti Di Chirurgia Plastica PDFDocumento17 pagineAppunti Di Chirurgia Plastica PDFSuela AgoNessuna valutazione finora
- 4 5 Tegumento e LocomotoreDocumento20 pagine4 5 Tegumento e LocomotoreELENA ISABELA TAUTUNessuna valutazione finora
- Guida Scelta MedicazioneDocumento60 pagineGuida Scelta MedicazioneFabio BuoncuoreNessuna valutazione finora
- UntitledDocumento29 pagineUntitledMartina ZuccariniNessuna valutazione finora
- OtticaVisuale2016-17 Parte2 36116415Documento67 pagineOtticaVisuale2016-17 Parte2 36116415mariorossiNessuna valutazione finora
- Prod Otti Cosmetic I 1Documento51 pagineProd Otti Cosmetic I 1FionaMurtajNessuna valutazione finora
- La cura ayurvedica dell'eczema: La soluzione più efficace per curare l'eczema a vitaDa EverandLa cura ayurvedica dell'eczema: La soluzione più efficace per curare l'eczema a vitaNessuna valutazione finora
- Urologia 08Documento55 pagineUrologia 08silasjubaNessuna valutazione finora
- Sviluppo Dell'EmbrioneDocumento28 pagineSviluppo Dell'EmbrionesilasjubaNessuna valutazione finora
- Lezioni Neurologia 3Documento58 pagineLezioni Neurologia 3silasjubaNessuna valutazione finora
- Lezioni NeurologiaDocumento81 pagineLezioni NeurologiasilasjubaNessuna valutazione finora
- PP T 0000000Documento25 paginePP T 0000000silasjubaNessuna valutazione finora
- Modificazioni Materne in GravidanzaDocumento18 pagineModificazioni Materne in GravidanzasilasjubaNessuna valutazione finora
- Lezioni Neonatologia - VerrottiDocumento48 pagineLezioni Neonatologia - VerrottisilasjubaNessuna valutazione finora
- Distocia Di SpallaDocumento10 pagineDistocia Di SpallasilasjubaNessuna valutazione finora
- Lezione Emostasi 2008Documento84 pagineLezione Emostasi 2008silasjubaNessuna valutazione finora
- Lezioni Neurologia 2Documento32 pagineLezioni Neurologia 2silasjubaNessuna valutazione finora
- Diagnosi PrenataleDocumento23 pagineDiagnosi PrenatalesilasjubaNessuna valutazione finora
- Itteri OstruttiviDocumento73 pagineItteri OstruttivisilasjubaNessuna valutazione finora
- Lezioni Di IulioDocumento64 pagineLezioni Di IuliosilasjubaNessuna valutazione finora
- Infezioni in GravidanzaDocumento21 pagineInfezioni in GravidanzasilasjubaNessuna valutazione finora
- Anomalie 1stDocumento44 pagineAnomalie 1stsilasjubaNessuna valutazione finora
- Diagnosi InvasivaDocumento19 pagineDiagnosi InvasivasilasjubaNessuna valutazione finora
- Corso Lezioni Ginecologia 2012Documento2 pagineCorso Lezioni Ginecologia 2012silasjubaNessuna valutazione finora
- 0008 - ParassitiDocumento4 pagine0008 - ParassitisilasjubaNessuna valutazione finora
- Cirro SiDocumento37 pagineCirro SisilasjubaNessuna valutazione finora
- Appunti - Chirurgia Generale - Infarto IntestinaleDocumento6 pagineAppunti - Chirurgia Generale - Infarto IntestinalesilasjubaNessuna valutazione finora
- 0007 - MicetiDocumento4 pagine0007 - MicetisilasjubaNessuna valutazione finora
- Annessi Fetali, Ovaie, UteroDocumento31 pagineAnnessi Fetali, Ovaie, UterosilasjubaNessuna valutazione finora
- 26 Regolazione Del Ciclo MestrualeDocumento47 pagine26 Regolazione Del Ciclo MestrualesilasjubaNessuna valutazione finora